EFEK ELEKTROAKUPUNKTUR, AKUPRESUR DAN
ONDANSENTRON TERHADAP INSIDEN MUAL MUNTAH
INTRA DAN PASCAOPERASI SECTIO CAESARIA PADA
PASIEN YANG DILAKUKAN ANESTESI SPINAL
TESIS
NOVITA SARI MUJAHID 1206236981
FAKULTAS KEDOKTERAN UNIVERSITAS INDONESIA PROGRAM STUDI SPESIALIS-1 AKUPUNKTUR MEDIK
JAKARTA JUNI 2014
EFEK ELEKTROAKUPUNKTUR, AKUPRESUR DAN
ONDANSETRON TERHADAP INSIDENS MUAL MUNTAH
INTRA DAN PASCAOPERASI SECTIO CAESARIA PADA
PASIEN YANG DILAKUKAN ANESTESI SPINAL
TESIS
Diajukan sebagai salah satu syarat untuk memperoleh gelar Dokter Spesialis Akupunktur Medik
NOVITA SARI MUJAHID 1206236981
FAKULTAS KEDOKTERAN UNIVERSITAS INDONESIA PROGRAM STUDI SPESIALIS-1 AKUPUNKTUR MEDIK
JAKARTA JUNI 2014
Puji syukur saya panjatkan kepada Tuhan Yang Maha Esa, karena atas berkat dan rahmat-Nya, saya dapat menyelesaikan tesis ini. Penulisan tesis ini dilakukan dalam rangka memenuhi salah satu syarat untuk mencapai gelar Dokter Spesialis Akupunktur Medik melalui Program Pendidikan Dokter Spesialis-1 Akupunktur Medik di Fakultas Kedokteran Universitas Indonesia. Saya menyadari bahwa, tanpa bantuan dan bimbingan dari berbagai pihak, dari masa perkuliahan sampai pada penyusunan tesis ini, sangatlah sulit bagi saya untuk menyelesaikan tesis ini. Oleh karena itu, saya mengucapkan terima kasih kepada:
(1)dr. Hasan Mihardja, Mkes, SpAk, dr. Adiningsih Srilestari, M.Epid, MKes, SpAk, dr. Med Damar Prasmusinto, SpOG (K) dan dr. Riyadh Firdaus SpAn selaku dosen pembimbing yang telah menyediakan waktu, tenaga, dan pikiran untuk membaca naskah, memberi perbaikan, masukan dan mengarahkan saya dalam penyusunan tesis ini.
(2)dr. Adiningsih Srilestari, M.Epid, M.Kes, SpAk, selaku kepala Departemen Medik Akupunktur RSCM yang telah mendidik, membimbing dan memberikan saran kepada saya sehingga saya dapat menyelesaikan tesis ini.
(3)dr. Christina Simadibrata, M.Kes, SpAk, dr. Fransiskus Kristanto, M.Kes, Sp.Ak (alm); dr. C. Pramono, M.Kes, Sp.Ak; dr. Kemas Abdurrohim, MARS, M.Kes, Sp.Ak; dr. Dharma Kumara Widya, M.Kes, Sp.Ak; dr. Kiswojo, M.Kes, Sp.Ak (alm); dr. Yvonne Siboe, Sp.Ak; dr. Ratnawati Latief, Sp.Ak; dr. Shinta Sukandar, MM, Sp.Ak; dr. Haryanto Budi, Sp.Ak (alm) sebagai staf pengajar Departemen Medik Akupunktur FKUI-RSCM yang telah mendidik dan mengarahkan saya selama menjalani Pendidikan Dokter Spesialis Akupunktur Medik, serta memberikan dorongan kepada saya untuk menyelesaikan pendidikan ini.
(4)Kepala Departemen Obstetri dan Ginelokogi FKUI-RSCM dan RSUP Persahabatan serta Kepala Departemen Anestesi FKUI-RSCM dan RSUP
(5)Rekan-rekan peserta Program Pendidikan Dokter Spesialis dan paramedic di departemen Obstetri-Ginekologi dan Anestesi FKUI-RSCM dan RSUP Persahabatan yang telah membantu dalam penelitian ini.
(6)Seluruh rekan-rekan peserta Program Pendidikan Dokter Spesialis Akupunktur Medik atas pertemanan, inspirasi, dorongan yang saya dapatkan.
(7)Seluruh paramedik, karyawan Departemen Medik Akupunktur RSCM yang turut memberikan dorongan dan bantuan dalam kelancaran pelaksanaan penelitian ini.
(8)Para responden penelitian atas kesediaan dan kerjasamanya untuk berpartisipasi dalam penelitian ini.
(9) Kepada orang tua saya Hj. Habibah Lida, H. Donansyah Thaib dan Hj. Faridah Abdul Kadir, suami saya dr Subhan Thaib Sp.OT dan kedua orang anak saya Aurelya Ratu Annetha dan Nazuya Aliyyah Alfath yang turut memberikan dorongan dan doanya sehingga penelitian ini dapat saya selesaikan.
Akhir kata, saya berharap Tuhan Yang Maha Esa berkenan membalas segala kebaikan semua pihak yang telah membantu. Saya menyadari bahwa tesis ini masih jauh dari sempurna. Namun saya berharap semoga tesis ini dapat membawa manfaat bagi pengembangan ilmu.
Jakarta, 05 Juni 2014
Nama : Novita Sari Mujahid Program Studi : Akupunktur Medik
Judul : Efek Elektroakupunktur, Akupresur dan Ondansentron Terhadap Insiden Mual Muntah Intra dan Pascaoperasi Sectio Caesaria pada Pasien yang Dilakukan Anestesi Spinal
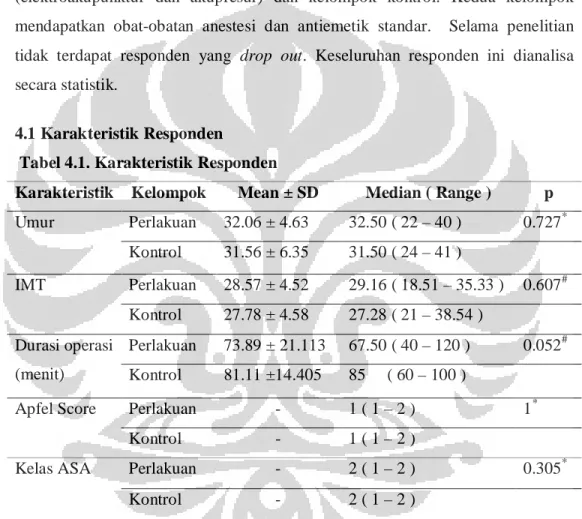
Kejadian mual dan muntah pada prosedur anestesia spinal untuk sectio caesaria
berkisar dari 28%-63% dan tetap tinggi meskipun telah diperkenalkan obat antiemetik baru. Penatalaksanaan untuk mual muntah saat ini meliputi terapi farmakologis dan nonfarmakologis. Terapi nonfarmakologis yang dimaksud salah satunya adalah akupunktur. Akupunktur diharapkan dapat menjadi salah satu pilihan terapi ataupun terapi penunjang untuk tatalaksana mual muntah intra dan pascaoperasi. Penelitian ini bertujuan untuk mengetahui efek elektroakupunktur (EA), akupresur dan ondansetron dalam menurunkan insiden mual muntah intra dan pascaoperasi. Desain penelitian yang digunakan adalah uji klinis acak terkontrol. Penelitian ini melibatkan 36 pasien yang dilakukan sectio caesaria
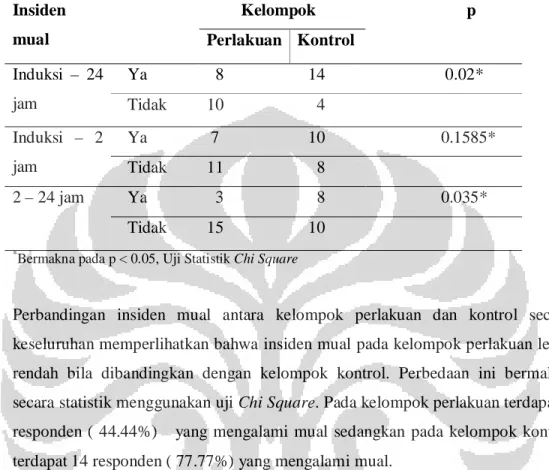
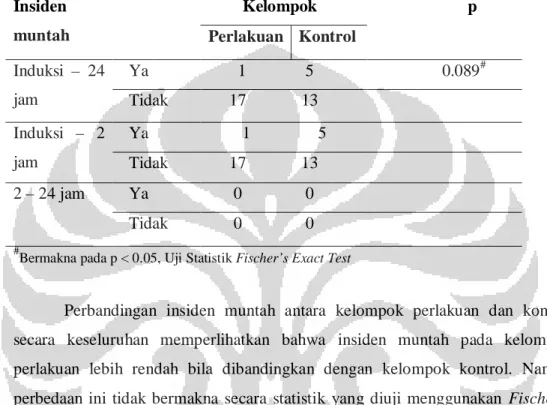
dengan anestesi spinal. Hasil penelitian menunjukkan terjadinya penurunan insiden mual yang bermakna pada kelompok perlakuan bila dibandingkan dengan kelompok kontrol (p=0,02). Insiden muntah pada kelompok perlakuan juga mengalami penurunan bila dibandingkan dengan kelompok kontrol, namun penurunan ini tidak bermakna (p=0,089). Kesimpulan penelitian ini bahwa EA, akupresur dan ondansetron mempunyai efek menurunkan insiden mual secara signifikan bila dibandingkan dengan pemberian ondansetron saja, namun tidak terdapat perbedaan bermakna pada insiden muntah.
Kata kunci:
Name : Novita Sari Mujahid Study Program : Medical Acupuncture
Title : Effects of Electroacupuncture, Acupressure and
Ondansentron on The Incidence of Intra and Postoperative Nausea and Vomiting Among Patients Undergoing Spinal Anesthesia for Sectio Caesaria
Incidence of nausea and vomit in spinal anesthesia procedures for sectio caesaria ranging from 28% -63% and remain high even though it has introduced a new antiemetic drug. Treatment for nausea and vomit currently include pharmacological and non-pharmacological therapies. One of nonpharmacologic therapy is acupuncture. Acupuncture is expected to be one of therapeutic option or adjunctive therapy for the treatment intra and postoperative nausea and vomit. This study aimed to determine the effect of electroacupuncture (EA), acupressure and ondansetron in reducing the incidence of intra and postoperative nausea and vomit. Design of this study is a randomized controlled clinical trial. This study included 36 patients who performed under spinal anesthesia sectio Caesarea. The results showed a significant decrease in the incidence of nausea in the treatment group when compared with the control group (p = 0.02). The incidence of vomiting in the treatment group also decreased when compared with the control group, but this decrease was not significant (p = 0.089). The conclusion of this study that EA, acupressure and ondansetron were significantly reduced the incidence of nausea when compared with administration of ondansetron alone, but there was no significant difference in the incidence of vomiting.
Key words:
HALAMAN JUDUL ... i
HALAMAN PERNYATAAN ORISINALITAS ... ii
HALAMAN PENGESAHAN ... iii
KATA PENGANTAR ... iv
PERNYATAAN PERSETUJUAN PUBLIKASI……….. vi
ABSTRAK ... vii
ABSTRACT .... viii
DAFTAR ISI ... ix
DAFTAR GAMBAR ... xi
DAFTAR TABEL DAN GRAFIK ... xii
DAFTAR LAMPIRAN ... xiii
DAFTAR SINGKATAN ... xiv
1. PENDAHULUAN …….……….. 1
1.1 Latar Belakang Masalah ... 1
1.2 Rumusan Masalah ... 4
1.3 Hipotesis ... 5
1.4 Tujuan Penelitian ... 5
1.5 Manfaat Penelitian ... 5
2. TINJAUAN PUSTAKA …….……… 7
2.1 Mual Muntah Intra dan Pascaoperasi………... 7
2.1.1 Definisi ... 7
2.1.2 Epidemiologi ... 7
2.1.3 Faktor Risiko dan Patofisilogi PONV... 7
2.1.4 Penatalaksanaan………... 11
2.2 Anestesia Spinal……….……… 15
2.3 Elektroakupunktur... 17
2.4 Akupresur……….. 19
2.5 Mekanisme Kerja dan Efek Akupunktur ……….. 21
2.6 Efek Samping dan Kontraindikasi Akupunktur……… 23
2.7 Penelitian Akupunktur pada PONV……….. 24
2.8 Kerangka Teori ... 28
2.9 Kerangka Konsep ... 29
3. METODE PENELITIAN ………….………. 30
3.1 Desain Penelitian ... 30
3.2 Waktu dan Tempat Penelitian ... 30
3.3 Populasi ………. 30
3.4 Besar Sampel ….……… 31
3.5 Cara Pengambilan Sampel ……… 32
3.6 Definisi Operasional ………. 32
3.7 Kerangka Alur Penelitian ... 33
3.7 Cara Kerja…………... 34
3.12 Penyajian Data……... 37
3.13 Kajian Etik ... 37
4. HASIL PENELITIAN ... 38
5. PEMBAHASAN ... 43
6. SIMPULAN DAN SARAN ………... 46
DAFTAR PUSTAKA ... 47
Tabel 4.1 Karakteristik Responden ………... 38 Tabel 4.2 Perbandingan Insiden Mual Antara Kelompok Perlakuan dan
Kontrol……….………. 39
Tabel 4.3 Perbandingan Insiden Muntah Antara Kelompok Perlakuan dan
Kontrol……… 40
Tabel 4.4 Perbandingan Skor Mual Antara Kelompok Perlakuan dan Kontrol
………. 41
Tabel 4.5 Perbandingan Frekuensi Muntah Antara Kelompok Perlakuan dan
Lampiran 1 Keterangan Lolos Kaji Etik ... 50
Lampiran 2 Penjelasan Mengenai Penelitian ... 51
Lampiran 3 Surat Persetujuan ………... 54
Lampiran 4 Status Penelitian ... 55
Lampiran 5 Four Point Scale ………..……….. 56
Lampiran 6 Tabel Data Induk... 57
PONV Postoperative Nausea and Vomit
IONV Intraoperative Nausea and Vomit
5HT3 5 Hidroksitriptamin
EA Elektroakupunktur
TENS Transcutaneous Electrical Nerve Stimulation
POV Postoperative Vomit
SSP Sistem Saraf Pusat
CTZ Chemoreceptor Trigger Zone
NK-1 Neurokinin 1
fMRI Functional Magnetic Resonance Imaging
HIV Human Immunodeficiency Virus
RSUPN Rumah Sakit Umum Pusat Nasional
BAB 1 PENDAHULUAN
1.1 Latar Belakang Masalah.
Mual dan muntah pascaoperasi (Postoperative Nausea and Vomit = PONV), didefinisikan sebagai mual dan / atau muntah yang terjadi dalam periode 24 jam setelah operasi, terjadi pada 20% - 30% pasien.1,2,3 Sebanyak 70% sampai 80% dari pasien berisiko tinggi akan mengalami hal ini. 1,3 Mual dan muntah pascaoperasi merupakan keluhan umum setelah anestesia umum, regional, atau lokal. Kejadian mual dan muntah yang terjadi pada prosedur anestesia spinal untuk sectiocaesar berkisar dari 28% sampai 63% dan tetap tinggi meskipun sudah diperkenalkan obat antiemetik baru. Episode mual dan muntah ini dapat terjadi baik selama (mual dan muntah intraoperatif -IONV) dan setelah operasi (PONV). 3
Mual dan muntah pascaoperasi adalah dua dari komplikasi yang paling umum setelah anestesia dan bedah. PONV memiliki efek yang signifikan pada morbiditas, kepuasan pasien dan biaya. Survei menunjukkan bahwa PONV adalah efek samping anestesia yang paling ditakuti, bahkan di atas nyeri.1,2 Meskipun dalam kebanyakan kasus PONV dapat menghilang dengan sendirinya, namun PONV dapat memperpanjang waktu pasien berada di unit perawatan pasca anestesia dan total lama tinggal di rumah sakit.2 Konsekuensi serius PONV termasuk luka menjadi terbuka, ruptur esofagus, kelainan elektrolit dan aspirasi paru-paru.1,2
Etiologi PONV dianggap multifaktorial melibatkan faktor risiko individu, anestesia, dan bedah. Pada wanita hamil yang dilakukan anestesia spinal untuk
Sectio Caesaria, etiologi komplikasi ini bersifat multifaktorial melibatkan perubahan fisiologis yang terjadi selama kehamilan, hipotensi intraoperatif, peningkatan aktivitas vagal, stimulasi viseral, efek pemberian opioid dan penggunaan oksitosin.3 Faktor risiko PONV pada orang dewasa adalah jenis kelamin perempuan, status tidak merokok, riwayat PONV atau mabuk perjalanan, penggunaan anestesia volatil, opioid, durasi operasi yang lebih lama dan jenis operasi.1,2,4-6
Sampai saat ini, cara yang paling sederhana dan paling efektif untuk mendeteksi resiko pasien terhadap PONV adalah Apfel’s score yang disederhanakan. Pasien dengan Apfel’s score >2 memiliki prediksi insiden PONV yang tinggi. Terdapat 4 karakteristik yang dinilai dalam Apfel’s score meliputi jenis kelamin perempuan, riwayat mabuk perjalanan atau PONV, tidak merokok dan direncanakan pemberian opioid pascaoperasi. Untuk setiap karakteristik yang dipenuhi mendapatkan skor 1 dengan skor total maksimal 4. Semakin tinggi jumlah skor maka kemungkinan terjadinya PONV semakin besar.7
Strategi untuk mencegah dan mengobati PONV juga multifaktorial. Strategi tersebut dibagi menjadi 3 yaitu: strategi pengurangan risiko, intervensi farmakologis, intervensi non-farmakologis. Strategi pengurangan risiko yaitu dengan menghindari penggunaan anestesia volatil, oksida nitrit, opioid dan neostigmin dosis tinggi.2
Berdasarkan konsep etiologi multifaktorial dalam beberapa tahun terakhir manajemen multimodal antiemetik mempergunakan kombinasi obat dan teknik dengan mekanisme aksi yang berbeda untuk mengoptimalkan keberhasilan. Dari berbagai teknik dan obat-obatan yang tersedia untuk pencegahan dan pengobatan mual dan muntah, metode non-farmakologis telah mengalami peningkatan popularitas karena biaya yang rendah, sederhana, efek samping yang rendah dan sudah terbukti, selain itu metode non-farmakologis memiliki karakteristik yang sangat penting dalam kebidanan karena tidak ditransfer melalui plasenta dan tidak disekresi dalam ASI. Termasuk dalam metode non farmakologis adalah akupunktur yaitu stimulasi titik akupunktur Perikardium 6 Neiguan ( PC 6 ).3
Obat hanya sebagian efektif mencegah PONV dan dapat menyebabkan kejadian yang tidak diharapkan. Antagonis 5-hydroxytryptamine3 (5-HT3) contohnya ondansetron memiliki efek samping sakit kepala, nyeri abdomen, kenaikan enzim hati, flushing, konstipasi dan bradikardi. Deksametason harus dihindari pada penderita diabetes melitus karena dapat meningkatkan kadar gula darah secara signifikan selama beberapa hari. Antihistamin (antagonis H1) contohnya cyclizine memiliki efek samping nyeri pada tempat penyuntikan dan takikardia. Fenotiazin (misalnya proklorperazin) memiliki Efek samping ekstrapiramidal, sedasi dan efek antikolinergik seperti mulut kering dan
takikardia. Benzamid contohnya Metoklopramid memiliki efek samping ekstrapiramidal. Butirofenon contohnya Droperidol memiliki efek samping kardiovaskular.2,8
Dokter anestesi terus mencari pendekatan yang lebih efektif dalam hal biaya maupun efektivitas untuk meningkatkan hasil terapi pada pasien, perhatian telah difokuskan pada metode sederhana, murah, dan non-invasif untuk mencegah PONV. Kepedulian tentang biaya dan efek samping dari obat telah menyebabkan minat dalam penggunaan metode alternatif untuk mencegah mual muntah. Berbagai teknik non-farmakologis telah diuji coba sebagai alternatif obat-obatan antiemetik, termasuk akupunktur, elektro-akupunktur, akupunktur laser, Transcutaneous Electrical Nerve Stimulation (TENS), stimulasi titik akupunktur, akupresur. Kebanyakan penelitian non-farmakologis berfokus pada stimulasi pergelangan tangan di titik Perikardium 6 Neiguan ( PC 6 ) untuk mengurangi mual dan muntah. Ulasan ini menunjukkan bahwa teknik ini lebih efektif dari plasebo (perlakuan sham atau tanpa perlakuan) dalam mencegah PONV. Pada
Cochrane review yang dilakukan oleh Lee tahun 2004 dari 26 penelitian (n = 3347) menunjukkan bahwa terdapat penurunan yang signifikan pada risiko mual (RR 0,72, 95% CI 0,59-0,89), muntah (RR 0,71, 95 % CI 0,56-0,91) dan kebutuhan rescue antiemetic (RR 0,76, 95% CI 0,58-1,00) pada kelompok stimulasi titik PC 6 dibandingkan dengan kelompok sham.9
Lee A, Fan LT pada tahun 2011 melakukan tinjauan sistematik mengenai stimulasi titik akupunktur PC 6 di pergelangan tangan untuk mencegah mual dan muntah pascaoperasi. Tinjauan sistematik ini memasukkan 40 penelitian dan melibatkan 4858 peserta. Hasil tinjauan tersebut bahwa bila dibandingkan dengan
sham maka stimulasi titik akupunktur PC 6 secara signifikan mengurangi mual (RR 0,71, 95% CI 0,61 - 0,83), muntah (RR 0,70, 95% CI 0,59 - 0,83), dan kebutuhan untuk rescue antiemetics (RR 0,69, 95% CI 0,57 - 0,83).9
White dkk, melakukan penelitian acak tersamar ganda di satu pusat penelitian. Penelitian tersebut membandingkan efektivitas stimulasi di titik akupunktur menggunakan alat ReliefBand® dibandingkan ondansetron untuk pencegahan PONV. Penelitian melibatkan 120 pasien rawat jalan yang menjalani prosedur operasi plastik. ReliefBand® merupakan perangkat stimulasi yang
dipasang pada titik PC 6 ekstremitas dominan. ReliefBand® efektif sebagai alternatif ondansetron untuk pencegahan PONV setelah operasi plastik. Namun, penggunaan kombinasi ReliefBand® dan ondansetron lebih efektif secara signifikan (p < 0,05). Kualitas pemulihan pasien dan kepuasan terhadap terapi antiemetik secara signifikan ditingkatkan dengan terapi kombinasi dibandingkan metode pengobatan lain. Pada penelitian ini disimpulkan bahwa perangkat stimulasi ReliefBand® memiliki efek antiemetik aditif dalam kombinasi dengan ondansetron.6
Pada pedoman yang disusun oleh Executive and Council of the Society of Obstetricians and Gynaecologists in Canada ditetapkan bahwa stimulasi elektrik titik akupunktur dapat digunakan sebagai alternatif atau terapi adjuvan untuk mencegah PONV. Anjuran ini memiliki level of evidence II-1A yaitu bukti didapatkan dari penelitian terkontrol yang dirancang dengan baik tanpa randomisasi.1
Akupunktur memiliki efek samping yang relatif ringan. Efek samping sementara yang tidak serius pada Akupunktur adalah rasa nyeri pada penusukan, hematoma, perdarahan ringan, masalah ortostatik dan iritasi kulit lokal. Ketidaknyamanan dengan plester akupresur juga pernah dilaporkan dalam beberapa penelitian mual dan muntah.10
1.2 Rumusan Masalah.
Mual dan muntah intra dan pascaoperasi merupakan efek samping yang sering terjadi pada prosedur anestesia spinal untuk sectiocaesar yang terjadi pada 28%-63%. Insiden ini tetap tinggi meskipun sudah diperkenalkan obat antiemetik baru. Obat hanya sebagian efektif mencegah mual muntah intra dan pascaoperasi, selain itu dapat menyebabkan efek samping. Beberapa penelitian menunjukkan bahwa stimulasi akupunktur serupa dengan obat antiemetik dalam mencegah terjadinya mual muntah, juga memiliki efek antiemetik aditif dalam kombinasi dengan obat antiemetik lainnya. Atas dasar ini, peneliti merumuskan pertanyaan penelitian sebagai berikut: Apakah elektroakupunktur (EA), Akupresur dan Ondansentron dapat menurunkan insiden terjadinya mual muntah intra dan pascaoperasi pada pasien yang dilakukan sectiocaesar dengan anestesia spinal?
1.3 Hipotesis.
Insiden mual muntah intra dan pascaoperasi lebih rendah pada pasien yang dilakukan sectiocaesaria dengan anestesi spinal disertai kombinasi EA, Akupresur dan Ondansentron.
1.4 Tujuan Penelitian. 1.4.1 Tujuan Umum :
Untuk mengetahui pengaruh pemberian EA, Akupresur dan Ondansentron terhadap insiden mual muntah intra dan pascaoperasi pada pasien yang dilakukan sectio caesaria dengan anestesia spinal
1.4.2 Tujuan Khusus :
Membandingkan angka kejadian mual muntah antara kelompok akupunktur dengan kelompok kontrol
Membandingkan rerata skor mual pada pasien yang mengalami keluhan mual antara kelompok perlakuan dan kelompok kontrol
Membandingkan rerata frekuensi muntah pasien yang mengalami muntah antara kelompok perlakuan dan kelompok kontrol
Untuk mengetahui angka kejadian efek samping yang ditimbulkan dari tindakan EA dan Akupresur pada kelompok perlakuan
1.5 Manfaat Penelitian. 1.5.1. Pendidikan :
Dapat memberikan data insiden mual muntah, intensitas mual dan frekuensi muntah intra dan pascaoperasi pada pasien yang dilakukan section caesaria dengan anestesia spinal
1.5.2. Pelayanan :
Menjadikan EA dan akupresur sebagai alternatif terapi maupun tambahan untuk mencegah terjadinya mual muntah intra dan
pascoperasi pada pasien yang dilakukan sectio caesaria dengan anestesia spinal
1.5.3. Penelitian :
Hasil penelitian ini dapat digunakan sebagai bahan untuk penelitian selanjutnya.
BAB 2
TINJAUAN PUSTAKA
2.1 Mual Muntah Intra dan Pascaoperasi 2.1.1 Definisi
Mual merupakan respon subjektif (tidak dapat diamati) yang dilaporkan oleh pasien. Muntah adalah pengeluaran isi lambung melalui mulut yang dapat diamati. Istilah-istilah ini sering digunakan secara bergantian, tetapi mekanisme fisiologisnya berbeda.6 Mual dan muntah pascaoperasi didefinisikan sebagai mual dan/atau muntah yang terjadi dalam waktu 24 jam setelah operasi .1 Mual muntah intraoperatif didefinisikan sebagai mual muntah yang terjadi selama operasi berlangsung.3
2.1.2 Epidemiologi
Angka Kejadian PONV bervariasi dari berbagai kepustakaan. PONV dapat terjadi sampai 35 % pasien setelah operasi.11 Kepustakaan lain menuliskan bahwa dalam populasi yang menjalani prosedur bedah umum, insiden PONV adalah 20 % - 30 % dan pada pasien yang dianggap berisiko tinggi untuk PONV, kejadian ini mungkin mencapai 70 % - 80 % dari pasien berisiko tinggi.1,3,5
Insiden mual dan muntah selama dan sesudah prosedur anestesi spinal pada bedah untuk proses kelahiran berkisar dari 28% sampai 63 % dan tetap tinggi meskipun telah diperkenalkan obat antiemetik baru.3 Penelitian menunjukkan bahwa kejadian muntah berkisar dari 12 % sampai 26 %.12 Insiden muntah pasca operasi (POV) pada anak-anak dua kali lebih tinggi daripada orang dewasa. Orangtua memberikan peringkat POV sebagai efek samping paling tidak diinginkan untuk anak mereka.4
2.1.3 Faktor Resiko dan Patofisiologi PONV
Menurut Golembiewski dkk, etiologi pasti dari PONV tidak diketahui, tetapi penelitian menunjukkan adanya pengaruh yang sifatnya multifaktorial. Faktor risiko untuk PONV meliputi usia, jenis kelamin, status merokok, kecemasan, obesitas, riwayat PONV, riwayat mabuk perjalanan, durasi/jenis anestesi, penggunaan opioid, anestesi inhalasi, dan jenis operasi. Identifikasi
faktor-faktor risiko adalah rejimen multimodal untuk pencegahan dan pengobatan PONV.4-6
Faktor risiko yang terkait dengan mual dan/atau muntah selama persalinan dan melahirkan adalah tidak merokok ( OR 2.16 ), analgesia opioid ( OR 1,95 ), riwayat mabuk perjalanan/ PONV ( OR 1,85 ) dan indeks masa tubuh yang lebih tinggi ( OR 1,07 ). Umur, asupan makanan yang baru saja diberikan, obat-obatan, durasi proses persalinan dan penggunaan oksitosin, oksida nitrit atau analgesia epidural tidak ditemukan sebagai faktor risiko yang signifikan ( semua nilai P > 0,05 ).13
Pada wanita hamil yang dilakukan anestesi spinal untuk bedah caesar, episode mual dan muntah adalah komplikasi yang mungkin terjadi baik selama dan setelah operasi. Etiologinya multifaktorial, melibatkan perubahan fisiologis yang terjadi selama kehamilan, hipotensi intraoperatif, peningkatan aktivitas vagal, stimulasi viseral, dan efek dari pemberian opioid serta penggunaan oksitosin.3
Apfel dkk mengidentifikasi empat faktor risiko yang membentuk dasar untuk sistem skoring Apfel. Identifikasi risiko menggunakan kriteria Apfel penting karena peningkatan faktor risiko meningkatkan jumlah terapi yang diperlukan.12 Apfel dkk menyusun skor risiko yang disederhanakan untuk memprediksi PONV. Mereka menyimpulkan bahwa ada 4 faktor risiko utama: jenis kelamin perempuan, riwayat motion sickness atau PONV, tidak merokok, dan penggunaan opioid pasca operasi. Probabilitas PONV diperkirakan 10 % , 21 % , 39 % dan 78 % dengan 1, 2, 3, dan 4 faktor risiko berturut-turut.1
Meskipun Apfel mendefinisikan kriteria risiko yang memiliki dampak terbesar pada PONV, beberapa faktor risiko lainnya telah diidentifikasi. Ini dapat dibagi menjadi tiga kategori: faktor risiko pasien, teknik anestesi, dan prosedur bedah. Faktor risiko pasien termasuk jenis kelamin perempuan, status tidak merokok, riwayat PONV/mabuk perjalanan, dan predisposisi genetik. Teknik anestesi meliputi penggunaan agen inhalasi, oksida nitrit, dosis tinggi neostigmin, dan penggunaan opioid intraoperatif dan pasca operasi. Faktor bedah termasuk durasi operasi yang lama, dengan setiap kenaikan 30 menit durasi operasi meningkatkan risiko PONV sebesar 60 % dan jenis operasi yang berbeda.1,12
Namun, apakah operasi yang lebih lama secara langsung sebagai penyebab sulit dibuktikan, karena dosis tinggi opioid yang lebih tinggi dan paparan terhadap anestesi inhalasi lebih lama mungkin terjadi yang diketahui sebagai faktor risiko PONV.12
Penelitian yang berkualitas baik mengenai PONV relatif baru. Tidak ada salah satu faktor yang menjamin PONV, namun lebih kearah beberapa faktor memberikan suatu efek gabungan untuk meningkatkan risiko. Prediktor terkuat dari PONV adalah jenis kelamin perempuan. Ini mungkin meningkatkan dua atau bahkan empat kali lipat risiko PONV dibandingkan dengan laki-laki. Menariknya, hal ini terjadi hanya pada pasca pubertas, banyak penelitian telah gagal untuk menunjukkan efek PONV selama tahap-tahap yang berbeda dari siklus menstruasi. Merokok sangat terkait dengan penurunan risiko PONV. Mekanisme di balik hal ini tidak jelas, meskipun jangka waktu antara rokok terakhir dan anestesi penting. Semakin baru merokok, semakin rendah risiko PONV. Sifat emetogenik dari anestesi volatil dan opioid tampaknya berhubungan dengan dosis, dengan prosedur yang lebih lama maka lebih mungkin menyebabkan masalah. Banyak penelitian telah menemukan bahwa jenis operasi bukan merupakan faktor risiko independen, lebih merupakan cerminan dari lamanya prosedur dan dominasi pasien berisiko tinggi. Riwayat mabuk atau PONV sebelumnya memiliki korelasi yang kuat. Beberapa penelitian juga menunjukkan hubungan antara PONV pada anak-anak dan saudara atau orang tua mereka. Hal ini menunjukkan adanya komponen genetik. Usia pasien mungkin memiliki efek, meskipun tidak termasuk dalam salah satu sistem penilaian resiko. Insiden meningkat dari lahir sampai puncaknya pada usia tiga dan kemudian turun, kemudian naik lagi pada usia 14 tahun. Setelah itu, ada pengurangan 10 % dengan setiap dekade kehidupan. Banyak sistem penilaian resiko telah mencoba untuk memprediksi kemungkinan PONV tapi hanya bisa memprediksi kemungkinan muntah dalam suatu populasi, bukan pada individu pasien. Yang paling terkenal adalah skor Apfel yang disederhanakan.2
Mual dan muntah disebabkan oleh rangsangan mekanisme neurologis di otak dan saluran pencernaan. Sistem saraf pusat (SSP) berfungsi sebagai pusat kontrol untuk mual dan muntah. SSP menerima input dari sensor perifer dan
korteks serebral. SSP kemudian mengintegrasikan informasi dan mengaktifkan sistem saraf motorik dan serabut otonom saluran pencernaan. Hasil aktivasi ini adalah muntah.6
Dua situs anatomi SSP untuk mengendalikan mual dan muntah adalah pusat muntah dan CTZ. Pusat muntah mengontrol muntah atau refleks muntah melalui interaksi yang kompleks dan manipulasi neurotransmiter dan reseptor di sistem saraf pusat, batang otak, dan saluran pencernaan. Stimulasi gastrointestinal pada mekanoreseptor di dinding usus karena distensi dan manipulasi menyebabkan penglepasan serotonin. Hal ini menyebabkan informasi viseral berjalan dari saluran pencernaan ke pusat muntah melalui saraf vagus. Pusat muntah terletak di dorsolateral formasio retikularis dari medula oblongata. Serabut saraf aferen simpatis dan parasimpatis mengirimkan impuls ke pusat muntah di medula. Pusat muntah dirangsang oleh histamin, dopamin, serotonin, dan asetilkolin. Nukleus traktus solitarius, nukleus dorsal motorik nervus vagus, dan nukleus ambiguus adalah tiga inti yang menyusun pusat muntah. Nukleus traktus solitarius, yang terletak di medula bagian bawah, menerima informasi sensorik dari beberapa jalur aferen. Nukleus traktus solitarius banyak terdapat enkefalin, histamin, reseptor muskarinik dan kolinergik. Nukleus ambiguus dan nukleus dorsal motorik nervus vagus mengkoordinasikan aktivitas motorik sewaktu muntah. Muntah terjadi ketika pusat muntah menerima impuls aferen dari CTZ, korteks serebral, pusat labirin vestibularis, dan sistem neurovegatif. Tindakan mekanis muntah adalah hasil dari ditransmisikan impuls motor melalui beberapa saraf kranial: nervus trigeminus (V), nervus fasialis (VII), nervus glossofaringeal (IX), nervus vagus (X), dan nervus hipoglossus (XII) ke saluran gastrointestinal melalui saraf spinal ke diafragma dan otot perut. CTZ berdekatan dengan pusat muntah di daerah postrema dasar ventrikel keempat otak dan dapat menginisiasi muntah secara independen dari pusat muntah. CTZ tidak dilindungi oleh sawar darah otak, memungkinkan stimulasi oleh bahan kimia dan neurotransmiter baik dari cairan serebrospinal dan darah. CTZ dirangsang oleh dopamin, serotonin, opioid, dan obat anestesi tertentu. Fasikulus solitarius menghubungkan CTZ dan pusat muntah. Agen antiemetik bekerja dengan menghalangi reseptor muskarinik, kolinergik, histaminik, dan enkefalin yang
ditemukan dalam fasikulus solitarius. Bau dan tekanan fisiologis seperti sakit, kecemasan, dan rangsangan visual, sensorik, kognitif yang berlebihan dapat merangsang korteks serebral, menyebabkan aktivasi dari pusat muntah melalui jalur aferen primer. Pusat labirinvestibularis dapat mengirim masukan ke pusat muntah saat menghadapi perubahan mendadak pada gerakan dan tekanan atau yang disebabkan oleh penggunaan oksida nitrit. Hipotensi menyebabkan batang otak hipoksia dan memicu pusat muntah untuk menginduksi muntah. Respon terhadap hipotensi ini dapat dihambat melalui penggunaan oksigen tambahan untuk mengurangi mual berhubungan dengan hipotensi. Hipotensi menyebabkan penurunan aliran darah ke CTZ, yang juga dapat menyebabkan mual dan muntah.2,6,11
2.1.5 Penatalaksanaan
Strategi penatalaksanaan PONV adalah mengidentifikasi individu yang berisiko dan kemudian memberikan pengobatan yang terarah. Hal ini meningkatkan efektivitas biaya dengan meningkatkan rasio manfaat dan resiko. Dalam beberapa kasus, meskipun faktor risiko rendah, konsekuensi dari muntah sangat tidak diinginkan (pemasangan wire mandibula, bedah esofagus, peningkatan tekanan intrakranial/okular) sehingga profilaksis harus diberikan. PONV memiliki etiologi multifaktorial, oleh karena itu strategi untuk mencegah dan mengobati juga multifaktorial. Strategi tersebut meliputi: strategi pengurangan risiko, intervensi farmakologis, intervensi non farmakologis.2
Strategi pengurangan risiko yaitu menghindari anestesi volatile, oksida nitrit, opioid dan neostigmin dosis tinggi. Intervensi farmakologis menggunakan obat anti muntah. Untuk pasien dengan risiko PONV sedang sampai berat, pencegahan dengan satu atau dua obat diindikasikan. Jika menggunakan dua obat, maka obat yang digunakan harus dari kelas farmakologis yang berbeda. Secara umum, kombinasi obat memiliki khasiat lebih besar daripada terapi obat tunggal.2
Banyak obat antiemetik yang tersedia, obat ini bekerja dengan menekan aksi dari empat neurotransmitter yang diidentifikasi memiliki peran dalam respon antiemetik di reseptor dopaminergik, histamin, muskarinik, atau serotonin.6 Ada beberapa obat untuk pencegahan dan pengobatan PONV antara lain
5-hidroksitriptamin (5-HT)3 antagonis: antagonis reseptor 5-HT3 selektif memblok reseptor serotonin. Antagonis 5-HT3 yang umum digunakan adalah dolasetron, granisetron dan ondansetron. Obat utama dari kelas ini adalah ondansetron. Ondansetron memiliki efek samping sakit kepala, flushing, sembelit, diare, bradikardia, aritmia, nyeri abdomen, dan peningkatan enzim hati. 2,6,8,12
Steroid: Deksametason adalah anti muntah yang efektif dan harus diberikan pada awal operasi untuk efek yang maksimal. Ada beberapa efek samping yaitu pusing, perubahan mood, cemas dan secara signifikan dapat meningkatkan kadar gula darah selama beberapa hari.2,12 Mekanisme kerjanya belum dipahami dengan jelas, namun diperkirakan bekerja dengan menghambat reseptor serotonin dan menghalangi sintesis prostaglandin. Prostaglandin telah diidentifikasi sebagai pemicu untuk PONV. 6
Antihistamin (antagonis H1): Hanya H1 antagonis yang memiliki sifat anti emetik. Obat yang berasal dari kelas ini dan umum digunakan adalah cyclizine.
Obat ini memiliki beberapa efek samping yang membatasi penggunaannya yaitu nyeri pada injeksi ( karena pH nya 3,2 ) dan takikardia.2 Efek samping lain yaitu kebingungan, keringnya membran mukosa, sedasi, retensi urin.12
Fenotiazin: Fenotiazin (misalnya proklorperazin) adalah kelompok utama obat anti psikotik namun efek samping cenderung membatasi penggunaannya. Bahkan dengan pemberian jangka pendek dapat menimbulkan efek ekstrapiramidal, sedasi, efek antikolinergik berupa mulut kering dan takikardia.2
Benzamides: Metoklopramid adalah contoh utama golongan ini namun efek antiemetiknya rendah. Dosis yang lebih tinggi (di atas 20 mg) yang diberikan pada akhir anestesi adalah paling efektif. Mekanisme kerjanya terutama melalui blokade D2 di CTZ, namun obat ini memiliki beberapa efek prokinetik pada perut. Efek samping ekstrapiramidal mungkin terjadi hingga 72 jam setelah dosis tunggal dan lebih sering terjadi pada wanita muda.2
Antikolinergik: Antikolinergik diartikan sebagai antagonis asetilkolin muskarinik yang termasuk atropin, hiosin dan skopolamin. Obat ini sekarang jarang digunakan untuk PONV.2 Skopolamin diperkirakan mengurangi PONV dengan mengubah fungsi aparatus vestibular melalui blokade transmisi impuls ke medula. Obat ini juga memberikan efek antiemetik dengan memblokir reseptor
M1 di korteks otak dan pons, hipotalamus dan pusat muntah. Skopolamin menekan sistem noradrenergik, sehingga respon menurun dan meningkatkan adaptasi terhadap stimulasi vestibular .6
Butirofenon: Droperidol adalah obat utama di golongan ini dan merupakan obat yang paling efektif dari semua PONV. Obat ini ditarik di Inggris karena efek samping kardiovaskular yang berlebihan. Mekanisme kerjanya bersifat antagonis terhadap reseptor D2 di CTZ dan mengurangi stimulasi pusat muntah. Antagonis terhadap reseptor α-adrenergik juga dapat menyebabkan hipotensi tapi masalah ini jarang terjadi pada dosis rendah yang digunakan untuk PONV.2 Efek samping yang dapat ditimbulkan yaitu interval QT yang memanjang (pada dosis ≥ 0,1 mg / kg), hipotensi, takikardia, gejala ekstrapiramidal.12
Obat lain yang memiliki sifat anti emetik: Sejumlah obat yang digunakan dalam anestesi memiliki sifat anti emetik yaitu propofol dan efedrin. Propofol tidak berguna sebagai anti muntah ketika diberikan sebagai bolus induksi anestesi, tapi pada penggunaannya dalam anestesi total intravena memperlihatkan penurunan PONV yang nyata.2,12 Penggunaan neurokinin-1 ( NK-1/Substansi P ) antagonis juga menjadi perhatian. Ketika digunakan kombinasi antara 5-HT3 dan NK-1 reseptor antagonis tampak banyak mengurangi kejadian PONV.2 Inhibitor Neurokinin memiliki efek samping pusing, diare, sakit kepala, kelemahan.12
Analisis risiko dan biaya memberikan kontribusi untuk keputusan penggunaan antiemetik profilaksis. Pembiayaan akan lebih efektif bila secara selektif diberikan antiemetik profilaksis pada pasien dengan riwayat PONV atau pasien yang akan menjalani prosedur emetogenik seperti laparoskopi, laparotomi, operasi plastik, operasi payudara mayor, kraniotomi, prosedur otolaryngologic
dan operasi strabismus. Setiap episode muntah berhubungan dengan keterlambatan kira-kira 20 menit pascaanestesi, mengakibatkan pengeluaran biaya beberapa ratus juta dolar per tahun. Biaya keseluruhan lebih rendah dengan pemberian antiemetik profilaksis dibandingkan dengan plasebo pada pasien bedah yang diidentifikasi berisiko tinggi untuk PONV. Gan dkk menemukan bahwa pasien di unit perawatan pasca operasi bersedia membayar rata-rata $56-$100 untuk antiemetik yang akan menghilangkan PONV. 6
Penelitian tentang profilaksis nonfarmakologis menyatakan bahwa sebagian besar teknik nonfarmakologis murah, sederhana dan memiliki sedikit efek samping.6 Akupunktur dan akupresur titik PC 6 Neiguan telah dinyatakan sebagai tindakan pencegahan PONV. Tindakan ini meliputi stimulasi dengan jarum, TENS atau penekanan. Stimulasi sebaiknya dilakukan sebelum induksi anestesi.2,5,14
Lee dan Done melakukan meta analisis terhadap 19 uji acak dan menilai efektivitas teknik nonfarmakologis: akupunktur, elektro-akupuntur, TENS, stimulasi titik akupunktur dan akupresur untuk mencegah PONV. Analisis ini menemukan bahwa teknik acupoint nonfarmakologis pada orang dewasa serupa dengan antiemetik dalam mencegah muntah awal ( RR 0,89, 95 % CI 0,47-1,6 ) dan muntah akhir (RR 0,80, 95% CI 0,35-1,81). Teknik acupoint nonfarmakologis unggul dibanding plasebo untuk mencegah mual awal (RR 0,34, 95 % CI 0,20-0,58), dan mual akhir ( RR 0,47, 95 % CI 0,34-0,64 ) pada orang dewasa. Steine dkk mengevaluasi efektivitas akupresur dibandingkan dengan metoklopramid pada 75 wanita yang menjalani operasi caesar elektif dengan anestesi spinal. Penelitian ini menyimpulkan bahwa akupresur sama efektifnya dengan metoklopramid untuk mengurangi rasa mual pada ibu yang menjalani operasi
caesar elektif dengan anestesi spinal. Turgut dkk mengevaluasi efektivitas akupresur menggunakan SeaBands di titik akupunktur PC 6 untuk pencegahan PONV. Seratus perempuan yang menjalani operasi ginekologi elektif yang dibagi rata menjadi kelompok akupresur dan kelompok kontrol. Hasil penelitian menunjukkan kejadian mual, muntah dan penggunaan antiemetik penyelamatan pada kelompok akupresur lebih rendah secara signifikan bila dibandingkan dengan kelompok kontrol (p < 0,05). Para peneliti menyimpulkan bahwa akupresur pada PC 6 efektif untuk pencegahan PONV pada pasien yang menjalani operasi elektif ginekologi.6
Penelitian telah membuktikan bahwa kejadian PONV dapat dikurangi dengan penekanan jari, menusuk manual, merangsang listrik atau TEAS pada titik PC 6 Neiguan.15 Stimulasi listrik di titik akupunktur dapat digunakan sebagai alternatif atau terapi adjuvan untuk pencegahan PONV dengan level of evidence II - 1A (Bukti berasal dari uji coba terkontrol yang dirancang dengan baik tanpa
randomisasi. Pedoman ini telah disetujui oleh Executive and Council of the Society of Obstetricians and Gynaecologists of Canada.1
Pasien yang mengalami muntah pasca-operasi harus diperiksa tanda-tanda vital mereka dan dilakukan penilaian penyebab patologis lain dari muntah ( hipotensi, distensi abdomen, blokade nasogastric tube). Setelah ditetapkan bahwa PONV adalah penyebabnya, pengobatan simtomatik dapat dimulai.2 Pendekatan utama untuk mengendalikan mual dan muntah pasca operasi saat ini adalah farmakologis. Meskipun efektif, obat ini bukan tanpa efek samping atau biaya.8 Terapi obat hanya sebagian efektif dalam mencegah PONV dan dapat menyebabkan efek samping, seperti sedasi, sakit kepala dan reaksi ekstrapiramidal. Muntah pasca operasi yang tidak diinginkan, efek terbatas obat antiemetik dan efek samping mengindikasikan perlunya pengobatan profilaksis tambahan. Oleh karena itu, adalah tepat untuk mempertimbangkan penggunaan metode nonfarmakologis untuk mencegah PONV. Metode non farmakologis salah satunya adalah stimulasi PC 6 yang sama efektif melalui berbagai metode stimulasi, apakah invasif (akupunktur) atau non invasif (akupresur).4
Walaupun jarang mengancam jiwa, gejala ini sangat menyusahkan. Pasien mengganggap bahwa PONV merupakan komplikasi yang serius dari anestesi. PONV menyebabkan peningkatan ketidaknyamanan pasien dan ketidakpuasan serta peningkatan biaya yang berkaitan dengan lama tinggal di rumah sakit, menunda pulihnya asupan oral, menambah masa rawat inap, meningkatkan perdarahan, luka tidak menutup, pneumonia aspirasi. Sebuah studi mengungkapkan bahwa waktu perawatan meningkat sebesar 25 % pada pasien dengan PONV.1,5,11
2.2 Anestesia Spinal
Anestesia spinal (intratekal, intradural, subdural, subaraknoid) ialah pemberian obat anestesik lokal ke dalam ruang subaraknoid. Anestesia spinal diperoleh dengan cara menyuntikkan anestetik lokal ke dalam ruang subaraknoid. Teknik ini sederhana, cukup efektif dan mudah dikerjakan.16
Indikasi anestesia spinal yaitu pada bedah ekstremitas bawah, bedah panggul, tindakan sekitar rektum-perineum, bedah obstetri ginekologi, bedah
urologi, bedah abdomen bawah. Kontraindikasi absolut yaitu pasien menolak, infeksi pada tempat suntikan, hipovolemia berat, koagulopati, tekanan intrakranial meninggi. Kontraindikasi relatif yaitu infeksi sistemis (sepsis, bakteremi), infeksi sekitar tempat suntikan, kelainan neurologis, kelainan psikis, bedah lama, hipovolemia ringan, nyeri punggung kronis. Komplikasi tindakan anestesia spinal yaitu hipotensi berat, bradikardi, hipoventilasi, trauma pembuluh darah, trauma saraf, mual-muntah, blok spinal tinggi atau spinal total.16
Pemilihan obat spinal secara seksama, dosis, dan posisi pasien diperlukan sebelum memulai anestesia spinal. Pemilihan obat spinal yang optimal dipengaruhi oleh kecepatan onset, reliabilitas, derajat blokade motorik, durasi anestesi, profil efek samping, dan analgesia pascaoperasi. Bupivakain adalah anestetik lokal yang paling banyak digunakan untuk blokade spinal pada operasi SC di amerika serikat. Telah dilakukan uji klinis ekstensif mengenai penggunaaan bupivakain untuk anestesia spinal dan keuntungannya meliputi keamanan, prediktabilitas, dan efektivitas biaya. Bupivakain intratekal (7,5-15 mg) memiliki onset cepatdan durasi blokade 90-120 menit. Efek samping berkaitan dengan dosis dan penggunaan adjuvan.17
Tabel 1. Anestetik Lokal untuk Anestesia Spinal pada SC 17
Obat Dosis Durasi
Lidokain 50 – 90 mg 45 – 75 menit Mepivakain 60 mg 60 menit Bupivakain 7,5 – 15 mg 60 – 120 menit Ropivakain 15 – 25 mg 60 – 120 menit Levobupivakain 7,5 – 15 mg 60 – 120 menit Tetrakain 7 – 10 mg 120 – 180 menit
Mual dan muntah merupakan efek samping yang umum terjadi selama operasi SC dengan anestesia spinal. Mual dan muntah berkaitan dengan hipotensi, nyeri viseral, dan pemberian medikasi seperti oksitosin. Hipotensi biasanya terjadi dalam 20 menit pertama setelah induksi anestesia spinal. Nyeri viseral terjadi
ketika dilakukan manipulasi pada uterus saat proses persalinan atau penutupan fascia.17
2.3 Elektroakupunktur
Elektroakupunktur (EA) didefinisikan secara luas sebagai suatu istilah komprehensif untuk semua prosedur berlandaskan pada pengukuran atau terapi yang berasal dari akupunktur cina namun menggunakan alat elektronik modern. Namun, istilah elektroakupunktur dapat dimengerti dalam cara yang berbeda tergantung pelatihan dan kecenderungan mereka. Beberapa menganggap EA secara terbatas, sebagai stimulasi elektrik pada titik akupunktur secara eksklusif melalui jarum.18 Kepustakaan lain menyebutkan bahwa EA melibatkan aliran listrik ke jaringan tubuh melalui jarum akupunktur, untuk keperluan terapi atau analgesia.19
Terdapat beberapa alasan mengapa seseorang menggunakan EA, karena EA memberikan beberapa keuntungan antara lain: EA lebih efektif dibandingkan dengan akupunktur manual pada beberapa situasi, dan sering memberikan potensiasi efek yang diperoleh dari metode manual; EA lebih menghemat waktu dan lebih sedikit tergantung pada praktisi akupunktur dibandingkan dengan akupunktur manual; pada beberapa kasus dapat memberikan hasil yang lebih cepat dan bertahan lebih lama; EA memiliki efek spesifik terhadap nyeri, relaksasi, sirkulasi dan otot yang berbeda dari akupunktur manual; EA lebih terkontrol, terstandarisasi dan dapat diukur secara objektif dibanding dengan akupunktur manual.18
Elektroakupunktur diklasifikasikan menjadi 2 frekuensi yaitu frekuensi rendah jika frekuensi < 10 Hz dan frekuensi tinggi jika frekuensi sekitar 50-200 Hz.18 Elektroakupunktur frekuensi rendah mengeluarkan neurotransmiter β -endorfin dan enkefalin yang berinteraksi dengan reseptor opioid µ dan di otak dan medula spinalis sedangkan EA frekuensi tinggi mengeluarkan dinorfin yang berinteraksi dengan reseptor opioid κ.18, 20 Ketika frekuensi 2 Hz, 100 Hz atau 15 Hz diberikan secara bergantian selama masing-masing 3 detik, ketiga tipe reseptor opioid terlibat.21
Frekuensi EA sering dikombinasi agar terdapat banyak variasi neurotransmitter yang dikeluarkan dan mengurangi kemungkinan akomodasi dari ujung-ujung saraf. Contohnya untuk terapi, EA frekuensi rendah sering diselingi dengan periode frekuensi tinggi, secara bergantian dalam interval tertentu. Istilah untuk kombinasi ini adalah dense dispersed.19
Elektroakupunktur tidak dapat diterapkan pada semua kasus. Menurut WHO stimulasi EA dikontraindikasikan pada pasien yang hamil, pasien yang menggunakan pacemaker, kurangnya sensibilitas kulit dan lesi kulit yang luas.22 Mayor DF membagi kontraindikasi EA menjadi 2 yaitu kontraindikasi absolut dan relatif. Kontraindikasi absolut EA meliputi: kehamilan trimester pertama (walaupun beberapa otoritas menyatakan bahwa terapi dengan hati-hati diperbolehkan untuk kasus hiperemesis apabila pengobatan lainnya potensial berbahaya untuk fetus); stimulasi melalui atau dekat uterus dilarang pada kehamilan sebelum proses melahirkan; elektrostimulasi sebaiknya tidak dilakukan pada pasien syok atau koma, demam akut (temperatur > 38ºC), septikemia; stimulasi sebaiknya tidak dilakukan pada anak-anak dibawah usia 12 tahun; stimulasi tidak dilakukan melewati sinus karotikus karena respon hipotensi, dekat dengan laring pada kasus restriksi saluran pernapasan terutama menggunakan frekuensi tinggi; stimulasi dikontraindikasikan pada pasien yang menggunakan
synchronous cardiac pacemaker; stimulasi kuat (terutama pada frekuensi tinggi) dihindari pada pasien dengan tekanan darah tinggi. Kontraindikasi relatif EA meliputi: epilepsi (stimulasi kuat dan menetap sebaiknya tidak digunakan khususnya bila melalui korteks motorik menggunakan frekuensi tinggi); kanker aktif; nyeri atau pembengkakan yang belum terdiagnosis; tulang belakang yang tidak stabil; kehamilan mulai bulan keempat (kecuali pada presentasi bokong, saat partus atau induksi partus), stimulasi kuat di tungkai dihindari; pasien dengan konstitusi tubuh lemah, hipotensi; jika pasien hipertensi, mengalami
cerebrovascular accident (misalnya menangioma atau aneurisma) atau besar kemungkinan terjadi transient ischemic attack maka dimonitor ketat saat distimulasi di regio kepala atau di servikal atas; jika terdapat defek kongenital pada tulang maka hindari peletakan elektroda didekat defek tersebut; pada pasien dengan riwayat kelainan jantung, hindari arus melewati kedua lengan, EA
dihindari pada kasus aritmia atau serangan jantung (yang terjadi < 3 bulan); elektrostimulasi dikontraindikasikan pada kelainan vena akut; jika pasien memiliki implan metal (misalnya implan metal sendi pangkal paha) maka elektroda harus diatur agar arus listrik tidak melewati implan tersebut; penjaruman tidak dilakukan pada tungkai yang mengalami limfedema moderat maupun berat.18
Stimulasi yang lebih kuat pada hampir semua frekuensi akan mengaktivasi sistem saraf simpatis, menaikkan tekanan darah dan denyut jantung. Stimulasi yang kurang kuat dapat meningkatkan aktivitas parasimpatis, meningkatkan relaksasi dan meningkatkan temperatur secara umum. Stimulasi EA yang nyeri merangsang serabut saraf A dan serabut saraf C nosiseptif, sedangkan pada stimulasi EA yang tidak nyeri akan merangsang serabut saraf Aβ dan serabut saraf C mekanoreseptor.18
Toleransi dapat terjadi jika EA digunakan terlalu sering sehingga pengobatan menjadi kurang efektif. Toleransi terjadi pada satu frekuensi tidak menyebabkan toleransi pada frekuensi yang lain. Angka kejadian toleransi juga berbeda pada spesies yang berlainan. Secara umum, toleransi lebih mudah terjadi pada stimulasi EA frekuensi tinggi intensitas rendah bila dibandingkan dengan EA frekuensi rendah intensitas tinggi atau TENS. Toleransi dapat terjadi melalui mekanisme perifer atau sentral. Secara sentral, enkefalin dapat berkurang. Neurokimia yang dikeluarkan oleh aktivasi opioid yang berkepanjangan juga mengambil peran pada toleransi. Neurokimia tersebut mencakup noradrenalin dan kolesistokinin.18
2.4 Akupresur
Akupresur adalah terapi medis komplementer dimana tekanan fisik diterapkan secara manual untuk titik-titik tertentu pada tubuh dengan atau tanpa berbagai perangkat dalam rangka untuk menyeimbangkan fungsi internal tubuh.23 Ada pula yang menyebutkan bahwa akupresur melibatkan stimulasi titik akupunktur tertentu melalui penekanan jari atau menggunakan tungkai, lengan atau sendi. Hal ini didasarkan pada model teoritis yang sama seperti akupunktur tetapi sifatnya tidak invasif.24 Akupresur telah digunakan dalam berbagai uji
klinis, dan telah terbukti bebas dari beberapa efek samping dari terapi alternatif lain seperti TENS, manipulasi tulang belakang.23
Beberapa peneliti mencoba untuk menginterpretasikan mekanisme akupresur dalam terminologi kedokteran barat kontemporer. Sebagai contoh, Wu dkk menjelaskan bahwa stimulasi titik akupunktur dapat melepaskan neurotransmiter dan neurohormon. Demikian pula, Takeshige, Sato dan Han menunjukkan bahwa efek stimulasi titik akupunktur disebabkan oleh aktivasi sistem opioid endogen. Penelitian ini menemukan bahwa stimulasi akupuntur yang dilakukan pada bagian tubuh tertentu (acupoints) dapat memfasilitasi pelepasan neuropeptida tertentu (misalnya, endorfin) dalam sistem saraf pusat, mengakibatkan efek fisiologis seperti berkurangnya rasa sakit dan refleks muntah. Selain itu, Dale dan Dold menyatakan bahwa stimulasi titik akupunktur dalam meridian membangkitkan sinyal dan konduksi elektromagnetik.25
Salah satu penjelasan mengenai efek akupresur pada pencegahan PONV adalah melalui serat saraf α dan β yang membentuk sinapsis di kornu dorsalis. Saraf ini diaktifkan melalui kulit reseptor sensorik yang menyebabkan stimulasi frekuensi rendah dan pelepasan endorfin yang lebih tinggi di hipotalamus. Akupresur meningkatkan kadar β-endorfin dalam cairan cerebrospinal. Teori lain adalah bahwa akupresur mengaktifkan serat serotoninergik dan norepinefrinergik, sehingga mengubah kadar serotonin dan memberikan efek positif pada PONV. Terdapat pula kemungkinan bahwa reseptor dopaminergik sentral memiliki peran dalam mekanisme antiemetik akupresur, yang mirip dengan mekanisme efek antiemetik metoklopramid yakni efek dopamin antagonis sentral. Metoklopramid memblok reseptor dopamin D2 di chemoreseptor trigger zone di medula (area postrema), sehingga menghasilkan efek anti-mual yang kuat. Dengan demikian, terlepas dari mekanisme kerja dan teori, akupresur telah menunjukkan efek antiemetik dalam banyak penelitian sebagai entitas independen atau dalam kombinasi dengan antiemetik lainnya.6, 14, 26
Beberapa penulis telah menunjukkan bahwa rangsangan akupresur melalui PC 6 menyebabkan peningkatan kelistrikan di inti motorik saraf vagus di batang otak dan kemudian menginduksi prolonged slow waves peristaltik lambung yang diperlihatkan oleh electrogastrography. Prolonged slow waves, bersama-sama
dengan penurunan spike waves dapat mengurangi antiperistalsis, yang merupakan penyebab mual dan muntah.27 Mekanisme akupresur mempengaruhi tubuh juga dapat melalui modulasi sistem saraf otonom, dan memunculkan ''respon relaksasi''. Sebuah penelitian terkontrol dengan plasebo, tersamar tunggal menemukan bahwa akupresur aktif memberikan efek relaksasi lebih cepat dan lebih besar daripada plasebo.28
Akupresur memiliki sejumlah keunggulan dibandingkan akupunktur tradisional, yaitu sifatnya non invasif, tidak menyakitkan dan ditoleransi dengan baik oleh anak-anak. Juga masalah jarum steril dan pendarahan dieliminasi.29 Akupresur sangat menarik karena dengan instruksi yang tepat, akupresur dapat dipelajari oleh seorang pemula, memungkinkan untuk dilakukan sendiri.30 Stimulasi akupresur multi-point mampu merangsang dengan kuat struktur otak spesifik dan resinkronisasi fungsi otak serta normalisasi kadar neurotransmiter. Walaupun mekanisme bagaimana kombinasi multi-acupoint ini mengaktifkan atau mengakses struktur dan fungsi subkortikal dan kortikal spesifik belum diketahui, bukti ilmiah baru-baru ini mengenai aktivasi yang sangat spesifik dari struktur kortikal dan subkortikal dengan stimulasi acupoint spesifik yang dibahas di atas memberikan setidaknya mekanisme yang memungkinkan pada akupresur.29
2.5 Mekanisme Kerja dan Efek Akupunktur
Mekanisme kerja elektroakupunktur pada kasus PONV melalui TRPV1 (Receptor Potential Vanilloid Type-1) yang diduga memegang peranan penting dalam memediasi transduksi sinyal EA ke susunan saraf pusat. Beberapa studi menunjukkan bahwa saraf aferen primer somatik maupun viseral, keduanya mengekspresikan TRPV1, dan molekul ini diekspresikan oleh terminal di spinal dan perifer. TRPV1 diekspresikan terutama pada proyeksi serabut saraf A dan C menuju medula spinalis dan modulasi respon susunan saraf pusat. Aktivasi TRPV1 menyebabkan depolarisasi membran, yang selanjutnya menyebabkan aktivasi saluran natrium dan kalsium. Depolarisasi membran saraf perifer menyebabkan perambatan stimulus ke susunan saraf pusat, sehingga dalam hal ini elektroakupunktur dapat menimbulkan efek pada modulasi respon susunan saraf pusat.31
Beberapa mekanisme kerja telah diusulkan untuk efek stimulasi PC 6 pada PONV, tetapi mekanisme yang persis dimana akupunktur mencegah PONV belum ditetapkan. Salah satu mekanisme yang diajukan adalah bahwa PC 6 bekerja melalui neurotransmiter. Banyak penelitian eksperimental telah menunjukkan bahwa akupunktur mempengaruhi sistem opioid endogen serta transmisi serotonin melalui aktivasi serat serotonergik dan noradrenergik. Neurotransmiter mengubah pengalaman tidak nyaman (misalnya nyeri, mual dan muntah) atau melepaskan bahan kimia lain yang mempengaruhi sistem pengaturan tubuh, termasuk sistem kekebalan tubuh. Mekanisme melalui persarafan diajukan berdasarkan kemampuan anestesi lokal untuk memblokir aksi antiemetik akupresur PC 6.8, 13, 32 Stimulasi PC 6 meningkatkan pelepasan β-endorfin dari hipotalamus ke dalam cairan cerebrospinal. β-endorfin dianggap memiliki efek antiemetik yang dimediasi oleh reseptor µ. Aktivasi sistem serotonergik dan norepinefrinergik mengubah transmisi serotonin, menginduksi serotonin untuk mempromosikan transformasi transportasi juga bisa memberikan kontribusi pada efek antiemetik stimulasi PC6. 3, 5, 14, 15
Mekanisme PC 6 yang kedua yang diajukan adalah melalui pengaruh langsung pada otot polos usus. Elektrostimulasi PC 6 dapat mengurangi takiaritmia lambung yang diinduksi oleh motion sickness ( Hu et al, 1995; Stern et al, 2001) dan meningkatkan persentase gelombang lambat regular yang dilihat melalui electrogastrography. Elektroakupunktur di PC 6 mengalami menekan kontraksi peristaltik retrograd dan mengurangi episode muntah. Efek ini dihilangkan dengan nalokson, sehingga penulis menyimpulkan bahwa jalur opioid sentral terlibat.3,32
Mekanisme PC 6 ketiga yang diusulkan bahwa PC 6 bekerja melalui refleks somatoviseral. Elektrostimulasi di PC 6 menghambat frekuensi transient lower oesophageal sphincter relaxations yang dipicu oleh distensi lambung. Berbeda dengan studi sebelumnya, efek ini tidak dihambat oleh nalokson, dengan demikian diajukan adanya mekanisme non-opioid.3,13,32 Mekanisme keempat yang diajukan bahwa PC 6 bekerja melalui inhibisi input sensorik. Menurut teori ini, ketika input sensorik dari distensi lambung dihambat maka frekuensi transient lower oesophageal sphincter relaxations juga dihambat.13,32 Mekanisme kelima
yang diajukan yaitu PC 6 merangsang refleks somatosimpatetik yang menginduksi relaksasi lambung. Pusat refleks berada di medula, dan neuron medula ventrolateral mungkin memainkan peran penting.32 Mekanisme keenam yang diusulkan keenam bahwa PC 6 dapat meningkatkan modulasi vagal.3, 8, 32
Mekanisme ketujuh yang diusulkan bahwa PC 6 dapat mempengaruhi
cerebella vestibular neuromatrix. Dalam beberapa penelitian Pencitraan Resonansi Magnetik Fungsional (fMRI) digunakan untuk menyelidiki substrat saraf yang merespon stimulasi akupunktur di PC 6 Neiguan. Data menunjukkan bahwa otak berfungsi sebagai lokus penting aktivasi selama stimulasi akupunktur PC 6, dan efektifitas klinis PC 6 dapat dimediasi oleh cerebella vestibular neuromatrix .13, 32, 33Ada juga kemungkinan peran reseptor dopaminergik sentral dalam mekanisme antiemetik akupresur, dan akupresur PC 6 secara tidak langsung dapat menimbulkan efek melalui reseptor dopaminergik sentral ini.14 Kombinasi dari mekanisme ini juga dapat menjelaskan efek yang diamati pada berkurangnya mual dan muntah.8
2.6 Efek Samping dan Kontraindikasi Akupunktur
Tinjauan terhadap efek yang tidak diharapkan dari akupunktur menegaskan bahwa akupunktur, di tangan praktisi yang berkualifikasi adalah aman.10 Akupunktur umumnya merupakan prosedur yang aman dengan sedikit kontraindikasi atau komplikasi. Namun, selalu terdapat resiko potensial walaupun kecil, yaitu transmisi infeksi dari satu pasien ke pasien lainnya (HIV atau hepatitis) atau memasukkan organisme patogen. Oleh karena itu untuk keamanan akupunktur memerlukan kewaspadaan dalam mempertahankan standar tinggi kebersihan, sterilitas dan teknik aseptik.22
Efek serius yang tidak diharapkan seperti pneumotoraks, tamponade jantung, perlukaan organ visera dan sistem saraf dapat dicegah melalui tindakan yang hati-hati dan pengetahuan anatomi. Efek yang tidak diharapkan yang sementara dan tidak serius meliputi nyeri pada penusukan, hematoma, perdarahan minor, masalah ortostatik, jarum tertinggal, dan iritasi kulit lokal. Walaupun PC 6 Neiguan dekat dengan nervus medianus, efek yang tidak diharapkan dari stimulasi titik PC 6 Neiguan sangat jarang. Hanya ada satu laporan mengenai neuropati
nervus medianus yang disebabkan oleh jarum akupunktur yang patah di dalam terowongan karpal dekat titik PC 6 Neiguan. Ketidaknyamanan plester / perban akupresur, iritasi kulit, nyeri sementara dan pergelangan tangan yang bengkak diuraikan dalam sebuah penelitian mengenai mual dan muntah (Lee and Done, 2004; Ezzo et al., 2005).10
Dari sudut pandang “aksi regulasi” akupunktur, adalah sulit untuk menetapkan kontraindikasi absolut untuk terapi akupunktur. Namun, untuk alasan keamanan, akupunktur dihindari pada kondisi kehamilan (kecuali untuk tujuan terapi tertentu), kedaruratan medis dan kondisi pembedahan, tumor ganas (namun dapat digunakan sebagai kombinasi dengan terapi lain, untuk meringankan nyeri dan gejala lain, untuk meringankan efek samping kemoterapi dan radioterapi dan meningkatkan kualitas hidup), kelainan perdarahan (pasien dengan kelainan perdarahan dan pembekuan darah atau pasien yang menggunakan terapi antikoagulan).22
2.7 Penelitian Akupunktur pada PONV
Terdapat beberapa penelitian mengenai penggunaan akupunktur untuk PONV. Penelitian-penelitian tersebut antara lain sebagai berikut:
1. Lee A, Fan LT pada tahun 2011 melakukan systematic review mengenai stimulasi titik akupunktur PC 6 di pergelangan tangan untuk mencegah mual dan muntah pasca operasi. Tinjauan sistematis ini bertujuan untuk menentukan efikasi dan keamanan stimulasi PC 6 dalam mencegah PONV. Dilakukan pencarian hasil penelitian yang dimuat di CENTRAL (
The Cochrane Library, Edisi 3, 2008), MEDLINE (Januari 1966 sampai September 2008), EMBASE (Januari 1988 sampai September 2008), ISI
Web of Science (Januari 1965 sampai September 2008), daftar publikasi penelitian akupunktur di national library of medicine, dan daftar referensi dari artikel. Kriteria seleksi adalah semua penelitian random menggunakan teknik stimulasi PC 6 yang dibandingkan dengan sham atau terapi obat untuk pencegahan PONV. Intervensi yang digunakan dalam penelitian tersebut termasuk akupunktur, elektroakupuntur, TENS, stimulasi laser, plester capsicum, perangkat akustimulasi dan akupresur pada pasien yang
menjalani operasi. Hasil primer yang dinilai adalah risiko mual dan muntah. Hasil sekunder adalah kebutuhan untuk terapi antiemetik penyelamatan dan efek samping. Dua orang penilai independen menilai kualitas penelitian dan mengekstraksi data. Terdapat 40 percobaan yang melibatkan 4858 partisipan. Bila dibandingkan dengan sham maka stimulasi titik PC 6 secara signifikan mengurangi: mual ( RR 0,71, 95 % CI 0,61-0,83 ); muntah ( RR 0,7 , 95 % CI 0,59-0,83 ), dan kebutuhan untuk antiemetik penyelamatan ( RR 0,69 , 95 % CI 0,57-0,83 ).9
2. Soltani AE dkk pada Tahun 2010 melakukan penelitian mengenai akupresur, ondansetron, metoklopramid pada penurunan PONV setelah operasi strabismus. Penelitian ini bertujuan untuk membandingkan efikasi klinis akupresur dengan obat ondansetron dan metoklopramid pada penurunan keparahan PONV setelah operasi strabismus. Terdapat 200 pasien dengan ASA kelas I- II, usia 10 sampai 60 tahun, yang menjalani operasi strabismus diikutsertakan dalam penelitian prospektif, tersamar ganda, menggunakan plasebo sebagai kontrol. Kelompok I adalah kontrol, kelompok II mendapat metoklopramid 0,2 mg/kg, dan kelompok III mendapat ondansetron 0,15 mg/kg intravena segera sebelum induksi anestesi. Kelompok IV dipasang gelang akupresur pada titik PC 6. Gelang akupresur tidak ditempatkan tepat untuk responden kelompok I- III. Gelang akupresur dipasang 30 menit sebelum induksi anestesi dan dilepaskan enam jam setelah operasi selesai. PONV dievaluasi pada 0-2 jam dan 2-24 jam setelah operasi oleh pengamat yang tidak mengetahui perlakuan yang diberikan. Insiden PONV tidak berbeda bermakna antara kelompok akupresur, metoklopramid dan ondansetron selama 24 jam. Selain itu tingkat keparahan PONV tidak berbeda bermakna antara akupresur, metoklopramid dan ondansetron di ruang pemulihan. Kesimpulan penelitian ini bahwa akupresur pada titik P6 menyebabkan penurunan insiden dan keparahan PONV yang signifikan pada 24 jam setelah operasi strabismus demikian pula metoklopramid (0,2 mg/kg) dan ondansetron (0,15mg/kg) intravena untuk pasien berusia 10 tahun atau lebih tua.14
3. Larson dkk JD Tahun 2010 melakukan penelitian prospektif, acak, tersamar mengenai efek elektroakustimulasi pada mual, muntah dan nyeri pascaoperasi di ruang rawat pasien bedah plastik. Seratus dua puluh dua pasien yang menjalani prosedur bedah di pusat bedah rawat jalan diacak menjadi dua kelompok. Kelompok pertama menerima perlakuan sham, ReliefBand sebuah electroacustimulation band ditempatkan di titik PC 6 namun dimatikan. Perangkat tersebut ditutupi dengan pita buram, sehingga tidak diketahui apakah perangkat itu aktif atau nonaktif. Kelompok kedua menggunakan ReliefBand yang telah disetujui oleh US Food and Drug Administration, merupakan perangkat elektrostimulasi yang dapat digunakan kembali, dioperasikan dengan baterai, seharga $150. Elektroakustimulasi merupakan turunan dari terapi akupunktur yang menggunakan arus listrik kecil untuk merangsang titik-titik akupunktur pada tubuh manusia. Hasil yang dinilai adalah nyeri, mual-muntah dan kebutuhan obat penyelamatan serta waktu yang dibutuhkan untuk keluar perawatan. Hasil penelitian menunjukkan bahwa kelompok elektroakustimulasi memiliki skor mual lebih rendah yang signifikan pada 30 menit dan 120 menit pasca operasi (p < 0,05 ). Selain itu, analisis subkelompok menunjukkan temuan yang signifikan bahwa pasien bedah pada kelompok perlakuan memerlukan lebih sedikit obat penghilang rasa sakit dan waktu yang lebih pendek untuk keluar dari perawatan bila dibandingkan dengan kontrol.5
4. Liodden I dkk Tahun 2010 melakukan penelitian terandomisasi dengan kontrol mengenai akupunktur perioperatif dan akupresur pasca operasi dalam mencegah muntah pasca operasi setelah operasi tonsilektomi atau adenoidektomi anak-anak. Tujuan penelitian ini untuk mengetahui efektivitas akupunktur dan akupresur sebagai tambahan terhadap pengobatan standar untuk muntah pasca operasi pada anak-anak yang menjalani tonsilektomi dan/atau adenoidektomi. Seratus lima puluh empat anak ikut serta dalam penelitian ini. Pada kelompok perlakuan dilakukan akupunktur pada PC 6 bilateral, lalu dipasang gelang akupresur selama 24 jam serta diberikan pengobatan standar. Kelompok kontrol menerima
pengobatan standar. Hasil penelitian menunjukkan bahwa anak-anak dalam kelompok akustimulasi mengalami episode muntah yang lebih sedikit dibandingkan dengan kelompok kontrol, 46,8 % banding 66,2 % (p = 0,015).4
5. Frey UH dkk Tahun 2009 melakukan penelitian mengenai efektivitas akustimulasi PC 6 dalam mengurangi mual dan muntah pascaoperasi pada pasien berisiko tinggi. Dua ratus perempuan yang menjalani histerektomi terlibat dalam penelitian ini. Penelitian ini merupakan penelitian prospektif, tersamar (pengamat), acak, menggunakan kontrol. Kelompok yang menerima akustimulasi selama 24 jam ( n = 101 ), dibagi secara acak menjadi subkelompok yaitu kelompok pra-induksi (n = 48) dan pasca- induksi ( n=53). Kelompok stimulasi sham (n = 99), dibagi menjadi subkelompok pra-induksi (n = 49) atau pasca induksi ( n = 50). Mual dan muntah dicatat selama 24 jam setelah operasi pada seluruh kelompok. Hasil penelitian menunjukkan bahwa insiden PONV dan kebutuhan untuk terapi penyelamatan secara signifikan lebih rendah pada kelompok akustimulasi daripada di kelompok sham ( PONV, 33 % vs 63 %, P =0,001, terapi penyelamatan 39 % vs 61 %, P=0,001 ). Rasio risiko untuk akustimulasi dan PONV adalah 0,29 [ 95% CI 0,16-0,52 ] dan untuk terapi penyelamatan adalah 0,38 ( 95 % CI 0,21-0,66 ). Tidak terdapat perbedaan yang signifikan dalam efek mengurangi PONV antara pemberian akustimulasi pra dan pasca induksi. Akustimulasi menggunakan perangkat
ReliefBand®, merupakan perangkat non-invasif, disetujui FDA, portabel (34 g), menggunakan baterai (dua 3 V lithium), seperti jam tangan, memiliki frekuensi 31 Hz dan arus listrik sampai dengan 35 mA yang dibagi dalam lima kekuatan. Pada kedua kelompok dipasang ReliefBand®
di ruang induksi anestesi pada titik PC 6 pada pergelangan tangan dominan. Pada kelompok Sham, elektrode ReliefBand dinonaktifkan elektroda dengan penutup silikon, yang tak terlihat bagi pasien dan peneliti. Pada kelompok perlakuan ReliefBand diaktifkan ( 31 Hz, kekuatan kelas III) selama 24 jam setelah operasi.3
2.8 Kerangka Teori Keterangan: : Merangsang : Menghambat AKUPUNKTUR Cerebellar Vestibular Neuromatrix Transformasi & Transportasi Serotonin Vagal Modulation Chemoreceptor Trigger Zone PUSAT MUNTAH
Gejala Mual Muntah
Relaksasi gaster Mengurangi
takiaritmia gaster Meningkatkan regular
slow waves yang terlihat oleh electrogastrography Menekan peristaltik retrograde Penyakit Vestibular/ Motion Sickness Obat-obatan (Apomorfin, Cisplatin, Digitalis, dll) Uremia Hipoksia Bupivakain Oksitosin TRPV1 5-HT3 antagonis : ondansetron, dolasetron, granisetron Benzamides : metoklopramid Butirofenon : droperidol Antikolinergik : antropin hiosin skopolamin