GAMBARAN ALERGEN PADA ANAK DENGAN
DERMATITIS ATOPIK
1. Nama : Nadiya Munir
2. Rumah Sakit : H. Adam Malik Medan
3. Alamat : Jl. Jeumpa D46, sektor timur darussalam, 4. Kota : Banda Aceh
5. Nomor Kontak : 085261053484
Gambaran Alergen pada Anak dengan Dermatitis Atopik
Nadiya Munir, Salia Lakswinar, Irma D. Roesyanto.
Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sumatera Utara
SMF Ilmu Kesehatan Kulit dan Kelamin RSUP Haji Adam Malik Medan – Indonesia
Abstrak
Latar Belakang : Dermatitis atopik adalah penyakit inflamasi kulit yang berlangsung kronik
berulang, disertai rasa gatal dan timbul pada predileksi tertentu. Umumnya dikaitkan dengan abnormalitas fungsi barier kulit, sensitisasi alergen, riwayat keluarga yang memiliki atopi dan infeksi kulit yang berulang. Gambaran hasil uji tusuk kulit pada anak dengan DA dapat memberi gambaran sensitisasi alergen yang penting sebagai langkah pencegahan yang dapat diterapkan.
Tujuan : Untuk mengetahui gambaran alergen pada anak dengan dermatitis atopik.
Subyek dan metode : Penelitian ini merupakan penelitian deskriptif dengan rancangan cross-sectional. Empat puluh tiga orang anak dengan riwayat dermatitis atopik diikutsertakan dalam penelitian ini. Terhadap subjek penelitian dilakukan anamnesis dan pemeriksaan dermatologis dan kemudian dilakukan uji tusuk kulit dengan alergen dari Alyostal produksi Hollister Stier (France). Hasil ditampilkan dalam bentuk tabel frekuensi.
Hasil : Alergen yang menunjukkan reaksi positif paling banyak secara berurutan adalah alergen hirup yaitu tungau debu rumah sebanyak 28 orang (65,1%), kecoa sebanyak 27 orang (62,8%), nyamuk sebanyak 21 orang (48,8%), diikuti alergen makanan yaitu udang sebanyak 17 orang (39,5%), kacang tanah sebanyak 16 orang (37,2%), ayam sebanyak 15 orang (34,9%), terigu sebanyak 11 orang (25,6%), putih telur sebanyak 9 orang (20,9%).
Kesimpulan : Alergen terbanyak dengan reaksi positif pada penelitian ini adalah tungau debu
rumah.
Kata kunci : dermatitis atopik, anak, alergen, uji tusuk kulit.
Allergen Profile of Atopic Dermatitis Children
Nadiya Munir, Salia Lakswinar, Irma D. Roesyanto.
Department of Dermatology and Venereology Medical Faculty of Sumatera Utara University RSUP Haji Adam Malik Medan – Indonesia
Abstract
Background : Atopic dermatitis is a chronically relapsing skin disease that occurs most
commonly during early infancy and childhood. It is frequently associated with abnormalities in skin barrier function, allergen sensitization, and recurrent skin infections. The result of skin prick test in atopic dermatitis children could reveal allergen sensitization that important for avoidance strategy.
Objective : To reveal allergens profile of atopic dermatitis children.
Methods : This was a cross-sectional analyses study involving 43 subjects with history of
atopic dermatitis. History taking by anamneses and dermatological examination were conducted to all subjects. They were all skin prick tested with allergens from Alyostal, Hollister Stier (France). Results were presented descriptively.
Results : The skin prick test results presented positive reaction from the most were house
dust mite in 28 subjects (65,1%), cockroach in 27 subjects (62,8%), mosquito in 21 subjects (48,8%), shrimp in 17 subjects (39,5%), peanut in 16 subjects (37,2%), chicken in 15 subjects (34,9%), wheat in 11 subjects (25,6%), white egg in 9 subjects (20,9%).
Conclusion : The most allergens with positive reaction were house dust mite.
Key words : atopic dermatitis, children, allergen, skin prick test.
BAB 1
PENDAHULUAN
1.1 Latar Belakang Masalah
World Allergy Organization (WAO) mendefinisikan atopi sebagai kecenderungan
masing-masing individu maupun secara familial (genetik) untuk menghasilkan antibodi Imunoglobulin E (IgE) dalam merespon alergen dalam dosis rendah dan berkembang menjadi
suatu kondisi yang khusus, seperti asma, rhinitis maupun dermatitis atopik. Definisi ini menjelaskan imunoreaktifitas tapi tidak termasuk keberadaan gejala klinis. Atopi merupakan faktor risiko yang paling penting untuk perkembangan penyakit alergi, walaupun pasien atopi
dapat menunjukkan hasil respon yang positif terhadap alergen tanpa adanya gejala yang berkembang.1
Dermatitis atopik (DA) adalah penyakit inflamasi kulit yang berlangsung kronik berulang, disertai rasa gatal dan timbul pada predileksi tertentu. Umumnya dikaitkan dengan abnormalitas fungsi barier kulit, sensitisasi alergen, riwayat keluarga yang memiliki atopi dan
infeksi kulit yang berulang. DA paling sering timbul pada tahun pertama kehidupan dan masa kanak-kanak, sekitar 90% kasus timbul pada 5 tahun pertama kehidupan.2-5
Sejak tahun 1960an telah terjadi peningkatan prevalensi DA sebesar tiga kali lipat. DA merupakan masalah kesehatan di seluruh dunia, dengan prevalensi yang bervariasi. DA mengenai sekitar 10-20% anak di Amerika, Eropa Utara dan Barat, Afrika, Jepang, Australia
dan negara-negara industri lainnya. Menariknya, prevalensi DA pada anak jauh lebih rendah pada negara-negara agraris seperti Cina, Eropa Timur, Afrika bagian rural, dan pusat Asia.
Begitu pula di Indonesia, DA meningkat pesat pada dekade terakhir. Pada tahun 2013 dari laporan 5 rumah sakit yang melayani dermatologi anak yaitu RS dr Hasan Sadikin
Bandung, RS Dr Cipto Mangunkusumo Jakarta, RS H. Adam Malik Medan, RS Kandou Manado, RSU Palembang, RSUD Sjaiful Anwar Malang tercatat sejumlah 261 kasus diantara 2356 pasien baru (11,8%).3
Lebih dari satu dekade yang lalu, didapat frekuensi penyakit atopi dengan sensitisasi alergen meningkat secara paralel, yang menunjukkan bahwa peningkatan tersebut saling
berkaitan. Di negara industri, diperkirakan 30-50% dari populasi pediatri menunjukkan adanya sensitisasi alergen.1
Hubungan antara DA dengan atopi (sensitisasi alergen) telah diperdebatkan sejak
sekian lama. Sekitar 70% anak dengan DA mempunyai riwayat atopi dalam keluarganya seperti asma bronkial, rhinitis alergi, atau DA. Pada sebagian besar anak dengan DA (sekitar
80%), terdapat peningkatan kadar IgE total dan eosinofil di dalam darah. DA sering sebagai manifestasi pertama dalam atopic march, 80% pasien dengan DA bila tidak ditangani secara tepat akan berkembang menjadi asma atau rhinitis alergi. Semua uraian ini memberikan
dugaan bahwa dasar DA adalah suatu penyakit atopi.6-8
Identifikasi alergen secara individual merupakan strategi yang tepat untuk mengontrol
DA dan menghindari terjadinya atopic march.9,10 Investigasi alergen dapat dilakukan dengan
menggunakan ekstrak makanan dan hirupan secara in vitro yang dikenal dengan uji IgE spesifik dan secara in vivo yaitu uji tusuk kulit (UTK). Kedua metode tersebut mampu
menunjukkan adanya hipersensitifitas tipe I. Diantara berbagai tes dalam klinis yang bertujuan untuk mendeteksi sensitivitas yang dimediasi oleh IgE, UTK merupakan uji yang
Salah satu penelitian tentang UTK di Indonesia yaitu penelitian dari Fakultas Kedokteran Universitas Indonesia, yang dilakukan di Rumah Sakit Cipto Mangunkusumo
pada tahun 2011. Pada penelitian tersebut didapatkan dari 35 anak yang menderita DA, 29 anak menunjukkan hasil UTK yang positif, terdiri atas 8 subyek positif terhadap alergen makanan saja, 3 subyek positif terhadap alergen hirupan saja, dan 18 subyek positif terhadap
keduanya. Alergen hirupan yang tersering yaitu bulu anjing, aspergillus, rumput, sedangkan alergen makanan yang tersering yaitu maizena, putih telur, ikan tuna, daging ayam, dan
tepung terigu.12
Gambaran hasil UTK pada anak dengan DA, dapat memberikan gambaran sensitisasi alergen yang penting sebagai petunjuk untuk tindakan eliminasi DA pada anak dan
mengurangi ekspresi klinis dari penyakit alergi lainnya. Pemahaman tentang gambaran sensitisasi alergen pada pasien dari berbagai wilayah, penting untuk langkah pencegahan
yang dapat diterapkan.1,12
Hal ini mendorong penulis untuk meneliti gambaran alergen pada anak dengan dermatitis atopik di beberapa sekolah di Medan.
1.2 Rumusan masalah
Bagaimana gambaran alergen pada anak dengan dermatitis atopik ?
1.3 Tujuan penelitian
1.3.1 Tujuan Umum
Untuk mengetahui gambaran alergen pada anak dengan dermatitis atopik
a. Untuk mengetahui alergen yang paling banyak positif pada anak penderita dermatitis atopik.
b. Untuk mengetahui karakteristik alergen yang positif pada anak dengan dermatitis atopik berdasarkan distribusi kelompok usia.
c. Untuk mengetahui karakteristik alergen yang positif pada anak dengan
dermatitis atopik berdasarkan jenis kelamin.
1.4 Manfaat penelitian
1.4.1 Manfaat dalam bidang akademik
Membuka wawasan mengenai gambaran alergen pada anak dengan dermatitis
atopik.
1.4.2 Manfaat dalam pelayanan masyarakat
Menjadi landasan pendekatan dalam meningkatkan tindakan pencegahan terjadinya atopic march.
1.4.3 Manfaat bagi pengembangan penelitian
BAB 2
TINJAUAN PUSTAKA
2.1 Atopi dan dermatitis atopik
Atopi berasal dari bahasa Yunani ‘atopos’ yang berarti ‘tidak pada tempatnya’, atau
‘berbeda’. Arthur Coca pada tahun 1923 yang pertama kali menggunakan istilah atopy dalam tulisannya pada klasifikasi reaksi hipersensitivitas yang ditulis bersama dengan Robert
Cooke.13
DA merupakan salah satu dari penyakit atopi, sedangkan yang lainnya yaitu asma, rhinitis alergi dan konjungtivitis alergi. Penyakit atopi ini merupakan penyakit kronik yang
paling sering terjadi pada anak-anak. Perbedaan antara atopi dan penyakit atopi merupakan hal yang penting. Anak dengan atopi memproduksi antibodi IgE spesifik setelah paparan
dengan alergen-alergen dari lingkungan, dikenal dengan sensitisasi alergen. DA, asma dan rhinokunjungtivitis merupakan sindroma klinis dimana masing-masing didefinisikan dari kumpulan gejala dan tanda yang umum mengarah sebagai penyakit atopi. Sementara
umumnya anak-anak dengan kondisi tersebut mempunyai riwayat atopi, beberapa tidak, dan sebaliknya beberapa anak dengan riwayat atopi bisa tidak mengalami manifestasi penyakit
atopi.2,14
Penyakit atopi dipengaruhi oleh berbagai hal antara lain faktor genetik, faktor lingkungan diantaranya paparan dengan alergen. Pada penyakit atopi terjadi disregulasi imun,
yang mengakibatkan inflamasi alergik.14,15
2.2 Dermatitis atopik
DA adalah penyakit kulit kronik yang hilang timbul dengan rasa gatal, yang paling sering terjadi selama masa bayi dan kanak-kanak.Umumnya dikaitkan dengan abnormalitas
fungsi barier kulit, sensitisasi alergen dan infeksi kulit berulang. DA umumnya timbul pada tahun pertama kehidupan dan sering dikaitkan dengan riwayat keluarga yang mengalami atopi.1,10 DA merupakan kondisi yang sulit untuk didefinisikan dikarenakan kurangnya alat
diagnostik dan gambaran klinis yang bervariasi. Definisi yang diikuti yaitu berdasarkan konsensus dari berbagai kelompok. Ruam pada DA yaitu papul yang pruritik yang
berkembang menjadi ekskoriasi dan likenifikasi, dengan distribusi khas pada daerah fleksural.2,16
2.2.2 Epidemiologi
Perkembangan kajian epidemiologi DA sangat lambat, hal ini dikarenakan morfologi
lesi, predileksi dan onset DA yang bervariasi. DA sulit didefinisikan maka prevalensi DA dilaporkan berdasarkan kriteria berbagai konsensus. Perbedaan ini menyebabkan studi
banding antar negara menjadi tidak mudah, variasi dapat ditemukan berkisar 0,7% sampai 20%.17
Sejak tahun 1960an telah terjadi peningkatan tiga kali lipat prevalensi DA. DA
merupakan masalah kesehatan utama di seluruh dunia, dengan prevalensi yang bervariasi. Data terakhir dari International Study of Asthma and Allergic in Childhood (ISAAC), dari
penelitian fase ketiga menunjukkan bahwa DA merupakan penyakit yang tinggi prevalensinya baik pada negara berkembang maupun negara maju.2
Prevalensi DA pada anak di Amerika, Eropa Utara dan Barat sekitar 10 sampai 20%.
Insidensi kumulatif DA pada anak di Denmark meningkat 4-6 kali lipat sejak tahun 1960an, menjadi 15-18% prevalensinya pada tahun 1990an dan terlihat masih terus meningkat. Di
Prevalensi pada anak etnis Asia belum banyak dilaporkan. Prevalensi DA pada anak usia 7 sampai 16 tahun di Singapur berkisar 20,8%. Prevalensi DA di Korea yang dilakukan
tiap 5 tahun sejak tahun 1995 menunjukkan prevalensi kumulatif DA pada anak-anak usia sekolah dasar mengalami peningkatan dari 19,7% pada tahun 1995 sampai 35,6% pada tahun 2010. 4,8
Begitu pula di Indonesia, DA meningkat pesat pada dekade terakhir. Pada tahun 2013 dari laporan 5 rumah sakit yang melayani dermatologi anak yaitu RS dr Hasan Sadikin
Bandung, RS Dr Cipto Mangunkusumo Jakarta, RS H. Adam Malik Medan, RS Kandou Manado, RSU Palembang, RSUD Sjaiful Anwar Malang tercatat sejumlah 261 kasus diantara 2356 pasien baru (11,8%).3
DA umumnya terjadi pada anak-anak. Jenis kelamin kemungkinan tidak berperan sebagai predisposisi penyakit ini, namun beberapa penelitian menunjukkan anak laki-laki
lebih banyak menderita DA. DA pada anak-anak di daerah urban lebih tinggi dibandingkan dengan anak yang tinggal di daerah pertanian. Kota-kota dari bagian negara berkembang yang mengalami perubahan demografi yang cepat juga mengalami peningkatan prevalensi
DA. Faktor lingkungan manakah yang paling penting terhadap berbagai populasi, masih belum jelas. Namun, hasil-hasil penelitian tersebut akan mengarahkan strategi pencegahan
penyakit.17
2.2.3 Etiologi dan Patogenesis
Secara umum, etiologi DA dianggap multifaktorial, termasuk diantaranya interaksi antara faktor genetik dan lingkungan. DA merupakan penyakit kulit inflamasi yang
diakibatkan oleh interaksi antara gen yang mengalami kerentanan genetik dalam pertahanan barier kulit, defek pada sistem imun bawaan, dan peningkatan respon imunologi terhadap
Dari studi genetik pada keluarga dengan atopi, telah diidentifikasi kromosom 11q dan 5q yang mempengaruhi produksi IgE. Kromosom 5q23-35 terdiri dari beberapa gen yang
berperan dalam patogenesis alergi, termasuk gen yang mengkode sitokin Th2, 3, 4, IL-5, IL-9, IL-13 dan granulocyte macrophage colony stimulating factor (GM-CSF). Kromosom 11q13c yang mengkode β subunit high affinity IgE receptor (FcεR1-β). Mutasi FLG yang
mengkode protein barier epidermal, fillagrin, telah menunjukkan predisposisi utama dalam DA.2,19
Meskipun komponen genetik sangat penting dalam penyakit atopi, tapi faktor-faktor lingkungan dikatakan berperan dalam peningkatan penyakit atopi. Faktor-faktor lingkungan meliputi keadaan anak dalam tahun pertama kehidupan seperti riwayat mendapatkan air susu
ibu, paparan asap rokok, jumlah anggota keluarga, juga paparan alergen dimana lingkungan merupakan sumber berbagai alergen.2,4
Dikenal beberapa konsep yang menjelaskan patogenesis DA, diantaranya konsep ‘inside-out’ dari patogenesis berfokus pada abnormalitas imun sebagai yang utama, sementara teori ‘outside-in’ mempertimbangkan disfungsi barier epidermal (bentuk imunitas bawaan)
sebagai peran yang utama. Beberapa abnormalitas imunologi telah dicatat pada individu-individu dengan DA. Pada fase akut DA, sel-sel langerhans epidermal diaktifasi oleh ikatan
alergen, seperti makanan, aeroalergen, dan superantigen mikrobial, aktifasi limfosit T dari T helper 2 (Th2), mengakibatkan peningkatan ekspresi dari interleukin 4, 5 dan 13 yang meningkatkan eosinofil dan produksi Ig E. Pada DA kronis, fenotip sitokin Th1 tampak
sebagai interferon yang dominan. Pergantian dari fase fenotip akut dari sitokin sel Th2 menjadi sitokin sel Th0/1 dari lesi kronis melibatkan infiltrasi sel dendrit epidermal inflamasi
(IDEC) ke epidermis dan produksi IL-12 dan IL-18.2,20,21
masuknya agen asing seperti mikroba dan alergen. Anak dengan DA cenderung mengalami penurunan kandungan seramid, lipid ekstraselular yang penting untuk fungsi barier normal.
Disfungsi barier mengakibatkan peningkatan transepidermal water loss dan kulit yang kering, yang merupakan tanda DA. Disfungsi barier epidermal juga memudahkan penetrasi alergen dengan berat molekul yang berat, seperti antigen tungau debu rumah, dan mikroba.2
Berikut ini adalah gambar disfungsi barier epidermal pada penderita DA.
Gambar 2.1 Disfungsi imunitas bawaan pada penderita DA.
Dikutip sesuai aslinya dari kepustakaan no 24.
Pada prinsipnya ketidaknormalan imunologik pada DA yaitu disregulasi sel T,
dalam proses terjadinya DA. Peningkatan kadar IgE memudahkan terjadinya reaksi hipersensitivitas tipe I dan gangguan regulasi sitokin. Bagaimanapun, DA diklasifikasikan
sebagai ekstrinsik dan instrinsik. DA instrinsik tidak terdapat peningkatan kadar IgE (<300 kU/l), dan mengekspresikan beberapa profil imunitas seluler maupun humoral yang berbeda dari DA ekstrinsik. DA ekstrinsik biasanya terdapat peningkatan kadar IgE, dan IgE spesifik
alergen, respon klinis yang signifikan terhadap alergen dari lingkungan.4,9
2.2.4 Peran alergen dalam dermatitis atopik
Alergen memegang peranan penting dalam DA, baik secara instrinsik atau ekstrinsik. Alergen-alergen ini memprovokasi inflamasi kulit melalui IgE dependent dan reaksi imunitas
yang diperantarai sel. Alergen makanan telah diketahui berkontribusi pada aktifitas penyakit DA, terutama pada bayi dan anak-anak. Namun peranan alergen hirupan masih terus diteliti.
Dalam klinis, melakukan identifikasi alergen pada penderita DA merupakan strategi ideal untuk mengontrol DA yang lebih baik dan penghindaran dari atopic march. Atopic march merupakan suatu konsep yang berkembang untuk menjelaskan progresifitas dari DA yang
kemudian menjadi rhinitis alergi dan asma pada anak di kemudian hari pada umur tertentu.25,26
DA merupakan kelainan kulit yang kompleks. Dengan faktor patogenesis utama adalah abnormalitas imunologi, khususnya interaksi dari berbagai alergen. Dari observasi klinis, alergen memberi banyak laporan tentang hubungannya dengan tanda dan gejala DA.2,9
Respon kulit DA terhadap alergen meliputi reaksi imunitas tipe cepat yang diperantarai IgE dan imunitas tipe lambat yang diperantarai oleh sel T. Kulit yang mengalami
memproses presentasi antigen pada sel T. Sel Langerhan–Ig E yang telah menangkap alergen mengaktifasi sel Th2 pada kulit yang atopi, serta bermigrasi ke limph node untuk
menstimulasi sel T naive untuk menghasilkan sel Th2 sistemik lebih banyak.9
Peran alergen makanan dalam DA masih kontroversi, meski telah lebih banyak diteliti dibandingkan dengan peran alergen hirup dalam DA.11,27 Beberapa penelitian menunjukkan
antigen dari makanan yang ditelan dapat berpenetrasi ke barier saluran cerna, selanjutnya ditranspor ke dalam aliran darah menuju sel mast pada kulit.9,10
Pengaruh alergi makanan terhadap DA lebih sering pada bayi dan anak. Jenis alergen makanan yang tersering berbeda-beda pada tiap penelitian, dipengaruhi oleh usia sampel, pola diet atau makanan yang biasa dikonsumsi serta jenis pajanan lingkungan dari suatu
daerah.28 Dari penelitian oleh Eigemann yang dilakukan di Swiss mendapatkan alergen
makanan tersering pada anak dengan DA yaitu telur, susu sapi dan kacang tanah.29 Menurut
Lokanata, susu sapi, telur, ikan laut dan udang berperan dalam DA pada anak.30 Alergi telur
dikatakan yang sangat tinggi prevalensinya pada anak dengan DA, namun dari penelitian yang lain coklat merupakan alergen yang terbanyak memberi hasil positif dari UTK pada
anak dengan DA.31,32
Alergen hirup seperti serbuk sari (pollen), tungau debu rumah, bulu kucing, molds
seperti Alternaria spp lebih berperan pada anak yang lebih besar, remaja maupun dewasa. Peran alergen hirup dalam DA masih terus diteliti. Beberapa bukti menunjukkan alergen hirup berperan dalam DA, namun beberapa penelitian menyangkal hal tersebut.9,33,34
2.2.5 Gambaran klinis dan diagnosis
penting. Pruritus yang intens yang dapat berlangsung intermiten atau berlangsung sepanjang hari ataupun memburuk pada malam hari. Lesi DA akut berupa papul eritematosa, ekskoriasi,
vesikel diatas kulit yang eritematosa, dan eksudat serosa. DA subakut ditandai dengan papul yang berskuama, ekskoriasi dan eritematosa. Sedangkan pada DA kronis gambaran klinisnya berupa plak yang menebal, likenifikasi dan papul fibrotik. Pada DA kronis ketiga tingkat
reaksi kulit dapat ditemukan, pada semua tahap DA, pasien umumnya memiliki kulit yang kering dan reaktif.2
DA dapat dibagi menjadi 3 fase berdasarkan umur pasien dan distribusi lesi. Pembagian tersebut yaitu DA infantil, masa anak-anak, dan dewasa yang akan dijelaskan sebagai berikut:3,22,35
1. DA infantil (0-2 tahun). Umumnya akut berupa lesi eritematosa, papul, vesikel, erosi, eksudasi dan krusta, dengan distribusi dominan pada wajah, kulit kepala, dan bagian
ekstensor dari ekstremitas.
2. DA pada anak (2 tahun- remaja). Lesi berdistribusi pada lipatan fleksural dari ekstremitas, lesi lebih bersifat kronis, lebih kering, berupa plak eritematosa, skuama,
batas tidak tegas dapat disertai eksudat, krusta dan ekskoriasi.
3. DA pada dewasa (diatas 18 tahun). Gambaran lesi yang kronis, papul atau plak
eritematosa, skuama dan likenifikasi, umumnya bermanifestasi sebagai eksim pada tangan, distribusinya yaitu lipatan fleksural, wajah, leher, lengan atas, punggung serta bagian dorsal tangan.
Tidak terdapat satu pun gambaran klinis maupun uji laboratorium yang dapat menentukan diagnosis. Sehingga, diagnosis ditetapkan berdasarkan berbagai kriteria diantaranya kriteria
minor, sehingga lebih sensitif dalam menentukan diagnosis DA. Kriteria Hanifin-Rajka yaitu sebagai berikut: 3,36
Kriteria mayor: 1. Pruritus
2. Morfologi dan distribusi khas yaitu likenifikasi pada pasien dewasa, erupsi di daerah
wajah atau ekstensor pada pasien bayi dan anak 3. Dermatitis kronis atau kronik residif
4. Riwayat atopi pada diri atau keluarga (asma bronkial, rhinitis alergik, dermatitis atopik)
Kriteria minor:
1. Xerosis
2. Iktiosis/ hiperlinear palmar/ keratosis pilaris
3. Reaksi tipe cepat (tipe 1) pada uji kulit 4. IgE serum meningkat
5. Awitan pada usia dini
6. Kecenderungan infeksi kulit (khususnya Staphylococcus aureus dan Herpes simplek), imunitas selular yang terganggu.
7. Kecenderungan mengalami dermatitis non spesifik pada tangan dan kaki. 8. Eksema pada puting susu
9. Kheilitis
10. Konjungtivitis berulang
11. Lipat Dennie-Morgan pada daerah infraorbital
12. Keratokonus
15. Muka pucat atau eritema 16. Pityriasis alba
17. Lipatan pada leher sisi anterior 18. Gatal bila berkeringat
19. Intoleransi terhadap wol dan pelarut lemak
20. Aksentuasi perifolikular 21. Intoleransi makanan
22. Perjalanan penyakit dipengaruhi oleh faktor lingkungan dan emosi 23. White dermographism atau delayed blanch
Diagnosis ditegakkan bila ada sedikitnya 3 atau lebih kriteria mayor dan harus ada
sedikitnya 3 atau lebih kriteria minor.
Tim UK working party yang terdiri dari 16 orang dokter, mengusulkan daftar minimal untuk kriteria diagnostik untuk mendiagnosis DA yang dapat dipercaya berdasarkan
penyempurnaan dari kriteria Hanifin Rajka yang asli, dimana telah menunjukkan validitas baik untuk basis rumah sakit maupun basis komunitas. Kriteria UK ini dapat digunakan
secara mudah, hanya memerlukan waktu 2 menit. Penggunaannya dapat dikonfirmasikan pada geografi yang berbeda. Berikut kriteria UK untuk diagnosis DA.16
Harus ada:
Kondisi kulit yang gatal (atau laporan orang tua tentang anak yang menggaruk atau menggosok kulit) dalam 12 bulan terakhir
Ditambah terdapat 3 atau lebih kriteria berikut:
b. Riwayat asma atau hay fever (atau riwayat penyakit atopik pada garis keturunan pertama bila anak berusia kurang dari 4 tahun)
c. Riwayat kulit kering secara umum dalam setahun terakhir.
d. Onset dibawah umur 2 tahun (tidak digunakan bila anak berumur dibawah 4 tahun)
e. Dermatitis fleksural yang terlihat (termasuk dermatitis yang mengenai dagu atau dahi dan bagian luar dari ekstremitas pada anak dibawah 4 tahun)
Masih terdapat beberapa kriteria diagnostik untuk DA lainnya yaitu kriteria Kang dan Tian, kriteria Schultz Larsen, kuisioner ISAAC, Danish Allergy Research centre (DARC). 17
2.2.6 Uji tusuk kulit dalam dermatitis atopik
Pada anak yang menderita DA dapat dilakukan uji tusuk kulit untuk menentukan adanya antibodi IgE spesifik sebagai respon dari alergen-alergen yang umum terdapat di
lingkungan.37 UTK dapat dilakukan pada umur berapa saja mulai dari bayi sampai usia
lanjut.38,39
UTK dilakukan dengan menusuk sejumlah kecil ekstrak alergen ke epidermis
superfisial pada daerah lengan bawah untuk menimbulkan reaksi hipersensitifitas. Saat IgE terikat pada sel mast, maka kulit akan mengenali alergen, kemudian sel mast akan
mengeluarkan histamin dan mediator lainnya yang dapat menyebabkan vasodilatasi dan peningkatan permeabilitas pembuluh darah sehingga timbul reaksi indurasi (wheal) dan kemerahan (flare) pada kulit. Berbagai alergen dapat diuji secara bersamaan karena hasil
reaksi terhadap masing-masing alergen terlokalisir pada area yang dilakukan uji tusuk. Uji tusuk kulit ini relatif murah, minimal invasif dan hasilnya dapat diperoleh dengan cepat.37
kekambuhan DA, skrining resiko hipersensitifitas terhadap makanan pada anak, identifikasi dini pasien yang mengalami penyakit alergi pada saluran pernafasan.10
Panel UTK yang digunakan bervariasi, sesuai dengan kebutuhan pemeriksa maupun berdasarkan kemungkinan alergen dari lingkungan yang secara geografis berbeda-beda. Uji tusuk kulit yang berstandarisasi internasional terdiri dari alergen hirup, diantaranya tungau
debu (Dermatophagoides pteronyssinus, Dermatophagoides farinae dan Blomia tropicalis), serbuk sari, bulu kucing, bulu anjing, lateks dan rumput dan alergen makanan yang terdiri
dari susu sapi, tomat, soya, putih telur, kuning telur, ikan, coklat, jagung, kacang, tiram dan terigu.37
Uji tusuk kulit ini menentukan keberadaan antibodi IgE spesifik, apakah alergen ini
yang mengeksaserbasi gejala DA maka hasil yang positif dari uji tusuk ini harus dipertimbangkan bersama dengan pemeriksaan anamnesis juga tindakan reduksi paparan
alergen seperti uji coba penghindaran tungau debu maupun food challenge, dapat menentukan alergen yang berperan.27,37
2.2.7 Penatalaksanaan
Lima (5) penatalaksanaan Dermatitis Atopi berdasarkan Panduan Diagnosis dan Tata
laksana Dermatitis Atopik di Indonesia yaitu :3
2.2.7.1 Edukasi dan pemberdayaan pasien serta pengasuh
Penjelasan mencakup semua masalah yang berkaitan dengan DA: apa itu DA, gejala, penyebab, faktor pencetus, prognosis, dan tata laksana serta perawatan kulit pasien DA.
Menghindari berbagai faktor pencetus DA menjadi bagian yang sangat penting dalam tata laksana penyakit ini. Bahan iritan, alergen, makanan tertentu, suhu ekstrim
panas dan dingin, dan stres merupakan faktor yang sering menjadi pencetus.
2.2.7.3 Memperkuat dan mempertahankan fungsi sawar kulit yang optimal
Untuk memperbaiki sawar kulit dapat diberikan pelembab. Pelembab yang ideal adalah :
a. Efektif menghidrasi stratum korneum, serta menurunkan dan mencegah TEWL (TransepidermalWater Loss)
b. Dapat membuat kulit lembut, supel dan menurunkan TEWL
c. Mengembalikan dan memperbaiki sawar lipid d. Elegan dan dapat diterima secara kosmetik
e. Melembabkan kulit sensitif dengan bahan hipoalergenik, bebas pewangi dan nonkomedogenik
f. Harga terjangkau
g. Tahan lama
h. Dapat diabsorpsi dengan cepat dan segera menghidrasi kulit
2.2.7.4 Menghilangkan penyakit kulit inflamasi
Untuk inflamasi dapat digunakan anti inflamasi topikal (kortikosteroid topikal
dan inhibitor kalsineurin topikal) serta antibiotik topikal bila diperlukan.
2.2.7.5 Mengendalikan dan mengeliminasi siklus gatal-garuk
2.3 Kerangka Teori
Genetik
Riwayat atopi
Disfungsi barier kulit
abnormalitas imunologis
Lingkungan
Paparan iritan
Paparan alergen
Dermatitis Atopik
Uji Tusuk Kulit
Uji Ig E spesifik
Tata laksana
Edukasi
Menghindari dan memodifikasi faktor
pencetus lingkungan
memperkuat dan mempertahankan fungsi sawar kulit yang optimal
Menghilangkan penyakit kulit inflamasi Mengendalikan dan mengeliminasi siklus
Gambar 2.2 Kerangka Teori
2.4. Kerangka Konsep
Gambar 2.3 Kerangka Konsep
` BAB 3
METODE PENELITIAN
3.1. Desain Penelitian
Penelitian ini merupakan suatu studi deskriptif dengan rancangan potong lintang.
3.2. Waktu dan Tempat Penelitian
Penelitian direncanakan dilaksanakan pada bulan Juni 2015 sampai Februari 2016, bertempat di beberapa sekolah di Medan.
3.3. Populasi dan Sampel Penelitian
3.3.1. Populasi target
Anak dengan dermatitis atopik. 3.3.2. Populasi terjangkau
Anak dengan dermatitis atopik di sekolah TK Riza Sunggal, Smart Aurica School, TK Muhammadiyah, SD no 3 Muhammadiyah, SD Negeri no 060834, SMP Swasta Yayasan Budi Bersubsidi Sunggal, Medan.
3.3.3. Sampel
Bagian dari populasi terjangkau yang memenuhi kriteria inklusi dan eksklusi.
3.4. Besar Sampel
Untuk menghitung besar sampel, maka dipergunakan rumus berikut.
Z α = deviat baku alfa 1.96
P = proporsi berdasar kepustakaan = 0,123
Q = 1-P = 1-0.5 = 0.5
d = presisi ditetapkan sebesar 0.15 n = 43
3.5. Cara Pengambilan Sampel Penelitian
Sampel penelitian diambil dengan cara consecutive sampling
3.6. Kriteria Inklusi dan Kriteria Eksklusi
3.7.1. Kriteria inklusi:
1. Anak Penderita DA yang berusia 2 – 15 tahun yang didiagnosis berdasarkan kriteria Hanifin dan Rajka.
2. Menggunakan antihistamin generasi dua kurang 7 hari sebelum dilakukan uji tusuk kulit.
3. Menggunakan kortikosteroid topikal atau sistemik 1 hari sebelum dilakukan uji tusuk kulit.
4. Menderita dermografisme.
5. Terdapat kelainan kulit pada tempat uji kulit. 6. Terdapat riwayat syok anafilaksis.
3.7. Bahan dan Alat
3.7.1. Bahan Penelitian
1. Alergen makanan dan alergen hirup yang digunakan adalah alergen dari Alyostal produksi Hollister Stier (France). Alergen makanan terdiri dari putih telur, ayam,
kacang, terigu, udang. Alergen hirup terdiri dari nyamuk, tungau debu rumah (D. Pteronyssinus) dan kecoa (Blatella germanica) Dipersiapkan pula bahan kontrol positif (histamin) dan kontrol negatif.
2. Kapas alkohol 70% dan NaCl 90%
3.Perlengkapan untuk mengantisipasi kejadian reaksi anafilaksis yaitu epinefrin 1:
1.000 yang telah dimasukkan ke dalam jarum suntik, sebelum uji tusuk dilakukan. 3.7.2. Alat penelitian
2. Kamera digital Canon 3. Lancet uji tusuk kulit
4. Ballpoint 5. Tisu 6. Timer
7. Penggaris
8. Kertas milimeter block
9. Bantal (yang digunakan untuk mengistirahatkan lengan anak)
3.8 Cara penelitian
3.8.1. Pencatatan data dasar
a. Pencatatan data dasar dilakukan oleh peneliti
b. Pencatatan data dasar meliputi identitas penderita, anamnesis, pemeriksaan fisik dan pemeriksaan dermatologis.
c. Diagnosis ditegakkan berdasarkan kriteria Hanifin Rajka oleh peneliti bersama
dengan pembimbing. Pemeriksaan IgE dan konsul ke bagian mata yang merupakan salah satu poin dalam menilai kriteria minor Hanifin Rajka tidak
dilakukan dalam penelitian ini.
d. Kepada orang tua subjek penelitian diberikan lembar informed consent, orang tua subyek penelitian menandatangani lembar informed consent.
3.8.2. Pemeriksaan uji tusuk kulit.
1. Pastikan anak dalam posisi nyaman, bila perlu istirahatkan lengan anak dengan disangga bantal.
2. Area yang akan dilakukan uji tusuk dibersihkan dengan larutan alkohol 70% kemudian NaCl 90% secara sentrifugal. Pada anak yang berumur lebih kecil dapat dipilih bagian punggung, maupun kedua bagian volar lengan bawah,
sedangkan anak yang lebih besar dapat dilakukan pada salah satu bagian volar lengan bawah saja.
3. Dengan menggunakan penggaris steril dan balpoin, buat gambar untuk pembatasan ruangan uji tusuk dengan jarak 2 cm.
4. Kemudian lancet ditusukkan pada tetesan alergen dalam posisi 90 derajat.
Setiap alergen pada setiap subjek ditusukkan dengan satu jarum. Setiap jarum hanya digunakan satu kali. Alergen yang pertama ditusukkan adalah kontrol
negatif (coca filtra) dan yang terakhir adalah kontrol positif (histamin 1%) 5. Sensitisasi dinilai 15-20 menit setelah aplikasi uji tusuk kulit.
6. Sensitisasi positif jika didapati indurasi kemerahan diameter lebih dari atau
sama dengan 3 mm setelah apilkasi uji tusuk kulit, yang diukur dengan kertas milimeter.
7. Hapus sisa alergen dengan tisu
8. Hasil ditandai pada lembar hasil uji tusuk kulit dan dilakukan dokumentasi dengan kamera digital.
1. Umur subyek dalam penelitian ini adalah 2-15 tahun. Umur dihitung berdasarkan tanggal lahir, apabila lebih besar dari 6 bulan dilakukan pembulatan ke atas dan
apabila lebih kecil dari 6 bulan dilakukan pembulatan ke bawah.
Cara ukur: wawancara
Alat ukur : kuisioner
Skala ukur: skala interval.
2. Dermatitis atopik adalah penyakit peradangan kronis dan residif pada kulit, yang
paling sering dijumpai pada bayi dan kanak-kanak. Diagnosis ditegakkan berdasarkan kriteria Hanifin dan Rajka.
Cara ukur: wawancara dan pemeriksaan klinis
Alat ukur : Kriteria Hanifin Rajka
Skala ukur: skala nominal.
3. Hasil uji tusuk kulit adalah hasil dari suatu uji yang simpel dan sederhana untuk
menentukan adanya respon alergi yang diperantarai oleh IgE terhadap alergen hirup ataupun alergen makanan untuk membantu diagnosis penyakit alergi pada kulit,
saluran pernafasan dan saluran cerna. Cara ukur: Uji tusuk kulit
Alat ukur : kertas milimeter
Skala ukur: skala nominal
4. Kriteria Hanifin Rajka adalah kriteria untuk menegakkan diagnosis dermatitis atopik yang telah digunakan sejak tahun 1980. Terdiri dari kriteria mayor dan kriteria minor, dimana diagnosis ditegakkan bila telah memenuhi 3 atau lebih kriteria mayor
dan 3 atau lebih kriteria minor.
Alat ukur : Formulir isian
Skala ukur: skala nominal.
5. Alergen makanan adalah ekstrak bahan makanan digunakan untuk uji tusuk kulit, ada
5 jenis yaitu putih telur, ayam, kacang, terigu, udang. Cara ukur: uji tusuk kulit
Alat ukur : kertas milimeter
Skala ukur: skala nominal.
6. Alergen hirup adalah ekstrak bahan hirupan yang digunakan untuk uji tusuk kulit, ada 3 jenis yaitu nyamuk, D. pteronyssinus (tungau debu rumah), Blatella germanica (kecoa).
Cara ukur: uji tusuk kulit
Alat ukur : kertas milimeter
Skala ukur: skala nominal
3.10. Kerangka Operasional
Anak dengan riwayat dermatitis atopi yang memenuhi kriteria inklusi dan eksklusi
Uji tusuk kulit
Gambar 3.1 Kerangka Operasional
3.11. Pengolahan dan Analisis Data
1. Data yang terkumpul ditabulasi dan disajikan dalam bentuk tabel distribusi frekuensi.
2. Hasil disajikan secara deskriptif.
3.12. Ethical Clearance
Penelitian ini dilakukan setelah memperoleh ethical clearance dari komite etik
Fakultas Kedokteran Universitas Sumatera Utara dengan nomor: 472/KOMET/FK USU/2015.
Hasil uji tusuk kulit pada subjek penelitian disajikan dalam bentuk tabel distribusi frekuensi.
BAB 4
HASIL PENELITIAN DAN PEMBAHASAN
Pada penelitian ini telah dilakukan pemeriksaan uji tusuk kulit dengan reagen kontrol
positif, kontrol negatif dan 8 jenis alergen pada 43 orang subjek anak dengan riwayat dermatitis atopik yang dimulai dari bulan Januari 2016 hingga Februari 2016. Seluruh subjek
penelitian telah menjalani anamnesis, pemeriksaan fisik, dan selanjutnya telah dilakukan uji tusuk kulit.
4.1 Karakteristik Subjek Penelitian
Karakteristik subjek penelitian yang memiliki riwayat dermatitis atopik berdasarkan usia dan jenis kelamin dapat dilihat pada tabel-tabel sebagai berikut ini.
Tabel 4.1 Distribusi subjek yang memiliki riwayat dermatitis atopik berdasarkan usia adalah yang berusia 3 tahun sedangkan yang tertua berusia 15 tahun. Kelompok usia 3-5
tahun sebesar 34,88%, dan kelompok usia 6-15 tahun sebanyak 65,11%. Menurut kepustakaan dermatitis atopik lebih banyak dialami oleh anak-anak, baik di negara barat
maupun di Indonesia sendiri.40 Dalam penelitian Hua, dan kawan-kawan pada 1.404 anak
dermatitis atopik dengan onset penyakit dalam usia 2 tahun pertama, 30,2% anak tetap mengalami DA sampai saat anak berusia diatas 8 tahun.4 Pada penelitian Wistiani dkk, pada
tahun 2011 di RSUP Kariadi Semarang, didapatkan anak penderita DA yang paling banyak pada kelompok usia 6-8 tahun.45
4.1.2 Karakteristik berdasarkan jenis kelamin
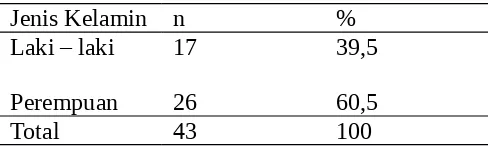
Tabel 4.2 Distribusi subjek yang mengalami dermatitis atopik berdasarkan jenis kelamin
Jenis Kelamin n %
Sebagian besar penelitian epidemiologi melaporkan DA lebih sering didiagnosis pada
anak perempuan daripada anak laki-laki. Beberapa diantaranya yaitu penelitian Skvorc di Kroasia Utara pada tahun 2012 mendapatkan anak perempuan yang mengalami DA
2014 di RSUP Kariadi Semarang, didapatkan jenis kelamin perempuan lebih banyak (61,4%) mengalami dermatitis atopik.43 Meskipun demikian dalam beberapa penelitian yang lain
memberikan hasil yang berbeda.1
4.2. Gambaran alergen dari hasil uji tusuk pada anak dengan dermatitis atopik
Uji tusuk kulit pada penelitian ini menggunakan reagen Alyostal produksi Hollister
Stier (France) dengan limit hasil positif apabila dijumpai indurasi ≥3 mm. Semua subjek dalam penelitian ini menunjukkan hasil UTK yang positif, minimal dengan satu jenis alergen
hirup.
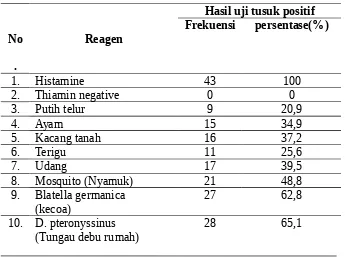
Hasil uji tusuk kulit pada anak dengan dermatitis atopik dapat dilihat padatabel 4.3. Tabel 4.3 Hasil uji tusuk kulit pada anak dengan dermatitis atopik
No
Berdasarkan tabel 4.3 di atas didapatkan alergen yang menunjukkan reaksi positif
paling banyak secara berurutan adalah alergen hirup yaitu tungau debu rumah sebanyak 28 orang (65,1%), kecoa sebanyak 27 orang (62,8%), nyamuk sebanyak 21 orang (48,8%),
orang (37,2%), ayam sebanyak 15 orang (34,9%), terigu sebanyak 11 orang (25,6%), putih telur sebanyak 9 orang (20,9%). Secara keseluruhan tungau debu rumah merupakan alergen
yang positif terbanyak dalam penelitian ini. Hasil penelitian ini didukung oleh penelitian yang dilakukan Natallya dan Barakbah pada tahun 2007 terhadap pasien dermatitis atopik di RSUD dr. Soetomo Surabaya didapatkan alergen terbanyak positif pada UTK adalah tungau
debu rumah.44 Penelitian Wistiani dan Notoatmojo pada tahun 2011 di RSUP Kariadi
Semarang terhadap anak yang memiliki penyakit alergi didapatkan hasil UTK yang paling
banyak adalah tungau debu rumah.45 Penelitian Baldacara pada tahun 2013 di Brazil, pada
anak yang memiliki penyakit atopi didapatkan tungau debu rumah sebagai alergen terbanyak positif.1 Demikian pula dari penelitian Kokandi pada tahun 2013 di Arab Saudi, didapatkan
alergen terbanyak yang positif pada pasien DA adalah tungau debu rumah.46
Dari berbagai penelitian, sebagian besar pasien DA menunjukkan hasil yang positif terhadap
alergen tungau debu rumah.
Pada penelitian ini alergen kedua terbanyak adalah kecoa yaitu sebanyak 27 orang (62,8%). Hasil penelitian ini didukung oleh penelitian sebelumnya yaitu penelitian Wistiani
dan Notoatmojo pada tahun 2011 di RSUD Kariadi Semarang, didapatkan kecoa adalah alergen ketiga yang terbanyak positif setelah tungau debu rumah dan human dander, dengan
persentase 65,0%.45 Penelitian Kokandi pada tahun 2013 di Arab Saudi, didapatkan kecoa
adalah alergen terbanyak positif pada pasien DA setelah tungau debu rumah yaitu sebesar 37%.46 Kecoa merupakan salah satu dari alergen indoor yang paling umum ditemukan di
seluruh dunia. Protein yang berasal dari feses, saliva, telur dan lapisan kutikula kecoa berperan dalam penyebab penyakit alergi. Alergenisitas ekstrak kecoa telah ditunjukkan
Pada penelitian ini didapatkan alergen ketiga terbanyak yaitu nyamuk sebanyak 21 orang (48,8%). Alergi nyamuk disebabkan sensitisasi terhadap alergen nyamuk yang berasal
dari protein dalam saliva nyamuk, dimana menimbulkan respon IgE spesifik sehingga dapat didiagnosis dengan uji tusuk kulit. Pada penelitian Thaha pada tahun 2014 di poliklinik IKKK RSUP dr Mohammad Hoesin Palembang, didapatkan UTK alergen nyamuk positif
ditemukan pada 75% pasien DA yang ikut dalam penelitian.48
Alergen hirup dibagi atas aeroalergen dalam rumah dan diluar rumah. Di daerah tropis
seperti Indonesia lebih berpengaruh aeroalergen dalam rumah, misalnya tungau debu rumah yang umumnya terdapat pada kasur, bantal, karpet bulu dan gorden.49 Kecoa umumnya berada
di tempat yang hangat dan lembab seperti dapur, kamar mandi dan tempat mencuci.50 Peran
aeroalergen pada atopik dilaporkan lebih banyak pada anak yang berusia diatas 2 tahun.12
Alergen makanan yang paling banyak menunjukkan hasil positif dalam penelitian ini
adalah udang yaitu sebanyak 17 orang (39,5%). Hasil penelitian ini didukung oleh penelitian yang dilakukan Candra dan kawan-kawan, pada tahun 2011 di poli Alergi dan Imunologi RSCM, mendapatkan udang adalah alergen makanan positif terbanyak pada anak. Menurut
kepustakaan, udang merupakan seafood yang paling sering menyebabkan reaksi alergi di Malaysia, Thailand dan Cina.51
Penelitian Takumansang pada tahun 2002 yang melakukan uji tusuk kulit dengan alergen makanan pada anak dengan dermatitis atopik yang berusia 2-12 tahun di RSUP Manado, didapatkan hasil yang sedikit berbeda, pada penelitian ini telur adalah alergen
makanan tersering (53%) kemudian diikuti dengan udang dan ikan masing-masing sebesar 40%.52
di Semarang, menyatakan bahwa dari 48 pasien DA didapatkan 23 orang (43%) yang alergi kacang tanah dari hasil uji tusuk kulit.53
Hasil uji tusuk alergen ayam menunjukkan hasil positif sebanyak 15 orang (34,9%). Hasil penelitian ini berbeda dengan penelitian Candra dan kawan-kawan yang mendapatkan anak yang sensitif dengan daging ayam sebanyak 7,4%. Penelitian Likura et al didapatkan
data anak Jepang yang alergi dengan daging ayam adalah 4,5%.55 Pada penelitian Natallya
pada tahun 2007-2012 di Semarang, pasien dermatitis atopik yang hasil UTK positif terhadap
ayam sebanyak 15,8%.44
Dalam penelitian ini juga didapatkan, hasil UTK yang positif terhadap terigu sebanyak 11 orang (25,6%). Dalam penelitian Candra dan kawan-kawan didapatkan hasil
positif terhadap terigu sebanyak 10,3%.54
Yang paling sedikit persentase positif dalam penelitian ini adalah putih telur yaitu
sebanyak 9 orang (20,9%). Pada penelitian Candra dkk, pada tahun 2007 di RS Cipto Mangunkusumo, didapatkan anak yang hasil uji tusuk kulitnya positif terhadap putih telur yaitu sebesar 8,8%.54 Pada penelitian Sidabutar dkk pada tahun 2011 di RS Cipto
Mangunkusumo mendapatkan anak dengan dermatitis atopik yang positif terhadap putih telur yaitu 8 orang, sedangkan yang positif terhadap kuning telur hanya sebanyak 3 orang dari 29
sampel.55 Protein telur yang alergenik terutama terdapat pada bagian putih telur, yaitu
ovomucoid, ovalbumin, ovotransferin, dan lisozim.56
Jenis alergen tersering yang ditemukan pada tiap penelitian berbeda-beda, dipengaruhi
oleh usia, pola diet atau makanan yang dikonsumsi, jenis pajanan di suatu daerah, dan metode penelitian yang dipergunakan.12
anak tanpa alergi makanan. Terdapat kira-kira 40% bayi dan anak usia muda dengan DA sedang dan berat yang disertai dengan alergi makanan. Banyak laporan mengemukakan DA
akan membaik secara klinis setelah menghindari protein makanan penyebab.57
4.3 Karakteristik alergen berdasarkan distribusi kelompok usia dan jenis kelamin
4.3.1 Karakteristik alergen berdasarkan distribusi kelompok usia
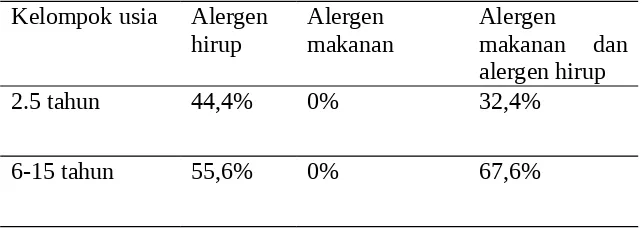
Tabel 4.4 Karakteristik distribusi alergen terhadap kelompok usia
Kelompok usia Alergen hirup
Alergen makanan
Alergen
makanan dan alergen hirup
2.5 tahun 44,4% 0% 32,4%
6-15 tahun 55,6% 0% 67,6%
Bila subjek dalam penelitian dibagi dalam kelompok usia 2-5 tahun dan 6-15 tahun,
maka didapatkan kelompok usia 2-5 tahun yang positif terhadap alergen hirup adalah 44,4%, sedangkan yang positif terhadap alergen makanan dan hirup adalah sebesar 32,4%. Pada
kelompok anak yang berusia 6-15 tahun didapatkan yang positif terhadap alergen hirup saja sebesar 55,6%, sedangkan yang positif terhadap alergen makanan dan hirup yaitu 67,6%. Dari hasil tersebut dapat dilihat bahwa semua subjek penelitian positif terhadap alergen hirup,
namun tidak semua alergi terhadap alergen makanan. Dari kedua kelompok tidak ada yang hanya positif terhadap alergen makanan saja. Pada kelompok anak yang lebih besar (6-15
Hal ini sesuai dengan Wang et all, pada tahun 2004 yang meneliti kaitan umur dengan alergen pada anak dengan DA, didapatkan anak yang berusia kurang dari 2 tahun paling
sering positif alergi terhadap alergen makanan, anak umur 2-5 tahun positif terhadap alergen hirup dan makanan, sedangkan anak yang berusia diatas 5 tahun lebih sering positif terhadap alergen hirup. Hasil serupa juga didapatkan oleh Sidabutar dkk, pada tahun 2011 Rumah
Sakit Cipto Mangunkusumo, Jakarta. 55,58
Pada penelitian Fiocchi et al terhadap anak 0-15 tahun, pada tahun 2015 di Italia,
mendapatkan kelompok anak yang berusia dibawah 5 tahun lebih cenderung positif terhadap alergen makanan dibandingkan dengan anak yang lebih besar.59
4.3.2 Karakteristik alergen terhadap distribusi jenis kelamin
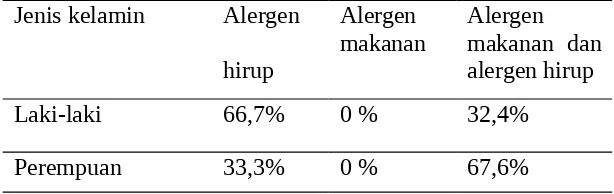
Tabel 4.5 Karakteristik distribusi alergen terhadap jenis kelamin
Jenis kelamin Alergen
Dari tabel 4.5 distribusi jenis kelamin terhadap kepositifan UTK, didapatkan jenis
kelamin laki-laki positif terhadap alergen hirup saja sebesar 66,7%, dan positif terhadap alergen makanan dan hirup sebesar 32,4%. Sedangkan perempuan positif terhadap alergen hirup saja 33,3% dan positif terhadap alergen makanan dan hirup sebesar 67,6%. Tidak
terdapat subjek penelitian yang positif terhadap alergen makanan saja.
Seluruh subjek penelitian baik laki-laki dan perempuan sama-sama menunjukkan
hasil uji tusuk kulit yang positif. Hal ini sesuai dengan hasil penelitian Natallya yang juga tidak menemukan perbedaan reaktifitas terhadap alergen.44 Pada penelitian Bordignon pada
lebih banyak menunjukkan hasil positif.60 Demikian pula, penelitian Haahtela et al pada tahun
2007 di Imatra, mendapatkan hasil uji tusuk kulit pada remaja usia 15-17 didapatkan jenis
kelamin laki-laki lebih reaktif.61
Pada penelitian ini didapatkan, kepositifan terhadap alergen hirup saja lebih banyak pada kelompok anak laki-laki, sedangkan pada kelompok anak perempuan ditemukan lebih
banyak jumlah yang alergi terhadap baik alergen makanan serta alergen hirup. Belum ada penelitian yang menjelaskan distribusi jenis kelamin terhadap jenis alergen pada anak dengan
dermatitis atopik. Namun pada penelitian Govaere et al pada tahun 2007 yang menguji sensitifitas alergen hirup pada anak sekolah yang berumur 3-15 tahun di Belgia, mendapatkan kelompok anak jenis kelamin laki-laki lebih banyak secara signifikan yang positif terhadap
alergen hirup.61 Dari penelitian Kim J et al pada tahun 2010, yang melakukan uji tusuk kulit
18 alergen hirup kepada anak sekolah di Korea, mendapatkan kelompok jenis kelamin
BAB 5
KESIMPULAN DAN SARAN
5.1 Kesimpulan
1. Pada penelitian ini dijumpai hasil uji tusuk positif terhadap 8 alergen dengan urutan
dari yang terbanyak yaitu tungau debu rumah, kecoa, nyamuk, udang, kacang tanah, ayam, terigu dan putih telur.
2. Tungau debu rumah merupakan alergen yang paling banyak positif.
3. Pada kelompok umur 2-5 tahun yang positif terhadap alergen hirup adalah 44,4%, sedangkan yang positif terhadap alergen makanan dan hirup adalah sebesar 32,4%.
Pada kelompok anak yang berumur diatas 5 tahun didapatkan yang positif terhadap alergen hirup saja sebesar 55,6%, sedangkan yang positif terhadap alergen makanan
dan hirup yaitu 67,6%.
4. Pada kelompok jenis kelamin laki-laki positif terhadap alergen hirup saja sebesar 66,7%, dan positif terhadap alergen makanan dan hirup sebesar 32,4%. Sedangkan
perempuan positif terhadap alergen hirup saja 33,3% dan positif terhadap alergen makanan dan hirup sebesar 67,6%.
5.2 Saran
alergen-alergen tersebut, sembari memantau adanya remisi yang signifikan setelah paparan dengan alergen dihentikan.
2. Dengan mengingat tungau debu rumah sebagai alergen terbanyak positif dalam penelitian ini, maka dapat disarankan kepada orang tua penderita dermatitis atopik untuk dapat mendukung penghindaran dari sumber-sumber tungau debu rumah untuk
mengurangi eksaserbasi dan mencegah atopic march di masa yang akan datang.
3. Penelitian ini dapat dilanjutkan dengan melakukan penelitian yang lebih spesifik
DAFTAR PUSTAKA
1. Baldacara RPC, Fernandes MFM, Baldacara L, Aun WT. Prevalence of allergen sensitization, most important allergen and factor associated with atopy children. Sao Paulo Med J. 2013; 131(5): 301-8
2. Donald YM, Leung, Eichenfield LF, Boguniewicz. Atopic dermatitis (Atopic eczema). Dalam Wolff K, Goldsmith LA, Katz SI, editor. Fitzpatrick’s Dermatology in General Medicine. Edisi 8. Newyork: Mc Graw Hill; 2012:685-745.
3. Kelompok Studi Dermatologi Anak Indonesia, Perhimpunan Dokter Spesialis Kulit dan Kelamin Indonesia. Panduan Diagnosis dan Tatalaksana Dermatitis Atopik di Indonesia. Edisi 1. Centra Communications. 2014
4. Carson, CG. Risk factors for developing atopic dermatitis. Danish medical journal. 2013:1-24
5. Kircik, leon H. Rosso, James Q Del. Nonsteroidal treatment of atopic dermatitis in pediatric patient with a ceramide dominant topical emulsion formulated with an optimized ratio of physiological lipids. The journal of clinical and aesthetic dermatology. December 2011; 4(12): 25–31
6. Flohr, Carsten. Sensitisation-what is the link?. Current Allergy & Clinical Immunology August 2013;26 :36-7
7. Children Allergy Centre. Dermatitis atopi pada Anak. Indonesian children. 2009 8. Kim JS. Pediatric atopic dermatitis: the importance of food allergens. Semin Cutan
Med Surg. 2008;27:156-60
9. Dai, YS. Allergen in atopic dermatitis. Clinic Rev Allerg Immunol. 33: 157-166. 2007 10. Ang SB, Cecilia WCT. Impact of atopic dermatitis on health-related Quality of life
among infants and children in Singapore: a pilot cross-sectional study. Proceeding of Singapore Healthcare. 2014:23:100-105
11. Caffareli C, Dondi A, Dascola CP, Ricci G. Skin prick test to foods in childhood atopic eczema: pros and contra. Italian Journal of pediatrics. 2013:39-48
12. Sidabutar S, Munasir Z, Pulungan AB, Hendarto A, Tumbelaka AR, Firman K. Sensitisasi Alergen Makanan dan Hirupan pada Anak Dermatitis Atopik Setelah Mencapai Usia 2 Tahun. Sari Pediatri. Agustus 2011;13:147-51.
13. Shader IR. On top of Atopy. Clinical
therapeutic.2013;35:106-14. Gold MS, Kemp AS. Atopic disease in childhood. Med J aust. 2005; 182:298-304 15. Stanwel SR, Bloomfield S. The hygiene hypothesis and implication for home hygiene.
16. Friedmann PS, Arden-Jones MR, Holden CA. Dermatitis atopic. Dalam Burns T, Breathnach S, Cox N, Griffiths C, penyunting. Rook’s textbook of dermatology. Edisi ke-8. UK : Wiley Blackwell; 2010:24.1-24.34
17. Rudikoff D, Cohen SR, Scheinfeld N. Atopic Dermatitis and Eczematous Disorders. CRC Press Taylor& Francis Group. 2014
18. Pyun BY. Natural History and Risk Factor of Atopic Dermatitis in Children. Allergy, asthma & Immunology Research. 2014:1-5
19. Leung DYM. Allergic disorders. Dalam: Kliegman RM, Stanton BF, Schor NF, editor. Nelson Text Book of Pediatrics. Edisi ke-19. Philadelphia: Elsivier Inc; 2011:742-7 20. Ong, Peck Y. New insight in the pathogenesis of atopic dermatitis. International
pediatric research. 2013; 75:171-4
21. Chapel H, Haeney M, Misbah S. Skin Disease. Dalam: Essential of Clinical Immunology. John Wiley & Sons, Ltd. 2014;11:220-232
22. Paller AS, Mancini AJ. Eczematous Eruption in Childhood. Dalam: Hurwitz Clinical Pediatric Dermatology . Elsivier. 2011:37-70
23. Wolf R, Wolf D. Abnormal epidermal barrier in the pathogenesis of atopic dermatitis. Journal of Clinics in Dermatology. Elsivier. 2012
24. Benedetto AD, Agnihothri R, McGirt LY, Bankova LG, Beck LA. Atopic dermatitis: A disease caused by innate immunity defects?. Journal of investigative dermatology. 2009;129 :14-30
25. Zheng T, Zhu Z, Bants SK. The atopic march: Progression from Atopic dermatitis to Allergic rhinitis and asthma. J Clin Cell Immunol. 2014:98-90
26. Spergel JM. From atopic dermatitis to asthma: the atopic march. Scientdirect Journal. 2010:123-78
27. Jennifer S, Kim MD. Pediatric Atopic dermatitis: The importance of Food allergens. Semin Cutan Med Surg. 2008:98-106
28. Munasir Z. Peran resiko alergi dan polimorfisme genetik gen interleukin-4, serta faktor lingkungan terhadap terjadinya dermatitis atopi pada bayi sampai usia 6 bulan (Disertasi). Universitas Indonesia; 2010
29. Eigenmann PA, Calza AM. Diagnosis of Ig E mediated food allergy among swiss children with atopic dermatitis, Pediatric Allergy Immunol 2000;11:95-100
30. Lokanata MD. Eksim susu pada bayi dan anak. Dalam Djajakusumah TS, Diana IA,Ramali LM, ed. Penanganan Eksim pada bayi dan anak. Jakarta, Balai Penerbit FKUI:27-41
31. Salehi T, Pourpak Z, Karkon S. The study of egg Allergy in children with atopic dermatitis. WAO Journal. July 2009;2:123-7
33. Cauber JC. Allergic Trigger in atopic dermatitis. Immunology Allergy Clin N Am. 2010;30:289-307
34. Stajminger G, Kulisic SM, Lipozencic J, Pastar Z. Most common inhalant allergens in atopic dermatitis, Atopic dermatitis/Allergic rhinitis, and atopic dermatitis/Bronchial Asthma Patients: a five year retrospective study. Acta dermatovenerol Croat. 2007;15(3);130-134
35. Bannister MJ, Freeman S. Adult-onset atopic dermatitis. Australas J Dermatol. 2000;41:225-8.
36. Sugito TL, Boediardja SA, Wisesa TW, Prihianti S. Buku Panduan Dermatitis Atopi. Badan Penerbit Fakultas Kedokteran Universitas Indonesia. Jakarta. 2011
37. Heinzerling L, Mari A, Bergman KC, Bresciani, Burbach G, Darsow U. The skin prick test-European standard. Clinical and translational Allergy. 2013
38. Bousquet J, Heibzerling L, Bachert C, Papadopoulos NG, Bousquet PJ, Burney PG, et al. Practical guide to skin prick test in allergy to aeroallergens. European Journal of Allergy and Clinical Immunology. 2012
39. Potter P, Lockey R. Allsa Position Statement: Allergen skin prick testing. Current Allergy&Clinical Immunology. 2006
40. Pyun BY. Natural History and Risk Factor of Atopic Dermatitis in Children. Allergy, asthma & Immunology Research. Korea. 2014:1-5
41. Choi WJ, Joo Yeon KO, Kim JW, Lee KH, Park CW, Kim KH, dan kawan-kawan. Prevalence and risk factor for atopic dermatitis: A cross sectional study of 6453 Preschool children. Journal compilation Acta Dermato-venerologica. 2012:1-5
42. Skvorc HM, Plavec D, Munivrana S, Nogalo B. Prevalence of and risk factor for the development of atopic dermatitis in schoolchildren aged 12-14 in northwest croatia. Allergol Immunopathol (Madr). 2012:1-7
43. Safarina DD. Karakteristik Penderita Dermatitis Atopik di Poliklinik RSUP dr Kariadi Semarang. Fakultas Kedokteran Fakultas Kedokteran Universitas Diponegoro. Semarang. 2014
44. Natallya FR, Barakbah J. Penelitian Retrospektif Uji Tusuk Kulit Pada Pasien Dermatitis Atopik di Unit Rawat Jalan Kesehatan Kulit dan Kelamin RSUD dr. Soetomo. Surabaya. Periode 2007-2012. Fakultas Kedokteran Universitas Airlangga/ Rumah Sakit Umum Daerah dr. Soetomo. Surabaya. Berkala Ilmu Kesehatan Kulit dan Kelamin-Periodical of Dermatology and Venerology.2015;27:9-18
46. Kokandi AA. Pattern of Aeroallergen Sensitization in Atopic Dermatitis Patient at University Clinic in Jeddah-Saudi. British Journal of Medicine & Medical Research. 2014; 4(2); 747-754
47. Sohn MH, Kim KE. The Cockroach and Allergic Disease. The Korean Academy of Asthma, Allergy and Clinical Immunology. Department of Pediatrics and Institute of Allergy, Yonsei University College of Medicine, Seoul, Korea. 2012: 264-269.
48. Thaha MA. Hubungan Hasil Uji Tusuk Kulit Alergen Nyamuk Terhadap Keparahan Klinis Dermatitis Atopik di RSUP dr. Mohammad Hoesin Palembang. Majalah Kedokteran Sriwijaya. 2014. Vol 46; 95-103
49. Siregar, SP. Peran Alergi Makanan dan Alergen hirup pada Dermatitis Atopik. Sari Pediatri, Vol 6, No 4, Maret 2005: 155-158.
50. Michel S, Yawalkar N, Schyder B, Fischer B, Helbling A. Eczematous Skin Reaction to Atopy Patch Testing With Cockroach in Patients With Atopic Dermatitis. Journal Investug Clin Immunol. 2009; Vol. 19(3): 173-179.
51. Hajeb P. Selamat J. A Contempary Review of Seafood Allergy. Clinic Rev Allerg Immunol. 2012. 42;365-85
52. Takumansang D. Sondakh. Peran Hipersensitivitas Makanan pada Dermatitis Atopik. Sari Pediatri, Vol 4. No 1, Juni 2002;7-12
53. Faridian, Bagus. Kesesuaian Hasil Identifikasi Alergen Pada Penderita Dengan Riwayat Dermatitis Atopik Menggunakan Metode Wawancara dan Metode Tes Tusuk Kulit. Diunduh dari: eprints.undip.ac.id/244412/1/Bagus.pdf. 2008
54. Candra Y. Gambaran sensitivitas terhadap Alergen Makanan. Makara Kesehatan. Vol 15, no 1. Juni 2011;44-50.
55. Caubeth JC, Wang J. Current understanding of Egg allergy. Pediatr Clin North Am. 2011;58:427-43
56. Mahadi ID. Peran Alergi Makanan Pada Dermatitis Atopik. Dalam Boediardja SA, Sugito TS, Indriatmi W, Devita M, Prihianti. Dermatitis Atopik. Jakarta. Balai Penerbit FKUI;12-20
57. Wang IJ, Lin YT, Yang YH, Chen CL, Tsai YH, Chiang BL, et al. Correlation between age and allergens in pediatric atopic dermatitis. Ann Allergy Asthma Immunol. 2004;93:334-8
58. Fiocchi A, Pecora V, Peterson CJ, Dahdah L, Borres MP, Amengual MJ, et al. Sensitization pattern to inhalant and food allergen in symptomatic children at first evaluation. Italian Journal of Pediatrics. December 2015;1-9.
60. Haahtela T, Bjorkstean, Heiskala M, Suoniemi I. Skin Prick Test to Common Allergen in Finish Adolescents. European Journal of Allergy and Clinical Immunology. 2007:35:425-31
61. Govaere E, Van Giesel D, Massa G, Verhamme KM, Doli E, De Baets. The Influence of Age and Gender on Sensitization to aero-allergens. Pediatr Allergy Immunol. 2007;18(8):671-8
62. Kim JY, Hahm M, Lee SY, Kim WK, Chae Y, Park YM. Sensitization to Aeroallergen in Korean Children: A Population-based Study in 2010. J Korean Med Sci. 2011;26:1165-72.
Pada kesempatan yang berbahagia ini, saya ingin menyampaikan penghargaan dan terima kasih yang sebesar-besarnya kepada Yang Terhormat:
1. dr. Salia Lakswinar, SpKK, selaku pembimbing utama tesis ini, yang telah bersedia meluangkan waktu, pikiran dan tenaga serta dengan penuh kesabaran selalu membimbing, memberikan nasehat, masukan dan koreksi kepada saya selama proses penyusunan tesis ini.
2. Prof. Dr. dr. Irma D. Roesyanto, SpKK(K), selaku pembimbing kedua tesis ini, yang telah bersedia meluangkan waktu, pikiran dan tenaga serta dengan penuh kesabaran selalu membimbing, memberikan nasehat, masukan dan koreksi kepada saya selama proses penyusunan tesis ini. Terimakasih saya juga kepada beliau selaku Ketua Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sumatera Utara, dan sebagai Guru Besar, yang telah memberikan kesempatan kepada saya untuk mengikuti pendidikan magister kedokteran klinik di bidang Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sumatera Utara.