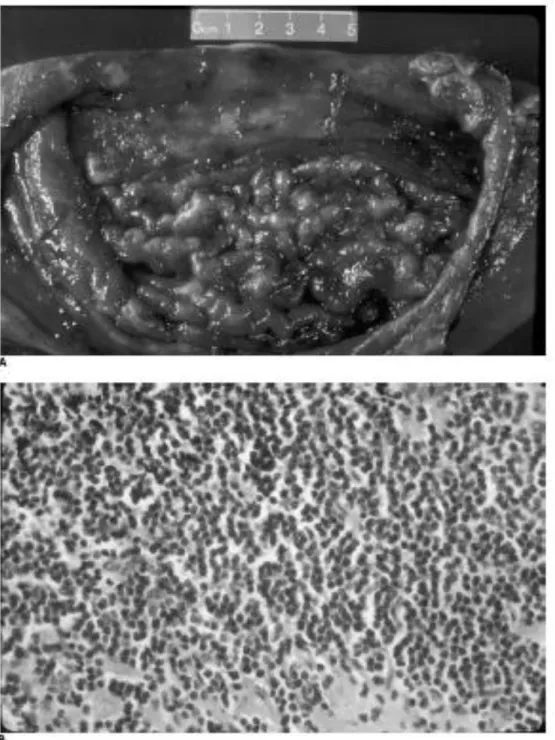
KARAKTERISTIK TIPE PERFORASI GASTER
DAN HISTOPATOLOGINYA DI RSUP H. ADAM MALIK MEDAN.
T E S I S
OLEH:
dr. KAMSIR KOTO NIM : 117102003
Diajukan Untuk Melengkapi Persyaratan Mencapai Magister Kedokteran Surgery
Pada Fakultas Kedokteran Universitas Sumatera Utara
PROGRAM PENDIDIKAN MAGISTER KEDOKTERAN KLINIK DEPARTEMEN ILMU BEDAH
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA MEDAN
2016
PERNYATAAN
KARAKTERISTIK TIPE PERFORASI GASTER DAN
HISTOPATOLOGINYA DI RSUP H. ADAM MALIK.
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi, dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang pernah dituliskan atau diterbitkan oleh orang lain, kecuali yang secara tertulis diacu dalam naskah ini dan disebutkan dalam daftar pustaka.
Medan, Juni 2016
( Kamsir Koto )
KATA PENGANTAR
Puji syukur kehadirat Allah SWT penulis haturkan, atas berkat segala rahmat dan karuniaNya penulis dapat menyelesaikan penelitian dan penulisan tesis Magister ini yang merupakan salah satu persyaratan tugas akhir untuk memperoleh gelar Magister kedokteran bidang Ilmu Bedah di Fakultas Kedokteran Universitas Sumatera Utara Medan. Shalawat dan salam tak lupa penulis sampaikan kepada junjungan Rasulullah Muhammad SAW.
Dengan selesainya penulisan tesis ini, perkenankanlah penulis untuk menyampaikan rasa terima kasih dan penghargaan yang setinggi-tingginya kepada:
1. Kedua orang tua, ayahanda Alm. K. St. Bandaro (Alm) dan ibunda. Darena (Almh), mertua ayahanda Ir. Moesri Moenir dan ibunda Farida Bustamam, terima kasih yang sedalam-dalamnya dan setulus-tulusnya, yang telah membesarkan dan mendidik penulis sejak kecil dengan penuh kesabaran, kasih sayang dan perhatian, dengan diiringi doa dan dorongan yang tiada hentinya sepanjang waktu, memberikan contoh yang sangat berharga dalam menghargai dan menjalani kehidupan.
2. Terima kasih yang tak terkira kepada istriku tercinta dr. Armelia Moesri, SpA dan ananda Luthfia Chairuni atas segala pengorbanan, pengertian, dukungan semangat, kesabaran dan kesetiaan dalam segala suka duka mendampingi saya selama menjalani masa pendidikan yang panjang ini.
3. Bapak Rektor Universitas Sumatera Utara dan Bapak Dekan Fakultas Kedokteran Universitas Sumatera Utara atas kesempatan yang telah diberikan kepada penulis untuk mengikuti Program Pendidikan Dokter Spesialis Ilmu Bedah di lingkungan Fakultas Kedokteran Universitas Sumatera Utara
4. Ketua Departemen Ilmu Bedah Fakultas Kedokteran Universitas Sumatera Utara, dr. Emir T Pasaribu, SpB (K) Onk dan Sekretaris Departemen, dr.
Erjan Fikri, SpB,SpBA. Ketua Program Studi Ilmu Bedah, dr. Marshal SpB,SpBTKV (K) dan Sekretaris Program Studi Ilmu Bedah, dr. Asrul S,
SpB-KBD, yang telah bersedia menerima, mendidik dan membimbing penulis dengan penuh kesabaran selama penulis menjalani pendidikan.
5. dr. Asrul, SpB-KBD dan dr. Adi Muradi, SpB-KBD pembimbing penelitian saya, terima kasih yang sedalam-dalamnya dan penghargaan yang setinggi- tingginya yang dapat penulis sampaikan, yang telah membimbing, mendidik, membuka wawasan penulis, senantiasa memberikan dorongan dan motivasi yang tiada hentinya dengan penuh bijaksana dan tulus ikhlas disepanjang waktu sehingga penulis dapat menyelesaikan tesis ini.
6. Rasa hormat dan terima kasih yang sebesar-besarnya saya sampaikan kepada guru-guru saya : Prof. Bachtiar Surya, SpB-KBD, Prof. Dr. Abd. Gofar
Sastrodiningrat, SpBS(K), Prof. Adril A. Hakim, SpS, SpBS(K), Prof. Nazar Moesbar, SpB,SpOT, Prof. Hafas Hanafiah, SpB,SpOT,
Alm.Prof Usul Sinaga, SpB, Alm.Prof Buchari Kasim, SpBP, dr. Asmui Yosodihardjo, SpB,SpBA, dr. Syahbuddin Harahap, SpB, dr. Harry Soejatmiko, SpB,SpBTKV, dr. Liberty Sirait SpB-KBD, dr. Budi Irwan, SpB-KBD, dr. Adi Muradi, SpB-KBD, dr. Djeni Bijantoro, SpB-SpBA, dr.
Mahyono, SpB-SpBA, dr. Iqbal P. Nst, SpBA, dr. Suyatno SpB(K)Onk, dr.
Kamal Basri Siregar, SpB(K) Onk, dr. Albiner Simarmata, SpB(K) Onk, dr.
Edy Sutrisno, SpBP-RE(K), dr. Frank B. Buchari, SpBP-RE(K), dr. Utama Abdi Trg, SpBP-RE, dr. Syah Mirsya Warli, SpU, dr. Bungaran, SpU, dr.
Ramlan Nst, SpU, dr. Chairandi S, SpOT, dr. Suhelmi, SpB dan seluruh guru bedah saya yang tidak dapat saya sebutkan satu persatu, di lingkungan RSUP H Adam Malik, RSU Pirngadi Medan dan di semua tempat yang telah mengajarkan ketrampilan bedah pada diri saya. Semua telah tanpa pamrih memberikan bimbingan, koreksi dan saran kepada penulis selama mengikuti program pendidikan ini.
7. Prof. Aznan Lelo, PhD, SpFK, yang telah membimbing, membantu dan meluangkan waktu dalam membimbing statistik dari tulisan tugas akhir ini.
8. Para Senior, dan sejawat peserta program studi Bedah yang bersama-sama menjalani suka duka selama pendidikan.
9. Para pegawai dilingkungan Departemen Ilmu Bedah FK USU, dan para tenaga kesehatan yang berbaur berbagi pekerjaan memberikan pelayanan
Bedah di RSUP H Adam Malik, RSU Pirngadi, dan di semua tempat bersama penulis selama penulis menimba ilmu.
Akhirnya hanya Allah SWT yang dapat membalas segala kebaikan.
Semoga ilmu yang penulis peroleh selama pendidikan Magister Kedokteran ini dapat memberikan manfaat bagi kita semua.
Terima kasih.
Medan, Juni 2016 Penulis
dr. Kamsir Koto
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN ... i
KETERANGAN KETERANGAN METODOLOGI PENELITIAN ... ii
PERNYATAAN ... iii
KETERANGAN KONSULTAN PATOLOGI ANATOMI ... iv
KATA PENGANTAR ... v
DAFTAR ISI ... viii
DAFTAR TABEL ... x
DAFTAR GAMBAR ... xi
ABSTRAK... xii
BAB 1. PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 2
1.3. Tujuan Penelitian ... 2
1.3.1. Tujuan Umum ... 2
1.3.2 Tujuan Khusus ... 2
1.4. Manfaat Penelitian ... 2
BAB 2. TINJAUAN PUSTAKA ... 4
2.1. Anatomi ... 4
2.2. Fisiologi ... 7
2.3. Patofisiologi ... 10
2.4. Keganasan Lambung... 13
2.5. Patofisiologi Ulkus Peptikum ... 17
2.6. Gejala Klinik ... 18
2.7. Diagnosis ... 20
2.8. Pemeriksaan Penunjang ... 21
2.9. Penatalaksanaan ... 23
2.10. Komplikasi ... 23
2.11. Prognosis ... 25
2.12. Kerangka Teori ... 26
BAB 3. METODE PENELITIAN... 27
3.1. Jenis Penelitian ... 27
3.2. Waktu dan Tempat Penelitian ... 27
3.3. Populasi dan Sampel penelitian ... 27
3.4. Besar Sampel ... 27
3.5. Kriteria Inklusi dan Eksklusi ... 27
3.6. Metode Pengumpulan Data ... 28
3.7. Kerangka Konsep Penelitian ... 28
3.8. Definisi Operasional ... 29
3.9. Rencana Pengolahan dan Analisa Data ... 29
BAB IV. HASIL PENELITIAN ... 30
BAB V. PEMBAHASAN ... 33
BAB VI. SIMPULAN DAN SARAN ... 36
DAFTAR PUSTAKA ... 37
DAFTAR TABEL
Tabel 4.1 Distribusi Frekuensi Berdasarkan Jenis Kelamin ... 30
Tabel 4.2 Distribusi Frekuensi Berdasarkan Usia ... 30
Tabel 4.3 Distribusi Frekuensi Berdasarkan Tipe Perforasi ... 31
Tabel 4.4 Distribusi Frekuensi Berdasarkan Jenis Histopatologi ... 31
Tabel 4.2 Distribusi Frekuensi Berdasarkan Pemakaian OAINS ... 32
DAFTAR GAMBAR
Gambar 2.1 Anatomi Gaster ... 5
Gambar 2.2 Anatomi Vaskularisasi Gaster ... 7
Gambar 2.3 Morfologi H. pylory ... 10
Gambar 2.4 Klasifikasi Karsinoma Gaster ... 13
Gambar 2.5 Anatomi histopatologi mukosa Gaster ... 14
Gambar 2.6 histopatologi adenocarcinoma Gaster ... 15
Gambar 2.7 Anatomi histopatologi limfoma Gaster ... 16
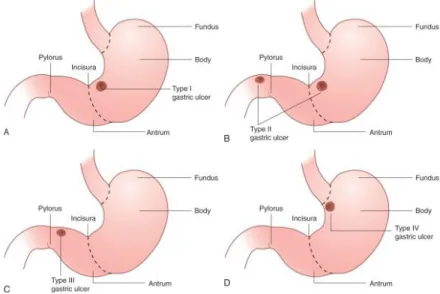
Gambar 2.8 Tipe Ulkus Gaster ... 18
KARAKTERISTIK TIPE PERFORASI GASTER DAN HISTOPATOLOGINYA DI RSUP H. ADAM MALIK
Koto K*, Asrul**, Muradi A**
ABSTRAK
Latar Belakang: Di Indonesia tukak lambung menempati urutan ke-10 dalam kategori penyebab kematian pada kelompok umur 45-54 tahun pada laki-laki menurut BPPK Depkes pada tahun 2008. Sampai saat ini belum ada laporan tentang karakteristik tipe perforasi gaster di RS HAM.
Metode : Penelitian yang dilakukan merupakan penelitian non-eksperimental menggunakan desain deskriptif retrospektif. Data diambil berdasarkan rekam medis pasien dengan diagnosis perforasi gaster di RSUP H Adam Malik pada periode Januari 2011–Desember 2014.
Hasil: Mayoritas pasien yang terlibat dalam penelitian ini adalah laki-laki sebanyak 44 orang pasien (78,6%) sedangkan pasien berjenis kelamin perempuan sebanyak 12 orang (21,4,%).
Rerata usia pasien yang paling banyak mengalami gastritis perforasi adalah antara 61-67 tahun dengan rerata usia paling sedikit adalah antara 40-46 tahun dan 75-81 tahun. Diperoleh sebanyak 28 kasus merupakan pasien dengan perforasi gaster tipe 3 dan tidak ada yang mengalami perforasi gaster tipe 2. Hasil pemeriksaan histopatologi tidak ada yang mengalami malignansi. Laki-laki dan perempuan yang mengkonsumsi NSAID lebih banyak dibandingkan yang tidak mengkonsumsi NSAID.
Simpulan: Mayoritas subjek adalah laki-laki sebanyak 44 orang pasien dengan rerata usia antara 61-67 tahun, tipe 3 adalah sebanyak 28 orang (50,0%) dan pemeriksaan histopatologi diperoleh semua paien mengalami radang kronis.
Kata kunci : perforasi, gaster
BAB 1 PENDAHULUAN
1.1 Latar Belakang
Setiap tahun penyakit ulkus peptikum mengenai hampir 4 juta penduduk dunia (Zelickson MS et all ). Komplikasi dari penyakit ini didapati sebesar 10 – 20% dimana 2-14 % akan mengalami perforasi (Bertleff MJ et all). Jumlah wanita mengenai lebih setengah dari seluruh kasus (Bertleff MJ, Lange JF et all ).
Perforasi gaster berkembang menjadi suatu peritonitis kimia yang disebabkan karena kebocoran asam lambung ke dalam rongga perut. Perforasi dalam bentuk apapun yang mengenai saluran cerna merupakan suatu kasus kegawatan bedah. Pertama sekali tercatat yang melakukan penutupan perforasi gaster adalah Mikulicz pada tahun 1880 ( Mikulicz,1885 ). Pembedahan ini mengalami kegagalan sampai Heusner yang pertama sekali melakukan penjahitan pada perforasi gaster (Kirege,1892). Keetley yang menganjurkan emergency gastrectomy pada tahun 1902, sampai Graham menguraikan bahwa mortalitas 2%
pada pasien dengan perforasi duodenal yang menjalani simple suture dan omental plug.
Perforasi bukan komplikasi yang sering terjadi pada ulkus gaster (Donaldson & jarret) tetapi terjadi akibat penggunaan obat anti inflamasi yang luas ( Trewby,1980). Etiologi yang paling banyak mendasari perforasi gaster adalah peptik ulcer dan persentase terjadinya perforasi sebesar 10-15%. Berbeda dengan ulkus duodenum dimana insiden terjadinya kanker hampir nol, pada perforasi ulkus gaster 6-14% disebabkan oleh keganasan (Matthew fraser leeman et all ).
Adapun faktor penyebab utama diantaranya penggunaan obat anti inflamasi non steroid, infeksi helicobacter pylori dan malignansi. Di Indonesia pada tahun 2005-2008, tukak lambung menempati urutan ke-10 dalam kategori penyebab kematian pada kelompok umur 45-54 tahun pada laki-laki menurut BPPK Depkes pada tahun 2008 (Aditya Kafi, 2014).
Adapun tipe perforasi dikategorikan atas 4 tipe yaitu tipe 1 (primary) berada pada kurvatura minor diantara fundus dan antrum gaster, biasanya pada usia tua dan berhubungan dengan hiposekresi asam lambung. Tipe 1 merupakan tipe yang paling sering terjadi (Haile T.
Debas). Tipe 2 merupakan kombinasi ulkus gaster dan ulkus duodenal yang berada pada kurvatura minor dan duodenal. Tipe 3 berada pada prepilorik .Tipe 4 berada pada juxtaesofageal dimana berada lebih tinggi dari kurvatura minor dekat dengan gastroesofageal
junction. Tipe 2 dan tipe 3 timbul pada pasien usia muda dengan sekresi asam yang tinggi.
Lebih dari 30% ulkus gaster berhubungan dengan ulkus duodenum. Infeksi H.pylori berhubungan dengan tipe 2, sedangkan OAINS berhubungan dengan tipe 3 (Mainggot’s) Lokasi perforasi terbanyak dijumpai pada prepyloric 40%, duodenum 28%,antrum sebanyak 5% (Kenneth Thorsen et all ). Perforasi gaster yang disebabkan oleh karsinoma gaster jarang terjadi. Dilaporkan insiden terjadinya perforasi gaster akibat karsinoma gaster sebesar 5%.
Dari pasien ini mayoritas sudah stadium stadium lanjut (64-88%) (raymond hon giat lim et all). Perforasi yang disebabkan oleh keganasan gaster biasanya dijumpai pada kurvatura mayor sebesar 77% ( Bishnu Prasad Kandel). Sampai saat ini belum ada laporan tentang karakteristik tipe perforasi gaster di RS HAM.
1.2 Rumusan Masalah
Adapun rumusan masalah penelitian ini adalah bagaimana karakteristik perforasi gaster dan histopatologinya di RSUP H. Adam Malik.
1.3 Tujuan Penelitian 1.3.1 Tujuan Umum
Untuk mengetahui karakteristik perforasi gaster dan histopatologinya di RSUP H. Adam Malik.
1.3.2 Tujuan Khusus
1. Untuk mengetahui karakteristik perforasi gaster terhadap tipe perforasi.
2. Untuk mengetahui karakteristik perforasi gaster terhadap histopatologi.
1.4 Manfaat Penelitian
1.4.1 Bidang akademik/ ilmiah
Meningkatkan pengetahuan peneliti di bidang bedah digestif, khususnya tentang perforasi gaster mengenai karakteristiknya.
1.4.2 Bidang pelayanan masyarakat
Meningkatkan pelayanan penderita perforasi gaster, khususnya pelayanan di bidang bedah digestif.
1.4.3 Bidang pengembangan penelitian
Memberikan data awal terhadap Divisi Bedah Digestif mengenai distribusi dan karakteristik perforasi gaster di RSUP Haji Adam Malik Medan.
BAB II
TINJAUAN PUSTAKA
A. Anatomi dan Fisiologi Lambung 1. Anatomi
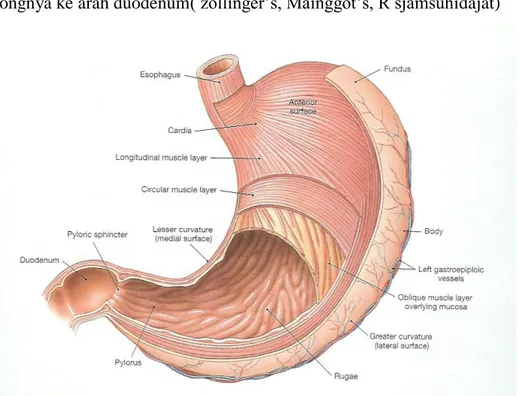
Lambung terletak oblik dari kiri ke kanan menyilang di abdomen atas tepat di bawah diafragma. Dalam keadaan kosong lambung menyerupai tabung bentuk J, dan bila penuh, berbentuk seperti buah pir yang besar. Kapasitas normal lambung adalah 1 sampai 2 liter.
Secara anatomis lambung terbagi atas fundus, korpus, dan antrum-pilorikum atau pilorus.
Sebelah kanan atas lambung terdapat cekungan kurvatura minor, dan bagian kiri bawah lambung terdapat kurvatura mayor. Sfingter pada kedua ujung lambung mengatur pengeluaran dan pemasukan yang terjadi. Sfingter kardia atau sfingter esofagus bawah, mengalirkan makanan masuk ke dalam lambung dan mencegah refluks isi lambung memasuki esophagus kembali. Daerah lambung tempat pembukaan sfingter kardia dikenal dengan nama daerah kardia. Di saat sfingter pilorikum terminal berelaksasi, makanan masuk ke dalam duodenum, dan ketika berkontraksi sfingter ini akan mencegah terjadinya aliran balik isi usus ke dalam lambung (Haile T debas, R Sjamsuhidajat)
Sfingter pilorus memiliki arti klinis yang penting karena dapat mengalami stenosis (penyempitan pilorus yang menyumbat) sebagai penyulit penyakit ulkus peptikum ( R.Sjamsuhidajat de jong).
Lambung tersusun atas empat lapisan. Tunika serosa atau lapisan luar merupakan bagian dari peritonium viseralis. Dua lapisan peritonium viseralis menyatu pada kurvatura minor lambung dan duodenum kemudian terus memanjang ke hati, membentuk omentum minus. Lipatan peritonium yang keluar dari satu organ menuju ke organ lain disebut sebagai ligamentum. Jadi omentum minus (disebut juga ligamentum hepatogastrikum atau hepatoduodenalis) menyokong lambung sepanjang kurvatura minor sampai ke hati. Pada kurvatura mayor, peritonium terus ke bawah membentuk omentum majus, yang menutupi usus halus dari depan seperti sebuah apron besar. Sakus omentum minus adalah tempat yang sering terjadi penimbunan cairan (pseudokista pankreatikum) akibat penyulit pankreatitis akut. Tidak seperti daerah saluran cerna lain, bagian muskularis tersusun atas tiga lapis dan bukan dua lapis otot polos: lapisan longitudinal di bagian luar, lapisan sirkular di tengah, dan lapisan oblik di bagian dalam. Susunan serabut otot yang unik ini memungkinkan berbagai macam kombinasi kontraksi yang diperlukan untuk memecah makanan menjadi partikel-4
partikel yang kecil, mengaduk dan mencampur makanan tersebut dengan cairan lambung, dan mendorongnya ke arah duodenum( zollinger’s, Mainggot’s, R sjamsuhidajat)
Gambar 2.1 .Anatomi gaster
Submukosa tersusun atas jaringan areolar longgar yang menghubungkan lapisan mukosa dan lapisan muskularis. Jaringan ini memungkinkan mukosa bergerak dengan gerakan peristaltik. Lapisan ini juga mengandung pleksus saraf, pembuluh darah, dan saluran limfe.
Mukosa, lapisan dalam lambung, tersusun atas lipatan-lipatan longitudinal disebut rugae, yang memungkinkan terjadinya disternsi lambung sewaktu diisi makanan.Terdapat beberapa tipe kelenjar pada lapisan ini dan dikategorikan menurut bagian anatomi lambung yang ditempatinya. Kelenjar kardia berada di dekat orifisium kardia dan mengeluarkan mukus. Kelenjar fundus atau gastric terletak di fundus dan pada hampir seluruh korpus lambung. Kelenjar gastric memiliki tiga tipe sel utama. Sel-sel zimogenik (chief cell) menyekresikan pepsinogen. Pepsinogen diubah menjadi pepsin dalam suasana asam. Sel-sel parietal menyekresikan asam hidroklorida (HCL) dan faktor intrinsik. Faktor intrisik diperlukan untuk absorbsi vitamin B12 di dalam usus halus. Kekurangan faktor intrinsik akan mengakibatkan terjadinya anemia pernisiosa. Sel-sel mucus (leher) ditemukan di leher kelenjar fundus dan menyekresikan mukus. Hormon gastrin diproduksi oleh sel G yang terletak pada daerah pilorus lambung. Gastrin merangsang kelenjar gastric untuk
menghasilkan asam hidroklorida dan pepsinogen. Substansi lain yang disekresi dalam lambung adalah enzim dan berbagai elektrolit, terutama ion natrium, kalium dan klorida.
Persarafan lambung sepenuhnya berasal dari sistem saraf otonom. Suplai saraf parasimpatis untuk lambung dan duodenum dihantarkan ke dan dari abdomen melalui saraf vagus.Trunkus vagus mencabangkan ramus gastrika, pilorika, hepatika, dan seliaka.
Persarafan simpatis melalui saraf splanchnicus major dan ganglia seliaka. Serabut-serabut aferen menghantarkan impuls nyeri yang dirangsang oleh peregangan, kontraksi otot, serta peradangan, dan dirasakan di daerah epigastrium abdomen. Serabut-serabut aferen simpatis menghambat motilitas dan sekresi lambung. Pleksus saraf mienterikus (Auerbach) dan submukosa (Meissner) membentuk persarafan intrinsik dinding lambung dan mengoordinasi aktivitas motorik dan sekresi mukosa lambung.
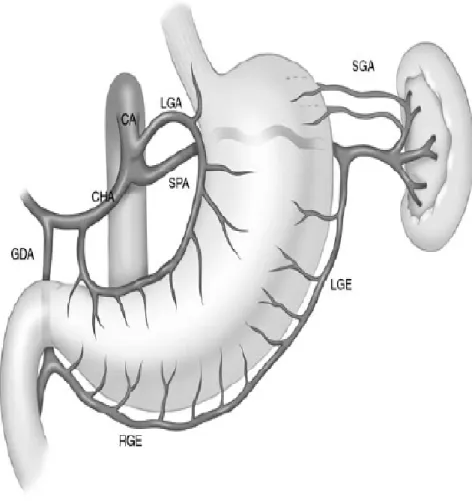
Seluruh suplai darah di lambung dan pankreas (serta hati, empedu, dan limpa) terutama berasal dari arteri seliaka atau trunkus seliakus, yang mempercabangkan cabang- cabang yang menyuplai kurvatura minor dan major. Dua cabang arteri yang penting dalam klinis adalah arteria gastroduodenalis dan arteria pankreatikoduodenalis (retroduodenalis) yang berjalan sepanjang bulbus posterior duodenum. Ulkus pada dinding posterior duodenum dapat mengerosi
arteri ini dan menyebabkan terjadinya perdarahan. Darah vena dari lambung dan duodenum, serta yang berasal dari pankreas, limpa, dan bagian lain saluran gastrointestinal, berjalan ke hati melalui vena porta( zollinger’s, Mainggot’s, R sjamsuhidajat)
Gambar 2.2 Anatomi vaskularisasi gaster
2. Fisiologi Lambung Fungsi lambung:
1) Fungsi motorik
a. Fungsi menampung : Menyimpan makanan sampai makanan tersebut sedikit demi sedikit dicerna dan bergerak pada saluran cerna. Menyesuaikan peningkatan volume tanpa menambah tekanan dengan relaksasi reseptif otot polos; diperantarai oleh nervus vagus dan dirangsang oleh gastrin
b. Fungsi mencampur : Memecahkan makanan menjadi partikel-partikel kecil dan mencampurnya dengan getah lambung melalui kontraksi otot yang mengelilingi lambung. Kontraksi peristaltik diatur oleh suatu irama listrik dasar.
c. Fungsi pengosongan lambung : Diatur oleh pembukaan sfingter pilorus yang dipengaruhi oleh viskositas, volume, keasaman, aktivitas osmotik, keadaan fisik, serta oleh emosi, obat-obatan, dan olahraga. Pengosongan lambung diatur oleh faktor saraf dan hormonal, seperti kolesistokinin.
a. Pencernaan protein oleh pepsin dan HCL dimulai disini; pencernaan karbohidrat dan lemak oleh amilase dan lipase dalam lambung kecil peranannya. Pepsin berfungsi memecah putih telur menjadi asam amino (albumin dan pepton). Asam garam (HCL) berfungsi mengasamkan makanan, sebagai antiseptik dan desinfektan, dan membuat suasana asam pada pepsinogen sehingga menjadi pepsin.
b. Sintesis dan pelepasan gastrin dipengaruhi oleh protein yang dimakan, peregangan antrum, alkalinisasi antrum, dan rangsangan vagus.
c. Sekresi faktor intrinsik memungkinkan absorpsi vitamin B12 dari usus halus bagian distal.
d. Sekresi mukus membentuk selubung yang melindungi lambung serta berfungsi sebagai pelumas sehingga makanan lebih mudah diangkut.
e. Sekresi bikarbonat, bersama dengan sekresi gel mukus, tampaknya berperan sebagai barier dari asam lumen dan pepsin.
Pengaturan sekresi lambung dapat dibagi menjadi fase sefalik, gastrik, dan intestinal.
Fase sefalik sudah dimulai bahkan sebelum makanan masuk lambung, yaitu akibat melihat, mencium, memikirkan, atau mengecap makanan. Fase ini diperantarai seluruhnya oleh saraf vagus dan dihilangkan dengan vagotomi. Sinyal neurogenik yang menyebabkan fase sefalik berasal dari korteks serebri atau pusat nafsu makan. Impuls eferen kemudian dihantarkan melalui saraf vagus ke lambung. Hal ini mengakibatkan kelenjar gastrik terangsang untuk menyekresi
HCL, pepsinogen, dan menambah mukus. Fase sefalik menghasilkan sekitar 10% dari sekresi lambung normal yang berhubungan dengan makanan (Mansjoer arif et all, Sylvia A price,R sjamsuhidajat).
Fase gastrik dimulai saat makanan mencapai antrum pilorus. Distensi antrum juga dapat menyebabkan terjadinya rangsangan mekanis dari reseptor-reseptor pada dinding lambung. Impuls tersebut berjalan menuju medula melalui aferen vagus dan kembali ke lambung melalui eferen vagus; impuls ini merangsang pelepasan hormon gastrin dan secara langsung juga merangsang kelenjar-kelenjar lambung. Gastrin dilepas dari antrum dan kemudian dibawa oleh aliran darah menuju kelenjar lambung, untuk merangsang sekresi.
Pelepasan gastrin juga dirangsang oleh PH alkali, garam empedu di antrum, dan terutama oleh protein makanan dan alkohol. Membran sel parietal di fundus dan korpus lambung mengandung reseptor untuk gastrin, histamin, dan asetilkolin, yang merangsang sekresi asam.
Setelah makan, gastrin dapat bereaksi pada sel parietal secara langsung untuk sekresi asam dan juga dapat merangsang pelepasan histamin dari mukosa untuk sekresi asam
Fase sekresi gastrik menghasilkan lebih dari duapertiga sekresi lambung total setelah makan, sehingga merupakan bagian terbesar dari total sekresi lambung harian yang berjumlah sekitar 2000 ml. Fase gastrik dapat terpengaruh oleh reseksi bedah pada antrum pilorus, sebab disinilah pembentukan gastrin.
Fase intestinal dimulai oleh gerakan kimus dari lambung ke duodenum. Fase sekresi lambung diduga sebagian besar bersifat hormonal. Adanya protein yang tercerna sebagian dalam duodenum tampaknya merangsang pelepasan gastrin usus, suatu hormon yang menyebabkan lambung terus-menerus menyekresikan sejumlah kecil cairan lambung.
Meskipun demikian, peranan usus kecil sebagai penghambat sekresi lambung jauh lebih besar (Sylvia A price)
Distensi usus halus menimbulkan refleks enterogastrik, diperantarai oleh pleksus mienterikus, saraf simpatis dan vagus, yang menghambat sekresi dan pengosongan lambung.
Adanya asam (PH kurang dari 2,5), lemak, dan hasil-hasil pemecahan protein menyebabkan lepasnya beberapa hormon usus. Sekretin, kolesitokinin, dan peptida penghambat gastrik (Gastric-inhibiting peptide, GIP), semuanya memiliki efek inhibisi terhadap sekresi lambung.
Pada periode interdigestif (antara dua waktu pencernaan) sewaktu tidak ada pencernaan dalam usus, sekresi asam klorida terus berlangsung dalam kecepatan lambat yaitu 1 sampai 5 mEq/jam. Proses ini disebut pengeluaran asam basal (basal acid output, BAO) dan dapat diukur dengan pemeriksaan sekresi cairan lambung selama puasa 12 jam. Sekresi lambung normal selama periode ini terutama terdiri dari mukus dan hanya sedikit pepsin dan asam.
Tetapi, rangsangan emosional kuat dapat meningkatkan BAO melalui saraf parasimpatis (vagus) dan diduga merupakan salah satu faktor penyebab terjadinya ulkus peptikum( R Sjamsuhidajat,De jong, Sylvia A.Price)
B. Patofisologi
Banyak faktor yang dapat berkontribusi terhadap terjadinya ulkus peptikum. Walau telah diyakini bahwa ulkus gaster dan duodenum disebabkan oleh infeksi H. pylori dan penggunaan OAINS, jalur akhir dari pembentukan ulkus ialah perlukaan karena asam yang dihasilkan terhadap barier mukosa gastroduodenum.
Eliminasi infeksi H. pylori atau penggunaan OAINS penting untuk penyembuhan ulkus yang optimal dan mungkin bahkan lebih penting untuk mencegah ulkus berulang dan/atau komplikasi yang ditimbulkannya. Beberapa penyakit lain yang dipercaya menimbulkan ulkus peptikum antara lain sindroma Zollinger Ellison (gastrinoma),
stress psikologis berat. Faktor penyebab lain termasuk obat-obatan (OAINS, aspirin, dan kokain), merokok, alkohol
dan stres psikologis (Mansjoer Arif,Sylvia A.Price).
1. Infeksi Helicobacter pylori
Gambar 2.3 Morfologi H.pylori
Di negara berkembang, H pylori menginfeksi hampir 80% penduduk usia dewasa.
Manusia hanya sebagai reservoir dari H.pylori. Infeksi bakteri H pylori masuk melalui oral.
Perpindahan kuman langsung dari orang ke orang mnelalui saliva dan feces,dan kontak lainnya dapat dari air yang terkontaminasi. Di negara berkembang banyak individu terinfeksi sejak kecil.
H.pylori beradaptasi terhadap lingkungan di lambung host nya dan sejumlah kuman dapat menembus lapisan permukaan mukosa,melekat pada epitel sel gaster menimbulkan respons imun dan membentuk koloni yang menetap walaupun dalam kondisi asam. Lebih dari 15%
protein pada kuman helicobacter mengandung cytoplasmic urease yang mengubah periplasmic urea menjadi CO2 dan ammonia yang kemudian menahan asam disekelilingnya ( Mainggot’s).
Dipercaya bahwa 90% ulkus duodenum dan 75% ulkus peptikum berhubungan dengan infeksi H. pylori.Ketika organisme ini dimusnahkan sebagai bagian dari perawatan ulkus peptikum, rekurensi ulkus peptikum sangat rendah. Morfologi H. pylori ialah batang spiral gram negative dengan 4 – 6 flagel dan bersarang pada epitel lambung atau dibawah lapisan mukosa yang merupakan tempat yang aman untuk berlindung dari asam dan antibiotik. Bentuknya dan flagel membantu pergerakan H. pylori melalui lapisan mukosa dan menghasilkan beraneka enzim yang membantunya untuk beradaptasi terhadap suasana yg hostile. Yang terpenting, ialah bahwa H. pylori memproduksi urease yang mampu memecah urea menjadi amonia dan bikarbonat yang mana menghasilkan suatu suasana yang alkali
dalam suasana gaster yang asam, yang memfasilitasi diagnosis dari kuman ini dengan pemeriksaan laboratorium. Organisme ini bersifat mikroaerofilik dan temperatur optimal untuk isolasinya berkisar 35 oC hingga 37 oC, dengan perkembangbiakan setelah 2 hingga 5 hari. Yang lebih menarik lagi, H. pylori hanya dapat hidup pada epitel gaster karena epitel gaster mengekspresikan suatu reseptor spesifik secara in vivo yang dapat dikenali oleh organisme tersebut (Mansjoer Arif,Sylvia A.Price).
Berikut ialah tiga mekanisme untuk perlukaan GI yang diinduksi oleh H.
pylori:
1. Produksi toksik yang menyebabkan kerusakan lokal pada jaringan 2. Induksi respons imun mukosa lokal.
3. Peningkatan gastrin dengan peningkatan resultan dalam sekresi asam
Beberapa dari mediator toksik yang diproduksi secara lokal termasuk produk dari aktivitas urease (contohnya amonia), sitotoksin, musinase yang mendegradasi mukus dan glikoprotein, fosfolipase yang mencederai sel epitel dan sel mukus, dan platelet activating factor yang dapat mengakibatkan luka pada mukosa dan trombosis pada mikrosirkulasi.
Respon imun mukosa terhadap H. pylori juga mungkin berkontribusi terhadap perlukaan GI.
H. pylori diketahui dapat menyebabkan reaksi inflamasi lokal pada mukosa gaster dan memproduksi faktor kemotaktik yang menarik neutrofil dan monosit. Monosit teraktivasi dan neutrofil secara bergiliran memproduksi sitokin proinflamasi dan metabolit oksigen radikal.
Pada pasien dengan infeksi H. pylori, gastrin awal dan yang terstimulasi meningkat secara signifikan, mungkin merupakan proses sekunder terhadap reduksi pada sel D antrum yang diakibatkan infeksi H. pylori. Bagaimanapun, asosiasi terhadap sekresi asam oleh H.
pylori tidak terjadi secara langsung.
Ulkus peptikum juga secara kuat berkaitan dengan gastritis antral. Pada kebanyakan kasus, infeksi dipastikan bermula dari antrum dan menyebabkan inflamasi antral.
2. Obat Anti Inflamasi Non Steroid (OAINS)
Konsumsi OAINS ialah penyebab tersering dari ulkus peptikum setelah infeksi H. pylori.
Konsumsi OAINS tidak hanya menyebabkan perlukaan pada lambung dan duodenum, tapi juga berkaitan dengan proses kronis. Lesi gastroduodenal akut biasanya terjadi dalam 1 – 2 minggu konsumsi OAINS dari hiperemi mukosa saja hingga erosi mukosa superfisial.
Sebaliknya perlukaan kronis terjadi biasanya setelah 1 bulan dan mungkin terlihat di gaster sebagai erosi atau ulserasi di antrum atau duodenum. Sebagai perbandingan terhadap ulkus H.
pylori, yang sering ditemukan di duodenum, ulkus OAINS biasanya ditemukan di gaster.
Ulkus H pylori
juga hampir selalu diasosiasikan dengan gastritis kronis aktif, dimana riwayat gastritis jarang ditemukan pada ulkus OAINS. Selain itu, bila penggunaan OAINS dihentikan, biasanya ulkus tidak berulang, sedangkan pada ulkus H. pylori, ada 50 – 80 % rekurensi dalam 1 tahun, kecuali
kuman tersebut dimusnahkan (Sofic et all,American College of Gastroenterology).
3. Sekresi Asam
Pada pasien dengan masalah saluran cerna atas, terjadi perubahan dalam sekresi asam lambung. Kecepatan sekresi asam lambung normalnya 1 – 8 mmol/jam dan respon terhadap pentagastrin berkisar 6 – 40 mmol/jam. Pada penyakit seperti anemia pernisiosa, atrofi gaster, dan keganasan gaster, baik kecepatan sekresi basal dan pentagastrin menurun. Sebaliknya, kecepatan sekresi asam lambung meningkat pada pasien dengan ulkus duodenum dan gastrinoma. Untuk ulkus gaster tipe I dan IV yang tidak berhubungan dengan sekresi asam yang banyak, asam bekerja sebagai kofaktor yang penting, memperparah kerusakan ulkus dan menuru nkan kemampuan gaster untuk sembuh sendiri. Pada pasien dengan ulkus gaster tipe II atau tipe III, hipersekresi asam lambung lebih sering terjadi. Ulkus juga dapat disebabkan oleh kelainan non -asam lambung seperti penyakit Crohn, sifilis, infeksi Candida maupun keganasan (Jurg Metzgera et all).
4. Keganasan lambung
Insidensi terjadinya kanker gaster didunia sangat bervariasi. Jumlah kasus per 100.000 penduduk bervariasi mulai dari 8 di USA sampai 18 di Inggris,49 di Chile, lebih dari 50 di Jepang dan Rusia dan 78 di Kostarika. Di USA 50 tahun yang lalu kanker gaster menyebabkan 20% - 30% kematian tetapi saat ini hanya 3 %. Hal ini dapat menjelaskan sebagian, kehidupan dengan standar tinggi,perubahan perilaku diet,dan kemungkinan menurunnya infeksi H.pylori akibat penggunaan antibiotik ,hasil peningkatan sanitasi dan pengolahan makanan yang baik.
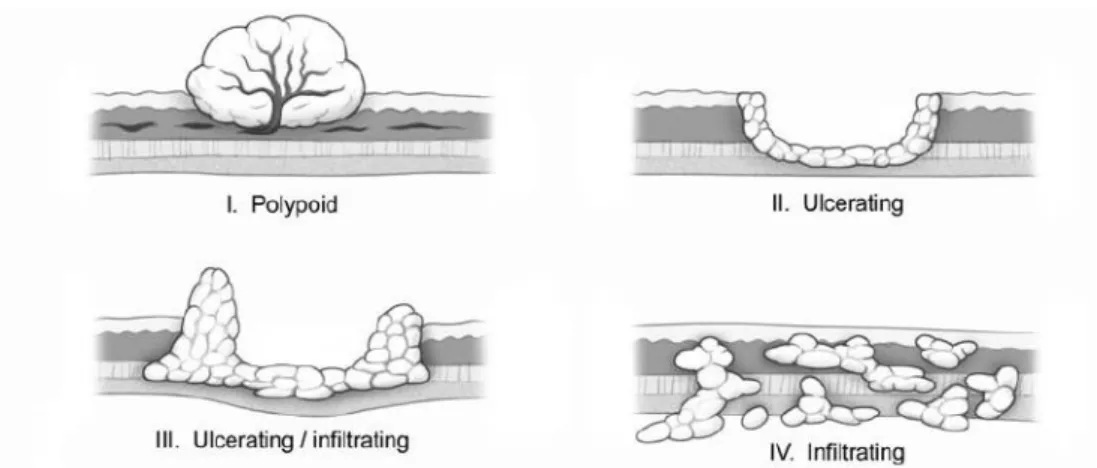
Secara makroskopis terdapat 4 gambaran kanker lambung 1. Malignant ulcer
2. Polypoid tumor yang berkembang kedalam lumen
3. Colloid tumor,berupa gelatinous dan dengan pertumbuhan yang massif
4. Linitis Plastica,kanker scirrous yang menginfiltrasi submukosa yang memberi gambaran “ leather-bottle stomach”.
Gambar 2.4 Klasifikasi Karsinoma Gaster
Secara mikroskopis tumor dikenal sebagai adenocarcinoma dengan derajat differensiasi yang bervariasi. Linitis plastica dikenali sebagai anaplastik dengan manifestasi kelompok sel2 bizzare dengan fibrosis disekitarnya. Signet-ring cell carcinoma dikenal dengan perilaku malignant.
Kedalaman invasi memiliki prognosis yang signifikan pada kanker gaster dan ini menjadi dasar klasifikasi kanker gaster ‘early’ atau ‘advanced’.
Pada kanker gaster dini secara histopatologi ditandai keterlibatan dini hanya pada mukosa dan submukosa dan tidak ada penetrasi dari muscularis propria,walaupun adanya keterlibatan metastasis kelenjar getah bening tidak memberi efek yang berat untuk prognosis yang baik pada kanker gaster dini. 5-year survival rate sebesar 70% - 95%.
Sayangnya hanya 10%-15% dari seluruh karsinoma gaster yang terdiagnosis
Gambar 2.5 Anatomi histopatologi mukosa gaster
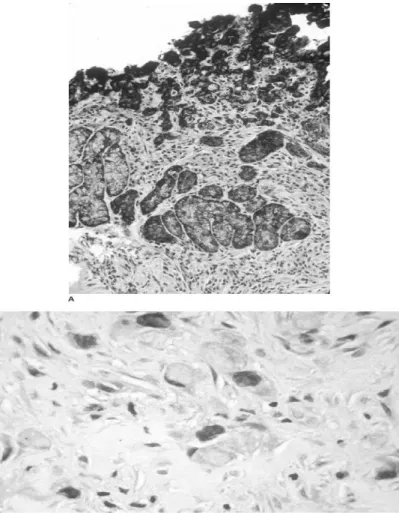
Pada karsinoma gaster lanjut terdapat invasi dengan penetrasi pada muscularis propria. Lebih kurang 80% dari seluruh karsinoma gaster didiagnosis pada stadium ini di amerika serikat
.
Gambar 2.6 Histopatologi Adenocarcinoma Gaster
Limfoma gaster muncul dari mucosa-associated lymfoid tissue( MALT ) dan biasanya berupa non-Hodgkin’s lymfoma dari B-cell type. Gejala sama dengan karsinoma termasuk nyeri perut,anoreksia,dan penurunan berat badan. 40% timbul dengan komplikasi perdarahan,perforasi, atau obstruksi.
Gambar 2.7 Anatomi histopatologi limfoma gaster
Perforasi karsinoma gaster akan menyebabkan akut abdomen sindrom akibat penyebaran isi lambung yang akan menjadi peritonitis. Hal ini jarang terjadi dengan insiden kurang dari 1% dari kasus karsinoma gaster yang dilaporkan setahun terakhir ini. Dilaporkan juga bahwa 10 – 16 % dari seluruh perforasi gaster disebabkan oleh karsinoma gaster.
Dilaporkan insiden terjadinya perforasi gaster akibat karsinoma gaster sebesar 5%, dari pasien ini mayoritas sudah stadium stadium lanjut (64-88%) (raymond hon giat lim et all)
Perforasi yang disebabkan oleh gastric cancer biasanya dijumpai pada kurvatura mayor sebesar 77%.( Bishnu Prasad Kandel).
C. Patofisiologi Ulkus peptikum
Ulkus gaster dapat terjadi dimana saja di gaster . Adapun tipe perforasi dikategorikan atas 4 tipe yaitu tipe 1 (primary) berada pada kurvatura minor diantara fundus dan antrum gaster, biasanya pada usia tua dan berhubungan dengan hiposekresi asam lambung. Tipe 1 merupakan tipe yang paling sering terjadi (haile T. Debas). Tipe 2 merupakan kombinasi ulkus gaster dan ulkus duodenal yang berada pada kurvatura minor dan duodenal. Tipe 3 berada pada prepilorik .Tipe 4 berada pada juxtaesofageal dimana berada lebih tinggi dari kurvatura minor dekat dengan gastroesofageal junction.
Tipe 2 dan tipe 3 timbul pada pasien usia muda dengan sekresi asam yang tinggi. Lebih dari 30% ulkus gaster berhubungan dengan ulkus duodenum. Infeksi H.pylori berhubungan dengan tipe 2 ,sedangkan OAINS berhubungan dengan tipe 3 (mainggot’s)
Lokasi perforasi terbanyak dijumpai pada prepyloric 40%,duodenum 28%,antrum sebanyak 5% (Kenneth Thorsen et all ).
Beberapa ulkus dapat berada pada kurvatura mayor dari gaster, namun dengan insidensi kurang dari 5%.
Gambar 2.8 Tipe Ulkus Gaster
Ulkus gaster jarang terjadi sebelum usia 40 tahun, dan puncak insidensi berada antara usia 55 dan 65 tahun. Ulkus gaster lebih sering terjadi pada kelas sosio-ekonomi rendah.
Patogenesis ulkus gaster jinak tetap masih belum diketahui secara pasti. Beberapa kondisi dapat menjadi predisposisi untuk terjadinya ulkus gaster, yaitu usia lebih dari 40 tahun, jenis kelamin (wanita : pria (2:1)), konsumsi dari obat yang merusak barier lambung seperti aspirin maupun OAINS, abnormalitas pada sekresi asam dan pepsin, stasis gaster saat pengosongan lambung, ulkus duodenum yang sudah ada, gastritis, dan infeksi H. pylori. Beberapa kondisi klinis dapat menjadi predisposisi terhadap ulserasi gaster, termasuk konsumsi alcohol yang lama, merokok, terapi kortikosteroid jangka panjang, infeksi, terapi intraarterial (Jurg metzgera et all).
D. Gejala klinik
Manifestasi ulkus gaster muncul dalam bentuk nyeri, perdarahan dan obstruksi serta perforasi. Pembedahan dibutuhkan pada 8% hingga 20% dari pasien-pasien dengan komplikasi ulkus gaster. Sekitar 90% pasien dengan ulkus peptikum mengeluhkan nyeri abdomen. Nyeri yang khas dirasakan ialah nyeri yang tidak menjalar, rasa seperti terbakar dan terlokalisasi pada epigastrium. Mekanisme nyeri ini masih belum jelas. Nyeri sering dirasakan saat makan dan jarang membuat pasien terbangun sewaktu tidur.
Perdarahan terjadi sekitar 35 – 40 % pada seluruh ulserasi gaster. Biasanya pasien yang mengalami perdarahan yang signifikan dari ulkus gaster ialah pasien lanjut usia dan sulit untuk berhenti berdarah. Perdarahan sering terjadi pada ulkus gaster tipe II dan III, dan pasien
dengan ulkus gaster tipe IV.
Komplikasi tersering dari ulkus gaster ialah perforasi. Kebanyakan perforasi terjadi sepanjang aspek anterior dari kurvatura minor.Secara umum, pasien lansia lebih sering mengalami perforasi, dan ulkus berukuran besar diasosiasikan dengan angka kesakitan dan kematian yang lebih tinggi.
Obstruksi outlet gaster dapat terjadi pada pasien dengan ulkus gaster tipe II atau III.
Obstruksi jinak dengan obstruksi sekunder karena karsinoma antrum harus dibedakan.
Riwayat ulkus peptikum dan penggunaan OAINS, memperkuat kemungkinan ulkus peptikum. Gejala lain yang dapat terjadi antara lain mual, muntah, berat badan turun, buang air besar hitam, dan anemia.
Ulkus peptikum yang mengalami perforasi biasanya bermanifestasi sebagai suatu akut abdomen. Pasien dapat mengalami nyeri abdomen yang luar biasa. Awalnya peritonitis kimia
terjadi dari keluarnya sekresi gaster ke rongga abdomen, kemudian dalam beberapa jam terjadi pula peritonitis bakterial. Sekuestrasi cairan ke rongga ketiga dari peritoneum yang mengalami inflamasi dapat terjadi dan resusitasi cairan menjadi sangat penting.
Pasien dengan perforasi gaster muncul dan keadaan umum yang sakit berat, dan pemeriksaan abdomen menunjukkan adanya tanda rangsang peritoneal. Biasanya ditandai dengan defans muskulare dan rebound tenderness yang dicetuskan dengan penekanan yang lembut pada abdomen. Pekak hati bisa hilang akibat adanya udara bebas di bawah diafragma.
Peristalsis usus menurun sampai hilang akibat kelumpuhan sementara usus.
Rangsangan peritoneum menimbulkan rasa nyeri pada setiap gerakan yang menyebabkan pergeseran peritoneum dengan peritoneum. Nyeri subjektif dirasakan saat bergerak, bernafas, menggerakkan badan, batuk dan mengejan. Nyeri objektif berupa nyeri ketika digerakkan seperti
pada palpasi, tekanan dilepaskan, colok dubur, tes psoas dan tes obturator.
Pemeriksaan Chest X-Ray menunjukkan udara bebas pada lebih dari 80%
pasien.Ketika diagnosis telah ditegakkan dapat diberikan analgesia dan antibiotik, resusitasi dengan cairan isotonik, dan dibawa ke ruang operasi. Terkadang, perforasi telah tertutup secara spontan begitu terjadi, dan pembedahan dapat dihindari.Terapi nonoperatif hanya tepat apabila ada bukti objektif bahwa kebocoran telah ditutup (dengan pemeriksaan kontras) dan dengan tidak ditemukannya tanda klinis peritonitis.
E. Diagnosis
Pada pasien dengan perforasi gaster, keadaan umum yang terlihat ialah kesakitan dan gelisah.Hal yang harus segera dilakukan ialah memeriksa jalan nafas dan tanda-tanda vital.
Pernafasan pasien dangkal dan cepat karena restriksi pergerakan diafragma, sedangkan jalan nafas biasanya bukan menjadi masalah pada perforasi gaster. Kadang-kadang takikardia ringan juga dapat terjadi, tetapi hanya pada fase awal perforasi. Hipotensi seharusnya tidak terjadi, dan bila terjadi, hendaknya diagnosis banding seperti rupturnya aneurisma aorta abdominalis, pankreatitis akut yang berat, dan gangguan pada pembuluh darah mesenterika harus diwaspadai. Pemeriksaan awal biasanya juga memperlihatkan tanda-tanda akut abdomen atau peritonitis dengan rigiditas abdomen dengan tekstur seperti “papan kayu”, nyeri tekan dan nyeri lepas, serta bising usus yang menurun atau menghilang. Pasien biasanya berusaha untuk meminimalisir pergerakan dan sering ditemukan dalam posisi meringkuk. Begitu pemeriksaan awal telah selesai dilakukan, resusitasi cairan intravena dan
dari 1 – 2 menit). Kemudian, secondary survey yang termasuk anamnesa lengkap dan pemeriksaan fisik lengkap harus segera dilakukan. Nyeri yang dirasa pasien biasanya bersifat tiba-tiba, sangat nyeri, dan bersifat konstan. Penjalaran nyeri ke regio skapular biasa terjadi dengan pengumpulan isi gaster di subphrenik kanan. Riwayat ulkus peptikum hendaknya ditanyakan, walaupun tidak semua pasien perforasi gaster datang dengan riwayat ulkus berulang.
Dalam beberapa kondisi tertentu, tanda-tanda akut abdomen dapat bersifat samar atau bahkan tidak ada, kondisi-kondisi tersebut antara lain:
1. Pasien yang sangat tua atau sangat muda
2. Pasien yang menerima dosis steroid yang sangat tinggi
3. Pasien-pasien paraplegi, yang mungkin nyeri yang dirasakan hanya pada ujung skapula.
4. Pasien koma, dimana kecurigaan perforasi gaster dapat berdasar pada terjadinya sepsis 5. Pasien yang sedang pemulihan dari operasi di regio abdomen.
Dasar diagnosis pasien dengan perforasi gaster ialah dari anamnesa dan pemeriksaan fisik. Pasien mungkin mengalami leukositosis dengan pergeseran hitung jenis ke kiri dan urinalisis yang normal. Adanya udara bebas intraperitoneal terlihat pada sekitar 75% pasien.
Ketika ada kecurigaan perforasi, tetapi tidak terlihat udara bebas pada peritoneum, pemeriksaan Gastrografin swallow mungkin berguna. Endoskopi harus dihindari. Diagnosis banding lain antara lain pankreatitis akut, kolesistitis akut, appendisitis akut, dan bahkan myocardial infark. Bila serum amylase meningkat pada perforasi ulkus peptikum terjadi, biasanya peningkatan tersebut tidak melebihi 3 kali dari angka normal. Sedangkan leukositosis pada pankreatitis akut biasanya lebih tinggi. USG abdomen berguna dalam menyingkirkan kolesistitis akut sedangkan EKG dan serum enzim (CKMB, Troponin) dapat digunakan untuk menyingkirkan diagnosis infark jantung. Ketika diputuskan bahwa operasi akan dilakukan, obat-obatan analgesic dan antibiotik spektrum luas untuk profilaksis dapat segera diberikan.
F. Pemeriksaan Penunjang
Sejalan dengan penemuan klinis, metode tambahan yang dapat dilakukan adalah : foto polos abdomen pada posisi berdiri, ultrasonografi dengan vesika urinaria penuh, CT-scan murni dan CT-scan dengan kontras. Jika temuan foto Rontgen dan ultrasonografi tidak jelas, sebaiknya jangan ragu untuk menggunakan CT-scan, dengan pertimbangan metode ini dapat mendeteksi cairan dan jumlah udara yang sangat sedikit sekali pun yang tidak terdeteksi oleh metode yang disebutkan sebelumnya.
1. Radiologi
Perforasi gastrointestinal adalah penyebab umum dari akut abdomen. Isi yang keluar dari perforasi dapat mengandung udara, cairan lambung dan duodenum, empedu, makanan, dan bakteri. Udara bebas atau pneumoperitoneum terbentuk jika udara keluar dari sistem gastrointestinal. Hal ini terjadi setelah perforasi lambung, bagian oral duodenum, dan usus besar. Pada kasus perforasi usus kecil, yang dalam keadaan normal tidak mengandung udara, jumlah udara yang sangat kecil dilepaskan.Udara bebas terjadi di rongga peritoneum 20 menit setelah perforasi.
Manfaat penemuan dini dan pasti dari perforasi gaster sangat penting, karena keadaan ini biasanya memerlukan intervensi bedah. Radiologis memiliki peran nyata dalam menolong ahli bedah dalam memilih prosedur diagnostik dan untuk memutuskan apakah pasien perlu dioperasi. Deteksi pneumoperitoneum minimal pada pasien dengan nyeri akut abdomen karena perforasi gaster adalah tugas diagnostik yang paling penting dalam status kegawatdaruratan abdomen. Seorang dokter yang berpengalaman, dengan menggunakan teknik radiologi, dapat mendeteksi jumlah udara sebanyak 1 ml. dalam melakukannya, ia menggunakan teknik foto abdomen klasik dalam posisi berdiri dan posisi lateral dekubitus kiri.
Untuk melihat udara bebas dan membuat interpretasi radiologi dapat dipercaya, kualitas film pajanan dan posisi yang benar sangat penting. Setiap pasien harus mengambil posisi adekuat 10 menit sebelum pengambilan foto, maka, pada saat pengambilan udara bebas dapat mencapai titik tertinggi di abdomen. Banyak peneliti menunjukkan kehadiran udara bebas dapat terlihat pada 75-80% kasus. Udara bebas tampak pada posisi berdiri atau posisi decubitus lateral kiri.
Pada kasus perforasi karena trauma, perforasi dapat tersembunyi dan tertutup oleh kondisi bedah patologis lain. Posisi supine menunjukkan pneumoperitoneum pada hanya 56% kasus.
Sekitar 50% pasien menunjukkan kumpulan udara di abdomen atas kanan, lainnya adalah subhepatika atau di ruang hepatorenal. Di sini dapat terlihat gambaran oval kecil atau linear.
Gambaran udara bentuk segitiga kecil juga dapat tampak di antara lekukan usus. Meskipun, paling sering terlihat dalam bentuk seperti kubah atau bentuk bulan setengah di bawah diafragma pada posisi berdiri.
2. Ultrasonografi
Ultrasonografi adalah metode awal untuk kebanyakan kondisi akut abdomen.
Pemeriksaan ini berguna untuk mendeteksi cairan bebas dengan berbagai densitas, yang pada
khususnya berharga untuk mendeteksi cairan bebas di pelvik kecil menggunakan teknik kandung
kemih penuh. Kebanyakan, ultrasonografi tidak dapat mendeteksi udara bebas.
3. CTscan
CT scan abdomen adalah metode yang jauh lebih sensitif untuk mendeteksi udara setelah perforasi, bahkan jika udara tampak seperti gelembung dan saat pada foto rontgen murni dinyatakan negatif.Oleh karena itu, CT scan sangat efisien untuk deteksi dini perforasi gaster. Ketika melakukan pemeriksaan, kita perlu menyetel jendelanya agar dapat membedakan antara lemak dengan udara, karena keduanya tampak sebagai area hipodens dengan densitas negatif. Jendela untuk parenkim paru adalah yang terbaik untuk mengatasi masalah ini. Saat CT scan dilakukan dalam posisi supine, gelembung udara pada CT scan terutama berlokasi di depan bagian abdomen. Kita dapat melihat gelembung udara bergerak jika pasien setelah itu mengambil posisi decubitus kiri. CT scan juga jauh lebih baik dalam mendeteksi kumpulan cairan di bursa omentalis dan retroperitoneal. Walaupun sensitivitasnya tinggi, CT scan tidak selalu diperlukan berkaitan dengan biaya yang tinggi dan efek radiasinya. Jika kita menduga seseorang mengalami perforasi, dan udara bebas tidak terlihat pada scan murni klasik, kita dapat menggunakan substansi kontras nonionik untuk membuktikan keraguan kita. Salah satu caranya adalah dengan menggunakan udara melalui pipa nasogastrik 10 menit sebelum scanning. Cara kedua adalah dengan memberikan kontras yang dapat larut secara oral minimal 250 ml 5 menit sebelum scanning, yang membantu untuk menunjukkan kontras tapi bukan udara. Komponen barium tidak dapat diberikan pada keadaan ini karena mereka dapat menyebabkan pembentukkan granuloma dan adesi peritoneum. Beberapa penulis menyatakan bahwa CT scan dapat memberi ketepatan sampai 95%.
G. Penatalaksanaan
Penderita yang lambungnya mengalami perforasi harus diperbaiki keadaan umumnya sebelum operasi. Pemberian cairan dan koreksi elektrolit, pemasangan pipa nasogastrik, dan pemberian antibiotik mutlak diberikan. Jika gejala dan tanda-tanda peritonitis umum tidak ada, kebijakan non-operatif mungkin digunakan dengan terapi antibiotik langsung terhadap bakteri gram-negatif dan anaerob.
Tujuan dari terapi bedah adalah : 1). Koreksi masalah anatomi yang mendasari 2) . Koreksi penyebab peritonitis
3). Membuang setiap material asing di rongga peritoneum yang dapat menghambat fungsi leukosit dan mendorong pertumbuhan bakteri (seperti darah, makanan, sekresi lambung).
Laparotomi dilakukan segera setelah upaya suportif dikerjakan. Jahitan saja setelah eksisi tukak yang perforasi belum mengatasi penyakit primernya, tetapi tindakan ini dianjurkan bila keadaan umum kurang baik, penderita usia lanjut dan terdapat peritonitis purulenta. Bila keadaan memungkinkan, tambahan tindakan vagotomi dan antrectomy dianjurkan untuk mencegah kekambuhan.
H. Komplikasi
Komplikasi pada perforasi gaster, sebagai berikut:
1. Infeksi Luka, angka kejadian infeksi berkaitan dengan muatan bakteri pada Gaster 2. Kegagalan luka operasi
Kegagalan luka operasi (kerusakan parsial atau total pada setiap lapisan luka operasi) dapat terjadi segera atau lambat.
Faktor-faktor berikut ini dihubungkan dengan kegagalan luka operasi antara lain malnutrisi, sepsis, uremia, diabetes mellitus, terapi kortikosteroid, obesitas, batuk yang berat, hematoma (dengan atau tanpa infeksi)
3. Abses abdominal terlokalisasi
4. Kegagalan multiorgan dan syok septic :
a) Septikemia adalah proliferasi bakteri dalam darah yang menimbulkan manifestasi sistemik, seperti kekakuan, demam, hipotermi (pada septicemia gram negatif dengan endotoksemia), leukositosis atau leukopenia (pada septikemia berat), takikardi, dan kolaps sirkuler.
b) Syok septik dihubungkan dengan kombinasi hal-hal berikut, sepert hilangnya tonus vasomotor, peningkatan permeabilitas kapiler, depresi myocardial, pemakaian leukosit dan trombosit, penyebaran substansi vasoaktif kuat, seperti histamin, serotonin dan prostaglandin, menyebabkan peningkatan permeabilitas kapiler, aktivasi komplemen dan kerusakan endotel kapiler.
c) Infeksi gram-negatif dihubungkan dengan prognosis yang lebih buruk dari gram-positif, mungkin karena hubungan dengan endotoksemia.
5. Gagal ginjal dan ketidakseimbangan cairan, elektrolit, dan pH
6. Perdarahan mukosa gaster. Komplikasi ini biasanya dihubungkan dengan kegagalan sistem multipel organ dan mungkin berhubungan dengan defek proteksi oleh mukosa gaster
7. Obstruksi mekanik, sering disebabkan karena adesi postoperatif
Faktor berikut dapat menyebabkan predisposisi delirium pasca-operatif : a) Usia lanjut
b) Ketergantungan obat c) Demensia
d) Abnormalitan metabolik e) Infeksi
f) Riwayat delirium sebelumnya g) Hipoksia
h) Hipotensi Intraoperatif/postoperative
I. Prognosis
Apabila tindakan operasi dan pemberian antibiotik berspektrum luas cepat dilakukan maka prognosisnya dubia ad bonam. Sedangkan bila diagnosis, tindakan, dan pemberian antibiotik terlambat dilakukan maka prognosisnya menjadi dubia ad malam.
Hasil terapi meningkat dengan diagnosis dan penatalaksanaan dini. Faktor-faktor berikut akan meningkatkan resiko kematian :
1. Usia lanjut
2. Adanya penyakit yang mendasari sebelumnya 3. Malnutrisi
4. Timbulnya komplikasi
J. Kerangka Teori
Tukak peptik
PERFORASI
TIPE 1 TIPE 2 TIPE 3 TIPE 4
KEGANASAN OAINS H.PYLORI
MALIGNANCY NON -
MALIGNANCY HISTOPATOLOGI
BAB 3
METODE PENELITIAN
3.1 Jenis Penelitian
Penelitian yang dilakukan merupakan penelitian non-eksperimental menggunakan desain deskriptif retrospektif.
3.2 Waktu danTempat Penelitian
Penelitian dilakukan di Departemen Bedah Divisi Bedah Digestive RSUP H. Adam Malik Medan dengan data diambil berdasarkan rekam medis pasien dengan diagnosis perforasi gaster di RSUP H Adam Malik pada periode Januari 2011–Desember 2014.
3.3 Populasi dan Sampel Penelitian 3.3.1 Populasi Penelitian
Populasi dalam penelitian ini adalah seluruh penderita yang didiagnosa perforasi gaster di RSUP H. Adam Malik mulai Januari 2011– Desember 2014.
3.3.2 Sampel Penelitian
Sampel penelitian adalah seluruh penderita didiagnosa perforasi gaster di RSUP H. Adam Malik mulai Januari 2011 – Desember 2014 yang memenuhi kriteria inklusi dan eksklusi.
Pemilihan sampel penelitian dilakukan dengan total sampling.
3.4 Kriteria Inklusi dan Eksklusi
Kriteria inklusi pada penelitian ini adalah semua data rekam medis pasien yang didiagnosa perforasi gaster dan disertai dengan hasil pemeriksaan histopatologi di bagian Bedah Digestive RSUP H. Adam Malik Medan, periode Januari 2011- Desember 2014.
Kriteria ekslusi pada penelitian ini adalah perforasi gastroduodenum yang disebabkan oleh trauma, sampel yang tidak disertai dengan pemeriksaan histopatologi.
29
3.5 Metode Pengumpulan Data
Jenis data yang digunakan pada penelitian ini berasal dari data sekunder terdiri dari jumlah pasien yang didiagnosis perforasigaster dan disertai dengan hasil pemeriksaan histopatologinya di RSUP Haji Adam Malik Medan pada periode Januari 2011- Desember 2014
Metode pengumpulan data yang digunakan dalam penelitian ini adalah pengumpulan rekam medis pasien yang didiagnosis perforasi gaster dan disertai dengan pemeriksaan histopatologinyadi RSUP Haji Adam Malik Medan pada periode Januari 2011- Desember 2014
3.6 Kerangka Konsep Penelitian
Perforasi gaster
Tipe Perforasi
TIPE 1 TIPE 2 TIPE 3 TIPE 4
Histopatologi
Umur.
Jeniskelamin.
Tempattinggal.
Suku.
Tipeperforasi.
Histopatologi.
Riwayatpengguna an OAINS.
Malignant Non Malignant
3.7 Definisi Operasional
Pada penelitian ini mencakup umur, jenis kelamin, tempat tinggal, suku,tipe perforasi gaster, histopatologi, riwayat penggunaan OAINS.
- Umur adalah usia pasien yang tertulis di rekam medis berdasarkan tahun ( ≥ 17 tahun ) - Jenis kelamin adalah jenis kelamin pasien yang tertera di rekam medik.
- Tempat tinggal adalah alamat pasien yang tertera di rekam medik.
- Suku adalah suku pasien yang tertera di rekam medik - Tipe perforasi gaster adalah.
Tipe 1 atau tipe primer berada pada kurvatura minor diantara fundus dan antrum gaster
Tipe 2 merupakan kombinasi ulkus gaster dan ulkus duodenal yang berada pada kurvatura minor dan duodenal.
Tipe 3 berada pada prepilorik.
Tipe 4 berada pada juxtaesogeal dimana berada lebih tinggi dari kurvatura minor dekat dengan gastroesofageal junction
- Histopatologi adalah hasil pemeriksaan jaringan gaster yang dilakukan di bagian Patologi Anatomi, dikatakan malignansi jika secara mikroskopis tumor dikenal sebagai adenocarcinoma dengan derajat differensiasi yang bervariasi, Linitis plastica dikenali sebagai anaplastik dengan manifestasi kelompok sel-sel bizzare dengan fibrosis disekitarnya, Signet-ring cell carcinoma dan dikatakan non malignansi jika tidak dijumpai kriteria malignansi.
- Riwayat penggunaan OAINS adalah riwayat semua obat-obatan anti inflamasi non steroid yang pernah dikonsumsi oleh pasien.
-
3.8 Rencana Pengolahan dan Analisis Data
Data akan dikumpulkan dari divisi bedah Digestif dan bagian Patologi anatomi RSUP .H.Adam Malik, kemudian akan diolah dan disajikan dalam bentuk tabel distribusi dan diagram.Penjelasan tabel dan diagram dalam bentuk narasi.
BAB 4
HASIL PENELITIAN
4.1. Karakteristik Sampel Penelitian
Sebanyak 56 pasien penderita perforasi gaster yang didapatkan melalui rekam medis pasien yang dirawat di RSUP HAM dari tahun 2012 hingga 2015. Karakteristik yang dinilai dalam penelitian ini meliputi jenis kelamin, usia, tipe perforasi dan histopatologi. Masing-masing karakteristik dapat dilihat pada tabel di bawah ini.
Tabel 4.1.Distribusi Frekuensi Berdasarkan Jenis Kelamin
Jenis Kelamin Frekuensi %
LAKI-LAKI 44 78.6
PEREMPUAN 12 21.4
Total 56 100.0
Mayoritas pasien yang terlibat dalam penelitian ini adalah laki-laki sebanyak 44 orang pasien (78,6%) sedangkan pasien berjenis kelamin perempuan sebanyak 12 orang (21,4,%).
Tabel 4.2.Distribusi Frekuensi Berdasarkan Usia
Usia Frekuensi %
40-46 4 7.1
47-53 13 23.2
54-60 10 17.9
61-67 13 23.2
68-74 12 21.4
75-81 4 7.1
Total 56 100.0
Rerata usia pasien yang paling banyak mengalami gastritis perforasi adalah antara 61-67 tahun dengan rerata usia paling sedikit adalah antara 40-46 tahun dan 75-81 tahun.
33
Tabel 4.3.Distribusi Frekuensi Berdasarkan Suku
Suku Frekuensi %
Batak 20 36
Jawa 14 24.6
Melayu 6 9.6
Aceh 9 15.8
Karo 6 9.6
Lainnya 1 4.4
Total 56 100.0
Pada tabel penelitian ini dijumpai bahwa distribusi frekuensi terbanyak berdasarkan suku adalah subjek penelitian yang berasal dari suku batak yaitu 20 (36%) subjek penelitian.
Tabel 4.4.Distribusi Frekuensi Berdasarkan Tipe Perforasi
Tipe Perforasi Frekuensi %
Tipe 1 24 42.97
Tipe 2 0 0
Tipe 3 28 50.0
Tipe 4 4 7.1
Total 56 100.0
Dari hasil penelitian diperoleh sebanyak 28 kasus merupakan pasien dengan perforasi gaster tipe 3 yaitu sebanyak 28 orang (50,0%) dan tidak ada yang mengalami perforasi gaster tipe 2 dengan ditemukannya dua lokasi perforasi (gaster dan duodenum).
Tabel 4.5.Distribusi Frekuensi Berdasarkan Jenis Histopatologi
Jenis Histopatologi Frekuensi %
Radang Kronis 56 100.0
Malignancy 0 0
Total 56 100.0
Dari hasil pemeriksaan histopatologi diperoleh semua paien mengalami radang kronis yaitu sebanyak 56 kasus dan tidak ada yang mengalami malignansi.
Tabel 4.6. Distribusi Frekuensi Berdasarkan Pemakaian NSAID Pemakaian NSAID Jenis Kelamin
Laki-laki
Jenis Kelamin Perempuan
NSAID (+) 37 10
NSAID (-) 7 2
Total 44 12
Pada penelitian ini didapatkan bahwa baik laki-laki dan perempuan yang mengkonsumsi NSAID lebih banyak dibandingkan yang tidak mengkonsumsi NSAID, yang merupakan faktor risiko utama dari ulkus gaster.
BAB V PEMBAHASAN
Mayoritas pasien yang terlibat dalam penelitian ini adalah laki-laki sebanyak 44 orang pasien (78,6%) sedangkan pasien berjenis kelamin perempuan sebanyak 12 orang (21,4,%). Hal ini sesuai dengan penelitian sebelumnya yang dilakukan di India bahwa perbandingan antara laki-laki dan perempuan yang mengalami perforasi gaster adalah 4:1. Selain itu pada penelitian Sanjay Gupta, dkk menyebutkan bahwa perbandingan antara laki-laki dan perempuan yang mengalami perforasi gaster adalah 10 : 1.
Rerata usia pasien yang paling banyak mengalami gastritis perforasi adalah antara 61- 67 tahun dengan rerata usia paling sedikit adalah antara 40-46 tahun dan 75-81 tahun. Sesuai dengan teori sebelumnya yang menyatakan bahwa ulkus gaster jarang terjadi sebelum usia 40 tahun, dan puncak insidensi berada antara usia 55 dan 65 tahun. Ulkus gaster lebih sering terjadi pada kelas sosio-ekonomi rendah. Patogenesis ulkus gaster jinak tetap masih belum diketahui secara pasti. Beberapa kondisi dapat menjadi predisposisi untuk terjadinya ulkus gaster, yaitu usia lebih dari 40 tahun. Seluruh pasien yang dirawat di RSUP. Haji Adam Malik berusia > 40 tahun. Hal ini mungkin dikarenakan konsumsi dari NSAID sebagai obat penghilang rasa nyeri yang paling sering digunakan.
Dari hasil penelitian diperoleh se banyak 28 kasus merupakan pasien dengan perforasi gaster tipe 3 yaitu sebanyak 28 orang (50,0%) dan tidak ada yang mengalami perforasi gaster tipe 2 dengan ditemukannya dua lokasi perfosasi (gaster dan duodenum).
Hasil penelitian ini sesuai dengan teori sebelumnya. Ulkus gaster dapat terjadi dimana saja di gaster . Adapun tipe perforasi dikategorikan atas 4 tipe yaitu tipe 1 (primary) berada pada kurvatura minor diantara fundus dan antrum gaster, biasanya pada usia tua dan berhubungan dengan hiposekresi asam lambung. Tipe 2 merupakan kombinasi ulkus gaster dan ulkus
36
duodenal yang berada pada kurvatura minor dan duodenal dan hal ini sangat jarang terjadi.
Tipe 2 dan tipe 3 timbul pada pasien usia muda dengan sekresi asam yang tinggi. Lebih dari 30% ulkus gaster berhubungan dengan ulkus duodenum. Infeksi H.pylori berhubungan dengan tipe 2 ,sedangkan OAINS berhubungan dengan tipe 3 (mainggot’s) Lokasi perforasi terbanyak dijumpai pada prepyloric 40%, duodenum 28%,antrum sebanyak 5% (Kenneth Thorsen et all ). Beberapa ulkus dapat berada pada kurvatura mayor dari gaster, namun dengan insidensi kurang dari 5%.
Dari hasil pemeriksaan histopatologi diperoleh semua paien mengalami radang kronis yaitu sebanyak 56 kasus dan tidak ada yang mengalami malignansi. Konsumsi dari obat yang merusak barier lambung seperti aspirin maupun OAINS, abnormalitas pada sekresi asam dan pepsin, stasis gaster saat pengosongan lambung, ulkus duodenum yang sudah ada, gastritis, dan infeksi H. pylori. Seluruh faktor risiko tersebut akan membuat proses peradangan kronik pada gaster. Penggunaan NSAIDs, menghambat kerja dari enzim siklooksigenase (COX) pada asam arakidonat sehingga menekan produksi prostaglandin. Kerusakan mukosa akibat hambatan produksi prostaglandin pada penggunaan NSAIDs melalui 4 tahap yaitu : pertama, penurunkan sekresi mukus dan bikarbonat yang dihasilkan oleh sel epitel pada lambung dan duodenum menyebabkan pertahanan lambung dan duodenum menurun. Kedua, penggunaan NSAIDs menyebabkan gangguan sekresi asam dan proliferasi sel-sel mukosa. Ketiga, terjadi penurunan aliran darah mukosa. Hal demikian terjadi akibat hambatan COX-1 akan menimbulkan vasokonstriksi sehingga aliran darah menurun dan terjadi nekrosis sel epitel.
Tahap keempat berlakunya kerusakan mikrovaskuler yang diperberat oleh platelet dan mekanisme koagulasi. Hambatan pada COX-2 menyebabkan peningkatan perlekatan leukosit PMN pada endotel vaskuler gastroduodenal dan mesentrik, dimulai dengan pelepasan protease, radikal bebas oksigen berakibat kerusakan epitel dan endotel menyebabkan statis aliran mikrovaskular sehingga terjadinya iskemia dan akhirnya terjadi tukak peptik.
Dilaporkan insiden terjadinya perforasi gaster akibat karsinoma gaster sebesar 5%, dari pasien ini mayoritas sudah stadium stadium lanjut (64-88%) (raymond hon giat lim et all).
BAB VI
SIMPULAN DAN SARAN
6.1 Simpulan
1. Mayoritas pasien yang terlibat dalam penelitian ini adalah laki-laki sebanyak 44 orang pasie(78,6%).
2. Rerata usia pasien yang paling banyak mengalami gastritis perforasi adalah antara 61-67 tahun.
3. Pada penelitian diperoleh sebanyak 28 kasus merupakan pasien dengan perforasi gaster tipe 3 yaitu sebanyak 28 orang (50,0%).
4. Pada pemeriksaan histopatologi diperoleh semua paien mengalami radang kronis yaitu sebanyak 56 kasus (100%).
6.2 Saran
1. Perlu dilakukan penelitian lebih lanjut untuk mengetahui hubungan faktor risiko dengan terjadinya perforasi gaster.
DAFTAR PUSTAKA
Chia-Yang Hsu., Kuci-Chuan Lee, Gastric Necrosis and Perforatio As a Severe Complication of Pancreatic Pseudocyst, Departement of Medicine, National Yang-Ming University Hospital, Yilan, Taiwan, R. O. C., J Chin Med Assoc 2009;72(11):603–606
Dimos Karangelis., Georgios I Tagarakis., Synchronous perforation of a duodenal and gastic ulcer : a case report., Karangelis et al. Jounal of Medical case Reports 2010 4:272, http://www.jmedicalcasereports.com/content/4/1/272
Feryal Gun, Latif Abbasoglu, Alaaddin C elik., Case Report : Acute Gastric Perforation after Acid Ingestion, Journal of Pediatric Gastroenterology and Nutritions 35:360-362, September 2002 Lippincott Williams & Wilkins, Inc., Philadelphia.
Franco Roviello., Simone Rossi., Perforated gastric carcinoma : a report of 10 cases anda review of the literature, World Journal of Surgical Oncology. 2006
Gill Hardeep, Peptic Ulcer Surgery : “A shift in the Paradigm” Indications, Operations of Choice and Operative Technique, Grotte Schuur Hospital, University of Cape Town, South Africa.
Haile. T. Debas., Gastrointestinal Surgery : Pathophysiplogy and Surgery, Stomach and Duodenum, Springer-Vergag New York. Inc., page 31-81. 2004
http://www.medcyclopaedia.com/library/topics/volume_vii/g/gastric_rupture Gharehbaghy, Manizheh M., Rafeey, Mandana., Acute Gastric Perforation in Neonatal Period, available from www.medicaljournalias.org/14_2/Gharehbaghy.pdf
Jürg Metzgera, Stephan Stygera, Cornel Sieberb., Prevalence of Helicobacter pylori infection in peptic ulcer perforation, Surgical Department, University Hospital of Basel, Switzerland.
J. Wilson-Macdonald, N.J. McC. Mortensen and R.C.N. Williamson, Perforated Gastric Ulcer, Postgraduated Medical Journal (1985) 61, 217-220
Kapita Selekta Kedokteran, Edisi Ketiga, Jilid 2, editor : Mansjoer, Arif., Suprohalta., Wardhani, Wahyu Ika., Setiowulan, Wiwiek., Fakultas Kedokteran UI, Media Aesculapius, Jakarta : 2000
Malhotra A., Malthur AK., Gupta S., Early Enteral Nutrition After Surgical Treatment of Gut Perforations : A prospective randomized study. Departement of General Surgery S. M. S Hospital Jaipur, India, J Postgrad Med June 2004 Issue 2.
Marietta Johanna Olga Elizabeth Bertleff, Perforated Peptic Ulcer : new insights, Digestive Surgery 2010;27:161-169.