BAB II
TINJAUAN KEPUSTAKAAN
2.1 Defenisi Sepsis
Pada tahun 1992, The American College of Chest Physicians and the Society of
Critical Care Medicine (ACCP/SCCM) mengembangkan suatu konsensus tentang
definisi sepsis. Beberapa diskusi dilakukan untuk membahas tentang dapat tidaknya
definisi ini diaplikasikan. Hal ini menyangkut adanya perbedaan-perbedaan yang
didasarkan pada usia, seperti nilai-nilai normal tekanan darah, frekwensi pernafasan,
volume urin, dan jumlah sel darah putih. Selain itu, adanya beberapa sindrom seperti
syok kardiogenik, syok hemoragik, dan syok ensefalopati yang menyerupai syok
septik.Pada pembahasan patofisiologi sepsis ini, yang dipakai adalah konsensus
internasional tentang sepsis, yakni adanya Systemic Inflammatory Response
Syndrome (SIRS) dengan infeksi. 14
2.2 Epidemiologi Sepsis
Penyakit sistemik yang disebabkan oleh invasi mikroba di dalam tubuh disebut sebagai "sepsis”. Ini adalah istilah yang secara khusus berfungsi untuk membedakan penyakit berasal dari mikroba dibanding dengan yang berasal dari non-mikroba.
Kesamaan dalam gambaran klinis dijelaskan oleh patofisiologi peran dari sitokin,
dimana peptida yang diturunkan dengan berbagai rangsangan. Terminologi saat ini
adalah didefinisikan dari awal 1990-an bahwa sepsis sebagai asosiasi perlawanan
terhadap inflamasi non-spesifik dengan kecurigaan berasal dari mikroba dan disertai
bukti hipoperfusi atau disfungsi minimal satu organ sistem, hal ini dikatakan sebagai
"sepsis berat". Sepsis berat disertai dengan hipotensi (disebut dengan syok sepsis)
memerlukan vasopresor, meskipun telah diberikan resusitasi cairan yang adekuat. 15,16
Sepsis berkaitan dengan suatu respon imun yang berlebihan yang dimiliki oleh
tubuh terhadap suatu infeksi. Pada tahun 2001, Angus et al. pernah menghitung
bahwa 750.000 penduduk di Amerika menderita sepsis dan membunuh sedikitnya
215.000 orang tiap tahunnya. Harrison et al. memperkirakan bahwa sepsis
menempatkan sepsis di rangking 10 besar penyakit yang menyebabkan kematian
terbanyak di seluruh dunia. Menurut laporan kasus dari intensive care units di USA
dan Kanada, yaitu lebih dari 2.600 kasus, resiko kematian akibat sepsis akan naik
dari 6% menjadi 10% setiap jam yang dilewati dari onset sepsis sampai dimulainya
terapi antibiotik yang sesuai.Peningkatan keparahan berkorelasi dengan
meningkatnya kematian, 25% - 30% untuk sepsis berat dan hingga 40% - 70% untuk
septik syok. Dalam terminologi ini,istilah sebelumnya dengan "septikemia," yang
mana dipahami hingga saat ini dengan beberapa bagian definisi diantaranya sepsis,
sepsis berat, dan septik syok. (Gambar.1). 17
Studi epidemiologi sangat besar hingga 6 juta orang ditemukan 3 kejadian per 1000
penduduk per tahun atau sekitar 750.000 kasus per tahun di Amerika Serikat. Hasil
Survei Kesehatan Rumah Tangga Depkes tahun 2001, penyakit infeksi saluran napas
bawah menempati urutan ke-2 sebagai penyebab kematian di Indonesia. Di RSUP
Persahabatan tahun 2001 sepsis merupakan penyebab kematian , 48 % diantaranya
penderita rawat inap adalah kasus infeksi berat dan 14,6 % diantaranya kasus non
tuberkulosis. Di RSUD Dr. Soetomo Surabaya di peroleh data sekitar 180
pneumonia komuniti dengan angka kematian berkisar antara 20% - 35 %. 18,19
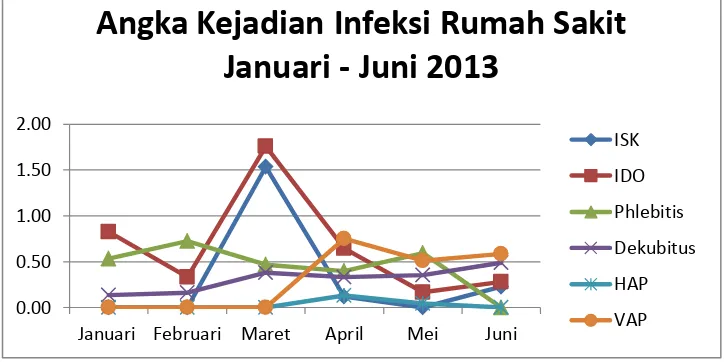
Data Pengendalian Pencegahan Infeksi RSUP H. Adam Malik Medan bahwasanya
periode Januari-Juni tahun 2013 di RSUP H. Adam Malik Medan, angka kejadian
infeksi yang ditemukan sebesar 13,41% dari beberapa etiologi terhadap kasus
infeksi, dimana infeksi pada daerah operasi mendapat peringkat tertinggi, diikuti
oleh infeksi saluran kemih, infeksi dari ventilator aquired pneumoniae, phlebitis, dan
dekubitus.(Gambar.2) 21
Gambar 2. Angka Kejadian Infeksi Rumah Sakit di RSUP H Adam Malik, Januari – Juni 2013 (PPI – INOS RSUP H. Adam Malik Medan) 21
0.00 0.50 1.00 1.50 2.00
Januari Februari Maret April Mei Juni
Angka Kejadian Infeksi Rumah Sakit
Januari - Juni 2013
Kadang-kadang, sepsis dapat timbul dari serangan yang tampaknya ringan, seperti
gigitan serangga, tusukan duri, atau luka lecet kulit yang kecil. Kerugian integritas
dari penghalang internal biasanya terjadi pada saluran pencernaan, yang yang di
mulai dari mulut hingga ke anus. Hal ini di luar kasus peradangan peritoneal, seperti
kemungkinan terjadinya sepsis yang timbul dari saluran genitourinari atau sistem
hepatobilier.Berbagai macam organisme seperti bakteri, virus, parasit, atau jamur
dapat menyebabkan infeksi berat yang mengarah kepada terjadinya sepsis. Pola
kuman penyebab sepsis pun berbeda-beda antar negara dan selalu berubah dari
waktu ke waktu. Mikroorganisme penyebab sepsis dapat berupa bakteri, virus,
jamur, maupun parasit. Pada 80% dari seluruh kasus, infeksi bakteri adalah
penyebab terbanyak terjadinya sepsis dengan 50% diantaranya adalah bakteri gram
positif. Pada penggunaan kateter, infeksi Staphylococcus aureus, S. aureus resisten
metisilin menjadi penyebab utama infeksi yang berhubungan dengan rumah sakit.
Kasus yang berhubungan dengan infeksi Clostridium juga mulai meningkat. Pada
literatur lain, infeksi nosokomial maupun infeksi yang terdapat pada komunitas
paling banyak disebabkan oleh gram negatif. Eschericia coli adalah yang terbanyak.
2.3 Patofisiologi Sepsis
Sepsis merupakan hasil interaksi yang kompleks antara organisme patogen dan
tubuh manusia sebagai pejamu. Tinjauan mengenai sepsis berhubungan dengan
patofisiologi yang kompleks untuk mengilustrasikan gambaran klinis akan suatu
hipotensi yang berat dan aliran darah yang terbendung akibat terbentuknya
mikrotrombus di dalam sistem kapiler. Hal ini dapat menyebabkan disfungsi organ
yang kemudian dapat berkembang menjadi disfungsi dari beberapa organ dan
akhirnya kematian. Proses molekuler dan seluler dari pejamu sebagai respon
terhadap sepsis adalah berbeda-beda tergantung dari jenis organisme yang
menginvasi (organisme gram-positif, organisme gram-negatif, jamur, atau virus).
Respon pejamu terhadap organisme gram-negatif dimulai dengan dikeluarkannya
lipopolisakarida, yakni endotoksin dari dalam dinding sel bakteri gram-negatif, yang
dikeluarkan saat proses lisis. Organisme gram-positif, jamur dan virus memulai
respon pejamu dengan mengeluarkan eksotoksin dan komponen-komponen antigen
seluler.
Kedua substansi tadi memicu terjadinya kaskade sepsis yakni dimulai dengan
pengeluaran mediator-mediator inflamasi. Mediator-mediator inflamasi adalah
substansi yang dikeluarkan dari sel sebagai hasil dari aktivasi makrofag. Hasilnya
adalah aktifnya sistem koagulasi dan sistem komplemen. Kerusakan utama akibat
aktivasi ini terjadi pada endotel dan menyebabkan migrasi leukosit serta
pembentukan mikrotrombus.Akibat aktivasi endotelium, terjadi peningkatan jumlah
reseptor trombin pada permukaan sel untuk melokalisasi koagulasi pada lesi
tersebut. Lesi pada endotel berhubungan dengan proses fibrinolisis yang terganggu.
Hal ini disebabkan karena berkurangnya jumlah reseptor pada permukaan sel yang
Sepsis secara utama hanya dipandang sebagai suatu kekacauan sistem inflamasi.
Beberapa studi terakhir mengindikasikan bahwa mekanisme sepsis juga mencakup
aktivasi koagulasi dan terganggunya fibrinolisis yang menyebabkan terbentuknya
protrombin sebagai hasil abnormalitas endotel yang diinduksi oleh sepsis dan
kemudian disfungsi organ. Respon Inflamasi penderita, tumor necrosis factor alpha
(TNF-α) merupakan mediator sepsis yang terutama di samping beberapa sitokin dan sel-sel lain yang juga terlibat. Mula-mula, makrofag teraktivasi dan memproduksi
mediator-mediator proinflamasi, termasuk TNF-α, Interleukin-1 (IL-1), IL-6, IL-8, platelet activating factor (PAF), leukotrien, dan thromboxane-A2 (Gambar. 3).
Mediator-mediator proinflamasi ini mengaktifkan banyak jenis sel, menginisiasi
kaskade sepsis, dan menghasilkan kerusakan endotel.26
Gambar.3 Patofisiologi Pathway Sepsis 2
Ketika terluka, sel-sel endotel dapat dilalui oleh granulosit dan unsur-unsur plasma
menuju jaringan yang mengalami inflamasi, yang mana dapat berakhir dengan
kerusakan organ. Inflamasi sel-sel endotelial menyebabkan vasodilatasi melalui aksi
nitric oxide pada pembuluh darah otot polos. Hipotensi yang berat dihasilkan dari
produksi nitric oxide yang berlebihan, sehingga melepaskan peptida-peptida
vasoaktif seperti bradikinin dan serotonin, dan dengan kerusakan sel endotel ini,
terjadilah ekstravasasi cairan ke jaringan interstisial.Aktivasi IL-8 dapat
menyebabkan disfungsi paru-paru melalui aktivasi netrofil yang berada di paru-paru.
Kerusakan kapiler menyebabkan peningkatan permeabilitas di paru-paru, serta dapat
Sitokin-sitokin proinflamasi mengaktivasi sistem komplemen baik melalui jalur
klasik maupun jalur alternatif. Sistem komplemen merupakan komponen yang
esensial pada imunitas bawaan. Namun demikian, aktivasi yang berlebihan, seperti
yang terjadi pada sepsis, dapat menyebabkan kerusakan endotel. C5a dan produk
dari aktivasi komplemen lainnya mengaktifkan kemotaksis neutrofil, fagositosis
dengan pelepasan enzim lisosom, sintesis leukotrien, meningkatkan agregasi dan
adhesi trombosit dan neutrofil, degranulasi, dan produksi radikal oksigen yang
toksik. Aktivasi sistem komplemen menghasilkan pelepasan histamin dari sel mast
dan meningkatkan permeabilitas kapiler yang menyebabkan terkumpulnya cairan di
dalam rongga ke-tiga yang dapat ditemukan pada keadaan sepsis. Pada hewan
percobaan, C5a menginduksi hipotensi, vasokonstriksi pulmonal, neutropenia, dan
kebocoran vaskular sehubungan dengan kerusakan kapiler. 27
Gambar 4. Kaskade Kegagalan Organ Akibat Adanya
2.3.1 Sirkulasi Mikro
Sirkulasi mikro berfungsi sebagai prasyarat utama kecukupan oksigenasi jaringan
dan agar suatu organ dapat berfungsi. Tujuannya untuk menjamin transport oksigen
dan zat nutrient ke jaringan-jaringan dan sel, sehingga dapat menjamin kecukupan
fungsi imunologis, dan untuk mendistribusikan obat pada sel target. Sirkulasi mikro
terdapat pada pembuluh darah terkecil ( Ø < 100 μm) yaitu arteriole, pembuluh darah kapiler, dan venule dimana oksigen dilepaskan ke jaringan. Jenis sel utama
penyusun sirkulasi mikro adalah sel endotel yang terdapat di dalam lapisan dalam
pembuluh darah mikro, sel otot polos (terutama di arteriole), sel darah merah,
lekosit, dan komponen plasma dalam darah. Struktur dan fungsi dalam sirkulasi
mikro sangat heterogen dan berbeda untuk tiap sistem organ. 29
Secara umum,tekanan, tonus pembuluh darah, dan potensi pembuluh kapiler
merupakan faktor-faktor penentu aliran darah pada pembuluh darah kapiler.
Pengukuran hemodinamik umumnya hanya mencerminkan sebagian kecil dari total
aliran darah dalam tubuh. Sirkulasi mikro, dengan permukaan endotel yang luas,
sebenarnya merupakan organ terluas dalam tubuh manusia. Pada praktek klinisnya,
perfusi sirkulasi mikro diukur dari beberapa aspek pada organ-organ distal. 30
2.3.2 Pengaturan Sirkulasi Mikro
Kondisi patologis pada keadaan sepsis (sepsis berat atau syok sepsis) dapat
mempengaruhi pada hampir setiap komponen sirkulasi sel mikro, termasuk sel
endotel, sel otot polos, lekosit, eritrosit, dan jaringan. Jika tidak dapat dikoreksi
secara tepat, suplai aliran darah mikro yang jelek dapat menyebabkan distress
respirasi pada jaringan dan sel, danclebih lanjut lagi menyebabkan disfungsi
sirkulasi mikro yang hasil akhirnya adalah kegagalan organ (Gambar 4). 28,30
Mekanisme kontrol perfusi sirkulasi mikro dibagi menjadi beberapa kelas seperti
miogenik (regangan, dan tekanan), metabolik (pengaturan berdasarkan pada O2,
CO2, laktat, dan H+), dan neurohumoral. Sistem kontrol ini menggunakan interaksi autokrin, dan parakrin untuk mengatur aliran darah pada sirkulasi mikro sehingga
dapat mencukupi kebutuhan oksigen pada jaringan dan sel. Sel endotel yang
melapisi dinding dalam pembuluh darah mikro memainkan peranan utama pada
beberapa substansi pengaturan lain untuk mengatur tonus sel otot polos arteriole,
serta pembuluh darah kapiler. Sinyal antar sel pada endotel mengirimkan informasi
terkini mengenai kondisi hemodinamis. Endotel juga berperan penting dalam
mengontrol fungsi koagulasi dan sistem imun, dimana keduanya secara langsung
mempengaruhi dan menentukan fungsi sirkulasi mikro. 28,30
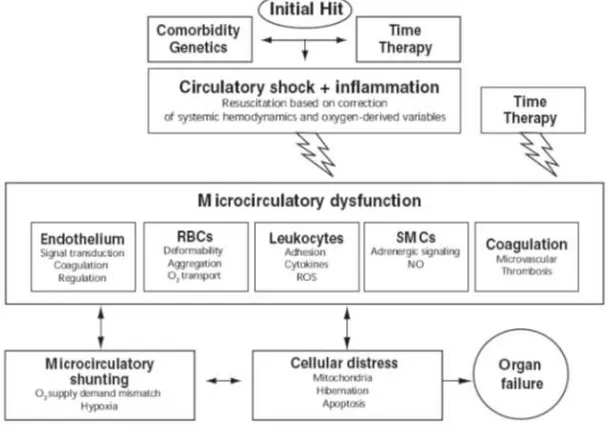
Pada sepsis berat, yang terjadi pada sirkulasi mikro menimbulkan hal-hal sebagai
berikut: hipoksia jaringan menyeluruh, kerusakan keseluruhan sel endotel, aktivasi kaskade pembekuan, dan ” Microcirculatory and Mitochondrial Distress Syndrome
” (MMDS). Faktor faktor di atas, secara sendiri ataupun kombinasi, merupakan penentu disfungsi organ akut pada sepsis berat. Petanda klinis pada hipoksia
jaringan sangat tidak spesifik. Meskipun demikian, adanya hipoksia jaringan dapat
diketahui dari adanya disfungsi organ, seperti peningkatan frekuensi pernafasan,
organ perifer dapat terjadi hangat/vasodilatasi atau dingin/vasokonstriksi, jumlah
urin yang sedikit (oliguria), dan perubahan status mental. Disamping itu, adanya
disfungsi organ juga ditandai dengan adanya asidosis metabolik, dan rasio oksigen
yang rendah.
2.4 Mekanisme Disfungsi Organ
Mekanisme autoregulasi, dan fungsi sirkulasi mikro terganggu pada saat terjadi
sepsis, dan disfungsi mekanisme autoregulasi serta fungsi sirkulasi mikro tersebut
menjadi faktor penentu dalam patofisiologi yang ditandai beberapa kelainan
heterogen dalam aliran darah dimana beberapa pembuluh darah kapiler menjadi
turun perfusinya.Secara unit fungsional, sirkulasi mikro yang rentan menjadi
hipoksia, dimana hal ini menjelaskan adanya defisit oksigen yang terkait dengan
sepsis. Pada kondisi ini, tekanan parsial O2 pada sirkulasi mikro ( μpO2) jadi turun. Perbedaan ini disebut ”PO2 gap” , pengukuran tingkat keparahan shunting fungsional, dimana bila terjadi akan lebih parah pada sepsis dibandingkan pada
situasi perdarahan. Ini merupakan alasan utama mengapa pemantauan hemodinamik
secara sistemik dan variabel oksigen tidak dapat mengetahui distres pada sirkulasi
mikro, dan proses yang berjalan ini menjadi tertutupi/tidak diketahui. Pada sepsis,
sel endotel sirkulasi mikro tidak dapat lagi menjalankan fungsinya sebagi pengatur
serta kontrol otot polos. Sistem Nitrit Oksida (NO), komponen utama pada kontrol
autoregulasi patensi sirkulasi mikro, menjadi sangat terganggu pada keadaan sepsis,
hal ini diketahui dengan adanya ekspresi heterogen dari inducible nitric oxide
synthase (iNOS) pada area yang berbeda pada tiap organ, sehingga menyebabkan
terjadinya aliran shunting yang patologis. Karena iNOS tidak diekspresi secara
homogen pada sistem organ, area yang kekurangan iNOS menjadi kurang
vasodilatasi yang dipicu oleh NO dan perfusinya menurun. Sel otot polos yang
melapisi arteriole dan mengatur perfusi menjadi kehilangan tonus dan sensitivitas
terhadap respon adrenergik pada keadaan sepsis. Sel darah merah menjadi kurang
dapat berubah bentuk dan cenderung beragregrasi. Sel darah merah juga memainkan
peranan penting dalam pengaturan aliran darah sirkulasi mikro dengan
kemampuannya melepaskan NO pada keadaan hipoksia dan menyebabkan
vasodilatasi. Kemampuan pengaturan oleh sel darah merah ini terganggu pada
keadaan sepsis. Defek yang parah ini bersama dengan terganggunya sistem
koagulasi pada sepsis, akan lebih lanjut menganggu perfusi sirkulasi mikro dan
fungsinya. Sebagai tambahan, lekosit yang diaktivasi oleh inflamasi sepsis akan
menghasilkan oksigen reaktif yang secara langsung merusak struktur sirkulasi
mikro, interaksi antar sel, dan fungsi koagulasi. Hal ini dan beberapa mediator
inflamasi lainnya akan mengubah fungsi pertahanan pada sirkulasi mikro, termasuk
hubungan antar sel, dan mungkin juga glikokaliks sel endotel, sehingga
menyebabkan edema jaringan dan labih lanjut lagi menjadikan defisit ekstraksi
oksigen. Bila tidak dikoreksi, disfungsi sirkulasi mikro akan menyebabkan distres
respirasi sel parenkim dan menyebabkan kegagalan organ. Meskipun penyebab
utama terjadinya defisit ekstraksi oksigen pada sepsis dapat dijelaskan dengan
adanya kelemahan pada sistem shunting, hipoksia unit sirkulasi mikro,
ketidakmampuan mitokondria untuk memproses oksigen masih merupakan
perdebatan. Perjalanan sepsis dari awal kemudian menjadi berat terjadi bersamaan
atau bahkan disebabkan oleh disfungsi sirkulasi mikro, yang seiring waktu akan
menyebabkan disfungsi mitokondria. Brealey dkk, menunjukkan bahwa disfungsi
mitokondria sungguh memainkan peranan penting pada sepsis dimana tingkat
disfungsi respirasi mitokondria terkait dengan outcome penderita. Kegagalan
daerah yang mengalami hipoksia, dan dapat menyebabkan distres jaringan yang
selanjutnya menjadi disfungsi organ. (Gambar 5).34,35
Gambar 5. Kaskade dari Perjalanan SIRS dan Sepsis.45
2.4.1 Hubungan Inflamasi dan Koagulasi
Inflamasi dan koagulasi sangat berkaitan erat di dalam terjadinya sepsis.
Mediator-mediator inflamasi membangkitkan ekspresi tissue factor dan menginisiasi koagulasi
melalui aktivasi jalur ekstrinsik, sementara pembentukan trombin dari koagulasi
yang teraktivasi menstimulasi aktifnya mediator-mediator proinflamasi.Pelepasan
TNF-α, IL-1, and IL-6 menghasilkan monosit-monosit yang aktif untuk mengekspresikan tissue factor (TF) yang kemudian akan menstimulasi kaskade
koagulasi ekstrinsik dan produksi fibrin. Tissue factor merupakan reseptor dengan
afinitas tinggi serta kofaktor untuk faktor VIIa. Saat TF diekspresikan kepada
monosit, dia menempel pada factor VIIa untuk membentuk kompleks aktif yang
mengubah factor-faktor X dan IX menjadi bentuk yang aktif. Munculnya tissue
factor secara langsung mengaktivasi jalur koagulasi ekstrinsik, dan melalui feedback
loops, mengaktifkan jalur intrinsik secara tidak langsung. Kolagen mengaktivasi
koagulasi jalur intrinsik serta mengubah protrombin menjadi trombin.Trombin
memiliki efek multiple pada inflamasi dan juga membantu memelihara
keseimbangan antara koagulasi dan fibrinolisis. Trombin memiliki efek proinflamasi
pada sel-sel endotel, makrofag, dan monosit, menyebabkan pelepasan TF, platelet
agregasi. Trombin menstimulasi chemo attractant bagi neutrofil dan monosit untuk
memfasilitasi kemotaksis. Trombin yang berlebihan akan menstimulasi terjadinya
inflamasi dengan meningkatkan produksi sel endotel E-selectin dan P-selectin yang
menghasilkan perlekatan neutrofil pada endothelium. Proses ini berperan dalam
pembentukan mikrotrombus. Trombin juga menstimulasi degranulasi mast cell yang
melepaskan bioamin yang kemudian akan meningkatkan permeabilitas pembuluh
darah dan menyebabkan terjadinya kebocoran kapiler.Tubuh memiliki mekanisme
inhibisi bawaan serta antikoagulan endogen untuk memelihara homeostasis. Protein
C yang teraktivasi memiliki reaksi antitrombosis yang dihasilkan dari inaktivasi
faktor Va dan VIIIa. Secara tidak langsung, produksi trombin juga mengurangi
inflamasi dan memperbaiki aktifitas fibrinolisis. Protein C yang teraktivasi juga
menurunkan ekspresi TF. Tissue factor pathway inhibitor (TFPI) diproduksi oleh
sel-sel endotel dan TF yang tidak aktif. TFPI juga dapat menginhibisi faktor-X
secara langsung. Seluruh mekanisme-mekanisme ini terganggu pada keadaan sepsis.
TNF-α menyebabkan terganggunya inhibisi pembentukan trombin: antitrombin III, protein C, protein S, dan TFPI. Proses ini mengarah kepada generasi trombin yang
tidak teratur. Trombin mengaktivasi faktor V dan VII pada jalur ekstrinsik, serta
faktor IX pada jalur intrinsik. Hasil akhir dari dari aktifasi tiap jalur adalah
berhubungan dan sama; protrombin memproduksi trombin, dan fibrinogan diubah
menjadi fibrin. Trombin akan menyebabkan koagulasi yang tidak terkontrol yang
nantinya mengarah kepada disfungsi organ seperti yang terjadi pada keadaan sepsis
berat. [PAI-1]). 33
2.4.2 Respon Homeostasis
Fibrinolisis merupakan respon homeostasis tubuh untuk mengaktifkan sistem
koagulasi. Pembersihan fibrin penting untuk penyembuhan luka, angiogenesis, dan
rekanalisasi pembuluh darah. Aktivator fibrinolisis meliputi aktivator plasminogen
jaringan sel endotel tissue plasminogen activator (t-PA) atau urokinase plasminogen
activator (u-PA). Tubuh juga memiliki inhibitor alami terhadap fibrinolisis, seperti
PAI-1 dan thrombin-activatable fibrinolysis inhibitor (TAFI). Aktivator serta
inhibitor diperlukan untuk memelihara keseimbangan homeostasis. Sepsis
mengganggu respon fibrinolisis yang normal dan membuat tubuh kurang mampu
meningkatkan level PAI-1 serta mencegah pembersihan fibrin. Pemecahan fibrin
menghasilkan produk degradasi fibrin (fibrin degradation products) seperti D-dimer
yang sering. Melalui jalan ini, mediator-mediator proinflamasi (IL-6 dan TNF-α) bekerja secara sinergis untuk meningkatkan jumlah fibrin, yang dapat menyebabkan
trombus pada pembuluh darah baik yang berukuran kecil maupun sedang, serta
potensial terhadap disfungsi organ. Secara klinis, disfungsi organ dapat
termanifestasikan sebagai distress pernafasan, hipotensi, gagal ginjal, dan yang
paling berat adalah progresi ke arah kematian. Kadar trombin yang tinggi yang
dihasilkan dari aktivasi koagulasi menuntun kepada aktifnya TAFI. Meningkatnya
jumlah TAFI merupakan mekanisme penting dalam inhibisi sistem fibrinolisis
selama sepsis. Protein C endogen yang teraktivasi memiliki sifat profibrinolitik
dengan kemampuannya untuk menginhibisi PAI-1 dan membatasi pembentukan
TAFI. Pada keadaan sepsis, kerusakan endotelium mengurangi kemampuan tubuh
untuk mengubah protein C menjadi protein C yang teraktivasi. Sebagai akibatnya,
pada keadaan sepsis, kemampuan untuk memperbaiki keadaan homeostasis melalui
efek profibrinolitik dari protein C terganggu.Respon koagulasi dan sistem
fibrinolisis yang sejenis dapat dilihat juga pada bayi dengan infeksi meningokokus.
Hubungan antara protein C yang sangat rendah dengan tingginya mortalitas
menyokong hipotesis yang menyebutkan bahwa mekanisme dari penyakit yang
mendasari sepsis secara kualitatis adalah sama, tanpa melihat kuantitas atau
perbedaan faktor darah berdasarkan usia. 33,34
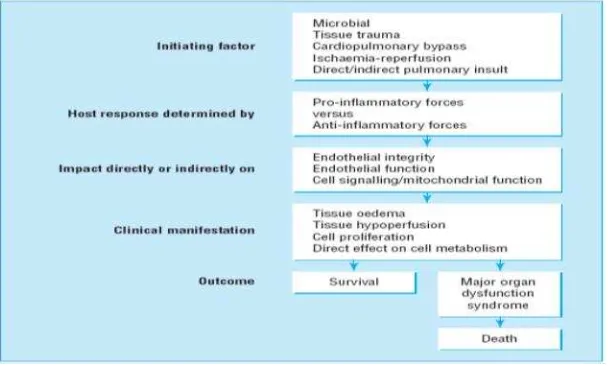
2.4.3 Systemic Inflammatory Response Syndrome (SIRS)
Manifestasi klinis infeksi tergantung pada virulensi organisme yang terkena serta
respon inflamasi tubuh terhadap agen infeksi. Istilah SIRS sering digunakan untuk
menjelaskan keunikan proses infeksi serta respon sistemik yang mengikutinya.
Selain infeksi, SIRS juga dapat dihasilkan dari trauma, syok hemoragik,
penyebab-penyebab iskemia yang lain.Penderita-penderita dengan SIRS memiliki spektrum
gejala klinis yang menampakkan proses patologis yang progresif. 14
Batasan SIRS ialah respon inflamasi sistemik terhadap gangguan/kerusakan klinis
yang ditandai dengan adanya dua atau lebih hal-hal berikut:
(1) Temperatur tubuh yang tidak stabil (< 36°C atau > 38,5 °C),
(3) Disfungsi Cardiac (heart rate > 90 x/menit), dan
(4) Sel darah putih kurang dari 4000 sel / mm ³ (4 x 109 sel / L)
atau lebih besa dari 12.000 sel / mm ³ (12 x 109 sel / L), atau
adanya neutrofil > 10%.
Meningkatnya permeabilitas vaskuler menyebabkan kebocoran kapiler pada jaringan
perifer dan paru-paru yang mengakibatkan terjadinya edem paru. Kerusakan
jaringan pada akhirnya akan menyebabkan kegagalan multiorgan dan kematian. 1,14,35
2.5 Shock Index (SI)
Shock Index (SI), merupakan penilaian terhadap penderita dengan sepsis dan sepsis
berat, dengan normal kisaran 0,5-0,7 pada orang dewasa sehat. Allgöwer dan Buri
pertama kali memperkenalkan konsep pada tahun 1967 sebagai penilaian sederhana
dan efektif guna mengukur derajat hipovolemia . Studi eksperimental dan klinis
telah menunjukkan bahwa SI berbanding terbalik dengan parameter fisologis, seperti
cardiac index, stroke volume, dan rata-rata tekanan pembuluh arteri. Pada tahun 1994, Rady et all menemukan bahwa SI ≥ 0,9 memprediksikan bahwa prioritas penanganan serta terapi intensif terhadap penderita dengan sepsis kurang agresif di
awal saat penderita tiba di unit gawat darurat. Hal ini menunjukkan bahwa SI dapat
menjadi parameter untuk pengenalan dini dan evaluasi penyakit kritis di,unit gawat
darurat serta sebagai sarana untuk mengetahui kemajuan dari resusitasi
sebelumnya.31 Sebagai tambahan, SI merupakan penilaian terhadap prognosa angka kelangsungan hidup penderita khususnya pada penderita dengan sepsis berat.
Kelangsungan hidup penderita melibatkan pemantauan vital sign berupa tekanan
darah, denyut jantung, frekwensi pernafasan,dan suhu. Namun untuk SI merupakan
pemantauan hasil pembagian denyut jatung terhadap tekanan darah sistole pada
penderita dengan sepsis berat yang dilakukan penilaiannya pada saat penderita tiba
di Ruang Unit Gawat Darurat, setelah 2 jam diberikan bantuan resusitasi dan terapi
di Unit Gawat Darurat dan selama 24 jam masa rawatan di rumah sakit. Dimana hal
ini mudah dilakukan dan terjangkau dalam penanganan terhadap sepsis berat. 37,38 Dari penelitian sebelumnya, SI menjadi nilai prognosa jangka pendek dalam
menilai kelangsungan hidup penderita dengan sepsis. Peneliti mempelajari nilai
pada penilaian terhadap tingkat mortalitas penderita dengan sepsis berat ini,
menggunakan cut off Point SI sebesar = 1,0 dimana semakin tinggi nilai SI yang
diperoleh dari cut off Point tersebut,maka dapat di prediksi bahwa akan semakin
tinggi angka mortalitas pada penderita dengan sepsis berat tersebut. Hasil dari
penelitian tersebut telah membuktikan bahwa SI berperan dalam deteksi dini
kejadian syok yang memerlukan intervensi segera dalam hal penanganan dan SI
dapat digunakan sebagai prediktor terhadap risiko stratifikasi pada penderita dengan
sepsis berat. Sebagai dibandingkan dengan memvisualisasikan tanda dari vital sign
(HR,SBP,DBP) sendiri, SI menggabungkan variabel-variabel ini menjadi rasio
tunggal membuatnya menjadi fisiologis yang komprehensif variabel. Saat kritis
penderita menunjukkan mekanisme kompensasi fisiologis, menjaga turunnya
tekanan darah dari meskipun keadaannya dapat menurun volume sirkulasi darah,
stroke volume, dan cardiac-output. Dalam hal ini, SI akan berfungsi sebagai
prediktor awal melalui pemantauan vital sign .31,36,37
2.6. Kriteria Klinis.( Surviving Sepsis Campaign ) 14
Penderita yang masuk dalam penelitian ini memenuhi kriteria berupa : • Suhu tubuh kurang dari 36°C (Hypotermia) atau lebih besar dari 38°C. • Denyut jantung lebih dari 90 kali per menit.
• Frekwensi pernapasan lebih dari 20 kali per menit (Tachypnea) atau tekanan parsial karbon dioksida arteri (PCO2) kurang dari 4,3kPa
(32mmHg).
• Sel darah putih kurang dari 4000 sel / mm ³ (4 x 103
sel / L) atau lebih
besar dari 12.000 sel / mm ³ (12 x 103 sel / L),atau adanya neutrofil lebih dari 10% .
• Perubahan status mental atau tingkat kesadaran (GCS < 14). • Penurunan tekanan darah (SBP < 90 mmHg, MAP < 70 mmHg). • Plasma Procalcitonin > 0,5 μg/L (sepsis) dan 2-10 μg/L (sepsis berat). • Akut oliguria (Urine Out Put < 0,5 mL/Kg BB/jam atau < 0,5 mL/Kg BB setelah 2 jam dilakukan resusitasi cairan).
• Peningkatan creatinin > 0,5 mg/dL atau 44,2 μmol/L. • International Normalized Ratio (INR) > 1,5.
• Hyperbilirubinemia (Total Plasma Bilirubin >4 mg/dl atau > 70μmol/L). • Hyperlactatemia (> 1 mmol/L).
2.7. Pemeriksaan Penunjang Sepsis.
Dalam menentukan diagnosis sepsis, pemeriksaan fisik, serta perjalanan penyakit
harus di evaluasi dengan cermat. Pemeriksaan darah rutin dan hitung jenis leukosit
umumnya bermanfaat walaupun tidak spesifik untuk sepsis. Adanya leukopenia
maupun leukositosis , mengindikasikan prediksi yang mengarah kepada sepsis. Bila
hal-hal tersebut tidak ditemukan, maka kecil kemungkinan terjadinya sepsis. Akurasi
prediksi ini penting untuk dibuktikan dengan re-evaluasi dalam 8-24 jam.
Pengukuran C-reactive protein memiliki akurasi dan spesifisitas yang rendah.
Pemeriksaan yang lebih sensitif mencakup plasma procalcitonin dan biakan darah.
Pada penderita dengan resiko tinggi, kurang dari 72 jam, dan asimtomatik, biakan
darah dan urin juga perlu dilakukan. Bila antibiotik sudah mulai diberikan, biakan
harus diinkubasikan selama 72 jam untuk menyediakan cukup waktu bagi organisme
untuk berkembang biak sebelum biakan dinyatakan negatif dan terapi antibiotik
intravena dihentikan. Karena itu, dengan adanya kecurigaan klinik yang cukup kuat
terhadap sepsis serta jumlah leukosit yang abnormal, penderita harus diterapi
lengkap dengan antibiotik walaupun dengan hasil biakan yang negatif . 14,33,41
2.8. Prognosis
Dengan diagnosis dini dan terapi yang baik, umumnya tidak akan mengalami
masalah kesehatan yang berhubungan dengan sepsis dalam jangka waktu yang lama.
Namun demikian, bila tanda awal dan/atau faktor-faktor resiko terlewatkan, maka