INFEKSI PARU NON TB
Priyanti ZS
Departemen Pulmonologi & Ilmu Kedokteran Respirasi Fakultas Kedokteran UI
PNEUMONIA
Pendahuluan
• Definisi pneumonia
• SKRT (Survei Kesehatan Rumah Tangga 2001 : infeksi saluran napas penyebab
kematian no. 2
• SEAMIC HEALTH STATISTIC 2001 :
pneumonia & Influenza penyebab kematian no 6
• Angka kejadian pneumonia sukar diketahui dengan pasti
Faktor-faktor yang mempengaruhi
terjadinya pneumonia :
1. Mekanisme pertahanan paru
2. Kolonisasi bakteri di saluran
napas
3. Pembersihan saluran napas
terhadap bahan infeksius
Etiologi :
a. Bakteri
- tipik :
gram (+), gram (-) aerob maupun anaerob- atipik :
mycoplasma,legionella,clamydia,virus influenzae,SARS
b. Jamur
Patogenesis
• Masuknya mikroorganisme ke saluran napas bawah
1. Inhalasi langsung dari udara
2. Aspirasi bahan-bahan di nosofaring dan orofaring
3. Perluasan langsung dari tempat- tempat lain
Pembagian Pneumonia secara klinis
1. Community acquired pneumonia = (pneumonia komuniti)
2. Hospital acquired pneumonia =
pneumonia nosokomial = pneumonia di dapat di RS
3. Pneumonia in the compromised host= daya tahan tubuh rendah
Cara mendapatkan kuman penyebab
pneumonia :
• Dahak, darah • Cairan pleura
• Melalui bronkoskopi
– sikatan bronkus - BAL – bilasan bronkus
• Transtorakal aspirasi • Transtrakeal aspirasi
Pneumonia komuniti :
• Definisi : pneumonia yang didapat di luar RS
• Etiologi : banyak disebabkan oleh kuman gram positif
Akhir-akhir ini banyak gram negatif
Gambaran klinis :
• Tanda-tanda infeksi saluran napas akut • Demam, suhu tubuh meninggi
• Nyeri otot, sendi
• Batuk, sputum purulen/mukoid kadang-kadang ada darah
Pemeriksaan Fisis :
• Dada sakit tertinggal waktu
bernapas
• Suara napas bronkial atau menurun
• Ronki basah halus - ronki basah
Gambaran Radiologis :
• Pemeriksaan penunjang• S.pneumoniae : “Air bronkogram” (P.lobaris)
• Klebsiella : Penebalan (“bulging”), fissura interlobar
• Pseudomonas : gambaran pneumonia
Laboratorium
• Jumlah lekosit meninggi
(> 10.000/ul)
• LED meninggi
• Hitung jenis lekosit bergeser ke kiri
• Kultur darah (+) : 20-25%
penderita
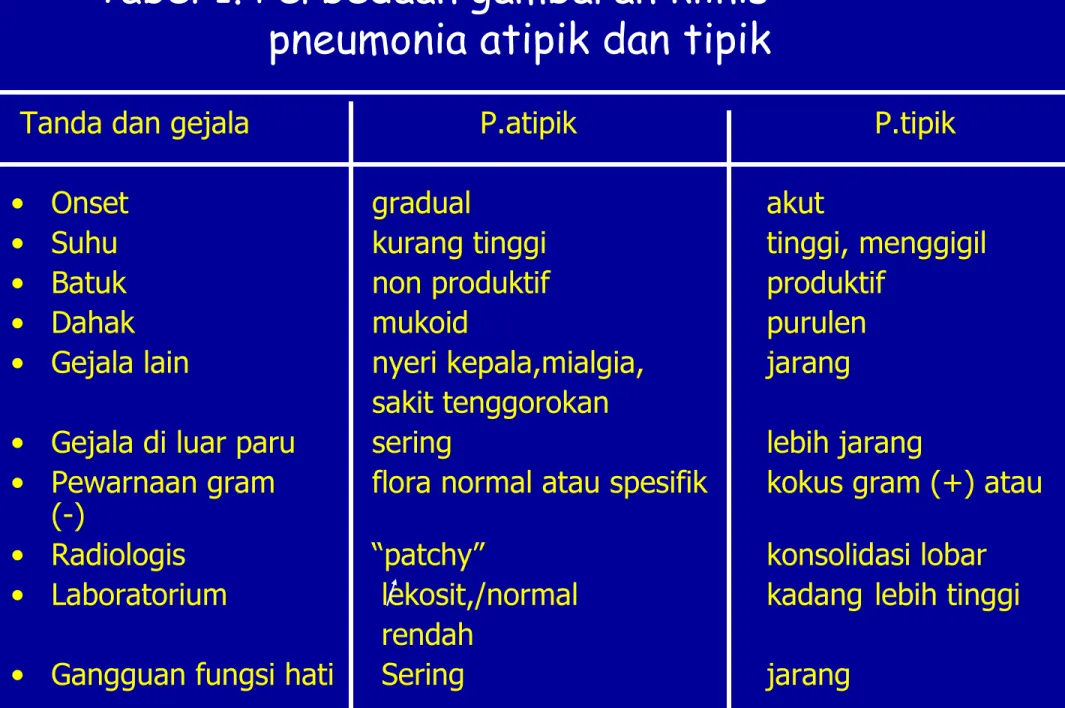
Tabel 1. Perbedaan gambaran klinis pneumonia atipik dan tipik
Tanda dan gejala P.atipik P.tipik • Onset gradual akut
• Suhu kurang tinggi tinggi, menggigil • Batuk non produktif produktif
• Dahak mukoid purulen • Gejala lain nyeri kepala,mialgia, jarang
sakit tenggorokan
• Gejala di luar paru sering lebih jarang
• Pewarnaan gram flora normal atau spesifik kokus gram (+) atau (-)
• Radiologis “patchy” konsolidasi lobar • Laboratorium lekosit,/normal kadang lebih tinggi
Tabel 2. Sistim skor pada pneumonia di masyarakat menurut PORT
Karakteristik penderita Jumlah poin
Faktor demografi
• Usia : laki-laki umur (tahun)
perempuan umur (tahun) - 10
• Perawatan di rumah + 10
• Penyakit penyerta
– keganasan + 30 – penyakit hati + 20 – gagal jantung kongestif + 10 – penyakit cerebrovaskular + 10
Karakteristik penderita Jumlah poin Pemeriksaan fisis
• Perubahan status mental + 20 • Tekanan darah sistolik < 90 mmHg + 20 • Suhu tubuh < 35oC atau > 40oC + 15
• Nadi > 125 kali/menit + 10 Hasil laboratorium/Radiologis
• Analisis gas darah arteri : pH < 7,35 + 30 • BUN > 30 mg/dl + 20 • Natrium < 130 meg/liter + 20 • Glukosa > 250 mg/dl + 10 • Hematokrit < 30% + 10 • PO2 < 60 mmHg + 10
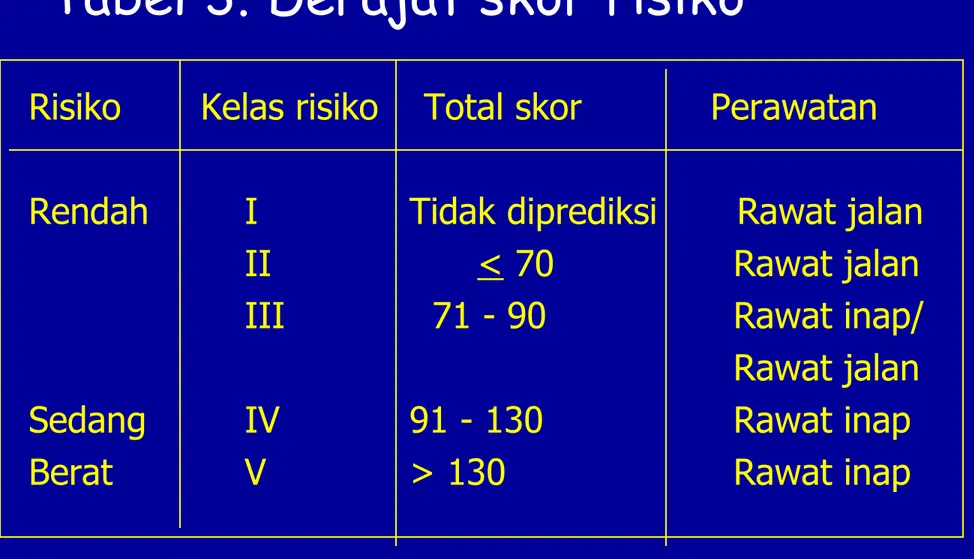
Tabel 3. Derajat skor risiko
Risiko Kelas risiko Total skor Perawatan Rendah I Tidak diprediksi Rawat jalan
II < 70 Rawat jalan
III 71 - 90 Rawat inap/
Rawat jalan
Sedang IV 91 - 130 Rawat inap
Berat V > 130 Rawat inap
Any of :
• Confusion*
• Respiratory rate ≥ 30/min
• Blood pressure (SBP < 90mmHg or DBP ≤ 60mmHg) • Age ≥ 65 years
Score 1 point for each feature present
CRB-65
score 0
1 or 2 3 or 4
Likely suitable for
Home treatment Consider hospitalreferral Urgent hospitaladmission
Any of :
• Confusion*
• Urea > 7 mmol/l
• Respiratory rate ≥ 30/min
• Blood pressure (SBP < 90mmHg or DBP ≤ 60mmHg)
• Age ≥ 65 years
Score 1 point for each feature present
CURB-65 score
0 or 1 2 3 or more
Likely suitable for Home treatment
Consider hospital
Supervised treatment Options may include a. Short stay in-patient b. Hospital supervised
out-patient
Manage in hospital as Severe pneumonia Assess for ICU
Admission especially if CURB-65 score = 4 or 5
Pneumonia di masyarakat yang berat
Kriteria minor :
• Frekuensi napas > 30/menit
• PaO2/FiO2 < 250 mmHg
• Rontgen paru : bilateral • Rontgen paru > 2 lobus
• Tekanan sistolik < 90 mmHg • Tekanan diastolis < 60 mmHg
Kriteria mayor :
• Membutuhkan ventilasi mekanik
• Infiltrat bertambah > 50%
• Membutuhkan vasopressor > 4
jam (septik shok)
Kriteria ICU :
• 1 atau 2 gejalah mayor
- Membutuhkan ventilasi mekanik - vasopressor > 4 jam
• 2 dari 3 gejala minor
- Pa O2 / F1 O2 < 250 mm Hg
- Rontgen kelainan bilateral
INDIKASI RAWAT
1. Skor PORT > 70
2. Skor ≤ 70 bila salah satu dari : - Frekuensi napas > 30/ menit - PaO2/FiO2 < 250 mmHg
- Foto toraks kelainan bilateral
- Foto toraks melibatkan > 2 lobus - Tekanan sistolik < 90 mmHG
- Tekanan diastolik > 60 mmHg 3. Pneumonia NAPZA
PENATALAKSANAAN
• Terdiri atas antibiotik dan suportif
• Antibiotika sebaiknya sesuai dgn kuman penyebab dan uji resistensi
• Alasan emperis antara lain :
– Penyakit berat mengancam jiwa
– Bakteri patogen yg diisolasi bukan penyebab
ALUR TATALAKSANA PNEUMONIA KOMUNITI
Anamnesis, pemeriksaan fisis, foto toraks
Tidak ada infiltrat Infiltrat + gejala klinis yang menyokong diagnosis pneumonia
Di tatalaksana sebagai
Diagnosis lain Evaluasi untuk kriteria rawat jalan/rawat inap Rawat jalan
Rawat inap Terapi empiris
Pemeriksaan bakteriologis Membaik Memburuk
R. rawat biasa R. Rawat intensif
Terapi empiris
Terapi empiris
Faktor modifikasi ATS 2001
• Pneumokokkus resisten terhadap penisilin
– Umur lebih dari 65 tahun
– Menggunakan : betalaktam selama 3 bulan terakhir
– Pecandu alkohol
– Penyakit gangguan kekebalan – Penyakit penyerta multipel
• Kuman enterik gram negatif
Penghuni rumah jompo
Penyakit dasar kelainan jantung
paru
Mempunyai kelainan penyakit
mutipel
• Pseudomonas aeruginosa
Bronkiektasis
Pengobatan kortikosteroid >
10mg/hari
Antibiotik spektrum luas > 7
hari pada bulan terakhir
Penderita pneumonia
komuniti dibagi menjadi :
1. Penderita rawat jalan
Pengobatan suportif/simptomatik
– Istirahat di tempat tidur
– Minum secukupnya untuk mengatasi dehidrasi – Bila panas tinggi perlu dikompres atau minum
obat penurun panas
– Bila perlu dapat diberikan mukolitik dan ekspektoran
2. Penderita rawat inap non ICU
Pengobatan suportif/simptomatik
– Pemberian terapi oksigen
– Pemasangan infus untuk rehidrasi dan koreksi kalori dan elektrolit
– Pemberian obat simptomatik
Pengobatan antibiotika (sesuai bagan)
3. Penderita rawat inap di ICU
Pengobatan suportif/simptomatik
– Pemberian terapi oksigen
– Pemasangan infus untuk rehidrasi dan koreksi kalori dan elektrolit
– Pemberian obat simptomatik
Pengobatan antibiotika (sesuai bagan)
Bila ada indikasi penderita dipasang ventilator mekanik
Petunjuk terapi empiris
menurut PDPI
1. Rawat jalan
Tanpa faktor modifikasi :
– Gol. β laktam atau β laktam + anti β laktamase
Dengan faktor modifikasi : – Gol. β laktam + anti β laktamase – Fluorokuinolon respirasi
Bila dicurigai pneumonia atipik :
2. Rawat inap
Tanpa faktor modifikasi :
– Gol. β laktam + anti β laktamase iv atau – Sefalosporin G2, G3 iv atau
– Fluorokuinolon respirasi iv
Dengan faktor modifikasi :
- Sefalosporin G2, G3 iv atau - Fluorokuinolon respirasi iv
Bila dicurigai pneumonia atipik :
3. Ruang rawat intensif
Tidak faktor risiko infeksi pseudomonas : - Sefalosporin G3 non pseudomonas iv + makrolid baru atau fluorokuinolon respirasi
iv
ada faktor risiko infekai pseudomonas : - Sefalosporin antipseudomonas iv atau karbapenem iv + Fluorokuinolon anti
pseudomonas (siprofloksasin) iv atau
ada faktor risiko infekai pseudomonas: Bila curiga atipik : Sefalosporin
antipseudomonas iv atau
karbapenem iv + aminoglikosida iv +
makrolid baru atau fluorokuinolon
Terapi sulih (switch therapy)
• Menurunkan biaya perawatan • Mencegah infeksi nosokomial • Waktu perawatan berkurang
Kriteria suntik ke oral :
1. Tidak ada indikasi pemberian suntikan lagi
2. Tidak ada kelainan saluran cerna 3. Tidak panas + 8 jam
4. G/K membaik
5. Lekosit normal/menuju normal 6. C.kreatif protein menuju normal
• Sequential (obat sama, potensi sama) • Switch over (obat berbeda, potensi
sama)
• Step down (obat sama atau berbeda, potensi lebih rendah)
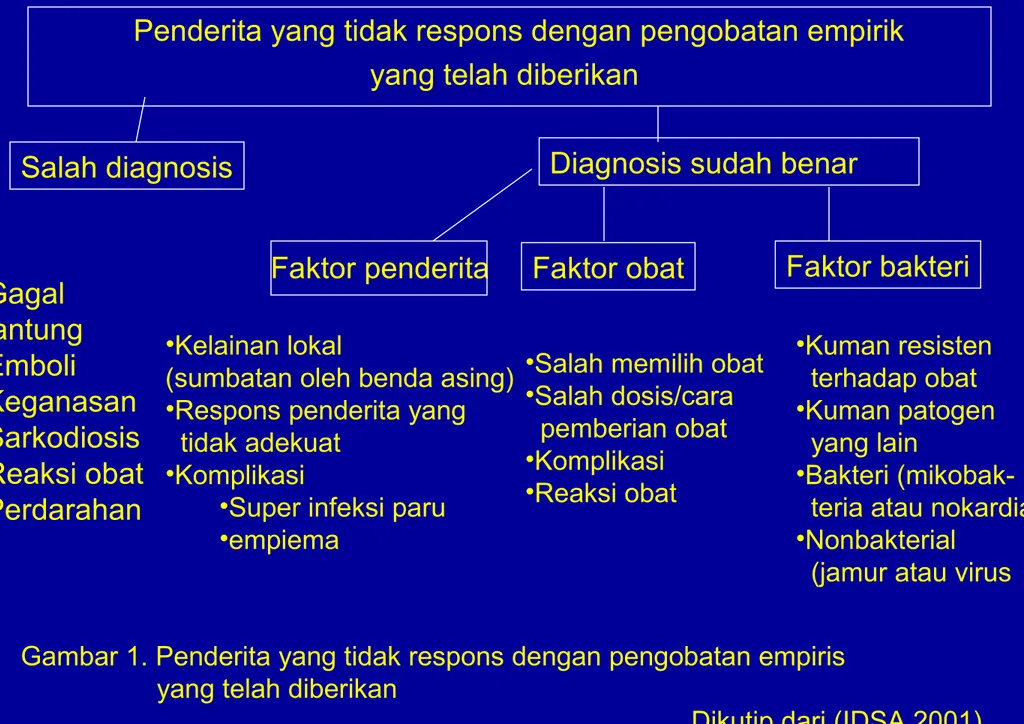
Penderita yang tidak respons dengan pengobatan empirik yang telah diberikan
Salah diagnosis Diagnosis sudah benar
Gagal jantung Emboli Keganasan Sarkodiosis Reaksi obat Perdarahan
Faktor penderita Faktor obat Faktor bakteri
•Kelainan lokal
(sumbatan oleh benda asing) •Respons penderita yang tidak adekuat
•Komplikasi
•Super infeksi paru •empiema
•Salah memilih obat •Salah dosis/cara pemberian obat •Komplikasi •Reaksi obat •Kuman resisten terhadap obat •Kuman patogen yang lain •Bakteri teria atau nokardia) •Nonbakterial
(jamur atau virus
INDIKASI PULANG
Dalam waktu 24 jam tidak ditemukan salah satu dibawah ini :
- Suhu > 37, 80 C - Nadi > 100 menit
- Frekuensi napas > 24/ minute - Diastoloik < 90 mmHg
Pengobatan pneumonia atipik
• Golongan tetrasiklin :
– tetrasiklin : 4 x 500 mg – doksisiklin : 2 x 100 mg
• Golongan makrolid : eritromisin : 4 x 500 mg
– makrolid baru : spiromisin 4 x 1 gr
klaritromisin 2 x 500 mg azithromisin 1 x 500 mg rokstromisin 1 x 300 mg – Kuinolon
Prognosis
• Pada umumnya baik tergantung :
– Faktor penderita – Kuman penyebab
– Pemberian antibiotika tepat dan adekuat – Perawatan yang baik/intensif
Komplikasi :
• Abses paru
• Empiema
• Perikarditis
• Meningitis
Pneumonia Nosokomial :
• Kekerapan :
– di Amerika angka kesakitan no 2
– terjadi : 5-10 kasus/1000 penderita yang dirawat di RS
– angka kematian : 20-25% makin di ICU • Definisi, pneumonia yang terjadi setelah 48 jam
masa perawatan di RS tidak dlm masa inkubasi • Etiologi : banyak disebabkan gram (-)
Diagnosis pneumonia nosokomial
• Rontgen dada terdapat infiltrat baru ditambah 2 diantaranya
– suhu tubuh > 380C
– sekret purulen – Lekositosis
PEMERIKSAAN PENUNJANG
• Perwarnaan GRAM
• Kultur resistensi sputum dan kultur darah 2 set dari tempat berbeda aerob/anaerob
• Analisa gas darah
FAKTOR RISIKO PENYEBAB
HAP/VAP
• Pemakaian antibiotik pada 90 hari terakhir • Dirawat di RS ≥ 5 hari
• Tingginya freukensi resisten antibiotik di masyarakat atau di RS
• Penyakit imunosupresi dan atau pemberian imunoterapi
• Risiko faktor HAP - Infus dirumah
- Dirawat 2 hari atau > 90 hari - kronik dialisis
TERAPI EMPIRIK HAP pada pasien
tanpa risioko MDR onset dini
• S pneumonia β laktam +anti β laktam • H influenzae atau
• MRSA Sefalosporin G3 • Gram negatif nonpseudomonal
- E coli Kuinolon respirasi ( Levo,
- K pneumoniae moksi, gati )
- Enterococcus Sp
TERAPI EMPIRIK HAP UNTUK SEMUA DERAJAT, ONSET LANJUT ATAU FAKTOR RISIKO MDR
Patogen Potensial
• Patogen MDR tanpa atau dengan patogen pada Tabel 1
Pseudomonas aeruginosa Klebsiella pneumoniae (ESBL) Acinetobacter sp
Methicillin resisten
Staphylococcus aureus (MRSA)
Terapi Antibiotik Kombinasi Sefalosporin antipseudomonal (Sefepim, seftasidim, sefpirom)
atau Karbapenem antipseudomonal (Meropenem, imipenem) atau β-laktam / penghambat β laktamase (Piperasilin – tasobaktam) ditambah Fluorokuinolon antipseudomonal (Siprofoksasin atau levofloksasin)
atau
Aminoglikosida
(Amakin, gentamisin atau tobramisin)
Skema terapi empirik untuk HAP atau VAP
Suspek HAP, VAP (semua derajat)
Onset lanjut (> 5 hari) atau terdapat faktor risiko untuk MDR
Tidak Ya
Antibiotik spektrum terbatas (Tabel 1)
Antibiotik spektrum luas untuk patogen
Lama pengobatan
• Sangat induvidual tergantung
– Beratnya penyakit
– Respon pengobatan cepat/lambat – Ada tidaknya kuman patogen
P. aeruginosa atau Acinobacter spp mungkin
Kambuh, gagal, kematian tinggi
Metisilin sensitif S. aureus keberhasilan 95%,
Respons pengobatan
• Dapat dilihat dari : - gejala klinis
- laboratorium - foto toraks
- perbaikan dari organ yg mengalami kegagalan
• Respon klinis belum dapat dilihat pada 24-72 jam
Perburukan/tidak respon
1. Diagnosis bukan pneumonia 2. Faktor penderita
misal : umur > 60 th, pakai alat bantu napas
1. Faktor bakteri
misal ; resisten, P. aeruginosa 1. Komplikasi selama pengobatan
Pneumonia pada daya tahan tubuh
rendah :
• Definisi : pneumonia yang terjadi akibat terganggunya sistem kekebalan tubuh
• Misalnya pada penderita AIDS
penderita transplantasi penderita keganasan • Penatalaksanaannya tergantung
BRONKIEKTASIS
Pendahuluan
• Definisi : Secara anatomi,dilatasi bronkus, disertai destruksi bronkus bersifat menetap dan kronik
• Kekerapan :
Gambaran PA
• Bentuk silindrik (tubular) • Bentuk varikosa (fusiform) • Bentuk kistik (sakular)
Patogenesis
1. Infeksi
2. Obstruksi bronkus
3. Gangguan mekanisme pembersihan 4. Kelainan kongenital
5. Gangguan Immunologis 6. Idiopatik BE
Gambaran Klinis
• Tak semua mempunyai keluhan atau gejala
• Gejala disebabkan karena BE atau penyakit yang mendasarinya
• Batuk kronik produktif • Batuk darah
• Demam
• Sakit dada • Sesak napas
Elli S :
• < 10 ml/hari : BE ringan
• 10 - 150 ml/hari : BE sedang
EKSASERBASI
• Sering mendapat antibiotika • Infeksi bakteri akut
• Ditemukan 4 dari 9 gejala eksaserbasi • Gejala meningkat : nyeri ketika napas
GEJALA EKSASERBASI
- Peningkatan jumlah sputum - Peningkatan sesak
- Peningkatan batuk - Suhu > 38.00C
- Peningkatan mengi
-Malaise, lemah, lesu, atau penurunan exercise tolerance - Penurunan fungsi paru
- Perubahan rontgen toraks dgn infiltrat baru - Perubahan suara napas
Pemeriksaan fisis:
• Tergantung luas penyakit, derajat, ada/ tidaknya obstruksi
• Sering dijumpai :
– ronki basah, biasanya di basal paru – jari tabuh
Gambaran radiologis :
• Tipe silindrik : gambaran linier
• Tipe varikosa : tergantung derajat pelebaran bronkusnya
• Tipe kistik : terlihat cincin-cincin dengan
atau tanpa air fluid level
• Bila gambaran rontgen tak jelas : tomogram atau CT scan toraks
Laboratorium :
• Umumnya dalam batas-batas normal
Faal Paru :
• Umumnya normal
• Kasus berat, kelainan obstruksi dan restriksi
Penatalaksanaan
1. Penatalaksanaan umum
2. Pemberian antibiotika jika eksasebasi 3. Fisioterapi
4. Pembedahan 5. Pencegahan
Antibiotika dan fsisioterapi sangat penting pada eksaserbasi
PADA KEADAAN KHUSUS
– Bronkodilator – Kortikosteroid – Dietary supplementation – Oksigen – pembedahanLama pemberian antibiotika
• Minimal 7-10 hari
• Sputum kultur resistensi tergantung
keadaan mis penderita rawat inap tidak respon terhadap pengobatan
ANTIBIOTIC
• Penderita ringan / sedang:
– Amoxicillin – Tetracycline
– Trimethoprin -sulfamethoxazole – New macrolide
– Second generation cephalosporin – quinolones
• Sedang / berat: IV
– Aminoglikosid
– Antipseudomonal :
• cephalosporin G3
MAKROLID
• Eritromisin 500mg oral b.i.d selama 8 minggu
– Memperbaiki fungsi paru dan jumlah sputum menurun
• Roksitromisin 4mg/kg BB oral b.i.d selama 12 minggu
– Mengurangi jumlah sputum ,leukosit dan hiperreaktif bronkus
• Azitromisin :
Komplikasi :
• Kelainan pada paru :
– pneumonia – empiema
• Kelainan di luar paru :
– abses otak – sinusitis
Prognosis :
Tergantung dari faktor pencetus • Luas penyakit
• Ada/tidak komplikasi
• Penyakit yang mendasarinya