KARYA TULIS ILMIAH
IDENTIFIKASI DRUG RELATED PROBLEMS PADA PASIEN CONGESTIVE HEART FAILURE DI INSTALASI RAWAT INAP RUMAH SAKIT UMUM DAERAH PANEMBAHAN SENOPATI BANTUL
PERIODE JANUARI SAMPAI MEI 2015
Disusun untuk Memenuhi Sebagian Syarat Memperoleh Derajat Sarjana Farmasi pada Fakultas Kedokteran dan Ilmu Kesehatan
Universitas Muhammadiyah Yogyakarta
Disusun oleh
NENG RINI ASIH YULIANTI 20120350018
PROGRAM STUDI FARMASI
FAKULTAS KEDOKTERAN DAN ILMU KESEHATAN UNIVERSITAS MUHAMMADIYAH YOGYAKARTA
i
HALAMAN PENGESAHAN
IDENTIFIKASI DRUG RELATED PROBLEMS PADA PASIEN CONGESTIVE HEART FAILURE DI INSTALASI RAWAT INAP RUMAH SAKIT UMUM DAERAH PANEMBAHAN SENOPATI BANTUL
PERIODE JANUARI SAMPAI MEI 2015
Disusun oleh
NENG RINI ASIH YULIANTI 20120350018
Telah disetujui dan diseminarkan pada tanggal Juni 2016
Dosen Pembimbing
Pinasti Utami M.Sc., Apt. NIK: 19850318201004173123
Dosen Penguji 2 Dosen Penguji 1
Indriastuti Cahyaningsih, M.Sc., Apt Pramitha Esha N.D., M.Sc., Apt.
NIK: 19850304201004173121 NIK: 19860811201504173239
Mengetahui,
Kepala Program Studi Farmasi Fakultas Kedokteran dan Ilmu Kesehatan
Universitas Muhammadiyah Yogyakarta
Sabtanti Harimurti, S. Si., Ph.D., Apt NIK: 19730223201310173127
ii
PERNYATAAN KEASLIAN TULISAN
Saya yang bertanda-tangan dibawah ini :
Nama : Neng Rini Asih Yulianti
NIM : 20120350018
Program Studi : Farmasi
Fakultas : Kedokteran dan Ilmu Kesehatan
Menyatakan dengan sebenarnya bahwa Karya Tulis Ilmiah yang saya tulis benar-benar merupakan hasil karya saya sendiri dan belum diajukan dalam bentuk apapun kepada perguruan tinggi manapun. Sumber informasi yang berasal atau dikutip dari karya yang diterbitkan maupun tidak diterbitkan dari penulis lain telah disebutkan dalam teks dan tercantum dalam Daftar Pustaka dibagian akhir Karya Tulis Ilmiah ini.
Apabila dikemudian hari terbukti atau dibuktikan Karya Tulis Ilmiah ini hasil jiplakan, maka saya bersedia menerima sanksi atas perbuatan tersebut.
Yogyakarta, Juni 2016
Yang membuat Pernyataan
Neng Rini Asih Yulianti NIM : 20120350018
iii MOTTO
“Hidup awalnya hanya mempunyai dua warna, yaitu hitam dan putih. Dari dua warna itulah bila dipadukan dengan bijaksana akan menghasilkan berbagai warna kehidupan. Tergantung bagaimana setiap individu menyikapinya, seperti halnya pelangi yang datang setelah mendung dan hujan pergi.”
“Temukan jalan untuk bangkit walaupun seluruh dunia ingin menjatuhkanmu.”
“Ingatlah kau wanita kuat yang diciptakan oleh Allah SWT dengan kasih sayang-Nya.”
iv
HALAMAN PERSEMBAHAN
Teruntuk Mamah Yani Setiawati dan Bapak Dede Rusmana, orangtua super yang Allah berikan untuk teteh. Terimakasih untuk semua kasih sayang, cinta, suka, duka, dan pengorbanan kalian yang takkan ternilai oleh apapun. Teteh persembahkan hadiah kecil ini dengan setulus hati dengan harapan anakmu ini dapat memberikan hadiah-hadiah kecil yang lainnya. Tak lupa adik-adik teteh tercinta yang imut nan lucu dan terkadang menyebalkan, Novi Nurdiana, Muhammad Ali Yudda, Ninda Shelomita Rusmana.Semoga Allah SWT senantiasa melindungi dan menjaga kalian, amin amin yaa robbal’alamin.
v
KATA PENGANTAR
Segala puja dan puji syukur senantiasa penulis panjatkan kepada Allah SWT yang telah memberikan rahmat serta hidayah-Nya sehingga dalam penyusunan karya tulis ilmiah ini penulis tidak mengalami kendala yang berarti hingga terselesaikannya karya tulis ilmiah dengan judul Identifikasi Drug Related Problems pada pasien Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit Umum Daerah Panembahan Senopati Bantul Periode Januari sampai Mei 2015, sebagai salah satu syarat untuk memperoleh gelar Sarjana Farmasi di Universitas Muhammadiyah Yogyakarta.
Shalawat serta salam semoga tetap terlimpah-curahkan kepada junjungan kita Nabi Muhammad SAW. Tak lupa kepada keluarganya, sahabat-sahabatnya, dan kepada umat-nya yang senantiasa setia hingga akhir zaman. Semoga kita termasuk ke dalamnya. Amin.
Pada kesempatan ini, dalam penyusunan karya tulis ilmiah ini penulis mendapatkan banyak bantuan dari berbagai pihak, oleh karenanya dari hati yang terdalam penulis juga ingin mengungkapkan rasa terima kasih kepada :
1. Prof. Dr. Bambang Cipto, MA. selaku Rektor Universitas Muhammadiyah Yogyakarta.
2. dr. H. Ardi Pramono, Sp. An., M.Kes selaku Dekan Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah Yogyakarta.
3. Sabtanti Harimurti, S. Si., Ph.D., Apt. selaku Kepala Program Studi Farmasi Fakultas Kedokteran dan Ilmu Kesehatan Universitas Muhammadiyah Yogyakarta.
vi
4. Pinasti Utami M. Sc., Apt. selaku Dosen Pembimbing yang selalu sabar dan telaten dalam memberikan arahan, bimbingan, dan masukan yang membangun dalam penyusunan karya tulis ilmiah ini.
5. Sri Tasminatun M. Si., Apt. selaku Dosen Pembimbing Akademik yang telah memberikan dukungan, semangat, nasehat, serta motivasi.
6. Pramitha Esha, N.D., M. Sc., Apt. dan Indriastuti Cahyaningsih, M. Sc., Apt. selaku dosen penguji atas semua masukan serta arahan dalam menyusun karya tulis ilmiah ini.
7. Kedua orangtua yang selalu memberikan dukungan baik itu berupa dukungan moril maupun dukungan materil.
8. Farida (Dae), Dwi, Irna, Putri, anggota MISC (Mita, Ratih, Hida, Nopril, Jihan, Indah, Seftina, Anggi), kak Rahmat, kak Vivid, serta teman-teman kost Putri Kirana yang selalu memberikan semangat, kasih sayang hangat layaknya keluarga kecil diperantauan.
9. Teman-teman satu bimbingan, yang memicu untuk terselesaikannya karya tulis ilmiah ini.
10. Teman-teman seperjuangan Farmasi 2012 (ASPARTIC) yang juga selalu memberikan pendapat, semangat, motivasi selama dilakukannya penyusunan karya tulis ilmiah ini.
11. Mas Pur, mas Dezza, Rizki yang selalu memberikan semangat, motivasi, dan dukungan dalam penyusunan karya tulis ilmiah ini.
12. Pihak-pihak terkait lainnya yang juga turut serta dalam penyusunan karya tulis ilmiah ini.
vii
Penulis menyadari bahwa dalam penyusunan karya tulis ilmiah ini terdapat kesalahan dan kekurangan. Oleh karena itu, penulis sangat mengharapkan saran dan kritik yang sifatnya membangun dari berbagai pihak, untuk penelitian dan penulisan karya tulis ilmiah di masa yang akan datang. Akhir kata, semoga karya tulis ilmiah ini dapat memberikan manfaat dan bahan pembelajaran kepada kita semua.
Wassalamu’alaikum Wr. Wb.
Yogyakarta, Juni 2016 Penulis,
Neng Rini Asih Yulianti NIM.20120350018
viii DAFTAR ISI
HALAMAN PENGESAHAN ... i
PERNYATAAN KEASLIAN TULISAN ... ii
MOTTO ... iii
HALAMAN PERSEMBAHAN ... iv
KATA PENGANTAR ... v
DAFTAR ISI ... viii
DAFTAR TABEL ... x
DAFTAR GAMBAR ... xi
DAFTAR LAMPIRAN ... xii
INTISARI ... xiii ABSTRACT ... xiv BAB I PENDAHULUAN ... 1 A. Latar Belakang ... 1 B. Rumusan Masalah ... 3 C. Keaslian Penelitian ... 3 D. Tujuan Penelitian ... 4 E. Manfaat Penelitian ... 5
BAB II TINJAUAN PUSTAKA ... 6
A. Congestive Heart Failure (CHF) ... 6
1. Definisi... 6 2. Epidemiologi ... 6 3. Faktor Resiko ... 6 4. Etiologi... 7 5. Patofisiologi ... 8 6. Klasifikasi ... 11 7. Diagnosis ... 13 B. Tatalaksana Terapi CHF ... 13 1. Tujuan Terapi ... 13 2. Algoritma Terapi... 14 3. Pharmaceutical Care ... 19
4. Drug Related Problems (DRPs) ... 19
C. Kerangka Konsep ... 24
D. Keterangan Empirik ... 24
BAB III METODE PENELITIAN ... 25
A. Desain Penelitian ... 25
B. Tempat dan Waktu... 25
C. Populasi dan Sampel ... 25
D. Kriteria Inklusi dan Ekslusi ... 26
1. Kriteria Inklusi ... 26 2. Kriteria Ekslusi ... 26 E. Definisi Operasional ... 26 F. Instrumen Penelitian ... 28 1. Alat Penelitian... 28 2. Bahan Penelitian ... 28
ix
G. Cara Kerja ... 28
H. Skema Langkah Kerja ... 29
I. Analisis Data ... 30
BAB IV HASIL PENELITIAN DAN PEMBAHASAN ... 31
A. Karakteristik Pasien ... 31
1. Karakteristik Pasien Berdasarkan Jenis Kelamin ... 31
2. Karakteristik Pasien Berdasarkan Usia ... 32
3. Karakteristik Pasien Berdasarkan Penyakit Penyerta ... 34
4. Karakteristik Pasien Berdasarkan Lama Rawat Inap (Length of Stay) 37 B. Identifikasi Drug Related Problems (DRPs) ... 38
1. Adverse Drug Reaction (ADR) atau Reaksi Yang Tidak Diharapkan 40 2. Drug Choice Problem atau Masalah Dalam Pemilihan Obat ... 41
3. Drug Use Problem atau Masalah Dalam Penggunaan Obat ... 47
4. Drug Interaction atau Interaksi Obat ... 47
C. Keterbatasan Penelitian ... 51
BAB V KESIMPULAN DAN SARAN ... 52
A. Kesimpulan ... 52
B. Saran ... 52
DAFTAR PUSTAKA ... xv
x
DAFTAR TABEL
Tabel 1. Beberapa penelitian DRPs pada pasien CHF ... 4
Tabel 2. Terapi CHF klasifikasi AHA ... 17
Tabel 3. Klasifikasi drug related problems ... 20
Tabel 4. Karakteristik berdasarkan penyakit penyerta ... 35
Tabel 5. Karakteristik lama rawat inap (Length of Stay) ... 38
Tabel 6. Identifikasi Drug Related Problems pada pasien CHF di Instalasi Rawat Inap RSUD Panembahan Senopati Bantul periode Januari sampai Mei 2015 ... 39
Tabel 7. Angka kejadian DRPs pada drug choice problem ... 41
xi
DAFTAR GAMBAR
Gambar 1. Bagan patofisiologi congestive heart failure ... 10
Gambar 2. Bagan tempat aksi obat-obat CHF ... 18
Gambar 3. Terapi CHF klasifikasi ... 18
Gambar 4. Karakteristik berdasarkan jenis kelamin ... 32
xii
DAFTAR LAMPIRAN
Lampiran 1. Form Pengambilan Data ... xxi Lampiran 2. Data Pasien...xxiii
xiii INTISARI
Gagal jantung kongestif (CHF) adalah suatu sindrom klinis progresif yang disebabkan oleh ketidakmampuan jantung dalam memompa darah untuk memenuhi kebutuhan metabolisme tubuh. Terapi pada pasien CHF sangat bervariasi sehingga dapat menyebabkan adanya kejadian drug related problems (DRPs), untuk itu perlu dilakukan identifikasi DRPs agar outcome terapi pasien dapat optimal. Penelitian ini bertujuan untuk mengetahui angka kejadian DRPs dan mampu menganalisa masing-masing DRPs.
Penelitian ini merupakan penelitian deskriptif non eksperimental dengan pengambilan data secara retrospektif dari 20 catatan rekam medik pasien CHF periode Januari sampai Mei 2015, kemudian dilakukan analisis adanya DRPs menggunakan analisis studi literatur yaitu standar pelayanan medik rumah sakit, Pharmacotherapy Handbook edisi 9 tahun 2015, NYHA, Drug Interaction Facts dan PERKI.
Hasil penelitian menunjukkan bahwa pada 20 pasien ditemukan sebanyak 42 kejadian yang terdiri dari adverse drug reaction (ADR) atau reaksi yang tidak diharapkan sebanyak 1 kejadian (2.38%), drug choice problem atau masalah dalam pemilihan obat sebanyak 26 kejadian (61.90%), dosing problem atau masalah dalam pemberian dosis tidak ada kejadian, drug use problem atau masalah dalam penggunaan obat sebanyak 1 kejadian (2.38%) serta drug interaction atau interaksi obat sebanyak 14 kejadian (33.33%).
xiv ABSTRACT
Congestive heart failure (CHF) is a progressive clinical syndrome caused by inability heart to pump sufficient blood to meet the body’s metabolic needs. Treatment of CHF varies widely in order to cause the incidence of drug related problems (DRPs), therefore the necessary of DRPs identification to achieve patient’s therapy outcome. The purpose of this study was to determine the description of therapy in patients with congestive heart failure as well as determine the incidence of drug related problems and to analyze drug related problems (DRPs).
This is non-experimental descriptive study with retrospective data collection of 20 medical recordwith CHF during January to May 2015, then analyzed DRPs using literature analysis such as hospital standards of medical services, Pharmacotherapy Handbook 9th edition 2015, NYHA, Drug Interaction Facts and PERKI.
In this study, there are 20 patients had 42 DRPs. The DRPs consist of 1 adverse drug reaction (2.38%), 26 drug choice problems (61.90%), 1 drug use problem (2.38%), 14 drug interactions (33.33%), and there is no dosing problem found.
1 BAB I
PENDAHULUAN
A. Latar Belakang
Angka kejadian pada sekitar lima juta pasien di Amerika yang menderita gagal jantung mengalami penambahan setiap tahun sebesar 550.000 kejadian (Hunt et al., 2009). Gagal jantung juga menempati urutan keempat dari 10 besar penyakit penyebab kematian di Daerah Istimewa Yogyakarta (Dinkes DIY, 2013). Koshman et al. (2008) memaparkan bahwa sebanyak 1977 pasien pada 11 studi RCT, 3 studi diantaranya secara statistik signifikan menunjukkan lama rawat inap pasien gagal jantung akan semakin meningkat jika tidak dilakukan asuhan kefarmasian.
Tujuan dilakukannya asuhan kefarmasian adalah agar pasien mendapat terapi yang tepat guna mencapai hasil terapi yang diharapkan serta memperbaiki kualitas hidup pasien. Jika tujuan dari asuhan kefarmasian tercapai, maka dapat dikatakan hal tersebut sebagai wujud tolong menolong antar sesama manusia sebagaimana yang tercantum dalam AlQuran surat Al-Maidah (5) ayat 2 yang berbunyi :
Artinya :
“dan tolong-menolonglah kamu dalam (mengerjakan) kebajikan dan takwa, dan jangan tolong-menolong dalam berbuat dosa dan
2
pelanggaran. Dan bertakwalah kamu kepada Allah, sesungguhnya Allah
amat berat siksa-Nya”.
Asuhan kefarmasian (Pharmaceutical Care) dilakukan oleh seorang farmasis yang memiliki peran dan fungsi yaitu mengidentifikasi Drug Related Problems, mengatasi DRPs yang terjadi aktual, dan
mencegah terjadinya DRPs potensial (Adusumilli dan Adepu, 2014). Berdasarkan penelitian mengenai DRPs pada 143 pasien gagal jantung kongestif yang dilakukan oleh Hadiatussalamah (2013) didapat hasil yaitu prevalensi kejadian DRPs yang terjadi sebesar 32,87% (47 pasien), dengan 59 kejadian DRPs yang meliputi : 13,56% merupakan indikasi yang tidak diterapi, 45,76% terapi tanpa indikasi, 1,70% dosis terlalu tinggi, dan 38,98% kejadian interaksi obat.
Penelitian DRPs yang juga dilakukan oleh Nur Endah Susilowati (2014) pada pasien gagal jantung kongestif, sebanyak 26 kasus (37,14%) dengan angka kejadian DRPs 32 kejadian didapatkan hasil meliputi: drug needed (6,25%), obat yang tidak sesuai indikasi (31,35%), kesalahan
dosis (3,13%), interaksi obat (59,27%).
Dari kedua penelitian tersebut dapat dilihat bahwa persentasi kejadian DRPs pada pasien gagal jantung kongestif cukup tinggi. Pasien yang terdiagnosa gagal jantung kongestif hampir disetiap rumah sakit diperkirakan jumlahnya cukup besar. Salah satunya diperkirakan terjadi di Rumah Sakit Umum Daerah (RSUD) Panembahan Senopati Bantul yang diambil sebagai tempat penelitian oleh peneliti.
Rumah Sakit Umum Daerah (RSUD) Panembahan Senopati Bantul merupakan rumah sakit yang berdiri sejak tahun 1953 mempunyai tugas dan fungsi melaksanakan penyusunan dan pelaksanaan kebijakan daerah bidang pelayanan kesehatan, serta perumusan, penyelenggaraan, pembinaan, pelaksanaan kebijakan dan pengendalian pelayanan kesehatan. Selain merupakan rumah sakit yang mempunyai tugas dan fungsi yang mulia, RSUD Panembahan Senopati Bantul juga merupakan rumah sakit pendidikan yang sangat mendukung dilakukannya penelitian ini.
Angka kejadian DRPs yang tinggi pada pasien gagal jantung kongestif berdasarkan kedua penelitian sebelumnya (Hadiatussalamah, 2013 dan Endah, 2014) serta adanya dukungan dari pihak RSUD Panembahan Senopati Bantul menjadi dasar peneliti perlu untuk melakukan kajian DRPs pada pasien gagal jantung kongestif.
B. Rumusan Masalah
Bagaimanakah angka kejadian Drug Related Problems (DRPs) pada pasien Congestive Heart Failure (CHF) di Rumah Sakit Umum Daerah Panembahan Senopati Bantul periode Januari-Mei 2015?
C. Keaslian Penelitian
Perbedaan penelitian ini dengan penelitian sebelumnya terletak pada tempat dan tahun dilakukannya penelitian, serta periode data yang diambil (Tabel.1).
4
Tabel 1. Beberapa penelitian DRPs pada pasien CHF
Peneliti (Tahun) Judul penelitian
Metodologi, sifat penelitian, pengumpulan data Hasil penelitian Hadiatussalamah (2013) Identifikasi Drug Related Problems (DRPs) pada Pasien dengan Diagnosis Congestive Heart Failure di Instalasi Rawat Inap RSUP Dr. Mohammad Hoesin Palembang Tahun 2012 Cross sectional-deskriptif, Retrospektif Prevalensi kejadian DRPs yaitu 32,87% (59 kejadian). DRPs yang paling banyak terjadi adalah terapi tanpa indikasi disusul dengan interaksi obat dan indikasi tidak diterapi. Nur Endah Susilowati (2014) Identifikasi Drug Related Problems pada Penatalaksanaan Pasien Congestive Heart Failure di Instalasi Rawat Inap Rumah Sakit Umum PKU Muhammadiyah Bantul Yogyakarta Deskriptif, retrospektif Prevalensi kejadian DRPs 37,14% (26 kasus) dan 32 kejadian DRPs dengan drug needed (6,25%), obat yang tidak sesuai indikasi (31,35%), kesalahan dosis (3,13%), interaksi obat (59,27%) D. Tujuan Penelitian
Mengetahui angka kejadian dan mampu menganalisa masing-masing Drug Related Problems (DRPs) pada terapi pasien CHF.
E. Manfaat Penelitian 1. Pihak Rumah Sakit
Penelitian ini diharapkan dapat membantu pihak rumah sakit sebagai gambaran kejadian yang tidak diinginkan selama penggunaan terapi pada pasien CHF, sehingga farmasis dapat melaksanakan pharmaceutical care secara optimal.
2. Peneliti
Penelitian ini diharapkan dapat menambah wawasan dan pengetahuan peneliti serta peneliti dapat memenuhi salah satu persyaratan kelulusan untuk S1.
6 BAB II
TINJAUAN PUSTAKA
A. Congestive Heart Failure (CHF) 1. Definisi
Gagal jantung dapat didefinisikan sebagai abnormalitas dari fungsi struktural jantung atau sebagai kegagalan jantung dalam mendistribusikan oksigen sesuai dengan yang dibutuhkan pada metabolisme jaringan, meskipun tekanan pengisian normal atau adanya peningkatan tekanan pengisian (Mc Murray et al., 2012). Gagal jantung kongestif adalah sindrom klinis progresif yang disebabkan oleh ketidakmampuan jantung dalam memompa darah untuk memenuhi kebutuhan metabolisme tubuh (Dipiro et al., 2015). 2. Epidemiologi
Angka kejadian gagal jantung di Amerika Serikat mempunyai insidensi yang besar tetapi tetap stabil selama beberapa dekade terakhir yaitu >650.000 pada kasus baru setiap tahunnya. Meskipun angka bertahan hidup telah mengalami peningkatan, sekitar 50% pasien gagal jantung dalam waktu 5 tahun memiliki angka kematian yang mutlak (Yancy et al., 2013).
3. Faktor Resiko
a. Faktor resiko mayor meliputi usia, jenis kelamin, hipertensi, hipertrofi pada LV, infark miokard, obesitas, diabetes.
b. Faktor resiko minor meliputi merokok, dislipidemia, gagal ginjal kronik, albuminuria, anemia, stress, lifestyle yang buruk.
c. Sistem imun, yaitu adanya hipersensitifitas.
d. Infeksi yang disebabkan oleh virus, parasit, bakteri.
e. Toksik yang disebabkan karena pemberian agen kemoterapi (antrasiklin, siklofosfamid, 5 FU), terapi target kanker (transtuzumab, tyrosine kinase inhibitor), NSAID, kokain, alkohol.
f. Faktor genetik seperti riwayat dari keluarga. (Ford et al., 2015)
4. Etiologi
Mekanisme fisiologis yang menjadi penyebab gagal jantung dapat berupa :
a. Meningkatnya beban awal karena regurgitasi aorta dan adanya cacat septum ventrikel.
b. Meningkatnya beban akhir karena stenosis aorta serta hipertensi sistemik.
c. Penurunan kontraktibilitas miokardium karena infark miokard, ataupun kardiomiopati.
Gagal jantung dan adanya faktor eksaserbasi ataupun beberapa penyakit lainnya, mempunyai pengaruh yang sangat penting dalam penanganannya dan seharusnya dilakukan dengan penuh pertimbangan.
8
5. Patofisiologi
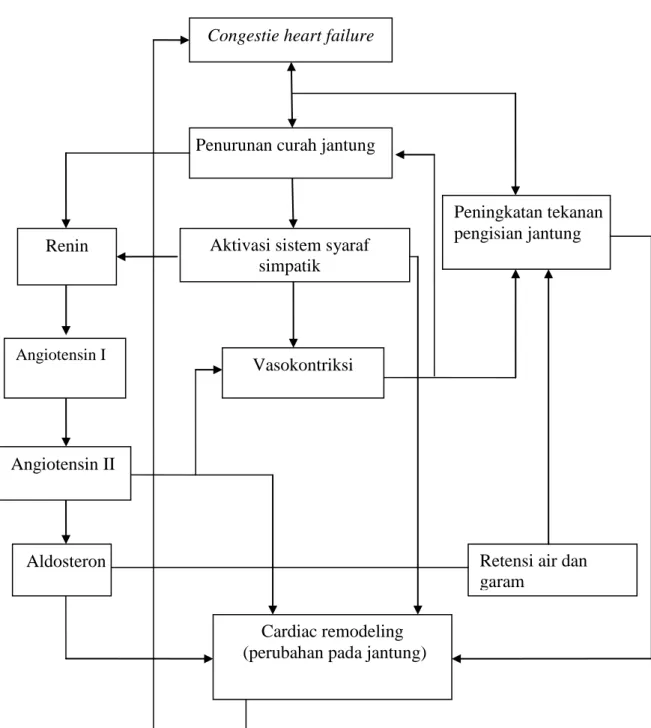
Patofisiologi dari gagal jantung dibagi menjadi beberapa bagian yaitu :
a. Berdasarkan bagian jantung yang mengalami kegagalan (failure) 1) Gagal jantung kiri (Left-Sided Heart Failure)
Bagian ventrikel kiri jantung kiri tidak dapat memompa dengan baik sehingga keadaan tersebut dapat menurunkan aliran dari jantung sebelah kiri keseluruh tubuh. Akibatnya, darah akan mengalir balik ke dalam vaskulator pulmonal (Berkowitz, 2013). Pada saat terjadinya aliran balik darah kembali menuju ventrikular pulmonaris, tekanan kapiler paru akan meningkat (>10 mmHg) melebihi tekanan kapiler osmotik (>25 mmHg). Keadaan ini akan menyebabkan perpindahan cairan intravaskular ke dalam interstitium paru dan menginisiasi edema (Porth, 2007).
2) Gagal jantung kanan (Right-Sided Heart Failure)
Disfungsi ventrikel kanan dapat dikatakan saling berkaitan dengan disfungsi ventrikel kiri pada gagal jantung apabila dilihat dari kerusakan yang diderita oleh kedua sisi jantung, misalnya setelah terjadinya infark miokard atau tertundanya komplikasi yang ditimbulkan akibat adanya progresifitas pada bagian jantung sebelah kiri Pada gagal
jantung kanan dapat terjadi penumpukan cairan di hati dan seluruh tubuh terutama di ekstermitas bawah (Acton, 2013). b. Mekanisme neurohormonal
Istilah neurohormon memiliki arti yang sangat luas, dimana neurohormon pada gagal jantung diproduksi dari banyak molekul yang diuraikan oleh neuroendokrin (Mann, 2012). Renin merupakan salah satu neurohormonal yang diproduksi atau dihasilkan sebagai respon dari penurunan curah jantung dan peningkatan aktivasi sistem syaraf simpatik.
c. Aktivasi sistem Renin Angiotensin Aldosteron (RAAS)
Pelepasan renin sebagai neurohormonal oleh ginjal akan mengaktivasi RAAS. Angiotensinogen yang diproduksi oleh hati dirubah menjadi angiotensin I dan angiotensinogen II.Angiotensin II berikatan dengan dinding pembuluh darah ventrikel dan menstimulasi pelepasan endotelin sebagai agen vasokontriktor. Selain itu, angiotensin II juga dapat menstimulasi kelenjar adrenal untuk mensekresi hormon aldosteron. Hormon inilah yang dapat meningkatkan retensi garam dan air di ginjal, akibatnya cairan didalam tubuh ikut meningkat. Hal inilah yang mendasari timbulnya edema cairan pada gagal jantung kongestif (Mann, 2012).
10
Cardiac remodeling merupakan suatu perubahan yang nyata secara klinis sebagai perubahan pada ukuran, bentuk dan fungsi jantung setelah adanya stimulasi stress ataupun cedera yang melibatkan molekuler, seluler serta interstitial (Kehat dan Molkentin, 2010).
Penurunan curah jantung
Aktivasi sistem syaraf simpatik
Vasokontriksi
Peningkatan tekanan pengisian jantung
Retensi air dan garam
Aldosteron Angiotensin II
Angiotensin I Renin
Congestie heart failure
Cardiac remodeling (perubahan pada jantung)
6. Klasifikasi
Berdasarkan American Heart Association (Yancy et al., 2013), klasifikasi dari gagal jantung kongestif yaitu sebagai berikut : a. Stage A
Stage A merupakan klasifikasi dimana pasien
mempunyai resiko tinggi, tetapi belum ditemukannya kerusakan struktural pada jantung serta tanpa adanya tanda dan gejala (symptom) dari gagal jantung tersebut. Pasien yang didiagnosa gagal jantung stage A umumnya terjadi pada pasien dengan hipertensi, penyakit jantung koroner, diabetes melitus, atau
pasien yang mengalami keracunan pada jantungnya
(cardiotoxins). b. Stage B
Pasien dikatakan mengalami gagal jantung stage B apabila ditemukan adanya kerusakan struktural pada jantung tetapi tanpa menunjukkan tanda dan gejala dari gagal jantung tersebut. Stage B pada umumnya ditemukan pada pasien dengan infark miokard, disfungsi sistolik pada ventrikel kiri ataupun penyakit valvular asimptomatik.
c. Stage C
Stage C menunjukkan bahwa telah terjadi kerusakan struktural pada jantung bersamaan dengan munculnya gejala sesaat ataupun setelah terjadi kerusakan. Gejala yang timbul
12
dapat berupa nafas pendek, lemah, tidak dapat melakukan aktivitas berat.
d. Stage D
Pasien dengan stage D adalah pasien yang membutuhkan penanganan ataupun intervensi khusus dan gejala dapat timbul bahkan pada saat keadaan istirahat, serta pasien yang perlu dimonitoring secara ketat
The New York Heart Association (Yancy et al., 2013)
mengklasifikasikan gagal jantung dalam empat kelas, meliputi : a. Kelas I
Aktivitas fisik tidak dibatasi, melakukan aktivitas fisik secara normal tidak menyebabkan dyspnea, kelelahan, atau palpitasi. b. Kelas II
Aktivitas fisik sedikit dibatasi, melakukan aktivitas fisik secara normal menyebabkan kelelahan, dyspnea, palpitasi, serta angina pektoris (mild CHF).
c. Kelas III
Aktivitas fisik sangat dibatasi, melakukan aktivitas fisik sedikit saja mampu menimbulkan gejala yang berat (moderate CHF). d. Kelas IV
Pasien dengan diagnosa kelas IV tidak dapat melakukan aktivitas fisik apapun, bahkan dalam keadaan istirahat mampu menimbulkan gejala yang berat (severe CHF).
Klasifikasi gagal jantung baik klasifikasi menurut AHA maupun NYHA memiliki perbedaan yang tidak signifikan. Klasifikasi menurut AHA berfokus pada faktor resiko dan abnormalitas struktural jantung, sedangkan klasifikasi menurut NYHA berfokus pada pembatasan aktivitas dan gejala yang ditimbulkan yang pada akhirnya kedua macam klasifikasi ini menentukan seberapa berat gagal jantung yang dialami oleh pasien. 7. Diagnosis
Pemeriksaan laboratorium pada pasien gagal jantung harus mencakup evaluasi awal pada jumlah darah lengkap, urinalisis, elektrolit serum (termasuk pemeriksaan kalsium, magnesium), blood urea nitrogen (BUN), kreatinin serum, glukosa, profil lipid puasa,
tes fungsi ginjal dan hati, x-ray dada, elektrokardiogram (EKG) dan thyroid-stimulating hormone (Yancy et al., 2013). Pasien yang
dicurigai mengalami gagal jantung, dapat pula dilakukan pemeriksaan kadar serum natrium peptida (NICE, 2010).
B. Tatalaksana Terapi CHF
1. Tujuan Terapi
Tujuan terapi pada pasien gagal jantung kongestif (CHF) berdasarkan American Heart Association (Yancy et al., 2013) antara lain sebagai berikut :
a. Mencegah terjadinya CHF pada orang yang telah mempunyai faktor resiko.
14
b. Deteksi dini asimptomatik disfungsi LV.
c. Meringankan gejala dan memperbaiki kualitas hidup. d. Progresifitas penyakit berjalan dengan lambat. 2. AlgoritmaTerapi
Penggolongan obat sangat erat kaitannya dengan algoritma pada terapi gagal jantung kongestif. Berdasarkan Pharmacoterapy Handbook edisi 9 tahun 2015 (Dipiro et al., 2015), penggolongan
obat pada terapi gagal jantung kongestif (CHF) adalah sebagai berikut :
a. Angiotensin converting enzyme Inhibitor (ACE I)
Obat-obat yang termasuk ACE I mempunyai mekanisme kerja menurunkan sekresi angiotensin II dan aldosteron dengan cara menghambat enzim yang dapat mengubah angiotensin I menjadi angiotensin II. Termasuk juga dapat mengurangi kejadian remodeling jantung serta retensi air dan garam.
b. Beta bloker
Berdasarkan guideline dari ACC/AHA
direkomendasikan menggunakan β-blocker pada semua pasien gagal jantung kongestif yang masih stabil dan untuk mengurangi fraksi ejeksi jantung kiri tanpa kontraindikasi ataupun adanya riwayat intoleran pada blockers. Mekanisme kerja dari β-blocker sendiri yaitu dengan menghambat adrenoseptor beta (beta-bloker) di jantung, pembuluh darah perifer sehingga efek
vasodilatasi tercapai. Beta bloker dapat memperlambat konduksi dari sel jantung dan juga mampu meningkatkan periode refractory.
c. Angiotensin II receptor type 1 Inhibitor (ARB)
Mekanisme ARB yaitu menghambat reseptor angiotensin II pada subtipe AT1. Penggunaan obat golongan ARB direkomendasikan hanya untuk pasien gagal jantung dengan stage A, B, C yang intoleran pada penggunaan ACE I. Food and Drug Approval (FDA) menyetujui penggunaan candesartan dan
valsartan baik secara tunggal maupun kombinasi dengan ACE I sebagai pilihan terapi pada pasien gagal jantung kongestif. d. Diuretik
Mekanisme kompensasi pada gagal jantung kongestif yaitu dengan meningkatkan retensi air dan garam yang dapat menimbulkan edema baik sistemik maupun paru. Penggunaan diuretik pada terapi gagal jantung kongestif ditujukan untuk meringankan gejala dyspnea serta mengurangi retensi air dan garam (Figueroa dan Peters, 2006). Diuretik yang banyak digunakan yaitu dari golongan diuretik tiazid seperti hidroklorotiazid (HCT) dan golongan diuretik lengkungan yang bekerja pada lengkung henle di ginjal seperti furosemid.
16
Antagonis aldosteron mempunyai mekanisme kerja menghambat reabsorpsi Na dan eksresi K. Spironolakton merupakan obat golongan antagonis aldosteron dengan dosis inisiasi 12,5 mg perhari dan 25 mg perhari pada kasus klinik yang bersifat mayor.
f. Digoksin
Digoxin merupakan golongan glikosida jantung yang mempunyai sifat inotropik positif yang dapat membantu mengembalikan kontraktilitas dan meningkatkan dari kerja jantung. Digoxin memiliki indeks terapi sempit yang berarti dalam penggunaan dosis rendah sudah memberikan efek terapi. Oleh karena itu, diperlukan kehati-hatian pada penggunaan digoxin dan diperlukan monitoring ketat bila dikhawatirkan terjadi toksik.
g. Nitrat dan hidralazin
Nitrat dan hidralazin mempunyai efek hemodinamik yang saling melengkapi. Hidralazin sebagai vasodilator pembuluh darah arteri yang dapat mengurangi resisten pembuluh darah sistemik serta meningkatkan stroke volum dan cardiac output.
Hidralazin memiliki mekanisme yaitu dengan
menghambat inositoltrifosfat (IP3) pada retikulum sarkoplasma yang berfungsi untuk melepaskan ion kalsium intraseluler dan
terjadi penurunan ion kalsium intraseluler. Nitrat sebagai venodilator utama (dilatasi pembuluh darah) dan menurunkan preload (menurunkan beban awal jantung) dengan mekanisme aktivasi cGMP (cyclic Guanosine Monophosphate) sehingga menurunkan kadar ion kalsium intraseluler.
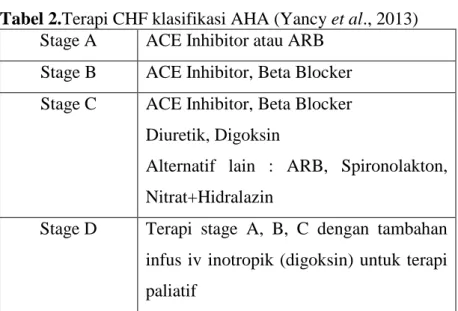
Yancy et al. (2013) juga memaparkan mengenai algoritma terapi dari penggolongan obat-obat CHF berdasarkan klasifikasi AHA (Tabel 2) dan NYHA (Gambar 3). Algoritma dari kedua klasifikasi tersebut dapat disesuaikan dengan keluhan dan perburukan penyakit yang dialami oleh pasien CHF.
Tabel 2.Terapi CHF klasifikasi AHA (Yancy et al., 2013)
Stage A ACE Inhibitor atau ARB
Stage B ACE Inhibitor, Beta Blocker
Stage C ACE Inhibitor, Beta Blocker
Diuretik, Digoksin
Alternatif lain : ARB, Spironolakton, Nitrat+Hidralazin
Stage D Terapi stage A, B, C dengan tambahan infus iv inotropik (digoksin) untuk terapi paliatif
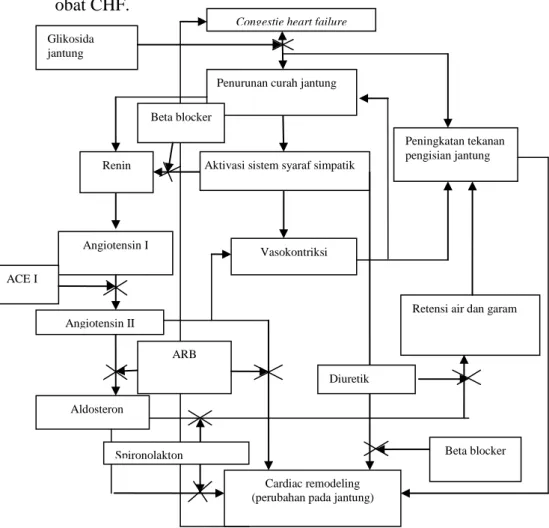
18
Gambar 2.Terapi CHF klasifikasi NYHA (Yancy et al., 2013) Penggolongan terapi CHF pada setiap golongan obat mempunyai tempat aksi yang berbeda pada setiap golongannya dan gambar 2 menunjukkan mengenai perbedaan tempat aksi dari obat-obat CHF.
Gambar 3. Bagan tempat aksi obat-obat CHF
NYHA Kelas I
NYHA Kelas II (+) Diuretik loop
NYHA Kelas III (+) Hidrat-Nitrat
NYHA Kelas IV (+) Antagonis aldosteron ACEI atau ARB
dan atau Beta blocker
Penurunan curah jantung
Aktivasi sistem syaraf simpatik
Vasokontriksi
Peningkatan tekanan pengisian jantung
Retensi air dan garam
Aldosteron Angiotensin II
Angiotensin I Renin
Congestie heart failure
Cardiac remodeling (perubahan pada jantung) ACE I
Glikosida jantung
ARB
Diuretik
Spironolakton Beta blocker
3. Pharmaceutical Care
Pharmaceutical care atau asuhan kefarmasian dapat
didefinisikan sebagai gabungan dari berbagai kegiatan, dimana seorang farmasis dapat berinteraksi langsung dengan pasien. Pharmaceutical caredapat digunakan untuk menyusun formularium
atau daftar obat, mengembangkan dan mengawasi kebijakan farmasi, mengembangkan dan mengelola jaringan apotek, mempersiapkan dan menganalisis laporan pemanfaatan obat atau biaya, serta melakukan tinjauan pemanfaatan obat (WHO, 2006).
Dapat dikatakan bahwa Pharmaceutical care mempunyai unsur-unsur utama yaitu pelayanan langsung kepada pasien yang berkaitan dengan penggunaan obat, kualitas hidup pasien yang berkaitan dengan keberhasilan terapi (outcome yang diinginkan), dan untuk memenuhi tanggung jawab sebagai seorang farmasis.
4. Drug Related Problems (DRPs)
Drug related problems (DRPs) merupakan suatu peristiwa
atau keadaan yang melibatkan terapi obat baik secara aktual maupun potensial yang dapat mengganggu serta mempengaruhi pada hasil terapi yang diinginkan (PCNE, 2006). DRPs dapat terjadi secara aktual maupun potensial. Aktual sebagai problem yang sedang terjadi berkaitan dengan terapi obat yang sedang diberikan pada pasien. Potensial sebagai problem yang diperkirakan akan terjadi yang berkaitan dengan terapi obat yang sedang diberikan pada
20
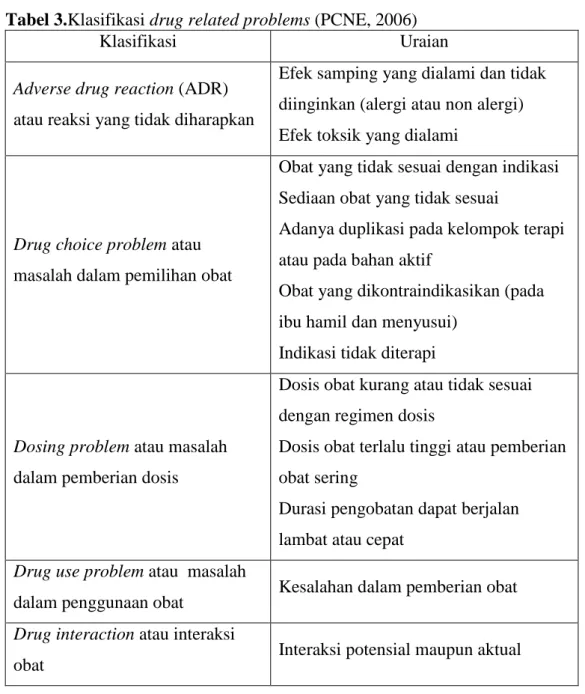
pasien. Berdasarkan tabel 3, ada beberapa klasifikasi DRPs yang dapat dianalisis selama terapi pasien gagal jantung kongestif.
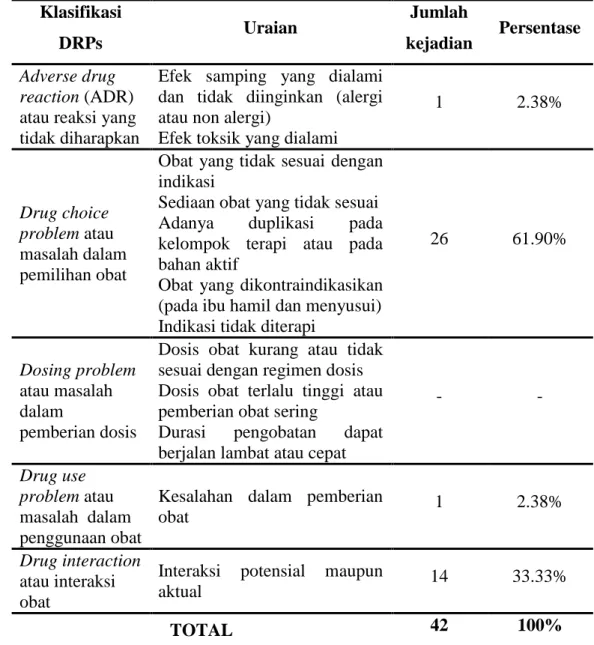
Tabel 3.Klasifikasi drug related problems (PCNE, 2006)
Klasifikasi Uraian
Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan
Efek samping yang dialami dan tidak diinginkan (alergi atau non alergi) Efek toksik yang dialami
Drug choice problem atau masalah dalam pemilihan obat
Obat yang tidak sesuai dengan indikasi Sediaan obat yang tidak sesuai
Adanya duplikasi pada kelompok terapi atau pada bahan aktif
Obat yang dikontraindikasikan (pada ibu hamil dan menyusui)
Indikasi tidak diterapi
Dosing problem atau masalah dalam pemberian dosis
Dosis obat kurang atau tidak sesuai dengan regimen dosis
Dosis obat terlalu tinggi atau pemberian obat sering
Durasi pengobatan dapat berjalan lambat atau cepat
Drug use problem atau masalah
dalam penggunaan obat Kesalahan dalam pemberian obat
Drug interaction atau interaksi
obat Interaksi potensial maupun aktual
a. Adverse drug reactions
Kejadian ikutan baik efek samping ataupun efek toksik selama terapi obat pada pasien yang tidak diinginkan atau tidak diharapkan yang dapat mempengaruhi outcome terapi pasien
(Rohilla dan Yadav, 2013). Mekanisme ADR dibedakan dalam dua kategori (Rohilla dan Yadav, 2013) yaitu :
1) Direct toxicity
Toksisitas secara langsung (direct toxicity) berhubungan dengan efek toksik dari suatu senyawa (zat aktif) atau senyawa metabolit yang dapat mengakibatkan terjadinya peningkatan reaksi kimia berbahaya dalam tubuh, disfungsi fisiologis, kerusakan DNA, serta menimbulkan cedera jaringan atau seluler.
2) Reaksi hipersensitifitas
Reaksi hipersensitifitas dapat ditentukan setelah sistem imun seseorang menunjukkan respon yang berlebihan terhadap suatu obat atau metabolitnya yang dapat berupa reaksi alergi atau bahkan reaksi anafilaksis. b. Drug choice problem
Masalah dalam pemilihan obat yang meliputi obat yang tidak sesuai indikasi, adanya duplikasi pada kelompok terapi (polifarmasi), obat yang dikontraindikasikan terutama pada ibu hamil ataupun menyusui, bahkan adanya indikasi tapi tidak diterapi (PCNE, 2006).
22
c. Dosing problem
Pemberian dosis tidak sesuai dengan regimen (low dose ataupun over dose), durasi pengobatan bisa berjalan terlalu lambat ataupun terlalu cepat (PCNE, 2006).
d. Drug use problem
Masalah terkait kesalahan dalam pemberian obat misalnya pada pemberian infus intravena pada kedua obat yang inkompatibel (Vijayakumar et al., 2014)
e. Drug interaction
Berdasarkan Stockley’s drug interactions edisi 8, interaksi obat dapat dikatakan sebagai berubahnya efek suatu obat yang dapat dipengaruhi oleh adanya obat lain dalam suatu terapi (Baxter, 2008). Magro et al. (2007) mengemukakan bahwa interaksi obat terjadi sebagai respon dari suatu pengunaan obat yang berbeda maupun kombinasi yang dapat menurunkan efektifitas bahkan dapat meningkatkan toksisitas. Interaksi obat dapat dibedakan menjadi interaksi obat secara farmakokinetik dan interaksi obat secara farmakodinamik (EMEA, 2010).
1) Interaksi secara farmakokinetik adalah interaksi yang dapat mempengaruhi proses perjalanan obat didalam tubuh yang dikenal dengan ADME (absorbsi, distribusi, metabolisme, ekskresi) (Baxter, 2008).
2) Interaksi secara farmakodinamik adalah interaksi yang dapat mempengaruhi efek suatu obat terhadap tempat aksi atau sisi aktif oleh karena adanya obat lain (Baxter, 2008). Berdasarkan signifikansinya, interaksi obat dikategorikan kedalam tiga kelas (Srikanth et al., 2014) yaitu sebagai berikut :
1) Interaksi obat minor
Interaksi obat dikatakan minor apabila secara klinik interaksi yang terjadi signifikansinya adalah rendah (minor)
dan tidak memerlukan perhatian khusus dalam
penanganannya.
2) Interaksi obat moderate
Interaksi obat dikatakan moderate apabila secara klinik interaksi yang terjadi memiliki signifikan dengan rentang sedang (moderate) dibandingkan dengan interaksi obat mayor.
3) Interaksi obat mayor
Interaksi obat dikatakan berat (mayor) apabila obat yang berinteraksi mempunyai efek yang dapat membahayakan pasien dan biasanya terjadi pada obat yang mempunyai indeks terapi sempit (narrow therapeutic).
24
C. Kerangka Konsep
D. Keterangan Empirik
Penelitian ini dilakukan untuk mengetahui angka kejadian Drug Related Problem (DRPs) pada pasien Congestive Heart Failure (CHF)
di Rumah Sakit Umum Daerah Panembahan Senopati Bantul periode Januari-Mei 2015.
Congestive heart failure
Drug related problems
Drug use problem atau masalah dalam penggunaan obat Terapi Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan Dosing problem atau masalah dalam pemberian dosis Drug choice problem atau masalah dalam pemilihan obat Interaction atau interaksi obat Komorbid atau non komorbid
25 BAB III
METODE PENELITIAN
A. Desain Penelitian
Penelitian ini merupakan penelitian deskriptif non eksperimental. Pengumpulan data dilakukan secara retrospektif, yaitu dengan mencatat data-data yang diperlukan untuk penelitian dari rekam medik pasien dengan diagnosis utama Congestive Heart Failure (CHF) yang menjalani rawat inap di RSUD Panembahan Senopati Bantul periode Januari sampai Mei 2015.
B. Tempat dan Waktu
Penelitian mengambil tempat di Rumah Sakit Umum Daerah (RSUD) Panembahan Senopati Bantul periode Januari sampai Mei 2015 serta pengambilan data dilakukan pada bulan Juni sampai September 2015.
C. Populasi dan Sampel
Populasi adalah pasien rawat inap yang didiagnosa CHF di RSUD Panembahan Senopati Bantul dari bulan Januari sampai Mei 2015. Sampel adalah keseluruhan pasien dalam populasi serta memenuhi kriteria inklusi.
26
D. Kriteria Inklusi dan Ekslusi 1. Kriteria Inklusi
a. Pasien rawat inap di RSUD Panembahan Senopati Bantul dengan diagnosa utama CHF.
b. Pasien dengan atau tanpa penyakit penyerta.
c. Periode rawat inap pasien Januari sampai Mei 2015. 2. Kriteria Ekslusi
Pasien yang didiagnosa CHF yang pulang atau berhenti menjalani rawat inap atas permintaan sendiri (APS) dan yang meninggal sebelum pengobatan selesai.
E. Definisi Operasional
1. Pasien CHF adalah orang yang menjalani rawat inap di RSUD Panembahan Senopati Bantul serta berdasarkan catatan rekam medik didiagnosa Congestive Heart Failure dan memenuhi kriteria inklusi. 2. Drug Related Problems (DRPs) adalah suatu kejadian atau
pengalaman yang tidak menyenangkan yang dialami oleh pasien, yang diduga terkait dengan terapi obat yang dapat mempengaruhi outcome terapi pasien baik secara aktual maupun potensial. Adapun
DRPs tersebut meliputi :
a. Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan meliputi : efek samping yang dialami dan tidak diinginkan (alergi atu non alergi), efek toksik yang dialami.
b. Drug choice problem atau masalah dalam pemilihan obat meliputi : obat yang tidak sesuai dengan indikasi, sediaan obat yang tidak sesuai, adanya duplikasi pada kelompok terapi atau pada bahan aktif, obat yang dikontraindikasikan (pada ibu hamil dan menyusui), indikasi tidak diterapi.
c. Dosing problem atau masalah dalam pemberian dosis meliputi : dosis obat kurang atau tidak sesuai dengan regimen dosis, dosis obat terlalu tinggi atau pemberian obat sering, durasi pengobatan dapat berjalan lambat atau cepat.
d. Drug use problem atau masalah dalam penggunaan obat artinya adanya kesalahan dalam pemberian obat atau pasien keliru dalam meminum obat.
e. Drug interaction atau interaksi obat merupakan sejumlah besar kejadian dari perawatan rumah sakit selama pemberian terapi obat yang semula ringan, kemudian serius bahkan menjadi fatal dan dapat merugikan. Interaksi obat yang dianalisa adalah interaksi obat moderate-severe yang memerlukan perlakuan khusus.
3. Jumlah kejadian DRPs pada penelitian ini merupakan banyaknya pasien untuk setiap kejadian DRPs.
28
F. Instrumen Penelitian 1. Alat Penelitian
Penelitian ini menggunakan alat-alat berupa lembar pengumpulan data, Pharmacotherapy Handbook edisi 9 tahun 2015 (Dipiroet al., 2015), buku, jurnal, dan pustaka lain yang berkaitan dengan congestive heart failure, drug related problems, standar pelayanan medik RSUD Panembahan Senopati Bantul.
2. Bahan Penelitian
Bahan penelitian diambil dari catatan rekam medik pasien periode Januari sampai Mei 2015 termasuk lembar identitas pasien, catatan pemberian obat, serta hasil pemeriksaan laboratorium.
G. Cara Kerja
Penelitian ini diawali dengan melakukan studi pustaka untuk mengidentifikasi setiap masalah yang ada, kemudian dilanjutkan dengan pembuatan proposal penelitian, revisi dan fixasi proposal, pengurusan surat izin studi pendahuluan, studi pendahuluan, pengurusan surat izin penelitian, pengambilan data periode bulan Januari sampai Mei 2015, mempelajari Standar Pelayanan Medik (SPM), analisis data untuk menentukan problem yang terkait, penyusunan laporan akhir.
H. Skema Langkah Kerja
Studi pustaka
Pembuatan proposal, revisi proposal serta fiksasi proposal
Pengambilan data, mempelajari Standar Pelayanan Medik RSUD Panembahan
Senopati Bantul
Analisis data untuk menentukan DRPs dan fiksasi DRPs dengan Dosen Pembimbing, serta penyusunan laporan
akhir Studi pendahuluan
30
I. Analisis Data
Data yang akan diperoleh dan dianalisis menggunakan metode deskriptif non eksperimental. Data tersebut meliputi :
1. Gambaran karakteristik pasien yang dianalisis berdasarkan jenis kelamin, usia, penyakit penyerta serta lama waktu rawat inap. 2. Data yang telah terkumpul kemudian dikelompokkan dan dihitung
jumlahnya serta hasilnya dipersentasikan.
3. Perhitungan untuk persentase dari masing masing identifikasi DRPs dilakukan dengan cara menghitung jumlah pasien pada masing-masing DRPs kemudian dibagi dengan jumlah keseluruhan DRPs yang ada dikalikan 100%.
∑𝑚𝑎𝑠𝑖𝑛𝑔 − 𝑚𝑎𝑠𝑖𝑛𝑔𝐷𝑅𝑃𝑠
31 BAB IV
HASIL PENELITIAN DAN PEMBAHASAN
A. Karakteristik Pasien
Karakteristik pasien dalam penelitian ini dikelompokkan berdasarkan jenis kelamin, usia, penyakit penyerta, serta lama rawat inap. Pasien dalam penelitian ini yaitu pasien yang didiagnosa CHF dengan atau tanpa penyakit penyerta yang menjalani perawatan di Instalasi Rawat Inap RSUD Panembahan Senopati Bantul Yogyakarta periode Januari sampai Mei 2015. Jumlah populasi dalam penelitian ini yaitu sebanyak 42 pasien dengan jumlah sampel yang memenuhi kriteria inklusi sebanyak 20 pasien dan yang tidak memenuhi kriteria inklusi sebanyak 22 pasien yang meliputi 19 pasien diagnosa utamanya bukan CHF, 1 pasien meninggal, serta 2 pasien pulang atas permintaan sendiri (APS).
1. Karakteristik Pasien Berdasarkan Jenis Kelamin
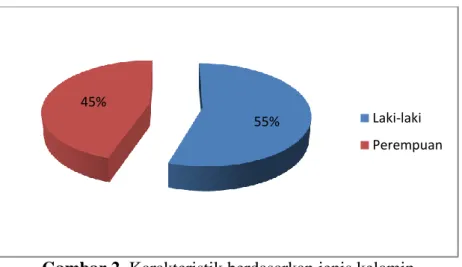
Karakteristik pasien berdasarkan jenis kelamin terbagi dalam 2 kelompok yaitu laki-laki dan perempuan. Persentase CHF dapat dilihat pada gambar 4 pada wanita sebanyak 45% (9 pasien) sedangkan laki-laki 55% (11 pasien) dari total pasien 100% (20 pasien), artinya pada penelitian ini prevalensi CHF pada wanita lebih rendah daripada laki-laki. Mehta dan Cowie (2006) juga memaparkan bahwa prevalensi kejadian CHF lebih rendah pada
32
wanita dibandingkan laki-laki pada kisaran usia antara 25-85 tahun keatas. Berdasarkan cohort study di USA, 2-5 dari 1000 orang pertahunnya menderita CHF dan insiden CHF pada laki-laki lebih tinggi daripada wanita (Bui et al., 2011).
Gambar 2. Karakteristik berdasarkan jenis kelamin 2. Karakteristik Pasien Berdasarkan Usia
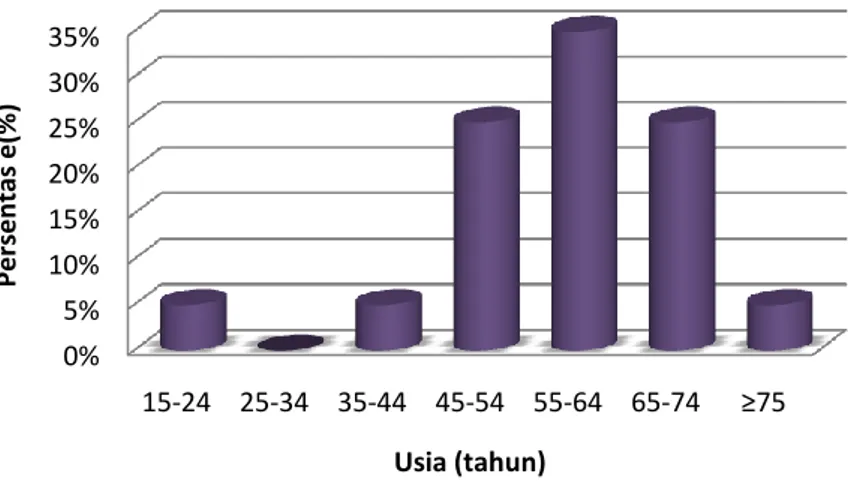
Berdasarkan usia, pada penelitian ini sejumlah 20 pasien dikategorikan dalam rentang usia yang bervariasi yaitu pada rentang usia 15-24 tahun, 25-34 tahun, 35-44 tahun, 45-54 tahun, 55-64 tahun, 65-74 tahun dan ≥ 75 tahun. Kategori pengelompokkan usia tersebut diambil berdasarkan data dari Pusat Data dan Informasi Kementerian Kesehatan RI (2014) bahwa estimasi penderita penyakit jantung koroner, gagal jantung, dan stroke pada kelompok usia tahun 2013 diklasifikasikan dalam beberapa rentang usia antara 15-24 tahun, 25-34 tahun, 35-44 tahun, 45-54 tahun, 55-64 tahun, 65-74 tahun dan ≥75 tahun.
55% 45%
Laki-laki Perempuan
Persentase yang diperoleh berdasarkan gambar 5 pada rentang usia 15-24 tahun 5% (1 pasien), usia 25-34 tahun tidak ada pasien masuk pada rentang usia tersebut, usia 35-44 tahun 5% (1 pasien), usia 45-54 tahun 25% (5 pasien), usia 55-64 tahun 35% (7 pasien), usia 65-74 tahun 25% (5 pasien) dan usia ≥ 75 tahun 5% (1 pasien).
Gambar 3. Karakteristik berdasarkan usia
Hasil tersebut menunjukkan bahwa pasien yang menderita CHF banyak ditemukan pada pasien dengan rentang usia 45-54 tahun, usia 55-64 tahun dan usia 65-74 tahun. Berdasarkan Framingham Heart Study, kejadian gagal jantung lebih tinggi pada
kelompok lanjut usia (Bui et al., 2011). Curtis et al. (2008) melakukan penelitian mengenai prevalensi kejadian gagal jantung pada lanjut usia dari tahun 1994-2003, prevalensi lebih tinggi
terjadi pada rentang usia 65-69 tahun. Tahun 2000-2010, diperkirakan ada 1 juta pasien CHF yang menjalani rawat inap. Sebagian besar dari pasien CHF berada pada kelompok usia 65
0% 5% 10% 15% 20% 25% 30% 35% 15-24 25-34 35-44 45-54 55-64 65-74 ≥75 Per sen tas e (% ) Usia (tahun)
34
tahun atau lebih, sementara pada kelompok usia <65 tahun terjadi peningkatan dari 23% menjadi 29% selama periode tersebut (Hall et al., 2012).
3. Karakteristik Pasien Berdasarkan Penyakit Penyerta
Penyakit penyerta bukan hanya hal yang sering dijumpai pada pasien CHF, tetapi juga merupakan salah satu penyebab peningkatan prevalensi selama dekade terakhir (Wong et al., 2011). Berdasarkan table 4 dapat dilihat bahwa persentase tertinggi pada penyakit penyerta dengan jumlah ≥ 3 penyakit penyerta (50%). Persentase yang tinggi ini menunjukkan bahwa resiko terjadinya komplikasi pada pasien CHF sangat besar. Wong et al. (2011) juga menyebutkan bahwa pasien CHF yang memiliki 5 atau lebih penyakit penyerta dalam keadaan kronis semakin meningkat dari 42% pada tahun 1988-1994 menjadi 58% pada tahun 2003-2008.
Penyakit penyerta yang paling banyak dialami pasien pada penelitian ini adalah Ischemic Heart Disease (IHD) atau nama lainnya Coronary Artery Disease (CAD) dengan jumlah pasien sebanyak 12 dari total 20 pasien (Tabel 4).
Tabel 4. Karakteristik berdasarkan penyakit penyerta Jumlah
Penyakit Penyerta
Penyakit Penyerta Jumlah
Pasien Persentase 1 penyakit
penyerta Bronkopneumonia 1 5%
2 penyakit penyerta
Hipertensi tipe II,
1
45% obstruksi chest pain
SIRS, hipokalemia 1
Atrial fibrilasis,
bronkhitis akut 1
IHD, atrial fibrilasis 1
IHD, bronkospasme 1
IHD, bronkhitis akut 1
IHD, atrial fibrilasis 1
IHD, gout artritis 1
Kardiomegali, DM tipe II 1
≥3 penyakit penyerta
Hipertensi tipe II,
hipoalbumin, DM tipe II 1
50%
IHD, hipertensi, DM 1
IHD, hepatitis A,
hipertensi, DM 1
IHD, vertigo, GERD 1
Kardiomiopati, ca
mammae IV, syok septis, DM tipe II
1 Kardiomegali, ca
mammae IV, candidiasis oral
1 IHD, atrial fibrilasis,
hiperurisemia, GERD 1
IHD, DM tipe II, obesitas, gagal ginjal ec nefropati, hipertensi tipe II, ulcer
1
IHD, syok kardiogenik,
migrain, candidiasis oral 1 IHD, dilipidemia,
hiperurisemia 1
36
New England Journal of Medicine melaporkan bahwa dalam
20 tahun terakhir terdapat sebanyak >43000 pasien dan 65% diantaranya CAD merupakan penyebab yang memicu terjadinya gagal jantung berdasarkan studi 24 multicenter pada terapi gagal jantung (Gheorghiade et al., 2006). Ischemic Heart Disease (IHD) atau Coronary Artery Disease (CAD) merupakan keadaan dimana terjadinya penyempitan pembuluh arteri koroner atau obstruksi yang mengakibatkan kurangnya asupan oksigen serta aliran darah ke miokardium (Dipiro et al., 2015).
Berkurangnya asupan oksigen serta nutrisi yang dibawa oleh darah tidak sesuai dengan kebutuhan, maka hal tersebut akan memicu terjadinya serangan infark pada pembuluh darah jantung yang menyebabkan kerusakan atau kematian sel otot jantung. Kerusakan atau kematian pada sel otot jantung menyebabkan kontraktilitas jantung melemah dan jantung tidak dapat memompa darah sesuai dengan kebutuhan (kardiak output). Kontraktilitas jantung yang melemah serta gangguan pada kardiak output secara alamiah dapat memicu jantung untuk melakukan kompensasi dengan melibatkan beberapa neurohormonal yang berperan sebagai vasokonstriktor seperti Angiotensin II, Arginine Vasopressin (AVP), Nor-Epinephrin, serta Endhotelin-1 sebagai upaya menormalkan kembali kardiak output (Parker et al., 2008). Keadaan ini dapat terulang dan bertambah buruk jika tidak dilakukan kontrol terhadap
IHD serta faktor resiko penyakit kardiovaskular lainnya seperti hipertensi, atherosklerosis, dan pola hidup yang buruk (Endah, 2014).
Pasien CHF dengan penyakit penyerta yang termasuk kejadian khusus pada penelitian ini adalah pasien dengan penyakit penyerta karsinoma mammae (ca mammae) stage IV. Dugaan adanya CHF pada pasien dengan karsinoma mammae adalah kejadian yang tidak diinginkan dari penggunaan agen kemoterapi untuk terapi HER2 positif. Choueiri et al. (2011) memaparkan bahwa penggunaan bevacizumab pada pasien kanker payudara (karsinoma mammae) secara signifikan dapat meningkatkan resiko terjadinya CHF. Sebanyak 27% pasien yang mendapatkan terapi transtuzumab dan agen kemoterapi lainnya menunjukkan gejala gagal jantung atau asimptomatik gangguan fungsi jantung (kardiotoksisitas), serta pada studi RCT insiden timbulnya gejala CHF berada pada rentang 0,6%-4,1% dan pada kardiomiopati antara 3%-19% (Francis et al., 2014).
4.
Karakteristik Pasien Berdasarkan Lama Rawat Inap (Length of Stay) Karakteristik pasien berdasarkan Length of Stay (LOS) atau lama rawat inap dalam penelitian ini dikelompokkan menjadi 2 yaitu LOS < 6 hari serta LOS ≥ 6 hari. Length of Stay yang dimaksud dalam penelitian ini adalah lama waktu yang diperlukan untuk menjalani perawatan di instalasi rawat inap RSUD Panembahan38
Senopati Bantul, terhitung dari pasien masuk rumah sakit hingga pasien pulang.
Tabel 5. Karakteristik lama rawat inap (Length of Stay)
Length of Stay Jumlah Persentase
< 6 hari 11 55%
≥ 6 hari 9 45%
TOTAL 20 100%
Persentase pasien dengan lama rawat inap < 6 hari lebih tinggi (55%) dibandingkan pada pasien dengan lama rawat inap ≥ 6 hari (45%) (Tabel 5). Bueno et al. (2010) memaparkan bahwa selama tahun 2006 sekitar 493.554 pasien yang menjalani rawat inap dengan diagnosa gagal jantung telah dianalisa, rata-rata lama rawat inap (LOS) selama 6.33 hari. Lama waktu rawat inap yang singkat dapat mengurangi resiko timbulnya kejadian yang tidak diinginkan selama waktu rawat inap (Bueno et al., 2010). Kriteria yang mempengaruhi lama rawat inap pasien dalam penelitian sangat bervariasi, dan yang utama diantaranya adalah berkurang atau hilangnya gejala dyspnea.
B. Identifikasi Drug Related Problems (DRPs)
Identifikasi Drug Related Problems (DRP) dalam penelitian ini dilakukan pada sejumlah 20 pasien yang memenuhi kriteria inklusi berdasarkan data yang telah dikumpulkan sebelumnya. Klasifikasi DRP yang digunakan mengikuti 5 klasifikasi dari PCNE (2006), meliputi
Adverse Drug Reaction (ADR) atau kejadian yang tidak diinginkan,
Drug choice problem atau masalah dalam pemilihan obat, Dosing
problem atau masalah dalam pemberian dosis, Drug use problem atau
masalah dalam penggunaan obat, Drug interaction atau interaksi obat. Tabel 6. Identifikasi Drug Related Problems pada pasien CHF di Instalasi
Rawat Inap RSUD Panembahan Senopati Bantul periode Januari sampai Mei 2015 Klasifikasi DRPs Uraian Jumlah kejadian Persentase Adverse drug reaction (ADR) atau reaksi yang tidak diharapkan
Efek samping yang dialami dan tidak diinginkan (alergi atau non alergi)
Efek toksik yang dialami
1 2.38%
Drug choice problem atau masalah dalam pemilihan obat
Obat yang tidak sesuai dengan indikasi
Sediaan obat yang tidak sesuai
Adanya duplikasi pada
kelompok terapi atau pada bahan aktif
Obat yang dikontraindikasikan (pada ibu hamil dan menyusui) Indikasi tidak diterapi
26 61.90%
Dosing problem atau masalah dalam
pemberian dosis
Dosis obat kurang atau tidak sesuai dengan regimen dosis Dosis obat terlalu tinggi atau pemberian obat sering
Durasi pengobatan dapat
berjalan lambat atau cepat
- -
Drug use problem atau masalah dalam penggunaan obat
Kesalahan dalam pemberian
obat 1 2.38%
Drug interaction atau interaksi obat
Interaksi potensial maupun
aktual 14 33.33%
40
Berdasarkan tabel 6, DRPs drug choice problem atau masalah dalam pemilihan obat berada pada urutan pertama dengan persentase sebanyak 61.90% (26 kejadian). Drug interaction atau interaksi obat berada pada urutan kedua dengan persentase sebanyak 33.33% (14 kejadian). Artinya dalam penelitian ini terdapat lebih dari satu kejadian DRPs pada setiap pasien CHF.
1. Adverse Drug Reaction (ADR) atau Reaksi Yang Tidak Diharapkan Adverse drug reaction (ADR) atau reaksi yang tidak
diharapkan ditemukan pada pasien 2. Reaksi yang tidak diharapkan (ADR) pada pasien 2 yaitu pasien mendapatkan kaptopril dan mengeluhkan batuk. Batuk yang dialami pasien 2 diduga merupakan salah satu efek samping dari penggunaan kaptopril. Kaptopril termasuk salah satu obat golongan ACEI yang dapat mengurangi remodeling jantung. American College of Chest Physicians (ACCP) melaporkan bahwa angka kejadian batuk berada pada kisaran 5-35% pasien yang mendapatkan terapi ACEI (Dicpinigaitis, 2006). Insidensi batuk secara signifikan terjadi pada pasien selama penggunaan ACEI (Bangalore et al., 2010).
Angiotensin Converting Enzym Inhibitors (ACEI) adalah
salah satu golongan obat yang bekerja pada jalur Renin Angiotensin Aldosteron (RAA) dengan menghambat pembentukan Angiotensin I
menjadi Angiotensin II melalui mekanisme inhibisi Angiotensin Converting Enzym (ACE). Inhibisi ACE selain mempengaruhi jalur
RAA juga berpengaruh pada jalur inaktivasi bradikinin (Ceconi et al., 2007). Inaktivasi bradikinin dihambat bersamaan dengan
dihambatnya ACE oleh ACEI. Penghambatan tersebut menyebabkan akumulasi bradikinin yang merangsang kemoreseptor pada saluran pernafasan, akibatnya timbul rasa tergelitik dan gatal yang berujung batuk sebagai respon (Golias et al., 2007).
2. Drug Choice Problem atau Masalah Dalam Pemilihan Obat
Kejadian DRPs pada Drug choice problem atau masalah dalam pemilihan obat ditemukan pada keseluruhan pasien yang ada dalam penelitian ini dan masing-masing kategori drug choice problem ditemukan pada pasien yang sama (Tabel 7).
Tabel 7. Angka kejadian DRPs pada drug choice problem
Drug Choice Problem Uraian Nomor Pasien Jumlah Kejadian Obat tidak sesuai indikasi Alloprinol, Furosemid 3 11 Allopurinol, Ranitidin 8 , 19 Allopurinol, Candistatin 13 Furosemid, Ranitidin 12, 20 Ranitidin, Cisplatin 18 Allopurinol 9 Furosemid 5 , 6 Ranitidin 16 Indikasi tidak diterapi
Tidak adanya pemberian digoksin 1, 2, 3, 6, 11, 13, 18, 19, 20 14
Demam dan nyeri 4
DM dan ca mammae stage IV 7
Batuk berdahak 8, 12
Hiperurisemia dan syok
kardiogenik 14
Adanya
42
Berdasarkan tabel 7, temuan drug choice problem pada 20 pasien dalam penelitian ini terbagi dalam beberapa kategori, diantaranya :
a. Obat yang tidak sesuai indikasi
Temuan obat yang tidak sesuai indikasi dalam penelitian ini yaitu pada penggunaan allopurinol, ranitidin injeksi, furosemid injeksi, candistatin, dan cisplatin. Allopurinol diindikasikan untuk pasien yang mengalami gout serta pada kondisi hiperurisemia yang berat melalui mekanisme inhibisi xantin oksidase (Pacher et al., 2006). Pacher et al. (2006) juga
memaparkan bahwa efek samping yang paling sering terjadi pada pasien yang diterapi dengan allopurinol yaitu gangguan GI, reaksi hipersensitivitas dan ruam kulit.
Beberapa pasien diberikan allopurinol (Tabel 7), baik dari hasil laboratorium maupun diagnosa dokter menunjukkan pasien tidak mengalami hiperurisemia ataupun gout. Pasien yang mengalami hiperurisemia dapat mengalami peningkatan afterload yang disebabkan karena pelepasan renin yang berlebihan yang dipicu oleh kadar asam urat yang tinggi (Thanassoulis et al., 2010).
Furosemid termasuk dalam golongan diuretik
lengkungan (loop diuretic) yang bekerja pada lengkung Henle melalui mekanisme penghambatan reabsorpsi natrium dan
klorida pada sisi spesifik di tubulus ginjal. Furosemid diberikan pada pasien dengan CHF jika terdapat keluhan edema pada sebagian ataupun seluruh tubuh (Hunts et al., 2009). Artinya pemberian furosemid ini tidak sesuai dengan indikasi dan menjadi salah satu pencetus adanya reaksi yang tidak diharapkan. Pasien 3 adalah salah satu pasien yang kadar Na rendah (<135 mEq/l) karena pemberian furosemid tanpa indikasi edema. Kadar natrium <135 mEq/l merupakan penyebab paling umum gangguan keseimbangan elektrolit pada pasien yang menjalani rawat inap, akibatnya dapat memperpanjang lama rawat inap (length of stay) serta meningkatkan mortalitas (Verbrugge et al., 2015). Hiponatremia teridentifikasi sebagai salah satu faktor resiko terhadap peningkatan morbiditas dan mortalitas pada pasien CHF serta dapat menyebabkan kekacauan sistem neurologi yang sangat berat (Oren, 2005).
Berdasarkan tabel 7 temuan penggunaan ranitidin tidak sesuai indikasi sebanyak 3 pasien (12, 16 dan 20), ketiga pasien tersebut tidak terdapat keluhan mual dan muntah. Ranitidin sebagai antagonis reseptor histamin H2 dapat menurunkan produksi asam lambung, sehingga ranitidin diindikasikan untuk pasien yang mengalami peptic ulcer disease (PUD) atau gastroesofageal reflux disease (GERD) (Ciccone, 2014).
44
perdarahan akut pada duodenum, acute gastric ulcer, keadaan hipersekresi seperti pada Zollinger-Ellison syndrome serta digunakan untuk mengobati mual-muntah (Santoso et al., 2015). Mual-muntah pada pasien gagal jantung kongestif diduga sebagai respon penekanan saluran cerna karena adanya hepatomegali akibat adanya retensi cairan berlebih terutama pada pasien gagal jantung kanan (Alvarez dan Debabrata, 2011). Candistatin (nistatin) juga merupakan obat yang tidak sesuai dengan indikasi pada pasien 13 (Tabel 7). Data dari Alpha Diagnostic International (2011) menyebutkan bahwa candistatin
merupakan antifungal yang efektif terhadap kandidiasis, dari diagnosis pasien tidak terdapat kandidiasis ataupun infeksi jamur yang lain.
Cisplatin adalah agen kemoterapi dengan mekanisme yang tidak terbatas hanya pada saat siklus sel terjadi tetapi juga pada saat siklus sel dalam keadaan istirahat (Dasari dan Bernard, 2014). Penggunaan cisplatin pada pasien 18 tidak sesuai dengan indikasi karena pasien tidak terdiagnosa kanker.
b. Indikasi tidak diterapi
Beberapa pasien diantaranya pasien 1, 2, 3, 6, 11, 13, 18, 19, 20 tidak diberikan terapi digoksin seperti yang tercantum dalam SPM RS sebagai terapi lini pertama serta pada klasifikasi NYHA untuk CHF terapi yang digunakan yaitu ACEI/ARB
ditambah dengan terapi beta bloker, antagonis aldosteron, diuretik, serta digoksin.
Temuan indikasi tidak diterapi lainnya pada pasien 4 yang masih mengeluh demam dimana pada hari sebelumnya pasien diberikan parasetamol dan pada saat terjadi keluhan demam lagi pemberian parasetamol dihentikan. Pasien 4 juga mengeluhkan nyeri dan belum diterapi. Gejala yang dialami oleh pasien dengan CHF selain dyspnea dan edema, sebagian besar pasien juga mengeluhkan nyeri yang membutuhkan terapi paliatif (Adler et al., 2009). Adler et al. (2009) juga memaparkan bahwa obat-obat golongan opiod merupakan terapi lini pertama untuk pasien yang mengalami nyeri yang berat, dan tidak disarankan penggunaan NSAID yang dapat memicu perdarahan saluran cerna, gagal ginjal, serta peningkatan retensi cairan.
Temuan indikasi tidak diterapi selanjutnya yaitu pada pasien 7 yang memiliki penyakit penyerta DM dan ca mammae stage IV serta pasien 8, 12 yang mengeluhkan batuk berdahak. Temuan indikasi tidak diterapi lainnya pada pasien 14 yang mengalami hiperurisemia dan syok kardiogenik. Hiperurisemia berhubungan dengan stres oksidatif yang merupakan penanda adanya perburukan prognosis pada setiap individu yang mengalami gagal jantung (Krishnan, 2009). Larina et al. (2011)
46
juga memaparkan bahwa sebanyak 60% pasien CHF yang menjalani rawat inap mengalami hiperurisemia sebagai akibat dari adanya dekompensasi jantung. Terapi pada pasien dengan hiperurisemia sebagai lini pertama adalah obat-obat golongan xantin oxidase inhibitors seperti allopurinol (Khanna et al,
2012).
Berdasarkan National Heart Lung and Blood Institute, syok kardiogenik adalah suatu keadaan dimana secara tiba-tiba kontraksi jantung melemah dan ketidakmampuan jantung untuk memompa darah sesuai dengan yang dibutuhkan oleh tubuh. c. Adanya duplikasi pada kelompok terapi atau pada bahan aktif
Temuan adanya duplikasi pada kelompok terapi yaitu pada pasien 2 dan mendapatkan terapi valsartan dan captopril. Valsartan merupakan obat golongan ARB yang bekerja dengan menghambat Angiotensin II pada reseptor Angiotensin I (AT1). Reseptor Angiotensin I (AT1) berperan dalam retensi Na, vasokontriksi, aktivasi saraf simpatetik serta pertumbuhan sel (Bissessor dan White, 2007). Jumlah kalium pada keadaan normal tinggi pada ekstrasel serta natrium tinggi pada intrasel, adanya pemberian valsartan dapat meningkatkan jumlah kalium di intrasel dan berakibat terjadinya hiperkalemia. Kaptopril sebagai salahsatu obat golongan ACEI jika diberikan bersamaan
dengan valsartan mampu meningkatkan resiko hiperkalemia serta hipotensi (Tatro, 2010).
3. Drug Use Problem atau Masalah Dalam Penggunaan Obat
Pemberian ceftriaxon di kontraindikasikan untuk pasien yang diberikan terapi CaCO3 dan kalitake (pasien 13). Adanya kemungkinan toksisitas pada organ yang disebabkan oleh adanya pengendapan kalsium serta adanya kemungkinan timbulnya kejadian embolik pada pasien yang mendapatkan ceftriaxon, CaCO3 dan kalitake (Steadman, 2010).
4. Drug Interaction atau Interaksi Obat
Berdasarkan tabel 8 terdapat 7 temuan interaksi obat pada 20 pasien dalam penelitian ini. Tingkat signifikansi pada masing-masing temuan interaksi obat berbeda-beda, berdasarkan Tatro (2010) tingkat signifikansi meliputi :
a. Signifikansi 1 menunjukkan bahwa tingkat interaksi berat. b. Signifikansi 2 menunjukkan bahwa tingkat interaksi sedang
sampai berat.
c. Signifikansi 3 menunjukkan bahwa tingkat interaksi ringan sampai berat.
d. Signifikansi 4 menunjukkan bahwa tingkat interaksi berat, dokumentasi terbatas dan beberapa belum terbukti secara klinis.