INTISARI
Penelitian ini dilakukan untuk memberikan gambaran kelompok pasien kanker prostat, persentase penggunaan antibiotika, evaluasi Drug related problems (DRPs), dan outcome terapi terhadap pasien kanker prostat yang dirawat di RSUP Dr.Sardjito Yogyakarta pada tahun 2005. Kanker prostat merupakan penyakit kanker yang menyerang kelenjar prostat, dimana sel-sel kelenjar prostat tumbuh secara abnormal sehingga dapat mendesak dan merusak pertumbuhan jaringan disekitarnya.
Penelitian ini merupakan penelitian non eksperimental dengan rancangan deskriptif evaluatif yang bersifat retrospektif. Penelitian dilakukan pada 14 pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta pada tahun 2005.
Hasil penelitian ini adalah: pertama, kelompok umur dalam penelitian ini dibagi menjadi 4, yaitu kelompok umur <40-≤49 tahun (7%), 50≤-≤59 tahun (14%), 60≤-≤69 tahun (50%), dan 70≤ tahun (29%). Kedua, sebanyak 13 pasien (93%) diberikan antibiotika dan antibiotika yang paling sering digunakan adalah seftriakson (40,5%) dan siprofloksasin (21,4%). Ketiga, DRPs yang terjadi adalah penggunaan obat yang tidak perlu (unnecessary drug) (46,7%), butuh obat (need for additional drug) (20%), interaksi antar obat (adverse drug reaction) (13,3%) terkait, dosis obat kurang (dosage too low) (6,7%), dosis obat berlebih (dosage too high) (6,7%), dan penggunaan obat tidak tepat (wrong drug) (6,7%). Keempat,
outcome atau hasil terapi adalah sembuh (21%), membaik (65%), dan meninggal (14%).
Kata kunci : antibiotika, kanker prostat, Drug Related Problems
ABSTRACT
This research aims to figure out the group of protate cancer patients hospitalized in RSUP Dr. Sardjito Yogyakarta in 2005, the percentage of the antibiotics administration, the drug related problem evaluation, and the outcomes of the therapy for the patients. The prostrate cancer is a cancer growing in the prostrate gland, thus bringing about its abnormal growth. As a result, the cancer also destroys the surrounding cells.
The nature of this research is non-experimental, descriptive-evaluative, and retrospective. The participants of this research are fourteen prostate cancer patients hospitalised in RSUP Dr. Sardjito Yogyakarta in 2005.
The research results in four points. First, based on age category, the patients are subdivided into four groups, namely that of <40- ≤49 (7%), of 50≤-≤59 (14%), of 60≤-≤69 (50%), and of 70≤ (29%). Second, counted 13 patients (93%) are given by antibiotics and the mostly used antibiotics are ceftriaxone (40,5%) dan ciprofloxacine (21,4%). Third, the drug related problems (DRPs) appears to be unnecessary drug (46,7%), need for additional drug (20%), adverse drug reaction (13,3%), the dosage too low (6,7%), wrong drug (6,7%), and
dosage too high (6,7%). Fourth, the outcome is that patients healed are 21%, those who are becoming better are 65%, and those who are dead are 14%.
Key words: antibiotics, prostate cancer, and drug related problems
EVALUASI PENGGUNAAN ANTIBIOTIKA
PADA PASIEN KANKER PROSTAT
YANG DIRAWAT DI RSUP Dr. SARDJITO YOGYAKARTA
TAHUN 2005
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Ilmu Farmasi
Oleh :
C. Vera Dwi Pratiwi
NIM : 038114026
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA
YOGYAKARTA
EVALUASI PENGGUNAAN ANTIBIOTIKA
PADA PASIEN KANKER PROSTAT
YANG DIRAWAT DI RSUP Dr. SARDJITO YOGYAKARTA
TAHUN 2005
SKRIPSI
Diajukan untuk Memenuhi Salah Satu Syarat Memperoleh Gelar Sarjana Farmasi (S. Farm.)
Program Studi Ilmu Farmasi
Oleh :
C. Vera Dwi Pratiwi
NIM : 038114026
FAKULTAS FARMASI
UNIVERSITAS SANATA DHARMA
YOGYAKARTA
2008
Yesus Kristus
Bunda Maria
Bapak dan Ibuku tercinta
Saudaraku tersayang
Almamaterku
Kupersembahkan untuk:
Aku belajar bahwa tidak selamanya hidup itu indah...Kadang Tuhan mengijinkan aku melalui derita Tetapi aku tahu bahwa Ia tidak pernah meninggalkan aku
Sebab itu aku belajar menikmati hidup ini, Dengan bersyukur...
Aku belajar,
bahwa tidak semua yang aku harapkan akan jadi kenyataan … Kadang Tuhan membelokkan rencanaku
Tetapi aku tahu bahwa itu lebih baik daripada apa yang kurencanakan Sebab itu aku belajar menerima semua itu, dengan sukacita …
Aku belajar,
bahwa tidak ada kejadian yang harus disesali dan ditangisi … Karena semua rancanganNya indah bagiku,
Maka dari itu aku akan bersyukur dan bersukacita dalam segala perkara Karena dengan bersyukur dan bersukacita,
Semua itu menyehatkan jiwaku dan menyegarkan hatiku Inilah yang kudapat dari setiap perkataan Bapaku yang disorga
Tuhan, Kau terlalu baik untuk bisa berbuat jahat Tuhan, Kau terlalu bijaksana untuk bisa berbuat salah
Aku bersyukur punya Allah sepertiMu … Tak sedikitpun kutemukan kejahatanMu …
Setiap detik Kau selalu bersamaku, Menemaniku dalam setiap langkah hidupku …
LEMBAR PERNYATAAN PERSETUJUAN
PUBLIKASI KARYA ILMIAH UNTUK KEPENTINGAN AKADEMIS
Yang bertanda tangan di bawah ini, saya mahasiswa Universitas Sanata Dharma : Nama : C. Vera Dwi Pratiwi
Nomor Mahasiswa : 038114026
Demi pengembangan ilmu pengetahuan, saya memberikan kepada Perpustakaan Universitas Sanata Dharma karya ilmiah saya yang berjudul :
EVALUASI PENGGUNAAN ANTIBIOTIKA PADA PASIEN
KANKER PROSTAT YANG DIRAWAT DI RSUP Dr. SARDJITO
YOGYAKARTA TAHUN 2005
beserta perangkat yang diperlukan (bila ada). Dengan demikian saya memberikan kepada Perpustakaan Universitas Sanata Dharma hak untuk menyimpan, me-ngalihkan dalam bentuk media lain, mengelolanya dalam bentuk pangkalan data, mendistribusikan secara terbatas, dan mempublikasikannya di Internet atau media lain untuk kepentingan akademis tanpa perlu meminta ijin dari saya maupun memberikan royalti kepada saya selama tetap mencantumkan nama saya sebagai penulis.
Demikian pernyataan ini yang saya buat dengan sebenarnya. Dibuat di Yogyakarta
Pada tanggal : 14 Februari 2008
Yang menyatakan
KATA PENGANTAR
Dengan penuh rasa syukur penulis panjatkan kepada Tuhan Yang Maha Kuasa, karena atas berkat dan perlindunganNya, penulis dapat menyelesaikan penulisan skripsi berjudul “Evaluasi Penggunaan Antibiotika pada Pasien Kanker Prostat yang Dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005”. Sebagai salah satu syarat untuk memperoleh gelar sarjana farmasi pada program studi Farmasi, Jurusan Farmasi, Fakultas Farmasi Universitas Sanata Dharma Yogyakarta.
Penulis menyadari bhwa penulisan skripsi ini bukanlah hal yang mudah, hanya dengan bantuan dan dukungan dari berbagai pihak, penulis dapat menyelesaikan skripsi ini. Oleh karena itu, penulis mengucapkan terima kasih kepada:
1. Direktur RSUP Dr. Sardjito Yogyakarta yang telah memberikan ijin bagi penulis untuk melakukan penelitian di RSUP Dr. Sardjito Yogyakarta.
2. Rita Suhadi, M.Si., Apt. selaku Dekan Fakultas Farmasi dan dosen penguji yang telah memberikan ijin kepada penulis untuk melakukan penelitian ini dan meluangkan waktu untuk menguji, memotivasi, dan memberikan saran demi terselesaikannya skripsi ini sebagai suatu karya ilmiah.
3. dr. Luciana Kuswibawati, M.Kes. selaku dosen pembimbing yang telah memberikan saran, semangat, dan masukan yang berharga dalam proses penyusunan skripsi ini.
4. Aris Widayati, M.Si., Apt. selaku dosen penguji yang telah meluangkan waktu untuk menguji, memotivasi, dan memberikan saran demi terselesaikannya skripsi ini sebagai suatu karya ilmiah.
5. Yosef Wijoyo, M.Si., Apt. selaku dosen pembimbing akademis, terima kasih telah memberikan masukan dan meluangkan waktu untuk berdiskusi selama proses penyusunan skripsi.
6. Karyawan di Diklit dan bagian Catatan Medik RSUP Dr. Sardjito Yogyakarta yang telah membantu kelancaran pengambilan data dalam penelitian ini. 7. Agustinus Suharyanto dan Agnes Srigiyatun yang telah membesarkan dan
mendidik penulis, selalu memberikan kasih sayang, semangat, dukungan, doa, dan pengorbanan untuk kesuksesan penulis.
8. Yohanes Ariyanto, Robertus Ferry Christiawan, dan Yusup Chandra Agung yang selalu memberikan kasih sayang setiap saat, dukungan, dan doa agar tetap semangat menyelesaikan skripsi.
9. Frederikus Renda Tricahya atas kasih sayang, perhatian, pengertian, kesabaran, semangat, doa, dan kecerian setiap saat.
10.Teman-teman ‘d Sindens: Dee (bu men), Dita, Sarie, Tata, Rosa, Ana, Anggey, dan Moncee. Piknik kelas tidak akan ramai tanpa kalian.
11.Elisabet Deni, Herlina Wijayanti, Caecilia Dyah, Claudia Ikke, Dian Rintanawati, dan Anna Guindel atas persahabatan, keceriaan, dan kebersamaannya selama ini.
12.Tustey, Obey, Bambang, Totok, Bangun, Syu, Cunel, Mba Tina, dan teman-teman kelas A angkatan 2003 terutama kelompok praktikum B. Mega dan
Komang yang telah meluangkan waktu untuk menyemangati, berdiskusi, dan pinjaman bukunya.
13.Lucia, Vian, Arie, dan Anien yang telah memberikan semangat, bantuan, dan kebersamaan di semester akhir ini sehingga penulis dapat menyelesaikan skripsi ini.
14.Agustina Nia atas kebersamaan selama proses menyelesaikan skripsi dan teman seperjuangan dalam mengerjakan skripsi.
15.Nina, Dian, Andri, Vitri, Sekti, Chris, Susilo, dan Cathaque atas kebersamaan, semangat, dan kekompakan selama KKN hingga saat ini.
16.Semua teman-teman di farmasi angkatan 2003 yang telah memberikan semangat dan bantuan hingga terselesaikannya skripsi ini.
17.Semua pihak yang tidak dapat penulis sebutkan satu persatu.
Akhirnya, penulis menyadari bahwa tidak ada yang sempurna di dunia ini. Skripsi ini kurang dari sempurna karena keterbatasan pikiran, waktu, dan tenaga. Oleh karena itu, penulis sangat mengharapkan kritik dan saran yang membangun. Akhir kata, semoga skripsi ini bermanfaat untuk menambah ilmu pengetahuan.
Yogyakarta, Januari 2008
Penulis
INTISARI
Penelitian ini dilakukan untuk memberikan gambaran kelompok pasien kanker prostat, persentase penggunaan antibiotika, evaluasi Drug related problems (DRPs), dan outcome terapi terhadap pasien kanker prostat yang dirawat di RSUP Dr.Sardjito Yogyakarta pada tahun 2005. Kanker prostat merupakan penyakit kanker yang menyerang kelenjar prostat, dimana sel-sel kelenjar prostat tumbuh secara abnormal sehingga dapat mendesak dan merusak pertumbuhan jaringan disekitarnya.
Penelitian ini merupakan penelitian non eksperimental dengan rancangan deskriptif evaluatif yang bersifat retrospektif. Penelitian dilakukan pada 14 pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta pada tahun 2005.
Hasil penelitian ini adalah: pertama, kelompok umur dalam penelitian ini dibagi menjadi 4, yaitu kelompok umur <40-≤49 tahun (7%), 50≤-≤59 tahun (14%), 60≤-≤69 tahun (50%), dan 70≤ tahun (29%). Kedua, sebanyak 13 pasien (93%) diberikan antibiotika dan antibiotika yang paling sering digunakan adalah seftriakson (40,5%) dan siprofloksasin (21,4%). Ketiga, DRPs yang terjadi adalah penggunaan obat yang tidak perlu (unnecessary drug) (46,7%), butuh obat (need for additional drug) (20%), interaksi antar obat (adverse drug reaction) (13,3%) terkait, dosis obat kurang (dosage too low) (6,7%), dosis obat berlebih (dosage too high) (6,7%), dan penggunaan obat tidak tepat (wrong drug) (6,7%). Keempat,
outcome atau hasil terapi adalah sembuh (21%), membaik (65%), dan meninggal (14%).
Kata kunci : antibiotika, kanker prostat, Drug Related Problems
ABSTRACT
This research aims to figure out the group of protate cancer patients hospitalized in RSUP Dr. Sardjito Yogyakarta in 2005, the percentage of the antibiotics administration, the drug related problem evaluation, and the outcomes of the therapy for the patients. The prostrate cancer is a cancer growing in the prostrate gland, thus bringing about its abnormal growth. As a result, the cancer also destroys the surrounding cells.
The nature of this research is non-experimental, descriptive-evaluative, and retrospective. The participants of this research are fourteen prostate cancer patients hospitalised in RSUP Dr. Sardjito Yogyakarta in 2005.
The research results in four points. First, based on age category, the patients are subdivided into four groups, namely that of <40- ≤49 (7%), of 50≤ -≤59 (14%), of 60≤-≤69 (50%), and of 70≤ (29%). Second, counted 13 patients (93%) are given by antibiotics and the mostly used antibiotics are ceftriaxone (40,5%) dan ciprofloxacine (21,4%). Third, the drug related problems (DRPs) appears to be unnecessary drug (46,7%), need for additional drug (20%), adverse drug reaction (13,3%), the dosage too low (6,7%), wrong drug (6,7%), and
dosage too high (6,7%). Fourth, the outcome is that patients healed are 21%, those who are becoming better are 65%, and those who are dead are 14%.
Key words: antibiotics, prostate cancer, and drug related problems
DAFTAR ISI
HALAMAN JUDUL... ii
HALAMAN PERSETUJUAN PEMBIMBING... iii
HALAMAN PENGESAHAN... iv
HALAMAN PERSEMBAHAN... v
KATA PENGANTAR... vi
PERNYATAAN KEASLIAN KARYA... ix
INTISARI... x
ABSTRACT... xi
DAFTAR ISI... xii
DAFTAR TABEL... xvi
DAFTAR GAMBAR... . xx
DAFTAR LAMPIRAN... . xxi
BAB I PENDAHULUAN A. Latar Belakang... 1
1. Permasalahan... 3
2. Keaslian penelitian... ... 3
3. Manfaat penelitian... 4
B. Tujuan Penelitian... 4
1. Tujuan umum... .. 4
2. Tujuan khusus... 4
BAB II PENELAAHAN PUSTAKA
A. Kanker Prostat... .... 6
1. Definisi... .... 6
2. Epidemologi. ... 8
3. Patofisiologi... 9
4. Gejala ... 11
5. Etiologi ... 12
6. Stadium ... 13
7. Diagnosis... 15
8. Penatalaksanaan terapi... 18
B. Netropenia... . 21
C. Antibiotika... 23
1. Definisi... .... 23
2. Jenis... 23
3. Prinsip penggunaan ... 28
4. Resistensi... 28
D. Infeksi... 31
1. Penegakan diagnosis... 31
2. Mengidentifikasi senyawa patogen... .... 32
3. Pemilihan terapi... 32
E. Drug Related Problems... 32
F. Keterangan Empiris... 34
BAB III METODOLOGI PENELITIAN
A. Jenis dan Rancangan Penelitian... 35
B. Definisi Operasional... 35
C. Subyek Penelitian... 36
D. Bahan Penelitian... 37
E. Lokasi Penelitian... .... 37
F. Jalannya Penelitian... 37
1. Tahap perencanaan... .... 37
2. Tahap pengumpulan data... 38
3. Tahap analisis data... ... 38
4. Tahap pembahasan... 40
G. Kesulitan... 40
BAB IV HASIL PENELITIAN DAN PEMBAHASAN A. Gambaran Pasien Kanker Prostat... ... 41
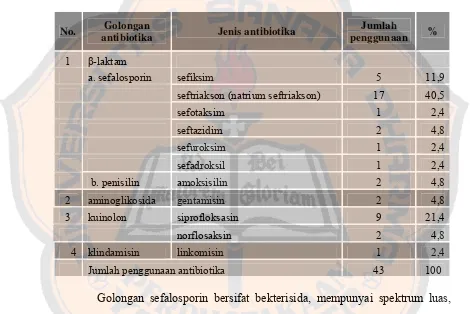
B. Evaluasi Penggunaan Antibiotika... 42
C. DRPs Terkait Penggunaan Antibiotika... 44
1. Butuh obat (need additional drug)... 68
2. Tidak perlu obat (unnecersary drug) ... 69
3. Interaksi obat (adverse drug reaction) ... 69
4. Dosis kurang (dosage too low)... 70
5. Dosis berlebih (dosage too high)... 70
6. Obat tidak tepat (wrong drug) ... 71
D. Outcome atau Hasil Terapi Pasien Kanker Prostat... 71
E. Rangkuman Pembahasan... 72
BAB V KESIMPULAN DAN SARAN A. Kesimpulan... 75
B. Saran... 76
DAFTAR PUSTAKA... . 77
LAMPIRAN... . 80
BIOGRAFI PENULIS... . 123
DAFTAR TABEL
Tabel I Stadium kanker prostat berdasarkan National Comprehensive Cancer Network (NCCN) pada tahun 2005... 14 Tabel II Penggelompokan stadium kanker prostat berdasarkan
National Comprehensive Cancer Network (NCCN) pada tahun 2005... 15 Tabel III Level PSA normal dalam darah pada usia tertentu... 17 Tabel IV Penegakan diagnosis kanker prostat... 17 Tabel V Golongan dan jenis antibiotika yang digunakan dalam terapi
pasien kanker prostat di RSUP Dr. Sardjito Yogyakarta tahun
2005... 43
Tabel VI Kombinasi antibiotika yang digunakan dalam terapi pasien kanker prostat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 44 Tabel VII Evaluasi penggunaan antibiotika pada pasien I di RSUP Dr.
Sardjito Yogyakarta tahun 2005... 45 Tabel VIII Evaluasi penggunaan antibiotika pada pasien II di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 47 Tabel IX Evaluasi penggunaan antibiotika pada pasien IIIa di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 48 Tabel X Evaluasi penggunaan antibiotika pada pasien IIIb di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 49
Tabel XI Evaluasi penggunaan antibiotika pada pasien IV di RSUP Dr. Sardjito Yogyakarta tahun 2005... 50 Tabel XII Evaluasi penggunaan antibiotika pada pasien V di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 51 Tabel XIII Evaluasi penggunaan antibiotika pada pasien VI di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 52 Tabel XIV Evaluasi penggunaan antibiotika pada pasien VIIa di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 53 Tabel XV Evaluasi penggunaan antibiotika pada pasien VIIb di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 54 Tabel XVI Evaluasi penggunaan antibiotika pada pasien VIIIa di
RSUP Dr. Sardjito Yogyakarta tahun 2005... 55 Tabel XVII Evaluasi penggunaan antibiotika pada pasien VIIIb di
RSUP Dr. Sardjito Yogyakarta tahun 2005... 56 Tabel XVIII Evaluasi penggunaan antibiotika pada pasien IX di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 57 Tabel XIX Evaluasi penggunaan antibiotika pada pasien X di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 59 Tabel XX Evaluasi penggunaan antibiotika pada pasien XI di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 61 Tabel XXI Evaluasi penggunaan antibiotika pada pasien XII di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 62
Tabel XXII Evaluasi penggunaan antibiotika pada pasien XIII di RSUP Dr. Sardjito Yogyakarta tahun 2005... 64 Tabel XXIII Evaluasi penggunaan antibiotika pada pasien XIV di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 65 Tabel XXIV Hasil analisis DRPs pada penggunaan antibiotika pada
pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 67 Tabel XXV Evaluasi DRPs (butuh obat) pada penggunaan antibiotika
pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 68 Tabel XXVI Evaluasi DRPs (tidak perlu obat) pada penggunaan
antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 69 Tabel XXVII Evaluasi DRPs (interaksi obat) pada penggunaan
antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 69
Tabel XXVIII Evaluasi DRPs (dosis kurang) pada penggunaan antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 70 Tabel XXIX Evaluasi DRPs (dosis berlebih) pada penggunaan
antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 70
Tabel XXX Evaluasi DRPs (obat tidak tepat) pada penggunaan antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 71
DAFTAR GAMBAR
Gambar 1 Anatomi sistem saluran kemih... 7 Gambar 2 Lokasi kelenjar prostat... 7 Gambar 3 Anatomi kanker prostat... 8 Gambar 4 Bagan regulasi hormon pada kelenjar prostat... 10 Gambar 5 Tes colok dubur... 16 Gambar 6 Persentase kelompok umur pada pasien kanker prostat di RSUP
Dr. Sardjito Yogyakarta tahun 2005... 42
Gambar 7 Persentase outcome atau hasil terapi dari pasien kanker prostat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 72
DAFTAR LAMPIRAN
Lampiran 1 Surat keterangan penelitian... 80 Lampiran 2 Data Rekam Medik Pasien Kanker Prostat Di RSUP Dr.
Sardjito Yogyakarta Tahun 2005... 81 Lampiran 3 Nilai normal data laboratorium... 100 Lampiran 4 Catatan perkembangan pasien kanker prostat yang dirawat di
RSUP Dr. Sardjito Yogyakarta tahun 2005... 101 Lampiran 5 Komposisi brand name antibiotika yang digunakan dalam
terapi pasien kanker prostat di RSUP Dr. Sardjito Yogyakarta tahun 2005... 120
BAB I
PENGANTAR
A. Latar Belakang
Kanker prostat merupakan keganasan organ padat tersering yang diderita
pria di Amerika Serikat, sedangkan di beberapa negara barat lainnya merupakan
kanker tersering kedua setelah kanker paru-paru. Di Asia, kanker prostat masih
menduduki peringkat terendah dibandingkan negara-negara barat tersebut. Di
Indonesia kanker prostat termasuk dalam 10 penyakit terganas pada pria yang
angka kejadiannya tinggi, ditemukan rata-rata 17 kasus per tahun dan menduduki
peringkat kedua setelah kanker kandung kemih (Anonim, 2006h).
Dari data rekam medik RSUP. Dr. Sardjito diketahui bahwa jumlah
pasien kanker prostat pada tahun 2003 sebanyak 19 orang, tahun 2004 sebanyak
27 orang, dan pada tahun 2005 sebanyak 14 orang.
Prostat adalah kelenjar seks pada pria yang berukuran kecil, terletak di
bawah kandung kemih dan mengelilingi saluran kencing. Prostat memegang
peranan penting dalam produksi cairan ejakulasi. Kanker prostat adalah penyakit
kanker yang menyerang kelenjar prostat, dimana sel-sel kelenjar prostat tumbuh
secara abnormal tak terkendali sehingga mendesak dan merusak jaringan
sekitarnya bahkan dapat mengakibatkan kematian (Anonim, 2006a).
Salah satu alternatif yang digunakan untuk mengobati kanker prostat
adalah kemoterapi. Kemoterapi bekerja dengan menghambat perkembangan
sel-sel kanker tetapi pada pengobatannya ternyata kemoterapi tidak hanya
menghambat perkembangan sel kanker tetapi juga dapat menghambat
perkembangan sel normal yang berada disekitar sel kanker. Ketika pasien kanker
prostat menjalani kemoterapi maka ketahanan tubuhnya akan menurun. Hal
tersebut dapat mengakibatkan tubuh pasien menjadi rentan terkena infeksi maka
dalam menjalani kemoterapi dibutuhkan antibiotika untuk dapat mencegah
terjadinya infeksi.
Pada penggunaan antibiotika secara berlebihan dan tidak rasional dapat
juga menimbulkan dampak negatif yang cukup serius, antara lain terjadinya
resistensi kuman terhadap antibiotika, efek samping yang membahayakan
penderita dan pemborosan biaya. Hal tersebut menjadi kewajiban dokter,
farmasis, dan tenaga kesehatan lainnya untuk dapat mengoptimalkan penggunaan
antibiotika.
Rumah sakit merupakan salah satu sarana kesehatan yang berupa tempat
menyelenggarakan upaya kesehatan. Pada saat ini, tuntutan terhadap pelayanan
kesehatan yang berkualitas semakin meningkat seiring dengan meningkatnya
pengetahuan dan perekonomi masyarakat. Hal ini juga menyebabkan semakin
meningkatnya pula kebutuhan masyarakat terhadap pelayanan kefarmasian.
Peranan farmasis sangat diperlukan di instalasi farmasi rumah sakit
dalam pemantauan pemilihan obat, penggunaan obat, dan proses evaluasi
pengobatan yang akan membantu dalam meningkatkan mutu pelayanan kesehatan.
Melalui pemantauan penggunaan obat dan proses evaluasi pengobatan dapat
diketahui kerasionalan suatu terapi pengobatan. Rasionalitas dalam terapi
pengobatan akan sangat menentukan mutu pelayanan kesehatan yang diberikan
1. Permasalahan
Dari uraian tersebut dapat dirumuskan beberapa permasalahan di bawah
ini.
a. Bagaimanakah gambaran pasien kanker prostat yang dirawat di RSUP Dr.
Sardjito Yogyakarta tahun 2005?
b. Berapa persentase penggunaan antibiotika pada pasien kanker prostat yang
dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005?
c. Apakah ada Drug Related Problems (DRPs) pada pengunaan antibiotika
pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta
tahun 2005, meliputi :
(1) butuh obat (need for additional drug)
(2) tidak perlu obat (unnecessary drug)
(3) obat salah (wrong drug)
(4) dosis terlalu rendah (dosage too low)
(5) dosis terlalu tinggi (dosage too high)
(6) interaksi obat (adverse drug reaction)
d. Bagaimana outcome atau hasil terapi pada pasien kanker prostat yang
dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005?
2. Keaslian Karya
Berdasarkan penelusuran pustaka yang telah dilakukan oleh penulis,
sudah pernah dilakukan penelitian mengenai evaluasi penggunaan antibiotika
pasca kemoterapi pada pasien leukemia tipe Acute Lymphocytic Leukemia
mengenai evaluasi penggunaan antibiotika pada pasien kanker prostat yang
dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005 sejauh ini belum pernah
dilakukan di Universitas Sanata Dharma Yogyakarta. Penelitian ini berbeda
dengan penelitian yang telah dilakukan sebelumnya dalam hal subyek yang
diteliti.
3. Manfaat Penelitian
a. Manfaat teoritis: hasil penelitian ini diharapkan dapat digunakan sebagai
sumber informasi dan sebagai bahan evaluasi bagi RSUP Dr. Sardjito
Yogyakarta mengenai penggunaan antibiotika yang rasional pada pasien
kanker prostat.
b. Manfaat praktis: hasil penelitian ini diharapkan dapat digunakan sebagai
pendukung proses terapi pada pasien kanker prostat oleh dokter maupun
pelaksana praktek farmasi klinis sehingga dapat meningkatkan mutu
pelayanan pengobatan kanker prostat di RSUP Dr. Sardjito Yogyakarta.
B. Tujuan Penelitian
1. Tujuan Umum
Penelitian ini bertujuan untuk mengevaluasi penggunaan antibiotika
pada pasien kanker prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta
pada tahun 2005.
2. Tujuan Khusus
a. untuk mengetahui gambaran pasien kanker prostat yang dirawat di RSUP
b. untuk mengetahui persentase penggunaan antibiotika pada pasien kanker
prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005.
c. untuk mengevaluasi terjadinya Drug Related Problems (DRPs) pada
pengunaan antibiotika pada pasien kanker prostat yang dirawat di RSUP
Dr. Sardjito Yogyakarta tahun 2005, meliputi:
(1) butuh obat (need for additional drug)
(2) tidak perlu obat (unnecessary drug)
(3) obat salah (wrong drug)
(4) dosis terlalu rendah (dosage too low)
(5) dosis terlalu tinggi (dosage too high)
(6) interaksi obat (adverse drug reaction)
d. untuk mendeskripsikan outcome atau hasil terapi dari pasien kanker prostat
BAB II
PENELAAHAN PUSTAKA
A. Kanker Prostat
1. Definisi
Kanker merupakan nama umum untuk sekumpulan penyakit yang
perjalanannya bervariasi, dengan ditandai oleh pertumbuhan sel yang tidak
terkontrol, terus-menerus, tidak terbatas, merusak jaringan setempat dan
sekitarnya, serta bisa menyebar luas (distant metastates). Disebut kanker oleh
karena tumbuhnya bercabang-cabang menginvasi jaringan sehat di sekitarnya,
menyerupai kepiting (cancer) (Kuswibawati, 2000).
Prostat adalah organ reproduksi pada pria yang berfungsi membantu
produksi dan menyimpan cairan seminal. Pada pria dewasa, prostat mempunyai
ukuran panjang sekitar 3 cm dengan berat sekitar 20 gram. Prostat terletak pada
bagian pelvis, di bagian bawah saluran kemih dan di bagian depan rektum. Prostat
mengelilingi bagian uretra yang membawa urin dari saluran kemih pada saat
buang air kecil dan cairan semen pada saat ejakulasi. Karena letaknya ini,
penyakit prostat biasanya berpengaruh pada proses buang air kecil, ejakulasi, dan
buang air besar. Prostat terdiri dari kelenjar-kelenjar kecil yang mana sekitar 20%
bagiannya terdiri dari cairan semen (NCCN, 2005).
Kanker prostat adalah penyakit kanker yang menyerang kelenjar prostat,
dimana sel-sel kelenjar prostat tumbuh secara abnormal tidak terkendali sehingga
mendesak dan merusak jaringan sekitarnya, bahkan dapat mengakibatkan
kematian. Prostat adalah kelenjar seks pada pria yang berukuran kecil, terletak di
bawah kandung kemih dan mengelilingi saluran kencing. Prostat memegang
peranan penting dalam produksi cairan ejakulasi (Anonim, 2006a).
Gambar 1. Anatomi sistem saluran kemih (Anonim, 2006c)
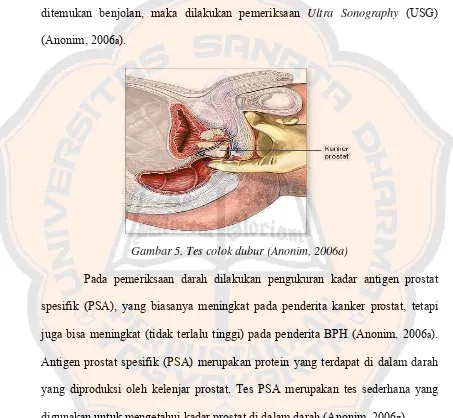
Gambar 3. Anatomi kanker prostat (Anonim, 2006a)
2. Epidemologi
Kanker prostat merupakan penyebab kematian kedua yang paling umum
akibat kanker pada pria Amerika Serikat yang berusia lebih dari 55 tahun.
(Brunner dan Suddarth, 1997). Berdasarkan penelitian yang dilakukan terhadap
pria di China, Jerman, Israel, Jamaika, Swedia, dan Uganda angka kematian pria
yang berumur 50 tahun akibat kanker prostat adalah sekitar 30% dan pada pria
yang berumur 70 tahun adalah sekitar 80%. Pada tahun 2005, di Amerika Serikat
diperkirakan terdapat 230.000 kasus baru kanker prostat dan 30.000 diantaranya
meninggal karena kanker prostat (Anonim, 2006h).
Kanker prostat merupakan keganasan organ padat tersering yang diderita
kanker tersering kedua setelah kanker paru-paru. Di Asia, kanker prostat masih
menduduki peringkat terendah dibandingkan negara-negara barat tersebut. Data
dari 13 fakultas kedokteran negeri di Indonesia menunjukkan kanker prostat
termasuk dalam 10 penyakit terganas pada pria yang angka kejadiannya tinggi. Di
Sub-bagian Urologi, bagian bedah FKUI/RSCM, selama periode 1995-1998
ditemukan rata-rata 17 kasus pertahun dan menduduki peringkat kedua setelah
kanker kandung kemih (Anonim, 2006h).
3. Patofisiologi
Pertumbuhan dan diferensiasi dari prostat tergantung pada hormon
androgen khususnya DHT (dihydrotestosterone). Testes dan kelenjar adrenal
merupakan sumber utama yang dapat menghasilkan hormon androgen. Pada
regulasi hormon, hormon androgen dipengaruhi oleh adanya interaksi antara
kelenjar hipotalamus, pituitary,kelenjar adrenal, dan testes. Kelenjar hipotalamus
akan melepaskan luteinizing hormone–releasing hormone (LH-RH) yang
kemudian akan memicu pelepasan luteinizing hormone (LH) dan folicle
stimulating hormone (FSH) dari kelenjar pituitary. LH berikatan dengan reseptor
sehingga memicu produksi testosteron dan sejumlah kecil estrogen. FSH bekerja
pada testes menghasilkan androgen yang terikat. Sirkulasi testosteron dipengaruhi
oleh LH-RH, LH, dan FSH dengan adanya kerja umpan balik degatif dari
hipotalamus dan kelenjar pituitary. Testosteron merupakan hormon androgen
utama sekitar 95%. Bila testosteron dikonversi oleh 5α reduktase maka akan
berubah menjadi DHT yang memicu perkembangan sel prostat (Dipiro et al,
Hypothalamus
Pituitary
Testes Adrenal glands
Androgens Testosterone
LH
LH-RH FSH
ACTH
PROL GH
Testosterone Androgens
LH FSH
DHT
RNA DNA
mRNA Prostate cell
DHT R
R +
DHT
Keterangan ACTH adrenocorticotropic hormone DHT d ihydrotestosterone FSH folicle-stimulating ho rmone GH rowth Hormone
LH Luteinizin g Ho rmone
LH-RH Luteinizing Hormone-Releasing Hormone PROL P rolactin
R Receptor : :
: : : : : : :
Gambar 4. Bagan regulasi hormon pada kelenjar prostat (Dipiro, 2003)
Kanker prostat dikelompokkan dalam adenokarsinoma, atau kanker pada
semen sel-selnya bermutasi menjadi sel kanker. Biasanya adenokarsinoma berada
pada daerah perifer kelenjar prostat (Anonim, 2006b).
Dalam jangka waktu tertentu sel kanker mulai bertambah banyak dan
mulai menyebar mengelilingi jaringan prostat (stroma) yang kemudian akan
membentuk tumor atau benjolan. Yang akhirnya tumor tersebut akan bertambah
besar dan menyerang organ-organ terdekat seperti misalnya seminal vesicle atau
rectum, atau sel tumor tersebut akan berkembang dan masuk ke dalam aliran
darah dan sistem limfatik (Anonim, 2006b).
Kanker prostat bisa menjadi ganas karena sel kanker sudah menyebar
dengan cepat ke seluruh tubuh. Dan serangan sel kanker ini biasa disebut dengan
metastasis. Kanker prostat biasanya menyerang atau bermetastasis ke tulang,
limfe, rectum, dan saluran kemih (Anonim, 2006b).
4. Gejala
Biasanya kanker prostat berkembang secara perlahan dan tidak
menimbulkan gejala sampai kanker telah mencapai stadium lanjut. Kadang
gejalanya menyerupai Benign Prostatic Hyperplasia (BPH) yaitu penyakit
pembesaran prostat jinak yang sering dijumpai pada pria lanjut usia, gejalanya
berupa kesulitan dalam berkemih dan sering berkemih. Gejala tersebut timbul
karena kanker menyebabkan penyumbatan parsial pada aliran air kemih melalui
uretra. Gejala lainnya antara lain: segera setelah berkemih biasanya air kemih
masih menetes-netes, nyeri ketika berkemih, nyeri ketika ejakulasi, nokturia
(berkemih pada malam hari), inkontinensia uria (beser), hematuria (darah dalam
5. Etiologi
Penyebab terjadinya kanker prostat tidak diketahui secara pasti, tetapi
ada beberapa hal yang dapat meningkatkan risiko seseorang untuk terkena kanker
prostat yaitu usia dan riwayat keluarga. Hormon, diet tinggi lemak dan toksin juga
disebutkan sebagai faktor risiko kanker prostat walaupun kaitannya belum jelas.
Namun dari hasil penelitian dapat diketahui beberapa faktor risiko untuk
terjadinya penyakit ini, yaitu:
a. Faktor risiko yang tidak dapat dicegah antara lain:
(1) usia lanjut, semakin lanjut usia, risiko terjadinya kanker prostat
meningkat dengan bermakna. Pada usia 50, sekitar 33% pria memiliki
tumor prostat kecil. Pada usia 80 sekitar 70% pria dapat dibuktikan
memiliki kanker prostat secara histopatologi.
(2) kadar hormon, kadar hormon testosteron yang tinggi berhubungan
dengan peningkatan risiko kanker prostat. Testosteron akan diubah
menjadi androgen yang lebih poten yaitu dihydrotestosteron (DHT)
oleh enzim 5 alpha-reductase, yang memegang peranan penting
dalam proses pertumbuhan sel-sel prostat.
(3) ras, orang dari ras kulit hitam memiliki risiko 2 kali lebih besar untuk
terjadi kanker prostat dibanding ras lain. Orang-orang Asia memiliki
insiden kanker prostat yang paling rendah.
(4) riwayat keluarga, semakin banyak anggota keluarga yang mengidap
penyakit ini, maka semakin besar risiko anggota keluarga yang lain
keluarga mengidap penyakit ini, maka risiko meningkat 2 kali lipat
bagi yang lain. Bila ada 2 anggota keluarga maka risiko meningkat
menjadi 2-5 kali.
b. Faktor risiko yang dapat dicegah:
(1) diet, mengkonsumsi makanan yang mengandung lemak yang tinggi
(terutama lemak hewan) dan kurang mengandung serat akan
meningkatkan risiko terkena kanker prostat (Anonim, 2006e).
(2) mengkonsumsi makanan yang kaya akan vitamin E (Anonim, 2006h).
6. Stadium
Stadium pada kanker prostat ditentukan berdasarkan penyebaran sel
kanker ke jaringan sekitar dan organ lainnya. Penentuan stadium merupakan
faktor yang penting untuk menentukan terapi yang akan diunakan (Desmond dan
Tseng, 1996).
Kanker prostat dikelompokkan menjadi beberapa stadium dibawah ini.
a. Stadium I : benjolan/tumor tidak dapat diraba pada pemeriksaan fisik,
biasanya ditemukan secara tidak sengaja setelah
pembedahan prostat karena penyakit lain.
b. Stadium II : tumor terbatas pada prostat dan biasanya ditemukan pada
pemeriksaan fisik atau tes antigen prostat spesifik (PSA).
c. Stadium III : tumor telah menyebar ke luar dari kapsul prostat, tetapi
d. Stadium IV : kanker telah menyebar (metastase) ke kelenjar getah bening
regional maupun bagian tubuh lainnya (misalnya tulang dan
paru-paru) (Dolinsky, 2005).
Tingkat pengelompokkan kanker prostat berdasarkan National
Comprehensive Cancer Network (NCCN) pada tahun 2005, akan disajikan pada
tabel II.
Tabel I. Stadium kanker prostat berdasarkan National Comprehensive Cancer Network (NCCN) pada tahun 2005
Primary tumor (T) Clinical
TX primary tumor tidak dapat diketahui
T0 belum ada bukti adanya primary tumor
T1 secara klinik tidak ada perbedaan tumor saat diraba atau dilihat dengan foto
T1a ditemukan tumor secara tidak sengaja sebesar 5% atau kurang pada jaringan
T1b ditemukan tumor secara tidak sengaja sebesar lebih dari 5% pada jaringan
T1c tumor diidentifikasi dengan biopsi (misal karena adanya peningkatan nilai PSA)
T2 tumor hanya terdapat dalam prostat*
T2a tumor menyerang sebagian atau satu lobus atau kurang
T2b tumor menyerang lebih dari satu lobus tetapi tidak kedua lobus
T2c tumor menyerang dua lobus
T3 tumor menyebar pada kapsul prostat*
T3a tumor menyebar pada bagian ekstracapsular (unilateral atau bilateral)
T3b tumor menyerang pada kantung mani
T4 tumor menetap atau menyerang bagian yang berdekatan selain kantung mani :
bladder neck, rectum, dan dinding pelvis Keterangan :
* bila tumor ditemukan pada satu atau dua laobus berdasarkan biopsi, tetapi hasilnya tidak terlihat jelas atau gambar yang didapat tidak jelas, maka dikelompokkan pada T1c ** penyerangan pada bagian batas dalam (tetapi tidak banyak) ke dalam kapsul prostat, maka
tidak dilkelompokkan sebagai T3 tetapi sebagai T2
Patologic (pT)
pT2* organ khusus
pT2a unilateral :tumor menyerang sebagian dari satu lobus atau kurang
pT2b unilateral :tumor menyerang sebagian dari satu lobus tapi tidak kedua lobus
pT2c bilateral diseases
pT3 daerah sepanjang ekstraprostatic
pT3a daerah sepanjang ekstraprostatic pT3b tumor menyerang kantung mani
pT4 tumor menyerang kandung kemih dan rectum
Keterangan :
Lanjutan tabel I
Regional Limfe Nodes (NX)
Clinical
NX Regional Limfe Nodes tidak dapat diketahui
N0 tidak terjadi metastasis pada regional limfe node
N1 tidak terjadi metastasis pada regional limfe node
Patologic
PNX Regional Limfe Nodes tidak dijadikan sample
PN0 Regional Limfe Nodes tidak menunjukkan hasil positif
PN1 terjadi metastasis pada Regional Limfe Nodes
Distant Metastasis (M)
MX distant metastasis tidak dapat diketahui
M0 tidak dapat diketahui distant metastasis M1 distant metastasis
M1a nonRegional Limfe Nodes
M1b penyebaran sampai ke tulang
M1c bagian lain dengan atau tanpa penyakit tulang
Gleason Score (G)
GX tingkatan tidak dapat diketahui
G1 diferensiasi baik (anaplasia sedikit) (Gleason 2-4 )
G2 diferensiasi sedang (anaplasia sedang) (Gleason 5-6 )
G3-4 diferensiasi tidak baik (tanda adanya anaplasia) (Gleason 7-10)
Tabel II. Penggelompokan stadium kanker prostat berdasarkan National Comprehensive Cancer Network (NCCN) pada tahun 2005
Stage I T1a N0 M0 G1
Stage II T1a N0 M0 G2, G3
T1b N0 M0 Setiap G
T1c N0 M0 Setiap G
T1 N0 M0 Setiap G
T2 N0 M0 Setiap G
Stage III T3 N0 M0 Setiap G
Stage IV T4 N0 M0 Setiap G
Setiap T N1 M0 Setiap G
Setiap T Setiap N M1 Setiap G
7. Diagnosis
Selain berdasarkan gejala yang timbul, biasanya dilakukan pemeriksaan
dubur atau Digital Rectum Exam (DRE) untuk mengetahui adanya kelainan pada
prostat yang mengarah ke kanker prostat, yaitu konsistensi yang keras, adanya
benjolan dan pembesaran prostat yang tidak simetris serta untuk mengetahui
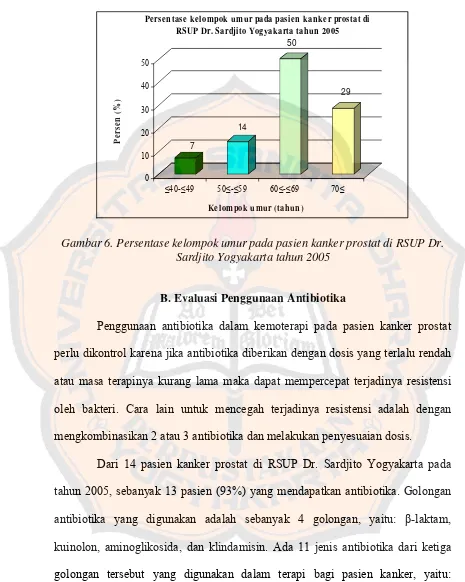
tingkat keparahannya (Dipiro et al, 2005). Jika pada pemeriksaan colok dubur
ditemukan benjolan, maka dilakukan pemeriksaan Ultra Sonography (USG)
(Anonim, 2006a).
Gambar 5. Tes colok dubur (Anonim, 2006a)
Pada pemeriksaan darah dilakukan pengukuran kadar antigen prostat
spesifik (PSA), yang biasanya meningkat pada penderita kanker prostat, tetapi
juga bisa meningkat (tidak terlalu tinggi) pada penderita BPH (Anonim, 2006a).
Antigen prostat spesifik (PSA) merupakan protein yang terdapat di dalam darah
yang diproduksi oleh kelenjar prostat. Tes PSA merupakan tes sederhana yang
digunakan untuk mengetahui kadar prostat di dalam darah (Anonim, 2006g).
Kadar normal PSA dalam darah adalah 0-4ng/ml. Bila kadarnya antara
4-10ng/ml, interpretasinya dapat berbeda karena masih bisa dikatakan normal pada
lebih tinggi dari 10ng/ml merupakan tanda yang cukup akurat untuk keberadaan
kanker prostat, terutama bila sesuai dengan hasil pemeriksaan colok dubur, maka
untuk memastikan diagnosis biasanya diperlukan pemeriksaan jaringan prostat
yang diambil secara biopsi. Perlu diperhatikan juga bahwa sekitar 43% penderita
kanker prostat dini memiliki nilai PSA kurang dari 4ng/ml. Untuk mempertajam
nilai diagnostik PSA, digunakan nilai rasio PSA bebas dengan PSA total. Dari
tabel III akan ditunjukkan kadar PSA normal pada usia-usia tertentu. Peningkatan
produksi kelenjar prostat dapat disebabkan karena BPH, terjadi inflamasi, infeksi,
atau kanker pada kelenjar prostat (Anonim, 2006g).
Tabel III. Level PSA normal dalam darah pada usia tertentu (Anonim, 2006g)
Dengan melakukan rontgen atau scanning tulang, bisa diketahui adanya
penyebaran kanker ke tulang. Pemeriksaan lainnya yang biasa dilakukan adalah
analisa air kemih, sitologi air kemih atau cairan prostat, dan biopsi prostat
(Anonim, 2006a).
Tabel IV. Penegakan diagnosis kanker prostat (Dipiro et al, 2005)
DRE (Digital Rectum Exam)
PSA (Prostate Specific Antigen)
Transrectal Ultrasonografic (TRUS) dilakukan bila DRE positif dan nilai PSA meningkat Test tahap awal
Biopsi
Umur (th) Level PSA dalam darah (ng/mL)
40-49 2,5
50-59 3,5
60-69 4,5
Lanjutan tabel IV
Nilai Gleason pada sampel biopsi Bone scan (Scan tulang)
Complete blood count (jumlah sel darah lengkap) Liver function test (uji fungsi hati)
Serum phosphatases (acid/alkaline) Test Stadium
Excretory urogram
8. Penatalaksanaan terapi
Penatalaksanaan terapi pada kanker prostat adalah sebagai berikut ini.
a. Tujuan terapi kanker prostat adalah untuk meredakan symptom (gejala),
menghambat perkembangan sel kanker prostat, dan menghambat
penyebaran sel kanker ke bagian disekitarnya.
b. Sasaran terapi pada kanker prostat adalah symptom (gejala) yang timbul
akibat kanker prostat. Sel kanker juga menjadi sasaran terapi agar sel
kanker tersebut tidak berkembang dan menyebar ke bagian yang lain.
c. Strategi terapi yang dapat digunakan untuk dapat mencapai tujuan terapi,
antara lain:
(1) Non farmakologis
Terapi non-farmakologis dapat dilakukan dengan dua cara, yaitu
dengan pembedahan dan terapi penyinaran. Pembedahan dibagi
menjadi dua bagian, yaitu:
(a) prostatektomi radikal (pengangkatan kelenjar prostat) biasanya
dilakukan pada kanker stadium I dan II. Prosedurnya lama dan
biasanya dilakukan dibawah pembiusan total maupun spinal.
penderita harus menjalani perawatan rumah sakit selama 5-7 hari.
Komplikasi yang mungkin terjadi adalah impotensia dan
inkontinensia uri. Pada penderita yang kehidupan seksualnya
masih aktif, bisa dilakukan potency-sparing radical
prostatectomy.
(b) orkiektomi (pengangkatan testis, pengebirian). Pengangkatan
kedua testis menyebabkan berkurangnya kadar testosteron, tetapi
prosedur ini menimbulkan efek fisik dan psikis yang tidak dapat
ditolerir oleh penderita. Orkiektomi adalah pengobatan yang
efektif, tidak memerlukan pengobatan ulang, lebih murah
dibandingkan dengan obat-obatan dan sesudah menjalani
orkiektomi penderita tidak perlu menjalani perawatan rumah
sakit. Orkiektomi biasanya dilakukan pada kanker yang telah
menyebar (Anonim, 2006a).
Terapi penyinaran terutama digunakan untuk mengobati kanker
stadium I, II dan III. Biasanya jika risiko pembedahan terlalu tinggi,
maka dilakukan terapi penyinaran. Terapi penyinaran terhadap
kelenjar prostat bisa dilakukan melalui beberapa cara:
(a) terapi penyinaran eksterna, dilakukan di rumah sakit tanpa perlu
menjalani rawat inap. Efek sampingnya berupa penurunan nafsu
makan, kelelahan, reaksi kulit (misalnya kemerahan dan iritasi),
kandung kemih) dan hematuria. Terapi penyinaran eksterna
biasanya dilakukan sebanyak 5 kali/minggu selama 6-8 minggu.
(b) pencangkokan butiran yodium, emas atau iridium radioaktif
langsung pada jaringan prostat melalui sayatan kecil. Keuntungan
dari bentuk terapi penyinaran ini adalah bahwa radiasi langsung
diarahkan kepada prostat dengan kerusakan jaringan di sekitarnya
yang lebih sedikit (Anonim, 2006a).
(2) Farmakologis
Pada terapi farmakologis bagi penderita kanker prostat dapat
dilakukan dengan dua cara, yaitu:
(a) manipulasi hormonal, tujuannya adalah mengurangi kadar
testosteron. Penurunan kadar testosteron seringkali sangat efektif
dalam mencegah pertumbuhan dan penyebaran kanker.
Manipulasi hormonal terutama digunakan untuk meringankan
gejala tanpa menyembuhkan kankernya, yaitu misalnya pada
penderita yang kankernya telah menyebar (Anonim, 2006a).
(b) kemoterapi, digunakan jika kanker prostat telah menyebar keluar
kelenjar prostat dan jika terapi hormonal gagal. Biasanya
diberikan obat tunggal atau kombinasi beberapa obat untuk
menghancurkan sel-sel kanker. Obat-obatan yang bisa digunakan
untuk mengobati kanker prostat adalah mitoxantron, prednison,
paclitaxel, dosetaxel, estramustin, dan adriamisin. Efek
(Anonim, 2006a). Salah satu efek samping obat dalam kemoterapi
dapat menyebabkan turunnya angka sel darah putih, terutama
jumlah neutrofil. Penurunan jumlah neutrofil yang ada di dalam
darah merupakan faktor predisposisi terjadinya infeksi (Roger and
Clive, 1999).
B. Netropenia
Pemberian kemoterapi pada pasien kanker dapat menimbulkan efek
samping mielosupresi yaitu penekanan produksi sel-sel darah dalam sumsum
tulang. Mielosupresi terbagi berdasarkan jenis sel darah yang berkurang
jumlahnya dalam sirkulasi yaitu granulositopeni atau penurunan sel darah putih
jenis granulosit, anemia atau penurunan sel darah merah, dan trombositopenia
atau penurunan jumlah keping darah atau trombosit. Netrofil, jenis sel darah putih
bergranulosit, normal dalam darah sekitar 50-70% dari total sirkulasi sel darah
putih, dengan masa hidup sekitar 12 jam sehingga tubuh terus berproduksi hingga
9
10 6 ,
1 × /kgBB/perhari untuk menggantikan yang telah rusak atau mati. Netrofil
berfungsi sebagai pertahanan tubuh primer terhadap infeksi (Anonim, 2005f).
Netropeni (penurunan jumlah sel netrofil) akibat efek samping
kemoterapi dapat ringan sampai berat/serius, yaitu mencetuskan infeksi; risiko
infeksi mulai meningkat jika jumlah netrofil kurang sampai <1.000 sel/ml dan
mencapai puncaknya bila mencapai 500 sel/ml. Infeksi dengan jumlah netrofil 500
sel/ml dan kenaikan suhu tubuh >38,5 °C dinamakan demam netropeni. Netropeni
dan risiko infeksi akan membatasi dosis kemoterapi yang diberikan, bahkan
Berdasarkan jumlah netrofil nyata (ANC) yang terdapat didalam sel per
mikroliter darah, netropenia dikelompokkan sebagai berikut ini.
1. Netropenia (1500< ANC< 2000), tidak mudah terkena infeksi.
2. Mild netropenia (1000<ANC<1500), mempunyai tingkat risiko yang rendah
terhadap infeksi.
3. Moderate netropenia (500<ANC<1000), mempunyai tingka risiko yang
sedang terhadap infeksi.
4. Severe netropenia (ANC<500), sangat rentan terhadap infeksi (Anonim,
2007a).
Faktor risiko netropeni selama kemoterapi tergantung pada:
1. jenis dan dosis kemoterapi (kemoterapi platinum dan dosis intensif).
2. pasien lanjut usia.
3. pasien dengan status performance buruk.
4. nutrisi pasien buruk.
5. adanya penyakit penyerta (gangguan fungsi hati, ginjal, darah tinggi atau
infeksi) (Anonim, 2005f).
Strategi penatalaksanaan netropeni adalah profilaksis dan terapi untuk
mengatasi keadaan netropeni atau infeksi selama pasien menjalani kemoterapi
yang dapat berupa pemberian antibiotika, transfusi lekosit, dan penurunan atau
C. Antibiotika
1. Definisi
Antibiotika adalah zat yang dihasilkan oleh suatu mikroba, terutama
fungi, yang dapat menghambat atau membasmi mikroba jenis lain. Banyak
antibiotika dewasa ini dibuat secara semisintetik atau sintetik penuh. Antibiotika
diartikan sebagai obat yang digunakan untuk membasmi mikroba, khususnya yang
merugikan manusia. Obat yang digunakan untuk membasmi mikroba, penyebab
infeksi pada manusia, ditentukan harus memiliki sifat toksisitas selektif setinggi
mungkin. Artinya obat tersebut haruslah bersifat sangat toksik bagi mikroba,
tetapi relatif tidak toksik untuk manusia (Setiabudy dan Gan, 1995).
2. Jenis
Meskipun ada lebih dari 100 macam antibiotika, namun umumnya
mereka berasal dari beberapa jenis antibiotika saja, sehingga mudah untuk
dikelompokkan. Ada banyak cara untuk menggolongkan antibiotika, salah satunya
berdasarkan struktur kimianya. Berdasarkan struktur kimianya, antibiotika
dikelompokkan sebagai berikut ini.
a. Golongan aminoglikosida. Diantaranya streptomisin, kanamisin,
gentamisin, tobramisin, neomisin, framisetin, paromomisin, dan lain-lain.
b. Golongan beta-laktam. Diantaranya golongan karbapenem (ertapenem,
imipenem, meropenem), golongan sefalosporin (sefaleksin, sefazolin,
sefuroksim, sefadroksil, seftazidim), golongan beta-laktam monosiklik,
dan golongan penisilin (penisilin, amoksisilin). Golongan sefalosporin
dan mempunyai toksisitas rendah terhadap manusia. Dinding sel bakteri
terdiri dari suatu peptidoglikan, yaitu polimer dari senyawa amino dan
gula, yang saling terikat satu dengan yang lain (crosslinked) dan dengan
demikian memberikan kekuatan mekanis pada diding bakteri.
Peptidoglikan pada bakteri biasanya disebut murein. Sefalosporin bekerja
dengan menghalangi terjadinya sintesa lengkap murein, bila sel tumbuh
dan plasmanya bertambah atau menyerap air dengan jalan osmosis maka
dinding sel bakteri yang tidak sempurna akan pecah. Dinding sel manusia
dan hewan tidak mengandung murein sehingga sefalosporin tidak toksik
untuk manusia (Tjay, 2002). Seftriakson mempunyai waktu paruh yang
lebih panjang dibandingkan golongan sefalosporin lainnya sehingga dapat
diberikan dengan dosis satu kali sehari (Neal, 2006).
c. Golongan glikopeptida. Diantaranya vankomisin, teikoplanin, ramoplanin,
dan dekaplanin.
d. Golongan poliketida. Diantaranya golongan makrolida (eritromisin,
azitromisin, klaritromisin, roksitromisin), golongan ketolida (telitromisin),
dan golongan tetrasiklin (doksisiklin, oksitetrasiklin, klortetrasiklin).
e. Golongan polimiksin. Diantaranya polimiksin dan kolistin.
f. Golongan kuinolon (fluorokuinolon). Diantaranya asam nalidiksat,
siprofloksasin, ofloksasin, norfloksasin, levofloksasin, dan trovafloksasin.
Antibiotika golongan kuinolon bekerja dengan menghambat sintesis DNA
girase. Kuinolon merupakan bakterisida karena menghambat lepasnya
merupakan agen antibakteri spektrum luas (Neal, 2006). Siprofloksasin
merupakan fluorokuinolon dengan bekerja sebagai bakterisida yang lebih
kuat dibandingkan dengan norfloksasin. Siprofloksasin berguna untuk
menangani serangkaian luas infeksi (Anonim, 2000c).
g. Golongan streptogramin. Diantaranya pristinamicin, virginiamcin,
mikamycin, dan kinupristin-dalfopristin.
h. Golongan oksazolidinon. Diantaranya linezolid.
i. Golongan sulfonamida. Diantaranya kotrimoksazol dan trimetoprim.
j. Antibiotika lain yang penting, seperti kloramfenikol, klindamisin, dan
asam fusidat (Tjay, 2002).
Berdasarkan mekanisme aksinya, yaitu mekanisme kerja antibiotika
secara selektif meracuni sel kuman, antibiotika dikelompokkan sebagai berikut
ini.
a. Mengganggu sintesis dinding sel. Jika sintesis dinding sel terganggu maka
dinding kuman menjadi kurang sempurna dan tidak tahan terhadap tekanan
osmosis dari plasma akibatnya sel pecah. Contohnya: kelompok penisilin
dan sefalosporin.
b. Mengganggu fungsi membran sel. Antibiotika mengganggu sintesis
molekul lipoprotein dari membran sel plasma (di dalam dinding sel)
sehingga membran menjadi lebih permeabel. Contohnya: polipeptida dan
polyen (nistatin, amfoterisin) dan imidasol (mikonazol, ketokonazol, dan
c. Mengganggu sintesis protein kuman, seperti kloramfenikol, tetrasiklin,
aminoglikosida, dan makrolida.
d. Mengganggu sintesis deoxyribonucleic acid (DNA) dan ribonucleic acid
(RNA), seperti rifampisin (RNA), asam nalidiksat dan kinolon, dan
asiklovir (DNA).
e. Sebagai antagonisme saingan, obat menyaingi zat-zat yang penting untuk
metabolisme kuman sehingga pertukaran zat menjadi terhenti. Contohnya:
sulfonamida, trimetoprim, dan isoniazid (Tjay, 2002).
Antibiotika dapat pula digolongkan berdasarkan luas aktivitasnya dalm
melawan jenis bakteri, dapat dibedakan menjadi dua, yaitu:
a. antibiotika yang berspektrum sempit (narrow spectrum). Obat ini terutama
aktif terhadap beberapa jenis kuman saja, misalnya G,
penisilin-V, eritromisin, klindamisin, kanamisin, dan asam fusidat hanya bekerja
terhadap kuman Gram positif. Sedangkan streptomisin, gentamisin,
polimiksin-B, dan asam nalidiksat khusus aktif terhadap kuman Gram
negatif.
b. antibiotika yang berspektrum luas (broad spectrum), yaitu yang dapat
bekerja terhadap lebih banyak kuman baik Gram positif maupun Gram
negatif. Antara lain sulfonamida, ampisilin, sefalosporin, kloramfenikol,
tetrasiklin, dan rimfampisin (Tjay, 2002).
Berdasarkan penggunaannya, terapi antibiotika dapat dikelompokkan
a. Terapi empirik atau pendahuluan, antibiotika yang digunakan harus
mencapai semua bakteri patogen yang diperkirakan menjadi penyebab
penyakit. Biasanya digunakan kombinasi beberapa antibiotika atau satu
jenis antibiotika yang mempunyai spektrum luas (broad spectrum).
b. Terapi definitif atau tetap, diberikan bila bakteri penyebab penyakit dapat
diketahui secara pasti. Pada terapi ini digunakan antibiotika dengan
spektrum yang sempit (narrow spectrum) dan mempunyai toksisitas yang
rendah (Anonim, 2000b).
Antibiotika dapat diberikan secara kombinasi untuk 4 indikasi utama,
yaitu:
a. pengobatan infeksi campuran, misalnya pasca bedah abdomen.
b. pengobatan awal pada infeksi berat yang etiologinya belum jelas, misalnya
sepsis, meningitis purulenta.
c. mendapatkan efek sinergis.
d. memperlambat timbulnya resistensi, misalnya pada pengobatan
tuberkulosis (Anonim, 2000a).
Antibiotika yang bersifat bakteriostatik bekerja dengan menghambat
pertumbuhan bakteri, sementara antibiotika yang bersifat bakterisida bekerja
dengan membunuh bakteri. Perbedaan ini biasanya tidak penting secara klinis
selama mekanisme pertahanan pejamu terlibat dalam eliminasi akhir patogen
bakteri. Pengecualiannya adalah terapi infeksi pada pasien immunocompromised
(AIDS, obat-obat kortikosteroid, antikanker, dan imunosupresan), dimana
3. Prinsip penggunaan
Prinsip penggunaan antibiotika didasarkan pada dua pertimbangan
utama, yaitu:
a. penyebab infeksi. Pemberian antibiotika yang paling ideal adalah
berdasarkan hasil pemeriksaan mikrobiologis dan uji kepekaan kuman.
Namun dalam praktek sehari-hari, tidak mungkin melakukan pemeriksaan
mikrobiologis untuk setiap pasien yang dicurigai menderita suatu infeksi.
Di samping itu, untuk infeksi berat yang memerlukan penanganan segera,
pemberian antibiotika dapat segera dimulai setelah pengambilan sampel
bahan biologik untuk biakan dan pemeriksaan kepekaan kuman.
Pemberian antibiotika tanpa pemeriksaan mikrobiologis dapat didasarkan
pada educated guess.
b. faktor pasien. Diantara faktor pasien yang perlu diperhatikan dalam
pemberian antibiotika antara lain fungsi ginjal, fungsi hati, riwayat alergi,
daya tahan terhadap infeksi (status imunologis), daya tahan terhadap obat,
beratnya infeksi, usia, untuk wanita apakah sedang hamil atau menyusui,
dan lain-lain (Anonim, 2000a).
4. Resistensi
Resistensi adalah suatu sifat terganggunya kehidupan sel mikroba oleh
antimikroba. Bakteri bisa resisten karena obat tidak mencapai target tempat obat
harus bekerja (Anonim, 2000b). Penyebab timbulnya resistensi antibiotika yang
terutama adalah karena penggunaan antibiotika yang tidak tepat, tidak tepat
antibiotika pada pasien yang bukan menderita penyakit infeksi bakteri. Walaupun
menderita infeksi bakteri, antibiotika yang diberikan pun harus dipilih secara
seksama. Tidak semua antibiotika ampuh terhadap bakteri tertentu. Setiap
antibiotika mempunyai daya bunuh terhadap bakteri yang berbeda-beda. Karena
itu, antibiotika harus dipilih dengan seksama. Ketepatan dosis sangat penting
diperhatikan. Tidak tepat dosis dapat menyebabkan bakteri tidak terbunuh, bahkan
justru dapat merangsangnya untuk membentuk turunan yang lebih kuat daya
tahannya sehingga resisten terhadap antibiotika tidak dapat dicegah lagi (Anonim,
2007b).
Resistensi terhadap antibiotika bisa didapat atau bawaan. Pada kasus
bawaan, semua jenis bakteri bisa resisten terhadap suatu obat sebelum bakteri
kontak dengan antibiotika tersebut. Sebagai contoh, Pseudomonas aeruginosa
selalu resisten terhadap flukloksasilin. Yang paling serius secara klinis adalah
resistensi didapat, di mana bakteri yang pernah sensitif terhadap suatu antibiotika
menjadi resisten. Mekanisme yang bertanggung jawab terjadinya resistensi oleh
bakteri terhadap antibiotika adalah sebagai berikut ini.
a. Menginaktivasi enzim yang merusak antibiotika, misalnya β-laktamase
yang dihasilkan oleh banyak stafilokokus menginaktivasi sebagian besar
penisilin dan banyak sefalosporin.
b. Mengurangi akumulasi antibiotika. Resistensi tetrasiklin terjadi bila
membran sel bakteri menjadi impermeabel terhadap antibiotika atau
c. Perubahan tempat ikatan. Aminoglikosida dan eritromisin terikat pada
ribosom bakteri dan menghambat sintesis protein. Pada bakteri yang
resisten, tempat ikatan dengan antibiotika mengalami modifikasi sehingga
tempat ikatan tersebut tidak lagi memiliki afinitas terhadap antibiotika.
d. Perkembangan jalur metabolik alternatif. Sulfonamid dan trimetoprim,
antibiotika ini masing-masing secara kompetitif menghambat enzim
dihidropteroat sintetase dan dihidrofolat reduktase pada bakteri. Bakteri
dapat menjadi resisten terhadap jika memproduksi enzim dihidropteroat
sintetase dan dihidrofolat reduktase termodifikasi sehingga mempunyai
sedikit afinitas terhadap antibiotika atau tidak mempunyai afinitas (Neal,
2006).
Populasi bakteri yang resisten terhadap antibiotika dapat berkembang
dengan beberapa cara, yaitu:
a. Seleksi. Dalam suatu populasi akan terdapat beberapa bakteri dengan
resistensi yang didapat kemudian antibiotika mengeliminasi bakteri yang
sentsitif, sedangkan bakteri yang resisten mengadakan proliferasi.
b. Resistensi yang ditransfer. Populasi bakteri yang resisten terjadi karena
gen yang mengkode mekanisme resistensi ditransfer dari satu bakteri ke
bakteri lain. Gen resistensi antibiotika kemungkinan dibawa dalam
plasmid yang merupakan potongan kecil DNA ekstrakromosomal yang
bereplikasi secara otonom dalam bakteri. Plasmid yang membawa gen
suatu tabung di antara bakteri-bakteri). Banyak bakteri Gram negatif dan
beberapa Gram positif dapat melakukan konjugasi (Neal, 2006).
D. Infeksi
1. Penegakan diagnosis
Faktor-faktor yang dapat membantu dalam menegakkan diagnosis
terjadinya infeksi pada tubuh pasien, yaitu:
a. Demam. Demam merupakan manisfestasi klinis dari beberapa penyakit,
tidak hanya infeksi. Demam terjadi jika suhu tubuh pasien diatas cakupan
normal (36-37,80C).
b. Tanda dan gejala. Infeksi dapat meningkatkan jumlah sel darah putih
(leukosit) karena terjadi reaksi dari granulosit maupun limfosit untuk
menghancurkan mikroba. Jumlah normal sel darah putih adalah
4000-10.000/mm3. Infeksi yang disebabkan oleh bakteri dapat menimbulkan
kenaikan jumlah granulosit (neutrofil dan basofil). Dengan adanya infeksi,
jumlah sel darah putih meningkat bahkan dapat lebih dari
30.000-40.000/mm3. Jumlah neutrofil yang kurang dari normal (neutropenia)
dapat berpotensial terinfeksi bakteri. Kenaikan jumlah limfosit biasanya
disebabkan adanya infeksi jamur atau virus.
c. Sakit dan inflamasi. Sakit dan inflamasi biasanya muncul bersamaan
dengan adanya infeksi dengan manifestasi bengkak, kemerahan, dan
eritema yang biasannya merupakan tanda adanya terjadinya superinfeksi
d. Faktor lainnya. Banyak faktor yang menyebabkan infeksi disebabkan
adanya gangguan pada tubuh seperti trauma, terbakar, dan operasi (Dipiro
et al, 2003).
2. Mengidentifikasi senyawa patogen
Bagian tubuh yang terinfeksi harus disampel jika bisa dilakukan sebelum
diberikan terapi antimikroba karena untuk mengetahui bakteri penginfeksi dan
untuk mengetahui komposisi kimia dari bagian yang terinfeksi. Kultur darah harus
ditampilkan pada infeksi akut dengan kondisi demam (febris) (Dipiro et al, 2003).
3. Pemilihan terapi
Untuk memilih terapi antimikroba yang rasional untuk infeksi harus
mempertimbangkan beberapa faktor, antara lain: tingkat keparahan, faktor pasien,
faktor yang akan ditimbulkan oleh obat yang digunakan, dan keperluan untuk
menggunakan beberapa obat. Terapi empirik ditujukan untuk bakteri yang
biasanya menyebabkan infeksi dalam tubuh pasien (Dipiro et al, 2003).
Faktor pasien yang dapat mempengaruhi pemilihan terapi, antara lain:
alergi, usia, kehamilan, genetik atau metabolisme tidak normal, fungsi ginjal dan
hati, dan lokasi infeksi. Pasien dengan gangguan fungsi ginjal dan hati perlu
dilakukan pengurangan dosis (Dipiro et al, 2003).
E. Drug Related Problems
Drug related problems (DRPs) didefinisikan sebagai peristiwa tidak
diinginkan yang dialami oleh pasien yang melibatkan atau kemungkinan
melibatkan terapi obat dan berpotensi bertentangan dengan hasil yang diinginkan
atau masalah-masalah yang berhubungan dengan obat. Drug related problems
(DRPs) terdiri dari aktual DRPs, yaitu masalah yang sedang terjadi berkaitan
dengan terapi yang sedang diberikan pada penderita dan potensial DRPs, yaitu
masalah yang diperkirakan akan terjadi berkaitan dengan terapi yang sedang
diberikan pada penderita (Cipolle et al,1998).
Masalah-masalah dalam kajian DRPs dapat ditunjukkan oleh
kemungkinan penyebab DRPs di bawah ini.
1. Butuh obat (need for additional drug), jika pasien dengan kondisi yang
membutuhkan kombinasi obat, kondisi kronis membutuhkan kelanjutan terapi
obat, kondisi baru yang membutuhkan obat, dan kondisi yang berisiko
sehingga membutuhkan obat untuk mencegahnya. Pasien akan mendapatkan
risiko tinggi bila tidak mendapatkan terapi tambahan.
2. Tidak perlu obat (unnecessary drug), jika tidak ada indikasi pada saat itu,
pemakaian multiple drug yang seharusnya cukup dengan single drug terapi,
dan pasien minum obat untuk mencegah efek samping obat lain yang
seharusnya dapat dihindarkan. Pasien akan mengalami komplikasi akibat
mendapatkan obat yang tidak dibutuhkan.
3. Obat tidak tepat (wrong drug), jika obat yang diberikan bekerja tidak efektif
(kurang sesuai dengan indikasinya), pasien mempunyai alergi terhadap
obat-obat tertentu, obat-obat yang diberikan memiliki faktor risiko kontraindikasi
dengan obat lain yang juga dibutuhkan, efektif namun tidak ekonomis,
penggunaan antibiotika yang sudah resisten terhadap infeksi pasien, dan
4. Dosis kurang (dosage too low), jika dosis yang diberikan terlalu rendah untuk
memberikan efek dan konsentrasi obat di bawah jendela terapi.
5. Dosis berlebih (dosage too high), jika dosis yang diberikan terlalu tinggi untuk
memberikan efek dan konsentrasi obat di atas jendela terapi.
6. Interaksi obat (adverse drug reaction), jika ada reaksi alergi terhadap obat, ada
faktor risiko yang membahayakan bagi pasien, dan ada interaksi dengan obat
lain, dan hasil laboratorium berubah akibat penggunaan obat.
7. Ketidaktaatan pasien (uncomplience), jika pasien tidak menerima obat sesuai
regimen karena medication error (peresepan, penyerahan obat dan monitoring
pasien), tidak taat pada instruksi, pasien tidak membeli obat yang disarankan
karena mahal, tidak mengambil obat karena tidak memahami, pasien tidak
menggunakan obat karena ketidaktahuan cara pemakaian obat, pasien tidak
menggunakan obat karena ketidakpercayaan dengan produk obat yang
dianjurkan (Cipolle et al,1998).
F. Keterangan Empiris
Penelitian ini diharapkan dapat memberikan gambaran evaluasi
penggunaan antibiotika pada pasien kanker prostat yang dirawat di RSUP Dr.
Sardjito Yogyakarta pada tahun 2005 yang terkait dengan drug related problems
BAB III
METODOLOGI PENELITIAN
A. Jenis dan Rancangan Penelitian
Penelitian mengenai evaluasi penggunaan antibiotika pada pasien kanker
prostat yang dirawat di RSUP Dr. Sardjito Yogyakarta tahun 2005 merupakan
penelitian non eksperimental yang dilakukan dengan rancangan deskriptif
evaluatif. Penelitian ini merupakan penelitian non eksperimental karena penelitian
yang observasinya dilakukan terhadap sejumlah kecil (variabel) subyek menurut
keadaan apa adanya (in nature), tanpa ada manipulasi atau interfensi peneliti.
Manipulasi atau interfensi peneliti yang dimaksudkan adalah setiap tindakan
terhadap subyek penelitian. Rancangan penelitian deskriptif evaluatif karena
analisis data dilakukan dengan mengkaji lebih mendalam dan menyuguhkan
sedeskriptif mungkin fenomena yang terjadi tanpa mencoba menganalisis
bagaimana dan mengapa fenomena tersebut terjadi. Dalam penelitian ini
menggunakan metode retrospektif yaitu dengan menggunakan lembar catatan
rekam medik pasien kanker prostat terdahulu yang dirawat di RSUP Dr. Sardjito
Yogyakarta pada tahun 2005 (Pratiknya, 1986).
B. Definisi Operasional
1. Lembar rekam medik adalah lembar catatan dokter dan perawat yang
memberisi data klinis pasien yang meliputi nomor rekam medik, nama, umur,
jenis kelamin, diagnosis, keluhan masuk, pemeriksaan laboratorium, jenis
obat, dosis obat, lama pemberian, rute pemberian, dan hasil terapi.