KEPERAWATAN KESEHATAN REPRODUKSI ASUHAN KEPERAWATAN PLASENTA PREVIA
DI SUSUN OLEH : KELOMPOK II
AGUSTINUS ELIMELEK KOYARI (2022082024013)
FERONIKA PONGOH (2022082024033)
PROGRAM STUDI ILMUH KEPERAWATAN FAKULTAS KEDOKTERAN UNIVERSITAS CENDERAWASIH
TAHUN 2024
BAB I PENDAHULUAN
1 Latar Belakang
Perdarahan pada kehamilan harus dianggap sebagai kelainan yang berbahaya . Perdarahan pada kehamilan muda disebut sebagai abortus sedangkan perdarahan pada kehamilan tua disebut perdarahan anterpartum. Batas teoritis antara kehamilan muda dengan kehamilan tua adalah 22 minggu mengingat kemungkinan hidup janin diluar uterus .
Perdarahan anterpartum biasanya berbatas pada perdarahan jalan lahir setelah kehamilan 22 minggu tapi tidak jarang terjadi pula pada usia kandungan kurang dari 22 minggu dengan patologis yang sama. Perdarahan saat kehamilan setelah 22 minggu biasanya lebih berbahaya dan lebih banyak dari pada kehamilan sebelum 22 minggu. Oleh karena itu perlu penanganan yang cukup berbeda . Perdarahan antepartum yang berbahaya umumnya bersumber pada kelainan plasenta, sedangkan perdarahan yang tidak bersumber pada kelainan plasenta umpamanya kelainan serviks biasanya tidak seberapa berbahaya. Pada setiap perdarahan anterpartum pertama-tama harus selalu dipikirkan bahwa hal itu bersumber pada kelainan plasenta.
Perdarahan anterpartum yang bersumber dari kelainan plasenta yang secara klinis biasanya tidak terlampau sukar untuk menentukannya ialah plasenta previa dan solusio plasenta serta perdarahan yang belum jelas sumbernya . Perdarahan anterpartum terjadi kira-kira 3 % dari semua persalinan yang terbagi atas plasenta previa , solusio plasenta dan perdarahan yang belum jelas penyebabnya.
Pada umumnya penderita mengalami perdarahan pada triwulan tiga atau setelah usia kehamilan , namun beberapa penderita mengalami perdarahan sedikit- sedikit kemungkinan tidak akan tergesa-gesa datang untuk mendapatkan pertolongan karena disangka sebagai tanda permulaan persalinan biasa. Baru
setelah perdarahan yang berlangsung banyak , mereka datang untuk mendapatkan pertolongan.
Setiap perdarahan pada kehamilan lebih dari 22 minggu yang lebih banyak pada permulaan persalinan biasanya harus lebih dianggap sebagai perdarahan anterpartum apapun penyebabnya , penderita harus segera dibawah ke rumah sakit yang memiliki fasilitas untuk transfusi darah dan operasi . Perdarahan anterpartum diharapkan penanganan yang adekuat dan cepat dari segi medisnya maupun dari aspek keperawatannya yang sangat membantu dalam penyelamatan ibu dan janinnya.
2 Tujuan 1. Tujuan Umum
Mampu menerapkan asuhan keperawatan klien dengan plasenta previa 2. Tujuan Khusus
a. Dapat melakukan pengkajian secara langsung pada klien plasenta previa.
b. Dapat merumuskan masalah dan membuat diagnosa keperawatan pada klien plasenta previa.
c. Dapat membuat perencanaan pada klien plasenta previa.
d. Mampu melaksanakan tindakan keperawatan dan mampu mengevaluasi tindakan yang telah dilakukan pada klien plasenta previa.
BAB II
TINJAUAN PUSTAKA
2.1 Tinjauan Teoritis Plasenta Previa
A. PENGERTIAN
Plasenta previa adalah plasenta yang berimplantasi pada segmen bawah rahim demikian rupa sehingga menutupi seluruh atau sebagian dari ostium uteri internum (Prawirohardjo, 2014). Selain menutupi jalan lahir, Plasenta Previa dapat menyebabkan perdarahan hebat, baik sebelum maupun saat persalinan. Perdarahan yang tidak diberikan penatalaksanaan yang tepat dapat menyebabkan syok yang berakibat pada kematian ibu dan atau janin (Silalahi, et al. 2022). Plasenta Praevia terjadi pada 1/200 kelahiran, mempersulit sekitar 0,3% kehamilan dan berkontribusi pada sekitar 5% dari semua kelahiran prematur. Tingkat kekambuhan adalah 4 sampai 8% dari kehamilan berikutnya (Ndomba et al., 2021).
B. ANATOMI FISIOLOGI PLASENTA
Plasenta adalah organ sementara yang terbentuk di dalam rahim selama kehamilan. Plasenta menempel pada dinding rahim dan memberikan nutrisi dan oksigen ke janin melalui tali pusat. Struktur plasenta terdiri dari sisi janin dan pelat basal di sisi ibu. Sisi janin dan sisi ibu dipisahkan oleh ruang antarvili. Plasenta tampak seperti cakram jaringan bergelombang yang kaya akan pembuluh darah, sehingga tampak merah tua pada saat cukup bulan.
Sebagian besar jaringan plasenta matang terdiri dari pembuluh darah dan terhubung dengan janin melalui tali pusar dan bercabang ke seluruh cakram plasenta seperti dahan pohon. Plasenta mulai berkembang ketika sel telur yang telah dibuahi tertanam di dinding rahim sekitar 7 sampai 10 hari setelah pembuahan. Plasenta sebagian besar besar mengandung pembuluh darah yang terdapat didalam struktur yang disebut “vili”. Pembuluh darah tersebut terhubung dengan aliran darah bayi melalui tali pusat. Jaringan plasenta lainnya terutama menghubungkan vili ke tali pusat dan memungkinkan darah ibu membasahi vili, memasok oksigen dan nutrisi ke janin. Plasenta memiliki
dua sisi: sisi maternal terdiri dari desisua kompakta yang terdiri dari beberapa lobus dan kotiledon, sisi dimana plasenta berwarna merah gelap dan terbagi- bagi dalam lobula dan kotiledon yang berjumlah antara 15-20. Darah ibu mengalir di seluruh plasenta diperkirakan meningkat dari 300 ml tiap menit pada kehamilan 20 minggu sampai 600 ml tiap menit pada kehamilan 40 minggu. Sedangkan sisi fetal yaitu bagian permukaan yang mengkilap, berwarna keabu-abuan dan seperti tembus cahaya sehingga nampak jaringan pada sisi maternal, teridiri dari korion frotundum dan villi
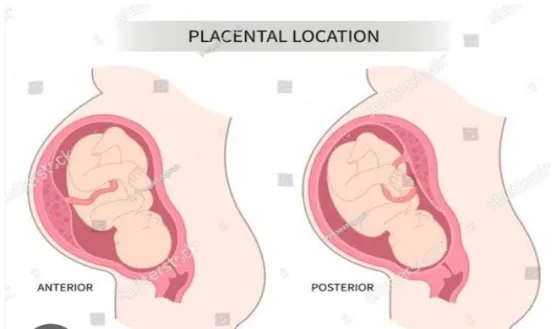
Beberapa posisi plasenta:
1. Plasenta posterior: plasenta tumbuh di dinding belakang rahim 2. Plasenta anterior: plasenta tumbuh di dinding depab rahim 3. Plasenta fundamental : plasenta tumbuh di bagian atas rahim 4. Plasenta lateral: Plasenta tumbuh di dinding kanan atau kiri rahim.
Gambar 2: Posisi Plasenta Normal Fungsi Plasenta
1. Mengirimkan Nutrisi dan Oksigen pada Bayi
Fungsi utama plasenta adalah menyalurkan nutrisi dan oksigen kepada janin. Untuk bisa bertahan selama di dalam kandungan, janin mendapatkan asupan oksigen dan nutrisi dari plasenta. Melalui makanan yang dikonsumsi ibu, nantinya plasenta akan mengirimkan nutrisi yang telah dibawa oleh darah kepada bayi lewat tali pusar bayi.
2. Memproduksi Hormon Kehamilan
Selain menyalurkan nutrisi dan oksigen, plasenta adalah organ yang membantu memproduksi hormon untuk mendukung kehamilan, di antaranya hormon estrogen, progesteron, dan hCG (human chorionic gonadotropin).
3. Mengirimkan Antibodi ke Janin
Fungsi plasenta bayi berikutnya adalah mengirimkan antibodi dari ibu ke janin. Plasenta telah menjalankan fungsi ini sejak awal kehamilan untuk memberikan kekebalan tubuh pada bayi supaya terhindar dari penyakit.
4. Membuang Zat Sisa dari Darah Janin
Melalui plasenta, janin juga bisa membuang zat sisa metabolisme yang sudah tidak dibutuhkan. Zat sisa tersebut kemudian dialirkan ke aliran
darah ibu, dan nantinya akan keluar bersama dengan sisa metabolisme dari ibu.
5. Melindungi Janin dari Infeksi
Plasenta adalah pelindung janin. Organ ini akan menjadi penghalang bagi bakteri yang mungkin masuk ke dalam tubuh ibu dan berisiko menginfeksi bayi. Jadi, sekalipun ibu terkena infeksi, bayi bisa jadi tidak akan tertular karena adanya plasenta.
C. KLASIFIKASI
Plasenta previa dibagi menjadi beberapa tingkatan, yaitu :
1. Plasenta Previa Totalis atau komplit adalah Plasenta yang menutupi seluruh Ostium Uteri Internum. Pada jenis ini, jelas tidak mungkin bayi dilahirkan secara normal, karena risiko perdarahan sangat hebat.
2. Plasenta Previa Parsialis adalah Plasenta yang menutupi sebagian Ostium Uteri Internum. Pada jenis inipun risiko perdarahan sangat besar dan biasanya janin tetap tidak dilahirkan secara normal.
3. Plasenta Previa Marginalis adalah Plasenta yang tepinya berada pada pinggir Ostium Uteri Internum. Hanya bagian tepi Plasenta yang menutupi jalan lahir. Janin bisa dilahirkan secara normal, tetapi risiko perdarahan tetap besar.
4. Plasenta letak rendah, Plasenta Lateralis atau kadang disebut juga Dangerous Placenta adalah Plasenta yang berimplantasi pada segmen bawah rahim sehingga tepi bawahnya berada pada jarak lebih kurang 2 cm dari Ostium Uteri Internum. Jarak yang lebih dari 2 cm dianggap Plasenta letak normal. Risiko perdarahan tetap ada namun tidak besar dan janin bisa dilahirkan secara normal asal tetap berhati- hati.
Gambar 3. Kalsifikasi Placenta previa
D. ETIOLOGI
Penyebab pasti dari placenta previa belum diketahui sampai saat ini.
Faktor Penyebab:
1. Usia (<20 atau >35 tahun
Usia ibu yang lanjut mempunyai peluang 3,655 kali untuk mengalami plasemta Previa untuk ibu yang usia di bawah dari 20 tahun memiliki peluang 1,296 kali untuk mengalami plasenta previa. Menurut Manuaba (2010) Usia reproduktif yang aman untuk seorang ibu mengalami kehamilan antara 20-25 tahun dibawah dan diatas. Pada ibu yang usianya kuramg dari 20 tahun cenderung mengalami plasenta previa karena saat usia 20 tahun organ reproduksi belum matang seluruhnya dan mengakibatkan endometrium juga belum siap untuk menjadi tempat implantasi sehingga plasenta akan memperlebar sehingga tumbuh kebawah dan menutupi ostium uteri internum (Jurnal Kedokteran Yarsi, 2015).hubungan yang bermakna antara Usia Ibu dengan kejadian Plasenta Previa (Sihombing, 2020).
2. Multiparitas
diduga akibat perubahan aterosklerotik pada uterus dan infark yang menyebabkan perfusi plasenta yang kurang. Paritas adalah jumlah persalinan yang pernah dialami seorang ibu, baik lahir hidup maupun lahir mati. Pada multipara plasenta previa terjadi karena berkurangnya vaskularisasi dan atrofi pada desidua akibat persalinan sebelumnya yang dapat menyebabkan plasenta melebar ke permukaan dan menutup jalan lahir. terdapat hubungan paritas dengan kejadian plasenta previa (Ramadhan, 2022)
3. Persalinan sektio sesarea sebelumnya
Menurut Mochtar tahun 2008 ibu yang mempunyai riwayat operasi caesar akan mempunyai pelunang mengalami kejadian plasenta previa kibat sayatan pada dinding uterus yang dapat mengakibatkan parut didalam rahim sehingga meningkatkan kemungkinan terjadinya plasenta previa (Jurnal Kedokteran Yarsi, 2015)
4. Riwayat Kuretase
Kuretase adalah tindakan medis untuk mengeluarkan jaringan atau sisa jringan dalam rahim ibu dengan fungsi diagnostik atau terapeutik (Prawirohardjo,2009). Ibu yang memiliki riwayat kuretase akan memiliki peluang mengalami plasenta previa pada kehamilannya, kejadian tersebut diakibatkan karena adanya luka yang cukup dalam pada dinding endometrium akibat kuretase dengan sendok kuret akan mengganggu vaskularisasi pada desidua sehingga mengakibatkan berkurangnya kesuburan endometrium (Jurnal Kedokteran Yarsi, 2015)
5. Kehamilan Ganda
Ibu yang memiliki riwayat kehamilan ganda akan memiliki peluang untuk mengalami kejadian plasenta previa, dengan dua janin dan pergerakan kedua janin didalam kandungan membuat plasenta memilih tempat implantasi yang lain yaitu di segmen bawah rahim (Jurnal Kedokteran Yarsi, 2015).
6. Tumor
Plasenta previa dapat diakibatkan oleh adanya tumor dalam hal tersebut tumor ialah mioma dan polip endometrium karena biasanya mioma dan polip akan tumbuh pada fundus uteri sehingga dalam kehamilan plasenta akan mencari tempat yang masih tersedia untuk berimplantasi yaitu disegmen bawah rahim sehingga menutupi ostium internum uteri , disamping itu tumor akan semakin berkembang dalam uterus dapat menekan plasenta sehingga bergeser menutupi seluruh jalan lahir (Jurnal Kedokteran Yarsi, 2015).
7. Riwayat plasenta previa
Ibu yang memiliki riwayat plasenta previa memiliki peluang untuk mengalami kejadian plaenta previa hal tersebut dikarenankan jaringan endometrium sudah tidak baik akibat kejadian plasenta previa sebelumnya. Untuk itu diharapkan kepada ibu yang sudah mengalami plasenta previa untuk membatasi kehamilannya dengan mengikuti program Kb. (Jurnal Kedokteran Yarsi, 2015).
8. Merokok
Penelitian yang dilakukan oleh Mursiti dan Nurhidayati menilai pengaruh merokok terhadap Insiden plasenta previa. Penelitian ini menghasilkan bahwa merokok dapat meningkatkan dua kali lipat risiko plsenta previa pada wanita yang merokok. Hal ini terjadi karena karbon dioksida yang terhirup dapat menyebabkan hipertrofi plasenta sehingga mempengaruhi perkembangan plasenta (Mursiti and Nurhidayati, 2020).
E. MANIFESTASI KLINIK
1. Gejala utama plasenta previa adalah perdarahan tanpa sebab, tanpa rasa nyeri dan biasanya berulang. Darah pervaginam biasanya berwarna merah segar. Darah berwarna merah terang pada usia kehamilan trimester ketiga merupakan tanda plasenta previa.
Perdarahan pertama biasanya tidak banyak sehingga tidak akan berakibat fatal, tetapi perdarahan berikutnya hampir selalu lebih banyak dari sebelumnya (Prawirohardjo, 2014).
2. Bagian terdepan janin tinggi (floating)/ belum memasuki pintu atas panggul (PAP). Sering dijumpai kelainan letak (sungsang atau lintang). Turunnya bagian terbawah janin ke dalam pintu atas panggul (PAP) akan terhalang, tidak jarang terjadi kelainan letak janin dalam rahim, dan dapat menimbulkan asfiksia sampai kematian janin dalam rahim.
3. Pendarahan pertama (first bleeding) biasanya tidak banyak dan tidak fatal, kecuali bila dilakukan periksaan dalam sebelumnya, sehingga pasien sempat dikirimkan ke rumah sakit. Tetapi perdarahan berikutnya (recurrent bleeding) biasanya lebih banyak.
4. Janin biasanya masih baik, namun dapat juga disertai gawat janin sampai kematian janin tergantung beratnya plasenta previa.
5. Pada pemeriksaan jalan lahir, teraba jaringan plasenta (lunak).
6. Pada ibu bergantung keadaan umum dan jumlah darah yang hilang, perdarahan yang sedikit demi sedikit atau dalam jumlah yang banyak dengan waktu yang singkat, dapat menimbulkan anemia sampai syok (Maryunani dan Yulianingsih, 2017).
F. PATOFISIOLOGI
Perdarahan antepartum akibat plasenta previa terjadi sejak kehamilan 20 minggu saat segmen bawah uterus telah terbentuk dan mulai melebar serat menipis.Umunnya terjadi pada trimester ketiga karena segmen bawah uterus lebih banyak mengalami perubahan.Pelebaran segmen bawah uterus dan pembukaan serviks menyebabkan sinus uterus dan pembukaan serviks menyebabkan sinus uterus robek karena lepasnya plasenta dari di dinding uterus atau karena perobekan sinus marginalis dari plasenta. Perdarahan tidak dapat dihindarkan karena ketidak mampuan serabut ototo segmen bawah uterus untuk berkontraksi seperti pada plasenta letak normal (Sukarni, 2013).
Plasenta pada segmen ini cendrung memperluas dirinya untuk mencarisumber darah yang diperlukan sehingga menjadi lebihg lebar dan lebih tipis dari pada plsenta yang normal. Vili plasenta akan terkoyak dari dinding uterus ketika segmen bawah uterus melakukan kontraksi dan dilatasi pada trimester ketiga.
Ketika os servisis interna menipis dan membuka,pembuluh darah uterus akan rupture. Sinus uterine akan terbuka ke sisi plasnta dan terjadilah perdarahan (Saputra,dkk, 2019). Plasenta previa adalah implamentasi placenta bawah rahim sehingga menutupi kanalis servikalis dan mengganggu proses persalinan dengan terjadi perdarahan. Zigot yang tertanam sangat rendah dalam kavum uteri akan membentuk plasenta yang pada awal mulanya berdekatan dengan ostemintenum. Plasenta yang letaknya demikian akan diam di tempatnya sehingga terjadi plasenta previa.
G. PATHWAY
v
Usia <20 th
Tumbuh pada fundus uteri
PLASENTA PREVIA Faktor Resiko
Usia >35th, Multiparitas, Riwayat kuretase, sc plasenta previa
Kehamilan Ganda
Tumor Merokok
Reproduksi belum matang
Berkurang vaskularisasi & atropi desidua Endometrium
belum siap menjadi implantasi
Plasenta melebar ke ostium uteri internum
Plasenta memperluas pemukaan Kerusakan/menipis lapisan rahim (endometrium), adanya jaringan parut
Embrio >1
Kebutuhan 02&nutrisi meningkat Ukuran plasenta membesar
Plasenta mencari tempat yang masih tersedia untuk
implantasi Segmen bawah rahim
Masuknya karbondioksida
Hipertrofi plasenta
Mempengaruhi perkembangan plasenta
PLASENTA PREVIA:
Plasenta previa parsialis Plasenta Previa Marginalis Plasenta Previa Totalis
Pembentukan segmen bawah uterus dan dilatasi ostium uteri
Plasenta mengalami laserasi dan sinus uterus robek
Perdarahan
Sektio Sesarea
MK: Ansietas
Luka Post operasi
Jaringan terputus
Perdarah terus-menerus, darah
>500cc, Hb <8,/9 Hipovolemi MK: Resiko Hipovolemi
Komplikasi : SYOK
MK: Nyeri
Usia Kehamilan
<37 minggu Komplikasi
Prematur
Hipoksia pada
Bayi Kematian
Janin/Bayi MK: Berduka
H. PEMERIKSAAN PENUNJANG 1. USG (Ultrasonographi)
Dapat mengungkapkan posisi rendah berbaring placnta tapi apakah placenta melapisi cervik tidak biasa diungkapkan
2. Pemeriksaan laboratorium
Hemoglobin dan hematokrit menurun. Faktor pembekuan pada umumnya di dalam batas normal.
3. Pengkajian vaginal
Pengkajian ini akan mendiagnosa placenta previa tapi seharusnya ditunda jika memungkinkan hingga kelangsungan hidup tercapai (lebih baik sesuadah 34 minggu). Pemeriksaan ini disebut pula prosedur susunan ganda (double setup procedure). Double setup adalah pemeriksaan steril pada vagina yang dilakukan di ruang operasi dengan kesiapan staf dan alat untuk efek kelahiran secara cesar.
4. Isotop Scanning
Atau lokasi penempatan placenta.
5. Amniocentesis
Jika 35 – 36 minggu kehamilan tercapai, panduan ultrasound pada amniocentesis untuk menaksir kematangan paru-paru (rasio lecithin / spingomyelin [LS] atau kehadiran phosphatidygliserol) yang dijamin.
Kelahiran segera dengan operasi direkomendasikan jika paru-paru fetal sudah mature.
H. KOMPLIKASI 1. Syok
Oleh karena pembentukan segmen bawah rahim yang terjadi secara rimtik, maka pelepasan plasenta dari tempat implantasinya di uterus dapat berulang dan semakin banyak, dan perdarahan yang terjadi itu tidak dapat dicegah sehingga penderita menjadi anemia bahkan syok.
2. Retensio Plasenta
Oleh karena plasenta yang berimplantasi pada segmen bawah rahim dan Sifat segmen ini yang tipis mudahlah jaringan trofoblas dengan kemampuan inovasinya menerobos kedalam miometrium bahkan sampai ke perimetrium dan menjadi sebab kejadian retensio previa. Oleh karena itu
harus berhati-hati pada tindakan manual plasenta ini karena jika terjadi salah satu penyebab perdarahan banyak dan tidak terkendali dengan cara sederhana pada keadaan gawat seperti ini arus dilakukan histerektomi total.
3. Kelaianan letak anak pada lasenta previa lebih sering terjadi. Hal ini memaksa lebih sering diambil tindakan operasi dengan segala konsekuensi.
4. Kelahiran Prematur
Kejadian ini sering tidak terhindarkan oleh karena itu tindakan terminasi keamilan terpaksa dilakukan dalam kehamilan belum aterm. Pada kehamilan < 37 minggu dapat dilakukan amniosintesis untuk mengetahui kematangan paru janin dan pemberian kortikosterod untuk mempercepat pematangan paru janin sebagai upaya antisipasi (Prawirohardjo, 2014).
I. PENATALAKSANAAN
Penatalaksaan plasenta previa dibagi menjadi 2 bagian besar yaitu : 1. Konservatif /ekspektatif
Penangan dengan konservatif adalah mempertahankan kehamilan sampai wakt tertentu yang biasanya ditentukan oleh dokter yang melakukan tidakan kolaborasi dengan bidan dirumah sakit. Yang bertujuan supaya janin terlahir tidak prematur, ibu dirawat tanpa melakukan pemeriksaan dalam melalui kanalis servikalis. Upaya diagnosis dilakukan secara non- invasif. Pemantauan klinis dilakukan secara ketat dan baik.
Adapun kriteri dalam penanganan konservatif/ekspektatif yaitu : a. Jika usia kehamilan belum optimal/kurang dari 37 minggu b. Perdarahan sedikit
c. Kehamilan masih dapat dipertahankan, karena perdarahan pertama pada umumnya tidak berat dan dapat berhenti dengan sendirinya d. Belum ada tanda-tanda persalinan
e. Keadaan janin baik dengan memantau djj menggunakan dopler f. Keadaan umum baik, kadar Hb 8/9% atau lebih
g. Pasien harus dirawat dengan istrahat baringan total h. Pemberian infus dan elektrolit
i. Pemberian obat-obatan; bethamethason 24 mg iv untuk pematangan paru janin untuk pematangan paru sesuai anjuran yang diberikan dokter obgyn
j. Pemeriksaan Hb dan Ht dalam batas normal
k. Pemeriksaan USG keadaan plasenta masih dalam batas normal
l. Awasi perdarahan terus menerus, tekanan darah(tensi), nadi dan denyut jantung janin
2. Penangan Aktif
Penangan aktif yang berarti kehamilan tersebut harus segera diakhiri atau di terminasikan dengan persalinan perabdominal atau seksio sesaria.
Adapun kriteria dalam penanganan aktif yaitu :
a. Usia kehamilan (masa gestasi) > 37 minggu, berat badan janin >2500 gram
b. Perdarahan banyak 500 cc atau lebih c. Ada tanda-tanda persalinan
d. Ada tanda-tanda gawat janin
e. Keadaan umum ibu tidak baik, ibu anemi, Hb 8,0 % Cara menyelesaikan persalinan dengan placenta previa adalah : 1. Seksio Cesaria (SC)
Prinsip utama dalam melakukan SC adalah untuk menyelamatkan ibu, sehingga walaupun janin meninggal atau tak punya harapan hidup tindakan ini tetap dilakukan.
Tujuan SC antara lain :
- Melahirkan janin dengan segera sehingga uterus dapat segera berkontraksi dan menghentikan perdarahan
- Menghindarkan kemungkinan terjadinya robekan pada cervik uteri, jika janin dilahirkan pervaginam
Tempat implantasi plasenta previa terdapat banyak vaskularisasi sehingga cervik uteri dan segmen bawah rahim menjadi tipis dan mudah robek. Selain itu, bekas tempat implantasi placenta sering menjadi sumber perdarahan karena adanya perbedaan vaskularisasi dan susunan serabut otot dengan korpus uteri.
Siapkan darah pengganti untuk stabilisasi dan pemulihan kondisi ibu
Lakukan perawatan lanjut pascabedah termasuk pemantauan perdarahan, infeksi, dan keseimbangan cairan dan elektrolit.
2. Melahirkan pervaginam
Perdarahan akan berhenti jika ada penekanan pada placenta. Penekanan tersebut dapat dilakukan dengan cara-cara sebagai berikut :
Amniotomi dan akselerasi
Umumnya dilakukan pada placenta previa lateralis / marginalis dengan pembukaan > 3cm serta presentasi kepala. Dengan memecah ketuban, placent akan mengikuti segmen bawah rahim dan ditekan oleh kepala janin. Jika kontraksi uterus belum ada atau masih lemah akselerasi dengan infus oksitosin.
Versi Braxton Hicks
Tujuan melakukan versi Braxton Hicks adalah mengadakan tamponade placenta dengan bokong (dan kaki) janin. Versi Braxton Hicks tidak dilakukan pada janin yang masih hidup.
Traksi dengan Cunam Willet
Kulit kepala janin dijepit dengan Cunam Willet, kemudian diberi beban secukupnya sampai perdarahan berhenti. Tindakan ini kurang efektif untuk menekan placentadan seringkali menyebabkan perdarahan pada kulit kepala. Tindakan ini biasanya dikerjakan pada janin yang telah meninggal dan perdarahan yang tidak aktif.
2.2 KONSEP ASUHAN KEPERAWATAN 1) PENGKAJIAN
1. Anamnese
Pada anamnesis dapat dinyatakan beberapa hal yang berkaitan dengan perdarahan antepartum seperti umur kehamilan saat terjadinya perdarahan, apakah ada rasa nyeri, warna dan bentuk terjadinya perdarahan, frekuensi serta banyaknya perdarahan. Perdarahan jalan lahir pada kehamilan setelah 22 minggu berlangsung tanpa rasa nyeri nyeri, tanpa alasan, terutama pada multigravida.
Tanda gejala subjektif yang diperoleh dari hasil bertanya pada klien, suami atau keluarga (identitas umum, keluhan, riwayat menarche, riwayat KB, riwayat kehamilan, riwayat penyakit keluarga, riwayat penyakit keturunan, riwayat psikososial,riwayat operasi, kebiasaan merokok, pola hidup).
2. Pemeriksaan Fisik a) Umum
Pemeriksaan fisik umum meliputi pemeriksaan pada ibu hamil : 1) Rambut dan kulit
Terjadi peningkatan pigmentasi pada areola, putting susu dan linea nigra. Striae atau tanda guratan bisa terjadi di daerah abdomen dan paha. Laju pertumbuhan rambut berkurang.
2) Wajah
Mata : pucat, anemis, Hidung, Gigi dan mulut 3) Leher
4) Buah dada / payudara
- Peningkatan pigmentasi areola putting susu - Bertambahnya ukuran dan noduler
5) Jantung dan paru
Volume darah meningkat, Peningkatan frekuensi nadi, Penurunan resistensi pembuluh darah sistemik dan pembuluh darah pulmonal, Terjadi hiperventilasi selama kehamilan, Peningkatan volume tidal, penurunan resistensi jalan nafas, Diafragma meningkat, Perubahan pernapasan abdomen menjadi pernapasan dada.
6) Abdomen
Menentukan letak janin, Menentukan tinggi fundus uteri 7) Vagina
Periksa perdarahan per vaginam 8) Sistem musculoskeletal
Persendian tulang pinggul yang mengendur, Gaya berjalan yang canggung, Terjadi pemisahan otot rectum abdominalis dinamakan dengan diastasis rectal
b. Khusus
1) Tinggi fundus uteri
Palpasi: Janin sering belum cukup bulan, jadi fundus uteri masih rendah, sering dijumpai kesalahan letak janin, bagian terbawah janin belum turun, apabila letak kepala, biasanya kepala masih
goyang atau terapung (floating) atau mengolak diatas pintu atas panggul
2) Posisi dan persentasi janin 3) Panggul dan janin lahir
Inspeksi: Dapat dilihat perdarahan yang keluar pervaginam:
banyak atau sedikit, darah beku dan sebagainya. Jika telah berdarah banyak maka ibu kelihatan anemis.
4) Denyut jantung janin c. Pemeriksaan Penunjang
1) Laboratorium: Pemeriksaan USG, Hb, dan Hematokrit
Dengan USG dapat ditentukan implantasi plasenta atau jarak tepi plasenta terhadap ostium. Bila jarak tepi kurang dari 5 cm disebut plasenta letak rendah. Bila tidak dijumpai plasenta previa, dilakukan pemeriksaan inspekulo untuk melihat sumber perdarahan lain (Oyelese, 2006).
2) Pemeriksaan inspekulo
Pemeriksaan ini bertujuan untuk mengetahui apakah perdarahan berasal dari ostium uetri eksternum atau dari kelainan serviks dan vagina. Apabila perdarahan berasal dari ostium uteri eksternum, adanya plasenta previa harus dicurigai (Johnson, 2003).
3) Transvaginal sonography (TVS)
TVS digunakan untuk menyelidiki lokasi plasenta kapan saja saat hamil dan saat lokasi plasenta berada dianggap rendah.
Sonographers didorong untuk melaporkan jarak sebenarnya dari tepi plasenta ke os serviks internal di TVS.
2) DIAGNOSA KEPERAWATAN
DIAGNOSA KEPERAWATAN PRE OP
Ansietas b.d tindakan operasi yang akan dilakukan
Defisit Pengetahuan b.d kurang informasi tentang Plasenta Previa
DIAGNOSA KEPERAWATAN POST OP
a. Nyeri b.d terputusnya kontinuitas jaringan
b. Risiko ketidakseimbangan cairan b.d syok hipovolemik c. Risiko infeksi b.d insisi luka operasi
3) INTERVENSI KEPERAWATAN
PRE OP
POST OP
1 SDKI Nyeri Akut Definisi :
Pengalaman sensorik atau emosional yang berkaitan dengan kerusakan jaringan aktual atau fungsional, dengan onset
mendadak atau lambat dan berintensitas ringan hingga berat yang berlangsung kurang dari 3 bulan.
PENYEBAB:
Agen pencendera fisiologis (mis.
Inflamasi, iskemia, neoplasma)
Agen pencedera kimiawi (mis, terbakar, bahan kimia iritan)
Agen pencedera fisik (mis, abses, amputasi, terbakar, terpotong, mengangkat berat, prosedur operasi, trauma, latihan fisik berlebihan)
OUTCOME
Tingkat nyeri menurun
SIKI
INTERVENSI
A. MANAJEMEN NYERI 1. Observasi
lokasi, karakteristik, durasi, frekuensi, kualitas, intensitas nyeri
Identifikasi skala nyeri
Identifikasi respon nyeri non verbal
Identifikasi faktor yang
memperberat dan
memperingan nyeri
Identifikasi pengetahuan dan keyakinan tentang nyeri
Identifikasi pengaruh budaya terhadap respon nyeri
Identifikasi pengaruh nyeri pada kualitas hidup
Monitor keberhasilan terapi komplementer yang sudah diberikan
Monitor efek samping penggunaan analgetik
2. Terapeutik
Berikan teknik
nonfarmakologis untuk mengurangi rasa nyeri (mis.
TENS, hypnosis, akupresur, terapi musik, biofeedback, terapi pijat, aroma terapi, teknik imajinasi terbimbing, kompres hangat/dingin, terapi bermain)
Control lingkungan yang memperberat rasa nyeri (mis.
Suhu ruangan, pencahayaan, kebisingan)
Fasilitasi istirahat dan tidur
Pertimbangkan jenis dan sumber nyeri dalam pemilihan strategi meredakan nyeri 3. Edukasi
Jelaskan penyebab, periode, dan pemicu nyeri
Jelaskan strategi meredakan nyeri
Anjurkan memonitor nyri secara mandiri
Anjurkan menggunakan
analgetik secara tepat
Ajarkan teknik
nonfarmakologis untuk mengurangi rasa nyeri
4. Kolaborasi
Kolaborasi pemberian
analgetik, jika perlu
B. PEMBERIAN ANALGETIK 1. Observasi
Identifikasi karakteristik nyeri (mis. Pencetus, pereda, kualitas, lokasi, intensitas, frekuensi, durasi)
Identifikasi riwayat alergi obat
Identifikasi kesesuaian jenis analgesik (mis. Narkotika, non-narkotika, atau NSAID) dengan tingkat keparahan nyeri
Monitor tanda-tanda vital sebelum dan sesudah pemberian analgesik
Monitor efektifitas analgesik 2. Terapeutik
Diskusikan jenis analgesik yang disukai untuk mencapai analgesia optimal, jika perlu
Pertimbangkan penggunaan infus kontinu, atau bolus
opioid untuk
mempertahankan kadar dalam serum
Tetapkan target efektifitas
analgesic untuk
mengoptimalkan respon pasien
Dokumentasikan respon terhadap efek analgesic dan efek yang tidak diinginkan 3. Edukasi
Jelaskan efek terapi dan efek samping obat
Kolaborasi
Kolaborasi pemberian dosis dan jenis analgesik, sesuai indikasi
2 Risiko
ketidakseimbangan cairan
Definisi:
FAKTOR RISIKO:
Prosedur pembedahan mayor
Trauma/perdarahan
Luka bakar
INTERVENSI
A. MANAJEMEN CAIRAN 1. Observasi
Monitor status hidrasi ( mis, frek nadi, kekuatan nadi, akral,
Berisiko mengalami penurunan,
peningkatan atau percepatan perpindahan cairan dari intravaskuler, interstisial, atau intraseluler.
Apheresis
Obstruksi intestinal
Peradangan pancreas
Penyakit ginjal dan kelenjar
Disfungsi intestinal
OUTCOME
Keseimbangan cairan meningkat
pengisian kapiler, kelembapan mukosa, turgor kulit, tekanan darah)
Monitor berat badan harian
Monitor hasil pemeriksaan laboratorium (mis. Hematokrit, Na, K, Cl, berat jenis urin , BUN)
Monitor status hemodinamik ( Mis. MAP, CVP, PCWP jika tersedia)
Terapeutik
Catat intake output dan hitung balans cairan dalam 24 jam
Berikan asupan cairan sesuai kebutuhan
Berikan cairan intravena bila perlu
2. Kolaborasi
Kolaborasi pemberian diuretik, jika perlu B. PEMANTAUAN CAIRAN 1. Observasi
Monitor frekuensi dan kekuatan nadi
Monitor frekuensi nafas
Monitor tekanan darah
Monitor berat badan
Monitor waktu pengisian kapiler
Monitor elastisitas atau turgor kulit
Monitor jumlah, waktu dan berat jenis urine
Monitor kadar albumin dan protein total
Monitor hasil pemeriksaan serum (mis. Osmolaritas serum, hematocrit, natrium,
kalium, BUN)
Identifikasi tanda-tanda hipovolemia (mis. Frekuensi nadi meningkat, nadi teraba lemah, tekanan darah menurun, tekanan nadi menyempit, turgor kulit menurun, membrane mukosa kering, volume urine menurun, hematocrit meningkat, haus, lemah, konsentrasi urine meningkat, berat badan menurun dalam waktu singkat)
Identifikasi tanda-tanda hypervolemia 9mis.
Dyspnea, edema perifer, edema anasarka, JVP meningkat, CVP meningkat, refleks hepatojogular positif, berat badan menurun dalam waktu singkat)
Identifikasi factor resiko ketidakseimbangan cairan (mis. Prosedur pembedahan mayor, trauma/perdarahan, luka bakar, apheresis, obstruksi intestinal, peradangan pankreas, penyakit ginjal dan kelenjar, disfungsi intestinal)
2. Terapeutik
Atur interval waktu pemantauan sesuai dengan kondisi pasien
Dokumentasi hasil pemantauan
Edukasi
Jelaskan tujuan dan prosedur pemantauan
Informasikan hasil pemantauan, jika perlu 3 Risiko infeksi
Definisi:
Berisiko mengalami peningkatan terserang organisme patogenik
FAKTOR RISIKO
Penyakit Kronis
Efek prosedur Inpasif
Malnutrisi
Peningkatan paparan organisme patogen lingkungn
Ketidakadekuatan pertahanan tubuh perifer :
Gangguan peristltik Kerusakan integritas kulit Perubahan sekresi PH
Penurunan kerja siliaris
Ketuban pecah lama
Ketuban pecah sebelum waktunya Merokok Statis cairan tubuh
Ketidakadekuatan pertahan tubuh sekunder Penurunan Hemoglobin Imunosupresi Leukopenia Supresi Respon
INTERVENSI KEPERAWATAN A. PENCEGAHAN INFEKSI
1. Observasi
Identifikasi riwayat kesehatan dan riwayat alergi
Identifikasi kontraindikasi pemberian tindakan 2. Terapeutik
Berikan suntikan pada pada bayi dibagian paha anterolateral
Dokumentasikan informasi vaksinasi
Jadwalkan imunisasi pada interval waktu yang tepat 3. Edukasi
Jelaskan tujuan, manfaat, resiko yang terjadi, jadwal dan efek samping
Informasikan imunisasi yang diwajibkan pemerintah
Informasikan imunisasi yang melindungiterhadap penyakit namun saat ini tidak diwajibkan pemerintah
Informasikan vaksinasi untuk kejadian khusus
Informasikan penundaan pemberian imunisasi tidak berarti mengulang jadwal imunisasi kembali
Informasikan penyedia layanan pekan imunisasi nasional yang
Inflamasi Faksinasi tidak adekuat OUTCOME
Tingkat infeksi menurun
menyediakan vaksin gratis
BAB III PENUTUP
A. Kesimpulan
Perdarahan yang salah satunya disebabkan oleh plasenta previa, dapat menyebabkan kesakitan atau kematian baik pada ibu maupun pada janinnya.
Faktor resiko yang juga penting dalam terjadinya plasenta previa adalah kehamilan setelah menjalani seksio sebelumnya ,kejadian plasenta previa meningkat 1% pada kehamilan dengan riwayat seksio.
Kematian ibu disebabkan karena perdarahan uterus atau karena DIC (Disseminated Intravascular Coagulopathy). Sedangkan morbiditas/ kesakitan ibu dapat disebabkan karena komplikasi tindakan seksio sesarea seperti infeksi saluran kencing, pneumonia post operatif dan meskipun jarang dapat terjadi embolisasi cairan amnion (Hanafiah, 2004).
Terhadap janin, plasenta previa meningkatkan insiden kelainan kongenital dan pertumbuhan janin terganggu sehingga bayi yang dilahirkan memiliki berat yang kurang dibandingkan dengan bayi yang lahir dari ibu yang tidak menderita plasenta previa. Risiko kematian neonatal juga meningkat pada bayi dengan plasenta previa (Hanafiah, 2004).
B. Saran
1. Bagi Mahasiswa
Diharapkan makalah ini dapat menambah pengetahuan mahasiswa dalam memberikan pelayanan keperawatan dan dapat menerapkannya dalam kehidupan sehari-hari.
2. Bagi petugas Kesehatan
Diharapkan dengan makalah ini dapat meningkatkan pelayanan kesehatan khususnya dalam bidang keperawatan sehingga dapat memaksimalkan kita untuk memberikan health education.
DAFTAR PUSTAKA
Maryunani A dan Yulianingsih. 2017. Asuhan Kegawadaruratan Dalam Kebidanan. Jakarta: TIM. Ndomba, M. et al. (2021) ‘Risk Factors and Outcomes of Placenta Praevia in Lubumbashi, Democratic Republic of Congo’, 2, p. 1002.doi:10.26420/AustinJPregnancyChildBirth.2021.1002.
Ramadhan, 2022. Plasenta Previa: Mekanisme dan Faktor Risiko. Jurnal Ilmiah Kesehatan Sandi Husada https://akper-sandikarsa.e-journal.id/JIKSH
Volume 11| Nomor 1| Juni|2022 e-ISSN: 2654-4563 dan p-ISSN: 2354-6093 DOI 10.35816/jiskh.v11i1.735, diperoleh tanggal 6 maret 2024.
Sarwono Prawirohardjo. 2014. Ilmu Kebidanan. PT. Bina Pustaka Sarwono Prawirohardjo.
Sihombing, F.D.M. (2020) ‘Hubungan Usia Ibu Hamil Dengan Kejadian Plasenta Previa Di Rumah Sakit Camatha Sahidya Kota Batam’, Zona Kedokteran:
Program Studi Pendidikan Dokter Universitas Batam, 9(3), pp. 28–34.
Tim Pokja SDKI DPP PPNI, (2016), Standar Diagnosis Keperawatan Indonesia (SDKI), Edisi 1, Jakarta, Persatuan Perawat Indonesia
Tim Pokja SLKI DPP PPNI, (2018), Standar Luaran Keperawatan Indonesia (SLKI), Edisi 1, Jakarta, Persatuan Perawat Indonesia
Tim Pokja SIKI DPP PPNI, (2018), Standar Intervensi Keperawatan Indonesia (SIKI), Edisi 1, Jakarta, Persatuan Perawat Indonesia
https://my.clevelandclinic.org/health/body/22337-placenta, diakses tanggap 6 maret 2024