INFEKSI VIRUS PADA KULIT MANUSIA
DISUSUN OLEH :
Dr. SRI AMELIA, M.Kes
NIP. 197409132003122001
DEPARTEMEN MIKROBIOLOGI
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
DAFTAR ISI
Pox virus ... 1
Moluskum kontagiosum ... 8
Virus Rubella ... 9
Morbili Virus ... 14
Virus Varisela-Zoster ... 19
Virus Herpes Simpleks ... 25
Human Papiloma Virus ... 28
Kesimpulan ... 33
INFEKSI VIRUS PADA KULIT MANUSIA
I. POX VIRUS
Poxvirus adalah virus yang terbesar dan paling kompleks. Famili Poxvirus
meliputi suatu kelompok besar penyebab infeksi yang morfologinya mirip dan memiliki
antigen nukleoprotein yang sama. Infeksi yang disebabkan pox virus umumnya ditandai
dengan adanya ruam, walaupun lesi yang diinduksi oleh beberapa anggota famili
Poxvirus ini sangat proliferatif. Virus variola, penyebab penyakit cacar, masuk ke dalam
kelompok ini. Dahulu penyakit ini banyak menyerang manusia, namun penyakit ini telah
berhasil diberantas dari muka bumi sejak tahun 1977 setelah kampanye intensif yang
dikoordinasikan oleh WHO.
Klasifikasi Pox virus
Famili Poxviridae terdiri dari dua subfamili yaitu Chordopoxvirinae, dengan
delapan genus yang menginfeksi mamalia dan burung, dan Entomopoxvirinae dengan
tiga genus yang hanya menginfeksi serangga. Umumnya virus-virus ini tidak menginfeksi
manusia. Ada empat genus yang menginfeksi manusia yaitu Orthopoxvirus,
Parapoxvirus, Yatapoxvirus dan Molluscipoxvirus.
Tabel 1. Poxvirus yang menginfeksi manusia
Genus Virus Inang Infeksi pada manusia
Orthopoxvirus Variola Yatapoxvirus Tanapox Monyet Lesi vesicular pada kulit
dan demam
Morfologi Poxvirus
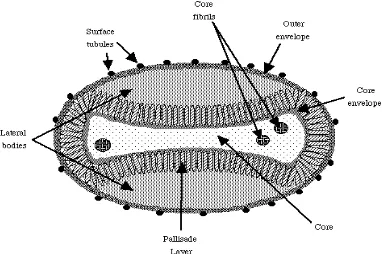
Poxvirus adalah virus terbesar dari semua kelompok virus. Orthopoxvirus
berbentuk seperti bata, sedang Orf dan Molluscum cenderung berbentuk elips. Berukuran
sekitar 230 x 270 nm. Poxvirus memiliki struktur yang kompleks, tidak mempunyai
konformasi ikosahedral atau heliks seperti virus lain. Bagian luar partikel mengandung
lekukan. Terdapat selaput luar lipoprotein atau envelope, yang menutupi inti dan dua
badan lateral. Pada inti terdapat genom virus yang besar dari 186 kbp (variola) sampai
220 kbp (cowpox) dengan DNA untai-ganda linear. Genom ini mengkode lebih dari 100
polipeptida, termasuk DNA-dependent RNA polimerase dan enzim lain. DNA
mengandung inverted terminal repeats dengan panjang bervariasi, dan untai DNA
dihubungkan pada ujung-ujungnya oleh hairpin loop. DNA Poxvirus kaya akan basa
adenine dan timin.
Komposisi kimia Poxvirus mirip dengan bakteri. Virus vaksinia sebagian besar
terdiri atas protein (90%), lemak (5%) dan DNA (3%). Lebih dari 100 polipeptida
struktural terdeteksi. Beberapa protein mengalami glikosilasi atau fosforilasi. Lemak
yang terkandung dalam virus ini berupa kolesterol dan fosfolipid.
Replikasi Poxvirus
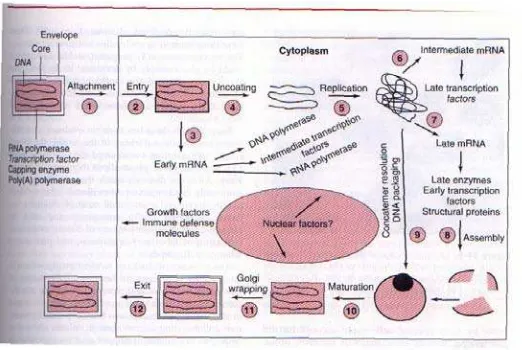
Tidak seperti kebanyakan virus DNA, Poxvirus hanya melakukan replikasi di
sitoplasma, dan dapat bereplikasi di dalam sel tanpa nukleus. Virus ini dibedakan lagi
dari semua virus hewan yang lain karena langkah pelepasan selubung memerlukan suatu
protein yang baru disintesis dan disandikan oleh virus.
A. Perlekatan virus, penetrasi dan pelepasan selubung
Partikel virus mengadakan kontak dengan permukaan sel dan kemudian
mengadakan endositosis. Pelepasan pertama terjadi dengan menggunakan enzim
hidrolisis yang kemudian melepaskan inti virus ke dalam sitoplasma. Di antara beberapa
enzim di dalam partikel Poxvirus, terdapat suatu polimerase RNA virus yang
mentranskripsikan sekitar setengah dari genom virus ke dalam mRNA dini, transkripsi ini
berlangsung di dalam inti virus, yang kemudian dilepaskan ke dalam sitoplasma. Protein
“pelepasan” yang bekerja pada inti merupakan satu diantara lebih dari 50 polipeptida
yang dibuat pada awal infeksi. Langkah kedua proses pelepasan adalah membebaskan
DNA virus dari inti, proses ini memerlukan RNA dan síntesis protein. Pada tahap ini
síntesis makromolekul sel inang dihambat.
B. Replikasi DNA virus dan síntesis protein.
Replikasi DNA virus dimulai setelah pelepasan DNA virus pada tahap kedua.
Proses ini terjadi 2-6 jam setelah infeksi pada daerah-daerah tertentu sitoplasma, yang
terlihat sebagai “pabrik” atau badan inklusi pada mikograf elektrón.
Badan inklusi dapat terbentuk dimana saja dalam sitoplasma. Jumlah yang terlihat
pada sitoplasma sebanding dengan penggandaan infeksi, hal ini menunjukkan bahwa
masing-masing partikel yang menginfeksi dapat menginduksi sebuah badan inklusi.
Pola ekspresi gen virus berubah secara nyata dengan terjadinya replikasi DNA
virus. Sintesis dari banyak protein dini dihambat. mRNA virus akhir diterjemahkan
menjadi banyak protein struktural dan sejumlah kecil protein virus lain dan enzim.
Replikasi DNA kemudian terhenti.
C. Pematangan
Poxvirus bersifat unik dalam hal terjadinya pembentukan selaput virus. Virion
matang terlihat pada mikograf elektron sebagai inti ber-DNA yang diselubungi oleh
selaput ganda, dikelilingi oleh protein, dan semuanya terdapat di dalam dua selaput
terluar. Beberapa partikel virus dilepaskan dari sel melalui proses pertunasan dan
memperoleh selubung yang berhubungan dengan sel. Selubung kedua tidak diperlukan
untuk menginfeksi. Tetapi sebagian besar partikel Poxvirus tetap berada dalam sel inang.
Dari setiap sel dihasilkan sekitar 10.000 partikel virus.
INFEKSI POXVIRUS PADA MANUSIA : VARIOLA & VAKSINIA
Pengendalian cacar melalui infeksi yang disengaja dalam bentuk penyakit yang
ringan telah dilakukan selama berabad-abad. Proses ini disebut variolasi, proses ini
berbahaya, namun dapat mengurangi kejadian-kejadian epidemi sehingga dapat
menurunkan angka kematian penyakit cacar dari 25% menjadi 1%. Jenner
memperkenalkan vaksinasi dengan virus vaksinia hidup pada tahun 1798.
Pada tahun 1967, WHO melakukan kampanye pemberantasan cacar ke seluruh
dunia. Ciri epidemiologi penyakit ini memungkinkan untuk dilakukan pembasmian total.
Saat itu terdapat 33 negara yang terjangkit cacar endemik dengan 10-15 juta kasus terjadi
setiap tahunnya. Kasus terakhir di Asia terjadi di Bangladesh pada tahun 1975, dan
korban terakhir yang didiagnosis dengan cacar ditemukan di Somalia pada tahun 1977.
Alasan utama mengapa penyakit cacar ini dapat dieradikasi adalah 1) vaksinnya mudah
dibuat, stabil dan aman; 2) vaksin dapat langsung diberikan oleh petugas lapangan; 3)
Perbandingan virus vaksinia & variola
Virus vaksinia adalah virus yang digunakan untuk vaksinasi cacar. Virus vaksinia
merupakan spesies Orthopoxvirus yang berbeda, yang diduga merupakan hasil
rekombinasi genetik.
Beberapa perbedaan antara variola dan vaksinia adalah variola mempunyai
rentang inang yang terbatas hanya manusia, sedangkan vaksinia mempunyai rentang
inang yang luas sampai mencakup mencit dan kelinci. Virus variola dan vaksinia
sama-sama dapat tumbuh pada selaput korioalantois embrio ayam yang berusia 10-12 hari,
namun virus variola menimbulkan bopeng yang jauh lebih kecil. Urutan nukleotida
variola 186 kbp dan vaksinia 192 kbp bersifat mirip, dengan penyebaran terbanyak pada
daerah ujung genom. Vaksinia dan variola berbeda satu sama lain hanya pada satu
antigen virus saja.
Patogenesis
Pintu masuk virus variola adalah selaput lendir saluran nafas bagian atas. Setelah
virus masuk, kemudian terjadi perkembangbiakan primer dalam jaringan limfoid yang
berhubungan dengan tempat masuk, lalu terjadi viremia sementara dan infeksi sel
retikuloendotelial di seluruh tubuh. Fase sekunder perkembangbiakan dalam sel
menyebabkan viremia sekunder yang lebih hebat, dan akhirnya menimbulkan manifestasi
klinis.
Lesi pada kulit disebabkan oleh lokalisasi virus dalam epidermis dari aliran darah.
Virus dapat diisolasi dari darah pada hari-hari pertama terjadinya penyakit. Vesikel yang
terdapat pada kulit mengandung banyak sekali virion. Walaupun variola merupakan virus
dermotropik, namun organ lain dapat terlibat pada infeksi virus ini dan pada kasus yang
berat dapat menimbulkan komplikasi berupa keratitis, artritis, bronkitis dan pneumonitis,
enteritis dan encepalitis.
Vesikel pada kulit dapat terkontaminasi oleh bakteri, biasanya oleh Stafilokokus,
Manifestasi Klinis
Masa inkubasi variola sekitar 12 hari. Timbulnya penyakit biasanya bersifat
mendadak. Selama satu sampai lima hari setelah terinfeksi timbul demam dan lesu,
kemudian muncul eksantema, yang berubah menjadi papula selama 1-4 hari, vesikula
selama 1-4 hari dan pustula selama 2-6 hari, membentuk plaque yang kemudian lepas
setelah 2-4 minggu setelah lesi awal muncul dan akhirnya meninggalkan parut berwarna
merah muda yang lambat laun memudar.
Ruam pada kulit menunjukkan penyebaran yang khas, yaitu sentrifugal dimana
lesi terbanyak di muka dan ekstremitas daripada di badan. Ciri khas ruam ini dapat
dibedakan dengan chickenpox, penyebaran ruam sentripetal, dimana ruam lebih banyak di
badan daripada di ekstremitas. Sifat dan tingkat ruam menunjukkan keparahan penyakit.
Terdapat dua kelompok variola, variola mayor dan variola minor. Pada variola
mayor menyebabkan ruam yang parah dan kadang-kadang bersifat hemoragik, angka
kematian berkisar 30%. Sedang variola minor menyebabkan penyakit ringan,
kadang-kadang ditemukan demam tanpa ruam pada kulit, sering terjadi pada orang yang telah
divaksinasi, angka kematian dibawah 1%.
Diagnosa Laboratorium
Pemeriksaan laboratorium bergantung pada pemeriksaan mikroskopik langsung
pada bahan lesi kulit, penemuan virus dari penderita, pengenalan antigen virus dari lesi
dan terlihatnya antibodi di dalam darah.
Lesi kulit adalah bahan yang paling banyak dipilih untuk isolasi virus. Kelompok
Poxvirus bersifat stabil dan dapat tetap hidup dalam bahan selama beberapa minggu,
sekalipun tanpa pendinginan. Pemeriksaan bahan klinis secara langsung menggunakan
mikroskop elektron digunakan untuk pengenalan partikel virus secara cepat dan untuk
membedakannya dengan cacar air.
Isolasi virus diperlukan untuk pengenalan infeksi Poxvirus secara cepat dan tepat.
Isolasi virus dilakukan dengan menyuntikkan cairan vesikel pada selaput korioalantois
embrio ayam. Cara ini merupakan tes laboratorium yang paling dapat diandalkan, dan
merupakan cara yang paling mudah untuk membedakan kasus variola dengan vaksinia,
bopeng vaksinia besar dengan nekrosis pada daerah tengah, sedang bopeng variola
berukuran lebih kecil. Pada virus Moluskum kontagiosum virus tidak tumbuh pada
selaput.
Biakan sel juga dapat digunakan untuk isolasi virus. Orthopoxvirus berkembang
dengan baik pada biakan sel. Namun Moluskum kontagiosum tidak dapat dibiakkan pada
biakan sel. Antigen virus dapat dideteksi dengan presipitasi gel agar dalam bahan yang
dikumpulkan dari lesi kulit, tes ini merupakan tes pengganti bila tidak ada mikroskop
elektron. Sediaan apus bahan lesi di masa lalu digunakan untuk melihat badan inklusi
Poxvirus.
Pemeriksaan antibodi dapat digunakan untuk memastikan diagnosis. Antibodi
muncul pada minggu pertama infeksi dan dapat dideteksi dengan HI, Nt, ELISA, RIA
atau tes imunofluoresensi.
Pengobatan
Metisazon (Marboran) adalah satu-satunya senyawa kemoterapi yang dapat
melawan Poxvirus. Metisazon efektif sebagai profilaksis, namun tidak berguna untuk
mengobati penyakit yang telah ada. Eradikasi variola berhasil dilakukan dengan
menggunakan vaksin dari virus vaksinia dan suatu serangan cacar dapat memberikan
perlindungan lengkap terhadap infeksi ulang.
Epidemiologi
Variola adalah penyakit yang sangat menular. Virus ini sangat stabil dalam
lingkungan ekstraseluler. Penderita dapat menjadi penular cacar selama dalam masa
inkubasi. Penularan paling sering melalui droplet pernapasan dan lesi kulit.
Ciri epidemiologi yang memungkinkan cacar dapat diberantas secara total adalah
tidak adanya sumber non-manusia yang diketahui, hanya ada satu serotipe yang stabil,
ada vaksin yang efektif, kasus menular yang subklinis tidak terjadi, pembawa kronis yang
asimptomatis tidak terdapat.
WHO berhasil memberantas cacar dengan menggunakan program
pengawasan-penangkalan. Sumber tiap wabah ditentukan dan semua kontak yang rentan dikenali dan
MOLUSKUM KONTAGIOSUM
Moluskum kontagiosum adalah suatu tumor epidermis jinak yang hanya
menginfeksi manusia. Virus penyebabnya dari genus Molluscipoxvirus. Virus ini belum
dapat dibiakkan pada jaringan. Virus berbentuk lonjong atau berbentuk batu bata dan
berukuran 230 x 330 nm, menyerupai vaksinia.
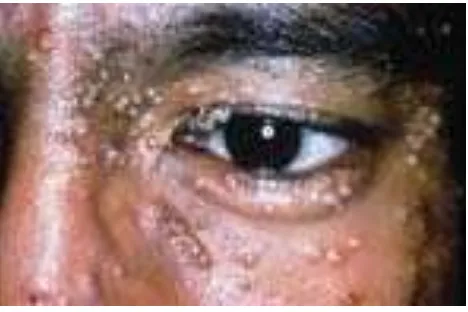
Lesi Moluskum kontagiosum memiliki karakteristik berupa lesi noduler kecil
yang sangat banyak, berwarna merah muda, mirip dengan kutil yang terdapat pada muka,
lengan, punggung dan pinggul. Lesi jarang ditemukan pada telapak tangan, telapak kaki
dan selaput lendir. Masa inkubasi berlangsung sampai 6 bulan. Lesi mungkin terasa gatal,
sehingga menyebabkan autoinokulasi. Lesi dapat bertahan sampai 2 tahun, tetapi
akhirnya akan sembuh secara spontan. Virus ini merupakan imunogen yang lemah,
sepertiga penderita tidak memproduksi antibodi terhadap virus ini, sehingga serangan
kedua sering terjadi.
Penyakit ini terdapat di seluruh dunia, dalam bentuk sporadis maupun epidemi,
dan lebih sering ditemukan pada anak-anak dibanding orang dewasa. Penyakit ini
ditularkan melalui kontak langsung dan tak langsung misalnya melalui penggunaan
handuk secara bersama, kolam renang, oleh pemotong rambut atau alat cukur.
Moluskum kontagiosum juga dapat ditularkan secara seksual, terutama pada
orang muda. Hal ini terlihat pada penderita AIDS. Lesi khasnya berupa suatu papula
berbentuk kawah pada daerah genital. Lesi moluskum pada kelopak mata sering
menimbulkan konjungtivitis dan keratitis.
Diagnosa moluskum kontagiosum biasanya dilakukan secara klinik, dengan
melihat gambaran dari lesi. Bahan setengah padat yang mirip keju yang dikeluarkan dari
lesi dapat digunakan untuk diagnosis laboratorium. Mikroskop elektron dapat dengan
cepat mendeteksi badan moluskum yang diwarnai dengan Giemsa atau iodin lugol dan
partikel-partikel poxvirus. Walaupun virus Moluskum kontagiosum belum dapat
dibiakkan dalam biakan sel, namun infeksi virus ini akan menimbulkan efek sitopatik
sementara yang khas. Perubahan seluler yang terjadi dapat disangka HSV. Pada tahun
1985, pada penelitian terhadap 137 bahan yang dibiakkan untuk HSV, 49 diantaranya
mengandung HSV, sedang 6 spesimen menunjukkan efek sitopatik namun antigen
HSV-nya negatif. Penggunaan mikroskop elektron dapat memastikan adaHSV-nya virus moluskum
kontagiosum pada bahan yang bersifat HSV negatif namun memiliki efek sitopatik.
Gambar 4. Lesi Moluskum kontagiosum
Pada moluskum kontagiosum, prinsip pengobatannya adalah mengeluarkan
massa yang mengandung bahan moluskum. Dapat dipakai alat seperti ekstraktor komedo,
jarum suntik atau kuret. Cara lain dapat digunakan elektrokauterisasi atau bedah beku
dengan CO2, N2 atau dengan menggunakan zat yang bersifat membakar seperti fenol.
VIRUS RUBELA (CAMPAK JERMAN. GERMAN MEASLES)
Rubela (campak Jerman atau campak 3 hari) adalah penyakit demam akut yang
mengenai anak-anak dan dewasa muda. Penyakit ini memberikan manifestasi klinis yang
paling ringan dari semua virus yang menyebabkan infeksi pada kulit. Namun infeksi
rubela pada ibu hamil dapat menyebabkan malformasi kongenital dan retardasi mental
yang disebut dengan rubela kongenital.
Klasifikasi virus
Virus Rubela masuk dalam famili Togaviridae, genus Rubivirus. Genus Rubivirus
merupakan satu-satunya Togavirus yang tidak ditularkan melalui artropoda.
Morfologi
Gambaran virus rubela hampir sama dengan anggota Togavirus lainnya. Virus
berbentuk sferis, mempunyai envelop dan berdiameter 40-90 nm. Genom mengandung
RNA tunggal, positive-sense, ukuran 11-12 kb. Virus ini terdiri dari protein E1 dan E2
yang terdapat pada spike, protein C yang terdapat pada kapsid, dan protein NS (protein
non-struktural). Virus rubela hanya memiliki satu serotipe dan tidak menginfeksi spesies
lain selain manusia.
Replikasi
Virus melekat pada reseptor sel inang, dan masuk ke sel inang dengan cara
endositosis, kemudian genom dilepaskan ke dalam sitoplasma yang tergantung pada pH
fagolisosom yang rendah. Umumnya genom ujung 5’ ditranslasi secara langsung
membentuk poliprotein yang kemudian dipecah menjadi empat protein virus
non-struktural yaitu RNA polimerase, metilasi dan enzim protease serta enzim helikase.
Kemudian untaian genom positive stranded ditranskripsi, sebagai tambahan subgenomik
RNA disintesis, terutama genom dari ujung 3’ untuk membentuk protein struktural yaitu
protein nukleokapsid (C), glikoprotein spike (E1 dan E2) dan protein transmembran.
Pembentukan virion terjadi di sitoplasma dan dilengkapi oleh kumpulan lipid
pada plasma membran untuk membentuk glikoprotein spike virus. Virion berbentuk sferis
dan berenvelop, berukuran diameter 40-90 nm. Nukleokapsid berbentuk kubus simetri
dan mengandung molekul RNA positive sense, tunggal.
Patogenesis
Infeksi terjadi melalui mukosa saluran pernapasan bagian atas. Replikasi virus
mulanya terjadi di saluran pernapasan, diikuti dengan perkembangbiakan virus pada
kelenjar getah bening servikal. Viremia berlangsung setelah 5-7 hari dan berlangsung
hingga timbul antibodi sekitar hari ke-13 hingga ke-15. Timbulnya antibodi bersamaan
dengan timbulnya ruam. Setelah ruam timbul, virus hanya dapat dideteksi dalam
nasofaring, disini virus dapat menetap sampai berminggu-minggu.
Manifestasi Klinis
Rubela diawali dengan malaise, demam ringan, dan timbulnya ruam bentuk
morbili pada hari yang sama. Gejala sistemik dapat mendahului ruam selama 1 atau 2
hari, atau ruam timbul tanpa adanya gejala sistemik. Ruam dimulai dari wajah, meluas
sampai ke badan dan ekstremitas, dan jarang berlangsung sampai 3 hari. Ditemukan
limfadenopati aurikuler dan suboksipital. Pada wanita sering menyebabkan artralgia dan
artritis. Komplikasi yang jarang terjadi adalah purpura trombositopenik dan ensefalitis.
Imunitas
Antibodi rubela tampak dalam serum pasien ketika ruam menghilang, dan titer
antibodi meningkat dengan cepat dalam 1-3 minggu berikutnya. Antibodi IgM yang
ditemukan 2 minggu setelah ruam menandakan adanya infeksi baru rubela. Antibodi IgG
rubela biasanya menetap seumur hidup. Satu serangan penyakit akan memberikan
kekebalan seumur hidup, karena hanya terdapat satu tipe antigenik dari virus rubella.
Diagnosis Laboratorium
Diagnosis bergantung pada pemeriksaan laboratorium spesifik, olehkarena
diagnosis klinis sukar ditegakkan sebab banyaknya infeksi virus yang menyerang kulit.
Bahan pemeriksaan diambil dari usap nasofaring atau tenggorokan, yang diambil
3-4 hari setelah timbulnya gejala. Bahan pemeriksaan ini kemudian dibiakkan pada sel
biakan jaringan kera (BSC-1, vero) atau kelinci (RIK-13, SIRC) atau biakan ginjal kera
hijau Afrika. Identifikasi absolut dari isolat memerlukan netralisasi spesifik dengan
Uji HI merupakan uji serologi standard untuk rubela. Uji ELISA memiliki
kepekaan yang sama dengan uji HI.
Gambar 5. Rubela virus di bawah mikroskop elektron
Pengobatan
Rubela merupakan penyakit ringan yang dapat sembuh sendiri dan tidak
memerlukan pengobatan spesifik. Pemberian gloulin imun USP yang disuntikkan pada
ibu tidak dapat melindungi janin terhadap infeksi rubela
Pencegahan dan Pengendalian
Vaksin rubela hidup yang dilemahkan telah ada sejak tahun 1969, Vaksinnya
adalah HPV 77 yang diolah dalam embrio bebek, tahun 1979 vaksin diganti dengan
RA27/3, yang ditumbuhkan pada sel diploid manusia. Vaksin ini memberikan titer
antibodi yang jauh lebih tinggi dan imunitas yang lebih bertahan dan lebih kuat dibanding
vaksin HPV 77, vaksin ini juga bermanfaat untuk mencegah superinfeksi subklinik
dengan virus liar. Vaksin juga dapat menghasilkan IgA dalam saluran pernapasan untuk
menghambat infeksi oleh virus liar. Vaksin tersedia sebagai antigen tunggal atau
kombinasi dengan vaksin campak dan gondongan (MMR).
Epidemiologi
Rubela menyebar secar luas di dunia. Infeksi dapat terjadi sepanjang tahun,
dengan puncaknya di musim semi. Rubela tidak menular seperti campak. Penggunaan
Sindroma Rubela Kongenital
Patogenesis
Viremia yang terjadi pada ibu hamil dapat menimbulkan infeksi plasenta dan
janin. Walaupun virus tidak merusak sel, kecepatan pertumbuhan sel yang terinfeksi akan
menurun, sehingga pada saat lahir janin memiliki sel yang lebih sedikit. Sehingga infeksi
rubela dapat menyebabkan perkembangan organ yang hipoplastik dan terganggu,
menghasilkan anomali struktural pada neonatus. Selain menimbulkan anomali, rubela
juga dapat menyebabkan kematian bayi dan keguguran spontan. Semakin dini terjadinya
infeksi pada kehamilan, maka semakin luas efek kerusakan pada janin. Infeksi pada
trimester pertama kehamilan merupakan masa yang paling kritis.
Pada waktu lahir virus mudah dideteksi dalam sekresi faring, berbagai organ,
cairan serebrospinal, urin dan usap rektal. Ekskresi virus dapat berlangsung selama 12-18
bulan setelah lahir.
Manifestasi Klinis
Gambaran klinis sindroma rubela kongenital dikelompokkan dalam tiga kategori
yaitu :
1. Efek sementara pada bayi.
2. Manifestasi menetap yang tampak pada bayi baru lahir atau baru dikenali selama
satu tahun pertama.
3. Kelainan perkembangan yang timbul dan berkembang selama masa kanak-kanak
dan remaja.
Cacat menetap yang paling lazim adalah penyakit jantung kongenital (duktus
arteriosus paten, stenosis aorta dan pulmonalis, stenosis katup pulmoner, dan cacat
septum atrium atau ventrikel), buta total atau sebagian (katarak, glaukoma, korioretinitis)
dan tuli saraf. Bayi juga menunjukkan gejala retardasi pertumbuhan sementara,
kegagalan pertumbuhan, hepatosplenomegali, purpura trombositopenik, anemia, osteitis,
dan meningoensefalitis. Pada anak-anak prasekolah dapat menimbulkan gejala adanya
Imunitas
Secara normal, antibodi rubela ibu dalam bentuk IgG dipindahkan kepada bayi
dan secara berangsur-angsur hilang dalam waktu 6 bulan. Pada bayi yang terinfeksi in
utero, virus rubela akan menetap dan menghasilkan peningkatan titer IgM spesifik rubela
dan peningkatan kadar IgG spesifik yang menetap lama setelah penurunan IgG ibu.
Diagnosis Laboratorium
Bayi yang terinfeksi in utero melepaskan sejumlah besar virus dalam sekresi
faring dan cairan tubuh lain hingga berumur 18 bulan. Terlihat antibodi rubela IgM
merupakan diagnostik rubela kongenital. Antibodi IgM tidak melewati plasenta, sehingga
keberadaannya menunjukkan bahwa antibodi ini telah disintesis oleh bayi sewaktu dalam
rahim.
Pengobatan
Tidak ada pengobatan spesifik. Banyak kelainan yang timbul dapat dikoreksi
melalui pembedahan atau terapi medis.
Pencegahan dan Pengendalian
Untuk membasmi rubela dan sindroma rubela kongenital, perlu dilakukan
imunisasi terhadap wanita usia produktif dan juga anak-anak usia sekolah. Disarankan
vaksinasi wanita menjadi bagian rutin dari pemeriksaan kesehatan dan ginekologi rutin.
Epidemiologi
Pada tahun 1964, lebih dari 20.000 bayi lahir dengan manifestasi berat rubela
kongenital. Angka kematian beragam, bergantung pada infeksi ibu dan cacat kongenital
tertentu.
MORBILI VIRUS = MEASLES VIRUS = RUBEOLA = CAMPAK
Morbilivirus termasuk ke dalam anggota keluarga Paramyxoviridae.
Paramyxoviridae terdiri dari dua subfamili, subfamili pertama adalah Paramyxovirinae
yang kedua adalah Pneumovirinae dengan satu genus yaitu Pneumovirus. Morbilivirus
berbeda dengan anggota Paramyxovirinae lainnya karena tidak memiliki neuraminidase.
Morbilivirus menyebabkan infeksi yang bermanifestasi di kulit yang lebih dikenal dengan
campak. Campak merupakan infeksi akut yang sangat menular ditandai adanya ruam
makulopapular, demam dan gejala pernafasan.
Morfologi
Morbili virus merupakan virus yang memiliki envelop, virus ssRNA
negative-stranded, dengan diameter 150-200 nm dan nukleokapsid berbentuk simetris helikal.
Bentuk envelop dari morbili virus sangat rapuh sehingga bila dilihat di bawah mikroskop
elektron, akan terlihat virus menjadi rusak dan pecah dengan nukleoprotein keluar dari
sisi virion.
Pada morbili virus terdapat enam protein struktural. Tiga protein struktural
bersama-sama dengan RNA virus membentuk nukleokapsid heliks yaitu nukleoprotein
(NP atau N), protein ini merupakan protein internal utama dan dua protein besar lainnya
( P dan L) kemungkinan terlibat dalam aktivitas polimerase virus yang berfungsi dalam
transkripsi dan replikasi RNA. Tiga protein lagi ikut dalam pembentukan envelop virus,
yaitu protein matriks (M) mendasari envelop virus, protein ini mempunyai afinitas
terhadap NP dan glikoprotein permukaan virus serta penting dalam perakitan virus.
Glikoprotein hemaglutinin yang berperan dalam perlekatan ke sel inang dan
Glikoprotein F (fusion) yang memperantarai penyatuan selaput dan aktivitas hemolisin.2
Replikasi
Strategi replikasi morbili virus hampir sama dengan virus RNA untai negatif
lainnya. Virus melekat pada sel inang melalui reseptor glikoprotein hemaglutinin (HN),
yang kemudian selubung menyatu (fusion) dengan selaput sel melalui kerja dari produk
pembelahan F1. Jika prekursor F0 tidak dibelah, maka tidak ada aktivitas penyatuan
sehingga tidak terjadi penetrasi virion dan partikel virus tidak mampu memulai infeksi.
Setelah terjadi penyatuan dengan sel inang, genom virus kemudian dilepas ke dalam
Genom virus untai-negatif kemudian mengalami transkripsi oleh RNA
transkriptase virus yang menghasilkan 6-10 subgenom, dan merupakan monocistronic
(dimana hanya satu protein yang dikode oleh satu mRNA tunggal). Setelah ditranskripsi
virus kemudian mengalami replikasi dimana untai negatif RNA bertindak sebagai
template dari replikasi RNA. Untai negatif RNA yang baru terbentuk berinteraksi dengan
nukleoprotein dan transkriptase virion serta protein M virus membentuk struktur
nukleokapsid yang baru. Tonjolan virus yang sudah matang siap untuk diinsersikan ke
dalam plasma membran sel yang akan berinteraksi dengan protein M. Kemudian virus
dilepaskan dari sel melalui pertunasan dari permukaan sel.
Patogenesis
Manusia merupakan satu-satunya inang alamiah untuk virus campak, walaupun
kera, anjing, dan tikus, dapat terinfeksi secara in vitro. Virus masuk ke dalam tubuh
manusia melalui saluran pernapasan, dan membelah diri secara setempat, kemudian
infeksi menyebar ke jaringan limfoid regional, dan di tempat ini terjadi
perkembangbiakan virus. Viremia primer menyebarkan virus, yang kemudian
berreplikasi di dalam sistem retikuloendotelial dan menimbulkan viremia sekunder yang
tersebar di permukaan epitel tubuh, termasuk kulit, saluran pernapasan, dan konjungtiva,
dimana terjadi replikasi fokal. Campak dapat bereplikasi dalam limfosit, sehingga
membantu penyebaran virus ke seluruh tubuh.
Masa inkubasi berlangsung 9-11 hari dan pada orangtua masa inkubasi mencapai
3 minggu.
Manifestasi Klinis
Gejala penyakit biasanya timbul mendadak ditandai adanya demam, bersin, pilek,
batuk, mata merah, bercak koplik di dalam mulut dan limfopenia. Bercak koplit
merupakan ciri khas caampak, dimana terdapat ulkus kecil berwarna putih kebiruan pada
mukosa mulut, berlawanan dengan molar bawah. Bercak koplit mengandung sel datia,
antigen virus dan nukleokapsid virus. Demam dan batuk menetap hingga timbul ruam
dan kemudian menghilang dalam 1-2 hari. Ruam dimulai dari kepala, muka dan
berupa makulopapuler berwarna merah muda terang, berbatas tegas. Ruam akan berubah
menjadi warna kecoklatan dalam 5-10 hari. Ruam yang memudar hilang dengan
deskuamasi.
Selama fase prodromal yang berlangsung 2-14 hari, virus dapat dijumpai pada air
mata, sekresi hidung dan tenggorokan, urin dan darah. Ruam makulopapular yang khas
timbul sekitar 14 hari tepat saat antibodi yang beredar dapat terdeteksi. Ruam timbul
akibat reaksi sel T imun dengan sel yang terinfeksi virus dalam pembuluh darah kecil.
Bila viremia sekunder menghilang, maka demam akan turun.
Keterlibatan sistem saraf sering terjadi pada campak, namun virus jarang
ditemukan di susunan saraf pusat. Hal ini diduga akibat reaksi autoimun. Pada penderita
imunokompromis, dapat terjadi multiplikasi virus di dalam otak dan hal ini biasanya
dapat berakibat fatal.
Sindroma campak atipik adalah sindroma yang timbul pada anak-anak yang
diimunisasi dengan vaksin campak yang telah diinaktifasi, yang kemudian terpapar
dengan virus campak alamiah. Campak atipik, saat ini kadang-kadang menyerang dewasa
muda. Sindrom campak atipik ditandai dengan demam tinggi, pneumonitis, edema
ekstremitas, dan ruam yang tidak biasa berupa papula, urtikaria dan perdarahan kecil
pada kulit, terutama di daerah ekstremitas. Tidak ditemukan bercak koplik.
Imunitas
Hanya terdapat satu tipe virus campak antigenik. Infeksi akan memberikan
kekebalan seumur hidup.
Diagnosis Laboratorium
Diagnosis dapat ditegakkan berdasarkan gejala klinis dan pemeriksaan
laboratorium. Bahan pemeriksaan diambil dari usap nasofaring dan darah yang diambil
dari seorang pasien selama masa demam campak. Bahan pemeriksaan ini kemudian
diinokulasikan ke dalam sel ginjal kera atau manusia atau sel amnion manusia untuk
mendapatkan isolasi virus. Virus campak tumbuh dengan lambat sekitar 7-10 hari dengan
badan inklusi intranuklir maupun intrasitoplasma. Pemeriksaan antigen campak dalam
biakan dapat menggunakan tehnik imunofluoresensi atau hemadsorpsi.
Pemeriksaan serologia dengan melihat adanya peningkatan titer antibodi empat
kali lipat antara fase akut dan fase konvalesen atau dengan melihat adanya antibodi IgM
spesifik-campak dalam bahan serum tunggal yang diambil antara 1 dan 2 minggu setelah
timbul ruam. Uji HI, HF dan Nt, dapat digunakan untuk mengukur antibodi campak, uji
HI merupakan metode yang paling praktis.
Pengobatan
Tidak ada obat antivirus yang efektif untuk campak atau komplikasinya. Campak
dapat dicegah atau dipengaruhi dengan pemberian antibodi secara dini pada masa
inkubasi. Pemberian imun globulin dosis tinggi dengan segera dapat mencegah infeksi.
Imunisasi pasif merupakan indikasi pada neonatus, wanita hamil yang rentan, dan pasien
dengan imunokompromis. Jika terjadi penyakit campak, maka akan memberikan
kekebalan sepanjang hidup.
Pencegahan dan pengendalian
Pemberian vaksin virus campak yang dilemahkan sangat efektif dan aman.
Efektifitasnya mencapai lebih 95%. Vaksin ini dapat mengurangi angka kejadian campak
secara signifikan. Setiap anak harus mendapatkan dua dosis campak, yang pertama umur
15 bulan dan yang kedua tepat sebelum masuk sekolah. Kedua dosis sebaiknya diberikan
dalam bentuk kombinasi vaksin campak-gondongan-rubela (MMR). Jika anak tinggal di
daerah rentan, umur 12 bulan harus sudah divaksinasi
Vaksin campak sebaiknya tidak diberikan pada wanita hamil, penderita demam,
penderita yang alergi terhadap telur, atau pada penderita dengan cacat imun.
Epidemiologi
Ciri epidemiologi virus campak adalah virus sangat menular, hanya terdapat satu
tipe antigenik virus campak, tidak terdapat reservoir hewan, infeksi subklinis jarang
Campak bersifat endemik di seluruh dunia. Pada umumnya, secara teratur epidemi
kambuh tiap 2-3 tahun. Angka kekambuhan tersebut tergantung dari banyaknya individu
yang rentan. Campak jarang menyebabkan kematian di negara maju. Namun di negara
berkembang campak masih menunjukkan angka kematian yang tinggi karena banyaknya
anak-anak yan malnutrisi dan tidak lengkapnya fasilitas kesehatan.
VIRUS VARISELA-ZOSTER
Varisela (cacar air) merupakan penyakit ringan, sangat menular, terutama terjadi
pada anak-anak, yang ditandai adanya erupsi vesikular pada kulit dan selaput lendir. Pada
orang dewasa dan anak-anak dengan imunokompromis, gejala penyakit dapat lebih berat.
Zoster (shingles) adalah suatu penyakit sporadik, yang banyak ditemui pada orang
dewasa atau orang-orang dengan gangguan fungsi imun. Penyakit ini ditandai adanya
ruam yang terbatas penyebarannya pada kulit, yang diinervasi oleh ganglion sensorik
tunggal. Lesi dari zoster mirip dengan lesi varisela.
Kedua penyakit diatas disebabkan oleh virus yang sama yaitu virus
varisela-zoster. Varisela adalah penyakit akut yang terjadi setelah kontak pertama dengan virus
varisela-zoster, sedangkan zoster merupakan respon sebagian imun inang terhadap
pengaktiifan kembali virus varisella-zoster yang terdapat dalam bentuk laten pada
ganglia sensorik.
Klasifikasi
Virus varisela-zoster masuk ke dalam famili herpesviridae. Herpesviridae terdiri
atas 3 subfamili yaitu alphaherpesvirinae, betaherpesvirinae dan gammaherpesvirinae.
Virus varisela-zoster masuk ke dalam subfamili alphaherpesvirinae.
Tabel 1. Klasifikasi famili herpesviridae
Subfamili Penamaan Kode
Alphaherpesvirinae Herpes simpleks tipe-1 Herpes simpleks tipe-2 Varisela-zoster (VZV) Herpesvirus B (herpes simiae virus)
HHV-1 HHV-2 HHV-3
Betaherpesvirinae
Gammaherpesvirinae
Cytomegalovirus (CMV) Human herpesvirus 6 (HHV-6) Human herpesviruus 7 (HHV-7)
Epstein-Barr virus (EBV)
Herpesvirus adalah virus yang besar. Anggota kelompok yang berbeda memiliki
ciri arsitektur yang sama sehingga tidak dapat dibedakan di bawah mikroskop elektron.
Virus varisela-zoster memiliki inti DNA untai ganda, dalam bentuk toroid, yang
dikelilingi oleh lapisan protein yang menunjukkan ikosahedral dan mempunyai 162
kapsomer. Nukleokapsid dikelilingi oleh suatu selubung yang dihasilkan dari membran
inti dari sel yang terinfeksi dan mengandung glikoprotein virus berbentuk paku dengan
panjang kurang lebih 8 nm. Struktur yang tidak berbentuk, kadang-kadang asimetrik di
antara kapsid dan selubung membentuk tegument. Virion yang tidak memiliki selubung
berdiameter 100 nm, sedang virus yang berselubung berdiameter 120-200 nm.
Genom DNA untai-ganda, dengan berat molekul berkisar antara 125-229 kbp,
berbentuk linear. Genom herpesvirus memiliki terminal dan urutan berulang yang intern.
Genome ini sangat infeksius. Diantara subfamili, terdapat variasi pada gen yang
mengkode glikoprotein permukaan virion. Pada semua herpesvirus terdapat gen gB, gH,
gI, dan gM, pada varisela-zoster tidak terdapat tiga protein tersebut, sedang pada
sitomegalovirus memiliki deretan gen glikoprotein yang sangat panjang.
Genome yang besar mengkode 80-100 polipeptida, yang kebanyakan adalah
protein non-struktural, termasuk ke dalamnya DNA polimerase yang penting dalam
proses replikasi. HSV-1, HSV-2, dan VZV mengkode enzim fosforilase yaitu timidin
kinase yang penting dalam aktivasi obat antivirus. Struktur protein ditemukan di
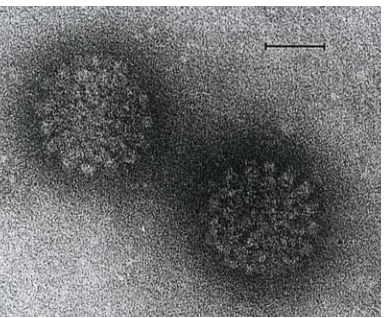
Gambar 6. Herpesvirus di bawah mikroskop elektron
Replikasi
Virus memasuki sel melalui peleburan dengan selaput sel setelah berikatan
dengan reseptor sel khusus melalui glikoprotein selubung. Kemudian kapsid dibawa ke
inti melalui sitoplasma, kemudian DNA linear dilepaskan dan masuk ke dalam inti sel
inang dan disana terjadi proses transkripsi, replikasi DNA virus dan pembentukan kapsid.
Virus menyebabkan menurunnya sintesa asam nukleat dan protein inang.
Awalnya proses transkripsi berasal dari gen awal dari virus. Gen alfa segera
timbul setelah infeksi. Gen ini ditranskripsikan pada keadaan tidak adanya sintesis
protein virus dan merupakan permulaan replikasi. Gen beta timbul kemudian,
membutuhkan hasil gen alfa fungsional untuk ekspresinya, yaitu kebanyakan berupa
enzim dan protein replikasi. Ekspresi gen beta bertepatan dengan penurunan transkripsi
gen alfa dan penghentian sintesis protein sel inang yang irreversibel dan dikatakan
sebagai kematian sel. Hasil gen gama yang kemudian dihasilkan dan mencakup sebagian
besar protein struktural.
Virus DNA yang baru disintesis dengan mekanisme roda berputar akan saling
berlekatan dan berkumpul di dalam nukleokapsid, kemudian menuju membran inti dan
bergabung dengan protein tegumen virus dan protein selubung. Virus yang baru keluar
melintasi membran inti dan diselubungi di dalam retikulum endoplasma sebelum
dilepaskan keluar sel
Patogenesis
a.Varisela = chickenpox
Jalur infeksi varisela melalui saluran napas bagian atas atau konjungtiva. Virus
berkembang di dalam darah, melakukan perkembangbiakan dan kemudian menetap di
kulit. Lesi fokal pada kulit dan mukosa diawali oleh infeksi virus pada sel-sel kapiler
endotelial. Pembengkakan sel epitel, degenerasi balon, dan akumulasi cairan jaringan
menyebabkan timbulnya gelembung . Badan inklusi eosiofilik ditemukan pada inti sel
yang terinfeksi.
b. Herpes Zoster
Lesi zoster pada kulit secara histopatologi sama dengan varisela. Didapatkan juga
peradangan akut pada saraf dan ganglia sensorik, biasanya hanya ganglion tunggal yang
terkena. Penyebaran lesi pada kulit berkaitan erat dengan daerah inervasi dari ganglion
akar dorsal seseorang.
Tidak jelas apa yang menjadi pemicu pengaktifan kembali infeksi virus
varisela-zoster laten pada ganglia. Penurunan imunitas memudahkan terjadinya
perkembangbiakan virus di ganglion, sehingga menimbulkan peradangan dan nyeri yang
hebat. Virus berjalan melalui saraf menuju kulit dan memicu pembentukan vesikel.
Imunitas seluler merupakan pertahanan inang yang paling berperan dalam menghadapi
virus varisela-zoster.
Manifestasi Klinis a. Varisela
Masa inkubasi berlangsung 14-21 hari. Gejala diawali dengan demam dan lesu,
kemudian diikuti oleh ruam yang muncul pada punggung, kemudian muka, anggota
badan, dan mukosa pipi serta faring dalam mulut. Vesikel segar berturut-turut muncul
dalam crops dalam 2-4 hari. Stadium makula, papula, vesikel, dan kerak dapat terlihat
pada satu waktu. Demam menetap selama lesi baru masih muncul, dan sebanding dengan
luasnya ruam.
Jarang terjadi komplikasi pada anak-anak normal, angka kematian sangat rendah.
Infeksi varisela pada neonatal dapat didapat dari ibu baik sebelum atau sesudah kelahiran.
menimbulkan komplikasi Ensefalitis varisela. Pneumonia varisela merupakan komplikasi
dari varisela yang paling sering pada orang dewasa. Angka kematian berkisar 10-40%.
Pasien dengan gangguan imunitas juga memiliki resiko terhadap berbagai komplikasi
varisela.
b. Herpes Zoster
Penyakit diawali dengan nyeri hebat di daerah kulit atau mukosa yang dimasuki
oleh satu atau lebih kelompok saraf sensorik dan ganglia. Dalam beberapa hari kemudian
muncul vesikel di kulit yang dihasilkan oleh saraf yang terkena infeksi, dapat terjadi
erupsi biasanya pada satu sisi. Daerah yang paling sering terkena punggung, kepala dan
leher. Lama dan keparahan erupsi umumnya sebanding dengan umur penderita. Sering
terjadi zoster pada mata dari saraf trigeminal.
Komplikasi yang tersering dari zoster pada orang usia lanjut adalah neuralgia
pascaherpes. Rasa nyeri menetap selama berminggu-minggu sampai berbulan-bulan,
khususnya pada zoster mata. Zoster akan semakin berat bila terdapat suatu penyakit yang
mendasarinya, terutama pada pasien kanker, penderita Hodgkin, pasien dengan cacat
imun, dan pasien yang menggunakan obat-obat imunosupresi.
Imunitas
Infeksi varisela sebelumnya diyakini menimbulkan imunitas sepanjang hidup
terhadap varisela. Sedang zoster terjadi pada individu yang memiliki antibodi netralisasi
yang relatif tinggi terhadap varisela. Imunitas seluler sangat penting dalam penyembuhan
infeksi virus varisela-zoster. Adanya interferon yang timbul selama munculnya lesi juga
membantu penyembuhan.
Diagnosis Laboratorium
Sediaan apus dari kerokan atau usapan dari dasar vesikel, akan memperlihatkan
adanya sel raksasa berinti ganda. Gambaran ini tidak dijumpai pada vesikel non-herpetik.
Isolasi virus dapat dilakukan dari biakan sel manusia yang menggunakan cairan
vesikel dalam 3-7 hari. Virus varisela-zoster dalam cairan vesikel bersifat sangat labil,
dan telur. Virus yang telah diisolasi kemudian diidentifikasi dengan tes imunofluoresensi
atau tes imunologik lainnya dengan antiserum yang khusus.
Kenaikan titer antibodi dapat dideteksi melalui berbagai tes, antara lain, ikatan
komplemen, Nt, imunofluoresensi tak langsung, dan dengan radioimunoassai enzim.
Deteksi IgM dengan radioimunoassay berguna untuk deteksi cepat.
Pengobatan
Varisela pada anak normal merupakan penyakit ringan dan tidak memerlukan
pengobatan. Sebaliknya varisela pada neonatus, penderita gangguan imun berpotensi
menjadi fatal dan memerlukan pengobatan.
Tiga senyawa antivirus yang efektif untuk melawan varisela, antara lain
vidarabin, asiklovir da interferon leukosit. Vidarabin digunakan untuk orang dewasa yang
menderita pneumonia varisela yang berat, anak-anak yang imunokompromis yang
terinfeksi varisela, dan orang dewasa dengan zoster yang tersebar luas. Asiklovir
digunakan untuk mencegah timbulnya penyakit sistemik pada anak-anak yang
imunokompromis. Asiklovir dosis tinggi yang diberikan selama fase prodromal akan
menurunkan kearahan infeksi varisela, namun obat ini tidak efektif untuk menurunkan
insidensi nyeri pasca herpes zoster. Interferon lekosit bermanfaat untuk melawan varisela
pada anak-anak penderita kanker yang terinfeksi varisela.
Pencegahan dan Pengendalian
Tidak ada cara pencegahan atau pengendalian varisela dan zoster untuk
masyarakat umum. Pada anak-anak yang imunokompromis, varisela dapat menimbulkan
komplikasi serius seperti, pneumonia, ensefalitis, atau kematian , oleh karena itu sedapat
mungkin dihindari kontak dengan penderita varisela. Globulin imun varisela-zoster dapat
digunakan untuk meringankan penyakit pada anak-anak yang imunokompromis.
Vaksin varisela hidup yang dilemahkan, saat ini telah dikembangkan dan berhasil
diuji pada anak-anak di rumah sakit dengan imunokompromis yang menderita varisela.
Vaksin tersebut juga berguna untuk mencegah penyebaran varisela pada anak-anak yang
Epidemiologi
Varisela dan zoster dapat terjadi di seluruh dunia. Penyakit ini lebih sering terjadi
pada musim dingin dan musim semi daripada musim panas. Varisela merupakan penyakit
epidemi pada anak-anak, terutama usia 2-6 tahun. Hampir 200.000 kasus terjadi tiap
tahunnya di Amerika Serikat. Zoster terjadi secara sporadik, terutama pada orang dewasa
dan tanpa prevalensi musim. Sepuluh sampai 20% orang dewasa akan mengalami zoster
sedikitnya sekali sepanjang hidupnya.
Varisela paling mudah menyebar, diduga penyebarannya melalui droplet dan
melalui kontak dengan lesi kulit. Penderita varisela dapat menularkan penyakitnya pada
orang lain sejak awal terinfeksi sampai kurang lebih 5 hari kemudian.
VIRUS HERPES SIMPLEKS (HSV)
HSV masuk ke dalam famili herpesviridae dan subfamili alphaherpesvirinae,
sama seperti virus varisela-zoster. Terdapat dua tipe HSV yang berbeda yaitu HSV-1 dan
HSV-2. Kedua tipe ini erbeda dalam hal cara penularan; HSV-1 menyebar melalui
kontak, biasanya melibatkan air liur yang terinfeksi, sedang HSV-2 ditularkan secara
seksual atau penularan dari ibu ke anaknya melalui jalan lahir.
Siklus pertumbuhan HSV berlangsung dengan cepat, memakan waktu 8-16 jam
sampai selesai. Gen alfa segera timbul setelah infeksi. Gen ini ditranskripsikan pada
keadaan tidak adanya sintesis protein virus dan merupakan permulaan replikasi. Gen beta
timbul kemudian, membutuhkan hasil gen alfa fungsional untuk ekspresinya, yaitu
kebanyakan berupa enzim dan protein replikasi. Ekspresi gen beta bertepatan dengan
penurunan transkripsi gen alfa dan penghentian sintesis protein sel inang yang
irreversibel dan dikatakan sebagai kematian sel. Hasil gen gama yang kemudian
dihasilkan dan mencakup sebagian besar protein struktural.
Sedikitnya telah dibuat 4 glikoprotein virus ; 1) glikoprotein D (gD) sebagai
pemicu antibodi netralisasi yang paling kuat, 2) glikoprotein C adalah protein terikat
komplemen (C3b), 3) gE adalah reseptor Fc, mengikat bagian Fc dari IgG, 4) gG adalah
(gG-2). Genom HSV besar (BM sekitar 100 juta dan dapat menyandi sedikitnya 70
polipeptida.
Patogenesis
Lesi yang dicetuskan di kulit dan selaput mukosa oleh HSV-1 dan HSV-2 sama
dan mirip dengan virus varisela-zoster. Perubahan histopatologi yang khas mencakup
pembengkakan sel-sel yang terinfeksi, pembentukan badan inklusi dalam inti Cowdry
tipe A, dan pembentukan sel-sel raksasa berinti banyak.
Cairan edema menumpuk diantara lapisan epidermis dan dermis. Cairan vesikuler
mengandung sejumlah besar sel yang bebas virus , sisa-sisa sel dan sel-sel peradangan.
Di kulit, cairan tersebut kemudian diabsorpsi, membentuk keropeng dan lesi menyembuh
tanpa jaringan parut. Pada selaput mukosa, vesikel pecah secara cepat dan membentuk
ulkus yang dangkal.
Manifestasi Klinis
Manifestasi klinis HSV berlangsung dalam tiga tingkatan yaitu infeksi primer,
fase laten dan infeksi rekuren.
Infeksi primer
HSV mampu menimbulkan infeksi, jika virus menembus permukaan mukosa atau
kulit yang terluka. Perkembangan virus terjadi pertama kali di tempat infeksi. Kemudian
virus memasuki ujung saraf setempat dan dibawa melalui akson retrogard ke akar ganglia
dorsalis, tempat perkembangbiakan selanjutnya, dan bersifat laten. Infeksi orofaring
HSV-1 menimbulkan infeksi laten di ganglia trigeminal, sedang HSV-2 genital
menimbulkan infeksi laten di ganglia sakral. Tempat predileksi HSV-1 di daerah
pinggang ke atas terutama di daerah mulut dan hidung, biasanya dimulai dari anak-anak.
Inokulasi dapat terjadi secara kebetulan, misalnya kontak kulit pada perawat, dokter gigi,
atau pada orang yang suka menggigit jari (herpetic whitlow). Tempat predileksi HSV-2
di daerah pinggang ke bawah , terutama di daerah genital. Daerah predileksi ini dapat
menjadi kacau karena adanya cara hubungan seksual orogenital, sehingga herpes yang
terdapat di daaerah genital kadang-kadang disebabkan HSV-1, sedang yang di mulut
minggu dan sering disertai gejala sistemik, misalnya demam, malaise dan anoreksia,
dapat ditemukan pembengkakan kelenjar getah bening regional. Kelainan klinis yang
dijumpai berupa vesikel yang berkelompok di atas kulit yang sembab dan eritematosus,
berisi cairan jernih dan kemudian menjadi seropurulen dan menjadi krusta dan
kadang-kadang mengalami ulserasi yang dangkal, biasanya sembuh tanpa sikatriks.
Fase laten
Fase laten berarti pada penderita tidak ditemukan gejala klinis, namun HSV dapat
ditemukan dalam keadaan tidak aktif pada ganglion dorsalis.
Infeksi rekuren
Infeksi rekuren berarti HSV pada ganglion dorsalis yang tidak aktif akan menjadi
aktif kembali dan mencapai kulit sehingga menimbulkan gejala klinis. Hal ini dapat
disebabkan akibat trauma fisik (demam, infeksi, kurang tidur, hubungan seksual dan
sebagainya) dan trauma psikis (gangguan emosional, menstruasi). Gejala klinis yang
timbul lebih ringan dari infeksi primer dan berlangsung 7-10 hari. Sering ditemukan
gejala prodromal lokal sebelum timbul vesikel berupa panas, gatal dan nyeri. Infeksi
rekuren dapat timbul pada tempat yang sama atau tempat lain di sekitarnya.
Diagnosis Laboratorium
Deteksi langsung dengan menggunakan mikroskop elektron untuk melihat
partikel HSV dari cairan vesikel. Kultur virus dengan menggunakan spesimen yang
berasal dari aspirasi cairan lesi atau inokulasi langsung dari lesi kulit pada HeLa sel,
Hep-2, Human embryonic fibroblast, dan sel ginjal kelinci. Virus hanya dapat dideteksi dalam
3 hari. Serologi hanya berguna untuk mendiagnosa HSV primer dan studi epidemiologi.
Pengobatan
HSV mengkode beberapa enzim yang menjadi target obat antivirus. Beberapa
obat anti herpes dapat berupa analog nuklrotida, inhibitor DNA polimerase virus
merupakan enzim yang penting dalam replikasi virus. Obat-obatan anti HSV antara lain,
asiklovir, valsiklovir, pensiklovir, dan famsiklovir. Asiklovir merupakan obat yang paling
sering digunakan dan diekskresikan melalui urin.
HUMAN PAPILOMAVIRUS (HPV)
HPV masuk dalam famili Papovaviridae. Papovaviridae terdiri dari dua genus
yaitu, Papillomavirus dan Polyomavirus. HPV dapat menyebabkan kutil dan beberapa
genotipnya dapat menyebabkan kanker, misalnya karsinoma serviks.
Morfologi
HPV merupakan virus kecil dengan diameter 55 nm, memiliki genom DNA
untai-ganda yang bulat, dan mengandung 5-8 pasangan kilobasa. HPV berbentuk simetri
ikosahedral dan tidak memiliki envelop. HPV memiliki dua protein struktural yang
membentuk 72 kapsomer. Kira-kira terdapat 80 tipe HPV yang sudah diidentifikasi, dan
menyebabkan penyakit hanya di kulit dan membran mukosa, oleh karena itu dibedakan
menjadi HPV kutaneus dan HPV mukosal. Virus dalam grup yang sama akan
Replikasi
Replikasi DNA HPV berlangsung di dalam nukleus sel inang. Dimulai dengan
masuknya HPV ke lapisan basal sel pada kulit. Setelah virus masuk dan mengalami
uncoating, kemudian virus mengalami proses transkripsi, replikasi DNA, dan
pembentukan virus baru di dalam nukleus. Early gene dari virus akan menstimulasi
pertumbuhan sel dan menyebabkan replikasi genom virus dengan menggunakan DNA
polimerase sel inang ketika membelah. Virus yang merangsang pertumbuhan
menyebabkan stratum basal dan stratum spinosum menebal. Ketika sel basal
berdiferensiasi, faktor nuklear spesifik pada lapisan kulit dan mukosa yang berbeda akan
menyebabkan transkripsi gen virus. Late gene mengkode protein struktural yang
diperlihatkan hanya pada diferensiasi terminal lapisan atas dan merusak keratin kemudian
virus dilepaskan bersama dengan sel mati dari lapisan atas. Papilomavirus hanya dapat
bermultiplikasi pada epitel skuamosa berlapis dan tidak dapat tumbuh dalam kultur sel,
sedang polyomavirus dapat dikultur.
Patogenesis
HPV bereplikasi pada epitel skuamosa kulit (kutil) dan membran mukosa
(papiloma genital, oral dan konjungtiva) dan menginduksi proliferasi epitel. Tipe HPV
tergantung jaringan spesifiknya dan menyebabkan manifestasi penyakit yang berbeda.
Kutil berkembang sebagai hasil stimulasi virus terhadap pertumbuhan sel dan penebalan
stratum basal serta lapisan prickle (stratum spinosum). Koilosit sebagai karakteristik
infeksi HPV memperbesar keratinosit dengan halo yang jernih disekeliling inti yang
berkerut. Butuh waktu sekitar 3-4 bulan bagi kutil untuk berkembangbiak. Infeksi virus
biasanya hilang spontan, tetapi sering terjadi rekurensi.
HPV ada yang bersifat potensial onkogenik dan pernah ditemukan pada tumor
jinak dan ganas, terutama papiloma mukosa. HPV 16 dan HPV 18 dapat menyebabkan
karsinoma serviks dan displasia.
Mekanisme papiloma menghilang belum diketahui. Tetapi yang jelas imunitas
seluler mempunyai peran penting, oleh karena pada penderita imunokompromis lebih
sering terjadi rekurensi dengan manifestasi infeksi HPV dan papovavirus lain yang lebih
Manifestasi Klinis
Sedikitnya 80 tipe HPV sudah diidentifikasi dan kesemua tipe tersebut hanya
menginfeksi kulit dan membran mukosa, dengan gambaran lesi berupa kutil. Biasanya
kutil ini jinak, namun dapat menjadi ganas tergantung tipe HPV, dan lokasi dari lesi.
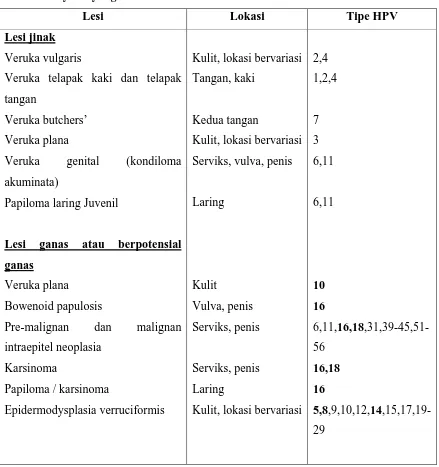
Tabel 2. Penyakit yang ditimbulkan oleh HPV
Lesi Lokasi Tipe HPV
Lesi jinak
Veruka vulgaris
Veruka telapak kaki dan telapak
tangan
Veruka butchers’
Veruka plana
Veruka genital (kondiloma
akuminata)
Papiloma laring Juvenil
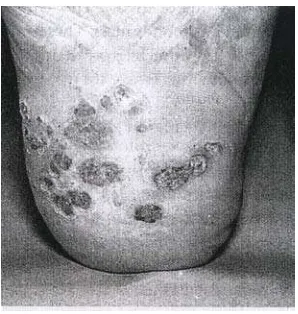
Gambar 8. Veruka plantar
Veruka vulgaris
Kutil ini memiliki karakteristik permukaan kulit kasar, berbenjol-benjol dengan
diameter beberapa milimeter dan dalam jumlah yang banyak, terutama di tangan,
lutut dan kaki. Biasanya tidak menimbulkan gangguan, hanya menimbulkan keluhan
secara kosmetik saja. Namun kutil pada telapak kaki dapat menimbulkan rasa sakit,
karena tertekan oleh beban tubuh, dan memerlukan terapi dengan segera.
Veruka plana
Kutil jenis ini lebih tumpul dan halus, Biasanya dijumpai pada anak-anak.
Veruka butchers’
Kutil ini disebabkan oleh HPV tipe 7, kutil ini berhubungan dengan pekerjaan
pemotong daging.
Veruka genital / Kondiloma akuminata
Kondiloma akuminata termasuk salah satu penyakit yang ditularkan melalui kontak
seksual, dan sering terjadi bersamaan dengan gonore atau infeksi klamidia.
Kondiloma akuminata dapat terjadi pada pria dan wanita. Insiden tertinggi pada
dewasa muda.
Kondiloma akuminata pada pria, biasanya dijumpai pada daerah penis (di sekeliling
gland penis dan preputium), di dalam uretra/meatus uretra, di sekeliling anus dan di
dalam rektum, terutama pada kaum homoseksual atau seksual peranal. Pada keadaan
Pada wanita sering dijumpai pada vulva, vagina, serviks, disekeliling anus dan di
perineum.
Bowenoid papulosis
Sindrom yang bermanifestasi berupa papul yang multipel pada penis atau vulva.
Biasanya dijumpai pada dewasa muda. Walaupun bersifat jinak, namun dapat
berlanjut menjadi ganas.
Pre-malignant intraepitelial displasia.
Histologi berupa gambaran epitel yang ireguler pada penis atau vulva, vagina ,
serviks.
Diagnosis Laboratorium
Kutil dapat dikenali dari karakteristik histologinya, yaitu hiperplasi sel prickle dan
hiperkeratosis. Infeksi HPV dapat dideteksi dengan papanicolau smears dengan
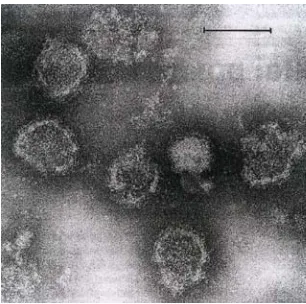
ditemukannya koilositosis (sitoplasma bervakuola) sel epitel skuamosa. DNA molecular
probes dan PCR merupakan cara terbaik untuk menegakkan diagnosis infeksi HPV
melalui pemeriksaan spesimen jaringan.
Gambar 9. HPV di bawah mikroskop elektron.
Pengobatan
Kutil dapat hilang spontan tetapi butuh waktu beberapa bulan sampai tahunan.
Kutil diobati karena rasa sakit yang ditimbulkannya, alasan kosmetik dan mencegah
dengan cryoterapi, elektrokauter atau dengan podophyllin meskipun rekurensi sering
terjadi. Penyuntikan interferon dinilai bermanfaat. Penggunaan kondom dapat mencegah
transmisi HPV secara seksual.
Epidemiologi
Beberapa dekade terakhir terjadi peningkatan kejadian infeksi HPV genital,
sehingga meningkatkan prevalensi karsinoma serviks dan penis. Infeksi HPV pada
veruka telapak kaki dan butchers’ disebabkan karena rusaknya permukaan kulit.
KESIMPULAN
• Beberapa virus penyebab infeksi pada kulit adalah Poxvirus, Rubella virus, Morbili virus, Virus Varisela-Zoster, Virus Herpes Simpleks dan Human
Papiloma virus.
• Kesemua virus tersebut menyebabkan manifestasi ruam kulit berupa makula, papula, vesikula, pustula dan kutil.
• Penularan penyakit melalui droplet pernapasan, kontak langsung dan hubungan seksual.
• Diagnosa ditegakkan berdasarkan gejala klinis, pemeriksaan langsung partikel virus menggunakan mikroskop elektron dari bahan lesi, kultur sel dan serologi.
• Umumnya dapat sembuh sendiri, namun ada pula yang memerlukan pengobatan.
• Pencegahan umumnya dengan mencegah kontak dengan penderita dan vaksinasi.
DAFTAR PUSTAKA
1. Ryan, Ray. Sherris Medical Microbiology. 4th edition. The McGraw Hill companies. 2004.
2. Brooks, Butel, Morse. Jawetz, Melnick & Adelberg Medical Microbiology. Twenty second edition. Appleton & Lange. 2002.
3. Collier, Oxford. Human Virology. Second Edition. Oxford University Press. 2000.