PENYAKIT ARTERI PERIFER PADA SINDROMA METABOLIK
PENELITIAN DI BAGIAN /SMF ILMU PENYAKIT DALAM FAKULTAS
KEDOKTERAN USU/ RS H ADAM MALIK MEDAN
MEI 2007 – Juli 2007
TESIS
OLEH
LITA SEPTINA CHANIAGO
DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
RSUP H ADAM MALIK/ RSUD DR PIRNGADI
DIAJUKAN DAN DIPERTAHANKAN DIDEPAN SIDANG LENGKAP
DEWAN PENILAI DEPARTEMEN ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN USU
DAN DITERIMA SEBAGAI SALAH SATU SYARATUNTUK MENDAPATKAN
KEAHLIAN DALAM BIDANG ILMU PENYAKIT DALAM
PEMBIMBING TESIS
(Dr DHARMA LINDARTO, SpPD KEMD)
DISAHKAN OLEH :
KEPALA DEPARTEMEN
KETUA PROGRAM STUDI
ILMU PENYAKIT DALAM
ILMU PENYAKIT DALAM
FAKULTAS KEDOKTERAN USU
FAKULTAS KEDOKTERAN USU
DEWAN PENILAI
1. Prof dr Lukman Hakim Zain, SpPD-KGEH
2. Prof dr M. Yusuf Nasution, SpPD-KGH
3. Dr. Adin A St. Bagindo, SpPD-KKV
4. Dr. Juwita Sembiring SpPD-KGEH
5. Dr. Alwinsyah Abidin, SpPD-KP
Abstrak
Penyakit Arteri Perifer pada Sindroma Metabolik
Lita Septina, Dharma Lindarto
Divisi Endokrin dan Metabolik – Diabetes, Departemen Penyakit Dalam
Fakultas Kedokteran Universitas Sumatera Utara – RSUP H Adam Malik ,
Medan
Latar Belakang : Penyakit arteri perifer (PAP) disebabkan adanya oklusi
aterosklerosis pada daerah tungkai, dan akan meningkatkan resiko
kardiovaskuler. Sindroma metabolik bukan merupakan penyakit tertentu, tetapi
sekelompok faktor (obesitas sentral, resistensi insulin, hipertensi, intoleransi
glukosa dan dislipidemia) yang timbul secara bersamaan, dan menjadi resiko
kelainan kardiovaskuler.
Tujuan : Untuk mengetahui peningkatan angka kejadian PAP pada sindroma
metabolik dan pengaruh komponen sindoma metabolik pada PAP
Metode : Penelitian dilakukan dengan metode potong lintang pada 208 orang
yang melakukan pemeriksaan kesehatan rawat jalan di berbagai poliklinik RS di
Medan. Diagnosa sindroma matabolik ditegakkan berdasarkan kriteria IDF 2005.
PAP ditegakkan dengan mengukur ankle-brachial index (ABI) menggunakan
Vasera VS-1000
TM(Fukuda Denshi). Nilai ABI
≤
0,9 dianggap abnormal.
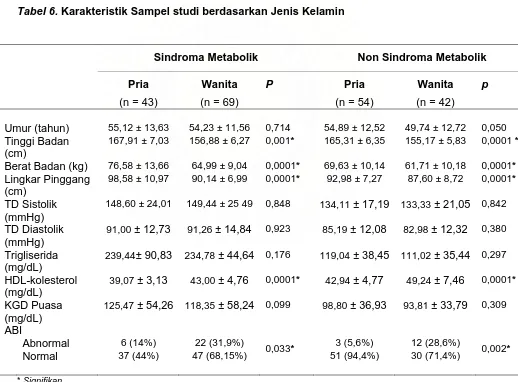
Hasil : Dari 208 pasien didapati 112 sindroma metabolik dan 96 non sindroma
metabolik. Wanita 22 orang (78,6%) lebih banyak mendapat PAP dibanding pria
6 orang (21,4%) pada kedua kelompok (p= 0,03). Perbandingan ABI tungkai
kanan dan kiri menunjukkan perbedaan bermakna (p= 0,0001). PAP berkorelasi
negatif dengan KGD puasa ( r= -0,483; p= 0,009 ). Komponen sindroma
metabolik selain obesitas sentral adalah hipertensi 23 orang (24,7%) penyebab
PAP terbanyak, diikuti HDL, TG dan KGD puasa [ 22 (27,5%); 16 (21,9%) dan
15 (25,9%)]. Insidensi PAP secara signifikan lebih tinggi pada sindroma
metabolik dibanding non sindroma metabolik (25 % vs 15,6 %; RP 1,6; IK 95%
0,910 – 2,815).
Kesimpulan : Adanya peningkatan insiden PAP pada sindroma metabolik,
dimana komponen terbanyak adalah hipertensi.
Abstract
Peripheral Arterial Disease in Metabolic Syndrome Patients
Lita Septina, Dharma Lindarto
Division of Endocrinology and Metabolism – Diabetes, Faculty of Medicine
University of Sumatera Utara – Adam Malik General Hospital , Medan
Background : Peripheral arterial disease (PAD) is caused by atherosclerotic
occlusion of the arteries to the leg, and increases the risk of cardiovascular
(CVD) event. Metabolic syndrome (mets) is not a specific disease but a cluster of
factors (central obesity, insulin resistance, hypertension, glucose intolerance and
dyslipidemi), often occurring together in the same person, that put one at risk for
developing cardiovascular disease
.
Aim : To investigate the incidence PAD in mets patients, and to find the
implication of component mets in PAD.
Method : 208 Patients were recruited for this cross-sectional study from
outpatient clinic hospitals in Medan. Metabolic syndrome was diagnosed by IDF
2005 criteria. In the order to evaluated the PAD, the Fukuda Vascular Screening
system VaSera VS-1000
TM(Fukuda Denshi) was used. Criteria for the diagnosis
of PAD was an ABI
≤
0,9.
Result : A total of 208 patients (112 mets and 96 non-mets) ware screened for
PAD. PAD was significantly higher in women (22; 78,6%) than man (6; 21,4%) in
both groups (p= 0,03). Comparison ABI in both leg was statistic significant (p=
0,0001). PAD was negatively correlated with fasting blood glucose ( r= -0,483; p=
0,009 ). Highest mets component for PAD except central obesity was
hypertension (23 ; 24,7%), follow with HDL-C, TG and fasting blood glucose [ 22
(27,5%); 16 (21,9%) and 15 (25,9%) respectively].Incidence of PAD was
significant higher in mets than non-mets (25 % vs 15,6 %; RP 1,6; CI 95% 0,910
– 2,815)
Conclusion : There were increased incidence PAD in mets, the highest
component was hypertension.
KATA PENGANTAR
Dengan segala kerendahan hati terlebih dahulu penulis mengucapkan segala
puji bagi kebesaran Allah SWT yang telah memberi kekuatan & rahmatnya sehingga
penulis dapat menyelesaikan tesis/karya ilmiah akhir ini dengan judul "Penyakit Arteri
Perifer Pada Sindroma Metabolik" yang merupakan persyaratan dalam
menyelesaikan pendidikan Dokter Ahli dibidang Ilmu Penyakit Dalam pada Fakultas
Kedokteran Universitas Sumatera Utara Medan.
Penulis menyadari bahwa tulisan ini masih jauh dari kesempurnaan baik isi
maupun bahasanya, namun demikian penulis berharap tulisan dapat menambah
wacana tentang kejadian Penyakit Arteri Perifer pada penderita Sindroma Metabolik.
Pada kesempatan ini penulis ingin mengucapkan rasa terima kasih yang
setulusnya dan penghargaan yang setinggi-tingginya atas segala jasa-jasa yang
diberikan, kepada :
Dr Salli Roseffi Nasution, SpPD-KGH, selaku Kepala Departemen Ilmu Penyakit
Dalam FK-USU/RSUP.H. Adam Malik Medan yang telah banyak memberi bimbingan
,nasehat serta kemudahan dalam pengembangan ilmu dan keahlian penulis.
Dr. Zulhelmi Bustami, SpPD-KGH sebagai ketua program studi Ilmu Penyakit
Dalam atas segala perhatian dan bimbingan selama penulis menjalani pendidikan.
Dr. Dharma Lindarto, SpPD-KEMD selaku sekretaris program studi Ilmu Penyakit
Dalam sekaligus pembimbing tesis penulis yang dengan kesabaran dan ketelitiannya
membimbing dan mengarahkan penulis sampai selesainya karya tulis ini.
Para Kepala Divisi sewaktu penulis menjalani pendidikan : Prof.Dr.Azhar Tanjung,
Prof Dr. Azmi S Kar, Prof Dr. OK. Moehad Sjah, Prof Dr. Habibah Hanum Nasution,
Prof. Dr. T. Renaldi Haroen, Dr. Sjafii Piliang, Dr OK Alfien Syukran, Dr. Umar Zein, Dr.
Refli Hasan, atas segala bimbingan yang diberikan kepada penulis.
Dokter Kepala Ruangan sewaktu penulis menjalani pendidikan : Dr. R. Tunggul
Ch S, Dr. Mardianto, Dr. Tambar Kembaren, Dr. Zuhrial, Dr. Zulhelmi Bustami, Dr.
Abdurrahim Rasyid Lubis, Dr. Blondina Marpaung, Dr. Dasril Effendi, Dr llham, Dr
Zainal, Dr Calvin Damanik, Dr Soegiarto Gani, Dr. Santi Syafril, Dr Rahmat Isnanta, Dr
Dairion Gatot, Dr Armon Rahimi , Dr Heriyanto Yoesoef, Dr Saut Marpaung, Dr
Maringgan sebagai Dokter Kepala Ruangan / Senior yang telah banyak memberi
bimbingan-bimbingan selama penulis mengikuti pendidikan.
Seluruh Staf Departemen llmu Penyakit Dalam FK-USU/RSUD Dr. Pimgadi /
RSUP. H. Adam Malik Medan : Prof. Dr. Bachtiar Fanani Lubis, Prof Dr. Sutomo
Kasiman, Prof M. Yusuf Nasution, Prof Gontar A. Siregar, Prof Harris Hasan, Alm Dr.
Rusli Pelly, Dr. Nur Aisyah, Dr. A. Adin St. Bagindo, , Dr. Lufti Latief, , Dr. Sri M. Soetadi,
Dr. Bethin Marpaung, , Dr. Mabel Sihombing, , Dr. Juwita Sembiring , Dr. Josia Ginting,
Dr. Leonardo P. Dairy , Dr. Alwinsyah Abidin, Alm. Dr Chairul Bahri, Dr. E.N. Keliat, Dr.
Pirma Siburian, yang merupakan guru-guru yang telah banyak memberi bimbingan
pada penulis.
Direktur RSUD. Dr. Pimgadi dan RSUP. H. Adam Malik Medan, Direktur RSUD.
PTP Tembakau Deli Medan yang telah memberi kemudahan dan keizinan dalam
menggunakan fasilitas / sarana Rumah Sakit dalam menjalani pendidikan.
Direktur RSU Langsa, NAD Dr Furqan, SpB dan konsultan bagian Penyakit Dalam
Dr Azwir A ,SpPD yang telah memberi kesempatan kepada penulis selama ditugaskan
sebagai konsultan di bagian Penyakit Dalam di RSU Langsa dalam rangka pendidikan ini.
Para Sejawat PPDS Interna yang saya cintai : Dr Marna Ismy, SpPD, Dr. Sabar
Sembiring, SpPD, Dr. Corry Silaen, Dr. Suhartono, Dr. Iman Tarigan, Dr. Rismauli , Dr.
memberi bantuan, dorongan dan pengorbanan selama menjalani pendidikan sehingga
terjalin rasa persaudaraan yang erat.
Paramedis dan seluruh karyawan/ti bagian Penyakit Dalam RSUD. Dr. Pirngadi
dan RSUP. H. Adam Malik Medan : Lely, Yanti, Theresia, Syafruddin Abdullah, Fitri dan
Deni yang telah banyak membantu dan bekerjasama dengan baik selama ini.
Kepada Drs Abdul Jalil Amri Arma, M.Kes yang telah memberikan bantuan yang
tulus kepada penulis khususnya dalam metodologi penelitian ini.
Para penderita rawat inap dan rawat jalan di SMF/Departemen Ilmu Penyakit
Dalam RSUD. Dr. Pirngadi dan RSUP. H. Adam Malik Medan, karena tanpa mereka
mustahil penulis dapat menyelesaikan pendidikan ini.
Pada kesempatan ini, secara khusus penulis ingin mengucapkan terima kasih
kepada: Direktur Eksekutif dan Staf/Paramedis Klinik Spesialis Bunda, dr Zukhairi,SpPD
konsultan Penyakit Dalam RS Bhayangkara POLDA , Kepala dan Staf Laboratorium
Klinik Prodia, Dr. Arichta Maria dan bapak Djohar Sjah sebagai dokter Poliklinik dan
pensiunan PTPN IV Medan yang memberi kemudahan dan bantuan yang tulus kepada
penulis untuk menyelesaikan penelitian ini.
Kepada Kepala Dinas Kesehatan TK I Departemen Kesehatan RI Propinsi
Sumatera Utara, Bapak Rektor USU dan Dekan Fakultas Kedokteran USU yang telah
memberikan kesempatan kepada penulis untuk mengikuti pendidikan ini.
Kepada yang mulia ayahanda Dr Sjafii Piliang, SpPD KEMD dan Ibunda
(alm) Kamilah Chaniago yang sangat ananda sayangi dan kasihi, tiada kata-kata yang
paling tepat untuk mengungkapkan perasaan hati, rasa terima kasih atas segala
jasa-jasa ayahanda dan ibunda yang tiada mungkin terucapkan dan terbalaskan. Dan tak
lupa penulis ucapkan terima kasih yang tak terhingga kepada ibu (alm) Dr Mardiana
penulis disaat suka dan duka dan juga memberi dorongan serta semangat kepada
penulis dalam menyelesai pendidikan ini.
Kepada Suamiku tercinta Dr. Deske Muhadi Rangkuti, tiada kata yang paling
tepat selain terima kasih yang tak terhingga yang selama ini tiada bosan-bosannya
memberi bantuan, dorongan dan semangat serta doanya selama kita menjalani
pendidikan di Departemen Penyakit Dalam sehingga terselesaikannya tugas akhir ini,
mudah-mudahan Allah SWT memberi balasan yang berlipat ganda.
Kepada saudara-saudaraku : adinda Alfi Noviansyah , Dr. Amelia Martira, SpAN,
Rizky Juniansyah , Dr. Fitri Rahmah , Nurul Yani, SPsi dan abang/adik ipar serta keluarga
besarku yang telah banyak membantu, memberi semangat dan dorongan selama
pendidikan, terima kasihku yang tak terhingga untuk segalanya.
Akhimya izinkanlah penulis memohon maaf yang sebesar-besamya atas
kesalahan dan kekurangan selama mengikuti pendidikan ini, semoga segala bantuan,
dorongan dan petunjuk yang diberikan kepada penulis selama mengikuti pendidikan
kiranya mendapat balasan yang berlipat ganda dari Allah SWT yang maha pengasih,
maha pemurah dan maha penyayang. Amin ya Rabbal Alamin.
Medan, Nopember 2007.
Penulis,
DAFTAR ISI
Hal
Kata pengantar ………. i
Daftar Isi ……….... v
Daftar Tabel dan Gambar ………... viii
BAB I : PENDAHULUAN ………. 1
BAB II : TINJAUAN PUSTAKA ……….... 3
2.1. SINDROMA METABOLIK ………... 3
2.1.1. Sejarah ………... 3
2.1.2.
Defenisi
………..
4
2.1.3.
Epidemiologi
………..
7
2.1.4. Sindroma Metabolik dan Penyakit Kardiovaskuler ….. 9
2.1.4.1. Obesitas sebagai Prediktor Komplikasi
Kardiovaskuler ………... 10
2.1.4.2. Resistensi Insulin dan komplikasi
kardiovaskuler ……….... 12
2.1.4.3.
Dislipidemia Aterogenik ……….... 15
2.1.4.3.1.
Peranan kolesterol HDL pada
aterosklerosis ……….. 17
2.1.4.4.
Hipertensi
pada
Sindroma Metabolik ... 19
2.1.4.5.
Derajat
Pro
trombotik dan Pro inflamasi ... 21
2.2. PENYAKIT ARTERI PERIFER ... 22
2.2.2.
Epidemiologi
... 23
2.2.3.
Patofisiologi
... 24
2.2.4. Faktor Resiko ... 25
2.2.5.
Diagnosa
... 31
2.2.5.1.
Acute
Limb
Ischemia ... 32
2.2.5.2.
Critical
Limb
Ischemia ... 33
2.2.5.3.
Diagnostik
Non
Invasif
... 33
BAB III : PENELITIAN SENDIRI ... 38
3.1.
Latar
Belakang
... 38
3.2. Perumusan Masalah ... 39
3.3.
Hipotesa
... 39
3.4.
Tujuan
Penelitian
... 40
3.5. Manfaat Penelitian ... 40
3.6. Kerangka Konsepsional ... 40
3.7. Bahan dan Cara ... 41
3.7.1.
Desain
Penelitian
... 41
3.7.2. Waktu dan Tempat Penelitian ... 41
3.7.3.
Populasi
Terjangkau
... 41
3.7.4.
Kriteria
yang
dimasukkan ... 41
3.7.5.
Kriteria
yang
dikeluarkan ... 41
3.7.6.
Besar
Sampel
... 41
3.7.7.
Cara
Penelitian
... 42
3.9.1. Defenisi Operasional ... 44
3.9.2. Kerangka Operasional ... 45
BAB IV : HASIL DAN PEMBAHASAN ... 46
4.1. Hasil Penelitian ... 46
4.2.
Pembahasan
... 53
BAB V : KESIMPULAN DAN SARAN ... 57
5.1.
Kesimpulan
... 57
5.2.
Saran
... 58
BAB VI : DAFTAR PUSTAKA ... 59
LAMPIRAN ... 69
1. Master Tabel ... 67
2. Lembaran Penjelasan Kepada Calon Subjek ... 72
3. Inform Consent untuk Penelitian Penyakit Arteri Perifer Pada
Sindroma Metabolik ... 73
4. Data Pasien ... 74
5. Persetujuan Komite Etik Tentang Penatalaksanaan Penelitian
Bidang Kesehatan ... 75
DAFTAR TABEL DAN GAMBAR
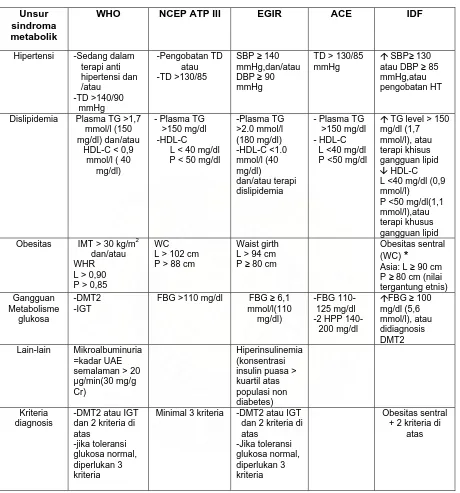
Tabel 1. Kriteria Diagnosis Sindroma Metabolik ... 5
Tabel 2. Kriteria Diagnosis Klinis Sindroma Metabolik ... 6
Tabel 3. Kelainan yang dapat terjadi berkaitan dengan resistensi
insulin/hiperinsulinemia ...
14
Tabel 4. Kriteria klinis kategori critical limb ischemia... 33
Tabel 5. Karateristik sampel studi 46
Tabel 6. Karateristik sampel studi berdasarkan jenis kelamin ... 47
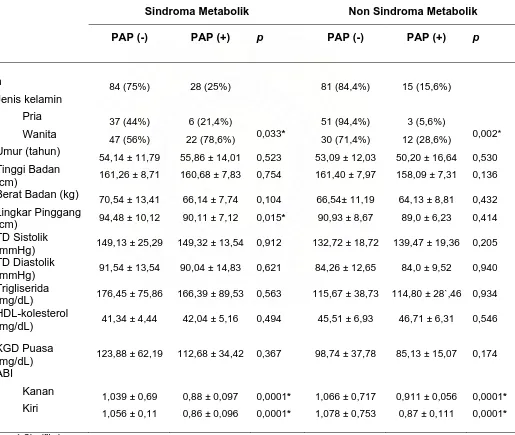
Tabel 7. Perbandingan PAP ‘tanpa’ dan ‘dengan’ PAP pada
sindroma metabolik ………
48
Tabel 8. Perbandingan PAP berdasarkan satu dan dua tungkai ... 49
Tabel 9. Korelasi PAP terhadap Komponen Sindroma Metabolik ….. 50
Tabel 10. Kombinasi Komponen Sindroma Metabolik berdasarkan
kriteria IDF 2005 ...
50
Tabel 11. Hubungan jumlah komponen sindroma metabolik
berdasarkan IDF terhadap PAP ...
51
Tabel 12. Komponen sindroma metabolik terhadap PAP ……….. 51
Tabel 13. Prediksi terjadinya PAP pada sindroma metabolik ... 52
Tabel 14. Prediksi terjadinya PAP terhadao komponen sindroma
metabolik ...
52
Gambar 1. Mekanisme Terjadi Sindroma Metabolik ... 10
Gambar 2. Patofisiologi penyakit kardiovaskuler/aterosklerosis pada
sindroma metabolik ...
KETERANGAN DAFTAR SINGKATAN
IMT
:
Indeks Massa Tubuh
IGT
:
Intoleransi Glukosa Terganggu
TD
:
Tekanan
Darah
DMT2
:
Diabetes Mellitus Tipe 2
TG
:
Trigliserida
HDL
:
High Density Lipoprotein
FBG
:
Fasting Blood Glucose
ABI
:
Ankle Brachial Index
KGD
:
Kadar Gula Darah
BAB I PENDAHULUAN
Sindroma metabolik adalah sekelompok kelainan-kelainan dengan berbagai
konsekuensi klinis, yang ditandai dengan adanya suatu gangguan toleransi glukosa,
resistensi insulin, dislipidemia, hipertensi, kelainan koagulasi dan obesitas sentral.
Semua faktor komorbiditas diatas secara sinergis dapat menyebabkan aterosklerosis
lebih dini, sehingga individu tersebut memiliki resiko tinggi untuk mengalami penyakit
jantung dan pembuluh darah.1 Diperkirakan 20-25 % populasi dewasa di dunia didapati
sindroma metabolik , dan serangan jantung atau stroke tiga kali lebih sering dibanding
mereka yang tanpa sindroma metabolik .2 Menurut Alexander dkk (2003) berdasarkan
survei di Amerika didapati sindroma metabolik 24 % pada dewasa usia diatas 20 tahun
dan pada kelompok usia diatas 50 tahun ditemukan 44 %.1 Pada penelitian populasi di
Singapura, dengan menggunakan kriteria NCEP ATP III , Tan dan kawan-kawan
melaporkan prevalensi sindroma metabolik sebesar 17,9 %.3 Studi epidimiologi di
Indonesia oleh Semiardji (2004) pada penelitian 3429 penduduk dewasa dari 26 etnik
didapati prevalensi sindroma metabolik dengan defenisi ATP III 15,5 % dan 24,6 %
dengan batasan ukuran lingkar pinggang Asia.4
Penyakit arteri perifer (PAP) adalah adanya obstruksi pada arteri tungkai bawah
dan terjadi penurunan aliran darah arteri sewaktu aktivitas, sedang pada tahap lanjut
dijumpai pada saat istirahat. Hal ini merupakan manifestasi aterosklerosis pada arteri
daerah tungkai. 5 Prevalensi PAP yang mendapat penyakit jantung koroner,stroke pada
pria sebesar 29,4 % dan wanita sebesar 21,2 %. Sedangkan populasi tanpa PAP
didapati pria 11,5 % dan wanita 9,3 %.Hal ini menggambarkan bahwa angka kejadian
kardiovaskuler dan serebrovaskuler lebih sering 2-3 kali pada penderita PAP. 6Pada
penderita Diabetes tipe 2 sebesar 17,7 %. 7Lebih dari 50 % penderita PAP dijumpai
tanpa gejalaatau gejala yang tidak khas , 25% dengan keluhan klasik dan 10 % dengan
critical ischemia limb (CLI) atau Penyakit arteri perifer yang berat (adanya ischemic rest
pain), ulkus iskemik yang tidak sembuh (nyeri, kulit ulkus yang kering terutama di daerah
distal atau jempol kaki), atau terdapat adanya gangren.5 Pasien dengan penyakit arteri
perifer meskipun tanpa riwayat penyakit jantung koroner atau stroke, mempunyai resiko
kematian karena kardiovaskuler yang sama dengan pasien yang mempunyai riwayat
PJK. Tingkat keparahan penyakit arteri perifer berhubungan erat dengan resiko PJK,
stroke dan kematian karena penyebab vaskular.
Beberapa penelitian oleh Jobien K dkk, Sarah dkk pada The Edinburgh Artery
Study, Wei YD dkk, dan Carlos Lahoz dkk tentang prediksi peningkatan resiko
kardiovaskuler pada sindroma metabolik mendapatkan hasil masing-masing 14 %, 6 %,
22,5 %, dan 7,5 % secara berurutan.9-12
Berdasarkan data-data diatas dan penelitian tentang sindroma metabolik dengan
PAP belum pernah dilaksanakan di Indonesia, maka peneliti ingin melihat bagaimana
BAB II
TINJAUAN PUSTAKA
2.1. SINDROMA METABOLIK
2.1.1.SEJARAH
Konsep tentang sindroma metabolik telah ada sejak 80 tahun yang silam.
Diawali pada tahun 1923 oleh Kylin, seorang dokter Swedia yang menggambarkan
suatu sindroma yang melibatkan hipertensi, hiperglikemia dan hiperurisemia. Pada
tahun 1949 Vague menulis tentang obesitas abdominal dan distribusi lemak dan
hubungannya dengan diabetes dan kelainan- kelainan lainnya. Pada tahun 1965 sebuah
abstrak dipresentasikan pada pertemuan tahunan European Assosiation for Study of
Diabetes oleh Avogaro dan Crepaldi yang menggambarkan lagi suatu sindroma yang
terdiri dari hipertensi, hiperglikemia dan obesitas.14,15
Selanjutnya pengenalan terhadap sindroma ini terus berkembang secara
signifikan mengikuti Banting Lecture tahun 1988 yang disampaikan Gery Reaven.Ia
menggambarkan “sekelompok faktor-faktor resiko untuk diabetes dan penyakit
kardiovaskuler” dan menyebutnya “Sindroma X” .Konstribusi utamanya ialah
pengenalan konsep resistensi insulin. Pada tahun 1989 Kaplan menamai kembali
sindroma tersebut menjadi “ The Deadly Quartet” (kuartet yang mematikan) atau
sindroma dismetabolik dan pada tahun 1992 kembali dinamai ulang menjadi Sindroma
Resistensi Insulin. Pada tahun 1999 oleh World Health Organization diresmikan istilah “
Sindroma Metabolik” yang sekarang telah dikenal luas dan tetap menjadi deskripsi yang
2.1.2. DEFENISI
Defenisi sindroma metabolik dalam perkembangannya, berkembang beberapa
kriteria yang sebenarnya mempunyai tujuan yang sama yaitu mengenal sedini mungkin
gejala gangguan metabolik sebelum seseorang menjadi sakit. Beberapa kriteria
sindroma metabolik adalah sebagai berikut 14,15,19:(tabel 1)
1. World Health Organization (WHO) – 1999
2. European Group for study of Insulin Resistance (EGIR) – 1999
3. National Cholesterol Education Program (NCEP) – 2002
4. American College of Endocrinology (ACE) – 2003
5. American Heart Assosiation / National Heart,Lung, and Blood Institute - 2005
6. International Diabetes Federation (IDF) – 2005
Defenisi terbaru sindroma metabolik dari International Diabetes Federation
adalah sebagai berikut :2,19.21,27
Terdapat obesitas abdominal (lingkar pinggang pria ≥ 90 cm; wanita ≥ 80 cm
atau berdasar etnik asia), ditambah dua dari empat faktor berikut ini :
1. Peningkatan kadar trigliserida : ≥ 150 mg/dl (1,7 mmol/l), atau mendapat
pengobatan untuk kelainan lipid terkait
2. Penurunan kolesterol HDL : Pria < 40 mg/dl (0,9 mmol/l) ; Wanita < 50 mg/dl (1,1
mmol/l) atau mendapat pengobatan untuk kelainan lipid terkait
3. Peningkatan tekanan darah sistolik ≥ 130 mmhg atau tekanan darah diastolik ≥ 85
mmHg, atau sebelumnya mendapat pengobatan hipertensi.
4. Peningkatan gula darah puasa ≥ 100 mg/dl (5,6 mmol/l), atau sebelumnya
Tabel 1. Kriteria Diagnosis sindroma Metabolik dikutip dari 19
Unsur sindroma metabolik
WHO NCEP ATP III EGIR ACE IDF
Hipertensi -Sedang dalam
terapi anti hipertensi dan /atau -TD >140/90 mmHg -Pengobatan TD atau -TD >130/85
SBP ≥ 140 mmHg,dan/atau DBP ≥ 90 mmHg
TD > 130/85 mmHg
SBP≥ 130 atau DBP ≥ 85 mmHg,atau pengobatan HT
Dislipidemia Plasma TG >1,7
mmol/l (150 mg/dl) dan/atau
HDL-C < 0,9 mmol/l ( 40
mg/dl)
- Plasma TG >150 mg/dl -HDL-C
L < 40 mg/dl P < 50 mg/dl
-Plasma TG >2.0 mmol/l (180 mg/dl) -HDL-C <1.0 mmol/l (40 mg/dl) dan/atau terapi dislipidemia
- Plasma TG >150 mg/dl - HDL-C L <40 mg/dl P <50 mg/dl
TG level > 150 mg/dl (1,7 mmol/l), atau terapi khisus gangguan lipid
HDL-C L <40 mg/dl (0,9 mmol/l)
P <50 mg/dl(1,1 mmol/l),atau terapi khusus gangguan lipid Obesitas IMT > 30 kg/m2
dan/atau WHR L > 0,90 P > 0,85
WC L > 102 cm P > 88 cm
Waist girth L > 94 cm P ≥ 80 cm
Obesitas sentral
(WC) *
Asia: L ≥ 90 cm P ≥ 80 cm (nilai tergantung etnis) Gangguan Metabolisme glukosa -DMT2 -IGT
FBG >110 mg/dl FBG ≥ 6,1 mmol/l(110 mg/dl)
-FBG 110- 125 mg/dl -2 HPP 140- 200 mg/dl
FBG ≥ 100 mg/dl (5,6 mmol/l), atau didiagnosis DMT2 Lain-lain Mikroalbuminuria =kadar UAE semalaman > 20 µg/min(30 mg/g Cr)
Hiperinsulinemia (konsentrasi
insulin puasa > kuartil atas populasi non diabetes) Kriteria
diagnosis
-DMT2 atau IGT dan 2 kriteria di atas
-jika toleransi glukosa normal, diperlukan 3 kriteria
Minimal 3 kriteria -DMT2 atau IGT dan 2 kriteria di atas
-Jika toleransi glukosa normal, diperlukan 3 kriteria
Obesitas sentral
+ 2 kriteria di atas
Tabel 2.
Kriteria Diagnosis Klinis Sindroma Metabolik Menurut AHA/NHLBI 2005kutip dari 14
Nilai (3 dari 5 komponen SM) Cut points kategori
Lingkar pinggang meningkat ≥ 102 cm(≥ 40 in ) pada pria
≥ 88 cm(≥ 35 in) pada wanita
Trigliserida meningkat ≥ 150 mg/dl (1,7 mmol/l) atau
dalam pengobatan untuk trigliserida
Kolesterol HDL rendah Pria < 40 mg/dl ; wanita < 50 mg/dl atau
Dalam pengobatan untuk kolesterol HDL
Tekanan darah meningkat TDS ≥ 130 mmHg atau TDD ≥ 85 mmHg
atau dalam pengobatan hipertensi
Kadar gula darah puasa meningkat ≥ 100 mg/dl atau dalam pengobatan untuk
kadar gula darah
The American Heart Association(AHA) and National Heart, Lung and blood
Institute (NHLBI) mempublikasikan kriteria diagnosis baru untuk sindroma metabolik
dalam jurnal Circulation : Journal of American Heart Association, September 2005
memberikan rekomendasi kriteria sindroma ini sesuai dengan kriteria NCEP ATP III,
namun dengan beberapa modifikasi (table 2). Selain itu juga memberi data terbaru dari
penelitian ilmiah. Sindroma metabolik yang terdiri dari berbagai faktor resiko yang saling
berhubungan, meningkatkan resiko penyakit kardiovaskuler, aterosklerosis 1,5-3 kali
lipat dan meningkatkan resiko DM sebesar 3-5 kali lipat.19,23,24
Menurut AHA dan NHLBI terdapat individu yang tidak obes, tetapi memiliki
resistensi insulin dan faktor resiko metabolik terutama pada orang tua yang diabetes
atau keluarga inti maupun tingkat dua yang diabetes, juga pada individu dengan etnis
menyatakan bahwa ketika menegakkan diagnosis sindroma metabolik, tidak terlalu
diperlukan peningkatan lingkar perut, jika kriteria lainnya ada.19,23,24
IDF sendiri menetapkan obesitas abdominal merupakan yang parameter penting
dalam menegakkan sindroma metabolik. Hal ini berdasarkan nilai cut off masing-masing
etnis.21,22 . Sehubungan dengan itu International Diabetes Federation (IDF) mengajukan
kriteria sindroma metabolik yang dibuat untuk kepentingan klinik maupun penelitian,
yang menyediakan sarana diagnostik yang dapat dipakai diseluruh dunia dan
mengembangkan suatu daftar “platinum standard” tambahan yang harus dimasukkan
dalam penelitian-penelitian epidemiologi dan penelitian lain kedalam sindroma
metabolik.21
2.1.3. EPIDEMIOLOGI
Adanya defenisi sindroma metabolik yang banyak telah menimbulkan
kebingungan dan terbitlah begitu banyak studi dan dokumen riset yang membandingkan
kelebihan masing-masing defenisi. Sulit untuk membuat perbandingan langsung antara
data dari studi-studi tersebut karena menggunakan defenisi-defenisi yang berbeda.14,15,19
Prevalensi sindroma metabolik sangat bervariasi oleh karena beberapa hal
antara lain ketidak seragaman kriteria yang digunakan, perbedaan etnik/ras, umur dan
jenis kelamin. Walaupun demikian prevalensi sindroma metabolik dapat dipastikan
cenderung meningkat bersamaan dengan meningkatnya prevalensi obesitas maupun
obesitas sentral. Penelitian San Antonio Heart Study (1972-1982) melaporkan 15,8 %
dari 1125 orang Mexico-Amerika dan kulit putih berusia antara 25-64 tahun yang
sedikitnya ditemukan dengan dua faktor resiko, dan 4,8 % dengan tiga faktor resiko
kriteria sindroma metabolik WHO.Hasil penelitian Framingham Offspring Study
menemukan prevalensi pada pria sebesar 29,4 % dari 1144 dan 23,1 % dari 1295
Perbedaan dalam rerata prevalensi sindroma metabolik menggunakan defenisi
WHO, EGIR, dan ATP III dapat ditampilkan oleh data dari sebuah studi besar dari
Australia terhadap gaya hidup dan intoleransi glukosa yaitu studi AusDiab. Meskipun
masing-masing dari tiga defenisi tersebut mengidentifikasi berkisar 16 -21 % dari
populasi penduduk Australia memiliki sindroma metabolik (20,9 % menggunakan
defenisi WHO, 18,4 % menggunakan defenisi ATP III, 15,9 % menggunakan defenisi
EGIR), terdapat variabilitas yang luas dan hanya sekitar 9 % individu memenuhi kriteria
untuk ketiga defenisi tersebut.14-16,19,26
WHO memperkirakan sindroma metabolik banyak ditemukan pada kelompok
etnis tertentu termasuk beberapa etnis di Asia Pasifik, seperti India, Cina, aborigin,
Polinesia dan Milinesia.Penelitian WHO MONICA oleh Marques-Vidal dkk di Prancis
menemukan prevalensi lebih besar pada populasi pria (23 %) dibandingkan populasi
wanita(12 %). Prevalensi terbanyak ditemukan pada kelompok usia antara 55-64 tahun
yaitu pria 34 % dan wanita 21 %.15,17,20
Suatu penelitian National Health and Nutrition survey (NHANES) di Amerika
serikat dengan kriteria NCEP ATP III menemukan prevalensi sindroma metabolik
sebesar 22 % atau 47 juta orang dari populasi penduduk dewasa. Prevalensi meningkat
dengan bertambahnya umur, pada kelompok usia 20-29 tahun 6,5 % dan pada usia
60-69 tahun 43,5 %. Menurut jenis kelamin, prevalensi yang lebih besar ditemukan pada
wanita 24 % sedangkan pria 23,4 %. Menurut ras prevalensi terbesar ditemukan pada
kelompok etnis Amerika-Meksiko yaitu 31,9 %. Suatu penelitian di Makassar yang
melibatkan 330 orang pria berusia 30-65 tahun dan menggunakan kriteria NCEP ATP III
dengan ukuran batasan lingkar pinggang yang disesuaikan untuk orang Asia (mengikuti
klasifikasi usulan WHO untuk orang Asia dewasa yaitu ≥ 90 cm untuk pria dan ≥ 80 cm
untuk wanita) menemukan prevalensi sebesar 33,9 %. Pada kelompok pria yang
Pranoto dkk di Surabaya melakukan penelitian menggunakan kriteria WHO, NCEP ATP
III dan IDF mendapat prevalensi sindroma metabolik menurut WHO adalah 29 %, NCEP
ATP III sebesar 31 % sedangkan menurut IDF sebesar 32 %. Perbandingan pria dan
wanita pada kelompok sindroma metabolik menunjukkan pria lebih dominan.14-20,26
Data prevalensi sindroma metabolik di negara-negara yang berbeda dan dalam
kelompok-kelompok etnis yang berbeda jelas menunjukkan bahwa sindroma tersebut
merupakan suatu masalah besar di negara manapun di dunia dan bahwa jumlah mereka
yang mengalaminya terus meningkat. Pasien sindroma metabolik berisiko tinggi
menderita penyakit kardiovaskuler dan/atau diabetes tipe 2. Oleh karena itu penting
halnya bagi individu-individu untuk diidentifikasi dan ditangani sedini mungkin.14,25
2.1.4. SINDROMA METABOLIK DAN PENYAKIT KARDIOVASKULER
Sindroma metabolik dihubungkan dengan peningkatan resiko terjadi diabetes
dan penyakit kardiovaskuler.13 Pada studi DECODE meneliti pada pria dan wanita
eropa yang non diabetes dengan sindroma metabolik terdapat peningkatan resiko
kematian penyakit kardiovaskuler, dimana perbandingan antara dengan dan tanpa
sindroma metabolik adalah 1,44 dan 1,26 pada pria dan wanita 1,38 dan 2,78 menurut
usia,kadar kolesterol total dan merokok. Penelitian internasional INTERHEART
melaporkan dari 52 negara yang diteliti didapati 30.000 orang mempunyai resiko
penyakit kardiovaskuler. Studi ini memperlihatkan hubungan antara komponen sindroma
metabolik sebagai faktor resiko dan infark miokard. Komponen tersebut yang dapat
meningkatkan resiko kardiovaskuler adalah :(1) Peningkatan obesitas abdominal, (2)
kadar gula darah puasa atau 2 jam post prandial, (3) peningkatan tekanan darah, (4)
Gambar 1. Mekanisme Terjadi Sindroma Metabolik dikutip dari22
2.1.4.1. OBESITAS SEBAGAI PREDIKTOR KOMPLIKASI KARDIOVASKULER
Defenisi obesitas ialah indeks massa tubuh lebih dari 30 kg/m2. Pertemuan
federasi Diabetes Internasional di Berlin pada tanggal 14 April 2005, telah membuat
konsensus defenisi baru tentang sindroma metabolik, yaitu obesitas sentral ditambah
dengan penyakit penyerta yang multipel. Obesitas sentral menjadi pusat dari sindroma
metabolik, karena ‘jaringan adiposa’ yang paling berbahaya adalah jaringan yang
berupa jaringan adiposa viseral. Jaringan adiposa viseral memiliki kontribusi terhadap
terjadinya resistensi insulin dibanding dengan jaringan lemak subkutan.13,25,26,28,29
Jaringan adiposa memiliki fungsi utama sebagai unit penyimpanan energi. Pada
keadaan non-obes, tidak ada masalah metabolik yang ditimbulkan. Sedangkan pada
keadaan obes, terjadinya peningkatan asam lemak bebas yang berlebihan pada
akhirnya dapat menimbulkan gangguan lipolisis oleh insulin, peningkatan berbagai
petanda inflamasi, peningkatan angiotensin II, peningkatan derajat metabolik, gangguan
lipoprotein, peningkatan stess oksidatif, dan penurunan sintesa Nitric Oxide.
lipotoksisitas mencerminkan efek toksik dari trigliserida dan asam lemak yang
berlebihan terhadap sel sehat, seperti terlihat pada miokardium maupun sistim konduksi
di jantung.13
Jaringan adiposa telah diklasifikasikan sebagai organ yang secara aktif
mensekresi berbagai sustansi yang dikenal sebagai adipositokin, diantaranya ialah
TNF-α,interleukin-6,leptin,adiponektin, dan resistin yang berfungsi sebagai mediator berbagai
perubahan metabolik pada sindroma metabolik. Beberapa faktor tersebut merupakan
substansi yang secara langsung bersifat aterogenik. Leptin plasma, yang sebagian
besar berasal dari jaringan adiposa, meningkat pada penderia obes dan resistensi
insulin. Defesiensi leptin pada tikus dapat memproteksinya dari aterosklerosis meskipun
menimbulkan obesitas berat, sehingga plasma leptin dapat dipakai sebagai prediktor
terjadinya kejadian kardiovaskuler yang independen terhadap faktor resiko tradisional
seperti index massa tubuh dan kadar C-reaktive Protein (CRP). Sebaliknya kadar
plasma adiponektin menurun pada obesitas dan diabetes melitus tipe 2 dan bukti awal
memperlihatkan bahwa molekul ini memiliki sifat anti aterosklerosis pada binatang
model dan manusia. Keterkaitan antara adiponektin dengan obesitas dan faktor resiko
kardiovaskuler telah banyak dilaporkan. Penurunan kadar adiponektin baik pada subjek
dengan atau tanpa diabetes melitus tipe 1 diketahui dapat menimbulkan aterosklerosis
maupun memicu progresivitas klasifikasi pada pembuluh darah koroner, independen
terhadap faktor resiko kardiovaskuler yang lain.13-15,25
Subjek dengan obesitas sebenarnya berada dalam keadaan proinflamasi, hal ini
ditandai dengan adanya peningkatan kadar high sensitivity C- reactive protein (hs-CRP)
serum. Peningkatan hs-CRP secara tidak langsung mencerminkan tingginya kadar
sitokin dalam serum.13,19
Jaringan adiposa yang berlebihan juga meningkatkan pelepasan plasminogen
sehingga mencetus keadaan pro trombotik. Keadaan-keadaan ini tidak saja dapat
merangsang aterogenesis, tetapi juga dapat menimbulkan kerentanan untuk mengalami
kejadian kardiovaskuler, seperti sindroma koroner akut. Laporan dari Pathological
Determinats of Atherosclerosis in Youth (PDAY) yang berasal dari hasil otopsi pada
lebih kurang 3000 korban usia 15-34 tahun, yang meninggal karena berbagai sebab,
memperlihatkan bahwa obesitas merupakan konstributor terhadap aterosklerosis
koroner pada usia dewasa muda. Telah disepakati bahwa lingkar pinggang berdasarkan
jenis kelamin adalah parameter yang paling sensitif karena mencerminkan baik jaringan
adiposa abdominal, subkutan maupun visceral, dan ini merupakan index umum dari
massa lemak sentral.13-15,25
2.1.4.2. RESISTENSI INSULIN DAN KOMPLIKASI KARDIOVASKULER
Terminologi Resistensi Insulin sebagai suatu keadaan dimana kerja insulin di
jaringan perifer kurang efisien dibanding keadaan normal, sehingga terjadi peningkatan
sekresi insulin untuk mempertahankan kadar glukosa plasma pada level normal. Para
peneliti menyakini bahwa resistensi insulin merupakan proses patofisiologi yang
memegang peranan penting sebagai faktor resiko kardiovaskular pada sindroma
metabolik. Resistensi insulin atau hiperinsulinemia merupakan prediktor aterosklerosis
dan kejadian kardiovaskular yang independen terhadap faktor resiko lainnya seperti
kadar gula darah dan kadar lipid. Resistensi insulin bukanlah penyakit, namun
merupakan perubahan fisiologis yang dapat terjadinya resiko satu atau lebih kelainan,
seperti tercantum pada tabel 3. Semakin berat derajat resistensi insulin, makin tinggi
kadar hiperinsulinemi akibat mekanisme kompensasi, sehingga semakin memungkinkan
terjadi satu atau lebih kelainan tersebut. Telah diketahui bahwa insulin menyebabkan
terjadinya replikasi sel otot polos pada kultur sel maupun binatang percobaan.
tinggi pada kelompok penderita yang mengalami restenosis pasca angioplasti koroner
dibandingkan mereka yang tidak mengalami restenosis.13,14,25,26,28
Reseptor insulin terletak pada platelet dan memainkan peran penting pada fungsi
platelet normal. Interaksi insulin dan platelet berbeda pada individu dengan obesitas dan
non obesitas. Pada individu sehat non obesitas, insulin menghambat deposisi platelet
pada kolagen, dimana hal ini tidak terjadi pada individu dengan obesitas.13
Komponen sindroma metabolik memiliki keterkaitan dengan perubahan yang
terjadi pada ventrikel kiri, dan secara jangka panjang dapat memprediksi terjadinya
disfungsi ventrikel sebagai penyebab terjadinya gagal jantung. Pada penderita
hipertensi, ketebalan dinding ventrikel kiri berhubungan dengan tingginya tekanan
darah(r=0.4, p <0.004 ) dan secara independen berkaitan dengan sensitivitas insulin(
r=-0.59,p< 0,0001), memperlihatkan bahwa ada hubungan antara hipertropi ventrikel kiri
dengan disfungsi diastolik dengan resistensi insulin sindroma metabolik. Pengamatan
yang dilakukan selama 20 tahun pada laki-laki kelompok usia pertengahan,
memperlihatkan bahwa faktor-faktor yang berkaitan dengan resistensi insulin telah
ditemukan sebelum terjadinya disfungsi diastolik, dan keadaan tersebut independen
terhadap hipertensi maupun penyakit jantung koroner.13,28
Resistensi insulin, diabetes melitus tipe 2 dan obesitas juga merupakan
faktor-faktor resiko untuk terjadinya gagal jantung. Sebaliknya gagal jantung menimbulkan
resistensi insulin dan berkaitan dengan terjadinya diabetes melitus tipe 2, melalui
mekanisme peningkatan aktivitas simpatis yang berlebihan, disfungsi endotel,
pengurangan massa otot skeletal, atau peningkatan sitokin di sirkulasi seperti TNF-α.
Hal tersebut mendasari pendapat bahwa gagal jantung dan resistensi insulin adalah dua
Tabel 3.
Kelainan yang dapat terjadi berkaitan dengan resistensi insulin/hiperinsulinemi
dikutip dari 13
Intoleransi glukosa
Glukosa puasa terganggu
Toleransi glukosa terganggu
Gangguan metabolisme asam urat
Peningkatan kadar asam urat plasma
Penurunan bersihan asam urat ginjal
Dislipidemi
Peningkatan kadar trigliserida
Penurunan kadar kolesterol-HDL
Penurunan diameter partikel LDL
Peningkatan lipedemia post prandial
Pengaruh terhadap hemodinamik
Peningkatan aktivitas sistem saraf simpatik
Peningkatan retensi natrium ginjal
Peningkatan tekanan darah
Pengaruh terhadap hemostatik
Peningkatan kadar inhibitor plasminogen aktivator-1(PAI-1)
Peningkatan kadar fibrinogen
Disfungsi endotel
Peningkatan mononuclear cell adhesion
Peningkatan konsentrasi plasma cellular adhesion molecules
Peningkatan asymetric dimethyl arginine
Penurunan nitrit oxyde
Bukti-bukti baru menduga bahwa kualitas imunitas tubuh dan inflamasi kronis
memainkan peran penting terhadap terjadinya resistensi insulin dan memprediksi
Gambar 2. Patofisiologi penyakit kardiovaskuler/aterosklerosis pada sindroma metabolik.
Adipositas sentral dan gangguan imunitas merupakan kunci terhadap terjadinya resistensi insulin, inflamasi kronis dan gambaran sindroma metabolik melalui efek dari adipokin(leptin,
adiponektin,rsitin) dan sitokin(TNF α, interleukin-6) pada hati,otot skelet dan sel-sel
imunitas.Monosit/makrofag dan berbagai faktor yang berasal dari jaringan lemak dapat memiliki efek aterotrombosis langsung yang mencetuskan terjadinya kejadian kardiovaskuler. Varian genetik dan faktor lingkungan dapat berdampak terhadap timbulnya aterosklerosis pada berbagai tahap,melalui pengaruhnya terhadap adipositas sentral, gangguan imunitas,metabolisme glukosa dan lipoprotein dan fungsi vaskuler. (dikutip dari 25)
2.1.4.3. DISLIPIDEMI ATEROGENIK
Dislipidemi adalah tipikal pada sindroma metabolik, dengan gambaran berupa
trigliserida dan penurunan kolesterol HDL.Kadar kolesterol LDL plasma sering kali
lebih kecil dan densitasnya lebih tinggi dibanding dengan LDL normal, dan perubahan ini
dilaporkan berkaitan dengan peningkatan resiko kardiovaskuler.13,29-31
Namun demikian, mekanisme terjadinya dislipidemi pada sindroma metabolik
masih berupa hipotesa. Dugaan bahwa peningkatan trigliserida sebagai akibat
peningkatan asam lemak bebas dari perifer ke hati, tidak didukung oleh bukti yang kuat,
dan lebih mengarah antara faktor - faktor genetik dan lingkungan. Demikian juga
penurunan kadar kolesterol HDL, bukanlah sebagai akibat peningkatan kadar
trigliserida, karena sering kali ditemukan kadar kolesterol HDL rendah pada individu
dengan resistensi insulin meskipun kadar trigliserida masih dalam batas normal. Salah
satu mekanisme yang diduga terlibat ialah bahwa selama proses inflamasi subklinis,
peningkatan sitokin akan meningkatkan juga produksi enzim lipase yang bekerja pada
fosfolipid HDL, sehingga menurunkan kandungan lipid HDL, yang selanjutnya akan
meningkatkan katabolisme. Sebagai faktor resiko kardiovaskuler, baik hipertrigliseridemi
maupun penurunan kadar kolesterol HDL, telah diketahui sebagai faktor resiko
independen untuk terjadinya aterosklerosis maupun kejadian kardiovaskuler.,30,31
HDL mempunyai fungsi lain dalam proteksi terhadap PJK. Seperti misalnya anti
inflamasi dan antioksidan. Studi eksperimental memperlihatkan potensi langsung
antiaterosklerosis HDL yang secara kuat mendukung epidemiologi dan studi klinis yang
menyatakan hasil klinis yang tampak dalam meningkatkan HDL bukanlah efek sekunder
terhadap faktor resiko lain, dan menetapkan untuk memperbaharui bahwa evaluasi
dalam menetapkan HDL sebagai target dalam pencegahan dan pengobatan PJK.30,31
Banyak pasien dengan HDL yang rendah juga disertai trigliserida yang tinggi dan
peningkatan konsentrasi trigliserida remnant kaya lipoprotein yang sangat aterogenik
(diturunkan dari kilomikron dan VLDL). Studi PROCAM memperlihatkan resiko tinggi
terkait dengan profil lipid tertentu. Pasien seperti ini umumnya mempunyai obesitas
insulin puasa. Peningkatan produksi VLDL dan terganggunya lipolisis VLDL
menyebabkan peningkatan trigliserida dengan HDL yang rendah. Trigliserida yang tinggi
merupakan indikasi tingginya kilomikron yang aterogenik dan remnant VLDL dan
remnant yang kaya trigliserida ini yang mempunyai apolipoprotein C-III berhubungan
dengan meningkatnya resiko PJK. Resistensi insulin menyebabkan meningkatnya
produksi VLDL.30
Hubungan antara HDL dan kejadian PJK adalah kurvalinier dan cerminan kurva
yang terkait dengan LDL seperti terlihat dalam Framingham Heart Study. HDL yang
rendah merupakan prediktor PJK pada kedua jenis kelamin. Meta analisis dari 4 studi
epidemiologi prospektif besar merumuskan hubungan antara HDL dan resiko
kardiovaskuler. Setiap peningkatan 1 mg/dl HDL sepadan dengan penurunan resiko PJK
sebanyak 2 % pada laki-laki dan 3 % pada perempuan. Dengan kata lain , penekanan
konsentrasi HDL meningkatkan resiko PJK pada berbagai level LDL dan trigliserida,
pada pasien dengan maupun tanpa diabetes, pria maupun wanita dan mereka dengan
atau tanpa PJK.30
Survei-survei di Amerika Serikat NHANES III(1988-1992) memperlihatkan HDL
<40 mg/dl terjadi pada 35 % pria dan 55 % wanita. Bagaimanapun persentase teringgi
wanita dan pria yang terkena PJK mempunyai HDL <40 mg/dl. Pada studi Framingham,
57 % pria mendapat PJK dengan HDL <40 mg/dl dan dalam CARE studi kira-kira 40 %
wanita mempunya infark miokard dengan HDL <40 mg/dl.30
2.1.4.3.1. Peranan Kolesterol HDL pada Aterosklerosis 29,30,32
Terdapat 2 jalur utama HDL dapat mengubah dinding arteri,yaitu :
1. Mempengaruhi reverse cholesterol transport dengan membantu
efflux /pengeluaran lemak dari dinding arteri.
detoksifikasi lemak teroksidasi pada plak aterosklerosis.
Reverse Cholesterol Transport membuang kelebihan kolesterol bebas pada
sel-sel di jaringan perifer, terutama makrofag pada dinding arteri, mengembalikan kolesterol
ke hati untuk kemudian diekskresikan ke empedu. HDL berperan dalam 2 proses ini
melalui 2 jalur :
1) Jalur langsung
2) Memindahkan kolesterol melaui VLDL dan LDL.
Plak aterosklerosis memuat partikel LDL dan sel-sel inflamasi seperti limposit
T dan makrofag berisi lipid. Saat kontak dengan plak seperti itu, partikel HDL
menjadi lebih sferis karena mengambil kolesterol. HDL juga mengambil
apolipoprotein E yang disintesis oleh makrofag.
Juga terdapat kemajuan dalam pengetahuan molekuler pada jalur langsung
metabolisme kolesterol dan HDL. Peneliti-peneliti dari institut teknologi
Massachusetts menemukan scavenger reseptor B-1(SR-B1). SR-B1 merupakan
protein transmembran yang mengikat HDL dan memungkinkan HDL membongkar
muatan kolesterol dan membawa ke sel seperti sel hepatosit.
Melalui apolipoprotein E yang berikatan dengan B,E reseptor (reseptor LDL)
ataupun melalui SR-B1 untuk memetabolisme kolesterol di hati dan diekskresikan
melalui empedu.
Reseptor SR-B1 memiliki peran penting dalam mengangkut kolesterol untuk
pembentukan hormon steroid. Banyak metabolisme HDL terjadi di adrenal dan
gonad, dan SR-B1 mengangkut kolesterol yang merupakan bahan dari steroid
hormon sex maupun steroid adrenal.
HDL memodifikasi ateroma tidak hanya dengan mempengaruhi metabolisme
kolesterol juga karena adanya efek inflamasi. Inflamasi berperan dalam berbagai
HDL disini merupakan faktor endogen penting dalam memecahkan proses
inflamasi ini.
HDL membawa serta enzim-enzim antioksidan yang dapat memecah lemak
proinflamasi yang aktif dan teroksidasi. Enzim ini dikenal sebagai paroxonase dan
platelete activating factor (PAF) ,acetylhyrolase; enzim yang terutama berperan
dalam metabolisme fosfolipid.
Fosfolipid multioxygenated merupakan bahan untuk paroxonase pada
HDL.Jika konsentrasi paroxonase rendah atau kadar lipid paroxide tinggi, fragmen
fosfolipid teroksidasi menjadi bahan untuk mekanisme pertahanan kedua yaitu
PAF-AH. Kerja substrat ini adalah menghidrolisis lipid-lipid aktif menjadi molekul yang
tidak menimbulkan respon inflamasi pada sel endotel. Jalur biokimiawi ini
memungkinkan suatu mekanisme agar tubuh terbebas dari fosfolipid teroksidasi
yang toksik, yang tampaknya berperan dalam proses inflamasi yang menghasilkan
plak aterosklerotik.
2.1.4.4. HIPERTENSI PADA SINDROMA METABOLIK
Hipertensi merupakan diantara berbagai penyulit akibat obesitas. Peranan
peningkatan berat badan sebagai penyebab hipertensi telah dibuktikan pada penelitian
eksperimental maupun pada observasi klinik dan penelitian populasi. Pada penelitian
United States Community Hypertension Evaluation Clinic yang memeriksa lebih dari
satu juta penduduk di Amerika serikat, didapatkan prevalensi hipertensi 50-300 % lebih
tinggi pada kelompok individu yang digolongkan obes dibandingkan kelompok non obes.
Hasil-hasil penelitian menyebutkan bahwa peningkatan 1 kg berat badan meningkatkan
resiko hipertensi lebih besar pada obesitas sentral dibanding obesitas perifer. 13,33
Berbagai faktor dalam sindroma metabolik ikut berperan dalam terjadinya
dengan tekanan darah, dan mempunyai kaitan erat dengan prevalensi dan insiden
hipertensi.The Olivetty Heart Study melaporkan bahwa lingkar pinggang merupakan
prediktor independen terkuat terhadap peningkatan tekanan darah(p<0,001) dan bersifat
independen terhadap indeks massa tubuh maupun resistensi insulin. Peningkatan
aktivitas sistem saraf simpatik akibat hiperinsulinemi juga memegang peran penting
dalam peningkatan resistensi perifer, sehingga mengalahkan efek vasodilator langsung
dari insulin. Mekanisme tersebut juga menempatkan hiperinsulinemi sebagai mata rantai
antara hipetensi, obesitas dan gangguan toleransi glukosa. Hipertensi sendiri
merupakan resiko independen untuk penyakit jantung koroner maupun berbagai
komplikasi target organ lain.33
Patogenesis hipertensi pada obesitas bersifat kompleks dan melibatkan berbagai
mekanisme. Dua mekanisme utama yang berperan pada terjadinya hipertensi pada
obesitas yaitu :33
a.Resistensi natrium
Pada obesitas terjadi gangguan pressure natriuresis dari ginjal. Pressure natriuresis
adalah fenomena dimana bila terjadi peningkatan tekanan darah di atas normal maka
akan terjadi peningkatan ekskresi natrium dan air dari ginjal yang tujuannya untuk
menurunkan tekanan darah. Pada obesitas, kurve pressure natriuresis ini bergeser ke
kanan menjadi lebih tinggi. Dengan kata lain dibutuhkan tekanan darah yang lebih tinggi
baru terjadi pressure natriuresis. Gangguan ekskresi natrium dan air ini disebabkan oleh
aktifasi sistim saraf simpatis dan sistim renin angiotensin aldosterone (RAA),
peningkatan tekanan intrarenal serta adanya resistensi insulin.
b. Peningkatan resistensi perifer
Insulin mempunyai efek vasodilatasi yang meregulasi resistensi vaskuler perifer.
Insulin disamping memghambat influx kalsium juga menstimulasi transpor glukosa dan
transkripsi Ca2+ ATPase dan meningkatkan eflux kalsium sel,yang pada akhirnya akan
menurunkan resistensi perifer. Pada obesitas dimana terjadi resistensi insulin, sehingga
efek insulin ini tidak terjadi; dalam hai ini tidak menyebabkan penurunan resistensi
perifer. Di lain pihak, pada obesitas terjadi aktifasi sistem saraf simpatis dan sistem RAA
yang menyebabkan vasokonstriksi. Sebagai hasil akhir dari resistensi insulin serta
aktifasi sistem RAA ini adalah terjadinya peningkatan resistensi perifer.
Resistensi natrium dan peningkatan resistensi perifer ini disebabkan oleh
interaksi berbagai faktor, sebagai berikut :33
1) Peningkatan aktivitas saraf simpatis
2) Resistensi insulin
3) Peningkatan tekanan intrarenal peningkatan kadar leptin
4) Peningkatan kadar asam lemak bebas
5) Aktivasi sistem renin angiotensin aldosteron
6) Penurunan kadar atrial natriuretic peptide
7) Obstructive sleep apnea
8) Disfungsi endotel.
2.1.4.5. DERAJAT PRO TROMBOTIK DAN PRO INFLAMASI
Komponen penting dari sindroma metabolik adalah adanya disfungsi sistem
trombosis dan fibronolisis. Seperti dapat dilihat pada tabel 3, pada penderita
hiperinsulinemi dapat terjadi peningkatan fibrinogen, PAI-1 dan mungkin berbagai faktor
koagulasi lainnya. Demikian juga dengan petanda inflamasi seperti hs-CRP.
Pengukuran kedua faktor tersebut belum secara rutin dilakukan. Kadar hs-CRP pada
penderita sindroma metabolik dengan jenis kelamin pria merupakan prediktor
independen pada penyakit jantung koroner maupun resiko diabetes. Peningkatan
juga melaporkan bahwa hs-CRP merupakan prediktor kuat,tidak hanya untuk infark
miokard dan stroke, tetapi juga insiden diabetes melitus tipe 2. hs-CRP juga berkorelasi
kuat dengan jumlah gangguan metabolik (dislipidemi, obesitas, hipertensi dan resistensi
insulin).13,25,26,
Ada empat penjelasan yang mungkin mendasari keterkaitan antara sindroma
metabolik dan peningkatan inflamasi. Pertama, keterkaitan tersebut merupakan
cerminan adanya pencetus proses proinflamasi terhadap terjadinya resistensi insulin
dan diabetes; kedua, peningkatan hs-CRP merupakan akibat dari proses
aterosklerosis;ketiga, penurunan sensitivitas insulin dapat meningkatkan ekspresi
hs-CRP; keempat, sitokin yang dihasilkan oleh jaringan adiposa dapat menjadi pencetus
proses tersebut.
Peningkatan PAI-1 berkaitan dengan sindroma metabolik, ateroklerosis dan
resiko aterotrombosis. Peningkatan ekspresi PAI-1 merupakan efek langsung dari
insulin, dan pengobatan yang dapat mengatasi keadaan hiperinsulinemi terbukti dapat
menurunkan kadar PAI-1 dan memperbaiki penebalan intima dan dinding arteri karotis.
Dengan asumsi bahwa pada individu dengan sindroma metabolik telah terjadi
peningkatan derajat pro trombotik maupun proinflamasi maka direkomendasikan untuk
memberi aspirin begitu kriteria diagnosa telah terpenuhi.13,25
2.2. PENYAKIT ARTERI PERIFER
Penyakit Arteri Perifer (PAP) merupakan manifestasi utama dari aterosklerosis
sistemik pada daerah tungkai. Para dokter sering kali salah mendiagnosa peyakit ini
sebagai kelainan muskoloskeletal atau neurologis. Pasien dengan PAP simptomatik
mempunyai gangguan fungsi yang sering sulit dalam melakukan aktivitas sehari-hari.
PAP merupakan suatu petanda adanya kejadian kardiovaskuler (miokard infark, stroke)
2.2.1. DEFENISI
PAP adalah penyakit arteri obstruksi pada tungkai bawah dimana aliran arteri
menurun selama beraktivitas, atau pada tahap lanjut juga dijumpai saat istirahat.
Adanya PAP bervariasi dan diawali dengan penyakit arteri yang asimptomatik yang
dijumpai abnormal bila dideteksi dengan pemeriksaan noninvasif, yang simptomatik
didapati dengan adanya keluhan klasik atau klaudicatio intermitten atau critical limb
ischemia (CLI)5.Klasik klaudikatio intermitten ditandai adanya exertional discomport
pada saat beraktivitas pada daerah tungkai bawah dan hilang bila beristirahat. Adanya
manifestasi CLI ditandai timbulnya ischemic rest pain (nocturnal foot/toe discomport
yang mengganggu tidur) , luka yang tidak sembuh karena ulkus iskemik (adanya nyeri,
kulit yang kering didaerah tulang distal yang menetap atau jempol kaki), atau gangren.6
Lebih dari 50 % pasien dengan PAP yang asimptomatik atau simtom yang
atipikal, dan 10 % pasien pada CLI. Pasien dengan CLI tanpa simptom sebelumnya,
contoh klasik pada pasien diabetes mellitus yang mendapat trauma minor pada daerah
kaki sesudah menggunakan sepatu yang tidak nyaman dan kemudian mendapat
gangren, dimana sebelumnya tidak pernah ada keluhan klaudikasio.5
2.2.2. EPIDEMIOLOGI
Penyakit Arteri Perifer terjadi pada penduduk Amerika hampir mencapai 8-12
juta orang dan meningkat seiring dengan pertambahan usia. Di Amerika Serikat terdapat
4,3 % individu usia diatas 40 tahun dan 14,5 % diatas 70 tahun yang mendapat PAP.
Studi epidemiologi mendapatkan angka prevalensi berkisar 1,6-12 % , sedangkan
beberapa studi lain menggunakan deteksi penyakit tersebut dengan tes noninvasif
mendapatkan prevalensi sebesar 3,8 %-33 %.5,34-36
Ankli Brachial Index (ABI) yaitu perbandingan tekanan darah sistolik arteri
pada lengan menggunakan doppler yang telah divalidasi dibanding angiografi dengan
spesifisitas 95 % dan sensitivitas hampir 100 %. Dalam praktek klinis, alat ini sangat
mudah, murah dan akurat sehingga mudah dalam menggunakannya untuk
menegakkan suatu PAP. 5
PAP dinilai abnormal bila nilai ABI ≤ 0,9. Prevalensi PAP menggunakan tes non
invasif yang telah dilaporkan 2,5 % usia 40-59 tahun, 8,3 % usia 60-69 tahun dan 18,8
% usia 70-79 tahun.5,34-37
2.2.3. PATOFISIOLOGI 41
Aterosklerosis merupakan proses komplex yang melibatkan disfungsi endotel,
gangguan lipid, aktivasi platelet, trombosis, stres oksidatif, aktvasi otot polos vaskuler
dan faktor genetik.
Aterosklerosis sering terjadi pada bifurkasio arteri dan cabangnya dimana terjadi
gangguan terhadap mekanisme ateroproteksi endogen yang menghasilkan efek
gangguan aliran pada sel endotel. Faktor resiko seperti peningkatan usia, diabetes
melitus, merokok, peningkatan kolesterol total dan low density lipoprotein(LDL) dan
hipertensi berperan penting dalam proses inisiasi dan aselerasi aterosklerosis.
Tingkatan aterosklerosis dibagi atas adanya lesi , pembentukan lapisan lemak,
ateroma fibroproliferatif. Adanya lesi berasal dari disfungsi endotel, dimana lapisan
lemak terjadi adanya lesi inflamasi yang pertama kali mempengaruhi arteri intima dan
terjadi pembentukan sel busa. Lapisan lemak terdiri dari sel otot polos, monosit,
makrofag dan sel T dan B. Atero fibroproliferatif berasal dari lapisan lemak yang terdiri
dari banyaknya sel otot polos yang berisi lemak. Pada lesi tahap lanjut dihasilkan dari
akumulasi sel yang membuat lapisan lemak dan atero proliferatif. Lesi tahap lanjut kaya
akan sel yang terdiri dari sel dinding vaskuler intrinsik (endotel dan otot polos) dan sel
Kompensasi arteri diawali dengan terjadi pembentukan aterosklerosis yang
dapat menyebabkan pembuluh darah meningkat ukurannya. Lesi tahap lanjut yang
mengganggu lumen yang akhirnya aliran darah menjadi terbatas sehingga terjadi
stenosis dan sindroma iskemik kronis.
Kejadian arteri akut terjadi jika adanya sumbatan fibrous yang mengganggu;
hasilnya terjadi pembukaan prothrombotic necrotic lipid core dan jaringan subendotel
yang memudahkan terbentuk trombus dan terjadi oklusi aliran darah.
2.2.4. FAKTOR RESIKO
Faktor resiko terjadinya PAD yaitu :
a. Faktor resiko tradisional41,
Adanya aterosklerosis pada pembuluh arteri karotis, koroner dan pembuluh
darah tepi. Pada penelitian Famingham Heart study, Cardiovascular Health Study, PAD
Awareness, Risk and Treatment: New Resources for Survival(PARTNERS) program,
NHANES dan Atherosclerosis Risk in Communities(ARIC) Study, menyatakan bahawa
faktor resiko utama PAP termasuk peningkatan usia, merokok, diabetes melitus,
dislipidemia dan hipertensi. Merokok dan diabetes melitus menempati urutan terbesar
terjadi PAP.
- Usia
Prevalensi PAP meningkat seiring dengan pertambahan usia. Pada Framingham
Heart study didapati usia ≥ 65 tahun meningkat resiko PAP. Hubungan yang kuat
bertambahnya usia (≥ 70 tahun) dan prevalensi PAP dilaporkan NHANES dimana 4,3 %
usia 40 tahun atau lebih dibandingkan dengan 14,5 % usia 70 tahun atau lebih.
Criqui dkk telah melaporkan prevalensi PAP (dengan ABI abnormal) 2- 3 %
individu usia ≤ 50 tahun dibanding 20 % usia 75 tahun atau lebih, PARTNERS program
dengan riwayat merokok atau diabetes. Meskipun PAP didapati juga pada usia ≤ 50
tahun tetapi jumlahnya kasus sangat kecil.
- Merokok41-43
Merokok merupakan salah satu faktor resiko yang sangat penting terjadi PAP
dan komplikasinya : intermitten claudicatio dan critical limb ischemia. Merokok
meningkatkan resiko PAP 4 kali lipat dan onset terjadi PAP berhubungan dengan jumlah
batang yang dihisap dan juga lamanya merokok.
Perbandingan merokok dan tidak merokok pada PAP didapati dua kali lebih
sering untuk dilakukan amputasi dan terjadi critical limb ischemia pada yang merokok.
Hubungan merokok dan PAP dua kali lebih kuat dibandingkan antara merokok dan
penyakit jantung koroner.
- Diabetes Melitus4145
Diabetes Melitus akan meningkatkan resiko PAP asimptomatik atau simptomatik
PAP sebesar 1,5-4 kali lipat dan berhubungan dengan kejadian kardiovaskuler dan
mortalitas pada individu dengan PAP.
Pada penelitian Farmingham heart study didapati 20 % pasien PAP yang
simptomatik dilaporkan mendapat diabetes. NHANES melaporkan diagnosa PAP
menggunakan ABI didapati 26 % dengan diabetes, sementara Edinburgh Arteri Study
menggunakan kwesioner WHO atau nilai ABI < 0,90 didapati prevalensi PAP lebih tinggi
dengan diabetes atau intoleransi glukosa (20,6 %) dibanding dengan normal glukosa
(12,5 %). Multi Ethnic study of Atherosclerosis (MESA) menjumpai 26 % wanita dan 27,5
% pria dengan nilai ABI < 0,90 mendapat diabetes.
Pada pasien diabetes, prevalensi PAP berhubungan dengan usia dan lamanya
menderita diabetes. Diabetes merupakan faktor resiko yang lebih kuat terjadi PAP pada
pria dan wanita, dan prevalensi PAP lebih tinggi pada orang Afrika Amerika dan
Tingkat keparahan diabetes berperan penting dalam terjadi PAP. Terdapat 28 %
peningkatan resiko PAP pada setiap peningkatan HbA1c, dan lamanya menderita
hiperglikemi.
Diabetes mempunyai hubungan yang sangat kuat dengan penyakit oklusi pada
arteri tibialis. Pasien diabetes dengan PAP lebih sering mendapat mikroangiopati atau
neuropati dan terjadi gangguan penyembuhan luka dibanding PAP sendiri. Pasien PAP
yang mendapat diabetes mempunyai resiko lebih tinggi terjadi ulkus iskemik dan
gangren.
Diabetes dipercayai merupakan kontribusi terjadi resiko peningkatan PAP.
Pasien diabetes lebih sering mendapatkan faktor resiko tambahan PAP pada pengguna
tembakau, peningkatan tekanan darah , dan peningkatan trigliserida, kolesterol dan
kelainan lipid lainnya. Hal ini juga terjadi inflamasi vaskuler, disfungsi sel endotel, dan
sel otot polos vaskuler yang abnormal dibanding dengan tanpa diabetes. Sebagai
tambahan diabetes juga dapat terjadi peningkatan agregasi trombosit dan gangguan
fungsi fibronolitik.
- Hiperlipidemia41
Pada Framingham Heart Study didapati hubungan peningkatan kolesterol total
dengan dua kali peningkatan klaudikasio intermitten. NHANES melaporkan lebih dari 60
% individu dengan PAP terdapat hiperkolesterolemia, sedangkan PARTNERS
menemukan prevalensi hiperlipidemi pasien dengan PAP sebesar 77 %.
Hiperlipidemia meningkat 10 % setiap peningkatan 10 mg/dl kolesterol total.
Peningkatan total kolesterol, LDL kolesterol, very low density lipoprotein (VLDL)
kolesterol dan trigliserida merupakan faktor resiko independen terjadi PAP, dimana
peningkatan high density lipoprotein (HDL) kolesterol dan apolipoprotein A-1 sebagai
Bentuk dislipidemia paling sering pada pasien PAP adalah kombinasi penurunan
HDL kolesterol dengan peningkatan trigliserida yang sering didapati pada pasien
sindroma metabolik dan diabetes. Pada Cardiovascular Health study keduanya didapati
berhubungan dengan penurunan nilai ABI. ARIC study dan Edinburgh Artery Study pada
pasien diabetes didapati hanya peningkatan trigliserida yang berhubungan dengan PAP.
- Hipertensi
Hampir semua penelitian epidemiologi menunjukkan hubungan yang kuat antara
hipertensi dengan PAP, dimana 50-92% didapati PAP dengan hipertensi. Pada
penelitian NHANES dan PARTNERS melaporkan hubungan PAP dengan hipertensi
masing-masing 74 % dan 92 %. Cardiovascular Health Study melaporkan 52 % pasien
dengan nilai ABI kurang dari 0,90 didapati tekanan darah tinggi dan Framingham Study
menunjukkan peningkatan 2,5-4 kali lipat resiko klaudikasio intermiten pada pria dan
wanita dengan hipertensi. Pada Systolic Hypertension in Elderly (SHEP) melaporkan
25,5 % partisipan dengan nilai ABI < 0,90.
The Seventh report of the Joint National Committee on Prevention, Detection,
evaluation and Treatment of High Blood Pressure menyatakan bahwa PAP merupakan
faktor ekuivalen terjadi penyakit jantung koroner.
Pasien dengan hipertensi dan PAP peningkatannya lebih besar terjadi stroke dan
miokard infark. SHEP study dewasa dengan usia lebih tua pada hipertensi sistolik
mendapatkan nilai ABI ≤ 0,90 berhubungan dengan 2-3 peningkatan mortalitas
b. Faktor resiko Non Tradisional
- Ras/etnis41
Beberapa penelitian menunjukkan PAP terjadi ketidakseimbangan prevalensi
pada populasi kulit hitam dan hispanis walaupun sesudah dimasukkan faktor resiko
tradisional. Usia dan jenis kelamin pada data NHANES menunjukkan orang kulit hitam
non hispanis kira-kira meningkat PAP tiga kali dibanding non hispanis kulit putih. Pada
penelitian Multi Ethnic Study of atherosclerosis menggambarkan paling tinggi prevalensi
PAP pada kulit hitam pria dan wanita dan paling rendah pada wanita Hispanis dan pria
cina.
Criqui dkk menyimpulkan kelebihan PAP pada orang kulit hitam tidak dapat
dijelaskan dan tidak berhubungan dengan diabetes, hipertensi dan index massa tubuh.
- Inflamasi41
Peningkatan petanda inflamasi CRP, fibrinogen, interleukin 6(IL-6), lekosit telah diteliti
pada pasien dengan aterosklerosis pada pembuluh darah arteri perifer. Hubungan PAP
tidak begitu jelas dan hanya beberapa penelitian mendapatkan hubungan tersebut.
Ridker dkk mendapatkan pada Physicians health Study adanya peningkatan CRP yang
merupakan prediksi terjadi PAP . NHANES melaporkan peningkatan fibrinogen dan CRP
yang berhubungan dengan PAP, Wildman dkk menyatakan peningkatan CRP atau
fibrinogen atau peningkatan jumlah lekosit meningkatkan resiko PAP dua kali lipat.
McDermott dkk menjumpai peningkatan fibrinogen, CRP, dan IL-6 pada pria dan wanita
-Gagal Ginjal Kronik41
Sangat sedikit penelitian epidemiologi pada gagal ginjal kronik (penurunan fungsi
ginjal pada pasien yang tanpa dialisis dan tanpa transplantasi) mendapat resiko PAP.
Prevalensi PAP menurut National Institutes of Health’s United states Renal Data
System pada tahun 1999 sebesar 15 %. NHANES melaporkan 24 % populasi usia 40
tahun keatas dengan renal insufisiensi (nilai kreatinin klirens< 60 ml/min/1,73 m2)
mendapat PAP, dibanding dengan 3,7 % yang nilai kretinin klirens > 60 ml/min/1,73.
Prevalensi nilai ABI abnormal lebih tinggi pada gagal ginjal tahap akhir (yang
menjalani hemodialisis) dibanding gagal ginjal kronik sebesar 30% dan 38 %. PAD pada
gagal ginjal kronik meningkat terjadinya critical limb ischemia, sedang gagal ginjal tahap
akhir meningkat terhadap resiko amputasi.
Hubungan PAP dengan gagal ginjal kronik secara independen pada diabetes,
hipertensi, etnis dan usia, dan meskipun secara nyata alasannya belum diketahui,
mungkin berkaitan dengan peningkatan inflamasi vaskuler dan ditandai adanya
peningkatan homosistein plasma pada gagal ginjal kronik.
- Genetik41
Predisposisi genetik PAP didukung oleh observasi peningkatan angka penyakit
kardiovaskuler (termasuk PAP) pada pasien dengan klaudikasio intermitten.Meskipun
hubungan genetik dengan lingkungan secara patogenesis terjadi PAP sangat sulit
dipisahkan, satu studi menjumpai satu dari empat pasien kembar dengan PAP
mendapat kejadian vaskuler sebelum usia 55 tahun dan setengahnya mendapat keluhan
-Hiperkoagulasi41
Hiperkoagulasi atau trombofilia merupakan faktor resiko yang jarang pada PAP.
Pada beberapa pasien tertentu seperti individu lebih muda yang tidak mempunyai faktor
resiko tradisional, pasien dengan riwayat keluarga aterosklerosis dini, dan individu yang
revaskularisasi arteri yang gagal tanpa alasan teknik apapun setelah dievaluasi kondisi
tersebut didasari adanya hiperkoagulasi.
Beberapa penelitian menyarankan adanya hubungan independen antara PAP
dan perubahan faktor hemostasis termasuk lipoprotein (a), homosistein, antibodi
antipfosfolipid dan D-dimmer.
Evaluasi peningkatan homisistein dan lipoprotein (a) kelihatan penting pada
individu dengan PAP yang tanpa faktor resiko tradisional. Hiperhomositenemia
dihubungkan dengan aterosklerosis dini dan faktor resikonya lebih kuat pada PAP
dibanding penyakit jantung koroner.
- Rasio waist to hip abnormal 41
Meskipun hubungan ini belum jelas terhadap PAP dan IMT, tetapi hubungan
obesitas abdominal dengan PAP telah dilaporkan. Planas dkk menggambarkan
peningkatan waist to hip ratio (>0,966) dihubungkan dengan 1,7 kali lipat peningkatan
resiko PAP setelah diadjust dengan covariatenya.
2.2.5. DIAGNOSA
Untuk diagnosa yang akurat diperlukan anamnnese yang baik. Adanya faktor
resiko terjadi aterosklerosis merupakan anamnese yang baik untuk mengetahui keadaan
pasien. Pada pasien yang asimptomatik diperlukan pemeriksaan fisik atau tes non
invasif. 13
Klaudikasio intermitten yang klasik terjadi bila timbulnya rasa nyeri dan adanya