ORAL HAIRY LEUKOPLAKIA SEBAGAI MANIFESTASI
ORAL PADA PASIEN HIV/AIDS
(LAPORAN KASUS)
SKRIPSI
Diajukan untuk memenuhi tugas dan melengkapi syarat guna memperoleh gelar Sarjana Kedokteran Gigi
Oleh :
FEBRINA CONTANTIA NIM : 070600036
DEPARTEMEN ILMU PENYAKIT MULUT
FAKULTAS KEDOKTERAN GIGI
UNIVERSITAS SUMATERA UTARA
Fakultas Kedokteran Gigi Bagian Ilmu Penyakit Mulut Tahun 2011
Febrina Contantia
ORAL HAIRY LEUKOPLAKIA SEBAGAI MANIFESTASI ORAL PADA
PASIEN HIV/AIDS (LAPORAN KASUS)
viii + 43 halaman
Aqcuired Immunodeficiency Syndrome (AIDS) adalah sindrom dengan gejala penyakit infeksi oportunistik atau kanker tertentu akibat menurunnya sistem kekebalan tubuh oleh infeksi Human Immunodeficiency Virus (HIV). Virus ini merusak sistem imun tubuh sehingga penderita akan sangat rentan terhadap mikroorganisme oportunistik yang dapat terlihat secara sistemik maupun oral.
Penelitian membuktikan bahwa frekuensi lesi oral pada penderita HIV akan meningkat seiring dengan keparahan penyakit HIV/AIDS yang dideritanya. Penelitian epidemiologi dan sejarah mengenai lesi oral pada pasien HIV/AIDS men-dokumentasikan bahwa Oral Hairy Leukoplakia (OHL) yang disebabkan infeksi
Epstein-Barr Virus (EBV) merupakan infeksi oportunistik rongga mulut yang paling
sering terlihat pada pasien yang terinfeksi HIV.
termasuk infeksi oportunistik lain akan meningkat. Pada tubuh yang sehat ada keseimbangan antara replikasi EBV dengan penghancuran EBV oleh sistem imun seperti limfosit-T sehingga tidak menimbulkan gejala. Pada penderita AIDS, keseimbangan tidak mungkin tercapai sehingga EBV berubah sifat dari organisme komensial menjadi patogen. Hilangnya kemampuan sel T Karena infeksi HIV, menyebabkan EBV mendapat kemampuan untuk menghadapi fase produktif dan siklus kehidupan yang tidak terkendali.
Pada skripsi ini, dilaporkan kasus seorang pasien penderita HIV/AIDS yang dirawat di RSUP. H. Adam Malik Medan, dengan infeksi oportunistik yang terdapat di rongga mulut pasien secara khususnya dan manifestasi sistemik secara umum. Pada rongga mulut pasien ditemukan OHL pada lateral lidah pasien.
Dalam perawatan lesi rongga mulut yang umumnya dapat ditemukan pada pasien HIV/AIDS, diharapkan kerjasama yang baik antara dokter dan dokter gigi, khususnya dokter gigi spesialisasi penyakit mulut, guna mengobati lesi yang diderita pasien tersebut. Hal ini ditujukan agar pasien dapat menerima perawatan terbaik untuk kesembuhan lesi oralnya.
KATA PENGANTAR
Dengan mengucap puji dan syukur kepada Allah SWT yang telah memberikan berbagai kemudahan dalam segala urusan, sehingga penulis dapat menyelesaikan skripsi ini sebagai salah satu syarat untuk mendapatkan gelar Sarjana Kedokteran Gigi. Tak lupa pula shalawat dan salam pada junjungan Nabi Muhammad SAW, atas suri tauladan yang baik darinya.
Dalam penulisan skripsi ini, penulis banyak mendapat bimbingan dan bantuan dari banyak pihak. Untuk itu, pada kesempatan ini penulis ingin mengucapkan terima kasih dengan segenap cinta dan ketulusan hati kepada keluarga tersayang, Ayahanda Legimin Ng dan Ibunda Hermawati G, serta abang-abang dan adik penulis, Mhd.Dani Sabri, Heri Susanto, alm.Muharromi Sahri dan Khairani Sufina atas segala dukungan, motivasi, harapan dan doa, serta cinta dan kasih sayang yang melimpah kepada penulis.
Terima kasih yang sebesar-besarnya penulis sampaikan kepada Bapak Sayuti Hasibuan, drg., Sp.PM selaku Ketua Departemen sekaligus dosen pembimbing skripsi yang telah meluangkan waktu, tenaga, dan pikiran Beliau dalam membimbing dan mengarahkan penulis untuk menyelesaikan skripsi ini.
dan seluruh staf pengajar dan pegawai di Fakultas Kedokteran Gigi Universitas Sumatera Utara yang telah membimbing, mendidik, dan membantu penulis selama menuntut ilmu di masa pendidikan. Tak lupa pula penulis menyampaikan terima kasih kepada Uwi, Adel, Rani, Evi, Ade, Febby, Emil, Shinta, Yua, Eng, Elin, Yaya, Mukhlis dan teman-teman seperjuangan di Fakultas Kedokteran Gigi stambuk 2007 lainnya atas semangat, kebersamaan, dan motivasi yang diberikan kepada penulis.
Penulis menyadari kelemahan dan keterbatasan ilmu yang penulis miliki menjadikan skripsi ini kurang sempurna, tetapi penulis mengharapkan skripsi ini dapat memberikan sumbangan pikiran yang berguna bagi fakultas, pengembangan ilmu, dan masyarakat.
Medan, Februari 2011 Penulis,
DAFTAR ISI
2.1.4 Manifestasi Klinis HIV/AIDS di Rongga Mulut .... 13
2.2 OHL sebagai Manifestasi Oral pada Pasien HIV/AIDS ….. 17
2.2.1 Epidemiologi ……….... 17
2.2.2 Patogenesis………... 19
2.2.3 Gambaran Klinis……… 20
2.2.4 Gambaran Histopatologis………... 22
2.2.5 Perawatan ………. 24
BAB 3 LAPORAN KASUS ……… 25
BAB 4 DISKUSI ………. 33
BAB 5 KESIMPULAN ……….. 39
DAFTAR GAMBAR
Gambar Halaman
1. Struktur HIV ……….. 9
2. OHL pada pasien HIV/AIDS ……….……… 23
3. Gambaran histopatologi OHL pada pasien HIV………. 24
4. EBV laten pada OHL……….. 25
5. Bercak putih pada lateral lidah pasien ……… 31
DAFTAR TABEL
Tabel Halaman
1. Hasil pemeriksaan Patologi klinik
Divisi Neprologi dan Gastrohepatologi ……… 28 2. Hasil pemeriksaan Patologi klinik
Fakultas Kedokteran Gigi Bagian Ilmu Penyakit Mulut Tahun 2011
Febrina Contantia
ORAL HAIRY LEUKOPLAKIA SEBAGAI MANIFESTASI ORAL PADA
PASIEN HIV/AIDS (LAPORAN KASUS)
viii + 43 halaman
Aqcuired Immunodeficiency Syndrome (AIDS) adalah sindrom dengan gejala penyakit infeksi oportunistik atau kanker tertentu akibat menurunnya sistem kekebalan tubuh oleh infeksi Human Immunodeficiency Virus (HIV). Virus ini merusak sistem imun tubuh sehingga penderita akan sangat rentan terhadap mikroorganisme oportunistik yang dapat terlihat secara sistemik maupun oral.
Penelitian membuktikan bahwa frekuensi lesi oral pada penderita HIV akan meningkat seiring dengan keparahan penyakit HIV/AIDS yang dideritanya. Penelitian epidemiologi dan sejarah mengenai lesi oral pada pasien HIV/AIDS men-dokumentasikan bahwa Oral Hairy Leukoplakia (OHL) yang disebabkan infeksi
Epstein-Barr Virus (EBV) merupakan infeksi oportunistik rongga mulut yang paling
sering terlihat pada pasien yang terinfeksi HIV.
termasuk infeksi oportunistik lain akan meningkat. Pada tubuh yang sehat ada keseimbangan antara replikasi EBV dengan penghancuran EBV oleh sistem imun seperti limfosit-T sehingga tidak menimbulkan gejala. Pada penderita AIDS, keseimbangan tidak mungkin tercapai sehingga EBV berubah sifat dari organisme komensial menjadi patogen. Hilangnya kemampuan sel T Karena infeksi HIV, menyebabkan EBV mendapat kemampuan untuk menghadapi fase produktif dan siklus kehidupan yang tidak terkendali.
Pada skripsi ini, dilaporkan kasus seorang pasien penderita HIV/AIDS yang dirawat di RSUP. H. Adam Malik Medan, dengan infeksi oportunistik yang terdapat di rongga mulut pasien secara khususnya dan manifestasi sistemik secara umum. Pada rongga mulut pasien ditemukan OHL pada lateral lidah pasien.
Dalam perawatan lesi rongga mulut yang umumnya dapat ditemukan pada pasien HIV/AIDS, diharapkan kerjasama yang baik antara dokter dan dokter gigi, khususnya dokter gigi spesialisasi penyakit mulut, guna mengobati lesi yang diderita pasien tersebut. Hal ini ditujukan agar pasien dapat menerima perawatan terbaik untuk kesembuhan lesi oralnya.
BAB 1
PENDAHULUAN
1.1. Latar Belakang Masalah
Pasien yang terinfeksi HIV akan mengalami berbagai infeksi oportunistik akibat penurunan imunitas.1,2 Infeksi oportunistik yang terjadi dapat terlihat secara sistemik, berupa infeksi paru, infeksi gastrointestinal, tumor dan keganasan,3 serta infeksi oportunistik oral berupa peningkatan frekuensi penyakit mulut penderita.4-8
Keadaan rongga mulut berperan penting dalam penentuan diagnostik dan prognosis pasien HIV/AIDS.4-7 Beberapa penelitian telah membuktikan bahwa lesi rongga mulut cenderung terlihat pada pasien yang terinfeksi HIV. Sebagai contoh, terdapat penelitian yang menunjukkan bahwa 85% pasien yang telah terinfeksi HIV mempunyai diagnosa lesi di rongga mulut.6 Penelitian pasien HIV-positif lain yang dilakukan di Belgia, Yunani, dan Zaire menunjukkan hasil yang sama.6 Selain itu, lesi oral pada pasien HIV/AIDS juga dapat digunakan dalam penentuan stadium dan klasifikasi penyakit, berhubungan dengan jumlah CD4 pasien yang terinfeksi (jumlah lesi oral akan meningkat jika jumlah CD4 kurang dari 200 sel/ul darah), dan lain sebagainya.4,5
merupakan salah satu infeksi virus pada individu dengan HIV-positif dengan prevalensi sekitar 25-53%. 9,10
OHL adalah infeksi oportunistik virus yang disebabkan oleh EBV dan sering dihubungkan dengan infeksi HIV.10-12 EBV adalah virus herpes yang menginfeksi hampir 90% dewasa muda di seluruh dunia. Kebanyakan infeksi EBV terjadi asimtomatik selama masa kanak-kanak, tetapi merupakan patogen oportunistik pada pasien immunosupresi, terkait dengan penyakit lymphoproliferative dan OHL.10,12 Infeksi EBVmenyebar dari orang ke orang melalui kontak dengan cairan terinfeksi. Kontak dengan saliva yang terinfeksi adalah rute penularan yang paling umum, tetapi infeksi EBV juga dapat menyebar melalui hubungan seksual dan ASI. Seperti virus herpes lainnya, EBV membentuk infeksi persisten sepanjang hidup pada inangnya. Akuisisi infeksi HIV merangsang reaktivasi infeksi EBV yang laten. EBV menginfeksi hampir 90% dari pasien terinfeksi HIV bahkan sebelum manifestasi klinis immunodefisiensi terlihat jelas. Meskipun tidak semua pasien terinfeksi HIV juga terinfeksi EBV tetapi kombinasi dari kedua infeksi tersebut akan menghasilkan OHL. 10-14
OHL tidak hanya terlihat pada pasien dengan HIV/AIDS tetapi juga terlihat pada pasien dengan immunosupresi. Pertama kali dilaporkan pada tahun 1999 pada pasien berumur 56 tahun dengan akut limfositik leukemia dan kasus-kasus berikutnya dilaporkan juga OHL terlihat pada pasien yang menjalani transplantasi organ, dan pasien dengan malignansi hematologi.10
melaporkan 64% dari 55 pasien tersebut terdapat OHL berdasarkan hasil biopsi. Berdasarkan gambaran klinis 98% dari 55 pasien lesi ditemukan di lateral lidah, 5% pada mukosa bukal.13
1.2 Rumusan Masalah
Berdasarkan latar belakang tersebut dapat dirumuskan suatu masalah, yaitu Bagaimana patogenesis terjadinya OHL pada pasien HIV/AIDS ?
1.3 Tujuan dan Manfaat penulisan
Tujuan penulisan skripsi ini adalah untuk menjelaskan patogenesis terjadinya OHL pada pasien HIV/AIDS.
Manfaat penulisan skripsi ini adalah :
• Menambah pengetahuan paramedis terutama dokter gigi dan mahasiswa
kedokteran gigi mengenai penyakit mulut OHL yang terjadi pada pasien HIV/AIDS .
• Dokter gigi dapat mengenali pasien yang terinfeksi HIV/AIDS dengan melihat
keadaan rongga mulut pasien.
• Memberikan pengetahuan pada masyarakat luas mengenai penyakit
HIV/AIDS beserta infeksi oportunistik yang menyertai penyakit, baik secara umum maupun yang terlihat pada rongga mulut pasien seperti OHL pada khususnya.
1.4 Ruang Lingkup
BAB 2
TINJAUAN PUSTAKA
AIDS adalah sindrom dengan gejala penyakit infeksi oportunistik atau kanker tertentu akibat menurunnya sistem kekebalan tubuh oleh infeksi HIV.15 Virus ini merusak sistem imun tubuh sehingga penderita akan sangat rentan terhadap mikroorganisme oportunistik yang dapat terlihat secara sistemik maupun oral.4-8 Salah satu mikro-organisme yang dapat menyebabkan infeksi oportunistik di rongga mulut pasien adalah virus. Diantaranya seperti EBV yang dapat menyebabkan OHL.16
Dalam bab ini, penulis akan menjelaskan mengenai HIV/AIDS, OHL pada pasien yang terinfeksi HIV/AIDS, dan patogenesis terjadinya OHL pada pasien HIV.
2.1 HIV/AIDS
AIDS merupakan gangguan kesehatan yang ditandai dengan munculnya gejala-gejala penyakit infeksi atau keganasan tertentu sebagai akibat dari menurunnya daya tahan tubuh penderita. 2,15
2.1.1 Epidemiologi HIV/AIDS
Sindrom HIV/AIDS pertama kali dilaporkan oleh Michael Gottlieb pada pertengahan tahun 1981 pada lima orang penderita homoseksual dan pecandu narkotika suntik di Los Angeles, Amerika Serikat. Sejak penemuan pertama inilah, dalam beberapa tahun dilaporkan lagi sejumlah penderita dengan sindrom yang sama dari 46 negara bagian Amerika Serikat lain.2
ini juga memiliki “window period” dan fase asimtomatik (tanpa gejala) yang relatif panjang dalam perjalanan penyakitnya. Hal ini menyebabkan pola perkembangan penyakit ini seperti fenomena gunung es (iceberg phenomena).15
UNAIDS dan WHO memperkirakan bahwa AIDS telah membunuh lebih dari 25 juta jiwa sejak pertama kali dikenal pada tahun 1981, membuat AIDS sebagai salah satu epidemik paling menghancurkan dalam sejarah.17
Afrika sub-Sahara merupakan wilayah terburuk yang terinfeksi HIV, dengan perkiraan 21,6 sampai 27,7 juta penduduk HIV-positif. Sekitar dua juta dari mereka adalah anak-anak yang usianya kurang dari 15 tahun. Lebih dari 61 persen dari semua orang yang terinfeksi HIV ada di Afrika Sub Sahara dan lebih dari tiga per empat (76%) dari semua wanita di negara ini hidup dengan HIV. Pada tahun 2008, terdapat sekitar 2 juta anak yatim piatu yang terkena AIDS hidup di Afrika sub-Sahara .18
Asia Selatan dan Asia Tenggara adalah wilayah terburuk kedua yang terinfeksi HIV dengan besar 15% - 18% dari total penyakit HIV/AIDS diseluruh dunia.18 Sekitar dua per tiga infeksi HIV/AIDS di Asia muncul di India, dengan perkiraan 5,7 juta infeksi.18 Selain India, populasi HIV/AIDS terbesar di Asia juga terdapat di wilayah Kamboja, Myanmar, dan Thailand.18
Barat, Jawa Timur, Papua dan DKI Jakarta. Proporsi kasus AIDS yang dilaporkan meninggal sebanyak 19,14 % dari total keseluruhan penderita.19
Provinsi Sumatera Utara, termasuk dalam sepuluh besar provinsi dengan kasus AIDS terbanyak di Indonesia, sampai 31 Maret 2010 tercatat 485 kasus AIDS dan 93 kasus diantaranya meninggal dunia. Dari hasil ini, didapatkan data bahwa jumlah kumulatif kasus AIDS per seratus ribu penduduk di Sumatera Utara mencapai kisaran angka 3,71 %.19
Medan menduduki urutan pertama dengan kasus HIV/AIDS terbanyak di Provinsi Sumatera Utara , tercatat sejak tahun 1994 – April 2009 terdapat 581 orang penderita AIDS dan 600 orang penderita HIV.20
2.1.2 Etiologi
Kasus AIDS pertama kali ditemukan Centre of Disease Control (CDC) Amerika serikat tahun 1981 pada lima pemuda homoseksual yang menderita peradangan paru
pneumocystic carinii di California.2 Pada tahun 1983, Luc Montagnier dkk dari Institut Pasteur Perancis, telah menemukan penyebab AIDS yang disebut
Lymphadenophaty Associated Virus (LAV) karena virus ini dapat menyebabkan
limfadenopati pada penderita. Penelitian mengenai virus penyebab AIDS kemudian dilanjutkan oleh Robert Gallo, pada Maret 1984, yang menemukan adanya perkembangan sel yang tetap berlangsung dan produktif pada pasien setelah terinfeksi virus, sehingga disebut Human T-cell Lymphotropic Virus Type III
(HLTV-III).15 Pada penelitian lebih lanjut dibuktikan bahwa kedua virus ini sama, sehingga pada bulan Mei tahun 1986, Komisi Taksonomi WHO (The International Community
AIDS, yaitu HIV. 15
HIV cenderung menyerang jenis sel tertentu, yaitu sel-sel yang mempunyai antigen permukaan CD4, terutama sekali limfosit T4 yang memegang peranan penting dalam mengatur dan mempertahankan sistem kekebalan tubuh.15 HIV juga mempunyai sejumlah gen yang dapat mengatur replikasi maupun pertumbuhan virus yang baru. Salah satu gen tersebut ialah tat yang dapat mempercepat replikasi virus sedemikian hebatnya sehingga terjadi penghancuran limfosit T4 secara besar-besaran yang akhirnya menyebabkan kelumpuhan sistem kekebalan tubuh. Kelumpuhan sistem kekebalan tubuh ini mengakibatkan timbulnya berbagai infeksi oportunistik dan keganasan yang merupakan gejala-gejala klinis AIDS.15
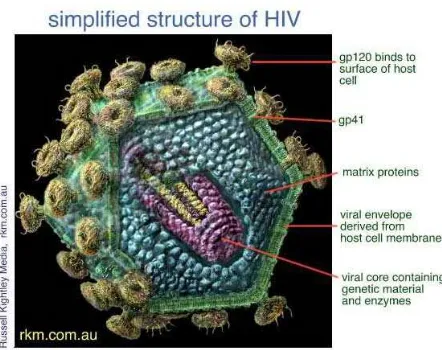
Gambar 1 : Struktur HIV
Mekanisme utama infeksi HIV adalah melalui perlekatan selubung glikoprotein gp120 pada molekul CD4, yang kemudian masuk ke dalam sel hospes melalui fusi antara membran virus dengan membran sel hospes dengan bantuan gp41, yang juga terdapat pada permukaan membran virus. Terjadilah awal mula infeksi HIV pada tubuh hospes.15,16
kehamilan, proses kelahiran, maupun saat menyusui.2,15,16 2.1.3 Patogenesis penyakit
Menurut The Center of Disease Control (CDC), setelah terpapar HIV, penderita tidak secara langsung menimbulkan gejala klinis AIDS. Ada beberapa tahapan infeksi HIV sampai timbulnya manifestasi klinis; yaitu tahap infeksi HIV akut, infeksi HIV asimtomatik (masa laten) yang tidak menimbulkan gejala, limfadenopati (radang kelenjar getah bening) yang persisten dan menyeluruh, sampai akhirnya timbul tanda-tanda penyakit yang menakutkan pada pasien, yaitu tahap AIDS.15,16
a. Infeksi HIV akut
Sekitar dua sampai enam minggu setelah terinfeksi (biasanya dua minggu), akan terjadi sindrom retroviral akut. Lebih dari setengah orang yang terinfeksi HIV akan menunjukkan gejala infeksi primer yang bervariasi seperti demam, adenopati, faringitis, kelainan kulit, diare, sakit kepala, mual dan muntah, hepatosplenomegali, penurunan berat badan, gangguan jamur di rongga mulut, dan gejala neurologis (nyeri kepala, nyeri belakang kepala, depresi).15-17 Gejala ini tidak spesifik pada infeksi HIV saja, tetapi juga akan terjadi pada infeksi retrovirus lain. Setelah dua sampai enam minggu gejala dapat menghilang disertai serokonversi, dengan atau tanpa pengobatan.15-17
menunjukkan hasil negatif. Periode ini dapat berlangsung selama tiga sampai dua belas minggu.16,17
b. Infeksi HIV asimtomatik (masa laten)
Terdapat jeda waktu yang panjang pada pasien, yang mana pasien tidak mengalami manifestasi fisik dari infeksi, tapi tetap anti-HIV positif. Sebagian besar pengidap HIV berada pada fase laten ini tidak terlihat gejala pada pasien. Penderita terlihat sehat, dapat melakukan aktivitas secara normal, namun sudah dapat menularkan virus kepada orang lain.16,17 Jumlah virus di dalam darah dan jaringan limfoid pasien berada dalam batas rendah dan jumlah CD4 limfosit masih berada dalam batas normal. Masa laten klinis ini dapat terjadi selama dua minggu sampai delapan tahun atau lebih.16,17
c. Limfadenopati persisten yang menyeluruh
Limfadenopati atau pembesaran kelenjar getah bening didefinisikan dengan adanya nodus limfe yang berdiameter lebih dari satu sentimeter pada dua atau beberapa daerah ekstra inguinal selama lebih dari tiga bulan, tetapi tidak terdapat penyakit atau kondisi lain selain infeksi HIV yang menjelaskan alasan dari keadaan tersebut. 16,17
d. Infeksi HIV simtomatik (AIDS)
4,15,17
Beberapa penyakit yang dapat timbul pada pasien seperti di bawah ini17 : - Subgrup A : Penyakit Konstitusional
Gejala-gejala seperti demam atau diare yang persisten selama lebih dari satu bulan atau penurunan berat badan yang lebih dari 10% dari berat ideal pasien sebelum sakit, yang tidak terdapat infeksi atau penyakit lain yang dapat menjelaskan alasan keadaan tersebut, selain infeksi HIV/AIDS.
- Subgrup B : Penyakit Neurologi
Banyak pasien yang mengalami simtom neurologi sebelum mengalami tanda infeksi HIV lainnya. Pada mulanya pasien akan mengalami kehilangan memori, sulit berkonsentrasi, menarik diri dari pergaulan sosial, dan letargi. Tanda awal tersebut sering dianggap sebagai suatu depresi dan biasanya diabaikan, sampai akhirnya berkembang menjadi gangguan yang lebih dramatis seperti demensia yang hebat dan keterbelakangan psikomotor. Gangguan motoris pada mulanya terlihat dari hilangnya koordinasi, tremor, langkah yang goyah, dan bahkan dapat berkembang menjadi ataksia dan paraplegia yang hebat.
- Subgrup C : Penyakit Infeksi Sekunder (Infeksi Oportunistik)
Organisme yang relatif nonvirulen dalam tubuh dapat mengakibatkan infeksi yang hebat dan mengancam jiwa pada pasien yang sistem imunnya sudah rusak akibat HIV. Infeksi oportunistik yang sering dijumpai antara lain Pneumonia
pneumositis cranii, toksoplasmosis, infeksi sitomegalovirus, tuberkulosis, kandidiasis
- Subgrup D : Kanker Sekunder
Diagnosis dari satu atau beberapa kanker yang terbukti mempunyai hubungan dengan infeksi HIV merupakan indikator dari hilangnya imunitas sel sebagai mediator. Infeksi kanker sekunder yang sering terjadi adalah Sarkoma Kaposi, limfoma non-Hodgkin, atau limfoma primer dari otak.
- Subgrup E : keadaan lain pada Infeksi HIV
Tanda klinis dari penyakit, yang tidak diklasifikasikan seperti di atas, dapat berperan pada infeksi HIV dan merupakan indikator dari cacat pada imunitas sel sebagai mediator pasien, simtom yang berhubungan dengan infeksi HIV termasuk Pneumositis interstisial limfoid kronis dan simtom-simtomnya, dan penyakit infeksi sekunder dan neoplasma lain yang tidak tercantum di atas.16
2.1.4 Manifestasi Klinis Penyakit di Rongga Mulut
Pasien yang terinfeksi HIV juga memperlihatkan manifestasi klinis di rongga mulutnya, yang dapat menunjukkan tanda awal dari infeksi HIV.6,8 Ada banyak pendapat mengenai pengklasifikasian manifestasi rongga mulut, diantaranya
EC-Clearinghouse yang membagi klasifikasi lesi oral yang berhubungan dengan infeksi
HIV menjadi tiga grup: 5
• Grup I : Lesi yang sering muncul pada infeksi HIV
- Kandidiasis
o Erytematous
o Pseudomembranous - Oral Hairy Leukoplakia
- Necrotising (ulcerative) gingivitis
- Sarkoma Kaposi
- Non-Hodgkin’s Lymphoma
• Grup II : Lesi yang kadang muncul pada infeksi HIV
- Bacteria infection
o Mycobacterium avium intercellulare
o Mycobacterium tuberculosis
- Melanotic Hyperpigmentation
- Necrotising (ulcerative) stomatitis
- Penyakit kel.saliva
o Mulut kering akibat berkurangnya suplai saliva
o Pembengkakan unilateral atau bilateral dari kel.saliva mayor - Trombositopenia purpura
- Ulcerasi NOS (Nor Otherwise Specified) - Infeksi virus
o Virus herpes simpleks
o Human Papilloma Virus (HPV)
o Condyloma acuminatum
o Verruca vulgaris
- Varicella –Zoster virus
• Grup III : Lesi yang jarang muncul pada infeksi HIV
o Actinomyces israelii
o Escherchia coli
- Epitheloid (bacilary) angiomatosis (cat-strach disease) - Reaksi obat (ulcerative, erythema multiforme, dll) - Infeksi jamur selain kandidiasis
- Neurologic disturbances
- Recurrent Apthous stomatitis
- Infeksi virus
o Cytomegalovirus
o Molluscom contagius
Manifestasi rongga mulut yang dijumpai dapat berupa : 4-7,16 a. Infeksi Jamur
Kandidiasis oral sejauh ini merupakan tanda di dalam mulut yang paling sering dijumpai pada penderita AIDS, dan merupakan tanda dari manifestasi klinis pada penderita kelompok resiko tinggi pada lebih 59% kasus.2 Infeksi jamur rongga mulut lain juga terlihat pada pasien HIV adalah Histoplasmosis , Cryptococcosis, Geotrichosis, dan Aspergillosis, tapi dalam jumlah yang relatif kecil.5,16
b. Infeksi virus16
Infeksi karena virus golongan herpes paling sering dijumpai pada penderita
AIDS Related Complex (ARC) dan AIDS. Infeksi ini disebabkan karena penyerangan
secara umum dari sel T dari sistem imun.
1. Stomatitis herpertiformis
Disebabkan oleh virus herpes simpleks (HSV). Pada penderita AIDS, insiden infeksi HSV tipe II ini cukup tinggi, sedangkan pada penderita dengan penurunan imunitas, infeksi HSV biasanya bersifat rekuren.
Pada penderita AIDS, lesi berbentuk vesikel akan dengan cepat menjadi ulkus yang cukup besar dengan diameter 0,5 - 3 cm. Ulkus berbentuk kepundan dengan tepi yang menonjol dan tidak teratur, berwarna merah, ditutupi oleh lapisan putih keabu-abuan. Jika lesi ini tidak diobati, lesi akan menjadi besar dan makin terasa sakit. Pada penderita AIDS, lesi herpes simpleks juga dapat dijumpai di daerah perianal dan nasolabial.16
2. Herpes zoster
Herpes zoster disebabkan oleh virus varicella zoster dan biasanya lebih jarang ditemukan daripada infeksi karena HSV. Namun bila ditemukan adanya herpes zoster orofasial, ini biasanya merupakan indikator dari prognosa yang buruk.16
3. Oral Hairy Leukoplakia
OHL adalah lesi mulut yang merupakan indikator dari infeksi HIV stadium lanjut dan merupakan tanda patognomotik dari AIDS. OHL ini dapat dijumpai pada semua penderita dari berbagai golongan resiko .16
Menurut berbagi laporan hasil penelitian, biasanya satu dari tiga kasus OHL akan berkembang menjadi AIDS. Oleh karena itu keberadaan OHL merupakan indikator penting untuk memperkirakan diagnosa dengan tetap mempertimbangkan kondisi lainnya. Walaupun demikian, OHL juga dapat ditemukan pada individu dengan kelainan imunologi tanpa antibodi HIV, misalnya pada pasien yang mendapat transplantasi sumsum atau ginjal.9,16
c. Infeksi bakteri
Infeksi bakteri yang biasanya mengenai jaringan periodontal, dapat berupa Gingivitis Ulseratif Nekrosis Akut (GUNA), gingivitis HIV, maupun periodontitis HIV. GUNA sering ditemukan pada pasien HIV, lesi ditandai oleh gusi yang mendadak sakit, merah padam, bengkak, berdarah, dan halitosis pada pasien. Papila interdental menghilang, berulserasi, dan tertutup oleh kulit nekrosis yang berwarna keabuan. 1,2
Gingivitis HIV ditandai oleh eritema gusi kronis yang dapat terjadi pada maksila ataupun mandibula, perdarahan ketika menggosok gigi, rasa sakit dan halitosis.1,2 Linear Gingivitis Eritema juga dapat ditemukan pada daerah anterior pasien HIV/AIDS.1
sepuluh millimeter dalam enam bulan), penyembuhan luka yang terlambat dan penyebaran cepat ke daerah sekitarnya.1
d. Neoplasma
Sarkoma Kaposi yang berhubungan dengan AIDS tampak sebagai penyakit yang lebih ganas dan biasanya telah menyebar pada saat dilakukan diagnosa awal. Kira-kira 40% penderita AIDS dengan Sarkoma Kaposi akan meninggal dalam waktu kurang lebih satu tahun dan biasanya disertai infeksi oportunistik lain, seperti
Pneumositis carinii, jamur, virus, dan bakteri.2
Sarkoma Kaposi pada mulut awalnya terlihat sebagai makula, nodul dan plak yang datar atau menonjol, biasanya berbentuk lingkaran dan berwarna merah atau ke-unguan. Lesi ini terletak pada palatum dengan besar dari beberapa millimeter sampai beberapa sentimeter. Bentuknya tidak teratur, dapat tunggal atau multipel dan biasanya asimtomatik, sehingga baru disadari oleh pasien bila lesi sudah agak besar. Sarkoma Kaposi juga dapat ditemukan di kulit kepala dan leher.1,2
Limfoma sel B non-Hogkins dan karsinoma sel skuamosa juga sering dikaitkan dengan infeksi HIV. Limfoma sel B non-Hogkins tampak sebagai massa ungu yang difus, dan cepat berproliferasi pada daerah palatum retromolar. Karsinoma sel skuamosa sering dijumpai berupa lesi putih kemerahan atau berulserasi pada tepi lateral lidah.1,2
e. Kelainan lain di dalam mulut
idiopatik trombositopenia purpura, palsi wajah, hiperpigmentasi mukosa, limfadenopati submandibula, hiperpigmentasi melanotik, penyembuhan luka yang lama, dan dapat juga terjadi deformasi wajah pada bayi yang baru lahir. 2
Pada pasien HIV dapat juga ditemukan flora bakteri yang tidak umum dalam rongga mulut pasien. Bakteri yang paling umum diisolasi adalah flora pernafasan dan coliform, seperti spesies Klebsiella dan Escherichia coli. Infeksi oleh organisme ini sering menyebabkan perubahan lidah yang difus, eritematus dan berulserasi, yang dapat menyebabkan gejala glositis.1
2.2 OHL pada Pasien HIV/AIDS
OHL adalah lesi mulut yang merupakan indikator dari infeksi HIV stadium lanjut dan merupakan tanda patognomonik dari AIDS. OHL ini dapat dijumpai pada semua penderita dari berbagai golongan resiko. 16
2.2.1 Epidemiologi
OHL adalah manifestasi awal infeksi HIV . Hal ini terbukti dengan banyaknya peneliti yang menemukan kasus OHL pada penderita HIV. OHL dapat ditemukan pada sekitar 17,3 – 32% penderita HIV positif dan menurut penelitian dari 217 pasien yang terinfeksi HIV 40 pasien atau sekitar 18,5%. Greenspan dkk melaporkan dari 55 pasien HIV terdapat 98% OHL di lateral lidahnya dan 83% pasien OHL dalam 31 bulan berkembang menjadi AIDS. 9, 13
sel / mm3 akan menurun, proses ini memakan waktu yang cukup lama, sehingga pada tahap awal belum ada gejala yang spesifik. Biasanya setelah jumlah sel CD4 turun sampai 250-300 sel/mm3 maka pada saat bersamaan baru timbul infeksi oportunistik dan plasma virus tampak dalam darah. 9
Manifestasi infeksi oportunistik dengan persentase kematian yang tinggi baru terjadi jika jumlah sel CD4 turun dibawah 100 sel/mm3. Bila jumlah sel CD4 turun dibawah 50 sel/mm3 maka penderita hanya mempunyai waktu 12 bulan untuk bertahan hidup.
Menurut Glick biasanya OHL timbul pada saat jumlah sel CD4 turun dibawah 300 sel/mm3. OHL dapat digunakan sebagai indikator adanya seroposif HIV yang merupakan petunjuk terjadinya penurunan sistem kekebalan tubuh serta merupakan suatu indikator berkembangnya infeksi HIV dengan cepat.9,11,13 OHL biasanya timbul pada fase intermediate immune depletion atau pada saat jumlah sel CD4 turun diantara 500-200 sel/mm3.9
Terapi anti retroviral dan anti herpesviral dapat mengurangi prevalensi OHL. Terbukti sejak era Highly Active Antiretroviral Therapy (HAART) berlangsung prevalensi OHL menurun.12
2.2.2 Patogenesis
OHL diduga disebabkan oleh virus, karena ditemukannya EBV pada infeksi ini. Walaupun demikian penemuan ini belum dapat dibuktikan secara pasti karena EBV ini juga dapat diisolasi dari jaringan mulut yang normal.16
menunjukkan bahwa penyebab utama dari OHL adalah virus. EBV adalah virus yang termasuk kedalam golongan virus herpes, yang tersebar luas di seluruh dunia dan menginfeksi sejak manusia lahir.9 Di beberapa daerah termasuk Amerika, sekitar 90% orang dewasa sudah mempunyai antibodi terhadap EBV dan di negara-negara berkembang infeksi primer sudah mengenai lebih dari 90% anak-anak dibawah usia 6 tahun dan biasanya infeksi primer tidak menunjukkan gejala.9
OHL disebabkan oleh autoinokulasi EBV melalui saliva dan ada hubungannya dengan imunosupresi yang biasanya disebabkan oleh infeksi HIV. EBV yang telah menginfeksi epitel akan menetap secara laten dan secara periodik akan menjadi aktif. Genom EBV yang berada pada sel inang umumnya dalam bentuk laten episome. Penelitian membuktikan bahwa replikasi EBV di dalam sel-sel lidah hanya dijumpai pada penderita imunosupresi yang berat.9
Biasanya infeksi primer EBV terjadi pada awal kehidupan atau selama usia belasan tahun dan umumnya berbentuk infeksi subklinis, dan 50% diantaranya menunjukkan gejala infeksi mononukleusis. Selama infeksi primer, virus disekresikan dalam jumlah yang kecil dan berlangsung dalam jangka waktu yang terbatas dalam orofarings.9
2.2.3 Gambaran klinis
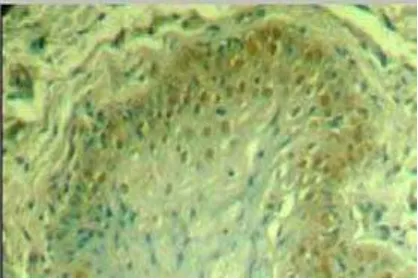
OHL tampak sebagai lesi putih seperti leukoplakia, namun memiliki gambaran klinis yang unik. Bentuk lesi tidak teratur, bercak sedikit menonjol, dan warna putih keabu-abuan, dengan pertumbuhan keratin seperti rambut pada batas lateral lidah, sehingga dinamakan OHL. Bentuk lesi seperti rambut disebabkan oleh hiperplasia epitel yang padat sepanjang 1cm pada permukaan parakeratotik yang terbukti ada secara histologis. Permukaan lesi terkadang berombak dan bergelombang memberikan gambaran seperti permukaan karpet yang kasar. Pada umumnya lesi tidak dapat hilang dengan diusap atau digosok.9,21
OHL menunjukkan adanya lipatan-lipatan tegak vertikal yang putih pada sisi lateral lidah. Pada awalnya lesi-lesi tersebut mempunyai lipatan-lipatan agak putih dan berlekuk-lekuk merah muda disekitarnya yang saling bergantian sehingga tampak garis vertikal yang khas atau bercak-bercak putih tebal yang luas, sedangkan lesi yang lama dapat menutup seluruh lateral dan permukaan dorsal lidah dan meluas ke mukosa pipi dan palatum.9,12,22
Gambar 2: OHL pada lateral lidah penderita AIDS
2.2.4 Gambaran Histopatologis
OHL memperlihatkan gambaran histopatologis yang bervariasi pada jaringan epitel seperti infeksi virus lainnya. Tampak hiperkeratosis yang menghasilkan permukaan keratin bergelombang atau kerutan. Lapisan permukaan yang mengelupas meninggalkan pengerasan atau penonjolan dalam bentuk lipatan yang khas seperti rambut. Istilah “hairy” berasal dari gambaran proyeksi keratin dan epitel squamosa yang memberi gambaran seperti kulit lunak berwarna putih pada permukaan lidah. Gambaran ini terjadi akibat proliferasi EBV di lapisan epitel skuamosa lidah.12,21,22
Gambaran akantolitik pada epitel bervariasi dari gelembung, bengkak, atau membentuk sel-sel balon. Biasanya dijumpai setempat atau dapat meliputi hampir seluruh pertengahan lapisan spinosum. Sel-sel balon terlihat sendiri-sendiriatau berkelompok dilapisan spinosum, superbasal, atau pada permukaan.12,21,22
Atipia sel seperti hiperkromatik sel basal dan mitosis abnormal merupakan perubahan displasia yang mengarah terjadinya keadaan prakanker, tetapi hal ini jarang terjadi. Peradangan epitel dan subepitel jarang dijumpai, kadang-kadang terlihat adanya infiltrasi sel-sel mononuclear pada jaringan subepitel. Hal ini disebabkan jamur kandida. Hifa Candida albicans dapat meluas ke lapisan permukaan epitel. Sel-sel spinosum menggelembung, menghasilkan degenerasi balon, koilitosis, perpindahan kromatin ke daerah tepi, dan daerah peradangan ringan. 12,21,22
homogenisasi pada sel keratinosit dari lesi OHL diyakini sebagai tanda spesifik untuk EBV dan digunakan sebagai petunjuk adanya infeksi virus disamping tanda-tanda seperti vakuolisasi sitoplasma sel, homogenisasi dan zona perinuklear. Menurut Pindborg, sel epitel mukosa mulut yang membesar dan membalon pada OHL mencerminkan sel epitel yang mengalami hambatan pada tahap awal mitosis.21,22
Gambar 3: Gambaran histopatologi OHL pada pasien HIV . 23
Gambar 4 : EBV laten pada OHL 23
2.2.5 Perawatan
Perawatan OHL sendiri cukup sulit karena lesi sering kali rekuren jika pemakaian obat dihentikan dan biasanya lesi rekuren kembali ditempat yang sama.9,24
menunjukkan hasil yang baik setelah terapi 1-2 minggu.12,24 Sedangkan secara lokal, pengobatan dapat dilakukan dengan pemberian podophyllum resin 25% solution yang saat ini menjadi pilihan terbaik karena obat ini memberikan periode waktu rekurensi yang lama, selain itu obat ini lebih murah dan efek sampingnya sedikit.9,24
BAB 3
LAPORAN KASUS
Seorang lelaki yang sudah menikah, usia 28 tahun, pekerjaan wiraswasta, datang berobat ke Instalasi Gawat Darurat Rumah Sakit Umum Pusat Haji Adam Malik Medan pada tanggal 13 Oktober 2010, yang kemudian dirujuk ke bagian Penyakit Dalam dengan keluhan utama sesak nafas. Dari hasil rekam medis, hal ini telah dialami pasien sekitar dua minggu sebelum masuk rumah sakit dan semakin memberat dalam tiga hari terakhir. Pasien juga mengalami demam yang bersifat naik- turun, yang turun dengan obat penurun panas. Dan mengeluh sering berkeringat di malam hari.
Pasien juga mengalami diare berkepanjangan yang terjadi sekitar dua minggu yang lalu dengan frekuensi 5-6 kali per hari, cair, tidak berdarah dan berlendir, dengan volume sekitar seperempat gelas air mineral tiap kali pasien buang air. Pasien batuk dengan dahak berwarna kuning. Pasien mengalami batuk sejak tiga bulan terakhir. Sekitar dua minggu terakhir, pasien selalu memuntahkan semua yang dimakannya. Volume muntah yang diukur sekitar seperempat gelas aqua tiap kali pasien muntah. Hal ini menyebabkan terjadinya penurunan berat badan yang drastis dari pasien, yang mana sebelumnya berat badan pasien berkisar antara 62 kilogram berkurang menjadi 48 kilogram setelah sakit.
tersendat-sendat, dan apabila buang air kecil, pasien akan merasakan nyeri pada daerah perut bawah. Hal ini mengindikasikan bahwa terdapat infeksi pada saluran kemih pasien.
Dari hasil pemeriksaan fisik pasien, didapatkan status presens tanda vital pasien dengan tingkat kesadaran kompos mentis, tekanan darah 110/60 mmHg, denyut nadi 100 kali per menit, pernafasan 40 kali per menit, dan suhu tubuh 37,8 0 C. Pancaran wajah pasien lemah, dijumpai reaksi fisiologis, sedangkan sikap paksa dan reaksi patologis negatif. Berat badan pasien 48 kilogram dengan tinggi badan 171 sentimeter.
Pada pemeriksaan ekstra oral, terlihat konjungtiva palpebra mata bagian bawah pucat, tidak dijumpai ikterik pada skelra mata, pupil kedua mata isokor, dan dijumpai reaksi mata terhadap cahaya. Tidak dijumpai adanya pembesaran pada kelenjar getah bening pada leher maupun pada daerah inguinal. Bibir pasien terlihat pucat.
Pemeriksaan intra oral dari rekam medik pasien dijumpai adanya bercak putih kehijauan pada lidah, yang telah dialami pasien sekitar satu bulan. Dari kesan rekam medik tersebut, terdapat kandidiasis oral pada mukosa lidah pasien.
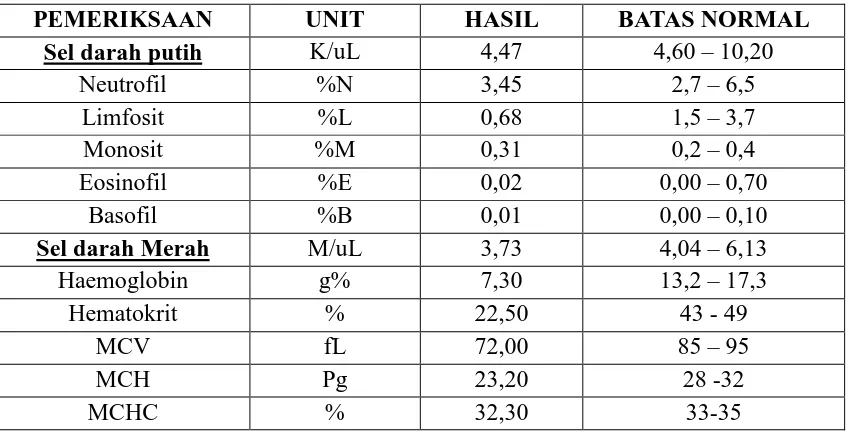
Tabel 1. Hasil Pemeriksaan Patologi klinik
Divisi Neprologi dan Gastrohepatologi
PEMERIKSAAN UNIT HASIL NORMAL Faal Hati
Faal Ginjal dan Elektrolit
Ureum mg/dl 30,00 < 50
Creatinin mg/dl 0,77 0,70 – 1,20
Uric Acid mg/dl 1,6 < 7,0
Natrium (Na) mg/dl 127 135-155
Tabel 2. Hasil pemeriksaan Patologi klinik
Divisi Hematologi
RDW % 14,90 11,6 - 14,80 Platelet
MPV fL 10,40 7,0 – 10,2
PCT % 0,25 0,00 – 99,9
PDW fL 11,8 0,00 – 99,9
Konsultasi ke Pusat Pelayanan Khusus (PusYanSus) RSUP.H. Adam Malik juga telah dilakukan pada saat pasien masuk rumah sakit di Langsa, dengan hasil pasien dinyatakan terinfeksi HIV-positif karena darah pasien reaktif terhadap tiga kali pemeriksaan ELISA, pemeriksaan jumlah CD4 yang telah dilakukan di Laboratorium Klinik Prodia, dan dirujuk ke Rumah Sakit Dharmais Jakarta, menunjukkan hasil CD4 dengan jumlah 3 sel/ul (1%) dengan nilai rujukan 410-1590 sel/ul (31-60%) darah. Hasil ini menunjukkan bahwa jumlah limfosit T pasien sangat kurang.
Pasien mendapat pengobatan tirah baring, infus intra vena sebanyak 30 tetes per menit, cotrimoxazole 2 kali sehari 960 mg, paracetamol 3 kali sehari 500 mg,
ambroxol sirup 3 kali sehari satu sendok makan dan loperamid tablet yang awalnya
diberikan dua tablet dan seterusnya satu tablet setiap kali diare, maksimal 8 tablet per hari dan nystatin drop 3 kali sehari sebanyak dua tetes.
Pada tanggal 17 Oktober 2010 , penulis melakukan pemeriksaan untuk membuktikan bahwa bercak putih pada lidah pasien tidak hanya kandidiasis oral tetapi juga terdapat OHL dengan melakukan anamnesis, dan pemeriksaan intra oral serta pengangkatan lesi.
Dari hasil anamnesa langsung yang penulis lakukan mengenai keadaan rongga mulutnya, didapatkan bahwa bercak putih yang berada pada lateral lidah ini, tidak menimbulkan rasa sakit, atau gangguan lainnya, hanya pasien merasa tidak nyaman karena lesi ini membuat lidahnya terlihat aneh dan jelek.
Pemeriksaan intra oral menunjukkan adanya bercak putih pada permukaan dorsal dan lateral lidah. Setelah dilakukan pengangkatan lesi ternyata bercak putih tersebut tidak dapat terkelupas jika dikerok (waktu pemeriksaan menggunakan kapas lidi). Hal ini membuktikan bahwa bercak melekat pada permukaan mukosa.
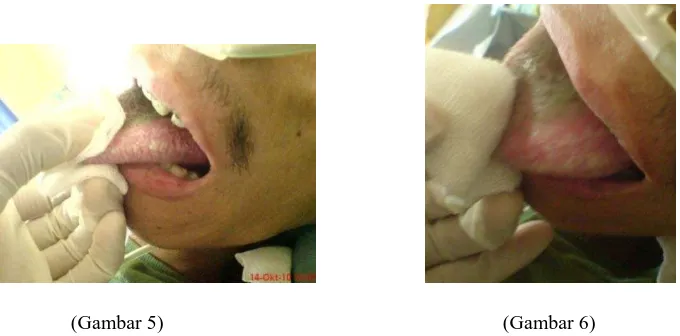
(Gambar 5) (Gambar 6)
Gambar : (5) Bercak putih pada lateral lidah pasien. (6) bercak putih kehijauan pada
permukaan lidah pasien
Pada tanggal 3 Desember 2010, atas permintaan pihak keluarga akhirnya pasien dibawa pulang, dengan pertimbangan keadaan pasien yang sudah membaik dan kesulitan pihak keluarga untuk merawat pasien selama menjalani rawat inap di rumah sakit Medan sedangkan keluarga bertempat tinggal di NAD. Pasien diperbolehkan pulang oleh pihak RSUP H.Adam Malik Medan setelah menandatangani perjanjian yang berisi bahwa pihak rumah sakit tidak menanggung segala resiko yang terjadi kemudian hari setelah pasien dipulangkan.
BAB 4
DISKUSI
Diagnosa HIV/AIDS pada pasien dapat ditegakkan berdasarkan anamnesis, pemeriksaan fisik, dan pemeriksaan laboratorium yang telah dilakukan oleh dokter di RSUP. H. Adam Malik. Pada pasien dijumpai beberapa penyakit seperti kelainan darah, infeksi saluran kemih dan gangguan faal hati, paru dan elektrolit pasien. Penyakit penyerta ini diindikasikan sebagai infeksi oportunistik yang terjadi pada pasien sebagai akibat infeksi HIV/AIDS.
Pemeriksaan laboratorium yang dilakukan untuk diagnosa HIV/AIDS pasien menunjukkan hasil adanya kereaktifan darah terhadap tiga kali pemeriksaan ELISA yang dilakukan di RSUP.H.Adam Malik . Teknik ELISA memberikan hasil mengenai jumlah antibodi pasien yang berikatan dengan antigen HIV.
Sedangkan pemeriksaan jumlah CD4 pasien tidak dilakukan di RSUP.H. Adam Malik, tapi dilakukan di Laboratorium Klinik Prodia. Dari keterangan dokter yang memeriksa dan merawat pasien, hal tersebut disebabkan karena kurangnya biaya yang diperlukan pasien untuk melakukan pemeriksaan. Padahal, seharusnya RSUP.H. Adam Malik telah mampu melakukan pemeriksaan jumlah CD4 pasien.
Pemeriksaan yang dilakukan ini menunjukkan hasil CD4 pasien dengan jumlah 3 sel/ul. Padahal jumlah CD4 pasien normalnya berkisar antar 800-1590 sel/ul darah.17 Hasil ini memberi kesimpulan bahwa limfosit T-CD4 pasien sangat kurang.
dan berada pada tahap infeksi simtomatik (AIDS). Hal ini, selain ditandai dengan adanya berbagai macam infeksi oportunistik yang terjadi pada pasien, juga didasarkan pada jumlah CD4 pasien yang merosot tajam. Hasil pemeriksaan pasien menunjukkan jumlah CD4 pasien dibawah taraf kritis, yaitu <200 sel/ul darah. Padahal batas ambang jumlah CD4 seseorang dikatakan AIDS adalah 200 sel/ul darah.15,25
Kelainan darah atau hematologi adalah faktor utama pada infeksi HIV/AIDS. Kelainan ini pada pasien didiagnosa dari hasil pemeriksaan laboratorium yang telah dilakukan, yang menunjukkan hasil terdapatnya limfopenia, leukopenia, anemia dan anisositosis pada pasien. 17
Hasil penelitian yang dilakukan oleh Lauren L. Patton menunjukkan bahwa dari 516 pasien HIV-positif ditemukan anemia dengan persentase sekitar 51%, leukopenia 43,4% , dan limfopenia 20,7% sebagai kelainan darah tersering yang ditemukan pada pasien HIV/AIDS.26 Jika dibandingkan, hasil penelitian ini sesuai dengan kasus yang dibahas, yang mana ditemukan ketiga penyakit darah yang ternyata merupakan penyakit darah tersering pada pasien HIV-positif. Selain persentase tersebut, hasil penelitian juga mengemukakan bahwa keadaan limfopenia yang ditemukan pada pasien dapat dijadikan acuan dalam memprediksi lesi oral akibat infeksi HIV.
hilang dengan obat antijamur. Sedangkan dari hasil pemeriksaan klinis menunjukkan bahwa bercak putih pada lateral lidah pasien yang tidak dapat diangkat atau diseka.
OHL yang ditemukan pada kasus ini sesuai dengan teori yang menjelaskan bahwa OHL merupakan infeksi oportunistik rongga mulut tersering pada pasien yang terinfeksi HIV. Teori ini dipertegas oleh penelitian yang telah dilakukan Greenspan, David Sirois dan Amit Chattopadhyay. OHL pada lateral lidah yang ditemukan pada pasien juga sesuai dengan teori yang menjelaskan bahwa tipe ini merupakan kasus yang paling sering terlihat pada pasien HIV-positif dengan prevalensi 98%. Hasil penelitian yang dilakukan oleh Greenspan dan kawan-kawan juga mempertegas teori ini. 13
Jika dihubungkan dengan teori mengenai keterlibatan jumlah CD4 pasien terhadap patogenesis terjadinya OHL pada kasus ini, salah satu penyebab terjadinya OHL disebabkan karena rendahnya jumlah CD4 pasien. Dari hasil pemeriksaan yang dilakukan, menunjukkan hasil 3 sel/ul darah. Tentu saja, hasil ini sangat kurang dari normal. Padahal, limfosit CD4 mengatur sejumlah fungsi-fungsi imun yang penting.20 Limfosit CD4 ini juga dikenal sebagai salah satu faktor yang paling berperan penting dalam menetapkan keparahan penyakit HIV/AIDS, termasuk memperkirakan kemungkinan infeksi oportunistik yang terjadi pada pasien; bahkan dapat memperkirakan kematian pasien.27
kurangnya peralatan yang memadai untuk itu. Tanpa adanya pemeriksaan, keberadaan jumlah virus dalam darah pasien hanya dikaitkan dengan rendahnya jumlah CD4 pasien sebagai akibat invasi dari HIV ke dalam sel tersebut. Peningkatan jumlah virus akibat penggandaan virus ini menyebabkan gangguan sistem imun semakin parah karena kerusakan CD4 yang semakin banyak. Jadi pada kasus ini, terlihat bahwa derajat aktivitas replikasi HIV dalam darah pasien sangat tinggi, berbanding terbalik dengan rendahnya jumlah CD4 pasien, sehingga menyebabkan semakin berkembangnya infeksi EBV di dalam rongga mulut pasien.
Pada tubuh yang sehat ada keseimbangan antara replikasi EBV dengan penghancuran EBV oleh sel sistem imun seperti sel limfosit-T sehingga tidak menimbulkan gejala. Sedangkan pada kasus ini, pasien mengalami penurunan imunitas yang drastis sebagai akibat dari infeksi HIV. Sehingga keseimbangan tidak mungkin tercapai. Tidak adanya keseimbangan tersebut menyebabkan EBV berubah sifat dari organisme komensial menjadi patogen. Hilangnya kemempuan sel T karena infeksi HIV, menyebabkan EBV mendapatkan kemampuan untuk menghadapi fase produktif dan siklus kehidupan yang tidak terkendali. 21
pada pasien.
Pada kasus ini, pasien akhirnya meninggal dunia. Dilihat dari jumlah CD4 pasien yang juga dapat memprediksi jumlah virus dalam darah pasien, dapat dikatakan bahwa kemungkinan kematiannya disebabkan karena semakin rendahnya jumlah CD4 pasien dan semakin tingginya penggandaan virus sehingga tubuhnya tidak mampu lagi melakukan perlawanan terhadap infeksi mikroorganisme yang terjadi. Dari beberapa infeksi yang dialami pasien alami, yang paling mungkin dikaitkan sebagai penyebab kematian pasien adalah infeksi tuberkulosis (TB) paru pada pasien, yang mana WHO telah memperkirakan penyakit ini sebagai penyebab kematian pada penderita AIDS dengan persentase 13%. 3
Pengobatan yang dilakukan oleh dokter yang merawat pasien di RSUP.H. Adam Malik berfungsi untuk mengurangi infeksi oportunistik yang terjadi pada pasien. Obat yang diresepkan oleh dokter antara lain cotrimoxazole, paracetamol, ambroxol syrup,
loperamid dan nystatin. Cotrimoxazole merupakan obat dengan jenis antibiotik yang
dimaksudkan untuk mengobati infeksi saluran kemih pasien akibat infeksi Eschercia
coli, Klebsiella, Enterobacter, ataupun infeksi Proteus mirbillis; paracetamol
diberikan untuk menurunkan panas tubuh pasien; ambroxol syrup untuk saluran nafas akut dan kronis yang dialami oleh pasien; dan nystatin sebagai obat tersering yang digunakan dokter untuk mengobati bercak putih pada rongga mulut yang diartikan sebagai kandidiasis oral.
putih pada lateral lidah pasien tersebut adalah OHL, sehingga tidak ada pengobatan khusus yang dilakukan oleh dokter yang merawat pasien.
Pemberian obat antiretroviral (ARV) juga tidak ditemukan pada pasien. ARV merupakan obat yang seharusnya diberikan untuk menghambat penggandaan jumlah virus dalam darah pasien sewaktu HIV telah menunjukkan peningkatan replikasi yang drastis. Terdapat penelitian yang mengatakan bahwa pasien HIV dengan jumlah CD4 yang lebih besar daripada 500 sel/ul darah, dapat berkembang menjadi AIDS yang parah, bahkan meninggal, apabila terjadi peningkatan jumlah virus HIV yang signifikan pada tubuh pasien. Penelitian ini membuktikan pentingnya penggunaan ARV pada tubuh pasien. 28
BAB 5
KESIMPULAN
Setelah menganalisis kemungkinan penyebab OHL pada pasien, dapat
disimpulkan bahwa kemunculan OHL pada pasien tersebut disebabkan karena jumlah CD4 pasien yang sangat rendah sehingga menyebabkan penurunan sistem imun yang drastis hal ini menyebabkan replikasi dari EBV tidak terkontrol dan menjadi patogen pada pasien yang terinfeksi HIV/AIDS.
Perawatan yang telah dilakukan pada pasien kurang sesuai dengan teori yang ada, karena pasien tidak diberi terapi antiretroviral untuk menekan penggandaan jumlah virus yang meningkat. Padahal jumlah CD4 pasien sudah berada pada tingkat yang sangat mengkhawatirkan. Dengan pemberian antiretroviral, diharapkan penggandaan virus yang terjadi dapat dihambat sehingga jumlah CD4 pasien dapat dipertahankan dan ditingkatkan, kemungkinan infeksi oportunistik pada pasien dapat dikurangi.
DAFTAR RUJUKAN
1. Langlais RP, Miller CS. Atlas Berwarna Kelainan Rongga Mulut yang
Lazim. Alih bahasa. Susetyo, Budi. Jakarta: Hipokrates, 2000: 104-7.
2. Susetyo A. HIV/AIDS dan tindakan control infeksi dalam praktek dokter
gigi. JITEKGI 2005; 2(1): 27-33.
3. Devita VT, Hellman S, Rossenberg SA. AIDS: Etiology, Diagnosis,
Treatment, and Prevention. 2nd ed. Pennsylvania: J.B Lippincott Company, 1988: 14-291.
4. Siros DA. Oral manifestasions of HIV disease. Ms Journal 1998; 65 (5&6): 322-32.
5. Chapple LC, Hamburger J. The significance of oral health in HIV disease. Sex transm inf 2000; 76: 236-43.
6. University of California. The Mouth as Window on HIV Infection. San Fransisco: AIDS Research Institute, 2000.
7. Coogan MM, Greenspan J, Challacombe SJ. Oral Lesion in Infection with
Human Immunodeficiency Virus. Bulletin of WHO, 2005; 83 (9): 700-6.
8. Challacombe SJ, Naglik JR. The Effect of HIV Infection on Oral Mucosal
Immunity. Adv Dent Res 2006; 19: 29-35.
9. Boedi S. Oral hairy leukoplakia merupakan pertanda awal infeksi HIV. MI Ked Gigi 2006 ; 21 (2): 81-8.
11. Chattopadhyay A, Caplan DJ, et al. Incidence of oral candidiasis and oral
hairy leukoplakia in HIV-infected adults in North Carolina. Oral Med J
2005; 99: 39-47.
12. Walling DM. Oral Hairy Leukoplakia : an Epstein-Barr Virus associated
Disease of patients with HIV.
13. Greenspan D, Greenspan JS, et al. Risk factors for rapid progression from
hairy leukoplakia to AIDS: A nested case-control study. AIDS J 1991; 4:
652-58.
14. Souza YG, Freese UK, et al. Diagnosis of Epstein-Barr Virus Infection in
Hairy Leukoplakia by Using Nucleic Acid Hybridization and Noninvasive
Techniques. Clinical Micro J 1990; 28: 2775-78.
15. Duarsa NW. AIDS ( Acqiured Immuno Deficiency Virus). In: Daili SF, Makes WI, Zubier F, Judanarso J. Eds. Penyakit Menular Seksual. Edisi 2 Jakarta: FKUI, 2003: 139-150.
16. Trijatmo R, Ronald L, Soeniati H. Sindroma AIDS: penanggulangan dan
penyebarannya dalam praktek dokter gigi. Jakarta, EGC. 1996: 6-46.
17. Whaley K. Immunology of HIV infection. London, Kluwer academic publishers. 1991.
18. HIV /AIDS numbers around the world. XVIII International AIDS
conference. (18 Juli 2010). HIV dent.
20. Komisi Penanggulangan AIDS (KPA) Sumatera Utara. Gambaran Kasus
AIDS di Sumatera Utara s.d April 2009. (3 Oktober 2010)
21. Sudiono J. Perbedaan gambaran klinis dan histopatologis leukoplakia dan
leukoplakia hairy. M.I kedokteran gigi 2005; 20 (59): 40-6.
22. Triantos D, Porter SR, Scully C, Teo GC. Oral hairy leukoplakia:
clinicopathologic features, pathogenesis, diagnosis, and clinical
significance. JSTOR 1997; 25: 1392-6.
23. Gonzales X, Correnti M, Rivera H, Perrone M. Epstein-Barr virus
detection and latent membrane protein 1 in oral hairy leukoplakia in HIV
+ Venezuelan patients. Med oral patol oral cir bucal 2010; 15 (2):
e297-302.
24. Vaseliu N, Kamiru H, Kabue M. Oral manifestations of HIV Infection.
25. WHO. Global programme on AIDS: progress report. 1992 : 68-9.
26. Patton LL. Hematologic abnormalities among HIV- infected patients associations of significance for dentistry. Abstract. J Saudi dent 1999; 88 (5).
27. Deuffic-Burban S, Losina E, Wang B, Gabillard D, et al. Estimates of
oportunistik infection incidence or death within specific CD4 strata in
HIV-Infected patients in Abidjan, Cote D’lvoire: Impact of Alternative method
28. The Lancet. Timing of initiation of antiretroviral therapy in AIDS-free
HIV-1-infected patients : a collaborative analysis of 18 HIV cohort studies.