PERBANDINGAN KETEPATAN ANTARA PEMERIKSAAN SITOLOGI
SPUTUM
INDUKSI
NaCl
3%
DENGAN
SITOLOGI
SPUTUM
POST
‐
BRONKOSKOPI SECARA FIKSASI SACCOMANNO DALAM
MEMBANTU PENEGAKAN DIAGNOSIS KANKER PARU
TESIS
Diajukan untuk Melengkapi Syarat Pendidikan Spesialisasi di Departemen Pulmonologi dan Ilmu Kedokteran Respirasi
Fakultas Kedokteran Universitas Sumatera Utara/RSUP Haji Adam Malik Medan
IRENA LOLU PUTRIYA SINAGA
PROGRAM
PENDIDIKAN
DOKTER
SPESIALIS
DEPARTEMEN PULMONOLOGI DAN ILMU KEDOKTERAN RESPIRASI
FAKULTAS KEDOKTERAN USU/RS. HAJI ADAM MALIK
LEMBARAN PERSETUJUAN
Judul Penelitian : Perbandingan ketepatan antara pemeriksaan sitologi sputum induksi NaCl 3% dengan sitologi sputum post-bronkoskopi secara fiksasi Saccomanno dalam membantu penegakan diagnosis kanker paru.
Nama : Irena Lolu Putriya Sinaga
Program Studi : Pendidikan Dokter Spesialis Departemen Pulmonologi & Ilmu Kedokteran Respirasi Fakultas Kedokteran
Universitas Sumatera Utara/RS. Haji Adam Malik Medan
Menyetujui,
Pembimbing I
Dr. Pantas Hasibuan, SpP (K)
NIP. 19581202 199103 1 001
Pembimbing II Pembimbing III Pembimbing IV
Dr. Noni N.Soeroso, SpP Dr.Sumondang Pardede, Sp.PA Dr. Arlinda S.Wahyuni,M.Kes NIP.19781120200501 2002 NIP.19550329 198303 2 002 NIP.19690609 199903 2 001
Koordinator Penelitian Ketua Program Studi Ketua Departemen
Departemen Pulmonologi & Departemen Pulmonologi & Pulmonologi &Ilmu Ilmu Kedokteran Respirasi Ilmu Kedokteran Respirasi Kedokteran Respirasi
Prof. Dr.Tamsil S, SpP (K) Dr. Amira P.Tarigan, SpP Prof.Dr.H.Luhur Soeroso,SpP(K) NIP.19521101198003 1 001 NIP. 196911071999032 002 NIP. 19440715 197402 1 001
TESIS
PPDS DEPARTEMEN PULMONOLOGI & ILMU KEDOKTERAN
RESPIRASI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA/
RUMAH SAKIT UMUM PUSAT HAJI ADAM MALIK
MEDAN
__________________________________________________________________
Judul Penelitian : PERBANDINGAN KETEPATAN
ANTARA PEMERIKSAAN SITOLOGI
SPUTUM INDUKSI NaCl 3% DENGAN
SITOLOGI SPUTUM
POST-BRONKOSKOPI SECARA FIKSASI
SACCOMANNO DALAM MEMBANTU
PENEGAKAN DIAGNOSIS KANKER
Departemen Pulmonologi dan Ilmu
DAFTAR ISI
1.2. Perumusan Masalah ………..
1.3. Hipotesis ………...
1.4. Tujuan Penelitian ………..
1.4.1. Tujuan Umum ………
1.4.2. Tujuan Khusus ………
1.5. Manfaat Penelitian ………..
BAB 2 TINJAUAN PUSTAKA ………...
2.1. Definisi Kanker Paru ………...
2.2. Epidemiologi Kanker Paru ……….
2.3. Faktor Risiko dan Etiologi Kanker Paru ……….
2.4. Diagnosis Kanker Paru ………
2.4.1. Manifestasi Klinis ………..
2.4.2. Pemeriksaan Fisik ………..
2.4.3. Pemeriksaan Radiologi ………..
2.4.3.4. PET (Positron Emission Tomography) Scan………
2.4.4. Sitologi Sputum ………...
2.4.5. Bronkoskopi ………
2.5. Klasifikasi Kanker Paru ……….
2.6. Sitologi Kanker Paru ………..
2.6.1. Karsinoma Sel Skuamosa ………
2.6.2. Adenokarsinoma ……….
2.6.3. Karsinoma Sel Besar ………...
2.6.4. Karsinoma Sel Kecil ………...
BAB 3 BAHAN DAN METODA ……….
BAB 4. HASIL DAN PEMBAHASAN ………...
4.2. Pembahasan ……….
BAB 5. KESIMPULAN DAN SARAN ………
5.1. Kesimpulan ………..
5.2. Saran ………
DAFTAR PUSTAKA ………..
77 77 78
79
70
DAFTAR SINGKATAN
ACTH : Adrenocorticotrophic hormone
ADH : Anti Diuretic Hormone
BAL : Broncho Alveolar Lavage
BSOL : Bronkoskopi Serat Optik Lentur
CT Scan : Computerized Tomographic Scans
FNAB : Fine Needle Aspirasion Biopsy
FOB : Fiber Optic Bronchoscopy
HPOA : Hypertrophic Pulmonary Osteo-Arthropathy
IASLC : International Association for The Study of Lung
Cancer
IDT : Instalasi Diagnostik Terpadu
KGB : Kelenjar Getah Bening
KPKBSK : Kanker Paru Karsinoma Bukan Sel Kecil
KPKSK : Kanker Paru Karsinoma Sel Kecil
MRI : Magnetic Resonance Imaging Scans
NSCLC : Non Small Cell Lung Carcinoma
OAT : Obat Anti Tuberkulosis
PA : Postero Anterior
PET : Positron Emission Tomography Scans
SCLC : Small Cell Lung Carcinoma
TBNA : Trans Bronchial Needle Aspiration
TNM : Tumor-Nodus-Metastasis
DAFTAR TABEL
Tabel 1. Sindroma Paraneoplastik………..
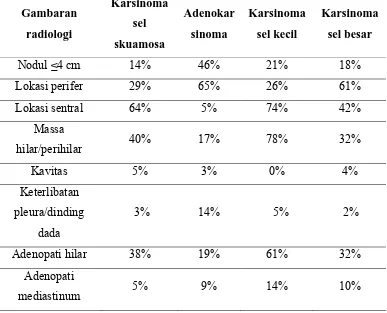
Tabel 2. Gambaran Foto Toraks Berdasarkan Tipe Histologi
Kanker Paru ……….
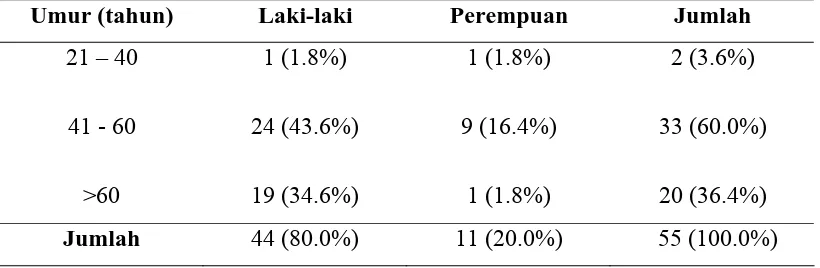
Tabel 3. Karakteristik pasien berdasarkan umur dan jenis kelamin……
Tabel 4. Distribusi kasus sesuai letak tumor dan pemeriksaan
sitologi sputum induksi NaCl 3%...
Tabel 5. Distribusi kasus berdasarkan letak tumor dan pemeriksaan
sitologi sputum post bronkoskopi……….
Tabel 6. Distribusi kasus berdasarkan letak tumor dan pemeriksaan
sitologi BAL dan/atau brushing……….
Tabel 7. Tabel 2 x 2 yang menunjukkan hasil sitologi sputum induksi
NaCl 3% dan sitologi BAL dan/atau brushing………..
Tabel 8. Tabel 2 x 2 yang menunjukkan hasil sitologi sputum post
bronkoskopi dan/atau brushing……….
DAFTAR GAMBAR
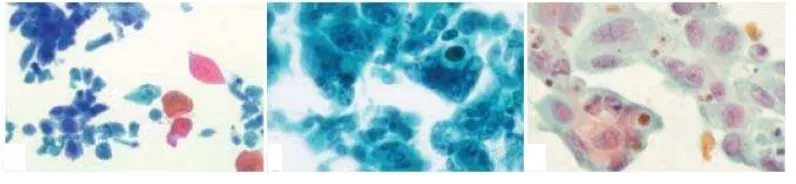
Gambar 1. Sitologi Sputum ………
Gambar 2. Bronkoskopi Serat Optik Lentur (BSOL)………..
Gambar 3. Percabangan Bronkus yang Dapat Dilihat Bronkoskopi
padaPosisi Pasien Telentang (Supine)………
Gambar 4. Perubahan Inflamasi pada Bronkitis Kronis ………….………..
Gambar 5. Sitologi Karsinoma Sel Skuamosa……….……..
Gambar 6. Sitologi Adenokarsinoma……….
Gambar 7. Sitologi Karsinoma Sel Besar (pewarnaan Papanicolaou)……...
Gambar 8. Kelompok sel dengan sitoplasma yang sedikit, nuclear
molding, dan kromatin bergranular halus, nukleolus tidak ada, formasi rosette yang baru jadi ………..
36
37
42
44
46
47
KATA PENGANTAR
Segala puji syukur dan terima kasih saya ucapkan ke hadirat Tuhan Yang
Maha Esa, sebab berkat rahmat dan karunia-Nya saya dapat menyelesaikan
penelitian ini dengan judul “Perbandingan Ketepatan Antara Pemeriksaan Sitologi
Sputum Induksi NaCl 3% Dengan Sitologi Sputum Post Bronkoskopi Secara
Fiksasi Saccomanno Dalam Membantu Penegakan Diagnosis Kanker Paru” yang
merupakan persyaratan akhir pendidikan spesialisasi di Departemen Pulmonologi
dan Ilmu Kedokteran Respirasi Universitas Sumatera Utara/RSUP Haji Adam
Malik Medan.
Adapun keberhasilan saya dalam menyelesaikan penelitian ini tidaklah
terlepas dari bantuan, bimbingan dan pengarahan dari berbagai pihak baik semua
supervisor saya, teman sejawat asisten Departemen Pulmonologi dan Ilmu
Kedokteran Respirasi FK USU, tenaga paramedis dan non medis serta dorongan
dari pihak keluarga. Pada kesempatan ini saya ingin menyampaikan penghargaan
dan terima kasih yang sebesar-besarnya kepada :
Prof. Dr. H. Luhur Soeroso, SpP (K) sebagai Ketua Departemen
Pulmonologi dan Ilmu Kedokteran Respirasi FK USU/RSUP H. Adam Malik
Medan, yang dengan penuh kesabaran dan tiada henti-hentinya memberikan
bimbingan ilmu pengetahuan, senantiasa menanamkan disiplin, ketelitian, dan
perilaku yang baik serta pola berpikir dan bertindak ilmiah, yang sangat berguna
bagi saya untuk masa yang akan datang. Begitu juga karena telah membantu saya
dalam melakukan pemeriksaan bronkoskopi terhadap pasien-pasien tumor paru
yang menjadi sampel dalam penelitian ini.
Dr. Pantas Hasibuan, SpP (K) sebagai Sekretaris Bagian Departemen
Pulmonologi dan Ilmu Kedokteran Respirasi FK USU/RSUP H. Adam Malik
Medan dan Pembimbing I penulis, yang penuh kesabaran dan kebaikan
memberikan bimbingan dan masukan selama saya menjalani Program Pendidikan
Dokter Spesialis ini dan mengerjakan penelitian ini sampai selesai.
Dr. H. Zainuddin Amir, SpP (K) sebagai Ketua TKP PPDS FK USU dan
disiplin, ketelitian, pola berpikir, dan wawasan ilmiah, serta bimbingan kepada
saya, yang sangat berguna untuk menyempurnakan tugas penelitian ini.
Prof. Dr. Tamsil Syafiuddin, SpP (K) sebagai Koordinator Penelitian
Ilmiah di Departemen Pulmonologi dan Ilmu Kedokteran Respirasi FK USU dan
Ketua Perhimpunan Dokter Paru Indonesia cabang Sumatera Utara yang telah
banyak memberikan dorongan, bimbingan, pengarahan, dan masukan dalam
rangka penyusunan dan penyempurnaan penelitian ini.
Dr. Amira Permatasari Tarigan, SpP sebagai Ketua Program Studi
Departemen Pulmonologi dan Ilmu Kedokteran Respirasi FK USU/RSUP H.
Adam Malik Medan, yang telah memberikan dukungan moral, semangat,
motivasi, bimbingan, dan masukan kepada saya selama menjalani pendidikan
spesialisasi dan menyelesaikan penelitian ini sampai selesai.
Dr. Noni Novisari Soeroso, SpP sebagai Sekretaris Program Studi
Departemen Pulmonologi dan Ilmu Kedokteran Respirasi dan Pembimbing II
saya, yang telah membimbing, menolong, memberikan masukan, motivasi,
didikan, dan bantuan kepada saya untuk mengerjakan penelitian ini dari awal
sampai akhir, termasuk dalam pengerjaan tindakan bronkoskopi terhadap
pasien-pasien tumor paru yang menjadi sampel dalam penelitian ini.
Penghargaan dan ucapan terima kasih yang sebesar-besarnya saya
sampaikan kepada supervisor saya Dr. Hilaluddin Sembiring, SpP (K),
DTM&H, Prof. Dr. R.S. Parhusip, SpP (K), (alm) Dr. Sumarli, SpP (K),
(alm) Dr. Sugito, SpP (K), dan Dr. Usman, SpP, yang telah banyak
memberikan bimbingan, nasihat, ilmu pengetahuan dan pengalaman klinis beliau
selama mengabdi pada Departemen Pulmonologi dan Ilmu Kedokteran Respirasi
FK USU yang sangat berguna bagi saya selama menjalani pendidikan spesialisasi
ini.
Penghargaan dan rasa terima kasih saya yang sebesar-besarnya saya
sampaikan kepada Dr. Widirahardjo, SpP (K), Dr.PS. Pandia, SpP (K), Dr.
Fajrinur Syarani, SpP (K), Dr. Parluhutan Siagian, SpP, Dr. Bintang YM.
Sinaga, SpP, Dr. Setia Putra Tarigan, SpP, Dr. Ucok Martin, SpP, dan Dr.
masukan, dan pengarahan selama saya menjalani pendidikan dan mengerjakan
penelitian ini sampai selesai.
Dr. Sumondang Pardede, SpPA sebagai Kepala Instalasi Bagian/SMF
Patologi Anatomi RSUP H. Adam Malik Medan dan pembimbing tesis saya dari
bagian Patologi Anatomi, yang dengan sabar telah memberikan bimbingan,
bantuan, masukan, motivasi, dan pengertian di bidang sitologi sputum, serta
membantu penyelesaian hasil penelitian ini sampai akhirnya penelitian ini dapat
terlaksana dengan baik.
Dr. Arlinda Sari Wahyuni, M.Kes sebagai pembimbing statistik saya,
yang telah banyak memberikan bantuan, bimbingan, dan dukungan, serta
pengetahuan di bidang statistika kepada saya dalam menyelesaikan dan mengolah
hasil yang didapat dalam penelitian ini.
Izinkanlah saya mengucapkan rasa terima kasih kepada Dekan Fakultas
Kedokteran Universitas Sumatera Utara, Direktur RSUP H. Adam Malik Medan,
yang telah memberikan kesempatan dan bimbingan kepada saya selama menjalani
pendidikan spesialisasi ini.
Saya juga mengucapkan terima kasih kepada para teman sejawat saya
residen paru yang terkasih di Program Pendidikan Dokter Spesialis Departemen
Pulmonologi dan Ilmu Kedokteran Respirasi FK USU/RSUP H. Adam Malik
Medan, pegawai tata usaha, perawat/petugas poliklinik, ruang IDT/bronkoskopi,
ruang rawat inap Rindu A3 Paru, analis dan pegawai di Instalasi Patologi Anatomi
RSUP H. Adam Malik Medan, perawat RS. Tentara Kesdam I/BB Tk. II dan RS.
Tembakau Deli Medan, yang telah bekerjasama dan membantu saya dalam
menyelesaikan penelitian ini.
Dengan rasa hormat, kasih saying, dan ucapan terima kasih yang tiak
terbalas saya sampaikan kepada kedua orang tua saya tercinta yaitu ayahanda Kol
(Purn). Dr. Jarudi Sinaga, SpP dan ibunda Selli Deliana Herawati Purba, yang
dengan sabar membesarkan, mendidik, memotivasi, mendukung, dan setia
mendoakan saya selama saya menjalani masa pendidikan spesisalisasi ini sampai
sekarang. Demikian juga kepada mertua saya (alm) Drs. B.T. Manurung dan ibu
dukungan, semangat, bantuan kepada saya selama saya menjalani pendidikan
spesialisasi ini.
Demikian juga dengan rasa hormat, cinta kasih, dan terima kasih yang
sebesar-besarnya saya ucapkan kepada suami saya yang tercinta, dr. Edward
Sugito Manurung, karena telah setia menemani, membantu, mendorong, dan
mendoakan saya selama saya menjalani pendidikan ini sampai akhirnya
menyelesaikan tugas penelitian ini. Begitu juga saya ucapkan rasa terima kasih
yang tidak terbalas kepada saudara kandung saya yaitu abang saya Jove Meldi
Priyatama, S.T., M.Sc., dan ketiga adik-adik saya Irani Ruth Julita Sinaga, S.T.,
Penta Josua Putra Sinaga, S.T., dan Anggian Heksa Efraim, S.Psi., yang juga telah
memberikan dorongan dan semangat, doa, dan bantuannya kepada saya selama ini
sampai akhirnya dapat menyelesaikan tugas pendidikan ini dengan maksimal.
Akhirnya pada kesempatan ini perkenankanlah saya untuk menyampaikan
permohonan maaf yang sebesar-besarnya atas segala kekurangan, kekhilafan, dan
kesalahan yang saya perbuat selama ini. Semoga ilmu, keterampilan dan
pembinaan kepribadian yang saya dapatkan selama ini dapat bermanfaat bagi
agama, nusa dan bangsa dan mendapat restu dari Tuhan Yang Maha Esa.
Medan, September 2011
Penulis
PERNYATAAN
PERBANDINGAN KETEPATAN ANTARA PEMERIKSAAN SITOLOGI
SPUTUM INDUKSI NaCl 3% DENGAN SITOLOGI SPUTUM POST
BRONKOSKOPI SECARA FIKSASI SACCOMANNO DALAM
MEMBANTU PENEGAKAN DIAGNOSIS KANKER PARU
TESIS
Dengan ini saya menyatakan bahwa dalam tesis ini tidak terdapat karya yang
pernah diajukan untuk memperoleh gelar kesarjanaan di suatu perguruan tinggi,
dan sepanjang pengetahuan saya juga tidak terdapat karya atau pendapat yang
pernah ditulis atau diterbitkan orang lain, kecuali yang secara tertulis diacu dalam
naskah ini dan disebutkan dalam daftar pustaka.
Medan, September 2011
Peneliti
Telah diuji pada :
Tanggal 15 September 2011
Panitia Penguji Tesis
Ketua : Dr. Amira Permatasari Tarigan, Sp.P
Sekretaris : Dr. Noni Novisari Soeroso, Sp.P
Anggota Penguji : - Prof. Dr. Luhur Soeroso, Sp.P (K)
- Prof. Dr. Tamsil Syafiuddin, Sp.P (K)
- Dr. Hilaluddin Sembiring, DTM & H, Sp.P (K)
- Dr. H. Zainuddin Amir, Sp.P (K)
- Dr. Pandiaman Pandia, Sp.P (K)
ABSTRAK
Tujuan : Membandingkan ketepatan pemeriksaan sitologi sputum induksi NaCl
3% dengan sitologi sputum post bronkoskopi secara fiksasi Saccomanno dalam
membantu penegakan diagnosis kanker paru.
Metode : Studi analitik, yang dilakukan secara observasional, dengan pendekatan
cross-sectional yang bersifat uji diagnostik.
Hasil : Penderita rawat inap yang dicurigai menderita kanker paru dalam
penelitian ini adalah sebanyak 55 orang dengan proporsi pasien laki-laki sebesar
80.0% dan perempuan sebesar 20.0%. Kasus paling banyak ditemukan pada
pasien dengan kelompok umur 41-60 tahun yaitu sebesar 60.0%, baik laki-laki
maupun perempuan, dengan umur yang paling tua adalah 81 tahun dan yang
paling muda adalah 38 tahun. Secara radiologi kasus tumor letak sentral adalah
sebesar 61.8% dan tumor letak perifer sebesar 38.2%. Jumlah kasus yang
menunjukkan hasil sitologi sputum induksi NaCl 3% dengan fiksasi Saccomanno
sebesar 47.3%, dimana tumor letak sentral sebesar 36.4% dan tumor letak perifer
sebesar 10.9% dengan jenis karsinoma sel skuamosa paling banyak (36.4%) dan
karsinoma sel kecil (10.9%). Sedangkan proporsi sitologi sputum post
bronkoskopi dengan fiksasi Saccomanno sebesar 47.3%, dengan kasus tumor
sentral 34.5% (jenis karsinoma sel skuamosa 23.6%, karsinoma sel kecil 9.1%,
adenokarsinoma 1.8%) dan tumor letak perifer sebesar 12.7% (jenis karsinoma
sel skuamosa). Ketepatan (sensitivitas) pemeriksaan sitologi sputum induksi NaCl
pemeriksaan sitologi sputum post bronkoskopi dengan fiksasi Saccomanno adalah
44.1%.
Kesimpulan : Ketepatan (sensitivitas) sitologi sputum induksi NaCl 3% dengan
fiksasi Saccomanno tidak berbeda secara signifikan dengan ketepatan
(sensitivitas) sitologi sputum post bronkoskopi.
Kata Kunci : sitologi sputum induksi NaCl 3%, sputum post bronkoskopi, kanker
ABSTRAK
Tujuan : Membandingkan ketepatan pemeriksaan sitologi sputum induksi NaCl
3% dengan sitologi sputum post bronkoskopi secara fiksasi Saccomanno dalam
membantu penegakan diagnosis kanker paru.
Metode : Studi analitik, yang dilakukan secara observasional, dengan pendekatan
cross-sectional yang bersifat uji diagnostik.
Hasil : Penderita rawat inap yang dicurigai menderita kanker paru dalam
penelitian ini adalah sebanyak 55 orang dengan proporsi pasien laki-laki sebesar
80.0% dan perempuan sebesar 20.0%. Kasus paling banyak ditemukan pada
pasien dengan kelompok umur 41-60 tahun yaitu sebesar 60.0%, baik laki-laki
maupun perempuan, dengan umur yang paling tua adalah 81 tahun dan yang
paling muda adalah 38 tahun. Secara radiologi kasus tumor letak sentral adalah
sebesar 61.8% dan tumor letak perifer sebesar 38.2%. Jumlah kasus yang
menunjukkan hasil sitologi sputum induksi NaCl 3% dengan fiksasi Saccomanno
sebesar 47.3%, dimana tumor letak sentral sebesar 36.4% dan tumor letak perifer
sebesar 10.9% dengan jenis karsinoma sel skuamosa paling banyak (36.4%) dan
karsinoma sel kecil (10.9%). Sedangkan proporsi sitologi sputum post
bronkoskopi dengan fiksasi Saccomanno sebesar 47.3%, dengan kasus tumor
sentral 34.5% (jenis karsinoma sel skuamosa 23.6%, karsinoma sel kecil 9.1%,
adenokarsinoma 1.8%) dan tumor letak perifer sebesar 12.7% (jenis karsinoma
sel skuamosa). Ketepatan (sensitivitas) pemeriksaan sitologi sputum induksi NaCl
pemeriksaan sitologi sputum post bronkoskopi dengan fiksasi Saccomanno adalah
44.1%.
Kesimpulan : Ketepatan (sensitivitas) sitologi sputum induksi NaCl 3% dengan
fiksasi Saccomanno tidak berbeda secara signifikan dengan ketepatan
(sensitivitas) sitologi sputum post bronkoskopi.
Kata Kunci : sitologi sputum induksi NaCl 3%, sputum post bronkoskopi, kanker
BAB 1
PENDAHULUAN
1.1. Latar Belakang
Kanker paru merupakan kasus keganasan yang paling sering
ditemukan di seluruh dunia dewasa ini (12.6% dari seluruh kasus baru
kanker, 17.8% dari kematian karena kanker).1,2 Diperkirakan sekitar 1.2 juta
kasus baru kanker paru dan 1.1 juta kematian akibat kanker paru terjadi pada
tahun 2000, dengan perbandingan rasio terjadinya antara laki-laki :
perempuan sekitar 2.7.2 Sedangkan pada tahun 2007, secara global
diperkirakan sekitar 1.5 juta kasus baru kanker paru.3 Kanker paru menjadi
penyebab paling sering dari kasus kematian akibat kanker pada laki-laki di
Amerika Utara dan hampir di semua negara-negara Eropa Timur maupun
Eropa Barat, dan semakin sering menjadi penyebab kematian di
negara-negara berkembang di Asia, Amerika Latin, dan Afrika, meskipun data-data
yang berkualitas tinggi untuk perbandingan belum tersedia dari kebanyakan
populasi tersebut.1
Selama berabad-abad, telah diketahui bahwa sel-sel keganasan dapat
ditemukan pada sekresi bronkus pasien kanker paru. Sitologi merupakan
salah satu pendekatan penting selain pemeriksaan histologi dan sering
menjadi metode diagnosis yang baik. Apabila sitologi sputum yang
ditegakkan dari bahan yang diambil selama tindakan bronkoskopi serat lentur
(fiberoptic bronchoscopy) yaitu dari sitologi sikatan bronkus (bronchial
brushing), bilasan bronkus (bronchial washing), ataupun dari sputum post-bronkoskopi.4 Pasien dengan sitologi sputum mencurigakan (atipik berat
atau sel keganasan) sebaiknya dilakukan tindakan bronkoskopi serat lentur
dan pemeriksaan radiologi lainnya. Menurut European Respiratory Journal
2003 sitologi sputum terutama dapat mendeteksi karsinoma skuamosa di
saluran nafas sentral. Sitologi sputum positif untuk adenokarsinoma stadium
≥ IIIA pada 82.4% kasus. Dibandingkan dengan CT scan toraks, kekerapan
“false-positive” sitologi sputum untuk deteksi dini karsinoma skuamosa
sangat rendah.5
Sitologi sputum memiliki spesifitas 99% dan sensitivitas 66%, tetapi
sensitivitas lebih tinggi pada lesi-lesi sentral (71%) dibandingkan dengan lesi
perifer (49%).6 Pada penelitian Siagian (2002) yang dilakukan pada 38 orang
pasien yang dirawat atau berobat jalan di Bagian/SMF Paru RS. Haji Adam
Malik, didapatkan sensitifitas sitologi sputum sebesar 26.3% (10 orang),
dengan jenis skuamosa sebanyak 80% dan adenokarsinoma sebanyak 20%.7
Dengan bantuan inhalasi NaCl 3% untuk merangsang pengeluaran
sputum, kepositifan sitologi sputum dapat ditingkatkan. Tujuan induksi
sputum adalah mengumpulkan sampel yang cukup dari saluran nafas individu
mempunyai korelasi dengan BAL dan kumbah bronkus (bronchial washing)
tetapi lebih kecil dibandingkan dengan biopsi bronkus.8
Sedangkan pengumpulan sputum post-bronkoskopi memerlukan
kerjasama yang baik dari pasien ditambah dengan bantuan dari perawat dan
personil laboratorium. Sputum post-bronkoskopi diekspektorasikan dalam 24
jam setelah bronkoskopi.4
Diagnosis kanker paru dengan sputum induksi dapat menjadi
alternatif dari pemeriksaan bronkoskopi. Dari penelitian Khajotia (2009), 25
pasien dari kelompok sputum induksi didiagnosis menderita kanker paru
primer; sputum induksi positif ditemukan sel-sel keganasan terdapat pada 21
orang (84%), sedangkan bronkoskopi positif pada 23 orang (92%) (tidak
berbeda secara signifikan). Sebagai perbandingan, dari sputum spontan
didapatkan positif pada 15 dari 29 orang (52%) yang didiagnosis menderita
kanker paru primer, sedangkan bronkoskopi positif pada 28 (97%)
(p<0.001).9
Dari penelitian Astowo (1994) pada 50 orang (44 orang laki-laki dan
6 orang perempuan) yang dilakukan teknik pengumpulan sputum spontan
(langsung dibatukkan) dan sputum induksi inhalasi NaCl 3% di UPF Paru
RS. Persahabatan Jakarta, didapatkan hasil kepositifan sitologi sputum
spontan sebanyak 16% dan kepositifan sitologi sputum induksi NaCl 3%
sebanyak 26%. Perbedaan ini bermakna secara statistik (p<0.05) dan tidak
Dari penelitian Rizzo dkk. (1990) yang melibatkan 249 orang yang
diambil secara consecutive sampling, didapatkan hasil bahwa lebih banyak
sel yang dapat didiagnosis dan ditemukan pada sputum yang dikumpulkan
dengan fiksasi Saccomanno daripada teknik pick-and-smear. Lebih banyak
informasi diagnostik dan lebih sedikit terjadinya negatif palsu bila
menggunakan fiksasi Saccomanno.11
Penelitian Salman (2002) melibatkan 93 orang yang memenuhi
kriteria inklusi (78 orang laki-laki dan 15 orang perempuan). Penelitian ini
membandingkan kepositifan antara pemeriksaan sitologi sputum induksi
NaCl 3% yang tidak difiksasi (teknik langsung) dengan sitologi sputum
induksi NaCl 3% yang difiksasi dengan Saccomanno, dan didapatkan hasil
peningkatan kepositifan sitologi sputum induksi NaCl 3% dengan fiksasi
Saccomanno (18.3%) dibandingkan dengan teknik langsung (4.3%) dalam
menegakkan diagnosis kanker paru di RS. Persahabatan Jakarta. Penelitian
ini menggunakan pemeriksaan bronkoskopi (bilasan, sikatan, biopsi aspirasi
jarum maupun biopsi), trans bronchial lung biopsy (TBLB), trans thoracal
lung biopsy (TTLB), biopsi jarum halus kelenjar getah bening, sitologi cairan pleura, dan biopsi pleura sebagai baku emas (gold standard) penelitiannya.12
Penelitian Purnomo (2009-2010) yang dilakukan di RSUD Dr.
Moewardi Surakarta melibatkan 57 orang yang memenuhi kriteria inklusi (40
orang laki-laki dan 17 orang perempuan) dan menggunakan trans thoracal
getah bening, dan sitologi cairan pleura sebagai baku emas. Didapatkan hasil
sensitivitas yang lebih tinggi (10.5%) pada sitologi sputum induksi NaCl 3%
tiga hari berturut-turut dengan fiksasi Saccomanno dibandingkan dengan
sensitivitas 3.5% pada sitologi sputum induksi NaCl 3% satu kali dengan
fiksasi alkohol. Sedangkan bilasan bronkus dengan fiksasi alkohol memiliki
sensitivitas sebesar 24.6%.13
Blocking dkk. telah menunjukkan bahwa sensitivitas sitologi sputum
dari 1 sampel berkisar 68%, dari 2 sampel berkisar 78%, dan dari ≥3 sampel berkisar 85-86%.14
Sedangkan pemeriksaan sitologi post-bronkoskopi pernah dilaporkan
dalam enam buah penelitian sebelumnya, yaitu penelitian Kvale dkk. (1976)
menunjukkan sensitivitas dari sitologi sputum post-bronkoskopi sebesar 14%,
penelitian Chopra dkk. (1977) 48%, penelitian Chandhary dkk. (1978) 51%,
penelitian Mori dkk. (1989) 21%, penelitian de Gracia dkk. (1993) 30%, dan
penelitian Wongsurakiat dkk. (1998) menunjukkan sensitivitas 8%. Dari
kumpulan penelitian tersebut, didapatkan sensitivitas sitologi sputum
post-bronkoskopi berkisar antara 8-51%, dengan nilai rata-rata 35% (Schreiber
dan McCrory, 2003).6
Dari penelitian Cok dkk. (2006) di Turki, didapatkan sensitivitas
sitologi sputum post-bronkoskopi sebesar 33%, sedangkan dari sitologi BAL
(34.7%), sikatan bronkus/brushing (50.8%), TBNA (43.4%), biopsi aspirasi
biopsi aspirasi menunjukkan cakupan diagnostik yang lebih tinggi pada
kanker paru sentral atau tumor endobronkial.Ditemukan diagnosis pasti pada
11 orang pasien dengan sputum post-bronkoskopi, dan pada 10 orang tidak
ditemukan lesi endobronkial.15
Penelitian Funahashi, dkk. (1979) melibatkan 273 orang pasien yang
dilakukan tindakan bronkoskopi dan dipantau selama 27 bulan, didapatkan
hasil sensitivitas kombinasi sitologi aspirasi bronkus dengan sputum post
bronkoskopi meningkat dari 41% (17 orang menunjukkan hasil positif dari 41
pasien yang tidak tampak kelainannya secara bronkoskopi) menjadi 61% (25
orang positif dari 41 pasien yang tidak tampak kelainannya secara
bronkoskopi).16
Namun pada penelitian Kvale, Bode, dan Kini (1976) yang meneliti
tindakan bronkoskopi fleksibel pada 228 pasien untuk menentukan jenis
spesimen mana yang memberikan nilai diagnostik terbanyak, didapatkan
sitologi sputum post-bronkoskopi positif pada 40% kasus, kombinasi sikatan
bronkus dan biopsi (65%), dan yang paling akurat adalah kombinasi sikatan
bronkus dengan biopsi bronkus (79%).17
1.2. Perumusan Masalah
Berdasarkan hasil uraian dan latar belakang tersebut, peneliti ingin
dengan pemeriksaan sitologi sputum post-bronkoskopi secara fiksasi
Saccomanno dalam membantu penegakan diagnosis kanker paru.
1.3. Hipotesis
Pemeriksaan sitologi sputum induksi NaCl 3% berbeda dengan
pemeriksaan sitologi sputum post-bronkoskopi secara fiksasi Saccomanno
dalam membantu penegakan diagnosis kanker paru.
1.4. Tujuan Penelitian
1.4.1. Tujuan Umum
Membandingkan ketepatan pemeriksaan sitologi sputum induksi
NaCl 3% dengan sitologi sputum post-bronkoskopi secara fiksasi
Saccomanno dalam membantu penegakan diagnosis kanker paru.
1.4.2. Tujuan Khusus
1. Untuk memperoleh gambaran karakteristik (umur dan jenis
kelamin) pasien yang dicurigai menderita kanker paru yang
termasuk dalam criteria inklusi penelitian yang dirawat di
beberapa rumah sakit di Medan (RS. Adam Malik, RS.
Tembakau Deli, dan RS. Tentara Putri Hijau Kesdam
Tk.II/BB).
2. Untuk mengetahui distribusi kasus kanker paru yang sesuai
dengan gambaran radiologi (foto toraks, CT scan toraks) dan
pemeriksaan patologi anatomi pada penderita kanker paru
3. Untuk mengetahui ketepatan pemeriksaan sitologi sputum
induksi NaCl 3% dengan fiksasi Saccomanno.
4. Untuk mengetahui ketepatan sitologi sputum
post-bronkoskopi dengan fiksasi Saccomanno.
1.5. Manfaat Penelitian
Pemeriksaan sitologi sputum yang diinduksi dengan NaCl 3% dan
difiksasi dengan larutan Saccomanno belum lazim dilakukan di rumah
sakit-rumah sakit di Medan, sehingga kalau penelitian ini berhasil diharapkan
teknik ini dapat menjadi salah satu pemeriksaan diagnostik non invasif yang
dapat diandalkan untuk membantu penegakan diagnosis kanker paru,
BAB 2
TINJAUAN PUSTAKA
2.1. Definisi Kanker Paru
Kanker paru dalam arti luas adalah semua penyakit keganasan di paru,
mencakup keganasan yang berasal dari paru sendiri maupun keganasan dari
luar paru (metastasis tumor di paru). Namun dalam penelitian ini, yang
dimaksud dengan kanker paru adalah kanker paru primer, yaitu tumor ganas
yang berasal dari epitel bronkus atau karsinoma bronkus (bronchogenic
carcinoma).18
2.2. Epidemiologi Kanker Paru
Kanker paru masih menjadi salah satu keganasan yang paling sering,
berkisar 20% dari seluruh kasus kanker pada laki-laki dengan risiko terkena 1
dari 13 orang dan 12% dari semua kasus kanker pada perempuan dengan
risiko terkena 1 dari 23 orang. Di Inggris rata-rata 40.000 kasus baru
dilaporkan setiap tahun. Perkiraan insidensi kanker paru pada laki-laki tahun
2005 di Amerika Serikat adalah 92.305 dengan rata-rata 91.537 orang
meninggal karena kanker.19 American Cancer Society mengestimasikan kanker paru di Amerika Serikat pada tahun 2010 sebagai berikut :20
- Sekitar 222.520 kasus baru kanker paru akan terdiagnosa (116.750 orang
- Estimasi kematian karena kanker paru sekitar 157.300 kasus (86.220 pada
laki-laki dan 71.080 pada perempuan), berkisar 28% dari semua kasus
kematian karena kanker.
Risiko terjadinya kanker paru sekitar 4 kali lebih besar pada laki-laki
dibandingkan perempuan dan risiko meningkat sesuai dengan usia: di Eropa
insidensi kanker paru 7 dari 100.000 laki-laki dan 3 dari 100.000 perempuan
pada usia 35 tahun, tetapi pada pasien >75 tahun, insidensi 440 pada laki-laki
dan 72 pada perempuan. Variasi insidensi kanker paru secara geografik yang
luas juga dilaporkan dan hal ini terutama berhubungan dengan kebiasaan
merokok yang bervariasi di seluruh dunia.19
Di Indonesia data epidemiologi belum ada. Di Rumah Sakit
Persahabatan jumlah kasus tumor ganas intratoraks cukup sering ditemukan.
Kekerapan kanker paru di rumah sakit itu merupakan 0.06% dari jumlah
seluruh penderita rawat jalan dan 1.6% dari seluruh penderita rawat inap.18
2.3. Faktor Risiko dan Etiologi Kanker Paru
Banyak penelitian menyatakan bahwa merokok merupakan penyebab
utama kanker paru, dengan periode laten antara dimulainya merokok dengan
terjadinya kanker paru adalah 15-50 tahun. Selain itu, jumlah pack rokok
dalam 1 tahun yang dihabiskan dan usia dimulainya merokok, sangat erat
dihubungkan dengan risiko terjadinya kanker paru. Variasi geografik dan pola
berhubungan dengan kebiasaan merokok. Di Asia kebiasaan merokok masih
tinggi, tetapi angka kebiasaan merokok pada laki-laki berkurang. Angka
kebiasaan merokok pada perempuan Asia masih rendah, tetapi sekarang
semakin meningkat pada perempuan-perempuan usia muda.21
Penyebab lain dari kanker paru adalah polusi udara, paparan terhadap
arsen, asbestos, radon, chloromethyl ethers, chromium, mustard gas, penghalusan nikel, hidrokarbon polisiklik, beryllium, cadmium, dan vinyl
chloride. Insidensi kanker paru yang lebih tinggi juga ditemukan pada industri-industri gas-batu bara, proses penghalusan logam. Predisposisi
genetik juga memegang peranan dalam etiologi kanker paru.19
2.4. Diagnosis Kanker Paru
2.4.1. Manifestasi Klinis
Manifestasi klinis baik tanda maupun gejala kanker paru sangat
bervariasi. Faktor-faktor seperti lokasi tumor, keterlibatan kelenjar getah
bening di berbagai lokasi, dan keterlibatan berbagai organ jauh dapat
mempengaruhi manifestasi klinis kanker paru.22
Manifestasi klinis kanker paru dapat dikategorikan menjadi :19,22
2.4.1.1. Manifestasi Lokal Kanker Paru (Intrapulmonal Intratorakal)
Gejala yang paling sering adalah batuk kronis dengan/tanpa produksi
bronkoalveolar (bronchoalveolar cell carcinoma). Hemoptisis (batuk darah)
merupakan gejala pada hampir 50% kasus. Nyeri dada juga umum terjadi dan
bervariasi mulai dari nyeri pada lokasi tumor atau nyeri yang lebih berat oleh
karena adanya invasi ke dinding dada atau mediastinum. Susah bernafas
(dyspnea) dan penurunan berat badan juga sering dikeluhkan oleh pasien
kanker paru. Pneumonia fokal rekuren dan pneumonia segmental mungkin
terjadi karena lesi obstruktif dalam saluran nafas. Mengi unilateral dan
monofonik jarang terjadi karena adanya tumor bronkial obstruksi. Stridor
dapat ditemukan bila trakea sudah terlibat.
2.4.1.2. Manifestasi Ekstrapulmonal Intratorakal
Manifestasi ini disebabkan oleh adanya invasi/ekstensi kanker paru ke
struktur/organ sekitarnya. Sesak nafas dan nyeri dada bisa disebabkan oleh
keterlibatan pleura atau perikardial. Efusi pleura dapat menyebabkan sesak
nafas, dan efusi perikardial dapat menimbulkan gangguan kardiovaskuler.
Tumor lobus atas kanan atau kelenjar mediastinum dapat menginvasi atau
menyebabkan kompresi vena kava superior dari eksternal. Dengan demikian
pasien tersebut akan menunjukkan suatu sindroma vena kava superior, yaitu
nyeri kepala, wajah sembab/plethora, lehar edema dan kongesti, pelebaran
vena-vena dada. Tumor apeks dapat meluas dan melibatkan cabang simpatis
superior dan menyebabkan sindroma Horner, melibatkan pleksus brakialis dan
menyebabkan nyeri pada leher dan bahu dengan atrofi dari otot-otot kecil
yang berjalan di atas arcus aorta dan menyebabkan suara serak dan paralisis
pita suara kiri. Invasi tumor langsung atau kelenjar mediastinum yang
membesar dapat menyebabkan kompresi esophagus dan akhirnya disfagia.
2.4.1.3. Manifestasi Ekstratorakal Non Metastasis
Kira-kira 10-20% pasien kanker paru mengalami sindroma
paraneoplastik. Biasanya hal ini terjadi bukan disebabkan oleh tumor,
melainkan karena zat hormon/peptida yang dihasilkan oleh tumor itu sendiri.
Pasien dapat menunjukkan gejala-gejala seperti mudah lelah, mual, nyeri
abdomen, confusion, atau gejala yang lebih spesifik seperti galaktorea (galactorrhea). Produksi hormon lebih sering terjadi pada karsinoma sel kecil
dan beberapa sel menunjukkan karakteristik neuro-endokrin. Peptida yang
disekresi berupa adrenocorticotrophic hormone (ACTH), antidiuretic
hormone (ADH), kalsitonin, oksitosin dan hormon paratiroid. Walaupun kadar peptide-peptida ini tinggi pada pasien-pasien kanker paru, namun hanya
sekitar 5% pasien yang menunjukkan sindroma klinisnya. Jari tabuh (clubbing
finger) dan hypertrophic pulmonary osteo-arthropathy (HPOA) juga termasuk manifestasi non metastasis dari kanker paru. Neuropati perifer dan sindroma
neurologi seperti sindroma miastenia Lambert-Eaton juga dihubungkan
Tabel 1. Sindroma Paraneoplastik19
Sering terjadi Jarang terjadi
Secara umum
Systemic Lupus Erythematosus
Kulit
Acanthosis nigricans
Iktiosis didapat
Keratoderma palmoplantar
didapat
Dermatomiositis
Eritema annulare
Dermatitis eksfoliatif
Neurologi
2.4.1.4. Manifestasi Ekstratorakal Metastasis
Penurunan berat badan >20% dari berat badan sebelumnya (bulan
sebelumnya) sering mengindikasikan adanya metastasis. Pasien dengan
metastasis ke hepar sering mengeluhkan penurunan berat badan. Kanker paru
umumnya juga bermetastasis ke kelenjar adrenal, tulang, otak, dan kulit.
Keterlibatan organ-organ ini dapat menyebabkan nyeri local. Metastasis ke
tulang dapat terjadi ke tulang mana saja namun cenderung melibatkan tulang
iga, vertebra, humerus, dan tulang femur. Bila terjadi metastasis ke otak, maka
akan terdapat gejala-gejala neurologi, seperti confusion, perubahan
anterior dapat terlibat pada 25% pasien dan sebaiknya dinilai secara rutin
dalam mengevaluasi pasien kanker paru.
2.4.2. Pemeriksaan Fisik
Pemeriksaan fisik sangat penting dalam mendiagnosis suatu penyakit.
Tumor paru ukuran kecil dan terletak di perifer dapat memberikan gambaran
normal pada pemeriksaan fisik. Tumor dengan ukuran besar, terlebih bila
disertai atelektasis sebagai akibat kompresi bronkus, efusi pleura atau
penekanan vena kava akan memberikan hasil yang informatif. Pada pasien
kanker paru dapat ditemukan demam, kelainan suara pernafasan pada paru,
pembesaran pada kelenjar getah bening, pembesaran hepar, pembengkakan
pada wajah, tangan, kaki, atau pergelangan kaki, nyeri pada tulang, kelemahan
otot regional atau umum, perubahan kulit seperti rash, daerah kulit
menghitam, atau bibir dan kuku membiru, pemeriksaan fisik lainnya yang
mengindikasikan tumor primer ke organ lain.22
2.4.3. Pemeriksaan Radiologi
2.4.3.1. Foto toraks
Pada pemeriksaan foto toraks PA/lateral, kelainan dapat dilihat bila
massa tumor berukuran >1 cm. Tanda yang mendukung keganasan adalah tepi
yang ireguler, disertai indentasi pleura, tumor satelit, dan lain-lain. Pada foto
toraks juga dapat ditemukan invasi ke dinding dada, efusi pleura, efusi
Pemberian OAT pada penderita golongan risiko tinggi yang tidak
menunjukkan perbaikan atau bahkan memburuk setelah 1 bulan harus
menimbulkan pemikiran kemungkinan kanker paru dan melakukan
pemeriksaan penunjang lain sehingga kanker paru dapat disingkirkan.
Pengobatan pneumonia yang tidak berhasil setelah pemberian antibiotik
selama 1 minggu juga harus menimbulkan dugaan kemungkinan tumor di
balik pneumonia tersebut.18
Tabel 2. Gambaran foto toraks berdasarkan tipe histologi kanker paru.2
2.4.3.2. CT scan toraks
CT scan toraks (Computerized Tomographic Scans) dapat mendeteksi
tumor yang berukuran lebih kecil yang belum dapat dilihat dengan foto toraks,
dapat menentukan ukuran, bentuk, dan lokasi yang tepat dari tumor oleh
karena 3 dimensi. CT scan toraks juga dapat mendeteksi pembesaran kelenjar
getah bening regional.22 Tanda-tanda proses keganasan tergambar dengan
baik, bahkan bila terdapat penekanan terhadap bronkus, tumor intrabronkial,
atelektasis, efusi pleura yang tidak massif dan telah terjadi invasi ke
mediastinum dan dinding dada meski tanpa gejala. Demikian juga
ketelitiannya mendeteksi kemungkinan metastasis intrapulmoner. Pemeriksaan
CT scan toraks sebaiknya diminta hingga suprarenal untuk dapat mendeteksi
ada/tidak adanya pembesaran KGB adrenal.18
2.4.3.3. MRI (Magnetic Resonance Imaging Scans)
MRI tidak rutin digunakan untuk penjajakan pasien kanker paru. Pada
keadaan khusus, MRI dapat digunakan untuk mendeteksi area yang sulit
diinterpretasikan pada CT scan toraks seperti diafragma atau bagian apeks
paru (untuk mengevaluasi keterlibatan pleksus brakial atau invasi ke
vertebra).22
2.4.3.4. PET scan (Positron Emission Tomography)
PET scan merupakan teknologi yang relatif baru. Molekul glukosa
scan diambil. Banyaknya radiasi yang digunakan sangat kecil. Sel-sel kanker mengambil lebih banyak glukosa daripada sel yang normal karena sel-sel
kanker bertumbuh dan bermultiplikasi dengan cepat. Oleh karena itu, jaringan
dengan sel kanker tampak lebih terang daripada jaringan yang normal. Tumor
primer, kelenjar getah bening dengan sel-sel keganasan, dan tumor metastasis
tampak sebagai spot yang terang pada PET scan.22
PET scan tidak rutin digunakan sebagai tes diagnostik lini pertama
untuk kanker paru, kadang digunakan setelah foto toraks atau CT scan toraks
untuk membedakan antara tumor jinak dan ganas. PET scan khusus digunakan
untuk mendeteksi penyebaran tumor ke kelenjar getah bening regional dan
metastasis jauh. Bagaimanapun, terdapat beberapa kondisi yang lain dari
kanker yang juga dapat menyebabkan gambaran positif PET scan. Gambaran
PET scan sebaiknya diinterpretasikan dengan hati-hati dan dikorelasikan
dengan hasil pemeriksaan penunjang lainnya.22
2.4.4. Sitologi Sputum
Sputum adalah sekret abnormal yang berasal/diekspektorasikan dari
sistem bronkopulmoner. Sputum bukanlah air liur (saliva) dan bukan pula
berasal dari nasofaring. Sputum yang dibatukkan oleh seorang pasien
mengindikasikan adanya suatu proses patologis pada sistem bronkopulmoner
yang sedang berlangsung. Sputum terdiri dari material seluler, non seluler,
dan non pulmoner tergantung dari proses patologis yang mendasarinya.
saluran nafas, sel-sel bronkial dan alveolar yang dieksfoliasikan, atau sel-sel
keganasan dari tumor paru. Sel-sel non pulmoner seperti sel-sel skuamosa
orofaring atau sisa-sisa makanan yang dapat menjadi bagian dari sputum
apabila mengalami aspirasi ke paru dan kemudian dibatukkan. Air merupakan
komponen utama dari sputum (90%), selebihnya terdiri dari protein, enzim,
karbohidrat, lemak, dan glikoprotein. Yang dapat dievaluasi dari sputum
adalah karakteristik fisiknya, mikroorganismenya, adanya sel-sel keganasan,
proses inflamasi, dan perubahan patologis dari mukosa bronkus.23
Analisa sputum dapat melengkapi pemeriksaan CT scan toraks, oleh
karena sel-sel tumor yang terletak di saluran nafas sentral akan ber-eksfoliatif
ke dalam sputum lebih banyak dibandingkan sel-sel tumor yang berada di
perifer.24 Dasar dari gambaran sitologi sel-sel epitel bronkus mengalami
eksfoliatif ke dalam sputum dapat memprediksikan risiko terjadinya kanker
paru yaitu dari pemikiran bahwa perubahan sitologi sel epitel bronkus karena
sel-sel mengalami progresi melalui tahapan-tahapan dari inflamasi menjadi
kanker paru. Dasar ini dibuktikan dengan sering ditemukannya gambaran
metaplasia skuamosa bronkus dan sel-sel atipik pada kanker paru yang invasif,
dan penemuan dari beberapa kasus bahwa pasien-pasien dengan sitologi
sputum yang jelek atau atipik sedang memiliki risiko yang tinggi untuk
menderita kanker paru.25
Pemeriksaan sitologi sputum saat ini menjadi satu-satunya metode non
dini. Walaupun spesifitas sitologi sputum konvensional sangat tinggi (98%),
namun sensitivitasnya sangat rendah.24 Sitologi sputum memiliki spesifitas
99% dan sensitivitas 66%, tetapi sensitivitas lebih tinggi pada lesi-lesi sentral
(71%) dibandingkan dengan lesi perifer (49%).6,14 Jenis sel tumor, lokasi, dan
ukuran tumor mempengaruhi sensitivitas sitologi sputum. Cakupan diagnostik
paling tinggi pada karsinoma skuamosa dan karsinoma sel kecil, tetapi paling
rendah pada adenokarsinoma. Tumor yang lokasinya di sentral atau berada di
lobus bawah dan berdiameter >2 cm memiliki cakupan yang lebih tinggi.
Sitologi sputum memiliki akurasi 50-80% tergantung dari derajat diferensiasi
sel-sel tumor. Tumor berdiferensiasi buruk akan lebih sulit untuk menentukan
subtipe-nya. Pada pasien-pasien dengan tumor perifer yang berukuran kecil
yang dapat dideteksi dengan CT scan toraks, hanya sekitar 4-11% kasus yang
dapat dideteksi dengan sitologi sputum saja, dan 7-15% kasus dapat terdeteksi
dengan kedua modalitas tersebut.24,26 Pemeriksaan sitologi sputum sangat
bergantung pada kemampuan untuk mengumpulkan sampel sputum yang
adekuat, yang mencakup elemen-elemen seluler saluran nafas bawah. Akurasi
diagnostik dari sitologi sputum, bagaimanapun, tergantung dari pengambilan
sampel (minimal 3 sampel) dan teknik pengumpulan sputum, serta lokasi
(sentral atau perifer) dan ukuran tumor. Blocking dkk. telah menunjukkan
bahwa sensitivitas sitologi sputum dari 1 sampel berkisar 68%, dari 2 sampel
berkisar 78%, dan dari ≥3 sampel berkisar 85-86%.14 Cara yang paling mudah adalah dengan cara batuk spontan di pagi hari, dengan mengumpulkan tiga
sekuensial II selama 3 hari, untuk mendapatkan sputum yang sama adekuat
dengan sputum induksi NaCl 3%. Sampel sputum sekuensial II dapat
mencakup lebih banyak kelainan dibandingkan dengan sekuensial I, oleh
karena pasien sudah belajar membatukkan. Pada pasien-pasien yang tidak
dapat mengeluarkan sputum secara spontan, induksi dengan NaCl 3% dapat
lebih efektif. Perkusi dan vibrasi dada juga dapat meningkatkan cakupan
diagnostik sputum.25,27 Sputum pertama di pagi hari atau sputum setelah/post
bronkoskopi cenderung memiliki cakupan diagnostik yang lebih tinggi.
Cakupan diagnostik dari hanya satu sampel sputum berkisar 40%, namun
dengan pengumpulan yang berulang dapat mencapai >80% dari 4 sampel
sputum. Bila ditangani oleh tenaga yang terampil, maka kekerapan terjadinya
“false-postive” tidak melebihi dari 1%.26
Terdapat dua metode untuk mengumpulkan/fiksasi sputum untuk
pemeriksaan sitologi sputum, yaitu teknik pick-and-smear (sputum
langsung/segar) dan teknik Saccomanno (blended). Teknik pick-and-smear
merupakan metode yang cepat, sederhana, dan murah untuk mengumpulkan
sputum, dimana sputum yang segar diperiksakan fragmen-fragmen
jaringannya, darah, atau keduanya. Apusan dibuat dengan segera dan difiksasi
dalam etanol 95%. Modifikasi dari metode ini adalah teknik fiksasi
Saccomanno, dimana sputum dikumpulkan dalam larutan etanol 50% dan
polietilen glikol (carbowax) 2%. Sputum yang terkumpul kemudian
dihomogenisasi dalam blender dan dikonsentrasikan dengan menggunakan
Beberapa sediaan apus (smears) dapat dibuat dari material seluler yang telah
dikonsentrasikan (sedimen), dengan menggunakan dua buah kaca objek,
dikeringkan di udara ruangan selama minimal 1 jam, kemudian diwarnai
dengan teknik Papanicolaou. Larutan fiksasi Saccomanno yang mengandung
carbowax lebih efektif/superior dibandingkan dengan hanya menggunakan
etanol saja. Keuntungan dari teknik fiksasi Saccomanno ini adalah
pengumpulan sampel sputum yang homogen, pengawetan sel-sel yang lama,
dan preparasi sel yang tipis (thin-layer cell preparation). Sedangkan
kekurangannya adalah pemecahan agregat-agregat sel dan fragmen-fragmen
jaringan sewaktu homogenisasi, serta membutuhkan tenaga laboran yang
terampil.25,27,28
Pada penelitian Rizzo dkk., lebih banyak sel yang dapat didiagnosis
dan ditemukan pada sputum yang dikumpulkan dengan teknik fiksasi
Saccomanno daripada teknik pick-and-smear. Lebih banyak informasi
diagnostik dan lebih sedikit terjadinya negatif palsu bila menggunakan teknik
Saccomanno.11
Kategori diagnostik untuk pemeriksaan sitologi meliputi :28
a. Tidak dapat didiagnosis (non-diagnostic specimens)
Bila pada spesimen tidak terdapat materi seluler, hanya ditemukan adanya
sel-sel darah atau artefak-artefak sewaktu preservasi. Termasuk dalam
(epitel, makrofag, sel-sel inflamasi). Dalam hal ini harus dikemukakan
alasan kenapa dimasukkan ke dalam kategori ini.
b. Lesi jinak spesifik (specific benign lesions)
Kategori ini meliputi semua neoplasma jinak, proses inflamasi, dan apusan
pada proses infeksi (jamur, mycobacterium, dan bakteri), serta harus
dideskripsikan secara spesifik, seperti jinak-hamartoma, jinak-inflamasi
granuloma yang sesuai dengan tuberculosis, dan lain sebagainya.
c. Atipikal, kemungkinan jinak (atypical cells present, probably benign)
Kategori ini digunakan bila ditemukan komponen epitel atau mesenkim
dengan inti atipik (nuclear atypia) sebagai perubahan yang reaktif atau
reparatif (reparative). Diagnosis ini tidak berdiri sendiri tetapi
membutuhkan korelasi patologi klinik dan pemeriksaan tambahan bila ada
indikasi secara klinis.
d. Atipikal, curiga keganasan (atypical, suspicious malignancy)
Kategori ini meliputi specimen yang menunjukkan gambaran atipik yang
diyakini berisiko tinggi terjadinya keganasan (sel-sel sangat abnormal).
e. Keganasan (malignancy)
Kategori ini dibuat bila ditemukan adanya diagnosis definitif keganasan,
keganasan berasal dari epital atau non-epitel, dan bila berasal dari epitel,
harus dijabarkan lebih lanjut apakah sel kecil (small cell) atau bukan sel
kecil (non small cell) ataukah metastasis. Oleh karena itu sangat
dibutuhkan korelasi dengan klinis.
Sitologi sputum telah dipublikasikan sebagai metode untuk mengetahui
risiko terjadinya kanker paru. Saccomanno dkk. melaporkan progresi dari
perubahan sitologi sampai menjadi karsinoma pada populasi risiko tinggi di
Colorado Barat. Perubahan morfologi sitologi ini dapat mendeteksi dini
kanker paru dan perubahan lesi-lesi pre-keganasan dapat terdeteksi beberapa
tahun sebelum diagnosis kanker paru ditegakkan secara klinis.6,18 Telah
dilaporkan dalam beberapa penelitian bahwa atipik berat akan berisiko 45%
berkembang menjadi kanker paru dalam 2 tahun. Pada penelitian Johns
Hopkins dalam National Cancer Institute Cooperative Early Lung Cancer
Detection Project, dinyatakan bahwa atipik sedang juga berisiko berkembang menjadi kanker paru. Sebanyak 40% pasien dengan atipik sedang berkembang
menjadi kanker paru dalam waktu yang lama, dibandingkan dengan 3% pasien
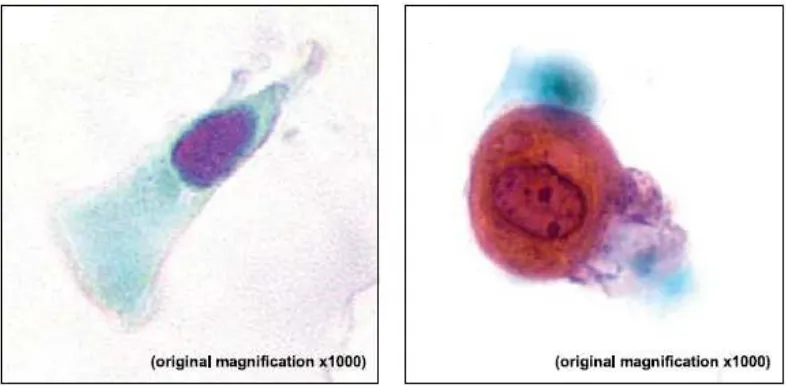
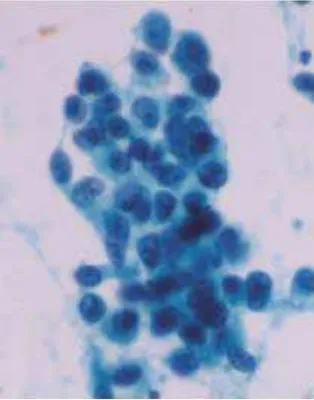
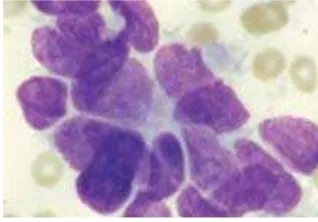
Gambar 1A Gambar 1B
Gambar 1. Sitologi sputum27
Keterangan :
1A. Pewarnaan Papanicolaou dari sel-sel bronkus yang normal pada
sputum, dengan inti yang eksentrik dan sitoplasma apical yang
banyak.
1B. Pewarnaan Papanicolaou dari sel-sel bronkus pada sputum dengan
atipik sedang, sel eosinofilik dengan rasio inti : sitoplasma besar,
membran inti ireguler, dan nukleolus yang berbeda.
Induksi sputum
Sputum yang didapatkan menggambarkan bagian bronkus. Sputum
berisi hasil sekresi dari sel-sel epitel dan submukosa pernafasan. Dengan
sputum juga mengandung saliva, transudat, dan larutan sodium klorid. Tujuan
induksi sputum adalah mengumpulkan sampel yang cukup dari saluran nafas
individu yang tidak dapat mengeluarkan sputum secara spontan. Induksi
sputum dapat menstimulasi batuk yang lebih produktif.23 Sputum induksi
mempunyai korelasi dengan BAL dan kumbah bronkus (bronchial washing)
tetapi lebih kecil dibandingkan dengan biopsi bronkus.8
Belum ada metode standar untuk induksi sputum. Prinsip yang ada
pada berbagai metode ialah :8
1. Pengobatan awal dengan bronkodilator (salbutamol) kerja singkat
2. Monitoring faal paru
3. Nebulisasi dengan nebulizer ultrasonik/jet nebulizer
4. Konsentrasi cairan saline umumnya 3%, 4%, atau 5%.
Efek samping dari nebulisasi jarang terjadi, umumnya berupa pusing
(dizziness) karena hiperventilasi atau mual (nausea) karena larutan saline
hipertoniknya.29 Selain itu dapat terjadi juga bronkospasme terutama pada
pasien-pasien dengan riwayat asma, dapat dicegah dengan pemberian
bronkodilator (salbutamol 2.5 mg) sebelum pemberian cairan saline.
Pemberian saline hipertonik lebih efektif dibandingkan saline normal dalam
hal menginduksi pengeluaran sputum. Tidak ada perbedaan hasil komposisi
sel akibat perbedaan konsentrasi saline. Penggunaan nebulizer ultrasonik lebih
sputum dapat dilakukan dengan inhalasi NaCl 3% selama 20 menit (disertai
dengan 2.5 mg Salbutamol dalam 20 ml NaCl 3%).30
Pada kondisi normal, sel-sel epitel yang melapisi pohon
trakeobronkial berdampingan (koheren) dengan ketat dan tidak dapat
dieksfoliasikan dengan mudah ke dalam sputum. Oleh karena itu, pertanda
yang paling baik dari batuk yang dalam (sputum adekuat) adalah adanya
fagosit alveolar. Sebaliknya, air liur (saliva) ditandai oleh adanya sel-sel
skuamosa superfisial dari mukosa mulut, sering dengan partikel-partikel
makanan dan debris-debris seluler dan aselular. Kadang air liur pasti
menyertai/bercampur dengan sputum; seorang ahli harus dapat
mengidentifikasi dan memisahkan sputum dari air liur sebelum pemrosesan.29
Sputum Post Bronkoskopi
Ada beberapa teknik diagnostik yang biasanya dilakukan pada
tindakan bronkoskopi, terutama bronkoskopi serat optik lentur/fleksibel, yaitu
washing, sikatan bronkus/brushing, bronchoalveolar lavage/BAL, biopsi
bronkus, dan juga sitologi sputum post bronkoskopi. Penelitian-penelitian
terdahulu menyatakan sputum post bronkoskopi merupakan diagnostik yang
valid.31
Pada penelitian Kvale, Bode, dan Kini (1976), tindakan bronkoskopi
dilakukan pada 228 orang pasien. Penelitian bersifat prospektif untuk
cakupan diagnostik paling besar dalam mendiagnosis kanker paru, apakah
sputum post bronkoskopi masih menjadi metode yang paling akurat, seperti
waktu hanya bronkoskopi kaku (rigid bronchoscopy) yang tersedia.
Pengambilan spesimen untuk pemeriksaan sitologi dilakukan dari sikatan
bronkus (brushing), biopsi bronkus, sikatan bronkus dalam larutan saline,
cucian bronkus (washing), dan tiga buah sampel sputum post bronkoskopi
selama 16-20 jam setelah tindakan post bronkoskopi. Sikatan bronkus dan
biopsi bronkus memiliki cakupan diagnostik yang tinggi (65%), sedangkan
sputum post bronkoskopi kurang (40%). Kombinasi sikatan bronkus dan
biopsi bronkus memberikan akurasi yang paling optimal (79%). Sedangkan
kombinasi washing dan sputum post bronkoskopi tidak meningkatkan cakupan
diagnostik yang bermakna. Namun ada peneliti-peneliti lainnya yang
memikirkan bahaya terjadinya hipoksemia oleh karena instilasi larutan saline
ke dalam saluran napas pada saat bronkoskopi. Spesimen sputum post
bronkoskopi dapat menempati peranan tersendiri. Walaupun pasien yang
koperatif dapat melakukannya sendiri di rumah atau rumah sakit, tetapi
tanggung jawab tersebut tetap berada pada tenaga paramedis.17
Penelitian Funahashi dkk. (1979) melakukan tindakan bronkoskopi
pada 273 orang pasien untuk menentukan juga peranan aspirasi bronkus dan
sputum post bronkoskopi (setelah prosedur, dalam 4 jam setelah prosedur,
dan 24 jam setelah prosedur) dalam penegakan diagnosis kanker paru.
Didapatkan hasil sensitivitas kombinasi sitologi aspirasi bronkus dengan
positif dari 41 pasien yang tidak tampak kelainannya secara bronkoskopi)
menjadi 61% (25 orang positif dari 41 pasien yang tidak tampak kelainannya
secara bronkoskopi). Sedangkan kombinasi biopsi forseps dan sikatan
bronkus memiliki cakupan sebesar 97% (61 orang positif dari 63 orang
pasien dengan tumor yang terlihat secara bronkoskopi).16
Larutan Fiksasi Saccomanno
Saccomanno merupakan larutan fiksasi yang terdiri dari etanol 50%
dan polietilen glikol (carbowax) 2%. Etanol dapat diencerkan dari cairan
etanol 96% dengan perbandingan 26 ml etanol 96% ditambah dengan 24 ml
akuades. Polietilen glikol (PEG) atau yang disebut juga dengan
carbowax/carbowax sentry, Lipoxol, Lutrol E, Pluriol E. PEG adalah produk
polimerasi dari etilen oksida atau produk kondensasi dari etilen glikol.
Pemilihan kondisi reaksinya diperoleh produk dengan tingkat polimerasi yang
berbeda, yang dinyatakan dengan berat molekul rata-rata. Dalam penelitian ini
yang dipakai sebagai campuran Saccomanno adalah PEG 400, yang memiliki
rumus kimia :
H-(O-CH2-CH2)nOH dengan n = 8.2 dan 9.1
PEG 400 adalah cairan kental jernih, tidak berwarna, praktis tidak berwarna,
bau khas lemah, agak higroskopik, larut dalam air, etanol 95%, aseton, dan
beberapa bulan tidak perlu mengkhawatirkan adanya pencemaran bakteri, oleh
karena itu tidak diperlukan pengawetan sediaan.32
2.4.5. Bronkoskopi
Bronkoskopi adalah tindakan medis yang bertujuan untuk melakukan
visualisasi trakea dan bronkus, melalui bronkoskop, yang berfungsi dalam
prosedur diagnostik dan terapi penyakit paru.33 Bronkoskopi dengan tujuan
diagnostik dapat diandalkan untuk mengambil jaringan atau bahan agar dapat
dipastikan ada tidaknya sel ganas. Pemeriksaan ada tidaknya massa intra
bronkus atau perubahan mukosa saluran nafas, seperti terlihat kelainan
mukosa, misalnya berbenjol-benjol, hiperemis, atau stenosis infiltratif, mudah
berdarah. Prosedur ini juga dapat menilai ada tidaknya pembesaran kelenjar
getah bening, yaitu dengan menilai karina yang terlihat tumpul akibat
pembesaran kelenjar getah bening subkarina atau intra bronkus.Tampakan
yang abnormal sebaiknya diikuti dengan tindakan biopsi tumor/dinding
bronkus, bilasan, sikatan atau kerokan bronkus.18
Jenis Bronkoskopi
Berdasarkan bentuk dan sifat alat bronkoskopi, saat ini dikenal dua
macam bronkoskopi, yaitu Bronkoskopi Kaku (Rigid) dan Bronkoskopi Serat
Bronkoskopi Serat Optik Lentur (BSOL)/Fleksibel
Bronkoskopi ini mulai diperkenalkan oleh Shigeta Ikedo pada
International Congress on Diseases of The Chest ke-9 di Kopenhagen tahun 1966.33 Bronkoskopi serat optik lentur (BSOL) juga dikenal sebagai Fiber
Optic Bronchoscopy (FOB), atau Flexible Bronchoscopy (FB) umumnya digunakan untuk diagnostik invasif dan tindakan terapeutik.33,34
Gambar 2. Bronkoskopi Serat Optik Lentur (BSOL).34
Indikasi BSOL/FB baik untuk diagnostik antara lain adalah
hemoptisis/batuk darah, adanya wheezing/stridor, infiltrat paru yang tidak
diketahui etiologinya, kolaps paru yang tidak diketahui penyebabnya, curiga
karsinoma paru, massa mediastinal/hilus, trauma dada/ruptur saluran nafas
a. Kontraindikasi absolut (hipoksemia yang tidak dapat dikoreksi, pasien
inkooperatif, kurangnya keterampilan operator maupun fasilitas/peralatan,
unstable angina, aritmia yang tidak terkontrol).
b. Kontraindikasi relatif (hiperkarbia yang berat, asma yang tidak terkontrol,
koagulopati yang tidak terkoreksi, unstable cervical spine, membutuhkan
pengambilan spesimen dalam jumlah banyak, debilitas, usia lanjut,
malnutrisi).
Pengambilan Spesimen
Dengan menggunakan bronkoskop dapat dilakukan berbagai teknik
pengambilan spesimen untuk dilakukan pemeriksaan sitologi ataupun
histopatologi yang sangat penting untuk membantu menegakkan diagnosa.
Spesimen dapat diambil dengan cara, seperti :35
1. Cucian bronkus (bronchial washing)
Manfaat cucian bronkus ini kebanyakan adalah untuk diagnosis
penyakit saluran napas termasuk tumor paru primer ataupun sekunder dan
infeksi jamur atau mikobakterium. Cucian bronkus merupakan
pengambilan spesimen yang paling mudah tetapi memiliki cakupan
diagnostik yang paling kecil dalam tindakan bronkoskopi (sensitivitas
27-90%), dengan cakupan yang paling besar untuk lesi-lesi sentral.
2. Sikatan bronkus (bronchial brushing)
Pertama kali diperkenalkan tahun 1973 dan menunjukkan cakupan
Umumnya sikatan bronkus ini positif pada 72% kasus kanker paru sentral
dan 45% kasus kanker paru perifer, tetapi bila dikombinasikan dengan
biopsi endobronkial lesi sentral akan mencakup 79-96% kasus. Biasanya
sikatan bronkus dilakukan setelah semua spesimen diambil untuk
mencegah terjadinya perdarahan atau distorsi sel yang akan mengaburkan
interpretasi sewaktu tindakan bronkoskopi.
3. Protected Specimen Brush
Pertama kali diperkenalkan tahun 1979 oleh Wimberley dkk.
sebagai suatu teknik pengambilan untuk mendapatkan diagnosis yang
akurat pada pasien-pasien pneumonia. Pada kasus VAP
(Ventilator-associated pneumonia), sensitivitasnya berkisar antara 58-86% dan spesifisitasnya 71-100%. Namun sekarang, teknik ini kurang dipopulerkan
lagi.
4. Bronchoalveolar Lavage (BAL)
Teknik ini merupakan prosedur standar diagnostik pada semua
pasien yang dicurigai mengalami kelainan paru difus (infeksi, non infeksi,
imunologik, atau keganasan). BAL mencakup komponen seluler maupun
non seluler dari lapisan cairan alveolus dan permukaan epitel saluran
napas bawah, mewakili proses inflamasi dan status imun dari saluran
napas bawah dan alveoli. BAL dianjurkan bila ada kemungkinan
terjadinya perdarahan saat dilakukannya sikatan bronkus, biopsi
transbronkial, aspirasi jarum transbronkial, ataupun bila tidak ada fasilitas
dengan cakupan diagnostik sekitar 33-69%, bronkoalveolar carcinoma,
maupun lymphangitic carcinomatosis.
5. Biopsi endobronkial
Teknik ini sangat penting dan sederhana untuk mendiagnosis
kanker paru, dilakukan pada lesi-lesi yang jelas terlihat selama
bronkoskopi. Biopsi endobronkial memiliki cakupan diagnostik berkisar
antara 51-97%. Tiga sampel biopsi yang diambil dari lesi endobronkial
akan memberikan cakupan sebesar 97%, tetapi bisa menunjukkan hasil
yang negatif palsu bila terdapat nekrosis perifer.
6. Transbronchial Needle Aspiration (TBNA)
TBNA merupakan teknik yang sensitif, akurat, aman, dan efektif
secara finansial untuk diagnosis maupun penentuan stadium kanker paru.
Pada beberapa kasus juga dapat digunakan untuk lesi-lesi benign (jinak).
Prinsipnya tidak ada kontraindikasi absolut dari TBNA. Sindroma vena
kava superior (SVKS) merupakan kontraindikasi relatif TBNA oleh karena
dapat menyebabkan risiko perdarahan. Penegakan diagnosis dan staging
karsinoma bronkogenik dapat menggunakan jarum sitologi ukuran 21-22
gauge, tetapi untuk lesi jinak dan limfoma menggunakan jarum yang lebih
besar (19-gauge). Pada kanker paru TBNA memiliki sensitivitas 60-90%,
spesifisitas 98-100%, dan akurasi 60-90%. Sedangkan untuk mediastinal
staging TBNA memiliki sensitivitas 50%, spesifisitas 96%, dan akurasi 78%. TBNA juga aman dipakai pada pasien-pasien yang menggunakan
7. Biopsi transbronkial
Teknik ini menggunakan forseps yang fleksibel yang diposisikan
ke lesi-lesi perifer (parenkim paru) melalui bronkoskop fleksibel. Pada
beberapa keadaan teknik ini dapat menggantikan biopsi paru terbuka (open
lung biopsy). Teknik ini memiliki sensitivitas berkisar antara 38-79% (rata-rata 52%) tergantung dari kelainan yang mendasarinya. Biasanya
dibuat 6-10 sampel dengan menggunakan tuntunan fluoroskopi. Bila
dilakukan bersamaan dengan sikatan bronkus dan aspirasi jarum
transbronkial (TBNA) maka akan meningkatkan cakupan diagnostik untuk
kanker paru yang perifer.
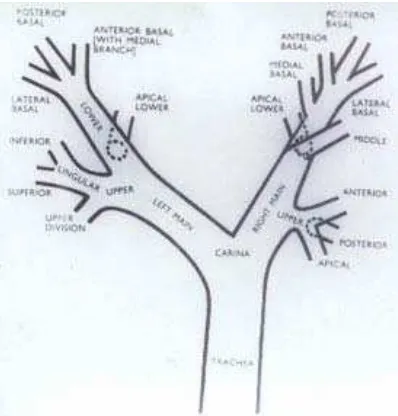
Penilaian visualisasi saluran trakeobronkial (tracheobronchial system) :36
1. Normal
Gambar 3. Percabangan bronkus yang dapat dilihat bronkoskopis pada
2. Perubahan inflamasi
Inflamasi dapat bersifat generalisata (generalized) seperti pada bronkitis
kronis, atau terlokalisasi (localized) misalnya inflamasi di sekitar benda asing
(corpus alineum). Dapat juga bersifat akut (pneumonia segmental) atau kronis
(tuberkulosis). Perubahan inflamasi meliputi :
a. Mukosa hiperemis dan vaskuler bertambah (merah gelap atau beefy-red).
Mukosa bronkus yang normal berwarna merah muda kepucatan (palepink)
atau peach-coloured.
Gambar 4. Perubahan inflamasi pada bronkitis kronis.36
b. Pembengkakan (swelling)
Pada inflamasi yang ringan, sudut karina dapat sedikit tumpul atau
kabur, atau hilangnya kontur kartilago bronkus. Sedangkan pada inflamasi
c. Sekresi
Mukosa yang normal hanya memproduksi sedikit mukus yang
jernih untuk tujuan pembersihan. Pada inflamasi, sekresi dapat menjadi
kental, misalnya mukoid berlebihan (bronkitis kronis), mukus kental dan
tebal, membentuk plug (asma), secret purulen (infeksi berat, bronkitis
purulen).
d. Perubahan lokal (localized changes)
Reaksi lokal mendukung pada kemungkinan adanya pneumonia,
abses paru, tuberkulosis, inhalasi benda asing, bronkiektasis, kanker paru,
dan lain-lain.
e. Perubahan lainnya (associated changes)
Terutama dapat terlihat pada pasien-pasien PPOK (Penyakit Paru
Obstruktif Kronis), yang meliputi atrofi submukosa, hipertrofi dinding
membran bronkiolus-bronkiolus kecil.
f. Tuberkulosis
Dapat terlihat inflamasi endobronkial atau distorsi lumen
g. Tumor paru
Secara bronkoskopi, tumor paru dapat terlihat dalam tiga bentuk
utama :
- Distorsi dari bronkus karena tekanan dari luar pada pohon bronkus;
limfadenopati sekunder mengakibatkan karina melebar, dinding
trakea/bronkus utama menonjol.
- Keterlibatan dinding bronkus dengan distorsi lokal atau ulserasi mukosa.
- Pertumbuhan intralumen bisa berasal dari tumor itu sendiri, perluasan dari
massa tumor, atau rupturnya kelenjar getah bening ke dinding bronkus.
Pertumbuhan intralumen dapat terjadi sebagian atau total menutupi lumen
bronkus.
Karakteristik bronkoskopi :
- Tampak massa berlobus-lobus atau nekrotik dan berwarna putih/krem,
bercak-bercak darah dan pelebaran pembuluh darah di permukaan mukosa
bronkus.
2.5. Klasifikasi Kanker Paru
Klasifikasi kanker paru secara histologi dibagi menjadi 4 jenis untuk
kebutuhan klinis, yaitu :18
1. Karsinoma skuamosa (karsinoma epidermoid)
3. Adenokarsinoma (adenocarcinoma)
4. Karsinoma sel besar (large cell carcinoma)
Dalam 1554 data-data yang dikombinasikan dari penelitian-penelitian
di Cancer Incidence in Five Continents, dinyatakan bahwa karsinoma sel kecil
berkisar 20% dari seluruh kasus dan karsinoma sel besar/undifferentiated
sekitar 9%. Namun tipe histologi lainnya berbeda berdasarkan jenis kelamin,
yaitu: karsinoma sel skuamosa sekitar 44% dari seluruh kasus kanker paru
pada laki-laki dan 25% pada perempuan, sedangkan adenokarsinoma sekitar
28% pada laki-laki dan 42% pada perempuan.2
Karsinoma sel skuamosa merupakan tipe histologi kanker paru yang
paling sering pada laki-laki. Insidensinya pada laki-laki menurun sejak awal
tahun 1980-an, berbeda dengan adenokarsinoma, insidensinya semakin
meningkat sampai tahun 1990-an. Pada pertengahan tahun 1990-an
adenokarsinoma menjadi tipe histologi kanker paru yang paling banyak pada
laki-laki di Amerika Serikat. Di negara-negara barat lainnya, karsinoma sel
skuamosa masih menjadi tipe yang paling banyak pada laki-laki. Pada
perempuan, adenokarsinoma menjadi tipe yang paling sering (± 1/3 kasus),
demikian juga insidensinya semakin meningkat.21 Adenokarsinoma terutama
banyak ditemukan pada perempuan-perempuan Asia (72% dari kasus kanker
di Jepang, 65% di Korea, 61% di Cina Singapura).2 Perbedaan tipe histologi
tersebut sangat dipengaruhi oleh perubahan kebiasaan merokok secara