LUARAN IBU DAN BAYI PADA PENDERITA
PREEKLAMPSIA BERAT USIA KEHAMILAN <37
MINGGU DENGAN PENANGANAN SECARA
EKSPEKTATIF DAN AKTIF
TESIS
OLEH :
HATSARI MARINTAN PORMAN SURTANA SIAHAAN
DEPARTEMEN OBSTETRI DAN GINEKOLOGI
FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
RSUP. H. ADAM MALIK
PENELITIAN INI DI BAWAH BIMBINGAN TIM-5
Pembimbing : Prof. Dr. R Haryono Roeshadi, Sp.OG(K)
Dr. Risman F Kaban, Sp.OG
Penyanggah : Dr. Hotma Partogi Pasaribu, Sp.OG
Dr. Ichwanul Adenin, Sp.OG(K)
Prof. Dr. M.Fauzie Sahil, Sp.OG(K)
Diajukan untuk melengkapi tugas-tugas dan memenuhi
salah satu syarat untuk mencapai keahlian dalam
KATA PENGANTAR
Segala Puji dan Syukur saya panjatkan kepada Tuhan Yang Maha Esa, karena berkat dan karunia-Nya penulisan tesis ini dapat diselesaikan.
Tesis ini disusun untuk melengkapi tugas-tugas dan memenuhi salah satu syarat untuk menyelesaikan Program Pendidikan Spesialis Obstetri dan Ginekologi. Sebagai manusia biasa, saya menyadari bahwa tesis ini banyak kekurangannya dan masih jauh dari sempurna, namun demikian besar harapan saya kiranya tulisan sederhana ini dapat bermanfaat dalam menambah perbendaharaan khususnya tentang :
““LUARAN IBU DAN BAYI PADA PREEKLAMPSIA BERAT USIA KEHAMILAN
<37 MINGGU DENGAN PENANGANAN SECARA EKSPEKTATIF DAN AKTIF”
Dengan selesainya laporan penelitian ini, perkenankanlah saya menyampaikan rasa terimakasih dan penghargaan yang setinggi-tingginya kepada yang terhormat :
1. Rektor Universitas Sumatera Utara dan Dekan Fakultas Kedokteran Universitas Sumatera Utara, yang telah memberikan kesempatan kepada saya untuk mengikuti Progaram Pendidikan Dokter Spesialis Obstetri dan Ginekologi di Fakultas Kedokteran Universitas Sumatera Utara, Medan.
2. Prof. Dr. Delfi Lutan, MSc, SpOG(K) Ketua Departemen Obstetri dan Ginekologi FK – USU Medan; Dr. Fidel Ganis Siregar, SpOG Sekretaris Departemen Obstetri dan Ginekologi FK – USU Medan; Dr. Henry Salim Siregar, SpOG(K) Ketua Program Studi Dokter Spesialis Obstetri dan Ginekologi FK USU; Dr. M. Riza Tala, SpOG(K) Sekretaris Program Studi Dokter Spesialis Obstetri dan Ginekologi FK USU; Prof. Dr. M. Jusuf Hanafiah, SpOG(K); Prof. Dr. Djaffar Siddik, SpOG(K); Prof. DR. Dr. H.M. Thamrin Tanjung, SpOG(K); Prof. Dr. Hamonangan Hutapea, SpOG(K); Prof. Dr. R. Haryono Roeshadi, SpOG(K); Prof. Dr. T. M. Hanafiah, SpOG(K); Prof. Dr. Budi R. Hadibroto, SpOG(K); Prof. Dr. M. Fauzie Sahil, SpOG(K) dan Prof. Dr. Daulat H. Sibuea, SpOG(K) yang telah bersama-sama berkenan menerima saya mengikuti
pendidikan spesialis di Departemen Obstetri dan Ginekologi FK USU Medan.
Pasaribu, SpOG; Dr. Ichwanul Adenin, SpOG(K) dan Prof. Dr. M.Fauzie Sahil, SpOG(K) selaku penyanggah dan nara sumber yang penuh kesabaran telah meluangkan waktu yang sangat berharga untuk membimbing, memeriksa, dan melengkapi penulisan tesis ini hingga selesai.
4. Dr. Letta S Lintang, SpOG sebagai ibu angkat saya selama menjalani masa pendidikan yang telah banyak mengayomi, membimbing, dan memberikan nasehat yang
bermanfaat kepada saya selama dalam pendidikan.
5. Dr. Herbert Sihite, SpOG selaku pembimbing Mini Refarat Feto Maternal saya yang berjudul “Peranan Selenium dalam Kehamilan”; Dr. Rushakim Lubis, SpOG selaku pembimbing Mini Refarat Fertilitas Endokrinologi dan Reproduksi saya yang berjudul “Pengaruh Radikal Bebas terhadap Infertilitas Pria” dan kepada Dr. Deri Edianto, SpOG(K) selaku pembimbing Mini Refarat Onkologi saya yang berjudul “Sitoreduksi Sekunder”
6. Dr. Surya Dharma, MPH yang telah meluangkan waktu dan pikiran untuk membimbing saya dalam menyelesaikan analisa data dan uji statistik pada tesis ini.
7. Seluruh staff pengajar Departemen Obstetri dan Ginekologi FK USU/RSUP H. ADAM MALIK; RSUD Dr. PIRNGADI; Rumkit KESDAM TK II; RS PTPN II Tembakau Deli; RSU HAJI MINA; RSU SUNDARI yang secara langsung telah banyak membimbing dan mendidik saya sejak awal hingga akhir pendidikan.
8. Direktur RSUP H. Adam Malik Medan yang telah memberikan kesempatan dan sarana untuk bekerja sama selama mengikuti pendidikan Spesialis Obstetri dan Ginekologi di Departemen Obstetri dan Ginekologi FK USU Medan.
9. Direktur RSUD Dr. Pirngadi Medan, Kepala SMF RSUD Kebidanan dan Penyakit Kandungan Dr. Pirngadi Medan Dr. Rushakim Lubis, SpOG; Seketaris SMF Dr. Syamsul Arifin Nasution, SpOG; Koordinator PPDS Dr. Sanusi Pilliang, SpOG; Koordinator Pelayanan Dr. Jenius Lumbantobing, SpOG; dan Koordinator penelitian
Dr.Fadjrir, SpOG beserta staff yang telah memberikan kesempatan dan sarana untuk bekerja sama selama mengikuti pendidikan Spesialis Obstetri dan Ginekologi di Departemen Obstetri dan Ginekologi FK USU Medan.
10. Direktur RS PTPN II Tembakau Deli Medan; Dr. Sofian Abdul Ilah, SpOG dan Dr. Nazaruddin Jaffar, SpOG(K) beserta staff yang telah memberikan kesempatan dan bimbingan selama saya bertugas menjalani pendidikan di rumah sakit tersebut.
SpOG beserta staff yang telah memberikan kesempatan dan bimbingan selama saya bertugas di rumah sakit tersebut.
12. Direktus RSU Haji Medan dan Kepala SMF Obstetri dan Ginekologi RSU Haji Medan Dr. H. Muslich Perangin-angin, SpOG beserta staff yang telah memberikan kesempatan dan bimbingan selama saya bertugas di rumah sakit tersebut.
13. Direktur RSU Sundari Medan dan Kepala SMF Obstetri dan Ginekologi RSU Sundari
Medan Dr. H. M. Haidir, MHA, SpOG dan Ibu Sundari, Am.Keb beserta staff yang telah memberikan kesempatan dan bimbingan selama saya bertugas di rumah sakit tersebut.
14. Kepada direktur dan seluruh staff di bagian kebidanan dan kandungan RS Sri Pamela Tebing Tinggi yang telah memberikan kesempatan kepada saya untuk menjalani pendidikan; memberikan bimbingan dan segala bantuan moril kepada saya selama saya bertugas di rumah sakit tersebut.
15. Kepala Bagian Anestesiologi dan Reanimasi FK – USU Medan beserta staff atas kesempatan dan bimbingan selama saya bertugas di bagian tersebut.
16. Kepala Departemen Patologi Anatomi FK – USU Medan beserta staff atas kesempatan dan bimbingan selama saya bertugas di bagian tersebut.
17. Kepada senior-senior saya selama saya menjalani pendidikan : Dr.Mayor M.Birza Rizaldi, SpOG; Dr Arika Abubakar,SpOG ;Dr Adek Novita Dayeng, SpOG, Dr. Rillie Ritonga SpOG; Dr. Ade Taufik, SpOG; Dr. Samson Chandra, SpOG; Dr. Miranda Diza, SpOG; Dr. Johny Marpaung, SpOG; Dr. Melvin N. G. Barus, SpOG; Dr. Roy Yustin Simanjuntak, SpOG; Dr. Anandia Yuska, SpOG; Dr. Rony Ajartha Tarigan, SpOG; Dr. Wahyudi Gani, Dr. Maria N. Pardede SpOG; Dr. M. Aswin SpOG; Dr. M. Oky P, SpOG; Dr. Dudy Aldiansyah, SpOG; Dr. Hayu Lestari H, SpOG; Dr. Juni Hardi Tarigan, SpOG; Dr. David Leo, SpOG; Dr. Rachma B, SpOG; Dr. T. Rahmat Iqbal, SpOG; Dr. Nismah SpOG; Dr. Muara P. Lubis, SpOG; Dr. Sukhbir Singh, SpOG; Dr.
saya sebutkan diatas terima kasih atas bimbingan, arahan, dan kebersamaan kita selama menjalani pendidikan.
18. Teman-teman seangkatan saya : Dr. Alfian Zunaidi Siregar, SpOG; Dr. Firman Alamsyah, SpOG; Dr. Aidil Akbar, SpOG; Dr. Andri Putranda Azwar, SpOG; Dr. Errol Hamzah, SpOG; Dr Rizka Heriansyah; Dr Reynanta; terima kasih untuk kebersamaan dan kerjasama kita selama menjalani pendidikan ini.
19. Kepada tim jagaku tersayang Dr. Ulfah Wijaya Kesuma M.Ked(Og); Dr. M.Rizky Yudha; Dr. Pantas Saroha Siburian; Dr. Abdurrahim Lubis, Dr. Ivo Fitrian Canitry; Dr. Apriza Prahatama; Dr. Eva Maya Puspita, terimakasih saya ucapkan atas kerjasama dan bantuannya selama pendidikan ini.
20. Kepada sejawat saya Dr Riske Eka Putri; Dr. Fatin Atifa dan Dr. Dani Ariyani; Dr. Hedy Tan; Dr. Tigor; Dr. Heika Silitonga; Dr. Elvira Sungkar, M.Ked(Og); Dr. Hendry Adi; Dr. T. Johan; Dr. Arjuna Saputra, Dr. Janwar S; Dr. Ali Akbar; Dr. Aries Misrawany; Dr. Hendri Ginting; Dr. Eka Handayani; Dr. Morel S; Dr. Yudha Sudewo; Dr. Sri Damayana; Dr. Pantas Saroha; Dr. M. Arief S; Dr. Novrial, Dr. M. Wahyu Wibowo; Dr. Hotbin Purba; Dr. Julita Lubis; Dr. Ray Barus; Dr. Hiro Hidaya; Dr. Ika Sulaika; Dr. Chandran Saragih; Dr. Hilma Lubis; Dr. Dona Wirniaty; Dr. Johan Ricardo; Dr. Arvitamuriany Lubis; Dr. Yasmien Hasby; Dr. Juhriyani Malahayati, Dr. Daniel Simbolon; Dr. Renny; Dr. Adrian Sinuhaji; Dr. Tri Sugeng dan seluruh rekan sejawat yang tidak bisa saya sebutkan satu persatu, terima kasih saya ucapkan atas bantuan dan kerjasama kita selama menjalani pendidikan ini.
21. Teman sejawat asisten ahli dari departemen lainnya, dokter muda, bidan, paramedis, karyawan/karyawati, dan pasien-pasien yang telah ikut membantu dan bekerjasama dengan saya dalam menjalani Program Pendidikan Dokter Spesialis Obstetri dan Ginekologi di Departemen Obstetri dan Ginekologi FK – USU/RSUP H. Adam Malik; RSUD Dr. Pirngadi; RS PTPN II Tembakau Deli; Rumkit TK. II Puteri Hijau
KESDAM II/BB; RSU Haji dan RSU Sundari Medan.
Peluk cium buat anakku terkasih Oloi Eleazar Mario Hutabarat, terimakasih buat kehadiranmu dalam hidup mama, kehadiranmu merupakan hadiah terindah dari Tuhan buat mama dan kepada suamiku tercinta Oloan Exodus Hutabarat, SH, terimakasih buat cinta dan kasih sayang yang saya terima sampai saat ini.
tiada kata terindah yang dapat saya ucapkan melainkan rasa syukur dan terima kasih saya kepada Tuhan Yang Maha Esa yang tidak terhingga karena telah menitipkan saya kepada kedua orang tua terhebat yang pernah saya temui, yang telah membesarkan, membimbing, mendoakan, serta mendidik saya dengan penuh kasih sayang dari masa kanak-kanak hingga saat ini, memberikan keteladanan yang baik kepada saya dalam menjalani hidup, serta memberikan motivasi dan bantuan kepada saya dalam menjalani
pendidikan ini.
Kepada adikku tersayang Dr. Andre Marolop Pangihutan Siahaan, saya mengucapkan terima kasih atas kasih sayang yang kita bagi bersama, doa dan motivasi serta bantuan dalam menyelesaikan tugas-tugas saya selama masa pendidikan ini.
Yang terhormat bapak mertua Tambok Hutabarat, SE dan ibu mertua Herlina Hutagalung, terimakasih atas bantuan dan dukungan terhadap saya dalam
menyelesaikan pendidikan ini.
Kepada seluruh keluarga besar saya, handai tolan yang tidak dapat saya sebutkan satu persatu, baik secara langsung maupun tidak langsung, yang telah memberikan banyak bantuan, dukungan dan doa, saya ucapkan terima kasih yang sebesar-besarnya. Kiranya kasih karunia selalu beserta kita semua.
Medan, Oktober 2011
2.3.5 Prognosis……..……… 27
3.5. Kriteria Inklusi dan Eksklusi ……… 30
DAFTAR GAMBAR
Halaman
Gambar 2.1 Etiologi Preeklampsia ………... 6
Gambar 2.2 Penanganan Preeklampsia Berat………. 18
Gambar 4.1 Sebaran karakteristik berdasarkan usia ibu ………. 37
Gambar 4.2 Sebaran karakteristik berdasarkan paritas.. ……… 37
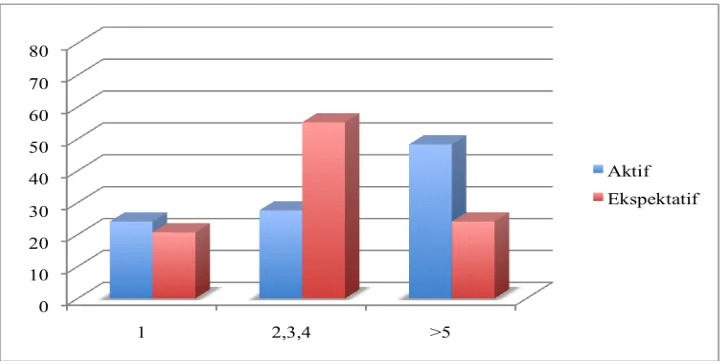
Gambar 4.3 Sebaran karakteristik berdasarkan usia kehamilan………. 38
Gambar 4.4 Luaran ibu – sindroma HELLP………….. ……… 41
Gambar 4.5 Luaran ibu – Impending eklampsia………….. ……… 41
Gambar 4.6 Luaran ibu – solusio plasenta………….. ……… 42
Gambar 4.7 cara persalinan………... ……… 42
Gambar 4.8 Luaran bayi – nilai APGAR (I)………….. ……… 44
Gambar 4.9 Luaran bayi – nilai APGAR (V)………….. ……… 45
Gambar 4.10 Berat lahir bayi………..………….. ……… 45
DAFTAR TABEL
Halaman
Tabel 2.1 Penanganan preeklampsia ………... 19
Tabel 4.1 Sebaran karakteristik ibu ……….……… 36
Tabel 4.2 Luaran ibu……….... ……… 39
ABSTRAK
LATAR BELAKANG :
Penanganan preeklampsia pada usia kehamilan <37 minggu masih kontroversial. Tujuan penelitian adalah mengevaluasi luaran ibu dan bayi pada usia kehamilan <37 minggu dengan penanganan secara aktif dan ekspektatif.
BAHAN/CARA KERJA:
Sebanyak lima puluh delapan pasien dengan preeklampsia berat dengan usia kehamilan <37 minggu dibagi menjadi dua kelompok yaitu dengan penanganan aktif (n=29) dan penanganan ekspektatif (n=29). Luaran ibu dan bayi dibandingkan. Analisa statistik dilakukan dengan metode Chi-square
HASIL:
Terdapat perbedaan bermakna antara penanganan ekspektatif dan aktif (p<0,05) dalam hal lama rawat ibu. Rata-rata lama ibu dirawat di rumah sakit adalah selama 6,69 + 2,23 hari untuk penanganan ekspektatif dan 4,76 + 1,480 untuk penanganan aktif. Tidak terdapat perbedaan bermakna antara penanganan ekspektatif dan aktif (p>0,05) dalam hal impending eklampsia, sindroma HELLP, solusio plasenta dan cara persalinan. Rerata lama rawat sebelum terminasi pada penanganan ekspektatif yaitu 2 + 1,46 hari. Terdapat perbedaan bermakna pada luaran bayi antara penanganan ekspektatif dan aktif (p<0,05) dalam hal nilai APGAR menit pertama dan menit kelima. Tidak terdapat perbedaan bermakna pada luaran bayi antara penanganan ekspektatif dan aktif (p>0,05) dalam hal lama rawat bayi, kematian bayi, dan berat lahir bayi. Rerata lama rawatan bayi di ruangan adalah 10,10 + 11,663 hari untuk penanganan aktif dan 9,76 + 8,38 untuk penanganan ekspektatif.
KESIMPULAN:
Terdapat perbedaan bermakna antara penanganan aktif dan ekspektatif dalam hal lama rawat ibu, nilai APGAR menit pertama dan menit kelima.
ABSTRAK
LATAR BELAKANG :
Penanganan preeklampsia pada usia kehamilan <37 minggu masih kontroversial. Tujuan penelitian adalah mengevaluasi luaran ibu dan bayi pada usia kehamilan <37 minggu dengan penanganan secara aktif dan ekspektatif.
BAHAN/CARA KERJA:
Sebanyak lima puluh delapan pasien dengan preeklampsia berat dengan usia kehamilan <37 minggu dibagi menjadi dua kelompok yaitu dengan penanganan aktif (n=29) dan penanganan ekspektatif (n=29). Luaran ibu dan bayi dibandingkan. Analisa statistik dilakukan dengan metode Chi-square
HASIL:
Terdapat perbedaan bermakna antara penanganan ekspektatif dan aktif (p<0,05) dalam hal lama rawat ibu. Rata-rata lama ibu dirawat di rumah sakit adalah selama 6,69 + 2,23 hari untuk penanganan ekspektatif dan 4,76 + 1,480 untuk penanganan aktif. Tidak terdapat perbedaan bermakna antara penanganan ekspektatif dan aktif (p>0,05) dalam hal impending eklampsia, sindroma HELLP, solusio plasenta dan cara persalinan. Rerata lama rawat sebelum terminasi pada penanganan ekspektatif yaitu 2 + 1,46 hari. Terdapat perbedaan bermakna pada luaran bayi antara penanganan ekspektatif dan aktif (p<0,05) dalam hal nilai APGAR menit pertama dan menit kelima. Tidak terdapat perbedaan bermakna pada luaran bayi antara penanganan ekspektatif dan aktif (p>0,05) dalam hal lama rawat bayi, kematian bayi, dan berat lahir bayi. Rerata lama rawatan bayi di ruangan adalah 10,10 + 11,663 hari untuk penanganan aktif dan 9,76 + 8,38 untuk penanganan ekspektatif.
KESIMPULAN:
Terdapat perbedaan bermakna antara penanganan aktif dan ekspektatif dalam hal lama rawat ibu, nilai APGAR menit pertama dan menit kelima.
BAB I
PENDAHULUAN
I.1 Latar Belakang
Sampai saat ini angka kematian ibu (AKI) tidak dapat turun seperti yang diharapkan. Menurut laporan Badan Koordinasi Keluarga Berencana Nasional (BKKBN), tahun 2003 AKI di Indonesia yaitu 307 per 100.000 kelahiran hidup, tahun 2004 yaitu 270 per 100.00 kelahiran hidup, tahun 2005 yaitu 262 per 100.000 kelahiran hidup, tahun 2006 yaitu 255 per 100.000 kelahiran hidup, dan tahun 2007 menjadi 228 per 100.000 kelahiran hidup. Target Millenium Development Goal ( MDGs ) AKI di Indonesia tahun 2015 harus mencapai 125 per 100.000 kelahiran hidup. Penyumbang angka kematian yang tinggi ini meliputi perdarahan, preeklampsia/eklampsia dan infeksi.1
Preeklampsia dan eklampsia sampai saat ini masih merupakan masalah dalam pelayanan obstetrik dan merupakan salah satu penyebab utama morbiditas dan mortalitas ibu dan janin selain perdarahan dan infeksi. Angka kejadian preeklampsia sekitar 5-10% dari seluruh kehamilan dan masing-masing negara mempunyai angka yang berbeda. Di Amerika serikat, hipertensi dalam kehamilan merupakan penyebab kematian maternal kedua setelah perdarahan dan 15% dari kematian ibu hamil disebabkan oleh preeklampsia. Sekitar 5% dari
seluruh kehamilan mempunyai komplikasi hipertensi dan ± 50% berhubungan dengan
preeklampsia dan eklampsia. 2,3
Menurut Simanjuntak4, pada penelitian retrospektif selama lima tahun (1993-1997) dijumpai 5-10% kematian ibu pada kasus preeklampsia berat, sedangkan penelitian metaanalisis dari Cochrane Review5,6 menyebutkan prevalensi penderita preeklampsia berat dengan usia kehamilan di bawah 34 minggu adalah 50% dari jumlah kehamilan dengan preeklampsia berat. Dari pasien dengan preeklampsia berat tersebut, 50% memerlukan terminasi kehamilan dalam 24 jam setelah masuk rumah sakit berdasarkan indikasi ibu.
Meskipun berbagai macam penelitian telah dilakukan, sampai saat ini penyebab preeklampsia belum diketahui secara pasti dan oleh Zweifelpenyakit ini disebut dengan the disease of theories. Dan sampai saat ini telah banyak dilakukan penelitian baru untuk mengetahui patogenesis dari preeklampsia dimana penelitian-penelitian tersebut masih
Disebutkan karena terjadinya gangguan plasentasi yang menyebabkan gangguan aliran darah yang dapat diikuti dengan terjadinya hipoksia, banyak teori yang menyatakan bahwa plasenta yang hipoksia akan menghasilkan zat-zat yang bersifat toksik terhadap endotel pembuluh darah ibu yang dapat menyebabkan kelainan sistemik. 2,3,7
Oleh karena etiologi dan patogenesisnya belum diketahui dengan jelas sampai sekarang, akibatnya penanganan yang defenitif belum dijumpai. Hanya pemikiran karena
penyakit ini disebabkan oleh plasenta, maka untuk menghentikan proses perjalanan penyakit adalah dengan melahirkan plasenta yang tentu saja akan juga melahirkan bayinya walaupun belum cukup bulan. Sebagai konsekuensi dari hal-hal tersebut akan banyak dilahirkan bayi-bayi yang prematur. Tetapi apabila dipertahankan proses akan semakin berlanjut yang dapat menyebabkan komplikasi pada ibu dan janin.
Mengenai penanganan terhadap preeklampsia berat yang belum cukup bulan, masih terdapat kontroversi. Beberapa penulis menganjurkan untuk melahirkan bayi tanpa memandang usia kehamilannya (aktif), akan tetapi beberapa berpendapat untuk memperpanjang usia kehamilan sampai seaterm mungkin (ekspektatif). 8,9,10
Pada penelitian yang dilakukan Sibai8 dkk, terdapat perbedaan signifikan usia kehamilan saat persalinan, berat plasenta,dan berat lahir bayi pada penanganan preeklampsia secara aktif maupun ekspektatif. Penelitian tersebut menunjukkan usia yang lebih aterm, berat plasenta yang lebih besar, dan berat lahir bayi yang lebih besar pada kehamilan dengan preeklampsia yang ditangani secara ekspektatif. Penelitian tersebut tidak menunjukkan perbedaan signifikan pada seksio Cesarea yang terjadi, kejadian solusio plasenta, sindrom HELLP (hemolysis, elevated liver enzymes, and low platelets), dan lama rawat pasca persalinan pada kedua kelompok perlakuan.
Abdel-Hady11 dkk yang meneliti 211 pasien yang didiagnosa PEB dengan usia kehamilan 24-34 minggu mendapatkan bahwa penanganan secara ekspektatif dihubungkan dengan peningkatan mortalitas perinatal dan maternal, namun Gaugler-Senden 12 dkk yang mengevaluasi luaran ibu dan anak dengan penanganan ekspektatif pada 211 penderita preeklampsia berat dengan usia kehamilan 24-34 minggu dan melaporkan bahwa penanganan secara ekspektatif tidak dianjurkan sebagai penatalaksanaan rutin pada pasien.
Sarsam DS9 dkk yang membandingkan 74 kehamilan dengan PEB dengan usia kehamilan 24-34 minggu dan menyimpulkan penanganan ekspektatif direkomendasikan pada penderita PEB dengan pengawasan ketat terhadap ibu dan anak, sementara Alanis M13 dkk menyimpulkan bahwa luaran neonatal tidak diperburuk dengan penatalaksanaan secara ekspektatif, akan tetapi hal ini tidak berlaku untuk usia kehamilan <28 minggu.
penanganan aktif dijumpai peningkatan insidens respiratory distress syndrome dan anak yang dilahirkan dengan penanganan aktif lebih banyak yang dirawat di ruang perawatan intensif anak.6
Menurut Advanced In Labour And Risk Management (ALARM) Internasional tahun 2007, persalinan pada pasien preeklampsia berat pada saat yang optimal mengurangi morbiditas serta mortalitas ibu dan neonatal. Penundaan persalinan dilakukan hanya untuk
mendapatkan maturitas paru janin. Hipertensi gestasional merupakan penyakit progresif, manajemen konservatif potensial berbahaya bila ada penyakit yang berat atau dugaan gawat janin. 10
Berdasarkan berbagai perdebatan tersebut, penanganan preeklampsia berat pada kehamilan preterm mana yang lebih tepat diaplikasikan di RS Umum Adam Malik belum diketahui. Untuk itulah penelitian ini dilakukan untuk mengetahui berbagai luaran yang mungkin terjadi pada penanganan preeklampsia berat secara aktif maupun ekspektatif untuk kehamilan <37 minggu.
1.2 Permasalahan
Berdasarkan uraian dalam latar belakang di atas, dapat dirumuskan permasalahan penelitian sebagai berikut:
1. Apakah terdapat perbedaan bermakna luaran ibu (insidens eklampsia, edema paru, stroke, gangguan fungsi ginjal, sindroma HELLP, solusio plasenta, lama rawat, kematian, cara persalinan, dan perdarahan pasca persalinan) pada penanganan secara aktif dan ekspektatif preeklampsia berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di Medan?
2. Apakah terdapat perbedaan bermakna luaran bayi (nilai APGAR, berat lahir, kematian, dan lama rawat) pada penanganan secara aktif dan ekspektatif preeklampsia berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di
Medan? 1.3 Hipotesa
1. Ho : Tidak terdapat perbedaan bermakna luaran ibu (insidens eklampsia, edema paru, stroke, gangguan fungsi ginjal, sindroma HELLP, solusio plasenta, lama rawat, kematian, cara persalinan, dan perdarahan pasca persalinan) pada penanganan secara aktif dan ekspektatif preeklampsia berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di Medan.
berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di Medan.
1.4 Tujuan
1.4.1 Tujuan Umum
Untuk membandingkan hasil luaran ibu dan bayi penderita Preeklampsia Berat di bawah usia
kehamilan 37 minggu yang dilakukan secara aktif dan ekspektatif.
1.4.2 Tujuan Khusus
1. Diketahuinya luaran ibu (insidens eklampsia, edema paru, stroke, gangguan fungsi ginjal, sindroma HELLP, solusio plasenta, lama rawat, kematian, cara persalinan, dan perdarahan pasca persalinan) pada penanganan secara aktif dan ekspektatif preeklampsia berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di Medan.
2. Diketahuinya luaran bayi (nilai APGAR, berat lahir, kematian, dan lama rawat) pada penanganan secara aktif dan ekspektatif preeklampsia berat dengan kehamilan <37 minggu di RS Adam Malik dan RS jejaring lain di Medan.
1.5 Manfaat
BAB II
TINJAUAN PUSTAKA
2.1 PREEKLAMPSIA
2.1.1 Definisi
Preeklampsia (PE) merupakan kumpulan gejala atau sindroma yang mengenai wanita hamil dengan usia kehamilan di atas 20 minggu dengan tanda utama berupa adanya hipertensi dan proteinuria. Bila seorang wanita memenuhi kriteria preeklampsia dan disertai kejang yang bukan disebabkan oleh penyakit neurologis dan atau koma maka ia dikatakan mengalami eklampsia. Umumnya wanita hamil tersebut tidak menunjukkan tanda-tanda kelainan vaskular atau hipertensi sebelumnya.2,3
Kumpulan gejala itu berhubungan dengan vasospasme, peningkatan resistensi pembuluh darah perifer, dan penurunan perfusi organ. Kelainan yang berupa lesi vaskuler tersebut mengenai berbagai sistem organ, termasuk plasenta. Selain itu, sering pula dijumpai peningkatan aktivasi trombosit dan aktivasi sistem koagulasi. 7
2.1.2 Etiologi
Etiologi preeklampsia sampai sekarang belum diketahui dengan pasti. Banyak teori dikemukakan, tetapi belum ada yang mampu memberi jawaban yang memuaskan.
Oleh karena itu, preeklampsia sering disebut sebagai “the disease of theory”. Teori yang dapat diterima harus dapat menerangkan hal-hal berikut7:
1. peningkatan angka kejadian preeklampsia pada primigravida, kehamilan ganda, hidramnion, dan mola hidatidosa
2. peningkatan angka kejadian preeklampsia seiring bertambahnya usia kehamilan 3. perbaikan keadaan pasien dengan kematian janin dalam uterus
4. penurunan angka kejadian preeklampsia pada kehamilan-kehamilan berikutnya 5. mekanisme terjadinya tanda-tanda preeklampsia, seperti hipertensi, edema,
proteinuria, kejang dan koma
Sedikitnya terdapat empat hipotesis mengenai etiologi preeklampsia hingga saat ini, yaitu:14,15 1. Iskemia plasenta, yaitu invasi trofoblas yang tidak normal terhadap arteri spiralis
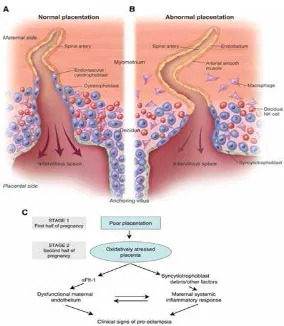
Gambar 2.1. Etiologi preeklampsia menurut teori iskemik plasenta14
Implantasi plasenta pada kehamilan normal dan PE Implantasi plasenta normal yang memperlihatkan proliferasi trofoblas ekstravilus membentuk satu kolom di bawah vilus penambat. Trofoblas ekstravilus menginvasi desidua dan berjalan sepanjang bagian dalam arteriol spiralis. Hal ini menyebabkan endotel dan dinding pembuluh vaskular diganti diikuti oleh pembesaran pembuluh darah.
2. Peningkatan toksisitas very low density lipoprotein (VLDL).
3. Maladaptasi imunologi, yang menyebabkan gangguan invasi arteri spiralis oleh sel-sel sinsitiotrofoblas dan disfungsi sel endotel yang diperantarai oleh peningkatan pelepasan sitokin, enzim proteolitik dan radikal bebas.
4. Genetik.
Teori yang paling diterima saat ini adalah teori iskemia plasenta. Namun, banyak faktor yang menyebabkan preeklampsia dan di antara faktor-faktor yang ditemukan tersebut seringkali sukar ditentukan apakah faktor penyebab atau merupakan akibat.
2.1.3 Klasifikasi
Preeklampsia dibagi menjadi preeklampsia ringan dan preeklampsia berat (PEB):7,16
1. Preeklampsia ringan
Dikatakan preeklampsia ringan bila :
b. diastolik 90-110 mmHg
c. Proteinuria minimal (< 2g/L/24 jam) d. Tidak disertai gangguan fungsi organ 2. Preeklampsia berat
Dikatakan preeklampsia berat bila :
a. Tekanan darah sistolik > 160 mmHg atau tekanan darah diastolik > 110 mmHg
b. Proteinuria (> 5 g/L/24 jam) atau positif 3 atau 4 pada pemeriksaan kuantitatif c. Bisa disertai dengan :
i. Oliguria (urine ≤ 400 mL/24jam)
ii. Keluhan serebral, gangguan penglihatan
iii. Nyeri abdomen pada kuadran kanan atas atau daerahepigastrium iv. Gangguan fungsi hati dengan hiperbilirubinemia
v. Edema pulmonum, sianosis
vi. Gangguan perkembangan intrauterine
vii. Microangiopathic hemolytic anemia, trombositopenia
3. Jika terjadi tanda-tanda preeklampsia yang lebih berat dan disertai dengan adanya kejang, maka dapat digolongkan ke dalam eklampsia.
Preklampsia berat dibagi dalam beberapa kategori, yaitu:2,4
a. PEB tanpa impendingeclampsia
b. PEB dengan impending eclampsia dengan gejala-gejala impending di antaranya nyeri kepala, mata kabur, mual dan muntah, nyeri epigastrium, dan nyeri abdomen kuadran kanan atas
2.1.4 Insidens dan Faktor Risiko
Insidens preeklampsia sebesar 4–5 kasus per 10.000 kelahiran hidup pada negara maju. 7 Di negara berkembang insidensnya bervariasi antara 6–10 kasus per 10.000 kelahiran hidup. 17
sisanya terjadi pada postpartum. Hampir semua kasus (95%) eklampsia antepartum terjadi pada trimester ketiga. 18,19
Angka kejadian preeklampsia rata-rata sebanyak 6% dari seluruh kehamilan dan 12% pada kehamilan primigravida. Kejadian penyakit ini lebih banyak dijumpai pada primigravida terutama primigravida pada usia muda daripada multigravida.2,3
Penelitian mengenai prevalensi preeklampsia dan PEB di Indonesia dilakukan di
Rumah Sakit Denpasar. Pada primigravida frekuensi preeklampsia/eklampsia lebih tinggi bila dibandingkan dengan multigravida, terutama primigravida muda. Hasil penelitian tersebut menunjukkan insidensi preeklampsia pada primigravida 11,03%. Angka kematian maternal akibat penyakit ini 8,07% dan angka kematian perinatal 27,42%. Sedangkan pada periode Juli 1997 s/d Juni 2000 didapatkan 191 kasus (1,21%) PEB dengan 55 kasus di antaranya dirawat konservatif. 20
Selain primigravida, faktor risiko preeklampsia lain di antaranya adalah7,14,15: 1. nullipara
2. kehamilan ganda 3. obesitas
4. riwayat keluarga dengan preeklampsia atau eklampsia 5. riwayat preeklampsia pada kehamilan sebelumnya
6. abnormalitas uterus yang diperoleh pada Doppler pada usia kandungan 18 dan 24
Perubahan pokok yang didapatkan pada preeklampsia adalah adanya spasme
Turunnya tekanan darah pada kehamilan normal ialah karena vasodilatasi perifer yang diakibatkan turunnya tonus otot polos arteriol. Hal ini kemungkinan akibat meningkatnya kadar progesteron di sirkulasi, dan atau menurunnya kadar vasokonstriktor seperti angiotensin II, adrenalin, dan noradrenalin, dan atau menurunnya respon terhadap zat-zat vasokonstriktor. Semua hal tersebut akan meningkatkan produksi vasodilator atau prostanoid seperti PGE2 atau PGI2. Pada trimester ketiga akan terjadi peningkatan
tekanan darah yang normal seperti tekanan darah sebelum hamil. 14-6 1. Regulasi volume darah
Pengendalian garam dan homeostasis meningkat pada preeklampsia. Kemampuan untuk mengeluarkan natrium juga terganggu, tetapi pada derajat mana hal ini terjadi sangat bervariasi dan pada keadaan berat mungkin tidak dijumpai adanya edema. Bahkan jika dijumpai edema interstitial, volume plasma adalah lebih rendah dibandingkan pada wanita hamil normal dan akan terjadi hemokonsentrasi. Terlebih lagi suatu penurunan atau suatu peningkatan ringan volume plasma dapat menjadi tanda awal hipertensi.
2. Volume darah, hematokrit, dan viskositas darah
Rata-rata volume plasma menurun 500 ml pada preeklampsia dibandingkan hamil normal, penurunan ini lebih erat hubungannya dengan wanita yang melahirkan bayi dengan berat bayi lahir rendah (BBLR).
3. Aliran Darah di Organ-Organ a. Aliran darah di otak
Pada preeklampsia arus darah dan konsumsi oksigen berkurang 20%. Hal ini berhubungan dengan spasme pembuluh darah otak yang mungkin merupakan suatu faktor penting dalam terjadinya kejang pada preeklampsia maupun perdarahan otak. b. Aliran darah ginjal dan fungsi ginjal
Terjadi perubahan arus darah ginjal dan fungsi ginjal yang sering menjadi penanda pada kehamilan muda. Pada preeklampsia arus darah efektif ginjal rata-rata berkurang 20%, dari 750 ml menjadi 600ml/menit, dan filtrasi glomerulus berkurang rata-rata 30%, dari 170 menjadi 120ml/menit, sehingga terjadi penurunan filtrasi. Pada kasus berat akan terjadi oligouria, uremia dan pada sedikit kasus dapat terjadi nekrosis tubular dan kortikal.
tidak hamil. Perubahan ini merupakan kompensasi akibat meningkatnya kadar progesteron dalam sirkulasi. Pada kehamilan normal efek progesteron diimbangi oleh renin, angiotensin, dan aldosteron, tetapi keseimbangan ini tidak terjadi pada preeklampsia.
Sperof (1973) menyatakan bahwa dasar terjadinya preeklampsia adalah iskemi uteroplasenter dimana terjadi ketidakseimbangan antara massa plasenta yang
meningkat dengan aliran perfusi sirkulasi darah plasenta yang berkurang. Apabila terjadi hipoperfusi uterus, akan dihasilkan lebih banyak renin uterus yang mengakibatkan vasokonstriksi dan meningkatnya kepekaan pembuluh darah. Di samping itu angiotensin menimbulkan vasodilatasi lokal pada uterus akibat efek prostaglandin sebagai mekanisme kompensasi dari hipoperfusi uterus. dikutip dari 4
Laju filtrasi glomerulus dan arus plasma ginjal menurun pada preeklampsia, tetapi karena hemodinamik pada kehamilan normal meningkat 30% sampai 50%, nilai pada preeklampsia masih di atas atau sama dengan nilai wanita tidak hamil. Klirens fraksi asam urat yang menurun, kadang-kadang beberapa minggu sebelum ada perubahan pada GFR, dan hiperuricemia dapat merupakan gejala awal. Dijumpai pula peningkatan pengeluaran protein biasanya ringan sampai sedang. Preeklampsia merupakan penyebab terbesar sindrom nefrotik pada kehamilan.
Penurunan hemodinamik ginjal dan peningkatan protein urin adalah bagian dari lesi morfologi khusus yang melibatkan pembengkakan sel-sel intrakapiler glomerulus yang merupakan tanda khas patologi ginjal pada preeklampsia.
c. Aliran darah uterus dan choriodesidua
Perubahan arus darah di uterus dan choriodesidua adalah perubahan patofisiologi terpenting pada preeklampsia, dan mungkin merupakan faktor penentu hasil kehamilan. Namun yang disayangkan adalah belum ada satu pun metode pengukuran arus darah yang memuaskan baik di uterus maupun di desidua.1,2
d. Aliran darah di paru-paru
Kematian ibu pada preeklampsia dan eklampsia biasanya karena edema paru yang menimbulkan dekompensasi cordis.
e. Aliran darah di mata
f. Keseimbangan air dan elektrolit
Terjadi peningkatan kadar gula darah yang meningkat untuk sementara, asam laktat dan asam organik lainnya, sehingga konvulsi selesai, zat-zat organik dioksidasi dan dilepaskan natrium yang lalu bereaksi dengan karbonik dengan terbentuknya natrium bikarbonat. Dengan demikian cadangan alkali dapat pulih kembali.
2.1.6 Manifestasi Klinis
Dua gejala yang sangat penting pada preeklampsia adalah hipertensi dan proteinuria. Gejala ini merupakan keadaan yang biasanya tidak disadari oleh wanita hamil. Pada waktu keluhan lain seperti sakit kepala, gangguan penglihatan, dan nyeri epigastrium mulai timbul, hipertensi dan proteinuria yang terjadi biasanya sudah berat. 21
Tekanan darah. Kelainan dasar pada preeklampsia adalah vasospasme arteriol sehingga tanda peringatan awal muncul adalah peningkatan tekanan darah. Tekanan diastolik merupakan tanda prognostik yang lebih baik dibandingkan tekanan sistolik dan tekanan diastolik sebesar 90 mmHg atau lebih menetap menunjukan keadaan abnormal. 21-3
Kenaikan berat badan. Peningkatan berat badan yang terjadi tiba-tiba dan kenaikan berat badan yang berlebihan merupakan tanda pertama preeklampsia. Peningkatan berat badan sekitar 0,45 kg per minggu adalah normal, tetapi bila lebih dari 1 kg dalam seminggu atau 3 kg dalam sebulan maka kemungkinan terjadinya preeklampsia harus dicurigai. 21-3
Peningkatan berat badan yang mendadak serta berlebihan terutama disebabkan oleh retensi cairan dan selalu dapat ditemukan sebelum timbul gejala edema nondependen yang terlihat jelas, seperti edema kelopak mata, kedua lengan, atau tungkai yang membesar.
Proteinuria. Derajat proteinuria sangat bervariasi menunjukan adanya suatu penyebab fungsional dan bukan organik. Pada preeklampsia awal, proteinuria mungkin hanya minimal atau tidak ditemukan sama sekali. Pada kasus yang berat, proteinuria biasanya dapat ditemukan dan mencapai 10 gr/l. Proteinuria hampir selalu timbul kemudian dibandingkan dengan hipertensi dan biasanya terjadi setelah kenaikan berat badan yang berlebihan. 21-3
wanita hamil yang mengalami serangan eklampsia, nyeri kepala hebat hampir selalu mendahului serangan kejang pertama. 21-3
Nyeri epigastrium. Nyeri epigastrium atau nyeri kuadran kanan atas merupakan keluhan yang sering ditemukan pada preeklampsia berat dan dapat menjadi presiktor serangan kejang yang akan terjadi. Keluhan ini mungkin disebabkan oleh regangan kapsula hepar akibat edema atau perdarahan. 21-3
Gangguan penglihatan. Gangguan penglihatan yang dapat terjadi di antaranya pandangan yang sedikit kabur, skotoma, hingga kebutaan sebagian atau total. Keadaan ini disebabkan oleh vasospasme, iskemia, dan perdarahan petekie pada korteks oksipital. 21-3
2.1.7 Penatalaksanaan
Tujuan dasar dari penatalaksanaan preeklampsia adalah 2,3:
1. terminasi kehamilan dengan kemungkinan setidaknya terdapat trauma pada ibu maupun janin
2. kelahiran bayi yang dapat bertahan 3. pemulihan kesehatan lengkap pada ibu
Persalinan merupakan pengobatan untuk preeklampsia. Jika diketahui atau diperkirakan janin memiliki usia gestasi preterm, kecenderungannya adalah mempertahankan sementara janin di dalam uterus selama beberapa minggu untuk menurunkan risiko kematian neonatus. 24
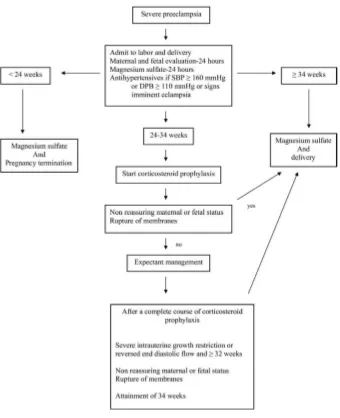
Khusus pada penatalaksanaan preeklampsia berat (PEB), penanganan terdiri dari penanganan aktif dan penanganan ekspektatif. Wanita hamil dengan PEB umumnya dilakukan persalinan tanpa ada penundaan. Pada beberapa tahun terakhir, sebuah pendekatan yang berbeda pada wanita dengan PEB mulai berubah. Pendekatan ini mengedepankan penatalaksanaan ekspektatif pada beberapa kelompok wanita dengan tujuan meningkatkan luaran pada bayi yang dilahirkan tanpa memperburuk keamanan
ibu.25
Adapun terapi medikamentosa yang diberikan pada pasien dengan PEB antara lain adalah: 22,23
a. tirah baring b. oksigen c. kateter menetap
insensible water loss, dan central venous pressure (CVP). Balans cairan ini harus selalu diawasi.
e. Magnesium sulfat (MgSO4). Obat ini diberikan dengan dosis 20 cc MgSO4 20% secara intravena loading dose dalam 4-5 menit. Kemudian dilanjutkan dengan MgSO4 40% sebanyak 30 cc dalam 500 cc ringer laktat (RL) atau sekitar 14 tetes/menit. Magnesium sulfat ini diberikan dengan beberapa syarat, yaitu:
1. refleks patella normal
2. frekuensi respirasi >16x per menit
3. produksi urin dalam 4 jam sebelumnya >100cc atau 0.5 cc/kgBB/jam
4. disiapkannya kalsium glukonas 10% dalam 10 cc sebagai antidotum. Bila nantinya ditemukan gejala dan tanda intoksikasi maka kalsium glukonas tersebut diberikan dalam tiga menit.
f. Antihipertensi
Antihipertensi diberikan jika tekanan darah diastolik >110 mmHg. Pilihan antihipertensi yang dapat diberikan adalah nifedipin 10 mg. Setelah 1 jam, jika tekanan darah masih tinggi dapat diberikan nifedipin ulangan 10 mg dengan interval satu jam, dua jam, atau tiga jam sesuai kebutuhan. Penurunan tekanan darah pada PEB tidak boleh terlalu agresif yaitu tekanan darah diastol tidak kurang dari 90 mmHg atau maksimal 30%. Penggunaan nifedipin ini sangat dianjurkan karena harganya murah, mudah didapat, dan mudah mengatur dosisnya dengan efektifitas yang cukup baik. g. Kortikosteroid
Penggunaan kortikosteroid direkomendasikan pada semua wanita usia kehamilan 24-34 minggu yang berisiko melahirkan prematur, termasuk pasien dengan PEB. Preeklampsia sendiri merupakan penyebab ±15% dari seluruh kelahiran prematur. Ada
pendapat bahwa janin penderita preeklampsia berada dalam keadaan stres sehingga mengalami percepatan pematangan paru. Akan tetapi menurut Schiff dkk, tidak terjadi percepatan pematangan paru pada penderita preeklampsia. 25,26
terjadi peningkatan insidens respiratory distress syndrome (RDS) pada bayi yang lahir dari ibu yang menderita hipertensi dalam kehamilan. diambil dari 26
Dalam lebih dari dua dekade, kortikosteroid telah diberikan pada masa antenatal dengan maksud mengurangi komplikasi, terutama RDS, pada bayi prematur. Apabila dilihat dari lamanya interval waktu mulai saat pemberian steroid sampai kelahiran, tampak bahwa interval 24 jam sampai tujuh hari memberi keuntungan yang
lebih besar dengan rasio kemungkinan (odds ratio/OR) 0,38 terjadinya RDS. Sementara apabila interval kurang dari 24 jam OR 0,70 dan apabila lebih dari 7 hari OR 0,41. 25,27 Penelitian US Collaborative tahun 1981 melaporkan perbedaan bermakna insiden RDS dengan pemberian steroid antenatal pada kehamilan 30-34 minggu dengan interval antara 24 jam sampai dengan tujuh hari. Sementara penelitian Liggins dan Howie mendapati insidens RDS lebih rendah apabila interval waktu antara saat pemberian steroid sampai kelahiran adalah dua hari sampai kurang dari tujuh hari dan perbedaan ini bermakna. Mereka menganjurkan steroid harus diberikan paling tidak 24 jam sebelum terjadi kelahiran agar terlihat manfaatnya terhadap pematangan paru janin. Pemberian steroid setelah lahir tidak bermanfaat karena kerusakan telah terjadi sebelum steroid bekerja. National Institutes of Health (NIH) merekomendasikan: 25,27
1. Semua wanita hamil dengan kehamilan antara 24–34 minggu yang dalam persalinan prematur mengancam merupakan kandidat untuk pemberian kortikosteroid antenatal dosis tunggal.
2. Kortikosteroid yang dianjurkan adalah betametason 12 mg sebanyak dua dosis dengan selang waktu 24 jam atau deksametason 6 mg sebanyak 4 dosis intramuskular dengan interval 12 jam.
3. Keuntungan optimal dicapai 24 jam setelah dosis inisial dan berlangsung selama tujuh hari.
Pemberian deksamethason di Rumah Sakit Pendidikan di FK-USU yaitu 15 mg dalam
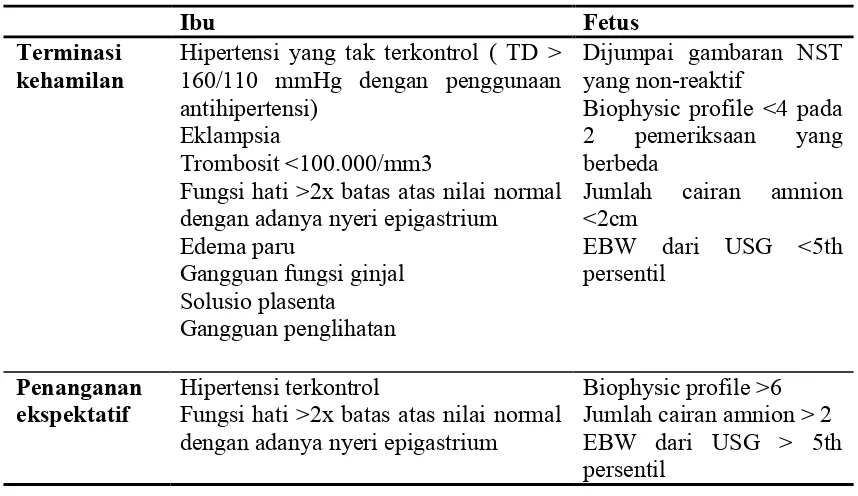
Tabel 2.1. Penanganan preeklampsia22
Ibu Fetus
Terminasi kehamilan
Hipertensi yang tak terkontrol ( TD > 160/110 mmHg dengan penggunaan antihipertensi)
Eklampsia
Trombosit <100.000/mm3
Fungsi hati >2x batas atas nilai normal dengan adanya nyeri epigastrium
Fungsi hati >2x batas atas nilai normal dengan adanya nyeri epigastrium
Penanganan Aktif. Kehamilan dengan PEB sering dihubungkan dengan peningkatan mortalitas perinatal dan peningkatan morbiditas serta mortalitas ibu. Sehingga beberapa ahli berpendapat untuk terminasi kehamilan setelah usia kehamilan mencapai 34 minggu. Terminasi kehamilan adalah terapi definitif yang terbaik untuk ibu
untuk mencegah progresifitas PEB. 10
Indikasi untuk penatalaksanaan aktif pada PEB dilihat baik indikasi pada ibu maupun janin:
1. Indikasi penatalaksanaan PEB aktif pada ibu: 18,19,25 a. kegagalan terapi medikamentosa:
• setelah 6 jam sejak dimulai pengobatan medikamentosa, terjadi kenaikan darah yang persisten
• setelah 24 jam sejak dimulainya pengobatan medikamentosa, terjadi kenaikan desakan darah yang persisten
b. tanda dan gejala impending eklampsia c. gangguan fungsi hepar
d. gangguan fungsi ginjal
e. dicurigai terjadi solusio plasenta
f. timbulnya onset partus, ketuban pecah dini, dan perdarahan g. umur kehamilan ≥ 37 minggu
timbulnya oligohidramnion
2. Indikasi penatalaksanaan PEB aktif pada janin:
3. Indikasi lain yaitu trombositopenia progresif yang menjurus ke sindrom HELLP (hemolytic anemia, elevated liver enzymes, and low platelet count).
Dalam ACOG Practice Bulletin7 mencatat terminasi sebagai terapi untuk PEB. Akan tetapi, keputusan untuk terminasi harus melihat keadaan ibu dan janinnya.
Sementara Nowitz ER29 dkk membuat ketentuan penanganan PEB dengan terminasi kehamilan dilakukan ketika diagnosis PEB ditegakkan. Hasil penelitian juga menyebutkan tidak ada keuntungan terhadap ibu untuk melanjutkan kehamilan jika diagnosis PEB telah ditegakkan.
Ahmed M30 dkk pada sebuah review terhadap PEB melaporkan bahwa terminasi kehamilan adalah terapi efektif untuk PEB. Sebelum terminasi, pasien telah diberikan dengan antikejang, magnesium sulfat, dan pemberian antihipertensi. Wagner LK19 juga mencatat bahwa terminasi adalah terapi efektif untuk PEB. Pemilihan terminasi secara vaginal lebih diutamakan untuk menghindari faktor stres dari operasi sesar.
2.1.7.2 Penanganan Ekspektatif
Penanganan ekspektatif. Terdapat kontroversi mengenai terminasi kehamilan pada PEB yang belum cukup bulan. Beberapa ahli berpendapat untuk memperpanjang usia kehamilan sampai seaterm mungkin sampai tercapainya pematangan paru atau sampai usia kehamilan di atas 37 minggu. Adapun penatalaksanaan ekspektatif bertujuan: 31,32
1. mempertahankan kehamilan sehingga mencapai umur kehamilan yang memenuhi syarat janin dapat dilahirkan
2. meningkatkan kesejahteraan bayi baru lahir tanpa mempengaruhi keselamatan ibu Berdasarkan luaran ibu dan anak, berdasarkan usia kehamilan, pada pasien PEB
yang timbul dengan usia kehamilan dibawah 24 minggu, terminasi kehamilan lebih diutamakan untuk menghindari komplikasi yang dapat mengancam nyawa ibu (misalnya perdarahan otak). Sedangkan pada pasien PEB dengan usia kehamilan 25 sampai 34 minggu, penanganan ekspektatif lebih disarankan.
Kemudian Rick34 dkk pada tahun 1980 juga menunda kelahiran pasien dengan PEB selama 48-72 jam bila diketahui rasio lecitin/spingomyelin (L/S) menunjukkan ketidakmatangan paru.
Banyak peneliti lain yang juga meneliti efektifitas penatalaksanaan ekspektatif ini terutama pada kehamilan preterm. Di antaranya yaitu Odendaal dkk35 yang melaporkan hasil perbandingan penatalaksanaan ekspektatif dan aktif pada 58 wanita dengan PEB
dengan usia kehamilan 28-34 minggu. Pasien ini diterapi dengan MgSO4, hidralazine, dan kortikosteroid untuk pematangan paru. Semua pasien dipantau ketat di ruang rawat inap.35
Dua puluh dari 58 pasien mengalami terminasi karena indikasi ibu dan janin setelah 48 jam dirawat inap. Pasien dengan kelompok penanganan aktif diterminasi kehamilannya setelah 72 jam, sedangkan pasien pada kelompok ekspektatif melahirkan pada usia kehamilan rata-rata 34 minggu. Odendaal35 dkk juga menemukan penurunan komplikasi perinatal pada kelompok dengan penanganan ekspektatif.
Penelitian lain yang dilakukan Witlin36 dkk melaporkan peningkatan angka pertumbuhan janin terhambat yang sejalan dengan peningkatan usia kehamilan selama penanganan secara ekspektatif.
Sedangkan Haddad B37 dkk yang meneliti 239 penderita PEB dengan usia kehamilan 24-33 minggu mendapatkan 13 kematian perinatal dengan rincian 12 bayi pada kelompok aktif dan 1 kematian perinatal pada kelompok ekspektatif. Sementara angka kematian ibu sama pada kedua kelompok. Penelitian ini menyimpulkan penanganan PEB secara ekspektatif pada usia kehamilan 24-33 minggu menghasilkan luaran perinatal yang lebih baik dengan risiko minimal pada ibu.
Pada pasien dengan PEB, sedapat mungkin persalinan diarahkan pervaginam dengan beberapa hal yang harus diperhatikan, yaitu:
1. Penderita belum inpartu
a. Dilakukan induksi persalinan bila skor Bishop ≥8
Dalam melakukan induksi persalinan, bila perlu dapat dilakukan pematangan serviks dengan misoprostol. Induksi persalinan harus sudah mencapai kala II dalam waktu 24 jam. Bila tidak, induksi persalinan dianggap gagal dan harus disusul dengan pembedahan sesar.
b. Pembedahan sesar dapat dilakukan jika tidak ada indikasi untuk persalinan pervaginam atau bila induksi persalinan gagal, terjadi maternal distress, terjadi fetal distress, atau umur kehamilan <33 minggu. 38
2. Bila penderita sudah inpartu
b. Memperpendek kala II
c. Pembedahan cesar dilakukan bila terdapat maternal distress dan fetal distress. d. Primigravida direkomendasikan pembedahan cesar.
e. Anastesi: regional anastesia, epidural anastesia. Tidak dianjurkan anastesia umum.
2.2 SINDROMA HELLP
2.2.1 Definisi
Definisi dari sindroma HELLP masih kontroversi. Menurut Godlin (1982) sindroma HELLP merupakan bentuk awal dari PEB. Weinstein (1982) melaporkan sindroma HELLP merupakan varian yang unik dari preeklampsia, tetapi Mackenna dkk (1983) melaporkan bahwa sindroma ini tidak berhubungan dengan preeklampsia. Di lain pihak banyak penulis melaporkan bahwa sindroma HELLP merupakan bentuk lain dari disseminated intravascular coagulation (DIC) yang terlewatkan karena proses pemeriksaan laboratorium yang tidak adekuat.2,3
2.2.2 Insidens
Sampai saat ini insidens sindroma HELLP belum diketahui dengan pasti. Hal ini disebabkan sindroma ini sulit diduga serta gambaran klinisnya mirip dengan penyakit nonobstetri. 2,3
Menurut Sibai (1964) angka kejadian sindroma HELLP berkisar antara 4 -14% dari seluruh penderita PEB, sedangkan angka kejadian Sindroma HELLP pada seluruh kehamilan adalah 0,2 – 0,6%. Sindroma ini secara bermakna lebih tinggi pada wanita kulit putih dan multigravida. diambil dari 2
2.2.3 Klasifikasi
Terdapat 2 klasifikasi yang digunakan pada Sindroma HELLP, yaitu: 1. Berdasarkan jumlah keabnormalan yang dijumpai.
ml/dl, dan jumlah trombosit <100.000/mm3, (2) sindroma HELLP parsial bila dijumpai hanya satu atau dua parameter sindroma HELLP.
2. Berdasarkan jumlah trombosit.
Martin (1991) mengelompokkan penderita Sindroma HELLP dalam tiga kelas: a. kelas I : jumlah trombosit ≤ 50.000/mm3
b. kelas II : jumlah trombosit > 50.000 - ≤ 100.000/mm3 c. kelas III : jumlah trombosit > 100.000 - ≤ 150.000/mm3
2.2.4 Gejala dan Tanda Klinis
Gejala yang paling sering dijumpai adalah nyeri pada daerah epigastrium atau kuadran kanan atas (90%), nyeri kepala, malaise sampai beberapa hari sebelum dibawa ke rumah sakit (90%), serta mual dan muntah (45 – 86%).1,4 Selain itu, dapat pula ditemukan penambahan berat badan dan edema (60%). Hipertensi tidak dijumpai sekitar 20% kasus, hipertensi ringan 30%, dan hipertensi berat 50%.2,3
Pada beberapa kasus dijumpai hepatomegali, kejang-kejang, jaundice, perdarahan gastrointestinal, dan perdarahan gusi. Sangat jarang dijumpai hipoglikemi, koma,
hiponatremia, gangguan mental, buta kortikal, dan diabetes insipidus yang nefrogenik. Edema pulmonum dan gagal ginjal akut biasa dijumpai pada kasus sindroma HELLP yang onsetnya postpartum atau antepartum yang ditangani secara konservatif. 2,3
2.2.5 Penatalaksanaan
Protokol manajemen sindroma HELLP:22
1. Penanganan dimulai sebagaimana penanganan pada PE berat.
2. Adanya Sindroma HELLP bukan merupakan indikasi untuk segera melakukan terminasi kehamilan. Stabilisasi ibu adalah prioritas utama
2.3 EKLAMPSIA
2.3.1 Definisi
Istilah eklampsia berasal dari bahasa Yunani dan berarti "halilintar". Kata tersebut dipakai karena seolah-olah gejala-gejala eklampsia timbul dengan tiba-tiba tanpa didahului oleh tanda-tanda lain. Secara defenisi eklampsia adalah preeklampsia yang disertai dengan kejang tonik klonik disusul dengan koma.3,4,7 Menurut saat timbulnya, eklampsia dibagi atas: 1. eklampsia antepartum (eklampsia gravidarum), yaitu eklampsia yang terjadi sebelum
masa persalinan 4-50%
saat persalinan 4-40%
3. eklampsia postpartum (eklampsia puerperium), yaitu eklampsia yang terjadi setelah persalinan 4-10%
2.3.2 Frekuensi
Frekuensi eklampsia bervariasi antara satu negara dengan negara yang lain. Frekuensi
rendah pada umumnya merupakan petunjuk tentang adanya pengawasan antenatal yang baik, penyediaan tempat tidur antenatal yang cukup, dan penanganan preeklampsia yang sempurna. Di negara-negara berkembang frekuensi eklampsia berkisar antara 0,3% - 0,7%, sedangkan di negara-negara maju angka tersebut lebih kecil, yaitu 0,05% - 0,1 %.3,7
2.3.3 Gejala dan Tanda
Pada umumnya kejang didahului oleh makin memburuknya preeklampsia dan terjadinya gejala-gejala nyeri kepala di daerah frontal, gangguan penglihatan, mual yang hebat, nyeri epigastrium, dan hiperreflexia. Bila keadaan ini tidak dikenal dan tidak segera diobati, akan timbul kejang. 2,3,7
Konvulsi eklampsia dibagi dalam 4 tingkat, yakni : 1. Stadium Invasi (tingkat awal atau aura)
Mula-mula gerakan kejang dimulai pada daerah sekitar mulut dan gerakan-gerakan kecil pada wajah. Mata penderita terbuka tanpa melihat, kelopak -mata dan tangan bergetar. Setelah beberapa detik seluruh tubuh menegang dan kepala berputar ke kanan dan ke kiri. Hal ini berlangsung selama sekitar 30 detik.
2. Stadium kejang tonik
Seluruh otot badan menjadi kaku, wajah kaku, tangan menggenggam dan kaki membengkok ke dalam, pernafasan berhenti, muka mulai kelihatan sianosis, dan lidah
dapat tergigit. Stadium ini berlangsung kira-kira 20 - 30 detik. 3. Stadium kejang klonik
Spasmus tonik menghilang. Semua otot berkontraksi berulang-ulang dalam tempo yang cepat. Mulut terbuka dan menutup, keluar ludah berbusa, lidah dapat tergigit, mata melotot, muka kelihatan kongesti, dan sianotik. Kejang klonik ini dapat demikian hebatnya hingga penderita dapat terjatuh dari tempat tidurnya. Setelah berlangsung selama 1 - 2 menit, kejang klonik berhenti dan penderita tidak sadar, menarik nafas seperti mendengkur.
Koma berlangsung beberapa menit hingga beberapa jam. Secara perlahan-lahan penderita mulai sadar kembali. Kadang-kadang antara kesadaran timbul serangan baru dan akhirnya penderita tetap dalam keadaan koma
2.3.4 Diagnosis
Diagnosis eklampsia umumnya tidak mengalami kesukaran. Dengan adanya tanda dan
gejala preeklampsia yang disusul oleh serangan kejang seperti telah diuraikan, diagnosis eklampsia sudah tidak diragukan. Walaupun demikian, eklampsia harus dibedakan dari :2,3,7 1. Epilepsi
Pada anamnesis pasien epilepsi akan didapatkan episode serangan sejak sebelum hamil atau pada hamil muda tanpa tanda preeklampsia.
2. Kejang karena obat anestesi
Apabila obat anestesi lokal disuntikkanke dalam vena, kejang baru timbul.
3. Koma karena sebab lain, seperti diabetes melitus, perdarahan otak, meningitis, ensefalitis, dan lain-lain.
2.3.5 Prognosis
Kriteria Eden adalah kriteria untuk menentukan prognosis eklampsia. Kriteria Eden antara lain:21,30
1. koma yang lama (prolonged coma) 2. nadi diatas 120
3. suhu 39,4°C atau lebih
4. tekanan darah di atas 200 mmHg 5. konvulsi lebih dari 10 kali 6. proteinuria 10 g atau lebih
7. tidak ada edema, edema menghilang
Bila tidak ada atau hanya satu kriteria di atas, eklampsia masuk ke kelas ringan; bila dijumpai 2 atau lebih masuk ke kelas berat dan prognosis akan lebih buruk.
2.3.6 Penatalaksanaan
Prinsip penatalaksanaan eklampsia sama dengan PEB. Tujuan utamanya ialah menghentikan berulangnya serangan konvulsi dan mengakhiri kehamilan secepatnya dengan cara yang aman setelah keadaan ibu mengizinkan.37-40 Pada dasarnya pengobatan eklampsia terdiri pengobatan medikamentosa dan obstetrik. Namun, pengobatan hanya dapat dilakukan secara simptomatis karena penyebab eklampsia belum
2.4 Kerangka Teori
PREECLAMPSIA
2.5 Kerangka Konsep
luaran ibu (eklampsia, impending eklampsia, edema paru, stroke, gangguan fungsi ginjal, sindroma HELLP, solusio plasenta, lama rawat,
kematian, cara persalinan, dan perdarahan pasca persalinan)
Penanganan Aktif
Penanganan
Ekspektatif
luaran bayi (nilai APGAR, berat lahir, kematian, dan lama rawat)
PEB < 37
BAB III
METODE PENELITIAN
3.1 Desain Penelitian
Penelitian ini dilakukan dengan desain potong lintang (cross-sectional) melihat perbandingan luaran ibu dan bayi pada pasien PEB < 37 minggu yang ditangani secara aktif dan ekspektatif.
3.2 Tempat dan Waktu Penelitian
Penelitian ini dilakukan di Departemen Obstetri dan Ginekologi RS H. Adam Malik, RS Pirgadi dan beberapa rumah sakit jejaring di wilayah Medan. Penelitian dilakukan mulai Januari 2010.
3.3 Sumber Data
Data diperoleh dari rekam medis pasien preeklampsia berat < 37 minggu yang datang ke RS H. Adam Malik, RS Pirngadi, dan rumah sakit jejaring di wilayah Medan mulai Januari 2010.
3.4 Populasi Penelitian
• Populasi target: seluruh pasien preeklampsia berat < 37 minggu yang mendapat penganganan aktif dengan terminasi kehamilan atau penanganan ekspektatif
• Populasi terjangkau: seluruh pasien preeklampsia berat < 37 minggu yang datang ke
RS H. Adam Malik, RS Pirngadi, atau rumah sakit jejaring di wilayah Medan, dan mendapat penanganan aktif dengan terminasi kehamilan atau penanganan ekspektatif • Sampel penelitian: populasi terjangkau yang memenuhi kriteria inklusi dan eksklusi.
3.5 Kriteria Inklusi dan Eksklusi
• Inklusi
- Umur kehamilan 28-<37 minggu - Kehamilan intrauterin, hidup
- Kehamilan memenuhi kriteria preeklampsia berat, tanpa keadaan impending eklampsia, eklampsia dan HELLP Syndrome
- Bersedia mengikuti penelitian
• Eksklusi
- Ibu hamil dengan riwayat Diabetes Mellitus
3.6 Kerangka Sampel
3.6.1 Besar Sampel
Besar sampel dihitung dengan rumus besar sampel untuk penelitian analitik kategorik tidak berpasangan.
(1,64 √2(0,435)(0,565) + 0,84√(0,87)(0,133)+ (0,667)(0,33)2
(0,09)
= 28,66→ 29 Sampel dengan :
Zα : kesalahan tipe I ditetapkan sebesar 5% = 1,64 Zβ : kesalahan tipe II ditetapkan 20% = 0,84
P2 : Populasi ibu hamil <37 minggu PEB dengan penangan aktif = 66,7% atau 33% Q2 : (1-P2) = (1-0,667)
3.6.2 Teknik Pengambilan Sampel
3.7 Cara Kerja
3.7.1 Identifikasi Variabel
• Variabel bebas:
- Jenis penanganan yang dilakukan (terminasi aktif atau ekspektatif) • Variabel terikat:
- Luaran ibu (insidens eklampsia, edema paru, stroke, gangguan fungsi ginjal,
sindroma HELLP, solusio plasenta, lama rawat, kematian, cara persalinan, dan perdarahan pasca persalinan)
- Luaran bayi (nilai APGAR, berat lahir, kematian, dan lama rawat)
3.7.2 Pelaksanaan Penelitian
1. Mendaftar semua pasien PEB < 37 minggu di Departemen Obstetri dan Ginekologi RS H. Adam Malik, RS Pirngadi, dan RS jejaring di wilayah Medan periode Januari 2010 2. Seleksi kasus dari rekam medis menurut kriteria penerimaan dan penolakan,
berdasarkan anamnesis, pemeriksaan fisik (status generalis dan status obstetrikus), pemeriksaan laboratorium saat masuk ke RS dan follow up-nya
3. Memilah kasus berdasarkan penanganan yang diberikan menjadi: penanganan aktif dan ekspektatif
a. Pada kelompok aktif dilakukan perawatan dengan pemberian anti kejang sulfas magnesikus 4 gr loading dose diikuti dengan maintenance dose 1 gram/jam, anti hipertensi diberikan nifedipine 3x10 mg, deksamethasone 15 mg i.m single dose untuk pematangan paru kemudian diterminasi 24 jam setelah pemberian obat-obat ini. Terminasi dapat dilakukan secara pervaginam atau perabdominal tergantung indikasi obstetri, terminasi dilakukan setelah stabilisasi tercapai (4-6 jam).
b. Pada kelompok ekspektatif, diberikan penanganan yang sama dengan yang di
atas, hanya tidak dilakukan terminasi kehamilan. Kehamilan dilanjutkan sampai se-aterm mungkin kecuali jika dijumpai keadaan perburukan atau tidak terjadi perbaikan pada ibu dan pada bayi.
c. Anti kejang sulfas magnesikus dihentikan bila dijumpai tanda-tanda keracunan sulfas magnesikus meliputi oliguria (<100mL dalam 4 jam), pernafasan < 16x/menit, hipo/arefleks pada patella.
3.7.3 Pengolahan Data
Data diolah menggunakan program statistik secara komputerisasi.
3.7.4 Penyajian Data
Data deskriptif dan analitik disajikan dalam bentuk naratif,tabular dan grafikal.
3.7.5 Analisis Data
Data dianalisis dengan menggunakan uji statistik yang sesuai. Untuk menguji hubungan
antara jenis penanganan (data kategorik) dengan variabel terikat yang berjenis kategorik digunakan uji Chi-square. Jika data tidak memenuhi syarat uji Chi-square, digunakan uji alternatif Fisher atau Kolmogorov-Smirnov. Untuk menguji hubungan antara jenis penanganan (data kategorik) dengan variabel terikat yang berjenis numerik digunakan uji t tidak berpasangan. Jika tidak memenuhi syarat, digunakan uji Mann Whitney. Hubungan antara variabel bebas dan terikat dinyatakan bermakna jika p kurang dari 0,05.
3.8 Alur Penelitian
Luaran ibu Luaran anak Luaran ibu Luaran anak 3.9 Etika Penelitian
Proposal penelitian ini akan diajukan ke komite etik untuk mendapatkan pengesahan. Etika penelitian meliputi:
1. Manfaat (beneficence). Penelitian yang dilakukan harus memberikan manfaat kepada peneliti, pasien, dan dunia medis. Melalui penelitian ini akan didapatkan informasi tambahan seputar perbandingan luaran antara penanganan secara aktif dan ekspektatif pada pasien PEB < 37 minggu
Kriteria inklusi
Rekam medis dimasukkan sebagai data penelitian
Terminasi secara aktif Penanganan ekspektatif
2. Tidak membahayakan (nonmaleficence). Pada penelitian ini tidak ada tindakan invasif yang dapat membahayakan.
3. Berkeadilan (justice). Prinsip ini menghendaki semua data pasien penelitian mendapatkan perlakuan yang sama untuk kepentingan penelitian dan mendapatkan jaminan kerahasiaan.
3.10 Batasan Operasional
1. Preeklampsia berat adalah tekanan darah pasien dalam keadaan istirahat sistolik > 160 mmHg atau tekanan darah diastolic > 110 mmHg dengan proteinuria > 5gram/jumlah urine selama 24 jam atau dipstick > +3.
2. Usia kehamilan (satuan minggu) adalah ditetapkan dari Hari Pertama Haid Terakhir(HPHT) atau dari USG
3. Eklampsia adalah preeklampsia berat yang disertai kejang.
4. Impending eklampsia adalah preeklampsia berat dengan gejala mual atau muntah, nyeri ulu hati, dan nyeri kepala.
5. Stroke adalah kondisi patologis fungsi neurologis yang terjadi mendadak akibat iskemik otak atau perdarahan intrakranial.
6. Gangguan fungsi ginjal adalah abnormalitas parameter faal ginjal: Ur > 40 mg/dl atau Cr > 1,5 mg/dl
7. HELLP syndrome adalah sindrom dengan kumpulan dari gejala multi sistem pada Preeklampsia berat dan eklampsia dengan jumlah Trombosit <100.000/mm3, kadar SGOT >70 IU/L, kadar LDH >600 IU/L, dan kadar Bilirubin >1,2 mg/dl, hemolisis (anemia hemolisis mikro angiopatik) dan system hepar abnormal.
8. Kematian ibu adalah kematian penderita preeklampsia berat pada usia kehamilan > 28 minggu selama dalam perawatan.
9. Lama rawat ibu (satuan hari) adalah waktu perawatan ibu dihitung sejak pertama
masuk ke rumah sakit akibat PEB hingga pulang dari rumah sakit setelah dinyatakan kondisi stabil.
10.Solusio plasenta adalah lepasnya plasenta yang letaknya normal melalui pemeriksaan ultrasonografi sebelum janin lahir dengan tanda klinis: perdarahan pervaginam, nyeri abdomen, perut tegang, auskultasi denyut jantung janin sukar terdengar.
12.Perdarahan postpartum adalah perdarahan yang terjadi setelah persalinan dengan volume >500 mL.
13.Cara persalinan diklasifikasikan menjadi: - Spontan
- Ekstraksi vakum - Seksio sesaria
14.Kematian neonatus adalah kematian anak yang terjadi setelah kelahiran.
15.Nilai APGAR adalah penilaian pada bayi baru lahir yang meliputi penilaian frekuensi nadi, usaha bernafas, reaksi terhadap rangsangan dan warna kulit. Penilaian dilakukan pada 1 menit dan 5 menit pasca persalinan dimana :
- Nilai APGAR 7-10 : bayi dianggap sehat dan tidak memerlukan tindakan khusus - Nilai APGAR 4-6 : bayi mengalami asfiksia sedang
- Nilai APGAR 0-3 : bayi mengalami asfiksia berat.
16.Berat lahir adalah berat badan bayi sesaat setelah lahir. Diklasifikasikan menjadi: - <1000 gram: bayi berat lahir ekstra rendah
- 1000-1499 gram: bayi berat lahir sangat rendah - 1500-2499 gram: bayi berat lahir rendah
BAB IV
HASIL DAN PEMBAHASAN
4.1 Analisis Deskriptif
Penelitian ini dilakukan dengan menggunakan data primer dari beberapa rumah sakit di Medan. Dari sejumlah sampel yang digunakan, terdapat 29 pasien yang ditangani secara
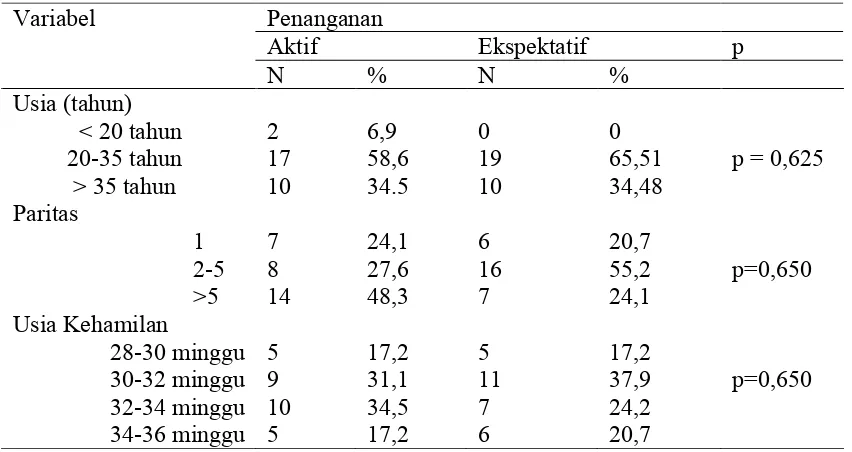
Gambar 4.1 Sebaran karakteristik berdasarkan usia ibu
Pada kelompok dengan penanganan aktif dan ekspektatif, usia yang lebih banyak menderita Preeklampsia berat adalah pada rentang usia 20-35 tahun (58,6% dan 34,48%). (Gambar 4.1)
Gambar 4.2 Sebaran karakteristik berdasarkan paritas
Pada kelompok dengan penanganan aktif , 48,3% terjadi pada grande multigravida sedangkan
Gambar 4.3 Sebaran karakteristik berdasarkan usia kehamilan
Tabel 4.2. Luaran Ibu
Pada table 4.2 diatas, dijumpai perbedaan bermakna lama rawat antara penanganan aktif dan ekspektatif (p<0.01) dengan rata-rata lama ibu dirawat di rumah sakit adalah selama
6,69 + 2,23 hari untuk penanganan ekspektatif dan 4,76 + 1,480 untuk penanganan aktif. Tidak ada satupun pasien yang mengalami insidens eklampsia, edema paru, stroke, gangguan fungsi ginjal, kematian ibu dan perdarahan pasca persalinan.
Pada penanganan secara ekspektatif, terminasi harus dilakukan akibat komplikasi yang dialami ibu. Sebanyak 12 orang (41,37%) mengalami terminasi akibat impending eklampsia, 11 orang (37,93%) mengalami sindroma HELLP, 4 orang (13,8%) dengan solusio plasenta, dan 5 orang (17,2%) dengan kematian bayi.
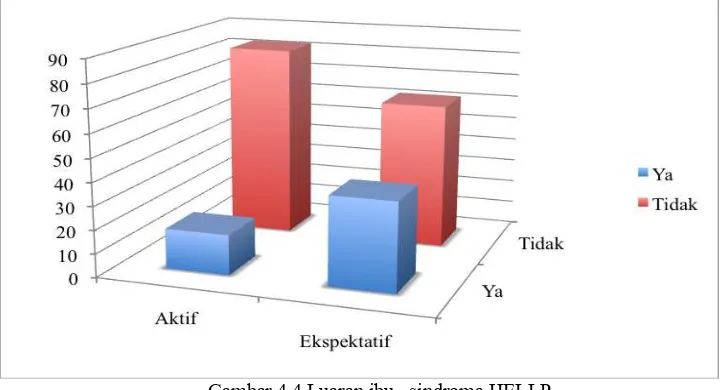
Gambar 4.4 Luaran ibu –sindroma HELLP
Sebagian kecil ibu mengalami komplikasi sindroma HELLP pada kelompok penanganan aktif (17,2 %) dan penanganan ekspektatif (37,93 %). (Gambar 4.3)
Odendaal dkk35 dalam penelitiannya mencatat komplikasi sindroma HELLP terjadi sebanyak 36% pada penanganan secara ekspektatif. Sementara Haddad dkk39 mencatat bahwa tidak terdapat perbedaan signifikan antara kejadian sindroma HELLP pada penanganan secara aktif maupun ekspektatif pada usia kehamilan diatas 28 minggu.
Gambar 4.5 Luaran ibu –Impending eklampsia
Gambar 4.6 Luaran ibu –solusio plasenta
Solusio plasenta terjadi pada 6,9 % pada penanganan secara aktif dan 13,8% pada penanganan secara ekspektatif. (Gambar 4.6)
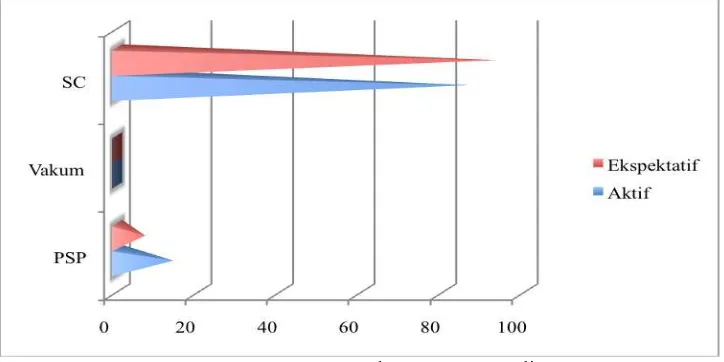
Gambar 4.7 Cara persalinan
Umumnya persalinan yang terjadi yaitu seksio sesarea yaitu 86,2% para kelompok aktif dan 93,10% pada kelompok ekspektatif. Melalui uji statistik didapati bahwa tidak terdapat perbedaan bermakna pada solusio plasenta, sindroma HELLP dan cara persalinan (p>0.05), sehingga H0 diterima. (Gambar 4.7)
Sibai dkk8 mencatat komplikasi pada penanganan ekspektatif yaitu HELLP syndrome 13%, eklampsia 5,1%, tidak dijumpai edema paru maupun gangguan fungsi ginjal.
Pada tabel 4.2 diatas dijumpai rerata lama rawat sebelum terminasi pada penanganan ekspekttaif yaitu 2 + 1,46 hari. Lama rawatan yang paling singkat adalah 1 hari, dan yang paling lama adalah 7 hari.
Tabel 4.3. Luaran bayi
Dari tabel 4.3 diatas terlihat bahwa rerata lama rawatan bayi di ruangan adalah 10,10 + 11,663 hari untuk penanganan aktif dan 9,76 + 8,38 untuk penanganan ekspektatif. Pada kelompok aktif, lama rawat paling rendah adalah 1 hari yang diikuti kematian bayi dan paling lama 60 hari dengan bayi hidup. Pada kelompok ekspektatif, lama rawat paling rendah adalah 2 hari yang diikuti kematian bayi dan paling lama 22 hari dengan bayi hidup.
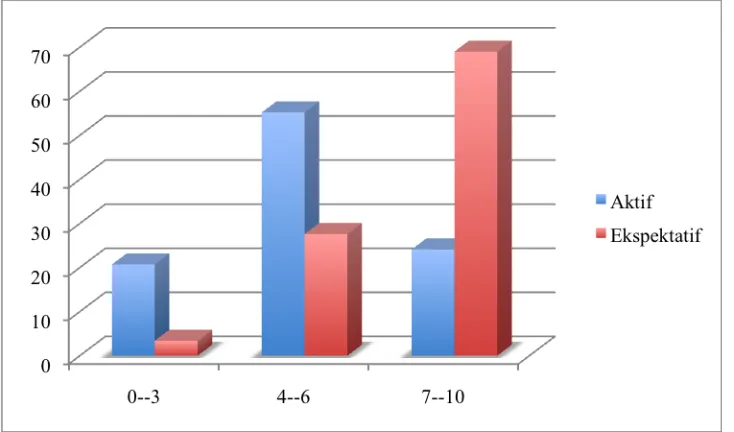
Pada kelompok aktif, bayi paling banyak lahir pada APGAR 4-6 pada menit pertama sebanyak 55,2% dan pada penanganan ekspektatif, bayi paling banyak lahir pada nilai APGAR 7-10 sebanyak 69%. (Gambar 4.8)
Gambar 4.9 Luaran bayi –Nilai APGAR (V)
Pada penilaian nilai APGAR menit ke-5, kedua kelompok memiliki nilai APGAR 7-10 yaitu 65,5% pada kelompok aktif dan 86,2% pada kelompok ekspektatif. Melalui uji statistik terdapat perbedaan nilai APGAR menit 1 dan menit 5 pada penanganan aktif maupun ekspektatif, H0 ditolak sehingga dapat disimpulkan bahwa terdapat perbedaan nilai APGAR menit 1 dan menit 5 pada penanganan aktif maupun ekspektatif (p<0.05) dengan nilai APGAR menit 1 dan menit 5 lebih baik pada kelompok penanganan ekspektatif. (Gambar 4.9)
Gambar 4.10 Berat Lahir Bayi