ABSTRACT
THE COMPARISON OF COMBINATION AND NON COMBINATION HORMONAL CONTRACEPTION EFFECT TO POSITIVE VIA EXAMINATION RESULTS IN WOMEN OF CHILDBEARING AGE COUPLES AT MADUKORO
PUBLIC HEALTH CENTER WORKING AREA
By Nisrina Pradya
Cervical cancer is a cancer in the cervix, the area in lower part of uterus which is connects uterus to vagina. A Factor that related to the disease is an infection of Human Papilloma Virus. One of the factors that may increase the risk of cervical cancer is long term use of hormonal contraception. To avoid the disease, a simple screening that can be done is Visual Inspection with Acetic Acid (VIA). This study is done to determine which one of hormonal contraception use that give more effect to positive VIA examination results in women of childbearing age couple in Madukoro Public Health Center working area.
This research is an analytic correlative with cross-sectional study that is involving 160 respondents of combination and non-combination hormonal contraception’s acceptors in Madukoro Public Health Center during September to November 2015.
The result showed that respondents who use combination hormonal contraception have an increased risk 2,842 ( 95% CI 1,267 – 6,692 ) higher to have positive VIA examination results compared to the non combination hormonal contraception.
Based on the research concluded that combination hormonal contraception use give more effect to a positive VIA examination result compared to non combination hormonal contraception use with the p-value= 0.014 (p <0.05).
ABSTRAK
PERBANDINGAN PENGARUH PENGGUNAAN ALAT KONTRASEPSI HORMONAL KOMBINASI DAN NON KOMBINASI TERHADAP HASIL PEMERIKSAAAN IVA POSITIF PADA WANITA PASANGAN USIA SUBUR DI
WILAYAH KERJA PUSKESMAS MADUKORO
Oleh Nisrina Pradya
Kanker leher rahim adalah kanker yang terdapat pada serviks atau leher rahim, yaitu area bagian bawah rahim yang menghubungkan rahim dengan vagina. Faktor yang berkaitan dengan penyakit ini adalah adanya infeksi Human Papilloma Virus. Salah satu faktor yang diduga dapat meningkatkan risiko kanker leher rahim adalah penggunaan alat kontrasepsi hormonal dalam jangka waktu yang lama. Untuk menghindari hal tersebut, deteksi dini dengan cara yang sederhana dapat dilakukan, yaitu dengan metode Inspeksi Visual Asam Asetat (IVA). Penelitian ini dilakukan untuk mengetahui alat kontrasepsi hormonal yang lebih berpengaruh terhadap hasil pemeriksaan IVA positif pada wanita pasangan usia subur di wilayah kerja Puskesmas Madukoro.
Penelitian ini merupakan penelitian analitik korelatif dengan pendekatan cross-sectional yang melibatkan 160 responden akseptor alat kontrasepsi hormonal kombinasi dan non kombinasi di wilayah kerja Puskesmas Madukoro selama bulan September sampai dengan bulan November 2015.
Hasil penelitian didapatkan responden yang menggunakan alat kontrasepsi hormonal kombinasi memiliki risiko sebesar 2,842 ( 95% CI 1,267 – 6,692 ) lebih besar untuk mempunyai hasil pemeriksaan IVA positif dibandingkan penggunaan alat kontrasepsi hormonal non kombinasi.
Berdasarkan penelitian disimpulkan bahwa penggunaan kontrasepsi hormonal kombinasi lebih berpengaruh terhadap hasil pemeriksaan IVA positif dibandingkan kontrasepsi hormonal non kombinasi dengan nilai p=0,014 (p<0,05).
PERBANDINGAN PENGARUH PENGGUNAAN KONTRASEPSI HORMONAL KOMBINASI DAN NON KOMBINASI TERHADAP HASIL PEMERIKSAAN IVA
POSITIF PADA WANITA PASANGAN USIA SUBUR DI WILAYAH KERJA PUSKESMAS MADUKORO
(Skripsi)
PROGRAM STUDI PENDIDIKAN DOKTER FAKULTAS KEDOKTERAN
UNIVERSITAS LAMPUNG 2015
Oleh :
PERBANDINGAN PENGARUH PENGGUNAAN KONTRASEPSI HORMONAL KOMBINASI DAN NON KOMBINASI TERHADAP HASIL
PEMERIKSAAN IVA POSITIF PADA WANITA PASANGAN USIA SUBUR DI WILAYAH KERJA PUSKESMAS MADUKORO
Oleh Nisrina Pradya
Skripsi
Sebagai Salah Satu Syarat untuk Memperoleh Gelar SARJANA KEDOKTERAN
Pada
Fakultas Kedokteran Universitas Lampung
FAKULTAS KEDOKTERAN UNIVERSITAS LAMPUNG
viii DAFTAR GAMBAR
Gambar Halaman
1. Perjalanan Alamiah Kanker Leher Rahim Menurut Depkes ... 11
2. Kerangka Teori ... 27
3. Kerangka Konsep ... 28
4. Diagram Distribusi Usia Responden ... 40
5. Diagram Distribusi Pendidikan Responden ... 41
6. Diagram Distribusi Pekerjaan Responden ... 41
7. Diagram Distribusi Usia dan Hasil Pemeriksaan IVA ... 44
ix DAFTAR LAMPIRAN
Lampiran Halaman
1. Informed Consent dan Kuisioner ... 57
2. Daftar Responden ... 60
3. Hasil Pengolahan Data ... 64
4. Dokumentasi Penelitian ... 67
vii DAFTAR TABEL
Tabel Halaman
1. Definisi Operasional Variabel ... 33
2. Distribusi Alat Kontrasepsi Hormonal yang Digunakan Responden ... 42
3. Distribusi Hasil Pemeriksaan IVA ... 43
4. Hasil Pemeriksaan IVA Pada Pengguna Alat Kontrasepsi Hormonal ... 46
i
Man Jadda Wajadda
Man Shabara Zhafira
Man Saara Ala Darbi Washala
...
Siapa yang berusungguh-sungguh akan berhasil
Siapa yang bersabar akan beruntung
RIWAYAT HIDUP
Penulis dilahirkan di Kotabumi pada tanggal 22 April 1994 sebagai anak pertama
dari tiga bersaudara, putri dari Bapak H. Suprayitno Isman, S.Kep. dan Ibu Hj.
Lidia Harsa Gustiara, S.ST.
Penulis menempuh pendidikan sekolah dasar di SD PG Bungamayang Lampung
Utara dan selesai pada tahun 2006. Selanjutnya, penulis melanjutkan pendidikan
di SMPN 1 Natar Lampung Selatan yang diselesaikan pada tahun 2009, kemudian
penulis melanjutkan pendidikan di SMA Taruna Nusantara Magelang Jawa Tengah
dan selesai pada tahun 2012.
Tahun 2012, Penulis diterima dan terdaftar sebagai Mahasiswa Fakultas
Kedokteran Universitas Lampung. Selama menjadi mahasiswa, penulis aktif
ii SANWACANA
Puji dan Syukur penulis haturkan kepada Allah SWT yang telah mencurahakan
rahmat-Nya sehingga penulis dapat menyelesaikan skripsi ini dengan baik.
Skripsi dengan judul “Perbandingan Pengaruh Penggunaan Alat Kontrasepsi Hormonal Kombinasi dan Non Kombinasi Terhadap Hasil Pemeriksaaan IVA Positif Pada Wanita Pasangan Usia Subur di Wilayah Kerja Puskesmas Madukoro” adalah salah satu syarat untuk memperoleh gelar Sarjana Kedokteran
di Universitas Lampung.
Dalam kesempatan ini penulis mengucapkan terimakasih kepada :
1. Bapak Prof. Dr. Ir. Hasriadi Mat Akin selaku Rektor Universitas Lampung;
2. dr. Muhartono, M.Kes., Sp.PA selaku Dekan Fakultas Kedokteran
Universitas Lampung;
3. dr. Susianti, M.Sc. selaku Pembimbing Utama atas kesediannya untuk
memberikan bimbingan, saran dan kritik dalam proses penyelesaian skripsi
ini;
4. dr. Hanna Mutiara, M.Kes. selaku Pembimbing Kedua atas kesediannya
untuk memberikan bimbingan, saran dan kritik dalam proses penyelesaian
iii 5. dr. Tiwuk Susantiningsih, M.Biomed. selaku Penguji utama pada Ujian
Skripsi atas waktu, ilmu, dan saran-saran yang telah diberikan;
6. dr. Agustyas Tjiptaningrum, Sp.PK. selaku pembimbing akademik
terimakasih atas bimbingan, pesan dan nasehat yang telah diberikan selama
ini;
7. Bapak H.Suprayitno Isman,S.Kep dan Ibu Hj.Lidia Harsa Gustiara, S.ST
atas segala doa dan kasih sayang yang selalu menguatkan, serta perjuangan
dan pengorbanan yang tidak akan pernah terbalas sampai kapanpun.
8. Adik-adikku Irfan Rizky Pradya dan Naufal Rafi Pradya atas segala doa,
dukungan, dan keceriaan yang selalu menambah semangat bagiku.
9. Neknang, Nekno, Kakung, Uti, dan seluruh keluarga atas doa dan dukungan
sampai saat ini.
10.Seluruh staf Dosen FK Universitas Lampung atas ilmu yang telah diberikan
kepada penulis untuk menambah wawasan yang menjadi landasan untuk
mencapai cita-cita;
11.Seluruh staf dan karyawan Fakultas Kedokteran Universitas Lampung;
12.Sahabat-sahabat terbaikku, Alfianita Fadila, Anggun Chairunnisa,
Genoveva Maditias, Hj.Rahma Amtiria, Melati Nurul, Rossadea Atziza, dan
Stefhani Gista yang selalu menerima kekuranganku dan selalu ada dalam
kondisi apapun.
13.Aldo Egi Ibrahim, terimakasih untuk semangat dan dukungan selama ini.
14.Teman-teman angkatan 2012 yang tidak bisa disebutkan satu persatu.
Terimakasih telah memberikan makna atas kebersamaan yang terjalin dan
iv Akhir kata, penulis menyadari bahwa skripsi ini masih jauh dari kesempurnaan.
Akan tetapi, sedikit harapan semoga skripsi yang sederhana ini dapat berguna dan
bermanfaat bagi kita semua. Amin.
Bandar Lampung, Januari 2016
Penulis
v DAFTAR ISI
Halaman
DAFTAR TABEL ...vii
DAFTAR GAMBAR ...viii
DAFTAR LAMPIRAN ... ix
DAFTAR SINGKATAN ... x
BAB I. PENDAHULUAN ... 1
1.1. Latar Belakang ... 1
1.2. Rumusan Masalah ... 4
1.3. Tujuan Penelitian ... 4
1.4. Manfaat penelitian ... 5
BAB II. TINJAUAN PUSTAKA ... 7
2.1.Kanker Leher Rahim ... 7
2.2. Kontrasepsi Hormonal ... 18
2.3. Metode Skrining Kanker Leher Rahim ... 21
2.4. Inspeksi visual Asam Asetat Sebagai Metode Skrinning Pada Deteksi Dini Kejadian Kanker Leher Rahim ... 22
2.5. Kerangka Teori ... 26
2.6. Kerangka Konsep ... 27
vi
BAB III. METODE PENELITIAN ... 29
3.1. Desain Penelitian ... 29
3.2. Waktu dan Tempat Penelitian... 29
3.3. Populasi dan Sampel ... 30
3.4. Kriteria Penelitian ... 31
3.5. Identifikasi Variabel ... 32
3.6. Definisi Operasional ... 32
3.7. Etika Penelitian ... 34
3.8. Alat dan Cara Penelitian ... 35
3.9. Pengolahan dan Analisis Data ... 36
BAB IV. HASIL PENELITIAN DAN PEMBAHASAN ... 39
4.1. Gambaran Umum Penelitian ... 39
4.2. Karakteristik Responden ... 39
4.3. Hasil Penelitian ... 42
4.4. Analisis Univariat ... 45
4.5. Analisis Bivariat ... 46
4.6. Pembahasan ... 47
4.7. Keterbatasan Penelitian ... 50
BAB V. PENUTUP ... 51
5.1. Kesimpulan ... 51
5.2. Saran ... 51
DAFTAR PUSTAKA ... 53
x DAFTAR SINGKATAN
CIN : Carcinoma In-Situ
DMPA : Depo Medroxyprogesteron Acetate EVA : Ethylene Vinyl Acetate
HGSIL : High Grade Squamous Intraepithelial Lesion HPV : Human Papilloma Virus
IMS : Infeksi Menular Seksual
IVA : Inspeksi Visual Asam Asetat
LEEP : Loop Electrosurgical Excision Procedure
LGSIL : Low Grade Squamous Intraepithelial Lesion OR : Odds Ratio
PUS : Pasangan Usia Subur
1
BAB I PENDAHULUAN
1.1. Latar Belakang
Kanker leher rahim adalah tumor ganas pada daerah servik (leher rahim)
sebagai akibat adanya pertumbuhan jaringan yang tidak terkontrol dan merusak
jaringan normal disekitarnya. Di dunia, setiap dua menit terdapat seorang
perempuan meninggal akibat kanker leher rahim, sedangkan di Indonesia setiap
satu jam. Di Indonesia, diperkirakan 15.000 kasus baru kanker leher rahim
terjadi setiap tahunnya, sedangkan angka kematiannya diperkirakan 7.500 kasus
per tahun (Yuliwati, 2012).
Berdasarkan data dari Bagian Ginekologi RSUD Dr. H. Abdul Moeloek
Provinsi Lampung tercatat bahwa selama tahun 2010 kejadian kanker leher
rahim menempati urutan pertama dibandingkan dengan kejadian kanker
endometrium, kanker ovarium, dan kanker vulva. Pada periode
Januari-Desember 2010 angka morbiditas pasien rawat inap yang terdiagnosa kanker
leher rahim sebanyak 97 kasus dengan golongan umur yang terbanyak berusia
25-44 tahun. (Ambarita, 2011). Berdasarkan survey yang dilakukan peneliti di
2
Januari-Juni 2015 tercatat kasus rawat inap kanker leher rahim sebanyak 6
kasus dan 2 diantaranya berada di daerah Kotabumi Utara.
Semua wanita berisiko terserang kanker leher rahim. Faktor yang berhubungan
erat terjadinya kanker leher rahim adalah adanya infeksi Human Papilloma Virus (HPV). HPV dapat ditemukan pada 85% - 90% lesi pre kanker dan
neoplasma invasif. Beberapa faktor risiko dapat pula meningkatkan peluang
terjadinya kanker leher rahim, antara lain umur 35 – 50 tahun dan masih aktif berhubungan seksual, umur pertama kali berhubungan seksual, jumlah
pasangan seksual, frekuensi kehamilan, dan kebiasaan merokok (Wijaya, 2010).
Selain faktor-faktor tersebut, ada pula faktor yang turut menentukan terjadinya
kanker leher rahim yaitu pemakaian alat kontrasepsi, ibu atau saudara
perempuan yang menderita kanker leher rahim dan riwayat hasil tes pap
sebelumnya yang abnormal (Depkes RI, 2007).
Uraian tersebut menunjukkan bahwa penggunaan alat kontrasepsi hormonal
dalam jangka waktu yang lama dapat meningkatkan faktor terjadinya kanker
leher rahim. Pada kontrasepsi hormonal terkandung hormon estrogen dan
progesteron sintetik. Kombinasi kedua hormon tersebut dapat menjadi kofaktor
terjadinya infeksi kanker leher rahim serta meningkatkan laju pembelahan epitel
sehingga terjadi peningkatan probabilitas mutasi pada leher rahim (Urban et al.,
2012). Walaupun pengunaan alat kontrasepsi hormonal ini merupakan faktor
yang mempengaruhi terjadinya kanker leher rahim, data Badan Kependudukan
3
8.500.427 Pasangan Usia Subur (PUS) yang merupakan peserta KB baru lebih
dari separuhnya (84,39%) menggunakan alat kontrasepsi hormonal (Kemenkes,
2014).
Untuk menurunkan angka kejadian kanker leher rahim, dapat dilakukan
skrining pada wanita mulai usia 30 tahun per lima tahunnya (Peirson, et al.,
2013). Wilgin mengungkapkan terdapat beberapa metode skrining dan deteksi
dini terhadap kanker leher rahim, yaitu tes pap smear, Inspeksi Visual Asam
Asetat (IVA), kolposkopi, servikografi, dan tes HPV. Pap smear merupakan
gold standart dalam mendeteksi kejadian kanker leher rahim karena tingkat
sensitivitas dan spesifitasnya yang tinggi, namun tingginya biaya dan sulitnya
prosedur pelaksanaan membuat tes ini hanya terdapat di layanan kesehatan
tertentu. Salah satu metode skrining yang dapat dilakukan dengan cepat, mudah,
murah, dengan hasil yang paling tidak sama efektifnya dengan tes pap smear
adalah IVA. Tes ini juga dapat dilakukan di layanan kesehatan primer sehingga
memudahkan masyarakat dalam melakukan skrining kanker leher rahim. Dari
total wanita usia subur di Indonesia yang berjumlah sekitar 35 juta orang,
hingga tahun 2012 jumlah wanita yang diskrining baru sekitar 550 ribu orang
dengan IVA positif berjumlah 25.805 (4,5%) (Yuliwati, 2012).
Tingginya angka kejadian kanker leher rahim dan penggunaan alat kontrasepsi
hormonal, serta pemeriksaan IVA yang belum dilakukan secara menyeluruh di
Indonesia, terutama di kabupaten yang ada di Provinsi Lampung merupakan
4
pemeriksaan IVA sebagai deteksi dini kejadian kanker leher rahim pada wanita
Pasangan Usia Subur (PUS) di wilayah kerja Puskesmas Madukoro Kecamatan
Kotabumi Utara karena di daerah ini memiliki tingkat kejadian kanker leher
rahim tertinggi di Kabupaten Lampung Utara. Penelitian ini dilakukan dengan
menilai manakah yang lebih berpengaruh antara penggunaan alat kontrasepsi
hormonal kombinasi dan non kombinasi terhadap hasil pemeriksaan IVA serta
mengukur seberapa besar faktor tersebut dalam meningkatkan hasil positif
dalam pemeriksaan ini.
1.2. Rumusan Masalah
Berdasarkan latar belakang tersebut didapatkan rumusan masalah yaitu, alat
kontrasepsi hormonal manakah yang lebih berpengaruh terhadap hasil
pemeriksaan IVA positif antara penggunaan kontrasepsi hormonal kombinasi
dan non kombinasi pada wanita PUS di wilayah kerja Puskesmas Madukoro?
1.3.Tujuan Penelitian
Mengetahui alat kontrasepsi hormonal yang lebih berpengaruh terhadap hasil
pemeriksaan IVA positif antara penggunaan kontrasepsi hormonal kombinasi
5
1.4. Manfaat Penelitian
Hasil penelitian ini diharapkan akan memberikan manfaat untuk :
1. Peneliti
Sebagai wujud pengaplikasian disiplin ilmu yang telah dipelajari sehingga
dapat mengembangkan wawasan keilmuan peneliti dan menambah
pengetahuan peneliti mengenai penggunaan alat kontrasepsi hormonal
yang berhubungan dengan angka kejadian kanker leher rahim dengan
melakukan tes IVA pada wanita PUS.
2. Wanita PUS
Sebagai sumber informasi yang bermanfaat di bidang kesehatan mengenai
skrining kanker leher rahim dengan metode IVA dan hubungan
penggunaan alat kontrasepsi hormonal dengan angka kejadian kanker
leher rahim.
3. Masyarakat
Sebagai sumber informasi yang bermanfaat dibidang kesehatan terutama
dalam melakukan pencegahan dan deteksi dini kanker leher rahim.
4. Institusi kesehatan
Dapat berguna sebagai data yang dapat digunakan untuk melakukan
pencegahan atau sebagai deteksi dini kanker leher rahim serta edukasi
kepada masyarakat sehingga dapat merencanakan suatu strategi pelayanan
6
5. Institusi pendidikan
Sebagai referensi ilmiah dalam mengembangkan penelitian lebih lanjut
mengenai hubungan penggunaan kontrasepsi hormonal dengan hasil
7
BAB II
TINJAUAN PUSTAKA
2.1. Kanker Leher Rahim
2.1.1. Definisi Kanker Leher Rahim
Kanker leher rahim adalah kanker yang terdapat pada serviks atau leher
rahim, yaitu area bagian bawah rahim yang menghubungkan rahim
dengan vagina. Kanker leher rahim terjadi jika sel-sel serviks menjadi
abnormal dan membelah secara tidak terkendali. (Emilia, 2010).
2.1.2. Epidemiologi
Pada tahun 2003, WHO menyatakan bahwa kanker merupakan problem
kesehatan yang sangat serius karena jumlah penderitanya meningkat
sekitar 20% per tahun dan merupakan urutan pertama terbanyak yang
menyerang kaum wanita di Indonesia (Azamris, 2006). Di seluruh
dunia, diperkirakan terjadi sekitar 500.000 kanker leher rahim baru dan
250.000 kematian setiap tahunnya yang ± 80% terjadi di negara-negara
sedang berkembang. Jumlah kematian akibat kanker leher rahim juga
meningkat dari 7,6 juta orang tahun 2008 menjadi 8,2 juta pada tahun
2012. Kanker menjadi penyebab kematian nomor 2 di dunia sebesar
8
kanker dapat mencapai 26 juta orang dan 17 juta di antaranya
meninggal akibat kanker, terutama pada negara miskin dan berkembang
(Depkes RI, 2010).
Di Indonesia, insiden kanker leher rahim diperkirakan ± 40.000 kasus
pertahun dan masih merupakan kanker wanita yang tersering. Hal itu
terjadi karena pasien datang dalam stadium lanjut (Suwiyoga, 2006).
Penelitian lain menunjukkan bahwa diperkirakan 15.000 kasus baru
kanker leher rahim terjadi setiap tahunnya, sedangkan angka
kematiannya diperkirakan 7.500 kasus per tahun. Setiap harinya
diperkirakan terjadi 41 kasus baru kanker leher rahim dan 20
perempuan meninggal dunia karena penyakit tersebut. Pada tahun 2009,
kasus baru kanker leher rahim berjumlah 2.429 atau sekitar 25,91% dari
seluruh kanker yang ditemukan di Indonesia. Dengan angka kejadian
ini, kanker leher rahim menduduki urutan kedua setelah kanker
payudara pada wanita usia subur 15 – 44 tahun (Wijaya, 2010).
Kanker leher rahim yang sudah masuk ke stadium lanjut sering
menyebabkan kematian dalam jangka waktu relatif cepat. Selain itu,
lebih dari 70% kasus yang datang ke rumah sakit ditemukan dalam
keadaan stadium lanjut. Selama kurun waktu 5 tahun, usia penderita
antara 30 – 60 tahun, terbanyak antara 45- 50 tahun. Periode laten dari fase prainvasif untuk menjadi invasif memakan waktu sekitar 10 tahun.
9
rahim yang invasif pada saat didiagnosis, sedangkan 53% dari KIS
(kanker in-situ) terdapat pada wanita di bawah usia 35 tahun (Depkes
RI, 2010).
2.1.3. Etiologi
Penyebab kanker leher rahim adalah Human Papilloma Virus (HPV)
atau virus papiloma manusia. Virus ini ditemukan pada 95 % kasus
kanker leher rahim. Ada beberapa tipe HPV yang dapat menyebabkan
kanker, yaitu tipe 16 dan 18 ( paling sering di Indonesia ) serta tipe 31,
34, 45, dan lain-lain (Depkes RI, 2009). HPV dapat dengan mudah
ditularkan melalui aktifitas seksual dan beberapa sumber transmisi
tidak tergantung dari adanya penetrasi, tetapi juga melalui sentuhan
kulit di wilayah genital tersebut (skin to skin genital contact). Dengan
demikian setiap wanita yang aktif secara seksual memiliki risiko untuk
terkena kanker leher rahim (Emilia, 2010).
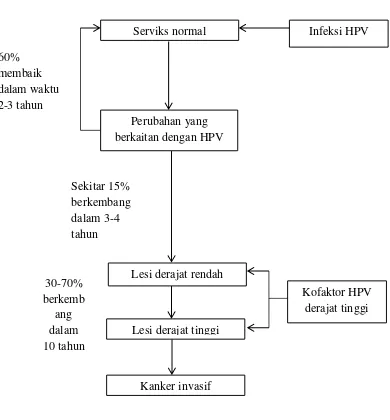
2.1.4. Perjalanan Alamiah Kanker Leher Rahim
Karsinoma serviks biasa timbul di daerah yang disebut
squamo-columnar junction (SCJ), yaitu batas antara epitel yang melapisi ektoserviks (porsio) dan endoserviks kanalis serviks, dimana secara
histologik terjadi perubahan dari epitel ektoserviks yaitu epitel
skuamosa berlapis dengan epitel endoserviks yaitu epitel
kuboid/kolumnar pendek selapis bersilia. Letak SCJ dipengaruhi oleh
10
di luar ostium uteri eksternum, sedangkan pada wanita berusia di atas
35 tahun SCJ berada di dalam kanalis serviks. Oleh karena itu pada
wanita muda, SCJ yang berada di luar ostium uteri eksternum ini rentan
terhadap faktor luar berupa mutagen yang akan memicu displasia dari
SCJ tersebut. Pada wanita dengan aktivitas seksual tinggi, SCJ terletak
di ostium eksternum karena trauma atau retraksi otot oleh prostaglandin
(Wiknjosastro, 2007).
Pada masa kehidupan wanita terjadi perubahan fisiologis pada epitel
serviks. Epitel kolumnar akan digantikan oleh epitel skuamosa yang
diduga berasal dari cadangan epitel kolumnar. Proses pergantian epitel
kolumnar menjadi epitel skuamosa disebut proses metaplasia dan
terjadi akibat pengaruh pH vagina yang rendah. Aktivitas metaplasia
yang tinggi sering dijumpai pada masa pubertas. Akibat proses
metaplasia ini maka secara morfogenetik terdapat 2 SCJ, yaitu SCJ asli
dan SCJ baru yang menjadi tempat pertemuan antara epitel skuamosa
baru dengan epitel kolumnar. Daerah di antara kedua SCJ ini disebut
daerah transformasi (Wiknjosastro, 2007).
Penelitian akhir-akhir ini lebih memfokuskan virus sebagai salah satu
faktor penyebab yang penting, terutama virus DNA. Pada proses
karsinogenesis asam nukleat virus tersebut dapat bersatu ke dalam gen
dan DNA sel tuan rumah sehingga menyebabkan terjadinya mutasi sel.
11
displastik sehingga terjadi kelainan epitel yang disebut displasia.
Dimulai dari displasia ringan, displasia sedang, displasia berat dan
karsinoma in-situ dan kemudian berkembang menjadi karsinoma
invasif (Wiknjosastro, 2007). Perjalanan alamiah kanker leher rahim
menurut Depkes (2007a) adalah sebagai berikut:
Gambar 1.
Perjalanan Alamiah Kanker Leher Rahim Menurut Depkes
12
2.1.5. Faktor-Faktor yang Mempengaruhi Kejadian Kanker Leher Rahim
Menurut Palank, Studi epidemiologi telah mengidentifikasikan
sejumlah faktor yang mempunyai peran nyata terhadap perkembangan
kanker derajat rendah. Faktor-faktor risiko terinfeksi HPV dan kanker
leher rahim antara lain; Aktifitas seksual sebelum berusia 20 tahun,
Berganti-ganti pasangan seksual, Terpapar infeksi yang ditularkan
secara seksual (IMS), Ibu atau kakak perempuan yang menderita kanker
leher rahim, Tes pap sebelumnya yang abnormal, Merokok, dan
Imunosupresi/penurunan kekebalan tubuh (HIV/AIDS, penggunaan
kortikosteroid seperti asthma dan lupus) (Yuliwati, 2012).
Penelitian lain mengungkapkan faktor risiko yang dapat meningkatkan
peluang terjadinya kanker leher rahim antara lain :
a. Umur
Wanita yang berumur 35 – 50 tahun dan masih aktif berhubungan seksual rawan terserang kanker leher rahim. Hasil penelitian oleh
Wahyuningsih (2014) menunjukkan responden yang mengalami lesi prakanker leher rahim pada perempuan yang berumur ≥ 35
tahun berisiko 5,86 kali untuk mengalami kejadian lesi prakanker
leher rahim dibanding mereka yang berumur < 35 tahun. Uji
statistik menunjukkan bahwa ada hubungan yang signifikan antara
umur responden dengan kejadian lesi prakanker leher rahim
(p< 0,05). Menurut Benson KL, 2% dari wanita yang berusai 40
13
dimungkinkan karena perjalanan penyakit ini memerlukan waktu 7
sampai 10 tahun untuk terjadinya kanker invasif sehingga sebagian
besar terjadinya atau diketahuinya setelah berusia lanjut (Rasjidi,
2008)
b. Umur pertama kali berhubungan seksual
Umur pertama kali melakukan hubungan seksual juga merupakan
faktor risiko terjadinya kanker leher rahim, sekitar 20% kanker
leher rahim dijumpai pada wanita yang aktif berhubungan seksual
sebelum umur 16 tahun (Rasjidi, 2008). Periode rentan ini
berhubungan dengan kiatnya proses metaplasia pada usia pubertas,
sehingga bila ada yang mengganggu proses metaplasia tersebut
misalnya infeksi akan memudahkan beralihnya proses menjadi
displasia yang lebih berpotensi untuk terjadinya keganasan (Cullati,
2009).
c. Jumlah pasangan seksual
Pada prinsipnya setiap pria memiliki protein spesifik berbeda pada
spermanya. Protein tersebut dapat menyebabkan kerusakan pada sel
epitel serviks. Sel epitel serviks akan mentoleransi dan mengenali
protein tersebut tetapi jika wanita itu melakukan hubungan dengan
banyak pria maka akan banyak sperma dengan protein spesifik
berbeda yang akan menyebabkan kerusakan tanpa perbaikan dari
14
mempermudah infeksi HPV. Risiko terkena kanker leher rahim
menjadi 10 kali lipat lebih besar pada wanita yang mempunyai
partner sex 6 orang atau lebih (Novel, 2010).
d. Frekuensi kehamilan
Frekuensi kehamilan juga meningkatkan risiko terjadinya kanker
leher rahim karena memiliki riwayat infeksi di daerah kelamin
(Rasjidi, 2008). Pada faktor paritas, penelitian yang dilakukan oleh
Wahyuningsih (2014) menunjukkan bahwa sebagian besar responden yang memiliki paritas ≥3 kali lebih berisiko mengalami
lesi prakanker leher rahim 24,930 kali lebih besar untuk mengalami
lesi prakanker leher rahim dibanding dengan responden yang
memiliki paritas < 3 kali. Hasil uji statistik menunjukkan ada
hubungan yang signifikan antara paritas dengan kejadian lesi
prakanker leher rahim (p <0,05).
e. Aktifitas merokok
Wanita yang merokok atau perokok pasif juga meningkatkan risiko
kanker leher rahim (Rasjidi, 2008). Responden yang merokok
mempunyai peluang 3,545 kali lebih besar untuk mengalami lesi
prakanker leher rahim dibandingkan dengan responden yang tidak
merokok. Namun hasil statistik menunjukkan bahwa tidak ada
15
kejadian lesi prakanker leher rahim (p > 0,05) (Wahyuningsih &
Mulyani, 2014).
f. Penggunaan alat kontrasepsi hormonal
Penggunaan alat kontrasepsi hormonal merupakan salah satu faktor
risiko terjadinya kanker leher rahim. Pada kontrasepsi hormonal
terdapat 2 hormon yang terlibat yaitu hormon estrogen sintetik
dalam bentuk etinil estradiol dan mestranol serta hormon
progesteron sintetik dalam bentuk norethrindone, noretinodrel, etinodiol, dan norgestrel (Guyton, 2007). Kontrasepsi hormonal
dibedakan menjadi 2 yaitu kontrasepsi hormonal kombinasi dan
kombinasi. Kontrasepsi hormonal kombinasi menggunakan
gabuangan kedua hormon sintetik tersebut contohnya pil, implant,
dan suntik 1 bulan, sedangkan kontrasepsi non kombinasi hanya
menggunakan salah satunya (progesteron), contohnya suntik 3
bulan (Rati, 2010).
Kombinasi hormonal pada alat kontrasepsi dapat bertindak sebagai
kofaktor dalam proses infeksi kanker leher rahim. Estrogen
berfungsi untuk meningkatkan laju pembelahan sel dalam epitel
duktus sehingga meningkatkan probabilitas mutasi yang terjadi,
sedangkan progesteron dan progestagens dapat meningkatkan efek
ini. Selain itu, kontrasepsi hormonal akan membuat kekentalan
16
memperlama keberadaan suatu agen karsinogenik di leher rahim,
yang terbawa melalui hubungan seksual, termasuk adanya virus
HPV (Urban et al., 2012).
Pada faktor penggunaan alat kontrasepsi pil diketahui bahwa 95,5% responden yang menggunakan pil kontrasepsi ≥ 4 tahun, dinyatakan positif lesi prakanker leher rahim. Penggunaan pil kontrasepsi ≥ 4
tahun berisiko 42 kali untuk mengalami kejadian lesi prakanker
leher rahim dibanding kelompok responden yang menggunakan pil
kontrasepsi < 4 tahun. Uji statistik menunjukkan bahwa ada
hubungan yang signifikan antara lama penggunaan pil kontrasepsi dengan kejadian lesi prakanker leher rahim (p ≤ 0,05)
(Wahyuningsih & Mulyani, 2014). Sedangkan peningkatan risiko
kanker leher rahim yang berhubungan dengan penggunaan suntik
progesteron ditemukan pada lama penggunaan lebih dari 5 tahun
(Urban et al., 2012).
2.1.6. Diagnosis Kanker Leher Rahim
Pada tahap prakanker lesi sering tidak menimbulkan gejala. Bila ada
gejala biasanya berupa keputihan yang tidak khas, atau ada perdarahan
setitik yang bisa hilang sendiri. Pada tahap selanjutnya (kanker) dapat
timbul gejala berupa keputihan atau keluar cairan encer dari vagina
yang biasanya berbau, perdarahan diluar siklus haid, perdarahan
17
(menopause) nyeri daerah panggul, gangguan buang air kecil (Depkes
RI, 2007).
Perubahan dini pada serviks, khususnya Carcinoma In-Situ (CIN), bisa dideteksi sebelum berkembang menjadi kasus karsinoma invasif
dengan cara skrining dengan menggunakan Pap smear, tes HPV, dan
skrining visual dengan menggunakan asam asetat atau larutan Lugol
iodin (WHO, 2013). Untuk mendapatkan diagnosis pasti keganasan
dilakukan biopsi serviks. Biopsi jaringan pada keganasan serviks dapat
dipandu baik oleh suatu lesi yang jelas terlihat atau dengan kolposkopi.
Indikasi dilakukannya kolposkopi adalah temuan HGSIL (High Grade Squamous Intraepithelial Lesion) pada Pap smear, termasuk di dalamnya displasia sedang, berat, dan karsinoma in situ. Indikasi lain
untuk melakukan kolposkopi adalah adanya LGSIL (Low Grade Squamous Intraepithelial Lesion) yang persisten. Macam biopsi yang dapat dilakukan antara lain punch biopsy, incisional biopsy, LEEP
(Loop Electrosurgical Excision Procedure), cold knife biopsy, dan laser cone biops. Konisasi dapat digunakan juga untuk mengobati lesi
pra-invasif serviks seperti displasia berat (CIN 3), terutama jika fungsi
reproduksi masih dibutuhkan (Sulaini, 2006).
2.1.7. Tatalaksana
Penentuan terapi dapat dilakukan setelah diagnosis kanker ditegakkan.
18
keadaan umum penderita, luasnya penyebaran, dan komplikasi yang
menyertai. Pada stadium awal, terapi yang diberikan adalah
pembedahan atau radiasi. Sementara pada stadium lanjut (2B, 3, dan 4)
dipilih radiasi intrakaviter (brakhiradiasi) dan eksternal. Penggunaan
kemoterapi dapat diberikan pada pasien dengan stadium lanjut atau
kasus berulang yang tidak mungkin dilakukan pembedahan atau radiasi.
(Chamim, 2006).
2.2.Kontrasepsi Hormonal
Kontrasepsi hormonal berisi 2 hormon steroid yaitu hormon estrogen dan
progesteron. Estrogen sintetik adalah etinil estradiol, mestranol dan
progesteron sintetik adalah progestin, norethindron, noretinodrel, etinodiol, norgestrel. Alasan utama untuk menggunakan estrogen dan progesteron sintetik adalah bahwa hormon alami hampir seluruhnya akan dirusak oleh hati dalam
waktu singkat setelah diabsorbsi dari saluran cerna ke dalam sirkulasi porta
(Rati, 2010).
Jenis- jenis kontrasepsi hormonal adalah sebagai berikut :
1. Pil Kontrasepsi
Untuk kontrasepsi oral kombinasi yang berisi derivat estrogen dan progestin
maka fungisnya akan menggantikan produksi normal estrogen dan
progesteron oleh ovarium. Pil oral akan menekan hormon ovarium selama
19
efektif karena pil tersebut dimetabolisir dalam 24 jam. Bila pengguna KB
lupa minum 1 atau 2 tablet, maka akan terjadi peninggian hormon secara
alami, kemudian ovum akan matang dan dilepaskan. Karenanya efek
samping dari penggunaan kontrasepsi apabila tidak teratur dalam
penggunaanya maka perdarahan/spotting bisa terjadi pada akseptor. Efek samping lain dari penggunaan kontrasepsi oral kombinasi yakni mual, dan
muntah bisa menjadi alasan akseptor untuk kembali tidak menggunakan pil
secara teratur, akibatnya bisa terjadi efek samping perdarahan (Rati, 2010).
2. Alat Kontrasepsi Suntik
Terdapat dua jenis suntikan KB yang dtemukan oleh Upjohn Company
yakni Depo Provera yang mengandung medroxyprogesteron acetat 150 mg dan Cyclofem yang mengandung acetat 50 mg dan komponen estrogen serta
oleh Schering AG yaitu Norgest 200 mg yang merupakan derivat testosteron. DMPA (Depo medroxyprogesteron Asetat) diberikan setiap 3 bulan sekali dengan dosis 150 mg, mekanisme kerjanya adalah menurunkan
kadar FSH dan LH dan tidak terjadi sentakan LH karena respon kelenjar
hipofisis tidak berubah terhadap gonadotropin-releasing hormone sehingga
memberi kesan proses terjadi di hipotalamus daripada di kelenjar hipofisis.
Pada pemakaian DMPA, endometrium menjadi dangkal dan atrofi
kelenjar-kelenjar yang tidak aktif. Stroma sering menjadi edematous. Dengan
pemakaian jangka lama, lapisan endometrium dapat menjadi semakin
sedikit, sehingga tidak didapatkan atau hanya didapatkan sedikit sekali
20
kembali menjadi normal dalam waktu 90 hari setelah suntikan DMPA yang
terakhir. Kemudian efek sekunder dari pemakaian DMPA yakni lendir
serviks menjadi lebih kental dan sedikit, sehingga menjadi barrier terhadap
spermatozoa, membuat endometrium menjadi kurang baik/layak untuk
implantasi dari ovum yang telah dibuahi, mungkin mempengaruhi
kecepatan transport ovum di dalam tuba fallopii (Rati, 2010).
Kontrasepsi suntik sebulan sekali mengandung estrogen dan progesterone
dan sangat efektif, dengan angka kegagalan kurang dari 1%. Saat ini di
Indonesia telah tersedia kontrasepsi suntikan sekali-sebulan, dengan nama
dagang Cyclofem dalam kemasan 0,5 ml suspense aqueous steril yang berisi 25 mg Medroxyprogesteron asetat dan 5 mg Estradiol Cypionate. Sebagian wanita lebih menyukai obat suntik sebulan sekali daripada obat suntik
jangka panjang karena obat suntik sebulan sekali ini menghasilkan
perdarahan bulanan teratur dan jarang menyebabkan spotting, dan efek menghambat fertilitasnya cepat hilang. Salah satu kekurangan utama dari
obat suntikan sebulan sekali adalah efek samping akibat estrogen seperti
mual yang dialami oleh sebagian wanita (Rati, 2010).
3. Implant
Implant adalah alat kontrasepsi hormonal yang mengandung levonorgestrel
dalam kapsul silastic-silicon (polydimethylsiloxane) dan dimasukan dibawah kulit. Dikenal dua macam implant yakni Non-Biodegradable
21
Levonorgestrel, yang dimasukan di bawah kulit sebanyak 6 kapsul dan
masing- masing panjangnya 34 mm dan berisi 36 mg levonorgestrel. Setiap hari sebanyak 30 mcg levonorgestrel dilepaskan ke dalam darah secara
difusi melalui dinding kapsul. Levonorgestrel adalah suatu hormon progestin yang dipakai juga dalam pil KB seperti mini-pill atau pil kombinasi ataupun pada AKDR yang bioaktif. Norplant-2 (2 batang), berisi
hormon Levonorgestrel, dengan daya kerja 3 tahun, satu batang berisi hormon ST-1435 dengan daya kerja 2 tahun dan yang berisi hormon 3-keto
desogestrel dengan daya kerja 2,5 sampai 4 tahun sebagai contoh Implanon 1 batang dengan panjang 4 cm, diameter luar 2 mm, terdiri dari suatu inti
EVA (Ethylene Vinyl Acetate) berisi 60 mg 3-keto desogestrel dengan daya kerja 2-3 tahun (Rati, 2010).
2.3.Metode Skrining Kanker Leher Rahim
Tidak dapat dipungkiri cara terbaik untuk mencegah kanker leher rahim saat ini
adalah dengan screening gynaecological yang dideteksi sebelum berkembang menjadi kasus karsinoma invasif dengan cara skrining dengan menggunakan
Pap smear, tes HPV, dan skrining visual dengan menggunakan asam asetat atau
larutan Lugol iodin dan jika dibutuhkan dilengkapi dengan treatment yang
terkait dengan kondisi pra-kanker. Namun demikian, dengan adanya biaya dan
rumitnya proses screening dan treatment, cara ini hanya memberikan manfaat
yang sedikit di negara-negara yang membutuhkan penanganan. Beberapa kasus
kanker leher rahim lebih tinggi terjadi di negara berkembang, karena tidak
22
dalam mendeteksi perubahan prakanker dan dapat dilakukan di lingkungan
dengan sumber daya yang terbatas. Program berbasis tes Pap sulit untuk
dilakukan dan dipertahankan di banyak negara-negara berkembang karena
banyak melibatkan langkah-langkah yang komplek dan mahal (Depkes RI,
2009). Metode yang sesuai dengan kondisi di negara berkembang termasuk di
Indonesia adalah dengan menggunakan metode IVA, karena tekniknya
mudah/sederhana, biaya rendah/murah, dan tingkat sensitifitasnya tinggi, cepat,
dan cukup akurat untuk menemukan kelainan pada tahap kelainan sel (displasia)
atau sebelum prakanker (Depkes RI, 2009).
2.4.Inspeksi Visual Asam Asetat Sebagai deteksi Dini Kejadian Kanker Leher Rahim
2.4.1. Definisi Inspeksi Visual Asam Asetat
Inspeksi Visual dengan Asam Asetat (IVA) adalah pemeriksaan leher
rahim secara visual menggunakan asam cuka dengan mata telanjang
untuk mendeteksi abnormalitas setelah pengolesan asam cuka 3-5%
(Depkes RI, 2009). Menurut Rasjidi, tujuan pemeriksaan IVA adalah
untuk melihat adanya sel yang mengalami displasia sebagai salah satu
metode skrining kanker mulut rahim. IVA tidak direkomendasikan pada
wanita pasca menopause, karena daerah zona transisional seringkali
terletak di kanalis servikalis dan tidak tampak dengan pemeriksaan
23
2.4.2. Penggunaan IVA Sebagai Metode Deteksi Dini Kejadian Kanker Leher Rahim
Berdasarkan penelitian yang dilakukan oleh Sankaranayan, et. al tentang perbandingan pasien kanker leher rahim yang meninggal dunia pada
kelompok yang dilakukan deteksi dini dengan IVA dan pada kelompok
yang tidak dilakukan deteksi dini pada negara berkembang (India)
didapatkan hasil bahwa mereka yang melakukan skrining IVA, 35%
lebih sedikit yang meninggal dunia dibanding mereka yang tidak
mendapat skrining IVA. Mayoritas perempuan yang terdiagnosa kanker
leher rahim biasanya tidak melakukan deteksi dini (skrining) atau tidak
melakukan tindak lanjut setelah ditemukan adanya hasil abnormal. Tidak
melakukan deteksi dini secara teratur merupakan faktor terbesar
penyebab terjangkitnya kanker leher rahim pada seorang wanita,
terutama karena belum menjadi program wajib pelayanan kesehatan
(Emilia, 2010).
Data terkini menunjukkan bahwa pemeriksaan visual leher rahim
menggunakan asam asetat (IVA) paling tidak sama efektifnya dengan
Test Pap dalam mendeteksi penyakit dan bisa dilakukan dengan lebih
sedikit logistic dan hambatan tekhnis. IVA dapat mengidentifikasi lesi
derajat tinggi pada 78% perempuan yang didiagnosa memiliki lesi derajat
tinggi dengan menggunakan kolposkopi 3,5 kali lebih banyak daripada
jumlah perempuan yang teridentifikasi dengan mengunakan Tes Pap
(Depkes RI, 2009). Nilai sensitifitas IVA lebih baik, walaupun memiliki
24
untuk fasilitas dengan sumber daya rendah dibandingkan dengan
penapisan lain dengan beberapa alasan antara lain karena aman, murah,
mudah dilakukan, kinerja tes sama dengan tes lain, dapat dilakukan oleh
hampir semua tenaga kesehatan, memberikan hasil yang segera sehingga
dapat diambil keputusan segera untuk penatalaksanaannya, peralatan
mudah didapat, dan tidak bersifat invasif serta efektif
mengidentifikasikan berbagai lesi prakanker (Emilia, 2010).
WHO mengindikasikan skrining deteksi dini kanker leher rahim
dilakukan pada kelompok berikut ini :
a. Setiap perempuan yang berusia antara 25-35 tahun, yang belum
pernah menjalani tes sebelumnya, atau pernah menjalani tes 3 tahun
sebelumnya atau lebih.
b. Perempuan yang ditemukan lesi abnormal pada pemeriksaan tes
sebelumnya.
c. Perempuan yang mengalami perdarahan abnormal pervaginam,
perdarahan pasca sanggama atau perdarahan pasca menopause atau
mengalami tanda dan gejala abnormal lainnya.
d. Perempuan yang ditemukan ketidaknormalan pada leher rahimnya.
Interval skrining yang direkomendasikan oleh WHO yaitu :
a. Bila skrining hanya mungkin dilakukan 1 kali seumur hidup maka
25
b. Untuk perempuan usia 25- 45 tahun, bila sumber daya
memungkinkan, skrining hendaknya dilakukan tiap 3 tahun sekali.
c. Untuk usia diatas 50 tahun, cukup dilakukan 5 tahun sekali.
d. Bila 2 kali berturut-turut hasil skrining sebelumnya negatif,
perempuan usia diatas 65 tahun, tidak perlu menjalani skrining.
e. Tidak semua perempuan direkomendasikan melakukan skrining
setahun sekali
Di Indonesia interval pemeriksaan IVA adalah 5 tahun sekali. Jika hasil
pemeriksaan negatif maka dilakukan ulangan 5 tahun dan jika positif
maka dilakukan ulangan 1 tahun kemudian (Depkes RI, 2007a).
2.4.3. Cara Pemeriksaan dan Interpretasi Hasil Pada IVA
Saat melakukan pemeriksaan IVA, pertama petugas melakukan
menggunakan speculum untuk memeriksa leher rahim. Lalu serviks
dibersihkan untuk menghilangkan cairan keputihan (discarge), kemudian asam asetat dioleskan secara merata pada leher rahim. Setelah minimal 1
menit, leher rahim dan seluruh SCJ, diperiksa untuk melihat apakah
terjadi perubahan acetowhite. Hasil tes (positif atau negatif) harus
dibahas bersama ibu, dan pengobatan diberikan setelah konseling, jika
diperlukan dan tersedia. Ada beberapa kategori yang dapat dipergunakan
dalam melihat hasil pemeriksaan, salah satu kategori yang dapat
dipergunakan adalah:
26
b. IVA radang adalah serviks dengan radang atau servisitis, atau
kelainan jinak lainnya polip serviks.
c. IVA positif adalah ditemukan bercak putih. Kelompok ini yang
menjadi sasaran temuan skrining kanker serviks dengan metode IVA
karena temuan ini mengarah pada diagnosis serviks pra kanker atau
displasia ringan, sedang, berat atau kanker serviks in situ.
d. IVA kanker serviks invasif yaitu stadium IIb dengan gambaran
serviks seperti bunga kol (Rahayu, 2010).
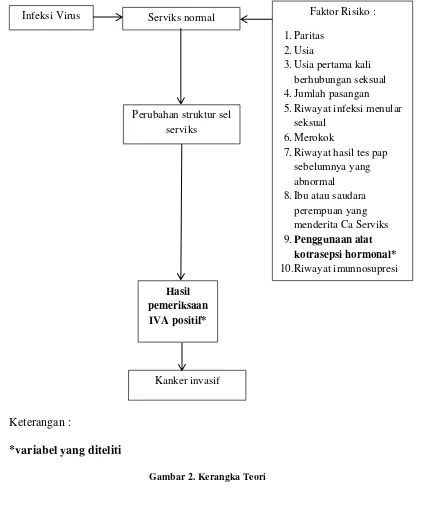
2.5.Kerangka Teori
Kanker leher rahim merupakan kanker yang terdapat pada leher rahim. Faktor
yang berkaitan erat dengan kejadian ini adalah infeksi virus HPV dan didukung
oleh faktor-faktor risiko lainnya. Gabungan faktor-faktor ini mengakibatkan
perubahan sel-sel leher rahim menjadi abnormal dan membelah secara tidak
terkendali. Perubahan ini dapat terdeteksi dengan pemeriksaan IVA. Perubahan
pada jaringan leher rahim akan memberikan hasil yang positif pada saat
pemeriksaan, yaitu timbulnya bercak-bercak putih pada permukaan leher rahim
setelah dilakukan pengolesan asam asetat 10%. Apabila keadaan ini tidak
ditangani, lama kelamaan sel-sel prekanker tersebut akan berkembang menjadi
kanker invasif. Berdasarkan tinjauan teori tersebut maka didapatkan gambaran
27
Keterangan :
*variabel yang diteliti
Gambar 2. Kerangka Teori
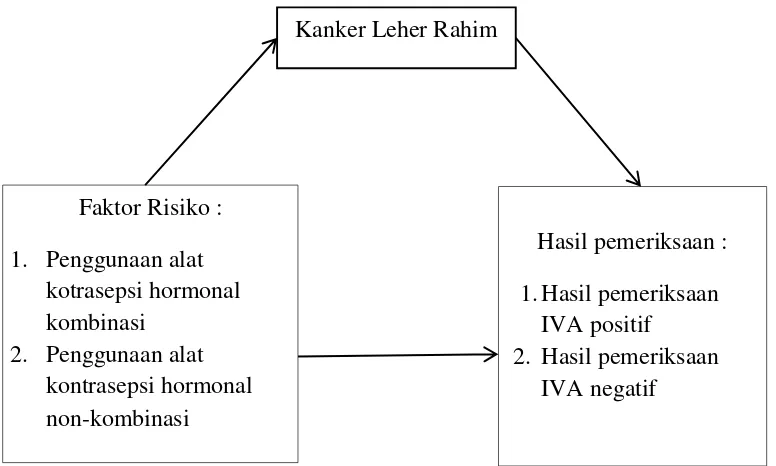
2.6.Kerangka Konsep
Kerangka konsep penelitian adalah suatu uraian dan visualisasi hubungan atau
kaitan antara konsep satu terhadap konsep yang lainnya, atau antara variabel
yang satu dengan variabel yang lain dari masalah yang ingin diteliti
(Notoatmodjo, 2010). Dari uraian tentang faktor-faktor yang mempengaruhi Kanker invasif
28
hasil pemeriksaan IVA positif dapat digambarkan kerangka konsep penelitian
sebagai berikut :
Gambar 3. Kerangka Konsep
2.7.Hipotesis
Penggunaan kontrasepsi hormonal kombinasi lebih berpengaruh terhadap hasil
pemeriksaan IVA positif dibandingkan kontrasepsi hormonal non kombinasi
pada wanita PUS di wilayah kerja Puskesmas Madukoro. Faktor Risiko :
1. Penggunaan alat kotrasepsi hormonal kombinasi
2. Penggunaan alat kontrasepsi hormonal non-kombinasi
Hasil pemeriksaan : 1. Hasil pemeriksaan
IVA positif
29
BAB III
METODE PENELITIAN
3.1. Desain Penelitian
Penelitian ini merupakan penelitian analitik korelatif dengan pendekatan
cross-sectional, yaitu suatu penelitian untuk mempelajari dinamik korelasi antara faktor-faktor risiko dengan cara pendekatan, observasi atau pengumpulan data
sekaligus pada suatu saat (Notoatmodjo, 2010). Desain penelitian ini digunakan
untuk mengidentifikasi hubungan penggunaan alat kontrasepsi hormonal
kombinasi dan non kombinasi terhadap hasil pemeriksaan IVA positif pada
wanita Pasangan Usia Subur (PUS) di wilayah kerja Puskesmas Madukoro.
3.2. Waktu dan Tempat Penelitian
3.2.1. Waktu Penelitian
Penelitian ini dilaksakan pada Bulan September – November 2015.
3.2.2. Tempat Penelitian
Penelitian ini dilaksanakan di wilayah kerja Puskesmas Madukoro
30
3.3. Populasi dan Sampel
3.3.1. Populasi
Populasi adalah wilayah generalisasi yang terdiri atas subyek atau
obyek penelitian yang memiliki kuantitas dan karakteristik tertentu
yang ditetapkan oleh peneliti untuk dipelajari dan kemudian ditarik
kesimpulannya (Sugiyono, 2006). Populasi target pada penelitian ini
adalah seluruh wanita PUS yang menggunakan alat kontrasepsi
hormonal di wilayah kerja Puskesmas Madukoro tahun 2015 yang
berjumlah 3428 jiwa dengan populasi terjangkau yaitu wanita PUS
yang menggunakan kontrasepsi hormonal di Desa Madukoro dan
Madukoro Baru yang berjumlah 846 jiwa.
3.3.2. Sampel
Sampel adalah sebagian atau wakil populasi yang diteliti dan dianggap
mewakili seluruh populasi (Arikunto, 2006). Besar sampel dalam
penelitian ini dihitung dengan menggunakan Rumus Lameshow
sebagai berikut :
1-xα/2 = Standar Deviasi normal pada derajat kepercayaan
31
P = Proporsi sifat populasi, gunakan 0,5 (50%)
d = Tingkat penyimpangan yang diinginkan ( 0,05 )
Sehingga didapatkan sampel sebanyak :
� = , x , − ,
, − + , � , − ,
� = , ,
� = 159,2 = 160 responden
Jadi sampel yang diambil dalam penelitian ini sebesar 160 responden.
3.3.3. Teknik Sampling
Pengambilan sampel yang digunakan dalam penelitian ini adalah
metode consecutive sampling, di mana subyek yang datang secara berurutan dan memenuhi kriteria pemilihan dimasukkan dalam
penelitian sampai subyek yang diperlukan terpenuhi (Notoatmodjo,
2010).
3.4. Kriteria Penelitian
3.4.1. Kriteria Inklusi a. Wanita PUS
b. Tercatat dalam data Puskesmas Madukoro
c. Menggunakan alat kontrasepsi hormonal
d. Sudah dilakukan pemeriksaan IVA
32
3.4.2. Kriteria Eksklusi
a. Memiliki pasangan seksual lebih dari 1
b. Melakukan hubungan seksual pada usia < 20 tahun
c. Jumlah paritas > 3
d. Memiliki riwayat kanker serviks dalam keluarga
3.5. Identifikasi Variabel
3.5.1. Variabel Independen
Variabel independen pada penelitian ini yaitu penggunaan alat
kontrasepsi hormonal (kombinasi dan non kombinasi).
3.5.2. Variabel Dependen
Variabel Dependen pada penelitan ini adalah hasil pemeriksaan IVA.
3.6. Definisi Operasional
Definisi Operasional adalah alat untuk membatasi ruang lingkup atau
pengertian variabel-variabel yang diteliti juga bermanfaat untuk mengarahkan
33
34
3.7. Etika Penelitian
Penelitian ini menggunakan subjek manusia, sehingga penelitian harus sesuai
dengan prinsip-prinsip etika penelitian. Oleh karena itu, sebelum melakukan
penelitian, peneliti terlebih dahulu mengajukan ethical clearance kepada tim
kaji etik FK UNILA agar tidak terjadi pelanggaran terhadap hak-hak (otonomi)
manusia yang menjadi subjek penelitian.
Setelah mendapat persetujuan dari pihak terkait yang tertuang dalam
Persetujuan Etik No: 1983/UN26/8/DT/2015, peneliti memulai penelitian
dengan menekankan prinsip-prinsip etika penelitian sebagai berikut :
1. Lembar Persetujuan Menjadi Responden (Informed Consent)
Lembar persetujuan ini diberikan kepada subjek yang akan menjadi
responden dalam penelitian. Pada lembar persetujuan dijelaskan hal-hal
terkait dengan penelitian. Pada subjek juga dijelaskan bahwa responden
bebas dari eksploitasi dan informasi yang didapatkan tidak digunakan untuk
hal-hal yang merugikan responden dalam bentuk apapun, kesediaan menjadi
responden, dan kerahasiaan identitas responden.
2. Tanpa Nama (Anonymity)
Kerahasiaan responden terjaga dengan tidak mencantumkan nama pada
lembar kuisioner.
3. Rahasia (Confidentiality)
Peneliti menjamin kerahasiaan responden karena pemanfaatan informasi
35
dengan kebutuhan penelitian. Lembar kuisioner pun disimpan oleh peneliti
untuk menghindari kebocoran informasi terkait responden.
3.8. Alat dan Cara Penelitian
3.8.1. Alat Penelitian
Alat yang digunakan dalam penelitian ini adalah alat tulis dan lembar
kuisioner. Kuisioner diartikan sebagai daftar pertanyaan yang sudah
tersusun dengan baik, sudah matang, dimana responden (dalam hal
angket) tinggal memberikan jawaban atau memberikan tanda tertentu
(Notoatmodjo, 2010).
3.8.2. Cara Penelitian
Pada penelitian ini, seluruh data diambil menggunakan kuisioner (data
primer) yang meliputi:
a. Penilaian etik oleh Tim Kaji Etik FK Unila
b. Pengurusan izin penelitian di Puskesmas Madukoro
c. Pelaksanaan pemeriksaan IVA terhadap responden oleh petugas
Puskesmas Madukoro yang terlatih
d. Penjelasan maksud dan tujuan penelitian kepada responden dan
meminta persetujuan dengan menandatangani informed consent
e. Pengisian kuesioner dengan diberikan penjelasan terlebih dahulu
36
f. Pengukuran hasil jawaban pada formulir lembar penelitian dengan
mengelompokkan masing-masing jawaban yang sudah disediakan,
yaitu :
1) Untuk hasil pemeriksaan IVA, bila hasil pemeriksaan IVA
positif diberi skor 1 dan hasil pemeriksaan IVA negatif diberi
skor 0
2) Untuk alat kontrasepsi hormonal, bila alat kontrasepsi yang
digunakan adalah alat kontrasepsi hormonal kombinasi maka
diberi skor 1 dan bila alat kontrasepsi yang digunakan adalah
alat kontrasepsi hormonal non kombinasi maka diberi skor 0.
3.9. Pengolahan dan Analisis Data
3.9.1. Pengolahan Data
Data yang telah diperoleh dari proses pengumpulan data diubah
kedalam bentuk tabel - tabel, kemudian data diolah menggunakan
program komputer dengan α = 0,05. Proses pengolahan data ini terdiri dari beberapa langkah :
a. Editing, kegiatan pengecekan dan perbaikan isian formulir atau kuesioner.
b. Coding, untuk mengkonversikan (menerjemahkan) data yang dikumpulkan selama penelitian kedalam simbol yang sesuai untuk
keperluan analisis.
37
d. Cleaning, pengecekan ulang data dari setiap sumber data atau
responden untuk melihat kemungkinan adanya kesalahan kode,
ketidaklengkapan, dan kemudian dilakukan koreksi (Notoatmodjo,
2010).
3.9.2. Analisis Data
Analisa data yang dilakukan pada penelitian ini adalah sebagai berikut :
a. Analisa Univariat
Analisa univariat bertujuan untuk menjelaskan atau mendeskripsikan
karakteristik tiap variabel penelitian. Pada umumnya dalam analisis ini
hanya menghasilkan distribusi frekuensi dan persentase dari tiap
variabel.
b. Analisa Bivariat
Analisa ini digunakan untuk mencari hubungan dua variabel yaitu
variabel dependen dan variabel independen, yaitu untuk mengetahui
ada tidaknya pengaruhpenggunaan alat kontrasepsi hormonal terhadap
hasil pemeriksaan IVA positif pada wanita PUS di wilayah kerja
Puskesmas Madukoro. Uji statistik yang akan digunakan adalah uji Chi
Square dengan tingkat kepercayaan 95% (a = 0,05). Interpretasi dari uji statistik ini yaitu :
1) Bila P value ≤ a (0,05) maka hasil bermakna / signifikan, artinya ada hubungan yang bermakna antara variabel independen dengan
38
2) Bila P value > a (0,05) Ho gagal ditolak (diterima), artinya data
sampel tidak mendukung adanya perbedaan yang bermakna
(signifikan).
Setelah diketahui ada tidaknya hubungan antara penggunaan alat
kontrasepsi hormonal dengan hasil pemeriksaan IVA, maka penelitian
dilanjutkan dengan mencari Odd Ratio dengan tujuan untuk
menganalisa seberapa besar pengaruh alat kontrasepsi hormonal
tersebut dalam meningkatkan hasil pemeriksaan IVA positif pada
51
BAB V PENUTUP
5.1. Kesimpulan
Penggunaan kontrasepsi hormonal kombinasi lebih berpengaruh terhadap hasil
pemeriksaan IVA positif dibandingkan kontrasepsi hormonal non kombinasi
pada wanita PUS di wilayah kerja Puskesmas Madukoro.
5.2. Saran
Berdasarkan penelitian yang telah dilakukan peneliti menyarankan agar :
1. Bagi Wanita Usia Subur (WUS) yang memiliki hasil pemeriksaan IVA
positif diharapkan untuk mengikuti rangkaian terapi yang telah dianjurkan
dan melakukannya sesuai arahan dari Puskesmas setempat.
2. Bagi WUS yang menggunakan alat kontrasepsi hormonal disarankan untuk
tidak menggunakannya dalam jangka waktu yang lama ( > 4 tahun ).
Apabila ingin menggunakan kontrasepsi jangka panjang WUS disarankan
untuk menggunakan alat kontrasepsi non hormonal, seperti IUD.
3. Bagi seluruh wanita disarankan untuk melakukan tindakan pencegahan
kanker leher rahim berupa imunisasi anti-HPV dan melakukan skrining
52
4. Untuk penelitian selanjutnya terkait faktor-faktor yang mempengaruhi
kejadian kanker leher rahim disarankan peneliti tidak hanya meneliti tentang
53
DAFTAR PUSTAKA
Ambarita R.H. 2011. Hubungan Pengetahuan Sikap dan Sarana Pemeriksaan PAP Smear dengan Perilaku Pemeriksaan PAP Smear pada Wanita Yang Sudah Menikah di Poliklinik rawat Jalan Obstetri dan Gynekologi RSUD DR H Abdul Moeloek Provinsi Lampung [skripsi]. Bandar Lampung : Universitas Lampung.
Arikunto S. 2006. Prosedur Penelitian Suatu Pendekatan Praktik. Jakarta: Rineka Cipta.
Azamris. 2006. Analisis Faktor Risiko pada Pasien Kanker Payudara di RS. Dr. M. Djamil Padang. CKD. 152:53–56
Chamim. 2006. Penentuan Stadium Klinik dan Pembedahan Kanker Ginekologi. Dalam Aziz M, Adrijojo, Saifuddin A, penyunting. Buku Acuan Nasional Onkologi Ginekologi. Jakarta: Yayasan Bina Pustaka Sarwono Prawirohardjo. hlm. 173-181.
Cullati S. 2009. Cancer Screening In a Middle-Aged General Population : Factors Associated with Practices and Attitudes. BMC Public Health. (9):118
Departemen Kesehatan Republik Indonesia. 2007. Pedoman Surveilans Epidemiologi Penyakit Kanker. Jakarta : Departemen Kesehatan RI.
Departemen Kesehatan Republik Indonesia. 2007a. Pedoman Penemuan dan Penatalaksanaan Penyakit Kanker Tertentu Di Komunitas. Jakarta : Departemen Kesehatan RI.
54
Departemen Kesehatan Republik Indonesia. 2010. Pedoman Teknis Pengendalian Kanker Payudara dan Kanker Leher Rahim. Jakarta : Departemen Kesehatan RI.
Emilia O, Yudha H, Kusumanto D, & Freitag H. 2010. Bebas Ancaman Kanker Serviks. Yogyakarta: Media Pressindo.
Guyton A, & Hall. Penyunting. 2007. Buku Ajar Fisiologi Kedokteran. Jakarta: EGC.
Kementrian Kesehatan Republik Indonesia. 2014. Situasi dan Analisis Keluarga Berencana. Jakarta : Pusat Data dan Informasi Kemenkes RI.
Lindström, A. K., Stendahl, U. L. F., Tot, T., & Hellberg, D. a N. 2007. Associations between Ten Biological Tumor Markers in Squamous Cell Cervical Cancer and Serum Estradiol , Serum Progesterone and Smoking. Anti-Cancer Research (27):1401–1406.
McFarlane-Anderson, N., Bazuaye, P. E., Jackson, M. D., Smikle, M., & Fletcher, H. M. 2008. Cervical dysplasia and cancer and the use of hormonal contraceptives in Jamaican women. BMC Women’s Health (8):9.
Notoatmodjo S. 2010. Metodologi Penelitian Kesehatan. Jakarta: Rineka Cipta.
Novel S. 2010. Kanker Serviks dan Infeksi Human Papilloma Virus. Jakarta: Javamedia Networks.
Peirson L, Fitzpatrick-Lewis D, Ciliska D, & Warren R. 2013. Screening for cervical cancer: a systematic review and meta-analysis. Systematic Reviews, 2(1):35.
Rahayu S. 2010. Peran Kader Paguyuban Perempuan Waspada Kanker (PPWK) dalam Meningkatkan Kesadaran Masyarakat Untuk Deteksi Dini Kanker Cerviks [tesis]. Solo : Universitas Sebelas Maret.
55
Rati NA. 2010. Karakteristik Pengguna Kontrasepsi di Puskesmas Ciampea Bogor Periode Januari-Oktober 2010 [skripsi]. Jakarta : UIN Syarif Hidayatullah.
Sugiyono. 2006. Statistik Untuk Penelitian. Bandung: Alfabeta.
Sulaini P. 2006. Biopsi. Dalam Aziz M, Adrijojo, Saifuddin A, penyunting. Buku Acuan Nasional Onkologi Ginekologi. Jakarta: Yayasan Bina Pustaka Sarwono Prawirohardjo. hlm. 239-51.
Suwiyoga. 2006. Tes Human Papillomavirus sebagai Skrinning Alternative Kanker Serviks. CKD. 15(1):29.
Urban, M., Banks, E., Egger, S., Canfell, K., O'Connell, D., et al. 2012. Injectable and oral contraceptive use and cancers of the breast, cervix, ovary, and endometrium in black south african women: Case-control study. PLoS Medicine, 9(3):1–11.
Wahyuningsih, T., & Mulyani, E. Y. 2014. Faktor Risiko Terjadinya Lesi Prakanker Serviks Melalui Deteksi Dini Dengan Metode IVA. Forum Ilmiah. 11:192–209.
WHO. 2013. WHO Guidelines for Screening and Treatment of Precancerous Lesions for Cervical Cancer Prevention. Afrika Selatan : WHO Library Cataloguing-in-Publication Data.
Wijaya, D. 2010. Pembunuh Ganas itu bernama Kanker Serviks. Yogyakarta: Sinar Kejora.
Wiknjosastro, H. 2007. Ilmu Kebidanan. Jakarta: Yayasan Bina Pustaka Sarwono Prawirohardjo