HUBUNGAN KADAR CD4 DENGAN INFEKSI JAMUR SUPERFISIALIS PADA PENDERITA HIV DI RSUP H.ADAM MALIK MEDAN
TESIS
Diajukan Untuk Melengkapi Tugas Dan Persyaratan Memperoleh Keahlian Dalam Bidang
Ilmu Kesehatan Kulit Dan Kelamin
OLEH
SRI YUSFINAH MASFAH HANUM
DEPARTEMEN ILMU KESEHATAN KULIT DAN KELAMIN FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
RSUP H.ADAM MALIK MEDAN
TESIS INI TELAH DIPERIKSA DAN DISETUJUI OLEH :
Pembimbing :
Dr.Lukmanul Hakim Nasution, SpKK (………)
Anggota :
Dr.Meidina Kusuma Wardani, SpKK (……….)
DEPARTEMEN ILMU KESEHATAN KULIT DAN KELAMIN FAKULTAS KEDOKTERAN UNIVERSITAS SUMATERA UTARA
RSUP H. ADAM MALIK MEDAN
HUBUNGAN KADAR CD4 DENGAN INFEKSI JAMUR SUPERFISIALIS PADA PENDERITA HIV DI RSUP H.ADAM MALIK MEDAN Sri Yusfinah Masfah Hanum,Lukmanul Hakim Nasution, Meidina K. Wardani
Departemen Ilmu Kesehatan Kulit dan Kelamin FK USU / RSUP H.Adam Malik Medan
ABSTRAK
Latar belakang : Penyakit infeksi HIV/AIDS merupakan masalah kesehatan terbesar di dunia dewasa ini, terdapat hampir di semua negara tanpa kecuali Indonesia. Akhir-akhir ini frekuensi penyakit jamur pada penderita imunokompromais termasuk penderita HIV/AIDS, meningkat tajam.
Tujuan : Mengetahui hubungan kadar CD4 dengan infeksi jamur superfisialis pada penderita HIV/AIDS di RSUP H.Adam Malik Medan.
Metode : Penderita yang memenuhi kriteria penelitian dilakukan anamnesis dan pemeriksaan dermatologis, selanjutnya dilakukan pemeriksaan kadar CD4 dan pemeriksaan KOH dan kultur terhadap sediaan dari lesi kulit penderita. Untuk melihat proporsi dan karakteristik penderita disajikan dalam bentuk tabulasi dan dianalisa.Untuk melihat hubungan kadar CD4 dengan infeksi jamur superfisialis digunakan uji Chi-Square dengan signifikansi sebesar p 0,05.
mentagrophytes dan Trichophyton schoenleinii. Candida albicans merupakan penyebab tersering kandidiasis, diikuti Candida tropicalis dan Candida parapsilosis. Analisa statistik hubungan antara kadar CD4 dengan infeksi jamur superfisialis menunjukkan hasil p<0,05.
Kesimpulan : Ada hubungan antara kadar CD4 dengan kejadian infeksi jamur superfisialis pada penderita HIV/AIDS.
KATA PENGANTAR Bismillahirrahmanirrahim
Assalamu’alaikum Warahmatullahi Wabarakatuh
Puji dan syukur saya panjatkan kehadirat Allah SWT karena hanya atas segala rahmat dan hidayahNya saya dapat menyelesaikan tesis ini yang merupakan salah satu syarat untuk memperoleh keahlian dalam bidang Ilmu Kesehatan Kulit dan Kelamin.
Pada kesempatan ini, saya ingin mengucapkan terima kasih kepada semua pihak yang telah membantu saya sehingga terlaksananya seluruh rangkaian pendidikan spesialis yang saya jalani karena tanpa bimbingan dan dukungan dari berbagai pihak maka saya tidak akan dapat memperoleh ilmu yang saya dapat saat ini. Maka perkenankanlah saya menyampaikan terima kasih yang sebesar-besarnya.
Kepada Prof. DR. Dr. Irma D. Roesyanto Mahadi, SpKK(K) sebagai Kepala Departemen Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sumatera Utara / RSUP H.Adam Malik Medan, juga sebagai Guru Besar di Departemen ilmu Kesehatan Kulit dan Kelamin FK USU, yang telah memberikan bimbingan dan dorongannya selama saya mengikuti pendidikan ini.
Kepada Dr. Chairiyah Tanjung, SpKK sebagai Ketua Program Studi Departemen Ilmu Kesehatan Kulit dan Kelamin FK USU yang telah memberikan bimbingan dan dorongan untuk menyelesaikan program pendidikan ini.
bantuan, petunjuk dan dorongannya selama saya menyelesaikan tugas ini. Juga kepada Dr. Meidina Kusuma Wardani, SpKK sebagai anggota pembimbing tesis saya, saya ucapkan terima kasih atas segala bantuan dan bimbingannya selama saya menjalani pendidikan ini.
Kepada para Guru Besar, Prof.DR.Dr.Marwali Harahap, SpKK(K), Prof.Dr.Diana Nasution, SpKK(K), Prof.Dr.Mansur A. Nasution, SpKK(K), (alm)Prof.DR.Dr.Namyo O. Hutapea, SpKK(K), dan (alm)Dr.Emil R. Darwis, SpKK, serta seluruh Staf Pengajar di Departemen Ilmu Kesehatan Kulit dan Kelamin FK USU maupun Staf di RSUP H.Adam Malik Medan dan RSUD Dr. Pirngadi Medan yang tidak dapat saya sebutkan satu persatu, saya ucapkan terima kasih atas segala bantuan, bimbingan dan dorongannya selama saya mengikuti pendidikan ini.
Kepada Dekan Fakultas Kedokteran Universitas Sumatera Utara yang telah memberikan kesempatan kepada saya untuk mengikuti Program Pendidikan Dokter Spesialis di Departemen Ilmu Kesehatan Kulit dan Kelamin FK USU ini.
Kepada Direktur RSUP H.Adam Malik dan Direktur RSUD Dr. Pirngadi serta direktur RS PTPN II Medan yang telah memberikan kesempatan dan fasilitas sehingga saya bisa belajar dan bekerja di tempat saya menjalani pendidikan ini.
Kepada Dr. Kristo A. Nababan, SpKK yang telah memfasilitasi saya untuk dapat mengadakan penelitian di Pusyansus AIDS RSUP H.Adam Malik. Kepada Kepala Pusyansus dan seluruh Staf Pusyansus, serta Residen Ilmu Penyakit Dalam yang bertugas di Pusyansus RSUP H. Adam Malik Medan yang telah memberikan kesempatan dan bantuan kepada saya dalam menyelesaikan penelitian ini.
Kepada semua ODHA (orang dengan HIV/AIDS) dan keluarganya yang telah berpartisipasi dan memberikan kerja sama yang baik dalam penelitian ini.
Kepada seluruh rekan saya para peserta Program Pendidikan Dokter Spesialis di Departemen Ilmu Kesehatan Kulit dan Kelamin FK USU, seluruh para medis dan karyawan di RSUP H.Adam Malik dan RSUD Dr. Pirngadi Medan, saya ucapkan terima kasih untuk segala bantuan, dukungan dan kerja sama yang telah diberikan.
Pane Harahap dan Ibu Dalima Siregar, yang telah mendukung dan mendorong saya untuk dapat berhasil menyelesaikan pendidikan ini. Terakhir saya ucapkan terima kasih kepada seluruh keluarga besar saya atas segala bantuan, dorongan dan doa yang diberikan kepada saya selama menjalani pendidikan ini.
Hanya doa yang dapat saya panjatkan agar Allah SWT yang Maha Pengasih dan Maha Penyayang dapat membalas segala kebaikan, serta memberikan rahmat, karunia dan hidayahNya kepada kita semua, Amiin.
Wabillahittaufiq wal hidayah, Wassalamu’alaikum Warahmatullahi Wabarakatuh.
Medan, Maret 2009 Penulis
DAFTAR ISI
Halaman
Lembar persetujuan ………. i
Abstrak ……… ii
Kata Pengantar ……… iv
Daftar isi ……….viii
Daftar tabel ………. xi
Daftar gambar ……… xii
Bab 1. PENDAHULUAN ……… 1
1.1. Latar belakang ………. 1
1.2. Rumusan masalah ……… 3
1.3. Hipotesis ………. 3
1.4. Tujuan penelitian ……… 3
1.5. Manfaat penelitian ……….. 4
Bab 2. TINJAUAN PUSTAKA ……… 5
2.1. Infeksi Jamur Superfisialis ………... 5
2.1.1. Patogenesis infeksi jamur ….………. 5
2.1.2. Gambaran klinis ………. 8
2.1.3. Diagnosis dan prosedur diagnosis ………. 11
2.1.4. Pengobatan ……… 13
2.2. Infeksi HIV dan AIDS ……… 17
2.2.1. Defenisi ………. 17
2.2.3. Diagnosis ……… 19
2.2.4. Strategi pengobatan ………. 19
Bab 3. METODE PENELITIAN ………... 21
3.1. Rancangan penelitian ………. 21
3.2. Lokasi dan waktu penelitian ……….. 21
3.3.1. Lokasi penelitian ……….. 21
3.3.2. Waktu penelitian ………... 21
3.3. Populasi dan sampel ……… 21
3.3.1. Populasi ………. 21
3.3.2.Sampel ……… 22
3.3.3. Besar sampel ………. 22
3.3.4. Cara pemilihan sampel ……….. 22
3.4. Seleksi subyek penelitian ………. 22
3.4.1. Kriteria inklusi ………22
3.4.2. Kriteria eksklusi ………. 22
3.5. Kerangka konsep penelitian ………. 22
3.6. Variabel penelitian ………22
3.7. Cara kerja ……….. 23
3.7.1. Bahan dan alat yang digunakan ………. 23
3.7.2. Cara ……… 23
3.8. Kerangka operasional ………... 27
3.9. Defenisi operasional ………. 28
3.11. Masalah etika ……….29
Bab 4. HASIL PENELITIAN DAN PEMBAHASAN ……….... 30
4.1. Karakteristik individu ……… 30
4.2. Karakteristik klinis dan laboratoris ……….... 34
4.2.1. Kadar CD4 ……… ………. 34
4.2.2. Lokasi dan efloresensi lesi infeksi jamur superfisialis …...………. 35
4.2.3. Penyebab infeksi jamur superfisialis ………43
4.3. Proporsi infeksi jamur superfisialis ……… 45
4.4. Hubungan kadar CD4 dengan infeksi jamur superfisialis ……….. 49
Bab 5. KESIMPULAN DAN SARAN ……….. 51
5.1. Kesimpulan ……… 51
5.2. Saran ……….. 52
DAFTAR PUSTAKA ……….53
LAMPIRAN 1. Persetujuan Komite Etik Penelitian Bidang Kesehatan ………57
2. Lembar penjelasan kepada subyek ………58
3. Lembar persetujuan setelah penjelasan ……….61
4. Status subyek penelitian ………62
5. Daftar riwayat hidup ……….64
DAFTAR TABEL
Nomor Judul tabel Halaman
4.1 Karakteristik penderita berdasarkan jenis kelamin 30 4.2 Karakteristik penderita berdasarkan umur 32 4.3 Karakteristik penderita berdasarkan tingkat pendidikan 33 4.4 Karakteristik penderita berdasarkan pekerjaan 34
4.5 Sebaran kadar CD4 subyek penelitian 34
4.6 Karakteristik efloresensi pada lesi infeksi jamur superfisialis 36 4.7 Spesies jamur penyebab infeksi jamur superfisialis 43
4.8 Proporsi infeksi jamur superfisialis 45
4.9 Proporsi kasus infeksi jamur superfisialis berdasarkan bentuk klinis
46 4.10 Distribusi jenis infeksi jamur superfisialis berdasarkan kadar
CD4
DAFTAR GAMBAR
BAB 1 PENDAHULUAN
1.1. Latar Belakang
Penyakit infeksi HIV/AIDS merupakan masalah kesehatan terbesar di dunia dewasa ini, terdapat hampir di semua negara di dunia tanpa kecuali Indonesia.1 UNAIDS, Badan PBB untuk Kesehatan Dunia Khusus AIDS, memperkirakan perkembangan dan pertumbuhan penyakit tersebut sudah pada tingkat yang sangat memprihatinkan. Tahun 2006 tercatat 39,5 juta orang hidup dalam kungkungan HIV. Jumlah ini meningkat lebih dari 2,9 juta dibandingkan dengan tahun 2004. Dari jumlah itu, korban yang terinfeksi menjadi 4,3 juta orang atau meningkat sekitar 400.000 orang dibandingkan dengan tahun 2004.2
AIDS dapat mengalami infeksi oportunistik.6 Infeksi oportunistik adalah infeksi akibat adanya kesempatan untuk muncul pada kondisi-kondisi tertentu yang memungkinkan, yang bisa disebabkan oleh organisme non patogen. Secara klinis digunakan hitung jumlah limfosit CD4 sebagai petanda munculnya infeksi oportunistik ini pada penderita HIV/AIDS.7 Penurunan CD4 disebabkan oleh kematian CD4 yang dipengaruhi oleh HIV. Pada masa asimtomatik terjadi penurunan CD4 secara lambat dan penurunannya semakin tajam pada stadium infeksi HIV yang lanjut.8 Infeksi-infeksi oportunistik umumnya terjadi bila jumlah CD4 < 200/ml atau dengan kadar lebih rendah.7
Menurut data Ditjen PP & PL hingga September 2005, kandidiasis merupakan infeksi oportunistik pada ODHA, yakni 31,29%. Kemudian secara berurutan, yaitu tuberkulosis (6,14%), koksidioidomikosis (4,09%), pneumonia (4,04%), herpes zoster (1,27%), herpes simpleks (0,65%), toksoplasmosis (0,43%) dan CMV (0,17%). Namun secara umum, jenis dan penyebab infeksi dapat berbeda di tiap daerah dikarenakan adanya perbedaan pola mikroba patogen.7
Menurut Bramono K. studi terbaru terhadap 169 penderita yang terinfeksi HIV, menunjukkan 157 kejadian penyakit karena jamur. Kandidiasis adalah infeksi paling sering ditemui, mengenai 83 penderita atau 54,7% diikuti dengan malasseziosis sebanyak 40,1% dan dermatofitosis sebesar 5%.9
Penelitian tentang mikosis superfisialis pada penderita HIV positif di Yaonde, Kamerun mendapatkan prevalensi yang terbanyak kandidosis oral (77%) diikuti tinea korporis (21%), tinea versikolor (15%), tinea pedis (13%) dan tinea unguium (12%).10
Data infeksi jamur superfisialis pada penderita HIV di Medan, khususnya RSUP H.Adam Malik sampai saat ini belum ada, maka saya ingin meneliti tentang ini.
1.2. Rumusan Masalah
Adakah hubungan kadar CD4 dengan infeksi jamur superfisialis pada penderita HIV?
1.3. Hipotesis
Ada hubungan antara kadar CD4 dengan infeksi jamur superfisialis pada penderita HIV.
1.4. Tujuan Penelitian a. Tujuan Umum
b. Tujuan Khusus
a. Untuk mengetahui kadar CD4 penderita HIV yang mengalami infeksi jamur superfisialis
b. Untuk mengetahui karakteristik infeksi jamur superfisialis pada penderita HIV di RSUP H.Adam Malik
c. Untuk mengetahui spesies jamur penyebab infeksi jamur superfisialis pada penderita HIV di RSUP H.Adam Malik
1.5. Manfaat Penelitian
BAB 2
TINJAUAN PUSTAKA
2.1. Infeksi Jamur Superfisialis (Dermatomikosis Superfisialis)
Infeksi jamur pada manusia dapat terjadi secara superfisial, subkutan, atau sistemik. Penyakit jamur pada penderita imunokompromais dapat digolongkan menjadi infeksi jamur superfisialis dan infeksi jamur invasif. Infeksi jamur superfisialis yang sering dijumpai adalah dermatofitosis, malasseziosis dan kandidiasis superfisial.11
2.1.1. Patogenesis Infeksi Jamur
Pada waktu menginvasi pejamu, jamur harus mempunyai kemampuan melekat pada kulit dan mukosa, serta menembus jaringan pejamu. Selanjutnya jamur harus mampu bertahan di dalam lingkungan dan dapat menyesuaikan diri dengan suhu serta biokimia pejamu untuk dapat berkembang biak dan menimbulkan reaksi jaringan atau radang.12-14 Kemampuan jamur untuk menyesuaikan diri di dalam lingkungan pejamu, dan kemampuan mengatasi pertahanan seluler, merupakan dua mekanisme terpenting dalam patogenesis penyakit jamur.14
a. Mekanisme imun nonspesifik
bersifat toksik terhadap invasi organisme, antara lain lisozim, sitokin, interferon, komplemen, dan protein fase akut. Unsur kedua merupakan elemen seluler, seperti netrofil dan makrofag, basofil, sel mas, eosinofil, trombosit dan sel
natural killer.14
Respon seluler pada peradangan dimulai oleh lekosit PMN. Terjadinya kemotaksis dirangsang oleh faktor yang dikeluarkan oleh jaringan yang rusak. Fungsi utama netrofil ialah fagositosis. Komplemen bekerja sebagai opsonin. Jika komplemen C3 disajikan pada permukaan sel mikroba dengan melekatkan pada reseptor C3 netrofil, akan memudahkan terjadinya fagositosis. Setelah fagositosis, metabolisme oksidatif dibentuk oleh netrofil, yang penting dalam mekanisme fungisida.14
Makrofag mencerna dan memproses antigen sebelum disajikan pada limfosit. Sel granulosit yang lain juga penting dalam pembentukan dan pengaturan respon radang. Degranulasi sel mas dan basofil mengakibatkan keluarnya bahan-bahan aktif seperti kemotaktor dan enzim yang penting dalam pembentukan dan pengaturan respon radang.14,16
b. Mekanisme imun spesifik
Limfosit T dan limfosit B merupakan sel yang berperan penting pada pertahanan spesifik.16 Imunitas seluler sangat penting pada infeksi jamur. Bila suatu antigen menginvasi pejamu pertama kali, sejumlah limfosit akan mengikatnya. Kontak ini kemudian mengawali terjadinya pembagian limfosit, membentuk populasi sel-sel yang besar dengan tempat berikatan spesifik dan sama. Limfosit B mengikat antigen permukaan sel di beberapa tempat berlainan, dan membedakannya dalam sel plasma pembentuk antibodi. Antibodi dan limfosit B tampaknya tidak berperan penting dalam mengatasi invasi jamur.14
Limfosit T beredar secara tetap. Bila terjadi kontak dengan antigen jamur patogen, akan merangsang terjadinya diferensiasi dan proliferasi sel membentuk populasi sel T yang spesifik. Sel ini terdiri atas sel efektor dan sel memori. Sel memori tinggal dalam sirkulasi untuk beberapa tahun dan akan mencetuskan respon yang cepat apabila terjadi paparan dengan antigen.14
Sel T-helper (Th) berfungsi sebagai provisi berbagai faktor yang diperlukan untuk maturasi sel B dan memproduksi antibodi. Terjadinya infeksi dermatofit kronis berkaitan dengan respon limfosit T yang buruk terhadap antigen jamur spesifik. Dan hal ini juga berkaitan dengan terjadinya respon klinis yang buruk.14
imunokompromais. Pada penderita HIV, terjadi penurunan sel T CD4 disebabkan oleh kematian yang dipengaruhi oleh HIV. Setelah infeksi akut, terjadi masa asimtomatik dimana penurunan CD4 secara lambat dan penurunan CD4 semakin tajam pada stadium lanjut. Menurut sebagian peneliti, infeksi jamur dapat timbul sejalan dengan menurunnya jumlah CD4.17
Acquired immunodeficiency syndrome ditandai oleh menurunnya imunitas seluler yang berat yang mempermudah terjadinya infeksi oportunistik.18
2.1.2. Gambaran Klinis
Menurut penelitian di Yaonde, Kamerun, mikosis superfisialis pada penderita HIV yang terbanyak adalah kandidiasis oral, tinea korporis, tinea versikolor, tinea pedis dan tinea unguium.10 Mikosis superfisialis yang merupakan infeksi oportunistik adalah kandidiasis oral dan tinea versikolor, di mana penyebabnya merupakan flora normal yang terdapat pada mukosa dan kulit.9,13 a. Kandidiasis Oral (oral trush)
Pada selaput lendir mulut tampak bercak-bercak putih kekuningan yang timbul dari dasar selaput lendir yang merah yang disebut pseudomembran. Pseudomembran ini dapat meluas sampai menutupi lidah dan palatum mole. Lesi-lesi ini dapat terlepas dari selaput lendir sehingga dasarnya tampak merah dan mudah berdarah.19 Penderita mengeluh sakit, terutama waktu tersentuh makanan.
sel/µL akan timbul juga kandidiasis kuku.20 Tampak seperti oral trush khas yang berhubungan dengan hairy leucoplakia atau mengenai esophagus. Tiga bentuk tersering kandidiasis oral yang berhubungan dengan infeksi HIV adalah kandidiasis pseudomembran akut, kandidiasis atrofi akut dan kheilosis kandida (perleche)19,21
b. Tinea Korporis
Bentuk yang klasik dimulai dengan lesi bulat atau lonjong dengan tepi yang aktif. Dengan perkembangan ke arah luar, bercak-bercak bisa melebar dan akhirnya memberi gambaran yang polisklis, arsiner atau sirsiner. Pada bagian tepi tampak aktif dengan tanda-tanda eritema, papul-papul dan vesikel, sedangkan bagian tengah lesi lebih tenang. Bila menahun, tanda-tanda aktif menghilang, hanya meninggalkan daerah hipergigmentasi. Predileksi biasanya di wajah, anggota gerak atas, dada, punggung dan anggota gerak bawah.20,22
c. Pitriasis Versikolor/Tinea Versikolor
Lesi tampak sebagai bercak hipopigmentasi, tetapi pada yang berkulit pucat lesi bisa berwarna kecoklatan atau kemerahan. Lesi bisa sedikit berskuama. Bentuk lesi tidak teratur dapat berbatas tegas sampai difus dan ukuran lesi dapat miliar, lentikular, numular sampai plakat. Ada 2 bentuk yang sering ditemukan yaitu bentuk makular dan bentuk folikular. Biasanya tanpa gejala iritasi.23
d. Tinea Pedis
1) Bentuk intertiginosa
Bentuk maserasi, skuamasi serta erosi di celah-celah jari terutama jari IV dan V. Bila menahun dapat terjadi fisura yang nyeri.22,24 Bila terjadi infeksi dapat menimbulkan selulitis atau erisipelas disertai gejala umum. 2) Bentuk hiperkeratosis
Terjadi penebalan kulit disertai sisik, terutama pada telapak kaki, tepi kaki dan punggung kaki. Bila hiperkeratosis hebat dapat terjadi fisura yang dalam pada bagian lateral telapak kaki. Keadaan ini disebut moccasin foot.23,24
3) Bentuk vesikular subakut
Tampak vesikel dan bula yang terletak agak dalam di bawah kulit, disertai perasaan gatal yang hebat. Bila vesikel memecah akan meninggalkan skuama melingkar yang disebut koloret. Kelainan yang timbul dimulai pada daerah sekitar jari, kemudian meluas ke punggung kaki atau telapak kaki.23,24
e. Tinea unguium Ada 4 tipe yaitu :22
1) Onikomikosis subungual distal (OSD)
Ditandai hiperkeratosis subungual dan onikolisis, selain warna kuku kekuningan.
2) Onikomikosis subungual proksimal (OSP)
3) Onikomikosis superfisial putih (OSPT)
Ditandai bercak-bercak putih keruh berbatas tegas yang dapat berkonfluensi. Kuku menjadi kasar, lunak dan rapuh.
4) Onikomikosis distrofik total (ODT) Kuku menebal dan distrofik
2.1.3. Diagnosis dan Prosedur Diagnosis
Dalam membangun diagnosis dermatomikosis superfisialis, selain temuan efloresensi kulit, diperlukan pemeriksaan penunjang berupa pemeriksaan dengan larutan KOH dan pemeriksaan kultur.
a. Pemeriksaan Elemen Jamur25-27 1) Pemeriksaan dengan larutan KOH
Bahan pemeriksaan yang didapat, dipindahkan ke gelas objek, lalu ditetesi dengan larutan KOH 10%-30%. Tutup dengan gelas penutup, tekan perlahan untuk menghilangkan gelembung udara. Kemudian dipanaskan tetapi jangan sampai mendidih. Sediaan diperiksa dengan mikroskop, mulai dengan pembesaran rendah. Bila elemen jamur sudah terlihat, pembesaran dapat dinaikkan agar pemeriksaan lebih detil.
2) Pemeriksaan dengan larutan KOH + Tinta Parker
elemen jamur sudah terlihat, pembesaran dapat dinaikkan agar pemeriksaan lebih detil.
3) Pemeriksaan dengan larutan Lactophenol Cotton Blue
Teknik pemeriksaan sama dengan pemeriksaan dengan larutan KOH 4) Pemeriksaan dengan pewarnaan Gram
Diperlukan larutan karbol-gentianviolet, larutan jodium, alkohol 95% dan larutan safranin. Bahan pemeriksaan yang didapat diletakkan pada gelas objek, lalu direkatkan dengan api, dan biarkan dingin terlebih dahulu. Pulas dengan larutan karbol-gentianviolet selama 60 detik, lalu cuci dengan air suling. Kemudian pulas dengan larutan jodium selama 30 detik dan cuci dengan aquadest. Tambahkan alkohol 95% hingga tidak ada warna violet yang dilepaskan oleh sediaan, kemudian cuci dengan air suling. Pulas dengan larutan safranin selama 10 detik, kemudian cuci dengan aquadest dan biarkan kering di udara. Periksa sediaan dengan menggunakan mikroskop dengan pembesaran rendah objektif (10x), dikurangi sinar yang masuk agar terlihat lebih kontras. Bila elemen jamur sudah terlihat, pembesaran dapat dinaikkan 20-40x.
5) Interprestasi hasil
Elemen jamur dermatofit : terlihat hifa dan spora
Kandida : terlihat sel yeast, dengan atau tanpa pseudohifa
Malassezia furfur : terlihat spora berkelompok
b. Pemeriksaan Kultur25-27
1) Agar Sabouraud
Agar Sabouraud disebut sebagai media universal karena dapat digunakan untuk mengisolasi semua jenis jamur.
2) Modifikasi Agar Sabouraud
Media yang mengandung kloramfenikol dan sikloheksimid, merupakan media selektif untuk mengisolasi dermatofit karena dapat mencegah pertumbuhan kontaminan seperti bakteri dan jamur lainnya. Sedangkan modifikasi yang tidak mengandung sikloheksimid merupakan media selektif untuk mengisolasi kandida karena beberapa jenis kandida sensitif terhadap zat tertentu.
3) Media DTM (Dermatophyte Test Medium)
Media ini mengandung merah fenol yang merubah warna medium dari warna kuning menjadi merah karena adanya metabolit alkalin oleh koloni dermatofit.
c. Tes fermentasi dan utilisasi
Dilakukan untuk menentukan spesies kandida. Digunakan gula-gula yang mengandung indikator warna : glukosa, maltosa, sukrosa dan laktosa. Fermentasi positif dapat disertai/tanpa pembentukan gas. Pada tes utilisasi digunakan glukosa, maltose, sukrosa, laktosa, galaktosa, etanol dan arbutin.
2.1.4. Pengobatan Dermatomikosis Superfisialis a. Obat Antijamur Topikal
1) Bahan kimia antiseptik : mempunyai sifat antibakteri dan antijamur ringan serta bersifat mengeringkan, misalnya gentian violet 1%, castellani paint.28
2) Bahan keratolitik : bahan yang meningkatkan eksfoliasi stratum korneum, misalnya salap Whittfield, asam undesilinat krim dan bedak 3%
3) Golongan polyene, yaitu nistatin, efektif untuk pengobatan topikal kandidiasis.
4) Golongan azol : mekanisme kerja obat dengan cara menghambat enzim 14 demetilase pada pembentukan ergosterol membran sel jamur.29
5) Golongan alilamin : menghambat enzim epoksidase skualen pada proses pembentukan ergosterol membran sel jamur, misalnya naftifin, butenafin, terbinafin.30
6) Lain-lain : merupakan anti jamur spektrum luas, antara lain : tolnaftat, efektif untuk dermatofitosis dan tinea versikolor. Siklopiroksolamin, mempunyai efek antiinflamasi, bekerja dengan menghambat respirasi jamur dan merusak dinding sel jamur, vioform 3%, selenium sulfida 2,5%.28
b. Obat Anti Jamur Sistemik 1) Griseofulvin
Bersifat fungistatis, bekerja pada inti sel jamur, menghambat mitosis dan tampak konfigurasi metafase abnormal.28
Bersifat fungsidal, bekerja pada membran sel jamur dengan cara menghambat sintesis ergosterol melalui enzim epoksidase skualen, menyebabkan peningkatan skualen yang bersifat toksik bagi sel jamur.21 3) Golongan Azol
Golongan imidazol (Ketokonazol) :
Merupakan obat anti jamur sistemik spektrum luas, bersifat fungistatik, bekerja menggangu biosintesis ergosterol, sterol utama yang berfungsi mempertahankan integritas membran sel jamur, dengan menginhibisi enzim sitokrom P450 14- demetilase lanosterol, enzim esensial dalam sintesis ergoterol membran sel jamur.29
Golongan triazol :
Menghambat enzim 14- demetilase, suatu enzim sitokrom P-450 yang terlibat dalam sintesis ergosterol, sterol utama membran sel jamur.29
Golongan triazol generasi pertama, yaitu flukonazol dan itrakonazol.
Golongan triazol generasi kedua, yaitu posakonazol, ravukonazol dan vorikonazol. Pasokonazol memiliki struktur yang mirip dengan itrakonazol, yang mengalami defosforilasi menjadi ester intermediet dan selanjutnya dihidrolisa menjadi posakonazol. Vorikonazol merupakan sintetik triazol yang berasal dari flukonazol. Ravukonazol memiliki struktur yang mirip dengan flukonazol.29
Golongan ini menghambat enzim glucan synthase, yang berperan dalam sintesis 1,3- -glucan, suatu polisakarida dalam dinding sel berbagai jamur patogen. Serabut glukan, bersama kitin bertanggung jawab bagi kekuatan dan bentuk dinding sel jamur, yang penting dalam memelihara integritas osmotik dinding sel dan berperan dalam pertumbuhan dan pembelahan sel.31 Obat golongan ini yaitu caspofungin, anidulafungin dan micafungin.
c. Interaksi obat antijamur sistemik dan antiretroviral
Obat antijamur sistemik yang dapat berinteraksi dengan antiretroviral yaitu 1) Golongan azol : 29
Absorbsi ketokonazol dan itrakonazol akan berkurang bila bersamaan dengan didanosin.
Konsentrasi plasma itrakonazol akan berkurang bila bersamaan dengan nevirapin.
Konsentrasi plasma ritonavir, saquinavir akan meningkat bila bersamaan dengan ketokonazol, sedangkan efek interaksinya dengan indinavir dan nelfinavir masih belum jelas.
Konsentrasi plasma zidovudin meningkat bila bersamaan flukonazol
Konsentrasi plasma ritonavir, saquinavir meningkat bila bersamaan dengan itrakonazol.
Konsentrasi plasma ritonavir meningkat bila bersamaan dengan posakonazol.
2) Golongan inhibitor sintesis glukan :
Konsentrasi caspofungin menurun bila bersamaan dengan efavirenz, nelfinavir, nevirapin.31
2.2. Infeksi HIV dan AIDS 2.2.1. Defenisi
Acquired immunodeficiency syndrome (AIDS) adalah sindrom dengan gejala penyakit infeksi atau kanker tertentu akibat menurunnya sistem kekebalan tubuh akibat infeksi HIV (Human immunodeficiency virus), suatu retrovirus.32 2.2.2. Patogenesis
Virus masuk ke dalam tubuh manusia terutama melalui perantara darah, semen dan sekret vagina. HIV tergolong retrovirus yang mempunyai materi genetik RNA. Bila virus masuk ke dalam tubuh penderita, maka RNA virus diubah menjadi DNA oleh enzim reverse transcryptase yang dimiliki oleh HIV. DNA pro-virus tersebut kemudian diintegrasikan ke dalam sel pejamu dan selanjutnya diprogramkan untuk membentuk gen virus.32
pada alveoli paru, sel retina, sel serviks uteri dan sel-sel mikroglia otak. Virus yang masuk ke dalam limfosit T CD4 selanjutnya mengadakan replikasi sehingga menjadi banyak dan akhirnya menghancurkan sel limfosit itu sendiri.32
HIV juga mempunyai sejumlah gen yang dapat mengatur replikasi maupun pertumbuhan virus baru. Salah satu gen tersebut ialah tat yang dapat mempercepat replikasi virus sedemikian hebat sehingga terjadi penghancuran limfosit T CD4 secara besar-besaran yang akhirnya menyebabkan sistem kekebalan tubuh menjadi lumpuh. Kelumpuhan sistem kekebalan tubuh ini mengakibatkan timbulnya berbagai infeksi oportunistik dan keganasan yang merupakan gejala-gejala klinis AIDS.32
Infeksi HIV memberikan gambaran klinis yang tidak spesifik dengan spektrum luas, mulai dari infeksi tanpa gejala pada infeksi primer HIV hingga gejala berat pada stadium yang lebih lanjut. Karena gejala infeksi tidak spesifik dan pengidap HIV biasanya tampak sehat untuk beberapa waktu sebelum timbul gejala klinis, maka pemeriksaan laboratorium lebih berperan untuk menegakkan diagnosis infeksi.33 Sejalan dengan meningkatnya stadium klinis infeksi HIV/AIDS serta penurunan kadar CD4, mulai terjadi berbagai infeksi oportunistik yang merupakan penyebab kematian pada 80% ODHA1.
atau persentase limfosit T CD4. Menurunnya jumlah CD4 akan meningkatkan resiko dan keparahan infeksi oportunistik.1
2.2.3. Diagnosis
Diagnosis dini ditegakkan melalui pemeriksaan laboratorium dengan petunjuk dari gejala-gejala klinis atau dari adanya perilaku resiko tinggi individu tertentu.
Untuk diagnosis HIV, yang lazim dipakai :32
a. ELISA : sensitifitas tinggi, 98,1%-100%. Biasanya memberikan hasil positif 2-3 bulan setelah infeksi. Tes ELISA telah menggunakan recombinant antigen, yang sangat spesifik terhadap envelope dan core.
b. Western blot : spesifisitas tinggi 99,6%-100%. Namun pemeriksaannya cukup sulit, mahal membutuhkan waktu sekitar 24 jam.
c. PCR (Polymerase Chain Reaction). 2.2.4. Strategi Pengobatan
Dengan semakin banyaknya ODHA yang memerlukan antiretroviral (ARV), maka strategi penanggulangan HIV/AIDS dilaksanakan dengan upaya perawatan, dukungan serta pengobatan. Terapi antiretoviral diberikan dalam bentuk kombinasi 3 macam obat ARV. Obat ARV yang dianjurkan adalah salah satu dari kombinasi 3 macam obat sebagai berikut :
1. Zidovudin (AZT), lamivudin (3TC), nevirapin 2. Stavudin (d4T), 3TC, nevirapin
5. AZT, 3TC, nelfinavir
Terapi ARV pada ODHA dewasa dimulai saat infeksi HIV telah ditegakkan secara laboratoris disertai salah satu kondisi di bawah ini :34,35
- Secara klinis sebagai penyakit tahap lanjut infeksi HIV, yaitu : infeksi HIV stadium IV (kriteria WHO disebut AIDS klinis) tanpa memandang jumlah CD4 atau infeksi HIV stadium III dengan jumlah CD4 < 350/mm3 - Infeksi HIV stadium I atau II dengan jumlah CD4 < 200/mm3
Terapi ARV pada anak berusia < 18 tahun dengan HIV dimulai pada keadaan :34,35
- Terbukti secara virologis terinfeksi HIV, yaitu penyakit HIV stadium pediatrik III (menurut WHO disebut AIDS klinis) tanpa memandang CD4; atau stadium pediatrik II dengan CD4 < 20% atau stadim pediatrik I dengan CD4 < 20% (asimtomatik).
- Bila tak tersedia sarana pemeriksaan virologis, yaitu penyakit HIV stadium pediatrik II atau III dan CD 4 < 20%.
BAB 3
METODE PENELITIAN
3.1. Rancangan Penelitian
Desain penelitian adalah bersifat deskriptif analitik dengan pendekatan potong lintang.
3.2. Lokasi dan Waktu Penelitian 3.2.1. Lokasi Penelitian
a. Penelitian dilakukan di Poliklinik Pusyansus AIDS RSUP H.Adam Malik untuk anamnesis, pemeriksaan klinis dan pengambilan kerokan kulit, kerokan kuku, rambut dan swab dari mukosa.
b. Laboratorium Instalasi Mikrobiologi Klinik RSUP H.Adam Malik/Laboratorium Mikrobiologi FK USU untuk pemeriksaan sediaan langsung dengan KOH dan pemeriksaan kultur.
c. Laboratorium Patologi Klinik RSUP H.Adam Malik untuk pemeriksaan kadar CD4.
3.2.2. Waktu Penelitian
Waktu penelitian dimulai pada bulan Mei 2008 sampai bulan Maret 2009. 3.3. Populasi dan Sampel
3.3.1. Populasi
3.3.2. Sampel
Sampel penelitian adalah semua penderita HIV yang memenuhi kriteria inklusi dan eksklusi yang berkunjung ke Pusyansus AIDS RSUP HAM. 3.3.3. Besar Sampel
Besar sampel sama dengan sampel penelitian yaitu semua penderita HIV yang memenuhi kriteria inklusi dan eksklusi yang berkunjung ke Pusyansus AIDS RSUP HAM yang diamati selama periode penelitian. 3.3.4. Cara Pemilihan Sampel
Pemilihan sampel dilakukan secara consecutive sampling, setiap penderita yang memenuhi kriteria penelitian dimasukkan dalam penelitian selama periode penelitian.
3.4. Seleksi Subyek Penelitian 3.4.1. Kriteria inklusi
a. Semua penderita HIV
b. Bersedia mengikuti penelitian 3.4.2. Kriteria eksklusi
Menggunakan obat antiretroviral 3.5. Kerangka Konsep Penelitian
Kadar CD4 Dermatomikosis Superfisialis Penderita HIV
3.6. Variabel Penelitian
Variabel bebas : penderita HIV
Variabel terikat : dermatomikosis superfisialis
3.7. Cara Kerja
3.7.1. Bahan dan Alat Yang Digunakan 1. Formulir isian
2. Sarung tangan 3. Masker 4. Amplop
5. Skalpel, gunting, pinset 6. Kapas
7. Kaca objek dan kaca penutup
8. Transport swab
9. Larutan KOH 10%-30% 10.Larutan alkohol 70% 11.Larutan pewarna Gram 12.Larutan pewarna
Lactophenol Cotton Blue
13.Ose dan lampu bunsen 14.Cawan petri
15.Medium Sabouraud agar
16.Medium Potato Dekstrose agar
17.Medium Cornmeal agar 18.Tinta Parker biru hitam 19.Mikroskop
20.Alat potret 21.Inkubator 22.Tabung reaksi 23.Syringe 1 ml 24.EDTA
25.Reagensia “tritest” CD4 26.Lysing solution
27.Rotator 28.Mikropipet
29.Alat pembaca CD4 : FACS calibur
3.7.2. Cara
1.Subyek penelitian diseleksi sesuai kriteria inklusi dan kriteria eksklusi 2.Pengisian persetujuan ikut dalam penelitian
Pencatatan meliputi identitas pasien, anamnesis, pemeriksaan fisik, hasil pemeriksaan CD4, hasil pemeriksaan KOH dari kerokan lesi, serta hasil pemeriksaan kultur dan diagnosis kelainan kulit sesuai status subyek penelitian terlampir, yang mencakup :
a. Anamnesis
Anamnesis dicatat dalam status subyek penelitian, pertanyaan yang diajukan dalam bentuk kuesioner meliputi identitas dan karakteristik demografik yaitu nama (inisial), jenis kelamin, umur, alamat, tingkat pendidikan dan pekerjaan. Melalui anamnesis juga ditanyakan apakah ada keluhan kelainan kulit atau mukosa serta lama dan lokasi kelainan kulit tersebut.
b. Pemeriksaan dermatologis
Pemeriksaan dermatologis dikhususkan untuk mencari tanda-tanda infeksi jamur superfisialis pada kulit atau mukosa. Dicatat lokasi, efloresensi, dan pemeriksaan penunjang yang ditemukan.
4. Pengambilan spesimen pemeriksaan KOH dan kultur
Bila lesi di mukosa, pengambilan spesimen dengan cara pulasan (swab) menggunakan kapas lidi steril yang kemudian dimasukkan dalam wadah
transport swab yang telah diisi larutan NaCl 0,9%. Spesimen ini kemudian segera dibawa ke laboratorium Instalasi Mikrobiologi Klinik RSUP HAM/Laboratorium Mikrobiologi FK USU untuk pemeriksaan sediaan langsung dengan KOH dan pemeriksaan kultur.
5. Pemeriksaan penunjang
Pemeriksaan elemen jamur (KOH) dan pemeriksaan kultur dilakukan di laboratorium Instalasi Mikrobiologi Klinik RSUP HAM/Laboratorium Mikrobiologi FK USU
a. Pemeriksaan Elemen Jamur :
suling. Kemudian pulas dengan larutan jodium selama 30 detik, dan cuci dengan aquadest. Tambahkan alkohol 95% hingga tidak ada warna violet yang dilepaskan lagi oleh sediaan, kemudian cuci dengan air suling. Pulas dengan larutan safranin selama 10 detik, kemudian cuci dengan aquadest dan biarkan kering di udara. Periksa sediaan dengan mikroskop pembesaran rendah objektif (10x). Bila elemen jamur sudah terlihat, pembesaran dinaikkan 20-40x.
Interpretasi hasil :
Elemen jamur dermatofit : ditemukan hifa dan artrospora Kandida : ditemukan sel yeast, dengan atau tanpa pseudohifa
Malassezia furfur : ditemukan spora berkelompok b. Pemeriksaan kultur
Bahan pemeriksaan dari swab dioleskan ke media agar Sabouraud dan disebar dengan menggunakan ose steril, disimpan selama 24 jam dengan suhu 37ºC. Koloni yang diduga yeast diwarnai dengan pewarnaan Gram. Kemudian dilakukan slide culture kedalam media agar Corn meal selama 3 hari dengan suhu 37ºC, dan dilihat dibawah mikroskop. Bila dari slide culture kurang jelas, dilakukan uji fermentasi.
dengan pengambilan sebagian koloni, diletakkan di atas kaca objek ditetesi
Lactophenol Cotton Blue, ditutup dengan kaca penutup dan dilihat dibawah mikroskop.
6. Pemeriksaan CD4 di laboratorium Patologi Klinik RS HAM
Diambil darah vena sebanyak 1 ml dan diletakkan dalam tabung reaksi yang telah diberi EDTA. Darah EDTA 50 µL diletakkan dalam tabung reaksi lain dan ditambahkan reagensia 20 µL, kemudian diputar dengan rotator selama 1-2 menit. Lalu didiamkan dalam suhu ruangan selama 15 menit. Kemudian ditambahkan lysing solution (yang telah diencerkan dengan aquadest dalam perbandingan 1:10) sebanyak 450 µL, diputar dengan rotator selama 1-2 menit, lalu didiamkan selama 15 menit dalam suhu ruangan. Putar dengan rotator kembali selama 1-2 menit, lalu letakkan tabung reaksi tersebut pada alat: FACS calibur dan dilakukan pembacaan hasil pemeriksaan CD4.
3.8. Kerangka Operasional
Seleksi penderita
Klinis Dermatomikosis Superfisialis Pemeriksaan CD4
Pemeriksaan KOH dan Pemeriksaan kultur
Kriteria Insklusi Kriteria Eksklusi
3.9. Defenisi Operasional
1.Usia adalah usia subyek saat pengambilan sampel dihitung dari tanggal lahir. Bila lebih 6 bulan, usia dibulatkan ke atas, dan bila kurang dari 6 bulan, usia dibulatkan ke bawah.
2.Pendidikan adalah jenjang pendidikan tertinggi yang pernah diikuti subyek, yaitu :
a. Tidak pernah bersekolah
b. Pendidikan rendah : tamat pendidikan setingkat SD/SMP c. Pendidikan sedang : tamat pendidikan setingkat SMA
d. Pendidikan tinggi : tamat pendidikan setingkat sarjana S1/akademi/ diploma atau jenjang diatasnya
3.Alamat yaitu tempat tinggal penderita sesuai anamnesis atau seperti yang tercantum dalam kartu tanda pengenal
4.Pekerjaan adalah aktifitas rutin penderita sehari-hari atau aktifitas yang menghasilkan uang sebagai mata pencaharian
5.Infeksi HIV/AIDS yaitu infeksi yang disebabkan oleh human immunodeficiency virus yang diagnosisnya ditegakkan oleh Departemen Ilmu Penyakit Dalam Pusyansus AIDS RSUP HAM dengan pemeriksaan ELISA.
6. Kadar CD4 adalah hasil pemeriksaan hitung CD4 dalam darah penderita
7.Diagnosis infeksi jamur superfisialis ditegakkan berdasarkan pemeriksaan klinis dan pemeriksaan penunjang, yaitu pemeriksaan elemen jamur dengan KOH dijumpai hifa atau artrospora, sel yeast dengan atau tanpa pseudohifa, atau spora berkelompok dan pemeriksaan kultur ditemukan pertumbuhan jamur.
3.10. Metode Analisa
Data penelitian ini dicatat dalam formulir penelitian yang telah dibuat. Setelah melalui proses edting dan coding, data penelitian disajikan dalam bentuk tabulasi, diagram dan dideskripsikan. Untuk melihat hubungan antara kadar CD4 dengan infeksi jamur superfisialis digunakan uji Chi-square
dengan signifikansi sebesar ( ) 0,05. 3.11. Masalah Etika
BAB 4
HASIL PENELITIAN DAN PEMBAHASAN
Penelitian ini telah dilakukan di Poliklinik Pusyansus AIDS RSUP H.Adam Malik Medan yang dimulai dari bulan Desember 2008 sampai Maret 2009.
Peserta penelitian ini adalah penderita HIV yang berkunjung ke poliklinik Pusyansus AIDS RSUP H.Adam Malik Medan. Dari 766 penderita yang berkunjung, sebanyak 73 penderita memenuhi kriteria penelitian ini. Hasil penelitian akan dibahas sebagai berikut.
[image:43.612.107.536.410.496.2]4.1. Karakteristik individu
Tabel 4.1. Karakteristik penderita berdasarkan jenis kelamin (n=73) No. Jenis kelamin Jumlah penderita Persentase
1 Laki-laki 49 67,1 %
2 Perempuan 24 32,9 %
Jumlah 73 100,0 %
Keterangan :n=jumlah subyek
Menurut peneliti, banyaknya penderita yang berjenis kelamin laki-laki dalam penelitian ini mungkin dipengaruhi oleh kunjungan di Poliklinik Pusyansus juga sebagian besar laki-laki, atau disebabkan laki-laki memiliki faktor resiko terinfeksi lebih besar akibat perilaku individu itu sendiri, karena infeksi HIV/AIDS tidak dipengaruhi jenis kelamin kecuali individu tersebut memiliki faktor resiko dan terpapar dengan virus penyebab.
Data penelitian ini lebih rendah dari hasil penelitian oleh Esti PK yang dilakukan di RSUP Dr.Ciptomangunkusumo Jakarta pada tahun 2005 dengan subyek penelitian penderita HIV baik yang belum maupun yang telah mendapat terapi ARV dimana rasio laki-laki dan perempuan yaitu 5,6:1.38 Hasil ini juga lebih rendah dari hasil penelitian oleh Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S, di India (2006) terhadap penderita HIV menemukan rasio laki-laki dan perempuan adalah 10,2:1.39
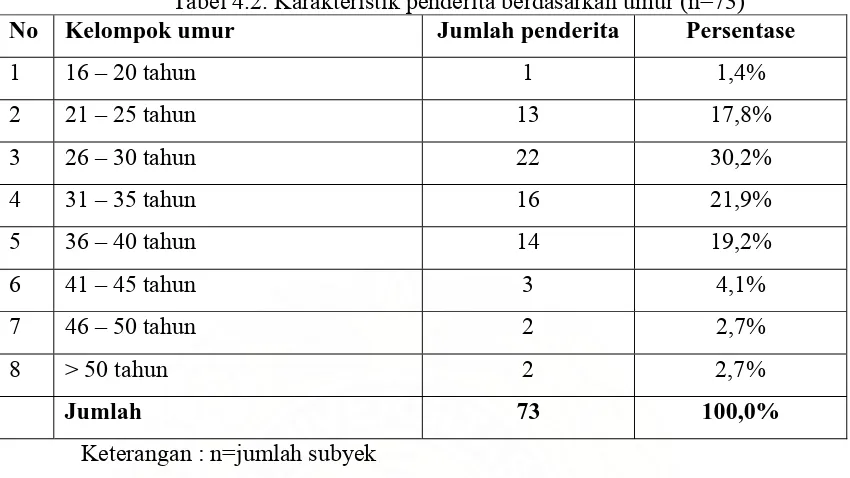
Tabel 4.2. Karakteristik penderita berdasarkan umur (n=73)
No Kelompok umur Jumlah penderita Persentase
1 16 – 20 tahun 1 1,4%
2 21 – 25 tahun 13 17,8%
3 26 – 30 tahun 22 30,2%
4 31 – 35 tahun 16 21,9%
5 36 – 40 tahun 14 19,2%
6 41 – 45 tahun 3 4,1%
7 46 – 50 tahun 2 2,7%
8 > 50 tahun 2 2,7%
Jumlah 73 100,0%
Keterangan : n=jumlah subyek
Dari tabel 4.2 diatas diketahui bahwa subyek penelitian pada kelompok umur 26-30 tahun merupakan kelompok umur terbanyak (30,2%) dan secara keseluruhan, subyek yang berumur 21-40 tahun sebesar 89,1%. Secara nasional, pada tahun 2005 penderita AIDS didominasi kelompok umur 20-30 tahun. Pada penelitian ini kelompok umur 21-30 tahun adalah sebanyak 69,9%. Umur rerata subyek adalah 31,95 tahun (Std. Deviation 7,172), dengan umur termuda 19 tahun dan umur tertua 52 tahun. Hasil penelitian ini hampir sama dengan hasil penelitian Glassman S, Burgin S di India (1998) pada pasien yang baru terdiagnosis HIV menemukan umur rata – rata pasien HIV positif 31,4 tahun.40 Menurut data di Pusyansus AIDS RSUP H.Adam Malik Medan, umur rata-rata adalah 29 tahun.37
(40%) dan secara keseluruhan subyek yang berumur 21-40 tahun adalah 96%.38 Sedangkan Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S (2006) menemukan hampir setengah dari pasien dalam penelitian mereka adalah kelompok usia seksual aktif (20-34 tahun).39 Banyaknya penderita pada kelompok umur seksual aktif ini mungkin menunjukkan sebagian besar penderita memiliki faktor resiko seksual.
Tabel 4.3. Karakteristik penderita berdasarkan tingkat pendidikan (n=73) No Tingkat pendidikan Jumlah penderita Persentase
1 Rendah 12 16,4%
2 Menengah 57 78,1%
3 Tinggi 4 5,5%
Jumlah 73 100,0%
Keterangan : n=jumlah subyek
Dari tabel 4.3 diatas diketahui bahwa sebagian besar penderita memiliki tingkat pendidikan menengah yaitu 78,1%. Hanya sebagian kecil yang berpendidikan rendah (16,4%) atau tinggi (5,5%).
Data ini sesuai dengan hasil penelitian yang dilakukan oleh Esti PK (2005) yang menemukan 74% penderita memiliki tingkat pendidikan menengah, sedangkan 11% berpendidikan rendah dan 15% berpendidikan tinggi.38
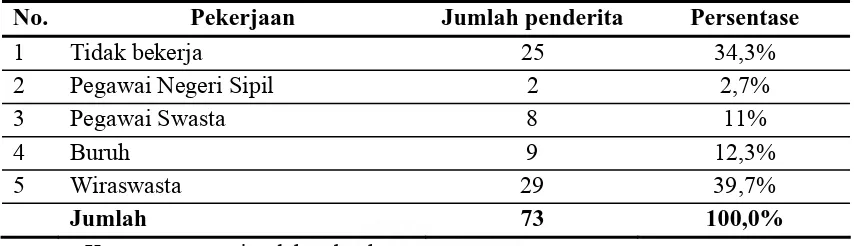
Tabel 4.4. Karakteristik penderita berdasarkan pekerjaan (n=73)
No. Pekerjaan Jumlah penderita Persentase
1 Tidak bekerja 25 34,3%
2 Pegawai Negeri Sipil 2 2,7%
3 Pegawai Swasta 8 11%
4 Buruh 9 12,3%
5 Wiraswasta 29 39,7%
Jumlah 73 100,0%
Keterangan : n=jumlah subyek
Dari tabel 4.4 diatas diketahui bahwa pekerjaan terbanyak penderita adalah wiraswasta yaitu 29 orang (39,7%).
Menurut penelitian Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S di India (2006) sebagian besar penderita memiliki pekerjaan yang tidak memerlukan keahlian atau semi keahlian, diikuti pekerjaan petani dan supir. Perempuan kebanyakan adalah ibu rumah tangga. Ini menunjukkan kecenderungan terjadinya penyakit HIV pada semua kelompok masyarakat.39
4.2. Karakteristik Klinis dan Laboratoris 4.2.1. Kadar CD4
Tabel 4.5. Sebaran kadar CD4 subyek penelitian (n=73)
Kadar CD4 Jumlah penderita Persentase
< 51 33 45,2%
51-200 16 21,9%
>200 24 32,9%
Jumlah 73 100,0%
[image:47.612.109.500.557.665.2]Dari tabel diatas dapat dilihat bahwa sebagian besar penderita memiliki kadar CD4 kurang dari 51 sel/µL (45,2%), dan secara keseluruhan kadar CD4 dibawah 200 sel/µL sebanyak 67,1%. Menurut WHO kadar CD4 < 200 sel/µL sudah termasuk stadium AIDS. Kisaran CD4 subyek penelitian ini adalah antara 2-832 sel/µL. Nilai rata-rata kadar CD4 subyek adalah 191,21 ± 243,42 sel/µL.
Hasil diatas hampir sama dengan yang ditemukan dalam penelitian oleh Esti PK (2005) dimana sebagian besar penderita memiliki kadar CD4 kurang dari 200 sel/µL (83%), penderita yang memiliki kadar CD4 kurang dari 51 sel/µL sebanyak 49%, dan kisaran CD4 antara 1-720 sel/µL.
4.2.2. Lokasi dan efloresensi lesi infeksi jamur superfisialis
Kandidiasis Oral
T. Kapitis
T. Fasialis
T. Manus
T. Pedis
Onikomikosis
T. Kruris
Dari 73 subyek yang diteliti, 49,3% tidak ditemukan lesi infeksi jamur superfisialis sedangkan pada 50,7% lainnya ditemukan lesi dengan lokasi dan efloresensi seperti terlihat pada gambar 4.1 dan tabel 4.6.
Tabel 4.6. Karakteristik efloresensi pada lesi infeksi jamur superfisialis (n=37) Karakteristik Jumlah Kandidiasis oral
- Pseudomembran
- Bercak putih seperti serabut pada pinggir lidah - Maserasi, fisura
22 8 1 Tinea korporis
- Makula, papula, skuama
- Makula, papula, skuama, plak, central healing
- Makula, skuama, plak
1 1 1 Tinea kruris
- Makula,skuama 2
Onikomikosis
- Bercak putih di permukaan kuku proksimal
- Onikolisis, hiperkeratosis subungual distal, kuku kekuningan
1 1 Tinea fasialis
- makula, skuama
- makula, papula, skuama
1 1 Tinea pedis
- makula, plak, skuama 1
Tinea manus
- makula, skuama 1
Tinea kapitis
- plak, skuama 1
Keterangan: n=jumlah subyek
a. Kandidiasis oral
kandidiasis oral didapatkan lokasi lesi sebagian besar di lidah (30) dan bibir (2) dengan 2 penderita diantaranya memiliki lesi kandidiasis oral pada kedua lokasi. Efloresensi yang utama berupa pseudomembran (22 subyek), diikuti oleh bercak putih seperti serabut pada pinggir lidah (8 subyek), maserasi dan fisura di sudut bibir pada seorang subyek yang juga terdapat pseudomembran di lidah dan bibirnya.
Menurut Diova N, Mosam A (2004), kandidiasis adalah manifestasi mukokutaneus yang paling lazim, mengenai 20% – 70% individu dengan HIV. Kandidiasis paling sering mengenai lidah dan mukosa bukal, menyebabkan plak keputihan yang tebal, tetapi bisa juga muncul sebagai keilitis angular.41 Kandidiasis pseudomembran akut dan keilosis kandida merupakan dua dari tiga bentuk tersering kandidiasis oral pada penderita HIV,21 seperti yang ditemukan pada penelitian ini.
Menurut kepustakaan, kandidiasis ditandai oleh bercak atau sekret putih kekuningan pada permukaan mukosa lidah dan orofaring. Bercak atau sekret terlihat sebagai pseodomembran yang mengandung candida, sel epitel yang mengalami deskuamasi, bakteri, keratin, dan debris nekrotik, juga lekosit.42
Dalam Pedoman Nasional Terapi Antiretroviral disebutkan bahwa bercak putih di rongga mulut, serabut putih di bagian samping lidah (oral hairy leucoplakia) dan pecah di sudut mulut (keilitis angularis) merupakan kelainan mulut yang utama pada penderita HIV,35 dan ketiga efloresensi tersebut ditemukan dalam penelitian ini.
resiko terjadinya kandidiasis oral,20 yang merupakan manifestasi paling umum, dini dan sering tanda permulaan dari infeksi HIV.19,41
b. Tinea Korporis
Lokasi predileksi lesi tinea korporis biasanya di wajah, anggota gerak atas, dada, punggung dan anggota gerak bawah.20,22 Pada penelitian ini didapatkan 3 kasus tinea korporis dan seorang diantaranya disertai tinea kruris dan tinea fasialis. Pada ketiga penderita didapatkan lokasi tinea korporis di daerah dada, punggung, lengan bawah dan perut, lokasi lesi di lengan atas pada dua penderita, sedangkan di tungkai bawah, tungkai atas masing-masing pada seorang penderita. Seorang penderita yang disertai tinea kruris memiliki lokasi lesi yang luas meliputi daerah wajah.
Seorang subyek (no.12) memiliki efloresensi berupa makula eritem dan papul eritem di pinggirnya, disertai skuama halus. Seorang subyek (no.36) memiliki efloresensi berupa makula eritem dengan papul eritem, skuama halus, makula dan plak hiperpigmentasi, disertai gambaran central healing. Dan seorang subyek (no.57) memiliki efloresensi berupa makula dan plak hiperpigmentasi, disertai skuama halus.
Pada penelitian ini, ditemukan lesi dengan dan tanpa penyembuhan di tengah. Pada kepustakaan disebutkan bahwa tinea korporis bisa muncul sebagai infeksi
Menurut Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S (2006) di India, tinea korporis cenderung lebih luas dan awalnya selalu tinea kruris yang meluas dari sela paha ke badan. Bentuk tinea yang luas terjadi dalam iklim panas yang lembab dan bisa tampak pada semua tingkat imunosupresi.39 Namun pada penelitian ini, hanya seorang penderita yang disertai tinea kruris.
Menurut penelitian Sentami Selvi dkk dan penelitian Kumarasamy dkk di India, tidak ada perbedaan gambaran klinis dermatofitosis pada populasi terinfeksi HIV.39,43
c. Tinea Kruris
Lokasi tinea kruris biasanya di daerah genitokrural atau sisi medial paha atas, dapat asimetri atau bilateral.44 Pada penelitian ini lokasi lesi di lipat paha dan seorang penderita memiliki lesi meluas ke paha dan daerah bokong. Lesi tinea kruris dengan efloresensi makula hiperpigmentasi dan skuama halus ditemukan pada kedua subyek, seorang di antaranya disertai tinea korporis dan tinea fasialis.
Dalam penelitian oleh Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S di India (2006) juga ditemukan beberapa pasien memiliki keterlibatan yang luas, yang meluas dari sela paha ke paha, gluteal dan abdomen bawah, dan tinea kruris selalu mengawali terjadinya tinea korporis.39
d. Onikomikosis
penderita mengalami onikomikosis pada kuku jari kedua, ketiga dan keempat tangan kanan, dan seorang penderita mengalami infeksi pada kesepuluh jari tangannya.
Lesi onikomikosis berupa bercak keputihan dipermukaan kuku bagian proksimal ditemukan pada seorang subyek, dan seorang subyek memiliki efloresensi berupa onikolisis dan hiperkeratosis subungual distal disertai warna kuku kekuningan.
Menurut Diova N, Mosam A (2004) bahwa tinea unguium pada pasien HIV sering melibatkan kuku jari kaki (8,9%) dan 3,6% hanya mengenai jari lain.41 Namun dalam penelitian ini tidak ditemukan onikomikosis pada kuku jari kaki.
Pada penelitian ini ditemukan onikomikosis superfisial putih proksimal pada beberapa jari tangan dan onikomikosis subungual distal. Menurut kepustakaan, onikomikosis superfisial putih proksimal dan keterlibatan peri-ungual adalah yang paling lazim pada penderita HIV, dan cenderung menyebar melibatkan beberapa jari tangan dan jari kaki akibat jumlah CD4 yang menurun.41
Menurut penelitian Cribier B dkk (1998) di Perancis, onikomikosis dapat terlihat pada tahap awal infeksi HIV, tetapi keterlibatan 10 atau 20 kuku lebih lazim pada tahap lanjut.45 Goodman dkk menemukan onikomikosis subungual proksimal adalah bentuk onikomikosis yang paling lazim,39 berbeda dengan hasil penelitian ini. Sedangkan Kaviarasan dkk di India (2002) melaporkan semua tipe onikomikosis dalam penelitian mereka.39
lebih tinggi dalam tahap terminal infeksi HIV, seperti yang diamati juga oleh Daniel dkk.45
e. Tinea Fasialis
Tinea fasialis terdapat di kulit wajah yang tidak berambut.44 Pada penelitian ini didapatkan lokasi tinea fasialis di wajah pada daerah pipi dan pre/pos aurikuler yang mengenai dua penderita. Lesi tinea fasialis berupa makula eritem disertai skuama halus pada seorang subyek, dan efloresensi berupa makula dan papul eritem di pinggirnya disertai skuama halus ditemukan pada seorang subyek yang juga mengalami tinea korporis yang luas dan tinea kruris.
Pada penelitian ini, seorang subyek yang mengalami tinea fasialis memiliki kadar CD4 13 sel/µL dan seorang subyek (no.57) yang juga mengalami tinea korporis dan tinea kruris memiliki kadar CD4 lebih rendah yaitu 5 sel/µL. Pada penelitian Kaviarasan dkk di India (2002), 4 dari 6 kasus tinea fasialis yang ditemukan adalah penderita HIV stadium IV dan seorang diantaranya memiliki lesi seluruh wajah dan kepala menyerupai dermatitis seboroik.40
f. Tinea pedis dan tinea manus
Menurut penelitian Cribier B dkk dan penelitian Fernandes NC dkk di Rio de Jeneiro (1998) bahwa tinea pedis sering terjadi pada penderita HIV.45,47 Menurut Gupta dkk, penderita yang terinfeksi HIV memiliki predisposisi berkembangnya infeksi termasuk tinea pedis.39
Pada penelitian ini ditemukan tinea pedis hiperkeratotik dan tinea manus disertai onikomikosis kuku tangan pada seorang subyek. Hasil ini sesuai menurut kepustakaan yang menyatakan bahwa tinea pedis bisa muncul dalam bentuk sindroma ‘dua kaki, satu tangan’ dengan tinea manus dan tinea pedis yang bilateral pada penderita HIV/AIDS.41 Hasil ini juga sesuai dengan penelitian Kaviarasan dkk di India (2002) yang menemukan tinea pedis tipe hiperkeratosik telapak kaki pada 4 dari 7 subyek yang mengalami tinea pedis dalam penelitian mereka.49
g. Tinea Kapitis
Lokasi lesi tinea kapitis adalah pada kulit dan rambut kepala, alis mata dan bulu mata.48 Dalam penelitian ini ditemukan lokasi tinea kapitis di kulit dan rambut kepala sampai perbatasan rambut di dahi pada seorang penderita yang juga mengalami tinea fasialis. Efloresensi tinea kapitis berupa plak keabu-abuan dan berskuama tanpa kerontokan rambut.
4.2.3. Penyebab infeksi jamur superfisialis
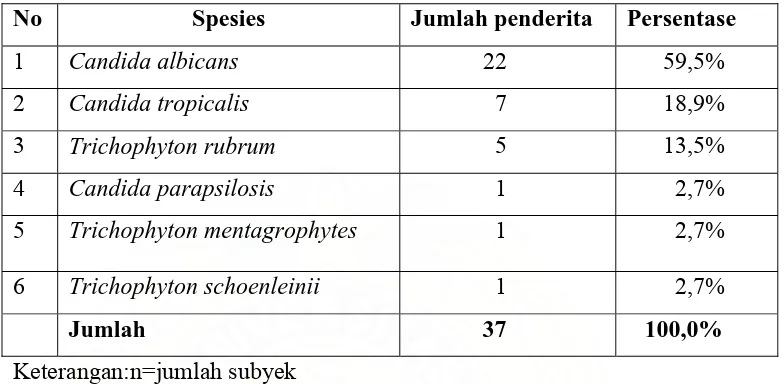
Tabel 4.7. Spesies jamur penyebab infeksi jamur superfisialis (n=37)
No Spesies Jumlah penderita Persentase
1 Candida albicans 22 59,5% 2 Candida tropicalis 7 18,9% 3 Trichophyton rubrum 5 13,5% 4 Candida parapsilosis 1 2,7% 5 Trichophyton mentagrophytes 1 2,7% 6 Trichophyton schoenleinii 1 2,7% Jumlah 37 100,0% Keterangan:n=jumlah subyek
Dari 73 subyek penelitian ditemukan infeksi jamur superfisialis pada 37 subyek. Dari tabel 4.7 di atas diketahui bahwa secara keseluruhan spesies Candida
memiliki persentase terbesar (81,1%), dan hanya 18,9% spesies dermatofita yang ditemukan sebagai penyebab infeksi jamur superfisialis.
Hasil ini hampir sama dengan penelitian oleh Petmy dkk di Yaonde (2004) yang mendapatkan 77% kandidiasis dan 46% dermatofitosis.2
Spesies Candida merupakan penyebab kandidiasis oral pada 30 subyek penelitian, dan di antara spesies Candida tersebut terlihat bahwa Candida albicans
Candida albicans (71%) diikuti Candida glabrata, Candida krusei dan Candida tropicalis.2
Pada kepustakaan disebutkan bahwa Candida spp adalah bagian dari flora normal mulut pada 25-50 persen individu sehat.Bila mekanisme pertahanan pejamu terganggu akan menimbulkan infeksi, maka terjadi kandidiasis orofaring (oral thrush).42 Limfosit CD4 kurang dari 200 sel/µL merupakan faktor resiko terjadinya kandidiasis oral pada penderita HIV/AIDS.
Hasil ini juga sesuai dengan kepustakaan yang menyebutkan bahwa kandidiasis oral umumnya disebabkan oleh Candida albicans, dan Candida tropicalis.21
Dari tabel 4.7 dapat dilihat bahwa dermatofita penyebab infeksi jamur superfisialis pada 7 subyek, yang tersering ditemukan adalah Trichophyton rubrum, diikuti Trichophyton mentagrophytes dan Trichophyton schoenleinii.
Hasil ini hampir sama dengan hasil penelitian oleh Petmy dkk (2004) di Yaonde yang mendapatkan Trichophyton rubrum adalah penyebab dermatofitosis tersering pada penderita HIV/AIDS.2 Pada kepustakaan disebutkan bahwa dermatofita yang paling lazim menyebabkan infeksi tinea adalah Trichophyton rubrum.41,47,50
Begitu pula hasil penelitian oleh Fernandez NC dkk (1998) di Rio de Jeneiro yang menemukan dermatofita yang paling lazim menyebabkan dermatofitosis pada penderita HIV adalah Trichophyton rubrum, Trichophyton mentagrophytes dan
Epidermophyton floccosum.47
[image:58.612.110.534.280.442.2]4.3. Proporsi infeksi jamur superfisialis
Tabel 4.8. Proporsi infeksi jamur superfisialis (n=73)
Proporsi Jumlah Persentase
Infeksi jamur superfisialis
- Positif 3 jenis (TK+TKr+TF, TP+TM+O) - Positif 2 jenis (Tinea kapitis+Tinea fasialis) - Positif 1 jenis (KO,TK,O,TKr)
- Negatif 2 1 34 36 2,7% 1,4% 46,6% 49,3%
Jumlah 73 100,0%
Keterangan : n=jumlah subyek; TK=tinea korporis; TKr=tinea kruris; KO=kandidiasis oral; TF=tinea fasialis; O=onikomikosis; TP=tinea pedis; TM=tinea manus
Pada tabel 4.8 dapat dilihat proporsi beberapa jenis infeksi jamur superfisialis yang ditemukan dalam penelitian ini. Peneliti mendapatkan hasil proporsi infeksi jamur superfisialis sebesar 50,7%, dengan rincian 2,7% subyek di antaranya menderita 3 jenis, 1,4% menderita 2 jenis dan 46,6% menderita 1 jenis infeksi jamur superfisialis.
fasialis dan onikomikosis masing-masing 2,7%, dan tinea pedis, tinea manus, tinea kapitis masing-masing sebanyak 1,4%. ( Tabel 4.9 ).
Tabel 4.9. Proporsi kasus infeksi jamur superfisialis berdasarkan bentuk klinis (n=73)
Infeksi jamur superfisialis Jumlah Persentase Kandidiasis oral Tinea korporis Tinea kruris Tinea fasialis Onikomikosis Tinea pedis Tinea manus Tinea kapitis 30 3 2 2 2 1 1 1 41,1% 4,1% 2,7% 2,7% 2,7% 1,4% 1,4% 1,4% Keterangan: n=jumlah subyek
Hasil ini hampir sama dengan hasil penelitian oleh Petmy dkk di Yaonde (2004) yang mendapatkan proporsi infeksi jamur superfisialis pada penderita HIV/AIDS sebesar 53%, dan secara klinis kandidiasis oral adalah yang tersering (77%).10 Sedangkan dermatofitosis jauh lebih rendah bila dibandingkan dengan hasil penelitian Petmy dkk yang mendapatkan tinea korporis (21%), tinea versikolor (15%), tinea pedis (13%) dan tinea unguium (12%).10
Dalam penelitian Kaviarasan dkk di India (2002), prevalensi dermatofitosis lebih tinggi yaitu 22,2%. Tinea korporis adalah infeksi dermatofita yang paling lazim (53,7%) diikuti oleh tinea kruris (49,9%), tinea pedis (17,1%) dan tinea fasialis (14,6%).39
Berbeda pula dengan yang ditemukan oleh Rajesh R, Subramaniam K, Padmavathy BK, Vasanthi S, yang meneliti prevalensi dermatofitosis pada penderita HIV di India (2006) dimana mereka mendapatkan frekuensi dermatofitosis lebih rendah yaitu 6,06%, dengan dermatofitosis terbanyak yaitu tinea korporis (82,14%), diikuti tinea kruris (69,64%), tinea manus (7,14%), tinea fasialis (5,35%), tinea aksilaris (3,53%) dan tinea genitalis (3,53%).39
Hasil penelitian ini berbeda dengan hasil penelitian Kheira H, Selselet AG, Bensoltane SA di Algeria (2007) yang mendapatkan frekuensi dermatofitosis yang lebih tinggi yaitu tinea pedis sebanyak 45,25%, tinea kapitis 41,46%, tinea korporis 33,33% dan tinea unguium 20%.50
Dermatofitosis lazim terjadi pada pasien terinfeksi HIV dan dapat terjadi kapan saja dalam perjalanan penyakit. Kumarasamy dkk dalam penelitian mereka di India menemukan 8% pasien terinfeksi HIV mengalami dermatofitosis,39 lebih rendah dibandingkan dengan hasil penelitian ini.
Tinea pedis hanya terlihat pada 1,4% populasi penelitian ini. Pada penelitian Goodman dkk dan Torssander dkk tampak pada 25-40% kasus,39 dan pada penelitian Kheira dkk sebanyak 42,25%.50 Subyek penelitian kami ini tidak menggunakan sepatu/alas kaki tertutup, yang dapat merupakan alasan bagi rendahnya frekuensi tinea pedis.
[image:61.612.106.518.362.434.2]Menurut laporan penelitian Kumarasamy dkk, tidak ada perbedaan gambaran klinis pada pasien HIV dibandingkan dengan populasi umum, begitu pula hasil pengamatan dalam penelitian ini.
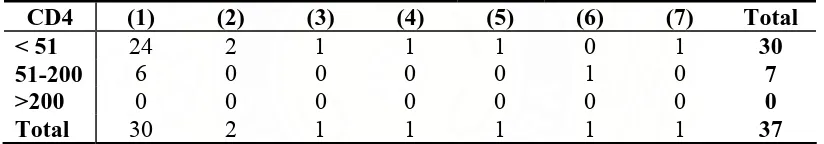
Tabel 4.10. Distribusi jenis infeksi jamur superfisialis berdasarkan kadar CD4 (n=37)
CD4 (1) (2) (3) (4) (5) (6) (7) Total
< 51 24 2 1 1 1 0 1 30
51-200 6 0 0 0 0 1 0 7
>200 0 0 0 0 0 0 0 0
Total 30 2 1 1 1 1 1 37
Keterangan: n=jumlah subyek; (1)=kandidiasis oral; (2)=tinea korporis; (3)=tinea pedis+tinea manus+onikomikosis; (4)=tinea kapitis+tinea fasialis; (5)=onikomikosis; (6)=tinea kruris; (7)=tinea korporis+tinea kruris+tinea fasialis
Dari tabel 4.10 di atas terlihat bahwa semua subyek yang menderita infeksi jamur superfisialis baik hanya satu jenis atau dua dan tiga jenis sekaligus, memiliki kadar CD4 <200 sel/µL, yang menunjukkan rendahnya mekanisme pertahanan diri subyek sehingga mempermudah timbulnya infeksi jamur superfisialis ini.
4.4. Hubungan kadar CD4 dengan infeksi jamur superfisialis
Tabel 4.11. Hubungan kadar CD4 dengan infeksi jamur superfisialis (n=73) Infeksi jamur superfisialis
Kadar CD4
Positif Negatif Total
<51 30 (41,1%) 3 (4,1%) 33 (45,2%) 51 – 200 7 (9,6%) 9 (12,3%) 16 (21,9%) >200 0 (0%) 24 (32,9%) 24 (32,9%) Total 37 (50,7%) 36 (49,3%) 73 (100,0%) X2 = 46,336 df = 2 p = 0,0001
Kadar CD4 rata-rata penderita yang terinfeksi jamur superfisialis adalah 28,76 ± 22,648 sel/µL, dan rata-rata CD4 yang tidak terinfeksi adalah 358,17 ± 254,546 sel/µL.
Dari hasil analisis statistik dengan menggunakan uji Chi-square, didapatkan hubungan yang bermakna antara kadar CD4 dengan kejadian infeksi jamur superfisialis. ( p < 0,05 )
Hasil penelitian Cribier B dkk (1998) di Perancis juga menunjukkan adanya hubungan derajat imunosupresi dengan infeksi jamur pada penderita HIV.45
cepat apabila terjadi paparan dengan antigen.14 Rusaknya sistem imun ini akan mempermudah infeksi jamur terjadi.50 Pada penderita HIV/AIDS, terjadi penurunan sel T CD4 disebabkan oleh kematian CD4 yang dipengaruhi oleh HIV. Setelah infeksi akut, terjadi masa asimtomatik dimana penurunan CD4 secara lambat dan penurunan CD4 semakin tajam pada stadium lanjut. Dan menurut sebagian peneliti, infeksi jamur dapat timbul sejalan dengan menurunnya jumlah CD4. Pada keadaan CD4 <200 sel/µL resiko infeksi oportunistik akan meningkat.17
Menurut Diova N, Mosam A (2004), insidensi kandidiasis oral meningkat karena kadar CD4 menurun, dan ini merupakan petanda dari perkembangan penyakit HIV yang cepat, namun frekuensi dermatofitosis tidak meningkat pada individu ini.41
BAB 5
KESIMPULAN DAN SARAN 5.1. Kesimpulan
Telah dilakukan penelitian mengenai hubungan kadar CD4 dengan infeksi jamur superfisialis pada penderita HIV/AIDS di Pusyansus RSUP H.Adam Malik Medan. Sebagai kesimpulan dari hasil penelitian tersebut adalah sebagai berikut :
1. Ada hubungan yang bermakna antara rendahnya kadar CD4 dengan tingginya kejadian infeksi jamur superfisialis.
2. Kadar CD4 rata-rata penderita yang terinfeksi jamur superfisialis adalah 28,76 sel/µL (standard deviasi 22,648).
3. Proporsi infeksi jamur superfisialis sebesar 50,7%, dengan rincian 2,7% subyek di antaranya menderita 3 jenis, 1,4% menderita 2 jenis dan 46,6% menderita 1 jenis infeksi jamur superfisialis. Secara klinis, kandidiasis oral 41,1%, dan dermatofitosis sebanyak 16,4% dengan rincian 4,1% tinea korporis, subyek yang menderita tinea kruris, tinea fasialis dan onikomikosis masing-masing 2,7%, sedangkan tinea pedis, tinea manus, tinea kapitis masing-masing sebanyak 1,4%.
5. Pada penelitian ini ditemukan infeksi jamur superfisialis terutama penderita yang memiliki kadar CD4 kurang dari 51 sel/µL, dimana bentuk klinis yang terbanyak adalah kandidiasis oral.
5.2. Saran
1. Mengingat tingginya proporsi infeksi jamur superfisialis pada ODHA di poliklinik Pusyansus AIDS RSUP H.Adam Malik Medan, perlu dilakukan penelitian lebih lanjut untuk melihat karakteristik dan gambaran klinis infeksi jamur superfisialis khususnya kandidiasis dan dermatofitosis, dan hubungannya dengan kadar CD4, dengan penelitian yang berbeda untuk masing-masing dermatomikosis tersebut.
2. Karena ada kecenderungan infeksi jamur superfisialis ditemukan pada penderita dengan kadar CD4 yang rendah, sebagai klinisi hendaknya perlu mewaspadai kasus-kasus dengan infeksi jamur superfisialis pada penderita dengan HIV yang belum diketahui.
DAFTAR PUSTAKA
1. Budiana. Mengenal infeksi oportunistik pada HIV/AIDS. Dalam : Opini, 26 Nov 2007. available at URL : http://www.indomedia.com/poskup/2007/11/26/edisi26/ opini.htm.
2. Tianshi Community. Gorila, Jamur dan HIV. Desember 1, 2006. Available at URL http://tienscyber.blogsome.com/2006/12/01/gorila-jamur-dan-hiv/trackback/ 3. Komisi Penanggulangan AIDS. Statistik kasus HIV/AIDS s/d September 2007.
Available at URL : http://www.digitalopportunity.org.
4. Hutahean M.11.000 Warga Sumut mengidap HIV/AIDS. Dalam : Medan Bisnis, 13 Juni 2008 ; h.1
5. Data Pusyansus AIDS RSUP H.Adam Malik Medan, Februari 2009.
6. Yayasan Spiritia. Infeksi oportunistik November 1, 2004. Available at URL : http://www.google.com
7. Pohan HT. Infeksi di Balik Ancaman HIV. Farmacia, Maret 2006 : 5 (8) : 22 8. Djauzi S. Infeksi Oportunistik Pada AIDS. Mekanisme, Pola Infeksi dan
Pencegahan. In : Buku Program dan Abstrak Simposium Sehari PMKI. Jakarta : PMKI, 24 Agustus, 2008 ; p. 16
9. RCD II. Farmacia, Oktober 2006:6(3). Available at URL : http://www.majalah-farmacia.com.
10.Petmy JL, Lando AJ, Kaptue L, Tchinda V, Folefack M. Superficial mycoses and HIV infections infeksi Yaonde J. Euro Acad Dermatol Venereol. 2004 (18). p.301-4.
11.Bandem AW, Siswati S.Manifestasi klinis dan penatalaksanaan infeksi jamur pada pasien imunokompromais.MDVI 2007;34:44-9.
12.Soemarsono H.Faktor-faktor penyebab kerentanan pasien imunokompromi terhadap penyakit infeksi.Cermin Dunia Kedokteran 1993;83:10-2.
14.Cholis M. Imunologi dermatomikosis superfisialis.Dalam: Dermatomikosis Superfisialis, Jakarta:Balai Penerbit FK UI,2001;h.7-16.
15.Akib AAP.Infeksi jamur pada anak imunokompromais. Dalam: Buku Program dan abstrak Simposium Sehari : Update on Fungal Infection In Immunocompromised Patient.Jakarta:PMKI,2008;h.24-7.
16.Baratawidjaya K.Pengertian imunokompromais dan respon imun. Cermin Dunia Kedokteran 1993;83:5-9.
17.Djauzi S.Infeksi oportunistik pada AIDS Mekanisme, Pola Infeksi dan Pencegahan. Dalam: Buku Program dan abstrak Simposium Sehari : Update on Fungal Infection In Immunocompromised Patient.Jakarta:PMKI,2008:h.16.
18.Roza, Vieira, Dornellas, Frade, Rodrigues, Carvalho. Pitiriase Versicolor e Sindrome da Imunodeficiencia Adquirida (SIDA). Pityriasis Versicolor and AIDS. An bras Dermatol, Rio de Janeiro,2003. 78(5): p.569-77.
19.Dupont B, Pappas PG, Dismukes WE. Fungal infections among patients with AIDS. In : Dismukes WE, Pappas PG, Sobel JD, editors. Clinical Mycology. New York : Oxford University Press, 2003 ; p.488-97
20.Rippon JW. Superficial infections. In : Medical Mycology. 3th ed. Philadephia : WB Saunders, 1988 ; p. 154-67
21.Suyoso S. Kandidiasis mukosa. Dalam : Dermatomikosis superfisialis. Jakarta : Balai Penerbit FK UI, 2001 : h. 76-78
22.Week J, Moser SA, Elewski BE. Superficial cutaneous fungal infections. In : Dismukes WE, Pappas PG, Sobel JD, editors. Clinical Mycology. New York : Oxford University Press, 2003 ; p.367-87
23.Siregar RS. Mikosis superfisial. Dalam : Siregar RS. Penyakit Jamur Kulit. Edisi 2. Jakarta. EGC, 2004. h. 8-43
24.Rippon JW. Cutaneous infections. Dermatophytosis and Dermatomycosis. In : Medical Mycology.3th ed. Philadephia :WB Saunders, 1988 ; p.186-96
26.Rodgers AT, Miller JA. Collection and Processing of Fungal Specimens. In : Shimeld LA, Rodgers AT, Editors. Essentials of Diagnostic Microbiology. New York : Dermal Publishers, 1999 ; p. 474-83
27.Nugroho SA, Siregar RS. Pemeriksaan Penunjang Diagnosis Dermatomikosis Superfisialis. Dalam : Dermatomikosis superfisialis. Jakarta : Balai Penerbit FK UI, 2001 : h. 91-7
28.Kuswadji, Widaty S. Obat antijamur. Dalam : Dermatomikosis superfisialis. Jakarta : Balai Penerbit FK UI, 2001 : h. 99-106
29.Como J, Dismukes WE. Azole antifunal drugs. In : Dismukes WE, Pappes PG, Sobel JD, editors. Clinical Mycology. New York : Oxford University Press, 2003 ; p. 64-80.
30.Pappas PG. Terbinafine In : Dismukes WE, Pappas PG, Sobel JD, editors. Clinical Mycology. New York : Oxford University Press, 2003 ; p. 104-8.
31.Groll AH, Walsh TJ. Cell wall synthesis inhibitors : echinocandin and nikkomycins. In : Dismuskes WE, Pappas PG, Sobel JD, editors. Clinical