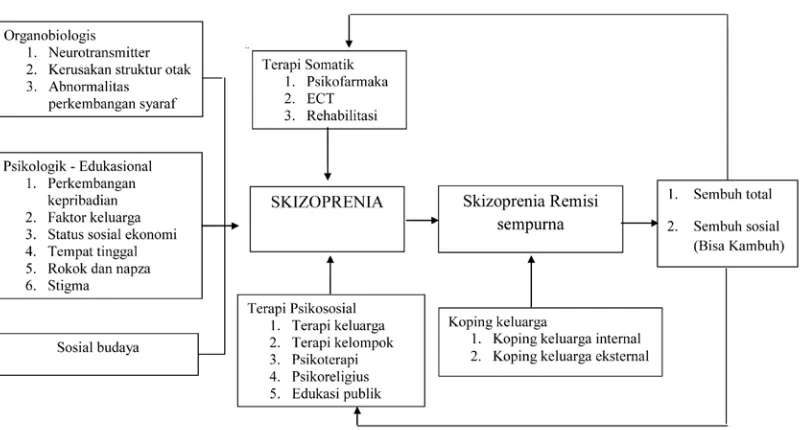
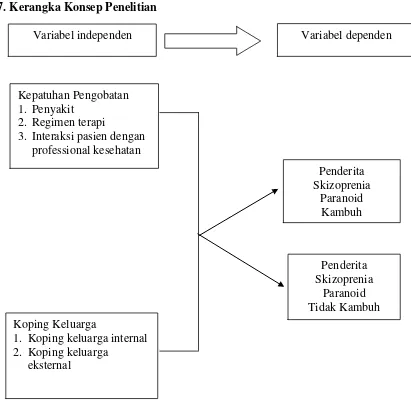
BAB 2
TINJAUAN PUSTAKA
2.1. Skizofrenia
2.1.1. Defenisi Skizofrenia
Skizofrenia adalah suatu penyakit otak persisten dan serius yang
mengakibatkan perilaku psikotik, pemikiran konkret, dan kesulitan dalam memproses
informasi, hubungan interpersonal serta memecahkan masalah (Stuart, 2002),
sedangkan menurut Hawari (2001) skizofrenia adalah seseorang yang mengalami keretakan jiwa atau keretakan kepribadian.
Skizofrenia adalah suatu sindroma klinis yang bervariasi, dan sangat
mengganggu. Manifestasi yang terlibat bervariasi pada setiap individu dan
berlangsung sepanjang waktu. Pengaruh dari penyakit skizofrenia ini selalu berat dan
biasanya dalam jangka panjang . Skizofrenia merupakan sebuah sindroma kompleks
yang mau tak mau menimbulkan efek merusak pada kehidupan penderita maupun
anggota – anggota keluarganya. Gangguan ini dapat mengganggu persepsi, pikiran,
pembicaraan, dan gerakan seseorang. Nyaris hampir semua aspek fungsinya sehari –
hari terganggu (Durand, 2007).
Untuk menegakkan diagnosis skizofrenia, harus memenuhi kriteria DSM-IV.
Berdasarkan DSM-IV yaitu:
b. Penurunan fungsi yang cukup bermakna yaitu dalam bidang pekerjaan,
hubungan interpersonal, dan fungsi kehidupan pribadi
c. Pernah mengalami psikotik aktif dalam bentuk yang khas selama periode
tersebut
d. Tidak ditemui gejala-gejala yang sesuai dengan skizoafektif, gangguan mood
mayaor, autism, atau gangguan organik. (DSM –IV-TR, 2000)
Prognosis untuk skizofrenia pada umumnya kurang baik. Sekitar 25% klien
dapat sembuh total dari episode awal dan fungsinya dapat kembali pada tingkat
premorbid (sebelum munculnya gangguan tersebut). Sekitar 25% tidak akan pernah
pulih dan perjalanan penyakitnya cenderung memburuk. Sekitar 50% berada
diantaranya ditandai dengan kekambuhan periodik dan ketidakmampuan berfungsi
dengan efektif kecuali untuk waktu yang singkat, 50-80% klien skizofrenia yang
pernah dirawat di RS akan sembuh sosial dan akan kambuh kembali.(Carson & Ross,
2000)
2.1.2. Tipe Skizofrenia
Berikut ini adalah tipe-tipe dari skizofrenia dari DSM-IV-TR. Diantaranya
yaitu sebagai berikut:
a. Tipe Paranoid
Ini adalah jenis skizofrenia yang paling sering dijumpai di negara manapun.
Gambaran klinis di dominasi oleh waham-waham yang secara relatif stabil, sering
kali bersifat paranoid, biasanya disertai oleh halusinasi-halusinasi, terutama
dorongan kehendak (volition) dan pembicaraan serta gejala-gejala katatonik tidak
menonjol.
Beberapa contoh dari gejala-gejala paranoid yang paling umum: a). waham
kejaran, rujukan (reference), “exalted birth” (merasa dirinya tinggi, istimewa), misi
khusus, perubahan tubuh atau kecemburuan. b). Suara-suara halusinasi yang
mengancam pasien atau memberi perintah, atau halusinasi auditorik tanpa bentuk
verbal berupa bunyi pluit (whistling), mendengung (humming), atau bunyi tawa
(laughing). c). Halusinasi pembauan atau pengecapan rasa, atau bersifat seksual, atau
lain-lain perasaan tubuh; halusinasi visual mungkin ada tetapi jarang menonjol.
Gangguan pikiran mungkin jelas dalam keadaan-keadaan yang akut, tetapi
sekalipun demikian kelainan itu tidak menghambat diberikannya deskripsi secara
jelas mengenai waham atau halusinasi yang bersifat khas. Keadaan afektif biasanya
kurang mengumpul di bandingkan jenis skizofrenia lain, tetapi suatu derajat yang
ringan mengenai ketidakserasian dan gangguan suasana perasaan (mood) seperti
iritabilitas, “negatif” serta dorongan kehendak (volition) sering dijumpai tetapi tidak
mendominasi gambaran klinisnya (DSM-IV- TR, 2000)
Perjalanan penyakit skizofrenia paranoid dapat terjadi secara episodik, dengan
remisi sebagian atau sempurna, atau bersifat kronis. Pada kasus-kasus yang kronis,
gejala yang nyata menetap selama bertahun-tahun dan sukar untuk membedakan
episode-episode yang terpisah. Onset cenderung terjadi pada usia yang lebih tua dari
b. Tipe Disorganized (Kacau)
Kontras dengan skizofrenia tipe paranoid, para penderita skizofrenia tipe
terdisorganisasi memperlihatkan disrupsi yang tampak nyata dalam pembicaraan dan
perilakunya. Mereka juga memperlihatkan afek datar atau afek tidak pas, seperti
tertawa dungu pada saat yang tidak tepat (American Psychiatric Association dalam
Durand, 2007). Tipe ini sebelumnya disebut tipe hebefrenik.
Individu-individu dengan diagnosis ini menunjukkan tanda-tanda kesulitan
sejak usia dini, dan masalah mereka sering kali bersifat kronis, jarang menunjukkan
remisi (perbaikan gejala) yang menjadi ciri bentuk-bentuk lain gangguan ini
(Harley-Bayle, Sarfati, dan Passerieu dalam Durand, 2007).
c. Tipe Katatonik
Gangguan psikomotor yang menonjol merupakan gambaran yang essensial
dan dominan dan dapat bervariasi antara kondisi ekstrem seperti hiperkinesis dan
stupor atau antara sifat penurut yang otomatis dan negativisme. Sikap dan posisi
tubuh yang dipaksakan dapat di pertahankan untuk jangka waktu yang lama. Episode
kegelisahan disertai kekerasan mungkin merupakan gambaran keadaan yang
mencolok. Gejala katatonik terpisah yang bersifat sementara dapat terjadi pada saat
setiap subtipe skizofrenia, tetapi untuk diagnosis skizofrenia katatonik satu adalah
lebih dari perilaku berikut ini harus mendominasi gambaran klinisnya, yakni : a).
Stupor (amat berkurangnya reaktivitas terhadap lingkungan dan dalam gerakan serta
aktivitas spontan) atau autism. b). Kegelisahan (aktivitas motor yang tampak tak
mengambil dan mempertahankan sikap tubuh tertentu tang tidak wajar atau
“bizarre”). d). Negativisme (perlawanan yang jelas tidak bermotif terhadap semua
intruksi atau upaya untuk digerakkan, atau bergerak kearah yang berlawanan ). e).
Rigiditas (rigidity : mempertahankan sikap tubuh yang kaku melawan upaya untuk
menggerakkannya). f). “waxy flexibility” (mempertahankan posisi anggota gerak dan
tubuh yang dilakukan dari luar). g). Gejala-gejala lain seperti otomatisme terhadap
perintah (command automatism : ketaatan secara otomatis terhadap perintah), dan
perseverasi kata-kata serta kalimat-kalimat.
Penting untuk diperhatikan bahwa gejala-gejala katatonik bukan bersifat suatu
petunjuk diagnostik untuk skizofrenia. Suatu gejala atau gejala-gejala katatonik dapat
juga diprovokasikan oleh penyakit otak, gangguan metabolik, atau alhokol dan
obat-obatan, serta dapat juga terjadi pada gangguan suasana perasaan (mood)
(DSM-IV-TR, 2000)
d. Tipe Undifferentiated (Tidak Tergolongkan)
Orang-orang yang tidak tepat dengan tipe-tipe di atas diklasifikasikan
mengalami skizofrenia tipe tak terbedakan. Mereka meliputi orang-orang yang
memiliki gejala-gejala utama skizofrenia tetapi tidak memenuhi kriteria tipe paranoid,
terdisorganisasi/hebefrenik, atau katatonik (Durand, 2007).
e. Tipe Residual
Suatu stadium kronis dalam perkembangan suatu gangguan skizofrenik
yang ditandai secara khas oleh gejala-gejala “negatif” jangka panjang, walaupun
belum tentu irreversible.
Untuk suatu diagnosis yang meyakinkan, persyaratan berikut ini harus
dipenuhi : a). Gejala “negatif” skizofrenia yang menonjol, misalnya perlambatan
psikomotor, aktivitas menurun, afek yang menumpul, sikap pasif dan ketiadaan
inisiatif, kemiskinan dalam kuantitas atau isi pembicaraan, komunikasi nonverbal
yang buruk seperti dalam ekspresi muka, kontak mata, modulasi suara dan sikap
tubuh, perawatan diri dan kinerja sosial yang buruk. b). Sedikitnya ada riwayat satu
episode psikotik yang jelas di masa lampau yang memenuhi kriteria diagnostik untuk
skizofrenia. c). Sedikitnya sudah melampaui kurun waktu satu tahun di mana
intensitas dan frekuensi gejala yang nyata seperti waham dan halusinasi telah sangat
berkurang (minimal) dan telah timbul sindrom “negatif” skizofrenia. d). Tidak
terdapat demensia atau penyakit/gangguan otak organik lain, depresi kronis atau
institusionalisasi yang dapat menjelaskan hendaya negatif tersebut (DSM-IV-TR,
2000).
2.1.3. Epidemiologi
Skizofrenia dapat ditemukan pada semua kelompok masyarakat dan di
berbagai daerah. Insiden dan tingkat prevalensi sepanjang hidup secara kasar hampir
sama di seluruh dunia. Gangguan ini mengenai hampir 1% populasi dewasa dan
biasanya onsetnya pada usia remaja akhir atau awal masa dewasa. Pada laki-laki
biasanya gangguan ini mulai pada usia lebih muda yaitu 15-25 tahun sedangkan pada
pada laki-laki daripada perempuan dan lebih besar di daerah urban dibandingkan
daerah rural (Sadock, 2003).
Di seluruh dunia prevalensi seumur hidup skizofrenia kira-kira sama antara
laki-laki dan perempuan diperkirakan sekitar 0,2%-1,5%. Meskipun ada beberapa
ketidaksepakatan tentang distribusi skizofrenia di antara laki-laki dan perempuan,
perbedaan di antara kedua jenis kelamin dalam hal umur dan onset-nya jelas. Onset
untuk perempuan lebih rendah dibandingkan laki-laki, yaitu sampai umur 36 tahun,
yang perbandingan risiko onsetnya menjadi terbalik, sehingga lebih banyak
perempuan yang mengalami skizofrenia pada usia yang lebih lanjut bila dibandingkan
dengan laki-laki (Durand, 2007).
2.1.4. Etiologi
Terdapat beberapa pendekatan yang dominan dalam menganalisa penyebab
skizofrenia, antara lain :
a. Model Diatesis-stres
Merupakan integrasi faktor biologis, faktor psikososial, faktor lingkungan.
Model ini mendalilkan bahwa seseorang mungkin memiliki suatu kerentanan
spesifik (diatessis) yang jika dikenai oleh suatu pengaruh lingkungan yang
menimbulkan stress, memungkinkan perkembangan skizofrenia.
Komponen lingkungan mungkin biologikal (seperti infeksi) atau psikologis
(missal kematian orang terdekat). Sedangkan dasar biologikal dari diatesis
selanjutnya dapat terbentuk oleh pengaruh epigenetik seperti penyalahgunaan
Kerentanan yang dimaksud disini haruslah jelas, sehingga dapat menerangkan
mengapa orang tersebut dapat menjadi skizofren. Semakin besar kerentanan
seseorang maka stressor kecilpun dapat menyebabkan menjadi skizofren.
Semakin kecil kerentanan maka butuh stressor yang besar untuk membuatnya
menjadi penderita skizofren. Sehingga secara teoritis seseorang tanpa diathese
tidak akan berkembang menjadi skizofren, walau sebesar apapun stressornya.
b. Faktor Neurobiologi
Penelitian menunjukkan bahwa pada penderita skizofrenia di temukan
perubahan-perubahan atau gangguan pada sistem tranmisi sinyal penghantar
syaraf (neuro-transmitter) dan reseptor di sel-sel saraf otak (neuron) dan interaksi
zat neuro-kimia seperti dopamine dan serotonin yang ternyata memengaruhi
fungsi-fungsi kognitif (alam fikir), afektif (alam perasaan) dan psikomotor
(perilaku) yang menjelma dalam bentuk gejala-gejala positif maupun negatif
Skizofrenia. Namun sampai kini belum diketahui bagaimana hubungan antara
kerusakan pada bagian otak tertentu dengan munculnya simptom skizofrenia.
Terdapat beberapa area tertentu dalam otak yang berperan dalam membuat
seseorang menjadi patologis, yaitu sitem limbik, korteks frontal, cerebellum dan
ganglia basalis. Keempat area tersebut saling berhubungan, sehingga disfungsi
pada satu area mungkin melibatkan proses patologis primer pada area yang lain.
Dua hal yang menjadi sasaran penelitian adalah waktu dimana kerusakan
neuropatologis muncul pada otak, dan interaksi antara kerusakan tersebut dengan
Menurut hipotesa ini, skizofrenia terjadi akibat dari peningkatan aktivitas
neurotransmitter dopaminergik. Peningkatan ini mungkin merupakan akibat dari
meningkatnya pelepasan dopamine, terlalu banyaknya reseptor dopamine,
turunnya nilai ambang, atau hipersentivitas reseptor dopamine, atau kombinasi
dari faktor-faktor tersebut. Munculnya hipotesa ini berdasarkan observasi bahwa :
1) Ada korelasi antara efektivitas dan potensi suatu obat antipsikotik dengan
kemampuannya bertindak sebagai antagonis reseptor dopamine D2.
2) Obat yang meningkatkan aktivitas dopaminergik- seperti amphetamine-dapat
menimbulkan gejala psikotik pada siapapun.
c. Faktor Genetik
Penelitian klasik awal tentang genetika dari skizofrenia dilakukan di tahun
1930-an, menemukan bahwa seseorang kemungkinan menderita skizofrenia jika
anggota keluarga lainnya juga menderita skizofrenia dan kemungkinan seseorang
menderita skizofrenia adalah berhubungan dekatnya persaudaraa tersebut.
Kembar monozigotik memiliki angka kesesuaian yang tertinggi. Penelitian pada
kembar monozigotik yang di adopsi menunjukkan bahwa kembar yang diasuh
oleh orangtua angkat mempunyai skizofrenia dengan kemungkinan yang sama
besarnya seperti saudara kembarnya yang dibesarkan oleh saudara kandungnya
(Kaplan & Sadock, 2010).
Faktor genetik skizofrenia adalah sejumlah faktor kausatif terimplikasi untuk
skizofrenia, termasuk pengaruh genetik, ketidakseimbangan neurotransmitter,
kecelakaan dalam proses persalinan dan stressor psikologis. Penting untuk
memelajari seberapa banyak stress macam apa yang membuat seseorang memiliki
predisposisi skizofrenia. Stressor (tekanan yang mengakibatkan stres) dari
orang-orang di sekitar adalah juga faktor penting yang tak boleh dilupakan.
Skizofrenia melibatkan lebih dari satu gen, sebuah fenomena yang disebut
quantitative trait loci. Skizofrenia yang paling sering kita lihat mungkin
disebabkan oleh beberapa gen yang berlokasi di tempat-tempat yang berbeda di
seluruh kromosom. Ini juga mengklarifikasikan mengapa ada gradasi tingkat
keparahan pada orang-orang yang mengalami gangguan ini (dari ringan sampai
berat) dan mengapa risiko untuk mengalami skizofrenia semakin tinggi dengan
semakin banyaknya jumlah anggota keluarga yang memiliki penyakit ini (Durand,
2007).
Kallman menunjukkan bahwa tingkat keparahan gangguan pada orangtua
memengaruhi kemungkinan anaknya untuk mengalami skizofrenia. Semakin
parah skizofrenia orangtuanya, semakin besar kemungkinan anak-anaknya untuk
mengembangkan gangguan yang sama. Memiliki keluarga yang mengalami
skizofrenia juga membuat sesorang memiliki kemungkinan lebih besar untuk
memiliki gangguan yang sama di banding seseorang dalam populasi secara umum
yang tidak memiliki keluarga semacam itu (hanya sekitar 1%) (Durand, 2007).
d. Faktor Psikososial
Salah satu faktor yang menyebabkan seseorang mengalami gangguan jiwa
atau peristiwa yang menyebabkan perubahan dalam kehidupan seseorang (anak,
remaja atau dewasa) sehingga orang itu terpaksa mengadakan adaptasi dan
mampu menanggulanginya, sehingga timbullah keluhan – keluhan di bidang
kejiwaan berupa gangguan jiwa dari yang ringan hingga yang berat (Hawari,
2001).
Pada sebahagian orang perubahan-perubahan sosial yang serba cepat dapat
merupakan stressor psikososial, yaitu antara lain : a). Pola kehidupan masyarakat
dari semula sosial-religius cenderung ke arah pola kehidupan masyarakat
individual, materialistis dan sekuler. b). Pola hidup sederhana dan produktif
cenderung ke arah pola hidup mewah dan konsumtif. c). Struktur keluarga yang
semula keluarga besar (extended family) cenderung ke arah keluarga inti (nuclear
family) bahkan sampai pada pola orang tua tunggal (single parent family). d).
Hubungan kekeluargaan (silaturahmi) yang semula erat dan kuat cenderung
menjadi longgar dan rapuh. Masing-masing anggota keluarga seolah-olah berjalan
sendiri-sendiri (nafsi-nafsi); sehingga seakan-akan hidup dalam keterasingan
(alienation). e). Nilai-nilai moral-etika agama dan tradisional masyarakat,
cenderung berubah menjadi masyarakat sekuler dan moder serta serba boleh
(permissive society). f). Lembaga perkawinan mulai diragukan dan masyarakat
cenderung untuk memilih hidup bersama tanpa nikah. g). Ambisi karier dan
materi yang tak terkendali dapat menggangu hubungan interpersonal baik dalam
2.1.5. Penatalaksanaan
Penatalaksanaan pada pasien skizofrenia dapat berupa terapi biologis, dan
terapi psikososial.
a. Terapi Biologis
Pada penatalaksanaan terapi biologis terdapat tiga bagian yaitu terapi dengan
menggunakan obat antipsikosis, terapi elektrokonvulsif dan pembedahan bagian otak.
1. Terapi Psikofarmaka
Terapi dengan penggunaan obat antipsikosis dapat meredakan gejala-gejala
skizofrenia. (Tomb, 2003) Antipsikotik (juga disebut neuroleptics) adalah kelompok
obat-obatan psikoaktif umum tetapi tidak secara khusus digunakan untuk mengobati
psikosis, yang ditandai oleh skizofrenia. Obat antipsikotik memiliki beberapa sinonim
antara lain neuroleptik dan transquilizer mayor. Seiring waktu berbagai antipsikotik
telah dikembangkan. Antipsikotik generasi pertama, yang dikenal sebagai
antipsikotik tipikal, ditemukan pada 1950-an.Sebagian besar obat-obatan pada
generasi kedua, yang dikenal sebagai antipsikotik atipikal, baru-baru ini telah
dikembangkan, meskipun anti-psikotik atipikal pertama, clozapine, ditemukan pada
1950-an, dan diperkenalkan secara klinis pada 1970-an. Kedua kelas obat-obatan
cenderung untuk memblokir reseptor di otak jalur dopamin, tetapi obat-obatan
antipsikotik mencakup berbagai target reseptor. (DSM IV-TR, 2000)
Dopamin merupakan salah satu neurotransmitter pada manusia yang sangat
berperan pada mekanisme terjadinya gangguan psikotik. Dopamin sendiri diproduksi
Dopamin juga merupakan neurohormon yang dihasilkan oleh hipotalamus. Fungsi
utama hormon ini adalah menghambat pembentukan prolaktin dan lobus anterior
kelenjer pituitary.
Dopamin memiliki banyak fungsi di otak, termasuk peran pentingnya pada
perilaku dan kognisi, pergerakan volunter, motivasi, penghambat produksi prolaktin
(berperan dalam masa menyusui), tidur mood, perhatian, dan proses belajar.
Dopaminergik neuron (neuron yang menggunakan dopamin sebagai
neurotransmiter utamanya. terdapat pada area ventral tegmental (AVT) pada
midbrain, substantia nigra pars compacta dan nucleus arcuata pada hipotalamus, jalur
dopaminergik merupakan jalur neural pada otak yang mengirimkan dopamin dari
satu regio di otak ke regio lainnya.
Ada 4 jalur dopaminergik:
a) Jalur mesolimbic : jalur mesolimbic mengirimkan dopamin dari area
ventral tegmental (AVT) , ke nucleus accumbens. AVT terletak pada
daerah midbrain dan nucleus accumbens pada sistem l
b) Jalur mesocortical : jalur mesocortical mengirimkan dopamine dari AVT
ke frontal korteks. Gangguan pada jalur ini berhubungan dengan
skizofrenia
c) Jalur Nigrostriatal: jalur nigrostrialtal mengirimkan dopamin dari subtantia
nigra ke striatum. Jalur ini berhubungan dengan control motorik dan
d) Jalur tuberoinfundibular: jalur tuberoinfundibular mengirimkan dopamin
dari hipotalamus ke kalenjer pituitary. Jalur ini mempengaruhi hormon
tertentu termasuk prolaktin. Skizofrenia berhubungan dengan peningkatan
aktifitas pada jalur mesolimbik dan jalur mesocortical dopaminergik.
(DSM-IV-TR, 2000)
Dopamin memiliki reseptor yang berguna untuk menerima sinyal yang
dikirmkan dari satu bagian otak ke bagian yang lainnya. Reseptor dopamin
sebenarnya dibagi menjadi 2 tipe ( D1 dan D2 ). Saat ini terdapat 5 reseptor dopamin
yang digolongkan ke alam 2 tipe ini. Reseptor yang menyerupai D1 termasuk D1 dan
D5. Sementara yang menyerupai D2 adalah D2,D3,D4 . penelitian terbaru
menggunakan single photon emission computed tomography (SPECT) menunjukkan
bahwa pada skizofrenia terdapat lebih banyak reseptor D2 yang di tempati. Hal ini
menunjukkan stimulasi dopaminergik yang lebih hebat. Hal ini menyebabkan semua
obat-obatan antipsikotik ditujukan untuk memblokade reseptor ini
Obat ini dibagi dalam dua kelompok , berdasarkan mekanisme kerjanya
dibagi 2 yaitu yang pertama dopamine receptor anatagonist (DRA) atau antispikotika
generasi I (APG-I) atau disebut juga tipikal. Dan kedua serotonin-dopamine
antagonist (SDA) atau antipsikotika generasi II atau disebut juga atipikal.
(DSM-IV-TR,2000)
Obat tipikal berguna terutama untuk mengontrol gejala-gejala positif
sedangkan untuk gejala negatif hampir tidak bermanfaat, obat atipikal bermanfaat
(chlorpromazine, thioridazine, perphenazine), butyrophenones (haloperidol). Obat
atipikal yaitu clozapine, risperidone, olanzapine, quetiapine, dan ziprasidone. (Amir,
N. 2010)
1) Beberapa Prinsip-Prinsip Terapetik
1) Klinis harus secara cermat menentukan gejala sasaran yang akan diobati
2) Suatu antipsikotik yang telah bekerja dengan baik di masa lalu pada pasien
harus digunakan lagi.
3) Lama minimal percobaan antipsikotik adalah empat sampai enam minggu
pada dosis yang adekuat.
4) Penggunaan pada lebih dari satu medikasi antipsikotik pada satu waktu
adalah jarang diindikasikan.
5) Pasien harus dipertahankan pada dosis efektif yang serendah mungkin
yang diperlukan untuk mencapai pengendalian gejala selama periode
psikotik.(Tomb,2003)
2) Pemeriksaan Awal pada pemberian obat
Obat antipsikotik cukup aman jika diberikan selama periode waktu
yang cukup singkat. Dalam situasi gawat, obat ini dapat diberikan kecuali
clozapine, tanpa melakukan pemeriksaan fisik atau laboratorium pada diri
pasien. Pada pemeriksaan biasa harus didapatkan hitung darah lengkap
dengan indeks sel darah putih, tes fungsi hati dan ECG khususnya pada wanita
yang berusia lebih dari 40 tahun dan laki-laki yang berusia lebih dari 30
3) Kontraindikasi Utama Antipsikotik:
Beberapa kontraindikasi antipsikotik yaitu riwayat respon alergi yang
serius, kemungkinan bahwa pasien telah mengingesti zat yang akan
berinteraksi dengan antipsikotik sehingga menyebabkan depresi sistem saraf
pusat, resiko tinggi untuk kejang dari penyebab organik atau audiopatik, dan
adanya glukoma sudut sempit jika digunakan suatu antipsikotik dengan
aktivitas antikolinergik yang bermakna.
4) Kegagalan Pengobatan
Kegagalan pengobatan dikarenakan oleh ketidakpatuhan dengan
antipsikotik merupakan alasan utama untuk terjadinya relaps dan kegagalan
percobaan obat. Dan waktu percobaan yang tidak mencukupi dalam
menentukan pengobatan yang sesuai untuk penderita.
Setelah menghilangkan alasan lain yang mungkin bagi kagagalan
terapi antipsikotik, dapat dicoba antipsikotik kedua dengan struktur kimiawi
yang berbeda dari obat yang pertama. Strategi tambahan adalah suplementasi
antipsikotik dengan lithium (eskalith), suatu antikonvulsan seperti
carbamazepine atau valproate (depakene), atau suatu benzodiazepine.
Clozapine dapat menjadi cadangan yang dapat bekerja bila terapi dengan
obat-obatan diatas gagal. Dan pengunaan obat anti pikosis long acting
(perenteral) sangat berguna untuk pasien yang tidak mau atau sulit teratur
dengan 0,5 cc setiap 2 minggu pada bulan pertama baru ditingkatkan menjadi
1 cc setiap bulan. Pambarian anti psikosis long acting (perenteral) hanya
untuk terapi stabilisasi dan pemeliharaan terhadap kasus skizpfrenia.
Pemberian obat dengan injeksi lebih simpel dalam penerapannya.(Tomb,2003
Beberapa kebiasaan konsumsi makanan dan minuman yang
menghambat kerja obat psikotik dalam tubuh. Sehingga penderita harus
menghindarinya yaitu :
1. Kebiasaan merokok dan pengguna narkoba dan zat aditif lainnya
2. Makanan protein yang dikultur atau diawetkan : keju, dan krim keju
3. Minuman beralkohol : bir, tuak, tape, durian, dll
4. Minuman yang mengandung kafein : kopi, teh, dll
5. Minuman berkarbonasi : cola (Tomb,2003)
2. Terapi Elektrokonvulsif
Terapi Elektrokonvulsif juga dikenal sebagai terapi electroshock pada
penatalaksanaan terapi biologis. Pada akhir 1930-an, electroconvulsive therapy (ECT)
diperkenalkan sebagai penanganan untuk skizofrenia.Tetapi terapi ini telah menjadi
pokok perdebatan dan keprihatinan masyarakat karena beberapa alasan. ECT ini
digunakan di berbagai rumah sakit jiwa pada berbagai gangguan jiwa, termasuk
Menurut Fink dan Sackeim (1996) antusiasme awal terhadap ECT semakin
memudar karena metode ini kemudian diketahui tidak menguntungkan bagi sebagian
besar penderita skizofrenia meskipun penggunaan terapi ini masih dilakukan hingga
saat ini. Sebelum prosedur ECT yang lebih manusiawi dikembangkan, ECT
merupakan pengalaman yang sangat menakutkan pasien. Pasien seringkali tidak
bangun lagi setelah aliran listrik dialirkan ke tubuhnya dan mengakibatkan
ketidaksadaran sementara, serta seringkali menderita kerancuan pikiran dan hilangnya
ingatan setelah itu. Adakalanya, intensitas kekejangan otot yang menyertai serangan
otak mengakibatkan berbagai cacat fisik (Durand, 2007).
3. Pembedahan Bagian Otak
Pada terapi biologis lainnya seperti pembedahan bagian otak Moniz (1935,
dalam Davison, et al., 1994) memperkenalkan prefrontal lobotomy, yaitu proses
operasi primitif dengan cara membuang “stone of madness” atau disebut dengan batu
gila yang dianggap menjadi penyebab perilaku yang terganggu. Menurut Moniz, cara
ini cukup berhasil dalam proses penyembuhan yang dilakukannya, khususnya pada
penderita yang berperilaku kasar. Akan tetapi, pada tahun 1950-an cara ini
ditinggalkan karena menyebabkan penderita kehilangan kemampuan kognitifnya,
otak tumpul, tidak bergairah, bahkan meninggal.
b. Terapi Psikososial
Gejala-gejala gangguan skizofrenia yang kronik mengakibatkan situasi
pengobatan di dalam maupun di luar Rumah Sakit Jiwa (RSJ) menjadi monoton dan
pasien skizofrenia, yang mencerminkan adanya keyakinan bahwa gangguan ini
merupakan akibat masalah adaptasi terhadap dunia karena berbagai pengalaman yang
dialami di usia dini. Pada terapi psikosial terdapat dua bagian yaitu terapi kelompok
dan terapi keluarga (Durand, 2007).
Terapi kelompok merupakan salah satu jenis terapi humanistik. Pada terapi
ini, beberapa klien berkumpul dan saling berkomunikasi dan terapist berperan sebagai
fasilitator dan sebagai pemberi arah di dalamnya. Para peserta terapi saling
memberikan feedback tentang pikiran dan perasaan yang dialami. Peserta diposisikan
pada situasi sosial yang mendorong peserta untuk berkomunikasi, sehingga dapat
memperkaya pengalaman peserta dalam kemampuan berkomunikasi.
Pada terapi keluarga merupakan suatu bentuk khusus dari terapi kelompok.
Terapi ini digunakan untuk penderita yang telah keluar dari rumah sakit jiwa dan
tinggal bersama keluarganya. Keluarga berusaha untuk menghindari
ungkapan-ungkapan emosi yang bisa mengakibatkan penyakit penderita kambuh kembali.
(Tomb, 2003)
Dalam hal ini, keluarga diberi informasi tentang cara-cara untuk
mengekspresikan perasaan-perasaan, baik yang positif maupun yang negatif secara
konstruktif dan jelas, dan untuk memecahkan setiap persoalan secara bersama-sama.
Keluarga diberi pengetahuan tentang keadaan penderita dan cara-cara untuk
menghadapinya. Dari beberapa penelitian, seperti yang dilakukan oleh Fallon
membantu dalam proses penyembuhan, atau sekurang-kurangnya mencegah
kambuhnya penyakit penderita, dibandingkan dengan terapi-terapi secara individual.
2.2. Kepatuhan Pasien
Kepatuhan (Compliance), juga dikenal sebagai ketaatan adalah derajat dimana
pasien mengikuti anjuran klinis dari dokter yang mengobatinya. Contoh dari
kepatuhan adalah mematuhi perjanjian, mematuhi dan menyelesaikan program
pengobatan , menggunakan medikasi secara tepat, dan mengikuti anjuran perubahan
perilaku atau diet. Perilaku kepatuhan tergantung pada situasi klinis tertentu, sifat
penyakit dan program pengobatan (Kaplan & Sadock, 2010).
Kepatuhan dalam pengobatan (medication compliance) adalah mengkonsumsi
obat-obatan yang di resepkan dokter pada waktu dan dosis yang tepat dan pengobatan
hanya akan efektif apabila anda mematuhi peraturan dalam penggunaan obat (Siregar,
2006).
Sackett dalam Niven (2002) mendefinisikan kepatuhan pasien sebagai
“Sejauhmana perilaku pasien sesuai dengan ketentuan yang diberikan oleh
professional kesehatan”.
Menurut Tambayong (2002) faktor ketidakpatuhan terhadap pengobatan
adalah kurang pahamnya pasien tentang tujuan pengobatan, tidak mengertinya pasien
tentang pentingnya mengikuti aturan pengobatan yang ditetapkan sehubungan dengan
prognosisnya, sukarnya memperoleh obat di luar rumah sakit, mahalnya harga obat,
atas pembelian atau pemberian obat kepada pasien. Terapi obat yang efektif dan aman
hanya dapat dicapai bila pasien mengetahui seluk beluk pengobatan serta
kegunaannya.
2.2.1. Faktor-faktor yang Memengaruhi Ketidakpatuhan
Menurut Siregar (2006) ketidakpatuhan pemakaian obat akan mengakibatkan
penggunaan suatu obat yang berkurang. Dengan demikian, pasien akan kehilangan
manfaat terapi yang diantisipasi dan kemungkinan mengakibatkan kondisi yang
diobati secara bertahap menjadi buruk. Adapun berbagai faktor yang berkaitan
dengan ketidakpatuhan, antara lain (Niven, 2002):
a. Penyakit
Sifat kesakitan pasien dalam beberapa keadaan, dapat berkontribusi pada
ketidakpatuhan. Pada pasien dengan gangguan psikiatrik, kemampuan untuk bekerja
sama, demikian juga sikap terhadap pengobatan mungkin dirusak oleh adanya
kesakitan dan individu-individu ini lebih mungkin tidak patuh daripada pasien lain.
Berbagai studi dari pasien dengan kondisi seperti pasien skizofrenia telah
menunjukkan suatu kejadian ketidakpatuhan yang tinggi. Pasien cenderung menjadi
putus asa dengan program terapi yang lama dan tidak menghasilkan kesembuhan
kondisi.
Apabila seorang pasien mengalami gejala yang signifikan dan terapi
dihentikan sebelum waktunya, ia akan lebih memerhatikan menggunakan obatnya
dengan benar. Beberapa studi menunjukkan adanya suatu korelasi antara keparahan
dengan regimen terapi mereka. Hubungan antara tingkat ketidakmampuan yang
disebabkan suatu penyakit dan kepatuhan dapat lebih baik, serta diharapkan bahwa
meningkatnya ketidakmampuan akan memotivasi kepatuhan pada kebanyakan pasien.
(Fleischacker. 2003)
Permasalahan yang lain adalah model kepercayaan pasien tentang
kesehatannya, dimana menggambarkan pikiran pasien tentang penyebab dan
keparahan penyakit mereka. Banyak orang menilai bahwa skizofrenia adalah penyakit
yang kurang penting dan tidak begitu serius dibandingkan penyakit penyakit lain
seperti diabetes, epilepsi dan kanker. Jadi jelas bahwa jika mereka mempercayai
penyakitnya tidak begitu serius dan tidak penting untuk diterapi maka ketidakpatuhan
dapat terjadi. Begitu juga persepsi sosial juga berpengaruh. Jika persepsi sosial buruk
maka pasien akan berusaha menghindari setiap hal tentang penyakitnya termasuk
pengobatan.
Sikap pasien terhadap pengobatan juga perlu diperhitungkan dalam
hubungannya terhadap kepatuhan pasien terhadap pengobatan. Sangatlah penting
untuk mengamati, berdiskusi dan jika memungkinkan mencoba untuk merubah sikap
pasien terhadap pengobatan. Pada pasien skizofrenia sikap pasien terhadap
pengobatan dengan antipsikotik bervariasi dari yang sangat negatif sampai sangat
positif. (Fleischacker. 2003)
b. Regimen Terapi
Menurut (Fleischacker. 2003) ada beberapa factor yang mempengaruhi
1. Terapi Multi Obat
Pada umumnya, makin banyak jenis dan jumlah obat yang digunakan pasien,
semakin tinggi resiko ketidakpatuhan. Bahkan, apabila instruksi dosis tertentu untuk
obat telah diberikan, masalah masih dapat terjadi. Kesamaan penampilan (misalnya,
ukuran, warna, dan bentuk) obat-obat tertentu dapat berkontribusi pada kebingungan
yang dapat terjadi dalam penggunaan multi obat
2. Frekuensi Pemberian
Pemberian obat pada jangka waktu yang sering membuat ketidakpatuhan lebih
mungkin karena jadwal rutin normal atau jadwal kerja pasien akan terganggu untuk
pengambilan satu dosis obat dan dalam banyak kasus pasien akan lupa, tidak ingin
susah atau malu berbuat demikian.
Sikap pasien terhadap kesakitan dan regimen pengobatan mereka juga perlu
diantisipasi dan diperhatikan. Dalam kebanyakan situasi adalah wajar mengharapkan
bahwa pasien akan setuju dan lebih cenderung patuh dengan suatu regimen dosis
yang sederhana dan menyenangkan.
3. Durasi dan Terapi
Berbagai studi menunjukkan bahwa tingkat ketidakpatuhan menjadi lebih
besar, apabila periode pengobatan lama. Seperti telah disebutkan, suatu risiko yang
lebih besar dari ketidakpatuhan perlu diantisipasi dalam pasien yang mempunyai
penyakit kronik, terutama jika penghentian terapi mungkin tidak berhubungan dengan
terjadinya kembali segera atau memburuknya kesakitan. Ketaatan pada pengobatan
berguna untuk meningkatkan ketaatan, kombinasi instruksi yang jelas, pemantauan
sendiri oleh pasien, dukungan sosial, petunjuk bila menggunakan obat, dan diskusi
kelompok.
4 Efek Merugikan
Perkembangan dari efek suatu obat tidak menyenangkan, memungkinkan
menghindar dari kepatuhan, walaupun berbagai studi menyarankan bahwa hal ini
tidak merupakan faktor penting sebagaimana diharapkan. Dalam beberapa situasi
adalah mungkin mengubah dosis atau menggunakan obat alternatif untuk
meminimalkan efek merugikan. Namun, dalam kasus lain alternatif dapat ditiadakan
dan manfaat yang diharapkan dari terapi harus dipertimbangkan terhadap risiko.
Penurunan mutu kehidupan yang diakibatkan efek, seperti mual dan muntah
yang hebat, mungkin begitu penting bagi beberapa individu sehingga mereka tidak
patuh dengan suatu regimen. Kemampuan beberapa obat tertentu menyebabkan
disfungsi seksual, juga telah disebut sebagai suatu alasan untuk ketidakpatuhan oleh
beberapa pasien dengan zat antipsikotik dan antihipertensi. Bahkan, suatu peringatan
tentang kemungkinan reaksi merugikan dapat terjadi pada beberapa individu yang
tidak patuh dengan instruksi.
5 Pasien Asimtomatik (tidak ada gejala) atau gejala sudah reda
Sulit meyakinkan seorang pasien tentang nilai terapi obat, apabila pasien tidak
mengalami gejala sebelum memulai terapi. Pada suatu kondisi dimana manfaat terapi
obat tidak secara langsung nyata, termasuk keadaan bahwa suatu obat digunakan
Dalam kondisi lain, pasien dapat merasa baik setelah menggunakan obat dan
merasa bahwa ia tidak perlu lebih lama menggunakan obatnya setelah reda. Situasi
sering terjadi ketika seorang pasien tidak menghabiskan obatnya ketika
menghabiskan obatnya selama terapi antibiotik, setelah ia merasa bahwa infeksi telah
terkendali. Praktik ini meningkatkan kemungkinan terjadinya kembali infeksi dan
pasien wajib diberi nasihat untuk menggunakan seluruh obat selama terapi antibiotik.
b.6 Harga obat
Walaupun ketidakpatuhan sering terjadi dengan penggunaan obat yang relatif
tidak mahal, dapat diantisipasi bahwa pasien akan lebih enggan mematuhi instruksi
penggunaan obat yang lebih mahal. Biaya yang terlibat telah disebut oleh beberapa
pasien sebagai alasan untuk tidak menebus resepnya sama sekali, sedang dalam kasus
lain obat digunakan kurang sering dari yang dimaksudkan atau penghentian
penggunaan sebelum waktunya disebabkan harga.
7. Pemberian/konsumsi obat
Walau seorang pasien mungkin bermaksud secara penuh untuk patuh pada
instruksi, ia mungkin kurang hati-hati menerima kuantitas obat yang salah disebabkan
pengukuran obat yang tidak benar atau penggunaan alat ukur yang tidak tepat.
Misalnya, sendok teh mungkin volumenya berkisar antara 2mL sampai 9mL.
Ketidakakurasian penggunaan sendok teh untuk mengkonsumsi obat cair dipersulit
oleh kemungkinan tumpah apabila pasien diminta mengukur dengan sendok teh.
Walaupun masalah ini telah lama diketahui, masih belum diperhatikan secara
penetes yang telah dikalibrasi untuk penggunaan cairan oral adalah jelas. Akurasi
dalam pengukuran obat, harus ditekankan dan apoteker mempunyai suatu tanggung
jawab penting untuk memberikan informasi serta jika perlu, menyediakan alat yang
tepat untuk memastikan pemberian jumlah obat yang dimaksudkan.
8. Rasa obat
Rasa obat-obatan adalah yang paling umum dihadapi dengan penggunaan
cairan oral. Oleh karena itu, dalam formulasi obat cair oral, penambah penawar rasa,
dan zat warna adalah praktik yang umum dilakukan oleh industri farmasi untuk daya
tarik serta pendekatan formulasi demikian dapat mempermudah pemberian obat
kepada pasien.
c. Interaksi Pasien dengan Profesional Kesehatan
Keadaan sekeliling kunjungan seorang pasien ke dokter dan/atau apoteker,
serta mutu dan keberhasilan (keefektifan) interaksi profesional kesehatan dengan
pasien adalah penentu utama untuk pengertian serta sikap pasien terhadap
kesakitannya dan regimen terapi. Salah satu kebutuhan terbesar pasien adalah
dukungan psikologis yang diberikan dengan rasa sayang. Selain itu, telah diamati
bahwa pasien cenderung untuk lebih mematuhi instruksi seorang dokter yang merka
kenal betul dan dihormati, serta dari siapa saja mereka menerima informasi dan
kepastian tentang kesakitan dan obat-obat mereka. (Ayuso, 2003)
Menurut Ayuso (2003) ada beberapa faktor yang dapat memengaruhi
kepatuhan secara merugikan, jika perhatian yang tidak memadai diberikan pada
1. Menunggu Dokter atau Apoteker
Apabila seorang pasien mengalami suatu waktu menunggu yang signifikan
untuk bertemu dengan dokter atau untuk mengerjakan (mengisi) resepnya,
kejengkelan dapat berkontribusi pada kepatuhan yang yang lebih buruk terhadap
instruksi yang diberikan. Dari suatu penelitian ditunjukkan bahwa hanya 31% dari
pasien yang biasanya menunggu lebih dari 60 menit untuk bertemu dengan dokternya
yang benar-benar patuh, sedangkan yang menunggu dalam 30 menit, 67% dari pasien
tersebut benar-benar patuh. (Ayuso, 2003)
2. Sikap dan Keterampilan Komunikasi Profesional Kesehatan
Berbagai studi menunjukkan ketidakpuasan pasien terhadap sikap pelaku
pelayan kesehatan. Uraian yang umum tentang pelaku pelayan kesehatan di rumah
sakit mencakup dingin, tidak tertarik, tidak sopan, agresif, kasar, dan otoriter.
Walaupun uraian demikian tersebut tidak demikian bagi banyak praktisi yang
mengabdi dan terampil, sikap yang tidak pantas terhadap pasien telah cukup terbukti
menunjukkan suatu masalah yang signifikan.
Pelaku pelayan kesehatan cenderung menggunakan terminologi sehingga
pasien tidak dapat mengerti dengan mudah, mereka sering kurang pengetahuan
tentang teori dan praktik perilaku, dan mereka mempunyai kesadaran yang terbatas
pada tingkat, masalah, dan penyebabpasien tidak taat pada pengobatan.
Ketaatan pada pengobatan, berhubungan dengan kejelasan penjelasan dokter
penulis resep, pasien sering merasa bahwa instruksi dinyatakan kurang jelas atau
mempengaruhi bagaimana itu diterima, dimengerti, dan diingat. Pasien mengingat
dengan sangat baik instruksi pertama yang diberikan; instruksi yang perlu penekanan
adalah lebih baik diingatkan kembali; makin sedikit instruksi diberikan, semakin
besar bagian yang diingat. Jadi suatu pesan tidak saja harus jelas dinyatakan, tetapi
juga harus diorganisasikan dan disampaikan sedemikian rupa sehingga
memungkinkan pasien yang mengikuti dan memproses informasi secara sempurna.
3. Gagal Mengerti Pentingnya Terapi
Alasan utama untuk tidak patuh adalah bahwa pentingnya terapi obat dan
akibat yang mungkin, jika obat tidak digunakan sesuai dengan instruksi yang tidak
mengesankan pasien. Pasien biasanya mengetahui relatif sedikit tentang kesakitan
mereka, apalagi manfaat dan masalah terapi yang diakibatkan terapi obat.
Oleh karena itu, mereka menyimpulkan pikiran sendiri berkenaan dengan
kondisi dan pengharapan yang berkaitan dengan efek terapi obat. Jika terapi tidak
memenuhi pengharapan, mereka lebih cenderung menjadi tidak patuh. Perhatian yang
lebih besar diperlukan untuk memberi edukasi pada pasien tentang kondisinya, dan
manfaat serta keterbatasan dari terapi obat, akan berkontribusi pada pengertian yang
lebih baik dari pihak pasien tentang pentingnya menggunakan obat dengan cara yang
dimaksudkan. (Linden, 2005)
4. Pengertian yang Buruk pada Instruksi
Berbagai investigasi telah menguraikan masalah dari pengertian yang buruk
pada instruksi ini. Dari suatu studi pada sekitar 6000 resep,terdapat instruksi pasien
dan membahayakan, perlu membuat instruksi penggunaan obat sespesifik mungkin.
Bahkan, apabila petunjuk kepada pasien sudah lebih spesifik dari “ sesuai petunjuk”
kebingungan masih dapat terjadi. (Ayuso, 2003)
Dokter harus memperbaiki pola komunikasi dengan pasien yaitu dengan gaya
dan bahasa yang dimengerti pasien sehingga dapat tercipta pola hubungan terapeutik
yang baik yang nantinya dapat meningkatkan kepatuhan terhadap pengiobatan.
Klinisi juga harus mengikuti pedoman terapi yang telah direkomendasikan. Dengan
mengikuti pedoman terapi yang telah ditentukan maka pengobatan akan menjadi
berguna, rasional dan gampang dimengerti oleh pasien dan mereka tidak menjadi
bingung bila mereka mencoba mencari pendapat dokter lain. (Simanjuntak, 2008)
d. Pasien Takut Bertanya
Pasien sering ragu bertanya kepada tim pelaku pelayan kesehatan untuk
menjelaskan kondisi kesehatan mereka atau pengobatan yang diajukan.
Keragu-raguan ini dapat dihubungkan pada ketakutan dianggap bodoh, perbedaan status
sosial, dan bahasa atau tidak didorong oleh pelaku pelayan kesehatan tersebut.
Interaksi pasien dengan pelaku pelayan kesehatan yang lebih berhasil dapat didorong
dengan meningkatkan kepekaan pada pihak pelaku pelayan kesehatan. (Linden, 2005)
Profesional pelayan kesehatan kebanyakan bersifat kurang berinteraksi
dengan pasien karena tekanan pekerjaan. Dalam beberapa bagian rumah sakit, waktu
atau praktik sibuk, waktu konsultasi sangat terbatas dan ini jelas menjadi sautu
masalah. Jika seorang pasien diberi hanya satu atau dua menit untuk waktu
berkenaan dengan waktu, transport dan pengeluaran untuk obat. Hal ini dapat
meningkatkan ketidakpatuhan pasien terhadap instruksi karena mereka merasa bahwa
profesional pelayan kesehatan tidak ada perhatian pada penyembuhan penyakit
mereka. Untuk itu pentingnya rumah sakit agar mempertimbangkan untuk
memperpanjang waktu konsultasi bagi pasien. Profesional pelayan kesehatan harus
didorong untuk mengerti bahwa komunikasi yang efektif dengan pasien bukanlah
suatu ideal yang tidak realistik, tetapi merupakan suatu aspek inti dari keberhasilan
praktik klinik. (Fenton, 2005)
Dengan tersedianya informasi tercetak dalam bahasa yang sederhana. Di
beberapa negara maju, semua IFRS (Instalasi Farmasi Rumah Sakit) harus
mempunyai lembaran informasi untuk pasien, tersedia untuk setiap obat. Instruksi
sederhana untuk obat yang paling banyak digunakan dan obat yang paling banyak
disalahgunakan dapat dicetak pada kertas murah.(Feton, 2005)
2.2.2. Jenis Ketidakpatuhan
Pengobatan akan efektif apabila mematuhi aturan dalam pengobatan, Menurut
Siregar (2006) adapun beberapa jenis ketidakpatuhan yang terjadi adalah disebabkan
oleh sebagai berikut :
a. Ketidakpatuhan pada terapi obat, mencakup kegagalan menebus resep,
melalaikan dosis, kesalahan dosis, kesalahan dalam waktu pemberian / konsumsi
b. Tidak menebus resep obatnya , yaitu karena pasien/keluarga pasien tidak merasa
memerlukan obat atau tidak menghendaki mengambilnya. Ada juga pasien tidak
menebus resepnya karena tidak mampu membelinya.
c. Kesalahan pada waktu konsumsi obat, yaitu dapat mencakup situasi yang
obatnya di konsumsi tidak tepat dikaitkan dengan waktu makan. contohnya : 1
jam sebelum makan dan 2 jam setelah makan
d. Penghentian pemberian obat sebelum waktunya,pasien harus di beritahu
pentingnya penggunaan obat antibiotik yang di konsumsi sampai habis selama
terapi Pemberian obat kurang dari dosis yang tertulis dan penghentian obat
sebelum waktunya, faktor lain yaitu ketidakpatuhan mencakup pengetiketan yang
tidak benar dan penggunaan “sendok teh” yang mempunyai berbagai volume
yang berbeda.
e. Pasien rawat jalan yang tidak patuh karena tidak mengerti instruksi penggunaan
dengan benar dan ada yang salah menginterpretasikan, Selain itu kemungkinan
ketidakpatuhan pasien rawat jalan karena kurangnya pengawasan terapi.
2.2.3. Ketidakpatuhan terhadap Pengobatan
Menurut penelitian Simanjuntak (2008) bahwa faktor yang paling penting
sehubungan dengan relaps pada skizofernia adalah ketidakpatuhan terhadap
pengobatan. Bahkan dalam penelitian terkontrol, persentase pasien-pasien yang
tidak memakai obat (36,5 %) secara nyata lebih tinggi dariapada pasien-pasien yang
sekali penderita skizofrenia yang mengalami eksaserbasi klinis dan membutuhkan
perawatan akibat tidak menuruti penatalaksanaan yang diberikan.
Menurut Kinon et. al., kriteria ketidakpatuhan terhadap pengobatan adalah
jika ditemukan salah satu keadaan di bawah ini :
a. Pada pasien rawat jalan atau rawat inap dalam 72 jam menunjukkan ≥ 2 episode
dari : 1). Menolak obat yang diresepkan baik secara aktif dan pasif. 2). Adanya
bukti atau kecurigaan menyimpan atau meludahkan obat yang diberikan. 3).
Menunjukkan keragu-raguan terhadap obat yang diberikan
b. Pasien rawat inap dengan riwayat tidak patuh pada pengobatan sewaktu rawat
jalan minimal tidak patuh selama 7 hari dalam sebulan.
c. Pasien rawat jalan dengan riwayat ketidakpatuhan yang sangat jelas seperti sudah
pernah dilakukan keputusan untuk mengawasi dengan ketat oleh orang lain
dalam waktu sebulan.
d. Pasien rawat inap yang mengatakan dirinya tidak dapat menelan obat-obatan
walaupun tidak ditemukan kondisi medis yang dapat mengakibatkan hal tersebut.
Faktor-faktor yang mempunyai hubungan dengan ketidakpatuhan antara lain :
a. Faktor-faktor sehubungan dengan pasien (keparahan penyakit, insight yang
buruk, komorbid dengan penggunaan zat).
b. Faktor-faktor sehubungan dengan pengobatan (efek samping obat yang
mengganggu, dosis yang tidak efektif).
d. Faktor-faktor sehubungan dengan dokter (ikatan terapetik yang buruk).
(Simanjuntak, 2008)
2.2.4. Akibat Ketidakpatuhan
Ketidakpatuhan akan mengakibatkan penggunaan suatu obat yang kurang.
Dengan cara demikian, pasien kehilangan manfaat terapi yang diantisipasi dan
kemungkinan mengakibatkan kondisi yang diobati secara bertahap menjadi buruk.
Seorang pasien menghentikan penggunaan antibiotik untuk pengobatan suatu
infeksi apabila gejala telah mereda, dan karenanya tidak menggunakan semua obat
yang ditulis, Hal ini menyebabkan kembali kekambuhan, penyakit menjadi kambuh
karena diakibatkan oleh ketidakpatuhan dari pada disebabkan timbulnya resisten
terhadap obat. Ketidakpatuhan juga dapat berakibat dalam penggunaan suatu obat
berlebih. Apabila dosis berlebih digunakan atau apabila obat diberikan lebih sering
dari pada yang dimaksudkan, akan ada resiko reaksi merugikan yang meningkat.
(Fleischacker, 2003)
Masalah yang berkaitan dengan salah penggunaan dan penyalahgunaan obat,
baik tidak disengaja maupun disengaja telah benar-benar diketahui. walaupun
biasanya tidak di anggap berkaitan dengan ketidakpatuhan, masalah penyalahgunaan
obat kadang-kadang adalah akibat penggunaan obat yang berlebihan yang ditulis
untuk suatu penyakit tertentu. Implikasi lain berkenaan dengan penyimpanan obat
yang tidak digunakan sepenuhnya selama periode pengobatan yang dimaksudkan.
Menyimpan obat-obatan dapat mengakibatkan ketidaktepatan penggunaannya
2.2.5. Peningkatan Kepatuhan
Menurut Fleischacker (2003) dalam meningkatkan kepatuhan komunikasi
merupakan cara antara tim medis dan pasien dalam berbicara mengenai obat yang di
tulis. Keefektifan komunikasi akan menjadi penentu utama kepatuhan pasien.
Dibawah ini merupakan peranan dalam menghadapi masalah ketidakpatuhan
yaitu :
a. Mengidentifikasi faktor resiko yaitu mengenal individu yang mungkin tidak
patuh, sebagaimana di duga oleh suatu pertimbangan berbagai faktor resiko yang
perlu diperhitungkan dalam merencanakan terapi pasien, agar regimen sejauh
mungkin kompatibel dengan kegiatan normal pasien.
b. Pengembangan rencana pengobatan yaitu rencana pengobatan harus di dasarkan
pada kebutuhan pasien, apabila mungkin pasien harus menjadi partisipan dalam
keputusan pemberian regimen terapi. Untuk membantu ketidaknyamanan dan
kelalaian, regimen harus disesuaikan agar dosis yang diberikan pada waktu yang
sesuai dengan jadwal pasien.
c. Alat bantu kepatuhan yang meliputi pemberian label dan kalender pengobatan
dan kartu pengingat obat sehingga pasien mengerti tentang penggunaan dalam
membantu pasien mengerti obat yang digunakan, kapan digunakan, dan
2.3. Konsep Koping 2.3.1. Pengertian Koping
Koping adalah proses yang dilalui oleh individu dalam menyelesaikan situasi
stresful. Koping tersebut merupakan respon individu terhadap situasi yang
mengancam dirinya baik fisik maupun psikologik. Koping diartikan sebagai usaha
perubahan kognitif dan perilaku secara konstan untuk menyelesaikan stres yang
dihadapi (Rasmun, 2004).
2.3.2. Macam-macam Koping
Dibawah ini akan dijelaskan 2 macam koping yaitu koping psikologis dan
psiko-sosial (Rasmun, 2004).
a. Koping Psikologis
Pada umumnya gejala yang timbul bergantung pada 2 faktor yaitu persepsi
atau penerimaan individu terhadap stresor dan keefektifan strategi koping yang
digunakan individu. Jika strategi yang digunakan efektif maka menghasilkanadaptasi
yang baik dan menjadi suatu pola baru dalam kehidupan, tetapi jika sebaliknya dapat
mengakibatkan gangguan kesehatan fisik maupun psikologis.
b. Koping Psiko-sosial
Koping Psiko-sosial adalah reaksi psiko-sosial terhadap adanya stimulus stres
yang diterima atau dihadapi. Mneurut Stuart dan Sundeen (1991), terdapat 2 kategori
koping yang digunakan untuk mengatasi stres dan kecemasan yaitu: reaksi yang
berorientasi pada tugas dan reaksi yang berorientasi pada ego yang bekerja secara
2.3.3. Metode Koping
Bell (1977) dalam Rasmun (2004) menyebutkan 2 metode koping individu
dalam mengatasi masalah psikologis yaitu :
a. Metode Koping Jangka Panjang
Merupakan cara konstruktif sehingga dinilai efektif dan realistis dalam
menangani masalah psikologis untuk kurun wakktu yang lama misalnya berbicara
dengan orang lain tentang masalah yang dihadapi, mencari informasi lebih banyak
tentang masalah yang dihadapi, memghubungkan masalah dengan kekuatan
supranatural, latihan fisik, membuat berbagai alternative tindakan untuk mengurangi
masalah, mengambil pelajaran dari peristiwa atau pengalaman masa lalu.
b. Metode Koping Jangka Pendek
Cara ini digunakan untuk mengurangi stress psikologis dan cukup efektif
untuk waktu sementara, tetapi tidak efektif digunakan untuk waktu jangka panjang
misalnya menggunakan alkohol atau obat-obatan, melamun dan fantasi, mencoba
melihat aspek humor dari situasi yang tidak menyenangkan, yakin bahwa semua akan
kembali stabil, banyak tidur, banyak merokok, menangis, beralih pada aktifitas lain
agar melupakan masalah.
2.3.4. Respons Koping
Menurut Stuart (2006), respon koping dapat digolongkan dalam 2 bagian
a. Koping Adaptif
Koping adaptif merupakan mekanisme koping yang mendukung integrasi,
pertumbuhan, belajar dan mencapai tujuan sehingga seseorang secara berulang
memproyeksikan evaluasi diri dan bertahan terhadap ancaman-ancaman dasar yang
dirasakan.
b. Koping Maladaptif
Koping maladaptive merupakan koping yang menghambat fungsi integrasi,
pertumbuhan, menurunkan otonomi dan cenderung mengasai. Koping maladaptif
menunjukkan respon kelainan atau kerusakan perilaku adaptif dan ketidakmampuan
memecahkan masalah pada diri seseorang dalam memenuhi kebutuhan dan tuntutan
dalam kehidupan.
2.3.5. Koping Keluarga
Menurut Mc Cubbin (1981) dalam Rasmun (2004) koping keluarga
didefenisikan sebagai respon yang positif sesuai dengan masalah, afektif dan persepsi
dan respon perilaku yang digunakan keluarga untuk memecahkan masalah atau
peristiwa. Keluarga yang sehat dan fungsional cenderung bertindak dalam suatu arah
yang dapat mengurangi stres (Friedman, 1998). Strategi-strategi koping keluarga
berkembang dan berubah dari waktu ke waktu, sebagai respons terhadap
tuntutan-tuntutan atau stressor yang dialami (Friedman, 2003). Secara ringkasnya koping
keluarga adalah manajemen kejadian stress oleh keluarga dan tiap individu dalam
keluarga merupakan proses kognitif dan afektif dimana individu dan sistem
Respons-respons koping keluarga meliputi tipe strategi koping eksternal dan
internal. Sumber-sumber koping internal terdiri dari kemampuan keluarga yang
menyatu sehingga menjadi kohesif dan terintegrasi. Integrasi keluarga memerlukan
pengontrolan dari subsistem lewat ikatan kesatuan. Keluarga yang paling sukses
meghadapi masalah-masalah mereka adalah keluarga yang paling sering terintegrasi
dengan baik dimana anggota keluarga memiliki tanggung jawab yang kuat terhadap
kelompok dan tujuan-tujuan kolektifnya. Satu sumber koping lainnya adalah
fleksibilitas peran mampu memodifikasi peran-peran keluarga ketika dibutuhkan
(Friedman, 2003).
Sumber-sumber koping eksternal berhubungan dengan penggunaan sistem
pendukung sosial oleh keluarga, dalam memandang sumber-sumber eksternal ini,
jelas bahwa keluarga berbeda satu sama lain dalam hal sejauh mana mereka mampu
memperoleh persetujuan dari lingkungan mereka untuk memenuhi kebutuhan-
kebutuhan terhadap informasi, barang, dan pelayanan. Seringkali sumber-sumber
finansial dan pengetahuan kurang mendapat bantuan sehingga keluarga harus mampu
mengurangi beberapa tuntutan darinya. Hal ini dilakukan lewat aturan batasan-
batasan keluarga. Tanpa kemampuan yang memadai untuk mengamankan ketaatan
terhadap lingkungan melalui pengaturan efektif dari batasan keluarga dan
membawanya ke dalam masukan yang diperlukan, keluarga lebih berada pada risiko.
2.3.6 .Faktor yang Memengaruhi Strategi Koping Keluarga
Cara individu menangani situasi yang mengandung tekanan ditentukan oleh
pandangan positif, keterampilan memecahkan masalah, keterampilan sosial dan
dukungan sosial dan materi.
a. Kesehatan Fisik
Kesehatan merupakan hal yang penting, karena selama dalam usaha mengatasi
stres individu dituntut untuk mengerahkan tenaga yang cukup besar.
b. Keyakinan atau Pandangan Positif
Keyakinan menjadi sumber daya psikologis yang sangat penting, seperti
keyakinan akan nasib (external locus of control) yang mengerahkan individu
pada penilaian ketidakberdayaan (helplessness) yang akan menurunkan
kemampuan strategi coping tipe : problem solving focused coping.
c. Keterampilan Memecahkan Masalah
Keterampilan ini meliputi kemampuan untuk mencari informasi, menganalisa
situasi, mengidentifikasi masalah dengan tujuan untuk menghasilkan alternatif
tindakan, kemudian mempertimbangkan alternative tersebut sehubungan dengan
hasil yang ingin dicapai, dan pada akhirnya melaksanakan rencana dengan
melakukan suatu tindakan yang tepat.
d. Keterampilan Sosial
Keterampilan ini meliputi kemampuan untuk berkomunikasi dan bertingkah laku
dengan cara-cara yang sesuai dengan nilai-nilai sosial yang berlaku
e. Dukungan Sosial
Dukungan ini meliputi dukungan pemenuhan kebutuhan informasi dan emosional
pada diri individu yang diberikan oleh orang tua, anggota keluarga lain, saudara,
teman, dan lingkungan masyarakat sekitarnya.
f. Materi
Dukungan ini meliputi sumber daya berupa uang, barang- barang atau layanan
yang biasanya dapat dibeli.
2.3.7. Tipe Strategi Koping Keluarga
Upaya-upaya dan perilaku koping keluarga atau individual yang spesifik
untuk masalah atau situasi yang spesifik pula. Berbeda dalam situasi dan masalah,
berbeda pula solusinya yaitu penggunaan berbagai respons-respons koping. Akan
tetapi, respons- respons koping memiliki gaya-gaya dan kecondongan tertentu, yang
juga mempengaruhi tipe-tipe upaya-upaya tertentu di mana keluarga berhubungan
dengan suatu masalah. Dua tipe strategi koping keluarga adalah internal atau
intrafamilial(dalam keluarga inti) dan eksternal atau ekstrafamilial (di luar keluarga
inti).(Friedmen, 2003).
a. Strategi Koping Keluarga Internal
Dalam strategi koping keluraga internal atau intrafamilial (dalam keluarga inti)
terdapat 7 (tujuh) strategi yaitu:
1. Mengandalkan Kelompok Keluarga
Untuk mengatasi masalah/stressor yang dihadapinya, keluarga seringkali
sendiri. Keluarga melakukan ini dengan membuat struktur dan organisasi
yang lebih besar dalam keluarga, yakni dengan membuat jadwal dan tugas
rutinitas yang dipikul oleh setiap anggota keluarga yang lebih ketat. Hal ini
diharapkan setiap anggota dapat lebih disiplin dan taat. Dalam kondisi ini
keluarga dapat mengontrolnya, jika berhasil maka akan mencapai integrasi
dan ikatan yang lebih kuat. Burgess (1979) dalam Friedman (2003)
mengatakan bahwa strategi koping yang khas adalah disiplin diri dikalangan
anggota keluarga yang mengalami stress, mereka harus memelihara
ketenangan dan dapat memecahkan masalah karena mereka yang bertanggung
jawab terhadap diri sendiri dan anak-anaknya.
2. Penggunaan Humor
Perasaan humor merupakan asset yang penting dalam keluarga karena dapat
memberikan perubahan bagi sikap- sikap keluarga terhadap masalah-masalah
dan perawatan kesehatan. Humor juga diakui sebagai suatu cara bagi individu
dan kelompok untuk menghilangkan rasa cemas dan stress/tegang.
3. Lebih banyak melakukan pengungkapan bersama (memelihara ikatan)
Suatu cara untuk membawa keluarga lebih dekat satu sama lain dan
memelihara serta mengatasi tingkat stress dan pikiran, ikut serta dengan
aktivitas setiap anggota keluarga merupakan cara untuk menghasilkan suatu
ikatan yang kuat dalam sebuah keluarga. Cara untuk mengatasi masalah dalam
keluarga adalah: adanya waktu untuk makan bersama-sama dalam keluarga,
kegiatan yang menantang bersama keluarga, beribadah bersama, bermain
bersama, bercerita pada anak sebelum tidur, menceritakan pengalaman
pekerjaan maupun sekolah, tidak ada jarak diantara anggota keluarga.
4. Mengontrol makna dari masalah dan penyusunan kembali kognitif
Salah satu cara untuk menemukan koping efektif adalah menggunakan
mekanisme mental dengan mengartikan masalah yang dapat mengurangi atau
menetralisir secara kognitif rangsang berbahaya yang dialami dalam hidup.
Menambah pengetahuan keluarga merupakan cara yang paling efektif untuk
mengetahui stressor yaitu dengan keyakinan yang optimis dan penilaian yang
positif. Keluarga menggunakan strategi ini cenderung melihat segi positif dari
kejadian yang menyebabkan stress. (Friedman, 2003).
5. Pemecahan masalah bersama dikalangan anggota keluarga
Pemecahan masalah bersama dapat digambarkan sebagai suatu situasi dimana
keluarga dapat mendiskusikan masalah yang ada secara bersama-sama oleh
keluarga dengan mengupayakan dengan mencari solusi atau jalan keluar atas
dasar logika, mencapai suatu consensus tentang apa yang perlu dilakukan atas
dasar petunjuk, persepsi dan usulan dari anggota keluarga yang berbeda.
(Friedman, 2003).
6. Fleksibilitas Peran
Adanya perubahan dalam kondisi dan situasi dalam keluarga yang setiap saat
dapat berubah, fleksibilitas peran merupakan suatustrategi koping yang kokoh
fleksibilitas peran adalah sebuah strategi koping fungsional yang penting
untuk membedakan tingkat berfungsinya sebuah keluarga.
7. Menormalkan keadaan keluarga
Kecenderungan keluarga menormalkan keadaan sehingga keluarga dapat
melakukan koping terhadap sebuah stressor jangka panjang yang dapat
merusak kehidupan keluarga dan kegiatan rumah tangga. Friedman (2003)
mengatakan bahwa “Normalisasi” merupakan cara untuk
mengkonseptualisasikan bagaimana keluarga mengelola ketidakmampuan
seorang anggota keluarga, sehingga dapat menggambarkan respons keluarga
terhadap sakit atau kecacatan. Bila anak dalam anggota keluarga sakit, maka
keluarga dapat menormalkan situasi dengan meminimalkan situasi
abnormalitas dalam penampilan anak, berpartisipasi dalam kegiatan-kegiatan
biasa dan terus memelihara ikatan sosial.
b. Strategi Koping Keluarga Eksternal
Dalam strategi koping keluarga ekternal (ekstrafamilial) terdapat 4 (empat)
strategi yaitu :
1. Mencari informasi
Keluarga yang mengalami stress memberikan respons secara kognitif dengan
mencari pengetahuan dan informasi yang berhubungan dengan stressor. Ini
berfungsi untuk menambah rasa memiliki kontrol terhadap situasi dan
mengurangi perasaan takut terhadap orang yang tidak dikenal dan membantu
2. Memelihara hubungan aktif dengan komunitas
Pada strategi koping keluarga eksternal, dibutuhkan pemeliharaan hubungan
aktif dengan komunitas. Kategori ini berbeda dengan koping yang
menggunakan system dukungan sosial dimana kategori ini merupakan suatu
koping keluarga yang berkesinambungan, jangka panjang dan bersifat umum,
bukan sebuah kategori yang dapat meningkatkan stressorspesifik tertentu.
Dalam hal ini anggota keluarga adalah pemimpin dalam suatu kelompok,
organisasi dan kelompok komunitas.
3. Mencari dukungan sosial
Mencari sistem pendukung sosial dalam jaringan kerja sosial keluarga
merupakan strategi koping keluarga eksternal yang utama. Sistem pendukung
sosial ini dapat diperoleh dari sistem kekerabatan keluarga, kelompok
professional, para tokoh masyarakat dan lain-lain yang didasarkan pada
kepentingan bersama. Menurut Caplan (1974) dalam Friedman (2003),
terdapat tiga sumber umum dukungan sosial yaitu penggunaan jaringan
dukungan sosial informal, penggunaan sistem sosial formal, dan penggunaan
kelompok-kelompok mandiri.
4. Mencari dukungan spiritual
Beberapa studi mengatakan keluarga berusaha mencari dan mengandalkan
dukungan spiritual anggota keluarga sebagai cara keluarga untuk mengatasi
masalah. Friedman (2003) mengatakan bahwa kepercayaan kepada Tuhan dan
2.4. Keluarga
2.4.1. Konsep Keluarga
Menurut Notoatmodjo (2007), keluarga adalah unit terkecil dari masyarakat
yang terdiri atas kepala keluarga dan beberapa orang yang berkumpul dan tinggal
disuatu tempat di bawah satu atap dalam keadaan saling ketergantungan.
2.4.2. Struktur Keluarga
Struktur keluarga terdiri atas bermacam-macam, diantaranya adalah :
a. Patrilinear adalah keluarga sedarah yang terdiri atas sanak saudara sedarah dalam
beberapa generasi, dimana hubungan itu disusun melalui jalur garis ayah.
b. Matrilinear adalah keluarga sedarah yang terdiri dari sanak saudara sedarah
dalam beberapa generasi dimana hubungan itu disusun melalui jalur garis ibu.
c. Matrilokal adalah sepasang suami istri yang tinggal bersama keluarga sedarah
istri.
d. Patrilokal adalah sepasang suami istri yang tinggal bersama keluarga sedarah
suami.
e. Keluarga kawinan adalah hubungan suami istri sebagai dasar bagi pembinaan
keluarga, dan beberapa sanak saudara yang menjadi bagian keluarga karena
adanya hubungan dengan suami atau istri.
2.4.3 Ciri-Ciri Struktur Keluarga
Menurut Carter (1988), ciri-ciri struktur keluarga adalah :
a. Terorganisasi; saling berhubungan, saling ketergantungan antara anggota
b. Ada keterbatasan; setiap anggota memiliki kebebasan tetpai mereka juga
mempunyai keterbatasan dalam menjalankan fungsi dan tugasnya
masing-masing.
c. Ada perbedaan dan kekhususan; setiap anggota keluarga mempunyai peranan dan
fungsinya masing-masing.
2.4.4. Tipe/Bentuk Keluarga
Tipe dan bentuk keluarga terdiri atas :
a. Keluarga inti (Nuclear Family) adalah keluarga yang terdiri atas ayah, ibu dan
anak-anak.
b. Keluarga besar (Exstended Family) adalah keluarga inti ditambah dengan sanak
saudara, misalnya nenek, kakek, keponakan, saudara sepupu, paman, bibi dan
sebagainya.
c. Keluarga berantai (Serial Family) adalah keluarga yang terdiri atas wanita dan
pria yang menikah lebih dari satu kali dan merupakan satu keluarga inti.
d. Keluarga duda atau janda (Single Family) adalah keluarga yang terjadi karena
perceraian atau kematian.
e. Keluarga berkomposisi (Composite) adalah keluarga yang perkawinannya
berpoligami dan hidup secara bersama-sama.
f. Keluarga Kabitas (Cahabitation) adalah dua orang menjadi satu tanpa pernikahan
Keluarga di Indonesia umumnya menganut tipe keluarga besar, karena
masyarakat Indonesia yang terdiri atas berbagai suku bangsa hidup dalam suatu
komuniti dengan adat istiadat yang sangat kuat (Effendy, 1998).
2.4.5. Peranan Keluarga
Peranan keluarga menggambarkan seperangkat perilaku interpersonal, sifat,
kegiatan yang berhubungan dengan individu dalam posisi dan situasi tertentu.
Peranan individu dalam keluarga didasari oleh harapan dan pola perilaku dari
keluarga, kelompok dan masyarakat. Berbagai peranan yang terdapat di dalam
keluarga adalah sebagai berikut :
a. Peranan ayah; ayah sebagai suami dari istri dan anak-anak, berperan sebagai
pencari nafkah, pendidik, pelindung dan pemberi rasa aman, sebagai kepala
keluarga, sebagai anggota dari kelompok sosialnya serta sebagai anggota
masyarakat dari lingkungannya.
b. Peranan ibu; sebagai istri dan ibu dari anak-anaknya, ibu mempunyai peranan
untuk mengurus rumah tangga, sebagai pengasuh dan pendidik anak-anaknya,
pelindung dan sebagai salah satu kelompok dari peranan sosialnya serta sebagai
anggota masyarakat dari lingkungannya, disamping itu juga ibu berperan sebagai
pencari nafkah tambahan dalam keluarganya.
c. Peranan anak; anak-anak melaksanakan peranan psiko-sosial sesuai dengan
tingkatan perkembangannya baik fisik, mental, sosial dan spiritual (Effendy,
2.4.6. Tugas-tugas Keluarga
Pada dasarnya tugas pokok keluarga ada delapan, yaitu :
a. Pemeliharaan fisik keluarga dan para anggotanya.
b. Pemeliharaan sumber-sumber daya yang ada dalam keluarga.
c. Pembagian tugas masing-masing anggotanya sesuai dengan kedudukannya
masing-masing.
d. Sosialisasi antar anggota keluarga.
e. Pengaturan jumlah anggota rumah tangga.
f. Pemeliharaan ketertiban anggota keluarga.
g. Penempatan anggota-anggota keluarga dalam masyarakat yang lebih luas.
h. Membangkitkan dorongan dan semangat para anggota keluarga (Effendy, 1997).
2.5. Konsep Kekambuhan 2.5.1. Defenisi Kekambuhan
Kekambuhan merupakan keadaan pasien dimana muncul gejala penyakit yang
sama seperti sebelumnya dan mengakibatkan pasien harus dirawat kembali (Andri,
2008). Rawat Inap di Rumah Sakit (RS) terutama dilakukan atas indikasi keamanan
pasien skizofrenia karena adanya ide bunuh diri atau mencelakakan orang lain, dan
bila terdapat perilaku yang sangat terdisorganisasi atau tidak wajar termasuk bila
pasien tidak mampu memenuhi kebutuhan dasar berupa makan, perawatan diri dan
tempat tinggalnya. Selain itu Rawat Inap RS diperlukan untuk hal-hal yang berkaitan