186
NILAI PROGNOSTIK
TUMOR NECROSIS FACTOR ALPHA
PENDERITA DEMAM BERDARAH DENGUE
TANPA RENJATAN PADA ANAK
Prognostic Value of Tumor Necrosis Factor Alpha in Children
with Dengue Hemorrhagic Fever
St. Rahmah Rahim Aliah
1, Idham Jaya Ganda
1, Dasril Daud
1 1Bagian Ilmu Kesehatan Anak Fakultas Kedokteran Universitas Hasanuddin,
RS Dr. Wahidin Sudirohusodo Makassar
email :[email protected] / HP. 081241593320
ABSTRACT
Introduction. The pathogenesis of Dengue hemorrhagic fever (DHF) is still unclear. Cytokines are among several factors that play an important role in the pathogenesis of DHF. The aim of this study is to look at the role of proinflamatory cytokines, in particular TNF-α and its possible relationship with outcome. Methods. It is a prospective cohort study. Blood samples were collected from 160 patients of DHF without shock that admitted in Pediatric department Medical faculty Hasanuddin University/Wahidin Sudirohusodo General Hospital from January 2008 to February 2010. The subjects were followed up until occurrences of either shock or non-shock outcomes whereof 37 shock DHF patients and 123 without shock were obtained. The diagnosis of DHF was established using the WHO 1975 criteria. Serum TNF-α was measured using a quantitative sandwich enzyme immunoassay technique. Results. The initial serum levels of TNF-α were increased significantly in both groups, however the level was higher in the group of DHF who underwent shock (p<0,01). The Cut-off point ≥ 24 pg/ml which is obtained through the ROC analyses had the best prognostic value with sensitivity of 94,59%, spesificity of 87,80%, positive predictive value of 70%, negative predictive value of 98,18%, and odds ratio of 126 with 95% CI (27,452 to 578,339). Conclusions. The initial serum level of TNF-α is a prognostic factor for the outcome of DHF patient without shock and the limit of level ≥ 24 pg / ml is the most optimal value as a prognostic value.
Keywords: dengue hemorrhagic fever, children, S=shock, TNF-α, prognostic factor
ABSTRAK
Pendahuluan. Patogenesis demam berdarah dengue (DBD) hingga saat ini belum jelas. Sitokin merupakan salah satu faktor yang diduga berperan dalam patogenesis DBD. Penelitian ini bertujuan untuk melihat peranan sitokin proinflamasi yaitu TNF-α dan kemungkinan hubungannya dengan berat penyakit. Metode. Penelitian ini menggunakan metode kohort prospektif. Sampel darah dikumpulkan dari 160 penderita DBD tanpa renjatan (DBD-TR) yang dirawat di bagian Ilmu Kesehatan Anak Fakultas Kedokteran UNHAS/RS. Dr. Wahidin Sudirohusodo mulai Januari 2008 sampai dengan Februari 2010. Subyek diikuti sampai terjadi outcome renjatan atau tidak renjatan, sehingga diperoleh 37 penderita DBD-TR yang renjatan dan 123 penderita DBD-TR yang tidak mengalami renjatan. Diagnosis DBD menggunakan kriteria WHO 1975. Kadar TNF-α serum awal diukur menggunakan teknik kuantitatif Sandwich Enzyme Immunoassay. Hasil. Kadar TNF-α ser-um awal meningkat secara bermakna pada kedua kelompok tetapi lebih tinggi pada kelompok DBD-TR yang mengalami renjatan (p < 0.01). Titik potong ≥ 24 pg/ml yang diperoleh melalui analisis ROC mempunyai nilai prognostik yang terbaik dengan sensitivitas 94,59%, spesifisitas 87,80%, nilai prediksi positif 70%, nilai prediksi negatif 98,18%, odds ratio 126 dengan 95% IK (27,452 – 578,339). Kesimpulan. Kadar TNF-α serum awal merupakan faktor prognostik terhadap outcome penderita DBD-TR anak dan batas nilai kadar TNF-α serum awal ≥ 24 pg/ml merupakan nilai yang paling optimal dalam menentukan outcome penderita DBD-TR
187
PENDAHULUAN
Demam berdarah dengue (DBD)
hingga saat ini masih merupakan masalah
kesehatan
global
karena
menjadi
penyebab utama kesakitan dan kematian
pada banyak negara di dunia. Di wilayah
Asia
Tenggara
dengan
populasi
penduduk sebanyak 1,5 milyar, kurang
lebih 1,3 milyar penduduknya memiliki
risiko menderita demam dengue (DD)
atau DBD. Indonesia menempati urutan
kedua setelah Thailand dengan angka
kematian (Case Fatality Rate) 2%. Di
Sulawesi Selatan pada tahun 2003
dilaporkan angka kematian DBD adalah
3,89% (Anwar et al., 2003).
Patogenesis DBD belum diketahui
secara pasti, sebagian besar sarjana masih
menganut
the secondary heterologous
infection hypothesis yang menyatakan
bahwa DBD terjadi bila seseorang setelah
terinfeksi virus dengue (VD) pertama
kali, kemudian mendapat infeksi VD
yang kedua dengan serotipe yang
berbeda (Soedarmo et al., 2002). Pada
infeksi VD yang pertama terbentuk
antibodi yang akan menetralkan VD yang
serotipenya sama (homolog). Infeksi
berikutnya dengan serotipe yang berbeda
akan berikatan dengan antibodi yang
sudah
ada
sebelumnya
tapi
tidak
menetralisasi. Virus dengue dan antibodi
non netralisasi akan berikatan dengan
reseptor Fc pada permukaan monosit/
makrofag, kemudian VD masuk ke dalam
makrofag dan terjadi replikasi virus dan
mengaktivasi
makrofag
yang
akan
melepaskan sitokin yaitu Tumor Necrosis
Factor Alpha (TNF-
α),
Interleukin-1
(IL-1) dan Interleukin-12 (IL-12). Tumor
Necrosis Factor Alpha yang diproduksi
oleh makrofag teraktivasi merupakan
sitokin utama pada respon inflamasi akut
terhadap mikroba (Baratawidjaja, 2006).
Efek
biologi
TNF-
α
adalah
meningkatkan ekspresi molekul adhesi
pada permukaan endotel pembuluh darah
yaitu
intercellular adhesion molecule-1
(ICAM-I),
vascular
cell
adhesion
molecule-1 (VCAM-I),
selectin dan
integrin ligand, juga pada permukaan
lekosit yaitu
selectin
ligand dan
integrin
(Setiati, 2004b, Murgue et al., 2001,
Whalen et al., 2001). Ekspresi molekul
adhesi
tersebut
akan
menyebabkan
peningkatan
permeabilitas
pembuluh
darah dan migrasi lekosit ke tempat
infeksi untuk menyingkirkan mikroba.
Selain itu produksi TNF-
α dalam jumlah
yang
besar
dapat
menghambat
kontraktilitas otot jantung, menurunkan
tekanan darah (renjatan), trombosis
intravaskuler dan ekspresi
Tissue Factor
(TF) (Abbas dan Lichtman, 2005).
Peningkatan permeabilitas pembuluh
darah akan menyebabkan perembesan
plasma (plasma leakage) dari ruang
intravaskuler
ke
ruang
interstisial
sehingga terjadi peningkatan hematokrit,
hipoproteinemia,
hiponatremia,
hipo-volemia (renjatan), adanya cairan dalam
rongga pleura dan peritonium (WHO,
1999, Setiati, 2004b, Sutaryo, 2004,
Soegijanto, 2006).
Masa krisis DBD yang berlangsung
singkat yaitu 48-72 jam dan kemudian
disusul masa penyembuhan yang cepat
tanpa ada gejala sisa, diduga kuat terjadi
akibat peranan mediator atau sitokin
(Sutaryo, 2004). Oleh karena itu penting
dilakukan penelitian untuk mengetahui
sitokin yang berperan dan efek sitokin
tersebut sebagai faktor prognostik pada
penderita DBD seperti TNF-
α.
Peningkatan
TNF-
α berkorelasi
dengan
manifestasi perdarahan dan
patogenesis DBD. Beberapa penelitian
sebelumnya
menunjukkan
hubungan
yang bermakna antara tingginya kadar
TNF-
α dengan beratnya penyaki
t(
Kittigul et al. 2000, Suharti et al. 2004,
Braga et al. 2001). Tujuan penelitian ini
adalah menganalisis nilai prognostik
TNF- pada penderita DBD-TR
188
dapat memperbaiki dinamika sitokin agar
outcome penderita DBD-TR lebih baik.
METODE PENELITIAN
Penelitian ini merupakan suatu
penelitian
observasional
dengan
pendekatan
kohort
prospektif
yang
dilakukan di bagian Ilmu Kesehatan
Anak fakultas Kedokteran universitas
Hasanuddin/RS
dr.
Wahidin
Sudirohusodo, Makassar dari bulan
Januari 2008 sampai Februari 2010.
Kriteria inklusi pada penelitian ini
adalah Penderita DBD-TR, umur 1 tahun
sampai 15 tahun, dan bersedia menjadi
sampel penelitian. Kriteria eksklusi yaitu
menderita penyakit infeksi virus, bakteri
atau parasit, berdasarkan pemeriksaan
klinis dan laboratorium dan sementara
mendapat
pengobatan
dengan
kortikosteroid.
Pemeriksaan
sampel
darah
dilakukan di Pusat Riset Laboratorium
Prodia Jakarta. Penelitian ini disetujui
oleh komisi etik penelitian kesehatan
Fakultas
Kedokteran
Universitas
Hasanuddin, Makassar. Semua penderita
dicatat umur, jenis kelamin, status gizi,
gejala klinik, hematokrit, trombosit dan
lekosit. Penderita diamati dalam waktu
tertentu untuk memdapatkan
outcome
(renjatan, tidak renjatan). Penderita
didiagnosis dengan kriteria WHO,
kemudian
dikonfirmasi
dengan
pemeriksaan anti Dengue IgM dan IgG
(rapid test). Selanjutnya dilakukan
pengambilan sampel darah awal (sampel
darah penderita pada saat masuk rumah
sakit) untuk pemeriksaan kadar sitokin
TNF-. Kadar high sensitivity (HS)
TNF-
α diukur dengan tehnik kuantitatif
Sandwich Enzyme Immunoassay . Satuan
dalam pemeriksaan sitokin ini adalah
pikogram (pg) per milliliter. Penentuan
status
gizi
dilakukan
berdasarkan
parameter berat badan aktual dikali 100
% dan dibagi berat badan pada persentil
50 dari grafik NCHS 2000 menurut tinggi
badan
aktual
sesuai
umur
yang
dinyatakan dalam persen. Gizi baik jika
terletak antara 90 %-100 %, gizi kurang
jika terletak antara 70 %- <90 % dan gizi
buruk jika < 70 %. Nilai titik potong (cut
off point) kadar TNF-
α serum awal
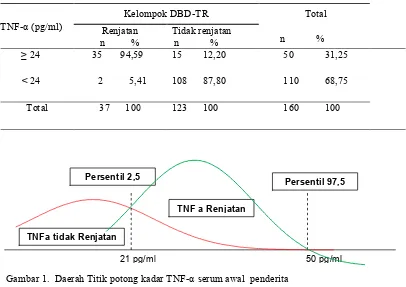
diperoleh melalui tahapan berikut:
1)
Menentukan nilai titik potong terendah
dan tertinggi
(gambar 1), 2) Menghitung
ketepatan prognostik kadar TNF-
α serum
awal (sensitivitas, spesifisitas, nilai
prediksi positif dan nilai prediksi negatif)
setiap titik potong. (tabel 4), 3)
Menggunakan
Receiver Operator Curve
(ROC). Sensitivitas digambarkan pada
ordinat
Y,
sedangkan
1-spesifisitas
digambarkan pada aksis X. Metode
statistik yaitu analisis univariat untuk
deskripsi data-data berupa deskripsi
frekuensi, nilai rata-rata,
standar deviasi
dan
rentangan.
Analisis
bivariat
digunakan uji t dan uji X
2(Chi square).
Nilai bermakna adalah p <0,05.
HASIL PENELITIAN
Selama
pengamatan
dari
160
penderita DBD-TR terdapat 37 penderita
yang mengalami renjatan dan 123
penderita tidak mengalami renjatan.
Karakteristik
sampel
DBD-TR
berdasarkan jenis kelamin, umur, lama
demam dan status gizi baik pada
kelompok yang mengalami renjatan
maupun yang tidak mengalami renjatan
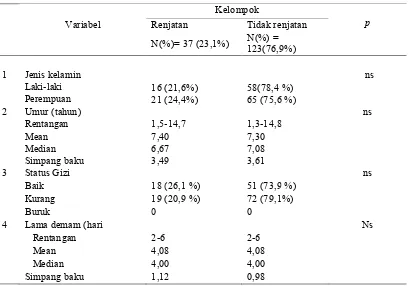
tidak berbeda bermakna (tabel 1).
Analisis hubungan rerata hari demam
dengan outcome tidak berbeda bermakna
sehingga hari demam bukan merupakan
faktor prognostik (tabel 2)
Evaluasi hasil pemeriksaan kadar
TNF-
189
Nilai prognostik kadar TNF-
Berdasarkan ROC terlihat Nilai
TNF-
α serum awal ≥
24 merupakan nilai
yang paling optimal sebagai nilai
prognostik dalam menentukan
outcome
karena letaknya terjauh dari garis
diagonal dan mendekati sudut kiri atas
dan memiliki Area Under Curve (AUC)
terbesar yaitu 0,9129 (95 % Confidence
Interval (CI) 0,858-0,966) (gambar 2).
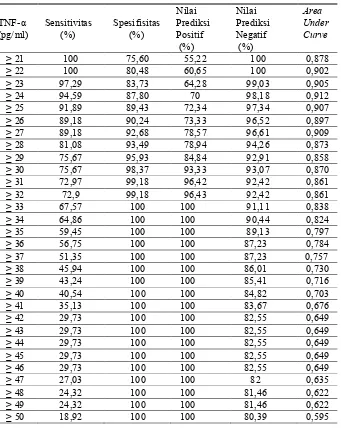
Nilai Ketepatan prognostik kadar
TNF-
α serum awal ≥
24
pg/ml
(sensitivitas dan spesifisitas) dapat dilihat
pada tabel 4.
DISKUSI
Demam berdarah dengue sampai
saat ini masih merupakan masalah
kesehatan masyarakat terutama DBD-R
karena sering menimbulkan kegawatan
dan
menjadi salah satu penyebab
kematian pada anak. Kematian terjadi
terutama pada penderita DBD yang berat
yaitu DBD
dengan renjatan
yang
berkepanjangan dan berulang, DBD
dengan perdarahan gastrointestinal dan
DBD dengan ensefalopati.
Penelitian ini menggunakan desain
kohort prospektif untuk mengidentifikasi
faktor-faktor
prognostik
terhadap
outcome
penderita DBD – TR yang
dilaksanakan dari periode Januari 2008
hingga Februari 2010, dan diperoleh 160
sampel yang kemudian diikuti perjalanan
penyakitnya sehingga pada akhirnya
didapatkan 37 subyek (23,1%) yang
mengalami renjatan dan 123 subyek
(76,9%) yang tidak mengalami renjatan.
Analisis dilakukan terhadap efek dari
faktor jenis kelamin, status gizi, umur,
lama demam dan kadar serum awal
TNF-α.
Kejadian renjatan pada penderita
DBD lebih sering pada anak dengan
status gizi baik, hal ini dihubungkan
dengan peningkatan antibodi dan adanya
reaksi antigen antibodi yang cukup baik
sehingga terjadi infeksi VD yang berat
(Soedarmo, 2005, Soegijanto, 2004).
Pada penelitian ini didapatkan hasil yang
berbeda yaitu tidak ada pengaruh status
gizi terhadap outcome (P= 0,676).
Berdasarkan umur subyek pada
penelitian ini, secara statistik tidak
terdapat perbedaan yang bermakna rerata
umur antara kedua kelompok (p= 0,793).
Umur adalah salah satu faktor yang
mempengaruhi kepekaan terhadap infeksi
VD. Di Indonesia, Filipina, Thailand dan
Malaysia, DBD yang menyerang
anak-anak paling banyak pada umur 5-9 tahun
(Soedarmo, 2005). Mayoritas kasus pada
anak (95%) terdapat pada umur di bawah
15 tahun, sedang pada bayi (< 12 bulan)
sekitar 5% dari seluruh kasus
DBD-TR/DBD-R (Nguyen et al., 2004).
Bethell et al, 2001 juga melaporkan hasil
yang sama dalam penelitiannya dengan p
= 0,43.
Lama
demam
menentukan
perjalanan penyakit DBD dan kadar
sitokin TNF- . Pada masa awal
perlangsungan penyakit DBD, viremia
VD
masih
berlangsung
sehingga
makrofag
yang
terinfeksi
akan
memproduksi sitokin TNF- (Barata
widjaja, 2006). Tetapi pada penelitian ini
tidak terdapat hubungan antara lama
demam dengan outcome penderita
DBD-TR. Hal ini berbeda dengan penelitian
yang dilakukan oleh Chakravarti dan
Kumaria,
2006
yang
mendapatkan
perbedaan yang bermakna kadar TNF-
berdasarkan lama demam, yaitu kadar
TNF- lebih tinggi pada lama demam
5-8 hari dibandingkan dengan lama demam
1-4 hari. Hal ini mungkin karena pada
penelitian ini hanya dilakukan dua kali
pengambilan sampel yaitu pada saat
penderita masuk rumah sakit dan pada
saat terjadi renjatan, sedangkan pada
penelitian
Chakravati dan
Kumaria
dilakukan beberapa kali yaitu pada hari
ke 0, 1,2 dan pada hari ke 7.
190
dibandingkan
dengan
yang
tidak
mengalami
renjatan.
Hasil
uji
t
memperlihatkan
bahwa
terdapat
perbedaan sangat bermakna antara kedua
kelompok ini dengan nilai p
= 0,000
(p<0,05). Ini menunjukkan bahwa
peranan sitokin TNF-
α
lebih menonjol
pada DBD-TR yang mengalami renjatan.
Hal ini terjadi karena viremia VD yang
meningkat sehingga banyak makrofag
yang terinfeksi yang akan memproduksi
sitokin TNF-
α
lebih banyak, bersamaan
dengan itu kadar sitokin anti inflamasi
antara lain IL-10 masih rendah sehingga
tidak dapat menghambat produksi sitokin
TNF-
α
sehingga menimbulkan efek
patologik. Fungsi sitokin TNF-
α
adalah
merangsang ekspresi molekul adhesi
pada endotel pembuluh darah dan lekosit
yang akan menyebabkan peningkatan
permeabilitas pembuluh darah dan reaksi
inflamasi (Abbas dan Lichtman, 2005,
Nguyen et al., 2004). Hasil penelitian ini
sesuai dengan yang dilaporkan oleh
Kittigul et al., 2000, bahwa rerata kadar
sitokin TNF-
α
sangat tinggi pada
penderita
DBD
dengan
renjatan
sedangkan Perez et al., 2004, melaporkan
bahwa kadar IL-10 meningkat pada
penderita DBD dibandingkan kontrol.
Hasil yang sama juga dilaporkan oleh
Suharti et al., 2004 yang membandingkan
konsentrasi
plasma
sitokin
selama
perlangsungan penyakit. Pada 2 pasien
yang meninggal ditemukan peningkatan
konsentrasi TNF-
α (keduanya 2500
pg/ml). Braga et al., 2001 di Brasil
mendapatkan
kadar
TNF-
α
yang
meningkat
secara
bermakna
pada
penderita DBD dengan
manifestasi
perdarahan dibandingkan dengan kontrol.
Peningkatan kadar TNF-
α
berhubungan
dengan beratnya penyakit.
Terjadi peningkatan kadar TNF-
α
serum awal melebihi nilai normal pada
kedua kelompok. Hal ini karena pada
infeksi VD terjadi kompleks antigen dan
antibodi
yang
akan
mengaktivasi
makrofag untuk mengeluarkan sitokin
TNF-
α
. Oleh karena itu nilai normal
TNF-
α
tidak dapat digunakan sebagai
pembeda
antara
kedua
kelompok
sehingga
diperlukan
analisis
untuk
menentukan titik potong yang paling
optimal.
Pada analisis titik potong kadar
TNF-
α
didapatkan titik potong terendah
dari kadar TNF-
α
kelompok DBD-TR
yang mengalami renjatan yaitu pada nilai
21, 12 pg/ml dan nilai titik potong
tertinggi pada kelompok tidak renjatan
pada nilai 50,89 pg/ml, antara kedua titik
potong ini terdapat 30 titik potong.
Analisis
30
titik
potong
tersebut
berdasarkan
nilai
sensitivitas
dan
spesifisitasnya menunjukkan bahwa nilai
TNF-
α serum awal terbaik dalam
membedakan DBD-TR renjatan dan tidak
renjatan adalah pada batas
≥
24 pg/ml
yang dapat dilihat pada kurva ROC
dengan area under curve (AUC) tertinggi
yaitu 0,9129 (95 % Confidence Interval [
CI ] 0,858-0,966).
Titik potong kadar TNF-
α serum
awal
≥
24 pg/ml mempunyai sensitivitas
94,59 %, spesifisitas 87,80 %, dengan
demikian, kadar TNF-
α serum awal ≥
24
pg/ml
mempunyai
kemampuan
mengindentifikasi renjatan 94,59 % dan
menyatakan tidak renjatan 87,80 %.
Nilai kadar TNF-
α serum awal ≥
24
pg/ml mempunyai nilai prediksi positif
70% dan nilai prediksi negatif 98,18 %.
Artinya bila Nilai kadar TNF-
α serum
awal
≥
24 pg/ml maka kemungkinan
penderita DBD-TR renjatan adalah 70%
sedangkan bila kadar TNF-
α serum
awal
< 24 pg/ml maka kemungkinan penderita
DBD-TR tidak renjatan adalah 98,18%.
Batas kadar TNF-
α serum awal ≥
24
pg/ml menunjukkan perbedaan yang
sangat bermakna dalam hal
outcome
dengan nilai p= 0,000 (p< 0,01),
odds
ratio sebesar 126 dengan 95% IK
(27,452-578,339). Ini berarti kadar
TNF-α serum awal≥
24 pg/ml merupakan
faktor prognostik terhadap
outcome
dengan kemungkinan risiko renjatan
sebesar 126 kali.
191
DBD-TR yaitu kadar TNF-
α serum awal.
Dengan mengetahui faktor prognostik
tersebut, dapat membuat kita lebih
berhati-hati
dan
waspada
dalam
melakukan
pengelolaan
terhadap
penderita DBD-TR terlebih apabila
didapatkan kadar TNF-
α serum awal ≥
24
pg/ml. Akan tetapi tetap harus dipikirkan
pengaruh faktor-faktor lain yang dapat
mempengaruhi kadar TNF-
α
seperti
infeksi parasit, virus dan bakteri serta
terapi kortikosteroid.
Peneliti
menyadari
terdapat
keterbatasan pada penelitian ini di
antaranya tidak dilakukan penelitian
terhadap serotipe VD karena perbedaan
serotipe VD akan memberikan gambaran
sitokin yang berbeda, juga tidak
dilakukan analisis terhadap faktor lain
yang dapat mempengaruhi
outcome
penderita DBD seperti karakterikstik
hematologi.
Sedangkan
kekuatan
penelitian ini adalah desain kohort
prospektif yang digunakan sehingga efek
dari faktor-faktor prognostik dapat
diikuti secara simultan dan dilakukan
penentuan titik potong nilai terbaik
dengan menggunakan
Receiver Operator
Curve
(ROC), sehingga diperoleh kadar
TNF-
α serum awal
≥ 24 pg/ml sebagai
nilai prognostik yang paling optimal.
KESIMPULAN
Kadar TNF-
α serum awal
dapat
digunakan sebagai faktor prognostik
renjatan pada DBD-TR dan kadar TNF-
α
serum awal
≥ 24 pg/ml merupakan nilai
terbaik untuk membedakan
outcome
DBD-TR renjatan dan tidak renjatan
SARAN-SARAN
Dengan mengetahui pentingnya
pengaruh faktor kadar TNF-
α serum awal
sebagai
nilai
prognostik
terhadap
outcome
penderita
DBD-TR
anak
diharapkan
dapat
menjadi
bahan
pertimbangan
untuk
melakukan
pemeriksaan kadar TNF-
α
sebagai salah
satu acuan tambahan untuk penanganan
DBD-TR. Apabila didapatkan kadar
TNF-
α
serum awal
≥ 24 pg/ml, perlu
dilakukan penanganan yang lebih khusus
dan intensif terhadap penderita DBD-TR.
Masih perlu dilakukan penelitian lanjut
dengan turut melibatkan faktor-faktor
lain yang juga berhubungan dengan
outcome DBD-TR seperti karakteristik
hematologi dan serotipe VD.
DAFTAR PUSTAKA
Abbas, A.K. and Lichtman, A.H. 2005.
Cellular
and Molecular Immunology,5
thEd.,
Elsevier
Saunders.
Philadelphia.
Anwar, M., Tulang, T., Aruh, S. 2003.
Profil Kesehatan Provinsi Sulawesi
Selatan 2002. Makassar. Dinkes
Prov. Sul-Sel.
Baratawidjaja, K.G. 2006.
Imunologi
Dasar.
Edisi
VII.
Fakultas
Kedokteran UI. Jakarta.
Bethell,
D.B.,
Gamble,
J.,
Loc,
P.P.,Dung, N.M., et al. 2001.
Noninvasive
Measurement
of
Microvascular Leakage in Patient
with Dengue Fever and Dengue
Hemorrhagic Fever. 15;32(2):243-53
Http://www.icmr.nic.in/ijmr/2006
(akses 14 Juni 2009).
Braga, E.L., Moura, P., Pinto, L., et al.
2001. Detection of Circulant Tumor
Necrosis
Factor-alpha,
Soluble
Tumor Necrosis Factor p75 and
Infant in Brazilian Patients with
Dengue
Fever
and
Dengue
Hemorrhagic Fever. 96(2) : 229-32
http://www.icmr.nic.in/ijmr/2006
(akses 14 juni 2009).
Chakravarti, A., Kumaria, R. 2005.
Circulating levels of tumour necrosis
factor-
α & interferon
-
γ in patients
with dengue & dengue haemorrhagic
fever during an
aoutbreak.123(1):11-4
http://www.Indian_J_Med_Res
123 (akses 27 Agustus 2009).
Ganda, I.J. dan Bombang, H. 2005.
192
Kesehatan Anak RS dr. Wahidin
Sudirohusodo
Makassar
Januari
1998 – Desember 2005.
Jurnal
Medika Nusantara. 26: 244 – 250.
Hadinegoro, S.R., Satari, H.I. 2005.
Demam Berdarah Dengue: Naskah
Lengkap Pelatihan bagi Pelatih
Dokter Spesialis Anak dan Dokter
Spesialis Penyakit Dalam dalam
Tatalaksana Kasus DBD. Balai
Penerbit FKUI. Jakarta.
Halstead, S.B. 2007. Dengue Fever and
Dengue Hemorrhagic Fever. In
Nelson Textbook of Pediatric.
17
thEd. Behrman, R.E., Kliegman, R.M.,
Jenson, H.B.. WB Saunders Co:
Philadelphia.
Kresno, S.B. 2003.
Imunologi: Diagnosis
dan Prosedur Laboratorium. Edisi
IV. Balai Penerbit FK-UI. Jakarta.
Kittigul, L., Tempron, W., Sajirarat, D.
2000.
Determination
of
tumor
necrosis
factor-alpha
levels
in
dengue virus infected patients by
sensitive biotin-streptavidin
enzyme-linked immunosorbent assay. J Virol
Methods, 90:51-7.
Laksono, I.S. 2007. Tata Laksana Infeksi
Dengue pada Anak. Pelatihan dan
Simposium
Nasional
DBD,
Yogyakarta.
Makhija, P., Yadav, S. Thakur, A. 2003.
Tumor Necrosis Factor Alpha and
Interleukin-6 in Infants with Sepsis
http://www.sangita_yahoo@hotmail.
com (akses 2 juni 2008).
Mathew, A., Kurane, I., Green, S., 1998.
Predominance of HLA-Restricted
Cytotoxic T-Lymphocyte Responses
to Serotype-Cross-Reactive Epitopes
on Nonstructural Proteins following
Natural Secondary Dengue Virus
Infection.
Journal of Virology.
72(5):3999-4004.
Manson, A. L. 2002.
Cell Biology and
genetics. 2
nded. Mosby: London.
Philadelphia.
Mulatsih, S. 2004.
Endotel . Dalam
Tatalaksana syok dan perdarahan
pada Demam Berdarah Dengue.
Medika Fakultas Kedokteran UGM.
Yogyakarta.
Murque, B., Cascar, O., Deparis, X.
2001. Plasma concentrasion of
SVCAM-1 and severity of dengue
infection. J Med Virology.
65(1):97-104
Nguyen, T.H., Lei, H.Y., Nguyen, T.L.,
et al. 2004. Dengue Hemorrhagic
Fever In Infants: A Study of Clinical
and Cytokine Profile. Vol.2 ;189.
http://www.JID.com/ (akses 12 Des
2009).
Prodia, 2005. Informasi Laboratorium.
Demam Berdarah Dengue.
Perez, A.B., Garcia, G., Sierra, B., 2004.
IL-10 levels in Dengue patients:
some findings from the exceptional
epidemiological conditions in Cuba.
J Med Virol, 73:230-4.
Roberts, I., Alderson, P., Bunn, F. 2004.
Colloid Versus Crystalloid for Fluid
Resuscitation
in
Critically
Ill
Patients. The Cochrane Library. 4: 1
– 33.
Schierhout, G. and Roberts, I. 1998.
Fluid Resuscitation with Colloid or
Crystalloid Solutions in Critically Ill
Patients: A Systematic Review of
Randomised Trials. BMJ. 316: 961 –
964.
Seema and Jain, S.K. 2005. Molecular
Mechanism of Pathogenesis of
Dengue Virus: Entry and Fusion
With Target Cell. Indian Journal of
Clinical Biochemistry. 20; 2: 92 –
103.
Setiati, T.E. 2004a.
Tatalaksana Syok
dan Perdarahan Pada DBD. Medika
Fakultas Kedokteran Universitas
Gadjah Mada: Yogyakarta.
193
sebagai faktor diskriminan untuk
memprediksi syok pada demam
berdarah
dengue.
Disertasi.
Semarang.
Fakultas
Kedokteran
Universitas Diponegoro.
Setiati, T.E. 2006.
Colloid Versus
Crystalloid.
Makalah
disajikan
dalam
symposium
Pediatric
Challenge, Ikatan Dokter Anak
Indonesia Cabang Sumatera Utara,
Medan.
Setiati, T.E., Soemantri, Ag. 2009.
Demam Berdarah Dengue pada
Anak:
Patofisiologi,
Resusitasi
mikrovaskuler dan terapi Komponen
Darah. Pelita Insani: Semarang
Soedarmo, S.S., Garna, H., Hadinegoro
S.R. 2002.
Buku Ajar Infeksi dan
Penyakit Tropis. Ikatan Dokter Anak
Indonesia: Jakarta.
Soedarmo, S.S. 2005. Masalah Demam
Berdarah
di
Indonesia
dalam
Demam Berdarah Dengue. Balai
Penerbit
Fakultas
Kedokteran
Universitas Indonesia: Jakarta.
Soegijanto, S. 2006.
Demam Berdarah
Dengue.
Edisi
2.
Airlangga
University Press: Surabaya.
Soegijanto, S., Yotopranoto, S. dan
Salamun. 2004.
Demam Berdarah
Dengue : Tinjauan dan Temuan
Baru di Era 2003. Airlangga
Universitas Press: Surabaya.
Suharti, C., Gorp, Eric C.M., et al.2003.
Cytokine Patterns during Dengue
Shock
Syndrome.
172-177.
http://www.john-libbey-eurotext.fr/
fr/revues/bio_rech/ecn/e-docs/
article.md ( akses 23 juni 2009).
Sutaryo, 2004. Dengue. Medika Fakultas
Kedokteran
Universitas
Gadjah
Mada: Yogyakarta.
Whalen, M.J., Doughty, L.A., Carlos,
T.M., Wisniewski, S.R., Kochanek,
P.M.,
Carcillo,
J.A.
2001.
Intercellular adhesion molecule-1
and vascular cell adhesion
molecule-1 are increased in the plasma of
children
with
sepsis-induced
multiple organ failure.
Vol.28:2600-2607. Critical care medicine.
WHO. 1999.
Regional guidelines on
dengue / DHF prevention and
control. http:// www.whosea.org/
en/section10/section332/section
554.htm (akses 7 September 2009).
Wills, B.A. 2001. Volume Replacement
in Dengue Shock Syndrome. Dengue
Bulletin. 2: 50 - 54.
Wills, B.A., Nguyen, M.D., Dong,
T.H.T., et al. 2005. Comparison of
Three
Fluid
Solutions
for
Resuscitation in Dengue Shock
Syndrome.
N Engl J Med. 353; 9:
877 – 889.
194
Tabel 1. Karakteristik kelompok DBD-TR yang renjatan dan tidak renjatan
Kelompok
p
Variabel
Renjatan
Tidak renjatan
N(%)= 37 (23,1%)
N(%) =
123(76,9%)
1
Jenis kelamin
Laki-laki
Perempuan
16 (21,6%)
21 (24,4%)
58(78,4 %)
65 (75,6 %)
ns
2
Umur (tahun)
ns
Rentangan
1,5-14,7
1,3-14,8
Mean
Median
Simpang baku
7,40
6,67
3,49
7,30
7,08
3,61
3
Status Gizi
ns
Baik
18 (26,1 %)
51 (73,9 %)
Kurang
19 (20,9 %)
72 (79,1%)
Buruk
0
0
4
Lama demam (hari
Ns
Rentangan
2-6
2-6
Mean
4,08
4,08
Median
4,00
4,00
Simpang baku
1,12
0,98
Tabel 2. Hubungan hari demam dengan outcome renjatan dan tidak renjatan penderita
DBD-TR
Lama demam (hari)
Kelompok DBD-TR
Total
Renjatan
Tidak renjatan
2
3
4
5
6
1 (12,5%)
12 (32,4%)
13 (20,6%)
5(13,2%)
6(42,9%)
7(87,5 %)
25(67,6%)
50(79,4%)
33(86,8%)
8(57,1 %)
8 (100%)
37 (100%)
63(100%)
38(100%)
14(100%)
195
Tabel 3. Nilai rerata kada r TNF-
α
serum awal DBD-TR renjatan dan tidak renjatan
*p< 0,05
Tabel 4. Sensitivitas, spesifisitas, nilai prediksi positif,, dan nilai prediksi negatif dari
masing-masing nilai TNF-
α
serum awal
TNF-
α
(pg/ml)
Sensitivitas
(%)
Spesifisitas
(%)
Nilai
Prediksi
Positif
(%)
Nilai
Prediksi
Negatif
(%)
Area
Under
Curve
≥
21
100
75,60
55,22
100
0,878
≥ 2
2
100
80,48
60,65
100
0,902
≥
23
97,29
83,73
64,28
99,03
0,905
≥
24
94,59
87,80
70
98,18
0,912
≥
25
91,89
89,43
72,34
97,34
0,907
≥
26
89,18
90,24
73,33
96,52
0,897
≥
27
89,18
92,68
78,57
96,61
0,909
≥
28
81,08
93,49
78,94
94,26
0,873
≥
29
75,67
95,93
84,84
92,91
0,858
≥
30
75,67
98,37
93,33
93,07
0,870
≥ 3
1
72,97
99,18
96,42
92,42
0,861
≥ 3
2
72,9
99,18
96,43
92,42
0,861
≥ 3
3
67,57
100
100
91,11
0,838
≥
34
64,86
100
100
90,44
0,824
≥
35
59,45
100
100
89,13
0,797
≥
36
56,75
100
100
87,23
0,784
≥
37
51,35
100
100
87,23
0,757
≥
38
45,94
100
100
86,01
0,730
≥
39
43,24
100
100
85,41
0,716
≥
40
40,54
100
100
84,82
0,703
≥
41
35,13
100
100
83,67
0,676
≥
42
29,73
100
100
82,55
0,649
≥
43
29,73
100
100
82,55
0,649
≥
44
29,73
100
100
82,55
0,649
≥
45
29,73
100
100
82,55
0,649
≥
46
29,73
100
100
82,55
0,649
≥ 4
7
27,03
100
100
82
0,635
≥ 4
8
24,32
100
100
81,46
0,622
≥ 4
9
24,32
100
100
81,46
0,622
≥
50
18,92
100
100
80,39
0,595
TNF-α (pg/ml)
Kelompok DBD-TR
Renjatan (n = 37)
Tidak renjatan (n = 123)
Mean
32,97*
12,88 *
Median
28,86
8,77
Simpang Baku
10,25
12,89
196
TNFa tidak RenjatanTNF a Renjatan
21 pg/ml 50 pg/ml
Persentil 2,5 Persentil 97,5