i
TESIS
HUBUNGAN
TUMOR NECROSIS FAC
TOR ΑLPHA
(TNF-
α) DENGAN KEJADIAN RESISTENSI INSULIN
PADA ANAK OBESITAS
KADEK SURYA JAYANTI
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
i
TESIS
HUBUNGAN
TUMOR NECROSIS FAC
TOR ΑLPHA
(TNF-
α) DENGAN KEJADIAN RESISTENSI INSULIN
PADA ANAK OBESITAS
KADEK SURYA JAYANTI NIM 1014018102
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
ii
HUBUNGAN
TUMOR NECROSIS FAC
TOR ΑLPHA
(TNF-
α) DENGAN KEJADIAN RESISTENSI INSULIN
PADA ANAK OBESITAS
Tesis untuk Memperoleh Gelar Magister pada Program Magister, Program Studi Ilmu Biomedik
Program Pascasarjana Universitas Udayana
KADEK SURYA JAYANTI NIM 1014018102
PROGRAM MAGISTER
PROGRAM STUDI ILMU BIOMEDIK
PROGRAM PASCASARJANA
UNIVERSITAS UDAYANA
DENPASAR
iii
Lembar Pengesahan
TESIS INI TELAH DISETUJUI PADA TANGGAL 6 APRIL 2016
Mengetahui
TesisiniTelahDiujipada
Tanggal 26Januari 2016
Ketua Program Studi Ilmu Biomedik Program Pascasarjana Universitas Udayana,
Dr. dr. Gde Ngurah Indraguna Pinatih, MSc, Sp.GK NIP. 195805211985031002
Direktur Program Pascasarjana
Universitas Udayana,
Prof. Dr. dr. A.A.Raka Sudewi, Sp.S(K) NIP. 195902151985102001
Pembimbing I,
Dr. dr. I Gst Lanang Sidiartha, Sp.A(K) NIP. 1962006101988031004
Pembimbing II,
iv
Panitia Penguji Tesis Berdasarkan SK Rektor Universitas Udayana
Dengan Nomor: 1382/UN14.4/HK/2016
Tertanggal 1 April 2016
Ketua : Dr. dr. I Gst Lanang Sidiartha, Sp.A(K)
Sekretaris : dr. IGN Sanjaya Putra, SH, Sp.A(K)
Anggota : 1. Prof. Dr. dr. I Gede Raka Widiana, Sp.PD-KGH
2. dr. I Made Arimbawa, Sp.A (K)
vi
UCAPAN TERIMA KASIH
Pertama-tama perkenankanlah penulis memanjatkan puji syukur ke hadapan
Ida Sang Hyang Widhi Wasa/Tuhan Yang Maha Esa, karena atas berkat dan
karunia-Nya maka tesis yang berjudul ” Hubungan Tumor Necrosis Factor αlpha
(TNF-α) dengan kejadian resistensi insulin pada anak obesitas” dapat
terselesaikan dengan baik.
Penulis menyadari bahwa tanpa bimbingan, pengarahan, sumbangan pikiran,
dorongan semangat, dan bantuan lainnya yang sangat berharga dari semua pihak,
tesis ini tidak akan terlaksana dengan baik dan lancar. Oleh karena itu, pada
kesempatan ini penulis menyampaikan rasa terimakasih yang setulus-tulusnya dan
penghargaan yang setinggi-tingginya kepada Rektor Universitas Udayana, Prof.
Dr. dr. Ketut Suastika, Sp.PD-KEMD dan Dekan Fakultas Kedokteran (FK)
Universitas Udayana, Prof. Dr. dr. Putu Astawa, Sp.OT, yang telah memberikan
kesempatan dan fasilitas kepada penulis untuk mengikuti dan menyelesaikan
Program Pendidikan Dokter Spesialis I (PPDS I) di Universitas Udayana.
Terimakasih pula penulis ucapkan kepada Direktur Program Pascasarjana
Universitas Udayana, Prof. Dr. dr.A.A. Raka Sudewi, Sp.S(K), yang telah
memberikan kesempatan kepada penulis untuk menjadi mahasiswa Program Pasca
Sarjana, Program Studi Kekhususan Kedokteran Klinik (combined degree) serta
Ketua Program Pascasarjana Kekhususan Kedokteran Klinik (combined degree),
Dr. dr. Gde Ngurah Indraguna Pinatih, M.Sc, Sp.GK, yang telah memberikan
kesempatan kepada penulis untuk menjadi mahasiswa Program Pascasarjana,
vii
Penulis juga menyampaikan terimakasih kepada Direktur RSUP Sanglah
Denpasar, dr. A.A.A Saraswati, M.Kes, yang telah memberikan kesempatan dan
fasilitas kepada penulis untuk melanjutkan pendidikan di Bagian/SMF Ilmu
Kesehatan Anak Rumah Sakit Umum Pusat (RSUP) Sanglah Denpasar, kepada
Kepala Bagian/SMF Ilmu Kesehatan Anak FK Universitas Udayana/RSUP
Sanglah, dr. Bagus Ngurah Putu Arhana, Sp.A(K), yang telah memberikan
kesempatan penulis untuk mengikuti PPDS I dan telah memberikan dukungan,
semangat, serta bimbingan selama pendidikan, serta kepada Ketua Program Studi
Pendidikan Dokter Spesialis I (KPS PPDS-I) Bagian/SMF Ilmu Kesehatan Anak
FK Universitas Udayana/RSUP Sanglah, dr. Ketut Suarta, Sp.A(K), yang telah
memberikan kesempatan, bimbingan, dan dukungan sejak awal sampai akhir
pendidikan penulis. Terima kasih karena telah menjadi orang tua selama penulis
menjalani pendidikan PPDS I IKA.
Terimakasih yang tulus juga penulis sampaikan kepada pembimbing
akademik, dr. Eka Gunawijaya, Sp.A(K), yang senantiasa memberikan
bimbingan, dukungan, dan arahan selama penulis mengikuti PPDS I di
Bagian/SMF Ilmu Kesehatan Anak FK Universitas Udayana/RSUP Sanglah.
Kepada Dr. dr. I Gst Lanang Sidiartha, Sp.A(K) dan dr. IGN Sanjaya Putra, SH,
Sp.A(K) sebagai pembimbing yang telah banyak memberikan bimbingan serta
meluangkan waktu dan pemikiran dalam penyusunan tesis ini sehingga dapat
terselesaikan dengan baik, serta Prof. Dr. dr. I Gede Raka Widiana, Sp.PD-KGH,
dr. I Made Arimbawa, Sp.A (K), dan Dr. dr. Ida Sri Iswari, Sp.MK., M.Kes
viii
penyusunan dan penulisan tesis ini, penulis menyampaikan rasa terimakasih yang
sedalam-dalamnya.
Penulis tidak lupa menyampaikan rasa terimakasih kepada seluruh supervisor
Bagian/SMF Ilmu Kesehatan Anak FK Universitas Udayana/RSUP Sanglah atas
segala bimbingan, dukungan, dan bantuan yang diberikan selama penulis
menempuh pendidikan, seluruh staf Bagian/SMF Ilmu Kesehatan Anak Fakultas
Kedokteran Universitas Udayana/RSUP Sanglah atas segala bimbingan dan
bantuan yang diberikan selama penulis menempuh pendidikan, serta rekan sejawat
PPDS I Bagian/SMF Ilmu Kesehatan Anak Fakultas Kedokteran Universitas
Udayana/RSUP Sanglah, atas pengertian, bantuan, dan kerjasama yang baik
selama masa pendidikan dan pembuatan tesis penulis.
Penulis juga menyampaikan terimakasih yang sebesar-besarnya kepada kepala
sekolah dan murid-murid SDN 5 Dauh Puri, SDN 6 Dauh Puri, SDN 24 Dauh
Puri, SDN 7 Dauh Puri dan SD Cipta Dharma Denpasar atas pengertian, bantuan,
dan kerjasama yang baik selama pengambilan data, serta kepada Sdri. Dian
Andryani, dr. Vina Paramitha, dr. Ambara Dewi, dr. Novita Tjiang, dan dr. Tri
Apriastini atas bantuan dan kerjasama yang baik dalam pengumpulan data di lima
sekolah dasar.
Kepada kedua orangtua (Bapak Drs. I Ketut Ginastra dan Ibu Ni Nyoman
Sutarmi, S.Pd) yang dengan penuh kasih sayang membesarkan, mendidik,
memberikan dukungan dan menanamkan kecintaan pada pendidikan kepada
penulis serta kepada bapak/ibu mertua Bapak I Nyoman Suatra dan Ibu Ni
ix
terimakasih yang tak berhingga. Tak lupa pula penulis sampaikan terimakasih
yang sedalam-dalamnya kepada suami (I Nyoman Sudiarka, ST) dan anak-anak
tercinta (Putu Aliya Sasmita Arkayanti, Kadek Anindita Saskia Arkayanti, dan
Komang Surya Satya Pramodhana Arka) yang telah begitu sabar, tegar, dan
mandiri serta selalu memberikan dukungan, doa, kasih tak terhingga, inspirasi,
dan motivasi kepada penulis selama menempuh pendidikan. Terimakasih juga
penulis sampaikan kepada saudara terkasih Putu Agus Prayogi, S.ST.Par, M.Par,
Komang Indra Sukmawati S.Pd, Ketut Kartika Diah Utami, SE. Ak., serta seluruh
keluarga besar yang turut memberikan dukungan kepada penulis.
Kepada semua pihak, sahabat, rekan paramedis, dan non paramedis yang tidak
bisa penulis sebutkan satu persatu di sini, penulis mengucapkan terimakasih atas
seluruh dukungan dan bantuan yang telah diberikan selama penulis menjalani
pendidikan PPDS I IKA.
Penulis menyadari sepenuhnya bahwa tesis ini jauh dari sempurna. Dengan
segala kerendahan hati, penulis mohon maaf apabila ada kesalahan dalam
penulisan tesis ini. Sekiranya, penulis tetap mohon petunjuk untuk perbaikan
supaya hasil yang tertuang dalam tesis ini dapat bermanfaat bagi ilmu kedokteran
dan pelayanan kesehatan.
Denpasar, Maret 2016
x ABSTRAK
HUBUNGAN TUMOR NECROSIS FACTOR ΑLPHA (TNF-α) DENGAN
KEJADIAN RESISTENSI INSULIN PADA ANAK OBESITAS
Resistensi insulin merupakan kondisi penurunan sensitivitas jaringan perifer terhadap insulin. Resistensi insulin merupakan usaha kompensasi tubuh untuk mempertahankan kadar glukosa darah dalam batas normal. Resistensi insulin berperan dalam pathogenesis diabetes mellitus tipe 2 dan merupakan salah satu komorbid dari obesitas. Faktor yang dianggap berperan dalam terjadinya resistensi insulin pada obesitas adalah proses inflamasi kronis mikro yang melibatkan beberapa mediator proinflamasi. Tumor necrosis factor alpha (TNF-α) merupakan mediator proinflamasi yang dianggap berperan dalam terjadinya resistensi insulin pada obesitas. Penelitian ini bertujuan untuk mengetahui hubungan TNF-α dengan resistensi insulin pada anak dengan obesitas.
Penelitian ini menggunakan rancangan potong lintang dengan regresi logistik sederhana untuk mendapatkan nilai OR (odss ratio). Pemeriksaan berat badan, tinggi badan, lingkar abdomen, kadar insulin serum, kadar glukosa puasa, kadar TNF-α dilakukan pada anak obesitas usia 6-10 tahun yang tidak menderita penyakit infeksi, keganasan, dislipidemia, dan diabetes mellitus tipe 2. Penelitian ini dilakukan selama lima bulan sejak bulan Agustus 2015 sampai dengan Desember 2015 pada anak sekolah dasar di Denpasar.
Sebanyak 35 subjek yang dianalisis, sebanyak 23 subjek laki-laki, rerata kadar TNF-α pada kelompok resistensi insulin adalah 2,47 pg/ml (SB 0,72) dan sebesar 1,93 pg/ml (SB 0,40) pada kelompok anak obesitas tanpa resistensi insulin (OR=7,72;IK95% 1,13-52,93;P=0,038).
Hasil penelitian ini menyimpulkan bahwa terdapat hubungan antara TNF-α serum dengan kejadian resistensi insulin pada anak dengan obesitas.
xi ABSTRACT
ASSOCIATION BETWEEN TUMOR NECROSIS FACTOR ALPHA AND INSULIN RESISTANCE IN OBESE CHILDREN
Insulin resistance is a condition of decreased sensitivity to insulin in peripheral tissues. It is a compensation effort to maintain blood glucose level within normal limits. Insulin resistance plays a role in the pathogenesis of type 2 diabetes mellitus and is one of the co-morbidities of obesity. Factors to be considered to play a role in obesity related insulin resistance is chronic micro-inflammation involving pro-inflammatory mediator. Tumor necrosis factor alpha (TNF-α) is a pro-inflammatory mediator that are considered instrumental in the development of insulin resistance in obesity. This study was aimed to determine the association between TNF-α and insulin resistance in obese children.
This was a cross-sectional study with simple logistic regression to calculate odds ratio (OR). Measurement of bodyweight, height, waist circumference, serum insulin level, fasting glucose level, TNF-α level was performed in obese children aged 6 to 10 year who are not suffering from infectious diseases, malignancies, dyslipidemia, and type 2 diabetes mellitus. This study was conducted for five months from August 2015 until December 2015 on primary school student in Denpasar.
Thirty five subject was analysed, with 23 males, mean of TNF-α on insulin resistance group was 2.47 pg/ml (SD 0.72) compared with 1.93 (SD 0.40) on non insulin resistance group (OR=7,72;IK95% 1,13-52,93;P=0,038).
Result of this study was TNF-α was associated with insulin resistance in obese children.
xii
DAFTAR ISI
Halaman
SAMPUL DALAM ... i
PRASYARAT GELAR ... ii
LEMBAR PENGESAHAN ... iii
PENETAPAN PANITIA PENGUJI ... iv
SURAT PERNYATAAN BEBAS PLAGIAT... v
UCAPAN TERIMAKASIH ... vi
ABSTRAK ... x
ABSTRACT ... xi
DAFTAR ISI ... xii
DAFTAR GAMBAR ... xv
DAFTAR TABEL ... xvi
DAFTAR SINGKATAN DAN LAMBANG... xvii
DAFTAR LAMPIRAN ... xix
BAB I PENDAHULUAN ... 1
1.1 Latar Belakang ... 1
1.2 Rumusan Masalah ... 4
1.3 Tujuan Penelitian ... 4
1.4 Manfaat Penelitian ... 4
BAB II KAJIAN PUSTAKA ... 5
xiii
2.1.1 Definisi ... 5
2.1.2 Patogenesis dan etiologi ... 5
2.1.3 Diagnosis ... 9
2.1.4 Tatalaksana ... 11
2.1.5 Komorbiditas ... 14
2.1.6 Peran obesitas sentral pada resistensi insulin ... 23
2.2 Resistensi Insulin ... 25
2.2.1 Definisi ... 25
2.2.2 Patogenesis ... 26
2.2.3 Kriteria diagnosis ... 28
2.3 Peran Tumor Necrosis Factor alpha (TNF-α) pada Resistensi Insulin 29
2.3.1 Proses inflamasi pada obesitas ... 29
2.3.2 Sitokin proinflamasi ... 30
2.3.3 Peran TNF-α dalam resistensi insulin ... 33
BAB III KERANGKA BERPIKIR, KONSEP, DAN HIPOTESIS ... 36
3.1 Kerangka Berpikir ... 36
3.2 Kerangka Konsep ... 38
3.3 Hipotesis Penelitian ... 38
BAB IV METODE PENELITIAN ... 39
4.1 Rancangan Peneltian ... 39
4.2 Tempat dan Waktu Penelitian... 39
4.3 Penentuan Sumber Data ... 39
xiv
4.3.2 Sampel penelitian ... 40
4.4 Variabel Penelitian ... 41
4.5 Definisi Operasional Variabel ... 41
4.6 Instrumen Penelitian ... 44
4.7 Prosedur Penelitian ... 45
4.8 Alur Penelitian ... 56
4.9 Analisis Data... 57
4.10 Etika Penelitian ... 58
BAB V HASIL PENELITIAN ... 59
5.1 Karakteristik Subjek Penelitian ... 59
5.2 Hubungan Kadar TNF- α dan Beberapa Parameter ... 61
5.3 Analisis Multivariat ... 62
BAB VI PEMBAHASAN ... 64
6.1 Karakteristik Subjek ... 64
6.2 Hubungan Kadar TNF- α dan Beberapa Parameter dengan Resistensi Insulin ... 66
BAB VII SIMPULAN DAN SARAN ... 73
7.1 Simpulan ... 73
7.2 Saran ... 73
DAFTAR PUSTAKA ... 74
xv
DAFTAR GAMBAR
Halaman
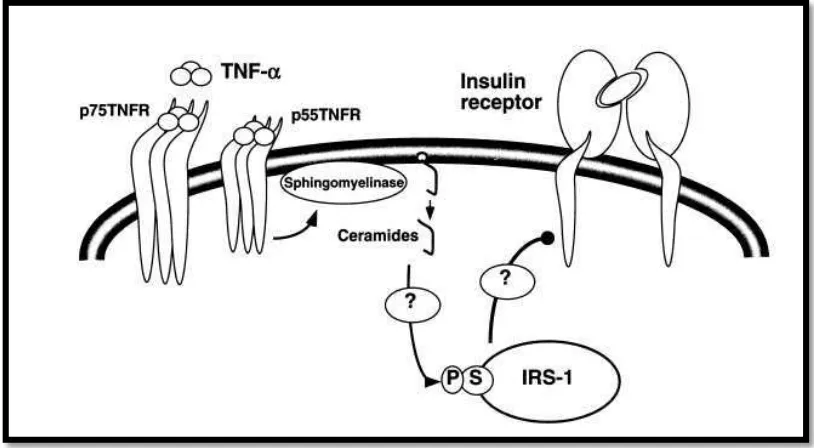
Gambar 2.1 Mekanisme Inhibisi Reseptor Insulin oleh TNF-Α ... 35
Gambar 3.1 Hubungan antara TNF-α dengan Resistensi Insulin pada Obesitas 37
Gambar 3.2 Bagan Kerangka Konsep ... 38
Gambar 4.1 Rancangan Penelitian ... 39
Gambar 4.2 Cara Pemasangan Alat Pengukur Tinggi Badan ... 48
Gambar 4.3 Posisi Anak Saat Pengukuran Tinggi Badan ... 48
Gambar 4.4 Cara Pengukuran Lingkar Perut ... 50
Gambar 4.5 Alur Penelitian... 56
xvi
DAFTAR TABEL
Halaman
Tabel 5.1 Karakteristik Subjek ... 61
Tabel 5.2 Analisis Bivariat Faktor Risiko yang Berhubungan dengan Resistensi
Insulin pada Anak dengan Obesitas ... 62
xvii
DAFTAR SINGKATAN DAN LAMBANG
SINGKATAN
asil CoA : asil koenzim A
ACE : Association of Clinical Endocrinologist BB : berat badan GLUT-4 : glucose transporter member 4 HDL : High Density Lipoprotein
HOMA-IR : Homeostasis Model Assessment of Insulin Resistance IGF : insulin-like growth factor
IL-6 : interleukin-6 IL-8 : interleukin-8 IL-10 : interleukin-10 IMT : Indeks Massa Tubuh IQR : interquartile range
IRS-1 : insulin receptor substrate-1 IRS-2 : insulin receptor substrate-2
kg : kilogram
mg : milligram
ml : mililiter
MRI : magnetic resonance imaging
NCHS : National Center for Health Statistics NIH : the National Institue of Health OR : odds ratio
OSA : obstructive sleep apnea PI3K : phosphoinocitide 3-kinase PKC : protein kinase C
PR : prevalence ratio
RDA : Recommended Dietary Allowance SD : Standard of Deviation
SB : simpang baku
TB : tinggi badan
TLK : Tebal Lipatan Kulit
TNF-α : tumor necrosis factor alpha
xviii LAMBANG
= : sama dengan
< : kurang dari
> : lebih dari
≥ : lebih dari sama dengan
≤ : kurang dari sama dengan
xix
DAFTAR LAMPIRAN
Halaman
Lampiran 1 Surat Keterangan Kelaikan Etik ... 79
Lampiran 2 Rekomendasi Badan Penanaman Modal dan Perizinan Pemerintah Provinsi Bali ... 80
Lampiran 3 Rekomendasi Penelitian dari Badan Kesatuan Bangsa dan Politik ... 81
Lampiran 4 Rekomendasi Penelitian dari Dinas Pendidikan, Pemuda dan Olahraga Kota Denpasar ... 82
Lampiran 5 Penjelasan dan Informasi ... 83
Lampiran 6 Informed Consent ... 87
Lampiran 7 Kuesioner ... 89
Lampiran 8 Hasil Analisis Data ... 92
BAB I
PENDAHULUAN
1.1 Latar Belakang
Beberapa tahun belakangan ini, obesitas telah menjadi masalah kesehatan
yang epidemik. Di seluruh dunia, prevalensi obesitas pada anak meningkat secara
konstan sejak tahun 1980-an. Pada tahun 2007, diperkirakan 22 juta anak usia di
bawah 5 tahun overweight, dengan lebih dari 75% dari anak yang overweight dan
obesitas tinggal di negara berpendapatan rendah dan menengah (WHO, 2008).
Berdasarkan American Obesity Association, 30% anak dan remaja berusia antara 6
dan 19 tahun overweight dan sekitar 15% memenuhi kriteria obesitas. Prevalensi
obesitas pada anak dan remaja berusia antara 10 hingga 17 tahun dilaporkan
sebesar 4,9%. Prevalensi overweight dan obesitas pada masa anak-anak sebesar
21-25% dan 5-6% di Australia, 7,7% dan 3,7% di Cina, dan 20% dan 75 di
negara-negara Uni Eropa (Arslan dkk., 2010).
Riset Kesehatan Dasar (Riskesdas) pada tahun 2007 menemukan prevalensi
obesitas pada anak Indonesia usia 5-15 tahun sebesar 8,3% (Sartika, 2011).
Penelitian di Jakarta mendapatkan prevalensi obesitas pada anak sekolah dasar
usia 10-12 tahun di lima wilayah di Jakarta sebesar 15,3% dari 600 anak (Sjarif
dkk., 2014). Penelitian di Bali mendapatkan prevalensi obesitas 11% pada anak
berusia 11-17 tahun di kota Denpasar dan Badung dan sebesar 15% pada anak
usia 6-10 tahun (Adhianto dan Soetjiningsih, 2002; Dewi dan Sidiartha, 2013).
Komorbiditas dari obesitas pada anak dan remaja termasuk kelainan endokrin,
i
psiokososial, dan perkembangan berbagai jenis keganasan (Klish, 2013).
Komorbid tertentu seperti diabetes mellitus dan steatohepatitis, yang sebelumnya
dianggap sebagai penyakit orang dewasa saat ini sudah banyak ditemukan pada
anak dengan obesitas. Semua efek yang tidak diinginkan ini memperpendek usia
harapan hidup. Penelitian menunjukkan bahwa perubahan vaskuler,
histopatologis, dan metabolik ini dimulai pada usia anak-anak. Selain itu, obesitas
pada masa remaja meningkatkan risiko penyakit dan kematian prematur pada usia
dewasa, terlepas dari obesitas pada masa dewasa (Arslan dkk., 2010).
Obesitas meningkatkan risiko penyakit kardiovaskuler pada orang dewasa dan
mempunyai hubungan yang amat kuat dengan resistensi insulin pada individu
dengan normoglikemia dan individu dengan diabetes mellitus tipe 2. Penelitian
Framingham menunjukkan peningkatan insiden penyakit kardiovaskuler seiring
dengan peningkatan berat badan pada laki-laki dan perempuan. Baik pada
anak-anak maupun orang dewasa, ditemukan adanya hubungan antara jaringan adiposa
dengan resistensi insulin. Penurunan berat badan dihubungkan dengan penurunan
konsentrasi insulin dan peningkatan sensitifitas insulin pada orang dewasa dan
remaja. (Steinberger dan Daniels, 2003). Penelitian di Inggris menemukan
prevalensi sindrom resistensi insulin pada anak dengan obesitas sebesar 30% pada
anak berusia di bawah 12 tahun (Viner dkk., 2005).
Resistensi insulin pada obesitas terkait dengan proses inflamasi yang terjadi
pada obesitas. Beberapa jenis sitokin mediator inflamasi diproduksi oleh jaringan
adiposa. Mediator yang terutama adalah interleukin-6 (IL-6), tumor necrosis
interleukin-ii
10 (IL-10) bukan merupakan produk jaringan adiposa, tetapi kadarnya yang
bersirkulasi berada di bawah kontrol dari adipokin. Pada pasien obesitas,
peningkatan IL-6, CRP, TNF-α, serta penurunan adiponektin dan IL-10,
menginduksi keadaan proinflamasi, menghasilkan resistensi insulin dan disfungsi
endotel (Bastard dkk., 2006).
Penelitian pada binatang menunjukkan gangguan pada sinyal insulin
merupakan komponen penting pada terjadinya resistensi insulin (Saad dkk.,
1992). Penelitian pada manusia menunjukkan bahwa kelompok dengan obesitas
menunjukkan kadar TNF-α yang lebih tinggi dibandingkan dengan kelompok
yang tidak obesitas (Hotamisligil dkk., 1995). Penelitian oleh Aygun dkk. (2005)
menunjukkan bahwa kadar TNF-α pada anak prapubertas dengan obesitas lebih
tinggi dibandingkan dengan anak dengan berat badan normal. Hasil serupa juga
diperoleh Alikasifoglu dkk. (2009) pada anak usia 10 hingga 14 tahun dan Aycan
dkk. (2005) pada anak usia 8 hingga12 tahun. Selain itu, pada anak dengan
obesitas didapatkan peningkatan kadar TNF-α dan indeks HOMA yang
menunjukkan adanya peran TNF-α dalam terjadinya resistensi insulin. Penelitian
oleh Dandona dkk. (1997) menunjukkan bahwa obesitas berhubungan dengan
peningkatan kadar TNF-α dan penurunan kadar TNF-α seiring dengan penurunan
berat badan dikatakan memperbaiki resistensi insulin pada subjek.
Sampai saat ini, penelitian yang menganalisis hubungan antara TNF-α dengan
resistensi insulin pada anak dengan obesitas di Indonesia masih sangat terbatas.
Oleh karena itu penelitian ini dilakukan untuk mengetahui hubungan antara
iii
1.2Rumusan Masalah
Rumusan masalah dalam penelitian ini adalah apakah terdapat hubungan
antara TNF-α dengan kejadian resistensi insulin pada anak obesitas?
1.3Tujuan Penelitian
1.3.1 Tujuan umum
Tujuan umum penelitian ini adalah membuktikan hubungan antara TNF-α
dengan resistensi insulin pada anak obesitas.
1.3.2Tujuan khusus
1.3.2.1 Menentukan angka prevalensi resistensi insulin pada anak obesitas
1.3.2.2 Menentukan kadar TNF α pada anak obesitas
1.3.2.3 Menentukan hubungan antara TNF α dengan resistensi insulin
1.4Manfaat Penelitian
1.4.1 Manfaat akademis
Penelitian ini diharapkan dapat menambah wawasan keilmuan mengenai
hubungan antara TNF-α dengan kejadian resistensi insulin pada anak obesitas.
1.4.2 Manfaat pengembangan penelitian
Dari data hasil penelitian ini diharapkan dapat digunakan sebagai acuan untuk
penelitian selanjutnya.
1.4.2 Manfaat praktis
Dari hasil penelitian ini diharapkan dapat memberikan wawasan untuk
penatalaksanaan anak obesitas dalam praktik sehari-hari serta kemungkinan
penggunaan pemeriksaan TNF-α untuk menmprediksi terjadinya resistensi insulin
BAB II
KAJIAN PUSTAKA
2.1 Obesitas
2.1.1 Definisi
Obesitas didefinisikan sebagai akumulasi lemak yang berlebih atau abnormal
yang berisiko mengganggu kesehatan (WHO, 2014).
Metode untuk mengukur berat badan anak berbeda berdasarkan usia. Untuk anak
usia 0-5 tahun dipergunakan WHO Child Growth Standards 2006. Sedangkan
untuk anak usia 5-19 tahun, WHO mengembangkan Growth Reference Data yang
merupakan rekonstruksi dari standar National Center for Health Statistics
(NCHS)/WHO 1977 dan menggunakan data NCHS dilengkapi dengan data dari
standar WHO dengan sampel anak-anak usia hingga 5 tahun. Obesitas
didiagnosis bila didapatkan Indeks Massa Tubuh (IMT) lebih dari dua standar
deviasi berdasarkan umur dan jenis kelamin. (WHO, 2008).
2.1.2 Patogenesis dan etiologi
2.1.2.1 Gangguan pada kontrol homeostasis keseimbangan energi
Pada individu dengan obesitas, kadar leptin meningkat bila dibandingkan
individu dengan berat badan normal. Konsentrasi leptin proporsional dengan
massa lemak tubuh baik pada individu dengan obesitas maupun tidak. Obesitas
bukan merupakan akibat dari defisiensi leptin yang bersirkulasi, tetapi lebih
ataupun pada transpor leptin ke sistem saraf pusat (Gurevich-Panigrahi dkk.,
2009; National Collaborative on Childhood Obesity Research).
Disfungsi dari mediator selain leptin juga terlibat pada obesitas. Sitokin lain
yang juga berperan dalam transmisi informasi dari jaringan adiposa ke otak yaitu
TNF-α juga meningkat pada individu dengan obesitas yang mengalami resistensi
insulin. Terdapat pula disfungsi pada protein yang berperan pada fosforilasi
oksidatif pada adiposit serta pada faktor transkripsi yang mengatur lipogenesis
dan ekspresi gen dari enzim yang terkait dengan homeostasis lemak dan glukosa.
(Gurevich-Panigrahi dkk., 2009; National Collaborative on Childhood Obesity
Research).
2.1.2.2 Faktor genetik
Faktor genetik juga mempunyai peranan penting dalam patogenesis obesitas.
Bentuk obesitas dismorfik di mana faktor genetik berperan di antaranya sindrom
Prader-Willi, sindrom Ahlstrom,sindrom Laurence-Moon-Biedl, sindrom Cohen,
dan sindrom Carpenter. Beberapa penelitian menunjukkan hubungan antara
variasi sekuens DNA pada gen tertentu dan terjadinya obesitas.
(Gurevich-Panigrahi dkk., 2009; National Collaborative on Childhood Obesity Research).
Hubungan antara obesitas pada manusia dengan faktor lain berkaitan dengan
keseimbangan energi juga telah dilaporkan. Mutasi pada gen reseptor
beta-3-adrenergik dihubungkan dengan onset diabetes mellitus onset dini dan resistensi
insulin sebagaimana peningkatan berat badan pada pasien dengan obesitas
morbid. Beberapa hasil penelitian menunjukkan hasil yang tidak konsisten antara
obesitas. IL-8 ini berkaitan dengan massa lemak dan sistem TNF. Peningkatan
kadar IL-8 dapat merupakan faktor yang menghubungkan obesitas dengan risiko
kardiovaskuler yang lebih tinggi. Sebagian besar penelitian genomik pada
manusia menunjukkan heterogenitas genetik yang mempengaruhi regulasi indeks
massa tubuh. (Gurevich-Panigrahi dkk., 2009; National Collaborative on
Childhood Obesity Research).
2.1.2.3 Faktor lingkungan
Faktor lingkungan berinteraksi dengan suseptibilitas genetik pada patogenesis
obesitas. Sebagai contoh, cedera pada hipotalamus akibat trauma atau
pembedahan dan lesi destruktif pada regio ventromedial atau nukleus
paraventrikuler dapat menyebabkan obesitas. Beberapa faktor pada obesitas
hipotalamus adalah hiperfagia, gangguan pada fungsi reproduktif, penurunan
aktivitas simpatis dan peningkatan aktivitas parasimpatis. Kelainan endokrin
seperti penyakit Cushing, sindrom polikistik ovarium dan pemakaian beberapa
obat (golongan phenothiazine; seperti antidepresan klorpromazin; amitriptilin,
valproat, steroid, glukokortikoid, antihipertensi terazosin) juga dikaitkan dengan
obesitas (Gurevich-Panigrahi dkk., 2009; National Collaborative on Childhood
Obesity Research).
2.1.2.4 Asupan makanan
Pada individu dengan obesitas dikatakan terdapat kelebihan masukan energi
dibandingkan pengeluaran energi sebanyak 30-40 kkal pada awalnya dan
kemudian meningkat secara bertahap untuk mempertahankan peningkatan berat
gangguan keseimbangan energi. Lemak mengandung lebih banyak kalori
dibandingkan karbohidrat atau protein. Tiap gram lemak mengandung 9 kalori,
sementara karbohidrat dan protein mengandung 4 kalori per gram. Diduga bahwa
mekanisme yang mengatur nafsu makan bereaksi lebih lambat pada lemak
dibandingkan karbohidrat dan protein sehingga rasa kenyang muncul lebih
lambat. Peningkatan densitas makanan, porsi makanan, rasa yang lebih enak,
peningkatan ketersediaan dan biaya yang murah meningkatkan kejadian obesitas.
Individu dengan obesitas berusaha melakukan diet untuk menurunkan berat
badan, akan tetapi pada saat seseorang mengurangi asupan energi, terdapat
pergeseran ke arah keseimbangan energi negatif. Seseorang dapat mengalami
penurunan berat badan tetapi bersamaan dengan itu juga terjadi penurunan laju
metabolisme dan terdapat penurunan pengeluaran energi. Sistem tubuh berusaha
untuk mengembalikan berat badan pada set point tertentu dan hal ini
menunjukkan bahwa untuk mempertahankan keseimbangan energi tergantung
pada berbagai jalur umpan balik metabolik yang diatur oleh suseptibilitas gen
individu. Seseorang yang sebelumnya dengan obesitas dan saat ini dengan berat
badan normal pada umumnya memerlukan lebih sedikit kalori untuk
mempertahankan berat badannya dibandingkan dengan seseorang yang tidak
pernah mengalami obesitas. Berkurangnya pengeluaran energi kemungkinan
sebagian besar akibat dari perubahan pada konversi energi kimia menjadi aktivitas
mekanik pada otot skeletal (Gurevich-Panigrahi dkk., 2009; National
2.1.2.5 Aktivitas fisik
Aktivitas fisik dapat dibagi menjadi aktivitas olahraga dan bukan olahraga.
Aktivitas bukan olahraga termasuk kegiatan terkait pekerjaan dan aktivitas hidup
harian. Sulit untuk mengukur energi yang dikeluarkan dalam aktivitas bukan
olahraga. Secara umum, peningkatan perilaku sedentary dan berkurangnya
aktivitas harian dan pekerjaan bertanggungjawab terhadap obesitas. Peningkatan
pengeluaran energi dengan aktivitas fisik mempunyai peran yang positif dalam
mengurangi cadangan lemak dan mengatur keseimbangan energi, terutama bila
dikombinasikan dengan modifikasi diet (Gurevich-Panigrahi dkk., 2009; National
Collaborative on Childhood Obesity Research).
2.1.3 Diagnosis
Secara klinis obesitas dapat dengan mudah dikenali dengan tanda dan gejala
yang khas antara lain wajah membulat, pipi tembem, dagu rangkap, leher relatif
pendek, dada yang membesar dengan payudara yang membesar, perut membuncit
dengan dinding perut yang berlipat-lipat dan kedua tungkai umumnya berbentuk
X. Untuk menegakkan diagnosis, diperlukan pengukuran yang obyektif dengan
pengukuran antropometrik dan laboratorik (Sjarif, 2011).
Pengukuran antropometrik pada umumnya berdasarkan atas tiga metode
pengukuran sebagai berikut :
a. Mengukur berat badan dan hasilnya dibandingkan dengan berat badan ideal
sesuai tinggi badan (BB/TB). Obesitas pada anak didefinisikan sebagai berat
badan menurut tinggi badan di atas persentil 90 atau 120% dibandingkan berat
ideal maka dikategorikan sebagai superobesitas. Cara ini mencerminkan
proporsi atau penampilan tetapi tidak mencerminkan massa lemak tubuh.
b. WHO dan the National Institutes of Health (NIH) merekomendasikan Body
Mass Index (BMI) atau Indeks Massa Tubuh (IMT) sebagai standar
pengukuran obesitas pada anak dan remaja di atas usia 2 tahun. Cara ini
berkorelasi dengan massa lemak tubuh dan dapat untuk mengidentifikasi
pasien obesitas yang mempunyai risiko mendapat komplikasi medis.
Interpretasi IMT tergantung pada umur dan jenis kelamin karena distribusi
lemak tubuh pada anak laki-laki dan perempuan berbeda. Pada tahun 2006,
WHO mengeluarkan kurva baru IMT menurut umur dan jenis kelamin usia
0-5 tahun berdasarkan hasil pengamatan jangka panjang pada anak-anak yang
tmbuh dalam lingkungan yang optimal di benua Asia, Afrika, Eropa, Amerika
Latin, dan Amerika Utara. Klasifikasi yang digunakan adalah berdasarkan
Z-score sebagai berikut Z score ≥ +1: berpotensi gizi lebih, ≥ +2 gizi lebih
(overweight), dan ≥ +3 obesitas. Sedangkan untuk usia 5-19 tahun
menggunakan WHO Reference 2007: Z-score ≥ +1 diklasifikasikan sebagai
gizi lebih (overweight), ≥ +2 sebagai obesitas.
c. Pengukuran langsung lemak subkutan dengan mengukur tebal lipatan kulit
(TLK). Terdapat empat macam pengukuran TLK yaitu TLK biseps, triseps,
subskapular, dan suprailiaka, di mana TLK triseps di atas persentil 85
2.1.4 Tatalaksana
Tatalaksana obesitas bersifat komprehensif mencakup penanganan obesitas
dan dampak yang terjadi. Prinsip dari tatalaksana obesitas adalah mengurangi
asupan energi serta meningkatkan keluaran energi dan mencakup pengaturan diet,
peningkatan aktivitas fisik, merubah pola hidup, dan keterlibatan keluarga dalam
proses terapi. (Sjarif, 2011).
2.1.4.1 Pengaturan diet
Prinsip pengaturan diet pada anak obesitas adalah diet seimbang sesuai dengan
Recommended Daily allowance (RDA). Kalori yang diberikan disesuaikan dengan
kebutuhan normal. Pengurangan kalori berkisar 200-500 kalori sehari dengan
target penurunan berat badan 0,5 kg per minggu. Penurunan berat badan
ditargetkan sampai mencapai kira-kira 10% di atas berat badan ideal atau cukup
dipertahankan agar tidak bertambah, karena pertumbuhan linier masih
berlangsung. (Sjarif, 2011).
Diet seimbang yang dianjurkan dengan komposisi karbohidrat 50-60%, lemak
30%, dan protein cukup untuk tumbuh kembang normal (15-20%). Bentuk dan
jenis makanan harus dapat diterima anak. Diet tinggi serat juga dianjurkan karena
dapat membantu pengaturan berat badan lewat mekanisme menurunkan asupan
makanan akibat efek serat yang cepat mengenyangkan, mengurangi rasa lapar,
meningkatkan oksidasi lemak, sehingga mengurangi jumlah lemak yang disimpan.
Secara garis besar prinsip pengaturan diet pada anak dengan obesitas adalah:
a. Menghindari obesitas serta mempertahankan berat badan dan pertumbuhan
normal
b. Masukan makanan dengan kandungan karbohidrat rendah (48% energi total)
c. Menurunkan masukan lemak (<30% energi total), dengan lemak tak jenuh
(10% energi total), kolesterol tidak lebih dari 300 mg per hari
d. Meningkatkan makanan tinggi serat
e. Makanan dengan kandungan garam cukup (5 gram per hari)
f. Meningkatkan masukan besi, kalsium, dan fluor (Sjarif, 2011).
2.1.4.2 Pengaturan aktivitas fisik
Cara yang dilakukan adalah melakukan latihan dan meningkatkan aktivitas
harian. Peningkatan aktivitas fisik dapat menurunkan nafsu makan dan
meningkatkan laju metabolisme. Latihan aerobik teratur yang dikombinasikan
dengan pengurangan energi akan menghasilkan penurunan berat badan yang lebih
besar dibandingkan hanya dengan diet. Aktivitas sehari-hari dioptimalkan seperti
berjalan kaki dan bersepeda ke sekolah, mengurangi lama menonton televise dan
bermain games komputer, atau bermain di luar rumah. Aktivitas fisik sedang
dianjurkan selama 20-30 menit. (Sjarif, 2011).
2.1.4.3 Modifikasi perilaku
Prioritas utama dalam tatalaksana obesitas adalah perubahan perilaku dan
perlu menghadirkan peran orangtua sebagai komponen intervensi. Beberapa cara
pengubahan perilaku misalnya dengan pengawasan sendiri terhadap berat badan,
terhadap keinginan untuk makan, mengubah perilaku makan, mekanisme
penghargaan dan hukuman, pengendalian diri dalam mengatasi masalah. (Sjarif,
2011).
2.1.4.4 Terapi intensif
Terapi intensif diterapkan pada obesitas anak dan remaja yang disertai
penyakit peserta dan tidak memberikan respons terhadap terapi konvensional.
Terapi intensif terdiri dari diet berkalori sangat rendah (very low calorie diet),
farmakoterapi, dan terapi bedah (Sjarif, 2011).
a. Diet berkalori sangat rendah
Terapi ini diindikasikan bila berat badan >140% dari berat badan ideal
(superobesitas). Diet yang paling sering diterapkan adalah protein sparing
modified fast (PSMF). Diet ini membatasi asupan kalori hanya 600-800
kalori/hari. Selain itu dianjurkan juga ditambah protein hewani 1,5-2,5 g/kg
berat badan ideal, suplementasi vitamin dan mineral serta minum lebih dari
1,5 liter cairan per hari. Diet ini hanya boleh diterapkan selama 12 minggu di
bawah pengawasan dokter (Sjarif, 2011).
b. Farmakoterapi
Farmakoterapi untuk obesitas dibagi menjadi tiga kelompok yaitu penekan
nafsu makan (sibutramin), penghambat absorbsi zat-zat gizi (orlistat), dan
kelompok lain-lain (leptin, octreotide, metformin). Akan tetapi penggunaan
farmakoterapi untuk anak obesitas masih dipertanyakan untuk keamanannya.
(FDA) Amerika Serikat untuk tatalaksana obesitas pada usia di atas 12 tahun
(Sjarif, 2011).
c. Terapi bedah
Terapi bedah pada obesitas (bedah bariatrik) pada prinsipnya ada dua yaitu
mengurangi asupan makanan atau memperlambat pengosongan lambung
dengan cara gastric banding dan vertical-banded gastroplasty, serta
mengurangi absorpsi makanan dengan cara membuat gastric bypass dari
lambung ke bagian akhir usus halus. Terapi ini dipertimbangkan bila remaja
mengalami kegagalan menurunkan berat badan setelah menjalani program
yang terencana > 6 bulan. Indikasi bedah bariatrik pada remaja adalah
superobesitas, secara umum sudah mencapai maturitas tulang (pada
perempuan umumnya ≥ 13 tahun dan laki-laki ≥ 15 tahun), dan menderita
komplikasi obesitas yang hanya dapat diatasi dengan penurunan berat badan.
Komplikasi yang dapat terjadi di antaranya adalah hiatal hernia, infeksi luka,
defisiensi mikronutrien, hingga embolisme paru, syok, obstruksi usus,
perdarahan pasca bedah, kebocoran di tempat jahitan, dan gizi buruk (Sjarif,
2011).
2.1.5 Komorbiditas
Komorbid terkait obesitas pada anak hampir sama dengan orang dewasa.
Secara umum, komorbid ini dapat dikategorikan menjadi komplikasi medis dan
psikososial. Konsekuensi medis dapat menimbulkan efek metabolik, yang
melibatkan sistem kardiovaskuler, endokrin, gastrointestinal, dan renal, dan juga
2.1.5.1 Sistem endokrin
Obesitas mempunyai dampak negative pada perubahan aksis glukosa/insulin
dan atau metabolisme lipid. Laju sekresi insulin meningkat secara bermakna pada
kelompok obesitas bila dibandingkan dengan kelompok dengan berat badan
normal. Akan tetapi tidak terdapat perbedaan pada bersihan insulin atau ekstraksi
insulin hepatik pada kedua kelompok. Abnormalitas pada metabolisme glukosa
yang terjadi secara dini pada anak dengan obesitas merupakan respon insulin
terhadap stimulus makanan dan ambilan glukosa maksimal menurun sesuai umur
dan durasi obesitas. Dapat dismpulkan bahwa efek negatif obesitas yang paling
awal adalah terjadinya resistensi insulin (Banerjee dan Schuster, 2012).
2.1.5.2 Sindrom metabolik
Sindrom metabolik terdiri dari hiperglikemia, hipertensi, dislipidemia dan
obesitas di mana lemak tubuh dan resistensi insulin dianggap sebagai masalah
utama. Penelitian oleh Goodman menunjukkan bahwa obesitas memberikan
pengaruh maksimal pada risikokardio-metabolik kumulatif. Setiap komponen dari
kompleks sindrom ini bertambah buruk seiring dengan berkembangnya obesitas
dan tidak tergantung pada umur, jenis kelamin, dan status pubertas (Banerjee dan
Schuster, 2012).
2.1.5.3 Diabetes mellitus tipe 2
Prevalensi dari diabetes mellitus anak meningkat secara bermakna selama
dekade terakhir dengan variabilitas yang bermakna berdasarkan ras dan etnik.
Data tentang peningkatan insiden dan prevalensi diabetes mellitus pada remaja
viseral memegang peranan dalam terjadinya diabetes mellitus pada remaja, sama
seperti pada orang dewasa. Obesitas dihubungkan dengan kadar TNF α yang
menyebabkan peningkatan pelepasan asam lemak bebas pada adiposit, blokade
sintesis adiponektin, dan aktivasi reseptor insulin. Selain itu, IL-6, yang sebagian
besar dihasilkan oleh makrofag dan adiposit, mempengaruhi toleransi glukosa
dengan memberikan efek antagonis terhadap sekresi adiponektin dan dengan
meningkatkan glukoneogenesis, glikogenolisis, dan menghambat glikogenesis.
Terdapat banyak adipokin seperti resistin, adipsin, dan lainnya yang dianggap
merupakan missing link antara obesitas dan resistensi jaringan target terhadap
insulin menyebabkan terjadinya diabetes mellitus. Obesitas dengan onset dini
dianggap lebih suseptibel terhadap diabetes dan komplikasinya (Banerjee dan
Schuster, 2012).
2.1.5.4 Gangguan ginekologi
a. Sindrom ovarium polikistik
Penyakit ovarium polikistik merupakan salah satu kelainan endokrin yang
paling umum dan dimulai pada usia remaja. Seringkali penyakit ini disertai
dengan hiperandrogenisme dan hiperinsulinemia. Meskipun mekanisme untuk
hubungan ini masih belum jelas, diduga bahwa kadar insulin yang tinggi berperan
dalam pertumbuhan kista ovarium akibat dari efek anabolik insulin pada reseptor
IGF ovarium. Hingga 30% wanita dengan penyakit ovarium polikistik mengalami
obesitas/ overweight. Obesitas dapat memperburuk gambaran sindrom ovarium
polikistik dengan meningkatkan resistensi insulin, diabetes, dan sindrom
toleransi glukosa pada wanita muda dengan obesitas dengan sindrom ovarium
polikistik diperkirakan sebanyak 30-40%, dengan tambahan sekitar 5-10%
mengalami diabetes mellitus (Banerjee dan Schuster, 2012).
b. Gangguan menstruasi
Berat badan dan lemak tubuh dianggap merupakan trigger fisiologis menarche
yang bermakna. Oleh sebab itu, anak perempuan dengan obesitas sering
mengalami menarche sebelum usia 10 tahun. Obesitas juga dapat menyebabkan
oligomenorrhea atau amenorrhea,yang meningkatkan risiko untuk terjadinya
kehamilan yang sulit (Banerjee dan Schuster, 2012).
2.1.5.5 Sistem kardiovaskuler
a. Hipertensi
Berbagai penelitian menunjukkan bahwa obesitas pada anak-anak merupakan
determinan utama dari faktor risiko kardiovaskuler pada masa dewasa. Selain
peningkatan jaringan adiposa secara keseluruhan, obesitas pada batang tubuh
dikaitkan dengan peningkatan penyakit aterotrombotik dan peningkatan petanda
inflamasi. Hipertensi, terutama tekanan darah sistolik, pada anak dan
remajaberhubungan erat dengan jaringan lemak. Ketebalan intima media, suatu
petanda non invasif untuk perubahan aterosklerotik dini, ditemukan meningkat
secara bermakna pada anak dengan obesitas dibandingkan dengan anak yang tidak
mengalami obesitas dengan umur, jenis kelamin, dan tingkat pubertas yang sama
b. Hipertrofi ventrikel kiri dan penyakit arteri koroner
Onset hipertrofi ventrikel kiri dipercaya bermula dari masa remaja dan
berkembang menjadi risiko penyakit kardiovaskuler pada masa dewasa muda.
Penelitian oleh Maggio menemukan onset dari hubungan antara obesitas dengan
hipertrofi ventrikel kiri pada kelompok usia prapubertas dan menyarankan untuk
memulai pencegahan dan pengobatan obesitas untuk menegah kerusakan organ.
Penelitian Harvard Growth Study pada tahun 1922-1935 menemukan bahwa
mengalami overweight pada usia remaja berhubungan dengan peningkatan risiko
relative hingga 2 kali pada kematian akibat penyakit arteri koroner, dan tidak
tergantung dari berat badan saat dewasa. Oleh karena itu, pasien-pasien ini dengan
penuaan usia vaskuler, memerlukan tatalaksana intensif, termasuk farmakoterapi
untuk modifikasi faktor risiko, dengan tujuan akhir adalah menghentikan
progresifitas aterosklerosis dan menurunkan risiko morbiditas dan mortalitas
(Banerjee dan Schuster, 2012).
2.1.5.6 Sistem gastrointestinal
a. Steatohepatitis non-alkoholik
Insiden steatosis hepatic pada anak dengan obesitas sebesar 38%. Penyebab
dasarnya belum diketahui, tetapi kondisi ini dikaitkan dengan diabetes mellitus,
obesitas, penurunan berat badan yang cepat,dan hiperlipidemia, di mana semua
kondisi ini ditandai oleh gangguan metabolisme lemak. Steatosis non-alkoholik
merupakan komplikasi hepatik primer dari obesitas dan resistensi insulin, dan
dapat dianggap sebagai manifestasi hepatik dini dari sindrom metabolik. Pada
adiposa meningkat dan menghasilkan peningkatan laju pelepasan asam lemak ke
dalam plasma sepanjang hari. Hal ini mendukung hipotesis bahwa resitensi insulin
berpengaruh pada pathogenesis steatosis dan berkontribusi terhadap komplikasi
metabolik yang berhubungan dengan steatosis non alkoholik. Lemak terakumulasi
terutama pada jaringan adiposa namun dapat pula pada otot dan hati. Rangkaian
proses akumulasi trigliserida ektopik yang menyebabkan terjadinya resistensi
insulin disebut dengan hipotesis overflow. Derajat berat dari penyakit ini dapat
berkembang menjadi fibrosis dan sirosis hepatis(Banerjee dan Schuster, 2012).
b. Batu empedu
Dislipidemia yang diinduksi oleh obesitas menyebabkan peningkatan ekskresi
kolesterol oleh sistem bilier sehingga meningkatkan kecenderungan untuk
pembentukan batu empedu. Kondisi ini terjadi tanpa adanya penyakit dasar seperti
gangguan hemolitik. Obesitas menyebabkan 8 hingga 33% batu empedu pada
anak, dengan resistensi insulin dan sindrom metabolik merupakan faktor risiko
potensial yang lain (Banerjee dan Schuster, 2012).
2.1.5.7 Sistem renal
Obesitas memerankan peranan penting dalam terjadinya penyakit ginjal
kronis. Obesitas merupakan predisposisi untuk nefropati diabetikum,
nefrosklerosis hipertensi, glomerulosklerosis fokal segmental dan urolitiasis.
Meskipun tidak ada komorbid yang lain, obesitas menyebabkan perubahan
structural seperti glomerulomegali dan penebalan basal membran glomerulus yang
menyebabkan terjadinya nefropati obesitas. Modifikasi fisiologis pada
dengan hiperperfusi, yang secara bersamaan menyebakan gangguan renal.
Peningkatan laju filtrasi ginjal ditemukan pada individu overweight dibandingkan
normal, secara bermakna berkorelasi positif dengan indeks massa tubuh dan
resistensi insulin. Pembedahan bariatrik untuk menginduksi penurunan berat
badan berhubungan dengan peningkatan fungsi ginjal jangka panjang pada orang
dewasa dengan obesitas morbid (Banerjee dan Schuster, 2012).
2.1.5.8 Sistem pulmonal
a. Obstructive sleep apnea
Prevalensi obstructive sleep apnea (OSA) pada anak dengan obesitas
diperkirakan sekitar 7%. Dibandingkan dengan anak normal, anak dengan
obesitas berisiko 6 kali lebih besar untuk mengalami OSA. Kondisi ini
mengakibatkan somnolen pada siang hari dan defisit neurokognitif seperti
gangguan memori dan konsentrasi akibat dari kualitas tidur yang buruk.
Gangguan tidur ini juga berhubungan dengan peningkatan petanda inflamasi
seperti CRP dan IL-6. Perubahan hormonal yang ditemukan pada OSA termasuk
penurunan leptin, peningkatan ghrelin, peningkatan kadar insulin, dan penurunan
sensitivitas insulin. Etiologi dari perubahan ini masih belum jelas tetapi
kemungkinan besar karena hipoksemia intermiten yang mepotensiasi kaskade
inflamasi yang menstimulasi inflamasi sistemik (Banerjee dan Schuster, 2012).
b. Hiperaktivitas bronkial dan eksaserbasi asma
Obesitas dikatakan berhubungan secara bermakna dengan asma pada anak dan
remaja dengan hubungan yang lebih kuat pada anak non atopik dibandingkan
dengan obesitas dan overweight menunjukkan penurunan respon terhadap steroid
inhalasi pada asma. Jaringan lemak pada anak dan remaja berhubungan dengan
peningkatan risiko asma secara bermakna dan meningkatkan ketergantungan
terhadap obat-obatan dalam jangka panjang. Ketidakmampuan untuk berolahraga
meningkatkan progresifitas obesitas dan siklus tersebut terus berlanjut (Banerjee
dan Schuster, 2012).
2.1.5.9 Sistem muskuloskeletal
Obesitas pada masa anak-anak berhubungan dengan peningkatan frekuensi
dan derajat keparahan masalah ortopedik pada anak. Gangguan ortopedik ini
akibat dari peningkatan tekanan dan peregangan pada tulang dan tulang rawan
yang tidak dirancang untuk membawa beban yang berlebih. Ganggua ortopedik
yang umum termasuk melengkungnya tibia dan femur yang menyebabkan
pertumbuhan berlebih bagian medial metafisis tibial proksimal atau sindrom
Blount dan bergesernya epifisis femoralis akibat dari peningkatan beban pada
growth plate sendi panggul. Obesitas pada saat growth spurt dapat meningkatkan
kecenderungan fraktur saat jatuh karena perkembangan tulang tidak dapat
mengatasi beban yang berlebih. Ketidakseimbangan berat badan dan tulang ini
juga memberikan tekanan tinggi pada tulang dan sendi yang sedang berkembang
yang menghasilkan kerusakan sendi dan terjadinya osteoarthritis pada usia-usia
berikutnya. Terjadinya fraktur yang lebih berat dan kelainan tulang meningkatkan
kemungkinan pembedahan yang kompleks dan penggantian sendi, terutama pada
trauma pediatrik, dan meningkatkan beban fisik maupun financial (Banerjee dan
2.1.5.10 Sistem saraf pusat
Corbett dkk melaporkan peningkatan insiden hipertensi intrakranial idiopatik
pada usia relatif muda yaitu di bawah 20 tahun sebesar 90% pada pasien anak
dengan obesitas. Sekitar 30-50% anak dengan pseudotumor serebri mengalami
obesitas dan tidak berhubungan dengan infeksi atau obat-obatan. Diperkirakan
bahwa peningkatan tekanan intraabdominal akibat obesitas meningkatkan tekanan
intratorakal yang ditransmisikan ke kepala sebagai peningkatan resistensi dari
venous return ke otak (Banerjee dan Schuster, 2012).
2.1.5.11 Konsekuensi psikososial
Obesitas pada anak merupakan proses dinamis yang melibatkan aspek
perilaku, kognitif, dan emosional. Hubungan antara obesitas dan masalah
psikologis bersifat siklik, di mana gangguan psikologis yang bermakna secara
klinis dapat meningkatkan berat badan dan obesitas dapat menyebabkan masalah
psikososial lebih lanjut. Depresi pada orang dewasa berhubungan dengan obesitas
pada masa remaja. Wanita dikatakan mempunyai hubungan yang lebih kuat
dibandingkan laki-laki. Pasien wanita pada umumnya mempunyai perhatian yang
obsesif terhadap stigma sosial terhadap citra tubuh, rasa percaya diri yang rendah,
dan persepsi diri yang buruk mengenai penampilan fisik. Harapan akan penolakan
menyebabkan depresi lebih lanjut. Remaja overweight seringkali melaporkan
penurunan kualitas hidup terkait kesehatan pada aspek fisik, emosional, dan
social. Remaja dengan obesitas dapat memiliki pendidikan yang lebih rendah,
pendapatan yang lebih rendah, dan peningkatan laju kemiskinan (Schwartz dan
2.1.6. Peran obesitas sentral pada resistensi insulin
Hubungan obesitas dengan resistensi insulin ditemukan pada semua kelompok
etnik. Penelitian epidemiologis besar menunjukkan bahwa risiko mengalami
diabetes dan juga resistensi insulin, meningkat apabila indeks massa tubuh (IMT)
meningkat, menunjukkan bahwa ukuran lemak tubuh mempunyai efek pada
sensitivitas insulin. Meskipun hubungan ini ditunjukkan dengan parameter
jaringan adiposa yaitu IMT, yang menunjukkan derajat adiposa total, tidak semua
lokasi jaringan adiposa memberikan pengaruh yang sama. Deposit lemak sentral
(intra-abdominal) lebih berhubungan dengan resistensi insulin, diabetes mellitus
tipe II, dan penyakit kardiovaskuler dibandingkan deposit lemak perifer
(gluteal/subkutan) (Kahn, 2000).
Hipotesis tentang obesitas sentral menyatakan bahwa adiposit intra-abdominal
lebih aktif mengalami lipolisis karena adanya reseptor adrenergik. Hal ini
meningkatkan kadar dan aliran asam lemak bebas intraportal, yang dapat
menghambat bersihan insulin dan menyebabkan resistensi insulin.
Hiperinsulinemia sendiri menyebabkan resistensi insulin dengan men-down
regulasi reseptor insulin dan mendesensitisasi jalur pasca reseptor (Kahn dan
Flier, 2000).
Meskipun obesitas merupakan penyebab utama resistensi insulin pada anak
dan remaja, beberapa anak dengan obesitas dapat sangat berbeda dalam hal
sensitivitas insulin dan mungkin memiliki risiko kardiovaskuler dan metabolik
Individu dengan resistensi insulin berat ditandai dengan peningkatan deposisi
lemak viseral dan kompartemen intra-mioseluler (Weiss dan Kaufman, 2008).
Peningkatan lemak viseral berhubungan dengan profil metabolik atherogenik
pada masa anak-anak. Lemak viseral berhubungan dengan resistensi insulin dan
respon sekresi insulin yang lebih rendah pada anak dan remaja dengan obesitas.
Kadar adiponektin pada anak dengan obesitas semakin menurun dengan
meningkatnya deposisi lemak viseral, meskipun total lemak tubuh secara
keseluruhan sama (Weiss dan Kaufman, 2008).
Dari sudut pandang risiko metabolik, lokasi kelebihan lemak sangat penting.
Penelitian epidemiologis menunjukkan bahwa konsekuensi metabolik lebih
berkaitan dengan lokasi lemak dibandingkan dengan jumlah lemak. Akumulasi
lemak sentral merupakan prediktor yang lebih baik untuk risiko DM tipe II dan
penyakit kardiovaskuler dibandingkan massa lemak absolut (Westphal, 2008).
Obesitas abdominal dikatakan meningkatkan risiko untuk menderita DM tipe
II. Orang kurus dikatakan menunjukkan variabilitas dalam hal sensitivitas insulin
yang disebabkan karena perbedaan distribusi lemak. Orang dengan distribusi
lemak perifer dikatakan lebih sensitif terhadap insulin dibandingkan yang
distribusi lemaknya sentral. Sebaliknya, orang yang secara klinis tidak tampak
gemuk dapat berisiko mengalami resistensi insulin dan gangguan metabolik bila
lemaknya terdistribusi secara sentral (Westphal, 2008).
Jaringan lemak abdominal dapat dibedakan menjadi lemak subkutan dan
lemak viseral. Di antara berbagai depot lemak, jumlah lemak intra-abdominal atau
tomography scan (CT scan) dan magnetic resonance imaging (MRI)
menunjukkan bahwa lemak viseral yang berlokasi sentral lebih berhubungan
dengan resistensi insulin dibandingkan lemak subkutan yang berlokasi sentral
(Westphal, 2008).
Pola obesitas abdominal sentral memiliki korelasi yang lebih kuat dengan
obesitas pada bagian tubuh yang lebih rendah. Meskipun lingkar perut tidak dapat
membedakan jumlah lemak viseral atau subkutan, pemeriksaan CT scan dan MRI
dapat membedakan depot lemak viseral dan subkutan. Pemeriksaan lingkar perut
merupakan pemeriksaan fisik yang berkorelasi dengan jumlah lemak viseral.
Pemeriksaan lingkar perut dapat membantu klinisi dalam membantu pasien yang
mempunyai risiko metabolik yang tinggi (Westphal, 2008).
2.2 Resistensi Insulin
2.2.1 Definisi
Resistensi insulin adalah resistensi terhadap efek insulin pada uptake,
metabolisme, dan penyimpanan glukosa. Resistensi insulin menunjukkan
insensitifitas jaringan perifer (otot, hati, jaringan adiposa) terhadap efek insulin.
Resistensi insulin merupakan faktor prinsip dalam patogenesis diabetes mellitus
tipe 2 bersama dengan gangguan sekresi insulin. Untuk mempertahankan
homeostasis glukosa, sel beta pancreas mengkompensasi resistensi insulin dengan
meningkatkan sekresi insulin dan membuat suatu kondisi hiperinsulinemia.
Kegagalan progresif sel beta untuk mempertahankan sekresi insulin yang adekuat
selanjutnya mengarah ke diabetes mellitus tipe 2 (Kahn dan Flier, 2000; Lee dkk.,
Beberapa penelitian terdahulu menunjukkan bahwa resistensi insulin
dipengaruhi oleh jenis kelamin, ras, jaringan adiposa, dan status pubertas.
Penelitian oleh Lee menunjukkan bahwa jenis kelamin perempuan dan usia
pubertas menunjukkan kecenderungan yang lebih tinggi untuk mengalami
resistensi insulin (Lee dkk., 2006).
2.2.2. Patogenesis
Resistensi insulin pada obesitas dan diabetes mellitus tipe 2 bermanifestasi
sebagai menurunnya transport dan metabolisme glukosa yang distimulasi insulin
pada jaringan adiposa dan otot dan gangguan pada penekanan pengeluaran
glukosa oleh hati. Gangguan fungsional ini disebabkan oleh terganggunya sinyal
insulin pada ketiga jaringan target dan hambatan pada transporter glukosa sensitif
insulin yang utama yaitu GLUT4 (Kahn dan Flier, 2000).
Reseptor insulin merupakan tirosin kinase. Ikatan insulin dengan reseptornya
menyebabkan fosforilasi pada residu tirosin dari IRS-1 yang mengaktivasi
enzim-enzim yang berperan dalam metabolisme glukosa yang normal. Pada resistensi
insulin, terjadi inhibisi pada ikatan insulin dan reseptornya yang mengakibatkan
penurunan fosforilasi tirosin pada IRS-1 serta peningkatan fosforilasi serin pada
IRS-1. Terjadi penurunan aktivitas fosfoinositida 3-kinase (PI3K) yang
mengakibatkan terganggunya translokasi, penyimpanan, dan fusi dari vesikel yang
mengandung GLUT4 dengan membran plasma. Akibatnya terjadi penurunan
transpor glukosa ke dalam sel. Inhibisi pada reseptor insulin juga menurunkan
fosfofruktokinase serta glikogen sintase yang mengakibatkan penurunan
pembentukan glikogen dan peningkatan glukosa dalam darah.
Terdapat perbedaan yang spesifik untuk proses sinyal insulin pada jaringan
tertentu. Pada adiposit dari individu obesitas dengan diabetes tipe 2, ekspresi
IRS-1 menurun, menyebabkan penurunan aktivitas fosfoinositida 3-kinase (PI3K)
yang berkaitan dengan IRS-1, dan IRS-2 menjadi protein utama untuk PI3K.
Sebaliknya, pada jaringan otot individu obesitas dan diabetes tipe 2, kadar protein
IRS-1 dan IRS-2 normal tetapi aktivitas PI3K yang berkaitan dengan IRS
terganggu (Kahn dan Flier, 2000).
Dislipidemia dengan penumpukan lemak intra abdominal dikatakan
berkorelasi positif dengan kadar insulin basal serta triasilgliserol. Sementara kadar
high density lipoprotein (HDL) yang rendah pada dislipidemia, berkorelasi negatif
dengan kadar insulin basal (Osganian dan Ferranti, 2008). Akumulasi asam lemak
dalam sel otot, terutama dalam bentuk asil-CoA rantai panjang dan diasilgliserol,
dapat meningkatkan aktivitas serin kinase dan selanjutnya meningkatkan
fosforilasi serin IRS-1. Hal ini pada akhirnya mengakibatkan terjadinya
penurunan transpor glukosa (Savage dkk., 2005).
Pada obesitas morbid, ekspresi dari berbagai molekul sinyal insulin menurun
pada otot skeletal. Pada berbagai bentuk obesitas dan diabetes, faktor utama yang
berkontribusi terhadap gangguan transport glukosa yang distimulasi insulin pada
adiposit adalah down regulasi dari GLUT4. Meskipun demikian, pada otot
skeletal individu obese dan diabetes, dapat ditemukan ekspresi GLUT4 normal
translokasi, penyimpanan, dan fusi dari vesikel yang mengandung GLUT4 dengan
membrane plasma (Kahn dan Flier, 2000).
Individu dengan resistensi insulin bila tidak mampu mempertahankan derajat
hiperinsulinemia yang dibutuhkan untuk mengatasi resistensi insulin, akan
berkembang menjadi diabetes mellitus tipe 2. Sedangkan apabila individu dengan
resistensi insulin mampu mensekresi insulin yang cukup untuk tetap berada dalam
kondisi non diabetes, individu ini tetap memiliki risiko yang meningkat untuk
mengalami sekumpulan kelainan yang disebut dengan istilah Sindrom Resistensi
Insulin. Istilah lain yang juga sering dipergunakan adalah Sindrom Metabolik atau
Sindrom Dismetabolik. (ACE, 2003)
2.2.3 Kriteria diagnosis
Pendekatan untuk menegakkan diagnosis resistensi insulin dapat
menggunakan beberapa pendekatan. Hingga saat ini beberapa pemeriksaan yang
sering dipergunakan untuk menegakkan resistensi insulin adalah pemeriksaan
kadar gula darah puasa, tes toleransi glukosa oral, tes toleransi glukosa intravena,
dan pemeriksaan insulin. Standar baku untuk resistensi insulin adalah
hyperinsulinemic-euglycemic clamp dan tes toleransi glukosa intravena. Kedua
jenis pemeriksaan tersebut bersifat invasif dan mahal dan tidak dianjurkan untuk
penelitian epidemiologis berskala besar. Metode yang lebih sederhana dan praktis
adalah homeostasis model assessment of insulin resistance (HOMA-IR). (Lee
dkk., 2006)
HOMA-IR merupakan perkiraan resistensi insulin yang dinilai dari gula darah
resistensi insulin yang lebih tinggi. HOMA-IR telah divalidasi sebagai metode
pengukuran pengganti untuk resistensi insulin pada anak yang non-diabetik.
HOMA-IR dihitung dengan membagi kadar insulin (mikrounit/ml) dan gula darah
puasa (mg/dl) dengan 405 (Matthews dkk., 1985).
Hingga saat ini belum terdapat standar nilai cut-off HOMA-IR untuk
menentukan ada tidaknya resistensi insulin. Penelitian yang dilakukan oleh
Keskin dkk. (2005) pada anak dan remaja menemukan nilai cut-off untuk
diagnosis resistensi insulin sebesar 3,16 dengan sensitifitas dan spesifisitas yang
cukup baik yaitu sensitivitas 76% dan spesifisitas 66%. Sementara itu, beberapa
penelitian lain menganjurkan nilai cut off yang berbeda-beda seperti penelitian
oleh Burrows dkk. pada remaja Chili (cut off 2,6; sensitivitas 59%; spesifisitas
87%), penelitian oleh Yin dkk. pada anak dan remaja di Cina (cut off 2,6;
sensitivitas 78%; spesifisitas 67%), dan penelitian oleh Singh dkk. pada remaja di
India (cut off 2,5; sensitivitas >70%; spesifisitas >60%). Untuk mendapatkan nilai
standar baku HOMA-IR serta dengan memperhitungkan faktor jenis kelamin dan
umur yang mempengaruhi nilai tersebut, masih diperlukan penelitian
epidemiologis dengan sampel yang representative (Keskin dkk., 2005; Yin dkk.,
2013; Singh dkk., 2013; Burrows dkk., 2015).
2.3 Peran Tumor Necrosis Faktor α pada Resistensi Insulin
2.3.1 Proses inflamasi pada obesitas
Inflamasi adalah respon terhadap stimulus yang membahayakan untuk
mengembalikan sistem tubuh kembali ke dalam kondisi normal. Respon inflamasi
klasik terhadap patogen dan termasuk peningkatan sitokin inflamasi dan protein
fase akut yang beredar, penarikan leukosit ke jaringan inflamasi, aktivasi leukosit
jaringan, dan respon perbaikan jaringan (Lumeng dan Saltiel, 2011).
Perjalanan kronis obesitas mengakibatkan aktivasi sistem imun yang
mempengaruhi homeostasis metabolik. Obesitas pada anak menempatkan
seseorang dalam metainflamasi jangka panjang, di mana petanda inflamasi
meningkat pada anak obesitas sejak usia 3 tahun (Lumeng dan Saltiel, 2011).
Keterlibatan multiorgan pada inflamasi yang diinduksi oleh obesitas sangatlah
unik. Inflamasi multipel berkontribusi terhadap disfungsi metabolik termasuk
peningkatan sitokin yang beredar, penurunan faktor protektif (misal adiponektin)
dan komunikasi antara sel inflamasi dan metabolik (Lumeng dan Saltiel, 2011).
Penelitian terbaru menunjukkan hasil bahwa obesitas berkaitan dengan proses
inflamasi level rendah di dalam jaringan adiposa, mekanisme fisiologis yang
masih belum dimengerti hingga saat ini, mendasari hubungan antara sel lemak dan
sistem imun. Aspek fisiologis dan patologis yang menghasilkan berbagai hasil
menunjukkan bahwa jaringan adiposit mempunyai kemampuan untuk mensintesis
dan mensekresi beberapa faktor yang secara kolektif disebut adipokin. Beberapa
di antaranya memainkan peranan penting dalam resistensi insulin terkait obesitas
dan komplikasi kardiovaskuler (Bastard dkk., 2006).
2.3.2 Sitokin proinflamasi
2.3.2.1 Tumor necrosis factor αlpha (TNF-α)
TNF-α adalah sitokin proinflamasi yang sebagian besar diproduksi oleh
TNF-α pada pasien obesitas diperkirakan bukan karena produksi yang berlebih oleh
jaringan adiposa. Diperkirakan bahwa efek sistemik leptin atau adipokin lainnya
dapat menginduksi sekresi TNF-α dari makrofag dan limfosit (Arslan dkk., 2010).
Dua efek TNF-α yang bermakna secara klinis pada anak dan orang dewasa
obesitas adalah resistensi insulin dan perubahan inflamasi endotel. Pada tikus,
TNF-α diperkirakan memainkan peranan penting dalam patofisiologi resistensi
insulin melalui fosforilasi protein insulin receptor substrate-1 (IRS-1) pada residu
serin. Peningkatan sensitifitas insulin ditemukan pada netralisasi TNF-α endogen
pada tikus yang obesitas. Peningkatan kadar dalam plasma dari reseptor 2 TNF
ditemukan berkaitan dengan resistensi insulin pada sukarelawan sehat (Arslan
dkk., 2010).
Penelitian pada 47 anak obese, menunjukkan indeks HOMA, kadar TNF-α
dan CRP meningkat secara bermakna pada anak obesitas dibandingkan dengan
kontrol. TNF-α mengaktivasi transkripsi faktor nuklear faktor κB, yang
mengakibatkan perubahan inflamasi pada jaringan vaskuler. Perubahan inflamasi
pada jaringan vaskuler ini menghasilkan disfungsi endotel dan hipertensi. Pada
penelitian yang melibatkan 64 anak dan remaja 911 anak dengan obesitas, 11 anak
dengan hipertensi, 28 dengan diabetes, dan 14 dengan hipertensi menyertai
obesitas. Obesitas dan hipertensi yang menyertai obesitas ditemukan berkaitan
dengan peningkatan kadar TNF-α dan IL-6. Peningkatan kadar IL-6 dan TNF-α
pada anak dengan faktor risiko aterosklerosis, khususnya obesitas,
mengkonfirmasi adanya proses inflamasi pada fase awal aterosklerosis (Arslan