FARMAKOTERAPI DIABETES MELLITUS
Diajukan untuk memenuhi tugas farmakoterapi terapan semester ganjil
Kelas: B
Disusun Oleh:
Danintya Fairuz
260112170002
Alsya Utami Rahayu
260112170020
Mega Hijriawati
260112170022
Hanifah Nurrochmah K.
260112170024
Linda Apriyanti
260112170026
Sri Wahyuni
260112170028
PROGRAM PROFESI APOTEKER
FAKULTAS FARMASI
I. Definisi
Gangguan metabolisme kronis dengan multi etiologi yang ditandai dengan tingginya kadar gula darah disertai dengan gangguan metabolisme karbohidrat, lipid dan protein sebagai akibat insufisiensi fungsi insulin (WHO,1999).
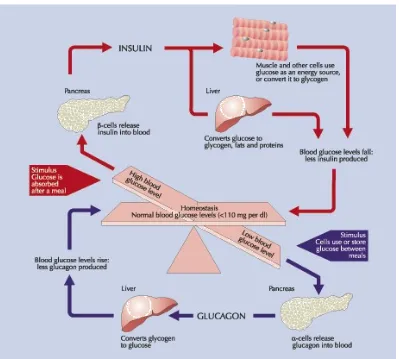
Gambar 1. Ketidakseimbagan glukosa darah
A. Penyebab Diabetes
Penyebab DM Tipe 1:
Faktor keturunan atau genetika. Autoimunitas.
Penyebab DM Tipe 2: Faktor keturunan.
Pola makan atau gaya hidup yang tidak sehat. Kadar kolesterol yang tinggi.
Jarang berolahraga.
Obesitas atau kelebihan berat badan.
B. Klasifikasi Diabetes
- DM Tipe 1: Insulin Dependent Diabetes Mellitus (IDDM). Disebabkan oleh destruksi sel β pankreas akibat autoimun sehingga terjadi defisiensi insulin absolut.
- DM Tipe 2: Non Insulin Dependent Diabetes Mellitus (NIDDM). Disebabkan oleh resistensi insulin dan defisiensi insulin relatif.
- DM Gestasional : Kehamilan
- DM Tipe Lain : Kelainan genetik sel β pankreas. Kelainan genetik kerja insulin. Penyakit pankreas.
II. Patofisiologi
1. Patofisiologi DM Tipe 1
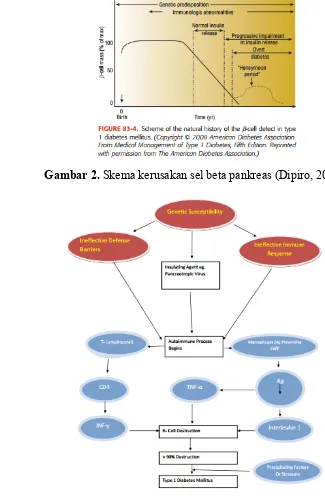
DM tipe 1 (insulin dependent diabetes mellitus) merupakan 10% dari semua kasus diabetes. Umumnya terjadi pada masa kanak-kanak atau dewasa muda dan biasanya muncul dari kerusakan sel β pankreas yang dimediasi sistem imun, sehingga terjadi defisiensi insulin absolut. Faktor yang memunculkan respon autoimun tidak diketahui, tapi prosesnya dimediasi oleh makrofag dan sel limfosit T degan autoantibodi terhadap antigen sel β (contoh : islet cell antibody, insulin antibodies) (Dipiro, 2012). Sebab munculnya antibodi sel islet langerhans tersebut tidak diketahui namun jelas terjadi kegagalan sistem imun dalam mengenali sel pankreatis sebagai bagian dari individu tersebut. Proses terjadinya kerusakan sel beta pankreas yaitu: a. Periode preklinik panjang yang ditandai dengan adanya penanda imun
b. Hiperglisemia terjadi ketika 80-90% sel β hancur. c. Terdapat tahap remisi sementara (Honeymoon Period).
d. Onset penyakit DM tipe 1 yang berkaitan dengan komplikasi dan kematian, merupakan tahap akhir kerusakan sel beta pankreas (Dipiro, 2011; Ozougwu, et al., 2013).
Gambar 2. Skema kerusakan sel beta pankreas (Dipiro, 2011).
Adanya gangguan sekresi insulin juga menyebabkan ketidaknormalan pada fungsi sel α pankreas yaitu berlebihnya sekresi glucagon. Normalnya, hiperglikemia akan memicu berkurangnya sekresi glucagon namun pada pasien DM tipe 1 sekresi glucagon tidak berkurang. Meningkatnya kadar glucagon ini dapat memperparah gangguan metabolisme akibat defisiensi insulin. Defisiensi insulin menyebabkan meningkatnya produksi glukosa di hati (melalui proses glukoneogenesis menggunakan glikogen) dan berkurangnya metabolisme glukosa di jaringan perifer menyebabkan meningkatnya kadar glukosa di plasma. Ketika kapasitas ginjal untuk menyerap glukosa menurun, glukosuria dapat terjadi. Glukosa merupakan zat diuresis dan adanya glukosa pada urin juga disertai meningkatnya eksresi air dan elektrolit sehingga muncul polidipsia, Selain itu ketidakseimbangan kalori yang dihasilkan oleh glukosuria dan katabolisme jaringan memicu meningkatnya nafsu makan dan asupan makanan yang disebut polifagia (Ozougwu, et al., 2013).
Insulin membantu lipoprotein lipase yang bekerja menyimpan trigliserida di jaringan adipose. Pada DM tipe 1, terjadi hipertrigliseridamia, asam lemak bebas meningkat sehingga asam lemak bebas dimetabolisme untuk menyediakan energi bagi tubuh. Asam lemak bebas ini dimetabolisme di mitokondria, dioksidasi menjadi asetil co A yang dimetabolisme melalui siklus TCA menjadi badan keton. Badan keton ini digunakan untuk energy bagi otak, jantung, dan otot rangka. Badan keton berlebih yang tidak dapat ditanggung tubuh dapat menyebabkan ketoasidosis. Efek defisiensi insulin pada protein yaitu meningkatnya katabolisme protein sehingga kadar asam amino di plasma meningkat. Asam amino glukogenik berperan sebagai precursor bagi glikoneogenesis di hati dan ginjal yang akan menyebabkan hiperglikemia pada pasien DM tipe 1 (Ozougwu, et al., 2013).
2. Patofisiologi DM Tipe 2
DM Tipe 2 (90% dari semua kasus) dikarakterisasikan dengan kombinasi resistensi insulin dan kekurangan insulin yang relatif seperti pada Gambar 3. Resistensi insulin dimanisfestasi oleh meningkatnya lipolisis dan produksi asam lemak bebas, meningkatnya produksi gula hati, sera penurunan serapan glukosa oleh otot rangka (Dipiro, 2012). Penyebab resistensi insulin dapat dilihat pada gambar 4.
Gambar 4. Penyebab Resistensi Insulin (Ozougwu, et al., 2013).
tipe 2 mungkin juga diproduksi autoantibody insulin yang berikatan dengan reseptor insulin sehingga menghambat akses insulin ke reseptor. Selain itu DM tipe 2 dapat disebabkan kekurangan hormone leptin akibat kekurangan gen yang memproduksi hormone leptin atau terdapat disfungsi pada gennya. Tanpa gen leptin, individu akan gagal merespon sensasi kenyang sehingga akan cenderung mengalami obesitas dan menurun sensitivitas insulinnya. Walau obesitas adalah faktor risiko utama namun DM tipe 2 juga dapat dialami pada individu yang kurus atau memiliki berat badan normal. (Corwin, 2008; Dipiro, 2011).
Gambar 5. Penyebab Penumpukan Lemak Viseral (Ozougwu, et al., 2013).
3. Patofisiologi DM Tipe Lain
Diabetes jenis ini disebut juga diabetes sekunder atau diabetes melitus tipe3. Etiologi diabetes jenis ini meliputi:
a) Penyakit pada pankreas yang merusak sel β, seperti hemokromatosis, pankratitis, fibrosis kistik;
b) Sindrom hormonal yang menganggu sekresi atau menghambat kerja insulin, seperti akromegali, feokromositoma, dan sindrom Cushing;
c) Obat-obat yang menganggu sekresin insulin (fenitoin [Dilantin]) atau menghambat kerja insulin (estrogen dan glukokortikoid);
d) Kondisi tertentu yang jarang terjadi seperti kelainan pada reseptor insulin; e) Sindrom genetik (Arisman, 2010).
4. Patofisiologi DM Gestasional
harus diobati dengan pemberian hormon insulin dan pengaturan makanan. Sebelum terkena diabetes gestasional, sebaiknya gula darah dan berat badan wanita sebelum kehamilan terkontrol (Corwin, 2008).
Gambar 6. Patofisiologi GDM
III. Manifestasi Klinik
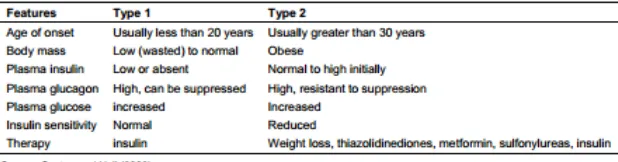
Gambar 7. Karakteristik Klinik Pasien DM Tipe 1 dan 2 (Ozougwu, et al., 2013).
Pada DM Tipe 1 dan 2:
Polidipsia (meningkatnya rasa haus, karena banyaknya kehilangan air melalui urin yang memicu dehidrasi ekstraselular)
Polifagia (meningkatnya rasa lapar, karena katabolisme kronik lemak dan protein)
Kelelahan dan lemas (karena adanya katabolisme protein otot dan ketidakmampuan sel untuk menggunakan glukosa sebagai energy, buruknya aliran darah pada diabetes yang sudah lama memicu kelelahan) Pada DM tipe 1 juga ditemui:
Rasa mual dan muntah yang parah
Penurunan berat badan
Individu dengan DM tipe 1 umumnya kurus dan rentan terkena diabetic ketoacidosis (DKA) jika insulin tidak diberikan atau di bawah kondisi stress parah dimana terjadi ekskresi berlebih hormon yang kerjanya berlawanan dengan insulin (glucagon). Sekitar 20-40% pasien akan mengalami DKA setelah beberapa hari mengalami poliuria, polidipsia, polifagia, dan berat turun.
Pada DM tipe 2 juga ditemui:
Pasien DM tipe 2 seringkali asimtomatik (tanpa gejala), namun penurunan berat badan yang signifikan jarang terjadi, lebih sering terjadi pada pasien obesitas dan overweight
Nocturia
Meningkatnya laju infeksi karena meningkatnya konsentrasi glukosa dalam sekresi mucus, buruknya fungsi imun, dan menurunnya aliran darah.
Perubahan fungsi penglihatan akibat adanya ketidakseimbangan cairan atau terjadi kerusakan retina pada kasus yang lebih parah.
Parestesia atau abnormalitas dalam sensasi.
Kerusakan otot akibat protein otot dipecah untuk memenuhi kebutuhan energy tubuh.
(Dipiro, 2011; Corwin, 2008).
IV. Diagnosis
1. Diabetes Melitus tipe 1
Glukosa darah puasa dianggap normal bila kadar glukosa darah kapiler <126 mg/dL (7mmol/L). Glukosuria saja tidak spesifik untuk DM sehingga perlu dikonfirmasi dengan pemeriksaan glukosa darah. Diagnosis DM dapat ditegakkan apabila memenuhi salah satu kriteria sebagai berikut (Tridjaya dkk., 2015):
- Ditemukannya gejala klinis poliuria, polidpsia, polifagia, berat badan yang menurun, dan kadar glukasa darah sewaktu >200 mg/ dL (11.1 mmol/L).
- Pada penderita yang asimtomatis ditemukan kadar glukosa darah sewaktu >200 mg/dL atau kadar glukosa darah puasa lebih tinggi dari normal dengan tes toleransi glukosa yang terganggu pada lebih dari satu kali pemeriksaan.
a.
Tes Toleransi GlukosaBeberapa hal perlu diperhatikan dalam melaksanakan TTG pada anak yaitu (Tridjaya dkk., 2015):
-
Anak tidak sedang menderita suatu penyakit.-
Anak tidak sedang dalam pengobatan/minum obat-obatan yang dapat meningkatkan kadar glukosa darah.-
Jangan melakukan pemeriksaan dengan glukometer/kapiler, gunakanlah darah vena.-
Berhubung kadar glukosa darah dapat berkurang 5 % per jam apabila dibiarkan dalam suhu kamar, maka setelah darah vena diambil dengan pengawet EDTA/heparin harus segera disimpan di lemari es.-
Selain cara diatas, maka sampel darah dapat harus segera disentrifus agar kadar glukosa darah tidak menurun.b. Penilaian Hasil Tes Toleransi Glukosa (Tridjaya dkk., 2015)
- Anak menderita DM apabila kadar glukosa darah puasa ≥140 mg/dL (7,8 mmol/L) atau Kadar glukosa darah pada jam ke 2 ≥200 mg/dL (11,1 mmol/L).
- Anak dikatakan menderita toleransi gula terganggu apabila kadar glukosa darah puasa <140 mg/dL (7,8 mmol/L) dan Kadar glukosa darah pada jam ke 2: 140-199 mg/dL (7,8-11 mmol/L).
- Anak dikatakan normal apabila : Kadar glukosa darah puasa (plasma) <110 mg/dL (6,7 mmol/L) dan Kadar glukosa darah pada jam ke 2: <140 mg/dL (7,8-11 mmol/L).
-2. Diabetes Melitus tipe 2
Kecurigaan adanya DM perlu dipikirkan apabila terdapat keluhan seperti (Soelistijo, 2015):
-
Keluhan klasik DM: poliuria, polidipsia, polifagia dan penurunan berat badan yang tidak dapat dijelaskan sebabnya.-
Keluhan lain: lemah badan, kesemutan, gatal, mata kabur, dan disfungsi ereksi pada pria, serta pruritus vulva pada wanita.Gambar 8. Pada kondisi tertentu seperti: anemia, hemoglobinopati, riwayat transfusi darah 2-3 bulan terakhir, kondisikondisi yang mempengaruhi umur eritrosit dan gangguan
fungsi ginjal maka HbA1c tidak dapat dipakai sebagai alat diagnosis maupun evaluasi.
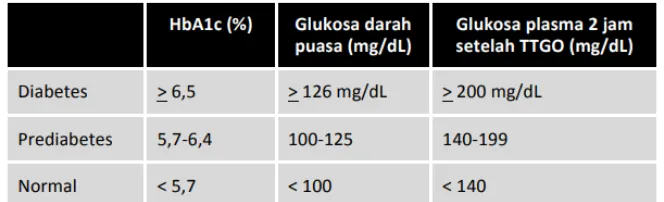
Hasil pemeriksaan yang tidak memenuhi kriteria normal atau kriteria DM digolongkan ke dalam kelompok prediabetes yang meliputi: toleransi glukosa terganggu (TGT) dan glukosa darah puasa terganggu (GDPT) (Soelistijo, 2015).
- Glukosa Darah Puasa Terganggu (GDPT): Hasil pemeriksaan glukosa plasma puasa antara 100-125 mg/dl dan pemeriksaan TTGO glukosa plasma 2-jam < 140 mg/dL.
- Toleransi Glukosa Terganggu (TGT): Hasil pemeriksaan glukosa plasma 2 – jam setelah TTGO antara 140-199 mg/dl dan glukosa plasma puasa < 100 mg/dL.
- Bersama-sama didapatkan GDPT dan TGT.
Gambar 9.Kadar tes laboratorium darah untuk diagnosis diabetes dan prediabetes
Cara pelaksanaan TTGO (Soelistijo, 2015):
1.
Tiga hari sebelum pemeriksaan, pasien tetap makan (dengan karbohidrat yang cukup) dan melakukan kegiatan jasmani seperti kebiasaan sehari-hari.2.
Berpuasa paling sedikit 8 jam (mulai malam hari) sebelum pemeriksaan, minum air putih tanpa glukosa tetap diperbolehkan.3.
Dilakukan pemeriksaan kadar glukosa darah puasa.4.
Diberikan glukosa 75 gram (orang dewasa), atau 1,75 gram/kgBB (anakanak), dilarutkan dalam air 250 mL dan diminum dalam waktu 5 menit.5.
Berpuasa kembali sampai pengambilan sampel darah untuk pemeriksaan 2 jam setelah minum larutan glukosa selesai.6.
Dilakukan pemeriksaan kadar glukosa darah 2 (dua) jam sesudah beban glukosa.7.
Selama proses pemeriksaan, subjek yang diperiksa tetap istirahat dan tidak merokok.Pemeriksaan Penyaring dilakukan untuk menegakkan diagnosis Diabetes Melitus Tipe-2 (DMT2) dan prediabetes pada kelompok risiko tinggi yang tidak menunjukkan gejala klasik DM yaitu (Soelistijo, 2015):
1.
Kelompok dengan berat badan lebih (Indeks Massa Tubuh [IMT] ≥23 kg/m2 ) yang disertai dengan satu atau lebih faktor risiko sebagai berikut:b.
First-degree relative DM (terdapat faktor keturunan DM dalam keluarga).c.
Kelompok ras/etnis tertentu.d.
Perempuan yang memiliki riwayat melahirkan bayi dengan BBL >4 kg atau mempunyai riwayat diabetes melitus gestasional (DMG).e.
Hipertensi (≥140/90 mmHg atau sedang mendapat terapi untuk hipertensi).f.
HDL 250 mg/dL.g.
Wanita dengan sindrom polikistik ovarium.h.
Riwayat prediabetes.i.
Obesitas berat, akantosis nigrikans.j.
Riwayat penyakit kardiovaskular.2.
Usia >45 tahun tanpa faktor risiko di atas.Catatan: Kelompok risiko tinggi dengan hasil pemeriksaan glukosa plasma normal sebaiknya diulang setiap 3 tahun, kecuali pada kelompok prediabetes pemeriksaan diulang tiap 1 tahun.
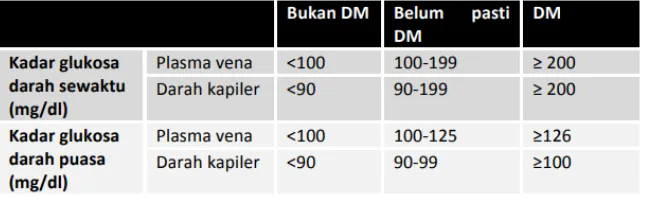
Pada keadaan yang tidak memungkinkan dan tidak tersedia fasilitas pemeriksaan TTGO, maka pemeriksaan penyaring dengan mengunakan pemeriksaan glukosa darah kapiler, diperbolehkan untuk patokan diagnosis DM. Dalam hal ini harus diperhatikan adanya perbedaan hasil pemeriksaan glukosa darah plasma vena dan glukosa darah kapiler seperti pada tabel di bawah ini.
Gambar 10. Kadar glukosa darah sewaktu dan puasa sebagai patokan penyaring dan diagnosis
V. Hasil Terapi yang Diinginkan a. Diabetes Melitus tipe 1
Sasaran dan tujuan khusus pengelolaan DM tipe 1 adalah (Tridjaya dkk., 2015):
- Sasaran:
1. Bebas dari gejala penyakit
2. Dapat menikmati kehidupan social 3. Terhindar dari komplikasi
- Tujuan khusus:
1. Tumbuh kembang optimal 2. Perkembangan emosional normal
3. Kontrol metabolic yang baik tanpa menimbulkan hipoglikemia 4. Pasien tidak memanipulasi penyakit
5. Mampu mandiri mengelola penyakitnya
b. Diabetes Melitus tipe 2
Tujuan penatalaksanaan secara umum adalah meningkatkan kualitas hidup penyandang diabetes. Tujuan penatalaksanaannya meliputi (Soelistijo, 2015):
1. Tujuan jangka pendek: menghilangkan keluhan DM, memperbaiki kualitas hidup, dan mengurangi risiko komplikasi akut.
2. Tujuan jangka panjang: mencegah dan menghambat progresivitas penyulit mikroangiopati dan makroangiopati.
3. Tujuan akhir pengelolaan adalah turunnya morbiditas dan mortalitas DM.
Penanganan Diabetes Melitus terdiri dari terapi non farmakologi dan farmakologi. Terapi farmakologi diberikan apabila terapi non farmakologi tidak bisa mengendalikan kontrol glukosa darah. Pemberian terapi farmakologi tetap diseimbangi dengan terapi non farmakologi.
6.1 Terapi Non Farmakologi
a. Terapi Gizi Medis
Gambar 11. Piramida makanan untuk diabetes melitus
Prinsip pengaturan makan pada penyandang diabetes yaitu makanan yang seimbang, sesuai dengna kebutuhan kalori masing-masing individu dengan memperhatikan keteraturan jadwal makan, jenis, dan jumlah makanan. Komposisi makanan yang dianjurkan terdiri dari karbohidrat 45-65%, lemak 20-25%, protein 10-20%. Natrium kurang dari 3g, dan diet cukup serat sekitar 25g/hari (Ndraha, 2014).
b. Latihan Jasmani
Gambar 12. Modifikasi gaya hidup untuk pasien DM
6.2 Terapi Farmakologi
Terapi farmakologi diberikan bersama dengan peningkatan pengetahuan pasien, pengaturan makan, dan latihan jasmani. Terapi farmakologi yang dapat digunakan oleh pasien diabetes yaitu antihiperglikemia suntik ,oral, dan kombinasi.
6.2.1 Obat Antihiperglikemia Suntik a. Insulin
Insulin merupakan terapi yang digunakan dalam penanganan pasien DM tipe 1, dapat juga digunakan untuk pasien DM tipe 2 apabila obat hiperglikemik oral tidak mampu untuk menanganinya. Insulin merupakan hormon polipeptida yang di sekresi oleh sel β pankreas. Insulin dapat dirusak oleh enzim pencernaan sehingga diberikan melalui injeksi. Insulin di dalam tubuh membantu transpor glukosa dari darah ke dalam sel.
Gambar 13. Tempat injeksi insulin
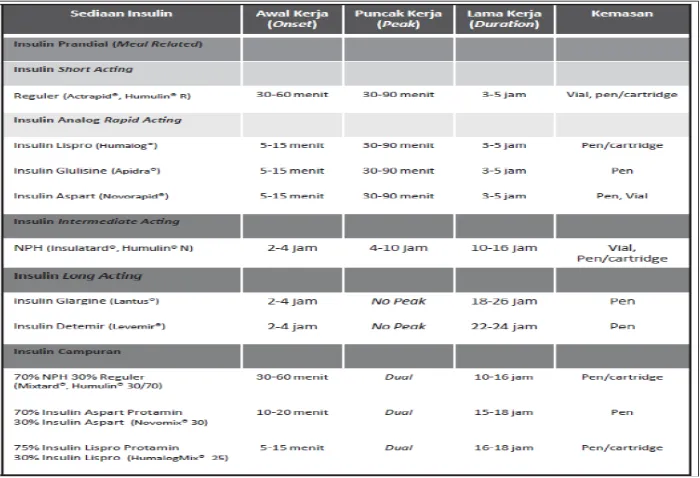
Insulin berdasarkan waktu kerja dibagi menjadi insulin kerja cepat (rapid acting), kerja pendek (short acting), kerja menengah (intermediate acting), kerja panjang (long acting), dan campuran. Insulin masa kerja panjang diberikan pada pagi hari untuk menjaga kadar insulin dalam kondisi basal (kondisi pada saat normal/tidak ada asupan makanan), sedangkan insulin masa kerja pendek diberikan sebelum makan untuk menurunkan kadar glukosa darah yang meningkat sesaat setelah adanya asupan makanan. Farmakokinetik insulin berdasarkan waktu kerja dapat dilihat pada tabel dibawah ini:
b. Agonis GLP-1 (Glucagon-like Peptide)/Incretin Mimetic
Pengobatan dengan dasar peningkatan GLP-1 merupakan pendekatan baru untuk pengobatan DM. Agonis GLP-1 dapat bekerja sebagai perangsang pelepasan insulin tanpa menimbulkan hipoglikemia, dan dapat menghambat pelepasan glucagon. Tidak meningkatan berat badan yang biasanya terjadi pada pengobatan insulin ataupun sulfonilurea. Agonis GLP-1 bahkan mungkin menurunkan berat badan. Efek samping antara lain gangguan saluran cerna, seperti mual dan muntah (Eliana, 2015).
Obat agonis GLP-1 contohnya adalah Exenatide dan Liraglutide. Exenatide meningkatkan sekresi insulin dan mengurangi produksi glukosa hati. Rata-rata pengurangan A1C sekitar 0.9% dengan pemberian exenatide dua kali sehari. Untuk Byetta, dosis awal yang digunakan adalah 5 mcg SC dua kali sehari, sendangkan Bydureon dosis awal 2 mg SC satu kali seminggu dengan atau tanpa makanan. Efek samping antara lain, nausea, vomiting, dan diare. Liraglutide (Victoza) memiliki efek farmakologi dan efek samping yang mirip dengan exenatide. Rata-rata pengurangan A1C sekitar 1.1% dan liraglutide mengurangi FPG dan level glukosa posprandial 25-40 mg/dL. Dosis awal yang digunakan 0.6 mg SC satu kali sehari tidak tergantung makanan (Dipiro et al., 2015).
c. Analog Amylin/ Amylinomimetic
6.2.2 Obat Antihiperglikemia Oral
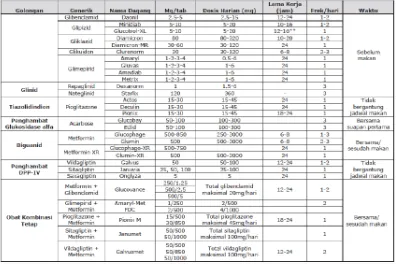
Saat ini, terdapat 8 golongan antidiabetik oral yang tersedia untuk pengobatan, yaitu inhibitor α-glukosidase, biguanid, meglitinid, tiazolidinedion, inhibitor dipeptidil peptidase-4 (DPP-4), agonis dopamin, pemecah asam empedu, dan sulfonilurea. Berikut adalah penjelasan untuk masing-masing golongan tersebut:
a. Golongan Sulfoniluria
Golongan sulfonilurea sering disebut insulin secretagogue karena mekanisme kerja nya merangsang sekresi insulin dari granul sel-sel β Langerhans pankreas (Eliana, 2015). Pilihan utama untuk pasien berat badan normal atau kurang. Sulfonilurea kerja panjang tidak dianjurkan pada orang tua, gangguan faal hati dan ginjal, serta malnutrisi (Ndraha, 2014). Contoh golongan sulfonilurea: Glibenklamid, Klorpropamid, Tolazamid, Gliburid, Glipizid, Glimepiride.
b. Golongan Meglitinid
Meglitinid mempunyai mekanisme kerja yang sama dengan sulfonilurea, mengurangi glukosa dengan menstimulasi sekresi insulin pankreas (Dipiro et al., 2015). Mekenisme kerja meglitinid lebih ditekankan pada sekresi insulin fase pertama dan baik untuk mengatasi hiperglikemia post prandial (Eliana, 2015). Dosis Repaglinide dimulai dari 0.5-2 mg oral dengan maksimum 4 mg 4 kali sehari dan Nateglinide 120 mg oral 3 kali sehari sebelum makan (Dipiro et al., 2015).
c. Golongan Biguanid
(eGFR) ≥ 30 mL/min/1.73 m2 (ADA, 2017). Dosis awal metformin 500 mg oral dua kali sehari dengan makan (Dipiro et al., 2015).
d. Golongan Tiazolidindion
Tiazolidindion merupakan agonis Peroxsisome Proliferator Activated Receptor Gamma (PPAR-) yang sangat selektif dan poten. Mekanisme kerja golongan tiazolidindion adalah dengan meningkatan sensitifitas insulin, merangsang transport glukosa ke sel dan meningkatkan oksidasi asam lemak. Contoh golongan tiazolidindion adalah Pioglitazon 15 mg oral satu kali sehari, maksimum 45 mg/hari dan Rosiglitazon 2-4 mg satu kali sehari, maksimum 8 mg/ hari (Dipiro et al., 2015).
e. Golongan Inhibitor αGlukosidase
Obat golongan ini dapat memperlambat absorbsi polisakarida dan disakarida di usus halus. Penghambatan enzim α-glikosidase dapat mengurangi pencernaan karbohidrat dan absorbsinya, sehingga mengurangi peningkatan kadar glukosa post prandial pada penderita DM. Efek samping yang paling sering yaitu flatulen (kembung), ketidaknyamana perut, dan diare. Contoh golonga ini adalah akarbose dan miglitol dengan dosis awal 25 mg/hari dengan makan. Obat ini diminum pada suapan pertama makanan, sehingga obat dapat efektif bekerja dalam menghambat aktivitas enzim (Dipiro et al., 2015).
f. Golongan DPP-4 (Dipeptidyl Peptidase-4 Inhibitor)
g. Golongan SGLT-2 (Sodium Glucose Co-transporter 2)
Obat golongan penghambat SGLT-2 merupakan obat antidabetes oral jenis baru yang menghambat reabsorpsi glukosa di tubuli distal ginjal dengan cara menghambat glukosa SGLT-2. Obat yang termasuk golongan ini antara lain: Canagliflozin, Empagliflozin, Dapagliflozin, Ipragliflozin (Eliana, 2015).
h. Golongan Bile Acid Sequestrants
Kolesevelam (Welchol) mengikat asam empedu di lumen usus, mengurangi asam empedu untuk reabsorpsi. Mekanisme dalam mengurangi kadar glukosa plasma belum diketahui. Penurunan A1C dari baseline sekitar 0.4% . Kolesevelam juga dapat menurunkan kolesterol LDL 12-16% pada penderita DM tiba 2. Efek samping yang paling umum adalah sembelit dan dispepsia. Dosis Kolesevelam untuk DM tipe 2 adalah 6 tablet 625 mg setiap hari (total 3,75 g/hari), terbagi menjadi tiga tablet dua kali sehari dengan makan karena Kolesevelam mengikat empedu yang dilepaskan saat makan (Dipiro et al., 2015).
6.2 Algoritma Terapi Diabetes Melitus
Gambar 14. Algoritma pemakaian obat hipoglikemik pada pasien diabetes mellitus tipe 2 (ADA, 2015)
Gambar 16. Algoritma pemakaian obat hipoglikemik pada pasien diabetes mellitus (AACE/ACE, 2015)
6.3 Terapi Kombinasi Terapi
Terapi kombinasi dengan obat antihiperglikemia oral kombinasi baik secara terpisah ataupun fixed dose combination dalam bentuk tablet tunggal, harus menggunakan dua macam obat dengan mekanisme kerja yang berbeda. Pada keadaan tertentu dapat terjadi sasaran kadar glukosa darah yang belum tercapai, sehingga perlu diberikan kombinasi tiga obat antihiperglikemia oral dari kelompok yang berbeda atau kombinasi obat antihiperglikemia oral dengan insulin. Pada pasien yang disertai dengan alasan klinis dimana insulin tidak memungkinkan untuk dipakai, terapi dengan kombinasi tiga obat antihiperglikemia oral dapat menjadi pilihan (Eliana, 2015). Pilihan terapi untuk kombinasi antidiabetik oral:
• Metformin + TZD
• Metformin/TZD + sulfonilurea, meglitinid
• Metformin + TZD/sulfonilurea + inhibitor α glukosidase
• Metformin + TZD, inhibitor α glukosidase, sulfonilurea + insulin
VII. Evaluasi Hasil Terapi
Penatalaksanaan diabetes mempunyai tujuan akhir untuk menurunkan morbiditas dan mortalitas DM, yang secara spesifik ditujukan untuk mencapai 2 target utama, yaitu:
1. Menjaga agar kadar glukosa plasma berada dalam kisaran normal. 2. Mencegah atau meminimalkan kemungkinan terjadinya komplikasi
diabetes.
The American Diabetes Association (ADA) merekomendasikan beberapa parameter yang dapat digunakan untuk menilai keberhasilan penatalaksanaan diabetes sebagai berikut :
Tabel 3. Parameter Penatalaksanaan Diabetes
dengan obat. Dalam penatalaksanaan DM, langkah pertama yang harus dilakukan adalah penatalaksanaan tanpa obat berupa pengaturan diet dan olah raga. Apabila dengan langkah pertama ini tujuan penatalaksanaan belum tercapai, dapat dikombinasikan dengan langkah farmakologis berupa terapi insulin atau terapi obat hipoglikemik oral, atau kombinasi keduanya (Depkes, 2005).
VIII. Contoh Kasus dan DRP
Pasien seorang wanita bernama Hannah berusia 54 tahun memiliki riwayat diabetes mellitus tipe 2 selama 5 tahun. Dia bercerai, memiliki 2 orang anak, dan bekerja sebagai headhunter. Beratnya 82 kg dan memiliki BMI sebesar 32,2 kg/ m2 termasuk kategori obesitas. Meskipun Hannah menunjukkan keinginan dan kesiapan untuk menurunkan berat badan serta telah mengikuti konseling mengenai gizi, dia tidak dapat mengubah kebiasaan hidupnya. Penyakit yang diderita meliputi hipertensi, dislipidemia, dan osteoarthritis. Tingkat glukosa darah puasa yaitu 174 mg/dL, kadar glukosa postprandial 240 mg/dL, dan kadar A1C 8,6%.
Analisis SOAP
1. Subject
Pasien seorang wanita bernama Hannah berusia 54 tahun memiliki riwayat diabetes mellitus selama 5 tahun
Berat badan 82 kg, tinggi 62 in, BMI 32,2 kg/m2
Riwayat penyakit paskamenopause (osteoarthritis), hipertensi, dislipidemia, tidak ada riwayat pankreatitis dan kanker tiroid
Riwayat penyakit keluarga ayah pasien memiliki riwayat diabetes mellitus tipe 2, ibu pasien meninggal pada usia 52 tahun karena infark miokard, kakak perempuan pasien (usia 60 tahun) memiliki riwayat diabetes mellitus tipe 2 yang diterapi dengan insulin
malam), tidak mengkonsumsi obat terlarang, aerobik 2 kali seminggu, pemeriksaan funduskopi menunjukkan latar belakang diabetes retinopati bilateral tanpa adanya edema makula
2. Object
Tabel 4. Pemeriksaan Laboratorium Pasien
Data
Tekanan darah 130/78 mmHg < 120/80 (Dipiro, 2015).
Serum kreatinin 1,4 mg/dL 0,6-1,3 mg/dL (Kemenkes RI,
2011)
Tinggi
(Dipiro, 2015).
Trigliserida 189 mg/dL < 150 mg/dL (Dipiro, 2015).
Tinggi
HDL 37 mg/dL < 40 mg/dL
(Dipiro, 2015).
Rendah
3. Assessment
Pasien ini memenuhi kriteria klinis untuk diabetes mellitus tipe 2, karakteristiknya ditandai dengan tingginya level A1C yaitu 8,6%, kadar glukosa darah puasa 174 mg/dL, dan kadar glukosa darah post prandial 240 mg/dL. Untuk mengatasi diabetes mellitus tipe 2 yang dimiliki oleh pasien, dokter meresepkan obat metformin 1000 mg setiap hari selama 4 tahun dan glyburide 5 mg setiap hari selama 3 tahun.
Gambar 19. Tujuan terapi glikemik (Dipiro, 2015).
Selain diabetes mellitus tipe 2, pasien juga memiliki riwayat penyakit hipertensi yang ditandai dengan tingginya tekanan darah yaitu 130/78 mmHg serta dislipidemia dengan karakteristik kadar trigliserida tinggi sebesar 189 mg/dL dan kadar HDL rendah 37 mg/dL, untuk mengatasinya dokter meresepkan lisinopril 12,5 mg/hari selama 8 tahun dan atorvastatin 40 mg/hari selama 4 tahun.
4. Plan
Pada kasus ini pasien diresepkan metformin dengan dosis 1000 mg sekali sehari selama 4 tahun. Dosis yang disarankan dimulai dari 500 mg per hari sampai dengan kemampuan fungsional ginjal pasien, dosis maksimum yang diperbolehkan dalam terapi menggunakan metformin yaitu 2550 mg/hari. Metformin biasanya digunakan pada pasien yang memiliki kelebihan berat badan atau obesitas. Mekanisme kerjanya yaitu menekan produksi glukosa hepatik, meningkatkan sensitivitas insulin, meningkatkan penyerapan glukosa oleh fosforilasi faktor GLUT-enhancer, meningkatkan oksidasi asam lemak dan mengurangi penyerapan glukosa dari saluran pencernaan (Dipiro, 2015).
2. Glyburide
Pada kasus ini pasien diresepkan glyburide dengan dosis 5 mg sekali sehari selama 3 tahun. Dosis yang dianjurkan yaitu 5 mg/hari dengan dosis maksimal 20 mg/hari. Glyburide masuk ke dalam golongan sulfonilurea, sulfonilurea umunya dapat ditoleransi dengan baik tetapi sulfonilurea merangsang sekresi insulin endogen yang menyebabkan adanya resiko hipoglikemia. Penggunaan sulfonilurea long-acting harus dihindari pada pasien diabetes melitus tipe 2 usia lanjut, sebaiknya diberikan sulfonilurea dengan short-acting (Dipiro, 2015).
3. Liraglutide
Liraglutide merupakan agonis reseptor glucagon like-peptide-1 (GLP-1). Liraglutide disetujui oleh FDA di tahun 2010 sebagai terapi DM tipe 2. Pada kasus DM tipe 2, cukup diberikan injeksi liraglutide 1,2 mg atau 1,8 mg, sedangkan pada obesitas diberikan dengan dosis 3,0 mg (Lowes, 2014).
GLP-1 adalah sebuah inkretin, hormon saluran cerna yang dilepaskan ke dalam sirkulasi sebagai respons terhadap nutrien yang masuk ketika kita makan. GLP-1 mengatur kadar glukosa dengan merangsang sekresi dan biosintesis insulin bergantung-glukosa, menekan sekresi glukagon, memperlambat pengosongan lambung, serta memicu timbulnya rasa kenyang (Kalbe Medical, 2012).
tetapi lama-kelamaan menghilang. Fungsi sel beta membaik dengan pemberian agonis GLP-1, tetapi efek tersebut tidak bertahan begitu terapi dihentikan. Kenyataannya, tidak satu pun studi yang berdurasi cukup lama guna bisa menilai efek positif/negatif jangka panjang dari penggunaan obat ini (Kalbe Medical, 2012).
Gambar 20. Algoritma terapi hipertensi menurut JNC8
4. Lisinopril (ACE inhibitor)
ACE inhibitor sangat dianjurkan dalam mengendalikan diabetes. Obat ini merupakan pilihan pertama untuk penyakit hipertensi dengan kondisi diabetes. Rekomendasi ini berdasarkan fakta yang menunjukkan penurunan hipertensi yang berhubungan dengan komplikasi, termasuk penderita sakit jantung, peningkatan penyakit ginjal, dan stroke. Terapi ACE inhibitor mungkin merupakan bahan antihipertensif yang sangat penting bagi pasien diabetes (Saseen dan Carter, 2005).
ginjal kronik. Selain itu ACE inhibitor mengurangi aldosteron dan meningkatkan konsentrasi potassium (Saseen dan Carter, 2005).
Pada kasus ini pasien diresepkan lisinopril dengan dosis 12,5 mg sekali sehari selama 8 tahun. Dosis yang dianjurkan yaitu 10-40 mg sekali sehari. Lisinopril masuk ke dalam golongan ACE inhibitor, ACE inhibitor merupakan lini pertama dalam terapi hipertensi atau tekanan darah tinggi. Selain itu, lisinopril juga dapat mengatasi penyakit gagal jantung.
Golongan ACE inhibitor mencegah tubuh menghasilkan hormon yang dikenal dengan nama angiotensin II. Obat ini melakukannya dengan menghalangi unsur kimia bernama enzim pengubah angiotensin. Pembuluh darah akan rileks dan membantu mengurangi kadar air dalam darah yang dikembalikan oleh ginjal. Akibatnya, tekanan darah akan berkurang dan meningkatkan pasokan darah serta oksigen ke dalam jantung. Hipertensi biasanya tidak menyebabkan tubuh terasa sakit, tapi jika tidak ditangani, kondisi ini bisa melukai jantung dan merusak pembuluh darah. Komplikasi lainnya adalah serangan jantung dan stroke. Biasanya terdapat terlalu banyak cairan dalam pembuluh darah saat seseorang mengalami gagal jantung. Obat ini membantu mengurangi cairan yang berlebih. Obat ini memberikan efek perlindungan pada jantung dan memperlambat proses perkembangan gagal jantung (Dipiro, 2015).
5. Atorvastatin
Pada kasus ini pasien diresepkan atorvastatin dengan dosis 40 mg sekali sehari selama 4 tahun. Dosis yang dianjurkan yaitu 10 mg/hari dengan dosis maksimal 80 mg/hari. Atorvastatin merupakan obat yang digunakan untuk menurunkan LDL dan trigliserida dalam darah, sekaligus mampu meningkatkan kadar HDL. Atorvastatin termasuk ke dalam golongan statin atau HMG CoA reductase inhibitors.
Gambar 21. Terapi Farmakologi yang digunakan untuk penyakit Diabetes Mellitus tipe 2 (Dipiro, 2015).
Pada kasus ini, osteoarthritis yang diderita pasien tidak secara langsung mendapatkan terapi farmakologi. Hal tersebut dikarenakan menurut Felson tahun 2008 rencana terapi untuk pasien obesitas sebaiknya diawali dengan penurunan berat badan, tetapi pada kasus ini pasien tidak ingin melakukan peningkatan aktivitas fisik sehingga dilakukan penambahan terapi farmakologi dengan GLP1 menjadi solusi untuk penurunan berat badan pasien.
Gambar 22. Rencana terapi osteoarthritis pada pasien obesitas (Felson, 2008).
1. Pengaturan diet
Diet yang baik merupakan kunci keberhasilan penatalaksanaan diabetes. Diet yang dianjurkan adalah makanan dengan komposisi yang seimbang dalam hal karbohidrat, protein dan lemak, sesuai dengan kecukupan gizi baik sebagai berikut :
Karbohidrat : 60-70%
Protein : 10-15%
Lemak : 20-25%
Jumlah kalori disesuaikan dengan pertumbuhan, status gizi, umur, stres akut dan kegiatan fisik, yang pada dasarnya ditujukan untuk mencapai dan mempertahankan berat badan ideal.
Penurunan berat badan telah dibuktikan dapat mengurangi resistensi insulin dan memperbaiki respons sel-sel β terhadap stimulus glukosa. Dalam salah satu penelitian dilaporkan bahwa penurunan 5% berat badan dapat mengurangi kadar HbA1c sebanyak 0,6% (HbA1c adalah salah satu parameter status DM), dan setiap kilogram penurunan berat badan dihubungkan dengan 3-4 bulan tambahan waktu harapan hidup.
Selain jumlah kalori, pilihan jenis bahan makanan juga sebaiknya diperhatikan. Masukan kolesterol tetap diperlukan, namun jangan melebihi 300 mg per hari. Sumber lemak diupayakan yang berasal dari bahan nabati, yang mengandung lebih banyak asam lemak tak jenuh dibandingkan asam lemak jenuh. Sebagai sumber protein sebaiknya diperoleh dari ikan, ayam (terutama daging dada), tahu dan tempe, karena tidak banyak mengandung lemak.
Masukan serat sangat penting bagi penderita diabetes, diusahakan paling tidak 25 g per hari. Disamping akan menolong menghambat penyerapan lemak, makanan berserat yang tidak dapat dicerna oleh tubuh juga dapat membantu mengatasi rasa lapar yang kerap dirasakan penderita DM tanpa risiko masukan kalori yang berlebih. Disamping itu makanan sumber serat seperti sayur dan buah-buahan segar umumnya kaya akan vitamin dan mineral.
Di negara kita, makanan tinggi garam dan lemak merupakan makanan tradisional pada kebanyakan daerah. Tidak jarang pula pasien tidak menyadari kandungan garam pada makanan cepat saji, makanan kaleng, daging olahan dan sebagainya. Tidak jarang, diet rendah garam ini juga bermanfaat untuk mengurangi dosis obat antihipertensi pada pasien hipertensi derajat ≥ 2. Dianjurkan untuk asupan garam tidak melebihi 2 gr/ hari (PERKI, 2015)
3. Olahraga
Berolahraga secara teratur dapat menurunkan dan menjaga kadar gula darah tetap normal. Saat ini ada dokter olah raga yang dapat dimintakan nasihatnya untuk mengatur jenis dan porsi olah raga yang sesuai untuk penderita diabetes. Prinsipnya, tidak perlu olah raga berat, olah raga ringan asal dilakukan secara teratur akan sangat bagus pengaruhnya bagi kesehatan.
Olahraga yang disarankan adalah yang bersifat CRIPE (Continuous, Rhytmical, Interval, Progressive, Endurance Training). Beberapa contoh olahraga yang disarankan, antara lain jalan atau lari pagi, bersepeda, berenang, dan lain sebagainya. Olahraga aerobik ini paling tidak dilakukan selama total 30-40 menit per hari didahului dengan pemanasan 5-10 menit dan diakhiri pendinginan antara 5-10 menit. Olah raga akan memperbanyak jumlah dan meningkatkan aktivitas reseptor insulin dalam tubuh dan juga meningkatkan penggunaan glukosa (Dipiro, 2015).
Analisis DRP
1. Indikasi Tanpa Obat
Indikasi tanpa obat dapat terjadi apabila pasien memiliki kondisi medis yang memerlukan terapi tapi pasien tidak mendapatkan obat. Pada kasus ini, pasien telah mendapatkan obat sesuai dengan kondisi medis yaitu diabetes mellitus, hipertensi, dislipidemia, dan osteoarthritis.
Obat tanpa indikasi dapat diartikan adanya obat yang tidak diperlukan atau tidak sesuai dengan kondisi medis pasien. Pada kasus ini, tidak ditemukan penggunaan obat tanpa indikasi.
3. Ketidaktepatan Pemilihan Obat
Ketidaktepatan pemilihan obat maksudnya adalah adanya pemberian obat yang tidak efektif berdasarkan kondisi pasien. Permasalahan yang terjadi pada kasus ini adalah pemakaian metformin dan glyburide pada pasien diabetes mellitus tipe 2 yang sudah 5 tahun tidak mengalami penurunan sehingga diperlukan tambahan terapi untuk memaksimalkan dalam penurunan A1C. Pada kasus ini, terapi yang ditambahkan yaitu obat golongan GLP-1 receptor agonist sehingga pasien memiliki kombinasi 3 obat untuk terapi diabetes mellitus tipe 2. Pemilihan golongan GLP-1 receptor agonist dikarenakan golongan tersebut baik digunakan untuk pasien diabetes mellitus tipe 2 yang memiliki kondisi obesitas, dimana golongan tersebut dapat menurunkan A1C serta membantu penurunan berat badan (Inzucchi SE et al, 2012).
4. Dosis Obat Berlebih
Dosis obat berlebih dapat disebabkan karena penggunaan dosis obat diatas nilai batas dosis lazim atau frekuensi yang berlebih. Pada kasus ini, dosis obat sudah sesuai dengan dosis yang dianjurkan.
5. Dosis Obat Kurang
Dosis obat kurang artinya obat yang digunakan dosisnya terlalu rendah untuk efek yang diinginkan. Pada kasus ini, dosis obat sudah sesuai dengan dosis yang dianjurkan.
6. Interaksi Obat
pemilihan terapi untuk pasien memiliki interaksi moderate. Tetapi terapi masih dapat dilakukan hanya diperlukan monitoring hasil terapi.
Tabel 5. Interaksi Obat
Obat A Obat B Tingkat Interaksi
Glyburide Lisinopril Moderate Menggunakan simvastatin bersama
dengan feofibrat dapat
meningkatkan efek glyburide sehingga menyebabkan kadar glukosa dalam darah menjadi terlalu rendah (Drugs, 2017). Lisinopril Metformin Moderate Menggunakan lisinopril bersama
dengan metformin dapat
meningkatkan efek metformin pada penurunan glukosa darah. Hal ini dapat menyebabkan kadar glukosa darah menjadi terlalu rendah (Drugs, 2017).
Glyburide Liraglutide Moderate Menggunakan glyburide bersama dengan liraglutide dapat meningkatkan resiko hipoglikemik atau glukosa darah rendah (Drugs, 2017).
American Assiosiation of Clinical Endocrinology/ American College of Endocrinology (AACE/ACE). 2015. Comprehensive Diabetes Management Algorithm. Endocr Pract 21(4): 1-10.
American Diabetes Association (ADA). 2017. Pharmacologic approaches to glycemic treatment. Sec. 8. In Standards of Medical Care in Diabetes 2017. Diabetes Care; 40 (Suppl. 1): S64–S74.
Arisman, M.B. 2010. Obesitas, Diabetes Mellitus, dan Dislipidemia. EGC. Jakarta. (52, 91-96).
Chester, Jennifer Gonik., James L. Rudolph. 2011. Vital Signs in Older Patients : Age-Related Changes. J Am Med Dir Assoc, Vol. 5: 337-343.
Corwin, J.E. 2008. Handbook of Pathophysiology Third Edition. Lippincott Williams & Wilkins. Ohio.
Depkes. 2005. Pharmaceutical Care Untuk Penyakit Diabetes Mellitus. Tersedia pada : https://www.google.co.id/url?
DiPiro Joseph T., R.L. Talbert, G.C. Yee, G.R. Matzke, B.G. Wells, L.M. Posey. 2011. Pharmacotherapy A Pathophysiologic Approach Eight Edition, p 374-379. McGraw Medical Hill. New York.
DiPiro Joseph T., R.L. Talbert, G.C. Yee, G.R. Matzke, B.G. Wells, L.M. Posey. 2012. Pharmacotherapy A Pathophysiologic Approach Eight Edition, p 374-379. McGraw Medical Hill. New York.
Dipiro, J.T., Dipiro,C.V., Wells, B.G., dan Schwinghammer, T.L. 2015. Pharmacotherapy Handbook. 9th edition. McGraw-Hill: United States. Eliana, Fatimah. 2015. Penatalaksanaan DM Sesuai Konsensus Perkeni
2015. Tersedia online di
http://www.pdui-pusat.com/wp-content/uploads/2015/12/SATELIT- SIMPOSIUM-6.1-DM-UPDATE-DAN-Hb1C-OLEH-DR.-Dr.-Fatimah-Eliana-SpPD-KEMD.pdf [Diakses pada 13 September 2017].
Drugs. 2017. Drug Interaction Report. Tersedia online di https://www.drugs.com/interactions-check.php?drug_list=276-0,1185-0,3189-
0,1476-0,15730&types[]=major&types[]=minor&types[]=moderate&types[]=food&ty pes[]=therapeutic_duplication [Diakses pada 12 September 2017].
Felson, D.T. 2008. Osteoarthritis, HARRISON’s Principles of Internal Medicine 17th Edition, 2158-2165. New York : Mc Graw-Hill Companies Inc.
Ikatan Apoteker Indonesia. 2010. ISO Indonesia Volume 46. Jakarta: ISFI Penerbitan.
Inzucchi SE, Bergenstal RM, Buse JB, et al. 2012. Management of hyperglycemia in type 2 diabetes: a patient-centered approach: position statement of the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care35(6):1364-1379.
Kalbe Medical. 2012.
Analog Peptida Mirip-Glukagon untuk Terapi Diabetes Melitus Tipe 2. Tersedia online di http://www.kalbemed.com/News/tabid/229/id/1042/Analog-Peptida-Mirip-Glukagon-untuk-Terapi-Diabetes-Melitus-Tipe-2.aspx
[diakses 13 September 2017]
Kementerian Kesehatan Republik Indonesia. 2011. Pedoman Interpretasi Data Klinik. Jakarta: Direktorat Jenderal Bina Kefarmasian Dan Alat Kesehatan. Lowes R. FDA approves liraglutide (saxenda) for weight loss [Internet]. 2014
[cited 2014 December 24]. Available from:
http://www.medscape.com/viewarticle/837147
Ndraha, Suzanna. 2014. Diabetes Melitus Tipe 2 dan Tatalaksana Terkini. Medicinus 27(2): 9-16.
Perkeni. 2015. Konsensus Pengelolaan dan Pencegahan Diabetes Melitus Tipe 2 Di Indonesia 2015. Pengurus Besar Perkumpulan Endokrinologi Indonesia: Jakarta.
Perhimpunan Dokter Spesialis Kardiovaskular Indonesia. 2015. Pedoman Tatalaksana Hipertensi Pada Penyakit Kardiovaskular Edisi Pertama. Jakarta: PP PERKI.
Peters AL, Laffel L, Eds. Alexandria, VA. 2013. American Diabetes Association/JDRF Type 1 Diabetes Sourcebook. American Diabetes Association, JDRF: 359-392
Saseen, J.J, & Carter, B.L., 2005, Essential Hypertension. In: Applied Therapeutics: The Clinical Use of Drugs. 8th Edition Koda-Kimble MA et al eds. Lippincott Williams & Wilkins, Philadelphia.
Soelistijo, SA., Novida, H., Rudijanto, A., Soewondo, P., Suastika, K., Manaf, A., Sanusi, H., Lindarto, D., Shahab, A., Pramono, B., Langi, YA., Purnamasari, D., Soetedjo, NN., Saraswati, MR., Dwipayama, MP., Yuwono, A., Sasiarini, L., Sugiarto, Sucipto, KW., Zufry, H., 2015. Konsensus Pengelolaan dan Pencegahan Diabetes Melitus Tipe 2 di Indonesia. Pengurus Besar Perkumpulan Endokrinologi Indonesia. Jakarta. Tatro, David S., 2003. A to Z Drug Facts. San Fransisco.