1 BAB I
PENDAHULUAN
A. Latar Belakang
Displasia bronkopulmoner atau Bronchopulmonary dysplasia (BPD) adalah cedera pada paru yang diakibatkan oleh pemakaian alat bantu napas dan oksigen konsentrasi tinggi pada awal masa kehidupan. Keadaan ini ditandai dengan adanya penyakit paru kronik atau Chronic Lung Disease (CLD) berupa perawatan ulang di RS karena penyakit saluran pernapasan (penyakit karena reaktivitas saluran napas, kebutuhan oksigen jangka panjang atau pengobatan saluran napas jangka panjang, intoleransi terhadap aktivitas fisik, dan lain-lain), kebutuhan oksigen yang persisten, dan gambaran radiologis dada yang dapat normal maupun abnormal pada usia satu bulan atau pada usia koreksi 36 minggu)1,2. Northway pada tahun 1967 pertama kali memperkenalkan BPD sebagai penyakit paru kronik yang diderita oleh bayi-bayi prematur3. Mayoritas bayi ini menderita defisiensi surfaktan (sindrom distres respirasi atau Respiratory Distress Syndrome) dan jejas paru yang merupakan akibat kombinasi dari toksisitas oksigen, ventilasi mekanik, inflamasi dan infeksi. Istilah BPD dipilih untuk menekankan keterlibatan semua jaringan paru dalam proses patologis. Temuan patologis terdiri dari inflamasi, fibrosis jalan napas dan hipertrofi otot polos, kolaps alveolar dan hiperinflasi dan fibrosis. Bayi sering meninggal karena gagal napas4.
Definisi BPD berubah dari waktu ke waktu sehingga menyulitkan penentuan insidensi BPD5. Di California, kejadian BPD pada bayi prematur meningkat dari 20% pada tahun 1997-1999, menjadi 24% pada tahun 2000-2003, dan 25,4% pada tahun 2004-20066. Di RSUP Dr. Sardjito terdapat 2 kejadian BPD pada tahun 2015 dan 4 kejadian pada tahun 2016.
2 Sebelum terapi surfaktan digunakan, BPD berkaitan langsung dengan berat ringannya sindrom distres respirasi akut dan sering terjadi pada bayi prematur yang lebih besar (lebih dari 2200 gram) dan lebih tua (rata-rata usia kehamilan 34 minggu). Saat ini BPD lebih sering ditemukan pada bayi baru lahir yang lebih kecil dan lebih muda yang awalnya mempunyai gejala klinis sindrom distres respirasi ringan atau bahkan tanpa gejala sama sekali. Akhir-akhir ini BPD ditandai dengan gangguan perkembangan paru berupa perubahan fibroproliferatif yang berarti pada paru. Maka muncul definisi yang dianggap sebagai definisi BPD yang “baru”, yaitu terhambatnya perkembangan dan pertumbuhan, struktur, fungsi vaskuler dan ruang udara distal paru7.
Dalam dua dekade terakhir, kemajuan dalam perawatan perinatal termasuk terapi steroid antenatal, penggunaan surfaktan, strategi penggunaan ventilator yang baru dan terapi agresif patent ductus arteriosus, telah meningkatkan survival bayi-bayi dengan usia kehamilan yang sangat muda8. Seiring dengan meningkatnya angka survival bayi dengan gangguan pernapasan, meningkat juga angka prevalensi BPD. Terapi yang diberikan pada bayi dengan BPD dapat berupa terapi oksigen, ventilasi mekanik, dan terapi farmakologis berupa diuretik, bronkodilator dan kortikosteroid. Rawat inap pada anak dengan riwayat BPD semasa bayi akan semakin jarang menjelang tahun kedua atau ketiga kehidupan, meskipun terdapat penurunan fungsi paru bahkan pada anak dengan riwayat pemberian oksigen yang minimal. Pada anak-anak ini volume paru meningkat secara progresif seiring bertambahnya usia, namun obstruksi jalan napas menetap selama awal masa kanak-kanak1.
Dilaporkan anak dengan palatoskisis mempunyai kecenderungan untuk terjadi aspirasi9. Adanya palatoskisis juga menyebabkan gangguan bicara dan problem feeding pada anak yang seringkali berakibat gangguan tumbuh kembang10. Selain itu BPD juga menyebabkan gangguan neurodevelopmental11.
Bayi dengan BPD mempunyai risiko lebih tinggi untuk perawatan ulang di rumah sakit pada tahun pertama setelah kelahiran11,12. Penyakit ini dapat berdampak pada fungsi paru, dan gejala sisanya dapat bertahan sampai masa kanak-kanak bahkan
3 dewasa13. Disamping penyakit paru kronik, BPD mempunyai sekuel lain yang
mempengaruhi pertumbuhan, kesehatan jantung, dan perkembangan jantung. Sebanyak 30-65% dari bayi-bayi ini mengalami gagal tumbuh segera setelah lepas rawat dari rumah sakit1.
Berdasarkan hal yang disebut di atas, maka kami mengambil satu kasus anak dengan Chronic Lung Disease post BPD, Global Developmental Delay,
Palatoschisis, Gizi Kurang.
B. Deskripsi Kasus
IDENTITAS ANAK
Nama : An. AA Nama ayah : Bp. B Tanggal lahir : 14 April 2014 Umur : 33 tahun Jenis Kelamin : Laki-laki Pendidikan : SMP Alamat : Kutogiri, Sidomulyo, Pengasih, Pekerjaan : Buruh Masuk RS : 04/07/2014 Nama ibu : Ny. S No CM : 01.69.05.xx Umur : 31 tahun Tanggal diperiksa : 04 /07/2014 Pendidikan: SMA
Pekerjaan : Ibu Rumah tangga
Anak diambil sebagai kasus panjang pada saat berusia 9 bulan (tanggal 1 Januari 2015).
Laporan Kasus:
Sepuluh minggu sebelum masuk RS anak lahir dari seorang ibu umur 30 tahun G1P0A0. Anak lahir cukup bulan secara spontan ditolong bidan di rumah bersalin swasta bidan, dengan berat lahir 2600 gram dan panjang badan 48 cm. Anak tidak langsung menangis dan dilakukan resusitasi sampai langkah awal. Pada saat
4 anak berusia 1 hari bidan menyadari ada celah di langit-langit rongga mulut, anak dirujuk ke RSUD Wates, dan dikelola sebagai bayi berat lahir cukup (BBLC), cukup bulan (CB), sesuai masa kehamilan (SMK), spontan, palatoschisis. Anak mendapatkan injeksi ampicillin dan gentamisin selama 7 hari. Saat dirawat anak tidak memerlukan oksigen tambahan, setelah membaik diperbolehkan pulang.
Setelah satu minggu di rumah anak muntah, muntahan juga keluar dari hidung, namun dikatakan orang tua bahwa anak tidak tersedak, lalu anak dibawa ke poli RSUD Wates. Di poli anak tampak sesak, napas cepat, dinding dada tertarik ke dalam, anak dirawat di NICU selama 52 hari dengan diagnosis distres respirasi ec pneumonia aspirasi, palatoschisis, feeding problem, BBLC, CB, SMK, spontan,
failure to thrive. Selama perawatan anak mengalami periodic apneu dan terdapat
retraksi, lalu diberikan bantuan napas dengan ventilator mode Synchronized
Intermediate Mandatory Ventilation (SIMV) selama lima hari dan Continuous Positive Airway Pressure(CPAP) selama tiga hari.
Gambar 1.1. Foto Rontgen thoraks usia 2 hari di RSUD Wates (tidak tampak gambaran hiperekspansi paru, opasitas linear multipel, kista paru, atau emfisema.
Kesan tidak terdapat gambaran BPD).
Sepuluh hari kemudian anak kembali mengalami distres respirasi dan dipasang ventilator mode SIMV selama sepuluh hari. Setelah membaik anak menggunakan CPAP selama dua hari dan kemudian diganti dengan nasal kanul. Setelah dinyatakan baik anak diperbolehkan pulang. Saat pulang anak tidak distres
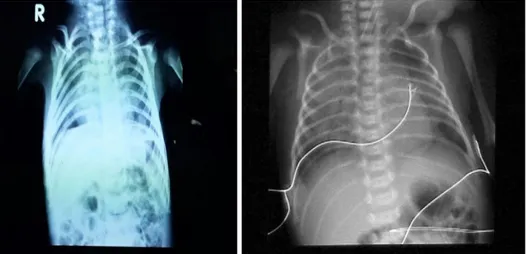
5 dengan udara ruang. Tiga hari setelah pulang anak kembali sesak, oleh orang tua dibawa ke RSUP Dr. Sardjito, dan dirawat inap dengan diagnosis BPD, palatoschisis, suspek laringomalacia, dan gizi buruk tipe marasmik. Dilakukan pemeriksaan foto Rontgen thoraks di RSUP Dr. Sardjito pada tanggal 5-7-2014, dengan hasil mengarah gambaran BPD stage II-III (Gambar 1.2).
Gambar 1.2. Foto Rontgen thoraks anak saat terdiagnosis BPD (usia 3 bulan) (kiri); Foto Rontgen thorax BPD dari literatur (kanan)1
Anak mendapatkan oksigen melalui nasal kanul ½ liter per menit, injeksi Ceftriaxon 50mg/kgBB/12 jam selama 7 hari, Seretide 50μg 2 x 2 puff via MDI dan
spacer, asam folat 1x1mg, zinc 1x10mg, dan sanbeplex 1x0,3cc. Saat dilakukan weaning oksigen, anak mengalami desaturasi sampai 71%, tapi setelah dicoba
berulang-ulang anak dapat mempertahankan saturasi oksigen 94-95% dengan oksigen ruangan. Anak dirawat selama 16 hari, saat pulang anak dapat mempertahankan saturasi oksigen >95% pada udara kamar. Dikatakan oleh ibu bahwa di rumah anak tidak sesak, tidak ada tarikan dinding dada, dan tidak tersedak lagi. Saat dijadikan kasus panjang anak tidak sesak, tidak ada tarikan dinding dada, dan tercapai saturasi sampai 96% dengan udara ruang meskipun pada suara napas anak terdengar stridor, dan pada pemeriksaan auskultasi ditemukan wheezing pada kedua lapang paru.
6 Anak ini mempunyai 3 kriteria untuk menegakkan BPD yaitu ketergantungan terhadap oksigen, abnormalitas radiografik, dan gejala respiratorik yang berlangsung melebihi 28 hari pada bayi dengan gagal napas pada saat lahir. Anak mendapatkan terapi inhalasi Seretide® (Salmeterol dan fluticasone) yang diberikan setiap dua kali sehari. Tatalaksana gizi buruk diberikan dengan ASI karena anak masih berusia kurang dari enam bulan, sedangkan untuk Global Developmental Delay direncanakan peatalaksanaan di poli saat anak kontrol.
Riwayat penyakit keluarga tidak terdapat penyakit yang diturunkan. Riwayat kehamilan ibu selama hamil kontrol rutin di bidan, tidak ada demam, namun terdapat muntah dan perdarahan (flek) pada trimester pertama. Diperiksakan ke bidan, dilakukan USG oleh bidan dan dikatakan normal, diberikan suplemen. Anak tinggal di daerah pegunungan bersama orang tua dan nenek. Dinding di lantai tanah, sumber mata air pegunungan, ventilasi dan penerangan cukup. Penghasilan ayah per bulan Rp. 300.000,00 sampai Rp. 500.000,00; ibu adalah ibu rumah tangga.
C. Tujuan
Tujuan pemantauan kasus panjang ini adalah untuk mengamati luaran jangka pendek anak dengan BPD, palatoschisis, global developmental delay, dan gizi kurang dan memberikan intervensi jika ada indikasi.
D. Manfaat
Manfaat untuk anak adalah dengan pemantauan secara komprehensif dan berkala secara rutin dapat dilakukan penanganan yang menyeluruh dan berkesinambungan, sehingga diharapkan anak dapat tumbuh dan berkembang secara optimal. Manfaat untuk keluarga dan lingkungan adalah keluarga mendapatkan
7 pemahaman mengenai kondisi anak serta kelainan yang menyertai dan ikut berperan dalam penanganan anak untuk mencapai harapan hidup yang lebih baik.
Manfaat untuk peserta PPDS antara lain menambah pengetahuan dan ketrampilan tentang cara diagnosis, baik secara klinis maupun radiologis, serta pencegahan BPD dan dalam melakukan pemantauan terhadap pertumbuhan dan perkembangan pada anak dengan BPD secara berkesinambungan.