BAB 2
TINJAUAN PUSTAKA 1.1. Definisi
Kata “asma” berasal dari bahasa Yunani, yang dapat diartikan sebagai
“napas yang pendek” (Holgate, 2010). Menurut RISKESDAS, asma adalah
penyakit kronis yang disebabkan oleh peradangan saluran napas. Peradangan
saluran napas ini mengakibatkan lapisan dalam saluran membengkak dan sekresi
mukus berlebih. Selain itu, otot sekeliling saluran juga mengalami konstriksi
(Asthma Foundations Australia, 2009).
Dari sisi lain, WHO (2014) menyebutkan bahwa asma adalah suatu
penyakit yang tidak menular, yang mempunyai karakteristik berupa serangan
sesak napas dan wheezing yang berulang. Gejala tersebut bervariasi berdasarkan
keparahan dan frekuensi penyakit. Gejala asma yang berulang menyebabkan
kekurangan tidur, sehingga akan berdampak terhadap aktivitas seseorang.
Dibandingkan dengan penyakit kronis lain, asma mempunyai tingkat fatalitas
yang rendah.
1.2. Epidemiologi
Sekitar 1960-an dan 1980-an, terjadi epidemik asma diakibatkan oleh
pemakaian bronkodilator (Holgate,2010). Prevalensi asma meningkat pesat
selama 30 tahun, sebelum akhirnya menjadi stabil, dengan sekitar 10-12% orang
dewasa dan 15% anak-anak menderita asma (Barnes, 2012). WHO(2014)
memperkirakan sebanyak 235 juta penduduk di dunia menderita asma. GINA
(Global Initiative for Asthma) menggabungkan data dari fase I ISAAC pada tahun
1992-1996 dan data dari ECRHS pada tahun 1988-1994. Hasil menunjukkan
bahwa prevalensi asma terendah sebesar 0,7% di Macau dan tertinggi sebesar
18,4% di Scotland. Hasil ini mengestimasi sekitar 300 juta penduduk di dunia
menderita asma, dan akan bertambah menjadi 400 juta pada tahun 2025, oleh
Berdasarkan hasil ISAAC fase tiga, anak-anak umur 6-7 tahun dan 13-14
tahun yang memiliki current wheezing terbanyak terdapat di negara berbahasa
Inggris (21% dan 22,9%) dan Amerika Latin (17,3%) . Prevalensi terendah
terdapat di India (6,8% dan 7%), Eropa bagian Utara dan Timur (8,7% dan
9,7%),Mediteranea Timur (9,4% dan 9,3%), dan Asia Pasifik (9,8% dan 8,8%).
Sedangkan benua Afrika memiliki tingkat prevalensi asma berat dengan current
wheezing tertinggi (55,2% dan 55,1%), diikuti oleh Mediteranea Timur (44,2% dan 47,2%) dan India (44,2% dan 48,2%). Prevalensi negara tersebut lebih tinggi
daripada negara berbahasa Inggris yang hanya sebesar 43,6% dan 46%. Ini
menunjukkan bahwa penyakit asma cenderung lebih parah di negara berkembang
dibandingkan negara maju, walaupun negara maju memiliki prevalensi gejala
asma yang tinggi. Ada beberapa alasan untuk menjelaskan fenomena ini. Pertama,
penatalaksanaan asma masih kurang di negara berkembang, walaupun telah
diterbitkan berbagai guideline managemen asma. Kedua, wheezing tidak diasumsikan sebagai gejala dari asma. Hal ini didukung dari banyaknya asma
berat yang tidak terdiagnosa pada negara berpendapatan rendah. Anak-anak yang
tidak terdiagnosa ini tidak akan ditangani sesuai dengan penyakitnya. Ketiga,
faktor lingkungan seperti polusi udara dan agen infeksius mempunyai pengaruh
terhadap angka kejadian asma. Sebuah penelitian meneliti prevalensi asma dalam
kurun waktu tertentu. Hasil menunjukkan bahwa prevalensi asma berkurang pada
negara yang sebelumnya memiliki tingkat prevalensi yang tinggi (negara
berbahasa Inggris) dan prevalensi asma meningkat pada negara yang sebelumnya
memiliki tingkat prevalensi yang rendah (negara berkembang) (Lai, 2009).
Penelitian ISAAC fase III tahun 2001-2002 menunjukkan perbedaan
antara prevalensi asma pada Indonesia dan Malaysia. ISAAC mempunyai 3 pusat
pada masing-masing negara. Hasil menunjukkan bahwa prevalensi asma pada
anak usia 13-14 tahun di Alor Setar, Klang Valley, dan Kota Bharu
masing-masing adalah 17%, 21,6%, dan 12%. Sedangkan pada anak usia 6-7 tahun,
prevalensi pada masing-masing negara 9,4%, 11,9%, dan 7%. Di Indonesia
masing-masing adalah 8,7%, 12,4%, dan 11,1%. Penelitian prevalensi asma pada
anak umur 6-7 tahun di kota Bandung sebanyak 4,8% (ISAAC, 2013).
1.3. Tipe Asma
Rackemann mengklasifikasikan asma menjadi 2 yaitu asma atopik (asma
ekstrinsik) dan asma non-atopik (asma intrinsik). Asma ekstrinsik dicetuskan oleh
faktor dari luar, sedangkan asma instrinsik tidak (Pillai, 2011).
a) Asma atopik
Atopik adalah kecenderungan seseorang menderita penyakit alergi,
seperti rinitis alergi, asma dan eksema. Tipe asma atopik sering dihubungkan
dengan peningkatan respon imun terhadap alergen (AAAAI, 2014). Pasien asma
umumnya juga menderita penyakit atopik lain, seperti rinitis alergi dan eksema.
Sebanyak 80% pasien asma juga menderita rinitis alergi. Akan tetapi, faktor atopi
harus dibarengi dengan faktor lingkungan. Alergen yang memicu sensitisasi
umumnya tersusun dari protein yang mempunyai aktivitas protease. Contoh
umum alergen ini adalah tungau (Dermatophagoides pteronyssinus), bulu kucing
dan anjing, kecoak, rumput-rumputan, dan serbuk bunga serta tikus (Barnes,
2012).
b) Asma non-atopik
Dari sekian penderita asma, kira-kira terdapat 10% mempunyai tes kulit
yang negatif terhadap alergen umum dan konsentrasi serum IgE yang normal.
Asma tipe ini muncul sewaktu dewasa (adult-onset asthma). Umumnya penyakit
asma ini cenderung persisten. Mekanisme asma intrinsik masih belum begitu
jelas.Penelitian terbaru mengasumsikan bahwa terjadi produksi IgE lokal pada
asma intrinsik. Hasil biopsi dari kedua tipe asma ini tidak menunjukkan
perbedaan yang bermakna. (Barnes, 2012).
1.4. Penyebab asma a) Sistem imun
Dalam hipotesis kebersihan disebutkan bahwa keseimbangan antara
dominan Th1 dapat mencegah infeksi, sebaliknya pada sistem imun dengan
dominan Th2 menyebabkan seseorang menderita penyakit alergi (NHLBI, 2007).
Hipotesis ini mengemukakan bahwa semakin tinggi tingkat kebersihan anak pada
tahun-tahun awal kehidupannya, semakin tinggipula resiko terjadinya asma pada
anak tersebut. Kebersihan akan mengurangi tingkat paparan anak terhadap agen
infeksius, mikroorganisme simbiotik (flora usus atau probiotik), dan parasit. Hal
ini akan menghambat pematangan sistem imun alami dan menimbulkan defek
pada toleransi imunitas (Barnes, 2012). Anak-anak yang mempunyai saudara lebih
tua, hidup di lingkungan yang rentan terpapar infeksi (lingkungan pertanian,
tempat penitipan anak), terpapar infeksi cacing dan bakteri, dan jarang
menggunakan antibiotik ditemukan mempunyai Th1 yang lebih tinggi dan
insidensi asma cenderung rendah (NHLBI, 2007).
b) Faktor Intrinsik 1) Riwayat keluarga
Adanya anggota keluarga yang menderita asma meningkatkan resiko
terjadinya asma pada seseorang (Subbarao, 2009). Analisis univariat Werff
(2013), mendapati bahwa seseorang dengan adanya riwayat keluarga menderita
penyakit atopik beresiko 2,12 kali lebih besar terkena asma dibanding orang
normal. Penelitian terbaru menunjukkan bahwa gen ORMDL3 berhubungan erat
dengan angka kejadian asma.
2) Gender
Jenis kelamin perempuan diteliti sebagai faktor resiko asma. Lawson
(2014) mendapati bahwa perempuan berusia 16-18 tahun beresiko 2,13 kali lebih
besar menderita asma daripada laki-laki. Laporan Wormald (1977) dalam
penelitian Choi (2011) menyebutkan bahwa insidensi asma dengan tes kulit positif
terhadap alergen tungau debu rumah tiga kali lebih besar pada laki-laki berumur
dibawah 10 tahun dibandingkan dengan insidensi perempuan seusianya.
Tingginya prevalensi asma pada anak laki-laki dikarenakan perkembangan saluran
napas yang lambat dibandingkan dengan volum paru. Anak laki-laki lebih rentan
perempuan cenderung ditangani ketika penyakitnya memberat (Sindrom Yentl).
Keadaan berbalik pada populasi berumur dekade ketiga dan keempat. Didapati
bahwa perempuan berusia dekade tiga dan empat 1,5 dan 1,6 kali lebih beresiko
terkena asma dibanding laki-laki seusianya. Ini dikarenakan setelah pubertas,
diameter saluran napas dan fungsi paru pada laki-laki lebih dari perempuan
seusianya. Diameter saluran napas yang kecil lebih meningkatkan resistensi
saluran napas. Akibatnya, dengan derajat obstruksi yang sama, retensi CO2 dalam
darah lebih awal muncul pada perempuan dibandingkan laki-laki.
3) Etnis
Anak-anak bangsa Afro-Amerika 20% lebih sering terdiagnosa menderita
asma dibandingkan bangsa Amerika Latin dalam setahun (McDaniel, 2006).
Claudio (2006) mendapati bahwa anak-anak Puerto Rican memiliki prevalensi
asma yang lebih tinggi dari anak-anak Amerika Latin (OR=2,28), sedangkan
anak-anak Asia memiliki prevalensi yang lebih rendah dari anak-anak Amerika
Latin (OR=0,604).
4) Usia
Dari hasil penelitian Vega (2008) di Hulvea, Spanyol, prevalensi asma
pada anak-anak usia 11-16 tahun tiga kali lipat dari prevalensi orang dewasa umur
20-44 tahun. Sedangkan dari hasil penelitian Lawson pada tahun 2014
menunjukkan bahwa remaja perempuan usia 16-18 tahun memiliki prevalensi
asma lebih tinggi daripada remaja perempuan usia 12-13 tahun.
5) Faktor Hormonal
Perempuan yang menarche sebelum umur 12 tahun beresiko 2,08 kali
lipat terkena asma setelah pubertas dibandingkan perempuan yang menarche
setelah umur 12 tahun. Resiko terkena asma berkurang sebanyak 7% per tahun
sewaktu periode penggunaan pil kontrasepsi pada wanita dan meningkat 2,29 kali
ketika hormone replacement therapy pada wanita postmenopausal (Choi, 2011).
6) Obesitas
Camargo et al (1999) yang dikutip Choi (2011) melaporkan bahwa resiko
terjadinya asma adalah 2,7 kali lebih besar pada perempuan yang obesitas.
mekanis-volum paru yang kecil dan diameter saluran napas perifer yang sempit,
2) komorbid GERD, 3) inflamasi sistemik yang disebabkan oleh adipokines –
IL-6, TNF-α dan eotaksin, 4)berkurangnya adiponektin-hormon dengan efek anti
inflamasi, 5) hiperesponsif saluran napas disebabkan oleh leptin, yang mempunyai
struktur mirip IL-6, dan 6) peningkatan stress oksidatif.
c) Faktor lingkungan 1) Infeksi
Infeksi virus yang umum menyebabkan asma adalah RSV dan rhinovirus
(NHLBI, 2007). Walaupun infeksi virus adalah pemicu umum terjadinya asma
eksaserbasi, masih belum dipastikan bahwa mereka yang menyebabkan asma.
Terdapat hubungan antara infeksi virus pada respirasi bayi dan perkembangan
asma, tetapi patogenesis hubungan tersebut masih susah dijelaskan. Bakteri
atipikal seperti Mycoplasma dan Chlamydia dianggap mempunyai peran pada perkembangan asma yang berat (Barnes, 2012).
2) Diet
Peranan gizi terhadap asma masih menjadi kontroversi. Studi observasi
menunjukkan bahwa pola makan yang kurang antioksidan (vitamin C dan vitamin
A), magnesium, selenium dan omega-3) diasosiasikan terhadap peningkatan
resiko asma. Tetapi pada studi intervensional tidak ditemukan hubungan ini
(Barnes, 2012).
3) Polusi udara
Polusi udara, seperti sulfur dioksida, ozon dan hasil pembakaran bahan
bakar dipastikan sebagai pemicu asma. Polusi udara luar rumah yang disebabkan
oleh kendaraan bermotor seperti mobil dan truk yang menghasilkan asap karbon
monoksida (Barnes, 2012). Jerrett (2011) mendapati ada hubungan antara karbon
monoksida dan munculnya asma (HR=1,29). Polusi dalam ruangan bersumber
dari nitrogen oksida yang dihasilkan tungku dan paparan terhadap rokok. Di
lingkungan kerja, bahan-bahan kimia seperti toluene diisosianat dan trimelitik
anhidrid menyebabkan sensitisasi alergen dan mengakibatkan asma (Barnes,
4) Rokok
Broekema (2009) membandingkan 3 kelompok sampel yang menderita
asma, diantaranya 66 orang bukan perokok, 46 sampel yang pernah merokok, dan
35 sampel yang merokok. Hasil pemeriksaan fungsi paru mendapati bahwa
sampel perokok dengan asma memiliki FEV1 yang lebih rendah. Dari
pemeriksaan sputum ditemukan sel goblet yang lebih banyak. Sampel yang pernah
merokok juga memiliki ciri-ciri yang sama dengan sampel yang bukan perokok.
Kedua sampel tersebut memiliki tingkat proliferasi dan ketebalan epitel yang
sama serta jumlah sel goblet dan sel mast yang serupa.
5) Alergen organik
Faktor alergen yang berasal dari hewan peliharaan kurang dapat diteliti
karena pasien asma cenderung untuk tidak memelihara kucing, anjing, atau
burung. Svanes (2006) mendapati bahwa penghindaran dari kucing memiliki
faktor protektif (OR=0,83). Almqvist (2005) memaparkan bahwa Lanphear (2001)
melakukan studi cross-sectional dan mendapati bahwa ada asosiasi hewan
peliharaan berupa anjing dan terjadinya asma (OR=24). Hasil penelitian Bener
(2004) yang dipaparkan Gorman dan Cook (2009) mendapati bahwa terdapat
asosiasi antara asma dan hewan peliharaan berupa burung. Hewan peliharaan ini
1.5. Patofisiologi asma
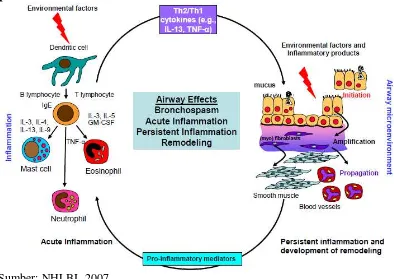
1.5.1. Perubahan yang Terjadi
Gambar 2.1. Faktor yang menyempitkan saluran napas pada asma akut dan persisten
Sumber: NHLBI, 2007
Penyempitan saluran napas pada asma bersifat rekuren dan disebabkan oleh
perubahan yang bervariasi. Perubahan yang dimaksud tediri dari:
a) Bronkokonstriksi. Pada kasus asma eksaserbasi akut, kontraksi otot polos bronkial terjadi secara cepat dan menyempitkan saluran napas. Kontraksi ini
merupakan suatu respon terhadap pajanan seperti alergen atau iritan. Alergen
memicu sel mast melalui perantaraan IgE untuk mengeluarkan mediator
inflamasi meliputi histamine, triptase, leukotrien dan prostaglandin. Aspirin
dan obat NSAID juga dapat menyebabkan penyempitan saluran napas pada
sebagian orang, melalui perangsangan sel mast melalui jalur non
IgE-dependen. Olahraga, udara dingin dan stres juga dapat menyebabkan
bronkokonstriksi. Mekanisme terjadinya bronkokonstriksi oleh pemicu
tersebut belum diketahui secara pasti (NHLBI, 2007).
aliran udara. Faktor tersebut meliputi edema, inflamasi, hipersekresi mukosa
dan pembentukan plak mukus yang kental. Pada tingkat lanjut, terjadi
perubahan struktur seperti hipertrofi dan hiperplasia otot polos (NHLBI,
2007).
c) Hiperesponsif saluran napas. Hiperesponsif ini merupakan abnormalitas fisiologis pada asma. Pada penderita asma terjadi respon bronkokonstriksi
berlebih terhadap pemicu yang biasanya tidak akan berefek pada orang normal
(Barnes, 2012). Mekanisme meliputi inflamasi, neuroregulasi disfungsional,
dan perubahan struktur. Diantara faktor-faktor tersebut, inflamasi adalah
faktor yang berperan penting dalam tingkat keparahan hiperesponsif.
Penatalaksanaan untuk mengurangi inflamasi akan mengurangi hiperesponsif
saluran napas dan meningkatkan kontrol asma (NHLBI, 2007).
d) Remodeling saluran napas. Perubahan struktur ini meliputi penebalan sub-basement, fibrosis subepitelial, hipertrofi dan hiperplasia otot polos,
angiogenesis dan hiperplasi kelenjar mukus. Perubahan ini menimbulkan
penyempitan yang ireversibel dan mengurangi fungsi paru. Kontrol asma yang
tepat akan mencegah proses remodeling ini (NHLBI, 2007).
1.5.2. Penyebab inflamasi
Inflamasi terjadi pada mukosa saluran mulai dari trakea sampai bronkial
terminalis, dengan predominannya terdapat pada bronki. Pola inflamasi pada asma
mencerminkan karakteristik dari penyakit alergi, dengan sel inflamatori yang
sama dengan yang ditemukan pada alergi rhinitis. Akan tetapi, pola yang sama
ditemukan juga pada asma intrinsik, walaupun produksi IgE asma intrinsik
bersifat lokal, bukan sistemik (Barnes, 2012).
Ada banyak sel dan mediator inflamasi yang berperan dalam mekanisme
terjadinya asma. Sel-sel inflamasi yang memberikan kontribusi terhadap kejadian
asma diantaranya limfosit, sel mast, eosinofil, neutrofil, makrofag, sel dendritik,
dan sel struktural. Mediator inflamasi yang berperan diantaranya kemokin,
sitokin, NO, dan IgE.
a. Limfosit
Limfosit T memainkan peran penting dalam respon inflamasi asma. Sistem
imun naïve pada orang normal cenderung berkembang menjadi TH1, sedangkan
pada penderita asmatik TH2 menjadi predominan. TH2 akan mengeluarkan
mediator inflamasi berupa IL-5, yang akan memperpanjang usia eosinofil, IL-4
dan IL -13, yang turut berperan meningkatkan formasi IgE (Barnes, 2012).
b. Sel mast
Sel mast dapat dipicu dengan perantaraan IgE ataupun dengan aktivasi
langsung (Bratawidjaja,2010). Pemicu asma seperti olahraga dan udara dingin
dapat mengakibatkan asma eksaserbasi tanpa mengeluarkan IgE (Barnes,2012).
Aktivasi sel mast juga dapat memicu pelepasan mediator bronkokonstriksi seperti
histamine, kemokin, leukotrien dan prostaglandin (Bratawidjaja,2010).
c. Eosinofil
Inhalasi alergen meningkatkan jumlah eosinofil yang aktif di saluran napas
(Barnes,2012). IL-5 yang dihasilkan TH2 akan menuju ke sumsum tulang dan
membantu proses diferensiasi eosinofil. Eosinofil akan bersikulasi ke dalam
darah dan menuju daerah inflamasi (paru). Eosinofil bermigrasi dengan berputar
(rolling) sambil berinteraksi dengan selektin dan kemudian menempel pada
pembuluh darah dengan protein adhesi VCAM-1 (vascular-cell adhesion molecule
1) dan ICAM-1 (intercellular adhesion molecule 1). Percobaan pengobatan asma
dengan anti-IL-5 berhasil menurunkan jumlah eosinofil tanpa ada perbaikan gejala
asma. Jadi, eosinofil bukan sel efektor utama pada asma (NHLBI, 2007).
d. Neutrofil
Peningkatan neutrofil aktif terdapat pada saluran napas dan sputum
penderita asma kronik atau selama akut eksaserbasi (Barnes, 2012). Aktifasi dan
patofisiologi peran neutrofil masih diteliti, dan diduga leukotrien B4 memberikan
kontribusi pada proses ini (NHLBI, 2007).
e. Makrofag
Sel makrofag adalah sel terbanyak pada saluran napas dan diaktifasi
proses inflamasi melalui pelepasan mediator IL-10. Fungsi dari interleukin ini
masih belum jelas (Barnes, 2012).
f. Sel dendritik
Sel dendritik adalah sel yang mirip makrofag pada epitel saluran napas
(Barnes, 2012). Fungsi dari sel dendritik ini adalah sebagai APC
(antigen-presenting cell) yang akan berinteraksi dengan alergen dari udara, mengubah
alergen menjadi peptida, dan bermigrasi ke nodus limfa sekitar untuk
menstimulasi pembentukan sel TH2 (NHLBI, 2007).
g. Sel struktural
Sel struktural pada saluran napas meliputi sel epitel, fibroblas dan sel otot
polos juga merupakan sumber penting mediator inflamasi (sitokin dan mediator
lipid). Oleh karena jumlahnya yang lebih banyak dari sel inflamatori, mereka turut
berperan dalam inflamasi asma kronis. Sel epitel mentranslasikan signal
lingkungan menjadi respon inflamasi (Barnes, 2012). Sel otot polos memproduksi
mediator pro-inflamasi. Akibat dari inflamasi dan produksi faktor pertumbuhan,
sel otot polos berproliferasi dan menjadi hipertrofi. Hal ini akan menyebabkan
disfungsi jalan napas pada asma (NHLBI, 2007).
b) Mediator inflamasi
a. Kemokin
Kemokin adalah mediator inflamasi yang menarik sel inflamatori ke
saluran napas khusunya pada sel epitel (NHLBI, 2007). Eotaksin (CCL11)
menarik eosinofil via CCR3, sedangkan thymus and activation-regulated
chemokine (CCL17) dan macrophage-derived chemokine (CCK22) menarik TH2
via CCR4 (Barnes,2012).
b. Sitokin
Sitokin adalah bronkokonstriktor poten yang diproduksi oleh sel mast.
Mediator sitokin adalah satu-satunya mediator yang secara spesifik berhubungan
dengan fungsi paru dan gejala asma (NHLBI, 2007). Sitokin IL-4, IL-5, dan IL-13
sitokin seperti IL-10 dan IL-12 berperan sebagai anti-inflamasi, dan menurun pada
penderita asma (Barnes, 2012).
c. Nitrit Oxide (NO)
NO diproduksi oleh NO sintase pada sel epitel dan makrofag. Fungsi NO
adalah sebagai vasodilator poten. Kadar NO pada udara ekspirasi pasien asma
lebih tinggi dari normal dan berhubungan dengan inflamasi eosinofil (Barnes,
2012). Perhitungan FeNO (fractional exhaled NO) dapat digunakan untuk
memonitor asma, walaupun jarang digunakan dalam keseharian (NHLBI, 2007).
d. Imunoglobulin E
IgE adalah antibodi yang bertanggung jawab dalam pengaktifan reaksi
alergi. Sel mast mempunyai banyak reseptor IgE, yang akan mengikat antigen dan
mengeluarkan berbagai mediator inflamasi (Barnes, 2012).
1.5.3. Efek Inflamasi Jangka Panjang
Reaksi inflamasi kronis akan menimbulkan beberapa efek terhadap sel-sel saluran
napas. Perubahan yang terjadi bersifat khas pada penderita asma., berupa:
a) Epitel saluran napas
Paparan terhadap ozon, virus, zat kimia dan alergen dapat menyebabkan
kerusakan epitel. Kerusakan fungsi pertahanan ini mengakibatkan penetrasi
alergen, pengurangan enzim endopeptidase yang berfungsi mendegradasi
mediator inflamasi, hilangnya faktor relaksan, dan tereksposnya saraf sensoris.
b) Fibrosis
Pada pasien asma, membrane basal menebal akibat penumpukan kolagen
tipe III dan V. Penumpukan kolagen tersebut diakibatkan pelepasan mediator profibrotik seperti faktor pertumbuhan β. Di tingkat parah, fibrosis ini dapat menyebabkan penyempitan ireversibel saluran napas.
c) Otot polos saluran napas
Masih terjadi perdebatan mengenai peran otot polos patologis pada pasien
asma. Otot polos pasien asma cenderung mengalami hipertrofi dan hiperplasia.
Kondisi tersebut disebabkan oleh faktor pertumbuhan seperti endothelin-1 dan
d) Respon vaskuler
Terjadi peningkatan jumlah pembuluh darah pada pasien asma. Proses
angiogenesis ini adalah sebagai bentuk respon terhadap faktor pertumbuhan,
khususnya vascular-endothelial growth factor. Mikrovaskular vena kapiler dapat bocor akibat mediator inflamasi, sehingga menyebabkan edema saluran dan
eksudasi plasma ke dalam lumen.
e) Hipersekresi mukus
Peningkatan sekresi mukus biasanya terjadi pada asma yang berat. Sekresi
mukus meningkat disebabkan oleh hiperplasia dari kelenjar submukosa dan sel
goblet. Pelepasan mediator IL-4 dan IL-13 diteliti sebagai penyebab terjadinya
respon tersebut.
f) Efek neural
Mediator inflamasi mengaktifan saraf kolinergik, melalui pelepasan
asetilkolin yang mengikat reseptor muskarinik, dan menimbulkan
bronkokonstriksi saluran napas. Mediator tersebut juga mengikat reseptor pada
epitel dan menyebabkan saraf menjadi hiperalgesik. Salah satu mediator inflamasi
yang dihasilkan oleh jaringan perifer, neurotropin, dapat menyebabkan ploriferasi
dan peningkatan sensitisasi saraf sensori (Barnes, 2012).
1.6. Gejala
Tabel 2.1. Gejala dan Derajat Keparahan Asma Gejala asma yang
Wheezing
• Biasanya muncul tiba-tiba
• Umumnya episodic • Dapat hilang dengan
sendirinya
• Bisa bertambah berat saat malam hari atau dini hari
• Bertambah berat jika bernapas di udara
Pertanyaan yang diajukan pada saat anamnesis menurut NHLBI (2007)
adalah
1. Gejala: batuk, mengi, sesak napas, dada terasa berat, dan produksi
sputum.
2. Pola gejala: onset, durasi, frekuensi,sepanjang tahun atau musiman,
terus menerus atau episodik, dan variasi diurnal.
3. Faktor pencetus dan faktor yang memperberat gejala: infeksi virus,
alergen lingkungan, karakteristik lingkungan, rokok, olahraga, zat
kimia, perubahan lingkungan, iritan, emosi, stres, obat-obatan,
perubahan cuaca, faktor endokrin, dan kondisi komorbid.
4. riwayat perjalanan penyakit dan terapi: usia awitan, riwayat trauma
jalan napas, perkembangan penyakit, tata laksana dan respon terapi,
5. riwayat keluarga: riwayat keluarga dengan asma, alergi sinusitis,
rinitis, eksem atau polip nasal
6. riwayat sosial: lingkungan sosial, faktor sosial, dukungan sosial,
tingkat pendidikan, dan status pekerjaan.
7. riwayat serangan asma: gejala prondomal, kecepatan onset, durasi,
frekuensi, derajat keparahan, serangan yang mengancam jiwa,
frekuensi, dan derajat keparahan asma tahun sebelumnya.
8. dampak asma terhadap pasien dan keluarga: episode terapi yang tidak
terjadwal, keterbatasan aktivitas, riwayat terbangun malam hari,
pengaruh terhadap tumbuh kembang, pengaruh terhadap rutinitas
keluarga, dan pengaruh ekonomi
9. penilaian terhadap persepsi pasien dan : pengetahuan pasien, persepsi
pasien, kemampuan pasien, tingkat dukungan keluarga, sumber
keuangan, dan kepercayaan sosiokultural.
1.7.2. Pemeriksaan fisik
Saluran pernapasan atas, dada dan kulit adalah fokus utama dalam
pemeriksaan fisik untuk asma. Tampilan fisik meningkatkan kemungkinan
terdiagnosa asma. Tidak adanya ciri-ciri dibawah ini tidak menyingkirkan
diagnosa asma karena tanda-tanda obstruksi sering tidak ditemukan diantara
selang serangan asma (NHLBI, 2007).
a) Hiperekspansi thoraks − terutama pada anak -anak, penggunaan otot
aksesorius, posisi tubuh membungkuk, dan deformitas dada
b) Suara wheezing pada pernapasan normal atau fase ekspirasi memanjang. Wheezing hanya terdengar saat ekspirasi dipaksa
c) Peningkatan sekresi nasal, pembengkakan mukosa, dan/atau polip nasal
d) Dermatitis atopik/eksema atau manifestasi penyakit alergi lain
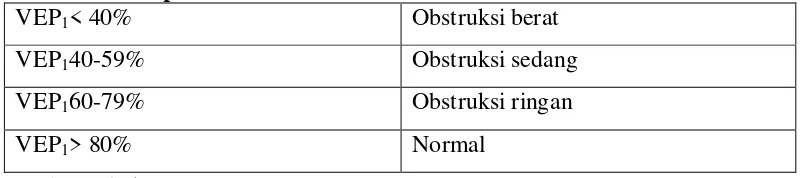
Uji ini bertujuan untuk mengukur volume udara yang masuk dan keluar
dari paru. Hasil kapasitas vital paksa (KVP) dibagi volume ekspirasi paksa dalam
1 detik (VEP1) dapat memperkirakan derajat obstruksi.
Tabel 2.2. Interpretasi Nilai VEP1
VEP1< 40% Obstruksi berat
VEP140-59% Obstruksi sedang
VEP160-79% Obstruksi ringan
VEP1> 80% Normal
Sumber: Clark, 2011
b) Uji pra- dan pasca- bronkodilator
Uji ini dilakukan dengan uji spirometri sebelum dan sesudah diberi
bronkodilator. Jika terjadi peningkatan VEP1 ≥ 10% setelah diberi bronkodilator,
maka digolongkan sebagai obstruksi saluran napas yang reversibel (asma).
c) Uji bronkoprovokasi
Uji ini mirip seperti uji pra- dan pasca- bronkodilator. Uji ini
menggunakan metakolin yang bekerja sebagai bronkokonstriktor. Histamin,
adenosin, bradikinin, udara dingin, dan olahraga juga bisa dilakukan pada uji ini.
Penurunan VEP1 sebanyak 20% dari nilai normal menunjukkan positif asma
(Clark, 2011).
1.8. Tata laksana farmakologi asma a) Terapi brokodilator
1) β2-agonis
β2-agonis akan mengaktifasi reseptor β2–adrenergik. Efek dari
penggunaan β2-agonis adalah untuk relaksasi otot polos saluran napas (bagian
proksimal dan distal), inhibisi pelepasan mediator sel mast, inhibisi eksudasi
plasma, inhibisi edema saluran napas, peningkatan pembersihan mukosiliar,
peningkatan sekresi mukus, dan pengurangan batuk.
2) anti kolinergik
Anti kolinergik akan berikatan dengan reseptor muskarinik dan mencegah
Penggunaan anti kolinergik kurang efektif sebagai terapi asma dibandingkan β2
-agonis karena kerja obat anti kolinergik hanya menghambat refleks kolinergik,
sedangkan β2-agonis menghambat seluruh mekanisme bronkokonstriksi. Anti
kolinergik hanya dipakai sebagai tambahan terapi pada asma tidak terkontrol.
3) Teofilin
Efek teofilin sebagai bronkodilator meningkat dengan penambahan dosis.
Seiring dengan peningkatan dosis, efek samping obat juga semakin meningkat.
Hal ini yang menyebabkan terapi menggunakan teofilin ditinggalkan.
b) Terapi kontroler
1) Kortikosteroid
Terapi kortikosteroid melalui dua metode, inhalasi dan sistemik. Terapi
inhalasi lebih dipilih karena efek sistemik lebih minimal. Kortikosteroid akan
memperbaiki gejala simptomatis melalui pengurangan jumlah sel radang.
2) Antileukotrien
Sistenil leukotrien adalah bronkokonstriktor poten yang menyebabkan
bocornya eosinofil melalui aktivasi reseptor cys-LT1. Antileukotrien memblok
reseptor tersebut dan memperbaiki klinis asma. Terapi ini kurang efektif untuk mengontrol dibanding β2-agonis.
3) Kromolin
Kromolin menginhibisi sel mast dan aktivasi saraf sensoris. Terapi ini
kurang bermanfaat sebagai terapi jangka panjang disebabkan oleh durasi kerja
obat yang pendek. Kromolin sangat aman untuk anak-anak, tetapi penggunaannya
sudah mulai berkurang sejak munculnya kortikosteroid inhaler.
4) Anti-IgE
Anti Ig-E seperti omalizumab dapat memblok IgE di sirkulasi dan
mengurangi angka eksaserbasi asma berat. Akan tetapi, terapi ini sangat mahal
dan hanya cocok pada pasien asma berat yang sudah tidak bisa dikontrol dengan