Penyakit Paru Obstruktif Kronik ( PPOK )
A. Definisi
Penyakit Paru Obstruktif Kronik (PPOK) didefinsikan sebagai penyakit atau gangguan paru yang memberikan kelainan ventilasi berupa ostruksi saluran pernapasan yang bersifat progresif dan tidak sepenuhnya reversible. Obstruksi ini berkaitan dengan respon inflamasi abnormal paru terhadap partikel asing atau gas yang berbahaya. Pada PPOK, bronkitis kronik dan emfisema sering ditemukan bersama, meskipun keduanya memiliki proses yang berbeda. Akan tetapi menurut PDPI 2010, bronkitis kronik dan emfisema tidak dimasukkan definisi PPOK, karena bronkitis kronik merupakan diagnosis klinis, sedangkan emfisema merupakan diagnosis patologi. Bronkitis kronik merupakan suatu gangguan klinis yang ditandai oleh pembentukan mukus yang meningkat dan bermanifestasi sebagai batuk kronik. Emfisema merupakan suatu perubahan anatomis parenkim paru yang ditandai oleh pembesaran alveoulus dan duktus alveolaris serta destruksi dinding alveolar.1,2
B. Epidemiologi1
Di Indonesia tidak ada data yang akurat tentang kekerapan PPOK. Pada Survai Kesehatan Rumah Tangga (SKRT) 1986 asma, bronkitis kronik dan emfisema menduduki peringkat ke - 5 sebagai penyebab kesakitan terbanyak dari 10 penyebab kesakitan utama. SKRT Depkes RI 1992 menunjukkan angka kematian karena asma, bronkitis kronik dan emfisema menduduki peringkat ke - 6 dari 10 penyebab tersering kematian di Indonesia.
Faktor yang berperan dalam peningkatan penyakit tersebut :
Kebiasaan merokok yang masih tinggi (laki-laki di atas 15 tahun 60-70 %) Pertambahan penduduk
Meningkatnya usia rata-rata penduduk dari 54 tahun pada tahun 1960-an menjadi 63 tahun pada tahun 1990-an
Industrialisasi
C. Faktor Risiko1-3
1) Kebiasaan merokok merupakan satu - satunya penyebab kausal yang terpenting, jauh lebih penting dari faktor penyebab lainnya. Dalam pencatatan riwayat merokok perlu diperhatikan :
a. Riwayat merokok o Perokok aktif o Perokok pasif o Bekas perokok
b. Derajat berat merokok dengan Indeks Brinkman (IB), yaitu perkalian jumlah rata – rata batang rokok dihisap sehari dikalikan lama merokok dalam tahun :
o Ringan : 0 – 200 o Sedang : 200 – 600 o Berat : > 600
2) Riwayat terpajan polusi udara di lingkungan dan tempat kerja baik di dalam maupun luar ruangan, seperti bahan biomass untuk memasak dan memanaskan atau bahan kimia dan partikel yang lama dan terus menerus.
3) Masalah pada paru yang terjadi saat masa gestasi atau saat anak – anak (BBLR, infeksi pernapasan) juga berpotensi meningkatkan resiko terjadinya PPOK.
4) Genetik diketahui berperan dalam terjadinya PPOK, yaitu defisiensi antitripsin alfa - 1, umumnya jarang terdapat di Indonesia
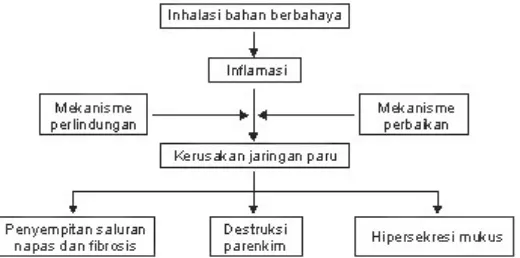
D. Patogenesis dan Patofisiologi1,4
luar saluran nafas mengakibatkan restriksi pembukaan jalan nafas. Lumen saluran nafas kecil berkurang akibat penebalan mukosa yang mengandung eksudat inflamasi, yang meningkat sesuai berat sakit.4
Dalam keadaan normal radikal bebas dan anioksidan berada dalam keadaan seimbang. Apabila terjadi gangguan keseimbangan maka akan terjadi kerusakan di paru. Radikal bebas mempunyai peranan besar menimbulkan kerusakan sel dan menjadi dasar dari berbagai macam penyakit paru.4
Pengaruh gas polutan dapat menyebabkan stress oksidan, selanjutnya akan menimbulkan kerusakan sel dan inflamasi. Proses inflamasi akan mengaktifkan sel makrofag alveolar, aktivasi sel tersebut akan menyebabkan dilepaskannya faktor kemotatik neutrofil seperti Interleukin 8 dan leukotrien B4, Tumor Necrosis Factor (TNF), Monocyte Chemotactic Peptide (MCP)-1, dan reactive oxygen species (ROS). Faktor – faktor ersebut akan merangsang neutrofil melepaskan protease yang akan merusak jaringan ikat parenkim paru sehingga timbul kerusakan dinding alveolar dan hipersekresi mukus. Rangsangan sel epitel akan meyebabkan dilepaskannya limfosit CD8, selanjutnya terjadi kerusakan seperti proses inflamasi.4
Pengaruh radikal bebas yang berasal dari polusi udara dapat menginduksi batuk kronis sehingga percabangan bronkus lebih mudah terinfeksi. Penurunan funsi paru terjadi sekunder setelah perubahan struktur saluran napas. Kerusakan struktur berupa destruksi alveol yang menuju ke arah emfisema karena produksi radikal bebas yang berlebihan oleh leukosit, polusi, dan asap rokok, 4
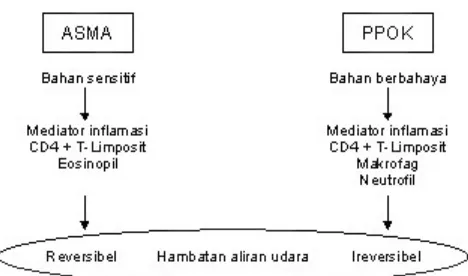
Gambar 2. Perbedaan konsep patogenesis Asma dan PPOK
E. Diagnosis E.1 Anamnesis
Gejala klinis yang biasa ditemukan pada penderita PPOK adalah sebagai berikut : 1) Batuk kronik
Batuk kronik adalah batuk hilang timbul selama 3 bulan dalam 2 tahun terakhir yang tidak hilang dengan pengobatan yang diberikan. Batuk dapat terjadi sepanjang hari atau intermiten. Batuk kadang terjadi pada malam hari.
2) Berdahak kronik
Hal ini disebabkan karena peningkatan produksi sputum. Kadang kadang pasien menyatakan hanya berdahak terus menerus tanpa disertai batuk. Karakterisktik batuk dan dahak kronik ini terjadi pada pagi hari ketika bangun tidur.
3) Sesak napas
Terutama pada saat melakukan aktivitas. Seringkali pasien sudah mengalami adaptasi dengan sesak nafas yang bersifat progressif lambat sehingga sesak ini tidak dikeluhkan.
Selain gejala klinis, dalam anamnesis pasien juga perlu ditanyakan riwayat pasien dan keluarga untuk mengetahui apakah ada faktor resiko yang terlibat. Merokok merupakan faktor resiko utama untuk PPOK. Lebih dari 80% kematian pada penyakit ini berkaitan dnegan merokok dan orang yang merokok memiliki resiko yang lebih tinggi (12-13 kali) dari yang tidak merokok. Resiko untuk perokok aktif sekitar 25%.
Dinyatakan PPOK (secara klinis) apabila sekurang-kurangnya pada anamnesis ditemukan adanya riwayat pajanan faktor risiko disertai batuk kronik dan berdahak dengan sesak nafas terutama pada saat melakukan aktivitas pada seseorang yang berusia pertengahan atau yang lebih tua.
E.2 Pemeriksaan fisik
Tanda fisik pada PPOK jarang ditemukan hingga terjadi hambatan fungsi paru yang signifikan. Pada pemeriksaan fisik seringkali tidak ditemukan kelainan yang jelas terutama auskultasi pada PPOK ringan, karena sudah mulai terdapat hiperinflasi alveoli. Sedangkan pada PPOK derajat sedang dan berat seringkali terlihat perubahan cara bernapas atau perubahan bentuk anatomi toraks. Secara umum pada pemeriksaan fisik dapat ditemukan hal-hal sebagai berikut :
Inspeksi
o Bentuk dada: barrel chest (dada seperti tong)
o Terdapat purse lips breathing (seperti orang meniup)
o Terlihat penggunaan dan hipertrofi (pembesaran) otot bantu nafas Palpasi : Sela iga melebar, stem fremitus melemah
Perkusi : Hipersonor Auskultasi
o Suara nafas vesikuler melemah atau normal o Ekspirasi memanjang
o Bunyi jantung menjauh
o Terdapat ronki dan atau mengi pada waktu bernapas biasa atau pada ekspirasi
E.3 Pemeriksaan penunjang E.3.1 Pemeriksaan rutin1,3 1) Faal paru
Spirometri
GOLD 1 Ringan VEP1 ≥ 80% prediksi
GOLD 2 Sedang 50% ≤ VEP1 < 50% prediksi
GOLD 3 Berat 30% ≤ VEP1 < 30% prediksi
GOLD 4 Sangat berat VEP1 < 30% prediksi
Tabel 1. Klasifikasi derajat keterbatasan aliran udara pada PPOK ( berdasarkan VEP1 setelah penggunaan bronkhodilator )
Uji bronkodilator
o Dilakukan dengan menggunakan spirometri, bila tidak ada gunakan APE meter.
o Setelah pemberian bronkodilator inhalasi sebanyak 8 hisapan, 15 - 20 menit kemudian dilihat perubahan nilai VEP1 atau APE, perubahan VEP1 atau APE < 20% nilai awal dan < 200 ml
o Uji bronkodilator dilakukan pada PPOK stabil 2) Darah rutin
Hb, Ht, leukosit 3) Radiologi
Foto toraks PA dan lateral berguna untuk menyingkirkan penyakit paru lain. Terlihat gambaran hiperinflasi, hiperlusen, ruang retrosternal melebar, diafragma mendatar, jantung menggantung ( tear drop appearance ), corakan bronkovaskuler meningkat.
E.3.2 Pemeriksaan khusus (tidak rutin)1 1) Faal paru
2) Uji latih kardiopulmoner 3) Uji provokasi bronkus
Untuk menilai derajat hipereaktiviti bronkus, pada sebagian kecil PPOK terdapat hipereaktiviti bronkus derajat ringan
4) Uji coba kortikosteroid
Menilai perbaikan faal paru setelah pemberian kortikosteroid oral (prednison atau metilprednisolon) sebanyak 30 - 50 mg per hari selama 2 minggu yaitu peningkatan VEP1 pascabronkodilator > 20 % dan minimal 250 ml. Pada PPOK umumnya tidak terdapat kenaikan faal paru setelah pemberian kortikosteroid
Terutama untuk menilai gagal napas kronik stabil dan gagal napas akut pada gagal napas kronik
6) Radiologi
CT - Scan resolusi tinggi untuk mendeteksi emfisema dini dan menilai jenis serta derajat emfisema atau bula yang tidak terdeteksi oleh foto toraks polos
CT - Scan ventilasi perfusi untuk mengetahui fungsi respirasi paru 7) Elektrokardiografi
Mengetahui komplikasi pada jantung yang ditandai oleh Pulmonal dan hipertrofi ventrikel kanan.
8) Ekokardiografi untuk menilai fungsi jantung kanan 9) Bakteriologi
Pemerikasaan bakteriologi sputum pewarnaan Gram dan kultur resistensi diperlukan untuk mengetahui pola kuman dan untuk memilih antibiotik yang tepat. Infeksi saluran napas berulang merupakan penyebab utama eksaserbasi akut pada penderita PPOK di Indonesia.
10) Kadar alfa-1 antitripsin
Kadar antitripsin alfa-1 rendah pada emfisema herediter (emfisema pada usia muda), defisiensi antitripsin alfa-1 jarang ditemukan di Indonesia.
F. Diagnosis Banding1 Asma
SOPT (Sindroma Obstruksi Pascatuberculososis) adalah penyakit obstruksi saluran napas yang ditemukan pada penderita pascatuberculosis dengan lesi paru yang minimal.
Pneumotoraks Gagal jantung kronik
Penyakit paru dengan obstruksi saluran napas lain (bronkiektasis, destroyed lung )
G. Penatalaksanaan
Tujuan penatalaksanaan umum PPOK : - Mengurangi gejala
- Mencegah eksaserbasi berulang
- Memprebaiki dan mencegah penurunan faal paru - Meningkatkan kualitas hidup penderita
G.1 Penatalaksanaan PPOK Stabil2,3
Penatalaksanaan PPOK dibagi menjadi terapi non farmakologi dan terapi farmakologi. Penatalaksaan non farmakologi pada pasien PPOK berdasarkan penilaian risiko eksaserbasi dan gejala, yaitu :
Pasien kelompok A : smoking cessation (konseling, terapi pengganti nikotin, aktivitas fisik
Pasien kelompok B, C, D : smoking cessation, rehabilitasi pulmonal, aktifitas fisik
Pasien Karakteristik Klasifikasi Spirometri
Eksaserbasi
per tahun CAT mMRC
A Risiko rendah,
gejala sedikit GOLD 1-2 ≤ 1 < 10 0-1
B Risiko rendah,
gejala banyak GOLD 1-2 ≤ 1 ≥ 10 ≥ 2
C Risiko tinggi,
gejala sedikit GOLD 3-4 ≥ 2 < 10 0-1
D Risiko tinggi,
gejala banyak GOLD 3-4 ≥ 2 ≥ 10 ≥ 2
Tabel 3. Kombinasi penilaian pasien PPOK ( Sumber GOLD 2015 )
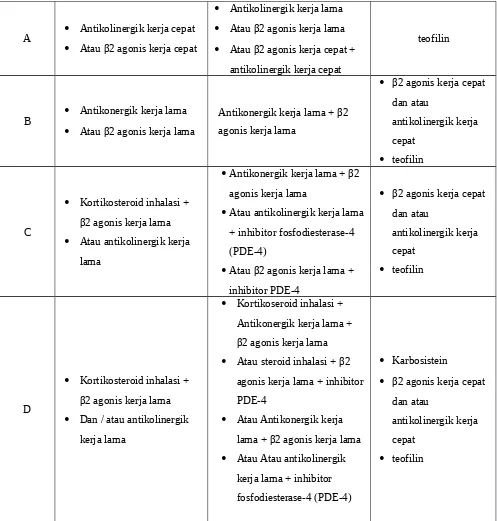
Terapi farmakologi pasien PPOK stabil : Grup
Pasien Rekomendasi pilihan pertama Pilihan alternatif
A Antikolinergik kerja cepat
Atau β2 agonis kerja cepat
Antikolinergik kerja lama
Atau β2 agonis kerja lama
Atau β2 agonis kerja cepat +
antikolinergik kerja cepat
teofilin
B Antikonergik kerja lama
Atau β2 agonis kerja lama
Antikonergik kerja lama + β2 agonis kerja lama
Kortikosteroid inhalasi +
β2 agonis kerja lama
Atau antikolinergik kerja
lama
Antikonergik kerja lama + β2
agonis kerja lama
Atau antikolinergik kerja lama
+ inhibitor fosfodiesterase-4
Kortikosteroid inhalasi +
β2 agonis kerja lama
Dan / atau antikolinergik
kerja lama
Kortikoseroid inhalasi +
Antikonergik kerja lama + β2 agonis kerja lama
Atau steroid inhalasi + β2
agonis kerja lama + inhibitor PDE-4
Atau Antikonergik kerja
lama + β2 agonis kerja lama
Atau Atau antikolinergik
kerja lama + inhibitor fosfodiesterase-4 (PDE-4)
Tabel 4. Terapi farmakologi pasien PPOK stabil
G.2 Penatalaksanaan PPOK Eksaserbasi1-3
- sesak bertambah
- produksi sputum meningkat - perubahan warna sputum
Gejala dapat disertai batuk semakin sering, keterbatasan aktivitas, gagal napas acute on chronic, hingga penurunan kesadaran. Eksaserbasi akut dapat diklasifikasikan berdasarkan 3 gejala kardinal di atas :
1) eksaserbasi berat : terdapat 3 gejala kardinal
2) ekaserbasi sedang : terdapat 2 dari 3 gejala kardinal
3) eksaserbasi ringan : terdapat 1 dari 3 gejala kardinal ditambah salah satu dari kriteria tambahan, antara lain infeksi saluran napas > 5 hari, demam tanpa sebab lainnya, peningkatan batuk, mengi, peningkatan laju pernapasan atau frekuensi nadi > 20% nilai dasar.
Penyebab tersering adalah infeksi saluran pernapasan oleh virus atau bakteri. Penyebab lainnya dapat berupa pneumonia, gagal jantung, aritmia, emboli paru, asupan nutrisi buruk, aspirasi, polusi udara, pneumothoraks atau penyebab sistemik (DM atau gangguan elektrolit).
Penatalaksanaan yang dilakukan, yaitu : 1. Penilaian awal ( derajat kesadaran ) 2. Pemberian oksigen
3. Pemeriksaan penunjang : darah perifer lengkap, foto toraks, EKG, analisa gas darah. Spirometri tidak direkomendasikan untuk dilakukan ketika akut.
4. Bronkodilator : β2 agonis kerja cepat dengan/tanpa antikolinergik kerja cepat
- Nebulizer : β2 agonis kerja cepat ( salbutamol ) + antikolinergik { 2,5 + 0,5 mg } lama kerja 4-8 jam
- Xantin IV ( bolus dan drip )
Contoh : aminofilin (sediaan oral 200mg, IV 240mg, lama kerja 4-6 jam), teofilin (oral 100-400mg, lama kerja bervariasi hingga 24 jam ).
5. Kortikosteroid sistemik
Pemberian ini akan mempercepat waktu pemulihan, meningkatkan fungsi paru dan hipoksemia arteri, menurunkan resiko relaps, kegagalan terapi dan durasi rawat inap. Dianjurkan pemberian prednison 30-40 mg selama 10-14 hari. Diberikan per oral untuk eksaserbasi ringan sedang atau IV untuk eksaserbasi berat. Pemberian kortikosteroid sebaiknya < 2 minggu untuk mencegah efek samping.
Antibiotik diindikasikan jika terdapat salah satu gejala kardinal atau pada pasien yang membutuhkan ventilasi mekanik. Pemilihan regimen antiobiotik bergantung dari data prevalensi bakteri setempat. Dianjurkan untuk menggunakan antibiotik :
- spektrum sempit jika belum memiliki riwayat penggunaan antibiotik sebelumnya ( amoksisilin 500 mg 3x/hari PO 3-14 hari atau doksisiklin 100mg 2x/hari PO 3-14 hari ) atau
- spektrum luas jika diketahui terdapat resistensi antibiotik ( amoksisilin klavulanat 875 mg 2x/hari atau 500mg 3x/hari PO 5 hari atau levofloksasin 500mg 1x/hari PO 5 hari). Dapat diberikan intravena jika dirawat di rumah sakit.
7. Terapi suportif , tergantung dari kondisi pasien. Contoh pemberian diuretik, bila ada retensi cairan.
Indikasi rawat inap di rumah sakit :
Peningkatan intensitas gejala ( misal, timbul saat tidak beraktifitas), PPOK derajat berat, timbul tanda fisik yang baru (sianosis, edema ), tidak ada perbaikan dari penatalaksanaan inisial, terdapat komorbiditas serius, seringnya terjadi eksaserbasi, dan tidak sanggup untuk melakukan perawatan di rumah.
Indikasi rawat ICU :
- Sesak berat setelah tata laksana IGD/ruang rawat
- Penurunan kesadaran, kelemahan otot respirasi, hemodinamik tidak stabil
- Setelah pemberian oksigen, terjadi hipoksemia atau PaO2 < 50 mmHg atau PaCO2 > 50 mmHg, memerlukan ventilasi mekanis
- Perlu ventilasi mekanis
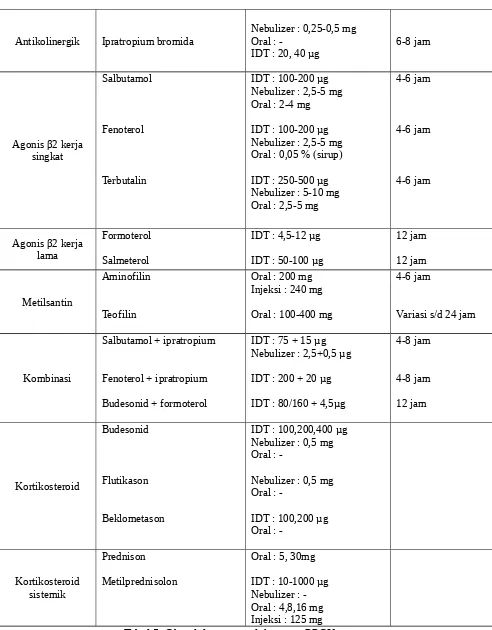
Antikolinergik Ipratropium bromida Tabel 5. Obat dalam penatalaksanaan PPOK
1. Antariksa B. Sutoyo, dkk. PPOK Pedoman praktis diagnosis dan penatalaksanaan di Indonesia revisi 2010. Jakarta : Perhimpunan Dokter Paru Indonesia; 2010
2. Decramer M. Vestbo, dkk. Global Initiative for Chronic Obstructive Lung Disease (GOLD) Pocket Guide to COPD Diagnosis, Management, and Prevention; 2015 3. Tanto. Chris, dkk. Kapita Selekta Kedokteran Jilid II. Edisi IV. Jakarta : Media
Aesculaptus; 2014