MAKALAH FARMAKOTERAPI LANJUTAN PENYAKIT PARU OBSTRUKTIF KRONIK (PPOK)
OLEH KELOMPOK IV
DWI SYAFITRA RAMADHAN F1F1 12 073
DWI RIZKAH NUR APRILIYANI F1F1 12 074
NUR FAUZIAH F1F1 12 076
LOLY SUBHYAKTI F1F1 12 077
BESTIANTI PURNASARI JIWA F1F1 12 078
INTEN WIDURI WULANDARI F1F1 12 079
ISRA SULLASMI F1F1 12 080
MILAWATI F1F1 12 081
JURUSAN FARMASI FAKULTAS FARMASI UNIVERSITAS HALU OLEO
KENDARI 2015
KATA PENGANTAR
Puji syukur hanyalah bagi Allah SWT, karena atas limpahan rahmat, taufik dan hidayah-Nya kepada penyusun sehingga mampu menyelesaikan salah satu tugas mata kuliah farmakoterapi lanjutan dengan judul makalah “Penyakit Paru Obstruksi Kroni (PPOK)” ini dengan baik.
Ucapan terima kasih penyusun sampaikan kepada seluruh pihak yang telah membantu sehingga makalah ini dapat terselesaikan.
Penyusun menyadari sepenuhnya atas keterbatasan ilmu maupun dari segi penyampaian yang menjadikan makalah ini masih jauh dari sempurna. Oleh karena itu, kritik dan saran yang membangun sangat diperlukan dari semua pihak untuk sempurnanya makalah ini, sehingga dapat melengkapi khasanah ilmu pengetahuan yang senantiasa berkembang dengan cepat.
Kendari, 22 Oktober 2015 Penyusun
DAFTAR ISI KATA PENGANTAR... 2 DAFTAR ISI... 3 BAB I PENDAHULUAN... 4 A. Latar Belakang... 4 B. Rumusan Masalah... 4 C. Tujuan... 5 BAB II PEMBAHASAN... 6 A. Defenisi PPOK... 6 B. Etiologi... 6 C. Patofisiologi... 8
D. Gejala Dan Tanda...10
E. Klasifikasi ...11
F. Tatalaksana Terapi...12
G. KIE (Konseling,Informasi dan Edukasi)...21
H. Kasus PPOK Dan Tatalaksana Terapi...23
BAB III PENUTUP...27
A. Kesimpulan...27
B. Saran...28
BAB I PENDAHULUAN A. Latar Belakang
Istilah CARA atau Chronic Aspecific Respiratory Affections mencangkup semua penyakit saluran napas yang bercirikan penyumbatan (obstruksi) bronchi disertai pengembangan mukosa dan sekreesi dahak berlebihan. Penyakit-penyakit tersebut meliputi berbagai bentuk penyakit beserta peralihannya, yakni asma,bronchitis kronis dan enfisema paru atau PPOK.
PPOK menempati urutan ketiga dari kematian penduduk di negri Belanda (setelah Penyakit Jantung dan Pembuluh (PJP) dan kanker). Juga secara global mortalitas akibat gangguan ini meningkat, sedangkan kematian karena penyakit kardiovaskuler menurun. Menurunkan angka kematian dari COPD/PPOK merupakan salah satu tujuan dari “Global initiative for chronic obstructive lung disease (GOLD) “ suau organisasi dari WHO dan US National heart, Lung and Blood Institute.
Berkaitan dengan farmakoterapi bagi cara pemilihan terapi yang baik salah satunya adalah tatalaksana terapi sesuai alogaritma terapi dengan meminimalkan efek samping. Sehingga untuk mengetahui pemilihan tatalaksana terapi yang sesuai diperlukan pemahaman lebih lanjut mengenai penyakit PPOK ini baik itu meliputi etiologi, patofisiologi, klasifikasi, gejala dan tanda serta alogaritma terapinya.
B. Rumusan Masalah
Rumusan masalah pada makalah ini yaitu
1. Apa yang dimaksud dengan PPOK, etiologi dan patofisiologinya? 2. Bagaimana pengklasifikasian PPOK, gejala dan tanda PPOK? 3. Bagaimana tatalaksana terapi dan KIE PPOK?
4. Bagaimana pengkajian salah satu kasus pasien PPOK?
C. Tujuan
1. Untuk mengetahui yang dimaksud dengan PPOK, etiologi dan patofisiologidari PPOK
2. Untuk mengetahui pengklasifikasian PPOK, gejala dan tanda PPOK 3. Untuk mengetahui tatalaksana terapi dan KIE PPOK
BAB II PEMBAHASAN A. Defenisi PPOK
Menurut WHO yang dituangkan dalam Global Initiative for Chronic Obstructive Lung Disease (GOLD) tahun 2001 dan di-update tahun 2005, Chronic Obstructive Pulmonary Disease (COPD) atau penyakit paru obstruksi kronik (PPOK) didefenisikan sebagai penyakit yang dikarakteristir oleh adanya obstruksi saluran pernafasan yang tidak reversibel sepenuhnya. Sumbatan aliran udara ini umunya bersifat progresif dan berkaitan dengan responinflamasi abnormal paru-paru terhadap partikel atau gas yang berbahaya. Beberapa rumah sakit di Indonesia ada yang menggunakan istilah PPOM (Penyakit Paru Obstruksi Menahun) yang merujuk pada penyakit yang sama. PPOK adalah penyakit paru kronik yang ditandai oleh hambatan aliran udara di saluran napas yang bersifat progressif nonreversibel atau reversibel parsial.
PPOK terdiri dari Bronchitis kronis dan emfisema atau gabungan keduanya. Bronchitis kronis adalah kondisi dimana terjadi sekresi mucus berlebihan kedalam cabang bronkus yang bersifat kronis dan kambuhan, disertai batuk yang terjadi pada hampir setiap hari selama sedikitnya 3 bulan dalam setahun untuk 2 tahun berturut-turut. Sedangkan emfisema adalah kelainan paru-paru yang dikarakterisir oleh pembesaran rongga udara bagian distal sampai keujung bronkiole yang abnormal dan permanent, disertai dengan kerusakan dinding alveolus. Pasien pada umumnya mengalami kedua gangguan ini, dengan salah satunya dominan.
B. Etiologi
Ada beberapa faktor resiko utama berkembangnya penyakit ini, yang dibedakan menjadi faktor paparan lingkungan dan faktor host.
Beberapa faktor paparan lingkungan antara lain adalah : a. Merokok
Merokok merupakan penyebab utama terjadinya PPOK, dengan risiko 30 kali lebih besar pada perokok dibanding dengan bukan perokok, dan merupakan penyebab dari 85-90% kasus PPOK. Kurang lebih 15-20% perokok akan mengalami PPOK. Kematian akibat PPOK terkait dengan banyaknya rokok yang
dihisap, umur mulai merokok, dan status merokok yang terakhir saat PPOK berkembang. Namun demikian, tidak semua penderita PPOK adalah perokok. Kurang lebih 10 % orang yang tidak merokok juga mungkin menderita PPOK. Perokok pasif (tidak merokok tetapi sering terkena asap rokok) juga berisiko menderita PPOK.
b. Pekerjaan
Para pekerja tambang emas atau batu bara, industri gelas dan keramik yang terpapar debu silika, atau pekerja yang terpapar debu katun dan debu gandum, toluene diisosianat, dan asbes, mempunyai risiko yang lebih besar daripada yang bekerja di tempat selain yang disebutkan di atas.
c. Polusi udara
Pasien yang mempunyai disfungsi paru akan semakin memburuk gejalanya dengan adanya polusi udara. Polusi ini bisa berasal dari luar rumah seperti asap pabrik, asap kendaraan bermotor, dll, maupun polusoi dari dalam rumah misalnya asap dapur.
d. Infeksi
Kolonisasi bakteri pada saluran pernafasan secara kronis merupakan suatu pemicu inflamasi neurotofilik pada saluran nafas, terlepas dari paparan rokok. Adanya kolonisasi bakteri menyebabkan peningkatan kejadian inflamasi yang dapat diukur dari peningkatan jumlah sputum, peningkatan frekuensi eksaserbasi, dan percepatan penurunan fungsi paru, yang semua ini meningkatkan risiko kejadian PPOK.
Sedangkan faktor risiko yang berasal dari host/pasiennya antara lain : a. Usia
Semakin bertambah usia, semakian besar risiko menderita PPOK. Pada pasien yang didiagnosa PPOK sebelum usia 40 tahun, kemungkinan besar dia menderita gangguan genetik berupa defisiensi α1-antitripsin.
b. Jenis kelamin
Laki-laki lebih berisiko terkena PPOK daripada wanita, mungkin ini terkait dengan kebiasaan merokok pada pria. Namun ada kecendrungan
peningkatan prevalensi PPOK pada wanita karena meningkatnya jumlah wanita yang merokok.
c. Adanya gangguan fungsi paru yang sudah terjadi
Adanya gangguan fungsi paru-paru merupakan faktor risiko terjadinya PPOK,misalnya defisiensi Immunoglobulin A (IgA/ hypogammaglubulin) atau infeksi pada masa kanak-kanak seperti TBC dan bronkiektasis. Orang yang pertumbuhan parunya tidak normal karena lahir dengan berat badan rendah, ia memiliki risiko lebih besar untuk mengalami PPOK.
d. Predisposisi genetik, yaitu defisiensi a1-antitripsin (AAT)
Defisiensi AAT ini terutama dikaitkan dengan emfisema, yang disebabkan oleh hilangnya elastisitas jaringan di dalam paru-paru secara progresif karena adanya ketidakseimbangan antara enzim proteolitik dan faktor protektif
C. Patofisiologi
Hambatan aliran udara merupakan perubahan fisiologi utama pada PPOK yang diakibatkan oleh adanya perubahan yang khas pada saluran nafas bagian proksimal, perifer, parenkim dan vaskularisasi paru yang dikarenakan danya suatu inflamasi yang kronik dan perubahan struktural pada paru. Terjadinya peningkatan penebalan pada saluran nafas kecil dengan peningkatan formasi folikel limfoid dan deposisi kolagen dalam dinding luar salurannafas mengakibatkan restriksi pembukaan jalan nafas. Lumen saluran nafas kecil berkurangakibat penebalan mukosa yang mengandung eksudat inflamasi, yang meningkat sesuai berat sakit. Dalam keadaan normal radikal bebas dan antioksidan berada dalam keadaan seimbang. Apabila terjadi gangguan keseimbangan maka akan terjadi kerusakan di paru.
Radikal bebas mempunyai peranan besar menimbulkan kerusakan sel dan menjadi dasar dari berbagai macam penyakit paru. Pengaruh gas polutan dapat menyebabkan stress oksidan, selanjutnya akan menyebabkan terjadinya peroksidasi lipid. Peroksidasi lipid selanjutnya akan menimbulkan kerusakan sel dan inflamasi. Proses inflamasi akan mengaktifkan sel makrofag alveolar, aktivasi
sel tersebut akan menyebabkan dilepaskannya faktor kemotataktik neutrofil seperti interleukin 8 dan leukotrienB4,tumuor necrosis factor (TNF),monocyte chemotactic peptide(MCP)-1 danreactive oxygen species(ROS). Faktor-faktor tersebut akan merangsang neutrofil melepaskan protease yang akanmerusak jaringan ikat parenkim paru sehingga timbul kerusakan dinding alveolar danhipersekresi mukus. Rangsangan sel epitel akan menyebabkan dilepaskannya limfosit CD8, selanjutnya terjadi kerusakan seperti proses inflamasi. Pada keadaan normal terdapatkeseimbangan antara oksidan dan antioksidan. Enzim NADPH yang ada dipermukaan makrofagdan neutrofil akan mentransfer satu elektron ke molekul oksigen menjadi anion superoksidadengan bantuan enzim superoksid dismutase. Zat hidrogen peroksida (H2O2) yang toksik akandiubah menjadi OH dengan menerima elektron dari ion feri menjadi ion fero, ion fero denganhalida akan diubah menjadi anion hipohalida (HOCl). Pengaruh radikal bebas yang berasal dari polusi udara dapat menginduksi batuk kronis sehingga percabangan bronkus lebih mudah terinfeksi. Penurunan fungsi paru terjadi sekunder setelah perubahan struktur saluran napas. Kerusakan struktur berupa destruksi alveol yang menuju ke arah emfisema karena produksi radikal bebas yang berlebihan oleh leukosit, polusi dan asap rokok.
Konsep patogenesis PPO D. Gejala Dan Tanda
Gejala klinis yang biasa ditemukan pada penderita PPOK adalah sebagai berikut :
1. Batuk kronik
Batuk kronik adalah batuk hilang timbul selama 3 bulan dalam 2 tahun terakhir yang tidak hilang dengan pengobatan yang diberikan. Batuk dapat terjadi sepanjang hari atau intermiten. Batuk kadang terjadi pada malam hari.
2. Berdahak kronik
Hal ini disebabkan karena peningkatan produksi sputum. Kadang kadang pasien menyatakan hanya berdahak terus menerustanpa disertai batuk. Karakterisktik batuk dan dahak kronik ini terjadi pada pagi hari ketika bangun tidur.
3. Sesak napas
Terutama pada saat melakukan aktivitas. Seringkali pasien sudah mengalami adaptasi dengan sesak nafas yang bersifat progressif lambat sehingga sesak ini tidak dikeluhkan. Anamnesis harus dilakukan dengan teliti, gunakan ukuran sesak napas sesuai skala sesak .
Tabel skala sesak
Skala Sesak Keluhan Sesak Berkaitan dengan Aktivitas 0 Tidak ada sesak kecuali dengan aktivitas berat
1 Sesak mulai timbul bila berjalan cepat atau naik tangga 1 tingkat
2 Berjalan lebih lambat karena merasa sesak
3 Sesak timbul bila berjalan 100 m atau setelah beberapa menit 4 sesak bila mandi atau berpakaian
Tanda fisik pada PPOK jarang ditemukan hingga terjadi hambatan fungsi paru yang signifikan.Pada pemeriksaan fisik seringkali tidak ditemukan kelainan yang jelas terutama auskultasi pada PPOK ringan, karena sudah mulai terdapat hiperinflasi alveoli. Sedangkan pada PPOK derajat sedang dan PPOK derajat berat seringkali terlihat perubahan cara bernapas atau perubahan bentuk anatomi toraks.
Secara umum pada pemeriksaan fisik dapat ditemukan hal-hal sebagai berikut:
Inspeksi, yaitu :- Bentuk dada: barrel chest (dada seperti tong)
- Terdapat purse lips breathing (seperti orang meniup)
- Terlihat penggunaan dan hipertrofi (pembesaran) otot bantu nafas
Palpasi , yaitu sel iga melebar Perkusi , yaitu hipersonor
Auskultasi , yaitu : - Fremitus melemah
- Suara nafas vesikuler melemah atau normal - Ekspirasi memanjang
- Bunyi jantung menjauh
- Terdapat mengi waktu bernapas biasa /ekspirasi paksa E. Klasifikasi
Klasifikasi PPOK Berdasarkan Nilai FEV1 dan Gejala Menurut GOLD 2010, yaitu :
Tingkat Nila FEV1 dan Gejala
I Ringan
FEV1/FVC < 70% FEV1 ≥ 80% dan umumnya, tapi tidak selalu, ada gejala batuk kronis dan produksi sputum. Pada tahap ini, pasien biasanya bahkan belum merasa bahwa paru-parunya bermasalah.
II Sedang
FEV1/FVC < 70%; 50%< FEV1 < 80%, gejala biasanya mulai progresif/memburuk, dengan nafas pendek-pendek.
III Berat
FEV1/FVC < 70%; 30%< FEV1 < 50%. Terjadi eksaserbasi berulang yang mulai mempengaruhi kualitas hidup pasien. Pada tahap ini pasien mulai mencari pengobatan karena mulai dirasakan sesak nafas atau serangan penyakit.
IV Sangat
Berat
FEV1/FVC < 70%; FEV1 < 30% atau < 50% plus kegagalan respirasi kronis. Pasien bisa digolongkan masuk tahap IV jika walaupun FEV1 < 30%, tapi pasien mengalami kegagalan pernafasan atau gagal jantung
kanan atau cor pulmonale . Pada tahap ini, kualitas hidup sangat terganggu dan serangan mungkin mengancam jiwa.
Keterangan :
Kunci pada pemeriksaan spirometri ialah rasio FEV dan FVC
FEV1 ((Forced Expiratory Volume in 1 s) adalah volume udara yang pasien dapat keluarkan secara paksa dalam satu detik pertama setelah inspirasi penuh. FEV1 pada pasien dapat diprediksi dari usia, jenis kelamin dan tinggi badan.
FVC (Forced Vital Capacity).adalah volume maksimum total udara yang pasien dapat hembuskan secara paksa setelah inspirasi penuh
F. Tatalaksana Terapi
1. Tujuan penatalaksanaan : - Mengurangi gejala
- Mencegah eksaserbasi berulang
- Memperbaiki dan mencegah penurunan faal paru - Meningkatkan kualiti hidup penderita
2. Terapi Farmakologi
a) Terapi Menggunakan Obat-Obatan
Bronkodilator
Diberikan secara tunggal atau kombinasi dari ketiga jenis bronkodilator dan disesuaikan dengan klasifikasi derajat berat penyakit. Pemilihan bentuk obat diutamakan inhalasi, nebuliser tidak dianjurkan pada penggunaan jangka panjang. Pada derajat berat diutamakan pemberian obat lepas lambat (slow release) atau obat berefek panjang (long acting).
Macam - macam bronkodilator : - Golongan antikolinergik
Digunakan pada derajat ringan sampai berat, disamping sebagai bronkodilator juga mengurangi sekresi lendir ( maksimal 4 kali perhari ).
Bentuk inhaler digunakan untuk mengatasi sesak, peningkatan jumlah penggunaan dapat sebagai monitor timbulnya eksaserbasi. Sebagai obat pemeliharaan sebaiknya digunakan bentuk tablet yang berefek panjang. Bentuk nebuliser dapat digunakan untuk mengatasi eksaserbasi akut, tidak dianjurkan untuk penggunaan jangka panjang. Bentuk injeksi subkutan atau drip untuk mengatasi eksaserbasi berat.
- Kombinasi antikolinergik dan agonis beta - 2
Kombinasi kedua golongan obat ini akan memperkuat efek bronkodilatasi, karena keduanya mempunyai tempat kerja yang berbeda. Disamping itu penggunaan obat kombinasi lebih sederhana dan mempermudah penderita.
- Golongan xantin
Dalam bentuk lepas lambat sebagai pengobatan pemeliharaan jangka panjang, terutama pada derajat sedang dan berat. Bentuk tablet biasa atau puyer untuk mengatasi sesak (pelega napas), bentuk suntikan bolus atau drip untuk mengatasi eksaserbasi akut. Penggunaan jangka panjang diperlukan pemeriksaan kadar aminofilin darah.
Antiinflamasi
Digunakan bila terjadi eksaserbasi akut dalam bentuk oral atau injeksi intravena, berfungsi menekan inflamasi yang terjadi, dipilih golongan metilprednisolon atau prednison. Bentuk inhalasi sebagai terapi jangka panjang diberikan bila terbukti uji kortikosteroid positif yaitu terdapat perbaikan VEP1 pasca bronkodilator meningkat > 20% dan minimal 250 mg.
Antibiotika
Antibiotik hanya diberikan bila terdapat infeksi. Antibiotik yang dapat digunakan :
- Lini II : amoksisilin dan asam klavulanat, sefalosporin, kuinolon, makrolid baru
Untuk Perawatan di Rumah Sakit dapat dipilih : - Amoksilin dan klavulanat
- Sefalosporin generasi II & III injeksi
- Kuinolon per oral ditambah dengan yang anti pseudomonas - Aminoglikose per injeksi
- Kuinolon per injeksi
- Sefalosporin generasi IV per injeksi
Antioksidan
Dapat mengurangi eksaserbasi dan memperbaiki kualiti hidup, digunakan N - asetilsistein. Dapat diberikan pada PPOK dengan eksaserbasi yang sering, tidak dianjurkan sebagai pemberian yang rutin
Mukolitik
Hanya diberikan terutama pada eksaserbasi akut karena akan mempercepat perbaikan eksaserbasi, terutama pada bronkitis kronik dengan sputum yang viscous. Mengurangi eksaserbasi pada PPOK bronkitis kronik, tetapi tidak dianjurkan sebagai pemberian rutin
Antitusif
Diberikan dengan hati – hati
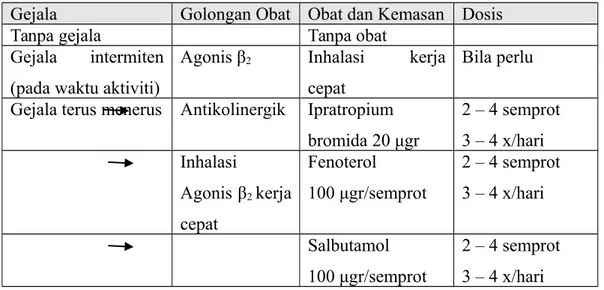
Tabel pemilihan terapi PPOK disertai gejala
Gejala Golongan Obat Obat dan Kemasan Dosis
Tanpa gejala Tanpa obat
Gejala intermiten (pada waktu aktiviti)
Agonis β2 Inhalasi kerja cepat
Bila perlu Gejala terus menerus Antikolinergik Ipratropium
bromida 20 μgr 2 – 4 semprot 3 – 4 x/hari Inhalasi Agonis β2 kerja cepat Fenoterol 100 μgr/semprot 2 – 4 semprot 3 – 4 x/hari Salbutamol 100 μgr/semprot 2 – 4 semprot 3 – 4 x/hari
Terbutalin 0,5 μgr/semprot 2 – 4 semprot 3 – 4 x/hari Prokaterol 10 μgr/semprot 2 – 4 semprot 3 – 4 x/hari Kombinasi terapi Ipratropium bromid 20 μgr + salbutamol 100 μgr 2 – 4 semprot 3 – 4 x/hari Pasien memakai inhalasi agonis β2 Inhalasi agonis β2 kerja lambat (tidak dipakai untuk eksaserbasi) Formoterol 6 μgr, 12 μgr/semprot 1 – 2 semprot 2 x/hari tidak melebihi 2x/hari
Atau Timbul gejala pada waktu malam atau pagi hari
Salmeterol 25 μgr/semprot
1 – 2 semprot 2 x/hari tidak melebihi 2x/hari Teofilin Teofilin lepas
lambat Teofilin/aminofilin 150 mg x 3-4x/hari 400 – 600 mg/hari 3 - 4 x/hari
Anti oksidan N asetil sistein 600 mg/hari
Pasien tetap
mempunyai gejala dan atau terbatas dalam aktiviti harian meskipun mendapat pengobatan bronkodilator Kostikosteroid oral (uji kostikosteroid) Prednison Metil Predinosolon 30 - 40 mg/hari selama 2 minggu Uji kostikosteroid memberikan respon positif Inhalasi kostikosteroid Beklometason 50µgr, 250µgr/semprot 1 - 2 semprot 2 - 4 x/hari Budesonid 100µgr, 250µgr, 200 - 400µgr 2x/hari maks
400µgr/semprot 2400 µgr/hari Sebaiknya
pemberian kortikosteroid
inhalasi dicoba bila mungkin untuk memperkecil efek samping Flutikason 125µgr/semprot 125 – 250 µgr 2x/hari maks 1000 µgr/hari b) Terapi Oksigen
Pada PPOK terjadi hipoksemia progresif dan berkepanjangan yang menyebabkan kerusakan sel dan jaringan. Pemberian terapi oksigen merupakan hal yang sangat penting untuk mempertahankan oksigenasi seluler dan mencegah kerusakan sel baik di otot maupun organ - organ lainnya.
Manfaat oksigen yaitu :
- Mengurangi sesak dan vasokonstriksi - Mengurangi hipertensi pulmonal - Mengurangi hematokrit
- Memperbaiki fungsi neuropsikiatri - Meningkatkan kualiti hidup
Macam terapi oksigen :
- Pemberian oksigen jangka panjang - Pemberian oksigen pada waktu aktiviti
- Pemberian oksigen pada waktu timbul sesak mendadak - Pemberian oksigen secara intensif pada waktu gagal napas c) Terapi Pembedahan
Bertujuan untuk : - Memperbaiki fungsi paru - Memperbaiki mekanik paru
- Meningkatkan toleransi terhadap eksaserbasi - Memperbaiki kualiti hidup
Operasi paru yang dapat dilakukan yaitu : 1) Bulektomi
2) Bedah reduksi volume paru (BRVP) / lung volume reduction surgey (LVRS)
3) Transplantasi paru 3. Terapi Non Farmakologi
a. Menghentikan kebiasaan merokok b. Ventilasi Mekanik
Ventilasi mekanik pada PPOK digunakan pada eksaserbasi dengan gagal napas akut, gagal napas akut pada gagal napas kronik atau pada pasien PPOK derajat berat dengan napas kronik. Ventilasi mekanik dapat digunakan di rumah sakit di ruang ICU atau di rumah.
Ventilasi mekanik dapat dilakukan dengan cara :
Ventilasi mekanik dengan intubasi, Ventilasi mekanik dengan intubasi Pasien PPOK dipertimbangkan untuk menggunakan ventilasi mekanik di rumah sakit bila ditemukan keadaan sebagai berikut : gagal napas yang pertama kali, Perburukan yang belum lama terjadi dengan penyebab yang jelas dan dapat diperbaiki, Frekuensi napas > 35 permenit,- Hipoksemia yang mengancam jiwa (Pao2 < 40 mmHg), asidosis berat pH < 7,25 dan hiperkapni (Pao2 < 60 mmHg), Henti napas,komplikasi kardiovaskuler dan komplikasi lain serta telah gagal dalam penggunaan NIPPV.
Ventilasi mekanik tanpa intubasi, digunakan pada PPOK dengan gagal napas kronik dan dapat digunakan selama di rumah.
c. Perbaikan nutrisi
Mengatasi malnutrisi dengan pemberian makanan yang agresis tidak akan mengatasi masalah, karena gangguan ventilasi pada PPOK tidak dapat mengeluarkan CO2 yang terjadi akibat metabolisme karbohidrat. Diperlukan keseimbangan antara kalori yang masuk denagn kalori yang dibutuhkan, bila perlu nutrisi dapat diberikan secara terus menerus (nocturnal feedings) dengan pipa
nasogaster. Komposisi nutrisi yang seimbang dapat berupa tinggi lemak rendah karbohidrat, protein, dan elektrolit.
d. Rehabilitasi PPOK
Tujuan program rehabilitasi untuk meningkatkan toleransi latihan dan memperbaiki kualiti hidup penderita PPOK. Penderita yang dimasukkan ke dalam program rehabilitasi adalah mereka yang telah mendapatkan pengobatan optimal yang disertai simptom pernapasan berat, beberapa kali masuk ruang gawat darurat dan kualiti hidup yang menurun. Program rehabilitiasi terdiri dari 3 komponen yaitu : latihan fisis, psikososial dan latihan pernapasan.
4. Algoritme penanganan PPOK
PPOK merupakan penyakit paru kronik progresif dan nonreversibel, sehingga penatalaksanaan PPOK terbagi atas: penatalaksanaan pada keadaan stabil dan penatalaksanaan pada eksaserbasi akut.
(1) Algoritme penatalaksanaan pada keadaan stabil Kriteria PPOK stabil adalah :
- Tidak dalam kondisi gagal napas akut pada gagal napas kronik
- Dapat dalam kondisi gagal napas kronik stabil, yaitu hasil analisa gas darah menunjukkan PCO2 < 45 mmHg dan PO2 > 60 mmHg
- Dahak jernih tidak berwarna dan tidak ada penggunaan bronkodilator tambahan
(2) Algoritme penatalaksanaan pada eksaserbasi akut
Eksaserbasi akut pada PPOK berarti timbulnya perburukan dibandingkan dengan kondisi sebelumnya. Eksaserbasi dapat disebabkan infeksi atau faktor lainnya seperti polusi udara, kelelahan atau timbulnya komplikasi.
Gejala eksaserbasi : - Sesak bertambah
- Produksi sputum meningkat - Perubahan warna sputum
Eksaserbasi akut akan dibagi menjadi tiga : a. Tipe (eksaserbasi berat), memiliki 3 gejala di atas
b. Tipe II (eksaserbasi sedang), memiliki 2 gejala di atas
c. Tipe III (eksaserbasi ringan), memiliki 1 gejala di atas ditambah infeksi saluran napas atas lebih dari 5 hari, demam tanpa sebab lain, peningkatan batuk, peningkatan mengi atau peningkatan frekuensi pernapasan > 20% baseline, atau frekuensi nadi > 20% baseline.
Alogaritma terapi pada eksaserbasi akut
G. KIE (Konseling,Informasi dan Edukasi)
Edukasi merupakan hal penting dalam pengelolaan jangka panjang pada PPOK stabil. Edukasi pada PPOK berbeda dengan edukasi pada asma. Karena PPOK adalah penyakit kronik yang ireversibel dan progresif, inti dari edukasi adalah menyesuaikan keterbatasan aktiviti dan mencegah kecepatan perburukan fungsi paru. Berbeda dengan asma yang masih bersifat reversibel, menghindari pencetus dan memperbaiki derajat adalah inti dari edukasi atau tujuan pengobatan dari asma.
Tujuan edukasi pada pasien PPOK:
2. Melaksanakan pengobatan yang maksimal 3. Mencapai aktiviti optimal
4. Meningkatkan kualiti hidup
Edukasi PPOK diberikan sejak ditentukan diagnosis dan berlanjut secara berulang pada setiap kunjungan, baik bagi penderita sendiri maupun bagi keluarganya. Edukasi dapat diberikan di poliklinik, ruang rawat, bahkan di unit gawat darurat ataupun di ICU dan di rumah. Secara intensif edukasi diberikan di klinik rehabilitasi atau klinik konseling, karena memerlukan waktu yang khusus dan memerlukan alat peraga. Edukasi yang tepat diharapkan dapat mengurangi kecemasan pasien PPOK, memberikan semangat hidup walaupun dengan keterbatasan aktiviti. Penyesuaian aktiviti dan pola hidup merupakan salah satu cara untuk meningkatkan kualiti hidup pasien PPOK. Bahan dan cara pemberian edukasi harus disesuaikan dengan derajat berat penyakit, tingkat pendidikan, lingkungan sosial, kultural dan kondisi ekonomi penderita.
Secara umum bahan edukasi yang harus diberikan adalah 1. Pengetahuan dasar tentang PPOK
2. Obat - obatan, manfaat dan efek sampingnya 3. Cara pencegahan perburukan penyakit 4. Menghindari pencetus (berhenti merokok) 5. Penyesuaian aktiviti
Agar edukasi dapat diterima dengan mudah dan dapat dilaksanakan ditentukan skala prioriti bahan edukasi sebagai berikut:
1. Berhenti merokok
Disampaikan pertama kali kepada penderita pada waktu diagnosis PPOK ditegakkan
2. Pengunaan obat - obatan - Macam obat dan jenisnya
- Cara penggunaannya yang benar (oral, MDI atau nebuliser)
- Waktu penggunaan yang tepat (rutin dengan selangwaku tertentu atau kalau perlu saja)
3. Penggunaan oksigen
- Kapan oksigen harus digunakan - Berapa dosisnya
- Mengetahui efek samping kelebihan dosis oksigen
4. Mengenal dan mengatasi efek samping obat atau terapi oksigen 5. Penilaian dini eksaserbasi akut dan pengelolaannya
Tanda eksaserbasi :
- Batuk atau sesak bertambah - Sputum bertambah
- Sputum berubah warna
6. Mendeteksi dan menghindari pencetus eksaserbasi
7. Menyesuaikan kebiasaan hidup dengan keterbatasan aktiviti
Edukasi diberikan dengan bahasa yang sederhana dan mudah diterima, langsung ke pokok permasalahan yang ditemukan pada waktu itu. Pemberian edukasi sebaiknya diberikan berulang dengan bahan edukasi yang tidak terlalu banyak pada setiap kali pertemuan. Edukasi merupakan hal penting dalam pengelolaan jangka panjang pada PPOK stabil, karena PPOK merupakan penyakit kronik progresif yang ireversibel
Pemberian edukasi berdasar derajat penyakit : 1. Ringan
- Penyebab dan pola penyakit PPOK yang ireversibel
- Mencegah penyakit menjadi berat dengan menghindari pencetus, antara lain berhenti merokok
- Segera berobat bila timbul gejala 2. Sedang
- Menggunakan obat dengan tepat
- Mengenal dan mengatasi eksaserbasi dini - Program latihan fisik dan pernapasan 3. Berat
- Informasi tentang komplikasi yang dapat terjadi - Penyesuaian aktiviti dengan keterbatasan - Penggunaan oksigen di rumah
H. Kasus PPOK Dan Tatalaksana Terapi Kasus
Tn. HZ umur 55 th masuk RS mengeluh sejak 3 bulan terakhir batuk di siang hari dan setiap hari. Setiap kali batuk Tn. HZ merasa sesak dan mengeluarkan dahak kental berwarna kuning kehijauan. Sesaat sebelum masuk RS Tn. HZ volume sputum/dahak meningkat, nafas semakin sesak/memburuk dan pendek-pendek, dada terasa berat dan terengah-engah serta merasa lelah dan lesu, sehingga pekerjaannya memecah batu kapur sambil mencari batu akik sementara berhenti. Tn. HZ mengaku menghabiskan rokok 2 bungkus/hari sejak tamat SMA. Oleh dokter dia didiagnosis PPOK dan mendapat pengobatan: Amoksisilin 3x500 mg/hari, Salbutamol 2x1, Ambroksol 3x1.
Hasil pemeriksaan fisik: BB 55 kg, TB 169 cm, TD 135/90 mmHg, N 28x/menit, S 38 C.
Hasil Spirometri: FEV1/FVC < 70%, PaO2 50 mmHg. Penyelesaian Kasus 1. Data Pasien Nama : Tn. HZ Umur : 55 tahun BB : 55 kg TB : 169 cm 2. Riwayat sosial
Perokok sejak tamat SMA (menghabiskan 2 bungkus/hari) 3. Riwayat pengobatan saat ini
Amoksisilin 3x500 mg/hari, Salbutamol 2x1,
Ambroksol 3x1 4. Hasil Lab
Pemeriksaan Fisik : TD 135/90 mmHg, N 28x/menit, S 38 C. Hasil Spirometri : FEV1/FVC < 70%, PaO2 50 mmHg. 5. Permasalahan Pasien
- Batuk disiang hari, dan setiap hari sejak tiga bulan terakhir - Setiap batuk merasa sesak
Gejala meliputi :
- Merasa sesak setiap kali batuk,
- Nafas memburuk dan pendek-pendek, - Dada terasa berat dan terengah-engah, - lelah dan
- Lesu
Tandanya yaitu :
Mengeluarkan dahak kental berwarna kuning kehijauan 7. Tatalaksana terapi
a. Nonfarmakologi
Melakukan olahraga seperti ergometri atau walking jogging Mengonsumsi air mineral
Melakukan Terapi oksigen karena PaO2 < 50 mmHg
Mengkonsumsi makanan bernutrisi, seperti makanan yang kaya akan protein karena dapat meningkatkan ventilasi oxigen comsumption dan respons ventilasi terhadap hipoksia. Malnutrisi sering terjadi pada PPOK kemungkinan karena bertambahnya kebutuhan energy akibat kerja muskulus respirasi yang meningkat karena hipoksemia kronik dan hiperkapni menyebabkan terjadi hipermetabolisme. Kondisi malnutrisi akan menambah mortaliti PPOK karena berkolerasi dengan derajat penurunan fungsi paru dan perubahan analisis gas darah
Latihan pernapasan, tujuan latihan ini adalah untuk mengurangi dan mengontrol sesak napas. Teknik latihan meliputi pernapasan diafragma dan pursed lips guna memperbaiki ventilasi dan menyinkronkan kerja otot abdomen dan toraks. Serta berguna juga untuk melatih ekspektorasi dan memperkuat otot ekstrimit
b. Terapi Farmakologi
Tn Hz menderita PPOK Eksaserbasi akut tipe 1 (Eksaserbasi berat) karena memiliki 3 gejala yaitu sesak bertambah, produksi sputum meningkat dan perubahan warna sputum. Eksaserbasi akut disebabkan oleh factor primer seperti
Infeksi trakeobronkial (biasanya karena virus) dan factor sekunder seperti lingkungan yang buruk (polusi udara), nutrisi buruk ataupun aspirasi berulang.
Terapi farmakologi untuk Penderita PPOK dapat diberikan antibiotik dan bronkodilator. Antibiotik digunakan utuk pengobatan PPOK untuk mengurangi
jumlah sputum yang disebabkan oleh bakteri. Antibiotik yang cocok digunakan untuk Tn Hz adalah antibiotik lini I yaitu Amoxixilin 3x500 mg selama 10-14 hari karena amoxixilin merupakan antibiotik yang termasuk spektrum luas.
Bronkodilator yang sering digunakan yaitu beta-2 agonis seperti salbutamol karena beta-2 agonis ini memiliki aksi yang pendek dan durasi yang lama selain itu efek obat ini dapat memperbaiki FEV-1 dan volume paru, mengurangi sesak nafas, memperbaiki kualitas hidup dan mengurangi kejadian eksaserbasi.
Jadi resep yang diberikan dokter untuk mengobati Tn. Hz telah sesuai. Namun dalam resep dokter juga menambahkan ambroxol yang berfungsi sebagai mukolitik untuk mengencerkan dahak pasien.
8. KIE
1. Hindari penyebab seperti berhenti merokok
2. Gunakan masker untuk menghindari polusi udara saat berada di luar rumah 3. Kurangi mengonsumsi natrium
4. Hindari aktivitas berat 5. Istrahat yang teratur
6. Memakai pakaian yang longgar
7. Memberikan informasi mengenai gejala ekserbansi
8. Memberikan informasi efek samping dan cara penggunaan obat 9. Monitoring
1. Perlu dilakukan tes fungsi paru secara periodic untuk mengetahui pengaruh terapi.
2. Hentikan terapi oksigen jika kadar paO2 kembali normal
BAB III PENUTUP A. Kesimpulan
Berdasarkan pembahasan makalah maka dapat ditarik beberapa kesimpulan yaitu :
1. PPOK adalah penyakit paru kronik yang ditandai oleh hambatan aliran udara di saluran napas yang bersifat progressif nonreversibel atau reversibel parsial. Etiologi PPOK meliputi faktor paparan lingkungan (merokok, pekerjaan dan polusi udara) dan faktor resiko dari host (usia, jenis kelamin, gangguan fungsi paru dan prediposisi genetik). Patofisiologi PPOK yaitu inhalasi bahan berbahaya sehingga timbul inflamasi sehingga terjadi kerusakan jaringan paru sebabkan penyempitan saluran napas dan fibrosis, destruksi parenkim dan hipersekresi mukus.
2. Gejala PPOK meliputi batu kronik, berdahak kronik dan sesak napas. Sedangkan tanda fisiknya ditemukan hal-hal seperti inspeksi, palpasi, perkusi, dan auskultasi. Klasifikasi PPOK berdasarkan nilai FEV1 dan gejala yang ditimbulkan meliputi tingkat 1 ringan, tingkat2 sedang, tingkat 3 berat dan tingkat 4 sangat berat.
3. Tatalaksana terapi PPOK meliputi terapi farmakologi yaitu menggunakan obat-obatan (bronkodilator,antiinflamasi, antibiotik, antioksidan, mukolitik dan antitusif), terapi oksigen dan terapi pembedahan. Dan terapi non farmakologi meliputi hentikan kebiasaan merokok, ventilasi mekanik, perbaikan nutrisi dan rehabilitasi PPOK. Sedangkan KIE PPOK meliputi hal-hal penting dalam pengelolaan jangka panjang pada PPOK yang diberikan sejak diagnosis dan berlanjut secara berulang pada setiap kunjungan yang diberikan di poliklinik, ruang rawat dan di rumah. KIE yang dimaksud berdasarkan skala priority yaitu, penggunaan obat-obatan, penggunaan oksigen dan lain-lain.
4. Kasus pasien PPOK dalam makalah ini sudah mendapatkan obat yang sesuai indikasi dengan penambahan terapi nonfarmakologi dan KIE serta monitoring selama terapi kepada pasien tersebut.
B. Saran
Saran kami sebaiknya dalam melakukan terapi farmakologi bagi pasien PPOK perlu diperhatikan algoritma terapinya dan kondisi fisiologi pasien agar diperoleh efek yang terapi yang tepat, selain itu interaksi mungkin terjadi perlu juga diketahui pada golongan obat-obatan tersebut.
DAFTAR PUSTAKA
Ikawati, Z., 2011, Penyakit Sistem Pernapasan dan Terapinya, Bursa Ilmu, Yogyakarta.
Perhimpunan Dokter Paru Indonesia, 2003, Penyakit Paru Obstruktif Kronik ( PPOK ) Pedoman Diagnosis & Penatalaksanaan Di Indonesia.
Sukandar, Ellin Yulinah. et al, 2008, ISO Farnakoterapi, PT. ISFI Penerbitan, Jakarta.
Tjay, T.H dan Kirana, R., 2007, Obat-Obat Penting edisi Keenam, Elex Media Komputindo, Jakarta.