MAKALAH ILMU PENYAKIT MULUT 1 (SKILL LAB)
Herpes Zoster (Shingles)
Disusun oleh:
1. Nurma Ghina Atika 04031381419041 2. Prisisilia Silvia 04031381419042 3. Julia Anjani Putri 04031381419043
Dosen Pembimbing:
drg. Siti Rusidiana Puspa Dewi, M.Kes
PROGRAM STUDI PENDIDIKAN DOKTER GIGI FAKULTAS KEDOKTERAN
UNIVERSITAS SRIWIJAYA 2016
KATA PENGANTAR
Puji syukur penulis panjatkan kepada tuhan yang maha esa atas segala rahmat dan karuniaNya kami dapat menyelesaikan tugas Skill’s Lab Ilmu Penyakit Mulut yang berjudul ”Herpes Zoster (Shingles) ”.
Kami menyadari bahwa tugas ini jauh dari sempurna. Oleh karena itu, kami mengharapkan kritik dan saran yang bersifat membangun guna perbaikan di masa mendatang. Dalam menyelesaikan tugas Skill’s Lab Ilmu Penyakit Mulut ini, kami banyak mendapat bantuan, dan saran. Pada kesempatan ini, kami ingin menyampaikan rasa hormat dan terima kasih kepada:
1. Tuhan yang maha esa yang telah memberi kehidupan dengan sejuknya keimanan 2. Kedua orang tua yang selalu memberi dukungan materil maupun spiritual
3. drg. Siti Rusdiana Puspa Dewi, M.Kes dan drg. Tyas Hestiningsih 4. Teman-teman sejawat yang selalu memberikan dukungan
Semoga Tuhan memberikan balasan pahala atas segala amal yang diberikan kepada semua orang yang telah mendukung penulis dan semoga tugas ini bermanfaat bagi kita dan perkembangan ilmu pengetahuan. Semoga kita selalu dalam lindungan Tuhan Yang Maha Esa.
Palembang, 28 Agustus 2016
DAFTAR ISI KATA PENGANTAR... 2 DAFTAR ISI ... 3 DAFTAR GAMBAR ... 4 PENDAHULUAN A.Latar Belakang ... 5
HERPES ZOSTER (SHINGLES) A.Definisi ... 6 B.Prevalensi ... 6 C.Faktor Etiologi ... 6 D.Faktor Predisposisi ... 7 E.Keluhan Utama ... 7 F.Gambaran Klinis ... 7 G.Pemeriksaaan Penunjang ... 14
H.Pengambilan Spesimen dan Swab ... 16
I.Cara Menegakkan Diagnosa dan Diagnosa Banding ... 17
J.Penatalaksanaan ... 19
K.Obat-obatan ... 22
L.Prognosa ... 26
DAFTAR GAMBAR
Gambar 1. Herpes zoster. Sekelompok vesikel serta dikelilingi eritema pada kulit... 9
Gambar 2. Herpes zoster. Krusta vesikel wajah yang banyak yang meluas ke midline.. 9
Gambar 3. Herpes zoster. Vesikel opak pada mukosa bukal sebelah kanan ... 9
Gambar 4. Zoster (Shingles) pada bagian maksila di saraf trigeminal ... 11
Gambar 5. Zoster (shingles) rahang bawah ... 11
Gambar 6. Herpes zoster: kumpulan vesikel pada palatum ... 12
Gambat 7. Lesi pada palatum karena Herpes zoster yang melibatkan saraf kedua nervus trigeminal; distribusi unilateral ... 13
Gambar 8. Hasil Pemeriksaan Tzanck Smear ... 14
Gambar 9. Hasil pemeriksaan RIF ... 15
Gambar 10. Efek sitopatik oleh VZV dalam kultur virus ... 15
Gambar 11. Hasil tes tzanck dengan pewarnaan giemsa ... 17
PENDAHULUAN
A. Latar Belakang
Herpes zoster disebut juga shingles. Herpes zoster merupakan infeksi virus yang akut pada bagian dermatom (terutama dada dan leher) dan saraf. Disebabkan oleh virus Varicella zoster (virus yang juga menyebabkan penyakit varicella atau cacar / chickenpox).
Herpes zoster dapat muncul disepanjang tahun karena tidak dipengaruhi oleh musim dan tersebar merata di seluruh dunia dan angka kesakitan meningkat dengan peningkatan usia. Herpes zoster terjadi pada orang yang pernah menderita varisela sebelumnya karena varisela dan herpes zoster disebabkan oleh virus yang sama yaitu virus Varisela zoster. Setelah sembuh dari varisela, virus yang ada di ganglion sensoris tetap hidup dalam keadaan tidak aktif dan aktif kembali jika daya tahan tubuh menurun.
Herpes zoster disebabkan oleh infeksi virus Varisela zoster (VVZ) dan tergolong virus DNA, virus ini berukuran 140-200 nm, yang termasuk subfamili alfa herpes viridae. Berdasarkan sifat biologisnya seperti siklus replikasi, penjamu, sifat sitotoksik dan sel tempat hidup laten diklasifikasikan kedalam 3 subfamili yaitu alfa, beta dan gamma. VVZ dalam subfamili alfa mempunyai sifat khas menyebabkan infeksi primer pada sel epitel yang menimbulkan lesi vaskuler. Selanjutnya setelah infeksi primer, infeksi oleh virus herpes alfa biasanya menetap dalam bentuk laten didalam neuron dari ganglion. Virus yang laten ini pada saatnya akan menimbulkan kekambuhan secara periodik. Secara in vitro virus herpes alfa mempunyai jajaran penjamu yang relatif luas dengan siklus pertumbuhan yang pendek serta mempunyai enzim yang penting untuk replikasi meliputi virus spesifik DNA polimerase dan virus spesifik deoxypiridine (thymidine) kinase yang disintesis di dalam sel yang terinfeksi.
Herpes zoster adalah penyakit setempat yang terjadi terutama pada orang tua yang khas ditandai oleh adanya nyeri radikuler yang unilateral serta adanya erupsi vesikuler yang terbatas pada dermatom yang diinervasi oleh serabut saraf spinal maupun ganglion serabut saraf sensoris dari nervus kranial.
Herpes zoster rupanya menggambarkan reaktivasi dari refleksi endogen yang telah menetap dalam bentuk laten mengikuti infeksi varisela yang telah ada sebelumnya. Hubungan varisela dan herpes zoster pertama kali ditemukan oleh Von Gokay pada tahun 1888. ia menemukan penderita anak – anak yang dapat terkena varisela setelah mengalami kontak dengan individu yang mengalami infeksi herpes zoster.
HERPES ZOSTER (SHINGLES)
A. Definisi
Herpes zoster (shingles) adalah penyakit virus akut dengan ruam unilateral yang terasa sakit di dermatom akibat reaktivasi Varicella Zoster Virus (VZV) laten di ganglion sensoris dari dermatom yang dapat sembuh dengan sendirinya.1,2
Selain itu, shingles ini dapat didefinisikan sebagai penyakit infeksi atau penyakit menular sporadik yang disebabkan oleh reaktivasi virus Varisela zoster (VVZ) yang laten berdiam terutama dalam sel neuronal dan kadangkadang di dalam sel satelit ganglion radiks dorsalis dan ganglion sensorik saraf kranial, menyebar ke dermatom atau jaringan saraf yang sesuai dengan segmen yang dipersyarafi.3
B. Prevalensi
Ada peningkatan prevalensi zoster pada orang dengan kondisi imunitas seluler yang lemah (immunocompromised), termasuk mereka yang terinfeksi HIV, tumor, setelah transplantasi sumsum tulang dan pada orang dengan terapi imunosupresif, radioterapi, kemoterapi, dan beberapa obat juga mengaktifkan VZV.4
Wanita memiliki resiko lebih tinggi daripada pria terkena penyakit ini, sedangkan mengenai umur lebih sering pada orang dewasa. Pasien yang imunosupresan memiliki resiko 20-100 kali lebih tinggi untuk mendapat herpes zoster dibandingkan pasien yang imunokompeten yang memiliki umur yang sama.4
Kejadian HZ meningkat secara dramatis seiring dengan bertambahnya usia. Kira-kira 30% populasi (1 dari 3 orang) akan mengalami HZ selama masa hidupnya, bahkan pada usia 85 tahun, 50 % (1 dari 2 orang) akan mengalami HZ. Insiden HZ pada anak-anak 0.74 per 1000 orang per tahun. Insiden ini meningkat menjadi 2,5 per 1000 orang di usia 20-50 tahun (adult age), 7 per 1000 orang di usia lebih dari 60 tahun (older adult age) dan mencapai 10 per 1000 orang per tahun di usia 80 tahun.3
C. Faktor Etiologi
Setelah infeksi primer VZV (cacar), virus ini dibawa oleh saraf sensoris dan mungkin menetap secara laten di ganglia akar dorsal, termasuk ganglion trigeminal pada beberapa pasien. Reaktivasi VZV ini dapat mengakibatkan herpes zoster dengan melibatkan distribusi dari saraf sensoris yang terkena. Pengaktifan VZV ini dapat disebabkan oleh gangguan kekebalan tubuh (pasien HIV, immunocompromised).1,5
Setelah aktif, virus Varicella-zoster berkembang biak kemudian merusak dan terjadi peradangan di ganglion sensoris. Kemudian virus menyebar dari saraf tepi tempat
persembunyiannya menuju kulit serta menimbulkan manifestasi klinis yang khas di kulit yang menunjukkan adanya penyakit herpes zoster.6
D. Faktor Predisposisi
Faktor predisposisi (faktor pendukung) yang paling umum untuk menyebabkan reaktivasi dari virus Varicella zoster adalah AIDS, leukemia, limfoma, dan keganasan lainnya, radiasi, imunosupresif, dan obat sitotoksik, usia lanjut, keadaan imunokompromais, transplantasi sumsum tulang atau organ, terapi steroid jangka panjang, stres psikologis, trauma dan tindakan pembedahan, penyalahgunaan alkohol dan dental manipulation.2,3,5
E. Keluhan Utama
Keluhan biasanya diawali dengan nyeri pada daerah dermatom yang akan timbul lesi dan dapat berlangsung dalam waktu yang bervariasi. Nyeri bersifat segmental dan dapat berlangsung terus-menerus atau sebagai serangan yang hilang timbul. Keluhan bervariasi dari rasa gatal, kesemutan, panas, pedih, nyeri tekan, hiperestesia sampai rasa ditusuk-tusuk.3
Hampir 90% akan mengalami nyeri. Nyeri akut maupun nyeri kronisnya dapat mengganggu kualitas hidup. Bahkan berdasarkan pengukuran derajat nyeri dari literatur Katz J & Melzack R, nyeri akut herpes zoster berada pada derajat yang lebih nyeri daripada nyeri melahirkan.3
Sementara, keluhan utama di dalam rongga mulut pasien adalah adanya vesikel yang kemudian pecah dan menjadi ulser dan dalam jumlah yang banyak di mukosa bukal pasien yang terasa sakit dan nyeri, terutama jika digunakan untuk mengunyah.
F. Gambaran Klinis
Gambaran klinis herpes zoster dapat dikelompokkan menjadi tiga fase, yaitu 1. Fase Prodromal
Selama replikasi virus awal, ganglionitis aktif berkembang yang menyebabkan nekrosis neuron dan neuralgia yang parah. Reaksi inflamasi ini bertanggung jawab terhadap gejala prodromal dari rasa sakit yang mendahului ruam di lebih dari 90% penyakit. Ketika virus bergerak ke bagian saraf, rasa sakit meningkat dan telah digambarkan sebagai rasa terbakar, kesemutan, gatal, berduri, atau menusuk. Rasa sakit berkembang di daerah epitel yang dipersarafi oleh saraf sensoris yang terkena (dermatom).5
Sebelum timbul gejala kulit, terdapat gejala prodromal (gejala awal) baik sistemik maupun gejala prodromal lokal yang berlangsung 2 sampai 4 hari sebelum
perkembangan lesi kulit atau mukosa. Gejala prodromal sistemik berupa demam, pusing, badan lemas, malaise, sakit kepala. Gejala prodromal lokal (setempat) biasanya berupa nyeri otot-tulang, gatal, pegal, dan kulit kebas. Bentuk kelainan kulit diawali dengan bercak kemerahan pada daerah yang sesuai dengan persyarafan kulit yang terkena virus (berupa ruam unilateral disertai nyeri pada dermatom). Dalam 12-24 jam tampak bintil-bintil berair tersusun berkelompok di kulit yang kemerahan tersebut dan akan terus tumbuh, berlangsung selama 1-7 hari kemudian bintil berair tersebut berubah menjadi bintil bernanah dan selanjutnya mengering. Mukosa dapat juga terkena dengan bentuk sariawan dan luka. Selain itu VVZ dapat menyerang organ dalam.6,7,8
Selama periode prodromal ini, rasa sakit hampir sama dengan gigi sensitif, otitis media, migrain, infark miokard, atau usus buntu, tergantung pada dermatom yang terkena. Sekitar 10% dari individu yang terkena akan menunjukkan tidak ada rasa sakit prodromal. Sebaliknya pada kejadian tertentu, mungkin ada kekambuhan dengan tidak adanya vesikel pada kulit atau mukosa. Pola ini disebut zoster sine herpete dan pasien yang terkena memiliki rasa sakit yang parah dari onset yang mendadak dan hiperestesia pada dermatom tertentu. Demam, sakit kepala, mialgia, dan limfadenopati major mungkin tidak menyertai kekambuhan.5
Setelah beberapa hari gejala prodromal dari rasa sakit dan/atau paresthesia didaerah dermatom yang terkena, ruam makulopaplular unilateral muncul. Ini terkadang disetai oleh gejala sistemik juga. Ruam dengan cepat menjadi vesikul (2-4 hari), pustula (2-3 hari), dan kemudian menjadi ulser. Pengurangan biasanya muncul dalam beberapa minggu. Komplikasi termasuk infeksi sekunder dari ulser, postherpetic neuralgia (yang mungkin sulit disembuhkan dengan analgesik), kelumpuhan motorik, dan inflamasi okular ketika divisi opthalmic dari nervus trigeminal yang terlibat.9
2. Fase Akut
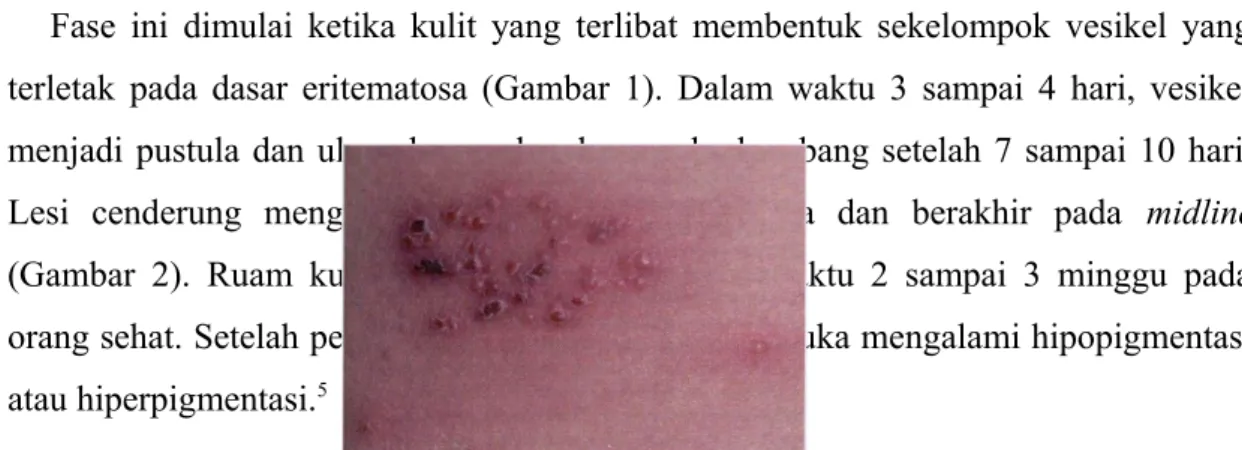
Fase ini dimulai ketika kulit yang terlibat membentuk sekelompok vesikel yang terletak pada dasar eritematosa (Gambar 1). Dalam waktu 3 sampai 4 hari, vesikel menjadi pustula dan ulser dengan kerak yang berkembang setelah 7 sampai 10 hari. Lesi cenderung mengikuti jalan saraf yang terkena dan berakhir pada midline (Gambar 2). Ruam kulit biasanya sembuh dalam waktu 2 sampai 3 minggu pada orang sehat. Setelah penyembuhan, jarang jika bekas luka mengalami hipopigmentasi atau hiperpigmentasi.5
Gambar 2. Herpes zoster. Krusta vesikel wajah yang banyak yang meluas ke midline
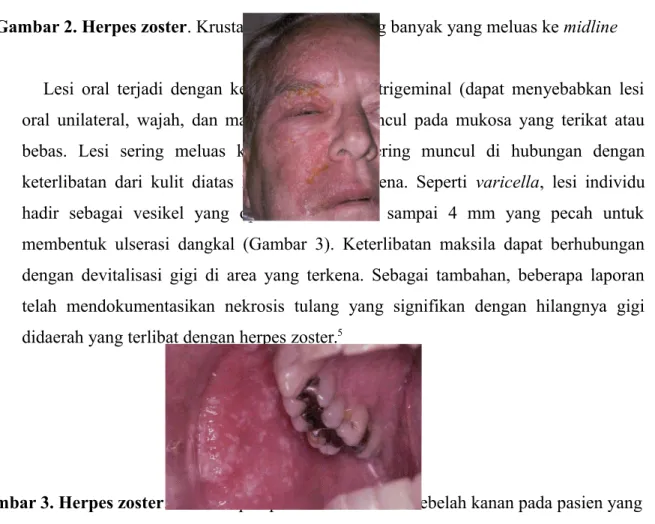
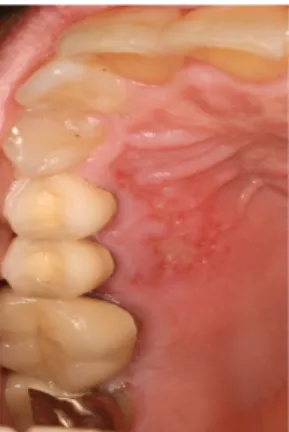
Lesi oral terjadi dengan keterlibatan nervus trigeminal (dapat menyebabkan lesi oral unilateral, wajah, dan mata) dan dapat muncul pada mukosa yang terikat atau bebas. Lesi sering meluas ke midline dan sering muncul di hubungan dengan keterlibatan dari kulit diatas kuadran yang terkena. Seperti varicella, lesi individu hadir sebagai vesikel yang opak berukuran 1 sampai 4 mm yang pecah untuk membentuk ulserasi dangkal (Gambar 3). Keterlibatan maksila dapat berhubungan dengan devitalisasi gigi di area yang terkena. Sebagai tambahan, beberapa laporan telah mendokumentasikan nekrosis tulang yang signifikan dengan hilangnya gigi didaerah yang terlibat dengan herpes zoster.5
Gambar 3. Herpes zoster. Vesikel opak pada mukosa bukal sebelah kanan pada pasien yang sama pada gambar 2
Keterlibatan okular jarang dan dapat menjadi sumber morbiditas yang signifikan, termasuk kebutaan permanen. Manifestasi okular sangat bervariasi dan mungkin timbul dari kerusakan langsung virus yang dimediasi epitel, neuropati, kerusakan sistem imun, atau vasculopathy sekunder. Jika ujung hidung terlibat, ini adalah tanda bahwa cabang nasociliary dari saraf kranial kelima terlibat, yang menunjukkan potensi untuk infeksi okular. Dalam kasus ini, wajib untuk rujukan ke dokter mata.5
Kelumpuhan wajah telah terlihat dalam hubungannya dengan herpes zoster pada wajah atau saluran pendengaran eksternal. Sindrom Ramsay Hunt adalah kombinasi dari lesi kulit pada saluran pendengaran eksternal dan keterlibatan saraf wajah ipsilateral dan pendengaran. Sindom ini menyebabkan kelumpuhan wajah yang disertai vesikel pada telinga luar ipsilateral, defisit pendengaran, vertigo, dan sejumlah gejala pendengaran dan vestibular lainnya.5
3. Fase Kronis
Banyak pasien tidak mengalami perkembangan ke fase kronis. Hal ini terjadi ketika rasa sakit yang berhubungan dengan neuralgia berlanjut lebih dari 3 bulan
setelah kemunculan awal dari ruam akut. Ini disebut post-herpetic neuralgia dan terjadi sampai 15% dari pasien dan minimal 50% pasien yang berusia lebih dari 60 tahun. Rasa sakit digambarkan seperti rasa terbakar, berdenyut, sakit, gatal, atau menusuk. Sebagian besar neuralgia berubah dalam waktu 1 tahun, dengan satu setengah dari pasien mengalami resolusi setelah 2 bulan. Kasus yang jarang dapat bertahan hingga 20 tahun, dan pasien telah diketahui untuk bunuh diri sebagai akibat dari rasa sakit dan nyeri yang parah.5
Pada penyakit herpes zoster ini, saraf yang paling sering terkena adalah saraf pada tubuh, kepala, dan leher, seperti saraf C3, T5, L1, L2, dan divisi pertama dari nervus trigeminal.8 Selain itu, zoster biasanya mempengaruhi dermatom dada, atau kadang-kadang dermatom lainnya, seperti dermatom serviks. Daerah dada adalah daerah yang paling utama terkena, tetapi pada 30% penderita, lesi berada di daerah trigeminal. Ciri-cirinya meliputi:1
Rasa sakit, yang unilateral, berat, dan terjadi sebelumnya, selama dan kadang-kadang setelah ruam (postherpetic neuralgia)
Ruam, yang ipsilateral dan didalam distribusi saraf sensorik yang terlibat (dermatom), dalam pola seperti pita (hence zoster, latin for belt). Seperti cacar, itu melalui tahap makula, papula, vesikula, dan pustula sebelum krusta dan sembuh, kadang-kadang dengan bekas luka
Ulser mulut jika bagian maksila atau mandibula dari saraf trigeminal terlibat - Saraf maksila yang terlibat - ruam di pipi ipsilateral: ulser dan rasa sakit pada
palatum ipsilateral dan gigi rahang atas
Gambar 4.
Zoster (Shingles) pada bagian Zoster (shingles) rahang atas maksila di saraf trigeminal
- Saraf mandibula yang terlibat - ruam dan rasa sakit di wajah dan bibir bagian bawah ipsilateral: ulser dan rasa sakit di lidah dan jaringan lunak. Rasa sakit juga di gigi rahang bawah
Gambar 5. Zoster (shingles) rahang bawah
Kelainan kulit dapat sembuh sendiri dan luka sembuh spontan setelah dua minggu, tetapi memberikan bentuk jaringan parut. Pada orang tua penyakit ini tampak lebih parah dan lama. Bila kondisi fisik penderita sangat buruk misalnya penderita kanker, HIV dan AIDS, bintil berair di kulit dapat mengandung darah disebut herpes zoster hemoragik. Kelainan kulit ini dapat menyebar ke seluruh tubuh dan disebut herpes zoster generalisata.6
Pola khas dari herpes zoster ini adalah lokasi lesi yang unilateral. Selain itu, Manifestasi oral muncul ketika cabang kedua dan ketiga dari nervus trigeminus terlibat.2
Gambar 6.
Herpes zoster: kumpulan Herpes zoster: vesikel dan vesikel pada palatum erosi pada gingiva bawah
Manifestasi atau gambaran klinis dari herpes zoster ini dapat dibedakan menjadi 2 macam, yaitu:
1. Temuan Umum (Kulit)
Herpes zoster biasanya memiliki periode prodromal 2 sampai 4 hari, ketika linu, paresthesia, rasa terbakar, dan kesakitan muncul sepanjang saraf yang terkena. Vesikel unilateral dengan dasar eritematosa kemudian muncul dalam bentuk kelompok, terutama di sepanjang saraf, memberikan karakteristik gambaran klinis dari keterlibatan dermatom tunggal. Beberapa lesi disebarkan oleh viremia yang muncul diluar dermatom. Vesikel menjadi koreng dalam waktu 1 minggu, dan penyembuhan terjadi dalam 2 sampai 3 minggu. Saraf yang paling sering terkena oleh HZ adalah C3, T5, L1, L2, dan divisi pertama dari nervus trigeminal.8
Ketika gambaran klinis HZ muncul dengan rasa sakit dan vesikel unilateral, diagnosis tidak sulit. Masalah diagnostik muncul selama periode prodromal, ketik rasa sakit muncul tanpa lesi. Operasi yang tidak perlu telah dilakukan karena diagnosis dari apendisitis akut, kolesistitis, atau dental pulpitis. Masalah diagnostik yang lebih sulit adalah rasa sakit yang disebabkan oleh virus VZ tanpa lesi berkembang sepanjang saraf (zoster sine herpete; zoster sine eruptione).8
Komplikasi yang paling umum dari HZ adalah postherpetic neuralgia, yang didefinisikan sebagai rasa sakit yang berlangsung selama lebih dari satu bulan setelah lesi mukokutan telah sembuh, sekalipun beberapa dokter tidak menggunakan jangka waktu postherpetic neuralgia kecuali rasa sakit berlangsung selama minimal 3 bulan setelah penyembuhan lesi. Insiden keseluruhan dari postherpetic neuralgia adalah 12 sampai 14%, tetapi resiko meningkat secara signifikan setelah umur 60 tahun, kemungkinan besar karena penurunan imunitas yang diperantarai sel. Immunosupresi tidak meningkatkan resiko dari postherpetic neuralgia.8
2. Temuan Oral (Lokal)
Herpes zoster melibatkan salah satu divisi dari nervus trigeminal sebanyak 18% sampai 20% dalam kasus. Lesi wajah dan intraoral merupakan karakteristik dari HZ yang melibatkan divisi kedua dan ketiga dari saraf trigeminal.8
Keterlibatan saraf ini (V) mengarah ke lesi pada bagian atas kelopak mata, kening, dan kulit kepala dengan V1; midface dan bibir atas dengan V2; dan wajah bagian bawah dan bibir bawah dengan V3. Dengan keterlibatan V2, pasien mengalami gejala prodromal berupa rasa sakit dan sensasi terbakar, biasanya di palatum pada satu sisinya. Ini diikuti beberapa hari kemudian dengan timbulnya rasa sakit, kelompok ulser berdiameter 1-5mm (jarang vesikel, yang pecah dengan cepat) pada mukosa palatum keras atau gingiva bukal, dalam distribusi unilateral yang khas (Gambar 7). Ulser biasanya bergabung untuk membentuk ulser yang lebih besar dengan batas bergigi mirip dengan HSV. Ulser ini sembuh dalam 10-14 hari, dan postherpetic neuralgia di rongga mulut jarang terjadi. Keterlibatan dari V3 menghasilkan lecet dan ulser pada gingiva mandibula dan lidah.10
Gambar 7. Lesi pada palatum karena Herpes zoster yang
Melibatkan saraf kedua nervus trigeminal; distribusi unilateral
Setiap lesi oral pada individu HZ menyerupai lesi yang terlihat pada infeksi herpes simplex. Diagnosis didasarkan pada riwayat rasa sakit dan distribusi unilateral dan segmental dari lesi. Ketika gambaran klinis yang khas dan vesikel muncul, HZ oral dapat dibedakan secara klinis dari lesi multiple akut lainnya pada mulut, dimana lesi bilateral dan tidak didahului atau disertai oleh rasa sakit sepanjang salah satu cabang saraf trigeminal.8
HZ telah dikaitkan dengan kelainan dental dan luka parah pada kulit wajah ketika HZ trigeminal muncul selama pembentukan gigi. Nekrosis pulpa dan resorpsi akar internal juga telah dihubungkan dengan HZ. Pada pasien dengan imunitas lemah, lesi HZ kronis yang besar telah menjelaskan bahwa telah menyebabkan nekrosis tulang dan tanggalnya gigi.8
G. Pemeriksaan Penunjang
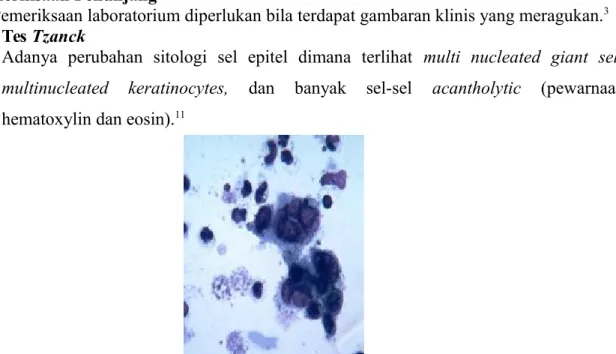
Pemeriksaan laboratorium diperlukan bila terdapat gambaran klinis yang meragukan.3 1. Tes Tzanck
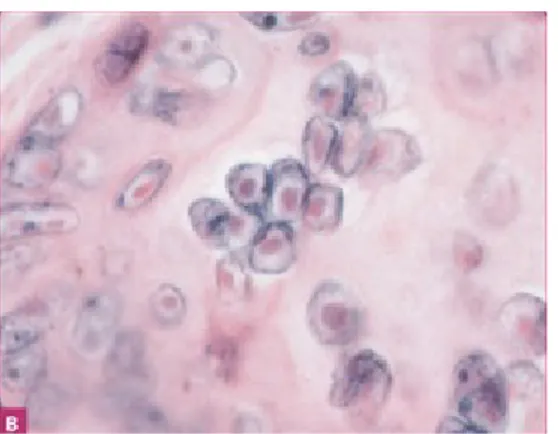
Adanya perubahan sitologi sel epitel dimana terlihat multi nucleated giant sel, multinucleated keratinocytes, dan banyak sel-sel acantholytic (pewarnaan hematoxylin dan eosin).11
Gambar 8. Hasil Pemeriksaan Tzanck Smear (pewarnaan hematoxylin dan eosin, 400x)
2. Metode PCR
Identifikasi antigen atau asam nukleat VVZ didalam cairan tubuh, contohnya cairan serebrospinal. Pemeriksaan ini memiliki tingkat sensitivitas yang tinggi yaitu 97%. Prosedur dapat membedakan antara HZV, HSV-1 dan HSV-2. Memiliki hasil yang lebih akurat dibandingkan kultur, Tzank, dan RIF. Namun prosedur ini sangat mahal dan tersedia secara universal. PCR dapat dilakukan pada kasus-kasus yang atipikal. Hasil dapat diperoleh setelah 6 jam.
3. Rapid Immunofluorescence Test (RIF)
Pemeriksaan ini menggunakan sistem antibodi monoklonal dan memiliki tingkat sensitivitas sebesar 65%. Selain dari prosedur yang relatif cepat (dapat diselesaikan dalam waktu 1 jam setelah pengambilan spesimen), tes RIF juga dapat membedakan antara HZV, HSV-1, dan HSV-2.
Tes antibodi fluoresens langsung lebih sensitif bila dibandingkan dengan kultur virus. Sel dari ruam atau lesi di ambil dengan menggunakan scapel (pisau bedah) atau jarum kemudian dioleskan pada kaca dan diwarnai dengan antibodi monoklonal yang terkonjugasi dengan pewarna fluoresens. Uji ini akan mendeteksi glikoproten virus.
Gambar 9. Hasil pemeriksaan RIF 4. Kultur Virus
Cairan dari vesikel yang baru pecah dapat diambil dan di masukan kedalam media virus untuk segera di analisa di laboraturium virologi. Apabila waktu pengiriman cukup lama, sampel dapat di letakatan pada es cair karena pertumbuhan virus Varicella zoster akan memakan waktu 3-14 hari dan uji ini memiliki tingkat sensitivitas 30-70 % dengan spesivitas mencapai 100% .
Gambar 10. Efek sitopatik oleh VZV dalam kultur virus
Seperti infeksi HSV, oral swab untuk isolasi virus menggunakan kultur sel masih merupakan cara terbaik untuk mengkonfirmasi diagnosis infeksi VZV, meskipun VZV lebih susah untuk dikultur. Penandaan sederhana diwarnai dengan pewarnaan laboratorium standar yang akan memperlihatkan adanya sel-sel epitel berinti, tetapi ini tidak membedakan antara HSV dan VZV. Uji antibodi fluoresens langsung menggunakan penanda memiliki sensitivitas yang lebih besar. Tes ini menggunakan penanda yang didapat dari gesekan lesi dan pewarnaan dengan antibodi terhadap VZV yang berkonjungasi dengan senyawa fluoresens. Penggunakan PCR dan real-time PCR untuk
mendeteksi antigen virus mahal dan sangat sensitif, tetapi kehadiran antigen VZV tidak selalu sama dengan infeksi aktif.11
Setelah infeksi primer, seroconverts dan IgG pasien terhadap VZV dapat dideteksi dalam serum, meskipun hal ini tidak mencegah terjadinya luapan baru dimasa depan. HZI menyebabkan kenaikan sementara pada IgM dan peningkatan kadar IgG, tetapi ini tidak dapat diandalkan untuk tujuan diagnostik.10
Biopsi biasanya tidak diperlukan dan bukan tes diagnostik pilihan karena gambaran klinis biasanya karakteristik. Jika salah satu harus dilakukan, jaringan harus selalu menyertakan epitel utuh yang berdekatan dengan ulser karena itu adalah dimana efek sitopatik pada epitel yang terbaik untuk dilihat. VZV dan HZI sitopatik pada sel-sel epitel dan menghasilkan pembentukan sel epitel berinti dengan inklusi virus, mirip dengan dan tidak dapat dibedakan dari infeksi HSV.10
Dalam HZI, ada peradangan saraf perifer yang mengarah ke demielinasi dan degenerasi wallerian, serta degenerasi dari sel-sel tanduk dorsal pada sumsum tulang belakang.10 H. Pengambilan Spesimen dan Swab
1. Cara Pengambilan Sampel3
- Diperoleh dari vesikel segar kurang dari 3 hari - Menggunakan scalpel untuk membelah vesikel - Sampel diambil dari dasar vesikel
- Hindarkan kontaminasi darah
- Langsung dibuat sediaan diatas slide kaca Penggunaan kaca slide
Menggunakan kaca slide yang sebelumnya telah dibasahi dengan metanol Menggunakan kaca slide kering
2. Fiksasi
Fungsi: pengawet, mencegah denaturasi agar dapat bertahan pada proses selanjutnya Cara fiksasi:
Segera tanpa menunggu sediaan kering
Dapat menunggu sediaan kering terlebih dahulu 3. Pewarnaan
Pewarnaan yang dapat digunakan: Giemsa Wright Methylene blue Papanicolaou Toluidine blue Pewarnaan Giemsa Metode:
Sediaan yang telah difiksasi diwarnai selama 15 menit Bilas dengan air, biarkan kering
Periksa dengan menggunakan mikroskop
Pewarnaan giemsa dapat memberi warna biru hingga ungu atau bahkan merah jambu pada nuklei, dan warna biru untuk sitoplasma.
Gambar 11. Hasil tes tzanck dengan pewarnaan giemsa
I. Cara Menegakkan Diagnosa dan Diagnosa Banding 1. Diagnosa
Diagnosis dari herpes zoster sering dapat dibuat dari gambaran klinis, tetapi prosedur lainnya mungkin diperlukan dalam kasus-kasus atipikal. Kultur virus dapat menegaskan gambaran klinis tetapi dibutuhkan setidaknya 24 jam. Hasil sitologi menunjukkan efek sitopatologi virus, seperti yang terlihat di varicella dan HSV. Pemeriksaan hapusan vesikel akan menemukan sel raksasa berinti banyak (multinuclear giant cell) dan bagan inklusi (nuclear inclusion body). Pemeriksaan atas cairan serebrospinal menunjukan tekanan meningkat sedangkan pemeriksaan miskroskopis menunjukkan adanya monosit. Pemeriksaan serologi dengan uji fiksasi komplemen atau ELISA menunjukan terjadinya peningkatan titer antibodi IgG dan IgM yang spesifik.5,12
Dalam kebanyakan kasus, gambaran klinis memungkinkan dokter untuk membedakan zoster dari HSV, tetapi kasus dari bentuk zoster yang infeksi HSV berulang, meskipun jarang, tetapi ada. Diagnosis yang cepat dapat diperoleh melalui penggunaan pewarnaan dari hasil sitologi dengan antibodi monoklonal fluorescent untuk VZV. Teknik ini memberikan hasil positif pada hampir 80% dari kasus. Teknik molekular seperti hibridisasi dot-blot dan polymerase chain reaction (PCR) juga dapat digunakan untuk mendeteksi VZV.5
Jadi, untuk menegakkan diagnosis dari penyakit herpes zoster akibat infeksi virus Varicella zoster berulang ini adalah:2
- Tampilan klinis dan gejala
- Penanda sitologik dengan adanya efek sitopatik
- Kultur virus atau pemeriksaan PCR dari cairan menggelembung atau parut dari dasar erosi
- Evaluasi serologi dari antibodi VZV
- Biopsi dengan pemeriksaan direct fluorescent menggunakan antibodi VZV yang ditandai dengan fluorescein
2. Diagnosa Banding
Herpes zoster ini paling sering dibinggungkan dengan infeksi HSV berulang dan dapat dibedakan atas dasar klinis. Semakin lama durasi, semakin besar intensitas dari gejala prodromal, distribusi unilateral dengan akhir di midline, dan postherpetic neuralgia yang semuanya mendukung diagnosis klinis dari herpes zoster. Pada nyeri (gejala prodromal) yang terdapat di daerah setinggi jantung sering salah diagnosis dengan penyakit angina pectoris, ulkus duodenum, kolik, appendicitis, pleurodinia, ataupun gejala awal glaukoma. Diagnosis dari kasus yang ambigu dapat secara pasti ditentukan melalui tipe antigen virus menggunakan uji imunologi laboratorium (misalnya, imunohistokimia atau DNA hibridisasi in situ).9
Rasa sakit yang sering dialami pada masa prodromal sebelum timbulnya vesikel dan ulkus dapat menyebabkan kesalahan diagnosis seperti pulpitis, yang mengarah ke perawatan gigi yang tidak perlu seperti terapi endodontik. Infeksi HSV muncul dengan cara yang sama dan jika ringan dan terlokalisasi pada satu sisi mungkin dapat keliru untuk HZI; kultur membedakan antara keduanya. Kondisi melepuh atau ulser lainnya seperti pemphigus atau pemphigoid adalah penyakit kronis dan atau progresif yang tidak muncul secara unilateral. Dalam kasus yang parah dari nekrosis terlokalisir dari jaringan lunak dan tulang, acute necrotizing ulcerative periodontitis (NUP) harus dipertimbangkan, terutama pada populasi HIV. Koinfeksi dengan CMV sering dicatat pada pasien immunocompromised. Pengobatan (seperti bisphosphonate) dan radiasi yang mencakup osteonekrosis pada rahang akan memiliki riwayat paparan bisphosphonate dan radiasi, dan sering dipicu oleh trauma dentoalveolar dengan tidak adanya kelompok ulser. Pada usia ini, dokter harus akrab dengan tanda-tanda dari infeksi dengan vaccinia (virus cacar), yang muncul dengan karakteristik kulit melepuh dan pustula serta biasanya lesi menyebar sentrifugal dan selalu disertai demam.10
Selain itu, diagnosis banding dari herpes zoster ini dapat dibedakan atau diklasifikasikan menjadi 2 stadium, yaitu:3
Stadium Praerupsi
Nyeri akut segmental sulit dibedakan dengan nyeri yang timbul karena penyakit sistemik sesuai dengan lokasi anatomik
Stadium Erupsi
Herpes simpleks zosteriformis, dermatitis kontak iritan, dermatitis venenata, penyakit Duhring, luka bakar, autoinokulasi vaksinia, infeksi bakterial setempat.
Pembeda Herpes Zoster Herpes Simplex
Predileksi Paling sering di thoraks dan unilateral
Tipe 1: Pinggang ke atas Tipe 2: Pinggang ke bawah
Vesikel unilateral Tidak unilateral
Jumalah Vesikel beberapa kelompok vesikel pada satu distribusi dermatom
kelompok vesikel biasanya sebuah
R. Varicella +/-
-R. kontak +/- +
Gejala klinis Prodromal Akut
Kronis (postherpetic neurlgia)
Infeksi primer
Laten (gejala tidak ada) Infeksi rekurens (panas, gatal, nyeri)
J. Penatalaksanaan
Dalam penatalaksanaan herpes zoster, dikenal strategi 6A, yaitu:3 1. Attrack Patient Early
Pasien
Untuk mendapatkan hasil pengobatan yang optimal, pengobatan sedini mungkin dalam 72 jam setelah erupsi kulit
Dokter
Diagnosis dini
Anamnesis dan pemeriksaan fisik secara seksama dan lengkap 2. Asses Patient Fully
Memperhatikan kondisi khusus pasien misalnya usia lanjut, risiko NPH, risiko komplikasi mata, sindrom Ramsay Hunt, kemungkinan immunocompromised, kemungkinan defisit motorik dan kemungkinan terkenanya organ dalam.
3. Antiviral Therapy
Efektivitas antiviral dalam menurunkan insidens, beban penyakit HZ, durasi HZ, serta nyeri berkepanjangan telah dievaluasi secara meta analisis, multicenter randomized doubleblind controlled trial. Masuk dalam kategori high degree of confidence.
Antivirus diberikan tanpa melihat waktu timbulnya lesi pada : Usia > 50 tahun
Dengan risiko terjadinya NPH
HZO / sindrom Ramsay Hunt / HZ servikal / HZ sakral
Anakanak usia < 50 tahun dan perempuan hamil diberikan terapi antiviral bila disertai: risiko terjadinya NPH, HZO atau sindrom Ramsay Hunt, immunocompromised, diseminata atau generalisata, dengan komplikasi.
4. Analgetik1,3
Agen Dosis Kontraindikasi
Nonsteroidal Anti-inflammatory Drug (NSAID) Asam
mefenamat
250-500 mg, 3 kali sehari
Asma, gastrointestinal, penyakit ginjal dan hati, kehamilan Diflunisal 250-500 mg, 2 kali
sehari
Kehamilan, ulser peptikus, alergi, penyakit hati dan ginjal
Non NSAID Parasetamol
500-1000 mg, 6 kali sehari (maks. 4mg sehari)
Penyakit hati dan ginjal atau yang menggunakan zidovudine
Nefopam 30-60 mg, 3 kali sehari Kejang-kejang, kehamilan, usia lanjut, penyakit hati dan ginjal. Opioid
Codeine 10-60 mg, 6 kali sehari
(atau 30 mg secara IM) Kehamilan tertunda dan penyakit hati Dihydrocodein
e
30 mg, 4 kali sehari (atau 50 mg secara IM)
Anak-anak, hipotiroidisme, asma, penyakit ginjal
Pentazocine
25-50 mg, 4 kali sehari (atau 30 mg secara IM/IV)
Kehamilan, anak-anak, hipertensi, depresi pernafasan, luka kepala atau peningkatan tekanan intrakranial 5. Antidepressant atau Antikonvulsant
6. Allay Anxietas-counselling
Edukasi mengenai penyakit herpes zoster untuk mengurangi kecemasan serta ketidakpahaman pasien tentang penyakit dan komplikasinya. Tindakan ini berguna untuk mempertahankan kondisi mental dan aktivitas fisik agar tetap optimal. Memberikan perhatian dapat membantu pasien mengatasi penyakitnya.
Efikasinya inkonsisten; merupakan hasil dari uncontrolled multiple clinical trial dan clinical experiences. Masuk dalam kategori moderate confidence.
Selain strategi 6A, penatalaksanaan herpes zoster ini juga dapat dilakukan dengan pengobatan ulser mulut beserta gejalanya.
Tabel 1. Beberapa obat kumur dengan aktivitas antimikrobial1
Agen Dosis Keterangan
Chlorhexidine Gluconate
obat kumur 0.1-0.2%, selama 1 menit 2 kali
Memiliki aktivitas antiplak yang signifikan. Dapat mewarnai gigi
sehari, juga gel atau semprotan
jika pasien mengkonsumsi kopi atau teh
Povidone Iodine
obat kumur 1%
digunakan sekali sampai 4 kali sehari selama 14 hari
Kontraindikasi pada pasien yang sensitif terhadap iodin, kehamilan, gangguan tiroid atau yang
mengkonsumsi lithium Cetylpyridinium
Chloride Hexetidine
obat kumur 0.05% digunakan 2 kali sehari obat kumur 0.1% digunakan 2 kali sehari
Tabel 2. Agen yang dapat mengurangi rasa sakit dari lesi mukosa1
Agen Penggunaan Keterangan
Benzydamine Hydrochloride
Bilas atau semprotkan setiap 1,5-3 jam
Efektif untuk mengurangi rasa tidak nyaman pada mukositis Carboxymetthyl
Cellulose
Pasta atau bubuk digunakan setelah sarapan untuk melindungi area lesi
Mengandung triamcinolone
Lignocaine Larutan topikal 4% dapat meredakan sakit
K. Obat-obatan
Pengobatan penyakit herpes zoster ditujukan untuk mempercepat penyembuhan kelainan kulit, mengurangi nyeri yang akut dan pencegahan pembentukan jaringan parut. Lebih penting lagi, pengobatan harus efektif untuk mencegah terjadinya komplikasi nyeri pasca herpes zoster (NPH).3,6
Pasien dengan herpes zoster dan respon imun yang intact umumnya telah diobati secara empiris. Namun, telah ditunjukkan bahwa penggunaan asiklovir oral pada dosis tinggi (800 mg 5 kali sehari selama 7 sampai 10 hari) dapat memperpendek perjalanan penyakit dan mengurangi rasa sakit pasca herpes. Analgesik hanya memberikan bantuan yang terbatas dari rasa sakitnya. Obat virus spesifik yang secara topikal diterapkan mungkin memiliki beberapa manfaat.9
Substansi inhibitor P (capsaicin) yang secara topikal diterapkan dapat memberikan beberapa bantuan dari rasa sakit pasca herpes (postherpetic neuralgia). Capsaicin merupakan turunan dari cabai pedas (paprika merah) dan tidak direkomendasikan untuk
diletakan di mukosa atau lesi kulit yang terbuka. Capsaicin telah dikaitkan dengan rasa terbakar yang signifikan, menyengat, dan kemerahan pada 40% sampai 70% pasien, dengan sampai 30% penghentian terapi karena efek samping ini. Setelah digunakan, pasien harus diperingatkan untuk mencuci tangan mereka dan menghindari kontak dengan permukaan mukosa. Ketika terapi capsaicin topikal tidak efektif, penggunaan antidepresan trisiklik atau gabapentin dianjurkan. Neurolisis kimia atau Neurolisis bedah mungkin diperlukan dalam kasus-kasus refrakter.5,9
Penggunaan kortikosteroid topikal atau sistemik belum dapat direkomendasikan. Penggunaan kortikosteroid ini diharapkan dapat menurunkan inflamasi saraf dan rasa sakit kronis. Terapi kortikosteroid tidak boleh digunakan pada pasien dengan resiko corticosteroid-induced toxicity (misalnya pasien dengan diabetes mellitus atau gastritis). Selain itu, obat golongan steroid ini dapat menekan sistem imun dan dapat memperburuk kondisi pasien (resiko lebih besar daripada manfaat). Sehingga penggunaan kortikosteroid untuk herpes zoster tanpa campuran terapi antivirus tidak disarankan.13 Pada pasien immunocompromised, diindikasikan diberikan asiklovir secara sistemik, vidarabine, atau interferon, meskipun kesuksesannya tidak pasti.5,9
1. Pengobatan topikal
Pengobatan topikal dengan antivirus (asiklovir topikal) untuk penyakit herpes zoster tidak efektif sehingga tidak dapat menyembuhkan penyakit tersebut. Pengobatan topikal ini untuk menjaga lesi kulit agar kering dan bersih. Antibiotik topikal harus dihindarkan penggunaanya kecuali ada infeksi sekunder.
Jika ada rasa tidak nyaman, lakukan kompres basah dingin steril atau kalamin. Jika masih stadium vesikel diberikan bedak salicyl 2% atau bedak kocok kalamin
dengan tujuan protektif untuk mencegah pecahnya vesikel agar tidak terjadi infeksi sekunder.
Bila erosif diberikan kompres terbuka.
Kalau terjadi ulserasi dapat diberikan salap antibiotik (basitrasin atau polysporin) Dapat diberikan aloclair
Pengobatan topikal bergantung pada stadium penyakit yaitu: Stadium bintil berair
Tujuan protektif untuk mencegah bintil-bintil berair menjadi pecah, dengan cara diberikan bedak
Bila luka dapat diberikan salep antibiotik. 2. Pengobatan sistemik
Antivirus pilihannya adalah: Asiklovir dewasa
Asiklovir IV
3 x 10 mg/kgBB/ hari Asiklovir anak-anak
<12 tahun : 30 mg/kgBB selama 7 hari >12 tahun : 60 mg/kgBB selama 7 hari Valacyclovir dewasa
3 x 1000 mg sehari selama 7 hari Famciclovir dewasa
3 x 500 mg sehari selama 7 hari
Gambar 12. Obat Antivirus Catatan khusus:1,3
Untuk pemberian asiklovir, hati-hati pada penyakit ginjal dan kehamilan. Peningkatan sesekali pada enzim hati dan urea, ruam, efek sistem saraf pusat. Untuk pemberian famciclovir, hati-hati pada penyakit ginjal dan kehamilan.
Kadang menyebabkan mual dan sakit kepala.
Pemberian antivirus masih dapat diberikan setelah 72 jam bila masih timbul lesi baru atau terdapat vesikel berumur < 3 hari.
Bila disertai keterlibatan organ viseral diberikan asiklovir intravena 10 mg/kgBB, 3x per hari selama 510 hari. Asiklovir dilarutkan dalam 100 cc NaCl 0,9% dan diberikan tetes selama satu jam.
Untuk wanita hamil diberikan asiklovir
Untuk herpes zoster dengan paralisis fasial/kranial, polineuritis, dan keterlibatan SSP dikombinasikan dengan kortikosteroid walaupun keuntungannya belum dievaluasi secara sistematis
3. Pengobatan Antivirus pada pasien immuocompromised3
Asiklovir dewasa (45 x 800 mg/hari) atau Asiklovir IV (3 x 10 mg/kgBB/hari) pada highly immunocompromised, multi semental atau diseminata
Valacyclovir untuk dewasa (3 x 1 gram/hari) atau Famciclovir untuk dewasa (3 x 500 mg/hari)
Pada kasus yang hebat selain pemberian asiklovir IV ditambahkan Interferon Alpha 2a
Pengobatan dapat dilanjutkan dengan terapi supresi terutama bila gejala klinik belum menghilang. Berikan asiklovir 2 x 400 mg perhari atau Valacyclovir 500 mg perhari.
Peningkatan sistem imun
- Pemberian imunomodulator seperti interferon - Pemberian Isoprinosine
Suportif sel jaringan mencegah stress jaringan dan apoptosis: - Anti oksidan
- Memperbaiki protein dan karbohidrat
Catatan : lama pemberian antiviral sampai stadium krustasi
Tabel 3. Terapi anitviral dari infeksi virus oral pada pasien immunocompromised1
Gangguan Obat Dosis
Herpes Varicella
Zoster
Asiklovir 800 mg secara oral, 5 kali sehari Asiklovir Intravena (IV) 500 mg/m2 (5 mg/kg) setiap 8 jam Famciclovir 250 mg, 3 kali sehari
Famciclovir 750 mg, sehari sekali 4. Analgetik
Nyeri ringan
Diberikan parasetamol atau NSAID Nyeri sedang sampai berat
Diberikan kombinasi opioid ringan (tramadol, kodein)
5. Untuk sindrom Ramsay Hunt diberikan kortikosteroid. Pemberian harus sedini mungkin untuk mencegah terjadinya paralisis. Biasanya digunakan prednison 3 x 20 mg sehari. Setelah sembuh dosis diturunkan secara bertahap. Dengan dosis prednison setinggi itu imunitas akan tertekan sehingga lebih baik digabung dengan obat antivirus.
6. Terapi NPH (neuralgia pasca herpes zoster)
Tujuan: agar pasien dapat segera melakukan aktivitas sehari-hari.
Untuk neuralgia pasca herpes zoster (NPH) dapat dicoba akupuntur. Obat-obatan yang dapat digunakan amitriptilin 10-25 mg malam hari dan gabapentin.
Terapi farmakologi lini pertama
Masuk dalam kategori medium to high efficacy, good strength of evidence, low level of side effect.
Terapi non-farmakologi
Masuk dalam kategori reports of benefit limited. Terapi non-farmakologi dapat berupa:
- Neuroaugmentif a. Counter iritation
b. Transcutaneous electrical nerve stimulation (TENS) c. Stimulasi deep brain
d. Akupunktur
e. Low intensity laser therapy - Neurosurgical
- Psikososial L. Prognosa
Setelah lesi kulit sembuh, neuralgia dapat menjadi aspek terburuk dari penyakit dan sering menjadi yang paling sulit untuk diselesaikan secara tuntas. Rasa sakit ini telah diobati dengan hasil variabel dengan berbagai metode termasuk analgesik, narkotik, antidepresan trisiklik, antikonvulsan, stimulasi saraf elektrik perkutan, biofeedback, blok saraf, dan anestesi topikal.5
Salah satu pengobatan topikal, capsaicin, telah memiliki keberhasilan yang signifikan dengan hampir 80% dari pasien mengalami beberapa pertolongan rasa sakit. Namun, efek obat ini sering tidak terjadi sampai 2 minggu atau lebih dari terapi.
Penelitian awal mengevaluasi vaksin varicella hidup yang dilemahkan telah menunjukkan respon kekebalan yang ditingkatkan terhadap virus pada pasien usia lanjut. Penelitian yang lebih besar dapat menyebabkan penggunaan vaksin ini dalam upaya untuk mengurangi frekuensi dari penyakit pada populasi yang rentan ini.5
Jadi, prognosis dari penyakit herpes zoster ini secara umum baik dan insiden rekurensi (kejadian berulang) lebih banyak terjadi pada pasien immunocompromised (pasien dengan kondisi imunitas yang lemah).2
DAFTAR PUSTAKA
1. Scully, Crispian. 1999. Handbook of oral disease: diagnosis and management. London: Martin Dunitz
2. Laskaris G. 2006. Pocket Atlas of Oral Diseases. 2nd ed. New York : Thieme
3. Utama, Hendra, dkk. 2014. Buku Panduan Herpes Zoster di Indonesia 2014. Jakarta: Fakultas Kedokteran Universitas Indonesia
4. Scully, crispian, dkk. 2010. Oral and Maxillofacial Diseases. 4th ed. London: Informa Healthcare
5. Neville BW. 2002. Oral and Maxillofacial Pathology. 2nd ed. Philadelphia: Elsevier Saunders
6. Lumenta, Nico A.. 2006. Kenali jenis penyakit dan cara penyembuhannya: Manajemen hidup sehat. Jakarta: PT Elex Media Komputindo
7. Davey, Patrick. 2005. At A Glance Medicine. Jakarta: Erlangga
8. Greenberg, M.S., Glick, M.. 2003. Burket’s Oral Medicine: Diagnosis & Treatment. 10th ed. Philadelphia : BC Decker Inc
9. Regezi, Joseph A., Sciubba, James J., Jordan, Richard CK.. 2003. Oral Pathology, clinical pathologic correlation. 4th ed. USA: W. B. Saunders Co
10. Glick, M.. 2015. Burket’s Oral Medicine. 12th ed. USA: People’s Medical Publishing House
11. Shailaja P, Ashok KD, Madhusudan R, Ramamurti T. Study Of Tzanck Smears Over A Period Of Six Months. J of Evidence Based Med & Hlthcare 2015; Vol. 2:1365-1371 12. Soedarto. 2009. Penyakit Menular di Indonesia. Jakarta: CV Sagung Seto
13.Kenneth RC, Rebecca LS, Jerry F, Igor I. Presentation and Management of Herpes Zoster (Shingles) in the Geriatric Population. P&T 2013; 38(4):217-227