SALEP 2-4 DAN SABUN SULFUR 10% DENGAN SALEP 2-4
TUNGGAL SEBAGAI PENGOBATAN SKABIES DI
PONDOK PESANTREN BAIT QUR’ANI CIPUTAT,
TANGERANG SELATAN
Laporan penelitian ini ditulis sebagai salah satu syarat untuk memperoleh gelar
SARJANA KEDOKTERAN
Oleh :
Firda Fakhrena
NIM : 1112103000006
PROGRAM STUDI PENDIDIKAN DOKTER
Assalamualaikum Wr.Wb
Puji Syukur kehadirat Allah SWT, yang telah melimpahkan rahmat-Nya kepada kita.
Shalawat serta salam tak lupa kami junjungkan kepada Nabi Muhammad SAW yang telah
membawa kita dari zaman jahiliyyah ke zaman yang terang benderang ini. Alhamdulillah
berkat rahmatnya, saya dapat menyelesaikan penelitian yang berjudul “Perbandingan
Efektivitas Terapi Kombinasi Salep 2-4 dan Sabun Sulfur 10% dengan Salep 2-4
Tunggal Sebagai Pengobatan Skabies di Pondok Pesantren Bait Qur’ani Ciputat,
Tangerang Selatan.”
Penyusunan laporan penelitian ini dapat terselesaikan karena bantuan dari berbagai
pihak. Oleh karena itu, saya ingin mengucapkan terimakasih kepada yang terhormat:
1. Dr. H. Arif Sumantri, SKM., M.Kes. selaku Dekan Fakultas Kedokteran dan Ilmu
Keseharatan UIN Jakarta,
2. dr. Witri Ardini, M.Gizi, SpGK selaku Ketua Program Studi Pendidikan Dokter
beserta segenap dosen prodi ini yang selalu membimbing dan memberikan ilmu
kepada saya selama menjalani masa pendidikan di Program Studi Pendidikan
Dokter FKIK UIN Syarif Hidayatullah Jakarta.
3. dr. Nouval Shahab, SpU, PhD, FICS, FACS selaku Penanggung Jawab Modul
Riset Program Studi Pendidikan Dokter 2012.
4. dr. Meizi Fachrizal Achmad, M.Biomed selaku pembimbing pertama yang selalu
memberikan masukan dan arahannya dalam menyusun penelitian ini, memberikan
semangat dan motivasi di setiap bimbingannya sehingga saya dapat
menyelesaikan penelitian ini.
5. dr. Rahmatina, Sp.KK selaku pembimbing kedua saya yang selalu memberikan
Nurlianah, S.Pd, M.Pd, yang selalu mendukung dan mendoakan saya demi
kelancaran penelitian ini.
7. dr. Faris El Haq dan dr. Arini Retno Palupi, kedua kakak saya yang turut
berkontribusi dalam penelitian saya sebagai dokter yang memeriksa seluruh santri
di Pondok Pesantren Bait Qur’ani dan sebagai orang yang merekomendasikan
pesantren ini sebagai sarana penelitian.
8. Ibu Nurul, Ibu Azizah dan Ibu Aisyah yang telah membantu kelancaran
pengobatan sebagai ketua koordinasi pengawas pemakaian obat skabies untuk
santri di Pondok Pesantren Bait Qur’ani.
9. Teman seperjuangan penelitian, Hana Qonita, Atina Nabila dan Irwana Arif yang
telah menyemangati, membantu, dan berjuang bersama di dalam penelitian ini.
Teman- teman PSPD 2012 untuk waktu yang telah dilalui bersama selama masa
pendidikan saya di FKIK UIN Syarif Hidayatullah Jakarta.
10.Semua pihak yang telah memberi dukungan dan doa kepada saya yang tidak dapat
saya sebutkan satu persatu
Saya menyadari masih banyak kekurangan dalam penelitian ini. Kritik dan saran yang
membangun sangat membantu demi terwujudnya laporan penelitian yang lebih baik dan
bermanfaat untuk masyarakat. Akhir kata, semoga segala bantuan yang diberikan dalam
penelitian ini akan mendapat balasan, barokah dan ridho dari Allah SWT. Aamiin.
Wassalamualaikum Wr. Wb
Ciputat, 15 September 2015
Firda Fakhrena. Program Studi Pendidikan Dokter. Perbandingan Efektivitas Terapi Kombinasi Salep 2-4 dan Sabun Sulfur 10% dengan Salep 2-4 Tunggal
Sebagai Pengobatan Skabies di Pondok Pesantren Bait Qur’ani Ciputat, Tangerang
Selatan.
Berbagai macam pengobatan direkomendasikan untuk penyakit skabies, salah satunya adalah salep 2-4 dan sabun sulfur 10%. Tujuan Penelitian : Mengetahui perbandingan efektivitas sembuh secara klinis penggunaan kombinasi Salep 2-4 dan sabun sulfur 10% dengan Salep 2-4 tunggal terhadap penyakit skabies. Metode Penelitian : Penelitian ini adalah uji klinis yang dilakukan selama 3 minggu dan di
follow up tiap minggunya. Populasi penelitian adalah santri dari Pondok
Pesantren Bait Qur’ani, Ciputat. Pengambilan sampel dilakukan dengan cara
consecutive sampling. Hasil penelitian ini dianalisis menggunakan uji Fisher’s Exact
Test. Hasil Penelitian : Terdapat perbedaan jumlah yang sembuh secara klinis dari
kelompok penelitian yang menggunakan salep 2-4 dan sabun sulfur 10% dengan salep 2-4 dan sabun non-sulfur, non-antiseptik namun perbedaan jumlah tersebut tidak bermakna secara statistik yaitu pada minggu pertama (p=0,177), minggu kedua
(p=0,528) dan minggu ketiga (p=0,677) Kesimpulan : Tidak terdapat perbedaan
bermakna kombinasi salep 2-4 dan sabun sulfur 10% dibandingkan dengan salep 2-4 tunggal dalam pengobatan skabies.
Kata Kunci : Skabies, Salep 2-4, Sabun Sulfur 10%, Kesembuhan Klinis.
ABSTRACT
Firda Fakhrena. Medical Education Program. Effectiveness Comparation of Combination Therapy of Ointment 2-4 and 10% Sulfur Soap Compared to Ointment 2-4 only For Scabies Treatment in Bait Qur'ani Ciputat Boarding School.
Various treatments are recommended for scabies disease, one of which is ointment 2-4 and 10% sulfur soap. Objective: To determine the effectiveness comparison of clinical cure by applying the combination of Ointment 2-4 and 10% sulfur soap compared to ointment 2-4 only against scabies disease. Methods: This study is a clinical trial study done for 3 weeks and was followed up in every week . The study population are students of Bait Qur'ani Boarding School, Ciputat. Sampling was taken by consecutive sampling. The results of this study were analyzed using Fisher's Exact Test. Results: There were differences in numbers who were cured clinically from the research group using the ointment 2-4 and 10% sulfur soap compared to ointment 2-4 and non-sulfur soap, non-antiseptic. The different amount is not significant statistically in first week
(p=0,177), second week (p=0,528) and third week (p = 0.677). Conclusions: There were
2.1.8 Pembantu Diagnosis... 19 13 2.1.9 Diagnosis Banding...21 14 2.1.10 Pengobatan Skabies... 21 14 2.1.10.1 Obat Skabies yang Direkomendasikan...22 14 2.1.11 Pengobatan Topikal dalam Dermatologi...23 18 2.1.11.1 Prinsip Pengobatan Topikal...24 18 2.1.12 Penilaian Setelah Pengobatan...23 24 2.1.13 Perhatian Khusus untuk Lingkungan...23 28 2.1.13.1 Selimut dan Seprai... 23 28 2.1.13.2 Pakaian dan Barang Pribadi... 23 28 2.1.13.3 Perabotan dan Lingkungan Hidup...23 29 2.1.14 Edukasi Skabies...23 29 2.1.15 Identifikasi Wabah...23 30 2.1.15.1 Protokol untuk Investigasi Kasus Skabies ... 23 31 2.1.16 Evaluasi Tindakan Pengendalian Skabies...23 32 2.1.16.1 Kegagalan dalam Pengendalian Skabies...23 32 2.1.17 Langkah-langkah untuk Mencegah Skabies...23 33 2.1.17.1 Penilaian Kulit...23 33 2.1.18 Populasi Anak...23 35 2.1.18.1 Tanggung Jawab Fasilitas...23 35 2.1.18.2 Pengendalian Penularan... 23 36 2.1.18.3 Edukasi untuk Pengaturan Populasi Anak...23 36 2.2 Kerangka Teori... 23 37 2.3 Kerangka Konsep... 23 38 2.4 Definisi Operasional...23 39
BAB III METODOLOGI PENELITIAN... 23 41
3.3.3.2 Kriteria Eksklusi...23 43 3.3.3.3 KriteriaDrop Out (DO)...23 43 3.3.3.4 Variabel...23 43 3.3.3.5 Alat dan Bahan... 23 43 3.4 Cara Kerja Penelitian...23 44 3.4.1 Alur Penelitian...23 45 3.5 Manajemen Data...23 46 3.5.1 Pengumpulan Data... 23 46 3.5.2 Pengolahan Data...23 46 3.5.3 Analisa Data... 23 46 3.5.4 Rencana Penyajian Data...23 46 3.5.5 Etika Penelitian... 23 46
BAB IV HASIL PENELITIAN DAN PEMBAHASAN...23 47
4.1 Prevalensi Skabies... 23 47 4.2 Karakteristik Penderita... 23 48 4.3 Hasil Pengobatan... 23 50
BAB V KESIMPULAN DAN SARAN... 23 56
5.1 Kesimpulan...23 56 5.2 Saran... 23 56
DAFTAR TABEL
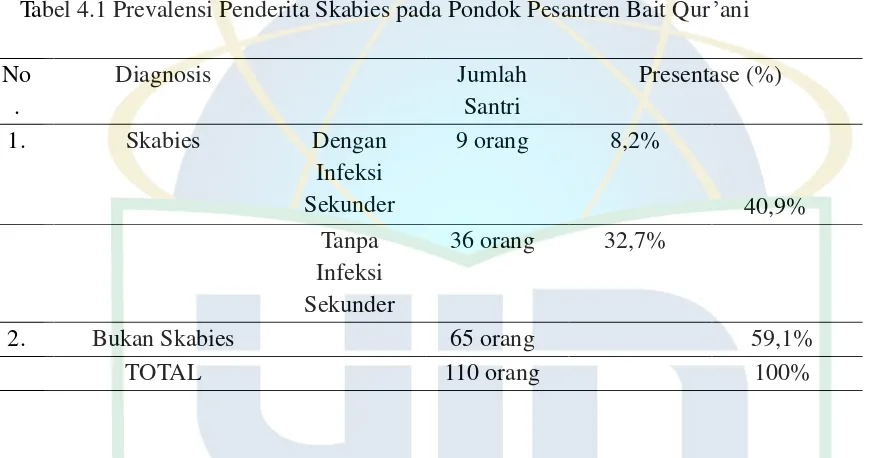
4.1 Prevalensi Penderita Skabies pada Pondok Pesantren Bait Qur’ani...47
4.2 Distribusi Penderita Skabies menurut Jenis Kelamin...48
4.3 Distribusi Penderita Skabies Berdasarkan Usia...49
4.4 Diagram Distribusi Penderita Skabies Berdasarkan Usia...49
4.5 Uji Perbedaan Kesembuhan pada Dua Kelompok Penelitian...51
DAFTAR GAMBAR
Gambar 1. Siklus Hidup...3
Gambar 2. A. Papul Eritema dan Gatal pada Axilla Orang Dewasa...5
B. Papul Eritema dan Gatal pada Anak...5
Gambar 3. Distribusi Penyakit SkabiesBerdasarkan Lokasi di Tubuh...6
Gambar 4. Bagan Vehikulum...19
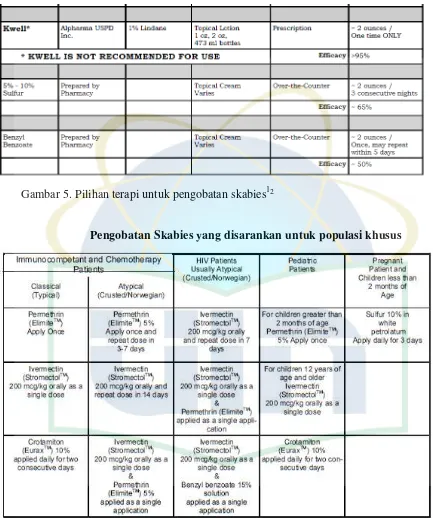
Gambar 5. Pilihan Terapi untuk Pengobatan Skabies...25
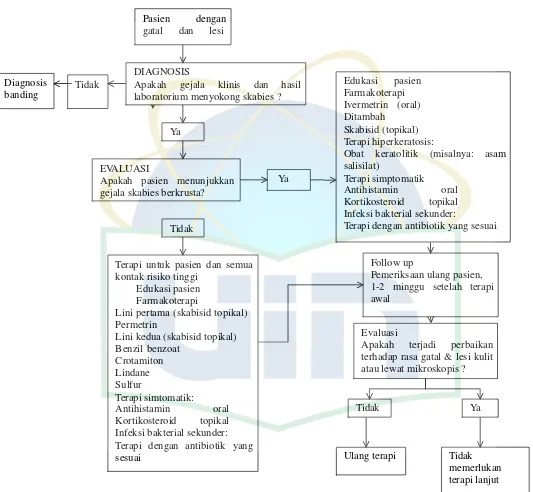
Gambar 6. Pengobatan Skabies yang Disarankan Untuk Populasi Khusus...26
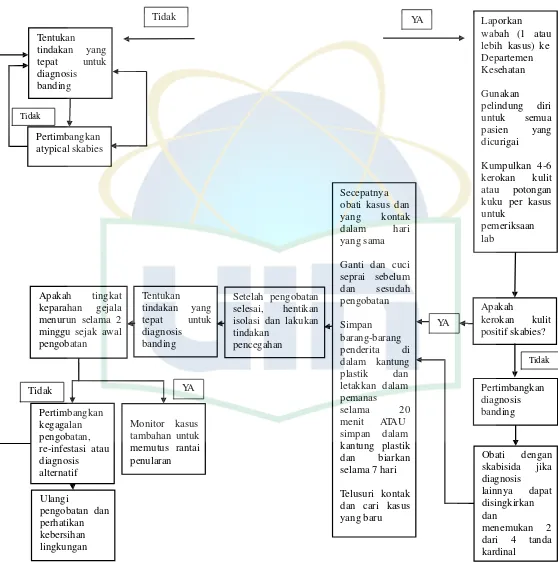
Gambar 7. Bagan Alur Skabies...27
DAFTAR LAMPIRAN
Lampiran 1. Surat Komisi Etik... 59
Lampiran 2. Lembar Persetujuan Responden Penelitian…... 60
Lampiran 3. Alat dan Bahan Penelitian ... 40
Lampiran 4. Proses Penelitian ... 64
Lampiran 5. Daftar Pengawasan Pemakaian Obat...66
Lampiran 6. Analisis Statistik... 68
BAB I
PENDAHULUAN
1.1 Latar Belakang
Indonesia berada di dalam daerah tropik basah atau daerah hangat dan lembab, hal ini
ditandai dengan kelembaban udara yang tinggi (>90%), curah hujan tinggi, suhu rata-rata
diatas 18oC (sekitar 23oC dan dapat mencapai 38oC pada musim kemarau). Perbedaan yang
signifikan antara musim hampir tidak ada.1
Keadaan iklim tropik ini sangat mendukung pertumbuhan parasit dan infeksi lain di
Indonesia.1 Sampai sekarang, penyakit parasit di Indonesia masih menempati posisi yang
tinggi. Arthropoda merupakan salah satu parasit yang sering menimbulkan masalah
kesehatan di Indonesia baik berupa sengatan racun atau gigitannya, maupun sebagai vektor
penyakit baik penyakit yang ditimbulkan bakteri, virus, jamur, maupun cacing dan protozoa.
Selain sebagai vektor penyakit, beberapa arthropoda lainnya dapat menimbulkan masalah
kesehatan oleh karena infestasinya ke tubuh manusia, salah satunya adalah penyakit skabies
yang disebabkan oleh tungau Sarcoptes scabiei var. hominis. Penyakit scabies sekarang
sudah tak dapat dianggap lagi sebagai penyakit yang diderita oleh golongan tingkat sosial
ekonomi yang rendah saja, namun sudah menjadi penyakit kosmopolit yang menyerang
semua tingkat sosial.2
Dibeberapa negara berkembang, prevalensinya berkisar antara 6-27% dari populasi
umum dan puncaknya pada usia sekolah dan remaja. Prevalensi skabies telah meningkat di
beberapa daerah di Indonesia, khususnya di tempat dengan sanitasi yang buruk dan hidup
berkelompok seperti di asrama, rumah tahanan, barak tentara, pesantren, maupun panti
asuhan dan panti jompo.3,4 Data pola 10 penyakit tersering di kota Medan tahun 2010
menunjukkan bahwa skabies menduduki urutan kelima setelah penyakit infeksi akut lain
pada saluran napas atas, hipertensi, penyakit pada sistem musculoskeletal dan penyakit lain
pada saluran napas atas.3
Pada bulan Januari 2012, dilaporkan bahwa terdapat 26 dari 137 orang penghuni rumah
tahanan kelas II B Pacitan, Jawa Timur yang terjangkit penyakit skabies.4 Pada survei
pendahuluan yang dilakukan, warga binaan yang tinggal di dalam setiap ruangan tahanan
jumlah warga binaan pemasyarakatan sebanyak 111.357 orang dan dengan begitu terdapat
kelebihan penghuni sebesar 65,6%.5 Kelebihan kapasitas tersebut dapat mengganggu
ketersediaan sanitasi lingkungan seperti air bersih dan luas ruangan tahanan yang tersedia
sehingga penghuni tahanan memiliki keterbatasan untuk menjaga kebersihan diri dan
memudahkan penularan skabies dalam lingkungan tersebut.5
Di bagian Kulit dan Kelamin FKUI/RSCM pada tahun 1988, dijumpai 734 kasus
skabies yang merupakan 5,77 % dari seluruh kasus baru. Prevalensi skabies pada 12
pondok pesantren di Kabupaten Lamongan pada tahun 2003 adalah 48,8 % dan pada
tahun 2008, di Pondok Pesantren An-Najach Magelang adalah 43%.6 Penelitian tahun
2014 di Pondok Pesantren daerah Jakarta Timur adalah sebesar 51,6%, dipengaruhi oleh
berbagai faktor seperti jenis kelamin dan tingkat pendidikan.6
Santri maupun para penderita skabies di kelompok lingkungan lain yang menderita
penyakit skabies akan terganggu kualitas hidupnya karena keluhan gatal yang cukup
hebat dan infeksi sekunder yang dialaminya.7,8 Maka dari itu, pengobatan scabies harus
dilakukan sedini mungkin bahkan sebelum timbulnya gejala. Hal ini karena, infestasi
Sarcoptes scabiei dapat terjadi beberapa minggu sebelum manifestasi klinis timbul.8
Berbagai macam pengobatan direkomendasikan untuk scabies seperti permethrin,
ivermectin, lindane, benzyl benzoat, crotamiton, sulfur dan decamethrin.8,9 Obat tersebut
adalah obat topikal dalam bentuk cream dan salep. Namun untuk pemilihan obat
penggunaannya perlu dipertimbangkan berbagai macam faktor, yaitu efektivitas,
toksisitas, efek samping, harga, kepraktisan, dan kenyamanan pemakaian.10
Obat skabies yang masih digunakan di puskesmas adalah salep 2-4 yang
mengandung Asam Salisilat 2% dan sulfur 4%. Salep 2-4 masih efektif untuk membunuh
tungau dan larva, namun tidak efektif untuk membunuh stadium telur.7 Dalam
penelitiannya, Moh Amer dkk (1981) memakai salep sulfur 5% didapatkan angka
kesembuhan sebesar 81,8%.6,8 Irma Binarso, pada penelitiannya membandingkan salep
2-4 dan gameksan 1% didapatkan hasil kesembuhan salep 2-4 sebesar 69,05%.6 Dalam
Pengobatan skabies dengan krim permethrin 5% lebih praktis namun harga lebih
mahal. Sedangkan pengobatan skabies dengan salep 2-4 lebih murah tetapi compliance
penderita menurun.9
Alebiosu dkk pada tahun 2003 meneliti efektivitas salep yang mengandung sulfur
dan sabun untuk penyakit kulit yang sering terjadi seperti infeksi jamur, infestasi skabies,
infeksi bakteri, acne vulgaris dan ketombe. Dari hasil penelitian tersebut, penggunakan
salep yang mengandung sulfur dengan sabun memiliki tingkat keberhasilan yang lebih
baik dibandingkan dengan pengobatan dengan salep sulfur saja untuk penyakit kulit
diatas.10,11
Dari data tersebut, peneliti tertarik untuk mencari informasi dan melakukan
penelitian mengenai perbedaan kecepatan sembuh penggunaan kombinasi Salep 2-4
dengan sabun sulfur dibandingkan dengan Salep 2-4 tunggal di Pondok Pesantren Bait
Qur’ani, Ciputat tahun 2015.
1.2 Rumusan Masalah
Apakah terapi kombinasi Salep 2-4 dengan sabun sulfur 10% lebih efektif mengobati
penyakit skabies dibandingkan dengan Salep 2-4 tunggal di Pondok Pesantren Bait
Qur’ani, Ciputat?
1.3 Hipotesis
Kombinasi Salep 2-4 dengan sabun sulfur 10% lebih efektif mengobati penyakit
skabies dibandingkan dengan Salep 2-4 tunggal di Pondok Pesantren Bait Qur’ani,
1.4 Tujuan Penelitian
1.4.1 Tujuan Umum
Mengetahui perbedaan efektivitas sembuh secara klinis penggunaan kombinasi Salep
2-4 dengan sabun sulfur 10% dibandingkan dengan Salep 2-4 tunggal terhadap penyakit
skabies pada santriwan - santriwati di Pondok Pesantren Bait Qur’ani sehingga dapat
digunakan sebagai pengobatan yang direkomendasikan untuk mengobati penyakit skabies
dan dapat mempercepat angka kesembuhannya.
1.4.2 Tujuan Khusus
a. Untuk mengetahui prevalensi penyakit skabies
b. Untuk mengetahui penyebaran penyakit skabies berdasarkan usia
c. Untuk mengetahui penyebaran penyakit skabies berdasarkan jenis kelamin
d. Untuk mengetahui efektivitas penggunaan kombinasi Salep 2-4 dan sabun sulfur
10% dibandingkan dengan salep 2-4 tunggal terhadap penyakit skabies pada
santriwan dan santriwati di Pondok Pesantren Bait Qur’ani
1.5 Manfaat Penelitian
1. Bagi subjek penelitian
a. Hasil penelitian ini diharapkan dapat memberikan informasi mengenai
efektivitas penggunaan kombinasi Salep 2-4 dengan sabun sulfur 10%
dibandingkan dengan Salep 2-4 tunggal kepada santriwan dan santriwati
Pondok Pesantren Bait Qur’ani
3. Peneliti
a. Menambah pengetahuan peneliti mengenai penyakit skabies
b. Menambah pengetahuan peneliti tentang efektivitas kombinasi Salep 2-4
dengan sabun sulfur 10% dibandingkan dengan Salep 2-4 tunggal
c. Hasil penelitian ini dapat digunakan sebagai data awal bagi penelitian
TINJAUAN PUSTAKA DAN KERANGKA KONSEP
2.1 Tinjauan Pustaka
2.1.1 Sinonim
The itch, gudik, budukan, gatal agogo.7
2.1.2 Definisi Skabies
Scabies adalah infestasi dan sensitisasi ke dalam kulit yang disebabkan oleh tungau
manusia, Sarcoptes scabiei var. Hominis.7
2.1.3 Cara Penularan atau Transmisi
Penularannya oleh Sarcoptes scabiei betina yang sudah dibuahi atau kadang oleh
bentuk larva.7 Selain Sarcoptes scabiei var. Hominis, dikenal pula Sarcoptes scabiei var.
Animalis yang kadang-kadang dapat menularkan manusia yang banyak memelihara
binatang peliharaan seperti anjing.7
1. Kontak langsung
Yaitu kontak kulit dengan kulit. Contoh : berjabat tangan, tidur bersama, dan
hubungan seksual.7
2. Kontak tak langsung
Yaitu kontak melalui benda. Contoh : handuk, sprei, pakaian, bantal, dan lain-lain.7
2.1.4 Biologi Tungau Skabies
betina berkisar antara 330-450 mikron x 250-350 mikron, sedangkan yang jantan lebih
kecil, yaitu 200-240 mikron x 150-200 mikron.7Tungau dewasa memiliki 4 pasang kaki.1
2 Pasang kaki paling depan berfungsi untuk melekat, 2 pasang kaki belakang berakhir
dengan rambut pada betina, pada jantan pasangan kaki ketiga berakhir dengan rambut dan
pasangan kaki keempat terdapat alat perekat.7
Infestasi dimulai ketika satu atau beberapa tungau betina yang telah dibuahi
berpindah dari kulit manusia yang sudah terinfestasi oleh tungau tersebut, ke kulit orang
lain yang belum terinfestasi.7,12 Setelah berpindah dari kulit orang yang telah terinfestasi,
atau, lebih jarang dari tungau ke kulit orang yang belum terinfestasi, tungau betina
dewasa berjalan di permukaan kulit, 1 inchi per menit mencari tempat untuk
bersembunyi.7,12
Setelah menemukan lokasi yang cocok, tungau betina akan menggali lubang atau
terowongan dalam stratum korneum dan membentuk terowongan sempit dengan
kecepatan 2-3 mm sehari dimana tungau tersebut menyimpan 2 - 4 telur per hari sampai
40 atau 50 butir telur selama 4 - 6 minggu rentang hidupnya.7,12 Telur akan
menetas biasanya dalam waktu 3-5 hari dan berkembang menjadi larva yang memiliki 3
pasang kaki.7,12 Larva dapat tinggal diterowongan atau bisa juga di luar.7,12 Setelah
itu, larva berubah menjadi nimfa setelah 2-3 hari kemudian.7,12 Nimfa mempunyai 2
bentuk yaitu jantan dan betina, sudah memiliki 4 pasang kaki.7,12 Nimfa akhirnya
berkembang hingga menjadi tungau dewasa, dan seluruh siklus hidupnya mulai dari telur
hingga dewasa memerlukan waktu 8-12 hari.7 Tungau dewasa migrasi ke permukaan
kulit dan kawin disana. Tungau jantan mati dengan cepat, kadang masih dapat hidup
beberapa hari di terowongan dan tungau betina penetrasi di kulit, mengulangi siklus.7,12
Tungau ini butuh manusia untuk melengkapi siklusnya dan tidak dapat bertahan di suhu
Gambar 1 : Siklus hidup Sarcoptes scabiei12
2.1.5 Gejala Klinis
Diagnosis dapat dibuat dengan menemukan 2 dari 4 tanda kardinal, sebagai berikut :
a. Pruritus nokturia7
Aktivitas tungau skabies meningkat karena tungau ini suka dengan suhu yang lebih
lembab dan panas pada malam hari.7
b. Penyakit skabies menyerang manusia yang hidup berkelompok.7
Contoh : dalam sebuah keluarga, seluruh anggota keluarga terkena skabies, dalam sebuah
daerah dengan pada penduduk, sebagian tetangga yang berdekatan akan terserang
penyakit ini.7 Seluruh anggota keluarga terkena namun tidak menimbulkan gejala
disebut juga hiposensitisasi.1 Penderita yang mengalami hal ini bersifat sebagai
pembawa atau carrier.7
c. Terdapat terowongan atau kunikulus pada tempat predileksi seperti sela-sela jari
tangan, pergelangan tangan bagian volar, siku bagian luar, lipat ketiak bagian depan,
areola mammae (wanita), umbilikus, bokong, genitalia eksterna (pria), dan perut
bentuk lurus atau berkelok, pada ujung terowongan dapat ditemukan papul atau
vesikel.7 Jika sudah terjadi infeksi sekunder, ruam kulitnya menjadi polimorf
(ekskoriasi, pustul, dll).7
d. Ditemukan tungau.7
Dapat menemukan satu bahkan lebih stadium tungau ini. Hal ini merupakan yang
paling diagnostik.7
2.1.6 Manifestasi Klinis
Manifestasi klinis skabies pada orang yang belum pernah terpapar sebelumnya oleh
tungau ini biasanya 4-6 minggu, atau paling cepat satu minggu dan paling lama satu
tahun.12 Pada orang yang sudah tersensitisasi atau sudah pernah terpapar pada skabies
sebelumnya, manifestasi klinis akan muncul dalam waktu 1-4 hari setelah terpapar
kembali.12 Infestasi skabies dapat bermanifestasi dalam 3 bentuk, yaitu manifestasi klasik,
atypical dan skabies norwegia (skabies berkrusta).12
2.1.6.1 Manifestasi klasik
Manifestasi klinis ini adalah yang paling umum terjadi pada orang dengan penyakit
skabies.12
Gejala primer dari skabies adalah gatal terus menerus yang semakin memberat pada
malam hari atau setelah mandi dengan air hangat.12 Gatal tersebut bukan merupakan
penyebab langsung dari tungau skabies tetapi sebagai hasil dari reaksi alergi sistemik
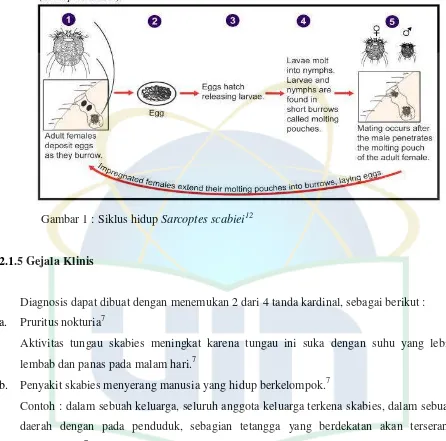
Gambar 2. A. Papul eritema dan gatal pada axilla orang dewasa, B. Papul eritema dan
gatal pada punggung anak.12
Gejala lainnya adalah eritema (ruam merah), papul, pustul dan nodul.12
Intensitas gatal tidak berhubungan dengan jumlah tungau yang berinfestasi di host.12 papulovesikular 2-3 mm, bulat, dan simetris dapat kita lihat pada tubuh penderita.12 Biasanya terdapat 3-15 mm terowongan iregular berbentuk halus, dan berwarna,
yang sulit untuk dilihat.12
Area tubuh yang biasa terkena adalah kulit dengan lapisan yang tipis dan area lipatan
seperti : fleksor pergelangan tangan (bagian volar), sela jari tangan, mammae, areola,
umbilicus, sepanjang diameter umbilicus, abdomen, intergluteal (celah pantat),
pantat, paha, penis, scrotum, siku, kaki, ankle, lipatan ketiak.12
Area yang dapat terkena pada pekerja kesehatan yang terpapar termasuk bahu depan,
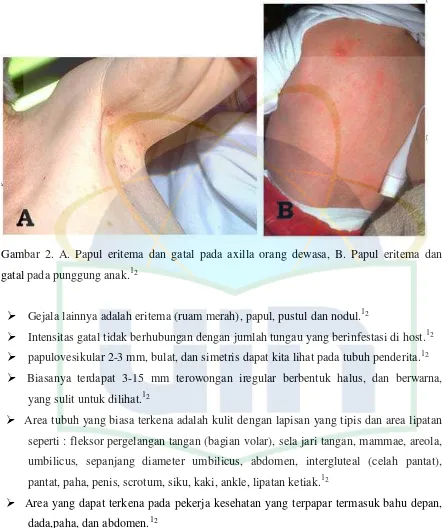
Gambar 3. Distribusi penyakit skabies berdasarkan lokasi di tubuh.12
Pasien ini biasanya mempunyai hanya 10-15 tungau betina dewasa yang hidup di
tubuh manusia pada waktu tertentu. Biasanya, hanya 1 atau 2 tungau, seringnya tidak ada,
yang dapat dilihat dari kerokan kulit.12
Kulit kepala dan wajah jarang mengenai orang dewasa, tetapi bisa terjadi pada
anak-anak dengan skabies.12
2.1.6.2 Atypical skabies
Atypical skabies jarang terjadi. Manifestasi klasik seperti yang dijelaskan pada point
2.1.6.1 skabies seringkali turut serta pada tanda dan gejala atypical.12
Pasien dengan manifestasi klinis atypical adalah penderita dengan umur yang sangat
muda, usia lanjut, lemah, dan orang dengan imunocompromised.12
Gejalanya berupa hiperpigmentasi luas, eritema, berskuama, dan pyoderma12 Gatal tidak muncul.12
leher, palmar, dan telapak kaki.12
Pada usia lanjut dapat mengalami gejala di kulit kepala dimana rambutnya menipis.12 Pada orang dengan usia lanjut, dimana kekebalan tubuhnya sudah menurun, dapat
mengalami penurunan respon inflamasi atau sensitisasi terhadap infestasi tungau
ini.12 Sistem imunnya tidak mengenal keberadaan tungau skabies sehingga tidak
muncul reaksi imun terhadap tungau tersebut.12
2.1.6.3 Skabies Norwegia (Skabies berkrusta)
Skabies berkrusta adalah meluasnya infestasi dengan jutaan tungau dalam tubuh. Skabies
berkrusta jarang terjadi.12 Ditandai dengan dermatosis berkrusta pada tangan dan
kaki, kuku distrofik, skuama generalisata.12
Tungau dalam jumlah besar (berjuta-juta), kulit mengalami penebalan karena ledakan
populasi tungau Sarcoptes scabiei yang berada dalam tubuh.12
Pengobatan topical kurang efektif karena sudah tidak dapat berpenetrasi ke dalam
kulit.12
Usia lanjut, retardasi mental, kelemahan fisik, psikosis dan orang dengan
immune-compromised adalah yang paling sering terjangkit penyakit ini.12
Eritema, hiperkeratosis, alopecia, hiperpigmentasi, pyoderma, dan eosinofilia
(peningkatan sel darah putih yang biasa terjadi akibat respon alergi terhadap suatu
infeksi parasit) mungkin akan muncul.12
Manifestasi klinis dapat mulai terjadi di bawah dan di sekeliling bantalan kuku.12 Ruam luas atau ruam lokal muncul.12
Lingkungan sekitar pasien merupakan lingkungan dengan kontaminasi yang tinggi
oleh tungau. Bentuk ini sangat menular.12
Kondisi ini dapat menjadi penyebab oleh besarnya prevalensi skabies dalam
2.1.7 Komplikasi
2.1.7.1 Infeksi Sekunder
Kelainan kulit tidak hanya disebabkan oleh tungau skabies tapi juga akibat garukan.
Gatal hebat yang disebabkan oleh sekreta dan ekskreta tungau memerlukan waktu
kira-kira sebulan setelah infestasi.7 Kelainan kulit yang terjadi menyerupai dermatitis
dengan ditemukannya papul, vesikel, urtika, dan lain-lain.7 Kulit yang sudah digaruk
mengalami erosi, ekskoriasi, krusta, dan akan terinfeksi oleh mikroorganisme lain.7
Bakteri yang biasa menginfeksi adalah Staphylococcus aureus dan Streptococcus
epidermidis.7,12
2.1.8 Pembantu Diagnosis
Cara menemukan tungau :
a. Mula-mula cari terowongan, kemudian papul dan vesikel di ujung terowongan
dicongkel dengan jarum dan diletakkan disebuah kaca objek lalu ditutup dengan kaca
penutup dan dilihat dibawah mikroskop cahaya.7
b. Menyikat dengan sikat dan ditampung diatas selembar kertas putih dan dilihat
dengan kaca pembesar.7
c. Dengan membuat biopsi irisan. Yaitu dengan mengiris tipis lesi yang dijepit dengan
dua jari. Diiris dengan menggunakan pisau dan diperiksa dibawah mikroskop
cahaya.7
d. Biopsi eksisional dan diperiksa dengan pewarnaan HE.7
Kerokan kulit harus diperoleh dari minimal 1 penderita yang bergejala.7 Spesimen
2.1.9 Diagnosis Banding
Penyakit skabies merupakan the great immitator karena banyak sekali penyakit kulit
yang menyerupai dengan keluhan gatal.7 Berikut ini mempunyai tanda dan gejala yang
mirip dengan skabies, yaitu prurigo, pediculosis corporis, acute urtikaria, dermatitis.7,12
2.1.10 Pengobatan Skabies
Pengobatan skabies harus dilakukan menyeluruh kepada semua anggota keluarga
termasuk penderita yang hiposensitisasi.7
Syarat obat yang ideal :
a. Harus efektif terhadap semua stadium tungau.7
b. Harus tidak menimbulkan iritasi dan tidak toksik.7
c. Tidak berbau atau kotor serta tidak merusak atau mengotori pakaian.7
d. Mudah diperoleh dan harganya murah.7
Pengobatan yang cepat diperlukan untuk penderita yang sudah terdiagnosis skabies.
Untuk yang telah terdiagnosis skabies dan yang telah kontak lama dengan penderita harus
diberikan pengobatan.12
Kontak yang dimaksud antara lain petugas kesehatan, pengunjung, teman kamar dan
teman yang sering berkontak dengan penderita.2 Jika kontak hanya minimal, seperti
penjual makanan, penjual koran, penjual bunga, dan lain-lain, tidak diperlukan
pengobatan.12
2.1.10.1 Obat skabies yang direkomendasikan antara lain :
mematikan tungau skabies.12,13,14 Insektisida golongan piretroid sintetik merupakan
bahan sintetik kimia dari racun yang terdapat dalam tanaman piretrum.12,13,14 Piretroid
sintetik mempunyai spektrum yang luas mulai dari ulat, kupu, kumbang, tungau, belalang,
sampai udang.12,13,14 Piretroid sintetik sangat disukai karena mempunyai efek knokdown
(jatuhnya hama setelah terkena pestisida) yang sangat cepat.12,13,14
Selain mempunyai beberapa kelebihan, piretroid sintetik juga mempunyai
kelamahan.2,3 Racun pada piretroid sintetik hanya bersifat kontak sehingga jika dalam
aplikasi pestisida tidak mengenai hama, dipastikan hama tersebut tidak mati.12,13,14
Pasien harus diberitahu gatal-gatal, rasa panas dapat terjadi setelah permethrin
diaplikasikan ke kulit.12,13,14 Tetapi, gejala yang muncul tersebut bukan pertanda dari
pengobatan yang gagal.12
Efektivitas permethrin >90% jika pemakaiannya sudah benar.12 Berikut ini
langkah-langkah yang harus diikuti dalam pemakaian permethrin:
a. Semua penderita yang terdiagnosis skabies dan orang yang kontak dengannya harus
diberikan pengobatan secara serentak dalam waktu 24 jam.12
b. Mandikan dan keringkan penderita. Cuci rambut dan potong/bersihkan kuku di
tangan dan kuku di kaki. Pastikan kuku tangan dan kaki.12
c. Petugas kesehatan harus menggunakan sarung tangan dan baju tahan air sekali pakai
selama memandikan dan membantu mengoleskan permethrin.12 Lengan pakaian
harus berada dibawah sarung tangan.12
d. Oleskan krim di seluruh permukaan tubuh dari leher sampai telapak kaki.12
Perlu perhatian khusus pada lipatan kulit, jempol tangan dan jempol kaki.12 Oleskan
krim dibawah kuku jari tangan dan jari kaki dengan menggunakan sikat halus seperti
sikat gigi, jika diperlukan.12
e. Lepaskan sarung tangan dan baju anti air sekali pakai yang digunakan setelah
pengolesan obat selesai.12 Masukan ke dalam kantung plastik dan dibuang
seperti biasa.12
f. Cuci tangan, pergelangan tangan, dan lengan bawah dengan menggunakan sabun dan
air mengalir.12
g. Biarkan krim meresap pada penderita skabies selama 8-14 jam.12
yang dapat menghapus krim sebelum waktu yang telah ditentukan.12
i. Hapus krim pada tubuh penderita dengan mandi setelah waktu pemakaian selesai.12
j. Periksa pasien tiap minggu selama 3-4 minggu untuk memantau kesembuhan.2
Ulangi pengobatan satu minggu kemudian jika gejala belum mereda.12,19
Catatan : kemerahan akan timbul beberapa minggu setelah pengobatan tetapi gejala harus
hilang.12
2. Ivermectin (Stromectol)
Ivermectin merupakan agen anti parasitik yang diindikasikan untuk infeksi yang
disebabkan oleh parasit.12 Ivermectin belum mendapatkan persetujuan dari United State
Food and Drug Administration untuk penggunaannya dalam penyakit skabies.12 Tetapi,
berdasarkan penelitian baru-baru ini menyatakan ivermectin efektif 90-95% oral dengan
dosis tunggal (200ug/kg) atau 0,2 mg/kg 2-3 dosis setiap 1-2 minggu.12,19
Penggunaan dosis ivermectin harus sesuai dengan anjuran dokter.2 Ivermectin dikonsumsi
secara oral, satu jam sebelum makan pagi.12 Efektivitas ivermectin meningkat sampai
95% dengan dosis dua kali untuk skabies jenis atypical.12
Gatal dan ruam kemerahan dapat memburuk di hari pertama pemakaian ivermectin.2
Reaksi lokal atau bahkan sistemik dapat terjadi sebagai efek samping dari ivermectin.2
Penggunaan ivermectin direkomendasikan hanya bila tubuh penderita tidak dapat
dioleskan oleh krim atau salep (contoh : pasien dengan ventilator, pasien yang mengalami
kontraktur berat, dan/atau luka terbuka, dan/atau terdapat lesi jaringan lunak.12
Dosis tunggal ivermectin dapat diberikan bersama dengan agen keratolitik untuk
pengobatan krusta skabies.12 Dosis tambahan dengan rentang waktu 2 minggu dapat
diberikan untuk pasien dengan immunocompromised dan menderita krusta skabies.12
5 kali per hari.12 Lotion dapat dihapuskan setelah 48 jam pemakaian.12 Efek samping
crotamiton adalah iritasi kulit, gatal, dan rasa panas.2 Keamanan dan efektivitas pada
anak-anak belum terbukti.12
Crotamiton sebaiknya tidak digunakan pada kulit yang sedang mengalami inflamasi
akut dan luka terbuka.12Belum terbukti keamanannya untuk wanita hamil.12
4. Lindane 1% (Kwell)
Lindane dioleskan pada kulit dan dibiarkan selama 8 jam.21Dapat diulang setelah satu
minggu.22Tidak boleh digunakan pada bayi, anak dan wanita hamil.21Lindane sudah tidak
direkomendasikan untuk pengobatan skabies karena banyak terjadi resistensi, neurotoksik,
dan berujung pada kematian.12,22
5. Salep Sulfur 4-20%
Digunakan tidak boleh kurang dari 3 hari karena tidak efektif pada stadium telur.
Salep dihapus setelah 8 jam.23 Salep sulfur dapat digunakan sebagai pengobatan skabies
jika pengobatan lain tidak dapat digunakan.2 Efek samping yang dapat terjadi adalah kulit
kering dan iritasi.23 Penderita yang memiliki hipersensitivitas pada sulfonamid sebaiknya
tidak boleh menggunakan salep ini.24
6. Benzyl Benzoate
Benzyl benzoate 20-25% adalah krim topikal yang diaplikasikan selama 24 jam 3
hari berturut-turut.25 Setelah pengobatan selama 24 jam, krim harus dihapus dengan
sabun dan air.25Untuk infestasi yang berat, krim tersebut dapat di ulang pengaplikasiannya
24 jam setelah pemakaian pertama.25 Pemakaian ulang harus dilakukan dalam 5 hari
2.1.11 PENGOBATAN TOPIKAL DALAM DERMATOLOGI
Ada dua pedoman pengobatan topikal :
1. A. Basah dan basah
Jika dermatosis (kelainan kulit) basah (eksudatif) diobati dengan kompres
terbuka.16 Tetapi, prinsip ini tidak mutlak, kompres terbuka juga digunakan pada
dermatosis dengan peradangan yang hebat, misalnya erisipelas.16
B. Kering dengan kering
Dermatosis kering diobati dengan vehikulum yang kering, misalnya salep.16
2. Makin akut suatu dermatosis, makin lemah bahan aktif yang dipakai
Pada dermatosis akut jangan diberi terapi dengan bahan aktif yang kuat yakni
dengan konsentrasi yang tinggi karena akan menghebat.16 Misalnya pada
tinea korporis yang akut jangan diobati dengan asam benzoik 12% melainkan 6%.16
2.1.11.1 Prinsip Pengobatan Topikal
Prinsip pengobatan topikal dibagi menjadi 2 bagian :
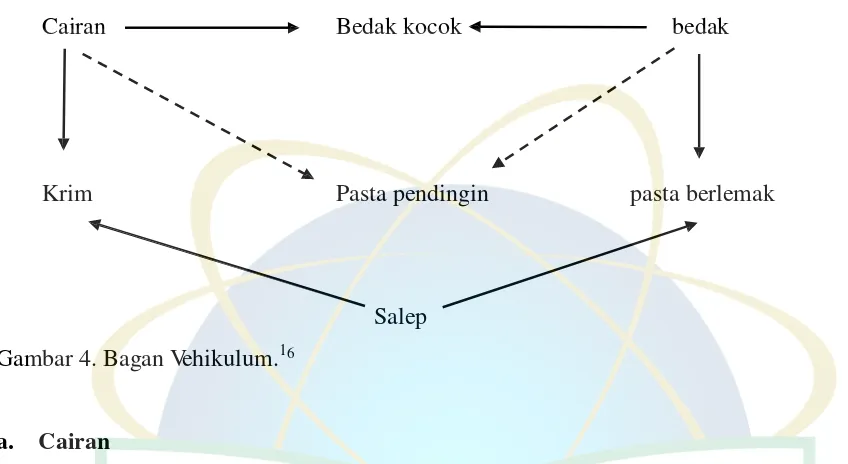
1. Vehikulum16
2. Bahan aktif.16
pendingin.16
Cairan Bedak kocok bedak
Krim Pasta pendingin pasta berlemak
Gambar 4. Bagan Vehikulum.16
Salep
a. Cairan
Jika bahan pelarutnya akua disebut solusio.16 Kalau bahan pelarutnya alkohol,
eter, atau kloroform dinamakan tingtur.16 Solusio dapat dipakai untuk mandi, rendam,
atau kompres.16 Yang tersering dilakukan ialah kompres.16 Contoh mandi ialah dengan
membubuhi sedikit bubuk permanganas kalikus ke dalam satu ember air sampai
warnanya keunguan untuk pasien varisela.16
Cara mengompres ada 2 macam :
1. Kompres terbuka.16
2. Kompres tertutup 16
b. Krim
Krim ialah campuran lemak dan cairan, biasanya akua, agar dapat bercampur
diperlukan emulgator, yang dapat mengikat baik air maupun lemak.16
Bahan
Bahan krim tersebut sebagian telah dijelaskan pada bab “salep” ialah cera alba,
oleum olivarum, dan oleum sesami.6 Yang belum dijelaskan ialah cetaceum dan cera
lanett N.16
Cetaceum
Cetaceum atau spermatici merupakan lemak murni padat diperoleh dari lemak ikan
paus, berupa kristal putih terutama terdiri atas cetylester dan asam palmitat, titik cairnya
43-47°C.16 Bila dicampur dengan lemak dan minyak memberikan konsistensi yang
baik dan halus berwarna putih.16
Cera lanette N
Juga merupakan lemak murni padat, terdiri atas cetyl alcohol yang ditambahkan ester
asam sulfat dari fatty alcohol.16
Khasiat
Krim mempunyai efek mendinginkan efek mendinginkan dan sebagai emolien.16 Efek
pendingin vanishing cream besar daripada cold cream, sebaliknya daya emolien cold
cream lebih besar daripada vanishing cream.16
Kedua krim tersebut dapat dpakai sebagai bahan dasar untuk berbagai bahan aktif,
tetapi ada obat-obat yang dapat memisahkan emulsi sehingga tidak dapat dicampur
dengan krim, misalnya resorsin dan fenol.16
Indikasi
Krim dipakai pada kelainan yang agak eksudatif atau kering, tetapi superfisial yang
biasanya terdapat pada dermatosis akut atau subakut.16 Dibandingkan salep,
penetrasinya kurang sehingga tidak dipakai pada kelainan kulit yang kronik dan tebal
seperti pada pemakaian salep.16 Meskipun demikian krim mempunyai kelebihan
dibandingkan salep karena nyaman, dapat dipakai didaerah lipatan dan kulit yang
berambut.16 Contoh penggunaan krim ialah pada dermatitis akut yang telah tidak
eksudatif lagi setelah dikompres terbuka.16
Dalam apotek, biasanyang apotek tidak bersedia membuat krim karena tidak tersedia
alat emulgator dan pembuatannya lebih sulit dibandingkan dengan salep.16 Jika hendak
membuat resep krim, dan membubuhi bahan aktif dapat dipakai krim yang sudah jadi
misalnya biocream.16
c. Salep
Salep ialah bahan lemak atau mirip lemak yang pada suhu kamar mempunyai
konsistensi seperti mentega.16 Bahan dasar terdiri atas lemak mineral dan lemak murni.
Bahan yang tersering dipakai ialah vaselin (petrolatum).16
Bahan
a. Lemak mineral
Contoh ialah vaselinum album, vaselinum flavum dan paraffinum liquidum. Yang
terakhir ini tidak akan diuraikan karena jarang dipakai disebabkan oleh
konsistensinya yang terlalu lunak.16
i. Vaselinum album
Diperoleh dari minyak bumi. Titik cair sekitar 10-50°C.16 Dapat
mengikat kira-kira 30% air, tidak berbau, transparan, tidak pernah menjadi tengik,
konsistensi lunak.16 Dipakai untuk dasar salep, juga dalam krim, pasta, dan pasta
pendingin.16
ii. Vaselinum flavum
b. Lemak Murni
i. Adeps lanae
Adeps lanae adalah lemak bulu domba murni, keras, dan lekat sehingga sukar
dioleskan pada kulit, mudah mengikat air.16 Adeps lanae hydrosue atau disebut juga
lanolin ialah adeps lanae dengan akua 25-27%.16 Banyak digunakan sebagai salep,
dipakai dengan konsentrasi 10% dalam vaselin sebagai emolien.16
ii. Cera alba
Lilin lebah berwarna putih, konsistensinya padat pada suhu kamar.16
Dipakai untuk membuat konsistensi obat menjadi lebih keras.16 Juga dipakai sebagai
emulgator.16
iii. Cera flava
Lilin lebah berwarna kuning, pemakaiannya sama dengan cera alba.16
c. Minyak
Terdapat berbagai macam minyak, diantaranya :
Oleum olivarum (minyak zaitun) Oleum sesami (minyak wijen) Oleum arachidis (minyak kacang) Oleum cocos (minyak kelapa) Oleum ricini (minyak jarak).16
Salap dengan bahan dasar minyak, konsistensinya lebih lunak (terlalu cair) daripada
Baik.16 Contohnya : hiperkeratosis palmaris et plantaris, dermatosis atipik bentuk
dewasa, dan neurodermatitis sirkumskripta.16 Demikian pula pada dermatosis yang
berkrusta.6 Juga pada ulkus yang telah bersih, kalau masih kotor dikompres terbuka.16
Kontraindikasi
Kontraindikasinya ialah pada radang akut, terutama dermatosis eksudatif karena
salep tidak dapat melekat.16 Juga tidak nyaman bila dipakai pada daerah berambut karena
menyebabkan perlekatan.16 Demikian pula bila dipakai pada daerah lipatan.16 Pada
kelainan kulit yang akut dan kering lebih baik digunakan krim daripada salap karena jika
diberi salap sering kulitnya meradang lagi (intoleransi).16
2. Bahan Aktif
Memilih obat topikal selain faktor vehikulum, juga faktor bahan aktif yang
dimasukkan ke dalam vehikulum yang mempunyai khasiat tertentu yang sesuai untuk
pengobatan topikal.16 Khasiat bahan aktif topikal dipengaruhi oleh keadaan fisikokimia
permukaan kulit, disamping komposisi formulasi zat yang dipakai.16
Penetrasi bahan aktif melalui kulit dipengaruhi oleh berbagai faktor termasuk
konsentrasi obat, kelarutannya dalam vehikulum, besar partikel, viskositas, dan efek
vehikulum terhadap kulit.16
Bahan aktif dalam salep 2-4 : A. Asam salisilat
Berupa kristal putih, mudah larut dalam alkohol (1:4), sukar larut dalam akua (1:650),
agak larut dalam oleum ricini (1:10).16
Khasiatnya desinfektan, anti pruritik , antimikotik, dan antiinflamasi.16 Digunakan
dalam solusio, bedak, bedak kocok, dan salep.16,17 Jika dipakai dalam bedak kocok harus
dibubuhi alkohol karena daya larut dalam air rendah.16 Bila dikombinasikan dengan sulfur,
untuk merangsang epitel pada ulkus yang telah bersih.16,17 Pada konsentrasi 3-20%
bersifat keratolitik digunakan pada dermatosis yang hiperkeratotik.16,17 Pada
konsentrasi tinggi 30-60% bersifat destruktif digunakan sebagai pengobatan kalus dan
veruka.16,17 Solusio 1% dipakai sebagai kompres, berwarna jernih sehingga tidak
mengotori pakaian dan seprai seperti larutan permanganas kalikus dan rivanol.16
Contoh pemakaian pada dermatitis yang eksudatif.16,19 Jika asam salisilat bercampur
dengan oydum zincicum menjadi tak aktif karena terbentuk salycilicum zincicum.16 Asam
salisilat 3-5% juga bersifat mempertinggi absorbsi perkutan bahan-bahan aktif, misalnya
dicampur dengan preparat ter untuk pengobatan psoriasis.16
Pemakaian pada daerah yang luas hendaknya berhati-hati karena akan diabsorbsi dan
bersifat toksik.16 Gejalanya sama dengan intoksikasi salisilat yakni : tinitus dengan
gangguan mental, kematian pernah di laporkan.16
B. Sulfur
Bersifat antiseboroik, anti akne, anti skabies, anti bakteri positif-Gram, dan anti
jamur.16 Yang digunakan ialah sulfur yang terhalus, yaitu sulfur presipitatum (belerang
endap) berupa bubuk kuning kehijauan.16 Biasanya dipakai dalam konsentrasi
4-20%.7,16
Dapat digunakan dalam pasta, krim, salap, dan bedak kocok.16 Contoh dalam salep ialah
salep 2-4 yang mengandung asam salisilat 2% dan sulfur presipitatum 4%.14,16Sedangkan
contoh dalam bedak kocok ialah losio Kummerfeldi dipakai untuk akne.6
Farmakokinetik obat topikal menggambarkan perubahan konsentrasi obat setelah
aplikasinya pada permukaan kulit, perjalanannya menembus sawar kulit dan jaringan
dibawahnya, dan distribusinya ke dalam sirkulasi sistemik.15
2.1.12 Penilaian setelah pengobatan
Symptom dapat bertahan walaupun pengobatan telah selesai sebagai reaksi
Berikut merupakan beberapa penyebab terjadinya kegagalan pengobatan skabies :
a. Pemakaian krim yang tidak rutin.12
b. Gagal mengidentifikasi dan mengobati semua kasus skabies (termasuk penderita,
pekerja kesehatan, keluarga, pengunjung, kerabat).12
c. Paparan terus menerus pada penderita skabies lain.12
d. Kebersihan lingkungan yang kurang terjaga.12
e. Kurangnya pengawasan terhadap kasus skabies setelah dilakukan pengobatan.12
f. Respon terhadap skabisid minimal karena penderita memiliki imunitas yang rendah.12
g. Penggunaan steroid topikal saat pengobatan.12
h. Resisten terhadap skabisid.12
Gambar 5. Pilihan terapi untuk pengobatan skabies12
Pengobatan Skabies yang disarankan untuk populasi khusus
Penggunaan Lindane tidak direkomendasikan karena telah terjadi resistensi dan efek
samping neurotoksik.12
Bagan Alur Skabies
Terapi dengan antibiotik yang sesuai
Terapi untuk pasien dan semua
Apakah terjadi perbaikan terhadap rasa gatal & lesi kulit atau lewat mikroskopis ?
2.1.13 Perhatian khusus untuk Lingkungan
Kebersihan lingkungan adalah kunci untuk kontrol penyakit skabies.12 Tungau
skabies dapat bertahan hidup di luar tubuh hostnya hanya 2-5 hari.12,18 Oleh sebab itu,
desinfeksi lingkungan sekitar pada kasus skabies membantu mencegah reinfestasi dan
transmisi.12
Ketika sedang membersihkan lingkungan penderita, harus selalu diberitahukan untuk
memanaskan atau merendam pakaian dan sarung tangan yang digunakan dengan air
panas.12
2.1.13.1 Selimut dan Seprai
a. Semua seprai, termasuk sarung bantal, selimut harus diganti dan dicuci selama atau
secepatnya selama pengobatan skabies dilakukan.12,18
b. Semua handuk dan pakaian harus dicuci dengan air panas.12,18
c. Ulangi hal diatas setelah pengobatan skabies telah selesai dilakukan.12,18
2.1.13.2 Pakaian dan Barang Pribadi
a. Semua pakaian dan barang pribadi penderita harus segera dicuci. Jika penderita
tinggal di sebuah asrama dan memulangkan pakaiannya ke rumah, disarankan untuk
memisahkan pakaian yang dicuci dengan anggota keluarga yang lain dan sebaiknya
menggunakan sarung tangan saat mencuci (disposable gloves). Suhu air untuk
mencuci sebaiknya 120°F atau 50°C (pengaturan sepanas mungkin) selama 10
menit.12
b. Pakaian dan barang pribadi yang disimpan dalam lemari atau laci dan belum
tersentuh oleh barang lain yang sudah terkontaminasi penderita tidak perlu dicuci
barang pada sebuah kantung dan bekukan pada -20°C selama 12 jam.12
d. Simpan semua kosmetik dalam kantung plastik dalam 2 minggu pada suhu ruangan
atau lebih panas sebelum digunakan lagi.12
2.1.13.3 Perabotan dan Lingkungan Hidup
Gunakan pembersih perabotan dan produk desinfeksi sesuai dengan arahan pabrik.
a. Semua peralatan yang dapat dicuci sebaiknya dibersihkan sebelum di desinfeksi.12,18
b. Kasur, sarung bantal, tirai, seluruh peralatan kasur, lantai keramik yang terpapar oleh
penderita skabies harus dibersihkan setelah skabisida dihapus.12,18
c. Vakum lantai karpet dan perabotan jika berada di dalam ruangan penderita atau
ruangan terdekat yang dikunjungi oleh pasien. Selama pengobatan skabies, beberapa
perabotan yang digunakan pasien, sebaiknya dilapisi.12,18
d. Perabotan sebaiknya di vakum dan dilapisi dengan plastik selama 7 hari.12,18
2.1.14 Edukasi Skabies
Semua rencana kontrol penyakit skabies memerlukan pengetahuan dan pelatihan
kepada semua staff kesehatan (seperti suster, dokter, dan mahasiswa di bidang kesehatan).
Informasi umum juga harus diberikan untuk warga sekitar, keluarga, pengunjung,
dan lain-lain. Pengetahuan yang adekuat dan akurat tentang pengobatan dan kontrol
skabies akan memperbaiki pemahaman, mengurangi kecemasan, dan meningkatkan
penanggulangan wabah.12,18
Selama skabies mewabah, informasi sebaiknya diberikan kepada semua individu
termasuk staff, pasien, keluarga dan pengunjung. Mempersiapkan informasi
sebanyak mungkin sebelum wabah terjadi, akan menghemat waktu berharga jika
wabah terjadi dan dapat dikontrol dengan baik. Pertanyaan yang sering diajukan :
1. Apa itu skabies?
2. Bagaimana penularan skabies?
3. Apakah cakupan terjadinya wabah?
5. Metode apa yang digunakan untuk kontrol wabah?
6. Pengobatan apa yang digunakan untuk mengobati wabah?
7. Siapa yang bisa dihubungi untuk menggali informasi mengenai wabah ini?
8. Kepada siapa seharusnya kasus skabies dilaporkan?
2.1.15 Identifikasi Wabah
Definisi wabah adalah terjadinya peningkatan yang tidak biasa suatu penyakit dalam
populasi dalam waktu dan lokasi tertentu. Angka yang diharapkan untuk kasus skabies
yang adalah 0.12
Tujuan identifikasi wabah skabies adalah pertama untuk menentukan dan konfirmasi
agen yang menjadi penyebab wabah tersebut; menerapkan langkah-langkah
pengendalian; identifikasi pengukuran untuk mencegah wabah di masa yang akan
2.1.15.1. Protokol untuk Investigasi Kasus Skabies
Apakah pasien memiliki symptom penyakit skabies?
Tentukan
2.1.16 Evaluasi Tindakan Pengendalian Skabies
Penderita, pekerja kesehatan, dan pengasuh yang terinfestasi skabies, harus diperiksa
ulang tiap minggu untuk menilai apakah pengobatan berhasil atau tidak. Pengobatan
tambahan perlu dipertimbangkan jika gejala tidak membaik.12,18
Gatal dan ruam membaik 7-14 hari setelah pengobatan. Pengobatan gagal atau
reinfestasi perlu dipikirkan jika tanda dan gejala skabies bertahan atau memburuk setelah
periode waktu tersebut.12,18
2.1.16.1 Kegagalan dalam Pengendalian Skabies
Berikut ini alasan-alasan yang mungkin berpengaruh pada kegagalan pada kontrol skabies.
1. Pengobatan yang tidak adekuat, termasuk gagal mengaplikasikan ulang obat setelah
terhapus selama periode pengobatan, gagal mematuhi petunjuk pemakaian obat,
menggunakan steroid topikal selama periode pengobatan, gagal mengaplikasikan
obat ke seluruh tubuh.12
2. Paparan terus menerus pada orang yang terinfestasi akibat kegagalan
mengidentifikasi kasus.12
3. Paparan terus menerus pada barang-barang yang kontak seperti selimut, pakaian, dan
lain-lain.12
4. Resistensi obat.12
5. Reinfestasi pada petugas kesehatan, dan pengunjung, akibat paparan keluarga
penderita, dan teman kamar yang terinfestasi.12
6. Penderita dengan immunocompromised.12
7. Gagal mengidentifikasi dan melaporkan penderita yang memiliki gejala skabies.12
8. Gagal mengidentifikasi dan mengawasi yang kontak dekat dengan penderita.12
2.1.17 Langkah-langkah untuk Mencegah Skabies
Kebijakan pencegahan skabies, prosedur dan protokol harus dikembangkan dan
dimanfaatkan oleh lembaga pelayanan kesehatan untuk mengatasi dan mencegah infestasi
skabies.12 Rencana pencegahan skabies harus mencakup pendekatan sebagai berikut :
2.1.17.1 Penilaian Kulit
Saat masuk
Pemeriksaan menyeluruh dari kulit kepala-kulit kaki apakah terdapat tanda dan
gejala skabies terutama yang melibatkan sela-sela jari, tangan, pergelangan tangan, sikut,
harus dilakukan dalam 24 jam untuk semua pasien.12
Berkala
Pemeriksaan kulit yang menyeluruh, seperti yang dijelaskan diatas, harus dipenuhi
dan didokumentasikan tiap minggu. Semua tanda dan gejala harus dilaporkan segera
kepada petugas kesehatan. Pencegahan umum harus dilakukan oleh setiap pasien dengan
gejala yang dicurigai sampai diketahui penyebab gejala tersebut. Pencegahan umum
tersebut adalah menggunakan perlengkapan proteksi pribadi untuk semua kontak dengan
kulit pasien, cairan tubuh, dan/atau pakaian.12
Pencegahan Umum (Universal)
Perlengkapan proteksi pribadi seperti sarung tangan harus digunakan oleh setiap
orang yang berkontak langsung dengan kulit pasien yang menunjukan efloresensi skabies.
Cara mencuci tangan yang baik harus dilakukan sebelum dan sesudah menggunakan
sarung tangan dan diantara kontak dengan semua pasien. Penggunaan hand sanitizer
diperbolehkan jika tangan tidak terlihat kotor. Buanglah sarung tangan setiap habis
Perawatan Pasien Rutin
Mandi harus dilakukan secara rutin. Pakaian harus diganti setiap habis mandi.
Melakukan penilaian kulit pada saat mandi dianjurkan. Kuku jari tangan dan kuku jari
kaki harus selalu pendek dan bersih.12
Pertimbangan Kebersihan
Kegiatan membersihkan lingkungan secara rutin dan terjadwal harus dikembangkan,
diterapkan dan dipelihara. Mengganti seprai harus dilakukan setidaknya setiap minggu
dan lebih sering jika diperlukan. Barang pribadi pasien harus dicuci dan didesinfeksi.12
Edukasi Staff
Semua karyawan harus secara berkala menerima informasi tentang skabies. Minimal,
dalam pelatihan atau seminar edukasi tersebut menyampaikan informasi mengenai
biologi, periode inkubasi, transmisi, tanda dan gejala, pengobatan, pencegahan, dan
bagaimana mendokumentasikan dan melaporkan kasus skabies.12
Mengikuti satu kasus atau wabah skabies, menyediakan karyawan dengan “review
setelah tindakan” dan rencana aksi (kegiatan peningkatan kerja) intuk menurunkan resiko
kejadian berulang.12
Pertimbangan Tambahan
Petugas kesehatan harus diberitahukan untuk melaporkan paparan skabies di rumah
atau komunitas segera. Ketika dicurigai skabies, harus dilakukan pencarian langsung
untuk kasus tambahan. Pergantian shift karyawan harus diminimalisir untuk menurunkan
resiko penularan penyakit.12
2.1.18 Populasi Anak
Tempat penitipan anak, sekolah, dan tempat aktivitas anak lainnya sering memiliki
kesulitan dalam kontrol skabies. Anak-anak lebih sering melakukan kontak satu sama lain,
yang dapat meningkatkan kesempatan penularan selama di tempat tersebut. Kepanikan
masal dapat mudah terjadi jika terdapat kasus seperti ini. Informasi berikut ini
dimaksudkan untuk membantu dalam kontrol skabies di populasi anak-anak.12
2.1.18.1 Tanggung Jawab Fasilitas
a. Setiap anak yang memiliki tanda dan gejala skabies harus segera diperiksa ke dokter
untuk evaluasi dan diagnosis. Skabies harus bisa di curigai ketika anak memiliki
ruam yang menyebabkan gatal hebat, terutama saat malam.12
b. Anak-anak yang dicurigai memiliki penyakit skabies yang terletak di area tubuh yang
tidak ditutupi oleh pakaian harus di hindari dari kontak dengan yang lain sampai
selesai dievaluasi oleh dokter. Anak-anak yang dicurigai memiliki penyakit skabies
yang terletak di area tubuh yang ditutupi oleh pakaian, dapat dipulangkan ke rumah.
Anak-anak yang menetap di sekolah, harus di isolasi dari kegiatan, contohnya
kegiatan ekstrakulikular untuk mencegah penularan langsung kulit dengan kulit.12
c. Anak yang sudah terdiagnosis dengan skabies harus diisolasi dari sekolah dan
kegiatan ekstrakurikular sampai pengobatan telah selesai dilakukan. Jika topikal krim
skabies telah digunakan (yang digunakan semalaman), anak-anak dapat kembali ke
sekolah hari berikutnya setelah pengobatan selesai.12
d. Laporkan tiap wabah ( satu atau lebih anak yang memiliki gejala) kepada pelayanan
kesehatan setempat.12
e. Anggota staff yang ditunjuk harus mencatat daftar yang kontak pada kasus skabies.
Daftar tersebut harus termasuk anak di tingkat berapa, umur, gejala, kapan orangtua
atau pengasuh menyadari munculnya gejala tersebut, apakah sudah dibawa berobat
ke dokter.12
f. Fasilitas atau sekolah harus memberikan edukasi kepada orangtua pasien atau
dengan penderita skabies bahwa gejala skabies akan muncul, paling lambat 6 minggu
setelah paparan. Pada saat memberikan informasi, tidak perlu disertakan nama anak
yang terinfestasi oleh skabies tersebut.12
g. Pertemuan umum dengan orang tua atau pengasuh untuk membahas masalah apa
yang sedang dihadapi dan langkah-langkah yang akan diambil untuk mencegah
penyebaran di masa yang akan datang dapat membantu mencegah kepanikan masal
di kalangan orangtua.12
2.1.18.2 Pengendalian Penularan
a. Berkoordinasi dengan pelayanan kesehatan setempat untuk mengidentifikasi dan
menerapkan langkah-langkah yang tepat untuk mencegah penularan skabies.12
b. Kasus skabies harus mendapatkan pengobatan dengan skabisida dan harus
diikuti sampai gejala hilang dan tidak ada lesi baru yang muncul. Jika
pengobatan skabies berhasil, intensitas gatal dan ruam akan membaik selama
periode 7-14 hari.12,18
c. Jika tanda dan gejala bertahan, lebih intensif, atau terdapat lesi baru dalam 7-14
hari, kegagalan pengobatan atau diagnosis banding harus dipertimbangkan.
Bawa anak-anak ke dokter untuk di evaluasi ulang.12,18
d. Gagal untuk benar-benar mengobati kontak erat dengan kasus dan anggota
keluarga dapat menyebabkan terjadinya reinfestasi. Kegiatan surveilans untuk
kasus skabies harus dilakukan jika telah terjadi reinfestasi.12,18
2.1.18.3 Edukasi untuk Pengaturan Populasi Anak
a. Edukasi untuk guru, petugas kesehatan, dan staff tentang penyakit ini termasuk
gejala, pengobatan, dan metode pencegahan dapat menurunkan resiko penularan
ajaran baru saat anak pertama kali masuk, beberapa fakta mengenai tanda dan gejala
penyakit skabies, orang yang harus dilaporkan dalam yayasan tersebut jika menemukan
kasus ini, dan evaluasi yang tepat oleh dokter.12,18
2.2 Kerangka Teori
Anamnesis :
1. Pasien mengeluh gatal terutama malam hari 2. Terdapat keluhan serupa pada kerabat
atau keluarga
3. Tinggal bersama dengan kerabat atau keluarga yang mengalami keluhan serupa
Pemeriksaan Fisik :
Lokasi lesi : sela-sela jari tangan, pergelangan tangan
bagian volar, siku bagian luar, lipat ketiak bagian depan, areola mammae (wanita), umbilikus, bokong, genitalia eksterna (pria), dan perut bagian bawah
Jenis lesi : papul, vesikel, terdapat kunikulus, pustul
Diagnosis skabies memenuhi 2 dari
Ulangi pengobatan 1 minggu kemudian jika diperlukan. Kontrol tiap minggu Tidak muncul lesi baru dalam
2.3 Kerangka Konsep
Sembuh Tidak sembuh
Gejala hilang setelah 2 minggu
Tidak timbul lesi baru dalam 2 minggu, papul dan vesikel hilang 80%
Gejala bertahan atau memburuk setelah 2 minggu
Timbul lesi baru dalam 2 minggu, papul dan vesikel hilang <80% Anamnesis Pemeriksaan Fisik
Diagnosis presumtif
1. Lesi kulit pada daerah predileksi 2. Pruritus nokturia
3. Riwayat serupa dengan kontak erat
skabies
Terapi topikal serentak
Salep 2-4 tunggal Salep 2-4 dengan
2.4 Definisi Operasional
No. Variabel Definisi Cara Ukur Alat
BAB 3
METODOLOGI PENELITIAN
3.1 Desain Penelitian
Desain penelitian pada penelitian ini adalah uji klinis untuk mengetahui
perbandingan efektivitas terapi kombinasi salep 2-4 dan sabun sulfur 10%
dibandingkan dengan terapi salep 2-4 tunggal terhadap angka kesembuhan
skabies.
3.2 Waktu dan Tempat Penelitian
Penelitian ini dilakukan selama 3 minggu pada bulan Februari dan Maret
dimulai dari tanggal 28 Februari - 20 Maret 2015 di Pondok Pesantren Bait
Qur’ani, Ciputat.
3.3 Populasi dan Sampel
Populasi penelitian adalah santri dari Pondok Pesantren Bait Qur’ani,
Ciputat. Sampel yang diambil sebanyak jumlah perhitungan sampel.
3.3.1 Jumlah Sampel
Rumus besar sampel yang digunakan adalah berdasarkan jenis pertanyaan
pada penelitian ini yaitu analitis kategorik tidak berpasangan dengan kontrol
negatif dan kontrol positif masing-masing satu orang.
N1 = N2 = (Zα√2PQ + Zβ√P1Q1 + P2Q2)2
(P1-P2)2
1,64 √2 x 0,79 x 0,21 + 0,84 √0,89 x 0,11 + 0,69 x 0,31
(0,89 - 0,69)2
Keterangan:
N = jumlah sampel setiap kelompok perlakuan
Zα = derivat baku alfa = 95% = 1,64
Zβ = derivat baku beta = 20% = 20% = 0,84
P2= proporsi kesembuhan salep standard menurut pustaka = 0,69
Q2= 1 – P2 = 1 – 0,69 = 0,31
P1 – P2 = selisih proporsi minimal = 0,2
P1= proporsi kesembuhan obat yang diuji = P2 + 0,2 = 0,6 + 0,2 = 0,89
Q1= 1 – P1 = 1 – 0,8 9= 0,11
P = P1+P2 = 0,89 + 0,69 = 0,79
2 2
Q = 1 – P = 1 – 0,79 = 0,21
3.3.2 Cara Pengambilan Sampel
Pengambilan sampel dilakukan dengan cara consecutive sampling sehingga
semua subjek yang memenuhi syarat penelitian akan direkrut.
3.3.3 Kriteria Sampel
3.3.3.1 Kriteria Inklusi
1. Seluruh santri Pondok Pesantren Bait Qur’ani Ciputat dan bersedia mengikuti
peneilitian.
2. Santri yang tinggal serta menginap di Pondok Pesantren Bait Qur’ani Ciputat.
3. Santri yang memenuhi kriteria diagnosis skabies.
3.3.3.2 Kriteria Ekslusi
1. Santri dengan komplikasi infeksi sekunder
2. Santri yang menunjukkan gejala-gejala klinis penyakit kulit lain.
3. Santri yang sudah mendapatkan pengobatan skabies atau dalam masa
pengobatan.
4. Santri yang mempunyai riwayat hipersensitivitas terhadap komponen obat
yang diuji.
3.3.3.3 Kriteria Drop Out (DO)
1. Santri yang tidak mengikuti pengobatan sesuai yang diarahkan sebagai sampel
penelitian.
2. Santri yang tidak selesai menjalankan pengobatan skabies
3. Santri yang mengundurkan diri dari sampel penelitian.
4. Santri yang berobat ke tempat pengobatan lain.
3.3.3.4 Variabel
Variabel Bebas
Salep 2-4 dan sabun sulfur 10 %
;
Salep 2-4 tunggal
Variabel terikat
Kesembuhan skabies
3.3.3.5 Alat dan Bahan
Bahan
1. Salep 2 - 4
3.Sabun non - sulfur dan non - antiseptik
Alat
1. Kaca pembesar
2. Senter
3. Catatan pemakaian harian obat
4. Sarung tangan
3.4 Cara Kerja Penelitian
Penelitian ini dimulai dengan melakukan anamnesis dan pemeriksaan fisik untuk
menegakkan diagnosis skabies berdasarkan gejala klinis.
Semua subjek yang memenuhi kriteria direkrut sampai besar sampel minimal
terpenuhi (consecutive samping).
Sampel yang memenuhi kriteria inklusi dibagi menjadi 2 kelompok dengan
menggunakan simpel randomization.
Satu kelompok sampel diberikan pengobatan kombinasi salep 2-4 dan sabun sulfur
10%.. Sabun sulfur yang digunakan pada penelitian ini adalah sabun JF sulfur®
Kelompok yang ke -2 diberikan pengobatan dengan menggunakan salep 2-4 dan
sabun non - sulfur dan non - antiseptik. Pada penelitian ini sabun non-sulfur dan
non-antiseptik yang digunakan adalah sabun Giv®
Pengobatan salep 2-4 dilakukan selama 3 hari berturut-turut tiap malam, mulai pukul
20.00 WIB hingga pukul 0 4.00 WIB. Salep diaplikasikan ulang jika terhapus dan
dipantau dengan catatan harian pemakaian obat tiap santri
Pengobatan dengan sabun JF sulfur® dan sabun Giv® dilakukan dua kali sehari selama
3 minggu. Setiap kali mandi, sabun didiamkan selama 5 menit.
Selanjutnya dilakukan observasi dan penilaian kesembuhan dengan anamnesis dan
3.4.1 Alur Penelitian
Semua santri di Pondok
Pesantren Bait Qur’ani yang
menginap
Anamnesis dan pemeriksaan fisik untuk diagnosis skabies selama 3 hari berturut-turut tiap malam. Mulai pukul 20.00-04.00 WIB untuk salep 2-4. Dan untuk sabun sulfur dan sabun non-antiseptik&non-sulfur dipakai tiap mandi pagi dan sore selama 3 minggu, didiamkan selama 5 menit.
Observasi dan penilaian kesembuhan hari ke - 7
3.5 Manajemen Data
3.5.1 Pengumpulan Data
Pengumpulan data dilakukan dengan cara anamnesis dan pemeriksaan
fisik untuk menegakkan diagnosis skabies.
3.5.2 Pengolahan Data
Pengolahan data menggunakan SPSS 21.
3.5.3 Analisa Data
Analisa perbedaan efektivitas obat dilakukan dengan uji Chi-Square Test. Namun
karena syarat uji Chi-Square Test yaitu nilai Expected <5 dan maksimal 20%
dari jumlah sel tidak terpenuhi, maka digunakan uji alternatif yaitu dengan uji
Fisher’s Exact Test.
3.5.4 Rencana Penyajian Data
Data hasil penelitian secara deskriptif dan analitik dalam bentuk tabel dan
gambar.
3.5.5 Etika Penelitian
a. Mendapat persetujuan untuk melakukan penelitian dari Kaprodi Pendidikan
Dokter Fakultas Kedokteran dan Ilmu Kesehatan UIN Syarif Hidayatullah
Jakarta.
b. Mendapat persetujuan untuk melakukan penelitian dari pihak Pondok
Pesantren Baitul Qur’an Ciputat.
c. Semua subjek penelitian akan diberikan penjelasan secara lisan dan tertulis