BAB II
PENGELOLAAN KASUS
A. Konsep Dasar Asuhan Keperawatan dengan Masalah Kebutuhan Dasar Oksigenasi; Bersihan Jalan Nafas
Oksigen adalah salah satu kebutuhan yang paling vital bagi tubuh.
Kekurangan oksigen kurang dari lima menit akan menyebabkan kerusakan sel-sel
otak. Selain itu oksigen digunakan oleh sel tubuh untuk mempertahankan
kelangsungan metabolisme sel. Oksigen akan digunakan dalamubuh. metabolisme
sel membentuk ATP (Adenosine Trifosfat) yang merupakan sumber energi bagi
sel tubuh agar berfungsi secara optimal (Potter dan Perry, 2006).
Oksigenasi adalah memenuhi kebutuhan oksigen dalam tubuh dengan cara
melancarkan saluran masuknya oksigen atau memberikan aliran gas oksigen (O2)
sehingga konsentrasi oksigen meningkat dalam tubuh (Aziz. A, 2006).
Ketidakefektifan bersihan jalan nafas adalah ketidakmampuan untuk
membersihkan sekresi atau obstruksi saluran pernafasan guna mempertahankan
jalan nafas yang bersih (NICNOC, 2006).
Obstruksi jalan nafas merupakan kondisi pernafasan yang tidak normal
akibat ketidakmampuan batuk secara efektif, dapat disebabkan oleh sekresi yang
kental atau berlebihan akibat penyakit infeksi, imbilisasi, stasis sekresi, dan batuk
tidak efektif karena penyakit persarafan seperti cerebro vascular accident (CVA),
efek pengobatan sedatif, dan lain-lain (Aziz. A, 2006).
Factor-faktor yang mempengaruhi kebutuhan oksigen menurut Tarwoto
dan Wartonah antara lain:
1. Faktor Fisiologi
a. Menurunnya kapasitas peningkatan oksigen (missal: anemis).
b. Menurunnya konsentrasi oksigen yang diinspirasi.
c. Hipovolemia mengakibatkan transport oksigen terganggu akibat
tekanan darah menurun
d. Meningkatnya metabolism seperti adanya infeksi, demam, ibu hamil,
luka, dll.
e. Kondisi yang mempengaruhi pergerakan dinding dada (kehamilan,
2. Faktor Perkembangan
a. Bayi prematur: kurangnya pembentukan surfaktan.
b. Bayi dan toodler : akibat adanya infeksi saluran nafas.
c. Anak usia sekolah dan remaja: resiko infeksi saluran pernafasan dan
merokok.
d. Dewasa muda dan pertengahan: akibat diet yang tidak sehat, kurang
aktivitas, dan stress.
e. Dewasa tua: adanya penuaan yang mengakibatkan kemungkinan
arteoriklerosis dan ekspansi paru menurun.
3. Faktor perilaku
a. Nutrisi: penurunan ekspansi paru pada obesitas.
b. Exercise: meningkatkan kebutuhan oksigen
c. Merokok: nikotin menyebabkan vasokontriksi pembuluh darah.
d. Subtanse abuse dan nikotin: menyebabkan intake nutrisi/Fe menurun
mengakibatkan penurunan Hb, alkohol menyebabkan depresi
pernafasan.
4. Faktor lingkungan
a. Tempat kerja (populasi)
b. Suhu lingkungan
c. Ketinggian tempat dari permukaan laut.
A1. Pengkajian
1. Riwayat Keperawatan
a. Masalah pernafasan yang pernah dialami
1) Pernah mengalami perubahan pola pernafasan
2) Pernah mengalami batuk dengan sputum
3) Pernah mengalami nyeri dada
b. Riwayat penyakit pernafasan
1) Apakah sering mengalami ISPA, alergi, batuk, asma, TB, dan lain-lain
2) Bagaimana frekuensi setiap kejadian
c. Riwayat kardiovaskuler
d. Gaya hidup
1) Merokok, keluarga perokok, lingkungan kerja dengan perokok
2. Pemeriksaan Fisik
a. Mata
1) Konjungtiva pucat (karena anemia)
2) Konjungtiva sianosis (karena hipoksemia)
3) Konjungtiva terdapat pethechial (karena emboli lemak ata
endokarditis)
b. Kulit
1) Sianosis perifer (vasokonstriksi dan menurunnya aliran darah perifer)
2) Sianosis secara umum (hipoksemia)
3) Penurunan tugor (dehidrasi)
4) Edema
5) Edema periorbital
c. Jari dan Kuku
1) Sianosis
2) Clubbing finger
d. Mulut dan Bibir
1) Membran mukosa sianosis
2) Bernafas dengan mengerutkan mulut
e. Hidung
1) Pernafasan dengan cuping hidung
f. Vena Leher
1) Adanya distensi/ bendungan
g. Dada
1) Retraksi otot bantu pernafasan (karena peningkatan aktifitas
pernafasan, dispnea, atau obstruksi jalan pernafasan)
2) Pergerakan tidak simetris antara dada kiri dan dada kanan
3) Fremitus taktil, thrill (getaran pada dada karena udara/ suara melewati
salura/rongga pernafasan)
5) Suara nafas tidak normal (crackles/rales, wheezing, friction
rub/pleural friction)
6) Bunyi perkusi (resonan, hiperesonan,dullness)
h. Pola Pernafasan
1) Pernafasan normal (eupnea)
2) Pernafasan cepat (takipnea)
3) Pernafasan lambat (bradipnea)
3. Pemeriksaan Penunjang
a. Tes untuk menentukan keadekuatan siste konduksi jantung
1) EKG
2) Exercise stress test
b. Tes untuk menentukan kontraksi miokardium aliran darah
1) Echocardiography
2) Katerterisasi jantung
3) Angiografi
c. Tes untuk mengukur ventilasi dan oksigenasi:
1) Tes fungsi paru-paru dengan spirometri
2) Tes astrup
3) Oksimetri
4) Pemeriksaan darah lengkap
d. Melihat struktur sistem pernafasan
1) Foto toraks (x-ray)
2) Bronkoskopi
3) CT Scan paru
e. Menentukan sel abnormal/ infeksi sistem pernafasan
1) Kultur apus tenggorok
2) Sitologi
B1. Analisa Data Batasan Karakteristik:
1. Data Subjektif
a. Dispnea
2. Data Objektif
a. Bunyi nafas tambahan (misalnya, ronchi basah halus, ronchi basah
kasar, dan ronchi kering)
b. Perubahan pada irama dan frekuensi pernafasan.
c. Batuk tidak ada atau tidak efektif
d. Sianosis
e. Kesulitan untuk bersuara
f. Penurunan bunyi nafas
g. Orthopnea
h. Kegelisahan
i. Sputum
j. Mata terbelalak (melihat)
C1. Diagnosa Keperawatan
1. Bersihan jalan nafas tidak efektif berhubungan dengan:
a. Lingkungan : merokok, menghirup asap rokok, dan perokok
pasif
b. Obstruksi jalan nafas : spasme jalan nafas, pengumpulan sekresi,
mucus berlebih, adanya jalan nafas buatan,
terdapat benda asing pada jalan nafas, sekresi
pada bronki, dan eksudat pada alveoli.
c. Fisiologis : disfungsi neuromuskuler, hyperplasia dinding
bronchial, PPOK (penyakit obstruktif kronis),
infeksi, asma, alergi jalan nafas, dan trauma.
2. Pola nafas tidak efektif berhubungan dengan:
a. ansietas
b. posisi tubuh
d. deformitas dinding dada
e. penurunan energi/ kelelahan
f. hiperventilasi
g. sindrom hiperventilasi
h. kerusakan neuromusculoskletal
i. imaturitas neurologis
j. disfungsi neurologis
k. obesitas
l. nyeri
m. kerusakan persepsi/ kognitif
n. kelelahan otot-otot respirasi
o. cedera tulang belakang
3. Kerusakan pertukaran gas berhubungan dengan:
a. Perubahan suplai oksigen
b. Obstruksi saluran pernafasan
c. Adanya penumpukan cairan dalam paru
d. Atelektaksis
e. Bronkospasme
f. Adanya edema paru
g. Tindakan pembedahan paru
4. Gangguan perfusi jaringan berhubungan dengan:
a. Adanya perdarahan
b. Adanya edema
c. Imobilisasi
d. Menurunnya aliran darah
e. Vasokontriksi
f. Hipovelemik
D1. Perencanaan Keperawatan Tujuan:
1. Mempertahankan jalan nafas agar efektif
3. Mempertahankan pertukaran gas
4. Memperbaiki perfusi jaringan
Rencana Tindakan:
1. Mempertahankan jalan nafas agar efektif
a. Auskultasi bagian dada anterior dan posterior untuk mengetahui
adanya penurunan atau tidak adanya ventilasi dan adanya bunyi
tambahan.
b. Awasi perubahan status jalan nafas dengan memonitor jumlah,
bunyi, atau status kebersihannya.
c. Pantau pola nafas pasien
d. Pantau tanda-tanda vital.
e. Catat tipe dan jumlah secret yang dikumpulkan.
f. Tinggikan kepala tempat tidur, letakkan pada posisi semifowler.
g. Ajarkan tehnik batuk efektif dan cara menghindari allergen.
h. Anjurkan aktifitas fisik.
i. Pindahkan pasien dari satu sisi tempat tidur ke sisi tempat tidur yang
lain setiap 2 jam sekali.
j. Pertahankan keadekuatan hidrasi untuk menurunkan viskositas
sekresi.
k. Informasikan pada pasien sebelum memulai prosedur.
l. Kerja sama dengan tim medis dalam memberikan obat
bronkhodilator
m. Berkolaborasi dengan dokter dalam pemberian ekspektoran dan
nebulizer.
n. Berikan tambahan oksigen masker/oksigen kanul sesuai indikasi.
o. Lakukan pengisapan nasofaring/orofaring sesuai kebutuhan.
p. Informasikan kepada pasien dan keluarga bahwa merokok
merupakan kegiatan yang dilarang di dalam ruangan perawatan.
q. Jelaskan penggunaan peralatan pendukung dengan benar (missal
oksigen, pengisapan, inhaler).
2. Mempertahankan pola pernafasan kembali efektif.
b. Atur posisi sesuai dengan kebutuhan (semifowler).
c. Berikan oksigenasi.
d. Ajarkan tehnik bernafas dan relaksasi yang benar.
3. Mempertahankan pola pernafasan kembali efektif
a. Awasi perubahan status pernafasan.
b. Atur posisi sesuai dengan kebutuhan (semifowler)
c. Berikan oksigenasi.
d. Lakukan suction bila memungkinkan.
e. Berikan nutrisi tinggi protein dan rendah lemak.
f. Ajarkan tehnik bernafas dan relaksasi yang benar.
g. Pertahankan berkembangnya paru dengan memasang ventilasi
mekanis, chest tube, dan chest drainase sesuai dengan indikasi.
4. Memperbaiki perfusi jaringan.
a. Kaji perubahan tingkat perfusi jaringan (capillary refill time)
b. Berikan oksigenasi sesuai dengan kebutuhan.
c. Pertahankan asupan dan pengeluaran.
d. Cegah adanya perdarahan.
e. Hindari terjadinya valsava maneuver seperti mengedan, menafas dan
batuk.
PROGRAM STUDI DIII KEPERAWATAN FAKULTAS KEPERAWATAN USU
FORMAT PENGKAJIAN PASIEN DI RUMAH SAKIT
I. BIODATA
IDENTITAS PASIEN
Nama : Tn. M
Jenis Kelamin : Laki-laki
Umur : 77 Tahun
Status Perkawinan : Kawin
Agama : Islam
Pendidikan : SLTA
Pekerjaan : Wiraswasta
Alamat : Jl. Sunggal Kp.Tempel Medan
Tanggal Masuk RS : 16 Juni 2013
No. Register : 00.56.30.85
Ruangan/kamar : Rindu A4 / II2
Golongan Darah :
Tanggal Pengkajian : 17 Juni 2013
Tanggal Operasi : -
Diagnosis Medis : Stroke Non Hemoregik
II. KELUHAN UTAMA :
Pasien mengeluhkan susah bernafas.
III. RIWAYAT KESEHATAN SEKARANG A. Provocative/palliative
1. Apa Penyebabnya :
Adanya secret pada bersihan jalan nafas
Hal-hal yang memperbaiki keadaan :
B. Quantity/quality
1. Bagaimana dirasakan
Pasien merasa susah bernafas karena adanya penumpukan secret di
bersihan jalan nafas.
2. Bagaimana dilihat
Pasien tampak sesak dan gelisah.
C. Region
1. Dimana lokasinya
Adanya secret di tenggorokan/bersihan jalan nafas
2. Apakah menyebar
Tidak.
D. Severity
Akibatnya, pasien mengalami kesulitan bernafas dan merasa sesak.
E. Time
Pasien susah bernafas jika berbaring
IV. RIWAYAT KESEHATAN MASA LALU A. Penyakit yang pernah dialami
Pasien memiliki riwayat penyakit hipertensi kurang lebih 1 tahun yang lalu
B. Pengobatan/tindakan yang dilakukan
Apabila hipertensi kambuh, pasien minum captopril.
C. Pernah dirawat/dioperasi
Sebelumnya pasien tidak pernah dirawat di rumah sakit.
D. Lama dirawat -
E. Alergi
Pasien tidak memiliki riwayat alergi terhadap makanan maupun obat-obatan.
V. RIWAYAT KESEHATAN KELUARGA A. Orang Tua
Orang tua pasien sudah meninggal dunia beberapa tahun yang lalu.
Riwayat hipertensi (-)
B. Saudara Kandung
Pasien anak ke 1 dari 6 bersaudara. Riwayat hipertensi (-)
C. Penyakit Keturunann Yang Ada
Pasien mengatakan bahwa tidak ada penyakit keturunan dalam keluarga.
D. Anggota Keluarga Yang Meninggal
Orang tua pasien.
E. Penyebab Meninggal
Karena sudah tua, penyakit tidak jelas.
VI. RIWAYAT KEADAAN PSIKOSOSIAL A. Persepsi pasien tentang penyakitnya
Pasien mengatakan penyakitnya bisa disembuhkan.
B. Konsep Diri
1. Gambaran diri : Pasien dapat menerima gambaran dirinya.
2. Ideal diri : Pasien ingin cepat sembuh dan beraktivitas kembali.
3. Harga diri : Pasien merasa rendah diri dengan keadaannya.
4. Peran diri : Peran pasien sebagai ayah dan suami berubah akibat
proses penyakitnya
5. Identitas : Pasien merupakan kepala keluarga di keluarganya.
C. Keadaan emosi
Keadaan emosi pasien stabil. Pasien dapat mengontrol emosi dan
mengungkapkan emosi dengan baik.
D. Hubungan sosial
1. Orang yang berarti :
Bagi pasien orang yang berarti bagi dirinya adalah keluarganya, isitrinya,
2. Hubungan dengan keluarga :
Hubungan pasien dengan keluarga terjalan dengan baik dan haromis. Hal
ini dapat dibuktikan dengan adanya dukungan dari keluarga dan selama
pasien dirawat di rumah sakit selalu ada keluarga yang menunggu pasien.
3. Hubungan dengan orang lain :
Hubungan pasien dengan orang lain terjalan dengan baik. Hal ini
dibuktikan dengan mampunya pasien bersosialisasi dengan sesama
penghuni kamar II2 Rindu A4 RSUP H. Adam Malik, Medan.
4. Hambatan dalam berhubungan dengan orang lain :
Karena penyakit yang dideritanya, pasien mengalami kesulitan dalam
berbicara. Sehingga hal ini menghambat pasien dalam berinteraksi
dengan orang lain.
E. Spiritual
1. Nilai dan keyakinan :
Pasien menganut agama Islam dan nilai-nilai yang terkandung di
dalamnya. Pasien mengatakan penyakitnya akan disembuhkan Tuhan.
2. Kegiatan ibadah :
Untuk sementara ini kegiatan ibadah pasien tidak dapat dilakukan
sebagaimana mestinya dikarenakan penyakit yang diderita pasien. Untuk
kegiatan Shalat dan lainnya hanya dilakukan pasien jika ia merasa cukup
kuat.
VII. PEMERIKSAAN FISIK A. Keadaan Umum
Pasien sadar dan tampak lemah dan gelisah.
B. Tanda-tanda Vital
1. Suhu tubuh : 37oc
2. Tekanan darah : 140/80 mmHg
3. Nadi : 80 x/menit
4. Pernafasan : 28 x/menit
5. Skala nyeri : 0
7. BB : 80kg
C. Pemeriksaan head to toe
1. Kepala dan rambut
− Bentuk : Simetris
− Kulit kepala : Bersih
2. Rambut
− Penyebaran dan keadaan rambut : Warna rambut hitam dan putih beruban dengan penyebaran
yang merata diseluruh kepala.
− Bau : Tidak ada bau tidak sedap.
− Warna kulit : Sawo matang.
3. Wajah
− Warna kulit : Pucat.
− Struktur wajah : Bentuk wajah oval, simetris. 4. Mata
− Kelengkapan dan kesimetrisan : kedua mata lengkap dan keduanya simetris, pergerakan
bola mata normal
− Palpebra : Normal dan tidak ada
pembengkakan
− Konjungtiva dan sclera : Konjungtiva tidak anemis, Sklera tidak ikterik.
− Pupil : Isokor kanan dan kiri
masing-masing 3mm
− Cornea dan iris : Kornea bening.refleks terhadap cahaya(+)
− Visus : Tidak dikaji.
5. Hidung
− Tulang hidung dan posisi septum nasi : Normal, simetris, tidak ada kelainan
− Lubang hidung : Normal, simetris, terdapat secret.
− Cuping hidung : Tidak ada pernafasan cuping hidung.
6. Telinga
− Bentuk telinga : Bentuk daun telinga normal, simetris,
− Ukuran telinga : Normal
− Lubang telinga : Tidak ada serumen maupun
cairan.
− Ketajaman pendengaran : Normal dan dapat
mendengar dengan baik.
7. Mulut dan faring
− Keadaan bibir : mukosa bibir kering, sedikit pecah-pecah, tidak ada tanda
sianosis.
− Keadaan gusi dan gigi : Gigi bersih, beberapa gigi sudah tanggal dikarenakan
faktor usia, gusi berwarna
pink,tidak ada pendarahan
pada gusi.
− Keadaan lidah : Saat dijulurkan lidah deviasi ke kanan
− Orofaring : Normal
8. Leher
− Trachea : Normal, tidak ada massa
ataupun nyeri tekan.
− Thyroid : Tidak ada pembengkakan
− Suara : Suara tidak jelas, ada gangguan komunikasi
− Kelenjar limfe : Tidak ada pembesaran kelenjar limfe
− Vena jugularis : Teraba, kuat, teratur.
− Denyut nadi karotis : Teraba, kuat, teratur. 9. Pemeriksaan integument
− Kebersihan : Kurang bersih.
− Kehangantan : Hangat, suhu permukaan kulit 37oc
− Warna : Sawo matang
− Turgor : Kembali < 2 detik
− Kelembapan : Kering.
− Kelainan pada kulit : Tidak ada kelainan pada kulit. 10.Pemeriksaan payudara dan ketiak
− Ukuran dan bentuk : Tidak dikaji.
− Warna payudara dan aerola : Tidak dikaji.
− Kondisi payudara dan putting : Tidak dikaji.
− Produksi ASI : Tidak dikaji.
− Aksila dan klafikula : Tidak dikaji. 11.Pemeriksaan thorak/dada
− Inspeksi thorak : Normal
− Pernafasan : Frekuensi nafas 28 x/menit
− Tanda kesulitan bernafas : Ada tanda kesulitan bernafas karena adanya secret yang menghambat
bersihan jalan nafas.
12.Pemeriksaan paru
− Palpasi getaran suara : Normal dan getaran suara teraba.
− Perkusi : Resonan.
− Auskultasi : Suara nafas ronchi (+), suara ucapan kurang jelas, suara tambahan tidak
13.Pemeriksaan jantung
− Inpeksi : Tidak ada pembengkakan jantung
− Auskultasi : Bunyi jantung normal Lub-Dub
− Perkusi : Dullness
− Palpasi : Tidak ada pulsasi
14.Pemeriksaan abdomen
− Inspeksi : Bentuk simetris, cekung, terlihat pulsasi aorta abdominalis.
− Auskultasi : Bunyi peristaltik usus 7 x/menit
− Palpasi : Tidak ada nyeri tekan, tidak ada
benjolan atau teraba massa
abnormal, tidak asites, tidak ada
pembengkakan hepar.
15.Pemeriksaan kelamin dan daerah sekitarnya
− Genitalia : Tidak dikaji
− Anus dan perineum : Tidak dikaji 16.Pemeriksaan musculoskeletal/ekstremitas :
Otot simetris ,tidak ada sianosis pada perifer ekstremitas, kekuatan otot 5,
tidak ada edema.
17.Fungsi neurologi :
GCS =15
E=4 M=6 V=5
Nervus cranialis :
N. I (olfaktorius) : Pasien memiliki penciuman yang
baik
N.II (optikus) : Pasien memiliki penglihatan yang
baik.
N.III (okulomotorius) : pasien dapat menggerakkan kelopak
mata ke atas, pupil isokor
N.IV (trochlearis) : pasien dapat menggerakkan mata ke
N.V (trigeminus) : pasien dapat membuka dan menutup
mulut, dapat mengunyah.
N.VI (abducent) : pasien dapat menggerakkan mata ke
lateral
N.VII (facialis) : sudut mulut pasien tertarik ke kiri.
N.VIII (vestibulocochlearis) : pasien memiliki pendengaran yang normal
N.IX (glosofaringeus) : pasien dapat merasa dengan baik.
N.X (Vagus) : releks menelan pasien baik
N.XI (accesorius) : pasien dapat mengangkat bahu kanan
dengan baik
N.XII (hipoglosus) : pasien menjulurkan lidah, lidah deviasi ke
kanan.
Fungsi motorik :
Pasien tidak dapat menggerakkan tangan kanan dan kaki kanan, pasien
juga tidak dapat berjalan. Derajat kekuatan motorik ekstremitas atas dan
bawah dekstra 3, sedangkan derajat kekuatan motorik ekstremitas atas
dan bawah sinistra 5.
Fungsi sensorik:
Pasien dapat mengidentifikasi sentuhan, tes tajam tumpul, panas dingin
dan getaran.
VIII.POLA KEBIASAAN SEHARI-HARI 1. Pola Makan dan Minum
− Frekuensi makan sehari : 3 x/hari
− Nafsu/selera makan : Selera makan pasien berkurang
− Nyeri ulu hati : Tidak ada nyeri ulu hati
− Alergi : Tidak ada riwayat alergi
− Mual dan muntah : pasien tidak ada merasa mual dan muntah
− Waktu pemberian makan : Sesuai dengan jam makan rumah sakit, pagi hari pukul 07.00 WIB, siang hari
pukul 12.30 WIB, malam hari pukul 18.00
− Jumlah dan jenis makan : 1 porsi dan menu biasa.
− Waktu pemberian cairan/minum : Pasien minum sehabis makan, setiap kali haus dan pemberian cairan
intravena RL 20 tetes/menit.
− Masalah makan dan muinum : Pasien mengalami sedikit kesulitan menelan maupun mengunyah.
2. Perawatan Diri/Personal Hygiene
− Kebersihan tubuh : Tubuh pasien kurang bersih,pasien tidak dapat bergerak dan melakukan perawatan diri secara mandiri, pasien di lap
dengan waslap dan air hangat 2x/hari oleh perawat dan keluarga.
− Kebersihan gigi dan mulut : Mulut dan gigi pasien kurang bersih, pasien tidak dapat melakukan perawatan diri secara mandiri,pasien menyikat
gigi 2 kali sehari dibantu keluarga.
− Kebersihan kuku kaki dan tangan : Kuku kaki dan tangan pasien bersih karena dipotong seminggu sekali oleh keluarga.
3. Pola Kegiatan/Aktifitas
Tabel 2.1 Pola Kegiatan/Aktifitas
Kegiatan Mandiri Sebahagian Total
Mandi
Makan
BAB
BAK
Ganti pakaian
4. Pola Eliminasi BAB
− Pola BAB : Pasien BAB 1 x/hari, biasanya pagi hari
− Karakter feses : Konsistensi semi padat.
− Riwayat perdarahan : Tidak pernah
− BAB terakhir : Sehari sebelum tanggal pengkajian (16 Juni 2013)
− Diare : Sedang tidak diare
BAK
− Pola BAK : Pasien menggunakan kateter.
− Karakter urin : Berwarna kuning, cair, berbau khas.
− Nyeri saat BAK : Tidak ada nyeri saat BAK
− Penggunaan diuretic : Tidak ada penggunaan diuretic.
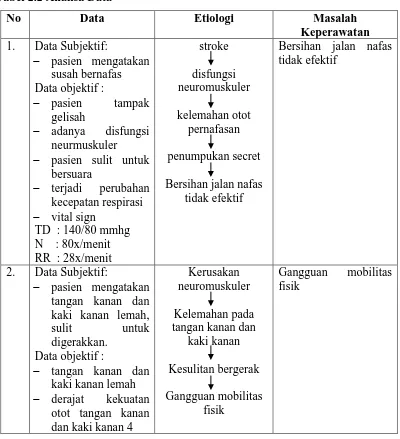
ANALISA DATA Tabel 2.2 Analisa Data
No Data Etiologi Masalah
Keperawatan
1. Data Subjektif:
− pasien mengatakan susah bernafas Data objektif :
− pasien tampak
gelisah
− adanya disfungsi neurmuskuler
− pasien sulit untuk bersuara
− terjadi perubahan kecepatan respirasi
− vital sign TD : 140/80 mmhg N : 80x/menit RR : 28x/menit
stroke disfungsi neuromuskuler kelemahan otot pernafasan penumpukan secret
Bersihan jalan nafas tidak efektif
Bersihan jalan nafas tidak efektif
2. Data Subjektif:
− pasien mengatakan tangan kanan dan kaki kanan lemah,
sulit untuk digerakkan.
Data objektif :
− tangan kanan dan kaki kanan lemah
− derajat kekuatan otot tangan kanan dan kaki kanan 4
Kerusakan neuromuskuler
Kelemahan pada tangan kanan dan
MASALAH KEPERAWATAN
1. Bersihan jalan nafas tidak efektif
2. Gangguan mobilitas fisik
DIAGNOSA KEPERAWATAN
1. Bersihan jalan nafas tidak efektif berhubungan dengan disfungsi
neuromuskuler ditandai dengan adanya secret di jalan nafas, frekuensi
nafas 28x/menit.
2. Gangguan mobilitas fisik berhubungan dengan kelemahan/kerusakan
neuromuskuler yang ditandai dengan tangan kanan dan kaki kanan pasien
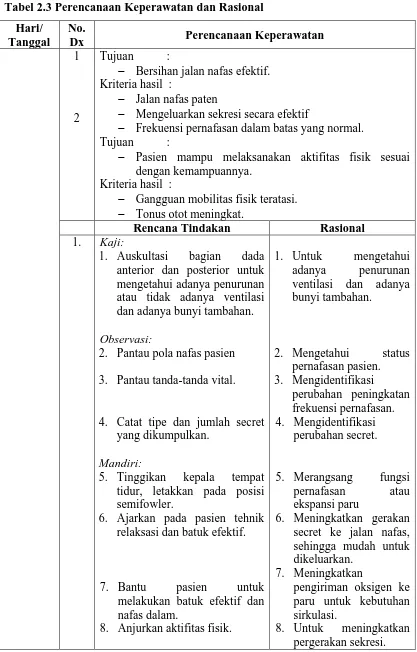
PERENCANAAN KEPERAWATAN DAN RASIONAL Tabel 2.3 Perencanaan Keperawatan dan Rasional
Hari/ Tanggal
No.
Dx Perencanaan Keperawatan
1
2
Tujuan :
− Bersihan jalan nafas efektif. Kriteria hasil :
− Jalan nafas paten
− Mengeluarkan sekresi secara efektif
− Frekuensi pernafasan dalam batas yang normal. Tujuan :
− Pasien mampu melaksanakan aktifitas fisik sesuai dengan kemampuannya.
Kriteria hasil :
− Gangguan mobilitas fisik teratasi.
− Tonus otot meningkat.
Rencana Tindakan Rasional
1. Kaji:
1. Auskultasi bagian dada anterior dan posterior untuk mengetahui adanya penurunan atau tidak adanya ventilasi dan adanya bunyi tambahan.
Observasi:
2. Pantau pola nafas pasien
3. Pantau tanda-tanda vital.
4. Catat tipe dan jumlah secret yang dikumpulkan.
Mandiri:
5. Tinggikan kepala tempat tidur, letakkan pada posisi semifowler.
6. Ajarkan pada pasien tehnik relaksasi dan batuk efektif.
7. Bantu pasien untuk
melakukan batuk efektif dan nafas dalam.
8. Anjurkan aktifitas fisik.
1. Untuk mengetahui
adanya penurunan ventilasi dan adanya bunyi tambahan.
2. Mengetahui status
pernafasan pasien. 3. Mengidentifikasi perubahan peningkatan frekuensi pernafasan. 4. Mengidentifikasi perubahan secret.
5. Merangsang fungsi pernafasan atau ekspansi paru
6. Meningkatkan gerakan secret ke jalan nafas, sehingga mudah untuk dikeluarkan.
7. Meningkatkan
pengiriman oksigen ke paru untuk kebutuhan sirkulasi.
9. Pindahkan pasien dari satu sisi tempat tidur ke sisi tempat tidur yang lain setiap 2 jam sekali.
10.Pertahankan keadekuatan hidrasi untuk menurunkan viskositas sekresi.
Kolaborasi:
11.Berikan tambahan oksigen masker/oksigen kanul sesuai indikasi.
12.Berkolaborasi dengan dokter
dalam pemberian ekspektoran.
13.Lakukan pengisapan
nasofaring/orofaring sesuai kebutuhan.
14.Lakukan kolaborasi fisioterapi dada.
15.Lakukan pemberian nebulizer.
Penkes:
16.Informasikan kepada pasien dan keluarga bahwa merokok merupakan kegiatan yang dilarang di dalam ruangan perawatan.
17.Jelaskan penggunaan
peralatan pendukung dengan benar (missal oksigen, pengisapan, inhaler).
18.Informasikan pada pasien sebelum memulai prosedur.
9. Meningkatkan pergerakan sekresi.
10.Memobilisasi keluarnya secret.
11.Membantu
mengencerkan secret sehingga mudah untuk dikeluarkan.
12.Membantu
mengencerkan secret
13.Merangsang terjadinya batuk atau pembersihan jalan nafas secara mekanik pada pasien yang tak mampu batuk secara efektif. 14.Kelembaban menurunkan kekentalan secret dan mempermudah pengeluaran secret.
15.Dapat mengencerkan secret dan melancarkan jalan nafas.
16.Dengan memberikan informasi diharapkan tingkat pengetahuan keluarga tentang kesehatan bertambah.
17.Menambah
pengetahuan pasien dan
keluarga tentang tindakan yang akan dilakukan.
18.Mengurangi kecemasan
2 Kaji:
1. Kaji kemampuan secara fungsional.
Mandiri:
2. Ubah posisi minimal setiap 2 jam.
3. Ajarkan pasien latihan rentang gerak aktif dan pasif, libatkan keluarga dalam melakukan tindakan.
4. Buat jadwal latihan aktif diantara waktu makan dan mandi.
Kolaborasi:
5. Kolaborasi dengan ahli fisioterapi untuk latihan fisik pasien.
1. Mengidentifikasi atrofi otot, mrningkatkan sirkulasi, mencegah kontraktur.
2. Menurunkan resiko terjadinya iskemia jaringan.
3. Meminimalkan atrofi otot, meningkatkan sirkulasi, membantu mencegah kontraktur. 4. Hal ini mendukung
frekuensi latihan pada sendi yang terkena dan mengurangi resiko perkembangan
kontraktur.
5. Peningkatan
PELAKSANAAN KEPERAWATAN Tabel 2.4 Pelaksanaan Keperawatan
Hari/ Tanggal
No. Dx
Implementasi Keperawatan Evaluasi (SOAP)
Selasa 18 juni 2013
1. Kaji:
1. Mengauskultasi bagian dada anterior dan posterior untuk mengetahui adanya penurunan atau tidak
adanya ventilasi dan adanya bunyi tambahan.
Observasi:
2. Memantau pola nafas pasien.
3. Mengukur tanda-tanda vital.
TD: 130/80 mmhg HR: 76x/menit RR: 26x menit
Mandiri:
4. Meninggikan kepala tempat tidur pasien.
5. Mengubah posisi pasien semi fowler.
6. Mengajarkan pasien tentang tehnik relaksasi (tarik nafas dalam)
7. Mengajarkan batuk efektif 8. Membantu pasien dalam
melakukan batuk efektif. 9. Menganjurkan pasien untuk
menggunakan obat inhaler (vikss) untuk
mengencerkan secret. 10.Menganjurkan kepada
pasien untuk mempertahankan keadekuatan hidrasi.
Kolaborasi:
11.Melakukan pemberian nebulizer
S: Pasien mengatakan sesak nafas berkurang dan dapat
mengeluarkan secret secara efektif.
O: sesak nafas berkurang, frekuensi pernafasan belum normal, dapat mengeluarkan secret secara efektif
A: Masalah teratasi sebagian.
Penkes:
12.Menginformasikan kepada pasien dan keluarga bahwa merokok merupakan kegiatan yang dilarang di ruang perawatan.