BAB 2
TINJAUAN PUSTAKA
2.1 Definisi
Kanker payudara adalah tumor ganas yang berasal dari sel-sel epitel payudara (AJCC, 2010). Kanker payudara adalah penyakit heterogen dengan penampilan bervariasi morfologi, fitur molekuler, perilaku, dan respon terhadap terapi. Tumor ganas adalah sekelompok sel-sel kanker yang dapat tumbuh (menyerang) menjadi jaringan atau menyebar (metastasis) ke daerah yang jauh dari tubuh sekitarnya. Tumor ini tumbuh progresif dan relatif cepat membesar. Penyakit ini terjadi hampir seluruhnya pada wanita, tetapi pria bisa terkena juga (American Cancer Society, 2013). Kanker payudara adalah penyakit heterogen yang ekstrim disebabkan oleh interaksi faktor genetik dan faktor risiko lingkungan yang menyebabkan akumulasi perubahan progresifitas genetik dan epigenetik sel kanker payudara (Conzen SD, et al.)
2.2 Epidemiologi
Diagram 2.2.1 : Situasi Penyakit Kanker di Indonesi Tahun 2004-2006
American Cancer Society memperkirakan kanker payudara di Amerika Serikat untuk 2013 adalah sekitar 232.340 kasus baru kanker payudara invasif akan didiagnosis pada wanita, sekitar 64.640 kasus baru kanker in situ (CIS) akan didiagnosis (CIS adalah non-invasif dan merupakan bentuk awal dari kanker payudara) dan sekitar 39.620 wanita akan meninggal akibat kanker payudara.
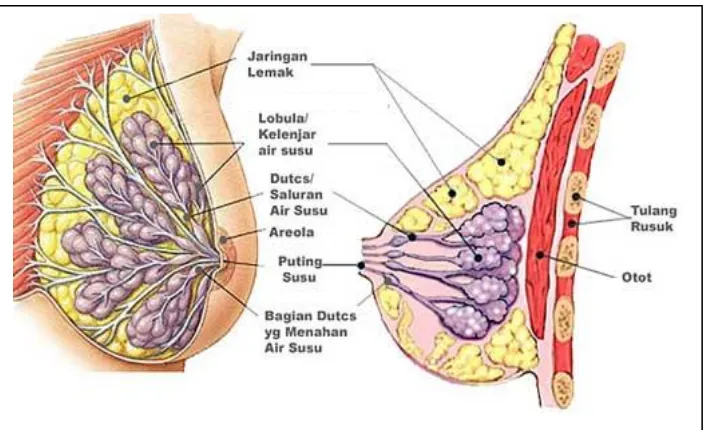
2.3 Anatomi dan Fisiologi
Untuk dapat mengenal perjalanan penyakit kanker payudara dengan baik dan memahami dasar – dasar tindakan operasi pada kanker payudara maka sangat penting diketahui anatomi payudara itu sendiri.
Payudara terletak pada batas hemithoraks kanan dan kiri dengan batas-batas sebagai berikut (Ramli M, 1995):
1. Batas-batas payudara yang tampak dari luar: a. Superior : Iga II dan III
b. Inferior : Iga VI dan VII c. Medial : Pinggir sternum
d. Lateral : Garis aksilaris anterior 2. Batas-batas payudara yang sesungguhnya:
a. Superior : Hampir sampai klavikula b. Medial : Garis tengah
c. Lateral : M. Latissimus dorsi Payudara dibagi menjadi lima bagian :
1. Kwadran lateral atas. 2. Kwadran medial atas 3. Sentral ( subareolar ). 4. Kwadran lateral bawah. 5. Kwadran medial bawah.
Gambar 2.3.1 : Anatomi Payudara
Klasifikasi Histopatologi Kanker Payudara :
Klasifikasi histopatologi kanker payudara adalah berdasarkan atas : 1. WHO (WHO Classification of Breast Tumors)
2. Japanese Breast Cancer Society (1984) Histological Classification of Breast Tumors
MalignantCarcinoma
1. Non Invasive Carcinoma :
a. Non invasive ductal carcinoma
b. Lobular carcinoma in situ
2. Invasive Carcinoma :
a. Invasive ductal carcinoma
1. Papillobular carcinoma
2. Solid-tubular carcinoma
3. Scirrhous carcinoma
b. Special types
1. Mucinous carcinoma
2. Medullary carcinoma
4. Adenoid cystic carcinoma
5. Squamous cell carcinoma
6. Spindle cell carcinoma
7. Apocrine carcinoma
8. Carcinoma with cartilaginous and or osseous metaplasia
9. Tubular carcinoma
10. Secretory carcinoma
11. Others
Tipe Histopatologi (Page, et al., 2005) :
1. Pathology Evolution of Preinvasive Breast Cancer
2. The Atypical Ductal Hyperplasia
3. Pathology of In Situ Breast Cancer
a. Lobular Carcinoma In Situ
b. Pleomorphic LCIS
c. Ductal Carcinoma In Situ (DCIS) Grades / Van Nuys Prognostic Score
d. Paget’s Disease (nipple)
4. Pathology of Invasive Breast Cancer
a. Invasive Ductal Carcinoma
b. Invasive Lobular Carcinoma
5. Pathology of Special Forms of Breast cancer
a. Tubular Carcinoma
h. Mammary Carcinoma with Osteoclast-like Giant Cell
i. Lipid Rich Carcinoma
j. Glycoge Rich Carcinoma
l. Neuroendocrine Carcinoma
m. Adenoid Cystic Carcinoma
n. Inflammatory Carcinoma
o. Pyllodes Tumor
p. Sarcoma
q. Angiosarcoma
r. Malignant Lymphoma
s. Metastatic Tumors to the breast (melanoma, adenocarcinoma, carcinoid)
Teknologi DNA micro-array / genes profilling menggolongkan kanker payudara dapat digolongkan berdasarkan pada :
1. Kanker payudara dengan perjalanan penyakit yang indolent
2. Kanker payudara dengan perjalanan penyakit yang agresif dan prognosis buruk
3. Ekspresi Estrogen Reseptor (ER) 4. Ekspresi Progesteron Reseptor (PR) 5. Ekspresi dari HER2
Berdasarkan pada pemeriksaan protein markers seperti ER (Estrogen Receptor), PR (Progesteron Receptor) dan HER2, maka kanker payudara dapat dibagi atas beberapa tipe yaitu tipe Luminal A, Luminal B, Tripple Negative (Basal) dan HER-2positif.
Penggolongan ini dapat menentukan pilihan terapi tambahan yang sesuai
2. 4 Etiologi
Etiologi kanker payudara sampai saat ini belum diketahui pasti, namun dapat dicatat pula bahwa penyebab itu sangat mungkin multifaktorial yang saling mempengaruhi satu sama lain, antara lain :
1. Konstitusi genetika, berdasarkan :
a. Adanya kecenderungan pada keluarga tertentu lebih banyak kanker payudara dari pada keluarga lain.
b. Pada kembar monozigot terdapat kanker yang sama.
c. Terdapat persamaan lateralitas kanker payudara pada keluarga dekat dari penderita kanker payudara.
2. Pengaruh hormonal, berdasarkan bahwa :
a. Kank
er payudara umumnya pada wanita, pada laki – laki kemungkinan sangat rendah.
b. Pada
usia diatas 35 tahun insidennya jauh lebih tinggi.
c. Tern
yata pengobatan hormonal banyak yang memberikan hasil pada kanker payudara stadium lanjut.
3. Virogen :
Pada air susu ibu ditemukan ( partikel ) virus yang sama dengan yang
terdapat pada air susu tikus yang menderita kanker payudara, tetapi perannya sebagai faktor penyebab pada manusia tidak dapat dipastikan.
4. Makanan
Sampai sekarang tidak terbukti bahwa diet lemak berlebihan dapat memperbesar atau memperkecil resiko kanker payudara.
5. Radiasi daerah dada
2.5 Gejala Klinis Pada anamnesis:
1. Keluhan di payudara dan aksila a. Adanya benjolan padat
b. Ada tidaknya rasa nyeri (awal pertumbuhan kanker payudara sering tidak menimbulkan rasa nyeri)
c. Kecepatan tumbuh (agresivitas, doubling time tumor, gompertz curve)
d. Nipple discharge (satu sisi, satu muara, warna merah / darah /
serosanguinous, disertai masa tumor) e. Retraksi papilla mammae
f. Krusta dan eksim yang tidak sembuh pada aerola atau papilla mammae dengan atau tanpa masa tumor (paget’s disease)
g. Kelainan kulit di atas tumor (skin dimpling, ulceration, venous ectasia,
peau d’orange, satelitte nodule)
h. Adanya benjolan di aksila atau di leher / supraklavikula (pembesaran KGB aksila, supraklavikula)
i. Edema lengan disertai adanya benjolan di payudara atau aksila ipsilateral 2. Keluhan di tempat lain:
a. Nyeri tulang yang terus menerus dan semakin berat (di daerah vertebra, pelvis, femur)
b. Rasa sakit, “nek” dan “penuh” di ulu hati c. Batuk yang kronis dan sesak napas
d. Sakit kepala hebat, muntah dan gangguan sensorium 3. Faktor-faktor resiko (terkena kanker payudara)
a. Usia penderita (semakin tua semakin meningkat resikonya)
b. Usia melahirkan anak pertama ”aterm” (> 35 tahun semakin tinggi resiko) c. Paritas
d. Riwayat laktasi (tidak laktasi ”sedikit” meningkatkan resiko) e. Riwayat menstruasi
a. Pemakaian obat-obat hormonal (pil KB, HRT) yang dipergunakan jangka panjang
b. Riwayat keluarga dengan kanker payudara dan kanker ovarium (family clustering breast cancer and familial/ heriditary breast cancer, BRCA 1 &
BRCA 2)
c. Riwayat operasi tumor payudara jinak seperti atypical ductal hyperplasia, florid papilloma
d. Riwayat operasi kanker ovarium (pada usia muda)
e. Riwayat radiasi didaerah dada / payudara pada usia muda (radiasi terhadap
Hodgkin disease / Non Hodgkin Lymphoma) Tabel 2.5.1 Klasifikasi TNM pada Kanker Payudara
Sumber : Klasifikasi TNM Kanker Payudara ( AJCC, 1992 ) Stadium Kanker Payudara
Stadium II : Tumor dengan diameter < 2 cm dengan metastasis axilla atau tumor dengan diameter 2 – 5 cm dengan atau tanpa metastasis axilla.
Stadium IIIa : Tumor dengan diameter > 5 cm tapi masih bebas dari jaringan sekitarnya dengan atau tanpa metastasis axilla yang masih bebas satu sama lain atau tumor dengan metastasis axilla yang melekat.
Stadium IIIb : Tumor dengan metastasis infra atau supraklavikula atau tumor yang telah menginfiltrasi kulit atau dinding thorak. Stadium IV : tumor yang telah mengadakan metastasis jauh.
2.6 Pemeriksaan Penunjang
Pemeriksaan penunjang yang diharuskan anatara lain mammografi dan USG payudara, foto toraks, dan USG abdomen (hati).
1. Pemeriksaan Biopsi Jarum Halus (Fine Needle Aspiration Biopsy / FNAB / FNA)
2. Dilakukan pada lesi / tumor payudara yang klinis dan radiologis / imaging
dicurigai ganas.
3. Pemeriksaan Histopatologi (masih merupakan gold standart diagnosis) 4. Pemeriksaan Laboratorium
Pemeriksaan laboratorium rutin dan kimia darah guna kepentingan pengobatan dan informasi kemungkinan adanya metastasis (transaminase, alkali fosfatase, kalsium darah, tumor marker / penanda tumor “CA 15-3 ; CEA”).
2.7 Ekspresi Protein Ki-67 pada Kanker Payudara
yang secara langsung berlawanan dengan antigen inti sel dari limfoma non-hodgkin pada manusia (Yerushalmi, et al., 2010).
Dengan tidak ditemukannya Ki-67 pada sel yang tidak membelah dan terdapatnya protein ini pada jaringan yang mengalami pembelahan telah menunjukkan bahwa protein ini berperan penting sebagai suatu penanda pembelahan sel. Sejumlah penelitian dalam skala yang besar telah menegaskan temuan ini dan jarang dilaporkan adanya ekspresi Ki-67 pada sel yang tidak membelah. Gen Ki-67 terdapat pada lengan panjang kromosom 10 manusia (10q25).
Pada tahun 1993, Schluter, et al., telah mempublikasikan sequence cDNA lengkap yang mengkode protein tersebut. Terdapat dua spesies mRNA alternatif yang dihasilkan dari penyambungan dua protein isoform pengkode tersebut. Protein isoform Ki-67 yang berukuran besar memiliki massa molekul sebesar 359 KD dan yang berukuran kecil memiliki massa sebesar 320 KD.
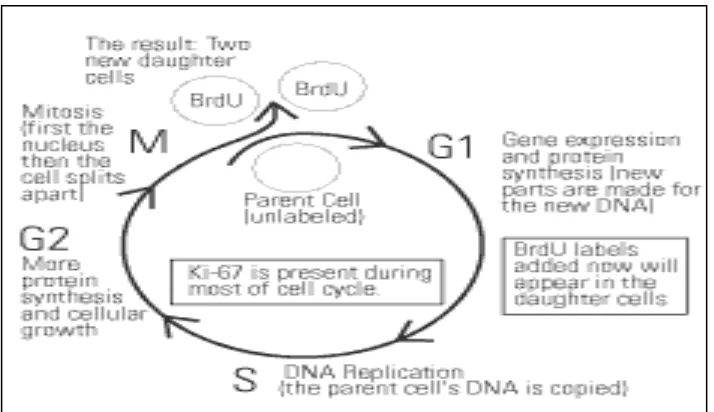
Keberadaan ataupun ketiadaan sequence yang dikode oleh exon 7 dari gen tersebut yang membedakan diantara kedua isoform tersebut. Ekspresi Ki-67 dapat dideteksi disepanjang siklus sel dan intensitas ekspresi Ki-67 tersebut bervariasi sehingga menimbulkan kekuatiran akan terjadinya kesalahan didalam penentuan klasifikasi siklus sel sebagai sel yang tidak membelah (Fasanella, et al., 2011). Gen Ki-67 diekspresikan pada sel yang mengalami proliferasi selama fase G1 pertengahan dan meningkat pada level S dan G2 dan mencapai puncaknya pada fase M serta tidak terdeteksi pada fase istirahat (G0 dan awal G1) (Tan, et al.,
2005).
Antibodi monoklonal Ki-67 yang asli, ketika digunakan untuk pegecatan imunohistokimia dilaporkan awalnya untuk mengecat sel yang mengalami proliferasi pada jaringan tanpa fiksasi, bukan pada sampel dengan formaline-fixed paraffin-embedded. Pada tahun 1992, Cattoretti, et al., melaporkan hasil yang lebih baik pada pengecatan Ki-67 dengan sampel paraffin embedded setelah berkembangnya antibodi baru MIB-1 dan MIB-3. Pengecatan dengan MIB-1 dan MIB-3 dari sampel formaline-fixed paraffin embedded dapat ditingkatkan dengan
Gambar 2.7.1 : Siklus Antigen Ki-67
Meskipun sekarang telah tersedia banyak antibodi yang dijual untuk pengecatan Ki-67 pada jaringan yang fresh maupun yang paraffin-embedded, MIB-1 masih merupakan yang terbanyak dipakai pada penelitian-penelitian sekarang ini. Ekspresi Ki-67 biasanya ditentukan sebagai persentase sel tumor yang tercat positif oleh antibodi, dengan menggunakan pengecatan inti sebagai kriteria positif yang paling umum (Aleskandarany, et al., 2011; Yerushalmi, et al., 2010).
Jaringan payudara yang sehat mengekspresikan Ki-67 dalam level yang
Ekspresi Ki-67 tersebut menunjukkan adanya suatu hubungan yang baik dengan fraksi pertumbuhan dan tampaknya tidak diekspresikan selama proses repair DNA. Lebih lanjut, Ki-67 dinilai sebagai suatu penanda proliferasi sel dan pada kanker payudara invasif telah digunakan untuk mengelompokkan pasien kedalam kategori prognosis yang baik dan buruk (Tan, et al., 2005).
Ekspresi Ki-67 biasanya ditentukan sebagai persentase sel tumor yang tercat positif oleh antibodi dengan kriteria terekspresi pada bagian inti (Aleskandarany, et al., 2011; Yerushalmi, et al., 2010).
Antigen Ki-67 juga dikenal sebagai Ki-67 atau MKi-67 adalah protein yang pada manusia dikodekan oleh gen MKi-67 antigen yang diidentifikasi dengan antibodi monoklonal Ki-67.
Antigen Ki-67 adalah protein dari inti sel yang berperan untuk proliferasi sel. Lebih lanjut lagi hal ini berperan dengan transkripsi ribosom RNA. Inaktivasi antigen Ki-67 dapat menghambat sintesa ribosom RNA. Waktu paruh dari Ki-67 diperkirakan berkisar antara 1 - 1,5 jam.
Ki-67 digunakan untuk immunostaining dari tumor payudara yang berproliferasi tinggi. Ki-67 adalah marka seluler untuk proliferasi. Protein ini berperan hanya untuk membantu proliferasi sel. Ki-67 adalah marka yang baik untuk mengetahui tingkat pertumbuhan dari sel-sel tertentu. Fraksi Ki-67 akan positif pada sel tumor (indeks labelling Ki-67) sering dihubungkan dengan perjalanan klinik dari kanker. Contoh yang baik pada tulisan ini adalah tumor payudara, prostat, dan otak. Untuk tumor ini, nilai prognostik untuk survival dan rekurensi tumor telah berulang kali terbukti dalam beberapa analisis.
Dilakukan dengan pemeriksaan imunohistokimia dan menunjukkan Ki-67 diekspresikan pada fase siklus sel pada S, G1, G2, dan fase M, tetapi tidak ditemukan pada fase G0 (Haroon, et al., 2013). Pada sampel yang diambil dari jaringan payudara yang normal juga diekspresikan dengan kadar rendah (< 3% dari sel) pada sel yang ER negatif, tetapi tidak pada ER positif. Diartikan dengan pemeriksaan imunostaining antibodi monoklonal Ki-67, hal ini memungkinkan menilai sedikit perkembangan sel neoplasma populasi (Inwald, et al., 2013).
dan Luminal B yang diperkenalkan oleh Perou, et al. pada St. Gallen Consensus
2013 mayoritas ahli memutuskan Ki-67 memberikan nilai pada pemberian kemoterapi adjuvan pada kasus kanker payudara tertentu.
Gambar 2.7.2 Ki-67 Over Ekspresi ( Pembesaran 40 x )
Gambar 2.7.3 Ki-67 Low Ekspresi ( Pembesaran 40 x )
2.8 Grading Histopatologi
Derajat differensiasi kanker payudara dinilai berdasarkan System Nottingham Combined Histologic Grade (Elston-Ellis Modification of Scarff-
Bloom-Richardson Grading System) atau biasa disebut dengan Nottingham Grading System. Sistem ini menilai kanker payudara berdasarkan tiga karakteristik tumor yaitu formasi tubulus, pleomorfisme inti sel dan hitung mitosis. Sistem ini menggunakan skor 1-3 yang dinilai secara individual pada tiap faktor. Formasi tubulus dinilai dari jumlah persentase struktur glanduler yang jelas menunjukkan adanya lumen. Ambang batas yang dipakai adalah 10% dan 75% (Ellis, et al., 2012).
Gradasi histologis dibuat berdasarkan The Nottingham Combined Histologic Grades, yang merupakan modifikasi dari Bloom-Richardson. Grading histologis dibuat berdasarkan “pembentukan tubulus, plemorfisme dari nukleus, jumlah mitosis / mitotic rate”.
Nottingham grading system yang belakangan banyak digunakan untuk kanker payudara, mengkombinasikan nuclear grade, tubular formation, dan
mitotic rate. Ki-67 dan indeks mitosis adalah merupakan marker dari proliferasi sel. Ki-67 diekspresikan pada seluruh fase dari siklus sel kecuali fase G0, yang merupakan fase istirahat, dan menimbulkan anggapan bahwa nilainya sebagai faktor prognostik adalah lebih tinggi dibandingkan dengan mitotic rate
(Yerushalmi, et al., 2010; Weisner, et al., 2009).
Tabel 2.8.1 Bloom-Richardson Grading Histopatologi Kanker Payudara
Tumor Tubule Formation Score
>75% of tumor cells arranged in tubules 1
>10% and <75% 2
<10% 3
Number of Mitoses (low power scanning (X100), find most mitotically tumor area, proceed to high power (x400))
<10 mitoses in 10 high-power fields 1
>10 and <20 mitoses 2
>20 mitoses per 10 high power fields 3
Nuclear Pleomorphism (nuclear grade)
Cell nuclei are uniform in size and shape, relatively small, have
dispersed chromatin patterns, and are without prominent nucleoli 1 Cell nuclei are somewhat pleomorphic, have nucleoli, and are
intermediate size 2
Cell nuclei are relatively large, have prominent nucleoli or multiple
Untuk mendapatkan hasil akhir Bloom-Richardson (Nottingham) score, tambahkan skor dari pembentukan tubulus ditambah jumlah dari mitosis skor, ditambah skor dari inti pleomorfik. Rata gabungan mengkonversi sebagai berikut
Bloom-Richardson grade:
Bloom-Richardson (Nottingham)
Combined Scores Differentiation/BR Grade
ICD-O-3 6th Digit
3, 4, 5 Well-differentiated (BR low
grade) 1
6, 7 Moderately differentiated (BR
intermediate grade) 2
8, 9 Poorly differentiated (BR high
grade) 3
Kanker payudara dengan differensiasi baik mempunyai prognosis yang lebih baik dibandingkan yang berdifferensiasi buruk. Gradasi histologis ini penting untuk menentukan prognosis dan optimalisasi pengobatan. (Schnitt & Guidi, et al., 2004 ; Bleiweiss & Jaffer, et al., 2005).
Tabel 2.8.2 : Grading Histopatologi (Nottingham Combined Histologic Grade ) Gx Grade cannot be assessed
G I Low combined histologic grade (favorable)
G II Intermediete combined histologic grade (moderately favorable)
G III High combined histologic grade (unfavorable)
Sumber : Cancer Principle and Practise of Oncology. 2000
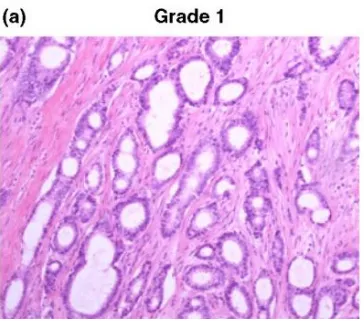
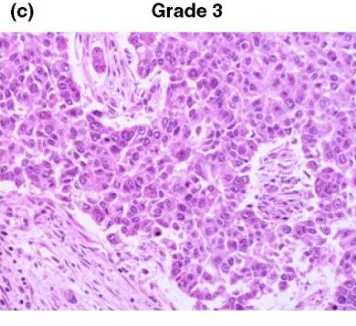
Gambar 2.8.2 Moderately-Differentiated Tumor (Grade II).
Gambar 2.8.3 Poorly-Differentiated Tumor (Grade III) tumor dengan tingkat ditandai pleomorfisme seluler dan sering mitosis dan tidak ada pembentukan tubulus (<10%).
Berdasarkan penelitian Haroon, et al., 2013, bahwa ekspresi Ki-67 memiliki korelasi positif dengan grading histopatologi berdasarkan pemeriksaan imunohistokimia dan data yang diperoleh dari penelitian tersebut. Dari penelitian ini mewakili fakta yang sama bahwa over ekspresi Ki-67 dapat digunakan sebagai penanda prognostik yang buruk.