BAB III TINJAUAN KASUS
Tanggal 2 Juni 2010, jam 05.00 WIB, Klien datang ke rumah sakit karena 2 bulan terakhir pasien mengeluh sesak napas saat aktivitas (DOE), sesak pada malam hari (PND), dada terasa berdebar-debar dan seperti ditindih benda berat. Klien mengatakan sebelumnya belum pernah mengalami hal tersebut. Klien tampak mengalami bengkak pada kedua tungkai, perut terasa penuh, dan dada terasa berdebar-debar. Nyeri dada tidak dirasakan. Klien didiagnosa dokter dengan diagnosa CHF NYHA III-IV e.c dd IHD, HHD, penyakit jantung katup. Klien dirawat di ruang UPJ kelas II dan mendapat terapi infus D5% 12 tpm dan Oksigen nasal kanul 2 L/menit. Klien diprogramkan untuk diperikasa laborat : darah rutin, GDS, Ureum kretinin, Na/ K/ kolesterol total, LDL, HDL, T2, asam urat, HbsAg, CKMB, troponin I, EKG, X-foto thorax AP/Lat. Klien dijadwalkan untuk program kateterisasi jantung pada tanggal 4 Juni 2010.
I. PENGKAJIAN A. Identitas Pasien
Nama : Tn. M
Umur : 48 tahun Jenis kelamin : Laki-laki
Agama : Islam
Pendidikan : SMA Pekerjaan : Wiraswasta
Alamat : Kendal
Suku bangsa : Jawa
Bahasa : Jawa, Indonesia
Tgl masuk : 2 Juni 2010 Jam 04.00 WIB Tgl Pengkajian : 2 Juni 2010 Jam 05.30 WIB Dx. Medis : Aorta Insufisiensi
No. Reg : 6335339
B. Riwayat Kesehatan 1. Keluhan Utama
Klien mengatakan sesak napas jika tidur terlentang pada malam hari, tidak bisa tidur dan dada terasa berdebar-debar, serta seperti ditindih benda berat.
Dua bulan terakhir pasien mengeluh sesak napas saat aktivitas (DOE), sesak pada malam hari (PND), dada terasa berdebar-debar dan seperti ditindih benda berat. Klien mengatakan sebelumnya belum pernah mengalami hal tersebut. Klien tampak mengalami bengkak pada kedua tungkai, perut terasa penuh, dan dada terasa berdebar-debar. Nyeri dada tidak dirasakan. Klien didiagnosa dokter dengan diagnosa CHF NYHA III-IV e.c dd IHD, HHD, penyakit jantung katup. Klien dijadwalkan untuk program kateterisasi jantung pada tanggal 4 Juni 2010.
3. Riwayat Kesehatan Dahulu
Klien memiliki Riwayat merokok dan telah berhenti 2 bulan yang lalu, klien memiliki riwayat hipertensi, DM tidak tahu, dyslipidemia tidak tahu, riwayat penyakit jantung pada keluarga disangkal.
4. Riwayat Operasi
Klien tidak pernah mengalami operasi sebelumnya.
C. Pengkajian Berdasarkan Handerson 1. Kebutuhan Oksigenasi
Tekanan darah: 150/70 mmHg; Nadi: 70 x/menit; Irama: ireguler; lemah. Pernafasan: 26 x/menit teratur dan dalam; Sesak nafas: (+); Cuping hidung: (-); Sianosis: (-); Batuk: (-); Auskultasi: wheezing (-), Ronkhi (-); Sianosis (-); Edema (+); Distensi vena leher (-), Nyeri dada: (-), JVP = 2 cm, Ekstremitas dingin: (-)
2. Kebutuhan Nutrisi-Cairan
a. Klien makan tiga kali sehari. Klien memiliki berat badan 85 Kg dengan tinggi badan 167 cm.
b. Indeks Massa Tubuh (IMT) klien = 85/(167)2 = 30 (Overweight) c. Kebutuhan kalori klien = F X A = (BBX 40) 0,9) = 3060 kkal/hari
d. Klien selama dirawat di Ruang Unit Perawatan jantung diit 1700 kkal, dan mengahabiskan setiap porsi yang diberikan.
e. Klien minum air putih 4-5 gelas belimbing @ 250 ml setiap hari, terpasang infus Dekstrose 5% 12 tpm.
f. Keseimbangan intake dan outpun cairan klien Tabel 3.1 Balance cairan klien
INTAKE (cc) OUTPUT (cc) BALANCE CAIRAN
Air minum : 1000
Infuse : 500
Urine : 1200
IWL : 1275
Air dalam makanan : 100 Injeksi : 10 Total : 1610 Feses : 100 Total : 2475 3. Kebutuhan Eliminasi
a. Klien BAB setiap hari 1 kali dengan konsistensi padat, tidak cair, tidak berdarah, dan berwarna kuning.
b. Klien BAK sebanyak 5-6 kali sehari dengan warna jernih dan lancar serta tidak sakit.
4. Kebutuhan Aktivitas-Latihan
Klien mengatakan jika beraktivitas berat cepat merasa lelah. Kemampuan klien dalam melakukan activity daily living (ADL) sebelum dan selama sakit adalah :
Sebelum Sakit : Klien dapat makan, mandi, berpakaian, toiletting, mobilitas ditempat tidur, dan berjalan secara mandiri. Kemampuan ROM aktif dapat dilakukan secar mandiri. Kekuatan otot 5 untuk ekstrimitas atas dan bawah.
Selama Sakit
Tabel 3.2 Tingkat ketergantungan klien menurut Indeks KATZ
Tgl
Aktivitas
Mandi Berpakaian Toiletting Mobilisasi Kontinen Makan Kategori
03/06/1 0
Mandiri Mandiri Mandiri Dibantu Mandiri Mandiri B
5. Kebutuhan Tidur-Istirahat
a. Klien tidur setiap hari selama 8 jam (tidur siang 2 jam, tidur malam 6 jam) b. Klien mengatakan bahwa tidurnya tidak memuaskan atau tidak merasa puas.
c.
Klien mengatakan tidak bisa tidur pada malam hari karena saat telentang dada terasa sesak.d.
Klien mengatakan tidak terbiasa dengan kondisi ruangan.e. Klien mengeluh tidak dapat tidur siang karena memikirkan proses kateterisasi yang akan dijalani.
f.
Klien mengatakan biasanya di rumah kalau akan tidur mendengarkan musik terlebih dahulu.Klien mandi setiap hari dan menggosok gigi, memotong kuku, serta mencuci rambut dibantu oleh keluarga dan perawat.
7. Pola Persepsi dan Sensori
Klien memiliki memori yang baik, perilaku sesuai, dan pola pikir serasi. Klien bisa membaca dan tidak ada gangguan penglihatan. Klien tidak menggunakan alat bantu dengar. Fungsi indra klien baik.
8. Kebutuhan Komunikasi dan Mental
Klien sering menanyakan pada perawat apakah saat proses kateterisasi jantung akan terasa sakit. Klien terlihat gelisah, kontak mata buruk, dan memainkan jari-jari tangan terus menerus. Wajah klien terlihat tegang dan mudah tersinggung.
Klien sering tidak fokus saat berkomunikasi dengan perawat.
9. Kebutuhan Kenyamanan
Klien tidak merasakan nyeri. Namun pada saat istirahat merasa tidak nyaman karena sesak napas pada posisi terlentang
10. Kebutuhan Seksualitas
Klien menikah pada usia 28 tahun dan sudah memiliki 2 anak.
11. Kebutuhan Stress dan Koping
Klien mengatakan saat sedang stress merasa ingin marah, klien mencoba meredam kemarahannya dengan mendengarkan musik. Saat dikaji Klien mengatakan takut dan khawatir terhadap proses kateterisasi yang akan dijalani. 12. Pola Konsep Diri
a.
Citra tubuhTn. M mengatakan dirinya sedang sakit dan tidak bisa melakukan apa-apa. Tn. M mengatakan tetap bersyukur atas keadaanya.
b. Identitas
Klien tidak ada masalah dengan identitasnya dan mengetahui identitasnya. c. Harga diri
Klien merasa tidak malu dirawat dirumah sakit karena klien ingin segera sembuh.
d. Peran
Klien mengatakan tidak tidak mengalami gangguan fungsi peran. Klien mengatakan dirinya adalah seorang ayah dan suami yang disayangi
Tn. M ingin cepat sembuh dan kembali dapat melakukan aktivitas sehari-hari.
13. Kebutuhan Rekreasi
Klien mengatakan biasanya jika hari libur pergi berekreasi dengan keluarganya.
14. Terapi Modalitas dan Spiritual
Klien adalah pemeluk agama islam yang taat. Klien rajin beribadah, dan selama sakit klien melakukan ibadah sholat 5 waktu di atas tempat tidur.
D. Pemeriksaan Fisik Head to Toe 1. Keadaan Umum
Sedang, composmentis, terlihat sesak napas, terlihat lelah.
2. Pemeriksaan Tanda-tanda Vital
Tekanan Darah : 150/70 mmHg, Nadi : 70 x/menit (ireguler, lemah) Respiratory Rate : 26 x/menit (teratur, dalam) , Suhu : 36, 5 oC
3. Pemeriksaan Kulit dan Rambut
a. Kulit : lembab, tidak ada akral dingin, ada edema di kedua tungkai kaki, capillary refill < 3”
b. Rambut : bersih, distribusi rata, beruban
4. Pemeriksaan Kepala dan Leher a. Kepala
Raut wajah : tampak gelisahdan tegang, kontak mata buruk, terlihat tidak fokus, terlihat mengantuk
Bentuk : mesochepal, tidak terdapat benjolan di kepala, simetris.
Mata : terlihat kantung mata, simetris mata kanan dan kiri, konjungtiva tidak anemis, skelera tidak ikterik, refleks pupil terhadap cahaya positif.
Telinga : sedikit serumen, fungsi pendengaran baik.
Hidung : tidak ada polip, tidak ada sekret, tidak ada nafas cuping hidung. Mulut : mukosa bibir lembab, bibir tidak pucat, tidak ada sariawan, gigi masih utuh, tidak ada sianosis
b. Leher
Tidak terdapat deviasi trakea, tidak ada pembesaran kelenjar limfe.
5. Pemeriksaan Dada a. Paru-paru
Inspeksi : bentuk simetris, ekspansi dada bersamaan dan tidak maksimal, ada retraksi interkosta.
Auskultasi : suara vesikuler pada seluruh lapang paru kanan dan kiri, tidak ada wheezing maupun ronchi.
Palpasi : Taktil fremitus kanan dan kiri sama. Perkusi : suara sonor
b. Jantung
Inspeksi : Ictus cordis tampak
Auskultasi : S1 normal, S2 melemah dengan bising early diastolic grade III/IV, punctum max. di LPD SIC II.
Palpasi : IC teraba di SIC VI 1 cm di LMCS Perkusi : Redup
6. Pemeriksaan Abdomen
Inspeksi : datar, tidak ada ascites, tidak ada lesi, tidak ada eritema Auskultasi : Bising usus 10x permenit
Palpasi : Hepar dan Lien tidak membesar, tidak ada nyeri tekan pada seluruh bagian abdomen.
Perkusi : Lambung timpani, hepar pekak
7. Pemeriksaan Ekstremitas a. Ekstremitas atas
Ka/ki : tidak ada edema, tidak ada nyeri, tidak ada baal, tidak ada kesemutan.
b. Ekstremitas bawah
Ka/ki : terdapat edema, tidak ada nyeri, tidak ada baal, tidak ada kesemutan
8. Pemeriksaan Sistem Persyarafan
Kesadaran : Composmentis; GCS 15 Tabel 3.3 Pemeriksaan saraf kranial
Pemeriksaan Keadaan Pemeriksaan Keadaan
N. I (Olfaktori) Baik N. VII (Facialis) Baik
N. II (Optikus) Baik N. VIII (Vestibulotroklearis) Baik
N. III (Okulomotorik) Baik N. IX (Glosofaringus) Baik
N. IV (Troklearis) Baik N. X (Vagus) Baik
N. V (Trigeminus) Baik N. XI (Asesoris) Baik
N. VI (Abdusen) Baik N. XII (Hipoglosal) Baik
Klien tidak memiliki alergi terhadap makanan dan obat-obatan. Klien tidak tahu mendapat jenis imunisasi waktu kecil.
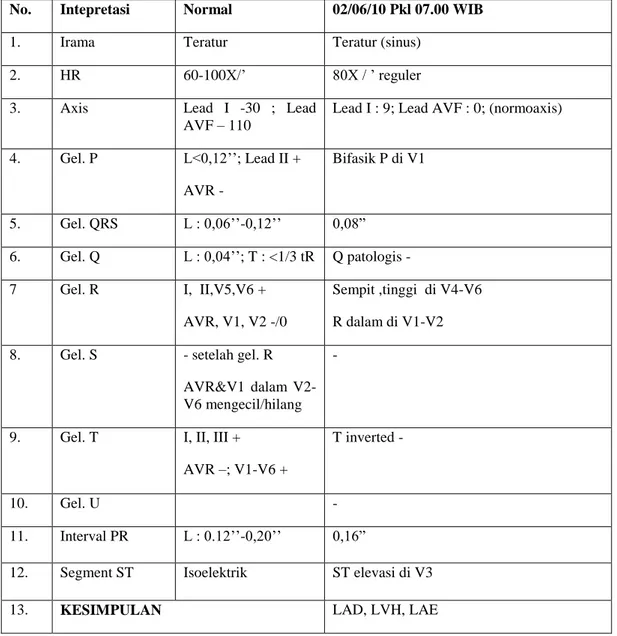
E. Pemeriksaan Penunjang 1. EKG
Tabel 3.4 Hasil bacaan EKG
No. Intepretasi Normal 02/06/10 Pkl 07.00 WIB
1. Irama Teratur Teratur (sinus)
2. HR 60-100X/’ 80X / ’ reguler
3. Axis Lead I -30 ; Lead
AVF – 110
Lead I : 9; Lead AVF : 0; (normoaxis)
4. Gel. P L<0,12’’; Lead II + AVR - Bifasik P di V1 5. Gel. QRS L : 0,06’’-0,12’’ 0,08” 6. Gel. Q L : 0,04’’; T : <1/3 tR Q patologis - 7 Gel. R I, II,V5,V6 + AVR, V1, V2 -/0 Sempit ,tinggi di V4-V6 R dalam di V1-V2
8. Gel. S - setelah gel. R
AVR&V1 dalam V2-V6 mengecil/hilang
-
9. Gel. T I, II, III +
AVR –; V1-V6 +
T inverted -
10. Gel. U -
11. Interval PR L : 0.12’’-0,20’’ 0,16”
12. Segment ST Isoelektrik ST elevasi di V3
13. KESIMPULAN LAD, LVH, LAE
2. Foto Toraks
COR : CTR tidak dinilai, apek jantung bergeser ke laterokaudal, elongatio dan kalsifikasi aorta, retrocardiac space menyempit dan retrosternal tak menyempit. PULMO : Corakan bronkovaskuler normal, tampak bercak pada paracardial kanan, diafragma sisi kanan setinggi costa X posterior, kedua sinus costophrenicus lancip.
3.
EchocardiografiLV dilatasi/ hipokinetik IVS/ LVPW/ ASHD; LV systolic function: rendah
LV diastolik function: abnormal; LA tidak dilatasi; IVS dan IAS intact; PG : 12 mmHg; Kesan : Aortic Regurgitation Severe, LV dilatasi / IHD dengan dysfungsi LV, USG: Hepatomegali
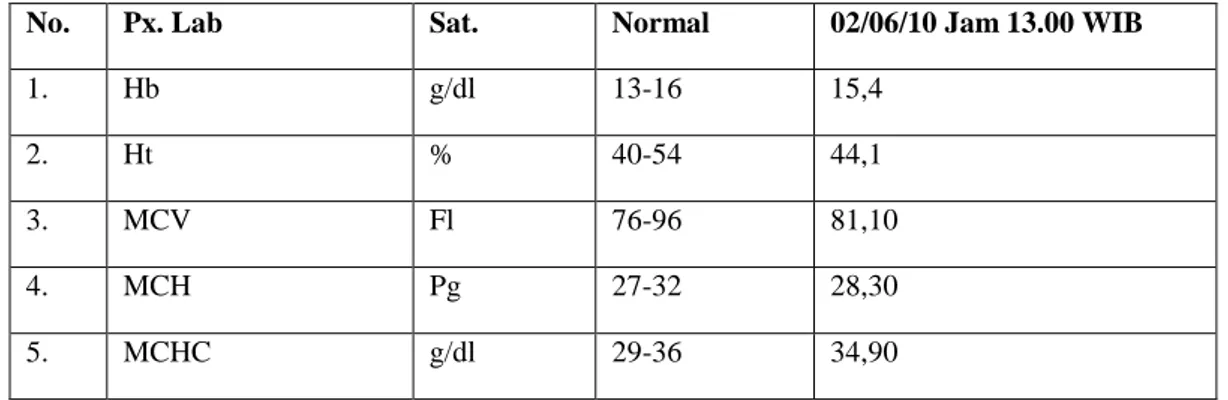
4. Laborat
a. Pemeriksaan Penunjang Oksigenasi
Tabel 3.5 Hasil pemeriksaan laborat penunjang oksigenasi
b. Pemeriksaan Kadar Kolesterol
Tabel 3.6 Hasil pemeriksaan kolesterol
No. Px. Lab Satuan Normal 02/06/10 Jam 13.00 WIB
1. Asam urat mg/dl 2,6-7,2 5,70 2. Cholesterol mg/dl 50-200 219 3. Trigliserida mg/dl 30-150 101 4. LDL chol. mg/dl 62-130 137 5. HDL chol mg/dl 35-60 39 c. Pemeriksaan Imunitas
Tabel 3.7 Hasil pemeriksaan darah
No. Px. Lab Sat. Normal 02/06/10 Jam 13.00 WIB
1. Hb g/dl 13-16 15,4
2. Ht % 40-54 44,1
3. MCV Fl 76-96 81,10
4. MCH Pg 27-32 28,30
5. MCHC g/dl 29-36 34,90
No. Px. Lab Sat. Normal 02/06/10 Jam 13.00 WIB
1. Leukosit Ribu/mmk 4,00-11,00 6,10
2. Trombosit Ribu/mmk 150-400 270
d. Pemeriksaan Elektrolit
Tabel 3. 8 Hasil pemeriksaan elektrolit darah
No. Px. Lab Sat. Normal 02/06/10 Jam 13.00 WIB
1. Ureum Mg/dl 15-39 30 2. Kreatinin Mg/dl 0,6-1,3 1,33 3. Na Mmol/L 136-145 133 4. K Mmol/L 3,5-5,1 4,5 5. Cl Mmol/L 98-107 96 6. Ca Mmol/L 2,12-2,52 2,72 7. Mg Mmol/L 0,74-0,99 1,05 e. Pemeriksaan Glukosa
Tabel 3. 9 Hasil pemeriksaan gula darah
No. Px. Lab Sat. Normal 02/06/10 Jam 13.00 WIB
1. GDS Mg/dl 80-110 124 F. Terapi di Ruangan Terapi infus D5% 12 tpm Captopril 3 X 12,5mg Digoxin 1-0-0 ISDN 3 X 5 mg
Furosemid inj. 2 X 1 ampul Bisoprolol 1 X ¼ tab Spironolakton 2 X 25 mg Simvastatin 1 X 10 mg (malam) Oksigen nasal kanul 2 L/menit.
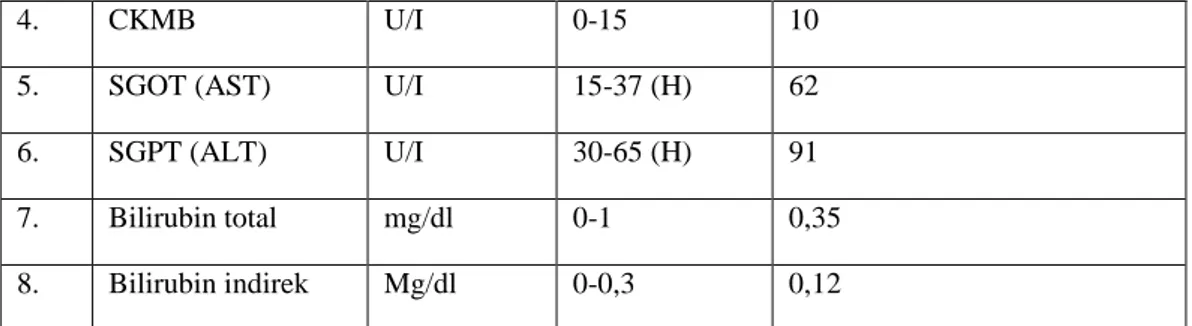
4. CKMB U/I 0-15 10
5. SGOT (AST) U/I 15-37 (H) 62
6. SGPT (ALT) U/I 30-65 (H) 91
7. Bilirubin total mg/dl 0-1 0,35