BAB 2. TINJAUAN PUSTAKA
2.1. Sindrom nefrotik
Sindrom nefrotik adalah suatu sindrom klinik yang ditandai dengan proteinuria masif (≥40mg/m2
Sindrom nefrotik sekunder didefinisikan sebagai SN yang terjadi oleh karena penyakit sistemik seperti lupus eritematosus sistemik, nefritis Henoch-Schonlein, amyloidosis, keganasan, dan infeksi (hepatitis, HIV dan malaria). (2) (4)
LPB/ jam), hipoalbuminemia (<2,5 g/dL), edema dengan atau tanpa hiperlipidemia. (1) (5) Sindrom nefrotik pada anak dapat diklasifikasikan atas tiga kelompok yaitu SN sekunder, SN kongenital dan infantil, dan SN idiopatik. (2)
Sindrom nefrotik kongenital dan infantil adalah SN yang terjadi sebelum usia 1 tahun dan kebanyakan berhubungan dengan infeksi (sifilis, toksoplasmosis) atau mutasi gen. (2) Sedangkan SN idiopatik didefinisikan berdasarkan hubungan gambaran klinis SN dengan hasil biopsi berupa diffuse foot process effacement pada mikroskop elektron dan kelainan minimal (KM), glomerulosklerosis fokal segmental (GSFS), atau proliferasi mesangial difus (PMD) pada pemeriksaan mikroskop cahaya Dari ketiga jenis SN tersebut yang paling sering pada anak adalah SN idiopatik , dimana lebih dari 90% kasus terjadi pada usia antara 1 hingga 10 tahun dan 50% setelah usia 10 tahun. (4) (2)
Berdasarkan respon pengobatan terhadap steroid, SN dibagi atas: SN sensitif steroid, SN relaps jarang, SN relaps sering, SN dependen steroid dan SN resisten steroid. Dikatakan SN relaps, bila proteinuria ≥ 2+ (proteinuria > 40 mg/m
2
mengalami remisi. Disebut relaps jarang bila terjadi < dari 2 kali dalam 6 bulan pertama setelah respon awal atau kurang dari 4 kali per tahun pengamatan, sedangkan disebut sering bila terjadi ≥ 2 kali dalam 6 bulan pertama setelah respon awal, atau ≥ 4 kali dalam periode satu tahun. (3) (5) (11)
Infeksi saluran pernafasan atas atau demam episodik memicu terjadinya kekambuhan, kadang-kadang tidak ada penyebab yang jelas. Infeksi saluran kemih bisa menjadi suatu hal penting dan sering tak terpikirkan menjadi penyebab. (12)
Kebanyakan anak dengan SN (50% sampai 70%) mengalami relaps ≥ 1 kali. Ini bisa berlangsung singkat, dengan terjadinya remisi spontan dalam 4 hingga 14 hari. Meskipun mendapat steroid inisial jangka panjang sekitar 40% sampai 50% penderita SN remisi dapat berkembang menjadi SN relaps sering atau SN dependen steroid. (5)
Diagnosis SN ditegakkan berdasarkan 4 gejala klinis antara lain: (1) Proteinuria masif, dimana protein urin ≥ 40 mg/m
Beberapa faktor risiko terjadinya relaps, antara lain: onset penyakit pada usia < 3 tahun, terjadi relaps pertama kali dalam 6 bulan setelah remisi, remisi lambat pada episode awal, sosial ekonomi rendah, masyarakat pedesaan atau pedalaman, riwayat alergi, kadar total protein serum maupun albumin serum pada saat awal serangan dan infeksi. (3) (12) Suatu penelitian pada anak dengan SN di Makasar didapatkan hasil penelitian bahwa hipertrigliserida persisten pada fase remisi berhubungan dengan peningkatan risiko relaps pada anak penderita SN. (13)
2
(2) Hipoalbuminemia, albumin serum <2,5 g/dL; (3) Edema; (4) Hiperlipidemia, dengan kadar kolesterol serum > 200 mg/dL. (3) (14) (15)
Gambaran klinis yang sering dijumpai pada pasien anak adalah edema, yang diawali di sekitar kelopak mata pada pagi hari dan di ekstremitas bawah. Pada awalnya SN sering salah didiagnosis sebagai gangguan alergi karena pembengkakan pada kelopak mata. Hingga akhirnya dapat didiagnosa SN jika edema semakin berat dan menetap atau sampai dijumpai hasil urinalisis. Dalam praktek klinik ,kebanyakan anak dengan SN pada awal pengobatan tidak melakukan biopsi ginjal karena mayoritas akan dijumpai jenis minimal change nephrotic syndrome yang respon dengan steroid. (4) (16) Gejala lain yang dapat dijumpai pada SN adalah asites, efusi pleura dan odem genital, anoreksia, iritabilitas, nyeri perut, dan diare. (4)
sehubungan dengan pemakaian obat-obat seperti kortikosteroid, ankylating agents, cyclosporin A, tacrolimus, rituximab. (3) (11) (16)
Mortalitas pada sindrom nefrotik kelainan minimal kira-kira 2% dengan mayoritas kematian oleh karena peritonitis atau trombus dimana hal ini dapat terjadi meskipun pasien mendapat pengobatan yang sesuai. (18) Kebanyakan anak dengan SN respon steroid mengalami relaps, yang mana hal ini menurun seiring dengan bertumbuhnya anak. (4)
2.2. Penyakit arteri perifer
Penyakit arteri perifer (PAP) adalah kondisi patologis yang berhubungan dengan proses aterosklerosis dan tromboemboli yang mempengaruhi aorta, pembuluh
darah cabang viseralis, dan pembuluh darah arteri di ekstremitas bawah.
Aterosklerosis merupakan penyebab utama PAP pada ekstremitas bawah. Hal ini
menyebabkan terjadinya stenosis dan oklusi arteri utama di ekstremitas bawah,
namun arteri pada ekstremitas atas jarang terlibat. (9) Penyakit arteria perifer pada
ekstremitas bawah merupakan penyakit umum yang diderita oleh hampir 12 juta
penduduk di Amerika Serikat dan berhubungan dengan morbiditas dan mortalitas
yang bermakna. (19) Kebanyakan penderita PAP tanpa atau dengan gejala di kaki
selain claudicatio intermittent klasik yang merupakan gejala utama PAP.
Diperkirakan hanya 22% penderita PAP dengan gejala. Pada anamnesis dan
pemeriksaan klinis dapat dijumpai gejala seperti claudicatio intermittent, nyeri
iskemik, dan gangren. (20) Penyakit ini dapat didiagnosis dengan pengukuran ABI.
(9)
Data pada anak terkait faktor-faktor risiko penyakit kardiovaskular masih terbatas. Faktor-faktor risiko ini berhubungan dengan proses aterosklerosis pada anak. Faktor-faktor risiko aterosklerosis pada anak antara lain overweight/ obesitas, hipertensi, dislipidemia, riwayat keluarga penyakit kardiovaskular, merokok, dan hiperglikemia. (21)
Penyakit arteri perifer terjadi oleh karena penyumbatan kronik dari arteri ekstremitas bawah yang disebabkan oleh aterosklerosis. Penyakit arteri perifer bisa menyebabkan claudicatio intermitten yang mana nyeri atau kelemahan setelah latihan terjadi di distal dari obstruksi arteri. (21) (22)
Pasien SN dianggap memiliki risiko tinggi untuk PAP dan penyakit jantung koroner, kemungkinan oleh karena SN berhubungan dengan hiperlipidemia, hipertensi, dan terapi steroid. (6)
pada penderita yang mengalami PAP pada pembuluh darah besar yang berat.8 Beberapa studi telah menunjukkan bahwa PAP merupakan petanda untuk penyakit koroner dan aterosklerosis ekstrakranial. (25) (26) (27)
2.3. Ankle Brachial Index (ABI)
Ankle-Brachial Index (ABI) adalah rasio antara tekanan darah sistolik tertinggi pada
pergelangan kaki (arteri dorsalis pedis atau tibialis posterior) dan tekanan darah
sistolik tertinggi pada lengan (arteri brachialis kiri atau kanan). (6) (10)Pengukuran
arterial dari ekstremitas bawah pertama kali diperkenalkan oleh Naumann pada
tahun 1930. Pada tahun 1950, Winsor pertama kali menggunakan pengukuran ABI
pada pasien dengan PAP. (28) Ankle-Brachial Index (ABI) merupakan pengukuran
non-invasif yang dapat dipercaya untuk mengetahui keberadaan dan keparahan
PAP. Pengukuran tersebut juga dapat memprediksi total mortalitas, mortalitas
kardiovaskular, dan morbiditas kardiovaskular. (6) Skrining pasien risiko tinggi
curiga PAP dengan ABI telah direkomendasikan oleh American Heart Association
(AHA). Studi di Amerika Serikat menunjukkan sensitivitas 90% dan spesifisitas 98%
untuk mendeteksi stenosis > 50% yang bermakna secara hemodinamik pada arteri
mayor kaki seperti halnya dengan pemeriksaan angiogram. (29)
Jika aliran darah normal pada ekstremitas bawah tekanan darah pada ankle
akan sama atau sedikit lebih tinggi dari lengan dengan nilai ABI ≥1 . (30) Pasien
didiagnosa PAP jika nilai ABI ≤ 0,9 dengan kategori ringan hingga sedang bila nilai Sementara studi di
Brazil menunjukkan sensitivitas 90% hingga 97% dan spesifitas 98% hingga 100%
ABI 0,4-0,9 dan curiga berat jika nilai ABI < 0,4. Nilai ABI > 1,3 juga dianggap tidak
normal, kemungkinan pembuluh darah kaku (incompressible vessel). (28) (31)
Pengukuran ABI dilakukan dengan posisi pasien terlentang, nyaman, dan
dalam lingkungan yang tenang selama 5 menit sebelum pengukuran. Disesuaikan
ukuran cuff tekanan darah yang ditempatkan di setiap bagian atas arteri brachialis
dan malleolus. Cuff secara cepat dipompa hingga 20 mmHg di atas tekanan sistolik
yang dapat didengar di tiap lengan dan cuff dikempiskan dalam 2 mm/ detik.
Dengan menggunakan Doppler, tekanan darah sistolik diukur sekali di setiap arteri
brachialis, dorsalis pedis, dan arteri tibialis posterior. (6) (29) Kemudian ABI dinilai
dengan membagikan hasil antara tekanan darah sistolik tertinggi pada pergelangan
kaki (arteri dorsalis pedis atau tibialis posterior) dan tekanan darah sistolik tertinggi
pada lengan (kiri atau kanan). (29) (30)
2.4. Hubungan antara sindrom nefrotik dan penyakit arteri perifer
Komplikasi yang dapat dijumpai pada penderita SN adalah infeksi,
tromboembolisme, kardiovaskular, krisis hipovolemik, anemia, gagal ginjal akut,
edema, dan kelainan hormonal, mineral, serta intususepsi. (1) Meningkatnya risiko
penyakit kardiovaskular pada pasien SN oleh karena hiperlipidemia, meningkatnya
trombogenesis, dan disfungsi endotelial. Hiperkolesterolemia berhubungan kuat
dengan beratnya hipoalbuminemia, proteinuria persisten atau insufisiensi renal
yang berperan terhadap penyakit kardiovaskular. (1) (6) Dislipidemia juga
merupakan faktor risiko PAP. Prevalensi PAP meningkat 5 hingga 10 kali lipat
hiperkolestrolemia. (8) Risiko aterosklerosis prematur meningkat oleh karena
hiperlipidemia. Lamanya nephrotic hyperlipidemia menggambarkan suatu keadaan
kritis dimulainya awal kerusakan vaskular, dan pasien dengan proteinuria yang
tidak remisi atau hipoalbuminemia merupakan faktor risiko yang paling berat. (1)
2.4.1. Hiperlipidemia
Hiperlipidemia dengan peningkatan kolesterol dan trigliserida adalah gambaran khas dari SN dan tidak diketahui apakah itu adalah konsekuensi dari proteinuria seperti berkurangnya tekanan onkotik plasma atau hipoalbuminemia. Hiperlipidemia pada SN terjadi karena peningkatan sintesis lipoprotein. (32)
Kolesterol yang mengalir dalam darah dalam bentuk lipoprotein, berfungsi sebagai komponen stabilisasi membran sel dan sebagai prekursor garam empedu serta hormon steroid. Kolesterol terkemas dalam kilomikron di usus dan dalam very low density lipoprotein (VLDL) di hati. Kilomikron diubah menjadi sisa kilomikron dan VLDL diubah menjadi Intermediate-density lipoprotein (IDL) dan selanjutnya menjadi low density lipoiprotein (LDL). (33)
usia 1 – 19 tahun menurut Pediatric Panel of the US National Cholesterol Education Program (NCEP). (35)
Tabel 1. Pediatric Panel of the US National Cholesterol Education Program (NCEP) (35)
Persentil 75 Persentil 95 Kolesterol total 170 mg/dL 200 mg/dL Kolesterol LDL 110 mg/dL 130 mg/dL Kolesterol HDL < 30 mg/dL > 60 mg/dL
2.4.2. Klasifikasi hiperlipidemia
a) Hiperlipidemia herediter adalah kadar kolesterol dan trigliserida yang sangat tinggi, yang sifatnya diturunkan. Hiperlipidemia herediter mempengaruhi sistem tubuh dalam fungsi metabolisme dan membuang lemak. Keadaan ini tidak dijumpai pada anak.
b) Hiperlipidemia sekunder merupakan gangguan yang disebabkan oleh faktor tertentu seperti penyakit dan obat-obatan. Beberapa penyakit yang menyebabkan hiperlipidemia adalah diabetes melitus, hipotiroidisme, sindrom nefrotik, gangguan hati dan obesitas. (35)
Terdapat tiga penyebab hiperlipidemia yang telah diketahui pada SN,
yaitu: (1) Meningkatnya sintesa hepatik dari kolesterol, trigliserida, dan
lipoprotein; (2) Menurunnya aktivitas post hepatik lipoprotein lipase yang
High Density Lipoprotein (HDL); (3) Menurunnya aktivitas reseptor LDL dan
meningkatnya kehilangan HDL melalui urin yang menyebabkan gangguan
metabolisme lipoprotein. Dan lamanya kejadian hiperlipidemia pada SN
dianggap berperan penting terhadap kerusakan vaskular. (36)
Stasis darah dan hiperkoagulabilitas merupakan dua faktor penting untuk terjadinya trombosis vena, sementara hipertensi arteri, hiperlipidemia, merokok, diabetes, dan obesitas merupakan faktor risiko untuk trombosis arteri. (38) Penyakit kardiovaskular merupakan penyebab utama kematian pada pasien PGK. Kalsifikasi vaskular diinduksi oleh kelebihan kalsium dan pospat dan uremia. Sebagaimana halnya kalsifikasi vaskular, penebalan arteri merupakan prediktor bebas dari mortalitas kardiovaskular dan pasien PGK mempunyai ketebalan arteri yang lebih tebal dibanding populasi umum. (39)
Penyakit ginjal kronis (PGK) memiliki risiko tinggi untuk terjadinya aterosklerosis lebih dini. Meskipun tak dapat dipungkiri adanya hubungan antara PGK dengan PAP, namun tidak dapat dipastikan bahwa insufisiensi ginjal semata-mata sebuah indikator aterosklerosis sistemik, walaupun tampak suatu hubungan sebab akibat antara insufisiensi ginjal dan aterosklerosis pada kaki dengan kemungkinan keterlibatan mekanisme patogenesis yang dikaitkan dengan berkurangnya filtrasi ginjal seperti perubahan dalam metabolisme kalsium dan fospat dan hormon paratiroid. (37)
Pemakaian kortikosteroid jangka panjang seperti pada tatalaksana SN
berhubungan dengan kalsifikasi aterosklerosis perifer yang menginduksi
panjang pemakaian kortikosteroid pada makrovaskular. Hasil beberapa
penelitian pada hewan menunjukkan bahwa kortikosteroid dapat meningkatkan
terjadinya kalsifikasi arteri. Wei dan asistennya melaporkan meningkatnya 3 kali
risiko akan penyakit kardiovaskular pada pemakaian dosis tinggi kortikosteroid
(>7,5 mg/ hari). (7) Pada suatu penelitian di Switzerland didapat perbedaan
bermakna nilai ABI pada kelompok dengan riwayat pemakaian kortiokosteroid
jangka panjang > 5 tahun dibanding kelompok tanpa riwayat pemakaian
kortikosteroid. (6)
Penyakit tromboemboli merupakan suatu komplikasi yang penting pada pasien SN seperti terjadinya komplikasi vena dan arteri dan akibatnya
sering berat. Berikut merupakan gangguan hematologi yang dijumpai pada SN:
(1) Tromboemboli arteri. Hipoalbuminemia (< 2,0 gr/dL) berhubungan dengan
kadar serum yang rendah antitrombin antikoagulan dan menjadi prediposisi
meningkatkan insiden tromboemboli; (2) Hiperkoaguabilitas. Gangguan pada
setiap tahap koagulasi dapat mengakibatkan trombosis; (3) Aktivasi platelet dan
agregasi. Patogenesis hiperagregabilitas trombosit mungkin multifaktorial, tetapi
berhubungan dengan hipoalbuminemia, hiperkolesterolemia, dan
hiperfibrinogenemia; (4) Aktivasi sistem koagulasi. Pada SN terjadi peningkatan
sintesis fibrinogen, faktor V, dan faktor VIII. Hiperfibrinogenemia dapat berperan
untuk keadaan prokoagulan melalui penyediaan substrat yang lebih untuk
pembentukan fibrin dan melalui peningkatan hiperagregabilitas trombosit, Di antara kasus-kasus reumatoid artritis, arterosklerosis arteri
perifer tiga kali lebih sering pada pasien reumatoid artritis yang mendapat terapi
peningkatan viskositas darah, dan agregasi sel darah merah; (5) Menurunnya
antikoagulan endogen; (6) Menurunnya aktivitas fibrinolitik; (7) Adanya
faktor-faktor prediposisi lainnya terhadap tromboemboli seperti menurunnya volume
intravaskular dan terpapar kortikosteroid jangka panjang yang dapat
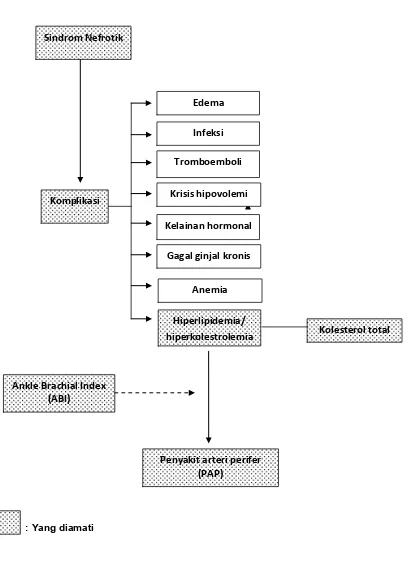
2.5 .Kerangka konseptual
: Yang diamati
Gambar 1. Kerangka koseptual
Sindrom Nefrotik
Komplikasi
Infeksi
Tromboemboli
Anemia Gagal ginjal kronis Kelainan hormonal Krisis hipovolemi
Hiperlipidemia/ hiperkolestrolemia
Penyakit arteri perifer (PAP)
Ankle Brachial Index (ABI)
Edema