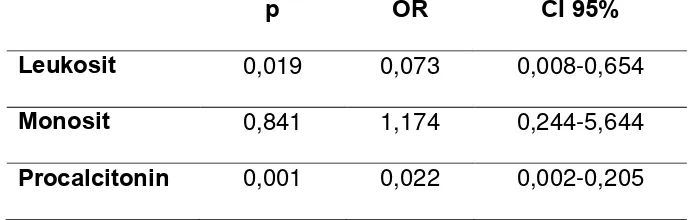
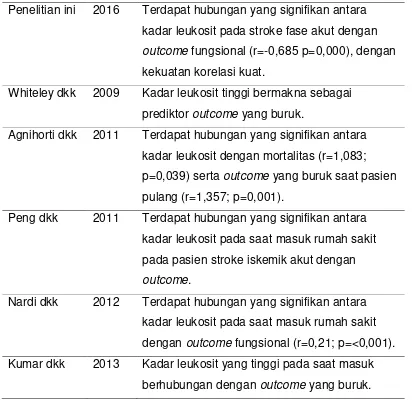
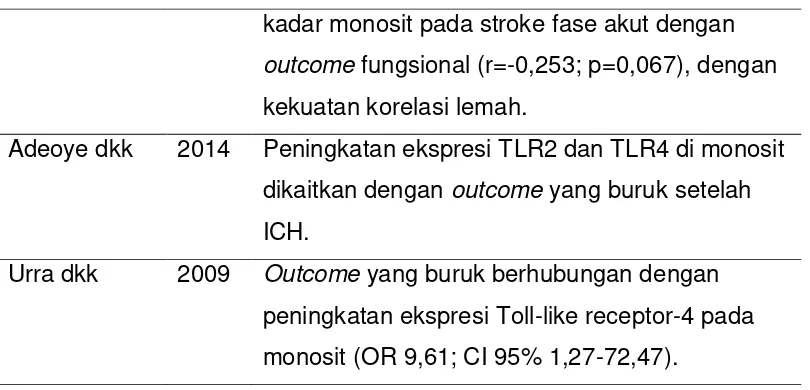
Hubungan Antara Kadar Leukosit, Monosit, Dan Procalcitonin Dengan Risiko Terjadi Infeksi Pada Stroke Fase Akut Dan Outcome Fungsional Chapter III VI
Teks penuh
Gambar
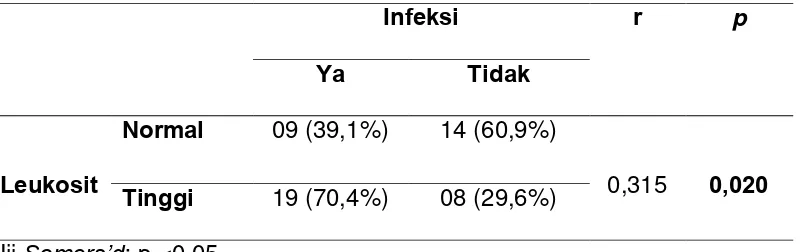
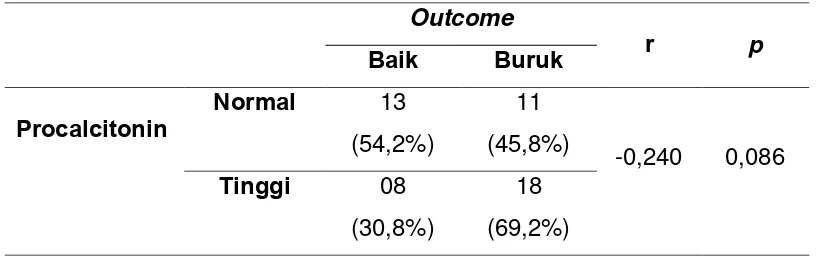
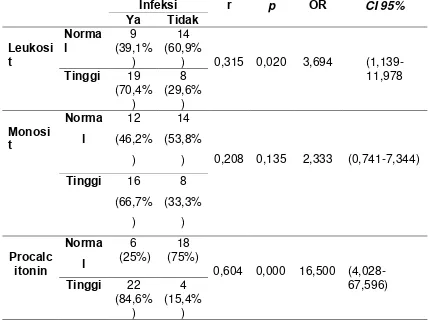
Dokumen terkait
Therefore, the goal of developing an alternative INS/GNSS integration scheme is to reduce the impact of remaining limiting factors of KF and improve the
Jumlah tersebut lebih rendah dari pada jumlah penduduk miskin di tiga kabupaten lain di Madura yang notabene merupakan daerah penghasil migas, seperti Sumenep,
Haloho,Manna G.D., Johannes Tarigan, 2015, “ Perbandingan Kekuatan Balok Beton tanpa Perkuatan dengan Balok Beton Menggunakan Pelat Baja yang Diangkur ”, Medan.. ACI
Pada radix pulmonis dexter bronchus lobus superior berada di sebelah cranial, ramus dexter arteria pulmonalis berada di sebelah caudo-ventralnya, bronchus lobus medius dan
Proses Pengujian Penurunan Balok Normal
Di ruang rapat Universitas Sanata Dharma, dosen sedang memberikan bolpen dan buku tulis untuk mengikuti acara pendampingan tentang latihan kepemimpinan, sesuai jadual bimbingan
Terlepas Berdasarkan hasil dari penelitian dan pembahasan yang telah dilakukan diperoleh beberapa kesimpulan bahwa ritual slametan kelahiran seperti memperingati umur
Program tahap kedua diprioritaskan pada konsumen yang menengah ke atas. Produk-produknya rumah hunian yang sengaja untuk mereka yang punya kelas sosial ke atas. Maka dari itu