PRESENTASI KASUS DAN REFERAT ILEUS OBSTRUKTIF
Pembimbing : dr. Kamal Agung W, Sp.B
Disusun Oleh:
Aisyah Nur Aini G4A013086
SMF BEDAH
RSUD PROF. DR. MARGONO SOEKARJO
FAKULTAS KEDOKTERAN DAN ILMU-ILMU KESEHATAN UNIVERSITAS JENDERAL SOEDIRMAN
PURWOKERTO 2014
HALAMAN PENGESAHAN
Telah dipresentasikan serta disetujui presentasi kasus dan referat dengan judul :
ILEUS OBSTRUKTIF
Diajukan untuk memenuhi salah satu ujian kepanitraan klinik dokter muda SMF Bedah RSUD. Prof. Dr. Margono Soekarjo Purwokerto
Disusun Oleh:
Aisyah Nur Aini G4A013086
Purwokerto, Oktober 2014
Telah disetujui dan dipresentasikan pada tanggal ;………
KATA PENGANTAR
Puji dan syukur kepada Allah SWT atas segala limpahan nikmat dan karuniaNya, sehingga dapat menyelesaikan presentasi kasus dan referat ini. Presentasi kasus dan referat yang berjudul “Ileus Obstruktif” ini merupakan salah satu syarat ujian kepanitraan klinik dokter muda SMF Bedah RSUD. Prof. Dr. Margono Soekarjo Purwokerto
Ucapan terima kasih penulis sampaikan kepada dr. Kamal Agung W, Sp.B sebagai pembimbing atas waktu yang diluangkan, bimbingan, dan saran yang sifatnya membangun dalam penyusunan presentasi kasus ini.
Penulis menyadari bahwa dalam penyusunan presentasi kasus ini masih belum sempurna serta banyak terdapat kekurangan. Oleh karena itu, penulis mengharapkan saran dan kritik membangun dari pembimbing serta seluruh pihak.
Purwokerto, Oktober 2014
I. KASUS
A. IDENTITAS PASIEN
a. Nama : Ny. E
b. Umur : 40 tahun
c. Jenis kelamin : Perempuan
d. Pekerjaan : Ibu Rumah Tangga
e. Agama : Islam
f. Alamat : Klahang RT 02/01 Sokaraja, Banyumas g. Tanggal masuk : 10 September 2014
h. Tanggal periksa : 17 September 2014 i. Nomor CM : 00901668
B. ANAMNESIS
a. Keluhan Utama
Tidak BAB sejak 1 minggu yang lalu. b. Riwayat Penyakit Sekarang
Pasien mengeluh tidak dapat BAB sejak 1 minggu yang lalu. Terakhir pasien BAB dengan feses yang berbentuk kecil-kecil dengan konsistensi padat, warna BAB coklat tua. Pasien juga mengeluhkan tidak bisa kentut sejak 4 hari yang lalu juga mengeluh kembung, serta mual dan muntah disertai nyeri seluruh regio abdomen. Buang air kecil lancar.
?????????????????????
c. Riwayat Penyakit Dahulu
1. Riwayat hipertensi disangkal 2. Riwayat diabetes mellitus disangkal 3. Riwayat sakit jantung disangkal
4. Riwayat trauma pada daerah perut disangkal 5. Riwayat penyakit ginjal disangkal
7. Riwayat operasi sebelumnya diakui yaitu operasi apendisitis 3,5 bulan yang lalu
d. Riwayat Penyakit Keluarga
1. Tidak ada keluarga yang mengalami keluhan yang sama 2. Riwayat diabetes melitus disangkal
3. Riwayat hipertensi disangkal 4. Riwayat penyakit ginjal disangkal e. Riwayat pengobtan dan alergi
Riwayat penggunaan obat dalam jangka waktu lama disangkal. f. Riwayat sosek dan lifestyle
Pasien memiliki kebiasaan makan yang tidak teratur, sering makan gorengan, tidak suka mengkonsumsi sayur dan buah-buahan.
C. PEMERIKSAAN FISIK a. Keadaan umum : Sedang
b. Kesadaran : Compos mentis c. Vital Sign Tekanan darah : 110/70 mmHg Nadi : 80 x/menit Respirasi : 20 x/menit Suhu : 36,40C Tinggi Badan : 154 cm Berat Badan : 45 kg d. Status Generalis
1. Kepala : mesochepal, rambut sebagian hitam, distribusi rambut merata, rambut tidak mudah dicabut.
2. Mata : Ca +/+, Si (-/-), pupil bulat isokor 3mm/3mm, reflex cahaya (+/+) normal, mata tampak cekung -/-.
3. Hidung : deviasi septum (-), discharge (-) 4. Telinga : simetris, discharge (-)
5. Mulut : sianosis(-), lidah kotor(-) dan hiperemis (-), mukosa basah (+)
6. Leher : kelenjar limfe tidak membesar 7. Thorax
Pulmo
Inspeksi : simetris, jejas (-) ketinggalan gerak (-), retraksi (-) Palpasi : vokal fremitus kanan sama dengan kiri
Perkusi : sonor seluruh lapang paru
Auskultasi : SD vesikuler, rhonki (-), wheezing (-) Cor
Inspeksi : ictus cordis tidak tampak Palpasi : ictus cordis tidak kuat angkat
Perkusi : kiri atas SIC II LPSS, kiri bawah SIC IV LMCS : kanan atas SIC II LPSD, kanan bawah SIC IVLPSD Auskultasi : S1>S2, regular, murmur (-), gallop (-)
e. Status lokalis Abdomen
Inspeksi : cembung (+), darm counter (+), darm staifung (+) Auskultasi : bising usus (+) menurun
Perkusi : timpani (+) , nyeri ketok kostovertebra (-/-)
Palpasi : supel (+), nyeri tekan regio epigastrik (+), hepar/lien tidak teraba
Ekstrimitas
Superior : akral hangat -/-, edema -/-, sianosis -/-, kapilari refill 2 detik
Inferior : akral hangat +/-+, edema -/-, sianosis -/- Pemeriksaan Rectal Toucher
Hasil pemeriksaan RT:
- Tonus Spingter Ani cukup baik - Ampula recti colaps
- Massa (-) - Lendir (+) - Darah (-) - Feses (+)
D. PEMERIKSAAN PENUNJANG
a. Pemeriksaan Laboratorium (17 September 2014) Darah lengkap Hemoglobin : 11,6 g/dL Leukosit : 6960 /uL Hematokrit : 32 % Eritrosit : 4,9 10^6/uL Trombosit : 527.000 /uL MCV : 66,2 fL MCH : 23,9 pg MCHC : 36,1 % RDW : 14,7 % MPV : 8,6 fL Hitung Jenis Basofil : 0,7 % Eosinofil : 0,1 % Batang : 0,6 % Segmen : 63,7 % Limfosit : 23,3 % Monosit : 11,6 % Kimia Klinik Total Protein : 6,85 g/dL Albumin : 2,92 g/dL Globulin : 3,93 g/dL Ureum Darah : 6,9 mg/dL Kreatinin Darah : 0,47 mg/dL Glukosa sewaktu : 118 Natrium : 135 Kalium : 3,1 Klorida : 95
b. Foto Abdomen AP (10 September 2014) Terlampir
E. PENATALAKSANAAN ????????????
F. PROGNOSIS
Quo ad vitam : dubia ad bonam Quo ad functionam : dubia ad bonam Quo ad sanationam : dubia ad bonam
G. RESUME
a. Anamnesis
b. Pasien mengeluh tidak dapat BAB sejak 1 minggu yang lalu. Terakhir pasien BAB dengan feses yang berbentuk kecil-kecil dengan konsistensi padat, warna BAB coklat tua. Pasien juga mengeluhkan tidak bisa kentut sejak 4 hari yang lalu juga mengeluh kembung, serta mual dan muntah disertai nyeri seluruh regio abdomen. Buang air kecil lancar.
c. Pemeriksaan Fisik
Status lokalis : tidak normal, menunjukan gangguan pasase atau jalanya makanan dalam usus karena suatu sebab ditandai dengan adefekasi dan afflatus.
H. DIAGNOSIS KERJA Ileus Obstruktif
I. DIAGNOSA BANDING 1. Ileus Obstruktif Totalis 2. Ileus Paralitik
3. Appendisitis
II. REFERAT
A. Pendahuluan B. Anatomi
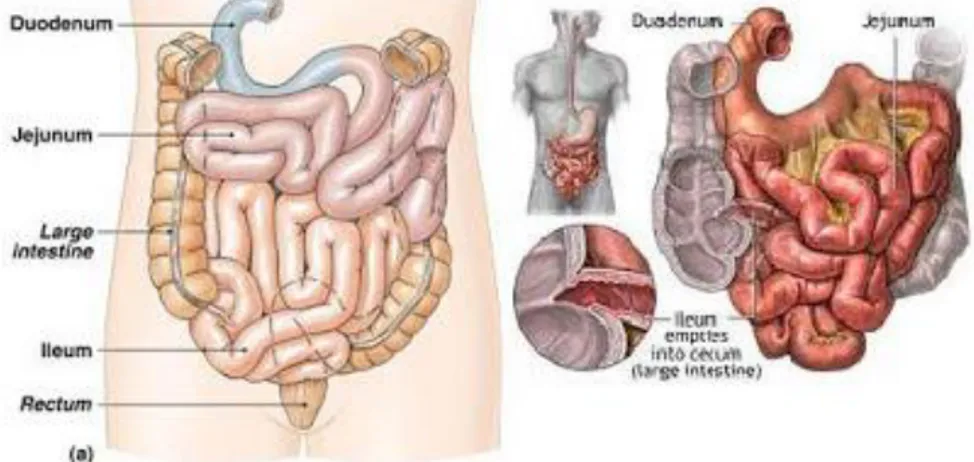
a. Usus Halus
Usus halus berbentuk tubuler, dengan panjang 6 meter pada orang dewasa, yang terbagi atas tiga segmen yaitu duodenum, jejunum, dan ileum. Duodenum merupakan segmen yang paling proksimal, terletak retroperitoneal berbatasan dengan kaput dan batas inferior dari korpus pancreas. Duodenum dipisahkan dari dari gaster oleh adanya pylorus dari jejunum oleh batas ligamentum Treitz. Jejunum dan ileum terletak di intraperitoneal dan bertambat ke retroperitoneal melalui mesenterium. Tak ada batas anatomi yang jelas untuk membedakan antara jejunum dan ileum; 40% panjang dari jejunoileal di yakini sebagai jejunum dan 60% sisanya sebagai ileum. Ileum berbatasan dengan sekum dikatup ileosekal.5
Pada manusia dewasa, panjang seluruh usus halus antara 2-8 meter, 1-2 meter adalah bagian usus kosong atau disebut juga jejunum. Usus penyerapan atau ileum adalah bagian terakhir dari usus halus. Pada sistem pencernaan manusia, ini memiliki panjang sekitar 2-4 meter dan terletak setelah duodenum dan jejunum, dan dilanjutkan oleh usus buntu atau appendiks. Ileum memiliki pH atara 7 dan 8 (netral atau sedikit basa) dan berfungsi menyerap vitamin B12 dan dan garam-garam empedu.5
Usus halus terdiri atas lipatan mukosa yang disebut plika sirkularis atau valvula conniventes yang dapat terlihat dengan mata telanjang. Lipatan ini juga terlihat secara radiografi dan membantu membedakan usus halus dan kolon. Lipatan ini akan terlihat lebih jelas pada bagian proksimal usus halus daripada distal. Hal lain yang juga dapat digunakan untuk membedakan bagian proksimal dan distal usus halus ialah sirkumferensial yang lebih besar, dinding yang lebih tebal, lemak mesentrial yang lebih sedikit dan vasa rekta yang lebih panjang. Pemeriksaan makroskopis dari usus halus juga didapatkan adanya folikel limfoid. Folikel tersebut, berlokasi di ileum, juga disebut Peyer Patches.
5
Gambar 1. Anatomi usus halus.5
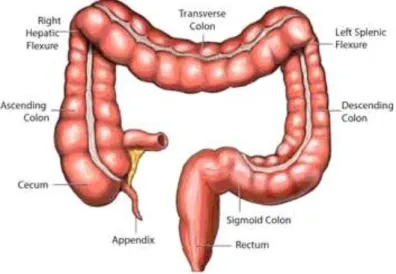
b. Usus Besar
Usus besar terdapat diantara anus dan ujung terminal ileum, dimulai dair ileocecal ke anus dan rata-rata panjangnya 1,5m dan lebarnya 5-6cm. Usus besar terdiri atas segmen awal (sekum), dan kolon asendens, tranversum, desenden, sigmoid, rectum, dan anus. Sisa
makanan dan yang tidak tercerna dan tidak diabsorpsi di dalam usus halus didorong ke dalam usus besar oleh gerak peristaltik kuat muskularis eksternus usus halus. Residu yang memasuki usus besar itu berbentuk semi cair; saat mencapai bagian akhir usus besar, residu ini telah menjadi semi solid sebagaimana feses umumnya. Meskipun terdapat usus halus, sel-sel goblet pada epitel usus besar jauh lebih banyak dibandingkan dengan usus halus. Sel goblet ini juga bertambah dari dari bagian sekum ke kolon sigmoid. Usus besar ini tidak memiliki plika sirkularis maupun vili intestinales, dan kelenjar intestinalterletak lebih dalam dari pada usus halus.6
Gambar 2. Anatomi usu besar.6 c. Suplai Vaskuler
Usus halus diperdarahi oleh arteri mesenterika superior yang merupakan cabang dari aorta tepat dibawah arteri soelika. Arteri ini memperdarahi seluruh usus halus kecuali duodenum yang sebagian atasnya diperdarahi oleh arteri pankreotikoduodenalis superior, suatu
cabang dari arteri gastroduodenalis. Sedangkan separuh bawah duodenum diperdarahi oleh arteri pankreotikoduodenalis inferior, suatu cabang cabang arteri mesenterika superior. Pembuluh-pembuluh darah yang memperdarahi jejunum dan ileum ini beranastomosis satu sama lain untuk membentuk serangkaian arcade. Bagian ileum yang terbawah juga diperdarahi oleh arteri ileocolica. Darah dikembalikan lewat vena mesentericus superior yang menyatu dengan vena lienalis membentuk vena porta.7
Pada usus besar ateri mesenterika superior memperdarahi belahan bagian kanan (sekum, kolon ascenden, deua pertiga proksimal kolon tranversum) : (1) Ileokolika, (2) kolika dekstra, (3) kolika media, dan arteri mesenterika inferior memperdarahi bagian kiri (sepertiga distal kolon tranversum, kolon desenden, dan sigmoid, dan bagian proksimal rectum) : (1) kolika sinistra, (2) sigmoidalis, (3) rektalis superior.5
d. Pembuluh limfe
Pembuluh limfe duodenum mengikuti arteri dan mengalirkan cairan limfe; (1) ke atas melalui nodi lymphatici pancreoticoduodenalis ke nodi lympahatici gastroduodenalis dan kemudian ke nodi limpatici coeliacus dan (2) kebawah melalui nodi lymphatici pancreoticoduodenalis ke nodi lymphatici mesenteries superior sekitar pangkal aterteri mesenterika superior.7
Pembuluh limfe jejunum dan ileum berjalan melalui banyak nodi lymphatici mesentricus dan akhirnya mencapai nodi lymphatici mesentericus superior, yang terletak sekitar pangkal arteri mesenterikus
superior. Pembuluh limfe sekum berjalan melewati banyak nodi lymphatici mesentericus dan akhirnya mencapai nodi lymphatici mesenterikus superior. Pembuluh limfe untuk kolon mengalirkan cairan limfe ke kelenjar limfe yang terletak di sepanjang perjalanan vena kolika. Untuk kolon ascendens dan dua pertiga dari kolon tranversum cairan limfenya akan masuk ke nodi limphatici mesenterikus superior, sedangkan yang berasal dari sepertiga distal kolon tranversum dan kolon desenden akan masuk ke nodi limphatici mesenterikus inferior.7
e. Persarafan
Saraf-saraf duodenum berasl dari saraf simpatis dan parasimpatis (vagus) dari pleksus mesenterikus superior dan pleksus coelicus. Saraf untuk jejunum dan ileum berasal dari saraf simpatis dan parasimpatis (nervus vagus) dari pleksus mesenterikus superior.7 Rangsangan parasimpatis merangsang aktivitas sekresi dan pergerakan, sedangkan rangsang simpatis menghambat nyeri, sedangkan serabut-serabutparasimpatis mengatur refleks usus. Suplai saraf intrinsic, yang menimbulkan fungsi motorik, berjalan melalui pleksus Auerbach yang terletak dalam lapisan muskularis, dan pleksus Meisener di lapisan submukosa.8
Persarafan usus besra dilakukan oleh system saraf otonom dengan pengecualian pada sfingter eksterna yang berada di bawah control volunteer.8 Sekum, appendiks dan kolon ascendens dipersarafi oleh serabut saraf simpatis dan parasimpatis nervus vagus dari pleksus saraf mesenterika superior. Pada kolon tranversum dipersarafi oleh saraf
simpatis nervus vagusdan saraf parasimpatis nervus pelvikus. Serabut simpatis berjalan dari pleksus mesenterikus superior dan inferior. Serabut-serabut nervus vagus hanya mempersarfi dua pertiga proksimal kolon tranversum; sepertiga distal dipersarafi oleh saraf parasimpatis nervus pelvikus. Sedangkan pada kolon desenden dipersarafi serabut-serabut simpatis dari pleksus saraf mesenterikus inferior dan saraf parasimpatis sekresi dan kontraksi, serta perangsangan sfingter rectum, sedangkan perangsangan parasimpatis mempunyai efek berlawanan.8 C. Fisiologi
Usus halus mempunyai dua fungsi utama yaitu pencernaan dan absorbsi nutrisi, air, elektrolit dan mineral. Proses pencernaan dimulai dari dalam mulut dan lambung oleh kerja ptyalin, asam klorida dan pepsin terhadap makana yang masuk. Proses dilanjutkan di dalam duodenum terutama oleh kerja enzim-enzim pancreas yang menghidrolisis karbohidrat, lemak dan protein menjadi zat-zat yang lebih sederhana. Adanya bikarbonat dalam sekret pancreas membantu menetralkan asam dan memberikan pH optimal untuk kerja enzim-enzim. Sekresi empedu dari hati membantu proses pencernaan dengan mengemulsikan lemak sehingga memberikan permukaan yang lebih luas untuk kerja lipase pancreas.9
Proses pencernaan disempurnakan oleh sejumlah enzim dalam getah usus (sukus enterikus). Banyak di antara enzim-enzim ini terdapat pada brush border vili dan mencernakan zat-zat makanan sambil di absorbsi. Pergerakan segmental usus halus akan mencampur zat-zat yang dimakan dengan secret pancreas, hepatobiliar dan sekresi usus dan pergerakan
peristaltic mendorong isi dari salah satu ujung ke ujung lainya dengan kecepatan yang sesuai untuk absorbsi optimal dan suplai kontinyu isi lambung. Absorbsi adalah pemindahan hasil akhir pencernaan karbohidrat, lemak dan protein melalui dinding usus ke sirkulasi darah dan limfe untuk digunakan oleh sel-sel tubuh. Selain itu, air, elektrolit dan vitamin juga diabsorbsi. Pergererakan usus halus berfungsi agar proses digesti dan absorbs bahan-bahan makanan dapat berlangsung secara maksimal. Pergerakan usus halus terdiri dari; pergerakan mencampur (mixing) atau pergerakan segmentasi yang mencampur makanan dengan enzim-enzim pencernaan agar mudah untuk dicerna dan diabsorbsi. Pergerakan polpusif atau gerak peristaltic yang mendorong makanan kea rah usus besar.10
Kontraksi usus halus disebabkan oleh aktivitas otot polos usus halus yang terdiri dari 2 lapis, yaitu lapisan otot longitudinal dan otot sirkuler. Otot yang terutama berperan pada kontraksi segmentasi untuk mencampur makanan adalah otot longitudinal. Bila bagian mengalami distensi oleh makanan akan kembali ke posisinya semula. Gerakan ini berulang terus menerus sehingga makanan akan bercampur dengan enzim pencernaan dan mengadakan hubungan dengan mukosa usus halus dan selanjutnya di absorbs.9
Kontraksi segmentasi berlangsung oleh karena adanya gelombang lambat yang merupakan basic electric rhytm (BER) dari otot polos saluran cerna. Proses kontraksi segmentasi berlangsung 8 sampai 12 kali/menit pada duodenum dan sekitar 7 kali/menit pada ileum. Gerakan peristaltic pada usus halus mendorong makanan menuju kearah kolon dengan kecepatan 0,5
sampai 2 cm/detik, dimana pada bagian proksimal lebih cepat daripada bagian distal. Gerakan peristaltic ini sangat lemah dan biasanya menghilang setelah berlangsung sekitar 3 sampai 5 cm.9
Pengaturan frekuensi dan kekuatan gerakan segmentasi terutama diatur oleh adanya gelombang lambat yang menghasilkan potensial aksi yang disebabkan oleh adanya sel-sel pace maker yang terdapat pada dinding usus halus, diamana aktivitas dari sel-sel ini dipengaruhi oleh sitem saraf dan hormonal. Aktivitas gerakan peristaltic akan meningkat setelah makan. Hal ini sebagian besar disebabkan oleh masuknya makanan ke duodenum sehingga menimbulkan reflex peristaltic yang akan menyebar ke dinding usus halus. Sebaliknya sekretindan glucagon menghambat pergerakan usus halus. Setelah makanan mencapai katup ileocecal, makan kadang-kadang terhambat selama beberapa jam sampai seorang makan lagi. Pada saat tersebut, reflex gastrial meningkatkan peristaltik dan mendorong makanan melewati katup ileocaecal menuju kolon. Makan yang menetap untuk beberapa lama pada daerah ileum oleh sfingter ileocaecal berfungsi agar makanan dapat diabsorbi pada daerah ini. Katup ileocaecal berfungsi untuk mencegah makanan kembali ke caecum masuk ke ileum.10
Fungsi sfingter ileocaecal diatur oleh mekanisme umpan balik. Bila tekanan di dalam caecum meningkat sehingga terjadi dilatasi, maka kontraksi sfingter ileocaecal akan meningkat dan gerakan peristaltic ileum akan berkurang sehingga memperlambat pengosongan ileum. Bila terjadi peradangan pada caecum atau pada appendiks makan sfingter ileocaecal
akan mengalami spasme, dan ileum akan mengalami paralisis sehingga pengosongan ileum terhambat.10
D. Definisi
Ileus obstruktif merupakan penyumbatan intestinal mekanik yang terjadi karena adanya daya mekanik yang bekerja atau mempengaruhi dinding usus sehingga menyebabkan penyempitan/penyumbatan lumen usus. Hal tersebut menyebabkan pasase lumen usus terganggu.11
Obstruksi intestinal secara umum didefinisikan sebagai kegagalan isi intestinal untuk melanjutkan perjalanannya menuju ke anus. Obstruksi Intestinal ini merujuk pada adanya sumbatan mekanik atau nonmekanik parsial atau total dari usus besar dan usus halus.11
E. Etiologi
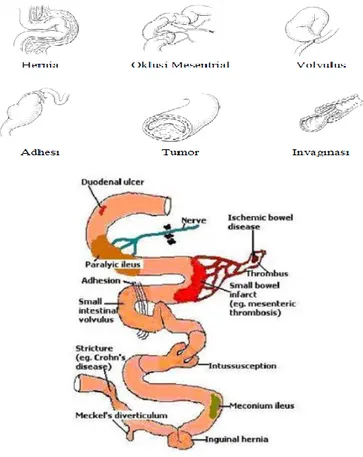
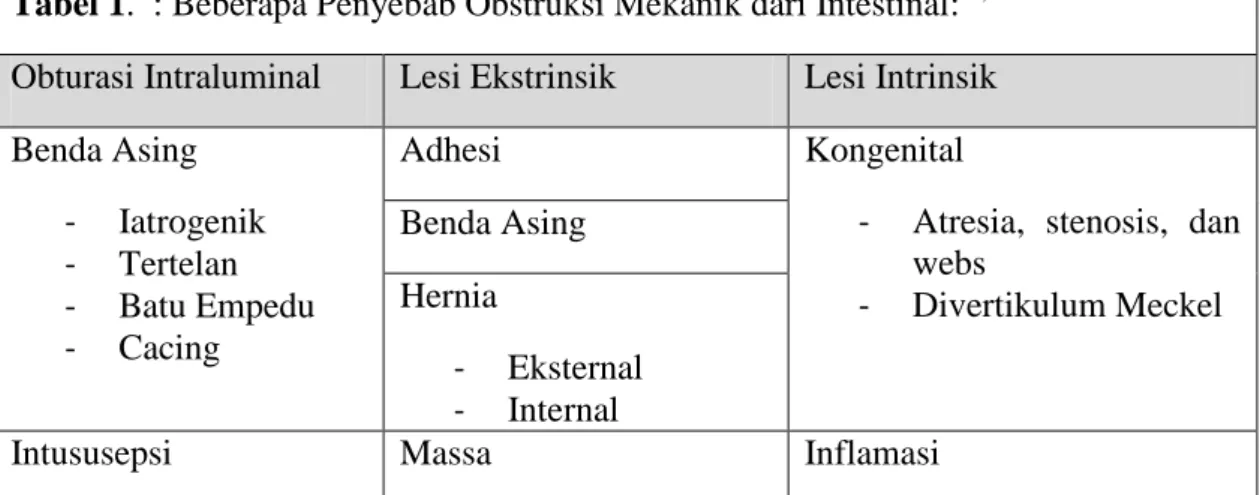
Ileus obstruktif sering dijumpai dan merupakan penyebab terbesar pembedahan pada akut abdomen. Hal ini terjadi ketika udara dan hasil sekresi tak dapat melewati lumen intestinal karena adanya sumbatan yang menghalangi. Obstruksi mekanik dari lumen intestinal biasanya disebabkan oleh tiga mekanisme ;
1. blokade intralumen (obturasi)
2. intramural atau lesi intrinsik dari dinding usus
3. kompresi lumen atau konstriksi akibat lesi ekstrinsik dari intestinal.
Berbagai kondisi yang menyebabkan terjadinya obstruksi intestinal biasanya terjadi melalui satu mekanisme utama. Satu pertiga dari seluruh
pasien yang mengalami ileus obstruktif, ternyata dijumpai lebih dari satu faktor etiologi yang ditemukan saat dilakukan operasi.12
Gambar 3. Penyebab ileus obstruktif.13
Penyebab terjadinya ileus obstruktif beragam jumlahnya berdasarkan umur dan tempat terjadinya obstruksi. Adhesi post operatif merupakan penyebab utama dari terjadinya obstruksi usus halus. Pada pasien yang tidak pernah dilakukan operasi laparotomi sebelumnya, adhesi karena inflamasi dan berbagai hal yang berkaitan dengan kasus ginekologi harus dipikirkan. Adhesi, hernia, dan malignansi merupakan 80 % penyebab dari kasus ileus obstruktif. Pada anak-anak, hanya 10 % obstruksi yang disebabkan oleh adhesi; intususepsi merupakan penyebab tersering dari ileus obstruktif yang terjadi pada anak-anak. Volvulus dan intususepsi merupakan 30 % kasus
komplikasi dari kehamilan dan kelahiran. Kanker harus dipikirkan bila ileus obstruktif ini terjadi pada orang tua. Metastasis dari genitourinaria, kolon, pankreas, dan karsinoma gaster menyebabkan obstruksi lebih sering daripada tumor primer di intestinal. Malignansi, divertikel, dan volvulus merupakan penyebab tersering terjadinya obstruksi kolon, dengan karsinoma kolorektal.13
Penyebab paling umum dari ileus obstruksi adalah adhesi pascaoperasi. Perlengketan pasca operasi dapat menjadi penyebab obstruksi akut dalam waktu 4 minggu pasca operasi atau dekade obstruksi kronis berikutnya. Insiden ileus obstruktif sejajar dengan meningkatnya jumlah laparotomi dilakukan di negara-negara berkembang. Penyebab lain yang umum diidentifikasi dari ileus obstruktif adalah hernia inkarserata. Etiologi lainnya termasuk tumor ganas (20%), hernia (10%), penyakit inflamasi usus (5%), volvulus (3%), dan penyebab lain-lain (2%). Penyebab ileus obstruktif pada pasien anak termasuk atresia kongenital, stenosis pilorus, dan intususepsi.14
Tabel 1. : Beberapa Penyebab Obstruksi Mekanik dari Intestinal: 5,12 Obturasi Intraluminal Lesi Ekstrinsik Lesi Intrinsik Benda Asing - Iatrogenik - Tertelan - Batu Empedu - Cacing Adhesi Kongenital
- Atresia, stenosis, dan webs - Divertikulum Meckel Benda Asing Hernia - Eksternal - Internal
Pengaruh Cairan - Barium - Feses - Meconium - Anomali organ atau pembuluh darah - Organomegali - Akumulasi Cairan - Neoplasma - Divertikulitis - Drug-induced - Infeksi - Coli ulcer Neoplasma - Tumor Jinak - Karsinoma - Karsinoid - Limpoma - Sarcoma Post Operatif Volvulus Trauma F. Klasifikasi
Berdasarkan penyebabnya ileus obstruktif dibedakan menjadi tiga kelompok:15
a.Lesi-lesi intraluminal, misalnya fekalit, benda asing, bezoar, batu empedu.
b. Lesi-lesi intramural, misalnya malignansi atau inflamasi.
c. Lesi-lesi ekstramural, misalnya adhesi, hernia, volvulus atau intususepsi.
Berdasarkan Lokasi Obstruksi : a. Letak Tinggi : Duodenum-Jejunum b. Letak Tengah : Ileum Terminal
c. Letak Rendah : Colon-Sigmoid-rectum
Ileus obstruktif dibagi lagi menjadi tiga jenis dasar :10
1. Ileus obstruktif sederhana, dimana obstruksi tidak disertai dengan terjepitnya pembuluh darah.
2. Ileus obstruktif strangulasi, dimana obstruksi yang disertai adanya penjepitan pembuluh darah sehingga terjadi iskemia yang akan berakhir
dengan nekrosis atau gangren yang ditandai dengan gejala umum berat yang disebabkan oleh toksin dari jaringan gangren.
3. Ileus obstruktif jenis gelung tertutup, dimana terjadi bila jalan masuk dan keluar suatu gelung usus tersumbat, dimana paling sedikit terdapat dua tempat obstruksi.
Untuk keperluan klinis dan berdasarkan letak sumbatan, ileus obstruktif dibagi dua:16
1. Ileus obstruktif usus halus, yaitu obstruksi letak tinggi dimana mengenai duodenum, jejunum dan ileum
2. Ileus obstruktif usus besar, yaitu obstruksi letak rendah yang mengenai kolon, sigmoid dan rectum.
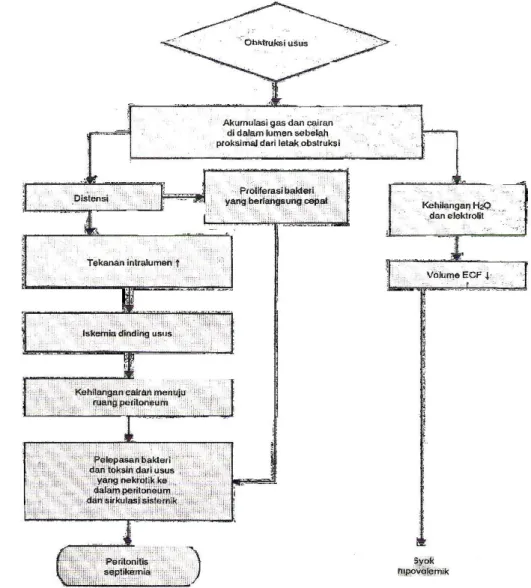
G. Patofisiologi
Respon Usus Halus Terhadap Obstruksi
Normalnya, sekitar 2 L asupan cairan dan 8 L sekresi dari gaster, intestinal dan pankreaticobilier ditansfer ke intestinal setiap harinya. Meskipun aliran cairan menuju ke intestinal bagian proksimal, sebagian besar cairan ini akan diabsorbsi di intestinal bagian distal dan kolon. Ileus obstruktif terjadi akibat akumulasi cairan intestinal di proksimal daerah obstruksi disebabkan karena adanya gangguan mekanisme absorbsi normal proksimal daerah obstruksi serta kegagalan isi lumen untuk mencapai daerah distal dari obstruksi. Akumulasi cairan intralumen proksimal daerah obstruksi terjadi dalam beberapa jam dan akibat beberapa faktor. Asupan cairan dan sekresi lumen yang terus bertambah terkumpul dalam intestinal. Aliran darah meningkat ke daerah intestinal segera setelah terjadinya
obstruksi, terutama di daerah proksimal lesi, yang akhirnya akan meningkatkan sekresi intestinal. Hal ini bertujuan untuk menurunkan kepekaan vasa splanknik pada daerah obstruksi terhadap mediator vasoaktif. Pengguyuran cairan intravena juga meningkatkan volume cairan intralumen. Sekresi cairan ke dalam lumen terjadi karena kerusakan mekanisme absorpsi dan sekresi normal. Ileus obstruktif menyebabkan dilatasi proksimal usus akibat akumulasi sekresi GI dan udara yang tertelan. Dilatasi usus ini merangsang aktivitas sekretori sel, menyebabkan akumulasi lebih cair. Hal ini menyebabkan peningkatan peristaltik atas dan di bawah obstruksi, dengan diare dan flatus awal perjalanan penyakit. Distensi lumen menyebabkan terjadinya kongestif vena, edema intralumen, dan iskemia.
Gas intestinal juga mengalami akumulasi saat terjadinya ileus obstruktif. Sebagian kecil dihasilkan melalui netralisasi bikarbonat atau dari metabolisme bakteri. Gas di Intestinal terdiri atas Nitrogen (70%), Oksigen (12%), dan Karbon Dioksida (8%), yang komposisinya mirip dengan udara bebas. Hanya karbon dioksida yang memiliki cukup tekanan parsial untuk berdifusi dari lumen.
Intestinal, normalnya, berusaha untuk membebaskan obstruksi mekanik dengan cara meningkatkan peristaltik. Periode yang terjadi ialah berturut-turut: terjadinya hiperperistaltik, intermittent quiescent interval, dan pada tingkat akhir terjadi ileus. Bagian distal obstruksi segera menjadi kurang aktif. Obstruksi mekanik yang berkepanjangan menyebabkan penurunan dari frekuensi gelombang - lambat dan kerusakan aktivitas gelombang spike, namun intestinal masih memberikan respon terhadap
rangsangan. Ileus dapat terus menetap bahkan setelah obstruksi mekanik terbebaskan.
Tekanan intralumen meningkat sekitar 20 cmH2O, sehingga
menyebabkan aliran cairan dari lumen ke pembuluh darah berkurang dan sebaliknya aliran dari pembuluh darah ke lumen meningkat. Perubahan yang serupa juga terjadi pada absorbsi dan sekresi dari Natrium dan Khlorida. Namun, peningkatan tekanan intralumen tidak selalu terjadi dan mungkin terdapat mekanisme lain yang menyebabkan perubahan pada mekanisme sekresi. Peningkatan sekresi juga dipengarui oleh hormon gastrointestinal, seperti peningkatan sirkulasi vasoaktif intestinal polipeptida, prostaglandin, atau endotoksin.
Peningkatan volume intralumen menyebabkan terjadinya distensi intestinal di bagian proksimal obstruksi, yang bermanifestasi pada mual dan muntah. Proses obstruksi yang berlanjut, kerusakan progresif dari proses absorbsi dan sekresi semakin ke proksimal. Selanjutnya, obstruksi mekanik ini mengarah pada peningkatan defisit cairan intravaskular yang disebabkan oleh terjadinya muntah, akumulasi cairan intralumen, edema intramural, dan transudasi cairan intraperitoneal. Selain itu dapat menyebabkan kompresi limfatik mukosa, menyebabkan dinding usus lymphedema. Muntah terjadi jika tingkat obstruksi proksimal. Hilangnya cairan dan dehidrasi berat dan berkontribusi terhadap peningkatan morbiditas dan mortalitasPemasangan nasogastric tube malah memperparah terjadinya defisit cairan melalui external loss. Hipokalemia, hipokhloremia, alkalosis metabolik merupakan
dikoreksi dapat mengakibatkan terjadinya insufisiensi renal, syok, dan kematian.
Stagnasi isi intestinal dapat memfasilitasi terjadinya proliferasi bakteri. Bakteri Aerob dan Anaerob berkembang pada daerah obstruksi. Koloni berlebihan dari bakteri dapat merangsang absorbtif dan fungsi motorik dari intestinal dan menyebabkan terjadinya translokasi bakteri.
Strangulasi
Obstruksi strangulasi adalah hilangnya aliran darah di segmen obtruksi dari intestinal. Hal ini dapat terjadi karena adanya penekanan langsung dari vasa mesenteric atau sebagai akibat perubahan lokal pada dinding intestinal. Komplikasi ini sering berhubungan dengan obstruksi yang disebabkan oleh hernia dan volvulus. Obstruksi strangulasi pada kolon paling sering disebabkan oleh volvulus. Iskemia intramural dapat terjadi karena berbagai sebab. Distensi dan peningkatan tekanan pada intramural dapat menyebabkan kongesti dari vena, kebocoran kapiler, edema dinding usus besar dan perdarahan serta thrombosis dari arteri dan vena. Peningkatan pertumbuhan bakteri terjadi dalam beberapa jam setelah strangulasi. Hal ini menyebabkan produksi toksin intralumen dan dapat merangsang pelepasan mediator vasoaktif seperti prostaglandin. Mukosa dari intestinal lebih peka terhadap iskemia dan beberapa faktor tampaknya memainkan peranan penting untuk mendukung terjadinya iskemia, termasuk hipoksia, protease pankreas dan radikal bebas. Mukosa pada intestinal lebih peka terhadap terjadinya iskemia dibandingkan mukosa pada kolon. Saat terjadi nekrosis mukosa, bakteri dan toksin dapat dengan segera berpindah tempat dari dinding intestinal menuju ke cavum peritoneal, limfe pada mesenterikum, dan sirkulasi sistemik. Hal ini dapat menyebabkan iskemia, sepsis, perforasi frank yang dapat disertai dengan peritonitis dan kematian akibat syok sepsis. Gut iskemia dan terjadinya reperfusion juga mendukung terjadinya gagal organ, seperti paru.
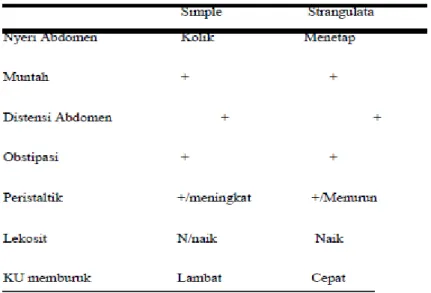
Tabel 2. Perbedaan ileus obstruktif simple dan strangulate.1 Volvulus
Terjadi saat obstruksi terdapat di dua tempat. Volvulus merupakan sebab yang paling sering dan dapat juga menyebabkan terjadinya perputaran mesenterium. Obstruksi di bagian distal dari usus besar juga dapat menyebabkan terjadinya closed loop obstruction jika katup ileocekal masih tersisa. Saat tekanan intralumen di segmen obstruksi meningkat, sekresi cairan ke dalam lumen meningkat sementara absorbsinya menurun. Kepentingan klinis yang mungkin terjadi akibat fenomena ini ialah meningkatnya resiko kejadian strangulasi. Distensi pada obstruksi gelung tertutup terjadi sangat cepat sehingga biasanya strangulasi terjadi lebih dahulu bahkan sebelum gejala klinis dari obstruksi tampak jelas.
Obstruksi Parsial Intestinal
Pada obstruksi parsial, lumen tak sepenuhnya tersumbat. Adhesi merupakan penyebab tersering dari gangguan ini dan jarang sekali mengakibatkan terjadinya strangulasi. Obstruksi parsial kronis dapat menyebabkan terjadinya penebalan dinding intestinal akibat hipertrofi otot.
Perpanjangan waktu kontraksi dan peningkatan kelompok kontraksi merupakan karakteristik yang dapat ditemukan. Kelainan motoris ini dan kemungkinan berhubungan dengan pertumbuhan bakteri dapat menyebabkan terjadinya malabsorbsi, distensi dan diare sekretorik.
Obstruksi kolon
Patofisiologi terjadinya obstruksi pada kolon berbeda dengan intestinal. Kolon khususnya yang bagian distal memiliki kemampuan yang terbatas pada absorbsi. Akumulasi Cairan dan gas di kolon terjadi lebih lambat karena posisinya yang berada paling distal dari saluran pencernaan dan karena sebagian besar cairan telah diabsorbsi di usus halus. Distensi yang terjadi secara perlahan ini memungkinkan kolon untuk beradaptasi dan dekompresi dapat terjadi karena katup ileocecal yang inkompeten. Seperti disebutkan sebelumnya, katup ileocecal yang kompeten dapat menyebabkan terjadinya closed loop obstruction. Dilatasi cecal dan penipisan dinding cecum akibat penambahan diameter dapat meningkatkan resiko terjadinya rupture. Rupture dapat disebabkan oleh iskemia yang terjadi pada dinding kolon, diastasis dari lapisan otot, ataupun karena invasi bakteri di dinding kolon. Obstruksi kolon berakibat pada motilitas abnormal namun tidak hiperperistaltik.
Tabel 3. Perbedaan ileus obstruktif usus halus dan usus besar.18
H. Manifestasi Klinis
Obstruksi dapat diklasifikasikan parsial atau totalis, sederhana atau strangulasi. Tidak ada gambaran klinis khas untuk mendeteksi awal obstruksi strangulasi. Nyeri perut sering digambarkan sebagai kram perut dan sifatnya intermiten (berkala/ hilang timbul) merupakan gejala yang paling menonjol pada obstruksi sederhana. Seringkali presentasi dapat menunjukan lokasi perkiraan dan sifat obstruksi. Biasanya rasa sakit yang terjadi dalam jangka waktu yang lebih singkat dan nyeri kolik disertai dengan muntah menandakan obstruksi ileus bagian proksimal. Sedangkan pada nyeri yang lama (beberapa hari), bersifat progresif, dan disertai dengan distensi abdomen merupakan gejala khas pada obstruksi letaknya lebih distal. Perubahan karakter nyeri dapat menunjukan perkembangan komplikasi yang lebih serius misalnya nyeri yang menetap pada abdomen yang menandakan adaya strangulasi atau tanda iskemik.19
Gejala utama dari obstruksi ialah nyeri kolik, mual dan muntah dan obstipasi. Adanya flatus atau feses selama 6-12 jam setelah gejala merupakan
ciri khas dari obstruksi parsial. Nyeri kram abdomen bisa merupakan gejala penyerta yang berhubungan dengan hipermotilitas intestinal proksimal daerah obstruksi. Nyerinya menyebar dan jarang terlokalisir, namun sering dikeluhkan nyeri pada bagian tengah abdomen. Saat peristaltik menjadi intermiten, nyeri kolik juga menyertai. Saat nyeri menetap dan terus menerus kita harus mencurigai telah terjadi strangulasi dan infark.5
Tanda-tanda obstruksi usus halus juga termasuk distensi abdomen yang akan sangat terlihat pada obstruksi usus halus bagian distal ileum, atau distensi bisa tak terjadi bila obstruksi terjadi di bagian proksimal usus halus, dan peningkatan bising usus. Hasil laboratorium terlihat penurunan volume intravaskuler, adanya hemokonsentrasi dan abnormalitas elektrolit. Mungkin didapatkan leukositosis ringan.12
Muntah terjadi setelah terjadi obstruksi lumen intestinal dan menjadi lebih sering saat telah terjadi akumulasi cairan di lumen intestinal. Derajat muntah linear dengan tingkat obstruksi, menjadi tanda yang lebih sering ditemukan pada obstruksi letak tinggi. Obstruksi letak tinggi juga ditandai dengan bilios vomiting dan letak rendah muntah lebih bersifat malodorus.12
Kegagalan untuk defekasi dan flatus merupakan tanda yang penting untuk membedakan terjadinya obstruksi komplit atau parsial. Defekasi masih terjadi pada obstruksi letak tinggi karena perjalan isi lumen di bawah daerah obstruksi. Diare yang terus menerus dapat juga menjadi tanda adanya obstruksi partial.19
Tanda-tanda pada pemeriksaan fisik dapat saja normal pada awalnya, namun distensi akan segera terjadi, terutama pada obstruksi letak rendah. Tanda awal yang muncul ialah penderita segera mengalami dehidrasi. Massa yang teraba dapat di diagnosis banding dengan keganasan, abses, ataupun strangulasi. Auskultasi digunakan untuk membedakan pasien menjadi tiga kategori : loud, high pitch dengan burst ataupun rushes yang merupakan tanda awal terjadinya obstruksi mekanik. Saat bising usus tak terdengar dapat diartikan bahwa obstruksi telah berlangsung lama, ileus paralitik atau terjadinya infark. Seiring waktu, dehidrasi menjadi lebih berat dan tanda-tanda strangulasi mulai tampak. Pemeriksaan lipat paha untuk mengetahui adanya hernia serta rectal toucher untuk mengetahui adanya darah atau massa di rectum harus selalu dilakukan.19
Tanda-tanda terjadinya strangulasi seperi nyeri terus menerus, demam, takikardia, dan nyeri tekan bisa tak terdeteksi pada 10-15% pasien sehingga menyebabkan diagnosis strangulasi menjadi sulit untuk ditegakkan. Pada obstruksi karena strangulasi bisa terdapat takikardia, nyeri tekan lokal, demam, leukositosis dan asidosis. Level serum dari amylase, lipase, lactate dehidrogenase, fosfat, dan potassium mungkin meningkat. Penting dicatat bahwa parameter ini tak dapat digunakan untuk membedakan antara obstruksi sederhana dan strangulasi sebelum terjadinya iskemia irreversible.19
I. Diagnosis
Diagnosis ileus obstruktif tidak sulit; salah satu yang hampir selalu harus ditegakkan atas dasar klinik dengan anamnesis dan pemeriksaan fisik, serta pemeriksaan radiologi dan pemeriksaan laboratorium harus dilihat
sebagai konfirmasi dan bukan menunda mulainya terapi yang seharusnya dilakukan segera. Diagnosa ileus obstruktif diperoleh dari :
1. Anamnesis
Pada anamnesis ileus obstruktif usus halus biasanya sering dapat ditemukan penyebabnya, misalnya berupa adhesi dalam perut karena pernah dioperasi sebelumnya atau terdapat hernia.10 Pada ileus obstruktif usus halus, kolik dirasakan di sekitar umbilkus, sedangkan pada ileus obstruktif usus besar, kolik dirasakan di sekitar suprapubik. Muntah pada ileus obstruktif usus halus berwarna kehijaun dan pada ileus obstruktif usus besar onset muntah lama.10
Gejala lain yang mengikuti antara lain:
a. Mual dan muntah, berhubungan dengan adanya obstruksi di bagian proksimal
b. Nyeri perut yang intermitan meningkat saat hiperperistaltik c. Perut kembung
d. Diare, pada temuan awal
e. Konstipasi, temuan akhir berupa afflatus dan adefekasi
f. Demam dan takikardi, terjadi terlambat dan mungkin terkait dengan adanya strangulasi
g. Riwayat operasi panggul, terapi radiasi sebelumnya atau keduanya h. Riwayat keganasan, terutama carcinoma colon dan carcinoma ovarium
a. Inspeksi
Dapat ditemukan tanda-tanda generalisata dehidrasi, yang mencakup kehilangan turgor kulit maupun mulut dan lidah kering. Pada abdomen harus dilihat adanya distensi, parut abdomen, hernia dan massa abdomen. Inspeksi pada penderita yang kurus/sedang juga dapat ditemukan “darm contour” (gambaran kontur usus) maupun “darm steifung” (gambaran gerakan usus), biasanya nampak jelas pada saat
penderita mendapat serangan kolik yang disertai mual dan muntah dan juga pada ileus obstruksi yang berat. Penderita tampak gelisah dan menggeliat sewaktu serangan kolik.
Gambar 5. Darm countur
Tanda meteorismus, dibedakan berdasarkan letak ;
1). Ileus letak tinggi : di duodenum dengan kembung di ventrikulus 2). Ileus letak tengah : kembung di umbilicus, jejunum dan ileum
3). Ileus letak rendah : di colon dengan kembung terasa di seluruh region perut
b. Palpasi
Distensi perut dan tidak nyeri tekan (kecuali pada saat hiperperistaltik) tak ada defance muscular kecuali pada peritonitis. Palpasi bertujuan mencari adanya tanda iritasi peritoneum apapun atau nyeri tekan, yang mencakup „defance muscular‟ involunter atau rebound dan pembengkakan atau massa yang abnormal.
c. Perkusi
Timpani pada seluruh region abdomen terutama di subdiafragma
d. Auskultasi
Pada ileus obstruktif pada auskultasi terdengar kehadiran episodik gemerincing logam bernada tinggi dan gelora (rush‟)/borborygmi (suara seperti air dalam botol yang di kocok / seperti suara ombak. Tetapi setelah beberapa hari dalam perjalanan penyakit dan usus di atas telah berdilatasi, maka aktivitas peristaltik (sehingga juga bising usus) bisa tidak ada atau menurun parah. Tidak adanya nyeri usus bisa juga ditemukan dalam ileus paralitikus atau ileus obstruktif strangulata.
Bagian akhir yang diharuskan dari pemeriksaan adalah pemeriksaan rectum dan pelvis. Pada pemeriksaan colok dubur akan didapatkan tonus sfingter ani biasanya cukup namun ampula recti sering ditemukan kolaps terutama apabila telah terjadi perforasi akibat obstruksi
dan pada pasien yang sudah tua. Mukosa rectum dapat ditemukan licin dan apabila penyebab obstruksi merupakan massa atau tumor pada bagian anorectum maka akan teraba benjolan yang harus kita nilai ukuran, jumlah, permukaan, konsistensi, serta jaraknya dari anus dan perkiraan diameter lumen yang dapat dilewati oleh jari. Nyeri tekan dapat ditemukan pada lokal maupun general misalnya pada keadaan peritonitis. Juga menilai ada tidaknya feses di dalam kubah rektum. Pada ileus obstruktif usus feses tidak teraba pada colok dubur dan tidak dapat ditemukan pada sarung tangan. Pada sarung tangan dapat ditemukan darah apabila penyebab ileus obstruktif adalah lesi intrinsik di dalam usus.10
Diagnosis harus terfokus pada membedakan antara obtruksi mekanik dengan ileus; menentukan etiologi dari obstruksi; membedakan antara obstruksi parsial atau komplit dan membedakan obstruksi sederhana dengan strangulasi. Hal penting yang harus diketahui saat anamnesis adalah riwayat operasi abdomen (curiga akan adanya adhesi) dan adanya kelainan abdomen lainnya (karsinoma intraabdomen atau sindroma iritasi usus) yang dapat membantu kita menentukan etiologi terjadinya obstruksi. Pemeriksaan yang teliti untuk hernia harus dilakukan. Feses juga harus diperiksa untuk melihat adanya darah atau tidak, kehadiran darah menuntun kita ke arah strangulasi.10
3. Pemeriksaan laboratorium
Pemeriksaan laboratorium pada pasien yang diduga mengalami obstruksi intestinal terutama ialah darah lengkap dan elektrolit, Blood Urea Nitrogen, kreatinin dan serum amylase. Pemeriksaan elektrolit
diperlukan karena pasien mual muntah tujuannya untuk mengevaluasi elektrolitnya. Berikut adalah tes laboratorium yang penting dan diperlukan sebagai berikut: 22
a. Kimia serum : hasilnya biasanya normal atau sedikit meningkat.
b. BUN (Blood Ure Nitrogen) : Jika BUN meningkat, hal ini dapat menunjukan penurunan volume cairan tubuh (dehidrasi).
c. Kreatinin : peningkatan kreatinin mengindikasikan adanya dehidrasi. d. CBC (Complete Blood Count): Sel darah putih (WBC) mungkin
meningkat dengan pergeseran ke kiri biasanya terjadi pada ileus obstruktif sederhana atau strangulasi, peningkatan hematokrit adalah indikator kondisi cairan dalam tubuh berkurang (misalnya; dehidasi). e. World Society of Emergency Surgery memperbaharui pedomana untuk
diagnosis dan manajemen dari ileus obstruksi adhesive, meliputi hal-hal sebagai berikut: dengan tidaka adanya strangulasi dan riwayat muntah terus menerus atat gabungan tanda-tanda pada CT scan, pasien dengan ileus obstruksi parsial dapat dengan aman dikelola dengan manajemen non-operativ yaitu penggunaan tabung dekompresi atau dikenal dengan WSCM (Water Soluble Contrast Medium) adalaha rekomendasi kedua untuk tujuan diagnostic dan terapetik pada pasien yang menjalani manajemen non-operativ. Manajemen non-operative dapat diperpanjang hingga 72 jam tanpa adanya tanda-tanda strangulasi atau peritonitis. Pemebdahan dianjurkan setelah 72 jam manajemen nonoperativ tanpa ada perbaikan. Eksplorasi laparotomi yang sering digunakan untuk pasien dengan ileus obstruktif strangulasi
dan setelah manajemen konservatif gagal, pendekatan laproskopi terbuka sangat di anjurkan.
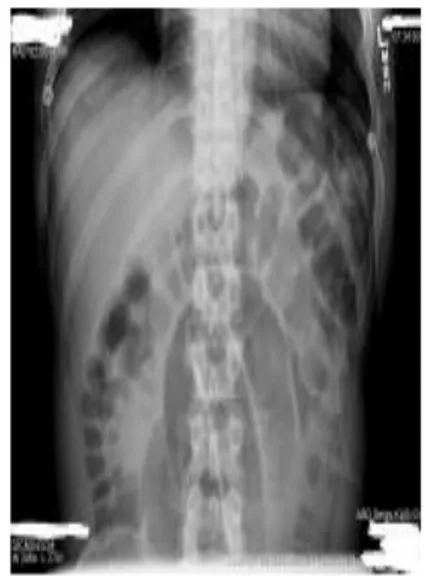
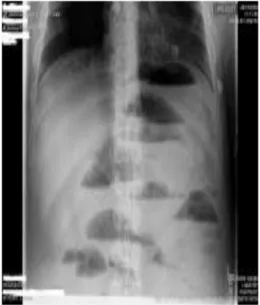
4. Pemeriksaan foto rontgen a. Foto Polos Abdomen
Menilai foto polos untuk pasien dengan ileus obstruksi setidaknya 2 tampilan yaitu posisi terlentang atau datar dan tegak. Foto polos merupakan diagnose lebih akurat pada kasus ileus obstruksi sederhana, namun tingkat kegagalan diagnostik sebanyak 30% telah dilaporkan.23
Pada foto abdomen dapat membedakan temuan obstruksi sedehana atau strangulasi, dan beberapa telah menggunakanya utnuk membedakan antara obstruksi lengkap atau parsial atau bukan suatu ileus obstruksi. Studi Lappas et al menemukan 2 temuan lebih prediktif dari ileus obstruktif letak tinggi dan ileus obstruktif komplit antara lain: (1) adanya deferensial air-fluid level di usus halus, (2) dilatasi usus lebih dari 25 mm. Studi ini menemukan bahwa ketika 2 temuan yang hadir, obstruksi kemungkinan besar letak tinggi atau ileus obstruksi totalis. Ketika temuan kedua ini tidak ada maka ileus obstruksi letak rendah (parisial) atau tidak ada obstruksi.24
Temuan spesifik untuk obstruksi usus halus ialah dilatasi usus halus ( diameter > 3 cm ), adanya air-fluid level pada posisi foto abdomen tegak, dan kurangnya gambaran udara di kolon. Sensitifitas foto abdomen untuk mendeteksi adanya obstruksi usus halus mencapai
70-80% namun spesifisitasnya rendah. Pada foto abdomen dapat ditemukan beberapa gambaran, antara lain: 25
1) Distensi usus bagian proksimal obstruksi 2) Kolaps pada usus bagian distal obstruksi 3) Posisi tegak atau dekubitus: Air-fluid levels 4) Posisi supine dapat ditemukan :
a) distensi usus b) step-ladder sign
5) String of pearls sign, gambaran beberapa kantung gas kecil yang berderet.
6) Coffee-bean sign, gambaran gelung usus yang distensi dan terisi udara dan gelung usus yang berbentuk U yang dibedakan dari dinding usus yang oedem.
7) Pseudotumor Sign, gelung usus terisi oleh cairan.
Ileus paralitik dan obstruksi kolon dapat memberikan gambaran serupa dengan obstruksi usus halus. Temuan negatif palsu dapat ditemukan pada pemeriksaan radiologis ketika letak obstruksi berada di proksimal usus halus dan ketika lumen usus dipenuhi oleh cairan saja dengan tidak ada udara. Dengan demikian menghalangi tampaknya air-fluid level atau distensi usus. Keadaan selanjutnya berhubungan dengan obstruksi gelung tertutup. Meskipun terdapat kekurangan tersebut, foto abdomen tetap merupakan pemeriksaan yang penting pada pasien dengan obstruksi usus halus karena kegunaannya yang luas namun memakan biaya yang sedikit.20
Gambar 6. Dilatasi usus.20
Gambar 7. Multipel air fluid level dan “string of pearls” sign.20
Gambar 8. Herring bone appearance.20
Gambar 9. Coffee bean appearance.18
Gambar 10. Step ledder sign.20
b. Enteroclysis
Enteroclysis berfungsi untuk mendeteksi adanya obstruksi dan juga untuk membedakan obstruksi parsial dan total. Cara ini berguna jika pada foto polos abdomen memperlihatkan gambaran normal namun dengan klinis menunjukkan adanya obstruksi atau jika penemuan foto polos abdomen tidak spesifik. Pada pemeriksaan ini
juga dapat membedakan adhesi oleh karena metastase, tumor rekuren dan kerusakan akibat radiasi. Enteroclysis memberikan nilai prediksi negative yang tinggi dan dapat dilakukan dengan dua kontras. Barium merupakan kontras yang sering digunakan. Barium sangat berguna dan aman untuk mendiagnosa obstruksi dimana tidak terjadi iskemia usus maupun perforasi. Namun, penggunaan barium berhubungan dengan terjadinya peritonitis dan penggunaannya harus dihindari bila dicurigai terjadi perforasi.20
Gambar 11. Intususepsi (coiled-spring appearance).26 f. Pemeriksaan laboratorium tumor colon27
- Pemeriksaan enzim transaminase sebagai penanda adanya metastase pada liver.
- Pemeriksaan marker tumor CEA ( Carcino Embryonic Antigen) bertujuan untuk monitor pascaterapi. Jika pada pemeriksaan inisial tidak meningkat maka penggunaa CEA untuk follow up menjadi kurang penting.
g. Pemeriksaan imaging tumor colon27 - Barium enema
Dengan adanya endoskopi, barium enema semakin digunakan. Pada keadaan dimana endoskopi/ kolonoskopi tidak tersedia barium enema dapat digunakan untuk diagnosis, lokasi, fiksasi dengan jaringan sekitar, kanker sinkronos, ataupun lesi prakanker, seperti polips, chronis ulcerative colitis.
- CT Scan
Terutama ditujukan untuk melihat adanya metastase pada hepar, KGB para aorta, ataupun infiltrasi langsung ke organ sekitar. - MRI
Digunakan untuk menggantikan CT Scan, terutama jika terdapat kontra indikasi penggunaan kontras .
- PET Scan
Digunakan untuk melihat adanya metastase dari kanker kolon dan tidak untuk mendiagnosis tumor kolon primer.
- Foto Thoraks &USG hepar
Digunakan untuk tujan mengetahui stadium M pada paru dan hepar dan untuk persiapan operasi.
Kolonoskopi merupakan “standar emas” untuk mendiagnosis kanker kolon. Digunakan untuk melihat adanya lesi prakanker, untuk skring, dan melihat gambaran macros tumor dan biopsy. J. Penatalaksanaan
Pasien dengan obstruksi intestinal biasanya mengalami dehidrasi dan kekurangan Natrium, Khlorida dan Kalium yang membutuhkan penggantian cairan intravena dengan cairan salin isotonic seperti Ringer Laktat. Urin harus di monitor dengan pemasangan Foley Kateter. Setelah urin adekuat, KCl harus ditambahkan pada cairan intravena bila diperlukan. Pemeriksaan elektrolit serial, seperti halnya hematokrit dan leukosit, dilakukan untuk menilai kekurangan cairan. Antibiotik spektrum luas diberikan untuk profilaksis atas dasar temuan adanya translokasi bakteri pada ostruksi intestinal.21
Dekompresi
Pada pemberian resusitasi cairan intravena, hal lain yang juga penting untuk dilakukan ialah pemasangan nasogastric tube. Pemasangan tube ini bertujuan untuk mengosongkan lambung, mengurangi resiko terjadinya aspirasi pulmonal karena muntah dan meminimalkan terjadinya distensi abdomen. Pasien dengan obstruksi parsial dapat diterapi secara konservatif dengan resusitasi dan dekompresi saja. Penyembuhan gejala tanpa terapi operatif dilaporkan sebesar 60 – 85% pada obstruksi parsial.21
Secara umum, pasien dengan obstruksi intestinal komplit membutuhkan terapi operatif. Pendekatan non – operatif pada beberapa pasien dengan obstruksi intestinal komplit telah diusulkan, dengan alasan bahwa pemasangan tube intubasi yang lama tak akan menimbulkan masalah yang didukung oleh tidak adanya tanda-tanda demam, takikardia, nyeri tekan atau leukositosis. Namun harus disadari bahwa terapi non operatif ini dilakulkan dengan berbagai resikonya seperti resiko terjadinya strangulasi pada daerah obstruksi dan penundaan terapi pada strangulasi hingga setelah terjadinya injury akan menyebabkan intestinal menjadi ireversibel. Penelitian retrospektif melaporkan bahwa penundaan operasi 12 – 24 jam masih dalam batas aman namun meningkatkan resiko terjadinya strangulasi.
Pasien dengan obstruksi intestinal sekunder karena adanya adhesi dapat diterapi dengan melepaskan adhesi tersebut. Penatalaksanaan secara hati hati dalam pelepasan adhesi tresebut untuk mencegah terjadinya trauma pada serosa dan untuk menghindari enterotomi yang tidak perlu. Hernia incarcerata dapat dilakukan secara manual dari segmen hernia dan dilakukan penutupan defek.
Penatalaksanaan pasien dengan obstruksi intestinal dan adanya riwayat keganasan akan lebih rumit. Pada keadaan terminal dimana metastase telah menyebar, terapi non-operatif, bila berhasil, merupakan jalan yang terbaik; walaupun hanya sebagian kecil kasus obstruksi komplit dapat berhasil di terapi dengan non-operatif. Pada kasus ini, by pass sederhana dapat memberikan hasil yang lebih baik baik daripada by pass yang panjang dengan operasi yang rumit yang mungkin membutuhkan reseksi usus.
Pada saat dilakukan eksplorasi, terkadang susah untuk menilai viabilitas dari segmen usus setelah strangulasi dilepaskan. Bila viabilitas usus masih meragukan, segmen tersebut harus dilepaskan dan ditempatkan pada kondisi hangat, salin moistened sponge selama 15-20 menit dan kemudian dilakukan penilaian kembali. Bila warna normalnya telah kembali dan didapatkan adanya peristaltik, berarti segmen usus tersebut aman untuk dikembalikan. Ke depannya dapat digunakan Doppler atau kontras intraoperatif untuk menilai viabilitas usus.
Pada umumnya dikenal 4 macam (cara) tindakan bedah yang dikerjakan pada obstruksi ileus.
1. Koreksi sederhana (simple correction). Hal ini merupakan tindakan bedah sederhana untuk membebaskan usus dari jepitan, misalnya pada hernia incarcerata non-strangulasi, jepitan oleh streng/adhesi atau pada volvulus ringan.
2. Tindakan operatif by-pass. Membuat saluran usus baru yang "melewati" bagian usus yang tersumbat, misalnya pada tumor intralurninal, Crohn disease, dan sebagainya.
3. Membuat fistula entero-cutaneus pada bagian proximal dari tempat obstruksi, misalnya pada Ca stadium lanjut.
4. Melakukan reseksi usus yang tersumbat dan membuat anastomosis ujung-ujung usus untuk mempertahankan kontinuitas lumen usus, misalnya pada carcinomacolon, invaginasi strangulata, dan sebagainya.
Pada beberapa obstruksi ileus, kadang-kadang dilakukan tindakan operatif bertahap, baik oleh karena penyakitnya sendiri maupun karena keadaan penderitanya, misalnya pada Ca sigmoid obstruktif, mula-mula dilakukan kolostomi saja, kemudian hari dilakukan reseksi usus dan anastomosis.16
Suatu problematik yang sulit pada keadaan pasca bedah adalah distensi usus yang masih ada. Pada tindakan operatif dekompressi usus, gas dan cairan yang terkumpul dalam lumen usus tidak boleh dibersihkan sama sekali oleh karena catatan tersebut mengandung banyak bahan-bahan digestif yang sangat diperlukan. Pasca bedah tidak dapat diharapkan fisiologi usus kembali normal, walaupun terdengar bising usus. Hal tersebut bukan berarti peristaltik usus telah berfungsi dengan efisien, sementara ekskresi meninggi dan absorpsi sama sekali belum baik.
Sering didapati penderita dalam keadaan masih distensi dan disertai diare pasca bedah. Tindakan dekompressi usus dan koreksi air dan elektrolit serta menjaga keseimbangan asam basa darah dalam batas normal tetap dilaksanakan pada pasca bedahnya. Pada obstruksi yang lanjut, apalagi bila telah terjadi strangulasi, monitoring pasca bedah yang teliti diperlukan sampai selama 6 - 7 hari pasca bedah. Bahaya lain pada masa pasca bedah adalah toksinemia dan sepsis. Gambaran kliniknya biasanya mulai nampak pada hari ke 4-5 pasca bedah. Pemberian antibiotika dengan spektrum luas dan disesuaikan dengan hasil kultur kuman sangatlah penting.
Komplikasi pada pasien ileus obstruktif dapat meliputi gangguan keseimbangan elektrolit dan cairan, serta iskemia dan perforasi usus yang dapat menyebabkan peritonitis, sepsis, dan kematian.16
L. Prognosis
Mortalitas obstruksi tanpa strangulata adalah 5% sampai 8% asalkan operasi dapat segera dilakukan. Keterlambatan dalam melakukan pembedahan atau jika terjadi strangulasi atau komplikasi lainnya akan meningkatkan mortalitas sampai sekitar 35% atau 40%. Prognosisnya baik bila diagnosis dan tindakan dilakukan dengan cepat. 20
KESIMPULAN
4. Ileus obstruktif adalah kerusakan atau hilangnya pasase isi usus yang disebabkan oleh sumbatan mekanik. Rintangan pada jalan isi usus akan menyebabkan isi usus terhalang dan tertimbun di bagian proksimal dari sumbatan, sehingga pada daerah proksimal tersebut akan terjadi distensiatau dilatasi usus.
5. Adhesi, hernia, dan tumor mencakup 90% etiologi kasus obstruksi mekanik usus halus. Adhesidan hernia jarang menyebabkan obstruksi pada colon. Penyebab tersering obstruksi pada colon adalah kanker, diverticulitis, dan volvulus.
6. Gejalanya antara lain tidak BAB, tidak kentut, disertai dengan mual, muntah dan jika kondisi ini berlangsung lama dapat menyebabkan dehidrasi, demam, perut kembung, nyeri perut diawali dari daerah epigastrik kemudian nyeri dirasakan secara intermiten terutama ketika peristaltic.
Lampiran
DAFTAR PUSTAKA
1. Price, S. A. Patofisiologi : Konsep Klinis Proses-Proses Penyakit. Jakarta: EGC. 2006. Hal 437-450
2. Davidson, Tish, Dionne Stephanie. 2006. Diunduh dari URL : http://www.healthline.com (diakses 19 Februari 2013)
3. WHO. Causes of Death in 2008. Diunduh dari URL : http://www.who.int (diakses 19 Februari 2013)
4. Dinas Kesehatan Indonesia. Profil Kesehatan Indonesia 2008. Diunduh dari URL : http://www.dinkes.go.id (diakses 19 Februari 2013)
5. Whang, E. E., Ashey, S. W., & Zimnner, M. J. 2005. Small Intestine. In B. e. al (Ed), Schwatz‟s Principles Of Surgery (8 ed., p. 1018). McGraw-Hill Companies.
6. Eroschenko, V. P. 2003. Atlas Histologi di Fiore dengan Korelasi Fungsional (9 ed.). (D. Anggraini, T. M. Sikumbang, Eds., & J. Tambayong, Trans.) Jakarta: EGC
7. Snell, Richard S. 2004. Clinical Anatomy for Medical Students, Fifth edition, New York
8. Price, S. A. 2003. Patofisiologi : Konsep Klinis Proses-Proses Penyakit. (S. A. Price, L. McCarty, & Wilson, Eds.) Jakarta: EGC
9. Evers, B. M. 2004. Small Intestine. In T. c. al, Sabiston Textbook Of Surgery (17 ed., pp. 1339-1340). Philadelphia: Elseviers Saunders
10. Sjamsuhidajat. R, Jong WD. 2005. Buku Ajar Ilmu Bedah, Edisi 2, Jakarta: Penerbit Buku Kedokteran EGC
11. Nobie, B. A. (2014, Agustus 21). Obstruction, Small Bowel. Retrieved
June 6th, 2011, from emedicine:
http://emedicine.medscape.com/article/774140-overview
12. Thompson, J. S. 2005. Intestinal Obstruction, Ileus, and Pseudoobstruction. In R. H. Bell, L. F. Rikkers, & M. W. Mulholland
(Eds.), Digestive Tract Surgery (Vol. 2, p. 1119). Philadelphia: Lippincott-Raven Publisher
13. Simatupang O N. 2010. Ileus Obstruktif. Samarinda: UNMUL Retrieved June 6th, 2011, Available at: http://www.scribd.com/doc/28090500/ileus-obstruksi
14. van der Wal JB, Iordens GI, Vrijland WW, van Veen RN, Lange J, Jeekel J. Adhesion prevention during laparotomy: long-term follow-up of a randomized clinical trial. Ann Surg. Jun 2011;253(6):1118-21. [Medline]. 15. Yates K. 2004. Bowel obstruction. In: Cameron P, Jelinek G, Kelly AM,
Murray L, Brown AFT, Heyworth T, editors. Textbook of adult emergency medicine. 2nd ed. New York: Churchill Livingstone. p.306-9 16. Ullah S, Khan M, Mumtaz N, Naseer A. 2009. Intestinal Obstruction : A
Spectrum of causes. JPMI 2009 Volume 23 No 2 page 188-92
17. Sheedy SP, Earnest F 4th, Fletcher JG, Fidler JL, Hoskin TL. CT of small-bowel ischemia associated with obstruction in emergency department patients: diagnostic performance evaluation. Radiology. Dec 2006;241(3):729-36. [Medline].
18. Bickle IC, Kelly B. 2002. Abdominal X Rays Made Easy: Normal Radiographs. studentBMJ April 2002;10:102-3
19. Sheedy SP, Earnest F 4th, Fletcher JG, Fidler JL, Hoskin TL. CT of small-bowel ischemia associated with obstruction in emergency department patients: diagnostic performance evaluation. Radiology. Dec 2006;241(3):729-36. [Medline].
20. Nobie, B. A. (2009, November 12). Obstruction, Small Bowel. Retrieved
June 6th, 2011, from emedicine:
http://emedicine.medscape.com/article/774140-overview
21. Evers, B. M. 2004. Small Intestine. In T. c. al, Sabiston Textbook Of Surgery (17 ed., pp. 1339-1340). Philadelphia: Elseviers Saunders
22. Di Saverio S, Coccolini F, Galati M, Smerieri N, Biffl WL, Ansaloni L, et al. Bologna guidelines for diagnosis and management of adhesive small bowel obstruction (ASBO): 2013 update of the evidence-based guidelines from the world society of emergency surgery ASBO working group. World J Emerg Surg. Oct 10 2013;8(1):42. [Medline].
23. Thompson WM, Kilani RK, Smith BB, Thomas J, Jaffe TA, Delong DM, et al. Accuracy of abdominal radiography in acute small-bowel
obstruction: does reviewer experience matter?. AJR Am J Roentgenol. Mar 2007;188(3):W233-8. [Medline].
24. Lappas JC, Reyes BL, Maglinte DD. Abdominal radiography findings in small-bowel obstruction: relevance to triage for additional diagnostic imaging. AJR Am J Roentgenol. Jan 2001;176(1):167-74. [Medline]. 25. Moses, S. 2008. Mechanical Ileus. Retrieved Agustus 24, 2014, Available
at : http://www.fpnotebook.com/Surgery/GI/MchnclIls.htm
26. Khan, A. N. (2009, September 11). Small Bowel Obstruction. Retrieved Agust 24th, 2014, Available at emedicine: http://emedicine.medscape.com/article/374962-overview
27. Manuaba. M, Tjakra. 2010. Panduan Penatalaksanaan Kanker Solid Peraboi 2010. Denpasar : Sagung Seto