EFUSI PERIKARDIUM EFUSI PERIKARDIUM
1.
1. PENDAHULUANPENDAHULUAN
Efusi perikardium adalah penumpukan cairan abnormal dalam ruang Efusi perikardium adalah penumpukan cairan abnormal dalam ruang perikardium.
perikardium. Ini Ini dapat dapat disebabkan disebabkan oleh oleh berbagai berbagai kelainan kelainan sistemik, sistemik, lokal lokal atauatau idiopatik. Cairan tersebut dapat berupa transudat, eksudat, pioperikardium, atau idiopatik. Cairan tersebut dapat berupa transudat, eksudat, pioperikardium, atau hemoperikardium.
hemoperikardium.11 Efusi perikardium bisa akut atau kronis, dan lamanya Efusi perikardium bisa akut atau kronis, dan lamanya perkembangan
perkembangan memiliki memiliki pengaruh pengaruh besar besar terhadap terhadap gejala-gejala gejala-gejala pasien. pasien. EfusiEfusi perikardium
perikardium merupakan merupakan hasil hasil perjalanan perjalanan klinis klinis dari dari suatu suatu penyakit penyakit yangyang disebabkan oleh infeksi, keganasan maupun trauma. Gejala vang timbul dari disebabkan oleh infeksi, keganasan maupun trauma. Gejala vang timbul dari keadaan efusi perikardium tidak spesifik dan berkaitan dengan penyakit yang keadaan efusi perikardium tidak spesifik dan berkaitan dengan penyakit yang mendasari terjadinya efusi perikardium.
mendasari terjadinya efusi perikardium. 1,21,2
Perikardium terdiri dari 2 lapisan yaitu lapisan dalam atau lapisan serosa Perikardium terdiri dari 2 lapisan yaitu lapisan dalam atau lapisan serosa dan lapisan luar atau fibrosa. Bentuk lapisan fibrosa perikardium seperti botol dan dan lapisan luar atau fibrosa. Bentuk lapisan fibrosa perikardium seperti botol dan berdekatan
berdekatan dengan dengan diafragma, diafragma, sternum sternum dan dan kartílago kartílago kosta. kosta. Lapisan Lapisan serosa serosa lebihlebih tipis dan berdekatan dengan permukaan jantung. Perikardium berfungsi sebagai tipis dan berdekatan dengan permukaan jantung. Perikardium berfungsi sebagai barier
barier proteksi proteksi dari dari infeksi infeksi atau atau inflamasi inflamasi organ-organ organ-organ sekitarnya. sekitarnya. Jumlah Jumlah normalnormal cairan perikardium 15-50 ml, disekresi oleh sel mesotelial.
cairan perikardium 15-50 ml, disekresi oleh sel mesotelial.1,21,2 Akumulasi abnormal Akumulasi abnormal cairan dalam ruangan perikardium dapat menimbulkan efusi perikardium. cairan dalam ruangan perikardium dapat menimbulkan efusi perikardium. Selanjutnya akumulasi tersebut dapat menyebabkan peningkatan tekanan Selanjutnya akumulasi tersebut dapat menyebabkan peningkatan tekanan perikardium,
perikardium, penurunan penurunan cardiac cardiac output output dan dan hipotensi hipotensi (tamponade (tamponade jantung).jantung). Akumulasi cairan yang sangat cepat akan mempengaruhi hemodinamik.
Akumulasi cairan yang sangat cepat akan mempengaruhi hemodinamik.2,32,3 OlehOleh karena itu, pada referat ini dibahas mengenai pengenalan dan penanganan karena itu, pada referat ini dibahas mengenai pengenalan dan penanganan mendalam tentang efusi perikardium.
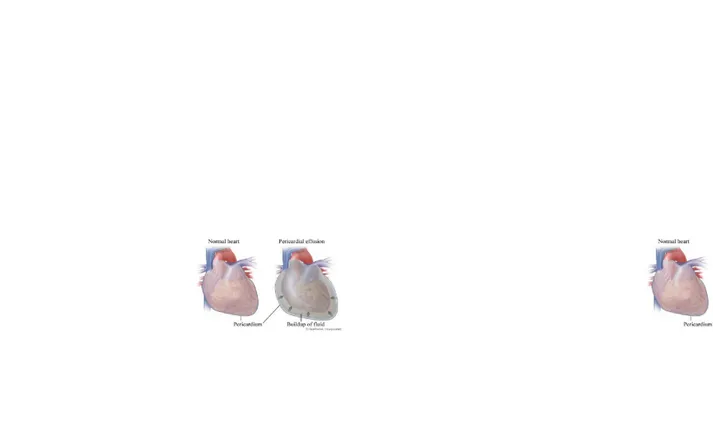
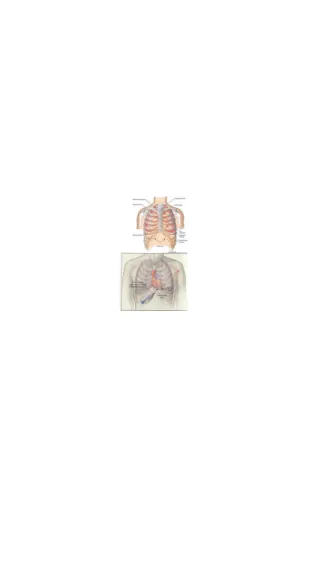
Gambar 1. Lapisan Perikardium Gambar 1. Lapisan Perikardium
Gambar 2. Skema Efusi Perikardium Gambar 2. Skema Efusi Perikardium
Gambar 1. Lapisan Perikardium Gambar 1. Lapisan Perikardium
Gambar 2. Skema Efusi Perikardium Gambar 2. Skema Efusi Perikardium
Tabel 1. Fungsi Perikardium Tabel 1. Fungsi Perikardium
2.
2. EPIDEMIOLOGIEPIDEMIOLOGI
Beberapa penelitian besar telah menyimpulkan epidemiologi dari efusi Beberapa penelitian besar telah menyimpulkan epidemiologi dari efusi perikardium;
perikardium; Namun, Namun, data data yang yang tersedia tersedia secara secara konsisten konsisten menunjukkan menunjukkan bahwabahwa efusi perikardial lebih sering terjadi daripada yang terbukti secara klinis. Insiden efusi perikardial lebih sering terjadi daripada yang terbukti secara klinis. Insiden yang lebih tinggi dari efusi perikardium biasanya terkait dengan penyakit yang lebih tinggi dari efusi perikardium biasanya terkait dengan penyakit tertentu.
tertentu.22 Efusi perikardium yang sedikit sering asimptomatik, dan efusi Efusi perikardium yang sedikit sering asimptomatik, dan efusi perikardium
perikardium ditemukan ditemukan pada pada 3,4 3,4 % % subyek subyek yang myang menjalani enjalani otopsi otopsi umum. umum. DataData dari Framingham cohort menunjukkan bahwa efusi perikardial mungkin dari Framingham cohort menunjukkan bahwa efusi perikardial mungkin mungkin terjadi hingga 6,5% dari populasi orang dewasa. Dalam Framingham mungkin terjadi hingga 6,5% dari populasi orang dewasa. Dalam Framingham cohort, insiden meningkat dengan usia, dimana hanya 1,2% dari pasien umur cohort, insiden meningkat dengan usia, dimana hanya 1,2% dari pasien umur <50 tahun dengan efusi yang terdeteksi pada echocardiogram. Kebanyakan <50 tahun dengan efusi yang terdeteksi pada echocardiogram. Kebanyakan orang dengan efusi tidak memiliki penyakit jantung sebelumnya. Secara orang dengan efusi tidak memiliki penyakit jantung sebelumnya. Secara keseluruhan, insiden terjadinya efusi perikardial yang masif sangat rendah.
Berbagai macam neoplasma ganas dan keganasan hematologi dapat menyebabkan efusi perikardial. Terdapat data prevalensi yang bervariasi, dengan beberapa penelitian yang menunjukkan adanya efusi perikardial sebanyak 21% pada pasien tersebut. Sebuah penelitian besar oleh Bussani et al menunjukkan metastasis jantung (9,1%) dan metastasis perikardial (6,3%) pada kasus kematian dengan semua penyebab pada individu dengan penyakit dasar karsinoma.3 Keganasan dengan prevalensi tertinggi terhadap efusi perikardial adalah karsinoma paru-paru (37% dari efusi ganas) dan karsinoma payudara (22%) dari keganasan, serta leukemia / limfoma (17%).3,4
Pasien dengan HIV, dengan atau tanpa acquired immunodeficiency syndrome (AIDS), juga ditemukan memiliki peningkatan prevalensi efusi perikardial. Penelitian telah menunjukkan prevalensi efusi perikardial pada pasien ini berkisar 5-43%, tergantung pada kriteria inklusi, dengan 13% adalah efusi perikardial yang sedang sampai berat. Insiden efusi perikardial pada pasien terinfeksi HIV diperkirakan sebanyak 11%; Namun, tampak bahwa terapi antiretroviral (ART) mungkin telah mengurangi kejadian efusi yang terkait HIV.4
3. ETIOLOGI
Penyebab terjadinya efusi perikardium antara lain:
• Inflamasi dari pericardium (pericarditis) adalah sebagai suatu respon dari penyakit, injury atau gangguan inflamasi lain pada pericardium. Pericarditis dapat mengenai lapisan visceral maupun parietal perikardium dengan eksudasi fibrinosa. Jumlah efusi perikardium dapat bervariasi tetapi biasanya tidak banyak, bisa keruh tetapi tidak pernah purulen. Bila berlangsung lama maka
dapat menyebabkan adhesi perikardium visceral dan parietal.3 • Penyebab spesifik dari efusi pericardial adalah : 1. Infeksi dari Virus, bakterial, jamur dan parasit 2. Inflamasi dari perikardium yg idiopatik
3. Inflamasi dari pericardium akibat operasi jantung dan heart attack (Dressler's syndrome)
4. Gangguan Autoimmune, seperti rheumatoid arthritis atau lupus 5. Produksi sampah dari darah akibat gagal ginjal (uremia)
6. Hypothyroidism 7. HIV/AIDS
8. Penyebaran kanker (metastasis), khususnya kanker paru, kanker payudara, leukemia, non-Hodgkin's lymphoma atau penyakit Hodgkin's
9. Kanker dari pericardium yang berasal dari jantung 10. Therapy radiasi untuk kanker
11. Tindakan Chemotherapy untuk kanker 12. Trauma atau luka tusuk didekat jantung
13. Obat-obat tertentu seperti obat high blood pressure; isoniazid, phenytoin (Dilantin, Phenytek, others), obat kejan g epileptic
Penyebab tersering efusi perikardium pada keganasan ialah kanker paru dan payudara (25-35%). Penyebab lainnya ialah : limfoma, kanker saluran cerna, dan melanoma. Tumor primer perikardium seperti mesotelioma atau rhabdomiosarkoma jarang sebagai penyebab efusi perikardial. Perluasan langsung keganasan disekirat jantung seperti kanker esofagus dan paru dapat juga menyebabkan efusi perikardial. Perikarditis pasca radisi pada penderita kanker dapat menimbulkan efusi perikardial yang dapat timbul setelah beberapa minggu sampai 12 bulan.3,4,5
4. PATOFISIOLOGI
Pada kasus efusi perikardial metastasis perikardial multipel lebih sering dijumpai pada perikardium parietalis dibandingkan dengan perikardium viseralis. Tumor ini secara langsung dapat mensekresi cairan (eksudat), tetapi dapat juga menghalangi aliran limfe. Adanya tumor, timbunan cairan serta penebalan perikardium akan mengganggu gerak jantung. Penimbunan cairan
akan mengganggu pengisian diastolik ventrikel kanan sehingga menurunkan isi sekuncup (stroke volume). Hal ini diimbangi oleh mekanisme kompensasi berupa takikardia dan peningkatan kontraksi miokardium. Tetapi jika
mekanisme kompensasi ini dilewati, curah jantung (cardiac output) menurun maka akan terjadi gagal jantung, syok sampai kematian.2,4 Berapa jumlah cairan agar dapat menimbulkan keadaan ini tergantung dari kecepatan pembentukan cairan dan distensibilitas perikardium.1,3
Perikardium dapat terinfeksi mikobakterium TB secara hematogen, limfogen ataupun penyebaran langsung Perikarditis TB sering terjadi tanpa TB paru maupun TB di luar paru lain. Penyebaran tersering karena infeksi di nodus
mediastinum, secara langsung masuk ke perikardium, terutama di sekitar percabangan trakeobronkial. Protein antigen mikobakterium TB menginduksi
delayed hypersensitive response dan merangsang limfosit untuk mengeluarkan limfokin yang mengaktifasi makrofag dan mempengaruhi pembentukan granuloma.5
Gambar 3. Skema Tekanan Pada Lapisan Perikardium
Terdapat 4 stadium evolusi perikarditis TB:2,3
1. Stadium fibrinosa: terjadi deposit fibrin luas bersamaan dengan reaksi granuloma. Stadium ini sering tidak menimbulkan gejala klinis sehingga tidak terdiagnosis.
2. Stadium efusi : terbentuk efusi dalam kantong perikardium. Reaksi hipersensitif terhadap tuberkuloprotein, gangguan resorbsi dan cedera vaskuler dipercaya dapat membentuk efusi perikardium. Permukaan perikardium menjadi tebal dan berwarna abu-abu tampak seperti bulu-bulu kusut yang menunjukkan eksudasi fibrin. Efusi dapat berkembang melalui beberapa fase yaitu: serosa, serosanguinous, keruh atau darah. Reaksi seluler awal cairan tersebut mengandung sel polimorfonuklear (PMN). Jumlah total sel berkisar 500-10000/ mm3. Terjadi perubahan kimiawi yang ditandai dengan penurunan glukosa dan peningkatan protein. Pada stadium ini dapat terjadi efusi masif sebanyak 4 L.
3. Absorpsi efusi dengan terbentuknya granuloma perkijuan dan penebalan perikardium. Pada stadium ini terbentuk fibrin dan kolagen yang
menimbulkan fibrosis perikardium.
4. Penebalan perikardium parietal, konstriksi miokardium akan membatasi ruang gerak jantung dan ada deposit kalsium di perikardium. Pada kasus ini sudah terjadi penebalan perkardium parietal dan konstriksi miokardium.
Bila volume cairan melebihi "penuh" di tingkat perikardium itu, efusi perikardial mengakibatkan tekanan pada jantung dan terjadi
Cardiac
Tamponade
(tamponade jantung)yaitu terjadinya kompresi jantung akibat darah atau cairan menu mpuk di ruang antara miokardium (otot jantung) dan perikardium (kantung jantung).2,4 Kompresi tersebut menyebabkan fungsi jantung menurun. Tamponade jantung yang merupakan kompresi jantung yang cepat atau lambat, akibat akumulasi cairan, pus, darah, bekuan atau gas di perikardium; menyebabkan peningkatan tekanan intraperikardial yang sangat mengancam jiwa dan fatal jika tidak terdeteksi. Insidens tamponade jantung di Amerika Serikat adalah 2 kasus per 10.000 populasi. Lebih sering pada anak laki-laki (7:3) sedangkan pada dewasa tidak ada perbedaan bermakna (laki-laki : perempuan - 1,25:1).7 Morbiditas dan mortalitas sangat tergantung darikecepatan diagnosis, penatalaksanaan yang tepat dan penyebab.1
Pembagian tamponade jantung berdasarkan etiologi dan progresifitas:2,3 1. Acute surgical tamponade: antegrade aortic dissection, iatrogenic dan trauma tembus kardiak.
2. Medical tamponade: efusi perikardial akibat perikarditis akut, perikarditis karena keganasan atau gagal ginjal.
3. Low-pressure tamponade: terdapat pada dehidrasi berat.
Pada tamponade jantung terjadi penurunan pengisian darah saat diastolik karena otot jantung tidak mampu melawan peningkatan tekanan intraperikardial. Terdapat 3 fase perubahan hemodinamik :
1. Fase 1: Peningkatan cairan perikardial meningkatkan tekanan pengisian ventrikel. Pada fase ini tekanan ventrikel kanan dan kiri tetap lebih tinggi daripada tekanan intraperikardial.
2. Fase 2: Peningkatan tekanan intraperikardial melebihi tekanan pengisian ventrikel kanan, sehingga curah jantung turun.
3. Fase 3: Tercapai keseimbangan antara peningkatan tekanan intraperikardial dengan tekanan ventrikel kiri sehingga terjadi gangguan curah jantung yang berat.
5. MANIFESTASI KLINIK
Banyak pasien dengan efusi perikardial tidak menunjukkan gejala. Kondisi ini sering ditemukan ketika pasien melakukan foto dada x-ray atau echocardiogram untuk mendiagnosa penyakit lain. Awalnya, pericardium dapat meregang untuk menampung kelebihan cairan. Oleh karena itu, tanda dan gejala terjadinya penyakit mungkin akan terjadi ketika sejumlah besar cairan telah terkumpul.4
Jika gejala muncul, maka kemungkinan akan terdeteksi dari kelainan organ di sekitarnya, seperti paru-paru, lambung atau saraf frenik (saraf yang terhubung ke diafragma). Gejala juga dapat terjadi karena gagal jantung diastolik (gagal jantung yang terjadi karena jantung tidak dapat berdetak normal seperti biasanya pada setiap gerakan karena kompresi ditambahkan). Biasanya gejala
yang timbul pada efusi perikardial yaitu:6
1. Dada seperti ditekan dan terasa sakit
2. Sesak Napas
3. Terasa mual
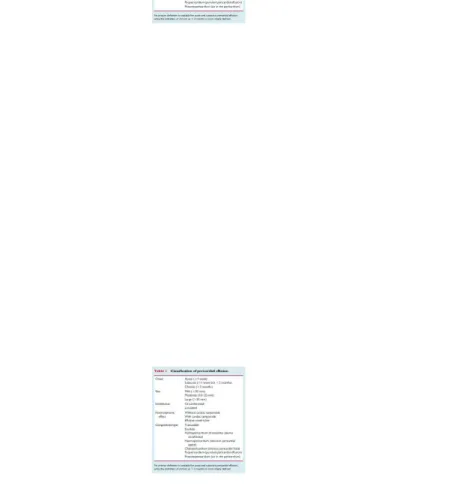
Tabel 3. Klasifikasi Efusi Perikardium
Sedangkan gejala efusi perikardial yang menyebabkan tamponade jantung yaitu:2,8
1. Kebiruan pada bibir dan kulit 2. Penderita mengalami syok 3. Perubahan Status mental
Gejala klinik tergantung dari jumlah cairan dan kecepatan penimbunan cairan dalam kavum perikardium. Penderita efusi perikardial tanpa tamponade sering asimtomatik. Kurang dari 30% penderita menunjukkan gejala seperti nyeri dada, napas pendek, ortopnea atau disfagia. Pada pemeriksaan fisik tampak vena leher terbendung, suara jantung terdengar jauh, tekanan nadi mengecil dan takikardia. Tamponade jantung memberikan gejala : gelisah, sesak napas hebat pada posisi tegak dan sesak nafas agak berkurang jika penderita membungkuk kedepan, takikardia, tekanan nadi menyempit, pulsus paradoksus (tekanan sistolik turun lebih dari 10 mmHg pada inspirasi), hipotensi sampai syok. Batas
jantung melebar, suara jantung terdengar jauh, terdengar gesekan perikardial, serta vena leher melebar dan berdenyut.1,7
Gambar 4. Kurva Arteri Femoral yang menunjukkan Pulsus Paradoksus
Gejala klinik tamponade jantung sangat dipengaruhi oleh kecepatan akumulasi cairan perikardium. Akumulasi lambat memberi kesempatan kompensasi jantung yang lebih baik yaitu: takikardi, peningkatan resistensi vaskuler perifer dalam beberapa hari atau beberapa minggu. Tetapi akumulasi yang cepat akan menimbulkan peregangan perikardium yang tidak adekuat dan berakibat fatal dalam beberapa menit.1,2,3,8
Pemeriksaan fisis tamponade jantung :1,3,8
Trias Beck meliputi hipotensi, peningkatan JVP dan suara jantung melemah.
Pulsus paradoksus: penurunan tekanan sistolik lebih dari 10 mm Hg pada saat inspirasi. Pulsus paradoksus didefinisikan sebagai penurunan tekanan darah sistolik> 10 mmHg selama inspirasi sedangkan tekanan darah diastolik tetap tidak berubah. Hal ini mudah terdeteks dengan meraba nadi.61; 62 Selama inspirasi, nadi mungkin hilang atau volumenya berkurang secara signifikan. Pulsus paradoksus signifikan terlihat ketika pasien bernapas normal. Ketika hadir hanya dalam inspirasi dalam, hal ini harus ditafsirkan dengan hati-hati. Besarnya pulsus paradoksus dievaluasi oleh sphygmomanometry.4 Jika pulsus paradoksus hadir, suara Korotkoff pertama terdengar hanya selama ekspirasi. Tekanan manset ditingkatkan di
atas tekanan sistolik pasien. Selama deflasi, suara Korotkoff pertama adalah hilang timbul. Korelasi dengan siklus pernapasan pasien mengidentifikasi titik di mana suara yang terdengar selama ekspirasi, tapi menghilang di inspirasi. Saat tekanan manset turun, titik lain tiba saat suara tekanan darah pertama terdengar sepanjang siklus pernapasan. Perbedaan ini adalah ukuran pulsus paradoksus.4
Kussmaul sign: penurunan tekanan dan distensi JVP yang sebelumnya meningkat saat inspirasi.
Tanda Ewart: gambaran redup di daerah di bawah skapula kiri ; terjadi pada efusi perikardial luas.
Tabel 4. Diagnosis Tamponade Jantung
6. EVALUASI DIAGNOSTIK
Sejauh mana efusi perikardial harus dievaluasi dengan analisis cairan tetap menjadi perdebatan. Pada pasien dengan efusi perikardial baru, kemungkinan miokarditis atau perikarditis harus dinilai, dan evaluasi diagnostik awal harus diarahkan ke kondisi ini.1
Secara umum, semua pasien dengan tamponade perikardial, terduga efusi purulen, atau memiliki indikator prognostik yang buruk terkait perikarditis harus menjalani pericardiocentesis diagnostik. Pasien dengan efusi berulang atau efusi besar yang tidak membaik dengan pengobatan terhadap penyakit dasar juga
harus dilakukan analisis cairan.2,3
Perubahan elektrokardigrafi adalah bagian dari kriteria untuk mendiagnosis perikarditis akut, dan karena itu EKG harus dilakukan pada awal evaluasi.2,3
Echocardiography adalah modalitas pencitraan pilihan untuk diagnosis efusi perikardial, dan tes ini dapat dilakukan dengan cepat dan pada pasien yang tidak stabil.3
a. Pemeriksaan Laboratorium3
Studi laboratorium berikut dapat dilakukan pada pasien yang dicurigai efusi perikardium:
Elektrolit - Untuk menilai kelainan metabolik (misalnya, gagal ginjal).
Hitung darah lengkap (CBC) dengan diferensial - Leukositosis untuk bukti infeksi, serta sitopenia, sebagai tanda-tanda penyakit kronis yang mendasari (misalnya, kanker, HIV)
Biomarker jantung
Penanda peradangan lainnya, seperti laju endap darah dan protein C-reaktif – Karena pemeriksaan ini tidak membantu dalam mengidentifikasi secara spesifik, maka dapat digunakan untuk menilai kebutuhan pengguanaan agen anti-inflamasi (yaitu kortikosteroid, colchicine, NSAID), terutama pada efusi berulang.
Thyroid-stimulating hormone – skrining TSH untuk hipotiroidisme Kultur darah untuk sindrom respon inflamasi sistemik (SIRS) atau demam; secara umum, penelitian virus spesifik memiliki hasil yang rendah dan karena itu tidak direkomendasikan
Faktor rheumatoid, kompleks immunoglobulin, tes antibodi antinuclear (ANA), dan tingkat komplemen (yang akan berkurang) - bila diduga penyebab rheumatologic
Pengujian penyakit menular tertentu, berdasarkan kecurigaan klinis, seperti (1) uji kulit tuberkulin atau uji Quantiferon-TB; (2) antibodi rickettsial jika ada indeks kecurigaan yang tinggi untuk penyakit kutu-menular; dan serologi HIV
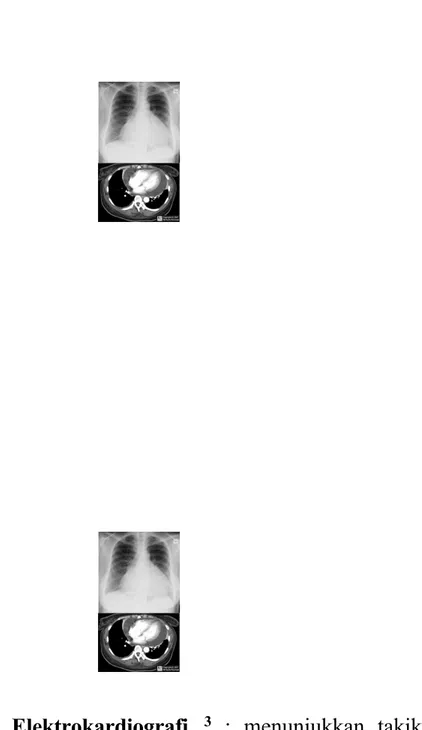
b. Foto Thorax3
Foto thorax akan menunjukkan jantung membesar berbentuk globuler (water bottle heart). Gambaran jantung seperti ini baru tampak jika cairan lebih dari 250 ml. Sering juga dijumpai efusi pleura secara bersamaan. Radiografi tidak dapat diandalkan untuk menegakkan maupun menyingkirkan diagnosis efusi perikardial.
c. Elektrokardiografi 3 : menunjukkan takikardia, gelombang QRS
rendah, elevasi segmen ST yang cekung, dan electrical alternans. Electrical alternans, yang merupakan variasi beat-to-beat akan arah dan amplitudo kompleks QRS, adalah gambaran listrik jantung yang
melibatkan P serta gelombang T. Hal ini spesifik, tetapi tidak sensitif, untuk tamponade dan juga dapat dilihat pada efusi perikardial yang banyak.
Kompleks QRS tegangan rendah, secara klasik didefinisikan sebagai amplitudo kompleks QRS kurang dari 0,5 mV di sadapan ekstremitas dan kurang dari 1 mV di sadapan prekordial, dapat juga dilihat pada efusi yangbanyak dan tamponade. Pada satu studi yang menggunakan kriteria sadapan ekstremitas menunjukkan bahwa kriteria ini lebih spesifik terhadap tamponade daripada efusi itu sendiri.
d. Ekokardiografi 3 adalah modalitas pencitraan pilihan untuk diagnosis efusi perikardial, dan tes ini dapat dilakukan dengan cepat dan pada pasien yang tidak stabil. Yang paling penting, kontribusi efusi perikardial pada pembesaran jantung secara keseluruhan dan peran relatif tamponade dan disfungsi miokard pada perubahan hemodinamik dapat dievaluasi dengan ekokardiografi. Disini akan tampak adanya akumulasi cairan didalam kavum perikardium, kadang-kadang juga adanya metastasis pada dinding perikardium. Ekokardiografi merupakan alat diagnostik pilihan dan sensitif
e. Perikardiosentesis 3 diagnostik sebaiknya memakai tuntunan ekokardiografi sehingga lebih aman. Sekitar 50% cairan aspirat bersifat hemoragik dan 10% serosanguinus. Pada cairan ini dilakukan pemeriksaan kultur, hitung sel dan sitologi. Pemeriksaan sitologi cukup sensitif dengan kemampuan diagnostik sekitar 80%, tetapi hasil negatif palsu sering dijuampai pada limfoma maligna gan mesotelioma. Dalam keadaan demikian dilakukan biopsi perikardium.
7. CT scan dan MRI 3
Computed tomography (CT) scan dan magnetic resonance imaging (MRI) mungkin lebih unggul daripada echocardiography dalam mendeteksi efusi pericardial loculated, terutama ketika terletak lebih anterior. Juga, modalitas ini memungkinkan untuk visualisasi yang lebih besar dari rongga dada dan struktur yang berdekatan dan karena itu dapat mengidentifikasi kelainan yang berkaitan dengan penyebab efusi.
CT scan
CT scan dapat berpotensi menentukan komposisi cairan dan dapat mendeteksi cairan sedikit sampai 50 mL cairan. Modalitas ini juga dapat mendeteksi kalsifikasi perikardial, yang dapat menjadi indikasi perikarditis konstriktif. Hasil CT scan memiliki temuan positif palsu yang lebih sedikit dari echocardiography. Namun, pemeriksaan ini dapat menjadi masalah pada pasien yang tidak stabil, mengingat jumlah waktu yang diperlukan untuk mengangkut mereka ke dan dari scanner dan melakukan tes. Tanda tanda CT scan klasik tertentu pada tamponade juga telah dijelaskan, seperti pelebaran vena kava, refluks kontras ke dalam vena azigos dan vena cava inferior,
deformitas atau kompresi ruang jantung, dan penekukan septum interventrikular.8
MRI
MRI dapat mendeteksi cairan sampai 30 mL cairan perikardial. Pemeriksaan ini juga dapat membedakan cairan hemoragik dan cairan nonhemorrhagik, dimana cairan hemoragik memiliki intensitas sinyal tinggi pada T-1 gambar tertimbang, sedangkan cairan nonhemorrhagic memiliki intensitas sinyal rendah. Nodularitas atau penyimpangan dari perikardium yang terlihat pada MRI mungkin menunjukkan efusi ganas. MRI lebih sulit untuk dilakukan secara cepat daripada CT scan, mengingat lamanya waktu pasien harus tetap dalam pemindai. Peningkatan gadolinium akhir dapat mengungkapkan daerah peradangan, yang berpotensi dapat membantu memutuskan tentang terapi anti-inflamasi pada perikarditis berulang dan juga dapat membantu dalam diagnosis perikarditis efusif-konstriktif
8. PEMERIKSAAN LAIN 1,3:
Kateterisasi jantung jarang diperlukan. Disini dijumpai tekanan disatolik dalam atrium kanan, ventrikel kanan dan arteri pulmonalis hampir sama
9. TERAPI
Farmakoterapi untuk efusi perikardial mencakup penggunaan agen berikut, tergantung pada etiologi :3
Aspirin / NSAID
Colchicine
Steroid
Antibiotik
Terapi antineoplastik (misalnya, kemoterapi sistemik, radiasi) dalam hubungannya dengan pericardiocentesis telah terbukti efektif dalam
mengurangi kekambuhan efusi ganas. Kortikosteroid dan NSAID sangat membantu pada pasien dengan kondisi autoimun
Perikardial sclerosis
Beberapa agen sclerosing perikardial telah digunakan dengan tingkat keberhasilan yang bervariasi (misalnya, tetrasiklin, doksisiklin, cisplatin, 5-fluorouracil). Kateter perikardial dapat dibiarkan di tempatnya untuk mengulang pemberian jika perlu sampai efusi terselesaikan. Komplikasi termasuk rasa sakit, disritmia atrial, demam, dan infeksi. Tingkat keberhasilan dilaporkan sebanyak 91% pada 30 hari.4
Operasi
Perawatan bedah untuk efusi perikardial meliputi berikut ini:7
Pericardiostomy Pericardotomy Torakotomi Sternotomi Pericardiocentesis Rawat inap
Pasien dengan efusi perikardial yang dengan gejala yang signifikan atau tamponade jantung memerlukan pengobatan segera dan masuk ke unit perawatan intensif (ICU). Kateter perikardial (jika ditempatkan) harus dicabut dalam waktu 24-48 jam untuk menghindari infeksi. Pasien bergejala harus tetap dirawat di rumah sakit sampai pengobatan definitif
dicapai dan / atau gejala telah terselesaikan.7,8
Rawat jalan
Pasien harus diedukasi mengenai gejala peningkatan efusi perikardial dan harus dievaluasi setiap kali gejala ini mulai terjadi. Indikasi untuk ekokardiografi setelah diagnosis meliputi berikut ini:
Sebuah studi pencitraan tindak lanjut untuk mengevaluasi kekambuhan / penyempitan - pengulangan pemeriksaan dapat dilakukan untuk menjawab pertanyaan klinis yang spesifik. Kehadiran efusi yang banyak atau bertambah dalam waktu yang cepat - Untuk mendeteksi tanda-tanda awal tamponade.3
Transfer
Pasien bergejala memerlukan pengobatan (yang merupakan calon pasien untuk pembedahan) harus menerima perawatan di sebuah institusi dengan kemampuan operasi kardiotoraks.3
Konsultasi
Seorang ahli jantung harus terlibat dalam perawatan pasien dengan efusi perikardial. Operasi kardiotoraks mungkin diperlukan untuk kasus-kasus
yang berulang atau rumit.3
Aspirin/NSAID
Kebanyakan kejadian perikarditis akut idiopatik atau virus adalah self-limiting disease dan berespon terhadap pengobatan dengan aspirin (650 mg setiap 6 jam) atau NSAID lain. Untuk perikarditis idiopatik atau virus, ibuprofen lebih disukai, mengingat profil efek samping yang rendah, dampak positif pada aliran darah koroner, dan berbagai dosis besar. Berdasarkan keparahan dan respon, dosis dapat berkisar 300-800 mg setiap 6-8 jam.3
Aspirin dapat menjadi agen nonsteroid yang pilihan untuk mengobati perikarditis setelah infark miokard karena NSAID lainnya dapat mengganggu penyembuhan miokard. Indometasin harus dihindari pada pasien yang mungkin
memiliki penyakit arteri koroner.
Dalam sebuah penelitian dari 196 pasien yang berisiko tinggi untuk tamponade karena efusi perikardial lebih dari 7 hari setelah operasi jantung, Meurin et al menemukan bahwa diklofenak tidak efektif dalam mengurangi ukuran efusi atau
mencegah tamponade jantung. Dalam penelitian multicenter, acak, percobaan double-blind itu, pasien menerima baik diklofenak (50 mg) atau plasebo dua kali sehari selama 14 hari.1,3,4
Kolkisin
Penggunaan rutin kolkisin dalam kombinasi dengan terapi konvensional didukung oleh hasil dari trial Colchicine for acute PEricarditis (COPE). Dalam studi ini, 120 pasien dengan episode awal dari pericarditis akut (idiopatik, sindrom postpericardiotomy akut, atau penyakit jaringan ikat) memasuki uji coba secara acak, open-label membandingkan pengobatan aspirin saja dengan aspirin ditambah colchicine (1-2 mg untuk hari pertama diikuti oleh 0,5-1 mg setiap hari selama 3 bulan).8
Dalam studi ini, colchicine mengurangi gejala dalam 72 jam (11,7% vs 36,7) dan mengurangi kekambuhan pada 18 bulan (10,7% vs 36,7%). Colchicine dihentikan pada 5 pasien karena diare, tetapi tidak ada efek samping lain yang dicatat. Yang penting, pada 120 pasien tidak ada perkembangan tamponade jantung atau berkembang ke penyempitan perikardial. The ICAP Trial (Investigation on Colchicine for Acute Pericarditis) akan memberikan informasi lebih lanjut mengenai penggunaan colchicine sebagai terapi lini pertama.2,7,8
Steroid
Pemberian steroid di awal perjalanan perikarditis akut tampaknya terkait dengan peningkatan insiden kambuh setelah steroid dikurangi secara bertahap. Dalam trial COPE, penggunaan steroid merupakan faktor risiko independen untuk kekambuhan. Juga, sebuah studi observasional sangat menyarankan bahwa penggunaan steroid meningkatkan kemungkinan kambuh pada pasien yang diobati
dengan kolkisin.3,4
Steroid sistemik seharusnya dipertimbangkan hanya pada pasien dengan perikarditis berulang yang tidak responsif terhadap NSAID dan colchicine atau yang diperlukan untuk pengobatan terhadap penyakit inflamasi yang mendasari. Jika steroid yang akan digunakan, dosis efektif (1-1,5 mg / kg prednisone) harus
diberikan, dan harus dilanjutkan selama minimal 1 bulan sebelum perlahan dikurangi. The European Society of Cardiology merekomendasikan bahwa terapi kortikosteroid sistemik harus dibatasi hanya untuk penyakit jaringan ikat, perikarditis autoreaktif, atau perikarditis uremik. 1,3
Pemberian steroid intrapericardial telah dilaporkan efektif dalam perikarditis akut tanpa menghasilkan pericarditis berulang pada pasien yang di kontraindikasikan pemberian steroid sistemik, tetapi sifat invasif dari prosedur ini membatasi penggunaannya. 3
Antibiotik
Perikarditis Purulenta. Pada pasien dengan perikarditis purulenta, drainase perikardial mendesak dikombinasikan dengan terapi antibakteri intravena (misalnya, vankomisin 1 g dua kali sehari, ceftriaxone 1-2 g dua kali sehari, dan ciprofloxacin 400 mg setiap hari) adalah wajib. Irigasi dengan urokinase atau streptokinase, menggunakan kateter besar, mungkin mencairkan eksudat purulen, tetapi drainase bedah terbuka tetap lebih baik.3
Perikarditis tuberkulosis. Pengobatan awal perikarditis TB harus mencakup isoniazid 300 mg setiap hari, rifampisin 600 mg sehari, pirazinamid 15-30 mg / kg sehari, dan ethambutol 15-25 mg / kg sehari. Prednison 1-2 mg / kg sehari diberikan selama 5-7 hari dan dikurangi secara bertahap sampai dengan penghentian dalam 6-8 minggu. Tes kepekaan obat sangat penting. Ketidakpastian tetap ada mengenai apakah kortikosteroid ajuvan efektif dalam mengurangi angka kematian atau perkembangan penyempitan.3
Terapi untuk efusi perikardial maligna terdiri dari : 1. Terapi non-spesifik atau simtomatik
2. Terapi spesifik
1. Terapi non-spesifik
1.1 Perikardiosentesis terapeutik
Pericardiosentesis adalah tindakan penyelamatan hidup pada tamponade jantung (tingkat bukti B, indikasi kelas I) dan diindikasikan
apabila efusi> 20 mm pada pemeriksaan echocardiography (diastole) 23 tetapi juga pada efusi kecil untuk tujuan diagnostik (cairan perikardial dan analisis jaringan, pericardiectomy, dan epikardial / biopsi perikardial) (tingkat bukti B, indikasi kelas IIa) .2; 8; 15; 16. Diseksi aorta adalah kontraindikasi mayor.22 Kontraindikasi relatif meliputi koagulopati tidak dikoreksi, terapi antikoagulan, trombositopenia <50000 / mm3, efusi yang sedikit, posterior, dan loculated.4
Drainase bedah lebih dipilih pada hemopericardium traumatis dan pericarditis purulen. Pericardiosentesis dipandu oleh fluoroscopy dilakukan di laboratorium kateterisasi jantung dengan pemantauan EKG. Pemantauan EKG langsung dari jarum yang menusuk bukan pemantauan yang memadai. Kateterisasi jantung kanan dapat dilakukan secara bersamaan, memungkinkan eksklusi adanya penyempitan. Merupakan sesuatu yang bijaksana untuk mengalirkan cairan sebanyak <1 liter untuk menghindari dilatasi ventrikel kanan akut. Pendekatan melalui subxiphoid paling sering digunakan, dengan jarum panjang dengan mandrel (Tuohy atau berdinding tipis 18-gauge) diarahkan ke bahu kiri dengan sudut 30o terhadap kulit. Rute ini extrapleural dan menghindari arteri koroner, arteri perikardial, dan arteri mammary interna. Operator secara berkala mencoba untuk aspirasi cairan dan menyuntikkan sejumlah kecil kontras. Jika cairan hemoragik secara bebas dapat di aspirasi, maka beberapa mililiter kontras dapat disuntikkan di bawah pengamatan fluoroskopi (layering lamban inferior menunjukkan bahwa jarum diposisikan dengan benar). Sebuah kawat pemandu J-tip ringan dimasukkan dan setelah dilebarkan ditukar dengan kateter pig tail multi lubang. Yang juga penting adalah untuk memeriksa posisi kawat pemandu dalam setidaknya dua proyeksi angiografi sebelum penyisipan
dilator dan drainase kateter.4
Penggunaan ekokardiografi sebagai pemandu dari
pericardiosentesis secara teknis tidak merepotkan dan dapat dilakukan secara bedside. Echocardiography harus mengidentifikasi rute terpendek
di mana perikardium dapat dimasuki melalui intercostal (biasanya di ruang rusuk keenam atau ketujuh di garis aksila anterior). Drainase perikardial diperpanjang sampai volume efusi yang diaspirasi berkala
(setiap 4-6 jam) menjadi <25 ml per day.25 Kesuksesan yang tinggi (93%) terjadi pada pasien dengan efusi anterior >10 mm sedangkan tingkat keberhasilan hanya 58% pada efusi yang sedikit dan letaknya posterior. Pemantauan fluoroskopi dan hemodinamik meningkatkan keberhasilan (93,1% vs 73,3%) dibandingkan dengan perikardiosentesis perikardial tanpa pencitraan kontrol. Pendekatan tangensial menggunakan fenomena halo epicardial di aspek pandangan lateral secara signifikan meningkatkan kelayakan perikardiosentesis dipandu fluoroskopi pada pasien dengan efusi sedikit (200-300 ml ) (92,6% vs 84,9%) dan efusi sangat sedikit (<200 ml) (89,3% vs 76,7%). Pericardiosentesis dengan bimbingan echocardiography sangat layak pada 96% kejadian efusi
perikardium loculated. Rescue pericardiosentesis dipandu oleh
ekokardiografi dapat menghilangkan tamponade setelah perforasi jantung di 99% dari 88 pasien, dan menjadi terapi definitif di 82% .1,4
Komplikasi yang paling serius dari pericardiosentesis adalah laserasi dan perforasi miokardium dan pembuluh koroner. Selain itu, pasien dapat mengalami emboli udara, pneumotoraks, aritmia (bradikardia biasanya vasovagal), dan tusukan dari rongga peritoneum atau perut viscera. Fistula arteri mamaria interna, edema paru akut, dan perikarditis purulen jarang dilaporkan. Tingkat keamanan meningkat seiring dengan panduan dengan ekokardiografi atau fluoroskopi. Penelitian seri ekokardiografi besar terbaru melaporkan kejadian komplikasi utama sebanyak 1,3-1,6% Pada perikardiosentesis perkutan yang dipandu fluoroskopi, perforasi jantung muncul sebanyak 0.9%, aritmia serius 0.6%, perdarahan arterial 1.1%, pneumothoraks 0.6%, infeksi 0.3%, reaksi vagal mayor 0.3 %. Kejadian komplikasi utama semakin berkurang dengan memanfaatkan fenomena halo epicardial untuk bimbingan fluoroskopi.4
Tindakan ini merupakan tindakan darurat pada tamponade jantung. Disini dapat dipasang pig tail cathether selama 2-3 hari. Selama itu penderita harus diberi antibiotika. Perikardiotomi subxiphoidea dapat dilakukan dibawah anestesi lokal. Angka kekambuhan sekitar 6-12%.
Gambar 6. Perikardiosentesis
2. Pembuatan pericardial window
Tindakan ini memerlukan torakotomi dan dilakukan drainase dari kavum perikardium ke kavum pleura. Angka kekambuhan sekitar 5-20%.1
3. Perikardiodesis
Disini dilakukan pemberian tetrasiklin, thiothepa atau bleomisin ke dalam kavum perikardium untuk melengketkan perikard. Tetrasikin 500 mg dalam 25 ml salin dimasukkan dalam 2-3 menit, atau bleomisin 30 unit dalam 20 ml salin.1
4. Perikardiektomi
Disini sebagian besar perikardium diangkat sehingga angka kekambuhan kecil, tetapi mortalitas dan morbiditas lebih besar.
Perikardiektomi terutama dilakukan pada perikarditis konstriktif.1,5
Gambar 7. Algoritma Penanganan Efusi Perikardium 2. Terapi spesifik
Terapi ini ditujukkan untuk mengatasi kanker yang menjadi penyebab efusi tersebut.
2.1 Kemoterapi
Kemoterapi terutama diberikan pada kanker payudara, kanker paru sel kecil, limfoma dan leukimia. Tindakan ini tidak dapat segera mengurangi gejala efusi dan respons jangka panjang tergantung pada sensitifitas kanker terhadap kemoterapi.1,5
2.2 Radioterapi
Untuk kanker yang radiosensitif diberikan radiasi dengan dosis 2000-3000cGy dalam 2-3 minggu.1,5
10. PROGNOSIS DAN TINDAK LANJUT
Prognosis efusi perikardium pada dasarnya terkait dengan etiologi, dan dengan demikian, adalah penting untuk mengidentifikasi etiologi spesifik untuk pengobatan yang tepat. Ukuran efusi berkorelasi terhadap prognosis, karena efusi
sedang sampai berat adalah lebih umum untuk etiologi tertentu, seperti bakteri, neoplastik atau terkait dengan penyakit inflamasi sistemik.1 Etiologi bakteri serta penyakit perikardial pasca radiasi, sindrom cedera perikardial memiliki peningkatan risiko mengembangkan komplikasi akut atau menengah (tamponade jantung, efusi berulang) atau akhir (perikarditis konstriktif).2,3 Efusi perikardial
idiopatik dan pericarditis memiliki prognosis yang baik secara keseluruhan dengan risiko komplikasi yang sangat rendah terutama jika efusi adalah ringan sampai sedang. Berbeda dengan pengamatan ini, studi prospektif yang baru-baru ini diterbitkan telah menunjukkan bahwa bahkan dengan efusi perikardial ringan prognosis keseluruhan mungkin lebih buruk sesuai kontrol umur dan gender.4
Efusi besar yang kronis dan idiopatik (3 bulan) memiliki risiko 30-35% untuk pengembangan menjadi tamponade jantung.46 Juga efusi besar subakut (4-6 minggu) yang tidak responsif terhadap terapi konvensional dan dengan gambaran ekokardiografi ruang jantung kanan kolaps mungkin memiliki peningkatan risiko perburukan, dan menurut beberapa penulis telah
direkomendasikan drainase pencegahan dalam kasus tersebut.4
Perikarditis idiopatik memiliki risiko yang rendah dari perikarditis konstriktif meskipun terdapat kejadian berulang: di sini risiko terkait dengan etiologi dan bukan jumlah kejadian berulang.1,4
Tindak lanjut dari efusi perikardial terutama didasarkan pada evaluasi gejala dan ukuran ekokardiografi dari efusi, serta pemeriksaan tambahan seperti
penanda inflamasi (yaitu protein C-reaktif). Tidak ada rekomendasi khusus dari pedoman penyakit perikardial. Sebuah efusi idiopatik ringan (<10 mm) biasanya tanpa gejala, umumnya memiliki prognosis yang baik dan tidak memerlukan pemantauan khusus. Untuk efusi sedang sampai besar (>10 mm) dapat mengalami perburukan dan terutama efusi berat dapat berkembang ke arah tamponade jantung pada sampai dengan sepertiga dari kasus sebagaimana telah disebutkan. Kami biasanya merekomendasikan untuk menyesuaikan tindak lanjut sesuai etiologi, terapi yang ada (biasanya kontrol setelah 1-2 minggu dan kemudian setelah 1 bulan dan 6 bulan), dan pemantauan kemungkinan evolusi yang menuju perburukan efusi perikardial, tamponade jantung, dan perikarditis konstriktif . Untuk efusi moderat idiopatik, suatu waktu yang tepat untuk ekokardiografi tindak lanjut mungkin adalah ekokardiogram setiap 6 bulan. Untuk efusi parah, sebuah ekokardiografi tindak lanjut mungkin setiap 3-6 bulan. Sebuah pemantauan yang baik diperlukan pada kestabilan yang relatif atau evolusinya (yaitu efusi yang mengalami perburukan memerlukan pemantauan yang ketat dan dipandu oleh gejalanya).1
11. KESIMPULAN
Secara relatif, sedikit data yang telah dipublikasikan tentang penanganan efusi perikardial dan terdapat kelemahan dalam studi prospektif kontemporer dimana pasien tidak di seleksi akan jenis kategori efusi perikardial nya (kecil vs moderat vs besar).1,3 Studi dan registri prospektif yang sedang berlangsung dan pedoman yang terbaru akan memberikan data yang lebih sesuai dengan evidence base untuk memandu penanganan efusi perikardial.1