BAB I PENDAHULUAN
Sebelum ditemukan vaksin parotitis pada tahun 1967, parotitis epidemika merupakan penyakit yang sangat sering ditemukan pada anak. Insidens pada umur <15 tahun sebesar 85% dengan puncak insidens kelompok umur 5-9 tahun. Setelah ditemukan vaksin parotitis, kejadian parotitis epidemika menjadi sangat jarang. Di negara barat seperti Amerika dan Inggris, rata-rata didapat kurang dari 1.000 kasus per tahun. Demikian pula insidens parotitis bergeser pada anak besar dan dewasa muda serta menyebabkan kejadian luar biasa di tempat kuliah atau tempat kerja. Di Indonesia, tidak didapatkan adanya data mengenai insidens terjadinya parotitis epidemika. Di Departemen Ilmu Kesehatan Anak (IKA) Rumah Sakit Cipto Mangunkusumo (RSCM), sejak tahun 1997-2008 terdapat 105 kasus parotitis epidemika. Jumlah kasus tersebut semakin berkurang tiap tahunnya, dengan jumlah 11-15 kasus/tahun sebelum tahun 2000 dan 1-5 kasus/tahun setelah tahun 2000. Selama tahun 2008 hanya didapatkan satu kasus parotitis epidemika. Tidak ada data mengenai jumlah kasus orkitis pada parotitis epidemika di RSCM. Orkitis terjadi sebagai perjalanan parotitis epidemika berlangsung selama kurang lebih 4 hari. Orkitis pada parotitis epidemika tidak menular namun dapat menyebabkan atrofi pada testis dan menyebabkan infertilitas.1
BAB II PEMBAHASAN
II. 1. Definisi
Mumps (Parotitis Epidemika) adalah penyakit infeksi akut dan menular yang disebabkan virus (Paramyxovirus). Virus ini menyerang kelenjar air liur di mulut, terutama kelenjar parotis yang terletak pada tiap-tiap sisi muka tepat di bawah dan di depan telinga sehingga menyebabkan pembengkakan pada leher bagian atas atau pipi bagian bawah.2
Mumps atau parotitis epidemika merupakan self limiting disease yang disebabkan oleh infeksi virus yang paling sering terjadi di sekolah-usia anak dan remaja. Gambaran klasik mumps adalah pembengkakan nonsuppuratif dan rasa nyeri kelenjar ludah. Infeksi ini biasanya bersifat jinak, dan banyak kasus yang subklinis.3
Pada orang dewasa, infeksi ini bisa menyerang testis (buah zakar), sistem saraf pusat, pankreas, prostat, payudara dan organ lainnya. Adapun mereka yang beresiko besar untuk menderita atau tertular penyakit ini adalah mereka yang menggunakan atau mengkonsumsi obat-obatan tertentu untuk menekan hormon kelenjar tiroid dan mereka yang kekurangan zat Iodium dalam tubuh.
Penyakit gondong (mumps, parotitis) dapat ditularkan melalui: • Kontak langsung
• Percikan ludah (droplet) • Muntahan
• Bisa pula melalui air kencing
Tidak semua orang yang terinfeksi mengalami keluhan, bahkan sekitar 30-40% penderita tidak menunjukkan tanda-tanda sakit (subclinical). Mereka dapat menjadi sumber penularan seperti halnya penderita parotitis yang nampak sakit. Masa tunas (masa inkubasi) parotitis sekitar 14-24 hari dengan rata-rata 17-18 hari.
II. 2. Epidemiologi
Sebelum ditemukan vaksin parotitis pada tahun 1967, parotitis epidemika merupakan penyakit yang sangat sering ditemukan pada anak. Insidens pada umur <
15 tahun adalah 85% dengan puncak insidens kelompok umur 5-9 tahun. Setelah ditemukan vaksin parotitis, kejadian parotitis epidemika menjadi sangat jarang. Di negara barat seperti Amerika dan Inggris, rata-rata didapat kurang dari 1.000 kasus per tahun. Demikian pula insidens parotitis bergeser pada anak besar dan dewasa muda serta menyebabkan kejadian luar biasa ditempat kuliah atau tempat kerja. Di Indonesia, tidak didapatkan adanya data mengenai insidens terjadinya parotitis epidemika.4
Jika dibandingkan dengan campak atau cacar air, gondongan tidak terlalu menular. Penyakit gondongan tersebar di seluruh dunia dan dapat timbul secara endemik atau epidemik. Parotitis Epidemika merupakan penyakit infeksi pada anak yang mana pada kasusnya terjadi sekitar 30 – 40% yang kasusnya merupakan penyakit asimptomatik. Epidemi terjadi pada semua musim tetapi sedikit lebih sering pada musim dingin akhir dan musim semi. Sumber infeksi mungkin sukar dilacak karena 30-40% infeksi adalah subklinis. Kebanyakan penyakit ini menyerang anak-anak yang berumur 2-15 tahun, namun pada orang dewasa justru lebih berat. Jarang ditemukan pada anak yang berumur kurang dari 2 tahun.5
Jika seseorang pernah menderita gondongan, maka dia akan memiliki kekebalan seumur hidupnya. Yang terkena biasanya adalah kelenjar parotis, yaitu kelenjar ludah yang terletak diantara telinga dan rahang. Pada orang dewasa, infeksi ini bisa menyerang testis (buah zakar), sistem saraf pusat, pankreas, prostat, payudara dan organ lainnya. Adapun mereka yang beresiko besar untuk menderita atau tertular penyakit ini adalah mereka yang menggunakan atau mengkonsumsi obat-obatan tertentu untuk menekan hormon kelenjar tiroid dan mereka yang kekurangan zat Iodium dalam tubuh.5
II. 3. Etiologi
Agen penyebab parotitis epidemika adalah anggota dari kelompok paramyxovirus, yang juga termasuk didalamnya virus parainfluenza, measles, dan virus newcastle disease. Ukuran dari partikel paramyxovirus sebesar 90 – 300 mµ. Virus telah diisolasi dari ludah, cairan serebrospinal, darah, urin, otak dan jaringan terinfeksi lain. Mumps merupakan virus RNA rantai tunggal genus Rubulavirus
subfamily Paramyxovirinae dan family Paramyxoviridae. Virus mumps mempunyai 2 glikoprotein yaitu hamaglutinin-neuramidase dan perpaduan protein. Virus ini juga memiliki dua komponen yang sanggup memfiksasi, yaitu : antigen S atau yang dapat larut (soluble) yang berasal dari nukleokapsid dan antigen V yang berasal dari hemaglutinin permukaan.
Virus ini aktif dalam lingkungan yang kering tapi virus ini hanya dapat bertahan selama 4 hari pada suhu ruangan. Paramyxovirus dapat hancur pada suhu <4 ºC, oleh formalin, eter, serta pemaparan cahaya ultraviolet selama 30 detik. Virus masuk dalam tubuh melalui hidung atau mulut. Virus bereplikasi pada mukosa saluran napas atas kemudian menyebar ke kelenjar limfa local dan diikuti viremia umum setelah 12-25 hari (masa inkubasi) yang berlangsung selama 3-5 hari. Selanjutnya lokasi yang dituju virus adalah kalenjar parotis, ovarium, pancreas, tiroid, ginjal, jantung atau otak. Virus masuk ke system saraf pusat melalui plexus choroideus lewat infeksi pada sel mononuclear. Masa penyebaran virus ini adalah 2-3 minggu melalui dari ludah, cairan serebrospinal, darah, urin, otak dan jaringan terinfeksi lain. Virus dapat diisolasi dari saliva 6-7 hari sebelum onset penyakit dan 9 hari sesudah munculnya pembengkakan pada kelenjar ludah. Penularan terjadi 24 jam sebelum pembengkakan kelenjar ludah dan 3 hari setelah pembengkakan menghilang.
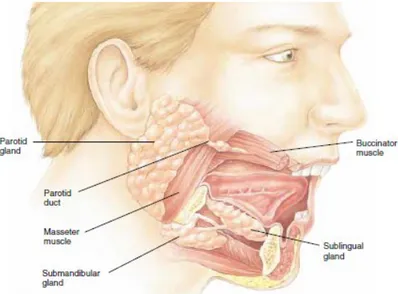
II. 4. Anatomi
Anatomi Kelenjar Saliva
Berdasarkan ukurannya kelenjar saliva terdiri dari 2 jenis, yaitu kelenjar saliva mayor dan kelenjar saliva minor. Kelenjar saliva mayor terdiri dari kelenjar parotis, kelenjar submandibularis, dan kelenjar sublingualis.
Kelenjar parotis yang merupakan kelenjar saliva terbesar, terletak secara bilateral di depan telinga, antara ramus mandibularis dan prosesus mastoideus dengan bagian yang meluas ke muka di bawah lengkung zigomatik. Kelenjar parotis terbungkus dalam selubung parotis (parotis shealth). Saluran parotis melintas horizontal dari tepi kelenjar. Pada tepi anterior otot masseter, saluran parotis berbelok ke arah medial, menembus otot buccinator, dan memasuki rongga mulut di seberang gigi molar ke-2 permanen rahang atas.
Kelenjar submandibularis yang merupakan kelenjar saliva terbesar kedua setelah parotis, terletak pada dasar mulut di bawah korpus mandibula. Saluran
submandibularis bermuara melalui satu sampai tiga lubang yang terdapat pada satu papil kecil di samping frenulum lingualis. Muara ini dapat dengan mudah terlihat, bahkan seringkali dapat terlihat saliva yang keluar.
Kelenjar sublingualis adalah kelenjar saliva mayor terkecil dan terletak paling dalam. Masing-masing kelenjar berbentuk badam (almond shape), terletak pada dasar mulut antara mandibula dan otot genioglossus. Masing-masing kelenjar sublingualis sebelah kiri dan kanan bersatu untuk membentuk massa kelenjar yang berbentuk ladam kuda di sekitar frenulum lingualis.
Kelenjar saliva minor terdiri dari kelenjar lingualis, kelenjar bukalis, kelenjar labialis, kelenjar palatinal, dan kelenjar glossopalatinal. Kelenjar lingualis terdapat bilateral dan terbagi menjadi beberapa kelompok. Kelenjar lingualis anterior berada di permukaan inferior dari lidah, dekat dengan ujungnya, dan terbagi menjadi kelenjar mukus anterior dan kelenjar campuran posterior. Kelenjar lingualis posterior berhubungan dengan tonsil lidah dan margin lateral dari lidah. Kelenjar ini bersifat murni mukus.
Kelenjar bukalis dan kelenjar labialis terletak pada pipi dan bibir. Kelenjar ini bersifat mukus dan serus. Kelenjar palatinal bersifat murni mukus, terletak pada palatum lunak dan uvula serta regio posterolateral dari palatum keras. Kelenjar glossopalatinal memiliki sifat sekresi yang sama dengan kelenjar palatinal, yaitu murni mukus dan terletak di lipatan glossopalatinal.
II. 5.Patogenesis
Virus mumps masuk tubuh melalui hidung atau mulut yang berasal dari percikan ludah, kontak langsung dengan penderita parotitis lain, muntahan, dan urin. Infeksi akut oleh virus mumps pada kelenjar parotis dibuktikan dengan adanya kenaikan titer IgM dan IgG secara bermakna dari serum akut dan serum konvalesens. Masa inkubasi 14 sampai 24 hari kemudian virus bereplikasi di dalam traktus respiratorius atas. Semakin banyak penumpukan virus di dalam tubuh sehingga terjadi proliferasi di parotis / epitel traktus respiratorius kemudian terjadi viremia (ikutnya virus ke dalam aliran darah) dan selanjutnya virus berdiam di jaringan kelenjar / saraf yang kemudian akan menginfeksi glandula parotis. Keadaan ini disebut parotitis.6
Reaksi inflamasi merangsang keluarnya bradikinin yang akan merangsang saraf sensorik dan mengakibatkan nyeri. Selain bradikinin, reaksi inflamasi tadi merangsang pengeluaran histamin yang berakibat pada peningkatan permeabilitas pembuluh darah sehingga terjadi edema pada pipi. Edema pada pipi dapat menekan saraf aurikula temporal sehingga terjadi nyeri pada telinga. Selain itu reaksi imun yang terjadi saat masa viremia awal mengakibatkan keluarnya IL-1, kemudian IL-1 menghasilkan pirogen endogen yang akan diteruskan menuju hipotalamus sebagai pusat regulasi suhu tubuh untuk merangsang prostaglandin dan akan menimbulkan demam.8
Bila testis terkena infeksi maka terdapat perdarahan kecil dan nekrosis sel epitel tubuli seminiferus. Pada pankreas kadang-kadang terdapat degenerasi dan nekrosis jaringan.
II. 6. Klasifikasi
Klasifikasi dari parotitis epidemika berupa: 1. Parotitis Kambuhan
Sudah pernah terinfeksi sebelumnya kemudian kambuh. Anak-anak mudah terkena parotitis kambuhan yang timbul pada usia antara 1 bulan hingga akhir masa kanak-kanak. Kambuhan berarti sebelumnya anak telah terinfeksi virus kemudian kambuh lagi.
2. Parotitis Akut
Parotitis akut ditandai dengan rasa sakit yang mendadak, kemerahan dan pembengkakan pada daerah parotis. Dapat timbul sebagai akibat pasca-bedah yang dilakukan pada penderita terbelakang mental dan penderita usia lanjut, khususnya apabila penggunaan anestesi umum lama dan adanya gangguan dehidrasi.5
II. 7. Manifestasi Klinis
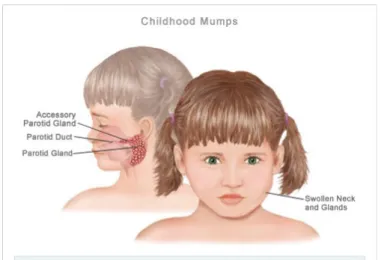
Masa inkubasi berkisar dari 14-24 hari dengan puncak pada hari ke-17 dan 18. Pada anak, manifestasi prodormal jarang terjadi tetapi mungkin tampak bersama dengan demam (suhu badan 38,5 – 40 derajat celcius), sakit kepala, nyeri otot, kehilangan nafsu makan, nyeri rahang bagian belakang saat mengunyah dan adakalanya disertai kaku rahang (sulit membuka mulut), dan malaise. Awalnya ditandai dengan nyeri dan pembengkakan parotis yang khas, mula-mula mengisi rongga antara tepi posterior mandibula dan mastoid kemudian meluas dalam deretan yang melengkung ke bawah dan ke depan, di atas dibatasi oleh zigoma. Edema kulit dan jaringan lunak biasanya meluas lebih lanjut dan mengaburkan batas pembengkakan kelenjar, sehingga pembengkakan lebih mudah disadari dengan pandangan daripada dengan palpasi.
Pembengkakan terjadi dengan cepat dalam waktu beberapa jam dengan puncak pada 1-3 hari. Pembengkakan jaringan mendorong lobus telinga ke atas dan ke luar, dan sudut mandibula tidak lagi dapat dilihat. Pembengkakan perlahan-lahan menghilang dalam 3-7 hari. Satu kelenjar parotis biasanya membengkak sehari atau dua hari sebelum yang lain, tetapi lazim pembengkakan terbatas pada satu kelenjar. Daerah pembengkakan terasa lunak dan nyeri. Edema faring dan palatum mole homolateral menyertai pembengkakan parotis dan memindahkan tonsil ke medial. Pembengkakan parotis biasanya disertai dengan demam sedang hingga 40°C.7
Gambar 2. Gambaran mumps pada anak
II. 8. Diagnosis
Penegakkan diagnosis dari parotitis epidemika yaitu: 1. Anamnesis
a. Gejala yang pertama terlihat adalah nyeri ketika mengunyah atau menelan, terutama jika menelan cairan asam misalnya jeruk.
b. Demam, biasanya suhu mencapai 38,9-40o Celcius c. Pembengkakan kelenjar terjadi setelah demam d. Nafsu makan berkurang
e. Menggigil f. Sakit kepala 2. Pemeriksaan Fisik
a. Suhu meningkat mencapai 38,9-40o Celcius
b. Pembengkakan di daerah temporomandibuler (antara telinga dan rahang) c. Nyeri tekan pada kelenjar yang membengkak
3. Pemeriksaan Penunjang
Dalam prakteknya pemeriksaan penunjang tidak banyak dilakukan, sebab dari anamnesis dan pemeriksaan fisik sudah terdiagnosis. Namun jika gejala tidak jelas diagnosis didasarkan pada :
a. Darah rutin
Tidak spesifik, gambarannya seperti infeksi virus lain, biasanya leukopenia ringan yakni kadar leukosit dalam satu liter darah menurun. Normalnya leukosit dalam darah adalah 4 x 109 /L darah .dengan limfositosis relatif, namun komplikasi sering menimbulkan leukositosis polimorfonuklear tingkat sedang.
b. Amilase serum
Biasanya ada kenaikan amilase serum, kenaikan cenderung dengan pembengkakan parotis dan kemudian kembali normal dalam kurang lebih 2 minggu. Kadar amylase normal dalam darah adalah 0-137 U/L darah.
c. Pemeriksaan serologis
Ada tiga pemeriksaan serologis yang dapat dilakukan untuk menunjukan adanya infeksi virus (Nelson, 2000), yaitu:
1. Hemaglutination inhibition (HI) test
Uji ini menerlukan dua spesimen serum, satu serum dengan onset cepat dan serum yang satunya di ambil pada hari ketiga. Jika perbedaan titer spesimen 4 kali selama infeksi akut, maka kemungkinannya parotitis.
2. Neutralization (NT) test
Dengan cara mencampur serum penderita dengan medium untuk biakan fibroblas embrio anak ayam dan kemudian diuji apakah terjadi hemadsorpsi. Pengenceran serum yang mencegah terjadinya hemadsorpsi dinyatakan oleh titer antibodi parotitis epidemika. Uji netralisasi asam serum adalah metode yang paling dapat dipercaya untuk menemukan imunitas tetapi tidak praktis dan tidak mahal.
3. Complement – Fixation (CF) test
Tes fiksasi komplement dapat digunakan untuk menentukan jumlah respon antibodi terhadap komponen antigen S dan V bagi diagnosa infeksi parotitis epidemika akut. Antibodi terhadap antigen V mencapai titer puncak dalam 1 bulan dan menetap selama 6 bulan berikutnya dan kemudian menurun secara
lambat 2 tahun sampai suatu jumlah yang rendah dan tetap ada. Peningkatan 4 kali lipat dalam titer dengan analisis standar apapun menunjukan infeksi yang baru terjadi. Antibodi terhadap antigen S timbul cepat, sering mencapai maksimum dalam satu minggu setelah timbul gejala, hilang dalam 6 sampai 12 minggu.
d. Pemeriksaan Virologi
Isolasi virus jarang sekali digunakan untuk diagnosis. Isolasi virus dilakukan dengan biakan virus yang terdapat dalam saliva, urin, likuor serebrospinal atau darah. Biakan dinyatakan positif jika terdapat hemardsorpsi dalam biakan yang diberi cairan fosfat-NaCl dan tidak ada pada biakan yang diberi serum hiperimun.
II. 9. Diagnosis Banding
Adenopati dari tonsilofaringitis: telinga tidak terangkat oleh pembengkakan, inflamasi faring nyata
Difteri berat / bullneck: Pembengkakan tidak nyeri. Inflamasi faring serta pseudomenbrane.
Penyakit lain yang bergejala pembengkakan kelenjar parotis: Sarkoidosis, Lukemia, Sindrom Uveoparotitis (Mickulic)
Salivary Calculus: batu membuntu saluran parotis, yang sering ductus submandibular.
Tetanus karena trismusnya. Mudah dibedakan karena tidak ada kaku otot lain
II. 10. Penatalaksanaan
Parotitis merupakan penyakit yang bersifat self-limited (sembuh / hilang sendiri) yang berlangsung kurang lebih dalam satu minggu. Tidak ada terapi spesifik bagi infeksi virus mumps oleh karena itu pengobatan parotitis seluruhnya simptomatis dan suportif.
1. Penderita rawat jalan
Penderita baru dapat dirawat jalan bila tidak ada komplikasi, keadaan umum cukup baik.
a. Istirahat yang cukup
b. Pemberian diet lunak dan cairan yang cukup c. Medikamentosa (simtomatik) :
1) Antalgin (Metampiron) adalah derivat metansulfonat dan amidopirina yang bekerja terhadap susunan saraf pusat yaitu mengurangi sensitivitas reseptor rasa nyeri dan mempengaruhi pusat pengatur suhu tubuh. Tiga efek utama adalah sebagai analgesik, antipiretik dan anti-inflamasi. Antalgin mudah larut dalam air dan mudah diabsorpsi ke dalam jaringan tubuh.
Dosis antalgin yang digunakan :
a) Dewasa : 500-1000 mg diberikan 3-4 kali sehari (maksimum 3 gram sehari).
b) Anak-anak : 250-500 mg diberikan 3-4 kali sehari (maksimum 1 gram untuk < 6 tahun dan 2 gram untuk 6 - 12 tahun).
2) Parasetamol : 10 – 20 mg/kgBB/kali dibagi dalam 3 dosis 2. Penderita rawat inap
Penderita dengan demam tinggi, keadaan umum lemah, nyeri kepala hebat, gejala saraf perlu rawat inap di ruang isolasi.
a. Diet lunak, cair dan TKTP b. Analgetik-antipiretik
3. Penanganan komplikasi tergantung jenis komplikasinya.9
II. 11. Komplikasi
Keterlibatan sistem saraf pusat (SSP) dalam bentuk meningitis aseptik (sel-sel inflamasi pada cairan serebrospinal) adalah yang paling sering, terjadi tanpa gejala pada 50% sampai 60% pasien. Gejala meningitis (sakit kepala, kaku kuduk) terjadi sampai 15% pasien dan berubah tanpa sequelae 3 sampai 10 hari. Orang dewasa memiliki risiko lebih tinggi untuk komplikasi ini dibandingkan anak-anak, dan laki-laki lebih sering dibandingkan anak perempuan (dengan rasio 3:1). Parotitis mungkin tidak ada di sebanyak 50% pasien demikian. Penyakit otak adalah jarang (kurang dari 2 per 100,000 kasus mumps).10
Komplikasi ini merupakan komplikasi yang sering pada masa anak. Insiden yang sebenarnya sukar diperkirakan karena infeksi subklinis system saraf sentral, seperti dibuktikan oleh pleositasis cairan serebrospinal, telah dilaporkan lebih dari 65% penderita dengan parotitis. Manifestasi klinis terjadi pada lebih dari 10% penderita. Insiden meningoensefalitis parotitis sekitar 250/100.000 kasus; 10% dari kasus ini terjadi pada penderita lebih tua dari 20 tahun. Angka mortalitas adaah sekitar 2%. Orang laki-laki terkena tiga sampai lima kali lebih sering daripada wanita. Parotitis merupakan salah satu dari penyebab meningitis aseptik yang paling sering.
Patogenesis meningoensefalitis parotitis telah diuraikan sebabagai (1) infeksi primer neuron dan (2) ensefalitis pascainfeksi dengan demielinasi. Pada tipe pertama parotitis sering muncul bersamaan atau menyertai ensefalitis. Pada tipe ke dua, ensefalitis menyertai parotitis pada sekitar 10 hari. Parotitis mungkin pada beberapa kasus tidak ada. Stenosis aqueduktus dan hidrosefalus telah dihubungkan dengan infeksi parotitis. Menginjeksikan virus parotitis ke dalam tpai pada umur menyusui telah menghasilkan lesi yang serupa.
Meningoensefalitis parotitis secara klinis tidak dapat dibedakan dari meningitis sebab lain. Ada kekakuan leher sedang, tetapi pemeriksaan neorologis lain biasanya normal. Cairan serebrospinal (CSS) biasanya berisi sel kurang dari 500 sel/mm3, walaupun kadang-kadang jumlah sel dapat melebihi 2.000. selnya hamper selalu limfosit, berbeda dengan meningitis aseptik enterovirus, dimana leukosit polimorfonklear sering mendominasi pada awal penyakit. Virus parotitis dapat diisolasi dari cairan serebrospinal pada awal penyakit.
2. Orkitis, Epididimitis
Orchitis (inflamasi testicular) adalah komplikasi paling umum pada laki-laki setelah masa pubertas. Penyakit ini terjadi sebanyak 50% pada laki-laki setelah masa pubertas, biasanya setelah parotitis, tapi penyakit ini mungkin mendahuluinya, terjadi secara serempak, atau terjadi sendirian.4
Komplikasi ini jarang terjadi pada anak laki-laki prapubertas tetapi sering (14-35%) pada remaja dan orang dewasa. Testis paling sering terinfeksi dengan atau tanpa epididimitis; epididimitis dapat juga terjadi sendirian. Jarang ada hidrokel. Orkitis biasanya menyertai parotitis dalam 8 hari atau sekitarnya; orkitis dapat juga terjadi tanpa bukti adanya infeksi kelenjar ludah. Pada sekitar 30% penderita keda testis terkena. Mulainya biasanya mendadak, dengan kenaikan suhu, menggigil, nyeri
kepala, mual, dan nyeri perut bawah; bila testis kanan terlibat, appendisitis dapat dikesankan sebagai kemungkinan diagnostik. Testis yang terkena menjadi nyeri dan bengkak, dan kulit yang berdekatan edema dan merah. Rata-rata lamanya adalah hari. Sekitar 30-40% testis yang terkena atrofi. Gangguan fertilitas diperkirakan sekitar 13%, tetapi infertilitas absolut mungkin jarang.
3. Ooforitis
Nyeri pelvis dan kesakitan ditemukan pada sekitar 7% pada penderita wanita pasca pubertas. Tidak ada bukti adanya gangguan fertilitas.10
4. Nefritis
Viruria telah sering dilaporkan. Pada satu penelitian orang dewasa, kelainan fungsi ginjal terjadi kadang-kadang pada setiap penderita, dan virria terdeteksi pada 75%. Frekuensi keterlibatan ginjal pada anak belum diketahui. Nefritis yang mematikan, terjadi 10-14 hari sesudah parotitis, telah dilaporkan.
5. Pankreatitis
Pankreatitis adalah jarang, tapi adakalanya terjadi tanpa parotitis; hyperglycemia adalah temporer dan bersifat reversibel.
6. Miokarditis
Manifestasi jantung yang serius sangat jarang, tetapi infeksi ringan miokardium mungkin lebih sering daripada yang diketahui. Rekaman elektrokardigrafi menunjukkan perubahan-perubahan, kebanyakan depresi segmen ST, pada 13% orang dewasa pada satu seri. Keterlibatan demikian dapat menjelaskan nyeri prekordium, bradikardia, dan kelelahan kadang-kadang ditemukan pada remaja dan orang dewasa dengan parotitis.
7. Mastitis
Komplikasi ini tidak lazim pada masing-masing jenis kelamin. 8. Ketulian
Tuli saraf dapat terjadi unilateral, jarang bilateral; walaupn insidennya rendah (1:15.000), parotitis adalah penyebab utama tuli saraf unilateral. Kehilangan
pendengaran mungkin sementara atau permanen. 9. Komplikasi Okuler
Komplikasi ini meliputi dakrioadenitis, pembengkakan yang nyeri, biasanya bilateral, dari kelenjar lakrimalis; neuritis optic (papillitis)dengan gejala-gejaa bervariasi dari kehilangan penglihatan sampai kekaburan ringan dengan penyembuuhan dalam 10-20 hari; uveokeratitis, biasanya unilateral dengan fotofobia, keluar air mata, kehilangan penglihatan cepat dan penyembuhan dalam 20 hari; skleritis, tendonitis, dengan akibat eksoftalmus; dan trobosis vena sentral.
10. Artritis
Atralgia yang disertai dengan pembengkakan dan kemerahan sendi merupakan komplikasi yang jarang; biasanya penyembuhannya sempurna.
II. 12. Prognosis
Prognosis keseluruhan mumps dengan tanpa komplikasi adalah sangat baik. Prognosis pasien dengan ensefalitis umumnya baik, namun, kerusakan neurologis dan kematian dapat terjadi. Dilaporkan angka kejadian ensefalitis mumps sebesar 5 kasus per 1000 kasus mumps yang dilaporkan. Sequelae permanen jarang terjadi, sedangkan laporan kasus ensefalitis angka kematian rata-rata 1,4%. Myelitis sementara atau polyneuritis jarang. Sekitar 10% dari semua pasien yang terinfeksi berkembang dalam bentuk meningitis ringan, yang sulit dibedakan dengan meningitis bakteri.
II. 13. Pencegahan
Pencegahan terhadap parotitis epidemika dapat dilakukan secara imunisasi pasif dan imunisasi aktif.
1. Pasif
Gamma globulin parotitis tidak efektif dalam mencegah parotitis atau mengurangi komplikasi.
2. Aktif
Dilakukan dengan memberikan vaksinasi dengan virus parotitis epidemika yang hidup tapi telah dirubah sifatnya (Mumpsvax-merck, sharp and dohme)
atau diberikan subkutan pada anak berumur 15 bulan (Ngastiyah, 2007). Vaksin ini tidak menyebabkan panas atau reaksi lain dan tidak menyebabkan ekskresi virus dan tidak menular. Menyebabkan imunitas yang lama dan dapat diberikan bersama vaksin campak dan rubella (MMR yakni vaksin Mumps, Morbili, Rubella). Pemberian vaksinasi dengan virus “mumps”, sangat efektif dalam menimbulkan peningkatan bermakna dalam antibodi “mumps” pada individu yang seronegatif sebelum vaksinasi dan telah memberikan proteksi 15 sampai 95 %. Proteksi yang baik sekurang-kurangnya selama 12 tahun dan tidak mengganggu vaksin terhadap morbili, rubella, dan poliomielitis atau vaksinasi variola yang diberikan serentak. Kontraindikasi: Bayi dibawah usia 1 tahun karena efek antibodi maternal; Individu dengan riwayat hipersensitivitas terhadap komponen vaksin; demam akut; selama kehamilan; leukimia dan keganasan; limfoma; sedang diberi obat-obat imunosupresif, alkilasi dan anti metabolit; sedang mendapat radiasi.
Belum diketahui apakah vaksin akan mencegah infeksi bila diberikan setelah pemaparan, tetapi tidak ada kontraindikasi bagi penggunaan vaksin “Mumps” dalam situasi ini
DAFTAR PUSTAKA
1. Satari, Hindra Irawan, et.al. Studi Sero epidemiologi pada Antibodi Mumps Anak Sekolah Dasar di Jakarta. Sari Pediatri, Vol. 6, No. 3, Desember 2004. p. 134-137
2. Depkes RI. Mumps (parotitis Epidemika). Pedoman Pengobatan Dasar di Puskesmas; 2007. Jakarta: 2008. p.158
The Journal of Allergy and Clinical Immunology Volume 118, Issue; 2006. p.938-941. Diakses dari http://www.jacionline.org /article/S0091-6749(06)01582-X/fulltext pada bulan Mei 2014
4. Pudjiadi, Marissa Tania S., Sri Rejeki S. Hadinegoro. 2009. Orkitis pada Infeksi Parotitis Epidemika : laporan kasus. Sari Pediatri. Vol. 11 (1) : 47-51. 5. Maharani, Laillyza A., Hadi Soenartyo. 2009. Mumps Unilateral Pada Pasien
Remaja. Oral Medicine Dental Journal. Vol. 1 (2) : 1-5.
6. Germaine L Defendi. Mumps. In: Russell W Steele, Chieff Editor: Medscape Reference: 2012. Diakses dari http://emedicine.medscape.com pada bulan Mei 2014.
7. Behrman, Richard E., Robert M. Kliegman, Ann M. Arvin. 2000. Ilmu Kesehatan Anak Nelson. Jakarta : EGC
8. Ray, C. G. 2008. Buku Ajar Ilmu Penyakit Dalam Harrison. Jakarta : EGC. 9. Soedarmo, S. S. P., Garna H., Hadinegoro S. R. S., Satari H. I. 2008. Buku
Ajar Infeksi dan Pediatrik Tropis. Jakarta : IDAI.
10. Mumps, Pinkbook 2012, Epidemiology and Prevention of Vaccine Preventable Diseases, 12th Edition Second Printing Revised May 2012