BAB I PENDAHULUAN
A. Latar Belakang
Kanker (tumor ganas) merupakan penyakit penyebab kematian kedua yang memberikan kontribusi 13% kematian dari 22% kematian akibat penyakit tidak menular utama di dunia. Dampak penyakit tidak menular khususnya penyakit kanker terhadap ketahanan sumber daya manusia sangat besar karena selain merupakan penyebab kematian dan kesakitan juga menurunkan produktivitas. Angka kesakitan dan kematian tersebut sebagian besar terjadi pada penduduk dengan sosial ekonomi menengah ke bawah (Oemiati, 2011).
Di Indonesia, penyakit kanker merupakan urutan ke 8 dari pola penyakit nasional. Pada tahun 2008 di rumah sakit seluruh Indonesia, penyakit kanker menyebabkan 4.332 pasien mati dengan Case Fatality Rate (CFR) 4,70%. Setiap tahunnya 100 kasus baru terjadi diantara 100.000 penduduk. Meningkatnya pengguna rokok (57 juta orang), konsumsi alkohol, kegemukan atau obesitas dan kurangnya aktifitas fisik/olahraga juga berperan dalam peningkatan angka kejadian kanker di Indonesia (Oemiati, 2011).
Tumor dari seluruh tubuh manusia menurut penelitian Oemiati et al tahun 2011, tumor pada mata, otak, dan Sistem Saraf Pusat (SSP) mempunyai odds ratio (OR) sedang, yaitu (4,6) dengan 95%C I sebesar 3,8-5,5. Sedangkan tumor ovarium dan tumor saluran pernapasan mempunyai OR terbesar dan terendah, yaitu (19,3) dengan 95%C I sebesar 17,8-20,9 dan (0,6) dengan 95%C I sebesar (0,4-0,9) (Oemiati, 2011).
Tumor mata merupakan penyakit dengan multifactor yang terbentuk dalam jangka waktu lama dan mengalami kemajuan melalui stadium berbeda-beda. Faktor nutrisi merupakan satu aspek yang sangat penting, komplek, dan sangat dikaitkan dengan proses patologis tumor. Secara umum, total asupan berbagai lemak (tipe yang berbeda-beda dari berbagai lemak) bisa dihubungkan dengan peningkatan insiden tumor mata. Infeksi virus seperti pada Papilloma dan neoplasia intraepitel pada konjungtiva juga merupakan penyebab utama. Selain itu radiasi sinar UV juga menyebabkan terjadinya tumor pada bagian tertentu di mata (Kanski, 2009).
Tiga jenis tumor mata yang sering terjadi pada anak-anak adalah kista dermoid, hemangioma, dan rabdomiosarkoma. Sedangkan 3 jenis tumor mata yang sering terjadi pada dewasa adalah tumor limfoid, hemangioma kavernosa, dan meningioma. Apabila diagnosis dini dapat ditegakkan, maka angka kejadian dan mortalitas pada kasus tumor mata dapat diturunkan (Oemiati, 2011).
B. Rumusan Masalah
1. Bagaimana anatomi fisiologi mata? 2. Bagaimana anatomi dari orbita mata ?
3. Apa pengertian dari neoplasma mata/tumor orbita? 4. Apa etiologi dari neoplasma mata/tumor orbita? 5. Apa saja klasifikasi neoplasma mata/tumor orbita?
6. Bagaimana patofisiologi terjadinya neoplasma mata/tumor orbita? 7. Apa manifestasi klinis dari neoplasma mata/tumor orbita?
8. Apa komplikasi dari neoplasma mata/tumor orbita?
9. Apa pemeriksaan untuk diagnosis neoplasma mata/tumor orbita? 10. Bagaimana penatalaksanaan neoplasma mata/tumor orbita?
11. Bagaimana konsep pengkajian, diagnosa keperawatan, intervensi keperawatan, implementasi, dan evaluasi dari asuhan keperawatan pada neoplasma mata/tumor orbita?
C. Tujuan Penulisan
1. Untuk mengetahui anatomi fisiologi mata. 2. Untuk mengetahui anatomi dari orbita mata
3. Untuk mengetahui pengertian dari neoplasma mata/tumor orbita. 4. Untuk mengetahui etiologi dari neoplasma mata/tumor orbita. 5. Untuk mengetahui klasifikasi neoplasma mata/tumor orbita.
6. Untuk mengetahui patofisiologi terjadinya neoplasma mata/tumor orbita. 7. Untuk mengetahui manifestasi klinis dari neoplasma mata/tumor orbita. 8. Untuk mengetahui komplikasi dari neoplasma mata/tumor orbita.
9. Untuk mengetahui pemeriksaan untuk diagnosis neoplasma mata/tumor orbita. 10. Untuk mengetahui penatalaksanaan neoplasma mata/tumor orbita.
11. Untuk mengetahui dan mampu mengaplikasikan konsep pengkajian, diagnosa keperawatan, intervensi keperawatan, implementasi, dan evaluasi dari asuhan keperawatan pada neoplasma mata/tumor orbita.
BAB II PEMBAHASAN
I. ANATOMI FISIOLOGI MATA
Regio orbita adalah sepasang rongga di tulang yang berisi bola mata, otot, saraf, pembuluh darah, dan sebagian besar apparatus lakrimalis. Lubang orbita dilindungi oleh dua lipatan tipis yang dapat bergerak, yaitu kelopak mata (palpebra) (Ilyas, 2012 dan Snell, 2006).
Palpebra mempunyai fungsi melindungi bola mata serta mengeluarkan sekresi kelenjar yang membentuk film air mata di depan kornea. Pada palpebra terdapat bagian-bagian: kelenjar sebasea, kelenjar Moll, kelenjar Zeis pada pangkal rambut, dan kelenjar Meibom pada tarsus. Otot seperti: Muskulus orbikularis okuli untuk menutup bola mata yang dipersarafi Nervus Fasial. M. levator palpebra yang dipersarafi N. III yang berfungsi untuk membuka mata. Pembuluh darah yang mempedarahinya adalah arteri palpebra. Persarafan sensorik kelopak mata atas didapatkan dari ramus frontal N. V, sedang kelopak mata bawah oleh cabang ke II saraf ke V (Ilyas, 2012 dan Snell, 2006).
Apparatus lakrimalis terdiri dari glandula lakrimalis, laku, pungta, kanalikuli, sakus lakrimalis, dan duktus lakrimalis. Persarafan sekretomotorik parasimpatis berasal dari nukleus lakrimalis. Glandula lakrimalis akan menghasilkan air mata dan mengalir ke lakus lakrimal dan masuk ke kanalikuli melalui pungta. Kanalikuli berjalan ke medial dan bermuara ke sakus lakrimalis dan dan terus berlanjut ke duktus lakrimalis (Ilyas, 2012 dan Snell, 2006).
Konjungtiva merupakan membran yang menutupi sklera dan kelopak bagian belakang. Bermacam-macam obat dapat diserap melalui konjungtiva. Konjungtiva mempunyai kelenjar musin yang dihasilkan oleh sel Goblet. Musin bersifat membasahi bola mata terutama kornea. Konjungtiva terdiri atas 3 bagian, yaitu: konjungtiva tarsal yang menutupi tarsus, konjungtiva bulbi yang menutupi sklera, dan konjungtiva forniks (Ilyas, 2012 dan Snell, 2006).
Bola mata berbentuk bulat dengan diameter anteroposterior 24 mm. Bola mata dibungkus oleh 3 lapis jaringan, yaitu: sklera, jaringan uvea (yang terdiri dari iris, badan siliar, dan koroid yang diperdarahi oleh arteri siliaris anterior dan posterior, sedangkan persarafannya dari ganglion siliar dan retina). Pada iris didapatkan pupil yang oleh 3 susunan otot dapat mengatur jumlah sinar masuk ke dalam mata. Badan siliar menghasilkan cairan bilik mata (akuos humor) yang dikeluarkan melalui trabekulum yang terletak pada pangkal iris di batas kornea dan sklera. Badan kaca mengisi rongga di dalam bola mata dan bersifat gelatin yang hanya menempel papil saraf optik, makula, dan pars plana. Lensa terletak di belakang pupil yang dipegang di daerah ekuatornya pada badan siliar melalui Zonula Zinn. Terdapat 6 otot penggerak bola mata, yaitu : oblik inferior, rektus inferior, rektus medius, dan rektus superior yang dipersarafi N. III, kemudian oblik superior dan rektus lateral yang dipersarafi N. IV dan N. VI (Ilyas, 2012 dan Snell, 2006).
Sklera terdiri atas jaringan fibrosa padat dan berwarna putih. Di posterior, sklera ditembus oleh N. II dan menyatu dengan selubung dura saraf ini. Lamina kribosa adalah daerah sklera yang ditembus oleh serabut-serabut N. II. Merupakan area yang relativ lemah dan dapat menonjol ke dalam bola mata oleh peningkatan tekanan cairan serebrospinal di dalam tonjolan subaraknoid yang terdapat di sekeliling N. II. Bila tekanan intraokular meningkat, lamina kribosa akan menonjol keluar dan menyebabkan diskus menjadi cekung (Ilyas, 2012 dan Snell, 2006).
Kornea (latin cornum= seperti tanduk) adalah selaput bening mata yag dapat memantulkan cahaya yang masuk ke mata. Terdiri atas 5 lapisan: epitel, membran bowman, stroma, membran desemen, dan endotel. Kornea dipersarafi oleh saraf siliar longus cabang N. V dan saraf nasosiliar. Pembiasan sinar terkuat dilakukan oleh kornea, dimana 40 dioptri dari 50 dioptri pembiasan sinar masuk ke kornea (Ilyas, 2012 dan Snell, 2006).
Lensa mata di dalam bola mata terletak di belakang iris yang terdiri dari zat tembus cahaya berbentuk seperti cakram yang dapat menebal dan menipis pada saat terjadinya akomodasi. Secara patologik, lensa dapat kaku pada orang dewasa yang akan mengakibatkan presbiopia, keruh atau yang disebut katarak, dan tidak berada di tempatnya (subluksasi dan dislokasi) (Ilyas, 2012 dan Snell, 2006).
Retina atau selaput jala merupakan bagian mata yang mengandung reseptor yang menerima rangsangan cahaya. Retina terdiri atas lapisan: fotoreseptor (terdiri atas sel batang dan sel kerucut), membran limitan eksterna, lapis nukleus luar, lapis pleksiform luar, lapis nukleus dalam, lapis pleksiform dalam, lapis sel ganglion, lapis serabut saraf, dan membran limitan interna (Ilyas, 2012 dan Snell, 2006).
II. ANATOMI ORBITA
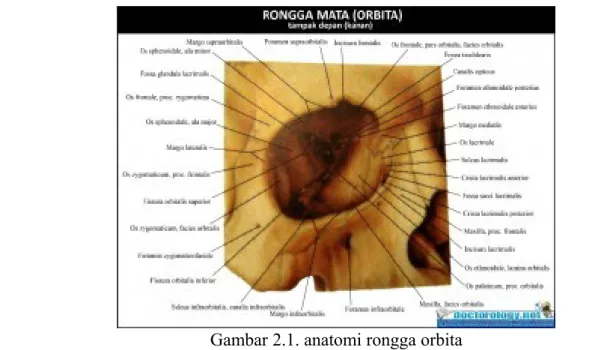
Orbita berbentuk suatu rongga yang secara skematis digambarkan sebagai piramida yang berkonvergensi ke arah belakang. Puncaknya adalah foramen optikum, dan dasarnya menghadap ke depan luar dan terbuka disebut aditus orbitae. Sedangkan dinding-dindingnya meliputi dinding medial, dinding lateral, dinding atas (atap orbita), dan dinding bawah (dasar orbita). Orbita terletak di kanan dan kiri basis nasi (pangkal hidung) (Rahmadani dan Ovy, 2012).
Tulang-tulang yang membentuk orbita berjumlah 7 buah, yaitu tulang frontal, tulang zigoma, tulang sphenoid, tulang maksila, tulang etmoid, tulang nasal, dan tulang lakrima.Antara dinding lateral (dinding temporal) dengan atap orbita terdapat fissura orbitalis superior. Antara dinding lateral dengan dasar orbita terdapat fissura orbitalis inferior. Antara dinding medial dengan atap orbita terdapat foramen ethmoidalis anterius dan posterius. Antara dinding medial dengan dasar orbita terdapat fossa sacci lacrimalis (Rahmadani dan Ovy, 2012).
Gambar 2.1. anatomi rongga orbita
Aditus orbitae berbentuk persegi empat dengan sudut-sudutnya membulat. Sisi-sisinya dibedakan menjadi margo supraorbitalis, margo infraorbitalis, margo marginalis, dan margo lateralis.Volume orbita dewasa kira-kira 30 cc dan bola mata hanya menempati sekitar 1/5 bagian ruangannya. Lemak dan otot menempati bagian terbesarnya (Rahmadani dan Ovy, 2012).
Di dalam orbita, selain bola mata, juga terdapat otot-otot ekstraokuler, syaraf, pembuluh darah, jaringan ikat, dan jaringan lemak, yang kesemuanya ini berguna untuk menyokong fungsi mata. Orbita merupakan pelindung bola mata terhadap pengaruh dari dalam dan belakang, sedangkan dari depan bola mata dilindungi oleh palpebra. Di sekitar orbita terdapat rongga-rongga di dalam tulang-tulang tengkorak dan wajah, yang disebut sinus paranasalis (Rahmadani dan Ovy, 2012).
Orbita berhubungan dengan sinus frontalis di atas, sinus maksilaris di bawah, dan sinus ethmoidalis dan sphenoidalis di medial. Dasar orbita yang tipis mudah rusak oleh trauma langsung terhadap bola mata, berakibat timbulnya fraktur “blow out” dengan herniasi isi orbita ke dalam antrum maksilaris. Infeksi dalam sinus sphenoidalis dan ethmoidalis dapat mengikis dinding medialnya yang setipis kertas (lamina papyracea) dan mengenai isi orbita. Defek pada atapnya (misal, neurofibromatosis) dapat berakibat terlihatnya pulsasi pada bola mata yang berasal dari otak (Rahmadani dan Ovy, 2012).
III. KONSEP DASAR TEORI NEOPLASMA MATA/TUMOR ORBITA A. PENGERTIAN
Neoplasma secara harfiah berarti “pertumbuhan baru”. Suatu neoplasma, sesuai definisi Willis, adalah “massa abnormal jaringan yang pertumbuhannya
berlebihan dan tidak terkoordinasikan dengan pertumbuhan jaringan normal serta terus demikian walaupun rangsangan yang memicu perubahan tersebut telah berhenti”. Hal mendasar tentang asal neoplasma adalah hilangnya responsivitas terhadap faktor pengendali pertumbuhan yang normal (Kumar, 2007).
Dalam penggunaan istilah kedokteran yang umum, neoplasma sering disebut sebagai tumor, dan ilmu tentang tumor disebut dengan onkologi (dari oncos, “tumor”, dan logos, “ilmu”). Suatu tumor dikatakan jinak (benigna) apabila gambaran mikroskopik dan makroskopiknya dianggap relatif “tidak berdosa”, yang mengisyaratkan bahwa tumor tersebut akan tetap terlokalisasi, tidak dapat menyebar ke tempat lain, dan pada umumnya dapat dikeluarkan dengan tindakan bedah lokal; pasien umumnya selamat. Sedangkan tumor ganas (maligna) secara kolektif disebut kanker, yang berasal dari kata Latin untuk kepiting―tumor melekat erat ke semua permukaan yang dipijaknya, seperti seekor kepiting. Ganas, apabila diterapkan pada neoplasma, menunjukkan bahwa lesi dapat menyerbu dan merusak struktur di dekatnya dan menyebar ke tempat jauh (metastasis) serta menyebabkan kematian (Kumar, 2007).
Tumor pada mata disebut juga tumor orbita. Tumor orbita adalah tumor yang menyerang rongga orbita (tempat bola mata) sehingga merusak jaringan lunak mata, seperti otot mata, saraf mata dan kelenjar air mata.
Tumor mata disebut juga sebagai tumor orbita adalah tumor yang menyerang rongga orbita (tempat bola mata) sehingga merusak jaringan lunak mata, seperti otot mata, saraf mata, dan kelenjar air mata. Tumor Orbita jarang ditemukan dan dapat berasal dari dinding orbita, isi orbita, sinus dan sekelilingnya (Rahmadani dan Ovy, 2012)
B. ETILOGI
Factor genetic Sinar ultraviolet Infeksi virus papiloma Kelainan metabolism Mutasi gen Penyakit vaskuler Inflamasi intraokuler Trauma C. KLASIFIKASI
1. Tumor eksternal yaitu tumor yang tumbuh di bagian luar mata seperti:
Tumor palpebra, yaitu tumor yang tumbuh pada kelopak mata 1) Kalazion
Kalazion merupakan peradangan granulomatosa kelenjar Meibom yang tersumbat. Pada kalazion terjadi penyumbatan kelenjar Meibom dengan infeksi ringan yang mengakibatkan peradangan kronis kelenjar tersebut. Kalazion akan memberikan gejala adanya benjolan pada kelopak, tidak hiperemi, tidak ada nyeri tekan, dan adanya pseudoptosis (Ilyas, 2012).
Kelenjar preaurikuler tidak membesar. Kadang- kadang mengakibatkan perubahan bentuk bola mata akibat tekanannya sehingga terjadi kelainan refraksi pada mata tersebut (Ilyas, 2012).
Pengobatan pada kalazion dengan melakukan kompres hangat, antibiotik setempat dan sistemik. Untuk mengurangi gejala dilakukan eksklokleasi isi abses dari dalamnya atau dilakukan ekstirpasi kalazion tersebut. Insisi dilakukan sama seperti pada hordeolum interna. Bila tidak membaik bisa berkomplikasi menjadi granuloma (Ilyas, 2012). 2) Karsinoma sel basal
Gambar : Karsinoma Sel Basal pada palpebral inferior orbita sinistra
Karsinoma sel basal adalah tumor ganas yg terjadi pada palpebra. Sembilan puluh persen kasus tumor palpebra adalah karsinoma sel basal. Daerah palpebra yang sering terjadi adalah palpebra inferior (70%), diikuti kantus medial, palpebra superior, dan kantus lateral. Tumor ini bisa kambuh kembali pada tempat semula tumbuhnya, tidak bermetastasis ke kelenjar limfe dan organ yang jauh. Terlihat adanya nodul dengan ulserasi di tengahnya serta telangiektasis. Pengobatan dengan eksisi (American Joint Committee on Cancer, TT).
3) Karsinoma sel skuamos
Karsinoma sel skuamos adalah tumor ganas yang terjadi pada palpebra. Jarang terjadi, tetapi lebih agresif dari karsinoma sel basal karena dapat bermetastasis ke kelenjar limfe dan organ yang jauh. Biasanya terjadi pada daerah yang terpajan sinar matahari dan lesi yang pernah terjadi sebelumya. Gejalanya adalah adanya lesi dan masa yang bewarna merah dan terbelah-belah. Ada beberapa staging dari karsinoma sel skuamos menurut Americant Joint Committee on Cancer (AJCC):
T: menjelaskan ukuran tumor primer dan penyebarannya
TX: tumor primer tidak bisa dinilai T0: tidak ada bukti adanya tumor primer Tis: karsinoma insitu
T1: tumor berukuran < 5 mm, belum menyebar ke bagian tarsal
T2a: tumor berukuran 5-10 mm, sudah menyebar ke bagian tarsal dan margo palpebra
T2b: tumor berukuran 10-20 mm, sudah
N: menjelaskan ada atau tidak penyebaran ke kelenjar limfe
NX: Kelenjar limfe regional tidak bisa dinilai
N0(c): tidak ada penyebaran ke kelenjar limfe regional berdasarkan pemeriksaan radiologi
N0(p): tidak ada penyebaran ke kelenjar limfe regional berdasarkan pemeriksaan biopsi
menyebar ke seluruh palpebra
T3a: tumor berukuran > 20 mm, sudah menyebar ke bagian bola mata
T3b: tumor sudah bisa dilakukan enukleasi atau reseksi tulang
T4: tumor sudah menyebar ke ekstra-orbita
regional
M: menjelaskan ada atau tidaknya penyebaran ke organ yang lain
M0: tidak ada penyebaran ke organ yang lain
M1: ada penyebaran ke organ yang lain
Pengobatannya adalah dengan eksisi, jika tumor tidak bisa diangkat maka dilakukan radioterapi. Apabila memungkinkan dilakukan tindakan pengangkatan tumor dan rekonstruksi jaringan jika tumor sudah menyebar ke bagian bola mata dan sinus (American Joint Committee on Cancer, TT).
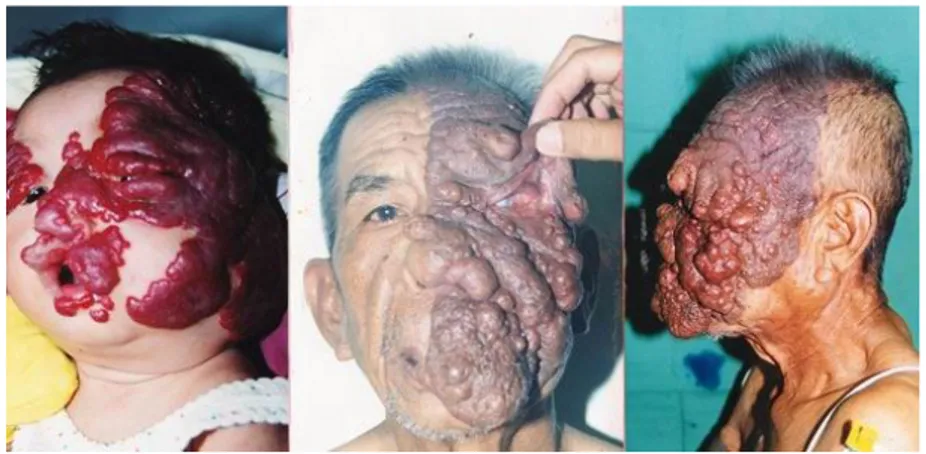
4) Hemangioma
Hemangioma adalah tumor jinak yang terjadi pada palpebra karena pigmen yang berlebihan. Biasanya dapat didiagnosis pada saat berumur 6 bulan, mengenai satu sisi mata, lesi bewarna merah berada di palpebra superior. Biasanya dengan proptosis pada 38% kasus, ada masa yang rata. Komplikasi yang sering terjadi adalah gangguan visus, ambliopia, anisometropia, dan strabismus. Pengobatannya adalah dengan pemberian kortikosteroi salep, topikal, infus sub tenon, sistemik, injeksi interferon,terapi laser, embolisasi selektif pada arteri, dan pembedahan (Oculist, TT).
Secara histologik hemangioma dibedakan berdasarkan besarnya pembuluh darah yang terlibat menjadi 3 jenis yaitu: (Hamzah, 2005)
1. Hemangioma kapiler
Hemangioma kapiler pada anak (nevus vaskulosus, strawberry nevus)
b. cherry spot (ruby spot), angioma senilis
2. Hemangioma kavernosum
a. hemangioma kavernosum (matang) b. hemangioma keratotik c. hemartoma vaskuler 3. Teleangiektasis a. nevus flameus b. angiokeratoma c. spider angioma
Dari segi praktisnya, para ahli memakai sistem pembagian sebagai berikut: (Hamzah, 2005)
1. Hemangioma kapiler 2. Hemangioma kavernosum 3. Hemangioma campuran
Gambar 2.4 Hemangioma Kapiler (Mulliken, 1997).
Gambar : Hemangioma karvenosum
Tumor konjungtiva, yaitu tumor yang tumbuh pada lapisan konjungtiva yang melapisi mata bagian depan
1) Nevus
Nevus adalah tumor jinak pada konjungtiva yang disebabkan oleh pewarnaan yang berlebihan dari melanosit. Biasanya terjadi pada saat lahir dan berkembang selama 2 dekade setelah kelahiran. Pada ras kaukasia, kasusnya meningkat. Nevus hampir tidak mempunyai gejala. Gejalanya adalah gangguan pada pertumbuhan pembuluh darah, silau, gangguan penglihatan, dan bisa menyebabkan ablasio retina. Nevus bisa menjadi bentuk ganas, sehingga pemeriksaan rutin sangat diperlukan untuk mencegahnya. Pada nevus tidak perlu dilakukan operasi, tetapi jika ada alasan kosmetik maka boleh dilakukan tindakan eksisi (Kanski, 2009).
2) Papilloma
Papilloma di konjungtiva terjadi karena infeksi Human Papilloma Virus (HPV). Bisa terjadi pada semua umur, biasanya terjadi pada orang yang berumur dibawah 20 tahun. Papilloma bisa bersifat jinak dan bersifat ganas. Papiloma berdasarkan klinisnya bisa dibagi menjadi 2, yaitu bentuk pedunkel dan bentuk sesil. Gejalanya bisa terjadi pada satu atau dua mata, pada bentuk pedunkel biasanya bilateral, bisa dengan atau tanpa gangguan visus. Penatalaksanaan tergantung besar lesi, jika lesi kecil bisa
sembuh spontan, jika lesinya besar bisa dieksisi. Apabila penyakitnya kambuh lagi, maka diberikan alpha-interferon atau simetidin oral (Eyewiki org, TT).
3) Dermolipoma
Dermolipoma adalah tumor yang terjadi pada saat lahir, lesinya bisa meluas atau tidak tergantung perkembangannya. Gejalanya asimptomatik, bila menimbulkan gejala dapat berupa kantus yang bewarna merah jambu, lembut, dan dapat digerakkan, dan ada masa di subkonjungtiva. Terjadi pada satu sisi mata . Pengobatannya adalah observasi dan tindakan operasi untuk tujuan kosmetik (Kanski, 2009).
4) Granuloma piogenik
Granuloma piogenik adalah tumor jinak pada konjungtiva yang terjadi pada hemangioma yang tidak aktif. Tidak ada pus, tidak ada giant sel. Bisa terjadi karena trauma minor, kalazion yang parah, post operasi jaringan granulasi. Adanya pedunkel yang bewarna merah, dan lesi yang halus. Pengobatannya adalah kortikosteroid topikal dan eksisi (Kanski, 2009).
Primary Acquired Melanosis (PAM) adalah peningkatan pigmen kecoklatan pada konjungtiva dengan penimbunan melanosit pada epitel. Penyebabnya tidak diketahui. Bisa terjadi pada semua umur, pada PAM dengan atipia terjadi pada orang yang berusia diatas 45 tahun. Gejalanya adalah konjungtiva bewarna coklat, lesi datar yang ireguler di konjungtiva. Pengobatannya adalah tergantung besar lesinya, jika lesi kecil dilakukan eksisi, jika lesinya besar dilakukan sitototerapi atau mitomisin topikal (Forsionusa org, 2006).
6) Melanoma
Melanoma adalah kelainan konjungtiva sebagai kelanjutan dari PAM dan nevus. Gejalanya adalah adanya nodul bewarna hitam dan warna abu-abu, biasanya pada limbus. Tumor yang tidak mempunyai pigmen melanin, warna nodulnya merah jambu dan halus. Pengobatannya adalah eksisi dan krioterapi (Forsionusa org, 2006). 7) Neoplasia intraepitel pada konjungtiva
Neoplasia intraepitel pada konjungtiva adalah tumor ganas pada konjungtiva yang terjadi karena infeksi HPV tipe 16, sinar UV, AIDS, dan xeroderma. Kasus terbanyak terjadi pada pasien AIDS. Gejalanya adalah inflamasi ringan, abnormal vaskularisasi, mata silau, masa yang bewarna merah jambu . Pengobatannya adalah eksisi, krioterapi atau kemoterapi topikal (Virasch, 2006).
8) Karsinoma sel skuamos
Karsinoma sel skuamos pada konjungtiva adalah tumor ganas pada konjungtiva yang terjadi karena radisai sinar UV, infeksi virus, dan faktor genetik. Biasanya gejalanya lebih agresif pada pasien HIV dan pasien dengan xeroderma. Gejalanya adalah lesi yang luas di dekat limbus, bisa terjadi leukoplakia, jarang meluas ke sklera, warna gelap pada daerah pigmentasi, invasi lokal dan bisa bermetastase. Pengobatannya adalah eksisi lokal, krioterapi, pada penyebaran yang luas bisa dilakukan terapi radiasi (Virasch, 2006).
9) Kaposi sarkoma
Kaposi sarkoma adalah tumor ganas yang terjadi pada konjungtiva (endotel pembuluh darah), bisa mengenai kulit, membran mukosa, dan organ dalam bola mata. Penyebabnya adalah infeksi HHV-8 dan AIDS. Gejalanya adalah lesi besar yang bewarna merah, edem palpebra dan edem konjungtiva, dan adanya nodul. Pengobatannya adalah radioterapi atau eksisi (Virasch, 2006).
d. Tumor intraokuler yaitu tumor yang tumbuh di dalam bola mata. 1) Iris nevus
Iris nevus adalah tumor jinak berupa pigmen kecoklatan yang melewati iris, bisa berupa daerah yang datar atau daerah yang menonjol. Nevus yang terbentuk bisa satu atau banyak, dan bisa menjadi nevus yang menyebar yang disebut Cogan-Reese syndrome. Nevus bisa merusak margin pupil dan merusak permukaan iris. Ada 6 hal yang membedakan iris nevus dengan iris melanoma (Eye cancer org, TT):
(1) Ukurannya kurang dari 3 mm diameter iris (2) Tebal, ukurannya kurang dari 1 mm diameter iris (3) Tidak ada vaskularisasi permukaan
(4) Tidak ada katarak
(5) Tidak ada glaukoma sekunder (6) Tidak berkembang menjadi ganas
Pada iris nevus tidak ada pengobatan, hanya dilakukan observasi visus.
2) Iris melanoma
Iris melanoma adalah tumor jinak yang mengenai iris dan mempunyai prosentase 5% dari melanoma uvea. Rata-rata terjadi pada usia 50-an dan pada orang kaukasia. Kejadiannya tidak dipengaruhi oleh sinar UV dan faktor lingkungan. Iris melanoma diawali dari penyakit nevus, adanya pigmen coklat kehitaman di iris, bentuknya bervariasi dan tajam. Ukurannya lebih dari 3 mm diameter iris, ada vaskularisasi permukaan, bisa dengan penyakit penyerta, seperti katarak dan glaukoma. Pengobatannya adalah iridektomi untuk tumor yang kecil, iridosilektomi, radioterapi untuk tumor yang difus, jika tidak cukup dengan radioterapi maka bisa dilakukan enukleasi (Eye cancer org, TT).
3) Iris metastasis
Iris metastasis adalah gangguan pada iris karena metastasis tumor dari tempat lain. Iris metastasis bisa bewarna merah jambu, kekuningan, masa yang tumbuh dengan cepat dan bisa dengan uveitis berupa hifema. Bentuk yang kecil dan banyak, jarang dijumpai. Tidak ada pengobatan pada iris metastasis (Kanski, 2009).
4) Iris xantogranuloma
Iris xantogranuloma adalah tumor jinak pada iris yang jarang dijumpai. Penyebabnya tidak diketahui, melibatkan proliferasi histiosit non-langerhans. Adanya lesi bewarna kekuningan yang difus, bisa dengan hifema, uveitis anterior, dan glaukoma. Pengobatannya dengan steroid topikal (Kanski, 2009).
e. Tumor retrobulber yaitu tumor yang tumbuh di belakang bola mata.
1) Retinoblastoma
Retinoblastoma adalah tumor ganas pada retina yang sering terjadi pada anak-anak. Kasus retinoblastoma meningkat dalam 60 tahun terakhir. Ada 1 kasus dari 15.000
kelahiran bayi. Dua ratus lima puluh sampai 350 kasus baru setiap tahun terjadi di Amerika Serikat, dimana 90% kasus terjadi pada anak dibawah 5 tahun. Retinoblastoma terjadi pada sel multipoten, mutasi dari kromosom 13 yang berkembang menjadi bagian dalam dan luar retina. Pada kasus baru, retinoblastoma dapat didiagnosis pada saat anak berumur dibawah 5 tahun. Pada anak dengan retinoblastoma bilateral biasanya dapat didiagnosa rata-rata pada umur 13 sampai 15 bulan, sedangkan pada anak dengan retinoblastoma unilateral biasanya dapat didiagnosa rata-rata pada umur 24 bulan. Tidak ada predileksi jenis kelamin dan ras. Enam puluh persen kasus terjadi pada bilateral, 40% kasus terjadi unilateral (Aventura M, TT).
Tanda dan gejalanya adalah leukoria (reflek putih pada pupil atu disebut reflek mata kucing) adalah tanda yang sering terlihat pada retinoblastoma, yaitu 56,1% dari seluruh kasus yang ada. Kemudian gejala yang lain adalah strabismus yang terjadi karena gangguan visus, nistagmus (pergerakan bola mata yang abnormal), heterekromia (perubahan warna iris), dan proptosis (penonjolan bola mata) sering terjadi pada negara tidak berkembang. Retinoblastoma juga bisa menyebabkan perubahan sekunder pada mata, seperti glaukoma, ablasio retina, dan inflamasi pada mata (pseudouveitis dan selulitis) Aventura M, TT).
Pemeriksaan darah rutin, urinalisis, elektrolit, dan tes fungsi hati (SGOT/SGPT) sangat berguna untuk menyingkirkan kemungkinan penyakit lain. Tes DNA (darah) pada pasien dan orang tuanya untuk melihat faktor genetik. Penilaian enzim pada akuos humor (Lactate Dehidrogenase (LDH)), pada retinoblastoma enzim ini meningkat dan rasio antara produksi akuos humor dan LDH adalah lebih besar dari 1. Computed Tomografi (CT-Scan) kepala dan mata bisa dilakukan untuk melihat anatomi SSP dan nervus optikus serta menilai kalsifikasi. Selain itu, Ultra Sonografi (USG) juga bisa
digunakan untuk menilai kalsifikasi. Pada pemeriksaan imaging yang lain, MRI bisa digunakan untuk menilai derajat retinoblastoma tetapi tidak spesifik seperti CT- Scan karena kurang peka dalam mendeteksi kalsium. Foto rontgen bisa dilakukan pada daerah yang tidak mempunyai fasilitas imaging lain. Pemeriksaan lain yang bisa dilakukan adalah pemeriksaan imunohistopatologi untuk melihat sumber sel yang mengalami ganguan dan pemeriksaan biopsi serta aspirasi tulang belakang sebagai diagnosis awal untuk melihat sejauh mana penyebaran tumor (Aventura M, TT).
Pengobatan pada retinoblastoma adalah untuk mengontrol tumor dan memperoleh penglihatan yang bisa terlihat oleh penderita. Tindakan yang bisa dilakukan adalah enukleasi (pengangkatan bola mata), radioterapi, potokoagulasi (laser treatment), krioterapi (freezing treatment), dan kemoterapi (Aventura M, TT).
Prognosis pada penderita yang retinoblastoma unilateral adalah bagus pada mata yang tidak terkena, sedangkan pada penderita yang bilateral prognosisnya tergantung lokasi yang terkena dan keefektivan pengobatan (Aventura M, TT).
2. Berdasarkan sifatnya tumor mata/orbita dikelompokkan sebagai berikut: a. Tumor primer, biasanya tumor jinak pada orbita dengan
gejala-gejala seperti gangguan pergerakkan bola mata, gangguan penglihatan, gangguan lapang pandangan, pembendungan darah dalam orbita, adanya perubahan fundus mata.
Contoh: Hemangioma, Meningioma, Kista dermoid, Neurofibroma, Sarkoma, Glioma saraf optik.
b. Tumor sekunder, adalah tumor yang berasal dari tempat-tempat yang berhubungan dengan rongga orbita dan terjadi perluasan tumor ke dalam rongga orbita misalnya dari sinus, rongga otak atau kelopak mata.
Contoh: Basalioma Carsinoma
c. Tumor metastasis, Tumor – tumor metastase mencapai orbita melalui penyebaran hematogen, karena orbita tidak memiliki saluran limfe. Metastase biasanya berasal dari payudara pada
wanita dan paru pada pria. Pada anak –anak tumor metastase paling sering terjadi adalah neuroblastoma, yang sering berkaitan dengan pendarahan periokular spontan, sewaktu tumor yang tumbuh cepat mengalami nekrois.
D. PATOFISIOLOGI
Tumor orbita dapat disebabkan oleh berbagai faktor, termasuk faktor genetik yang diyakini ikut berpengaruh terhadap tumbuhnya tumor. Sebagian besar tumor orbita pada anak-anak bersifat jinak dan karena perkembangan abnormal. Tumor ganas pada anak-anak jarang, tetapi bila ada akan menyebabkan pertumbuhan tumor yang cepat dan prognosisnya jelek.
Tumor Orbita meningkatkan volume intraokular dan mempengaruhi massa. Meskipun massa secara histologis jinak, itu dapat mengganggu pada struktur orbital atau yang berdekatan dengan mata. Dan bisa juga dianggap ganas apabila mengenai struktur anatomis. Ketajaman visual atau kompromi lapangan, diplopia, gangguan motilitas luar mata, atau kelainan pupil dapat terjadi dari invasi atau kompresi isi intraorbital sekunder untuk tumor padat atau perdarahan. Tidak berfungsinya katup mata atau disfungsi kelenjar lakrimal dapat menyebabkan keratopati eksposur, keratitis, dan penipisan kornea.
Pertumbuhan tumor ini dapat menyebabkan metastasis dengan invasi tumor melalui nervus optikus ke otak, melalui sklera ke jaringan orbita dan sinus paranasal, dan metastasis jauh ke sumsum tulang melalui pembuluh darah. Pada fundus terlihat bercak kuning mengkilat, dapat menonjol ke dalam badan kaca. Di permukaan terdapat neovaskularisasi dan pendarahan. Warna iris tidak normal. E. MANIFESTASI KLINIS
Nyeri orbital
Jelas pada tumor ganas yang tumbuh cepat, namun juga merupakan gambaran khas 'pseudotumor' jinak dan fistula karotid-kavernosa.
Proptosis
Pergeseran bola mata kedepan adalah gambaran yang sering dijumpai, berjalan bertahap dan tak nyeri dalam beberapa bulan atau tahun (tumor jinak) atau cepat (lesi ganas).
Arah bola mata tidak lurus kedepan Turunnya penglihatan sampai buta
Penglihatan terganggu akibat terkenanya saraf optik atau retina, atau tak langsung akibat kerusakan vaskuler.
Mata merah
Pembengkakan kelopak atau terlihatnya massa tumor.
Mungkin jelas pada pseudotumor, eksoftalmos endokrin atau fistula karotid kavernosa.
Palpasi
Bisa menunjukkan massa yang menyebabkan distorsi kelopak atau bola mata, terutama dengan tumor kelenjar lakrimal atau dengan mukosel.
Pulsasi
Menunjukkan lesi vaskuler; fistula karotidkavernosa atau malformasi arteriovenosa, dengarkan adanya bruit.
Gerak mata
Sering terbatas oleh sebab mekanis, namun bila nyata, mungkin akibat oftalmoplegia endokrin atau dari lesi saraf III, IV, dan VI pada fisura orbital (misalnya sindroma Tolosa Hunt) atau sinus kavernosus.
F. KOMPLIKASI
1. Glaukoma, adalah suatu keadaan dimana tekanan bola mata tidak normal atau lebih tinggi dari pada normal yang mengakibatkan kerusakan saraf penglihatan dan kebutaan.
2. Keratitis ulseratif, yang lebih dikenal sebagai ulserasi kornea yaitu terdapatnya destruksi (kerusakan) pada bagian epitel kornea. Keratitis merupakan kelainan akibat terjadinya infiltrasi sel radang pada kornea yang akan mengakibatkan kornea menjadi keruh.
G. DIAGNOSIS
Pemeriksaan penunjang yang dapat membantu menegakkan diagnosa antara lain (Ilyas, 2012):
1. Pemeriksaan Primer
Plain film radiography digunakan dalam mengevaluasi pasien-pasien dengan kelainan orbita. Begitu juga Computed Tomography (CT) bermanfaat untuk memepelajari anatonomi dan penilaian dari tulang. Magnetic Resonance Imaging (MRI) sangar efektif dalam menilai perubahan jaringan lunak, khususnya lesi-lesi yang mempengaruhi nervus optikus atau struktur intrakranial. Ultrasonography (USG) dapat sangat membantu dalam beberapa kasus.
2. Pemeriksaan Sekunder
Pemeriksaan ini dilakukan atas indikasi yang spesifik meliputi venography dan arteriography. Tujuan pemeriksaan ini untuk melihat besar tumor yang mengakibatkan bergesernya pembuluh darah disekitar tumor, adanye pembuluh darah dalam tumor.
3. Pemeriksaan Patologi
Diagnosa pasti dari kebanyakan lesi-lesi orbita tidak dapat dibuat tanpa pemeriksaan histopatologi dimana dapat berupa fine – needle aspiration biopsy(FNAB, Incisional biopsy, excisional biopsy.
Pemeriksaan radiologik : untuk melihat ukuran rongga orbita, terjadinya kerusakan tulang, terdapat perkapuran pada tumor dan kelainan foramen optik.
4. Pemeriksaan Laboratorium
Pemeriksaan Laboratorium Penetapan jenis tumor sangat penting dan ini dicari dengan berbagai jalan dan sedapat mungkin menghindar pembedahan. Pada mata, pembedaan sering merupakan suatu tindakan eksploratif. Hal ini disebabkan sukarnya atau belum didapatnya diagnosa jenis tumor. Untuk menghindari pembedahan eksploratif ini dilakukan pemeriksaan laboratorium seperti tumor mareker, immunologi. Pemeriksaan laboratorium juga dilakuakan dalam rangka menyeleksi abnormalitas fungsi tiroid dan penyakit – penyakit lainnya.
H. PENATALAKSANAAN
Terapi medis disesuaikan dengan diagnosis yang diperoleh dengan biopsi atau eksisi. Situasi tertentu tidak memerlukan biopsi atau eksisi untuk memulai perawatan. Kondisi seperti selulitis orbita sering diperlukan secara medis dengan berbagai atimikro agen. Intervensi badah diperlukan jika tidak ada respon terhadap pengobatan atau memburuk klinis terbukti pada pemeriksaan. Pseudotumor biasanya ditangani secara medis dengan steroid sistemik. Hemangioma kapiler juga dapat diobati dengan non surgical, seperti suntikan steroid. Pengobatan yang diberikan pada tumor tidaklah sama, tergantung dari jenis tumor dan stadium saat tumor ditemukan.
Terdapat lima surgical space dalam cavum orbita yaitu :
1. Subperiorbital surgical space (subperiosteral)%, antara tulang dan periorbita.
2. Extraconal surgical space (peripheral), terletak antara periorbita dan muscle cone.
3. Intraconal surgical space (central), terletak didalam musclle cone.
4. Episcleral seruang intrakranial surgical space (sub – teon) teletak antara kapsul tenon dan bola mata.
Insisi untuk mencapai surgical space tersebut melalui orbitotomi anterior dan orbitotomi lateral. Lesi orbita dapat meliputi lebih dari satu ruang sehingga membutuhkan kombinasi dari beberapa pendekatan. Ekssentrasi dapat dipertimbangkan di dalam penanganan tumor yang meluas dari sinus, wajah, palpebra, konjungtiva atau runag intrakranial.
Apabila terjadi eksisi atau pembedahan, akan dilakukan perawatan di rumah sakit, yaitu :
1. Tirah baring dan aktivitas dibatasi agar pasien tidak mengalami komplikasi pada bagian tubuh lain. tirah baring dilaksanakan kurang lebih 5 hari setelah operasi atau tergantung pada kebutuhan klien.
2. Bila kedua mata dibalut, perlu bantuan orang lain dalam memenuhi kebutuhannya untuk mencegah cidera.
3. Jika terdapat gelombang udara di dalam mata, posisi yang dianjurkan harus dipertahannkan sehingga gas mampu memberikan tamponade yang efektif pada robekan retina.
4. Pasien tidak boleh terbaring telungkup.
5. Dilatasi pupil harus dipertahankan untuk mempermudah pemeriksaan paska operasi (atropin).
IV. KONSEP ASUHAN KEPERAWATAN NEOPLASMA MATA/TUMOR ORBITA A. PENGKAJIAN
Pengkajian merupakan tahap awal dan landasan dalam proses keperawatan, untuk itu diperlukan kecermatan dan ketelitian tentang masalah-masalah klien sehingga dapat memberikan arah terhadap tindakan keperawatan.
Oleh karena letaknya yang tertutup rapat, maka sulit menemukan tumor orbita pada stadium dini. Gejala yang paling sering ditujukan oleh tumor dibelakang bola mata adalah terdorongnya mata keluar sehingga tampak menonjol (proptosis). Proptosis tidak selalu disebabkan oleh adanya tumor mata, tetapi dapat disebabkan oleh penyakit lain, misalnya proses inflamasi atau kelainan pembuluh darah. Proptosis dapat mengindikasikan lokasi massa. Axial displacement disebabkan oleh lesi-lesi retrobulbar seperti hemagioma, glioma, menigioma, metastase, arterivena malformasi dan lesi lainnya di dalam muscle cone. Non axial displacement disebabkan oleh lesi – lesi yang terletak di luar muscle cone. Superior displacement disebabkan oleh tumor sinus maxillaris yang mendesak lantai orbita dan mendorong bola mata keatas. Inferomedial displacement dapat dihasilkan dari kista dermoid dan tumor – tumor kelenjar lakrimal. Nyeri juga
dapat dikeluhkan oleh penderita yang merupakan gejala dari invasi karsinoma nasofagerial atau lesi –lesi matastatik.
Untuk pemeriksaan klinis secara lengkap diperlukan tahap – tahap pemeriksaan sebagai berikut :
1. Tahap Pemeriksaan Medis Tahap pemeriksaan dibagi 3 yaitu :
1) Riwayat penyakit
Riwayat penyakit dalam membantu menduga penyebab proptosis. Hal ini penting karena proptosis dapat disebabkan oleh ateri – vena malformasi, penyakit infeksi, tiroid dan tumor.
Untuk dapat membedakan ke empat penyakit – penyakit yang disebutkan diatas dapat dibuat anamnesis :
1. Arteri vena malformasi : adanya riwayat trauma dan penambahan proptosis bila penderita dalam posisi membungkuk.
2. Penyakit infeksi : proptosis terjadinya secara tiba-tiba, adanya tanda-tanda infeksi lainnya seperti panas badan yang meningkat dan adanya riwayat penyakit sinusitis atau abses gigi.
3. Penyakit tiroid : adanya tanda-tanda penyakit tiroid seperti tremor, gelisah yang berlebihan, berkeringat banyak dan adanya penglihatan ganda.
Bila dari pernyataan – pernyataan ini tidak dapat dijawab, maka riwayat penyakit bisa diarahkan ke penyakit tumor dan dapat dilanjutkan dengan pencarian perkiraan jenis tumor. 4. Tumor Retrobulbar
Lama terjadinya proptosis, karena umumnya proptosis dapat terjadi lebih pada tumor jinak, sedangkan tumor ganas proptosi terjadi lebih cepat.
Umur penderita saat terjadinya tumor, karena umur dapat menentukan jenis tumor yaitu tumor anak –anak dan tumor dewasa.
Tajam penglihatan penderita yang menurun bersamaan dengan terjadinya proptosis, dapat diduga tumor terletak di daerah apeks, atau saraf optik, sedangkan bila tidak bersamaan dengan terjadinya proptosis kemungkinan letak tumor diluar daerah ini.
Adanya tanda –tanda klinis lain tumor ganas seperti rasa sakit, atau berat badan menurun.
Riwayat penyakit keganasan di organ lain, karena kemungkinan tumor diorbita merupakan metastasis. 2) Pemeriksaan mata
Pemeriksaan mata secara teliti sangant diperlukan antara lain: a. Penilaian penglihatan (visus)
b. Penilaian struktur palpebra
c. Pengamatan terhadap perubahan orbita seperti proptosis, palpasi massa atau pulsasi.
d. Penilaian pergerakan dan posisi bola mata.
e. Penilaian permukaan bola mata dan konjungtiva, tekanan bola matan dan kondisi bagian bola mata khususnya nervus optikus.
3) Pemeriksaan orbita
Pengukuran proptosis : untuk mengetahui adanya derajat proptosis dengan memperbadingkan ukuran kedua mata. Nilai penonjolan mata normal antara 12 – 20 mm dan beda penonjolan kedua mata tidak melebihi 2 mm. Bila penonjolan bola mata lebih dari 20 mm atau beda kedua mata lebih dari 3 mm ini merupakan keadaan patologi. Pengukuran dapat dilakukan dengan Hertel eksoftalmometer.
Posisi proptosis : diperlukan karena letak dari tumor akan sesuai dengan macam jaringan yang berada di orbita. Ada dua arah proptosis yang harus diperhatikan yaitu sentrik dan eksentrik. Proptosis sentrik disebabkan oleh tumor yang berada di konus. Kemungkinan jenis tumornya adalah glioma, maningioma atau hemangioma. Proptesis ekstresik harus dilihat dari arah terdorongnya bola mata untuk menduga kira – kira jenis tumornya, misalnya : arah inferemedial disebabkan oleh tumor yang berasal dari kelenjar lakrimal atau kista dermoid. Arah inferetemporal disebabkan oleh tumor dermoid, mukokel sinus etmoid atau sinus frontal atau meningkokel. Arah superior disebabkan oleh tumor berasal dari antrum maksila.
Proptosis bilateral atau uniteral : bisa membantu dalam memperkirakan jenis tumor.
Palpasi : pada atumor yang teraba sebaiknya dinilai konsistensinya kistik atau solid, pergerakan dari dasar, adanya rasa sakit pada penekanan dan halus dan benjolannya permukaan tumor. Dapat memperkirakan terdapatnya massa pada anterior orbita, khususnya pembesaran kelenjar lakrimal. Peningkatan tahanan retrobulbar merupakan abnormalitas yang spesifik. Dapat oleh karena tumor retrobulbar merupakan abnormalitas yang difus seperti pada Thyroid
Assosiated Orbytopathy (TAO). Sebaiknya dilakukan palpasi kelenjar limfatik regional.
Auskultasi : auskultasi dengan stetoskop terhadap bola mata atau tulang mastoid untuk mendeteksi adanya bruit pada kasus – kasus fistula kavernosa carotid.
Pengkajian Keperawatan
a. Pengkajian Identitas Klien b. Pengkajian Riwayat Kesehatan
Riwayat kesehatan dahulu Riwayat kesehatan keluarga Riwayat kesehatan sekarang c. Pemeriksaan Penunjang
Pengkajian 11 Fungsional Gordon
1. Pola persepsi dan penanganan kesehatan
Tanyakan persepsi klien terhadap penyakitnya
Tanyakan tentang penggunaan obat-obat tertentu (misalnya kortikosteroid, klorokuin , klorpromazin, ergotamine, pilokarpin)
Tanyakan tentang penggunaan alcohol, dan tembakau 2. Pola nutrisi metabolik
Tanyakan kebiasaan makanan yang dikonsumsi klien, apakah klien sebelumnya jarang mengonsumsi makanan yang mengandung vitamin A, dan vitamin E
3. Pola eliminasi
Tanyakan bagaimana pola BAB dan karakteristiknya Berapa kali miksi dalam sehari, karakteristik urin
Adakah masalah dalam proses miksi, adakah penggunaan alat bantu untuk miksi
Perubahan aktivitas biasanya/hobi sehubungan dengan gangguan penglihatan
5. Pola istirahat - tidur
Tanyakan apakah terjadi masalah istirahat/tidur yang berhubungan dengan gangguan penglihatan (seperti: pusing)
Bagaimana perasaan klien setelah bangun tidur? Apakah merasa segar atau tidak?
6. Pola kognitif - persepsi
Apakah klien mengalami kesulitan saat membaca Apakah menggunakan alat bantu melihat
Bagaimana visus
Apakah ada keluhan pusing dan bagaimana gambarannya 7. Pola persepsi dan sensori
Bagaimana klien menggambarkan dirinya
Apakah sering merasa marah, cemas, takut, depresi, karena terjadi perubahan dalam penglihatan.
8. Pola peran dan hubunagn apa pekerjaan klien
Tanyakan tentang system pendukung dalam kehidupan klien seperti: pasangan, teman.
Tanyakan apakah ada masalah keluarga berkenaan dengan perawatan penyakit klien
9. Pola seksualitas - reproduksi
Tanyakan masalah seksual klien yang berhubungan dengan penyakitnya Tanyakan apakah klien mengalami kesulitan/perubahan dalam pemunuhan
kebutuhan seks
10. Pola koping dan toleransi stres
apakah ada perubahan besar dalam kehidupan dalam beberapa tahun terakhir
apa yang dilakukan klien dalam menghadapi masalah dan apakah tindakan tersebut efektif untuk mengatasi masalah tersebut atau tidak
Apakah ada orang lain tempat berbagi dan apakah orang tersebut ada sampai sekarang
Apakah ada penggunaan obat untuk penghilang stress 11. Pola keyakinan-nilai
Tanyakan apakah ada pengaruh agama dalam kehidupan Tanyakan apakah ada pantangan keagamaan
B. DIAGNOSA KEPERAWATAN
1. Gangguan persepsi sensori (visual) berhubungan dengan perubahan penerimaan, transmisi, atau integritasi sensori.
2. Nyeri akut yang berhubungan dengan factor-faktor fisik, biologis, atau kimia
3. Risiko infeksi yang berhubungan dengan faktor eksternal
4. Risiko cedera yang berhubungan dengan defisit sensori atau motorik
5. Ketidakefektivan koping individu yang berhubungan dengan krisis situasional
6. Gangguan citra tubuh berhubungan dengan perubahan penampilan. 7. Ansietas yang berhubungan dengan krisis situasional
8. Defisit pengetahuan yang berhubungan dengan kurang pajanan.
C. INTERVENSI (Taylor, 2010 berdasarkan Taksonomi II NANDA)
1) GANGGUAN PERSEPSI SENSORI (VISUAL) berhubungan dengan perubahan penerimaan, transmisi, atau integritasi sensori.
a. Definisi
Perubahan karakteristik stimulus visual. b. Batasan karakteristik
Perubahan konseptualisasi Marah
Ansietas
Apati atau pasif
Perubahan pola perilaku
Perubahan kemampuan mengatasi masalah Perubahan respons terhadap stimulasi visual
Bukti klinis gangguan (penurunan) kemampuan penglihatan Depresi
Disorientasi terhadap waktu, tempat, dan orang Distraksibilitas
Gelisah
Distorsi penglihatan c. Hasil yang diharapkan
Pasien mendiskusikan dampak kehilangan penglihatan terhadap gaya hidup. (1)
Pasien mengungkapkan perasaan aman, nyaman, dan terlindungi. (2, 3, 4, 5, 6, 9, 10, 11, 12)
Pasien mempertahankan orientasi terhadap orang, tempat, dan waktu. (7, 8, 9, 10)
Pasien menunjukkan perhatian terhadap lingkungan eksternal. (7, 8)
Pasien mengompensasi kehilangan penglihatan dengan menggunakan peralatan adaptif. (7, 15)
Pasien merencanakan untuk menggunakan sumber-sumber yang tepat. (16)
*Catatan: Nomor setiap hasil akhir sesuai dengan nomor intervensi. d. Intervensi dan rasional
1. Berikan kesempatan pasien untuk mengungkapkan perasaan tentang kehilangan penglihatan, seperti dampaknya terhadap gaya hidup. Sampaikan keinginan untuk mendengarkan, tetapi jangan memaksa pasien untuk berbicara. Dengan memberikan kesempatan pasien untuk mengatakan ketakutannnya, pasien dapat melakukan koping terhadap kehilangan penglihatan.
2. Sediakan lingkungan yang aman dengan menyingkirkan furnitur yang berlebihan di ruangan pasien. Orientasikan pasien pada ruangan. Tunjukkan kepada pasien cara menggunakan lampu panggilan. Dengan mengorientasikan pasien pada keadaan sekitar dapat mengurangi risiko keamanan.
3. Bila pasien buta pada saat masuk rumah sakit, berikan kesempatan kepada pasien untuk secara langsung menata ruangannya; temani pasien berjalan ke kamar mandi dan area penting lainnya sampai ia terbiasa dengan lingkungan. Bila pasien mempunyai anjing pemandu, atur kebutuhan makan, aktivitas fisik, dan eliminasi bagi anjingnya. Dengan memperhatikan tingkat kemandirian pasien pada tingkat optimal akan tumbuh rasa kontrol pasien.
4. Lakukan modifikasi lingkungan untuk memaksimalkan penglihatan yang dimiliki pasien. Contoh pada pasien hemianopsia, tempatkan pasien di ruangan untuk memaksimalkan medan penglihatan, dekati ia dari sudut penglihatan terbaiknya, ingatkan ia untuk mengamati lingkungan untuk mendapatkan isyarat visual, dan letakkan benda dalam lapang pandangnya. Memodifikasi lingkungan dapat membantu pasien memenuhi kebutuhan perawatan diri.
5. Bila pasien mengalami diplopia, tutup satu mata untuk memperbaiki penglihatan ganda.
6. Selalu perkenalkan diri Anda atau beritahu keberadaan Anda saat memasuki ruangan pasien; beritahu pasien saat Anda meninggalkan
ruangannya untuk membantu orientasi realitas dan menunjukkan respek.
7. Berikan stimulasi sensori dengan memberikan stimulus taktil, auditorius, dan gustatorius untuk membantu mengompensasi kehilangan penglihatan. Dapatkan buku dengan tulisan besar-besar, rekaman bacaan buku, audiotape, atau radio, sesuai keinginan pasien. Stimulasi sensori nonvisual dapat membantu pasien menyesuaikan kehilangan penglihatan.
8. Berikan orientasi realitas bila pasien mengalami kebingungan atau disorientasi agar interaksi pasien-staf menjadi lebih efisien.
9. Berikan penjelasan secara jelas dan singkat tentang prosedur dan lainnya kepada pasien. Hindari informasi yang berlebihan. Saat berbicara dengan pasien, eja kata dengan jelas, perlahan, dan dalam suara biasa. Pasien yang memiliki pengetahuan dapat berpartisipasi lebih baik dalam penanganan.
10. Anjurkan anggota keluarga dan teman-teman pasien untuk mengunjungi pasien dan membawa benda yang familier yang dapat ditinggal bersama pasien. Adanya benda yang familier dapat membantu pasien dalam orientasi realitas.
11. Yakinkan bahwa personel perawatan mengetahui pasien mengalami kehilangan penglihatan. Catat informasi pada sampul lembar catatan pasien atau ditempatkan di ruang pasien. Asuhan keperawatan dapat ditinggalkan bila anggota staf mengetahui pasien mengalami kehilangan penglihatan.
12. Segera berespon terhadap lampu panggilan pasien secepat mungkin. Pertahankan kontinuitas dengan menugaskan anggota staf yang sama untuk merawat pasien, bila memungkinkan. Tindakan ini membantu mengurangi ketakutan pasien.
13. Bila pasien telah menjalani pembedahan mata, berikan perawatan yang tepat, sesuai indikasi. Ketahui dan batasi aktivitas yang dapat meningkatkan tekanan intraokuler, seperti berjongkok, bersujud, mengambil atau menaruh pispot, batuk, atau muntah. Usaha menghindari aktivitas pasca operasi yang meningkatkan tekanan intraokuler dapat membantu mengurangi komplikasi.
14. Berikan dan pantau keefektifan obat yang diprogramkan. Laporkan semua efek merugikan. Pengobatan dapat membantu menurunkan nyeri dan mengontrol proses penyakit.
15. Berikan pendidikan kesehatan kepada pasien tentang metode alternatif untuk melakukan koping terhadap kehilangan penglihatan; perawatan peralatan adaptif seperti kaca mata, kaca pembesar, lensa kontak, dan mata tiruan; dan pemberian obat tetes mata dan informasi obat tetes mata, meliputi nama, dosis, efek terapeutik, dan efek merugikan. Pasien yang memiliki pengetahuan dapat melakukan koping terhadap kehilangan penglihatan secara lebih baik.
16. Rujuk pasien ke sumber komunitas yang sesuai untuk membantu pasien dan anggota keluarga atau pasangan beradaptasi terhadap kehilangan penglihatan―contoh, agen komunitas atau kelompok pendukung. Dukungan pasca pemulangan dapat membantu pasien dan anggota keluarga atau pasangan untuk melakukan koping secara lebih baik terhadap kehilangan penglihatan pasien.
2) NYERI AKUT yang berhubungan dengan factor-faktor fisik, biologis, atau kimia
a. Definisi
Sensasi tidak nyaman subjektif yang dihasilkan dari interaksi saraf sensori multipel yang dibangkitkan oleh stimuli fisik,kimia, biologis atau psikologis.
b. Batasan karakteristik
Perubahan tonus otot (dari lemah sampi keras)
Respons otonomik tidak terlihat pada nyeri kronis stabil (diaphoresis, perubahan tekanan, dan denyut nadi, pupil terdilatasi, dan peningkatan atau penurunan kecepatan pernapasan)
Perilaku pedistraksi, seperti merintih, manangis, dan mencari orang atau aktivitas lain.
Topeng wajah nyeri, yang ditandai dengan mata kurang bersinar, terlihat “kusut”, gerakan sulit atau tidak karuan, atau mengernyit. Perilaku berhati-hati atau melindungi, seperti menyokong satu
bagian tubuh.
Focus menyempit, meliputi perubahan persepsi terhadap waktu, menarik diri dari kontak sosial, dan gangguan proses piker.
Pasien melaporkan nyeri (verbal atau dengan perilaku) Berfokus pada diri sendiri.
c. Hasil yang diharapkan
Pasien menjelaskan kadar dan karakteristik nyeri.(1,2,3,4,5) Pasien menilai nyeri dengan menggunakan skala 1 sampai 10.(3,4) Pasien menjelaskan factor-faktor yang mengintensifkan nyeri.(1) Pasien mencoba metode nonfarmakologis untuk mengurangi nyeri.
(7,9,10)
Pasien mengungkapkan perasaan nyaman berkurangnya nyeri. (1,2,3,4,5,6,7,8,9,10)
Pasien menjelaskan intervensi yang tepat untuk mengurangi nyeri. (9.10)
*Catatan: Nomor setiap hasil akhir sesuai dengan nomor intervensi. d. Intervensi dan rasional
1. Kaji jenis dan tingkat nyeri pasien
Tentukan apakah nyerinya kronis atau akut. Selain itu, kaji factor
yang dapat menguranginatau memperberat;
lokasi,durasi,intensitas dan karakteristik nyeri;dan tanda-tanda dan gejala psikologis. Pengkajian berkelanjutan membantu meyakinkan bahwa penanganan dapat memenuhi kebutuhan pasien dalam mengurangi nyeri. Dokumentasikan responspasien terhadap pertanyaan anda dengan bahasanya sendiri untuk menghindari interpetasi subjektif.
2. Yakinkan bahwa komunikasi verbal dan nonverbal anda dengan pasien adalah positif dan mendukung. Pasien yang mengalami nyeri sensitive untuk menjadi terhakimi. Pesan negative (baik verbal maupun nonverbal) akan mengganggu komunikasi terbuka.
3. Minta pasien untuk menggunakan sebuah skala 1-10 untuk menjelaskan tingkat nyerinya ( dengan nilai 10 untuk menandakan tingkat nyeri paling berat) untuk memfasilitasi pengkajian yang akurat tentang tingkat nyeri pasien.
4. Berikan obat yang dianjurkan untuk mengurangi nyeri,bergantung pada gambaran nyeri pasien. Pantau adanya reaksi yang tidak diinginkan terhadap obat. Sekitar 30-40 menit
setelah pemberian obat, minta pasien untuk menilai kembali nyerinya dengan skala 1-10 untuk menentukan keefektifan obat. 5. Atur periode istirahat tanpa terganggu. Tindakan ini
meningakatkan kesehatan,kesejahteraan, dan peningkatan tingkat energy,yang penting untuk pengrangan nyeri.
6. Bantu pasien untuk mendapatkan posisi yang nyaman, dan gunakan bantal untuk membebat atau menyokong daerah yang sakit, bila diperlukan, untuk menurunkan ketegangan atau spasme otot dan untuk mendistribusikan kembali tekanan pada bagian tubuh.
7. Pada saat tingkat nyeri pasien tidak terlalu kentara, implementasikan teknik mengendalikan nyeri alternative. Teknik nonfarmakologis pengurangan nyeri pasien berada pada tingkat yang dapat ditoleransi.
a. Gunakan teknik panas dan dingin sesuai anjuran (sebutkan) untuk meminimalkan atau mengurangi nyeri b. Lakukan tindakan kenyamanan untuk meningkatkan
relaksasi. Tindakan tersebut mengurangi ketegangan atau spasme otot, mendistribusikan kembali tekanan pada bagian tubuh,dan membantu pasien memfokuskan pada subjek pengurangan nyeri.
c. Rencanakan aktivitas distraksi bersama pasien seperti membaca, membuat kerajinan,menonton televise, atau melakukan kunjungan untuk membantunya memfokuskan pada masalah yang tidak berhubungan dengan nyeri.
d. Berikan informasi kepada pasien untuk membantu meningkatkan toleransi terhadap nyeri-contoh, alasan nyeri dan lamanya nyeri berakhir. Tindakan ini dapat mendidik pasien dan mendorongnya untuk mencoba tindakn pengurangan nyeri alternative.
8. Lanjutkan untuk memberikan obat yang dianjurkan sesuai indikasi untuk meyakinkan pengurangan nyeri yang adekuat. 9. Anjurkan pasien untukmenggunakan aktivitas pengalihan atau
rekreasional dan tindakan pengurangan nyeri noninvasive untuk meningkatkan kualitas hidupnya.
10. Ciptakan suatu rencana penatalaksanaan nyeri untuk pasien. Jelaskan rencana kepadanya dan berikan salinan tertulis untuk memberikan penguatan dan meningkatkan ketaatan terhadap rencana.
3) RISIKO INFEKSI yang berhubungan dengan faktor eksternal a. Definisi
Adanya bahaya internal atau eksternal yang mengancam kesejahteraan fisik.
b. Faktor risiko
Masuk ke rumah sakit
Usia (risiko tinggi pada usia di atas 65 tahun) Kemoterapi
Hemodialisis
Dirawat di rumah sakit lebih dari 1 bulan Imobilitas
Kateter urine menetap Prosedur pemantauan invasif Kateter IV
Obesitas
Terapi antibiotik profilaksis
Penanganan respirasi ( slang endotrakeal atau trakeostomi, humidifier atau nebulizer, ventilator )
Terapi steroid Prosedur beda c. Hasil yang diharapkan
Suhu tetap dalam rentang normal. (1,2)
Hitung SDP dan hitung diferensial SDP tetap dalam rentang normal. (3)
Tidak ada patogen yang terlibat dalam kultur. (4)
Pasien memperthankan kepribadian dan higiene perorangan yang baik. (5,6,8)
Sekresi pernapasan bersih dan tidak berbau. (9,12,13,15)
Urine tetap berwarna kuning jernih, tidak berbau, tidak ada endapan. (9)
Pasien tidak memperlihatkan adanya bukti diare (7)
Luka dan insisi terlihat bersih, merah muda, dan bebas dari drainase purulen. (9)
Tempat masuk IV tidak memperlihatkan tanda-tanda inflamasi. (9,10,11)
Pasien minum cairan ... ml dan mengonsumsi protein setiap hari. (16,17)
Pasien menyatakan faktor risiko infeksi. (19)
Pasien mengidentifikasi tanda-tanda dan gejala infeksi. (19) Pasien tetap terbebas dari infeksi. (1 sampai 19)
*Catatan: Nomor setiap hasil akhir sesuai dengan nomor intervensi. d. Intervensi dan rasional
1. Minimalkan risiko infeksi pasien dengan :
a. Mencuci tangan sebelum dan setelah memberikan perawatan. Mencuci tangan adalah satu-satunya cara terbaik untuk mencegah penularan patogen.
b. Menggunakan sarung tangan untuk mempertahankan asepsis pada saat memberikan perawatan langsung. Sarung tangan dapat melindungi tangan pada saat memegang luka yang dibalut atau melakukan berbagai tindakan.
2. Pantau suhu minimal setiap 4 jam dan catat pada kertas grafik. Laporkan evaluasi segera. Suhu yang terus meningkat setelah pembedahan dapat merupakan tanda awitan komplikasi pulmonal, infeksi luka atau dehisens, infeksi saluran kemih atau tromboflebitis.
3. Pantau hitung SDP, sesuai program. Laporkan peningkatan atau penurunannya. Peningkatan SDP total mengindikasikan infeksi. Penurunan SDP yang jelas dapat mengindikasikan penurunan produksi SDP akibat debilitas ekstrem atau kekurangan vitamin dan asam amino yang berat. Semua kerusakan sumsung tulang dapat menekan pembentukan SDP.
4. Lakukan kultur urine, sekresi pernapasan, drainase luka, atau darah sesuai dengan kebijakan rumah sakit dan program dari dokter. Tindakan ini dapat mengidentifikasi patogen dan menjadi pedoman terapi antibiotik.
5. Bantu pasien mencuci tangan sebelum dan sesudah makan dan setelah dari kamar mandi, menggunakan pispot atau urinal. Mencuci tangan mencegah penyebaran patogen terhadap objek dan makana lain.
6. Bantu pasien bila memungkinkan untuk meyakinkan bahwa area perianal bersih setelah eliminasi. Membersihkan area
perianal dengan menyeka dari area yang sedikit kontiminasinya (meatus urinarius) ke area yang terbanyak kontaminasinya (anus) membantu mencegah infeksi genitourinaria.
7. Ajarkan kepada pasien untuk melaporkan insiden feses cair atau diare. Informasikan kepada dokter segera. Feses cair atau diare dapat mengindikasikan perlunya menghentikan atau mengganti terapi antibiotik. Tanda-tanda tersebut daat juga mengindikasikan perlunya uji Clostridium difficile.
8. Lakukan higeine mulut pasien setiap 4 jam untuk mencegah kolonisasi bakteri dan menurunkan risiko infeksi yang diturunkan. Penyakit dan malnutrisi dapat menurunkan kelembapan membran mukosa mulut dan bibir.
9. Gunakan teknik aseptik yang ketat pada saat mengisap saluran napas bagian bawah, memasukkan kateter urine menetap, memasukkan kateter urine menetap, memasukkan kateter IV, dan memberikan perawatan luka untuk menghindari penyebaran patogen.
10. Ganti slang IV dan berikan perawatan daerah pemasukan setiap 24 sampai 48 jam atau sesuai kebijakan yang diterapkan di rumah sakit untuk membantu mencegah patogen masuk ke dalam tubuh.
11. Putar tempat masuk IV setiap 48 sampai 72 jam atau sesuai kebijakan yang diterapkan di rumah sakit untuk mengurangi kemungkinan infeksi pada tempat masuk individual.
12. Minta pasien batuk dan napas dalam setiap 4 jam setelah pembedahan untuk membantu menghilangkan sekresi dan mencegah komplikasi paru.
13. Berikan tisu dan kantong sampah untuk pengeluaran sputum. Pembuangan yang baik dapat mendorong pengeluaran; pembuangan yang sehat meurunkan penyebaran infeksi.
14. Bantu pasien miring setiap 2 jam. Berikan perawatan kulit, khususnya di atas penonjolan tulang, untuk membantu mencegah statis vena dan kerusakan kulit.
15. Gunakan air steril untuk humidifikasi atau nebulisasi oksigen. Tindakan ini mencegah kekeringan dan iritasi mukosa saluran
pernapasan, gangguan pergerakan silia, dan penebalan sekresi dalam saluran pernapasan
16. Anjurkan asupan cairan 3 sampai 4 liter setiap hari, bila tidak dikontraindikasikan, untuk membantu menipiskan sekresi mukosa.
17. Yakinkan asupan nutrisi yang adekuat. Tawarkan suplemen tinggi protein bila tidak dikontraindikasikan. Tindakan ini membantu menstabilkan berat badan, meningkatkan tonus dan massa otot, dan embantu penyembuhan luka.
18. Tempatkan pasien di ruang isolasi bila dianggap imun pasien lemah. Pantau aliran dan jumlah pengunjung. Tindakan tersebut melindungi pasien dari patogen di lingkungan.
19. Beri pendidikan kepada pasien mengenai : a. Teknik mencuci tangan yang baik
b. Faktor-faktor yang meningkatkan risiko infeksi c. Tanda-tanda dan gejala infeksi
Tindakan tersebut memungkinkan pasien untuk berpartisipasi dalam perawatan dan membantu pasien memodifikasi gaya hidup untuk mempertahankan tingkat kesehatan yang optimum. 4) RISIKO CEDERA yang berhubungan dengan defisit sensori atau
motorik a. Definisi
Menonjolnya risiko bahaya fisik yang disebabkan oleh deficit sensori atau motorik
b. Faktor risiko Cedera kepala Kontraktur
Gangguan perkembangan
Riwayat kecelakaan (jatuh,luka bakar,terpotong,memar,tergores) Gangguan mobilitas (imobilisasi,pembatasan gerak,nyeri dengan
gerak,vertigo) Inflamasi sendi
Cedera diberbagai tahap penyembuhan
Penggunaan alat atau perlengkapan adaptif yang salah (kursi roda,kruk,walker,pengangkat,tongkat)
Spatisitas otot Paralisis Paresis
Polifarmasi atau overdosis obat
Deficit sensori (penurunan atau tidak dapat melihat,mendengar,persepsi panas)
Deformitas skeletal Penyalahgunaan obat
Cara berjalan yang tidak mantap c. Hasil yang diharapkan
Pasien mengidentifikasi factor-faktor yang dapat meningkatkan kemungkinan cedera. (1,3)
Pasien membantu mengidentifikasi dan menerapkan tindakan keamanan untukmencegah cedera. (2)
Pasien dan anggota keluarga atau pemberi asuhan mengembangkan strategi untuk mempertahankan keamanan. (3)
Pasien mengoptimalkan aktivitas hidup sehari-hari dengan keterbatasan sensorimotorik. (2)
*Catatan: Nomor setiap hasil akhir sesuai dengan nomor intervensi. d. Intervensi dan rasional
1. Observasi factor-faktor yang dapat berkontribusi terhadap cedera untuk meningkatkan kesadaran pasien,anggota keluarga dan pemberi asuhan
2. Tingkatkan keamanan lingkungan sesuai keperluan :
a. Orientasikan pasien pada lingkungan.kaji kemampuan pasien untuk menggunakan bel panggil, penghalang sisi tempat tidur dan mengendalikan pengaturan posisi. Pertahankan tempat tidur dengan ketinggian paling rendah dan melakukan pemantuan pada malam hari. Tindakan tersebut akan membantu pasien menggunakan koping terhadap sekitar yang tidak familier b. Ajarkan kepada pasien dan keluarga tentang perlunya
kacamata untuk mengurangi silau. Sarankan menggunakan perabot rumah tangga dengan warna kontras. Tindakan tersebut akan meningkatkan diskriminasi visual.
c. Tes bantalan penghangat dan air mandi sebelum digunakan kaji ekstremitas setiap hari adanya cedera untuk membantu pasien dengan penurunan sensitivitas taktil
d. Untuk pasien yang mengalami tuli, anjurkan penggunaan alat bantu dengar untuk meminimalkan deficit
e. Ajarkan pasien dengan gaya berjalan yang stabil tentang penggunaan peralatan adaptif untuk menurunkan potensial cedera
3. Berikan pendidikan tambahan kepada pasien bila diperlukan. Topic yang memungkinkan dapat meliputi keamanan dirumah,berkendara dan pejalan kaki. Rujuk pasien kesumber ang tepat (polisi,pemadaman kebakaran,asosiasi perawatan kesehatan dirumah) untuk mendapatkan informasi lebih lanjut. Pendidikan kesehatan dapat membantu pasien mengambil langkah untuk mencegah cedera.
5) KETIDAKEFEKTIVAN KOPING INDIVIDU yang berhubungan dengan krisis situasional
a. Definisi
Ketidakmampuan menggunakan perilaku adatif dalam berenspon terhadap situasi hidup tertentu yang sulit seperti penrunan kesehatan, kehilangan seseorang yang dicintai atau pekerjaan.
b. Batasan Karakteristik
Perubahan pola komunikasi biasa Keletihan kronis
Kekhawatiran kronis
Bukti atau verifikasi krisis situasional Minum-minuman keras belebihan
Ketidakmampuan untuk memenuhi peran yang diharapkan, kebutuhan dasar, atau mengatasi masalah.
Ketidaktepatan penggunaan mekanisme pertahanan Insomnia
Iritabilitas
Irritable bowel (mudah terangsang untuk buang air besar) Ketegangan otot