LAPORAN PENDAHULUAN LAPORAN PENDAHULUAN
ASKEP LIMFOMA NON HODGKIN ASKEP LIMFOMA NON HODGKIN
OLEH : OLEH : I Nyoman Widiantara I Nyoman Widiantara NIM. 1102115022 NIM. 1102115022
KEMENTERIAN KEPENDIDIKAN DAN KEBUDAYAAN KEMENTERIAN KEPENDIDIKAN DAN KEBUDAYAAN
ROGRAM STUDI ILMU KEPERAWATAN ROGRAM STUDI ILMU KEPERAWATAN
FAKULTAS KEDOKTERAN FAKULTAS KEDOKTERAN UNIVERSITAS UDAYANA UNIVERSITAS UDAYANA DENPASAR DENPASAR
2013 2013
LIMFOMA NON-HODGKIN LIMFOMA NON-HODGKIN
I.
I. Konsep Dasar Limfoma Konsep Dasar Limfoma non-Hodgkinnon-Hodgkin A.
A. Definisi Definisi Limfoma Limfoma non-Hodgkinnon-Hodgkin Li
Limfmfomoma, a, lilimfmfomoma a HoHodgdgkikin n dadan n LiLimfmfomoma a NoNon-n-HoHodgdgkikin, n, adadalalahah keg
keganaanasan san yanyang g palpaling ing umuumum m ketketiga iga terjterjadi adi masmasa a kankanak-ak-kankanak, ak, dan dan jumjumlahlah penderita Limfoma non-Hodgkin (
penderita Limfoma non-Hodgkin ( Non Hodgkin Lymphoma Non Hodgkin Lymphoma/NHL) sekitar 7% dari/NHL) sekitar 7% dari kank
kanker er pada anak kurang dari 20 pada anak kurang dari 20 tahuntahun. . Di Amerika Serikat, sekitar 800 kasusDi Amerika Serikat, sekitar 800 kasus baru didiagnosis sebagai NHL setiap tahun.
baru didiagnosis sebagai NHL setiap tahun. 11 NHL
NHL adalah adalah suatu suatu keganasan keganasan dari dari limfosit limfosit T T dan dan B B berupa berupa proliferasiproliferasi klo
klonal nal yanyang g terdterdapaapat t padpada a berberbagbagai ai tintingkagkat t tumtumor. or. KegKeganaanasan san ini ini tidtidak ak bolboleheh dis
disamaamankankan n dendengan gan kelkelainainan an limlimfopfoprolroliferiferatiatif f polpolikliklonionik. k. KedKedua ua kelkelompompok ok penyakit
penyakit tersebut tersebut terjadi terjadi dengan dengan frekuensi frekuensi tertinggi tertinggi pada pada anak anak dengan dengan statusstatus imunodefisiensi herediter.
imunodefisiensi herediter.44
Terdapat lebih dari 15 tipe yang berbeda dari NHL, dikelompokkan ke Terdapat lebih dari 15 tipe yang berbeda dari NHL, dikelompokkan ke dalam 3 sub tipe :
dalam 3 sub tipe : 1.
1. LiLimfmfoboblalastistik limk limfofoma (Lma (LBLBL)) 2.
2. Small non cleved cell Small non cleved cell (Burkit’s dan non Burkit’s)(Burkit’s dan non Burkit’s) 3.
3. Large cell lymphoma Large cell lymphoma (histiositik).(histiositik).5,65,6
Se
Semumuananya ya memerurupapakakan n jejeninis s neneopoplalasmsma a yayang ng cepcepat at tutumbmbuh uh dedengnganan penyebaran sistemik yang luas.
penyebaran sistemik yang luas. Me
Meskskipipun un etetioiolologiginynya a bebelulum m didikeketatahuhui i tettetapapi i bebebeberaprapa a fafaktktor or yayangng menyebabkan termasuk infeksi virus dan immunodefisiensi. Bentuk endemis dari menyebabkan termasuk infeksi virus dan immunodefisiensi. Bentuk endemis dari Burkit’s lymphoma ditemukan di Afrika dan New Guinea. Epstein Barr Virus Burkit’s lymphoma ditemukan di Afrika dan New Guinea. Epstein Barr Virus DNA dan antigen nuklear diidentifikasi pada 90 %
DNA dan antigen nuklear diidentifikasi pada 90 % African Burkit’s lymphoma African Burkit’s lymphoma..55
Keadaan infeksi virus lain dengan penyakit immunodefisiensi juga oleh: Keadaan infeksi virus lain dengan penyakit immunodefisiensi juga oleh: HIV, Wiskott-Aldrich Syndrome, Bloom syndrome, ataksia telangiektasis,
HIV, Wiskott-Aldrich Syndrome, Bloom syndrome, ataksia telangiektasis, severe severe combined immunodefisiensi disease
combined immunodefisiensi disease,, X-linked immunoproliferative X-linked immunoproliferative syndromesyndrome, dan, dan pada keadaan transplantasi dengan imunosupresif kronis.
EBV induced NHL terjadi sebagai akibat gangguan imunitas. Kebanyakan EBV induced NHL terjadi sebagai akibat gangguan imunitas. Kebanyakan kasus endemis dan sporadis terdapat translokasi dari lengan panjang khromosom 8 kasus endemis dan sporadis terdapat translokasi dari lengan panjang khromosom 8 yang mengand
yang mengandung c-myc ung c-myc protoprotoonkoonkogen ke gen ke lengalengan n panjapanjang 14 ng 14 (8q-;(8q-;14+). Hal 14+). Hal iniini mengakibatkan expresi yang abnormal dari produk gen mengakibatkan proliferasi mengakibatkan expresi yang abnormal dari produk gen mengakibatkan proliferasi sel yang tidak terbatas, mencetuskan tranformasi neoplastik.
sel yang tidak terbatas, mencetuskan tranformasi neoplastik.55
B
B.. IInsnsidideensnsii Kejad
Kejadian ini ian ini kira-kkira-kira sepuluh kasus per ira sepuluh kasus per 1.001.000.000 orang per tahun. 0.000 orang per tahun. NHLNHL terjadi paling sering pada dekade kedua kehidupan, dan terjadi lebih sering pada terjadi paling sering pada dekade kedua kehidupan, dan terjadi lebih sering pada anak kurang dari 3 tahun. NHL pada bayi jarang terjadi (1% dalam uji anak kurang dari 3 tahun. NHL pada bayi jarang terjadi (1% dalam uji Berlin-Fr
Franankfkfururt-Mt-Mununstester r 19198686-2-200002)2). . DaDalalam m hahasisil l pepenenelilititian an reretrtrosospepektktifif, , anangkgkaa kej
kejadiadian an padpada a baybayi i leblebih ih sedsedikiikit t dibdibandandingingkan kan dendengan gan paspasien ien yanyang g leblebih ih tuatua.. Insiden NHL meningkat secara keseluruhan, dan ada sedikit peningkatan dalam Insiden NHL meningkat secara keseluruhan, dan ada sedikit peningkatan dalam kejadian pada usia 15 sampai 19 tahun, namun kejadian NHL pada anak kurang kejadian pada usia 15 sampai 19 tahun, namun kejadian NHL pada anak kurang dari 15 tahun tetap konstan selama beberapa dekade terakhir. Insiden NHL lebih dari 15 tahun tetap konstan selama beberapa dekade terakhir. Insiden NHL lebih tinggi pada kulit putih daripada orang Afrika Amerika, dan
tinggi pada kulit putih daripada orang Afrika Amerika, dan NHL lebih sering padaNHL lebih sering pada laki-laki daripada perempuan.
laki-laki daripada perempuan. 1,21,2
Seb
Sebuah uah tintinjaujauan, an, datdata a limlimfomfoma a BurBurkitkitt t diddidiagiagnosnosis is di di AmeAmerikrika a SerSerikaikatt antara 1992 dan 2008 yaitu 2,5 kasus/juta orang pertahun dengan kasus lebih antara 1992 dan 2008 yaitu 2,5 kasus/juta orang pertahun dengan kasus lebih banyak
banyak laki-laki laki-laki dari dari pada pada wanita wanita (3.9:1.1). (3.9:1.1). Limfoma Limfoma Burkitt Burkitt lebih lebih sering sering dalamdalam putih non-Hispanik
putih non-Hispanik (3.2 kasus/juta (3.2 kasus/juta orang-tahun) orang-tahun) dibandingkan dengan dibandingkan dengan kulit kulit putihputih Hispanik (2.0 kasus/juta orang-tahun).
Hispanik (2.0 kasus/juta orang-tahun). 1,21,2
Imunodefisiensi, baik bawaan dan diperoleh baik imunodefisiensi akibat Imunodefisiensi, baik bawaan dan diperoleh baik imunodefisiensi akibat in
infekfeksi si vivirurus s mamanunusisia a atatau au pupun n imimununododefefisiisienensi si popost st trtrananspsplalantntasi asi ororgagan,n, menin
meningkatkagkatkan n risiko NHL. risiko NHL. EpsteiEpstein-Barr Virus n-Barr Virus berkaiberkaitan tan dengadengan n sebagsebagian ian besar besar kasus NHL pada masyarakat imunodefisiensi.
kasus NHL pada masyarakat imunodefisiensi. 11
S
Sebebuauah h titinjnjauauan an reretrtroospspekektitif f dadari ri pupusasat t kakannkeker r ananak ak ddi i JeJermrmanan diidentifikasi 11 (0,3%) dari 2968 kasus di mana didiagnosa pada anak usia lebih diidentifikasi 11 (0,3%) dari 2968 kasus di mana didiagnosa pada anak usia lebih dari 20 tahun dengan NHL keganasan sekunder. Dengan pengobatan saat ini, dari 20 tahun dengan NHL keganasan sekunder. Dengan pengobatan saat ini, lebih dari 80% anak dan remaja dengan NHL akan bertahan minimal 5 tahun, lebih dari 80% anak dan remaja dengan NHL akan bertahan minimal 5 tahun,
walaupun hasilnya sangat bervariasi tergantung pada beberapa faktor, termasuk walaupun hasilnya sangat bervariasi tergantung pada beberapa faktor, termasuk tingkat keparahan dan histologi.
tingkat keparahan dan histologi. 1,21,2 P
Pasasieien n dedenngagan n ppenenyayakkit it ststadadiuium m rerenndadah h (y(yaiaitutu, , tutummoor r ekekststra ra--abd
abdomiominalnal/ek/ekstrastrathothorakarakal l tuntunggaggal l ataatau u tumtumor or intintra-ara-abdobdominminal al tottotalal resected resected )) mem
memilikiliki i proprognognosis sis yanyang g sansangat gat baibaik k (ya(yaitu itu berbertahtahan an minminimaimal l 5 5 tahtahun un seksekitaitar r 90%). Pasien dengan NHL dalam tulang memiliki prognosis sangat baik.
90%). Pasien dengan NHL dalam tulang memiliki prognosis sangat baik. 1,41,4
Kejadian NHL diamati pada anak-anak dan remaja bervariasi tergantung Kejadian NHL diamati pada anak-anak dan remaja bervariasi tergantung pada usia,
pada usia, jenis jenis kelamin, dan kelamin, dan histologi. histologi. Terlepas Terlepas dari usia dari usia atau histologi, atau histologi, laki-lakilaki-laki memiliki insiden yang lebih tinggi daripada wanita. Limfoma Burkitt adalah jauh memiliki insiden yang lebih tinggi daripada wanita. Limfoma Burkitt adalah jauh lebih umum pada laki-laki, dengan kejadian tertinggi antara usia 5 tahun dan 14 lebih umum pada laki-laki, dengan kejadian tertinggi antara usia 5 tahun dan 14 tahun. Insiden limfoma B-cell diffuse
tahun. Insiden limfoma B-cell diffuse besar (DLBCL) meningkat dengan usia baik besar (DLBCL) meningkat dengan usia baik laki-la
laki-laki ki dan perempuandan perempuan. . InsidInsiden en limfomlimfoma a lymplymphoblahoblastic tetap stic tetap relatif konstan direlatif konstan di usia baik untuk laki-laki dan perempuan.
usia baik untuk laki-laki dan perempuan. 11
Tabel 1
Tabel 1. Insidensi dan distribusi sesuai usia pada NHL. Insidensi dan distribusi sesuai usia pada NHL
Insidensi NHL per 1 juta orang/tahun Insidensi NHL per 1 juta orang/tahun
L
Laakkii--llaakkii PPeerreemmppuuaann Usia (tahun) Usia (tahun) <<55 55––99 1100––1144 1155––1199 <<55 55––99 1100––1144 1155––1199 B Buurrkkiitttt 33..22 66 66..11 22..88 00..88 11..11 00..88 11..22 L Lyymmpphhoobbllaassttiicc 11..66 22..22 22..88 22..22 00..99 11..00 00..77 00..99 D DLLBBCCLL 00..55 11..22 22..55 66..11 00..66 00..77 11..44 44..99 O
Otthheer r ((mmoossttlly y AALLCCLL)) 22..33 33..33 4..34 3 77..88 11..55 11..66 22..88 33..44
C.
C. KlKlasasififikikasasii
Pada anak-anak, non-Hodgkin limfoma (NHL) berbeda dari limfoma pada Pada anak-anak, non-Hodgkin limfoma (NHL) berbeda dari limfoma pada orang dewasa. Limfoma pada orang dewasa lebih sering derajat keganasan rendah orang dewasa. Limfoma pada orang dewasa lebih sering derajat keganasan rendah atau menengah, hampir semua NHL yang terjadi pada anak-anak dengan derajat atau menengah, hampir semua NHL yang terjadi pada anak-anak dengan derajat keganasan tinggi. Organisasi Kesehatan Dunia (WHO) telah mengklasifikasi NHL keganasan tinggi. Organisasi Kesehatan Dunia (WHO) telah mengklasifikasi NHL sebagai berikut:
sebagai berikut: a.
a. fefenonotitipe pe yayaititu, u, B-B-lineagelineage dan T-dan T-lineagelineage atauatau natural killer natural killer [NK][NK] cell lineagecell lineage b.
Atas dasar respons klinis terhadap pengobatan, NHL masa kanak-kanak Atas dasar respons klinis terhadap pengobatan, NHL masa kanak-kanak dan remaja saat ini digolongkan ke dalam tiga kategori terapi:
dan remaja saat ini digolongkan ke dalam tiga kategori terapi: 1.
1. matmature ure B-cB-cell ell NHNHL L (B(Bururkikitt tt dadann Burkitt-like Burkitt-like lymphomalymphoma/le/leukeukemia mia dandan DLBCL);
DLBCL); 2.
2. limlimfomfoma a limlimfobfoblastlastik (teruik (terutamtama a preprekurkursor limfsor limfoma sel T oma sel T dandan, kuran, kurang g serisering,ng, prekursor limfoma sel B), dan
prekursor limfoma sel B), dan 3.
3. anaplastic large cell lymphomaanaplastic large cell lymphoma (AlCl) (mature T-cell).(AlCl) (mature T-cell).1,21,2
NHL berkaitan
NHL berkaitan dengan imunodefisiensi umumnya dengan imunodefisiensi umumnya memiliki fenotipe memiliki fenotipe sel Bsel B m
matatuur r dadan n lelebibih h seseririnng g ddarari i sesel l bbesesar ar ddararipipadada a BuBurkrkititt.t. Posttransplant Posttransplant lymphoproliferative diseases
lymphoproliferative diseases (PTLDs) diklasifikasikan menurut WHO yaitu:(PTLDs) diklasifikasikan menurut WHO yaitu: 1
1.. lleessi i aawwaall,, 2.
2. popolilimomorfrfikik, , dadann 3
3.. momononomomorfrfikik.. 1,21,2
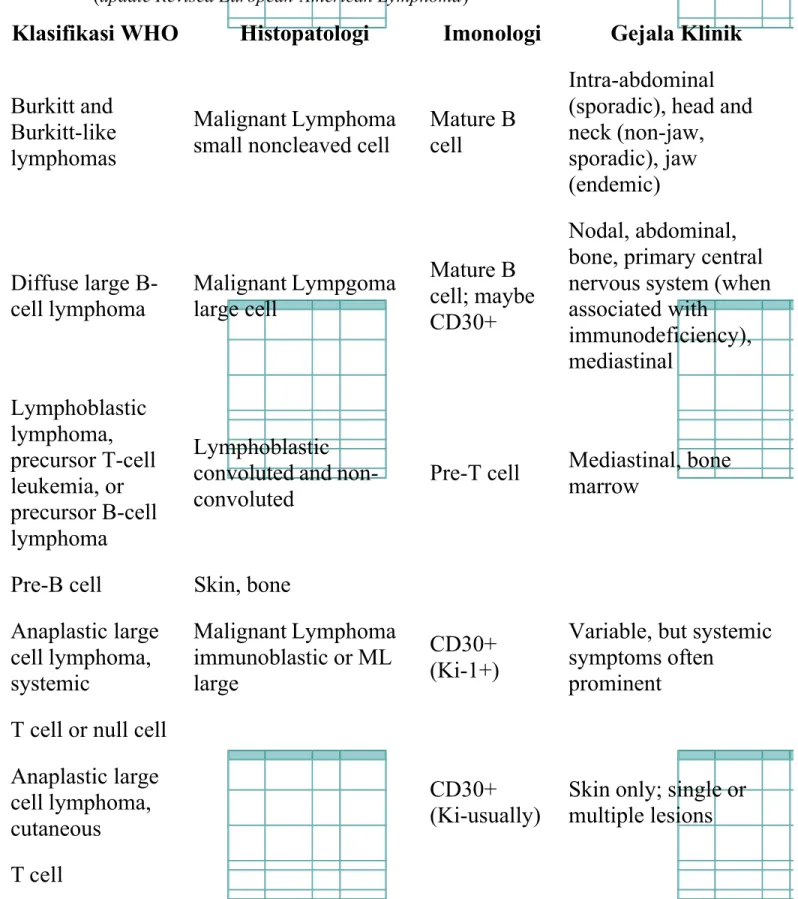
Gambar 2
Tabel 2. Kategori Histopatologi Mayor dari Non-Hodgkin Lymphoma pada Anak dan Adolesen (update Revised European-American Lymphoma)1
Klasifikasi WHO Histopatologi Imonologi Gejala Klinik
Burkitt and Burkitt-like lymphomas
Malignant Lymphoma small noncleaved cell
Mature B cell
Intra-abdominal (sporadic), head and neck (non-jaw, sporadic), jaw (endemic) Diffuse large B-cell lymphoma Malignant Lympgoma large cell Mature B cell; maybe CD30+ Nodal, abdominal, bone, primary central
nervous system (when associated with immunodeficiency), mediastinal Lymphoblastic lymphoma, precursor T-cell leukemia, or precursor B-cell lymphoma Lymphoblastic convoluted and non-convoluted
Pre-T cell Mediastinal, bone marrow
Pre-B cell Skin, bone Anaplastic large cell lymphoma, systemic Malignant Lymphoma immunoblastic or ML large CD30+ (Ki-1+)
Variable, but systemic symptoms often
prominent T cell or null cell
Anaplastic large cell lymphoma, cutaneous
CD30+ (Ki-usually)
Skin only; single or multiple lesions T cell
D. Gejala Klinis
NHL pada anak melibatkan generelized lymphoid dan extranodal. Pertumbuhan dan penyebarannya sangat cepat. Semua KGB termasuk Peyer’s patch, mediastinum, thymus, Waldeyer’s ring , organ pelvis, hati dan lien mungkin terkena. Extralymphoid termasuk kulit, testis, tulang, sumsum tulang, dan susunan
saraf pusat dapat terkena. Pola penyebarannya sesuai dengan jenis sub tipe histologisnya.2,7
NHL biasanya supra diafragma 50-75 % anterior mediastinal mass. Dapat disertai dengan efusi pleura dan gangguan respirasi karena penekanan trachea (wheezing, dyspnea, batuk, tachypnea dan respiratory distress), kadang-kadang dysphagia karena penekanan esofagus.Obstruksi vena cava superior khas ditandai dengan distensi vena leher dan extremitas atas dan edema muka dan penampilan plethoric dari leher dan muka. Dapat terjadi mental confusion karena hipoxemia.4,6
Small noncleved cell lymphoma (Burkit atau non Burkit) adalah B-cell tumor yang biasanya timbul di abdomen. Tumor tumbuh cepat dengan doubling time sampai 24 jam pada beberapa kasus. Bentuk yang endemis pertama timbul di orbita atau rahang (72 %) dan yang sporadis selalu mulai dari abdominal. Bentuk endemis timbul di lingkungan tropis dan puncaknya usia 4 – 9 tahun. Bentuk sporadis penyebaran geografisnya lebih luas begitu juga distribusi usianya. Anak laki-laki : perempuan = 3 : 1. Pada usia belasan kedua jenis kelamin hampir sama.
Pada abdominal lymphoma lebih dari 60 % kasus mengenai usus halus, khususnya ileum, juga terdapat pada kolon, appendix, divertikulum Meckel, ovarium ginjal, hati, KGB mesenterium dan rongga retroperitoneal. Gambaran klinis bervariasi; nyeri abdomen, anoreksia, nyeri perut kanan bawah, abdominal mass, acute cramping pain, bilous vomiting, obstruksi intestinal karena intususepsi dengan limfoma sebagai leading point.1,2
Large cell lymphoma (histiositik) sering terjadi pada ekstra nodal dan menyebar luas. Primer dapat di kulit, testis, mata, tonsil, jaringan lunak, dan kadang-kadang di mediastinum tapi hampir tidak pernah di abdomen.6
Kebanyakan tumor-tumor ini adalah berasal dari sel B, meskipun kadang-kadang sel T. Large cell tumor terjadi lebih sering pada usia lebih tua, yaitu 10 – 15 tahun.1,2
Tabel 3.Gejala Limfoma Non-Hodgkin8
Gejala Penyebab Kemungkinan
timbulnya gejala Gangguan pernafasan
Pembengkakan wajah
Pembesaran kelenjar getah bening di
dada 20-30%
Hilang nafsu makan Sembelit berat
Nyeri perut atau perut kembung
Pembesaran kelenjar getah bening di
perut 30-40%
Pembengkakan tungkai Penyumbatan pembuluh getah
bening di selangkangan atau perut 10% Penurunan berat badan
Diare
Malabsorbsi
Penyebaran limfoma ke usus halus 10%
Pengumpulan cairan di sekitar paru-paru
(efusi pleura)
Penyumbatan pembuluh getah
bening di dalam dada 20-30% Daerah kehitaman dan
menebal di kulit yang
terasa gatal Penyebaran limfoma ke kulit 10-20%
Penurunan berat badan Demam
Keringat di malam hari
Penyebaran limfoma ke seluruh
tubuh 50-60%
Anemia
(berkurangnya jumlah sel darah merah)
•Perdarahan ke dalam saluran
pencernaan.
•Penghancuran sel darah merah oleh
limpa yang membesar dan terlalu aktif.
•Penghancuran sel darah merah oleh
antibodi abnormal (anemia hemolitik ).
•Penghancuran sumsum tulang
karena penyebaran limfoma.
•Ketidakmampuan sumsum tulang
untuk menghasilkan sejumlah sel darah merah karena obat atau terapi penyinaran.
30%, pada akhirnya bisa mencapai 100%
Mudah terinfeksi oleh bakteri
Penyebaran ke sumsum tulang dan kelenjar getah bening, menyebabkan berkurangnya pembentukan antibodi
20-30%
E. Diagnosa
Kenyataannya bahwa NHL adalah penyakit yang heterogen yang ditangani secara berbeda maka sangat mutlak dilakukan biopsi untuk pemeriksaan histopatologis, immunophenotyping , dan pemeriksaan sitogenetik untuk menegakkannya.5
Bila pasien terdapat efusi pleura atau ascites, pemeriksaan sitologi dan immunophenotyping dapat dilakukan. Pemeriksaan pretreatment yang lain hitung jenis, tes fungsi hati dan ginjal, serum asam urat, Ca, Phospor, LDH, dan elektrolit. Juga diperlukan pemeriksaan X-ray Thorax dan CT-scan abdominal atau thorak, sidik tulang, dan galium scan, pemeriksaan LCS (liquor cerebrospinalis) untuk evaluasi. Dalam hal ini tidak seperti Hodgkin’s disease tidak diperlukan staging laparotomy.5
F. Staging
Berikut ini adalah pembagian staging dari NHL dari St. Jude Children’s Research Hospital.
G. Terapi
Terapi NHL tergantung histologi, stage, dan immunophenotype. Untuk anak dengan stage I dan II NHL diberikan multi agen khemoterapi (doxorubicin, vincristine, cyclophospamide, dan prednison) diikuti 6 bulan daily oral 6 MP dan metotrexate setiap minggu dengan long term free survival 90 %. Tidak ada perbedaan bermakna dengan lokal irradiasi.9
Penderita limfoma tingkat rendah mungkin tidak memerlukan pengobatan segera, tetapi harus menjalani pemeriksaan sesering mungkin untuk meyakinkan bahwa penyakitnya tidak menyebabkan komplikasi yang serius.8
Kemoterapi dilakukan pada penderita limfoma tingkat menengah. Penderita limfoma tingkat tinggi memerlukan kemoterapi intensif segera karena penyakit ini tumbuh dengan cepat. 8
Jika dimulai sesegera mungkin, pemberian kemoterapi dengan atau tanpa terapi penyinaran pada limfoma tingkat menengah dan tingkat tinggi, bisa menyembuhkan lebih dari separuh penderitanya. Sebagian besar penderita sudah mencapai stadium lanjut (stadium III dan IV) pada saat penyakitnya terdiagnosis.7
Terapi penyinaran pada limfoma tingkat menengah biasanya akan memperpanjang harapan hidup penderita sampai 2-5 tahun, sedangkan pada limfoma tingkat tinggi hanya 6 bulan sampai 1 tahun. 8
Radioterapi secara umum jarang digunakan kecuali untuk beberapa pasien dengan penyakit lokal yang residual setelah terapi induksi. Pasien dengan refractory atau relapse NHL juga diterapi dengan kemoterapi dosis tinggi yang diikuti dengan autologus atau allogenic bone marrow transplantation (BMT).5,6
Terapi untuk stadium IV dengan dosis tinggi arabinoide-C (ara-C) dan dosis intermediate metotrexate memperbaiki survival sampai 50 %. Anak-anak dengan penyakit yang lanjut memerlukan profilaksis CNS dengan intrathecal metotrexate atau radiasi cranial atau keduanya dan memerlukan terapi dengan durasi yang lebih lama. VP-16 (epipodophyllotoxin) dan ara-C bermanfaat untuk menangani NHL yang relapse.5
Hanya pada pasien dengan tumor kepala dan leher diberikan terapi intrathecal sebagai profilaksis. Untuk anak dengan LBLs lanjut (stage III)
diberikan 10 –drug program (LSA2L2) dengan hasil 76 % relapse free survival. Regimen ini tidak efektif untuk tumor sel B limfoma. (28 % relapse free survival). Penggunaan COMP (cyclophospamide, vincristine, netotrexate dan prednisone), dimana tidak efektif untuk LBL, memperbaiki relapse free survival pada limfoma cell B sampai 57 %.8
Tersedia beberapa sediaan kemoterapi yang sangat efektif. Obat kemoterapi bisa diberikan tunggal (untuk limfoma tingkat rendah) atau dalam bentuk kombinasi (untuk limfoma tingkat menengah dan tingkat tinggi).
Pemberian kemoterapi disertai faktor pertumbuhan dan pencangkokan sumsum tulang masih dalam tahap penelitian. 9
Pengobatan baru yang masih dalam penelitian adalah antibodi monoklonal yang telah digabungkan dengan racun, yang memiliki bahan racun (misalnya senyawa radioaktif atau protein tanaman yang disebut risin), yang menempel di antibodi tersebut. Antibodi ini secara khusus akan menempel pada sel-sel limfoma dan melepaskan bahan racunnya, yang selanjutnya akan membunuh sel-sel limfoma tersebut.9
Pada pencangkokan sumsum tulang, sumsum tulang diangkat dari penderita (dan sel limfomanya dibuang) atau dari donor yang sesuai dan dicangkokkan ke penderita. Prosedur ini memungkinkan dilakukannya hitung jenis darah, yang berkurang karena kemoterapi dosis tinggi, sehingga penyembuhan berlangsung lebih cepat. Tetapi pencangkokan sumsum tulang memiliki resiko, sekitar 5% penderita meninggal karena infeksi pada minggu pertama, sebelum sumsum tulang membaik dan bisa menghasilkan sel darah putih yang cukup untuk melawan infeksi. Pencangkokan sumsum tulang juga sedang dicoba dilakukan pada penderita yang pada awalnya memberikan respon yang baik terhadap kemoterapi tetapi memiliki resiko tinggi terjadinya kekambuhan.7
Kemoterapi dengan menggunakan protokol COMP terdiri dari :
• Fase induksi :
-
Siklofosfamid 1,2 g/m2iv (hari ke-1)- Vinkristin 2 mg/m2iv (hari ke-3, 10, 18, 26)
- Metotreksat 6,25 mg/m2it (hari ke-4, 30, 34)
- Prednison 60 mg/m2 po (hari ke-3 sampai 30 kemudian diturunkan bertahap sampai hari ke-40.10
• Fase rumatan :
- Siklofosfamid 1,0 g/m2iv (minggu ke-0, 4, 8, 12, 16, 20)
-
Vinkristin 1,5 mg/m2 iv (minggu ke-0, 2, 4, 6, 8, 10, 12, 14, 16, 18, 20)-
Metotreksat 300 mg/m2 iv (minggu ke-2, 6, 10, 14, 18)-
Metotreksat 6,25 mg/m2it (minggu ke-4, 8, 12, 16, 20)-
Prednison 60 mg/m2 po selama 5 hari (minggu ke-0, 4, 8, 12, 16, 20)Selama kemoterapi dilakukan pemeriksaan fungsi hati, ginjal tiap bulan.10
Tabel 4. Sediaan kombinasi kemoterapi pada Limfoma Non-Hodgkin yang digunakan di bagian Ilmu Kesehatan Anak RSUD Zainoel Abidin.5,7
Sediaan Obat Keterangan
Obat tunggal
Klorambusil Siklofosfamid
Digunakan pada limfoma tingkat rendah untuk mengurangi ukuran kelenjar getah bening & untuk mengurangi gejala
CVP (COP)
Siklofosfamid
Vinkristin (onkovin) Prednison
Digunakan pada limfoma tingkat rendah & beberapa limfoma tingkat menengah untuk mengurangi ukuran kelenjar getah bening & untuk mengurangi gejala Memberikan respon yang lebih cepat dibandingkan dengan obat tunggal
CHOP
Siklofosfamid
Doksorubisin (adriamisin) Vinkristin (onkovin)
Prednison
Digunakan pada limfoma tingkat menengah & beberapa limfoma tingkat tinggi
C-MOPP
Siklofosfamid
Vinkristin (onkovin) Prokarbazin
Prednison
Digunakan pada limfoma tingkat menengah &
beberapa limfoma tingkat tinggi Juga digunakan pada penderita yang memiliki kelainan jantung & tidak
dapat mentoleransi Doksorubisin
M-BACOD Metotreksat Bleomisin Doksorubisin (adriamisin) Siklofosfamid Vinkristin (onkovin) Deksametason
Memiliki efek racun yg lebih besar dari CHOP & memerlukan pemantauan ketat terhadap fungsi paru- paru & ginjal
ProMACE/ CytaBOM Prokarbazin Metotreksat Doksorubisin (adriamisin) Siklofosfamid Etoposid Sitarabin Bleomisin Vinkristin (onkovin) Metotreksat
Sediaan ProMACE bergantian dengan CytaBOM Kelebihan lainnya menyerupai CHOP
MACOP-B Metotreksat Doksorubisin (adriamisin) Siklofosfamid Vinkristin (onkovin) Prednison Bleomisin
Kelebihan utama adalah waktu pengobatan (hanya 12 minggu)
Kelebihan lainnya menyerupai CHOP
II. Konsep Dasar Asuhan Keperawatan A. Pengkajian
1. Kebutuhan dasar :
Menurut M. Doengoes (2000) pengkajian yang bisa dilakukan pada pasien dengan Limfoma Non-Hodgkin adalah:
a. Aktivitas/Istirahat Gejala:
Kelelahan, kelemahan atau malaise umum. Kehilangan produktifitas dan penurunan toleransi latihan.
Tanda:
Penurunan kekuatan, jalan lamban dan tanda lain yang menunjukkan kelelahan.
b. Sirkulasi Gejala:
Palpitasi, angina/nyeri dada. Tanda:
Takikardia, disritmia, sianosis wajah dan leher (obstruksi drainase vena karena pembesaran nodus limfa adalah kejadian yang jarang), ikterus
sklera dan ikterik umum sehubungan dengan kerusakan hati dan obtruksi duktus empedu dan pembesaran nodus limfa (mungkin tanda lanjut), pucat (anemia), diaforesis, keringat malam.
c. Eliminasi Gejala:
Perubahan karakteristik urine dan atau feses. Riwayat Obstruksi usus, contoh intususepsi, atau sindrom malabsorbsi (infiltrasi dari nodus limfa retroperitoneal).
Tanda:
Penurunan haluaran urine, urine gelap/pekat, anuria (obstruksi uretal/ gagal ginjal). Disfungsi usus dan kandung kemih (kompresi batang spinal terjadi lebih lanjut).
d. Makanan/Cairan Gejala:
Anoreksia/kehilangna nafsu makan. Disfagia (tekanan pada easofagus). Adanya penurunan berat badan yang tak dapat dijelaskan sama dengan 10% atau lebih dari berat badan dalam 6 bulan sebelumnya dengan tanpa upaya diet.
Tanda:
Pembengkakan pada wajah, leher, rahang atau tangan kanan (sekunder terhadap kompresi venakava superior oleh pembesaran nodus limfa) Ekstremitas : edema ekstremitas bawah sehubungan dengan obtruksi vena kava inferior dari pembesaran nodus limfa intraabdominal (non-Hodgkin) Asites (obstruksi vena kava inferior sehubungan dengan pembesaran nodus limfa intraabdominal).
e. Nyeri/Kenyamanan Gejala:
Tidak ada nyeri pada nodus limfa yang terkena. f. Pernapasan
Gejala:
Tanda:
Dispnea, takikardia. Batuk kering non-produktif. Tanda distres pernapasan, contoh peningkatan frekwensi pernapasan dan kedaalaman penggunaan otot bantu, stridor, sianosis. Parau/paralisis laringeal (tekanan
dari pembesaran nodus pada saraf laringeal). g. Keamanan
Gejala:
Riwayat sering/adanya infeksi (abnormalitas imunitas seluler pencetus untuk infeksi virus herpes sistemik, TB, toksoplasmosis atau infeksi bakterial).
Riwayat monokleus (resiko tinggi penyakit Hodgkin pada pasien yang titer tinggi virus Epstein-Barr). Riwayat ulkus/perforasi perdarahan gaster.
Pola sabit adalah peningkatan suhu malam hari terakhir sampai beberapa minggu (demam pel Ebstein) diikuti oleh periode demam, keringat malam tanpa menggigil. Kemerahan/pruritus umum.
Tanda:
Demam menetap tak dapat dijelaskan dan lebih tinggi dari 38oC tanpa
gejala infeksi, nodus limfe simetris, tak nyeri, membengkak/membesar (nodus servikal paling umum terkena, lebih pada sisi kiri daripada kanan, kemudian nodus aksila dan mediastinal). Nodus terasa keras, diskret dan dapat digerakkan, pembesaran tosil, pruritus umum. Sebagian area kehilangan pigmentasi melanin (vitiligo).
h. Seksualitas Gejala:
Masalah tentang fertilitas/kehamilan (sementara penyakit tidak mempengaruhi, tetapi pengobatan mempengaruhi), penurunan libido.
2. Pemeriksaan Fisik a. Keadaan umum
Kesadaran: tidak terjadi penurunan kesadaran (compos mentis). b. Pemeriksaan integument
Terdapat daerah kehitaman dan menebal di kulit yang terasa gatal akibat perluasan limfoma ke kulit.
c. Pemeriksaan kepala dan leher Kepala: bentuk normocephalik . Wajah: normal.
Leher: biasanya terjadi pembengkakan pada kelenjar getah bening di leher. Pembesaran terkadang terjadi juga pada tonsil sehingga mengakibatkan gangguan menelan.
d. Pemeriksaan dada
Apabila terjadi pembesaran kelenjar getah bening di dada, maka pasien akan merasakan sesak nafas. Penyumbatan pembuluh getah bening di dada mengakibatkan penyumbatan cairan di paru sehingga dapat mengakibatkan sesak nafas dan efusi pleura.
e. Pemeriksaan abdomen.
Apabila terjadi pembesaran kelenjar getah bening di perut maka akan menimbulkan hilang nafsu makan, sembelit berat, nyeri perut atau perut kembung.
f. Pemeriksaan inguinal, genetalia, anus.
Terkadang terdapat konstipasi akibat penekanan pada usus. Jika limfoma menyebar ke usus halus maka akan terjadi penurunan berat badan Diare dan Malabsorbsi. Terdapat pembengkakan pada skrotum.
g. Pemeriksaan ekstremitas.
Jika terjadi penyumbatan pembuluh getah bening di selangkangan atau perut maka akan terjadi pembengkakan tungkai. Dan apabila terdapat penyumbatan pembuluh getah bening pada daerah aksila maka akan
terjadi pembengkakan pada daerah aksila.
3. Pemeriksaan penunjang
SDP : bervariasi, dapat normal, menurun atau meningkat secara nyata.
Deferensial SDP : Neutrofilia, monosit, basofilia, dan eosinofilia mungkin ditemukan. Limfopenia lengkap (gejala lanjut).
SDM dan Hb/Ht : menurun. Peneriksaan SDM dapat menunjukkan normositik ringan sampai sedang, anemia normokromik (hiperplenisme).
LED : meningkat selama tahap aktif dan menunjukkan inflamasi atau penyakit malignansi. Berguna untuk mengawasi pasien pada perbaikan dan untuk mendeteksi bukti dini pada berulangnya penyakit.
Kerapuhan eritrosit osmotik : meningkat.
Trombosit : menurun (mungkin menurun berat, sumsum tulang digantikan oleh limfoma dan oleh hipersplenisme)
Test Coomb : reaksi positif (anemia hemolitik) dapat terjadi namun, hasil negatif biasanya terjadi pada penyakit lanjut.
Besi serum dan TIBC : menurun.
Alkalin fosfatase serum : meningkat terlihat pasda eksaserbasi.
Kalsium serum : mungkin menigkat bila tulang terkena.
Asam urat serum : meningkat sehubungan dengan destruksi nukleoprotein dan keterlibatan hati dan ginjal.
b. Pemeriksaan THT untuk melihat keterlibatan cincin waldeyer terlibat dilanjutkan dengan tindakan gstroskopy.
c. BUN : mungkin meningkat bila ginjal terlibat. Kreatinin serum, bilirubin, ASL (SGOT), klirens kreatinin dan sebagainya mungkin dilakukan untuk mendeteksi keterlibatan organ.
d. Hipergamaglobulinemia umum: hipogama globulinemia dapat terjadi pada penyakit lanjut.
e. Foto dada: dapat menunjukkan adenopati mediastinal atau hilus, infiltrat, nodulus atau efusi pleural.
f. Foto torak, vertebra lumbar, ekstremitas proksimal, pelvis, atau area tulang nyeri tekan : menentukan area yang terkena dan membantu dalam pentahapan.
g. Tomografi paru secara keseluruhan atau skan CT dada : dilakukan bila adenopati hilus terjadi. Menyatakan kemungkinan keterlibatan nodus limfa mediatinum.
h. Skan CT abdomenial: mungkin dilakukan untuk mengesampingkan penyakit nodus pada abdomen dan pelvis dan pada organ yang tak terlihat pada pemeriksaan fisik.
i. Ultrasound abdominal: mengevaluasi luasnya keterlibatan nodus limfa retroperitoneal.
j. Skan tulang: dilakukan untuk mendeteksi keterlibatan tulang. Skintigrafi Galliium-67: berguna untuk membuktikan deteksi berulangnya penyakit nodul, khususnya diatas diagfragma.
k. Biopsi sumsum tulang: menentukan keterlibatan sumsum tulang. Invasi sumsum tulang terlihat pada tahap luas.
l. Biopsi nodus limfa: membuat diagnosa penyakit Hodgkin berdasarkan pada adanya sel Reed-Sternberg.
m. Mediastinoskopi: mungkin dilakukan untuk membuktikan keterlibatan nodus mediastinal.
n. Laparatomi pentahapan: mungkin dilakukan untuk mengambil spesimen nodus retroperitoneal, kedua lobus hati dan atau pengangkatan limfa (Splenektomi adalah kontroversial karena ini dapat meningkatkan resiko infeksi dan kadang-kadang tidak biasa dilakukan kecuali pasien mengalami manifestasi klinis penyakit tahap IV. Laporoskopi kadang-kadang dilakukan sebagai pendekatan pilihan untuk mengambil s pesimen. B. Diagnosa Keperawatan
1. Gangguan perfusi jaringan perifer berhubungan dengan gangguan aliran darah sekunder akibat pengumpulan cairan di sekitar paru, ditandai dengan sianosis pada kuku jari tangan dan kaki, pucat, CRT> 3 detik, akral dingin. 2. Gangguan pola nafas berhubungan dengan pembesaran nodus limfa mediastinal dan edema jalan nafas ditandai dengan sesak napas, RR klien meningkat (>20x/menit), terdapat wheezing, terdapat penggunaan otot-otot bantu pernapasan.
3. Gangguan pertukaran gas berhubungan dengan pengumpulan cairan di sekitar paru ditandai dengan sesak napas saat beraktivitas, terdapat sianosis pada bibir klien, terdapat penggunaan otot bantu pernapasan, nilai AGD tidak normal (PO2 <80 mmHg, PCO2 >45 mmHg), RR klien
meningkat (> 20x/menit).
4. Hipertermi berhubungan dengan respon inflamasi ditandai dengan takikardia, disritmia, peningkatan kedalaman pernapasan, suhu lebih tinggi dari 37,80C, malaise umum.
5. Pemenuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan penekanan usus halus akibat penyebaran limfoma di gastrointestinal ditandai dengan nafsu makan klien menurun, muntah, klien mengalami malnutrisi, BB menurun, klien tampak lemah, klien mengalami gangguan menelan, adanya penurunan albumin serum (<3,4 g/dL).
6. Diare berhubungan dengan malabsorbsi di usus besar ditandai dengan feses lunak dan cair, peningkatan frekuensi defekasi, peningkatan bising usus (>35 x/menit).
7. Konstipasi berhubungan dengan malabsorbsi usus besar ditandai dengan feses keras, defekasi kurang dari tiga kali seminggu, defekasi lama dan sulit, penurunan bising usus (<5x/menit).
8. Intoleransi aktifitas berhubungan dengan penurunan transpor oksigen ditandai dengan kelemahan, sesak nafas saat melakukan aktivitas, adanya sianosis, klien tampak pucat, RR meningkat (> 20 x/menit).
9. Defisit perawatan diri berhubungan dengan kehilangan mobilitas ditandai dengan ketidakmampuan untuk mengatasi AKS, penampilan yang tidak terpelihara.
10. Gangguan citra tubuh berhubungan dengan perubahan penampilan sekunder akibat limfoma non-hodgkin ditandai dengan pembengkakan kelenjar getah bening di leher, kulit kehitaman dan penebalan kulit, klien mengatakan malu dengan tubuhnya, klien mengatakan malu keluar rumah, klien tampak menutupi bagian tubuhnya yang abnormal.
11. Kurang pengetahuan berhubungan dengan ketidakakuratan informasi ditandai dengan, klien tampak bertanya-tanya tentang penyakitnya, klien mengatakan tidak tahu tentang penyakitnya
12. Risiko tinggi infeksi berhubungan dengan melemahnya daya tahan penjamu sekunder akibat Limfoma Non-Hodgkin.
13. PK : Perdarahan 14. PK : Anemia
C. Intervensi Keperawatan Menentukan Prioritas
1. Gangguan perfusi jaringan perifer berhubungan dengan gangguan aliran darah sekunder akibat pengumpulan cairan di sekitar paru, ditandai dengan sianosis pada kuku jari tangan dan kaki, pucat, CRT> 3 detik, akral dingin.
2. Gangguan pola nafas berhubungan dengan pembesaran nodus limfa mediastinal dan edema jalan nafas ditandai dengan sesak napas, RR klien meningkat (>20x/menit), terdapat wheezing, terdapat penggunaan otot-otot bantu pernapasan.
3. Gangguan pertukaran gas berhubungan dengan pengumpulan cairan di sekitar paru ditandai dengan sesak napas saat beraktivitas, terdapat sianosis pada bibir klien, terdapat penggunaan otot bantu pernapasan, nilai AGD tidak normal (PO2 <80 mmHg, PCO2 >45 mmHg), RR klien
meningkat (> 20x/menit).
4. Hipertermi berhubungan dengan respon inflamasi ditandai dengan takikardia, disritmia, peningkatan kedalaman pernapasan, suhu lebih tinggi dari 37,80C, malaise umum.
5. Pemenuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan penekanan usus halus akibat penyebaran limfoma di gastrointestinal ditandai dengan nafsu makan klien menurun, muntah, klien mengalami malnutrisi, BB menurun, klien tampak lemah, klien mengalami gangguan menelan, adanya penurunan albumin serum (<3,4 g/dL).
6. Diare berhubungan dengan malabsorbsi di usus besar ditandai dengan feses lunak dan cair, peningkatan frekuensi defekasi, peningkatan bising usus (>35 x/menit).
7. Konstipasi berhubungan dengan malabsorbsi usus besar ditandai dengan feses keras, defekasi kurang dari tiga kali seminggu, defekasi lama dan sulit, penurunan bising usus (<5x/menit).
8. Intoleransi aktifitas berhubungan dengan penurunan transpor oksigen ditandai dengan kelemahan, sesak nafas saat melakukan aktivitas, adanya sianosis, klien tampak pucat, RR meningkat (> 20 x/menit).
9. Defisit perawatan diri berhubungan dengan kehilangan mobilitas, kelemahan ditandai dengan ketidakmampuan untuk mengatasi AKS, penampilan yang tidak terpelihara.
10. Gangguan citra tubuh berhubungan dengan perubahan penampilan sekunder akibat limfoma non-hodgkin ditandai dengan pembengkakan kelenjar getah bening di leher, kulit kehitaman dan penebalan kulit, klien mengatakan malu dengan tubuhnya, klien mengatakan malu keluar rumah, klien tampak menutupi bagian tubuhnya yang abnormal.
11. Kurang pengetahuan berhubungan dengan ketidakakuratan informasi ditandai dengan, klien tampak bertanya-tanya tentang penyakitnya, klien mengatakan tidak tahu tentang penyakitnya.
12. Risiko tinggi infeksi berhubungan dengan melemahnya daya tahan penjamu sekunder akibat Limfoma Non-Hodgkin.
13. PK : Perdarahan 14. PK : Anemia
D. Intervensi Keperawatan
1. Gangguan perfusi jaringan perifer berhubungan dengan gangguan aliran darah sekunder akibat pengumpulan cairan di sekitar paru, ditandai dengan sianosis pada kuku jari tangan dan kaki, pucat, CRT> 3 detik, akral dingin.
Tujuan:
Setelah diberikan asuhan keperawatan selama ….x 24 jam, diharapkan perfusi jaringan perifer kembali efektif, dengan kriteria hasil:
NOC :
Circulation status
Tissue Prefusion : cerebral Kriteria Hasil :
a. mendemonstrasikan status sirkulasi yang ditandai dengan :
Tekanan systole dandiastole dalam rentang yang diharapkan
Tidak ada ortostatikhipertensi
Tidak ada tanda tanda peningkatan tekanan intrakranial (tidak lebih dari 15 mmHg)
b. mendemonstrasikan kemampuan kognitif yang ditandai dengan:
berkomunikasi dengan jelas dan sesuai dengan kemampuan
menunjukkan perhatian, konsentrasi dan orientasi
memproses informasi
membuat keputusan dengan benar
menunjukkan fungsi sensori motori cranial yang utuh : tingkat kesadaran mambaik, tidak ada gerakan gerakan involunter
Intervensi : NIC :
Peripheral Sensation Management (Manajemen sensasi perifer)
Monitor adanya daerah tertentu yang hanya peka terhadap panas/dingin/tajam/tumpul
Monitor adanya paretese
Instruksikan keluarga untuk mengobservasi kulit jika ada lsi atau laserasi
Gunakan sarun tangan untuk proteksi
Batasi gerakan pada kepala, leher dan punggung
Monitor kemampuan BAB
Kolaborasi pemberian analgetik
Monitor adanya tromboplebitis .
meningkat (>20x/menit), terdapat wheezing, terdapat penggunaan otot-otot bantu pernapasan.
Tujuan:
Setelah diberikan askep selama …x 24 jam diharapkan pola nafas klien efektif, dengan kriteria hasil:
NOC :
Respiratory status : Ventilation
Respiratory status : Airway patency
Vital sign Status Kriteria Hasil :
Mendemonstrasikan batuk efektif dan suara nafas yang bersih, tidak ada sianosis dan dyspneu (mampu mengeluarkan sputum, mampu bernafas dengan mudah, tidak ada pursed lips)
Menunjukkan jalan nafas yang paten (klien tidak merasa
tercekik, irama nafas, frekuensi pernafasan dalam rentang normal, tidak ada suara nafas abnormal)
Tanda Tanda vital dalam rentang normal (tekanan darah, nadi, pernafasan Intervensi
NIC :
Airway Management
• Buka jalan nafas, guanakan teknik chin lift atau jaw thrust bila perlu
• Posisikan pasien untuk memaksimalkan ventilasi
• Identifikasi pasien perlunya pemasangan alat jalan nafas buatan
• Pasang mayo bila perlu
• Lakukan fisioterapi dada jika perlu
• Auskultasi suara nafas, catat adanya suara tambahan
• Lakukan suction pada mayo
• Berikan bronkodilator bila perlu
• Berikan pelembab udara Kassa basah NaCl Lembab
• Atur intake untuk cairan mengoptimalkan keseimbangan.
• Monitor respirasi dan status O2
Terapi oksigen
Bersihkan mulut, hidung dan secret trakea
Pertahankan jalan nafas yang paten
Atur peralatan oksigenasi
Monitor aliran oksigen
Pertahankan posisi pasien
Onservasi adanya tanda tanda hipoventilasi
Monitor adanya kecemasan pasien terhadap oksigenasi Vital sign Monitoring
Monitor TD, nadi, suhu, dan RR
Catat adanya fluktuasi tekanan darah
Monitor VS saat pasien berbaring, duduk, atau berdiri
Auskultasi TD pada kedua lengan dan bandingkan
Monitor TD, nadi, RR, sebelum, selama, dan setelah aktivitas
Monitor kualitas dari nadi
Monitor frekuensi dan irama pernapasan
Monitor pola pernapasan abnormal
Monitor suhu, warna, dan kelembaban kulit
Monitor sianosis perifer
Monitor adanya cushing triad (tekanan nadi yang melebar, bradikardi, peningkatan sistolik)
Identifikasi penyebab dari perubahan vital sign
3. Gangguan pertukaran gas berhubungan dengan pengumpulan cairan di sekitar paru ditandai dengan sesak napas saat beraktivitas, terdapat sianosis pada bibir klien, terdapat penggunaan otot bantu pernapasan, nilai AGD tidak normal (PO2 <80 mmHg, PCO2>45 mmHg), RR klien
meningkat (> 20x/menit). Tujuan :
Setelah diberikan asuhan keperawatan selama .... x 24 jam diharapkan pertukaran gas adekuat, dengan kriteria hasil:
NOC :
Respiratory Status : Gas exchange
Respiratory Status : ventilation
Vital Sign Status Kriteria Hasil :
Mendemonstrasikan peningkatan ventilasi dan oksigenasi yang adekuat
Memelihara kebersihan paru paru dan bebas dari tanda tanda distress pernafasan
Mendemonstrasikan batuk efektif dan suara nafas yang bersih, tidak ada sianosis dan dyspneu (mampu mengeluarkan sputum, mampu bernafas dengan mudah, tidak ada pursed lips)
Intervensi NIC :
Airway Management
• Buka jalan nafas, guanakan teknik chin lift atau jaw thrust bila perlu
• Posisikan pasien untuk memaksimalkan ventilasi
• Identifikasi pasien perlunya pemasangan alat jalan nafas buatan
• Pasang mayo bila perlu
• Lakukan fisioterapi dada jika perlu
• Keluarkan sekret dengan batuk atau suction
• Auskultasi suara nafas, catat adanya suara tambahan
• Lakukan suction pada mayo
• Berika bronkodilator bial perlu
• Barikan pelembab udara
• Atur intake untuk cairan mengoptimalkan keseimbangan.
• Monitor respirasi dan status O2
Respiratory Monitoring
• Monitor rata – rata, kedalaman, irama dan usaha respirasi
• Catat pergerakan dada,amati kesimetrisan, penggunaan otot tambahan,
retraksi otot supraclavicular dan intercostal
• Monitor suara nafas, seperti dengkur
• Monitor pola nafas : bradipena, takipenia, kussmaul, hiperventilasi, cheyne
stokes, biot
• Catat lokasi trakea
• Auskultasi suara nafas, catat area penurunan / tidak adanya ventilasi dan
suara tambahan
• Tentukan kebutuhan suction dengan mengauskultasi crakles dan ronkhi pada
jalan napas utama
• Auskultasi suara paru setelah tindakan untuk mengetahui hasilnya
4. Hipertermi berhubungan dengan respon inflamasi ditandai dengan takikardia, disritmia, peningkatan kedalaman pernapasan, Suhu lebih tinggi dari 37,80C, malaise umum.
Tujuan:
Setelah diberikan asuhan keperawatan …x24 jam diharapkan hipertermi dapat teratasi, dengan kriteria hasil:
NOC: Thermoregulation Kriteria Hasil :
Suhu tubuh dalam rentang normal
Nadi dan RR dalam rentang normal
Tidak ada perubahan warna kulit dan tidak ada pusing Intervensi:
NIC :
Fever treatment
Monitor suhu sesering mungkin
Monitor IWL
Monitor warna dan suhu kulit
Monitor tekanan darah, nadi dan RR
Monitor penurunan tingkat kesadaran
Monitor WBC, Hb, dan Hct
Monitor intake dan output
Berikan pengobatan untuk mengatasi penyebab demam
Selimuti pasien
Lakukan tapid sponge
Kolaborasipemberian cairan intravena
Kompres pasien pada lipat paha dan aksila
Tingkatkan sirkulasi udara
Berikan pengobatan untuk mencegah terjadinya menggigil Temperature regulation
Monitor suhu minimal tiap 2 jam
Rencanakan monitoring suhu secara kontinyu
Monitor TD, nadi, dan RR
Monitor warna dan suhu kulit
Monitor tanda-tanda hipertermi dan hipotermi
Tingkatkan intake cairan dan nutrisi
Selimuti pasien untuk mencegah hilangnya kehangatan tubuh
Ajarkan pada pasien cara mencegah keletihan akibat panas
Diskusikan tentang pentingnya pengaturan suhu dan kemungkinan efek negatif dari kedinginan
Beritahukan tentang indikasi terjadinya keletihan dan penanganan emergency yang diperlukan
Ajarkan indikasi dari hipotermi dan penanganan yang diperlukan
Berikan anti piretik jika perlu Vital sign Monitoring
Monitor TD, nadi, suhu, dan RR
Monitor VS saat pasien berbaring, duduk, atau berdiri
Auskultasi TD pada kedua lengan dan bandingkan
Monitor TD, nadi, RR, sebelum, selama, dan setelah aktivitas
Monitor kualitas dari nadi
Monitor frekuensi dan irama pernapasan
Monitor suara paru
Monitor pola pernapasan abnormal
Monitor suhu, warna, dan kelembaban kulit
Monitor sianosis perifer
Monitor adanya cushing triad (tekanan nadi yang melebar, bradikardi, peningkatan sistolik)
Identifikasi penyebab dari perubahan vital sign
5. Pemenuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan penekanan usus halus akibat penyebaran limfoma di gastrointestinal ditandai dengan nafsu makan klien menurun, muntah, klien mengalami malnutrisi, BB menurun, klien tampak lemah, klien mengalami gangguan menelan, adanya penurunan albumin serum (<3,4 g/dL).
Tujuan:
Setelah diberikan asuhan keperawatan selama ...x 24 jam diharapkan gangguan nutrisi klien teratasi dengan kriteria hasil:
NOC :
Nutritional Status : food and Fluid Intake Kriteria Hasil :
Adanya peningkatan berat badan sesuai dengan tujuan
Mampu mengidentifikasi kebutuhan nutrisi
Tidak ada tanda tanda malnutrisi
Tidak terjadi penurunan berat badan yang berarti Intervensi
Nutrition Management
Kaji adanya alergi makanan
Kolaborasi dengan ahli gizi untuk menentukan jumlah kalori dan nutrisi yang dibutuhkan pasien.
Anjurkan pasien untuk meningkatkan intake Fe
Anjurkan pasien untuk meningkatkan protein dan vitamin C
Berikan substansi gula
Yakinkan diet yang dimakan mengandung tinggi serat untuk mencegah konstipasi
Berikan makanan yang terpilih ( sudah dikonsultasikan dengan ahli gizi)
Ajarkan pasien bagaimana membuat catatan makanan harian.
Monitor jumlah nutrisi dan kandungan kalori
Berikan informasi tentang kebutuhan nutrisi
Kaji kemampuan pasien untuk mendapatkan nutrisi yang dibutuhkan Nutrition Monitoring
BB pasien dalam batas normal
Monitor adanya penurunan berat badan
Monitor tipe dan jumlah aktivitas yang biasa dilakukan
Monitor interaksi anak atau orangtua selama makan
Monitor lingkungan selama makan
Monitor kulit kering dan perubahan pigmentasi
Monitor turgor kulit
Monitor kekeringan, rambut kusam, dan mudah patah
Monitor mual dan muntah
Monitor kadar albumin, total protein, Hb, dan kadar Ht
Monitor makanan kesukaan
Monitor pertumbuhan dan perkembangan
Monitor pucat, kemerahan, dan kekeringan jaringan konjungtiva
Monitor kalori dan intake nuntrisi
Catat adanya edema, hiperemik, hipertonik papila lidah dan cavitas oral.
Catat jika lidah berwarna magenta, scarlet
6. Diare berhubungan dengan malabsorbsi di usus besar ditandai dengan feses lunak dan cair, peningkatan frekuensi defekasi, peningkatan bising usus (>35 x/menit).
Tujuan :
Setelah diberikan asuhan keperawatan selama ... x 24 jam klien tidak mengalami diare dengan kriteria hasil :
NOC:
Bowel elimination
Fluid Balance
Hydration
Electrolyte and Acid base Balance Kriteria Hasil :
Tidak mengalami diare
Menjelaskan penyebab diare dan rasional tendakan
Mempertahankan turgor kulit Intervensi
NIC :
Diarhea Management
Evaluasi efek samping pengobatan terhadap gastrointestinal
Ajarkan pasien untuk menggunakan obat antidiare
Instruksikan pasien/keluarga untukmencatat warna, jumlah, frekuenai dan konsistensi dari feses
Evaluasi intake makanan yang masuk
Identifikasi factor penyebab dari diare
Monitor tanda dan gejala diare
Observasi turgor kulit secara rutin
Ukur diare/keluaran BAB
Hubungi dokter jika ada kenanikan bising usus
Instruksikan pasien untukmakan rendah serat, tinggi protein dan tinggi kalori jika memungkinkan
Instruksikan untuk menghindari laksative
Ajarkan tehnik menurunkan stress
Monitor persiapan makanan yang aman
7. Konstipasi berhubungan dengan malabsorbsi usus besar ditandai dengan feses keras, defekasi kurang dari tiga kali seminggu, defekasi lama dan sulit, penurunan bising usus (<5x/menit).
Setelah diberikan asuhan keperawatan selama ... x 24 jam klien tidak mengalami konstipasi dengan kriteria hasil:
NOC:
Bowel elimination
Hydration Kriteria Hasil :
Mempertahankan bentuk feses lunak setiap 1-3 hari
Bebas dari ketidaknyamanan dan konstipasi
Mengidentifikasi indicator untuk mencegah konstipasi Intervensi
NIC: Constipation/ Impaction Management
Monitor tanda dan gejala konstipasi
Monior bising usus
Monitor feses: frekuensi, konsistensi dan volume
Konsultasi dengan dokter tentang penurunan dan peningkatan bising usus
Mitor tanda dan gejala ruptur usus/peritonitis
Jelaskan etiologi dan rasionalisasi tindakan terhadap pasien
Identifikasi faktor penyebab dan kontribusi konstipasi
Dukung intake cairan
Kolaborasikan pemberian laksatif
8. Intoleransi aktifitas berhubungan dengan penurunan transpor oksigen ditandai dengan kelemahan, sesak nafas saat melakukan aktivitas, adanya sianosis, klien tampak pucat, RR meningkat (> 20 x/menit).
Tujuan:
NOC :
Energy conservation
Activity tolerance
Self Care : ADLs Kriteria Hasil :
Berpartisipasi dalam aktivitas fisik tanpa disertai peningkatan tekanan darah, nadi dan RR
Mampu melakukan aktivitas sehari hari (ADLs) secara mandiri Intervensi
NIC :
Activity Therapy
Kolaborasikan dengan Tenaga Rehabilitasi Medik dalammerencanakan progran terapi yang tepat.
Bantu klien untuk mengidentifikasi aktivitas yang mampu dilakukan
Bantu untuk memilih aktivitas konsisten yangsesuai dengan kemampuan fisik, psikologi dan social
Bantu untuk mengidentifikasi dan mendapatkan sumber yang diperlukan untuk aktivitas yang diinginkan
Bantu untuk mendpatkan alat bantuan aktivitas seperti kursi roda, krek
Bantu untu mengidentifikasi aktivitas yang disukai
Bantu klien untuk membuat jadwal latihan diwaktu luang
Bantu pasien/keluarga untuk mengidentifikasi kekurangan dalam beraktivitas
Sediakan penguatan positif bagi yang aktif beraktivitas
Bantu pasien untuk mengembangkan motivasi diri dan penguatan
9. Defisit perawatan diri berhubungan dengan kehilangan mobilitas , kelemahan ditandai dengan ketidakmampuan untuk mengatasi AKS, penampilan yang tidak terpelihara.
Tujuan:
Setelah diberikan asuhan keperawatan selama ...x 24 jam, klien mampu melaksanakan perawatan diri dengan kriteria hasil :
NOC :
Self care : Activity of Daily Living (ADLs) Kriteria Hasil :
Klien terbebas dari bau badan
Menyatakan kenyamanan terhadap kemampuan untuk melakukan ADLs
Dapat melakukan ADLS dengan bantuan Intervensi
NIC :
Self Care assistance : ADLs
Monitor kemempuan klien untuk perawatan diri yang mandiri.
Monitor kebutuhan klien untuk alat-alat bantu untuk kebersihan diri, berpakaian, berhias, toileting dan makan.
Sediakan bantuan sampai klien mampu secara utuh untuk melakukan self-care.
Dorong klien untuk melakukan aktivitas sehari-hari yang normal sesuai kemampuan yang dimiliki.
Dorong untuk melakukan secara mandiri, tapi beri bantuan ketika klien tidak mampu melakukannya.
Ajarkan klien/ keluarga untuk mendorong kemandirian, untuk memberikan bantuan hanya jika pasien tidak mampu untuk melakukannya.
Pertimbangkan usia klien jika mendorong pelaksanaan aktivitas sehari-hari. 10. Gangguan citra tubuh berhubungan dengan perubahan penampilan
sekunder akibat limfoma non-hodgkin ditandai dengan pembengkakan kelenjar getah bening di leher, kulit kehitaman dan penebalan kulit, klien mengatakan malu dengan tubuhnya, klien mengatakan malu keluar rumah, klien tampak menutupi bagian tubuhnya yang abnormal. Tujuan :
Setelah diberikan asuhan keperawatan selama ... x 24 jam diharapkan klien tidak mengalami gangguan citra tubuh, dengan kriteria hasil:
NOC :
Pencapaian citra tubuh Kriteria Hasil :
Gangguan citra tubuh berkurang ditandai dengan citra tubuh yang positif
Menunjukkan citra tubuh yang ditandai dengan indicator kekonsistenan
Pengakuan terhadap perubahan actual pada penampilan tubuh
Memelihara hubungan social yang dekat dan hubungan personal Intervensi
NIC :
Pencapaian citra tubuh
• Kaji dan dokumentasikan respon verbal dan non verbal pasien tentang tubuh
pasien
• Pantau frekuensi pernyataan yang mengkritik diri
• Tentukan apakah perubahan fisik saat ini telah diakitkan ke dalam citra tubuh
pasien
• Ajarkan orang tua tentang pentingnya respon mereka terhadap perubahan
• Dengarkan pasien secara aktif dan akui realitas adanya perhatian terhadap
perawatan, kemajuan dan prognosis
• Beri dorongan kepada pasien/keluarga untuk mengungkapkan perasaan dan
untuk berduka
• Berikan perawatan dengan cara yang tidak menghakimi, pelihara privasi dan
martabat pasien
• Identifikasi cara-cara untuk mengurangi dampak dari segala kesalahan
penggambaran melalui berpakaian, rambut palsu atau kosmetik sesuai kebutuhan
• Gunakan lukisan gambaran diri sebagai mekanisme untuk evaluasi persepsi
citra tubuh anak
11. Kurang pengetahuan berhubungan dengan ketidakakuratan informasi ditandai dengan, klien tampak bertanya-tanya tentang penyakitnya, klien mengatakan tidak tahu tentang penyakitnya.
Tujuan:
Setelah diberikan asuhan keperawatan selama ...x 30 menit diharapkan kurang pengetahuan teratasi dengan kriteria hasil :
NOC :
Kowlwdge : disease process
Kowledge : health Behavior Kriteria Hasil :
Pasien dan keluarga menyatakan pemahaman tentang penyakit, kondisi, prognosis dan program pengobatan
Pasien dan keluarga mampu melaksanakan prosedur yang dijelaskan secara benar
Pasien dan keluarga mampu menjelaskan kembali apa yang dijelaskan perawat/tim kesehatan lainnya
Intervensi NIC :
Teaching : disease Process
Berikan penilaian tentang tingkat pengetahuan pasien tentang proses penyakit yang spesifik
Jelaskan patofisiologi dari penyakit dan bagaimana hal ini berhubungan dengan anatomi dan fisiologi, dengan cara yang tepat.
Gambarkan tanda dan gejala yang biasa muncul pada penyakit, dengan cara yang tepat
Gambarkan proses penyakit, dengan cara yang tepat
Identifikasi kemungkinan penyebab, dengna cara yang tepat
Sediakan informasi pada pasien tentang kondisi, dengan cara yang tepat
Hindari harapan yang kosong
Sediakan bagi keluarga atau SO informasi tentang kemajuan pasien dengan cara yang tepat
Diskusikan perubahan gaya hidup yang mungkin diperlukan untuk
mencegah komplikasi di masa yang akan datang dan atau proses pengontrolan penyakit
Diskusikan pilihan terapi atau penanganan
Dukung pasien untuk mengeksplorasi atau mendapatkan se cond opinion dengan cara yang tepat atau diindikasikan
Eksplorasi kemungkinan sumber atau dukungan, dengan cara yang tepat
Rujuk pasien pada grup atau agensi di komunitas lokal, dengan cara yang tepat
Instruksikan pasien mengenai tanda dan gejala untuk melaporkan pada pemberi perawatan kesehatan, dengan cara yang tepat
12. Risiko tinggi infeksi berhubungan dengan melemahnya daya tahan penjamu sekunder akibat Limfoma Non-Hodgkin.
Tujuan :
Setelah diberikan askep selama …x 24 jam diharapkan tidak terjadi infeksi, dengan kriteria hasil:
NOC :
Immune Status
Knowledge : Infection control
Risk control Kriteria Hasil :
Klien bebas dari tanda dan gejala infeksi
Mendeskripsikan proses penularan penyakit, factor yang mempengaruhi penularan serta penatalaksanaannya,
Menunjukkan kemampuan untuk mencegah timbulnya infeksi
Jumlah leukosit dalam batas normal
Menunjukkan perilaku hidup sehat Intervensi :
NIC :
Infection Control (Kontrol infeksi)
• Bersihkan lingkungan setelah dipakai pasien lain
• Pertahankan teknik isolasi
• Batasi pengunjung bila perlu
• Instruksikan pada pengunjung untuk mencuci tangan saat berkunjung dan
• Gunakan sabun antimikrobia untuk cuci tangan
• Cuci tangan setiap sebelum dan sesudah tindakan kperawtan
• Gunakan baju, sarung tangan sebagai alat pelindung
• Pertahankan lingkungan aseptik selama pemasangan alat
• Ganti letak IV perifer dan line central dan dressing sesuai dengan petunjuk
umum
• Gunakan kateter intermiten untuk menurunkan infeksi kandung kencing
• Tingktkan intake nutrisi
• Berikan terapi antibiotik bila perlu
Infection Protection (proteksi terhadap infeksi)
• Monitor tanda dan gejala infeksi sistemik dan lokal
• Monitor hitung granulosit, WBC
• Monitor kerentanan terhadap infeksi
• Batasi pengunjung
• Saring pengunjung terhadap penyakit menular
• Partahankan teknik aspesis pada pasien yang beresiko
• Pertahankan teknik isolasi k/p
• Berikan perawatan kuliat pada area epidema
• Inspeksi kulit dan membran mukosa terhadap kemerahan, panas, drainase
• Ispeksi kondisi luka / insisi bedah
• Dorong masukkan nutrisi yang cukup
• Dorong masukan cairan
• Instruksikan pasien untuk minum antibiotik sesuai resep
• Ajarkan pasien dan keluarga tanda dan gejala infeksi
• Ajarkan cara menghindari infeksi
• Laporkan kecurigaan infeksi
Laporkan kultur positif
13. PK: Perdarahan Tujuan:
Setelah diberikan tindakan keperawatan selama…x24 jam, perawat dapat meminimalkan perdarahan dan mencegah komplikasi perdarahan, dengan kriteria hasil:
- Nilai Hb dalam batas normal (12-16g/dL). - Nilai Ht dalam batas normal (40-45%). - Klien tidak mengalami episode perdarahan.
- Tanda-tanda vital dalam batas normal (TD: 120/80 mmHg, nadi: 60-100 x/menit, suhu: 36-37,5°C, RR: 16-20 x/menit).
Intervensi Mandiri:
a. Kaji pasien untuk menemukan bukti-bukti perdarahan atau hemoragi. Rasional: untuk mengetahui tanda-tanda perdarahan yang terjadi dan
mempermudah menentukan intervensi selanjutnya.
Rasional: untuk mengetahui tanda-tanda perdarahan sesuai dengan hasil laboratorium untuk mempermudah menentukan intervensi selanjutnya.
c. Lindungi pasien terhadap cedera dan terjatuh.
Rasional: untuk menghindari terjadinya perdarahan.
d. Hindari aktivitas yang membuat pasien mengejan, mengangkat atau membalik badan.
Rasional: untuk menghindari terjadinya perdarahan.
e. Siapkan pasien secara fisik dan psikologis untuk menjalani bentuk terapi lain jika diperlukan.
Rasional: untuk menghindari komplikasi perdarahan. Kolaborasi:
a. Kolaborasi pemberian transfusi sesuai indikasi.
Rasional : transfusi darah diperlukan jika untuk menghindari kehilangan darah berlebih akibat pendarahan.
14. PK : Anemia Tujuan :
Setelah diberikan asuhan keperawatan selama…x24 jam, perawat dapat meminimalkan komplikasi anemia yang terjadi, dengan kriteria hasil:
Perawat dapat melakukan pencegahan untuk meminimalkan terjadinya anemia berkelanjutan
-
TTV dalam batas normal (TD: 120/80 mmHg, nadi: 60-100x/menit, suhu: 36-37,5°C, RR: 16-20 x/menit).
-
Konjungtiva berwarna merah muda.-
Hb klien dalam batas normal (12-16 g/dL).-
Mukosa bibir berwarna merah muda.-
Klien tidak mengalami lemas dan lesu.Intervensi: Mandiri:
a. Pantau tanda dan gejala anemia yg terjadi.
Rasional: memantau gejala anemia klien penting dilakukan agar tidak terjadi komplikasi yang lebih lanjut.
b. Pantau tanda-tanda vital klien.
Rasional: perubahan tanda vital menunujukkan perubahan pada kondisi klien.
c. Anjurkan klien mengkonsumsi makanan yg mengandung banyak zat besi dan vit B12.
Rasional: konsumsi makanan yang mengandung vitamin B12 dan asam volat dapat menstimulasi pemebntukan Hemoglobin.
d. Minimalkan prosedur yg bisa menyebabkan perdarahan.
Rasional: prosedur yang menyebabkan perdarahan dapat memperparah kondisi klien yang mengalami anemia.
Kolaborasi:
a. Kolaborasi pemberian tranfusi darah sesuai indikasi.
Rasional : transfusi darah diperlukan jika kondisi anemia klien buruk.
E. IMPLEMENTASI KEPERAWATAN Sesuai dengan intervensi
F. EVALUASI KEPERAWATAN No.
Dx Diagnosa Keperawatan Evaluasi 1. Gangguan perfusi jaringan perifer
berhubungan dengan gangguan aliran darah sekunder akibat pengumpulan cairan di sekitar paru, ditandai dengan sianosis pada kuku jari tangan dan kaki, pucat, CRT> 3 detik, akral dingin.
Perfusi jaringan perifer kembali efektif, dengan kriteria hasil:
- Tidak ada sianosis pada kuku jari tangan dan kaki. - CRT dalam batas normal
-
Akral hangat.2. Gangguan pola nafas berhubungan dengan pembesaran nodus limfa mediastinal dan edema jalan nafas ditandai dengan sesak napas, RR klien meningkat (>20x/menit), terdapat wheezing, terdapat penggunaan otot-otot bantu pernapasan.
Pola nafas klien efektif dengan kriteria hasil:
- Tidak ada sesak napas - Tidak terdapat takikardia - Tidak ada wheezing
- Tidak ada penggunaan otot bantu pernafasan
3. Gangguan pertukaran gas berhubungan dengan pengumpulan cairan di sekitar paru ditandai dengan sesak napas saat beraktivitas, terdapat sianosis pada bibir
klien, terdapat penggunaan otot bantu pernapasan, nilai AGD tidak normal (PO2
<80 mmHg, PCO2 >45 mmHg), RR klien
meningkat (> 20x/menit).
Pertukaran gas adekuat dengan kriteria hasil:
- Tidak ada sesak napas saat beraktivitas.
- Tidak ada sianosis pada bibir klien.
- Tidak ada penggunaan otot-otot bantu pernapasan.
Nilai AGD dalam batas normal (PO2 80-100 mmHg, PCO2 35-45
mmHg). 4. Hipertermi berhubungan dengan respon
inflamasi ditandai dengan takikardia, disritmia, peningkatan kedalaman pernapasan, suhu lebih tinggi dari
37,80C, malaise umum.
Hipertermi dapat teratasi, dengan kriteria hasil:
- Tidak ada takikardi atau disritmia
- Suhu tubuh < 37,80C
- Respirasi normal (RR 16-20x/menit)
- Klien tidak tampak mengigil - Tidak ada kelemahan atau
malaise
5. Pemenuhan nutrisi kurang dari kebutuhan tubuh berhubungan dengan penekanan usus halus akibat penyebaran limfoma di gastrointestinal ditandai dengan nafsu makan klien menurun, muntah, klien mengalami malnutrisi, BB menurun, klien tampak lemah, klien mengalami gangguan menelan, adanya penurunan albumin serum (<3,4 g/dL).
Gangguan nutrisi klien teratasi dengan kriteria hasil:
- BB klien meningkat atau klien tidak mengalami penurunan BB.
- Klien tidak tampak lemah. - Albumin serum meningkat
(3,4-4,8 g/dL)
6. Diare berhubungan dengan malabsorbsi di usus besar ditandai dengan feses lunak dan cair, peningkatan frekuensi defekasi, peningkatan bising usus (>35 x/menit).
Klien tidak mengalami diare dengan kriteria hasil :
- Konsistensi feses klien normal (tidak cair) - Frekuensi bising usus
normal (5-35 x/menit). - Tidak terjadi peningkatan
frekuensi defekasi.
7. Konstipasi berhubungan dengan malabsorbsi usus besar ditandai dengan feses keras, defekasi kurang dari tiga kali seminggu, defekasi lama dan sulit, penurunan bising usus (<5x/menit).
Klien tidak mengalami konstipasi dengan kriteria hasil:
- Feses klien tidak keras. - Defekasi klien teratur (1
sampai 2 kali sehari). - Klien tidak mengalami
kesulitan saat defekasi. - Frekuensi bising usus
normal (5 – 35 x/menit). 8. Intoleransi aktifitas berhubungan dengan K li en t ol er an te rha da p
penurunan transpor oksigen ditandai dengan kelemahan, sesak nafas saat melakukan aktivitas, adanya sianosis, klien tampak pucat, RR meningkat (> 20 x/menit).
aktivitas, dengan kriteria hasil :
- Klien tidak mengalami
kelemahan.
- Tidak ada sesak napas
saat melakukan aktivitas.
- Tidak ada sianosis. - Klien tidak pucat.
- RR dalam batas normal
(16-20 x/menit).
9. Defisit perawatan diri berhubungan dengan kehilangan mobilitas, kelemahan ditandai dengan ketidakmampuan untuk mengatasi AKS, penampilan yang tidak terpelihara.
Klien mampu melaksanakan perawatan diri dengan kriteria
hasil :
-
Klien mampu menunjukkanaktivitas perawatan diri dalam tingkat kemampuan pribadi
-
Mendemonstrasikan perubahanteknik/gaya hidup untuk memenuhi kebutuhan diri
10. Gangguan citra tubuh berhubungan dengan perubahan penampilan sekunder akibat limfoma non-hodgkin ditandai dengan pembengkakan kelenjar getah bening di leher, kulit kehitaman dan penebalan kulit, klien mengatakan malu dengan tubuhnya, klien mengatakan malu keluar rumah, klien tampak menutupi bagian tubuhnya yang abnormal.
Klien tidak mengalami gangguan citra tubuh, dengan kriteria hasil:
- Klien mengatakan bisa menerima penyakitnya. - Klien mengatakan tidak
malu dengan penyakitnya. - Klien tidak menutup bagian
tubuh yang abnormal.
- Klien tidak menghindar saat diajak bicara.
11. Kurang pengetahuan berhubungan dengan ketidakakuratan informasi ditandai dengan, klien tampak bertanya-tanya tentang penyakitnya, klien mengatakan tidak tahu tentang penyakitnya.
Kurang pengetahuan teratasi dengan kriteria hasil:
-
Klien mampu menjelaskankembali pengertian dari limfoma non-hodgkin.
-
Klien mampu menyebutkanpenyebab dari limfoma non-hodgkin.
-
Klien mampu menyebutkantanda dan gejala dari limfoma non-hodgkin.
-
Klien mampu menyebutkanpengobatan/therapy dari limfoma non-hodgkin.
12. Risiko tinggi infeksi berhubungan dengan melemahnya daya tahan penjamu sekunder akibat Limfoma Non-Hodgkin
Tidak terjadi infeksi,dengan kriteria hasil:
-
Tidak terjadi infeksi-
Tidak ada tanda-tandainfeksi (kalor, rubor, dolor, tumor, fungsiolesa)
13. PK : Perdarahan Perawat dapat meminimalkan perdarahan dan mencegah komplikasi perdarahan, dengan kriteria hasil:
- Nilai Hb dalam batas normal (12-16g/dL).
- Nilai Ht dalam batas normal (40-45%).
episode perdarahan. - Tanda-tanda vital dalam
batas normal (TD: 120/80 mmHg, nadi: 60-100 x/menit, suhu: 36-37,5°C, RR: 16-20 x/menit).
-
.14. PK : Anemia Perawat dapat meminimalkan komplikasi anemia yang terjadi, dengan kriteria hasil:
-
TTV dalam batasnormal (TD: 120/80 mmHg, nadi: 60-100 x/menit, suhu: 36-37,5°C, RR: 16-20 x/menit).
-
Konjungtivaberwarna merah muda.
-
Hb klien dalambatas normal (12-16 g/dL).
-
Mukosa bibirberwarna merah muda. - Klien tidak mengalami