1
BAB I
PENDAHULUAN
A. Latar Belakang Masalah
Secara umum, kanker payudara merupakan penyakit dimana terjadi
pertumbuhan sel yang abnormal pada jaringan payudara yang mengakibatkan
munculnya tumor ganas pada jaringan payudara, serta dapat menyebar, baik ke
jaringan sekitar payudara atau ke jaringan dari organ lain (metastasis). Kanker
payudara merupakan penyakit yang menakutkan pada setiap wanita, dan dari
tahun ke tahun jumlah penderita kanker payudara ini semakin meningkat.
Berdasarkan data Riskesdas (2007), kanker secara umum menjadi penyebab
kematian masyarakat Indonesia nomor 7 (5,7%) setelah stroke, TB, hipertensi,
cedera, perinatal, dan DM, dengan kanker payudara menjadi tipe penyakit kanker
dengan kasus tertinggi ke-2 setelah kanker serviks. Berdasarkan data Sistem
Informasi Rumah Sakit (SIRS) (2007), kanker payudara menempati urutan
pertama pada pasien rawat inap di seluruh RS di Indonesia (16,85%). Berdasarkan
data Globoccan (2008), di Indonesia terdapat 39.831 kasus kanker payudara (36,2
per 100.000 penduduk) dan 20.052 kasus kematian akibat kanker payudara (18,6
per 100.000 per penduduk).
Bukan hanya di Indonesia, hampir di seluruh dunia pun kanker payudara
merupakan penyakit dengan insidensi yang tinggi terutama pada wanita.
Berdasarkan data WHO, pada tahun 2008 23% kanker pada wanita adalah kanker
payudara, dan kanker payudara merupakan penyebab kematian utama akibat
Masalah utama dalam penanggulangan penyakit kanker adalah besarnya
biaya perawatan dan waktu terapi yang panjang. Hal ini tidak hanya menimbulkan
kerugian ekonomi bagi penderita tetapi juga bagi keluarga dan pemerintah. Selain
itu, terbatasnya tenaga kesehatan yang profesional serta sarana dan prasarana
dalam menanggulangi penyakit kanker payudara ini masih menjadi masalah di
Indonesia (Depkes RI, 2008).
Meningkatnya biaya kesehatan telah menjadi perhatian besar dan menjadi
salah satu isu penting bagi pasien, praktisi kesehatan, pihak asuransi, pemerintah,
dan masyarakat secara umum, dikarenakan tidak semua bentuk produk dan
pelayanan kesehatan tidak dapat dengan mudah untuk diperoleh oleh pasien. Hal
ini membuat suatu analisis ekonomi di bidang kesehatan memainkan peranan
penting sebagai sumber informasi kesehatan, dengan tujuan untuk meningkatkan
penggunaan produk dan pelayanan kesehatan secara optimal dan efisien
(Wertheimer dan Chaney, 2003).
Kanker payudara dapat diterapi melalui beberapa cara, yaitu melalui cara
pembedahan, radioterapi, terapi endokrin, terapi biologis tertarget dengan antibodi
monoklonal, dan kemoterapi. Kemoterapi dengan menggunakan obat anti-kanker
merupakan salah satu terapi yang paling banyak digunakan pada kasus kanker
payudara, baik itu sebagai terapi adjuvan dan neoadjuvan pada kanker payudara
stadium awal, maupun sebagai terapi utama pada kanker payudara stadium lanjut
(ACS, 2013b). Pemberian kemoterapi pada pasien kanker payudara berbeda-beda
pada setiap pasien tergantung pada stadium kanker payudara yang dideritanya.
meliputi jenis dan dosis obat sitotoksik yang diberikan, interval waktu pemberian
obat sitotoksik, serta jumlah siklus kemoterapi yang dijalani oleh pasien. Hal ini
menjadi salah satu faktor yang mempengaruhi perbedaan pada lamanya perawatan
pasien dan besarnya biaya yang ditanggung setiap pasien kanker payudara
(Lidgren, 2007). Selain itu penggunaan kemoterapi juga dapat menimbulkan
berbagai masalah seperti efek samping dan toksisitas akibat penggunaan
kemoterapi, dimana hal ini juga dapat mempengaruhi besarnya biaya yang perlu
dikeluarkan oleh pasien.
Dari data yang diketahui, kerugian ekonomi di seluruh dunia akibat kanker
payudara pada tahun 2011 diperkirakan mencapai $US300-400 milyar dengan
$US100-140 milyar diantaranya adalah pengeluaran untuk biaya medis langsung.
Pada satu dekade terakhir, sekitar $US500 milyar dikeluarkan untuk menangani
penyakit mematikan ini (Estim, 2011).
Di negara Eropa pun biaya untuk pengobatan kanker masih cukup besar.
Seperti misalnya di Perancis pada tahun 2004, total pengeluaran untuk biaya
medis langsung untuk tiap pasien adalah sekitar £47.832. Di Inggris pada tahun 2002, total pengeluaran untuk biaya medis langsung untuk tiap pasien adalah
sekitar £12.502. Berdasarkan data pada tahun 2011 di Swedia, total biaya langsung untuk pengobatan kanker payudara tiap pasien adalah 142.763 SEK,
dimana 37 % dari total biaya langsung tersebut adalah untuk biaya skrining awal,
32% adalah untuk biaya rawat inap pasien, 22% adalah untuk biaya rawat jalan
pasien, dan 9% lainnya adalah untuk biaya obat. Lebih dari 50% dari total biaya
Indonesia sendiri penelitian mengenai total biaya yang perlu dikeluarkan oleh
pasien kanker payudara jumlahnya masih minim. Berdasarkan penelitian yang
sebelumnya dilakukan oleh Novia (2011) pada pasien kanker payudara yang
menjalani rawat inap di RSUP Dr. Sardjito Yogyakarta tahun 2010, diketahui
bahwa total biaya langsung pada 68 kasus mencapai Rp 280.563.299,00 dengan
rata-rata total biaya langsung sebesar Rp 4.102.252,09 ± 4.540.217,03
Berdasarkan latar belakang tersebut, peneliti merasa perlu melakukan
penelitian untuk mengetahui besarnya biaya medis langsung yang dikeluarkan
oleh pasien kanker payudara yang menjalani rawat inap untuk menjalani satu
siklus kemoterapi untuk pengobatan kanker payudara pada tahun 2012 di RSUP
Dr. Sardjito Yogyakarta, yang merupakan rumah sakit rujukan utama untuk
pengobatan kanker payudara di Daerah Istimewa Yogyakarta. Selain itu juga
perlu diketahui komponen biaya yang terlibat dan besarnya biaya tersebut, serta
faktor penentu yang mempengaruhi besarnya biaya yang perlu dikeluarkan oleh
pasien.
B. Perumusan Masalah
1. Berapa besar biaya terapi pada pasien kanker payudara rawat inap yang
menjalani kemoterapi di RSUP Dr. Sardjito Yogyakarta?
2. Berapa besar biaya tiap komponen penyusun biaya total yang diperlukan pada
pasien kanker payudara yang mendapatkan kemoterapi dan menjalani rawat
3. Faktor apa saja yang mempengaruhi besarnya biaya terapi pada pasien kanker
payudara yang mendapatkan kemoterapi dan menjalani rawat inap di RSUP Dr.
Sardjito Yogyakarta?
C. Tujuan Penelitian
1. Untuk mengetahui besarnya biaya terapi pada pasien kanker payudara rawat
inap yang menjalani kemoterapi di RSUP Dr. Sardjito Yogyakarta.
2. Untuk mengetahui besarnya biaya tiap komponen penyusun biaya total yang
diperlukan pada pasien kanker payudara yang mendapatkan kemoterapi dan
menjalani rawat inap di RSUP Dr. Sardjito Yogyakarta.
3. Untuk mengetahui faktor-faktor yang mempengaruhi besarnya biaya terapi
pada pasien kanker payudara yang mendapatkan kemoterapi dan menjalani
rawat inap di RSUP Dr. Sardjito Yogyakarta.
D. Manfaat Penelitian
1. Bermanfaat bagi peneliti, pihak RSUP Dr. Sardjito, masyarakat secara umum,
dan berbagai pihak terkait sebagai sumber informasi mengenai gambaran biaya
yang dikeluarkan oleh pasien kanker payudara yang mendapatkan kemoterapi
dan menjalani rawat inap dalam rangka penanggulangan kasus kanker
payudara.
2. Bermanfaat bagi RSUP Dr. Sardjito yang merupakan rumah sakit rujukan bagi
pasien kanker di Provinsi Daerah Istimewa Yogyakarta dalam membantu untuk
membuat pedoman terapi untuk kanker payudara dan untuk dasar penetapan
terapi yang efektif dan efisien mengingat tingginya biaya yang diperlukan
dalam pengobatan, terutama terkait dengan kemoterapi yang dijalani oleh
pasien. Hasil penelitian ini juga dapat digunakan oleh pihak RSUP Dr. Sardjito
sebagai bahan evaluasi untuk standar tatalaksana terapi beserta pembiayaannya
untuk terapi kanker payudara, dengan membandingkannya dengan standar tarif
INA-CBGs yang diberlakukan oleh BPJS Kesehatan.
3. Bagi peneliti dapat memberikan pemahaman dan pendalaman mengenai
penyakit kanker payudara beserta dengan tata laksana terapinya dan ilmu
farmakoekonomi melalui penerapan penelitian di RSUP Dr. Sardjito
Yogyakarta khususnya terkait dengan analisis biaya terapi.
4. Bagi masyarakat dapat memberikan gambaran tentang besarnya biaya terapi
kanker payudara, terutama terkait dengan kemoterapi untuk pengobatan kanker
payudara tersebut, sehingga masyarakat dapat menjadi lebih berwaspada
terhadap penyakit kanker payudara dan dapat mengambil langkah-langkah
preventif dengan menjauhi faktor risiko kanker payudara.
E. Tinjauan Pustaka
1. Kanker Payudara
a. Definisi Kanker Payudara
Kanker payudara merupakan suatu tumor ganas yang
perkembangannya berawal dari sel payudara. Tumor ganas ini merupakan
suatu kumpulan dari sel kanker yang dapat berkembang dan menginvasi
jaringan disekitarnya, hingga mengalami metastasis ke jaringan yang
Penyakit ini dapat menyerang wanita maupun pria meskipun
kasusnya pada pria masih sangat jarang. Payudara wanita terdiri dari
kelenjar lobulus, duktal, dan stroma. Lobulus merupakan kelenjar penghasil
susu. Duktal yang merupakan saluran kecil yang menghubungkan lobulus
dengan puting payudara untuk menghantarkan susu. Stroma yang
merupakan suatu lapisan yang terdiri dari jaringan lemak dan jaringan ikat
yang mengelilingi duktal dan lobulus, pembuluh darah, serta pembuluh
limfatik.
Sel pada payudara yang seringkali mengalami kanker adalah sel
pada jaringan duktal dan lobulus, serta pada beberapa kasus juga menyerang
sel pada jaringan payudara yang lainnya.
b. Epidemiologi Kanker Payudara
Penyakit kanker payudara merupakan salah satu jenis kanker yang
paling sering terjadi dan merupakan penyakit kanker yang paling banyak
mengakibatkan kematian setelah kanker paru-paru. Penyakit kanker
payudara terutama terjadi pada wanita dan sangat jarang terjadi pada pria.
Berdasarkan data National Cancer Institute, di Amerika Serikat
hingga tahun 2013 terjadi 232.340 kasus kanker payudara pada wanita,
dengan 39.620 kasus mengakibatkan kematian dan 2.240 kasus kanker
payudara pada pria dengan 410 kasus mengakibatkan kematian. Berdasarkan
data WHO, pada tahun 2008 terdapat 1,38 juta kasus dan 458.000 kematian
akibat kanker payudara di tiap tahunnya terutama terjadi di negara miskin
dini kanker payudara dan terbatasnya pelayanan kesehatan. Berdasarkan
data American Cancer Society (ACS), insidensi kematian akibat kanker
payudara paling banyak ditemui pada wanita umur antara 45-55 tahun.
Di Indonesia sendiri kasus terjadinya kanker payudara masih cukup
tinggi dan sudah sekian lama sejak tahun 1988 menjadi jenis kanker yang
paling banyak diderita oleh orang Indonesia. Penyakit kanker payudara
merupakan penyakit kanker dengan prevalensi tertinggi kedua setelah
kanker serviks (Riskesdas, 2007; Tjindarbumi dan Rukmini, 2002).
Tabel I. Gambaran jumlah kasus tumor/kanker di Indonesia dari total 4.017 orang responden ≥ 10 tahun penderita tumor/kanker (Riskesdas, 2007)
Tumor/kanker Jumlah Kasus
Alat kelamin wanita, ovarium, cervix uteri 793
Payudara 618
Kulit 517
Kelenjar gondok, endokrin 552
Jaringan lunak 483
Saluran cerna 248
Rongga mulut dan tenggorokan 181
Tulang, tulang rawan 174
Mata, otak, bagian susunan saraf pusat 164
Alat kelamin pria/prostat 146
Saluran kemih 95
Paru-paru 29
Darah 22
c. Etiologi dan Faktor Risiko Kanker Payudara
Seperti halnya kanker lainnya, penyebab kanker payudara terdiri dari
2 faktor, yaitu faktor eksternal (lingkungan) dan faktor internal. Faktor
eksternal dari lingkungan menjadi penyebab utama terjadinya kanker, karena
dari lingkungan tersebut terdapat berbagai substansi yang bersifat
senyawa yang terkandung dalam rokok, polusi lingkungan, serta berbagai
substansi kimia seperti obat kanker. Faktor internal terjadinya kanker antara
lain adalah faktor-faktor yang berhubungan dengan sistem kekebalan tubuh
(Hasnida dan Lubis, 2009).
Ada beberapa faktor risiko yang mempengaruhi kemungkinan
seseorang mengalami kanker payudara. Faktor risiko utama yang sangat
berhubungan dengan kejadian kanker payudara adalah jenis kelamin dan
usia. Berdasarkan jenisnya, faktor risiko kanker terdiri dari faktor risiko
yang dapat diubah dan faktor risiko yang tidak dapat diubah. Faktor risiko
yang dapat diubah antara lain adalah faktor risiko yang terkait dengan
perilaku dan gaya hidup seperti merokok, konsumsi alkohol, dan diet, serta
yang sangat berkaitan erat dengan kanker payudara adalah penggunaan
Hormone Replacement Therapy. Faktor diet terkait dengan konsumsi makanan mengandung lemak tinggi yang memiliki kaitan erat dengan
peningkatan berat badan dan risiko kanker payudara. Diet lemak yang tinggi
dan peningkatan berat badan ini terkait dengan peningkatan jumlah jaringan
adiposa yang dapat meningkatkan sirkulasi estrogen bebas dengan kadar
yang berlebih akibat konversi androstenedion menjadi estradiol di jaringan
adiposa perifer (Dipiro dkk., 2008).
Faktor risiko yang tidak dapat diubah, terutama yang terkait dengan
kanker payudara antara lain adalah jenis kelamin, usia, faktor riwayat
penyakit dan genetik, ras dan etnis, serta dense breast tissue atau densitas
1) Jenis Kelamin
Wanita merupakan faktor risiko utama terjadinya kanker
payudara. Meskipun kasus kanker payudara juga dapat terjadi pada pria,
namun wanita memiliki kemungkinan 100 kali lebih besar mengalami
kanker payudara dibandingkan pria. Hal ini terutama terkait dengan
faktor endokrin, terutama hormon estrogen dan progesteron yang dapat
meningkatkan pertumbuhan dari sel kanker payudara, dimana pada
wanita jumlah hormon tersebut lebih besar dibandingkan pada pria
(ACS, 2012a).
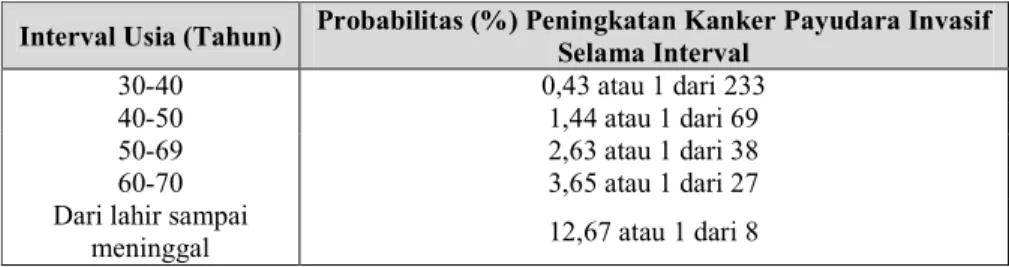
2) Usia
Faktor usia merupakan salah satu faktor risiko utama penyebab
terjadinya kanker payudara. Pada tabel II dapat dilihat risiko kanker
payudara akan semakin meningkat seiring dengan peningkatan usia.
Sekitar 1 dari 8 kasus kanker payudara yang bersifat invasif terjadi pada
wanita yang berusia kurang dari 45 tahun, serta 2 dari 3 kasus kanker
payudara yang bersifat invasif terjadi pada wanita berusia 55 tahun atau
lebih (ACS,2012c).
Tabel II. Gambaran probabilitas terjadinya kanker payudara berdasarkan usia pada wanita dengan berbagai ras pada tahun 2001-2003 berdasarkan data
Surveillance Epidemioligy and End Results (SEER) statistic review, oleh The National Cancer Institute (Dipiro dkk., 2008)
Interval Usia (Tahun) Probabilitas (%) Peningkatan Kanker Payudara Invasif Selama Interval
30-40 0,43 atau 1 dari 233
40-50 1,44 atau 1 dari 69
50-69 2,63 atau 1 dari 38
60-70 3,65 atau 1 dari 27
Dari lahir sampai
Faktor usia ini terutama terkait erat dengan usia pasien saat
mengalami menstruasi pertama dan saat mengalami menopause. Seorang
pasien yang mengalami menstruasi lebih awal (terutama sebelum usia 12
tahun) dan mengalami menopause pada usia yang lebih tua terutama
pada usia diatas 55 tahun akan memiliki risiko yang lebih besar
mengalami kanker payudara (Dipiro dkk., 2008; McPherson dkk., 2000).
3) Faktor Riwayat Penyakit dan Genetik
Baik riwayat penyakit individu maupun keluarga dapat
berpengaruh pada risiko seseorang mengalami kanker payudara. Seorang
yang memiliki riwayat penyakit kanker payudara dan kanker lain seperti
kanker ovarium dan kanker uterus juga memiliki risiko yang lebih tinggi
untuk mengalami kanker payudara.
Kanker payudara juga banyak ditemukan pada seorang yang
memiliki riwayat keluarga penderita kanker payudara. Sekitar 5-10%
kasus kanker payudara terjadi akibat sifat herediter, dimana suatu gen
yang cacat diturunkan dari orang tua. Gen BRCA1 dan BRCA2
merupakan gen yang paling berperan dalam terjadinya kanker payudara
yang bersifat herediter. Kecacatan pada gen tersebut dapat
mengakibatkan peningkatan risiko terjadinya kasus kanker payudara.
Pada sel normal, gen BRCA1 dan BRCA2 berperan dalam mencegah
terjadinya kanker melalui mekanisme pembentukan protein yang
menjaga sel agar tidak tumbuh secara abrnormal, sehingga bila
maka risiko terjadinya kanker payudara dapat meningkat hingga
mencapai 80% (ACS, 2012a). Seorang yang memiliki riwayat keluarga
kanker payudara bukan hanya berisiko mengalami kanker payudara,
tetapi juga dapat mengalami kanker lain, terutama kanker ovarium.
Selain mutasi gen BRCA, terdapat gen lain yang bila terjadi mutasi dapat
mengakibatkan kanker payudara yang bersifat herediter, namun
frekuensinya tidak setinggi gen BRCA dalam meningkatkan risiko
terjadinya kanker payudara.
4) Ras dan Etnis
Secara garis besar wanita berkulit putih memiliki risiko kanker
payudara yang lebih besar dibandingan dengan wanita campuran
Afrika-Amerika, namun wanita Afro-Amerika memiliki risiko kanker payudara
dibawah usia 45 tahun dan risiko kematian akibat kanker payudara yang
lebih besar dibandingan dengan wanita berkulit putih. Wanita ras lain
memiliki risiko yang lebih rendah mengalami kanker payudara dan
kematian akibat kanker payudara yang lebih kecil (ACS, 2012c).
5) Densitas Jaringan Payudara (Dense Breast Tissue)
Payudara terdiri dari jaringan lemak, jaringan fibrosa, dan
jaringan kelenjar. Seorang wanita dikatakan memiliki densitas jaringan
payudara yang besar bila memiliki jaringan glandular dan fibrosa yang
lebih banyak serta jaringan lemak yang lebih sedikit. Wanita dengan
densitas jaringan payudara yang besar memiliki risiko mengalami kanker
payudara dibandingkan dengan wanita yang memiliki densitas payudara
payudara antara lain usia, status menopause, penggunaan obat seperti
untuk terapi hormonal, kehamilan, dan genetik (ACS,2012a).
d. Tipe Kanker Payudara
Terdapat beberapa tipe kanker payudara, dan kebanyakan dari kanker
payudara menyerang sel duktal dan lobulus, serta beberapa menyerang sel
pada jaringan payudara yang lainnya. Dilihat dari tipenya, suatu kanker
payudara yang terjadi dapat berupa kombinasi dari beberapa jenis kanker
payudara yang bersifat invasif dan in situ. Kanker payudara yang bersifat in
situ sering kali disebut dengan kanker payudara preinvasif yang pada
perkembangannya dapat berkembang menjadi sel kanker payudara yang
dapat menyebar dan bersifat invasif. Kanker payudara stadium dini (early
breast cancer), locally breast cancer, dan kanker payudara yang bermetastasis adalah kanker yang merupakan tipe kanker payudara invasif
(NBCC, 2007).
1) Ductal Carcinoma In Situ (DCIS) atau Intraductal Carcinoma
Tipe kanker payudara ini merupakan tipe kanker payudara
non-invasive yang paling sering terjadi dengan perbandingan sekitar 1 dari 5 kasus kanker payudara adalah jenis DCIS. Pada tipe kanker payudara ini
sel kanker hanya menyerang bagian sel duktal payudara, namun tidak
menyebar melebihi dinding duktal hingga ke jaringan payudara lain
(ACS, 2012a). DCIS memiliki risiko yang tinggi berkembang menjadi
kanker payudara invasif, sehingga skrining awal kanker payudara
memiliki peranan yang sangat penting untuk mencegah perkembangan
berapapun, dan kebanyakan ditemukan pada wanita usia 50-59 tahun
(NBBC, 2007).
2) Lobular Carcinoma In Situ (LCIS) atau Lobular Neoplasia
LCIS ini bukan merupakan kanker. Pada LCIS terjadi suatu
perubahan pada sel lobula yang mengarah pada sifat abnormal, sehingga
seringkali LCIS ini disebut sebagai pre-cancer dan pasien yang
mengalami LCIS ini memiliki faktor risiko yang lebih besar mengalami
kanker payudara, meskipun pada beberapa kasus tidak sampai
berkembang menjadi kanker (ACS, 2012a). LCIS banyak terkait dengan
adanya ekspresi pada reseptor estrogen dan progesteron. LCIS paling
banyak terjadi pada wanita usia 40-50 tahun atau 10 tahun lebih muda
dibandingkan pada prevalensi wanita yang mengalami DCIS (Lakhani
dkk., 2006)
3) Invasive Ductal Carsinoma (IDC)
IDC merupakan tipe kanker payudara yang paling sering terjadi
pada wanita. Pada IDC, sel kanker berkembang dari sel duktal payudara,
kemudian menembus dinding sel duktal, lalu menyebar dan berkembang
hingga pada jaringan lemak dari payudara. Selain itu IDC juga memiliki
kemungkinan untuk mengalami metastasis ke jaringan dan organ tubuh
lainnya melalui sistem limfatik dan aliran darah (ACS, 2012a).
4) Invasive Lobular Carcinoma (ILC)
ILC merupakan suatu kanker payudara yang bersifat invasif,
dimana pada awalnya sel kanker berkembang pada jaringan lobula, dan
seperti halnya IDC, ILC juga dapat mengalami metastasis ke jaringan dan
organ tubuh lainnya (ACS, 2012a).
5) Tipe Kanker Payudara yang Jarang Terjadi
Selain tipe kanker payudara DCIS, LCIS, IDC, dan ILC, terdapat
beberapa tipe kanker payudara lainnya, yaitu inflammatory breast cancer,
triple-negative breast cancer, paget disease pada puting payudara, phyllodes tumor, dan angiosarkoma, namun tipe kanker payudara tersebut lebih jarang terjadi bila dibandingkan dengan DCIS, LCIS, IDC, dan ILC
(ACS, 2012a).
e. Gejala Klinis dan Tanda Kanker Payudara
Adanya benjolan atau massa pada payudara yang tidak terasa nyeri
pada payudara merupakan tanda awal kanker payudara yang paling sering
terjadi pada sebagian besar wanita. Benjolan ini biasanya tidak terasa sakit
serta bersifat soliter, unilateral, padat, mengeras, bentuknya tidak teratur,
dan nonmobile, walaupun pada beberapa orang benjolan ini juga dapat terasa
nyeri. Adanya cairan yang keluar secara abnormal dari puting payudara,
puting payudara seperti tenggelam (retraksi), atau adanya bagian kulit pada
payudara yang mencekung (dimpling) mungkin ditemui pada beberapa
kasus, namun hal ini jarang terjadi. Pada beberapa kasus lainnya, edema dan
kemerahan, serta kulit terasa panas juga dapat terjadi, terutama di sekitar
payudara (Dipiro dkk., 2008).
Pada kasus kanker payudara yang telah mengalami metastasis ke
pembesaran pada daerah perut, jaundice, dan gangguan mental dapat terjadi.
Gejala lainnya dari kanker payudara yang telah mengalami metastasis
seperti adanya benjolan pada daerah organ yang terserang oleh sel kanker
bermetastasis dapat juga terjadi, tergantung dari jaringan atau organ yang
terkena sel kanker yang berasal dari kanker payudara tersebut.
f. Diagnosis Kanker Payudara
Deteksi dini pada kanker payudara merupakan langkah penting untuk
mencegah perkembangan kanker payudara. Pemeriksaan awal pada kasus
payudara dapat melalui penelusuran riwayat penyakit pasien, pemeriksaan
keadaan fisik payudara, mammografi tiga dimensi, dan teknik pencitraan
(imaging) seperti ultrasonografi (USG). Penggunaan mammogram, penilaian
kalsifikasi, atau kombinasi tersebut untuk pemeriksaan pada kanker
payudara merupakan teknik yang paling banyak digunakan untuk melihat
adanya abnormalitas pada sel payudara (Dipiro dkk., 2008).
Teknik biopsi dapat dilakukan apabila tes dengan mammogram
menunjukan adanya sel payudara yang bersifat kanker dan memiliki
kemungkinan menyebar ke organ lain. Dengan biopsi, sel yang diduga
kanker diambil dan kemudian dianalisis terlebih dahulu sebelum melakukan
tindakan pengobatan. Teknik biopsi sendiri terdiri dari beberapa tipe, antara
lain fine needle aspiration atau aspirasi jarum halus (FNA atau AJH), core
needle biopsy, biopsi terhubung dengan alat vakum, biopsi terbuka dengan teknik operasi pembedahan, dan diseksi nodus limfa (ACS, 2012c)
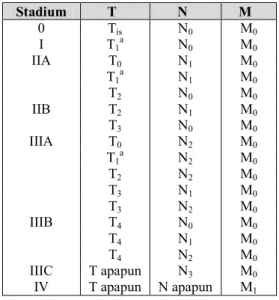
g. Stadium Kanker Payudara
Penentuan stadium kanker payudara adalah suatu proses untuk
menentukan progresivitas dan memliki kepentingan untuk penentuan
prognosis dan merencanakan terapi. Klasifikasi stadium kanker payudara
berdasarkan petunjuk American Joint Comitee for Cancer digunakan untuk
menentukan keadaan dan perkembangan kanker payudara, dan yang telah
digunakan hampir di seluruh pusat ilmu kedokteran adalah klasifikasi TNM.
Penentuan stadium kanker payudara terdiri dari penentuan stadium klinis
dan stadium patologik. Pemeriksaan fisik, biopsi, dan tes pencitraan kanker
payudara merupakan teknik pemeriksaan untuk penentuan stadium klinis,
sedangkan teknik pemeriksaan stadium klinis yang disertai pembedahan
dilakukan untuk penentuan stadium patologik. Gambaran stadium patologis
lebih akurat menggambarkan perkembangan stadium kanker payudara
dibandingkan dengan stadium klinis (ACS, 2012a).
Penentuan stadium kanker pada kanker payudara dengan klasifikasi
TNM, didasarkan pada ukuran dan luas tumor primer (T1-4), ada dan luasnya
penyebaran hingga nodus limfa(N1-3), serta sudah atau belumnya sel kanker
mengalami metastasis (M0-1). Berdasarkan sistem numerik (I,II, III, dan IV),
stadium 0 menggambarkan adanya karsinoma in situ (Tis) atau tidak adanya
sel kanker, stadium I menggambarkan adanya tumor primer yang bersifat
invasif dan belum menyebar hingga nodus limfa, dan stadium II biasanya
menggambarkan sel kanker sudah mulai menyebar hingga nodus limfa.
stadium awal, dimana pada stadium ini kemungkinan pasien kanker
payudara untuk sembuh masih cukup tinggi. Stadium III menggambarkan
adanya tumor yang besar dengan penyebaran hingga nodus limfa yang lebih
ekstensif dibandingkan pada stadium II. Stadium IV menggambarkan sel
kanker sudah mengalami metastasis ke organ lain yang letaknya jauh dari
asal sel kanker tersebut (Dipiro dkk., 2008).
Tabel III. Penggolongan stadium kanker payudara berdasarkan klasifikasi TNM menurut American Joint Comittee on Cancer (2009)
Stadium T N M 0 Tis N0 M0 I T1 a N0 M0 IIA T0 N1 M0 T1 a N1 M0 T2 N0 M0 IIB T2 N1 M0 T3 N0 M0 IIIA T0 N2 M0 T1a N2 M0 T2 N2 M0 T3 N1 M0 T3 N2 M0 IIIB T4 N0 M0 T4 N1 M0 T4 N2 M0 IIIC T apapun N3 M0 IV T apapun N apapun M1 Keterangan :
Simbol T merupakan uuran dari kanker yang sudah menyebar dari kanker yang sudah atau belum menyebar ke jaringan lain
Tis : T1 : T1a : T1b: T1c : T2 : T3 : T4 : T4a : T4b : T4c : T4d :
Kanker payudara karsinoma in situ Ukuran sel tumor ≤2 cm
Ukuran sel tumor >0,1-0,5 cm Ukuran sel tumor >0,5-1 cm Ukuran sel tumor >1-2 cm Ukuran sel tumor >2-5 cm Ukuran sel tumor > 5 cm
Kanker atau tumor dengan ukuran apa pun dan telah meyebar secara ekstensif hingga dinding dada
Meluas hingga dinding dada namun belum meluas hingga otot peskularis
Adanya edema (termasuk pada peau d’orange) atau adanya ulserasi kulit, atau satelit nodul kulit.
Adanya kondisi T4a dan T4b Adanya inflammatory carcinoma
Simbol N berdasarkan nodus limfa yang telah terkena kanker. Terdapat 2 klasifikasi untuk menggambarkan N. Yang pertama yaitu yang secara klinik sebelum pembedahan, dan kedua yaitu secara patologik dimana tumor dapat diangkat dari nodus limfa pada saat pembedahan
N0 klinik : N1 klinik : N2 klinik : N3 klinik : N0 patologik : N1 patologik : N2 patologik : N3 patologik :
Kanker belum menyebar ke nodus limfa berdasarkan pemeriksaan.klinik Kanker sudah mulai menyebar hingga nodus limfa axilla pada sisi yang sama dengan payudara yang mengalami kanker dan tidak melekat pada jaringan sekitar
Kanker sudah menyebar hingga nodus limfa axilla pada sisi yang sama dengan payudara yang mengalami kanker dan melekat pada jaringan sekitar Kanker sudah menyebar hingga nodus limfa axilla di atas atau di bawah tulang selangka pada sisi payudara yang sama yang terkena kanker, baik belum atau telah menyebar hingga nodus limfa axilla bawah ketiak
Kanker belum menyebar ke nodus limfa berdasarkan pemeriksaan secara mikroskopik
Kanker ditemukan pada 1-3 nodus limfa axilla Kanker sudah menyebar pada 4-5 nodus limfa
Kanker telah menyebar pada 10 atau lebih nodus limfa axilla dan juga nodus limfa lain sekitar payudara
Simbol M menunjukkan penyebaran kanker jauh ke jaringan lain dan beberapa organ tubuh.
M0 : M1 :
Kanker tidak mengalami metastasis ke organ yang jauh Kanker telah mengalami metastasis ke organ yang jauh h. Kemoterapi pada Kanker Payudara
Kemoterapi pada kanker merupakan penggunaan obat anti-kanker,
baik itu dengan obat tunggal maupun kombinasi beberapa obat, secara intra
vena atau lewat mulut, untuk menangani kanker dengan tujuan untuk
menghambat pertumbuhan tumor maupun untuk menghancurkan sel kanker
melalui berbagai macam mekanisme aksi (ACS, 2013b). Meskipun memiliki
berbagai efek samping, kemoterapi yang digunakan untuk terapi definitif
maupun sebagai terapi adjuvan atau neoadjuvan pada kanker banyak
direkomendasikan terutama untuk penyakit kanker stadium lanjut. Pada
banyak pasien kanker, penggunaan obat sitotoksik untuk kemoterapi
bertujuan untuk mengurangi gejala kanker serta meningkatkan kualitas
hidup dengan tingkat survival yang lebih panjang, meskipun dengan
Kemoterapi pada kanker payudara direkomendasikan berdasarkan
ukuran tumor, penyebaran tumor, serta ada tidaknya keberadaan tumor pada
nodus limfa aksila, dan penggunaannya dapat sebagai terapi adjuvan,
neoadjuvan, maupun sebagai terapi utama pada kanker payudara stadium
lanjut. Respon terhadap pemberian kemoterapi didasari oleh beberapa faktor
yaitu stadium kanker payudara yang diderita, banyaknya organ yang yang
mengalami metastasis, regimen kemoterapi yang diberikan, terapi lain yang
dijalani oleh pasien, dan status kondisi pasien (Dipiro dkk., 2008).
Kemoterapi adjuvan adalah istilah yang digunakan apabila
kemoterapi diberikan setelah pasien menjalani pembedahan pada kanker
payudara. Pembedahan dilakukan untuk menghilangkan semua sel kanker
yang terlihat, namun dibutuhkan terapi adjuvan untuk membunuh sel kanker
yang masih tersisa dan tidak terlihat. Tujuan dari kemoterapi adjuvan ini
adalah untuk eradikasi penyakit mikrometastasis serta mencegah tumor
kambuhan (Dipiro dkk., 2008).
Kemoterapi juga dapat diberikan sebelum dilakukan pembedahan,
dan seringkali disebut sebagai kemoterapi neoadjuvan. Tujuan dari
penggunaan kemoterapi neoadjuvan adalah untuk memperkecil ukuran
tumor yang besar sehingga dapat lebih mudah untuk dihilangkan dengan
pembedahan. Selain itu, penggunaan kemoterapi adjuvan adalah dapat
memberikan gambaran bagaimana respon sel kanker terhadap obat
kemoterapi, dimana apabila suatu tumor tidak mengecil setelah pemberian
agen kemoterapi lainnya (ACS, 2012a). Terapi lokal yang diberikan pasca
kemoterapi dan luasnya pembedahan juga ditentukan oleh respon tumor
terhadap kemoterapi (Dipiro dkk., 2008).
Kemoterapi terutama diberikan pada pasien dengan kanker payudara
stadium lanjut yang telah mengalami metastasis ke organ lain. Sel kanker
yang telah mengalami metastasis dari kanker payudara tentunya juga dapat
membahayakan fungsi organ yang mengalami metastasis tersebut, sehingga
sel kanker yang telah mengalami metastasis tersebut juga perlu untuk
diterapi. Kemoterapi merupakan pengobatan yang paling ampuh karena obat
kemoterapi yang diberikan akan mengikuti aliran darah untuk mencapai sel
kanker pada semua bagian tubuh. Respon pengobatan dengan kemoterapi
terhadap sel kanker meningkat karena obat yang dihantarkan kepada sel
menjadi lebih efektif dan efisien.
Pada penggunaan kemoterapi untuk semua jenis kanker, menjaga
kadar efektif obat sitotoksik dalam jangka waktu yang lebih lama untuk satu
kali pemberian akan lebih efektif dibandingkan memberikan kemoterapi
dalam dosis besar sekaligus dalam sekali pemberian. Hal ini perlu dilakukan
dengan tujuan untuk mengurangi risiko terjadinya efek samping akibat
penggunaan kemoterapi tersebut. Untuk obat dengan siklus spesifik
(cycle-dependent), memperpanjang waktu penghantaran juga mempunyai keuntungan pada sel target dengan siklus yang berbeda karena saat
perkembangan sel kanker mencapai satu fase dimana obat beraksi, maka
Tabel IV. Regimen kemoterapi yang sering digunakan untuk pengobatan kanker payudara (Dipiro dkk., 2008)
Regimen Kemoterapi Adjuvan AC
Doxorubicin 60 mg/m2 IV, hari 1 Cyclophosphamide 600 mg/m2 IV, hari 1 Siklus diulang setiap 21 hari dalam 4 siklus
AC → Paclitaxel
Doxorubicin 60 mg/m2 IV, hari 1 Cyclophosphamide 600 mg/m2 IV, hari 1 Siklus diulang setiap 21 hari dalam 4 siklus Diikuti dengan :
Paclitaxel 175 mg/m2 IV, hari 1 selama 3 jam Siklus diulang setiap 21 hari dalam 4 siklus FAC
5-Fluorourasil 500 mg/m2
Doxorubicin 50 mg/m2 IV continous infusion dalam 72 jam
Cyclophosphamide 500 mg/ m2 IV, hari 1 Siklus diulang setiap 21-28 hari dalam 6 siklus
TAC
Docetaxel 75 mg/m2 IV, hari 1 Doxorubicin 50 mg/m2IV bolus, hari 1 Cyclophosphamide 500 mg/m2 IV, hari 1 (Doxorubicin harus diberikan lebih dahulu) Siklus diulang setiap 21 hari dalam 6 siklus (harus diberikan dengan growth factor support)
CAF
Cyclophosphamide 600/m2 IV, hari 1 Doxorubicin 60 mg/m2 IV bolus, hari 1 5-Fluorouracil 600 mg/m2, hari 1
Siklus diulang setiap 21-28 hari dalam 6 siklus
Paclitaxel → FAC
Paclitaxel 80 mg/m2 setiap minggu, IV selama 1 jam setiap minggu dalam 12 minggu
Diikuti dengan :
5-Fluorouracil 500 mg/m2 IV, hari 1 dan 4
Doxorubicin 50 mg/m2 IV continous infusion selama 72 jam
Cyclophosphamide 500 mg/m2 IV, hari 1 Siklus diulang setiap 21-28 hari dalam 4 siklus FEC
5-Fluorouracil 500 mg/m2 IV, hari 1 Epirubicin 100 mg/m2 IV bolus, hari 1 Cyclophosphamide 500 mg/m2 IV, hari 1 Siklus diulang setiap 21 hari dalam 6 siklus
CMF
Cyclophosphamide 100 mg/m2 setiap hari secara per oral, hari 1-14
Methotrexate 40 mg/m2 IV, hari 1 dan 8 5-Fluorouracil 600 mg/m2 IV, hari 1 dan 8 Siklus diulang setiap 28 hari dalam 6 siklus Atau
Cyclophosphamide 600 mg/m2 IV, hari 1 Methotrexate 40 mg/m2 IV, hari 1 5-Fluorouracil 600 mg/m2 IV, hari 1 dan 8 Siklus diulang setiap 21 hari dalam 6 siklus CEF
Cyclophosphamide 75 mg/m2 setiap hari secara per oral, hari 1-14
Epirubicin 60 mg/m2 IV, hari 1 dan 8 5-Fluorouracil 600 mg/m2 IV, hari 1 dan 8 Siklus diulang setiap 21 hari dalam 6 siklus (juga perlu diberikan juga antibiotik profilaksis atau growth factor support)
Dose-Dense AC → Paclitaxel Doxorubicin 60 mg/m2 IV bolus, hari 1 Cyclophosphamide 600 mg/m2 IV, hari 1
Siklus diulang setiap 14 hari dalam 4 siklus (harus diberikan dengan growth factor support)
Diikuti dengan :
Paclitaxel 175 mg/m2 IV selama 3 jam
Siklus diulang setiap 14 hari dalam 4 siklus (harus diberikan dengan growth factor support)
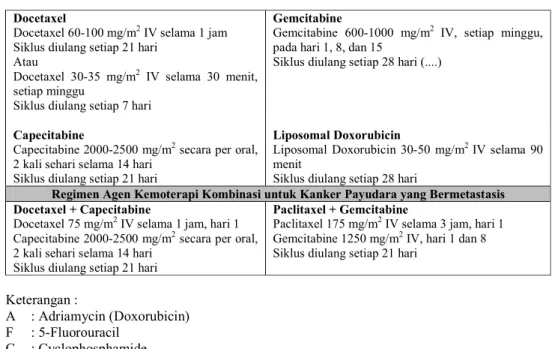
Regimen Agen Kemoterapi Tunggal untuk Kanker Payudara yang Bermetastasis Paclitaxel
Paclitaxel 175 mg/m2 IV selama 3 jam Siklus diulang setiap 21 hari
Atau
Paclitaxel 80 mg/m2 selama 1 jam, setiap minggu
Pemberian dosis diulang setiap 7 hari
Vinorelbine
Vinorelbine 30 mg/m2 IV, hari 1 dan 8 Siklus diulang setiap 21 hari
Atau
Vinorelbine 25-30 mg/m2 IV, setiap minggu Siklus diulang setiap 7 hari (Pengaturan dosus didasarkan pada nilai Absolute Neutrophil Count/ANC, lihat informasi produk)
Tabel IV. Lanjutan..
Docetaxel
Docetaxel 60-100 mg/m2 IV selama 1 jam Siklus diulang setiap 21 hari
Atau
Docetaxel 30-35 mg/m2 IV selama 30 menit, setiap minggu
Siklus diulang setiap 7 hari
Gemcitabine
Gemcitabine 600-1000 mg/m2 IV, setiap minggu, pada hari 1, 8, dan 15
Siklus diulang setiap 28 hari (....)
Capecitabine
Capecitabine 2000-2500 mg/m2 secara per oral, 2 kali sehari selama 14 hari
Siklus diulang setiap 21 hari
Liposomal Doxorubicin
Liposomal Doxorubicin 30-50 mg/m2 IV selama 90 menit
Siklus diulang setiap 28 hari
Regimen Agen Kemoterapi Kombinasi untuk Kanker Payudara yang Bermetastasis Docetaxel + Capecitabine
Docetaxel 75 mg/m2 IV selama 1 jam, hari 1 Capecitabine 2000-2500 mg/m2 secara per oral, 2 kali sehari selama 14 hari
Siklus diulang setiap 21 hari
Paclitaxel + Gemcitabine
Paclitaxel 175 mg/m2 IV selama 3 jam, hari 1 Gemcitabine 1250 mg/m2 IV, hari 1 dan 8 Siklus diulang setiap 21 hari
Keterangan : A : Adriamycin (Doxorubicin) F : 5-Fluorouracil C : Cyclophosphamide E : Epirubicin T : Docetaxel M : Methotrexate
Pada banyak kasus kanker, penggunaan kemoterapi yang paling
efektif adalah apabila digunakan secara kombinasi lebih dari satu obat
kemoterapi. Berbagai kombinasi obat sitotoksik tersebut diberikan dengan
tujuan untuk meningkatkan hasil pengobatan dan mengurangi efek samping
obat dibandingkan dengan penggunaan obat sitotoksik tunggal dosis besar
(Dipiro dkk., 2008).
Kemoterapi diberikan beberapa kali dengan interval waktu tertentu
yang disebut dengan siklus. Siklus kemoterapi adalah penggunaan
kemoterapi dengan dosis tertentu, baik dengan agen kemoterapi tunggal
maupun secara kombinasi yang kemudian diikuti dengan beberapa hari atau
minggu tanpa terapi. Hal ini bertujuan untuk memberikan waktu bagi sel
kemoterapi yang diberikan ditentukan sebelum pasien menjalani kemoterapi
didasarkan pada tipe dan stadium kanker yang dialami (ACS, 2013b).
Pada kasus kanker payudara yang telah bermetastasis seringkali
pemberian satu regimen kemoterapi tidaklah cukup meskipun semua siklus
sudah dilakukan sesuai dengan rencana. Oleh karena itu seringkali pasien
diberikan lagi regimen kemoterapi dengan jenis obat yang berbeda atau
sering disebut kemoterapi lini kedua (second-line chemoterapy). Pilihan
pemberian kemoterapi lini kedua didasarkan pada respon pasien terhadap
kemoterapi lini pertama (first-line chemotherapy) yang telah diberikan.
Pasien yang tidak memiliki respon yang baik terhadap pengobatan
kemoterapi lini pertama akan diberikan kemoterapi lini kedua dengan jenis
obat sitotoksik yang berbeda untuk menghindari terjadinya resistensi sel
kanker terhadap agen kemoterapi (Crown dkk., 2002).
Beberapa agen kemoterapi menunjukkan aktivitas pada terapi kanker
payudara, seperti doxorubicin, epirubicin, paclitaxel, docetaxel,
capecitabine, 5-fluorouracil, cyclophosphamide, methotrextate, vinblastine,
gemcitabine, mitoxantrone, mitromycin-C, thiotepa, dan melphalan. Agen
kemoterapi yang memiliki aktivitas yang paling baik untuk terapi kanker
payudara adalah agen kemoterapi golongan anthracycline (doxorubicin dan
epirubicin) dan taxane (paclitaxel dan docetaxel), dimana responnya
mencapai 50 hingga 60% pasien kanker payudara (Dipiro dkk., 2008; Crown
2. Farmakoekonomi
Dalam suatu pengukuran tingkat keberhasilan terapi, hal yang perlu
diperhatikan bukan hanya berdasarkan perkembangan patofisiologi penyakit
yang diderita oleh pasien namun juga berbagai aspek lain. Salah satunya adalah
masalah ekonomi karena dapat mempengaruhi perspektif seorang pasien dalam
mengikuti suatu program kesehatan yang terkait dengan penyakitnya.
Perkembangan zaman yang semakin pesat mengakibatkan masalah pengobatan
suatu penyakit juga ikut terkena dampaknya, seperti salah satunya adalah
semakin bervariasinya biaya untuk pengobatan suatu penyakit. Oleh karena itu
perlu untuk dilakukan suatu analisis yang mendalam terkait masalah tersebut
yang dapat dianalisis melalui suatu studi farmakoekonomi (Bootman dkk.,
2005).
Farmakoekonomi merupakan suatu deskripsi dan analisis biaya terapi
obat pada suatu sistem pelayanan kesehatan dan masyarakat yang didalamnya
mempelajari bagaimana kita mengidentifikasi, mengukur, serta
membandingkan biaya dan konsekuensinya (hasil dari suatu tindakan atau
outcome) dari suatu produk dan pelayanan farmasi (Bootman dkk., 2005). Berdasarkan hal tersebut, suatu studi farmakoekonomi ini diharapkan dapat
menjawab berbagai permasalahan yang terkait dengan pengobatan dan
merupakan suatu alat yang dapat menguji bagaimana suatu outcome dan
pengaruh dari suatu terapi obat dan pelayanan kesehatan terkait, yang nantinya
dapat memberikan informasi mengenai suatu program kesehatan yang paling
Biaya yang dihitung dari suatu intervensi kesehatan bukan hanya
meliputi biaya pengobatan saja, tetapi juga pada hampir semua aspek yang
terkait pasien. Dalam studi farmakoekonomi, biaya-biaya digolongkan menjadi
biaya langsung, biaya tidak langsung, dan biaya tidak terukur.
a. Biaya langsung (direct cost) merupakan biaya yang terkait secara langsung
dengan pelayanan kesehatan, seperti biaya jasa staf kesehatan, biaya rumah
sakit, biaya laboratorium, dan biaya pembelian obat.
b. Biaya tidak langsung (indirect cost) yaitu biaya yang berdasarkan perspektif
masyarakat secara keseluruhan, seperti biaya hilangnya produktivitas,
hilangnya pendapatan dan hilangnya waktu, serta biaya transportasi ke
rumah sakit dan sebaliknya. Biaya ini bukan hanya menyangkut pasien itu
sendiri, tetapi juga menyangkut keluarga pasien dan masyarakat secara
keseluruhan.
c. Biaya tak terukur (Intangible Cost) seperti rasa sakit, kecemasan, trauma,
dan kondisi psikologi baik pasien maupun keluarganya.
Penilaian biaya dan konsekuensi dari sebuah produk atau jasa farmasi
sangatlah bergantung pada perspektif mana yang digunakan sebagai dasar
untuk evaluasi farmakoekonomi yang dilakukan. Pada umumnya perspektif
yang sering digunakan meliputi parspektif pasien, penyedia layanan kesehatan
(provider), pembayar (payer), dan masyarakat (societal). Evaluasi
farmakoekonomi dapat menentukan nilai produk atau jasa, dari satu perspektif
atau lebih. Klarifikasi dari perspektif sangat penting karena hasil evaluasi
ditentukan dengan jelas, evaluasi biaya dan konsekuensi yang relevan dapat
dimulai. Perspektif adalah hal yang penting karena nilai yang ditempatkan pada
pengobatan akan tergantung pada sudut pandang yang diambil.
a. Perspektif Pasien
Perspektif pasien adalah yang terpenting karena pasien merupakan
konsumen utama dari pelayanan kesehatan. Biaya dari perspektif pasien
adalah apa yang pasien bayar untuk produk atau pelayanan kesehatan.
Konsekuensi dari perspektif pasien adalah efek klinis baik positif maupun
negatif dari suatu alternatif program atau pengobatan. Sebagai contoh,
berbagai biaya dari perspektif pasien termasuk biaya yang ditanggung
asuransi, biaya terapi yang dikeluarkan pasien, dan biaya tidak langsung,
seperti upah yang hilang (Sanchez, 2005).
b. Perspektif Penyedia Layanan Kesehatan (Provider)
Biaya dari perspektif penyedia layanan adalah biaya dalam
menyediakan sebuah produk atau layanan. Penyedia layanan dapat meliputi
rumah sakit, organisasi penyedia layanan atau dokter praktek swasta. Dari
perspektif ini biaya medis langsung seperti biaya obat, rawat inap, tes
laboratorium, perlengkapan, dan gaji profesi kesehatan dapat diidentifikasi,
diukur, dan dibandingkan (Sanchez, 2005).
c. Perspektif Pembayar (Payer)
Pembayar meliputi perusahaan asuransi, pengusaha, atau pemerintah.
Dari perspektif ini biaya yang dihitung adalah biaya untuk produk dan
layanan perawatan kesehatan yang diterima atau diganti oleh pihak
tidak langsung seperti hilangnya hari kerja dan penurunan produktivitas juga
dapat memberikan kontribusi pada total biaya kesehatan yang ditanggung
oleh pembayar (Sanchez, 2005).
d. Perspektif masyarakat (social)
Perspektif masyarakat adalah perluasan dari semua perspektif karena
merupakan satu-satunya perspektif yang mempertimbangkan manfaat bagi
masyarakat secara keseluruhan. Secara teoritis semua biaya langsung dan
tidak langsung termasuk dalam evaluasi ekonomi yang dilihat dari perspektif
masyarakat. Biaya dari perspektif ini meliputi morbiditas dan kematian
pasien, serta keseluruhan biaya dari pemberian dan penerimaan pelayanan
kesehatan. Evaluasi dari perspektif ini juga mencakup semua konsekuensi
penting dari individu yang bersangkutan (Sanchez, 2005).
Farmakoekonomi meliputi 2 metodologi utama dalam analisis ekonomi
di bidang kesehatan yaitu analisis cost (biaya) dan analisis outcome. Analisis
biaya meliputi biaya berupa produk atau pelayanan kesehatan yang digunakan
tanpa melihat bagaimana outcome dari pasien maupun provider, sedangkan
analisis outcome menganalisis bagaimana efek dari suatu produk atau
pelayanan kesehatan yang dilakukan, baik pada pasien ataupun suatu
masyarakat.
Terdapat 5 tipe analisis farmakoekonomi yang sering digunakan
berdasarkan pada problem yang dihadapi yaitu cost-minimization analysis,
cost-effectiveness analysis, cost-effectiveness analysis, cost-benefit analysis,
a. Cost-effectiveness Analysis
Metodologi ini digunakan untuk membandingkan 2 atau lebih
macam pilihan terapi dengan satuan outcome yang sama (seperti tekanan
darah, kadar glukosa, dan lain-lain) dengan biaya terapi yang dikeluarkan.
Hasil yang didapat kemudian dianalisis dan pilihan terapi yang memiliki
nilai biaya terendah dengan efektivitas yang tertinggi serta rasio
effectiveness paling rendah adalah yang dipilih. Metode analisis cost-effectiveness ini adalah metode yang paling sering digunakan dalam suatu analisis farmakoekonomi (Walley, 2004).
b. Cost-minimization Analysis
Metodologi ini merupakan tipe analisis cost-effectiveness yang
digunakan untuk menganalisis 2 pilihan terapi atau lebih yang diasumsikan
sama dalam hal outcome. Dari hal tersebut, biaya yang terkait dengan
intervensi pengobatan seperti biaya administrasi dan akuisisi obat dapat
dievaluasi dan dibandingkan, dimana biaya tersebut bisa jadi menghasilkan
perbedaan nilai yang berbeda signifikan. Metode ini banyak digunakam
untuk membandingkan penggunaan tipe obat paten dan obat generik, serta
obat yang berbeda pada proses pemberiannya (Walley, 2004).
c. Cost-benefit Analysis
Metodologi ini digunakan untuk membandingkan biaya dengan
outcome dari suatu pilihan terapi dan outcome yang didapat dinyatakan dalam suatu nilai mata uang. Outcome atau benefit yang dilihat adalah
berupa biaya program atau intervesi kesehatan yang nantinya perlu untuk
dilakukan. Metode ini cukup sulit untuk dilakukan dikarenakan semua
benefit dan biaya dari suatu program harus dianalisis terutama pada hal benefit, dikarenakan cukup banyak benefit yang sulit untuk diukur serta dikonversikan ke dalam suatu nilai mata uang, seperti kualitas hidup pasien,
kepuasan pasien, dan lain-lain (Walley, 2004).
d. Cost-utility Analysis
Metode ini merupakan suatu studi farmakoekonomi yang
membandingkan biaya dari suatu program kesehatan dengan outcome terapi
berupa kualitas hidup pasien yang dinyatakan dengan nilai quality-adjust life
years saved (QALY). Metode analisis ini memungkinkan untuk mengukur efek terapi dengan jenis penyakit yang berbeda dan berefek pada tingkat
morbiditas dan mortalitas pasien, seperti contohnya adalah penyakit kanker.
Outcome akhir yang dilihat adalah harapan hidup pasien yang memperoleh pilihan program tersebut (Walley, 2004).
e. Cost Analysis
Cost analysis adalah tipe analisis yang mengidentifikasi biaya total yang timbul akibat penyakit atau suatu terapi yang digunakan untuk
pengobatan suatu penyakit. Metode ini tidak membandingkan kemanjuran
dari suatu terapi atau penggunaan obat yang satu dengan obat-obatan
lainnya. Cost analysis ini merupakan teknik evaluasi ekonomi yang pertama
digunakan dalam bidang kesehatan. Metode analisis ini mengevaluasi biaya
langsung dan tidak langsung serta memperkirakan keseluruhan biaya akibat
suatu penyakit yang spesifik pada populasi yang telah ditentukan. Dengan
penyakit dan biaya yang perlu dikeluarkan untuk menangani suatu kondisi
akibat penyakit dan efek dari obat tersebut, sehingga dapat secara efektif
dilakukan perbandingan dengan macam pilihan terapi lainnya, terutama
dalam hal macam biaya yang terlibat dalam pilihan terapi tersebut (Walley,
2004). Tujuan utama dari cost analysis adalah untuk memperkirakan
dampak ekonomi dari suatu penyakit terhadap masyarakat dan dapat
menjadi alat ekonomi yang baik untuk memberikan informasi dalam
pengambilan keputusan apabila dilihat dari perspektif yang berbeda. Lebih
jauh lagi, cost analysis ini dapat menjadi suatu penelitian deskriptif yang
dapat menyediakan informasi untuk membantu proses politik sebagai fungsi
manajemen pada tingkat yang berbeda dalam organisasi pelayanan
kesehatan (Tarricone, 2006).
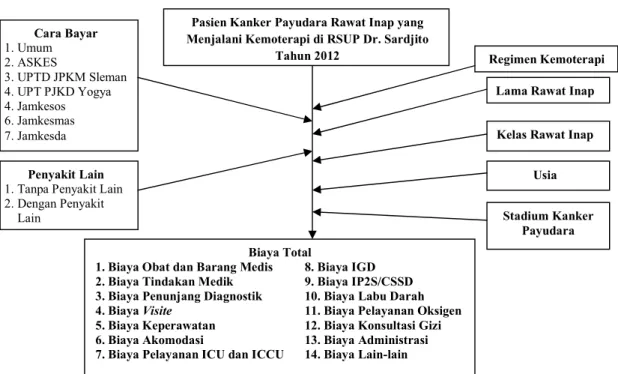
F. Kerangka Konsep Penelitian
Biaya Total
1. Biaya Obat dan Barang Medis 8. Biaya IGD 2. Biaya Tindakan Medik 9. Biaya IP2S/CSSD 3. Biaya Penunjang Diagnostik 10. Biaya Labu Darah 4. Biaya Visite 11. Biaya Pelayanan Oksigen 5. Biaya Keperawatan 12. Biaya Konsultasi Gizi 6. Biaya Akomodasi 13. Biaya Administrasi 7. Biaya Pelayanan ICU dan ICCU 14. Biaya Lain-lain
Pasien Kanker Payudara Rawat Inap yang Menjalani Kemoterapi di RSUP Dr. Sardjito
Tahun 2012 Usia Stadium Kanker Payudara Cara Bayar 1. Umum 2. ASKES 3. UPTD JPKM Sleman 4. UPT PJKD Yogya 4. Jamkesos 6. Jamkesmas 7. Jamkesda Penyakit Lain 1. Tanpa Penyakit Lain 2. Dengan Penyakit
Lain
Regimen Kemoterapi
Kelas Rawat Inap Lama Rawat Inap
G. Keterangan Empirik
Dengan dilakukannya penelitian ini dapat diketahui total biaya bagi pasien
kanker payudara yang mendapatkan kemoterapi dan menjalani rawat inap di
RSUP Dr. Sardjito Yogyakarta antara bulan Januari 2012 sampai dengan
Desember 2012. Penelitian ini juga dapat memberikan gambaran mengenai
komponen biaya yang mempengaruhi total biaya, besarnya biaya tiap komponen,
dan komponen yang memiliki kontribusi besar pada biaya total yang diperlukan.
Dari penelitian ini juga dapat diketahui faktor-faktor penentu yang dapat
mempengaruhi besarnya biaya perawatan pasien kanker payudara yang