iv
ABSTRAK
Astrid Kusuma Wardhani, G0007005, 2010, Perbedaan Kualitas Tidur pada Pasien Asma Terkontrol dengan Tidak Terkontrol di RSUD Dr. Moewardi Surakarta.
Asma merupakan suatu kelainan inflamasi kronik saluran nafas. Gangguan tidur sering dialami pasien asma sebagai konsekuensi dari gejala asma nokturnal yakni terbangun di malam hari akibat sesak napas, batuk, atau mengi. Kualitas tidur pasien dapat diperbaiki dengan mengontrol keluhan penyakit yang timbul. Tidur sangat penting untuk kesehatan fisik dan mental dan berpengaruh terhadap kualitas hidup. Pola tidur sangat bervariasi menurut umur. Selain itu, gangguan tidur dapat terjadi akibat kelainan mental, somatik, atau akibat zat. Penelitian ini bertujuan mengetahui perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol di RSUD Dr. Moewardi Surakarta, dengan mengontrol pengaruh variabel perancu riwayat penyakit penyerta dan umur.
Penelitian ini adalah penelitian observational analitik dengan pendekatan cross sectional. Sampel dipilih dengan teknik fixed exposure sampling. Ukuran sampel adalah 30 pasien asma terkontrol dan 30 pasien asma tidak terkontrol. Lokasi penelitian di poliklinik paru dan instalasi rawat inap Anggrek 2 RSUD Dr Moewardi Surakarta. Waktu penelitian pada bulan Mei sampai Juni 2010. Masing-masing sampel dilakukan pengukuran kontrol asma dengan Asthma Control Test dan kualitas tidur dengan Pittsburgh Sleep Quality Index. Teknik analisis data yang digunakan adalah Analisis Regresi Logistik yang diolah dengan menggunakan Statistical Product and Service Solution (SPSS) 17.00 for Windows.
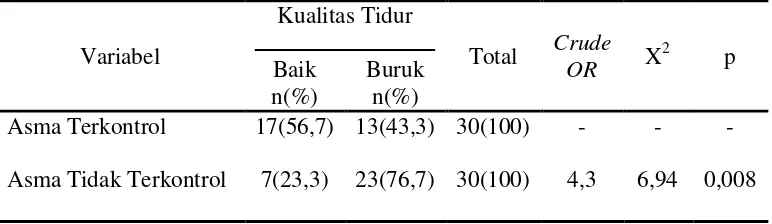
Hasil penelitian menunjukkan terdapat perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol. Pasien asma yang tidak terkontrol memiliki risiko untuk mengalami kualitas tidur buruk tujuh kali lebih besar daripada asma terkontrol (OR= 7,4; CI95% 1,65 s.d. 32,90). Kesimpulan tersebut dibuat setelah mengontrol pengaruh riwayat penyakit penyerta dan umur.
Penelitian ini menyimpulkan kontrol asma yang baik dapat mengurangi gejala asma nokturnal dan memperbaiki kualitas tidur pada pasien asma. Disarankan petugas kesehatan perlu memberikan manajamen dan edukasi yang baik dalam pencapaian kontrol asma, penerapan kebiasaan tidur yang baik, evaluasi serta penanganan secara komprehensif terhadap asma, penyakit morbiditas, psikiatri, dan induksi zat yang dapat mengganggu tidur.
v
ABSTRACT
Astrid Kusuma Wardhani, G0007005, 2010, Difference of Sleep Quality between Controlled and Not Controlled Asthma Patient in RSUD Dr. Moewardi Surakarta.
Asthma is chronic inflammatory disease. Sleep disturbance common among asthma patient as consequence of nocturnal asthma symptoms such as dyspnea, know difference of sleep quality between controlled and not controlled asthma patient, with controlling for confounding factors such as medical history co morbid disease and age.
This study was observational analytic by using cross-sectional design. The sample was selected by fixed exposure sampling. Samples sizes were 30 controlled asthma patients and 30 not-Controlled asthma patients. Research location was in Pulmonology Clinic and Anggrek 2 Ward RSUD Dr. Moewardi Surakarta. This research was held on May until June 2010. Each sample was measured their asthma control by using Asthma Control Test (ACT) and sleep quality by using Pittsburgh Sleep Quality Index (PSQI). The data was analyzed by using regression logistic model, run on Statistical Product and Service Solution (SPSS) 17.00 for Windows.
The result of this study showed that there is difference of sleep quality between controlled and not-Controlled Asthma Patient. Patients who were not controlled had seven times higher risk of poor sleep quality than those who were well controlled (OR= 7,4; CI95% 1,65 s.d. 32,90). This conclusion was made after controlling for the effect of co morbid disease and age.
This study concludes well control asthma can reduce nocturnal asthma symptoms and results in improvement sleep quality on asthma patient. It is suggested that health care providers should give appropriate management and well education in approaching controlled asthma, implementation of good sleep habit, and comprehensive evaluation and management toward asthma, co morbid disease, psychiatric disorder, and substance induced sleep disorder.
vi
ABSTRAK
Perbedaan Kualitas Tidur pada Pasien Asma Terkontrol dengan Tidak Terkontrol di RSUD Dr. Moewardi Surakarta.
Astrid Kusuma Wardhani1, Yusup Subagio Sutanto2, Eddy Surjanto2, Ana Rima Setijadi2, Slamet Riyadi3
Tujuan : Penelitian ini bertujuan mengetahui perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol di RSUD Dr. Moewardi Surakarta, dengan mengontrol pengaruh variabel perancu riwayat penyakit penyerta dan umur.
Metode : Penelitian ini adalah penelitian observational analitik dengan pendekatan cross sectional. Sampel dipilih dengan teknik fixed exposure sampling. Ukuran sampel adalah 30 pasien asma terkontrol dan 30 pasien asma tidak terkontrol. Lokasi penelitian di poliklinik paru dan instalasi rawat inap Anggrek 2 RSUD Dr Moewardi Surakarta. Waktu penelitian pada bulan Mei sampai Juni 2010. Masing-masing sampel dilakukan pengukuran kontrol asma dengan Asthma Control Test dan kualitas tidur dengan Pittsburgh Sleep Quality Index. Teknik analisis data yang digunakan adalah Analisis Regresi Logistik yang diolah dengan menggunakan Statistical Product and Service Solution (SPSS) 17.00 for Windows.
Hasil : Hasil penelitian menunjukkan terdapat perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol. Pasien asma yang tidak terkontrol memiliki risiko untuk mengalami kualitas tidur buruk tujuh kali lebih besar daripada asma terkontrol (OR= 7,4; CI95% 1,65 s.d. 32,90). Kesimpulan tersebut dibuat setelah mengontrol pengaruh riwayat penyakit penyerta dan umur.
Kesimpulan : Penelitian ini menyimpulkan kontrol asma yang baik dapat mengurangi gejala asma nokturnal dan memperbaiki kualitas tidur pada pasien asma. Disarankan petugas kesehatan perlu memberikan manajamen dan edukasi yang baik dalam pencapaian kontrol asma, penerapan kebiasaan tidur yang baik, evaluasi serta penanganan secara komprehensif terhadap asma penyakit morbiditas, psikiatri, dan induksi zat yang dapat mengganggu tidur.
Kata kunci : Kontrol asma, Kualitas tidur, Gangguan tidur
1
vii 2
Bagian Paru, Rumah Sakit Daerah Dr. Moewardi, Surakarta 3
Bagian Ilmu Biologi, Fakultas Kedokteran, Universitas Sebelas Maret, Surakarta
ABSTRACT
Difference of Sleep Quality between Controlled and Not Controlled Asthma Patient in RSUD Dr. Moewardi Surakarta
Astrid Kusuma Wardhani1, Yusup Subagio Sutanto2, Eddy Surjanto2, Ana Rima Setijadi2, Slamet Riyadi3
Objective: This paper presents the difference of sleep quality between controlled and not controlled asthma patient in Dr. Moewardi Surakarta Hospital, with controlling for confounding factors such as medical history co morbid disease and age.
Methods: This study was observational analytic by using cross-sectional design. The sample was selected by fixed exposure sampling. Samples sizes were 30 controlled asthma patients and 30 not-Controlled asthma patients. Research location was in Pulmonology Clinic and Anggrek 2 Ward RSUD Dr. Moewardi Surakarta. This research was held on May until June 2010. Each sample was measured their asthma control by using Asthma Control Test (ACT) and sleep quality by using Pittsburgh Sleep Quality Index (PSQI). The data was analyzed by using regression logistic model, run on Statistical Product and Service Solution (SPSS) 17.00 for Windows.
Results: The result of this study showed that there is difference of sleep quality between controlled and not-Controlled Asthma Patient. Patients who were not controlled had seven times higher risk of poor sleep quality than those who were well controlled (OR= 7,4; CI95% 1,65 s.d. 32,90). This conclusion was made after controlling for the effect of co morbid disease and age.
viii
Key words: Control asthma, Sleep Quality, Sleep Disturbance
1
Student of Medical Faculty, Sebelas Maret University, Surakarta 2
Pulmonology Department, Dr. Moewardi Hospital, Sebelas Maret University, Surakarta
3
Biology Department, Medical Faculty, Sebelas Maret University, Surakarta
BAB II
LANDASAN TEORI
A. Tinjauan Pustaka
1. Asma
a. Definisi Asma
Menurut National Heart, Lung, and Blood Institute (2003) asma didefinisikan gangguan inflamasi kronik saluran napas yang terdapat berbagai sel yang memegang peranan terutama sel mast, eosinofil, dan limfosit T.
ix b. Patogenesis Asma
Berbagai teori tentang asma umumnya menerangkan tentang kepekaan yang tinggi dari saluran pernapasan sebagai bentuk respon pertahanan normal saluran napas. Respon ini dapat mengakibatkan reaksi abnormal jaringan saluran pernapasan yang mungkin akibat pengaruh imunologik ataupun gangguan keseimbangan neurohormonal (Kabat, 2004).
Jalur imunologis dimulai masuknya alergen ke dalam tubuh akan diolah oleh Antigen Presenting Cell (APC) untuk selanjutnya hasil olahan alergen akan dikomunikasikan kepada sel Th dengan bantuan MHC II yang kemudian akan memberikan instruksi melalui interleukin atau sitokin agar sel-sel plasma membentuk Ig E, serta sel radang lain seperti mastosit, makrofag, sel epitel, eosinofil, neutrofil, trombosit, limfosit untuk mengeluarkan mediator inflamasi seperti histamin, prostaglandin, leukotrien, PAF, bradikinin, tromboksan, dll yang memengaruhi organ sasaran sehingga menyebabkan peningkatan permeabilitas dinding vaskular, edema saluran napas, infiltrasi sel radang, sekresi mukus, dan fibrosis subepitel sehingga menimbulkan hipereaktifitas saluran napas (Sundaru dan Sukamto, 2007).
Pengaruh perubahan neurohormonal terjadi akibat aktivitas reseptor adrenergik, blokade β-adrenergik dan jalur nervus vagus. Pada jaringan paru terdapat dua tipe reseptor adrenergik yakni α dan β reseptor. Rangsangan β
x
Pada individu normal, tonus saluran napas dalam keseimbangan antara bronkodilatasi karena rangsangan β-adrenergik dan bronkokonstriksi karena rangsangan vagal, α reseptor, serta faktor lain. Reflek ini dapat disebabkan rangsangan antigenik, nonantigenik, seperti perubahan tekanan O2 dan CO2. Rangsangan vagal mengakibatkan pelepasan kolinergik yang kadarnya lebih tinggi pada penderita asma (Kabat, 2004).
c. Patofisiologi
Perubahan akibat inflamasi pada penderita asma merupakan dasar kelainan faal yang terjadi pada pasien asma antara lain:
1)Obstruksi saluran napas
Penyempitan saluran pernapasan akibat inflamasi saluran pernapasan maupun peningkatan tonus otot polos bronkhioler dan terjadi ketidakseimbangan ventilasi perfusi. Penyempitan saluran napas menyebabkan gejala batuk, rasa berat di dada, mengi dan hiperesponsivitas bronkus. (Price dan Wilson, 2004).
2)Hiperesponsivitas saluran napas
xi
Gambaran makroskopis biopsi pasien asma adalah oklusi bronkus dan bronkiolus oleh sumbat mukus kental dan lengket (Matra dan Kumar, 2007). Donno et al. (2000) menyatakan hipersekresi mukus mengurangi gerak silia, menyebabkan inflamasi dan kerusakan fungsi epitel.
4)Eksaserbasi
Eksaserbasi merupakan gambaran umum pada asma. Faktor penyebab eksaserbasi antara lain rangsangan bronkokonstriksi (inciter) seperti latihan, udara dingin, dan rangsangan inflamasi (inducer) seperti pajanan alergen, sensitisasi zat, dan infeksi saluran napas (GINA 2006). 5)Asma nokturnal
Penderita asma nokturnal bergejala khas yakni terbangun antara jam 3 dan 5 pagi dengan batuk, mengi, sesak dan tidak dapat tidur kembali tanpa bantuan bronkodilator aerosol. Faktor lain seperti ritme sirkadian, kadar epinefrin, tonus vagus, pendingin, tidur, berkurangnya pembersihan mukus, refluks gastroesofagus sebagai faktor pencetus (Pelly, 1992). 6)Analisis gas darah
Asma menyebabkan gangguan pertukaran gas. Derajat hipoksemia berkorelasi dengan penyempitan saluran napas akibat ketidakseimbangan ventilasi perfusi. (Price dan Wilson, 2004).
xii
Secara umum faktor risiko asma dibedakan menjadi 2 kelompok faktor pejamu dan faktor lingkungan (PDPI, 2004):
1)Faktor pejamu: Predisposisi genetik, Atopi, Hiperesponsif jalan napas, Jenis kelamin, Ras/etnik
2)Faktor lingkungan
a) Alergen di dalam dan luar ruangan
b) Polusi udara di luar dan dalam ruangan, Asap rokok, Sulfur dioksida c) Infeksi pernapasan, Ekpresi emosi berlebih, Perubahan cuaca
d) Makanan, zat aditif, obat-obatan tertentu.
e) Bahan yang mengiritasi (misalnya parfum, household spray dll) f) Exercise induced asthma
e. Diagnosis
Surjanto (2001) menyatakan beberapa indikator penegakan diagnosis asma: 1)Mengi (wheezing)
Pada asma ringan, mengi dapat terdengar pada waktu ekspirasi paksa. Bila penyakit makin berat, mengi terdengar pada waktu inspirasi dan ekspirasi biasa.
2)Memiliki riwayat sebagai berikut: a) Mengi berulang
xiii
d) Batuk yang memburuk pada malam atau dini hari
3)Penyempitan saluran nafas yang reversible dan variasi diurnal
Variasi diurnal diukur dengan peak flow meter. Arus puncak ekspirasi (APE) yang diukur pagi hari (sebelum inhalasi agonis β2) dan malam hari (setelah inhalasi agonis β2) menunjukkan perbedaan ≥ 20%.
4)Gejala timbul atau memburuk pada berbagai faktor pencetus
5)Gejala terjadi memburuk malam hari menyebabkan penderita terbangun.
f. Klasifikasi Asma
Klasifikasi menurut derajat asma penting dalam penatalaksanaannya. Derajat asma ditentukan gambaran klinik sebelum pengobatan (gejala, eksaserbasi, gejala malam hari, pemberian obat inhalasi β2 agonis dan uji faal paru) serta obat pengontrol (jenis, kombinasi, dan frekuensi pemakaian).
Tabel 2.1 Derajat Asma
Derajat asma Gejala Gejala malam Faal paru
Intermitten Bulanan APE≥80%
- Gejala<1x/minggu. - Tanpa gejala diluar
serangan. - Serangan singkat.
≤ 2 kali sebulan - VEP1≥80% nilai prediksi APE≥80% nilai terbaik.
- Variabilitas APE<20%.
xiv
Persisten berat Kontinyu APE 60≤%
- Gejala terus menerus - Sering kambuh - Aktifitas fisik terbatas
Sering - VEP1≤60% nilai prediksi APE≤60% nilai terbaik
- Variabilitas APE>30% Sumber : GINA 2006, PDPI 2004
g. Penatalaksanaan Asma
Tatalaksana pasien asma adalah manajemen kasus untuk meningkatkan dan mempertahankan kualitas hidup agar pasien asma dapat hidup normal tanpa hambatan aktivitas sehari-hari (asma terkontrol) (Sundaru, 2007).
Pada prinsipnya penatalaksanaan asma klasifikasikan menjadi: penatalaksanaan asma akut dan jangka panjang:
1)Penatalaksanaan asma akut (saat serangan)
xv
Pada serangan ringan, obat yang digunakan β2 agonis kerja cepat yang sebaiknya bentuk inhalasi. Pada keadaan tertentu (seperti ada riwayat serangan berat) kortikosteroid oral diberikan dalam 3- 5 hari.
Pada serangan sedang diberi β2 agonis kerja cepat dan kortikosteroid oral. Pada dewasa dapat ditambah ipratropium bromida inhalasi, aminofilin IV. Bila perlu diberi oksigen dan cairan IV.
Pada serangan berat pasien dirawat dan diberi oksigen, cairan IV, β2 agonis kerja cepat, ipratropium bromida inhalasi, kortikosteroid IV, dan aminofilin IV. Pemberian obat bronkodilator diutamakan dalam bentuk inhalasi menggunakan nebuliser. (Depkes RI, 2008).
2)Penatalaksanaan asma jangka panjang
Penatalaksanaan asma jangka panjang bertujuan mengontrol asma dan mencegah serangan. Prinsip pengobatan jangka panjang meliputi: Edukasi, obat asma (pengontrol dan pelega), dan menjaga kebugaran (Sundaru, 2007).
xvi
Obat yang termasuk pengontrol antara lain: kortikosteroid inhalasi dan sistemik, sodium kromoglikat, Nedokromil sodium, Metilsantin, Agonis β2 kerja lama inhalasi dan oral, Leukotrien modifier, Antihistamin generasi ke-2, dll. Obat yang termasuk pelega antara lain: Agonis beta-2 kerja singkat, kortikosteroid sistemik, antikolinergik, aminofilin, adrenalin, dll.
Edukasi mencakup kapan pasien berobat, mencari pertolongan, mengenali gejala serangan asma secara dini, mengetahui obat-obat pelega dan pengontrol serta cara dan waktu penggunaan, menghindari faktor pencetus, dan kontrol teratur (Depkes RI, 2008).
Selain edukasi dan obat-obatan diperlukan juga menjaga kebugaran antara lain dengan melakukan senam asma. Pada dewasa, dengan Senam Asma Indonesia yang teratur, asma terkontrol dapat terjaga. Dengan melaksanakan ketiga hal diatas diharapkan tercapai tujuan penanganan asma, yaitu asma terkontrol (Yayasan Asma Indonesia, 2007).
Tabel 2.2 Tingkat Kontrol Asma Tingkatan Asma Terkontrol
Karakteristik Terkontrol Terkontrol
Sebagian
Tidak
Terkontrol
Gejala harian Tidak ada (≤ 2 kali perminggu)
> dua kali seminggu
xvii
Pembatasan aktivitas Tidak ada Sewaktu-waktu dalam seminggu
Kebutuhan akan reliever atau terapi rescue
Eksaserbasi Tidak ada Sekali atau lebih dalam setahun
Sekali dalam seminggu
Sumber : GINA 2006.
Terkontrol Pemeliharaan dan Langkah Kontrol
Terendah
Terkontrol Sebagian Tingkat terapi untuk mencapai kontrol
Tidak terkontrol Tingkat sampai terkontrol penuh
Eksaserbasi Terapi eksaserbasi
Jika diperlukan 案 agonis kerja cepat
Obat Pengontrol
xviii dosis rendah dosis rendah +案
agonis kerja
Gambar 2.1 Penatalaksanaan asma berdasarkan kontrol berdasarkan kontrol untuk anak usia > 5 tahun, remaja dan dewasa
Sumber: GINA (2006), Surjanto (2008)
2. Asthma Control Test
Tujuan utama pengobatan asma adalah mencapai kontrol yang adekuat. Penatalaksanaan asma berdasarkan kontrol meliputi prinsip penatalaksanaan penyakit kronik termasuk penilaian periodik, tujuan dan terapi perorangan (Surjanto, 2008).
xix
Saat ini diperkirakan ada sekitar 5 alat ukur berupa kuesioner dengan atau tanpa pemeriksaan fungsi paru. Salah satu yang terkenal adalah: Asthma Control Test (ACT). ACT diperkenalkan oleh Nathan et al. (2004) yang bertujuan memudahkan dokter dan pasien dalam mengevaluasi penderita asma yang berusia lebih dari 12 tahun dan menetapkan terapi pemeliharaannya. Kuessioner ini terdiri dari lima pertanyaan tentang gangguan aktivitas karena gejala asma, penggunaan obat pelega napas, penilaian pasien tentang seberapa terkontrol penyakit mereka. Kuessioner ini telah divalidasi sehingga dapat dipakai secara luas untuk menilai dan memperbaiki kondisi asma seseorang (Nathan et al., 2004; Yunus 2005).
Kuesioner ACT ini telah di uji coba di poliklinik alergi-imunologi klinik, Departemen Ilmu Penyakit Dalam RSCM dengan hasil keandalan internal 83%, keandalan interklas 92%, kesahihan dengan fungsi paru 24% dan kesahihan dengan penilaian klinis 74% sehingga dapat disimpulkan ACT ini dapat dipakai di masyarakat Indonesia (Sundaru, 2007).
xx
3. Tidur
a. Fisiologi Tidur
Tidur didefinisikan sebagai suatu keadaan bawah sadar di mana orang tersebut dapat dibangunkan dengan pemberian rangsangan sensorik atau dengan rangsangan lainnya (Guyton dan Hall, 1997). Orang dewasa membutuhkan waktu sekitar tujuh setengah jam tiap malam. (Kaplan dan Sadock, 2000).
Pada orang dewasa, tahap tidur dibagi menjadi tidur REM dan tidur non-REM (stadium 1 sampai 4). Dua taraf ini saling bergantian dalam siklus yang bertahan antara 70 sampai 120 menit. Secara umum, 4 sampai 6 siklus NREM-REM terjadi tiap malam. (Guyton dan Hall, 1997). Tahapan tidur normal yakni:
Tahap 0 adalah periode kesadaran penuh dengan mata tertutup, yang terjadi sesaat sebelum tidur. Tonus otot cenderung meningkat, aktivitas alpha meningkat dengan peningkatan rasa kantuk (Kaplan dan Sadock, 2000).
Tahap 1 disebut tahap permulaan tidur karena menunjukkan transisi singkat dari periode sadar menuju tidur. Didapat amplitudo rendah, aktivitas beta dan theta lebih lambat (4-7 siklus per detik). Tahap 1 merupakan 5% dari total periode waktu tidur (Kaplan dan Sadock 2000).
xxi
EEG tegangan tinggi, diikuti oleh yang lebih lambat. Tahap 2 merupakan 45-55% dari periode total tidur (Kaplan dan Sadock, 2000).
Tahap 3 dicirikan 20-50% aktivitas gelombang delta tegangan tinggi frekuensi 1-2 siklus per detik. Seperti tahap 2, tonus otot meningkat, tetapi tidak ada gerakan mata (Kaplan dan Sadock, 2000).
Tahap 4 terjadi saat gelombang delta menyusun > 50% rekaman EEG. Tahap 3 dan 4 sering sulit dibedakan dan secara umum disebut slow-wave sleep dan merupakan 15-20% waktu tidur (Kaplan dan Sadock, 2000).
Tidur REM menghasilkan pola EEG yang menyerupai tidur NREM tingkat I, disertai mimpi aktif, tonus otot sangat rendah, peningkatan aktivitas otot involunter, frekuensi jantung dan nafas tidak teratur, gerakan otot tidak teratur (pada mata menyebabkan gerakan bola mata cepat) dan lebih sulit dibangunkan. Tahap ini merupakan 20-25% dari waktu tidur total dan sering dikenal pula dengan tidur desynchronized (Stradling, 1995).
Urutan tahap tidur selama siklus tidur awal adalah: tahap NREM 1, 2, 3, 4, 3, dan 2; kemudian tahap REM. Pada dewasa muda, tidur REM merupakan 25% waktu tidur total. Pada dewasa muda, dari bangun sampai tahap NREM memerlukan waktu kira-kira 90 menit sebelum periode REM pertama yang disebut sebagai REM latency. (Kaplan dan Sadock, 2000).
xxii
waktu tidur bayi dan secara bertahap meningkat sampai dewasa dengan panjang siklus 70-100 menit selama masa dewasa. (Saisan et al., 2008).
Saklar untuk tidur adalah nucleus preoptic ventrolateral (VLPO) di hipotalamus anterior. Area ini akan aktif saat tidur dan menggunakan neurotransmitter inhibisi GABA dan galanin untuk memulai tidur dengan menghambat daerah rangsangan otak. Nukleus VLPO menghambat daerah bangun. Neuron hypocretin di hipotalamus lateral membantu menstabilkan saklar ini. Jatuh tertidur adalah hasil dari pemutusan fungsional antara batang otak dan thalamus rostral dengan korteks otak (Pinzon, 2010).
b. Perubahan kardiovaskular dan respirasi selama tidur
Selama tidur NREM, denyut jantung dan tekanan darah turun sekitar 10%. Dalam tidur NREM, ada pengurangan aliran simpatis dan dominasi dari parasimpatis berdasar percobaan Somers (1993) yang merekam aktivitas nervus peroneus orang sehat ketika bangun dan pada berbagai stadium tidur.
Selama fase tidur REM, juga ada aktivitas fasik yang terjadi dalam letupan. Aktivitas letupan fasik dapat menuntun pada kedua periode peningkatan dan periode penurunan denyut jantung (Pack, 2008).
xxiii
ventilasi berkaitan dengan kejadian fasik tidur REM. Baik percepatan maupun perlambatan laju respirasi keduanya ditemukan penurunan ventilasi.
Aktivitas otot interkosta dan muskulus respiratori aksesorius berkurang bersamaan inhibisi general tonus otot skelet selama tidur REM. Resistensi saluran napas atas meningkat progresif dari stadium 1 ke stadium 2, 3, dan 4 fase tidur NREM. (Bradley dan Phillipson, 2005). Respon ventilasi terhadap hipoksia dan karbon dioksida menurun dalam fase tidur NREM dibanding keadaan terjaga. Penurunan lebih lanjut pada fase REM. (Pack, 2008).
Setelah stadium slow wave sleep terlewati, input respirasi mekanik berkurang dan pernapasan lebih diatur oleh sistem kontrol metabolik. Kontrol respirasi lebih stabil. Volume ventilasi per menit berkurang 1- 2 L per menit, PCO2 arteri meningkat 2-8 mmHg, dan PaO2 arteri menurun 5-10 mmHg dibanding keadaan terjaga (Bradley dan Phillipson, 2005).
Keadaan terbangun menghasilkan peningkatan denyut nadi, tekanan darah dan ventilasi. Stimulus respirasi seperti oklusi saluran napas, peningkatan resistensi saluran napas, hipoksia, dan hiperkapnia dapat menuntun terbangun dari tidur. Stimulus respirasi yang utama untuk membangunkan adalah derajat usaha pernapasan (Pack, 2008).
c. Kuantitas dan kualitas Tidur
xxiv
adalah total waktu individu tidur (George dan Kryger, 2008). Kualitas dan kuantitas tidur dipengaruhi oleh sejumlah faktor antara lain:
1)Pengaruh umur
Pola tidur-bangun berubah sesuai bertambahnya umur. Pada masa neonatus, lama tidur sekitar 18 jam dan sekitar 50% adalah tidur REM.. Usia satu tahun lama tidur sekitar 13 jam dan 30% adalah tidur REM. Waktu tidur menurun tajam setelah itu. Dewasa muda membutuhkan waktu tidur 7-8 jam dengan NREM 75% dan REM 25%. (Amin, 2007). 2)Rutinitas harian dan Motivasi tidur
Rutinitas yang variatif memengaruhi tidur. Pekerja shift malam dapat mengalami kesulitan tidur. Berdasarkan siklus sirkadian, tubuh mempersiapkan untuk tidur di malam hari dengan menurunkan suhu tubuh dan melepaskan hormon melatonin. Hasrat untuk tetap terjaga dan siaga membantu mengatasi rasa kantuk dan tidur. (Neubauer, 1999). 3)Aktivitas fisik dan latihan
Aktivitas meningkatkan kelelahan dan mempromosikan relaksasi tidur. Hal ini terlihat bahwa aktivitas fisik meningkatkan tidur fase REM dan NREM (Division of Sleep Medicine Harvard University, 2007). 4)Kebiasaan konsumsi
xxv
Kafein merupakan stimulator sistem saraf pusat. Untuk sebagian besar orang, minuman berkafein mengganggu kemampuan untuk tidur. Sebagai contoh, minuman kafein, kopi, teh, minuman kola, dan coklat.
Nikotin menstimulasi tubuh dan perokok sering mendapati kesulitan jatuh tidur. Perokok biasanya mudah terbangun dan tidur singkat. (Division of Sleep Medicine Harvard University, 2007).
5)Faktor lingkungan dan budaya
Sebagian besar orang tidur terbaik saat berada dalam lingkungan rumah biasanya. Tidur di lingkungan baru dapat memengaruhi tidur REM maupun NREM. (Kaplan dan Sadock, 2000). Budaya, keyakinan, dan kebiasaan individu dapat memengaruhi tidur. (Saisan et al., 2008).
6)Stres psikologis dan Gangguan mental
Situasi hidup dapat menyebabkan stress psikologis. Seseorang yang mengalami stress mungkin kesulitan mendapatkan jumlah tidur yang cukup sesuai kebutuhan dan jumlah fase tidur REM menurun cenderung meningkatkan ansietas dan stress (Saisan et al., 2008).
7)Penyakit
xxvi d. Gangguan Tidur
1)Macam
Klasifikasi gangguan tidur yakni International Classification Disorder (ICSD) dan DSM IV. DSM-IV mengandung total 12 penyakit. Klasifikasi lengkap gangguan tidur DSM-IV pada lampiran 8. Ada empat golongan utama gangguan tidur menurut penyebab (Durand, 2007): a) Gangguan tidur primer, meliputi disomnia dan parasomnia b) Gangguan tidur karena kelainan mental
c) Gangguan tidur karena kondisi medis umum d) Subtansi penginduksi gangguan tidur.
International Classification of Disease membuat klasifikasi gangguan tidur karena hipoventilasi sebagai berikut: Gangguan tidur terkait hipoventilasi alveolar nonobstruktif idiopatik; Congenital Central Alveolar Hypoventilation Syndrome; Gangguan tidur terkait hipoventilasi karena patologi jaringan parenkim paru atau vascular; Gangguan tidur terkait hipoventilasi karena obstruksi saluran napas bawah; Gangguan tidur terkait hipoventilasi karena kelainan dinding dada dan neuromuscular (Casey et al., 2007)
e. Penatalaksanaan
xxvii
produktif, mengembalikan kemampuan konsentrasi, dan mengurangi keluhan saat bangun tidur. Terapi yang dipilih harus yang memberikan efek samping minimal (Dwiprahasto, 2010).
Penanganan gangguan tidur dilakukan dari berbagai segi yakni medis, lingkungan, dan psikologis. Langkah pertama untuk mengatasi insomnia sekunder terhadap gangguan medik atau psikiatrik adalah mengoptimalkan terapi terhadap penyakit yang mendasarinya (Amin, 2007).
1)Terapi non-Farmakologi
Sebagian besar ahli dan guidelines merekomendasikan terapi insomnia diawali terapi nonfarmakologi (Morin, 2006; Leopando et al., 2003; Smith et al., 2002).
a) Cognitive behavior therapy
Membantu mengubah keyakinan dan kebiasaan yang keliru tentang tidur (misal harapan yang tidak realistis dan miskonsepsi), teknik pelatihan (memahami tujuan hidup, menghadapi masalah, planning coping respons, reappraisal dan pergeseran perhatian).
xxviii
c) Terapi Relaksasi dengan melakukan penekanan dan relaksasi pada kelompok otot yang berbeda, biofeedback, visual dan auditory feedback untuk menurunkan rangsang somatik, meditasi, dan hinopsis. d) Sleep Restriction (Paradoxical intention therapy)
Menggunakan pendekatan paradoksikal yaitu pasien memanfaatkan waktu di tempat tidur yang terbatas (dikaitkan dengan lamanya waktu tidur). Waktu di tempat tidur selanjutnya ditingkatkan dengan atau dikurangi secara progresif, tergantung pada perbaikan atau perburukan kualitas dan lamanya tidur.
e) Terapi pengendalian rangsang dengan menghindari sinar lampu terang suara gaduh, dan suhu ekstrim, makan besar, kafein, rokok dan alkohol di malam hari
f) Temporal Control Measure dengan menerapkan waktu bangun yang konsisten, meminimalkan tidur / istirahat siang.
Durand (1988) dan Regestein (1990) menyarankan beberapa penerapan kebiasaan tidur yang baik antara lain:
a) Menetapkan rutinitas dan waktu bangun regular yang sama setiap hari b) Batasi atau hentikan zat yang bekerja di SSP (kafein, nikotin, alcohol,
xxix
c) Naik ke tempat tidur hanya setelah merasa mengantuk dan bangkit dari tempat tidur bila tidak dapat tidur dalam 15 menit dan minum susu sebelum tidur
d) Hindari tidur sekejap siang hari (kecuali menyebabkan tidur malam lebih baik)
e) Dapatkan kebugaran fisik dengan rajin olahraga pagi secara bertahap f) Batasi aktivitas di kasur pada aktivitas membantu induksi tidur, hindari
stimulasi malam seperti aktivitas berat, ganti televisi dengan radio, bacaaan santai
g) Kurangi suara keras dan cahaya di tempat tidur
h) Makan pada waktu yang teratur setiap hari dengan diet berimbang dan membatasi lemak ; hindari makan besar dalam jumlah besar sebelum tidur
i) Hindari perubahan suhu udara ekstem di kamar misal terlalu panas atau dingin
j) Lakukan relaksasi malam seperti relaksasi otot progresif atau meditasi 2)Terapi Farmakologi
xxx
a) Obat Hipnotik Golongan Benzodiazepin
Benzodiazepin beraksi sebagai antagonis reseptor GABA dengan menurunkan latensi onset tidur dan ketahanan bangun setelah onset tidur. Benzodiazepin bermanfaat sebagai terapi jangka pendek insomnia. Penggunaan lebih dari 4 minggu meningkatkan risiko ketergantungan (kebutuhan kronis dan bersifat kompulsif serta fenomena putus obat). Benzodiazepin dapat menyebabkan depresi pernapasan, terutama pada pasien dengan penyakit pulmoner.
b) Obat Hipnotik Golongan Non Benzodiazepin
Obat golongan non benzodiazepin berdampak minimal pada tahapan tidur dan tidak terjadi fenomena REM sleep rebound seperti benzodiazepin. Obat golongan ini untuk terapi insomnia antara lain: zolpidem, zaleplon, dan eszopiclon.
c) Barbiturat, Opiat, dan Antidepresan
xxxi
minggu). Penggunaan waktu lebih lama meningkatkan toleransi, ketergantungan fisik dan psikologis serta efek samping agitasi, kebingungan, mimpi buruk, halusinasi, letargi, dan hangover.
d) Agonis Reseptor Melatonin
Ramelteon bekerja sebagai agonis reseptor melatonin diindikasikan perawatan insomnia yang dikaraktertistikkan oleh kesulitan jatuh tertidur.
3)Pemberian Suplemen dan Obat Herbal
Beberapa jenis bahan obat alam dan suplemen (seperti lavender, melatonin, akar valerian, St.John’s wort, niasin, glutamine, dan I-tryptophan dilaporkan membantu gejala insomnia (Buscemi et al., 2004).
4. Hubungan Asma dengan Tidur
Majde dan Kruger (2005) menyatakan sampai sekarang masih belum jelas apakah mengalami gejala asma akan mengganggu tidur atau sebaliknya kualitas tidur yang buruk berefek pada gejala asma. Janson et al. (1990) dan Bhagat et al. (1997) dalam Hanson dan Chen (2008) melaporkan individu asma mengalami tidur buruk dibandingkan normal. Akan tetapi, Chung et al. (2006) menunjukkan hubungan tidur yang buruk dengan peningkatan gejala asma.
xxxii
berlebih di siang hari. Ada pengurangan yang signifikan dalam efisiensi tidur pada pasien asma dibanding individu normal (Martin dan Schlegel, 1998).
Gangguan respirasi selama tidur NREM mengganggu periode siklus normal REM sepanjang malam, mencegah progesivitas dan mengurangi total jumlah tidur REM. Padahal, ketika seseorang kekurangan tidur REM, maka akan merasakan tidur kurang nyenyak dan menimbulkan rasa kantuk berlebih (Punjabi et al., 2002). Studi Punjabi (2002) terhadap pasien gangguan tidur karena masalah pernapasan menunjukkan index apnea, hipopnea, derajat pemutusan tidur, dan derajat hipoksemia nokturnal berhubungan dengan peningkatan rasa kantuk di siang hari yang diukur dengan Multiple Sleep Latency Test secara independent.
Selain itu, asma sering memburuk pada malam hari atau dikenal dengan asma nokturnal. Turner-Warwick (1988) melakukan studi terhadap 7792 pasien asma, dilaporkan 74% terbangun dengan gejala asma paling sedikit sekali seminggu, 64% melaporkan gejala asma terjadi paling sedikit tiga malam per minggu, dan 40% dilaporkan mengalami gejala asma tiap malam serta 53% kematian asma terjadi antara tengah malam sampai jam 8 pagi. Pasien asma nokturnal digolongkan sebagai asma tidak terkontrol dan intensitas pengobatan disesuaikan dengan panduan yang dipublikasikan.
xxxiii
bagian pertama tidur. Fungsi paru dan responsivitas saluran napas bervariasi sesuai ritme sirkadian, dengan titik terendah dalam fungsi paru terjadi kira-kira jam 4 pagi. Jumlah sel inflamasi dan level mediator inflamasi pada paru terlihat meningkat selama malam hari. Pada asma, peran relatif sirkadian dan sistem tidur menjadi subjek kontroversi (Martin dan Schlegel, 1998).
Gejala asma nokturnal seperti batuk dispneu dapat mengganggu tidur. Pasien asma lebih sering mengalami rasa kantuk di siang hari (daytime sleepiness) dan mengeluh sulit jatuh tertidur atau sering terbangun lebih awal daripada subjek tanpa asma (Janson et al., 1996). Polisomnografi pada pasien asma nokturnal menunjukkan penurunan efisiensi tidur (waktu lama tidur dibanding waktu berada di kasur) dan meningkatkan frekuensi terbangun.
Pada beberapa pasien asma, variasi sirkadian dari fisiologi saluran napas memberikan peningkatan tercetusnya sleep disordered breathing antara tengah malam sampai jam 8 pagi. Proses yang mendasarinya diperkirakan berasal dari pengaruh proses inflamasi (Bender dan Leung, 2005).
xxxiv
Teofilin secara umum dianggap sebagai pengobatan asma nokturnal yang efektif, terutama jika jadwal dosis pemberian dibangun untuk mencapai level puncak yang pada malam hari ketika pembatasan saluran napas terbesar (Barnes et al., 1982). Akan tetapi, teofilin termasuk golongan metilxantin yang memiliki efek seperti kafein yakni mengganggu tidur.
Hasil penelitian Hanson dan Chen (2008) menunjukkan bahwa kualitas tidur yang buruk memprediksikan gejala asma yang lebih parah keesokan harinya, nilai prediksi peak expiratory force (PEF) lebih rendah dan kadar keluaran kortisol harian yang lebih rendah.
5. Pittsburgh Sleep Quality Index
Buysse et al. mendesain suatu pengukuran kualitas tidur yang dikenal sebagai Pittsburgh Sleep Quality Index (PSQI). PSQI didesain untuk menyediakan pengukuran kualitas tidur yang reliabel, valid, dan terstandardisasi. Tidak perlu pelatihan untuk penggunaan kuesioner tidur ini. Revisi terakhir pada tahun 2005 pada sistem penilaian PSQI (Rush et al., 2000).
xxxv
PSQI terdiri 19 pertanyaan. Pertanyaan untuk diri sendiri terdiri 15 pertanyaan pilihan ganda yang menanyakan tentang frekuensi gangguan tidur dan kualitas tidur subjektif serta 4 pertanyaan uraian yang menanyakan tentang jam tidur, jam bangun, masa laten tidur, dan durasi tidur. Lima pertanyaan untuk pasangan tidur berupa soal pilihan ganda yang menilai gangguan tidur. Pertanyaan untuk diri sendiri saja yang dihitung dalam skor (Buysse, 1989).
xxxvi
Keterangan :
C. Hipotesis
Berdasarkan tinjauan pustaka dan kerangka pemikiran diatas, maka hipotesis dalam penelitian ini adalah: “Ada perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol di RSUD Dr. Moewardi Surakarta”.
BAB III
METODE PENELITIAN
: Variabel yang diteliti
: Variabel yang tidak diteliti
xxxvii 2. Jenis Penelitian
Penelitian ini merupakan penelitian observasional analitik dengan pendekatan cross sectional, yaitu variabel bebas (faktor risiko) dan variabel tergantung (efek) diobservasi hanya sekali pada saat yang sama. (Taufiqurrahman, 2004).
3. Lokasi dan Waktu Penelitian
Penelitian dilakukan di Rumah Sakit Umum Daerah Dr.Moewardi Surakarta pada bulan April sampai Juni 2010
4. Subjek Penelitian a. Populasi Penelitian
Semua pasien asma yang memeriksakan diri di Poliklinik Paru maupun yang sedang dirawat inap di Bangsal Anggrek 2 RSUD Dr.Moewardi pada bulan April sampai Juni 2010.
b. Sampel Penelitian
Setiap pasien asma yang memeriksakan diri di Poliklinik Paru maupun yang sedang dirawat inap di Bangsal Anggrek 2 RSUD Dr.Moewardi pada bulan April sampai Juni 2010 yang masuk dalam kriteria inklusi dan tidak memenuhi kriteria ekslusi.
xxxviii 1)Pasien berumur 18 tahun ke atas.
2)Pernah didiagnosis menderita asma oleh dokter ahli paru dalam berbagai derajat berat asma di RSDM Dr. Muwardi Surakarta
3)Bersedia mengikuti penelitian dan menandatangani informed consent. b. Kriteria Eksklusi:
1)Menderita penyakit lain dengan diagnosis banding asma 2)Pasien yang buta huruf dan tidak bisa membaca
5. Teknik Sampling
Pengambilan sampel dilakukan secara non probability sampling yakni purposive sampling dimana setiap yang memenuhi kriteria di atas dimasukkan dalam penelitian sampai kurun waktu yang ditetapkan (Murti, 2006).
Jenis purposive sampling yang akan digunakan adalah fixed-exposure sampling. Fixed exposure sampling merupakan skema pencuplikan yang dimulai dengan memilih sampel berdasarkan status paparan subjek yang sudah fixed. (Murti, 2006).
xxxix
鰸 Ἀd 2 Ἀ案
(Dahlan, 2008)
Keterangan:
α,β : Tingkat kemakmuran (α = 0,05 dan β = 0,2)
maka nilai Zα dan Zβ adalah 1,96 dan 0.842
P1 : Proporsi efek standar dari pustaka
P2 : Proporsi yang diteliti (clinical judgement)
P : ½ (P1+P2)
Q : 1-P
Dari hasil perhitungan rumus, besar sampel yang didapatkan adalah 89 sampel untuk tiap kelompok. Namun, karena keterbatasan waktu, maka penelitian ini hanya akan diambil 60 sampel yang terdiri dari 30 sampel kelompok yang diteliti dan 30 sampel kelompok kontrol. Hal ini telah sesuai dengan “Role of Thumb” atau patokan dasar umum, setiap penelitian yang datanya akan dianalisis secara statistik dengan analisis bivariat membutuhkan sampel minimal 30 subyek penelitian (Murti, 2006).
xl Keterangan:
ACT : Asthma Control Test PSQI : Pittsburgh Sleep Quality 7. Identifikasi Variabel Penelitian
Penderita Asma di RSUD Dr. Moewardi Surakarta
Asma Terkontrol Asma tidak terkontrol Kriteria Inklusi Kriteria Eksklusi
Mengisi kuissioner ACT
Mengisi kuisioner PSQI Mengisi kuisioner PSQI
Kualitas tidur baik
Kualitas tidur buruk
Kualitas tidur baik
Kualitas tidur buruk
Tabel 2x2
Analisis bivariat Uji Chi Square dan
xli
1. Variabel bebas : Kontrol asma menurut kriteria ACT 2. Variabel tergantung : Kualitas tidur menurut kriteria PSQI
3. Variabel perancu : Umur, penyakit dengan diagnosis banding asma, gangguan medis lain yang dapat menyebabkan gangguan tidur, gangguan mental yang dapat menyebabkan gangguan tidur, gangguan tidur akibat zat, subjektivitas responden dalam mengisi kuesioner.
8. Definisi Operasional Variabel Penelitian
1. Kontrol Asma menurut kriteria Asthma Control Test (ACT)
a. Definisi: Yang termasuk dalam kategori asma terkontrol adalah pasien dengan skor ACT ≥ 20, sedangkan kategori asma tidak terkontrol adalah pasien dengan skor ACT≤ 19 (GINA, 2006).
b. Sumber data: Data primer pasien c. Alat ukur: Kuesioner ACT
d. Skala pengukuran: Nominal dikotomik, mengkategorikan menjadi asma terkontrol dan tidak terkontrol.
2. Kualitas tidur menurut kriteria Pittsburgh Sleep Quality (PSQI)
a. Definisi: Kualitas tidur dinilai baik jika total nilai (global score) ≤ 5 sedangkan kualitas tidur dinilai buruk jika total nilai (global score) > 5 (Backhaus et al., 2002). b. Sumber data: Data primer pasien
c. Alat ukur : Kuesioner PSQI
xlii 3. Jenis kelamin
a. Definisi: Jenis kelamin sampel dibedakan menjadi laki-laki dan perempuan. b. Alat ukur: Wawancara
c. Skala pengukuran: Nominal 4. Umur
a. Definisi: Umur sampel adalah selisih hari kelahiran dengan ulang tahun terakhir saat penelitian berlangsung (Mulyono et al., 2003).
b. Alat ukur: Wawancara c. Skala pengukuran: Rasio 5. Ras
a. Definisi: Ras sampel penelitian adalah adalah WNI keturunan asli Indonesia. b. Alat ukur: Wawancara
c. Skala pengukuran: Nominal
6. Penyakit dengan diagnosis banding asma: a. Definisi
1) Gagal jantung adalah sindroma klinis ditandai oleh sesak napas dan fatigue (saat istirahat atau saat aktivitas) yang disebabkan kelainan struktur atau fungsi jantung (Panggabean, 2006).
xliii
3) Emboli paru merupakan kejadian obstruksi sebagian atau total sirkulasi arteri pulmonalis atau cabang-cabang akibat tersangkutnya emboli trombus atau emboli yang lain (Rahmatullah, 2006).
b. Alat ukur: Wawancara dan rekam medis c. Skala pengukuran: Nominal
7. Gangguan medis lain yang dapat menimbulkan gangguan tidur
a. Definisi: gangguan tidur yang terjadi karena akibat dari gangguan medis umum seperti gagal jantung, hipertensi, diabetes melitus, osteoarthritis, gagal ginjal, kejang nokturnal, nyeri kepala (cephalgia), refluks gastroesofagus, parkinson, stroke (Welsh, 2003).
b. Alat ukur: Wawancara dan rekam medis c. Skala Pengukuran: Nominal
8. Gangguan mental yang dapat mengganggu tidur
a. Definisi: Gangguan tidur berupa insomnia pada gangguan depresif berat, dementia, gangguan kecemasan umum, gangguan Bipolar II dan episode manik ataupun hipersomnia pada gangguan mood, gangguan bipolar I fase terdepresi (Frances et al., 1995).
b. Alat ukur : Wawancara dan rekam medis c. Skala pengukuran: Nominal
xliv
a. Definisi: Gangguan tidur yang berkembang dalam satu bulan akibat intoksikasi atau putus zat. Subtansi zat yang dapat menyebabkan gangguan tidur antara lain: narkoba, obat penghambat beta, kafein, alkohol, obat hipnotik-sedatif, kemoterapi (Kaplan dan Sadock, 2000).
b. Alat ukur: Wawancara dan rekam medis c. Skala Pengukuran: Nominal
9. Alat dan Bahan Penelitian 1. Informed Consent
2. Kuesioner ACT, Kuesioner PSQI, Kuesioner riwayat penyakit dan riwayat konsumsi zat 10. Cara Kerja
1. Melakukan wawancara dengan pasien yang telah didiagnosis asma meliputi: a. Wawancara tentang data diri pasien (nama, umur, jenis kelamin, pendidikan,
pekerjaaan, dan alamat).
b. Menjelaskan maksud, tujuan, prosedur, serta manfaat penelitian kepada pasien dan mendapat persetujuan keikutsertaan dalam penelitian dengan penandatanganan informed consent.
c. Pengisian kuesioner Asthma Control Test (ACT)
d. Pengisian kuesioner Pitsburgh Sleep Quality Index (PSQI)
e. Pengisian kuesioner penyakit penyerta dan riwayat konsumsi zat
2. Cara mengisi kuesioner ACT dan PSQI
xlv
b. Mendampingi pasien pada waktu pengisian kuesioner c. Mempersilakan pasien bertanya bila menemui kesulitan
d. Jika pasien tidak dapat mengisi sendiri, maka peneliti dapat melakukan wawancara terhadap pasien untuk pengisian kuesioner
3. Menghitung skor total ACT dan mengelompokanya dengan cara:
a. Setiap soal dalam kuesioner masing-masing pilihan jawabannya mempunyai skor 1-5.
b. Skor tiap soal tergantung jawaban pasien
c. Skor tiap soal dijumlah dan didapatkan skor total yang kemudian dikelompokkan menjadi asma terkontrol jika skor total ≥ 20 dan asma tidak terkontrol jika skor ACT ≤19 (GINA, 2006).
4. Menghitung skor total PSQI
a. Setiap soal kuesioner PSQI mempunyai sistem skoring tersendiri b. Skor tiap soal tergantung jawaban pasien
c. Skor tiap soal dijumlah dan didapat skor total yang kemudian dikelompokkan menjadi kualitas tidur baik jika skor total ≤ 5 sedangkan kualitas tidur buruk jika skor total > 5 (Buysse, 1989).
5. Menilai perbedaaan kualitas tidur menurut PSQI pada pasien asma terkontrol dan tidak terkontrol menurut ACT.
xlvi
Karakteristik data sampel berskala kategorikal dideskripsikan dalam frekuensi dan persen. Karakteristik data sampel berskala kontinu dideskripsikan dalam frekuensi, mean, dan deviasi standar.
Data penelitian dianalisis dengan program SPSS (Statistical Package for Social Sciences) 17.0 for Windows. Analisa data statistik yang digunakan dalam penelitian ini adalah diawali dengan analisa bivariat uji chi square selanjutnya dianalisis bersama dengan analisis regresi logistik ganda guna mencari Odds Ratio, Confidence Interval 95% dan nilai p.
Pertama, variabel bebas dan perancu akan dianalisis masing-masing secara bivariat terhadap variabel tergantung dengan menggunakan uji chi square untuk mengetahui apakah hubungan yang teramati antara kedua variabel secara statistik bermakna ataukah peran peluang terlalu besar hingga keterkaitan yang teramati tidak bermakna. Data diolah dengan menggunakan metode statistik uji Chi-square (X2) dengan taraf signifikansi (α) 0,05. Hubungan antara kedua variabel bermakna bila faktor peluang atau nilai p kurang dari 5% (p<0,05).
xlvii
yang pada analisis bivariat menunjukkan hubungan yang bermakna dan mempunyai nilai p<0,25 (Dahlan, 2009).
Penghitungan odds ratio dilakukan untuk mengetahui seberapa kuat hubungan kualitas tidur dengan kontrol asma. Dalam model regresi logistik, rumus OR = exp (β). Interpretasi OR disajikan dalam Tabel 3.1.
Tabel 3.1 Interpretasi OR (rule of thumbs)
OR Interpretasi
1 Tidak ada hubungan
>1 hingga < 1,5 Terdapat hubungan lemah
≥1,5 hingga < 3 Terdapat hubungan sedang
≥3 hingga <10 Terdapat hubungan kuat
≥10 Terdapat hubungan sangat kuat
Perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol dianalisis dengan model analisis regresi logistik dengan sekaligus mengontrol pengaruh variabel perancu umur, riwayat penyakit penyerta dengan persamaan sebagai berikut: (Murti, 2006).
Ln
1 鰸 d 案 案 案
Dimana:
p = probabilitas pasien asma untuk mengalami kualitas tidur buruk 1-p = probabilitas pasien asma untuk mengalami kualitas tidur baik
xlviii
= keberadaan riwayat penyakit penyerta (0: tidak ada, 1: ada)
Keberadaan kerancuan (confounding factor) taksiran OR perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol oleh variabel perancu umur dan riwayat penyakit penyerta ditemukan dengan cara membandingkan hasil estimasi OR yang mengontrol faktor perancu (adjusted estimate) dari analisis regresi logistik ganda dengan hasil estimasi OR yang tidak mengontrol faktor perancu tersebut (crude estimate) dari hasil analisis bivariat.
Apabila terdapat perbedaan antara OR taksiran kasar (crude estimate) dan OR taksiran yang mengontrol kerancuan (adjusted estimate) sebesar10-20% atau lebih, maka taksiran kasar tersebut dikatakan telah mengalami bias. Jika taksiran kasar OR mengandung bias, maka taksiran OR yang digunakan adalah taksiran yang mengendalikan pengaruh faktor perancu.
BAB IV
HASIL PENELITIAN
A. Karakteristik Sampe
Distribusi Sampel Berdasarkan Jenis Kelamin
in Jumlah %
33 55
27 45
60 100
4.1 Persentase Sampel Menurut Jenis Kelamin ambar 4.1 menunjukkan selama penelitian, pen iri di RSUD Dr. Moewardi Surakarta paling bany berjumlah 33 orang (55%).
el 4.2 Distribusi Sampel Berdasarkan Umur
Dari Tabel 4.2 dan ti persentase terbanyak yaitu 23 orang (38,3%).
istribusi Sampel Berdasarkan Tingkat Pendidika
Dari Tabel 4.3 dan
dan Gambar 4.3 didapatkan tingkat pendidikan s A sebanyak 23 orang (38,3%), sedangkan tingkat
LTP sebanyak 9 orang (15%).
4.4 Distribusi Sampel Berdasarkan Pekerjaan Jumlah
dan Gambar 4.4 didapatkan persentase pekerja sta 24 orang (40%), sedangkan persentase pekerja
/ Mahasiswa sebanyak 5 orang (8,3%). Uji Tabulasi Silang atau Chi Square
penelitian ini dianalisa dengan uji chi square, de pakah hubungan yang teramati antara kedua var
12%
40% 10%
8%
lii
statistik bermakna. Penelitian ini mengamati hubungan antara variabel tergantung kualitas tidur dengan variabel bebas kontrol asma dan variabel perancu riwayat penyakit penyerta, umur, riwayat konsumsi zat. Adanya variabel perancu berpengaruh terhadap hasil analisis data yang didapat. Untuk mengendalikannya, dilakukan analisis regresi logistik. Setelah hasil uji chi square didapat,maka dapat dilihat nilai signifikansinya. Hubungan signifikan jika p<0,05. Selain itu, jika p<0,25, maka variabel tersebut memenuhi syarat analisis regresi logistik.
Tabel 4.5 Analisis Bivariat tentang Kualitas Tidur antara Pasien Asma Terkontrol dengan Tidak Terkontrol
Variabel
Kualitas Tidur
Total Crude
OR X
2
p Baik
n(%)
Buruk n(%)
liii
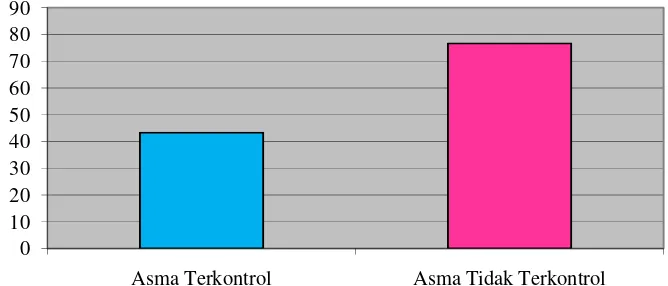
Dari Tabel 4.5 dan Gambar 4.5 didapatkan kelompok asma terkontrol sampel dengan kualitas tidur baik sebanyak 17 orang (56,7%) dan kualitas tidur buruk sebanyak 13 orang (43,3%). Pada kelompok asma tidak terkontrol, sampel dengan kualitas tidur baik sebanyak 7 orang (23,3%) dan kualitas tidur buruk sebanyak 23 orang (76,7%). Analisis bivariat terhadap hubungaan antara tingkat kontrol asma dengan kualitas tidur menunjukkan hubungan yang signifikan (p<0,05) dan memenuhi syarat analisis regresi logistik (p< 0,25) sehingga variabel kontrol asma dapat dianalisis regresi logistik. Pasien asma tidak terkontrol memiliki risiko untuk mengalami kualitas tidur buruk empat kali lebih besar daripada asma terkontrol (OR=4,3; CI95% 1,3 s.d. 14,7), tetapi hasil ini belum mengontrol pengaruh dari variabel perancu.
0
liv
Tabel 4.6 Analisis Bivariat tentang Kualitas Tidur antara Pasien yang disertai dengan riwayat penyakit penyerta dan tidak
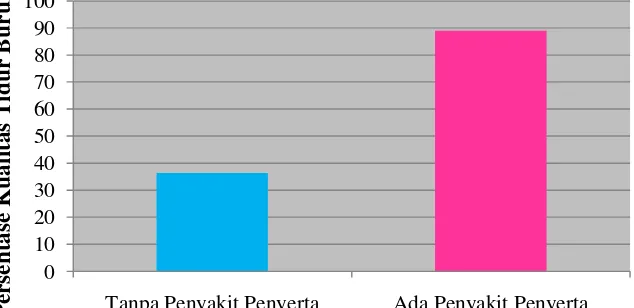
Variabel riwayat penyakit penyerta, sampel dengan kualitas tidur baik sebanyak 3 orang (11,1%) dan kualitas tidur buruk sebanyak 24 orang (88,9%). Analisis bivariat terhadap hubungan antara riwayat penyakit penyerta dengan kualitas tidur
0
Tanpa Penyakit Penyerta Ada Penyakit Penyerta
P
lv
menunjukkan hubungan yang signifikan (p<0,001) dan memenuhi syarat analisis regresi logistik (p<0,25) sehingga variabel perancu riwayat penyakit penyerta dapat dianalisis regresi logistik. Pasien asma dengan riwayat penyakit penyerta berisiko mengalami kualitas tidur buruk empat belas kali lebih besar daripada tanpa riwayat penyakit penyerta (OR=14; CI95% 3,5 s.d. 56,4), tetapi hasil ini belum mengontrol pengaruh dari variabel lain.
Tabel 4.7 Tabel Uji normalitas data umur (numerik) menurut kontrol asma
Kontrol asma berdasarkan skor ACT
Kolmogorov-Smirnov Sig
Umur Terkontrol 0.200
Tidak Terkontrol 0.197
Tabel 4.7 menunjukkan hasil uji normalitas terhadap distribusi data umur secara analitik. Uji Kolmogorov Smirnov digunakan karena sampel berjumlah >50. Dari tabel didapatkan nilai sig untuk asma terkontrol= 0,200 sedangkan untuk asma tidak terkontrol nilai sig= 0,197; maka dapat diambil kesimpulan bahwa distribusi umur terhadap kontrol asma normal karena nilai sig>0,005. Distribusi data umur terhadap variabel kontrol asma normal, sehingga dapat dilakukan analisis data pengaruh variabel umur terhadap kualitas tidur.
Tabel 4.8 Karakteristik data umur
Variabel n Mean Median SD
lvi
Tabel 4.8 menunjukkan bahwa mean dan median dari umur keduanya berada pada umur 48 tahun sehingga dalam pengkategorian umur selanjutnya dalam dua kategori yakni < 48 tahun dan ≥48 tahun
Tabel 4.9 Analisis Bivariat tentang Kualitas Tidur antara Pasien yang berumur <48 tahun dan ≥48 tahun
Variabel kelompok umur ≥48 tahun, sampel dengan kualitas tidur buruk sebanyak 24 orang (80%). Analisis bivariat terhadap hubungan antara umur dengan kualitas tidur
0
lvii
menunjukkan hubungan signifikan (p<0,05) dan memenuhi syarat analisis regresi logistik (p< 0,25) sehingga variabel umur dapat dianalisis regresi logistik. Pasien asma berumur ≥48 tahun berisiko mengalami kualitas tidur buruk enam kali lebih besar daripada umur <48 tahun (OR=6; CI95% 1,9 s.d. 19), tetapi hasil ini belum mengontrol pengaruh variabel lain.
Tabel 4.10 Analisis Bivariat tentang Kualitas Tidur antara Pasien yang disertai dengan riwayat konsumsi zat tertentu dan tidak
Variabel
Kualitas Tidur
Total Crude
OR X
2
p Baik
n(%)
Buruk n(%)
Tanpa riwayat konsumsi zat 19(40,4) 28(59,6) 47(100) - - - Ada riwayat konsumsi zat 5(38,5) 8(61,5) 13(100) 1,1 0,02 0,898
lviii C.ANALISIS REGRESI LOGISTIK GANDA
Berdasarkan analisis bivariat, variabel yang berpengaruh secara signifikan terhadap kualitas tidur adalah kontrol asma, riwayat penyakit penyerta, dan umur. Ketiga variabel ini akan dilakukan analisis regresi logistik.
Tabel 4.11 Perbandingan Hasil Analisis Regresi Logistik Ganda dengan Analisis Bivariat tentang Perbedaan Kualitas Tidur antara Pasien Asma Terkontrol dengan Tidak Terkontrol
lix
signifikan dan menunjukkan hubungan yang kuat serta telah mengontrol pengaruh dari riwayat penyakit penyerta dan umur.
Pasien asma yang disertai riwayat penyakit penyerta berisiko untuk mengalami kualitas tidur buruk enam belas kali lebih besar daripada pasien asma tanpa riwayat penyakit penyerta (OR=15,8; CI95% 2,8 s.d. 89,9). Pasien asma berumur ≥ 48 tahun berisiko mengalami kualitas tidur buruk dua kali lebih besar daripada umur <48 tahun (OR=2,1; CI95% 0,5 s.d. 9,3).
Bias pada variabel kontrol asma鰸 .퍠,0le .⛸lr0 bel
.퍠,0le 1 %
鰸4 3 7 44 3 1 % 鰸 72 1%
OR taksiran yang mengontrol kerancuan (OR adjusted) berbeda sebesar 72% dari OR taksiran kasar. Karena perbedaan crude OR dengan adjusted OR >10% maka OR tanpa mengontrol faktor perancu (Crude OR) telah mengalami bias negatif (mendekati OR = 1). Jika tidak mengontrol pengaruh penyakit penyerta dan umur, maka taksiran OR tentang perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol akan mengalami bias yang lebih kecil dari sesungguhnya. Taksiran OR yang digunakan adalah OR yang memperhitungkan pengaruh faktor perancu dengan model analisis regresi logistik.
lx
yang diprediksi tidak terlalu besar (hampir sama karena mendekati nol dan nilainya berada pada kisaran antara 0 sampai 100).
Dengan model regresi logistik ganda, variabel tingkat kontrol asma, umur, dan riwayat penyakit penyerta mampu menjelaskan kualitas tidur pasien asma 52% (Nagelkerke R2 51,7%).
BAB V
PEMBAHASAN
Penelitian yang berjudul “Perbedaan Kualitas Tidur pada Pasien Asma Terkontrol dengan Tidak Terkontrol” dilakukan sejak bulan Mei sampai dengan Juni 2010 di RSUD Dr. Moewardi Surakarta dan didapatkan 60 sampel yang terdiri dari 30 pasian asma terkontrol dan 30 pasien asma tidak terkontrol.
lxi
Berdasarkan Tabel 4.2 dapat diketahui bahwa dalam penelitian ini, penderita asma paling banyak didapatkan pada kelompok umur 41-50 tahun, berjumlah 23 orang (38,3%). Penelitian epidemiologi yang dilakukan Center for Disease Control (CDC) tahun 1998 di Amerika Serikat juga menunjukkan bahwa penderita asma dewasa paling sering ditemukan pada usia 45 – 47 tahun.
Pada penelitian ini, persentase tingkat pendidikan (Tabel 4.3) tertinggi pada tingkat pendidikan Sekolah Lanjutan Tingkat Atas (SLTA) sebanyak 23 orang (38,3%). Prevalensi tingkat pendidikan sedikit berbeda dengan hasil penelitian Sastrawan et al. (2008), dalam penelitianya, didapatkan distribusi sampel pada tingkat pendidikan SLTA sebesar 36,1%. Hal ini disebabkan perbedaan pengambilan lokasi penelitian dimana penelitian Sastrawan mengambil sampel pada populasi umum di Desa Tenganan sedangkan penelitian ini dilakukan hanya di RSUD Dr Moewardi Surakarta sehingga didapatkan prevalensi tingkat pendidikan yang berbeda.
lxii
bangunan dan pabrik yang lingkungan kerjanya banyak terdapat agen polutan pencetus asma seperti gas, debu, kabut, uap, bahan kimia, dan iritan.
Hubungan asma dengan tidur telah diidentifikasi dalam beberapa penelitian. Pasien asma lebih sering mengalami kesulitan memulai tidur, mempertahankan tidur, mengalami rasa kantuk di siang hari (daytime sleepiness), terbangun terlalu pagi (early morning awakening), mengeluhkan tidur kurang menyegarkan, dan penurunan efisiensi tidur yang signifikan dibandingkan subjek normal (Fitzpatrick et al., 1991; Janson et al., 1996; Martin dan Schlegel, 1998). Polisomnografi pasien asma nokturnal menunjukkan penurunan efisiensi tidur (waktu lama tidur dibanding waktu di kasur) dan peningkatan frekuensi terbangun (Casey et al., 2007).
Asma sering memburuk pada malam hari atau dikenal dengan asma nokturnal. Gejala asma nokturnal seperti batuk, dispneu dapat mengganggu tidur. Turner-Warwick (1988) melaporkan hasil studinya bahwa 64% pasien asma mengalami serangan minimal tiga malam per minggu, 40% pasien asma mengalami serangan tiap malam serta 53% kematian asma terjadi antara tengah malam sampai jam 8 pagi.
lxiii
peningkatan tercetusnya sleep disordered breathing antara tengah malam sampai jam 8 pagi (Martin dan Schlegel, 1998).
Perubahan sitokin akibat asma berkontribusi pada perubahan tidur dengan memengaruhi neurokimiawi otak yang meregulasi tidur. Majde dan Kruger (2005) menyatakan mediator inflamasi yang memperantarai gangguan tidur pada pasien hipersensitivitas yakni IL-4, IL-1, dan TNF-α. Sitokin IL-4 dan IL-1 meningkat pada pasien alergi dan berhubungan peningkatan masa latensi tidur REM dan merendahkan keseluruhan kualitas tidur. Studi Fang et al. (1997) menunjukan IL-1 dan TNF-α meningkatkan intensitas dan durasi tidur NREM serta menahan tidur REM.
Barnes et al. (1982) dalam Casey et al. (2007) menyatakan teofilin secara umum dianggap sebagai pengobatan asma nokturnal yang efektif, terutama jika jadwal dosis pemberian dibangun guna mencapai level puncak pada malam hari ketika pembatasan saluran napas terbesar. Namun, teofilin sendiri termasuk golongan metilxantin yang memiliki efek samping seperti kafein yakni mengganggu tidur.
Pasien yang mengalami gangguan tidur sekunder akibat penyakit somatik dapat memperbaiki kualitas tidurnya dengan mengontrol keluhan penyakit yang timbul (Parish, 2009). Penderita asma yang mampu mengontrol keadaan asmanya dapat mengurangi gejala asma nokturnal berupa sesak napas, batuk atau wheezing di malam hari sehingga diharapkan dapat memperbaiki kualitas tidurnya.
lxiv
kualitas tidur baik berjumlah 17 orang (56,7%) dan kualitas tidur buruk sebanyak 13 orang (43,3%). Pada kelompok asma tidak terkontrol, sampel dengan kualitas tidur baik sebanyak 7 orang (23,3%) dan kualitas tidur buruk sebanyak 23 orang (76,7%).
Pada penelitian ini, pasien asma yang tidak terkontrol memiliki risiko untuk mengalami kualitas tidur buruk tujuh kali lebih besar daripada asma terkontrol (OR=7,4; CI95% 1,7 s.d. 32,9). Hubungan tersebut secara statistik signifikan dan menunjukkan hubungan yang kuat serta telah mengontrol pengaruh dari riwayat penyakit penyerta dan umur.
Pengaruh kontrol asma terhadap tidur pernah dilakukan dalam beberapa penelitian. Hasil penelitian ini juga relevant dengan penelitian yang sebelumnya telah dilakukan. Penelitian Mastronarde et al. (2008) menyimpulkan gangguan tidur sering terjadi pada pasien asma dan berhubungan dengan kontrol asma dan kualitas hidup. Para klinisi yang merawat pasien perlu melengkapi riwayat tidur terutama pada asma tidak terkontrol. Dosis rendah teofilin tidak menimbulkan gangguan tidur.
lxv
Investigasi lebih lanjut mengenai riwayat penyakit penyerta, umur telah dilakukan dan dianalisis bersama variabel kontrol asma. Hal inilah yang menjadi kelebihan dalam penelitian ini yakni penggunaan analisis regresi logistik ganda sebagai teknik analisis data untuk mengontrol variabel perancu secara statistik. Model analisis regresi logistik dapat mencegah terjadinya bias dalam penelitian. Bias dalam penelitian ini sebesar -72,1%. Karena terdapat perbedaan antara OR sebesar > 10% yakni -72%, maka OR tanpa mengontrol faktor perancu telah mengalami bias negatif (mendekati OR = 1). Jadi, jika tidak mengontrol pengaruh riwayat penyakit penyerta dan umur, maka taksiran OR tentang perbedaan kualitas tidur pada pasien asma terkontrol dengan tidak terkontrol akan mengalami bias yang lebih kecil dari sesungguhnya (underestimate). Dengan demikian, taksiran OR yang digunakan adalah OR yang dihitung dengan model analisis regresi logistik yang memperhitungkan pengaruh faktor perancu.
Log likelihood menunjukkan perbedaan antara model analisis regresi yang digunakan dan data sampel. Makin kecil nilai log likelihood, maka model yang digunakan makin baik yakni berkisar antara nilai 0 s.d. 100. Dengan demikian, model analisis regresi yang dipilih cukup mendekati data sampel penelitian karena nilai -2 log likelihood mendekati nol dan masih berada di kisaran nol sampai seratus yakni sebesar 51,9.
lxvi
Beberapa faktor risiko insomnia yang dilaporkan dalam State-of-the-Science Conference pada bulan Juni 2005 antara lain umur, gender, penyakit morbiditas, kelainan psikiatri, dan bekerja pada malam hari. Faktor risiko ini perlu dikenali karena berpengaruh secara tidak langsung sebagai penyebab insomnia.
Umur merupakan salah satu hal yang berpengaruh terhadap kualitas tidur. Pola tidur-bangun berubah sesuai dengan bertambahnya umur. Pada penelitian ini mengambil batas umur 18 tahun ke atas. Berdasarkan analisis bivariat antara pengaruh umur dengan kualitas tidur pada Tabel 4.9, kelompok umur < 48 tahun, sampel dengan kualitas tidur buruk sebanyak 12 orang (40%), sedangkan pada kelompok umur ≥48 tahun, kualitas tidur buruk sebanyak 24 orang (80%). Umur berpengaruh cukup signifikan (p=0,002) terhadap kualitas tidur sehingga dapat menjadi faktor perancu dalam penelitian ini yang hasilnya akan dianalisis secara regresi logistik bersama variabel bebas dan perancu lainnya.
Pada penelitian di laboratorium tidur, orang usia dewasa tua dan usia lanjut mengalami peningkatan frekuensi terbangun di malam hari, waktu tidur yang dalam (delta sleep) lebih pendek, sedangkan tidur stadium 1 dan 2 lebih lama. Hasil uji dengan alat polisomnografik didapatkan penurunan yang bermakna dalam slow wave sleep dan rapid eye movement (REM) (Danesi, 2003).
lxvii
usia dan penyakit yang dideritanya sehingga kualitas tidur menurun secara nyata. Selain itu, mereka membutuhkan waktu lebih banyak untuk tidur pada siang hari karena sangat mengantuk (Hudson dan Alessi, 2008).
Orang usia lanjut mengalami perubahan fisiologis dalam pengaturan tidur. Pada usia lanjut terjadi perubahan pada irama sirkadian tidur normal yaitu menjadi kurang sensitif dengan perubahan gelap terang. Dalam irama sirkadian normal terdapat peranan pengeluaran hormon dan perubahan temperatur badan selama siklus 24 jam. Ekskresi kortisol dan Growth Hormone serta perubahan suhu tubuh berfluktuasi dan kurang menonjol. Melatonin, hormon yang diekskresikan pada malam hari dan berhubungan tidur menurun dengan meningkatnya umur (Rahayu, 2007).
Penyebab peningkatan risiko gangguan tidur pada usia tua dapat disebabkan
penurunan fisiologis fungsi pengontrol tidur dan yang terpenting adalah keberadaaan
penyakit penyerta yang meningkatkan prevalesi insomnia secara signifikan di usia tua
(Roth, 2007). Penyakit kronik merupakan risiko terjadinya insomnia. Katz dan
McHorney (1998) menyatakan sekitar 75-90 % penderita insomnia memiliki faktor
risiko penyakit morbiditas seperti kondisi yang menyebabkan hipoksemia, dispneu,
penyakit refluks gastroesofagus, nyeri, dan penyakit neurodegeneratif.