L
L apoaporr an Kasan Kasus us
DHF
DHF
Oleh : Oleh : Daniel Yoseph P Daniel Yoseph P NIM. I1A003087 NIM. I1A003087 Pembimbing : Pembimbing : dr. Ari Yunanto, Sp .Adr. Ari Yunanto, Sp .A (K) IBCLC(K) IBCLC
BAGIAN/SMF ILMU KESEHATAN ANAK BAGIAN/SMF ILMU KESEHATAN ANAK
FK UNLAM
FK UNLAM
–
–
RSUD ULINRSUD ULIN BANJARMASIN BANJARMASIN Juli, 2008 Juli, 2008PENDAHULUAN
PENDAHULUAN
Dengue
Dengue Hemorrhagic Hemorrhagic Fever Fever (DHF) (DHF) atau atau Demam Demam Berdarah Berdarah Dengue Dengue (DBD)(DBD)
adalah penyakit yang disebabkan oleh virus dengue (DEN). Virus ini terdiri dari 4 adalah penyakit yang disebabkan oleh virus dengue (DEN). Virus ini terdiri dari 4 serotipe yakni DEN 1, DEN 2, DEN 3 dan DEN 4. Virus ini ditularkan melalui gigitan serotipe yakni DEN 1, DEN 2, DEN 3 dan DEN 4. Virus ini ditularkan melalui gigitan nyamuk
nyamuk Aedes aegypti Aedes aegypti dandan Aedes albopictus. Aedes albopictus.11
DHF menyerang baik orang dewasa maupun anak-anak, tetapi lebih banyak DHF menyerang baik orang dewasa maupun anak-anak, tetapi lebih banyak menimbulkan korban pada anak-anak di bawah 15 tahun. DHF yang disertai dengan menimbulkan korban pada anak-anak di bawah 15 tahun. DHF yang disertai dengan
perdarahan dapat menimbulkan renjatan (syok) y
perdarahan dapat menimbulkan renjatan (syok) yang dapat menyebabkan kematian.ang dapat menyebabkan kematian.22
DHF merupakan masalah kesehatan di Indonesia, hal ini tampak dari kenyataan DHF merupakan masalah kesehatan di Indonesia, hal ini tampak dari kenyataan bahwa
bahwa seluruh seluruh wilayah wilayah Indonesia Indonesia mempunyai mempunyai risiko risiko untuk untuk terjangkit terjangkit penyakit penyakit demamdemam
berdarah dengue, sebab
berdarah dengue, sebab baik virus baik virus penyebab maupun nyamuk penularnpenyebab maupun nyamuk penularnya sudah tya sudah tersebar ersebar luas di perumahan penduduk maupun fasilitas umum di seluruh Indonesia. Sejak Januari luas di perumahan penduduk maupun fasilitas umum di seluruh Indonesia. Sejak Januari sampai dengan 5 Maret 2004 total kasus DHF di seluruh propinsi di Indonesia sudah sampai dengan 5 Maret 2004 total kasus DHF di seluruh propinsi di Indonesia sudah mencapai 26.015, dengan jumlah kematian sebanyak 389 orang, sedangkan diprovinsi mencapai 26.015, dengan jumlah kematian sebanyak 389 orang, sedangkan diprovinsi Kalimantan Selatan selama periode Januari-April 2006 tercatat 51 orang warga Kalimantan Selatan selama periode Januari-April 2006 tercatat 51 orang warga
menderita demam berdarah dengue dan dua orang balita meninggal dunia. menderita demam berdarah dengue dan dua orang balita meninggal dunia. 3,43,4
Berikut akan dilaporkan sebuah kasus Observasi
Berikut akan dilaporkan sebuah kasus Observasi Dengue Dengue Hemorrhagic Hemorrhagic Fever Fever pada seorang anak laki-laki berumur 9 tahun 7 bulan yang dirawat di Ruang Anak RSUD pada seorang anak laki-laki berumur 9 tahun 7 bulan yang dirawat di Ruang Anak RSUD
Ulin Banjarmasin. Ulin Banjarmasin.
LAPORAN KASUS
LAPORAN KASUS
I. IDENTITAS I. IDENTITAS 1. Identitas penderita : 1. Identitas penderita : Nama penderitaNama penderita : : An. WAn. W Jenis
Jenis Kelamin Kelamin : : Laki-lakiLaki-laki Umur
Umur : : 9 9 tahun tahun 7 7 bulanbulan
2. Identitas Orang tua/wali 2. Identitas Orang tua/wali
AYAH
AYAH : : Nama Nama : : Tn. Tn. R R Pendidikan
Pendidikan : : SDSD Pekerjaan
Pekerjaan : : PedagangPedagang Alamat
Alamat : : Jl. Jl. Sutoyo Sutoyo S S Gg.Kita Gg.Kita RT37 RT37 No82No82 IBU
IBU : : Nama Nama : : Ny. Ny. K K Pendidikan
Pendidikan : : SPGSPG Pekerjaan
Pekerjaan : : PNS PNS (Guru)(Guru) Alamat
Alamat : : Jl. Jl. Sutoyo Sutoyo S S Gg.Kita Gg.Kita RT37 RT37 No82No82
II.
II. ANAMNESISANAMNESIS Kiriman
Kiriman Dari Dari : : Dokter Dokter Praktek Praktek SwastaSwasta Diagnosa
Diagnosa : : Observasi Observasi FebrisFebris
Aloanamnesis
Aloanamnesis dengan dengan : : Ibu Ibu kandung kandung penderitapenderita Tanggal/jam
Tanggal/jam : : 9 9 November November 2007/ 2007/ 17.00 17.00 WITAWITA 1.
2.
2. Riwayat penyakit sekarang :Riwayat penyakit sekarang :
Anak mulai mengalami panas tinggi sejak 4 hari sebelum masuk RS, Anak mulai mengalami panas tinggi sejak 4 hari sebelum masuk RS, panas terus menerus dan disertai s
panas terus menerus dan disertai sakit kepala. Panas akit kepala. Panas tidak disertai kejang, tidak disertai kejang, batuk,batuk, pilek
pilek ataupun ataupun sesak sesak nafas. nafas. Panas Panas juga juga tidak tidak disertai disertai keluarnya keluarnya keringat keringat dingin,dingin, menggigil ataupun mengigau pada saat tidur.
menggigil ataupun mengigau pada saat tidur. Anak diberi obat penurun panas danAnak diberi obat penurun panas dan pereda
pereda sakit sakit kepala kepala oleh oleh perawat perawat dekat dekat rumah. rumah. Selang Selang beberapa beberapa saat saat panas panas dandan
sakit kepala berkurang tetapi kemudian muncul kembali. sakit kepala berkurang tetapi kemudian muncul kembali.
Anak juga mengalami mual dan muntah pada hari ke 4 dan ke 3 (2x pada Anak juga mengalami mual dan muntah pada hari ke 4 dan ke 3 (2x pada malam hari) sebelum masuk RS. Muntahan berisi makanan yang dimakan + ½ malam hari) sebelum masuk RS. Muntahan berisi makanan yang dimakan + ½ gelas aqua, tidak ada lendir dan darah.
gelas aqua, tidak ada lendir dan darah.
Anak merasa badannya pegal dan mengeluh sakit perut di daerah perut Anak merasa badannya pegal dan mengeluh sakit perut di daerah perut bagian atas
bagian atas sejak 2 sejak 2 hari sebelum hari sebelum masuk RS. masuk RS. Anak diketahui BAB 1 Anak diketahui BAB 1 hari sebelumhari sebelum masuk RS. BAB sebanyak 1 kali pada malam hari, lembek dan berwarna cokat masuk RS. BAB sebanyak 1 kali pada malam hari, lembek dan berwarna cokat kehitaman. Tidak ada keluhan mimisan, gusi berdarah ataupun bintik-bintik kehitaman. Tidak ada keluhan mimisan, gusi berdarah ataupun bintik-bintik merah pada kulit.
merah pada kulit.
Anak dibawa ibu ke dokter 5 jam sebelum masuk RS, saat itu panas mulai Anak dibawa ibu ke dokter 5 jam sebelum masuk RS, saat itu panas mulai turun (tanpa pemberian obat), tetapi masih terlihat lemah. Oleh dokter anak turun (tanpa pemberian obat), tetapi masih terlihat lemah. Oleh dokter anak dirujuk ke RSUD
dirujuk ke RSUD ULIN. ULIN. Tiga jam sebelum anak Tiga jam sebelum anak masuk ruangan (saat masih dmasuk ruangan (saat masih dii IGD), anak kembali berak coklat kehitaman, satu kali, lunak,+3 sendok makan. IGD), anak kembali berak coklat kehitaman, satu kali, lunak,+3 sendok makan.
Tidak ada orang terdekat, teman sekolah ataupun tetangga yang mengeluh Tidak ada orang terdekat, teman sekolah ataupun tetangga yang mengeluh
sakit seperti anak. Anak tidak ada riwayat bepergian ke luar kota dalam 4 bulan sakit seperti anak. Anak tidak ada riwayat bepergian ke luar kota dalam 4 bulan terakhir.
Selama sakit, BAK seperti biasa, berwarna kuning jernih, tidak ada nyeri
dan darah. Sejak sakit nafsu makan anak berkurang dan hanya mau makan bubur dengan telur sebanyak +1/2 piring /hari.
3. Riwayat Penyakit dahulu
Anak pernah menderita diare, batuk dan pilek. Anak tidak pernah masuk RS sebelumnya.
4. Riwayat Kehamilan dan Persalinan Riwayat antenatal :
Ibu pasien rutin memeriksakan kehamilan ke bidan setiap bulan selama hamil. Selama hamil ibu mendapat pil penambah darah dan suntikan TT sebanyak 2 kali.
Riwayat Natal :
Spontan/tidak spontan : Spontan
Nilai APGAR : Ibu tidak tahu
Berat badan lahir : 3000 gr Panjang badan lahir : Ibu lupa
Lingkar kepala : Ibu tidak tahu
Penolong : Bidan
Tempat : Di rumah bidan
Riwayat Neonatal
Lahir segera menangis, kulit kemerahan, BAB pertama kali (+)
5. Riwayat Perkembangan
Tiarap : 4 bulan
Duduk : 7 bulan
Berdiri : 12 bulan
Berjalan : 15 bulan
Saat ini : Anak duduk di kelas 2 SD, tidak pernah tinggal kelas, aktif bermain, dan bisa bersepeda.
6. Riwayat Imunisasi : Imunisasi Dasar Lengkap
Nama Dasar
(umur dalam hari/bulan)
Ulangan (umur dalam bulan)
BCG 0 hari -Polio 0 2 4 6 -Hepatitis B 0 1 6 -DPT 2 4 6 -Campak 9 -6. Makanan
0 - 6 bulan : ASI, jadwal sesuai kemauan anak. Lama menyusu 10 – 15 menit.
6 bulan – 18 bulan : ASI + 4x/hari. Lama menyusu 15 menit.
Bubur saring dengan kuning telur yang dihaluskan, satu mangkuk kecil 3x sehari.
18 bulan – 2 tahun : ASI, 4x/hari. Lama menyusu 15 menit
Susu Formula (SGM®) 1-2 kali sehari sebanyak 120 ml setiap kali minum
Bubur nasi dengan lauk pauk, ½ piring kecil 3x sehari.
2 tahun – 4tahun :Susu Formula (DANCOW®) 2-3 kali sehari sebanyak
Makanan keluarga (Nasi + telur+sayur) 3 kali sehari
sebanyak 1 sendok nasi tiap kali makan
4 tahun – 7 tahun :Susu Formula (DANCOW®)3 kali/minggu sebanyak 240 ml setiap kali minum.
Makanan keluarga (nasi + ikan + sayur) 3 kali sehari sebanyak ½ piring tiap makan.
7 tahun – sekarang : Makanan keluarga (nasi, sayur, ikan, kadang dengan buah) ½ - 1 piring besar 3x sehari.
Susu Formula (DANCOW®) 3 kali /minggu sebanyak 240 ml/x setiap kali minum.
8. Riwayat Keluarga Ikhtisar keturunan :
Garis Ayah Garis Ibu
Ket :
: Perempuan : Laki-laki
: Pasien : Meninggal karena stroke
Susunan keluarga :
No. Nama Umur L/P Keterangan
1. Tn R 50 th L Sehat
2. Ny K 42 th P Sehat
3. Nn N 18 th P Sehat
4. An W 9 th 7 bln L Sakit
9. Riwayat Sosial Lingkungan
Anak tinggal bersama orang tua dan kakaknya dirumah kayu berukuran 12 x 10 m2, terdiri dari 3 kamar tidur, 1 dapur, dan 1 kamar mandi beserta WC. Terdapat 3 pintu dan 8 jendela yang sering dibuka. Sumber air minum dan MCK dari PDAM. Penampungan air dikamar mandi dikuras 1x seminggu. Sampah rumah tangga dibuang ke TPA. Jarak antar rumah 1 meter.
Sekolah anak sedang mengalami renovasi. Bangunan sekolah berbentuk panggung dengan banyak sampah dibawahnya. Penampungan air di sekolah
dalam tempat tertutup. Selama musim hujan, genangan air dalam tatakan pot bunga dan kaleng bekas dibiarkan. Tidak ada orang terdekat, tetangga maupun
teman 1 sekolah yang sakit seperti anak.
III. PEMERIKSAAN FISIK
1. Keadaan umum : Tampak sakit sedang
Kesadaran : Komposmentis
GCS : 4 – 5- 6
2. Pengukuran
Nadi : 84 x/menit, reguler, kuat angkat
Suhu : 37 °C
Respirasi : 24 x/menit
Berat badan : 25 kg (83,33% standar BB/U)
Panjang/tinggi badan : 125 cm (92,38% standar TB/U )
: (90,20% standar BB/TB)
Lingkar Lengan Atas (LLA) : 20 cm
3. Kulit : Warna : Coklat
Sianosis : Tidak ada
Turgor : Cepat kembali
Kelembaban : Cukup
Pucat : Tidak ada
4. Kepala : Bentuk : Mesosefali
UUB : Sudah menutup
UUK : Sudah menutup
- Rambut : Warna : Hitam
Tebal/tipis : Tebal Distribusi : Merata - Mata : Palpebra : Edema (-)
Alis dan bulu mata : Tidak mudah dicabut
Konjungtiva : Tidak anemis
Sklera : Tidak ikterik
Pupil : Diameter : 3 mm/ 3mm
Simetris : Isokor Reflek cahaya : +
Kornea : Jernih
- Telinga : Bentuk : Simetris Sekret : Tidak ada
Serumen : Minimal
Nyeri : Tidak ada Lokasi :
-- Hidung : Bentuk : Simetris
Pernafasan cuping hidung : Tidak ada
Epistaksis : Tidak ada Sekret : Tidak ada - Mulut : Bentuk : Simetris
Bibir : Mukosa bibir kering Gusi : Tidak mudah berdarah
Gigi-geligi : Gigi tumbuh lengkap - Lidah : Bentuk : Simetris
Pucat/tidak Tremor/tidak Kotor/tidak
Warna : Merah muda
- Faring : Hiperemi : Tidak ada
Membran/pseudomembran : tidak ada
4. Leher :
- Vena Jugularis : Pulsasi : tidak terlihat Tekanan : tidak meningkat - Pembesaran kelenjar leher : tidak ada
- Kaku kuduk : tidak ada
- Massa : tidak ada
- Tortikolis : tidak ada
5. Toraks :
a. Dinding dada/paru
Inspeksi : - Bentuk : simetris - Retraksi : tidak ada
- Dispnea : tidak ada Lokasi :
-- Pernafasan : thorakoabdominal Palpasi : Fremitus fokal : simetris normal
Perkusi : Sonor/sonor
Auskultasi : Suara Napas Dasar : vesikuler Suara Tambahan : tidak ada b. Jantung ;
Inspeksi : Iktus : tidak terlihat
Palpasi : Apeks : teraba Lokasi : ICS V LMK kiri Thrill + / - :
Batas kiri : ICS II LPS kiri- ICS V LMK Kiri
Batas atas : ICS II LPS Kanan ICS II LPS Kiri
Auskultasi : Frekuensi : 92 X/menit, Irama : Reguler Suara Dasar : S1 dan S2 Tunggal
Bising : tidak ada Derajat : Lokasi :
Punctum max : Penyebaran :
-6. Abdomen :
Inspeksi : Bentuk : datar
Palpasi : Hepar teraba 2 cm BAC dan 2 cm BPX. Ginjal,
lien, massa tidak teraba. Nyeri tekan positif di
epigastrium dan regio hipokandriaka kanan. Perkusi : Timpani/pekak : timpani
Asites : tidak ada
Auskultasi : bising usus positif normal
7. Ekstremitas :
- Umum : akral hangat, tidak edema dan tidak ada parese
- Neurologis
Lengan Tungkai
Kanan Kiri Kanan Kiri
8. Susunan Saraf : tidak ada kelainan
9. Genitalia : Laki-laki, tidak ada kelainan
10. Anus : positif, tidak ada kelainan
IV. RESUME
Nama : An. W
Jenis kelamin : Laki-laki
Umur : 9 tahun 7 bulan
Berat badan : 25 kg
Keluhan Utama : Panas
Uraian : Anak febris, kontinu sejak 4 hari sebelum masuk
RS. Febris disertai nausea, vomitus dan sakit kepala. Dengan antipiretik panas turun kemudian
naik lagi. Febris semakin tinggi 3 hari SMRS, turun
Tonus Eutoni eutoni eutoni Eutoni
Trofi Eutrofi eutrofi eutrofi Eutrofi
Klonus Tidak ada Tidak ada Tidak ada Tidak ada
Reflek fisiologis BPR(+) TPR(+) BPR(+) TPR(+) KPR (+) APR (+) KPR (+) APR (+) Reflek patologis H/T(-) LM (-) H/T(-) LM (-) Babb (-) Chadd (-) Opp (-) Babb (-) Chadd (-) Opp (-)
Sensibilitas Normal normal normal Normal
naik sesuai jadwal pemberian obat. 2 hari sebelum
masuk RS, atralgia (+), nyeri perut (+). 1 hari SMRS perdarahan GI (+). Selama febris anak juga mengalami anoreksia (+), BAK normal, batuk (-), pilek ), sesak nafas ), kejang ), gusi berdarah (-), epistaksis (-(-), petechiae(-). Riwayat bepergian ke
luar kota (-). Lingkungan sekolah anak terkesan kotor, dengan kebiasaan membuang sampah di kolong sekolah dan genangan air dalam tatakan pot bunga dan kaleng bekas yang dibiarkan. Di sekitar
tempat tinggal dan sekolah anak tidak terdengar ada yang terkena penyakit seperti anak.
Pemeriksaaan Fisik
Keadaan umum : Tampak sakit sedang
Kesadaran : komposmentis GCS : 4 - 5 - 6
Tensi : 100/60 mmHg
Nadi : 84 kali/menit, reguler, kualitas kuat angkat
Pernafasan : 24 kali/menit
Suhu : 37 °C
Kulit : Terdapat petechiae di volar lengan kiri
Kepala : Masosefali
Mata : Anemis (-/-), ikterik (-/-)
Telinga : Sekret (-)
Toraks/Paru : Simetris, retraksi (-)
Jantung : S1 dan S2 tunggal, bising (-)
Abdomen : Supel, hepar 2 cm BAC, 2 cm BPX. Ginjal, lien,
massa tidak teraba, nyeri tekan (+), tanda asites (-)
Ekstremitas : akral hangat
Susunan saraf : N I – N II tidak ada kelainan
Genitalia : laki-laki, tidak ada kelainan
Anus : ada, tidak kelainan
V. DIAGNOSA
1. Diagnosa banding : 1. DHF Grade II 2. Malaria
3. Demam Tifoid
4. Chikungunya Haemorrhagic Fever
2. Diagnosa Kerja : DHF Grade II
3. Status Gizi : Normal
NCHS : BB/U = (25 – 30)/4,3 = -1,16 (N)
TB/U = (125-135,3)/6 = 1,7 sd (N)
BB/TB = (25-24,3)/2,9 = 2,24sd (N) CDC 2000 = 25/24 x 100%=104,16%(N)
VI. USULAN PEMERIKSAAN
Darah rutin
Serologi widal
VII. PEMERIKSAAN LABORATORIUM
(8Nopember 200 RS SUAKA INSAN)
B. PEMERIKSAAN APUSAN DARAH TEBAL PARASIT MALARIA =NEGATIF
C. SEROLOGI WIDAL Antigen Titer Typhoid O : 1/40 Typhoid H : 1/40 Paratyphoid A (O) : 1/40 Paratyphoid A (H) : 1/40 Paratyphoid B (O) : 1/80 Paratyphoid B (H) : 1/40 VIII. PENATALAKSANAAN
Jenis pemeriksaan Satuan Nilai Normal Jumlah
Hemoglobin Eritrosit Leukosit Hematokrit Trombosit gr/dl juta /u l ribu /u l vol% ribu /u l 11.0 – 15.0 3.90 – 5.50 4.0 – 10.5 35 – 45 150 – 350 14.4 -2.8 43 67
IVFD RL 6 cc/kg BB/jam = 150 cc/jam = 37 tetes/menit. Hasil evaluasi 2 jam
kemudian keadaan mulai membaik (TD 100/60 mmHg, nadi 87 kali/menit kuat angkat, RR 24 kali/menit, melena (-), kesadaran composmentis).
Dilanjutkan IVFD RL 3 cc/kg BB/jam = 75 cc/jam = 18 tetes/menit. Setelah 6 jam kemudian baru dilanjutkan IVFD RL 3 cc/kgBB/jam = 75 cc/jam =18 tetes/menit sebagai maintenance.
Tirah Baring
PCT Syrup 3 x 1 P-0 (jika T > 37,5 C)
Observasi KU, TV, balans cairan, tanda-tanda perdarahan tiap 6 jam. Cek Trombosit, Hematokrit tiap 24jam
IX. PROGNOSIS
Quo ad vitam : Dubia ad bonam
Quo ad functionam : Dubia ad bonam
Quo ad sanationam : Dubia ad bonam
X. PENCEGAHAN
1. Hindari gigitan nyamuk.
2. Pemberantasan sarang nyamuk dengan 3 M. 3. Abatesasi tiap 3 bulan.
17 XI. FOLLOW UP
9 Nopember 2007
10 Nop 2007 11 Nop 2007 12 Nop 2007 13 Nop 2007 (00.01 WITA) (00.06 WITA) (12.00 WITA) (18.00 WITA)
SUBJEKTIF
Panas - - + - - - -
-Muntah - - -
-BAB - - - (+) kuning - (+) kuning
BAK - - 1x, kuning jernih 1x, kuning jernih 2x, kuning jernih 2x, kuning jernih 2x, kuning jernih 2x, kuning jernih
Makan - - - sedikit sedikit sedikit cukup cukup
Minum + - + + + + + + Nyeri perut + + + - - - - -OBJEKTIF Tanda vital N (x/mnt) 87 100 102 100 90 100 96 100 RR (x/mnt) 24 28 30 28 28 24 28 28 T (0C) 37 36,8 37,7 36,8 36,8 36,3 36,5 36 TD (mmHg) 100/60 100/60 100/60 100/60 110/70 100/60 110/70 100/60 Pemeriksaan Fisik Kulit
Turgor Cepat kembali Cepat kembali - -
- petechiae Volar lengan kiri Tidak ada Tidak ada Tidak ada Tidak ada
Mata Anemis - - - - -Ikterik - - - - -epistaksis - - - - -Mulut Perdarahan gusi - - - -
-Mukosa bibir Kering Basah Basah Basah Basah
Abdomen Supel Supel - -
-Bising usus +, normal +, normal - -
-Hati Hati teraba 2 cm BAC, 2 cm BPX Tidak teraba - -
-18
Nyeri tekan (+) epigastrium dan hipokondriaca dextra Tidak ada - - -Ekstremitas
Akral Hangat Hangat Hangat Hangat Hangat
ASSESMENT DHF grade II DHF grade II DHF grade II DHF grade II DHF grade II
PLANNING - IVFD RL 18 tts/mnt
- PCT 250 mg bila panas
- Monitor Vital Sign tiap 6jam
Cek Hb,Ht, Trombosit tiap 24jam - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Monitor Vital
Sign tiap 6jam Cek Hb,Ht, Trombosit tiap 24jam - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Monitor Vital
Sign tiap 6jam Cek Hb,Ht, Trombosit tiap 24jam - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Monitor Vital Sign tiap 6jam Cek Hb,Ht, Trombosit tiap 24jam - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Ampicillin 3x500 mg - Cek lab Darah
Rutin/hari - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Ampicillin 3x500 mg
Cek lab Darah Rutin/hari - IVFD RL 18 tts/mnt - PCT 250 mg bila panas - Ampicillin 3x500 mg
Cek lab Darah Rutin/hari
Pasien Boleh Pulang
XII. PEMERIKSAAN DARAH RUTIN (8Nop
’
07-12Nop’
07) Jenis pemeriksaan Satuan Nilai Normal8 Nop’07
RS.Suaka Insan9 Nop’07
RSUD ULIN 06.00 WITA 10 Nop,07 RSUD ULIN 10.24 WITA 11 Nop’07
RSUD ULIN 11.30 WITA12 Nop’07
RSUD ULIN 08.27 WITA Hemoglobin Eritrosit Leukosit Hematokrit Trombosit RDW-CV MCV MCH MCHC Hitung Jenis neutrofil % Limfosit % MXD % neutrofil # Limfosit # MXD # gr/dl juta /u l ribu /u l vol% ribu /u l % fl pg % % % % ribu/ul ribu/ul ribu/ul 11.0 – 15.0 3.90 – 5.50 4.0 – 10.5 35 – 45 150 – 350 11.5 – 14.7 80.0 – 97.0 27 – 32 32.0 – 38.0 50.0-70.0 25.0 – 40.0 4.0 – 11.0 2.50-7.00 1.25 – 4.00 -14.4 -2.8 43 67 -9.9 3.77 2.3 28 41 12.9 74.0 26.3 35.5 0.0 36.6 0.0 0.00 0.80 0.00 11.7 4.51 3.3 34 84 13.2 75.2 25.9 34.5 43.0 32.6 24.4 1.40 1.10 0.80 11.5 4.30 3.9 33 176 13.3 75.6 26.7 35.4 37.1 36.5 26.4 1.50 1.40 1.00 11,2 4,16 3,1 33 260 13.4 78.6 26.9 34.3 25.0 47.6 -0.78 1.48-TINJAUAN PUSTAKA
I. Definisi
DHF adalah suatu penyakit infeksi yang disebabkan oleh virus dengue tipe I-IV dengan manifestasi klinis demam 2 – 7 hari disertai gejala perdarahan dan
bila timbul renjatan, angka kematiannya cukup tinggi. Pada keadaan yang lebih parah bisa terjadi kegagalan sirkulasi darah dan penderita jatuh dalam keadaan syok akibat kebocoran plasma. Keadaan ini disebut Dengue Shock Syndrome (DSS).4
Bagan 1. Dengue virus infection.14
II. Etiologi
Penyakit Demam Berdarah atau Dengue Hemorrhagic Fever (DHF) ialah penyakit yang disebabkan oleh virus dengue (DEN). Virus ini terdiri atas 4
gigitan nyamuk Aedes aegypti dan Aedes albopictus. DEN-2, DEN-3, dan DEN-4. Selama ini secara klinik mempunyai tingkatan manifestasi yang berbeda, tergantung dari serotipe virus Dengue. 5
Virus Dengue merupakan virus RNA untai tunggal. Struktur antigen ke-4 serotipe ini sangat mirip satu dengan yang lain, namun antibodi terhadap masing-masing serotipe tidak dapat saling memberikan perlindungan silang. Variasi genetik yang berbeda pada ke-4 serotipe ini tidak hanya menyangkut antar serotipe, tetapi juga didalam serotipe itu sendiri, tergantung waktu dan daerah
penyebarannya. Pada masing-masing segmen codon, variasi diantara serotipe dapat mencapai 2,6 – 11,0 % pada tingkat nukleotida dan 1,3 – 7,7 % untuk tingkat protein. Perbedaan urutan nukleotida ini ternyata menyebabkan variasi dalam sifat biologis dan antigenitasnya. 5
Virus Dengue yang genomnya mempunyai berat molekul 11 Kb tersusun dari protein struktural dan non-struktural. Protein struktural yang terdiri dari protein envelope (E), protein pre-membran (prM) dan protein core (C) merupakan 25% dari total protein, sedangkan protein non-struktural merupakan bagian yang terbesar (75%) terdiri dari NS-1 – NS-5. Dalam merangsang pembentukan antibodi diantara protein struktural, urutan imunogenitas tertinggi adalah protein
E, kemudian diikuti protein prM dan C. Sedangkan pada protein non-struktural yang paling berperan adalah protein NS-1. 6
Nyamuk mendapatkan virus ini pada saat melakukan gigitan pada manusia (makhluk vertebrata) yang pada saat itu sedang mengandung virus dengue didalam darahnya (viraemia). Virus yang sampai kedalam lambung nyamuk akan
mengalami replikasi (memecah diri/kembang biak), kemudian akan migrasi yang akhirnya akan sampai di kelenjar ludah. Virus yang berada di lokasi ini setiap saat siap untuk dimasukkan ke dalam kulit tubuh manusia melalui gigitan nyamuk. 7, 8
Virus memasuki tubuh manusia melalui gigitan nyamuk yang menembus kulit. Setelah itu disusul oleh periode tenang selama kurang lebih 4 hari, dimana virus melakukan replikasi secara cepat dalam tubuh manusia. Apabila jumlah virus sudah cukup, maka virus akan memasuki sirkulasi darah (viraemia), dan
pada saat ini manusia yang terinfeksi akan mengalami gejala panas. Dengan adanya virus dengue dalam tubuh manusia, maka tubuh akan memberi reaksi. Bentuk reaksi tubuh terhadap virus ini antara manusia yang satu dengan manusia yang lain dapat berbeda, dimana perbedaan reaksi ini akan memanifestasikan perbedaan penampilan gejala klinis dan perjalanan penyakit.7, 8
III. Epidemiologi
Sejak Januari sampai dengan 5 Maret 2004 total kasus DHF di seluruh propinsi di Indonesia sudah mencapai 26.015, dengan jumlah kematian sebanyak
389 orang (CFR=1,53%). Kasus tertinggi terdapat di Propinsi DKI Jakarta
(11.534 orang) sedangkan CFR tertinggi terdapat di Propinsi NTT (3,96%)1. KLB DBD terbesar terjadi pada tahun 1998, dengan Incidence Rate (IR) = 35,19 per 100.000 penduduk dan CFR = 2%. Pada tahun 1999 IR menurun tajam sebesar 10,17%, namun tahun-tahun berikutnya IR cenderung meningkat yaitu 15,99 (tahun 2000); 21,66 (tahun 2001); 19,24 (tahun 2002); dan 23,87 (tahun 2003)1. Tidak tertutup kemungkinan peningkatan jumlah kasus dan angka kematian yang cepat disebabkan oleh virus dengue jenis baru karena dengue adalah virus RNA
(virus yang menggunakan RNA sebagai genomnya). Virus RNA bermutasi jauh lebih cepat dibanding dengan virus DNA.9
IV. Mortalitas / Morbiditas
Morbiditas penyakit DHF menyebar di negara-negara Tropis dan Subtropis. Disetiap negara penyakit DHF mempunyai manifestasi klinik yang berbeda. Demam berdarah dengue termasuk self-limiting disease dengan angka mortalitas yang sangat rendah. Dengan penanganan yang benar, angka mortalitas
DBD sebesar 5%, dan bila tidak dilakukan penangan maka angka mortalitas DHF meningkat sampai dengan 50%.10, 11
V. Patogenesa Dengue Hemorr hagic F ever
Menurut sejarah perkembangan patogenesis DHF kurun waktu hampir seratus tahun ini dapat dibagi menjadi dua teori patogenesis, yaitu: pertama, virus dengue mempunyai sifat tertentu, dan yang ke dua, pada manusia yang terinfeksi mengalami suatu proses imunologi yang berakibat kebocoran plasma, perdarahan, dan pelbagai manifestasi klinik. Dapat pula kemungkinan patogenesis campuran
dari kedua mekanisme tersebut. 13
Patogenesis DHF belum sepenuhnya dapat dipahami, namun terdapat dua perubahan patofisiologis yang mencolok, yaitu :12, 13
1) Meningkatnya permeabilitas kapiler yang mengakibatkan bocornya plasma, hipovolemia, dan terjadinya syok. Pada DHF terdapat kejadian unik yaitu terjadinya kebocoran plasma ke dalam rongga pleura dan rongga peritoneal. Kebocoran plasma terjadi singkat (24-48 jam).
Infeksi virus dengue Demam, anoreksia, muntah Manifestasi perdarahan hepatomegali trombositopenia Dehidrasi
Permeabilitas vaskular naik
Kebocoran plasma:
hemokonsentrasi, hipoproteinemia, efusi pleura, dan asites.
hipovolemia syok anoksia meninggal Perdarahan saluran cerna
2) Hemostasis abnormal yang disebabkan oleh vaskulopati, trombositopeni, dan koagulopati, mendahului terjadinya manifestasi perdarahan.
Bagan 2. Patogenesa infeksi virus dengue.
Patogenesis terjadinya renjatan berdasarkan the secondary heterologous
infection hypothesis dapat dilihat pada bagan 3. Hipotesis ini menyatakan bahwa DHF dapat terjadi apabila seseorang setelah terinfeksi dengue pertama kali mendapat infeksi berulang dengan tipe virus dengue yang berlainan. Akibat
infeksi ke-2 oleh tipe virus dengue yang berlainan pada seorang penderita dengan kadar antibodi anti dengue yang rendah, respon antibodi anamnestik yang akan terjadi dalam waktu beberapa hari mengakibatkan proliferasi dan transformasi
limf osit imun dengan menghasilkan titer tinggi antibodi Ig G anti dengue. 15
Bagan 3. Patogenesis syok pada Dengue Hemorrhagic Fever .
Secondary Heterologous Dengue infection
Virus replication
Anaphylatoxin (C3a C5a Virus antibody complex
Annamnestic antibody response
Complement activation Complement ↓
↑ histamin level in 24 – hours urine ↑ vascular permeability
Leakage of plasma Ht ↑
Na+↑
Fluid in the serous cavities
SHOCK Hypovolemia Anoxia Acidosis
┼
> 30% in shock cases 24 – 48 hoursVI. Klasifkasi Klinis
Derajat penyakit DHF dalam 4 derajat, yaitu sebagai beri kut:14
Derajat 1: demam diikuti gejala tidak khas. Satu-satunya tanda perdarahan adalah tes torniquet positif atau mudah memar.
Derajat 2: gejala derajat 1 ditambah dengan perdarahan spontan. Perdarahan bisa terjadi di kulit atau di tempat lain.
Derajat 3: terjadi kegagalan sirkulasi yang ditandai dengan denyut nadi yang cepat dan lemah , hipotensi, suhu tubuh yang rendah, kulit lembab dan penderita gelisah.
Derajat 4: terjadi syok berat dengan nadi yang tidak teraba dan tekanan darah yang tidak dapat diperiksa.
VII. Diagnosis.5, 13, 15
Diagnosis DHF ditegakkan berdasarkan kriteria diagnosis menurut WHO tahun 1997, terdiri dari kriteria klinis dan laboratoris. Penggunaan kriteria ini dimaksudkan untuk mengurangi diagnosis yang berlebihan ( overdiagnosis).
Kriteria Klinis
1. Demam tinggi mendadak, tanpa sebab jelas, berlangsung terus menerus selama 1-7 hari.
2. Terdapat manifestasi perdarahan yang ditandai dengan :
Petekia, ekimosis, purpura
Perdarahan mukosa, epistaksis, perdarahan gusi
Hematemesis dan atau melena
Hematuria
Uji tourniquet positif 3. Pembesaran hati (hepatomegali).
4. Manifestasi syok / renjatan
Kriteria Laboratoris :
1. Trombositopeni (trombosit < 100.000/ml)
2. Hemokonsentrasi (kenaikan Hematokrit > 20%)
Ditemukannya dua atau tiga gejala klinis yang disertai dengan trombositopenia dan peningkatan hematokrit dapat digunakan sebagai dasar untuk menegakkan diagnosa demam berdarah dengue.
VIII. Diagnosis Banding
Diagnosis banding mencakup demam chikungunya,malaria dan tipoid 16, 17
IX. Penatalaksanaan
Penatalaksanaan DHF tanpa penyulit antara lain :17, 18, 19 1. Tirah baring
2. Makanan lunak. Bila belum ada nafsu makan dianjurkan minum banyak 1,5-2 liter dalam 24 jam (susu, air dengan gula atau sirop) atau air tawar ditambah dengan garam saja.
3. Medikamentosa yang bersifat simtomatis. Untuk hiperpireksia dapat diberikan kompres kepala, ketiak, dan inguinal. Antipiretik sebaiknya bukan dari
golongan asetosal dan ibupropen.
Terapi cairan DHF derajat II :19
Inisial kristaloid 6 cc/kgbb/jam Selama 1-2 jam
Membaik Tidak Membaik
Hentikan cairan IV dalam 24 jam
Turunkan 6cc/kgbb/jam kemudian 3cc/kgbb/jam Hentikan setelah 48 jam Membaik
Turunkan 3cc/kgbb/jam Kristaloid selama 6-12 jam
Naikkan 10cc/kgbb/jam Kristaloid selama 2 jam
Tidak Membaik Membaik
Hematokrit naik Hematokrit turun
IV koloid Dextran 40 atau plasma 10cc/kgbb/jam selama 1 jam Transfusi darah 10cc/kgbb/jam selama 1 jam Membaik
Ganti dengan kristaloid
Turunkan 10 ke 6 ke 3cc/kgBB/jam Dan hentikan setelah 48 jam
- Monitor vital sign tiap 4-6 jam
- Monitor hematokrit dan trombosit minimal tiap hari - Balans cairan ketat
Kriteria membaik dan tidak membaik: Membaik :
1. Tidak gelisah 2. Nadi kuat
3. Tekanan darah stabil
4. Diuresis cukup (12 ml/kgbb/jam)
5. Ht turun (2 kali pemeriksaan) Tidak Membaik
1. Distress pernafasan
2. Frekuensi nadi meningkat
3. Hematokrit tetap tinggi/meningkat 4. Tekanan darah <20 mmHg
5. Diuresis kurang/tidak ada X. Prognosis.
Prognosa penderita demam berdarah dengue tergantung pada beberapa faktor seperti:20
1) Lama dan beratnya renjatan, waktu, metode, serta adekuat tidaknya penangan.
2) Ada tidaknya rekuren syok yang terutama terjadi dalam 6 jam pertama setelah pemberian cairan parenteral dimulai.
3) Adanya demam selama renjatan berlangsung, menunjukkan prognosa
yang lebih buruk.
4) Ada tidaknya tanda-tanda penurunan fungsi serebral, dimana mengarahkan pemikiran kita pada terjadinya ensefalopati.
XI. Pencegahan
Belum ada vaksin untuk mencegah penyakit demam berdarah dengue, dan belum ada obat-obatan khusus untuk penyembuhannya. Dengan demikian pengendalian Dengue Fever / Dengue Hemorrhagic Fever tergantung pada pemberantasan nyamuk Aedes aegypty. 13
Untuk mencapai program pemberantasan vektor yang optimal, sangat penting untuk memusatkan pembersihan pada sumber larva dan harus bekerjasama dengan sektor non-kesehatan seperti organisasi non-pemerintahan, organisasi swasta, dan kelompok masyarakat, untuk memastikan pemahaman dan
keterlibatan masyarakat dalam pelaksanaannnya. 13
Atas dasar itu maka dalam pemberantasan penyakit demam berdarah dengue ini yang paling penting adalah upaya membasmi jentik nyamuk penularnya di tempat perindukannya dengan melakukan “3M”, yaitu: 13
1. Menguras tempat-tempat penampungan air secara teratur sekurang-kurangnya seminggu sekali atau menaburkan bubuk abate ke dalmnya. 2. Menutup rapat-rapat tempat penampungan air.
3. Mengubur / menyingkirkan barang-barang bekas yang dapat menampung air hujan seperti kaleng bekas, plastik, dan lainnya.
32
DISKUSI
Pada kasus ini, seorang anak laki-laki berumur 9 tahun 7 bulan dengan berat badan 25 kg dirujuk oleh dokter untuk mendapatkan perawatan di RSUD ULIN Banjarmasin . Anak dirawat mulai tanggal 8 Oktober 2007 dengan keluhan utama demam tinggi yang terjadi mendadak sejak 4 hari sebelum dirawat.
Pada kasus ini, berdasarkan anamnesa, pemeriksaan fisik, serta pemeriksaan penunjang, sebagian besar mengarah pada penyakit DHF. Anak didiagnosis DHF
karena memenuhi kriteria diagnosis DHF dari WHO (minimal dua gejala klinis ditambah satu gejala laboratorium). Kriteria diagnosis DHF dari WHO yang terpenuhi dari kasus ini, yaitu:
Klinis :
1. Demam tinggi dan bersifat akut sejak 4 hari sebelum pasien dirawat di RS. Demam disertai sakit kepala, sakit perut, mual, muntah, d an mialgia.
2. Dari anamnesa diketahui terjadi perdarahan gastro intestinal berupa melena. Pada pemeriksaan fisik ditemukan petechiae pada volar lengan kiri.
3. Pada Palpasi ditemukan pembesaran hati 2 cm di bawah arcus costae dan 2 cm di bawah processus xypoideus.
Laboratorium : Trombositopenia (< 100.000/ul), nilai trombosit pada pasien ini ketika dirujuk ke Rumah Sakit adalah 67.000/ul.
Berdasarkan pembagian derajat DHF menurut WHO (1999), pasien dalam kasus ini termasuk penderita DHF derajat II. Hal ini didasari oleh adanya manifestasi klinis berupa terdapatnya gejala-gejala derajat II yaitu demam dengan gejala umum
yang tidak khas disertai petechiae pada volar lengan kiri serta manifestasi perdarahan yang lebih berat berupa perdarahan gastrointestinal yaitu melena.
Chikungunya haemorragic fever (CHF) dijadikan diagnosa banding karena dari anamnesa pasien mengalami demam mendadak selama 4 hari dan badan pegal serta adanya petechiae dari pemeriksaan fisik. CHF dapat disingkirkan karena CHF hampir selalu diikuti dengan ruam makulopapular, injeksi konjungtiva dan lebih sering dijumpai nyeri sendi, tidak pernah didapati terjadinya melena dan pada laboratorium sedikit dijumpai kasus dengan trombositopenia.22
Malaria dijadikan sebagai diagnosa banding, karena dari anamnesa dan pemeriksaan ditemukan gejala yang mirip dengan klinis malaria antara lain demam,
lemah, nyeri kepala, dan nafsu makan menurun. Diagnosis banding malaria dapat disingkirkan karena pada kasus ini demam tidak disertai menggigil. Pada malaria bisa ditemukan pucat/anemia, splenomegali, kadang ikterik, kencing berwarna coklat (black water fever) sedangkan pada kasus ini gejala tersebut tidak ditemukan. Pemeriksaan darah tebal dan tipis dilakukan untuk memastikan sekaligus menyingkirkan malaria sebagai diagnosa pada kasus ini. Dari hasil pemeriksaan laboratorium tidak ditemukan adanya parasit plasmodium.
Demam tifoid dijadikan sebagai diagnosa banding karena dari anamnesa pasien diketahui mual, muntah, adanya nyeri perut, dan nafsu makan yang menurun. Berdasarkan pemeriksaan fisik juga ditemukan hepatomegali. Diagnosis banding tifoid dapat disingkirkan dengan melihat pola demam yang bersifat mendadak dan baru 4 hari, dimana pada tifoid demam > 7 hari dengan tipe stepladder temperature.
34 Uji serologi Widal dilakukan untuk memastikan sekaligus menyingkirkan tifoid sebagai diagnosa pada kasus ini.22
Demam yang terjadi pada infeksi virus dengue timbulnya mendadak, tinggi (dapat mencapai 39-40°celcius). Demam ini hanya berlangsung untuk 2-7 hari. Dikenal istilah pola demam biphasik , yaitu demam yang berlangsung selama beberapa hari kemudian sempat turun mendadak menjadi normal, disertai dengan berkeringat banyak dan keadaan tampak lemah. Kemudian suhu naik lagi dan baru turun kembali saat fase penyembuhan (gambaran kurva panas seperti pelana kuda)6,22, .
Gambar.1 Pola Demam Bifasik
Pola demam pada kasus ini timbulnya mendadak dan tinggi. Lima jam sebelum masuk RS, penderita dibawa ke dokter yang kemudian dirujuk ke RSUD ULIN. Saat dibawa ke dokter sampai dirujuk ke UGD RSUD ULIN panas anak sempat turun tanpa pemberian antipiretik, tetapi anak masih terlihat lemah.
Ketika anak sampai di ruangan Anak RSUD ULIN, pola demam bifasik yang menurut teori akan naik kembali setelah turun mendadak hampir tidak ditemukan pada kasus ini. Hal ini dapat disebabkan karena anak telah mendapatkan antipiretik
sehingga suhu badan dapat dijaga tetap dalam batas yang normal. Sedangkan pada kepustakaan yang lain dikatakan bahwa bentuk kurve ini tidak ditemukan pada semua penderita DHF sehingga tidak dapat dianggap patognomonik.22
Pasien mendapatkan terapi sesuai standar pelayanan medis anak penderita DHF grade II, yaitu dengan pemberian cairan parenteral berupa RL sebanyak 6 cc/KgBB/jam selama 2 jam. Dilihat dari tanda vital yang membaik dan perdarahan gastrointestinal tidak ada lagi, maka terapi cairan diturunkan menjadi 3 cc/KgBB/jam selama 6 jam. Selanjutnya diteruskan dengan 3 cc/KgBB/jam sebagai maintenance. Sebagai terapi suportif, anak dianjurkan untuk minum banyak , tirah baring, dan pemberian antipiretik parasetamol jika suhu badan meningkat. Pemeriksaan Hb, Ht
dan trombosit juga dilakukan minimal tiap 24 jam.19
Pada hari pertama perawatan, anak di ruang observasi, didapatkan hepatomegali 2 cm di bawah arcus costae dan 2 cm di bawah processus xypoideus. Hepatomegali tidak berkorelasi dengan berat ringannya penyakit, tetapi banyak dijumpai pada keadaan syok. Selama follow tiap 6 jam di ruang observasi, pasien tidak mengalami demam. Frekuensi nafas, tekanan darah dan nadi juga dalam rentang nilai normal. Anak tidak ada BAB berwarna hitam lagi, akan tetapi petechiae masih terlihat di bagian volar lengan kiri. Hal hal ini merupakan manifestasi klinik terjadinya perdarahan oleh karena kelainan hemostasis. 23
36 Pada hari kedua perawatan tanda vital dalam kisaran normal, keadaan umum juga membaik dilihat dari hilangnya petechiae, tidak adanya nyeri perut , sudah mulai BAK serta pada palpasi abdomen, hepar sudah tidak teraba. Sayangnya anak masih malas makan. Selain mendapatkan terapi cairan maintenance 3 cc/KgBB/jam, antipiretik parasetamol (jika demam), anak juga mendapatkan antibiotik Ampicillin 3x500mg tiap 6 jam. Antibiotik diberikan jika terdapat kekhawatiran terjadinya infeksi sekunder.19
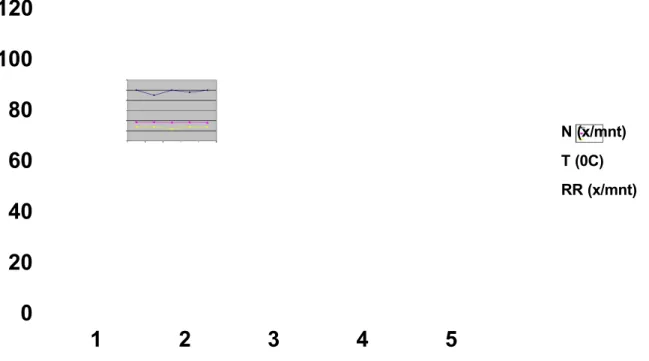
Gambar 2. Grafik Nadi, suhu, dan Frekuensi Pernafasan Selama Follow Up
Mulai hari ketiga sampai hari ke lima perawatan tanda vital dalam kisaran nilai normal. Keadaan umum anak semakin membaik.Terlihat dari nafsu makan anak yang mulai meningkat, anak sudah mulai BAB seperti biasa (berwarna kuning). Anak juga tidak ada demam 1x24 jam tanpa pemberian antipiretik.
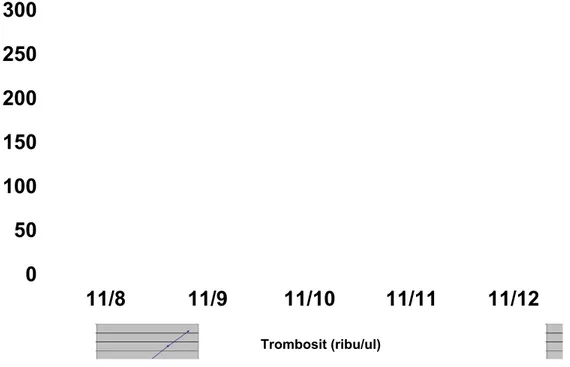
Pemeriksaan laboratorium yang penting ialah hemokonsentrasi dan trombositopeni. Dari hasil pemeriksaan darah rutin, trombosit terus mengalami peningkatan sampai mencapai nilai normal pada hari ke-3 dan ke-4 perawatan. Hal
0 20 40 60 80 100 120 1 2 3 4 5 N (x/mnt) T (0C) RR (x/mnt)
ini menggambarkan kelainan hemostasis pada DHF berupa agregasi trombosit mulai mengalami perbaikan.
Gambar 3. Grafik Nilai Trombosit /Hari
Bukti adanya kebocoran plasma karena meningkatnya permeabilitas vaskuler dapat diketahui dari adanya hemokonsentrasi. Hemokonsentrasi sendiri dilihat dari meningginya nilai hematokrit (> 20 %) sebelum mendapat terapi parenteral dibandingkan dengan nilai hematokrit pada masa konvalesen. Cara perhitungan seperti berikut :22,23
(nilai Ht sebelum terapi – nilai Ht konvalesen)
Kenaikan Ht = --- x 100% nilai Ht konvalesen (43 – 33) = --- X 100% 33 = 30,30 %. 0 50 100 150 200 250 300 11/8 11/9 11/10 11/11 11/12 Trombosit (ribu/ul)
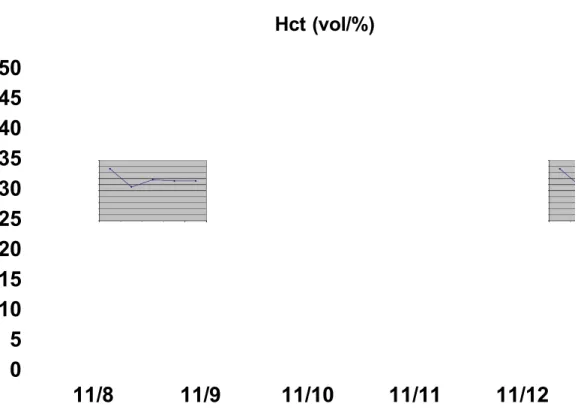
38 Dari hasil tersebut didapatkan kenaikan Ht > 20 %, artinya pada kasus ini memang terjadi hemokonsentrasi. Selain itu, dari grafik serial hematokrit terlihat adanya penurunan nilai hematokrit dari hari ke hari sampai menetap pada 2 kali pemeriksaan laboratorium terakhir dengan nilai hematokrit 33 %. Diperkirakan fase ini merupakan fase konvalesen, dimana permeabilitas dinding vaskuler mulai membaik, dan kebocoran plasma berhenti.
Gambar 4. Grafik Nilai Hematokrit /Hari
Pada kasus ini juga didapatkan nilai leukosit berupa neutrofil di bawah normal. Kemudian terlihat adanya kenaikan seiring dengan keadaan anak yang semakin membaik, walaupun masih di bawah kisaran normal. Terjadinya leukositopenia berupa neutropenia umum terjadi selama beberapa hari pertama infeksi (biasanya virus) dan biasanya menetap selama 3-6 hari. Mekanisme terjadinya neutropeni yang disebabkan infeksi masih belum dapat dimengerti dengan baik. Tampaknya bervariasi pada berbagai jenis infeksi.24
0 5 10 15 20 25 30 35 40 45 50 11/8 11/9 11/10 11/11 11/12 Hct (vol/%)
Penatalaksanaan DHF bersifat suportif simptomatik dengan tujuan memperbaiki sirkulasi dan mengatasi syok. Penatalaksanaan pada pasien ini adalah terapi cairan sesuai untuk DHF derajat II, tirah baring, diet lunak, pemberian antipiretik dan pemberian antibiotik jika dikhawatirkan terjadi infeksi sekunder.
Pada kasus ini pasien dipulangkan dari RS setelah perawatan selama 5 hari dengan alasan secara klinis membaik yaitu tanda perdarahan tidak ditemukan lagi, demam satu hari tanpa antipiretik., tanda vital stabil, serta turunnya nilai hematokrit.
40
PENUTUP
Telah dilaporkan kasus dengue haemorrhagic fever (DHF) derajat II pada seorang anak laki-laki berusia 9 tahun 7 bulan yang dirawat di ruang anak RSUD Ulin Banjarmasin. Pasien datang dengan keluhan badan panas. Tanda klinis, fisik dan laboratorium mengarah pada dengue haemorrhagic fever (DHF) derajat II.
Penatalaksanaan pasien selama perawatan di Rumah Sakit Ulin Banjarmasin, adalah terapi cairan sesuai untuk DHF grade II, tirah baring, diet lunak, pemberian antipiretik. Pasien dipulangkan dari RS setelah perawatan selama 5 hari dengan alasan keadaan secara klinis membaik.
DAFTAR PUSTAKA
1. Mansjoer, A. Kapita Selekta Kedokteran. Jilid 2 Edisi 3. Jakarta: EGC, 2000; 432-4.
2. R, Marshall JS. Dengue Virus Selectively Induces Human Mast Cell Chemokine Production. Jour of virology 2002; 76 (16): 8408 – 19
3. Sri RHH dan Hindra IS. Demam berdarah dengue. Jakarta: Balai Penerbit Fakultas Kedokteran Universitas Indonesia, 1999.h.1-64.King CA, Anderson
4. Ditjen PP&PL. DBD terus ancam warga Banjarmasin, dua balita meninggal, (online) (www.ppmplp.depkes.go.id, diakses 4 November 2006)
5. Warta Mikael. Demam berdara dengue, (online) (http://wartamikael, diakses 5 Februari 2002)
6. World Health Organization. Dengue haemorrhagic fever : diagnosis, treatment, prevention, and control. 2nd Ed. Geneva: WHO Library Cataloguing in Publication Data, 1997.p.1-42.
7. Henchal, Erik A., J. Robert Putnak. 1990. “The Dengue Virus”.Clinical Microbiology Reviews. Vol.3 No.4. p.376-396..
8. John GA. Dengue fever. Inf. Dis [serial online] 2004 April [cited 2004 Feb
5;11screens]. Available from:
http://www.emedicine.com/derm/dengue_fever.htm
9. Robert W T. Viral haemorrhagic fever. Inf Dis [serial online] 2003 December [cited 2004 March 5; 8 screens]. Available from: http://www.emedicine.com/derm/viral haemorrhagic fever.htm
10. Kristina, Isminah, Leni Wulandari. “Kajian Kesehatan Demam Berdarah Dengue”. Badan Penelitian dan Pengembangan Kesehatan Departemen Kesehatan Jakarta, 2004.
11. World Health Organization. Communicable disease bulletin. Available from: http://www.who.com/communicable_disease.htm
12. Rebecca George. Consensus statement on the management of dengue infection in the paediatric population. Malaysia: Chapter of paediatric, Academy of Medicine of Malaysia, 2002.p.1-14.
13. Agus Sjahrurachman. Kinetika respon imun pada infeksi dengue : suatu kajian serosurvai pada kasus infeksi dengue sekunder. Dalam: Agus Sjarurachman, Pemeriksaan serologi pada penyakit infeksi, penyunting. Jakarta: Bagian Mikrobiologi FKUI, 1994.h.63-73.
14. Thomas Suroso et al. Pencegahan dan penanggulangan penyakit demam dengue dan demam berdarah dengue. Jakarta: Departemen Kesehatan Republik Indonesia, 2000.h.13-71.
15. Goel A, et al. Dengue Fever – A Dangerous Foe. Review Article JIACM 2004; 5(3): 247-58
16. Sumarmo S.P.S. Demam berdarah (dengue) pada anak. Jakarta: Penerbit Universitas Indonesia, 1988.h.29-33.
17. Hadinegoro SRH, Satari HI. Demam berdarah dengue naskah lengkap pelatihan bagi pelatih dokter spesialis anak dan dokter spesialis dala m dalam
tatalaksana kasus DBD. Jakarta : Balai Penerbit FKUI, 2005.
18. Mansjoe A, Triyanti, Savitri R, Warhani WI, Setiowulan W, ed. Demam Berdarah Dengue. Dalam : Kapita Selekta Kedokteran jilid 1. Jakarta : Media Auesculapius, FKUI, 2000
19. Hendarwanto. Dengue. Dalam :Ilmu Penyakit Dalam Jilid 1. Jakarta : Balai Penerbit FKUI, 1998
20. Yunanto A, Hartoyo E, Andayani P. Standar pelayanan medis pedoman diagnosa dan terapi bagian/smf.ilmu kesehatan anak edisi II. Banjarmasin : Bagian/ SMF Anak FK. UNLAM/RSUD Ulin, 2006
21. Nelson, WE. Demam Berdarah Dengue. Dalam: Ilmu Kesehatan Anak (Nelson Text Book of Pediatrics). Jakarta: Penerbit Buku Kedokteran EGC, 2000.h.296-8.
22. Affandi MB, Agusman S, Dahlan A, Aminullah A, Bakry F, Hassan R, dkk. Buku Kuliah Ilmu Kesehatan Anak . Jilid 2. Jakarta: Bagian Ilmu Kesehatan
Anak FKUI,1997; 593-8.
23. Samsi T K. Penatalaksanaan Demam Berdarah Dengue di RS Sumber Waras Bagian Ilmu Kesehatan Anak, Fakultas Kedokteran Universitas Tarumanegara, Jakarta Cermin Dunia Kedokteran. 2000; 126: 5-13.
24. Brahm U (et al). Pedoman Klinis Pediatri/ M Schwartz (editor). Jakarta: EGC, 2004; 432-4.