GAMBARAN HISTOPATOLOGI
LAMBUNG TIKUS PUTIH (Rattus norvegicus)
AKIBAT PEMBERIAN ASAM ASETIL SALISILAT
DYAH ARDIANI PUSPITASARI
FAKULTAS KEDOKTERAN HEWAN
INSTITUT PERTANIAN BOGOR
BOGOR
2008
ABSTRAK
DYAH ARDIANI PUSPITASARI. Gambaran Histopatologi Lambung Tikus Putih (Rattus norvegicus) Akibat Pemberian Asam Asetil Salisilat. Dibimbing oleh SRI ESTUNINGSIH dan BAMBANG PONTJO PRIOSOERYANTO.
Asam asetil salisilat (AAS) merupakan salah satu obat anti-inflammasi non steroid (OAINS) yang banyak digunakan sebagai analgesik, antipiretik dan anti-inflamasi. Di satu sisi konsumsi AAS maupun OAINS dalam jangka lama dapat menimbulkan efek samping pada saluran pencernaan (GI). Penelitian ini bertujuan untuk mengetahui perubahan histopatologi organ lambung tikus putih galur Sprague-Dawley akibat pemberian OAINS berupa asam asetil salisilat (AAS). Sebanyak 20 ekor tikus jantan berumur 2 bulan dibagi menjadi kelompok kontrol dan kelompok perlakuan. Kelompok perlakuan diberi asam asetil salisilat (AAS) dengan dosis 400 mg per ekor tikus selama 3 hari. Pengamatan dilakukan secara histopatologi dengan pewarnaan HE dan PAS pada regio lambung nonkelenjar, fundus dan pilorus. Perubahan histopatologi yang teramati adalah proliferasi sel goblet, deskuamasi epitel, erosi mukosa nekrosa sel, kongesti, hemorrhagi, edema dan infiltrasi sel radang netrofil pada tiap lapisan lambung. Hasil analisis statistik ragam acak lengkap (ANOVA) yang dilanjutkan dengan uji Duncan, menunjukkan bahwa AAS dapat menyebabkan gastritis superfisial akut dan ulkus (p<0.05) dengan potensi kejadian 20% pada kelompok perlakuan. Kata Kunci: Asam Asetil Salisilat (AAS), OAINS, gastritis, ulkus.
ABSTRACT
Acetylsalicylic acid (ASA) is one of non-steroidal anti-inflammatory drugs (NSAIDs) that commonly used as analgesic, antipyretic and anti-inflammation drug. Consumption ASA or OAINS for long time had side effect to gastrointestinal tract (GI tract). The aim of this research is to assay histopathological change of the rat stomach after ASA exposured.There were twenty rats divided intocontrol and treatment groups. Treatment group was given acetylsalicylic acid 400 mg for three consecutive days. This study was done by histopathology analysis of non-glandular stomach, fundus andpyloric regionswith Hematoxylen-Eosin (HE) and Periodic Acid Schiff (PAS) stainings. The result of ANOVA and continued with Duncan test showed that acetylsalicylic acid can caused acute gastritis and ulcer that indicated by goblet cell proliferation, parietal cell necrosis, hemorrhagic, edema and neutrophils infiltration.The potency of acute gastritis and ulcer was 20% among the rat of treated group.
GAMBARAN HISTOPATOLOGI
LAMBUNG TIKUS PUTIH (Rattus norvegicus)
AKIBAT PEMBERIAN ASAM ASETIL SALISILAT
DYAH ARDIANI PUSPITASARI
Skripsi
Sebagai salah satu syarat untuk memperoleh gelar Sarjana Kedokteran Hewan pada
Fakultas Kedokteran Hewan
FAKULTAS KEDOKTERAN HEWAN
INSTITUT PERTANIAN BOGOR
BOGOR
2008
Judul skripsi : Gambaran Histopatologi Lambung Tikus Putih (Rattus norvegicus) Akibat Pemberian Asam Asetil Salisilat Nama : Dyah Ardiani Puspitasari
NIM : B04103101
Disetujui
Dr.drh. Sri Estuningsih, MSi drh. Bambang Pontjo P, MS, PhD
Pembimbing I Pembimbing II
Diketahui
Dr.Nastiti Kusumorini Wakil Dekan FKH IPB
PRAKATA
Syukur Alhamdulillah penulis panjatkan ke hadirat Allah SWT atas segala karunia berupa nikmat dan rahmatNya yang telah diberikan kepada penulis sehingga bisa menyelesaikan skripsi yang berjudul Gambaran Histopatologi Lambung Tikus Putih (Rattus norvegicus) Akibat Pemberian Asam Asetil Salisilat.
Terima kasih dan penghargaan penulis ucapkan kepada
1. Dr. drh. Sri Estuningsih MSi dan drh. Bambang Pontjo P. MS, Ph.D selaku dosen pembimbing untuk semua kesabaran dan arahannya sehingga skripsi ini dapat diselesaikan.
2. drh. Hernomo Adi Huminto, MVS selaku dosen penguji yang telah memberikan saran dan masukan demi kesempurnaan skripsi ini.
3. Dr. Chudahman Manan, SpPD-KGEH di Bagian Penyakit Dalam Fakultas Kedokteran Universitas Indonesia yang telah memberikan kesempatan dan bantuan sehingga penulis dapat melaksanakan penelitian ini.
4. Dr. drh. Risa Tiura, MSi selaku dosen pembimbing akademik untuk nasihat dan bimbingannya.
5. Keluarga tercinta Bapak, Mama, mbak Luki, mas Arya, mas Yan, mas Arif atas segala kasih sayang, dukungan dan doanya. Ketiga ponakanku tersayang (Febri, Lino dan Andra) yang slalu jadi tempat pelampiasan ketika stress.
6. Triono Basuki, teman satu perjuangan penelitian atas kesabaran, kesetiaan dan bantuannya selama penelitian.
7. Pak Kasnadi, Pak Endang, Pak Soleh, Bu Meli di bagian Patologi yang telah banyak membantu selama penelitian.
8. Bibi atas jamuan makan siangnya.
9. Tri Regina’ers (Faiq, Dattu, Wiwik, Arum, Iin, Ira, Dewi, Litu, Silvi, Prista dan INMT’ers) atas segala bantuan, dukungan dan motivasi dalam menyelesaikan skripsi ini.
10. Sakazaki Team: Dita, Gege, Mungki, Riza teman menginap bersama di lab dan atas segala doa, bantuan, motivasi selama penelitian.
11. Isfar dan Aji atas bantuan mengolah data dan mengantarkan pulang ke kostn.
12. Neng Ani Siti atas bantuannya ’mempercantik’ slide presentasi. 13. Teman-teman asisten PKPTT dan Patsis
14. Teman-teman angkatan 40, 41 dan 42, terima kasih telah memberi banyak warna dan kenangan indah tak terlupakan.
15. Semua pihak yang tidak dapat disebutkan satu persatu.
Penulis menyadari bahwa skripsi ini masih jauh dari sempurna. Oleh karena itu, penulis mengharapkan saran dan kritik yang membangun demi kesempurnaan skripsi ini. Semoga skripsi ini berguna untuk perkembangan ilmu pengetahuan dan teknologi di masa yang akan datang.
Bogor, Januari 2008
Penulis
RIWAYAT HIDUP
Penulis dilahirkan di Semarang pada tanggal 26 November 1985 dari Bapak Prapto Suhardjo dan Ibu Indah Sunaryati. Penulis merupakan putri terakhir dari empat bersaudara.
Pada tahun 2003 penulis lulus dari SMU Negeri 3 Semarang dan pada tahun yang sama lulus seleksi masuk IPB melalui jalur Undangan Seleksi Masuk IPB. Penulis memilih Fakultas Kedokteran Hewan sebagai pilihan kedua.
Selama mengikuti perkuliahan, penulis pernah aktif di organisasi Himpro Ruminansia 2004-2006, DKM An Nahl periode 2004-2007 dan IMAKAHI FKH IPB periode 2004-2007. Selain itu, penulis menjadi asisten praktikum mata kuliah Pengelolaan Kesehatan dan Produksi Ternak Tropis (PKPTT) dan mata kuliah Patologi Sistemik I 2007-2008. Penulis menerima bantuan beasiswa Peningkatan Prestasi Akademik (PPA) tahun 2007-2008 dan termasuk dalam jajaran 10 besar Mahasiswa Berprestasi FKH tahun 2007.
DAFTAR ISI
Halaman
DAFTAR TABEL... ... x
DAFTAR GAMBAR ... ... xi
DAFTAR LAMPIRAN... xii
PENDAHULUAN Latar Belakang ... 1 Tujuan penelitian ... 2 Manfaat ... 2 Hipotesis ... 2 TINJAUAN PUSTAKA Tikus sebagai hewan percobaan ... 3
Lambung ... 4
Anatomi Lambung... 4
Histologi Lambung ... 5
Fisiologi Lambung... 9
Pertahanan Mukosa Lambung ... 10
Patologi Lambung... 12
Obat Anti Inflamasi Non Steroid (OAINS)... 14
Asam Asetil Salisilat ... 15
Farmakokinetik ... 15
Farmakodinamik ... 16
Efek Samping ... 17
Overdosis ... 18
MATERI DAN METODE Waktu dan Tempat... 19
Materi Penelitian... 19
Metode Penelitian ... 20
HASIL DAN PEMBAHASAN Respon Pra-Inflammasi ... 25
Proliferasi Sel Goblet... 25
Deskuamasi epitel... 29
Respon Inflammasi ... 30
Erosi mukosa lambug... 31
Pengaruh AAS terhadap Sel Parietal dan Sel Chief... 35
Kongesti ... 37
Hemorrhagi ... 38
Edema ... 39
KESIMPULAN DAN SARAN... 45 DAFTAR PUSTAKA ... 46 LAMPIRAN... 51
DAFTAR TABEL
Halaman 1 Pengaruh pemberian AAS terhadap jumlah sel goblet
pada regio fundus dan pilorus lambung ...26 2 Gambaran perubahan histopatologi lambung tikus
pada kelompok K dan P setelah pemberian AAS ...29 3 Pengaruh pemberian AAS terhadap jumlah sel kelenjar utama
(sel parietal dan sel chief) regio fundus dan pilorus lambung tikus...35 4 Pengaruh pemberian AAS terhadap jumlah sel radang
tiap lapisan regio lambung non kelenjar, regio fundus,
DAFTAR GAMBAR
Halaman 1 Anatomi eksternal dan internal lambung mamalia ... 5 2 Histologi lambung tikus bagian pilorus ... 6 3 Histologi kelenjar lambung bagian fundus ... 7 4 Gambaran histologi lambung bagian fundus, abomasum kambing.
Sel Chief (a), sel parietal (b), sel lendir leher (c) ... 8 5 Gambaran histologi sel parietal dan sel Chief lambung bagian fundus ... 8 6 Gambar struktur kimia Aspirin ... 15 7 Bagan mekanisme penghambatan mediator peradangan oleh
obat anti inflamasi non steroid (OAINS) ... 17 8 Lambung monogastrik...22 9 Grafik persentase sel goblet pada mukosa lambung kelenjar
regio fundus dan pilorus kelompok K dan P...26 10 Gambaran histopatologi sel goblet pada kelompok K (A) dan sel
goblet yang berproliferasi pada kelompok P (B) ... 27 11 Konsekuensi patofisiologis dar difusi balik asam lambung... 28 12 Deskuamasi epitel lambung kelenjar (fundus) dengan derajat keparahan ringan pada kelompok K (A), deskuamasi epitel dengan derajat
keparahan sedang (B) dan berat (C) pada kelompok P ... 30 13 Gambaran regio lambung nonkelenjar tanpa erosi mukosa pada
kelompok K (A) dan kelompok P (B)... 33 14 Gambaran regio lambung nonkelenjar dengan erosi mukosa
dengan derajat keparahan ringan (C) dan berat (D) pada
kelompok P. ... 33 15 Erosi mukosa (tanda panah) lambung kelenjar regio fundus (A) dan
regio pilorus (B) ... 34 16 Erosi mukosa lambung kelenjar regio pilorus dengan derajat
17 Grafik persentase sel Chief dan sel parietal regio fundus dan pilorus kelompok K dan P...35 18 Gambaran histopatologi sel parietal lambung kelenjar yang mengalami piknosis (tanda panah hitam) dan sel parietal yang masih normal (tanda panah kuning) pada kelompok P... 37 19 Gambaran histopatologi kongesti dan hemorrhagi disertai dengan
infiltrasi sel radang pada regio pilorus kelompok P... 40 20 Gambaran histopatologi edema pada submukosa (A) dan
mukosa lambung (B) regio fundus kelompok P... 40 21 Grafik persentase sel radang pada regio lambung nonkelenjar, fundus
dan pilorus kelompok K dan P...42 22 Infiltrasi sel radang pada daerah ulkus lambung nonkelenjar
kelompok P (A). Infiltrasi sel radang netrofil (tanda panah hitam)
dan hemorrhagi (tand panah kuning) ... 44 23 Infiltrasi sel radang lambung kelenjar (tanda panah) pada
DAFTAR LAMPIRAN
Halaman
1 Perhitungan dosis obat ...53
2 Teknik pembuatan preparat histopatologi...55
3 Pewarnaan Hematoxillin Eosin (HE) menurut metode Meyer ...56
4 Pewarnaan Periodic Acid Schifft-Alcian Blue (PAS-AB)... 57
5 Hasil analisis statistik ANOVA dan uji Duncan sel goblet di lambung kelenjar...66
6 Hasil analisis statistik ANOVA dan uji Duncan Sel parietal dan sel chief di lambung kelenjar ...64
7 Hasil analisis statistik ANOVA dan uji Duncan sel radang di lambung nonkelenjar...58
8 Hasil analisis statistik ANOVA dan uji Duncan sel radang di lambung kelenjar regio fundus...60
9 Hasil analisis statistik ANOVA dan uji Duncan sel radang di lambung kelenjar regio pilorus ...62
10 Hasil evaluasi kualitatif perubahan histopatologi pada lambung non kelenjar kelompok K dan P setelah pemberian AAS...67
11 Hasil evaluasi kualitatif perubahan histopatologi pada regio fundus...67
12 Hasil evaluasi kualitatif perubahan histopatologi pada regio pilorus ...67
PENDAHULUAN
Latar Belakang
Berbagai aktivitas yang dijalani seseorang dalam kehidupan sehari-hari tentunya menuntut resiko kelelahan dan kepayahan fisik. Pada kelompok usia produktif dengan intensitas kerja yang tinggi, rasa nyeri menjadi salah satu masalah yang sering dikeluhkan. Namun, masalah kesehatan tak hanya dialami oleh kelompok usia produktif tetapi kelompok usia lanjut juga memiliki keluhan penyakit yang sama. Umumnya rasa nyeri yang dialami seperti sakit kepala, nyeri sendi, nyeri otot dan lain-lain.
Pada kelompok usia lanjut, umumnya rasa nyeri yang dialami merupakan tanda atau simptom penyakit degeneratif seperti nyeri sendi (rematik). Seiring bertambahnya usia, tubuh mengalami penurunan fungsi dan kemunduran fisik tubuh, tak terkecuali pada bagian tulang dan persendian. Tubuh makin rentan terhadap keluhan nyeri pada persendian dan tulang. Penyakit ini tidak dapat dihindari dan dihilangkan, akan tetapi dapat dikurangi simptomnya.
Pada umumnya, resiko peningkatan penyakit degeneratif ini akan diikuti peningkatan konsumsi obat-obatan yang bekerja menekan reaksi peradangan dan meringankan nyeri dalam pengobatan simptomatis penyakit-penyakit rematik. Salah satu solusi untuk mengurangi rasa nyeri ini secara simptomatis diperlukan obat penghilang nyeri (analgesik).
Dalam hal ini obat-obatan golongan anti-inflamasi non steroid (OAINS) menjadi alternatif jitu sebagai analgesik, yang juga memiliki efek antipiretik dan anti-inflamasi. Sediaan OAINS telah digunakan dalam pengobatan sejak lebih dari satu abad yang lalu (Kartasasmita 2002). Sediaan OAINS dibutuhkan karena dapat menghilangkan keluhan rasa nyeri sendi, peradangan dan kondisi lain pada banyak penderita (Wimana 1995).
Dalam skripsi ini asam asetil salisilat selanjutnya disebut AAS atau yang lebih dikenal dengan aspirin merupakan salah satu jenis OAINS yang sering disarankan oleh dokter. Salisilat merupakan obat yang paling banyak digunakan sebagai analgesik, antipiretik dan anti-inflamasi (Wimana 1995; Takeuchi et al. 1998).
Sediaan AAS termasuk analgesik yang sering digunakan dan digolongkan dalam obat bebas. Saat ini masyarakat dapat dengan mudah membeli dan mengkonsumsi AAS bahkan tanpa perlu menggunakan resep dokter. Hal ini sungguh sangat mengkhawatirkan mengingat selain memiliki daya kerja yang efektif, AAS juga memiliki beberapa efek samping yang perlu diwaspadai oleh pasien yang mengkonsumsi.
Menurut Wimana (1995), konsumsi AAS maupun OAINS dalam jangka lama dapat menimbulkan efek samping pada saluran pencernaan (GI). Efek samping yang paling sering terjadi adalah kerusakan lambung berupa induksi ulkus lambung yang kadang-kadang disertai anemia sekunder akibat pendarahan saluran pencernaan (Plumb 1995, Takeuchi et al. 1998).
Mengingat banyaknya konsumsi AAS di Indonesia, serta efek samping yang dapat ditimbulkannya pada saluran pencernaan terutama lambung, maka perlu dilakukan studi histopatologi lambung tikus yang diberikan AAS untuk mengetahui perubahan yang terjadi pada fungsi dan anatomi/histologi lambung.
Tujuan Penelitian
Penelitian ini bertujuan untuk mengetahui perubahan histopatologi organ lambung tikus pasca pemberian obat anti-inflamasi non steroid (OAINS) berupa asam asetil salisilat (AAS).
Manfaat Penelitian
Hasil penelitian ini diharapkan dapat menjelaskan dengan gambaran histopatologi perubahan struktur histologi lambung pada pemberian AAS.
Hipotesa Penelitian
H0 : Pemberian obat anti-inflamasi non steroid (OAINS) berupa asam
asetil salisilat (AAS) menyebabkan perubahan histopatologi lambung tikus Spraque Dawley (SD).
H1 : Pemberian obat anti-inflamasi non steroid (OAINS) berupa asam asetil salisilat (AAS) tidak menyebabkan perubahan histopatologi lambung tikus Spraque Dawley (SD).
TINJAUAN PUSTAKA
Tikus sebagai hewan percobaan
Menurut Sulaksono et al. (1986), hewan percobaan atau hewan laboratorium adalah semua jenis hewan dengan persyaratan tertentu untuk dipergunakan sebagai salah satu sarana dalam berbagai percobaan penelitian dan kedokteran. Menurut Subahagio et al. (1997), hewan percobaan harus memenuhi persyaratan genetik atau keturunan dan lingkungan yang memadai dalam pengolahan, serta memperlihatkan reaksi biologis sesuai yang dikehendaki.
Tikus merupakan mamalia yang umum digunakan sebagai hewan percobaan. Tikus putih (Rattus sp.) merupakan hewan laboratorium yang memiliki kekhususan karena pertumbuhannya relatif cepat dan lebih mudah berkembang biak (Smith dan Mankoewidjojo 1988). Tikus banyak digunakan dalam penelitian tentang tingkah laku, senilitas (ketuaan), neoplasia, daya kerja obat, toksikologi, metabolisme lemak, alkoholisme, hepatitis, hipertensi, teratologi, diabetes insipidus dan penyakit menular (Malole et al. 1989).
Tikus atau rat (Rattus sp.) memiliki sifat-sifat yang mudah dipelihara, mudah berkembang biak dan morfologi organ tubuhnya analog dengan organ manusia. Oleh karena itu, tikus sering digunakan sebagai hewan pengujian obat sebelum diberikan kepada manusia. Tikus juga memiliki sifat mudah dipelihara dan merupakan hewan yang relatif sehat dan cocok untuk penelitian (Malole et al. 1989).
Robinson (1979) mengklasifikasikan tikus putih sebagai hewan percobaan dalam taksonomi sebaga berikut :
kelas : Mammalia
ordo : Rodentia
sub ordo : Myomorpha
super famili : Muroidea
famili : Muridae
sub famili : Murinae
genus : Rattus
Menurut Malole et al. (1989), terdapat beberapa galur atau varietas tikus yang memiliki kekhususan tertentu antara lain galur Sprague-Dawley dengan ciri-ciri albino putih, berkepala kecil dan ekornya lebih panjang daripada badannya. Galur Wistar mempunyai ciri-ciri bentuk kepala lebih besar dengan ekor yang lebih pendek, sedangkan galur Long Evans berukuran lebih kecil dari tikus putih, memiliki warna hitam pada bagian kepala dan tubuh bagian depan.
Lambung
Menurut Bringman et al. (1995); Gartner dan Hiatt (2001), lambung adalah bagian dari saluran yang dapat berdilatasi, berstruktur seperti kantung yang berfungsi mencairkan makanan dilanjutkan dengan proses pencernaan yang dibantu oleh asam hidroklorat (HCl) dan enzim-enzim seperti pepsin, renin, lipase dan hormon parakrin. Bolus makanan melewati gastroesophageal junction menuju lambung kemudian dicampur dengan gastric juice yang terdiri atas mukus, air, HCl dan enzim-enzim pencernaan.
Anatomi Lambung
Morfologi organ tubuh tikus analog dengan morfologi organ manusia. Oleh karena itu, sering digunakan sebagai hewan pengujian obat sebelum diberikan pada manusia. Salah satu organ tikus yang analogis dengan organ manusia adalah lambung (Malole et al. 1989).
Lambung tikus terletak di sebelah kiri ruang abdomen yang berkontak langsung dengan hati. Menurut Miller (1996), tepi bagian tengah yang berbentuk cekung dari lambung disebut curvature minor atau lekukan kecil. Tepi bagian lateral yang berbentuk cembung disebut curvature mayor atau lekukan besar.
Menurut Brown dan Hardisty (1990) serta Frappier (1998), lambung tikus dibedakan menjadi dua bagian yaitu lambung depan (bagian tipis di sebelah kiri) dan lambung kelenjar. Lambung depan umumnya dikenal dengan lambung nonkelenjar. Menurut Stevens dan Hume (1996), pada lambung tikus dan beberapa mamalia lainnya terdapat regio tambahan sebelum cardia yaitu lambung nonkelenjar (nonglandular stratified squamous epitelium). Lambung depan merupakan pintu masuk esofagus ke dalam lambung (Brown dan Hardisty 1990).
Ketika meluas, lambung depan dapat menampung kira-kira 60% dari volume total lambung (Miller 1996).
Bringman et al. (1995); Miller (1996) menyatakan bahwa secara anatomis lambung mamalia dibagi atas 4 regio, yaitu cardia, fundus, body atau corpus dan pilorus. Cardia, merupakan bagian dengan luas kecil dan zona pembatas dekat gastrophageal junction. Fundus, pada mamalia merupakan regio yang berbentuk kubah terletak sebelah kiri dari esofagus dan banyak terdapat sel kelenjar. Body atau corpus, merupakan bagian terluas dari lambung (kurang lebih 2/3 bagian lambung) yang membentang dari fundus inferior sampai ke pilorus. Pilorus merupakan bagian yang paling akhir. Pilorus berbentuk corong dengan perluasan kerucut, pada sambungan dengan badan disebut pyloric antrum dan batang corongnya disebut pyloric canal. Bagian akhir pylorus terdapat sphinter yang berfungsi mengatur pelepasan chyme ke dalam duodenum. Berikut merupakan gambaran bentuk anatomis dari lambung dengan regio-regionya:
Gambar 1 Anatomi eksternal dan internal lambung mamalia. (Tortora dan Grabowski 1996)
Histologi Lambung
Brown dan Hardisty (1990) serta Frappier (1998) menyatakan mukosa lambung depan (lambung nonkelenjar) berbentuk epitel pipih banyak lapis yang tertutupi oleh lapis keratin. Ketebalan lapisan keratin bervariasi tergantung pada spesies, umur, diet dan derajat perluasan lambung. Batas antara lambung
nonkelenjar dan lambung kelenjar dapat terlihat pada peralihan bentuk epitel pipih banyak lapis ke bentuk epitel silindris sebaris.
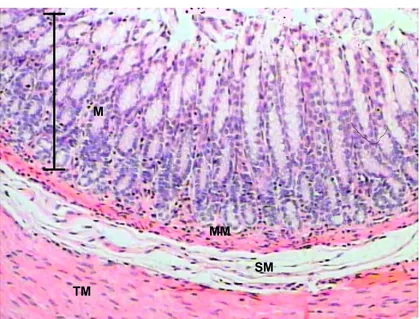
Menurut Beveleander et al. (1988); Bringman et al. (1995); Gartner dan Hiatt (2001), secara umum, histologi lambung dapat dibedakan menjadi beberapa bagian yaitu: mukosa, submukosa, muskularis mukosa dan serosa. Berikut merupakan gambaran histologi lambung beserta lapisan-lapisannya:
Gambar 2 Histologi lambung tikus bagian pilorus. M= mukosa; MM= muskularis mukosa; SM= submukosa; TM= tunika muskularis. (Dokumentasi pribadi 2007)
Mukosa
Membran mukosa lambung berbentuk irreguler seperti tiang, membentuk lipatan longitudinal yang disebut rugae dan jumlahnya tergantung pada tinggi rendahnya rentangan organnya. Membran mukosa terdiri dari tiga komponen yaitu epitelium, lamina propia dan muskularis mukosa. Epitel permukaan mukosa ditandai oleh adanya lubang sumuran yang terletak rapat satu dengan yang lain dan dilapisi epitel sejenis. Bentuk dan kedalaman dari sumuran ini serta sifat kelenjarnya berbeda pada tiap bagian lambung. Di bawah epitel terdapat suatu lamina propia dan lapisan di bawah sumuran ini mengandung kelenjar lambung.
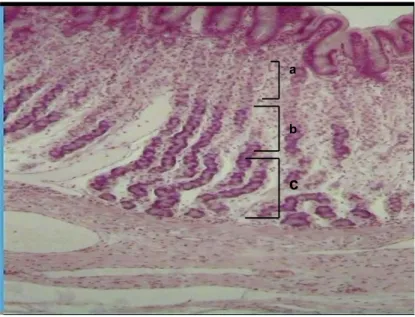
Kelenjar lambung berbentuk simpel dan tipe tubular yang meluas hingga basal lubang sumuran. Kelenjar lambung dibagi menjadi tiga daerah yaitu isthmus, leher dan basal (Gambar 3). Pada masing-masing daerah mengandung
M
MM SM TM
beberapa jenis sel yang berbeda. Tiap kelenjar lambung terbentuk dari empat jenis sel yaitu: sel-sel lendir leher, sel-sel utama (Chief cell/peptic cells), sel-sel parietal (sel oksintik) dan sel-sel enteroendokrin (Gambar 4 dan 5).
Gambar 3 Histologi kelenjar lambung bagian fundus yang terdiri atas isthmus (a), leher (b) dan basal (c). (Anonim 2005).
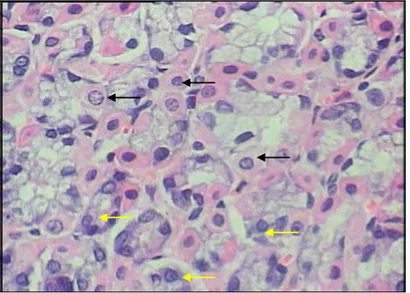
Sel-sel lendir leher berukuran lebih kecil dari sel permukaan, bersifat basofil, jumlahnya relatif sedikit, mempunyai dasar yang lebar dan menyempit di bagian daerah puncaknya. Sel lendir leher berfungsi mensekresikan mukus.
Sel-sel utama (Chief cell/peptic cells) melapisi bagian bawah kelenjar lambung dan mempunyai bentuk sel serosa yang khas. Sel ini mengandung bahan basofil, sebagian besar mitokondria dan granula sekresi yang mengandung pepsinogen, zat pemula pepsin. Eksositosi pepsinogen dipengaruhi rangsangan syaraf dan hormon.
Sel-sel parietal atau sel oksintik berbentuk bulat telur, berukuran relatif besar dan bersifat asidofil. Sel-sel ini memproduksi pendahulu dari asam hidroklorat (HCl) dan faktor intrinsik lambung. Letaknya tersebar pada lumen dipisahkan oleh sel-sel utama (Chief cell).
Sel-sel enteroendokrin berjumlah lebih sedikit dan letaknya tersebar di antara membran dasar dan sel-sel utama (Chief cell). Sel-sel ini berfungsi mengatur komposisi sekresi lambung (air, enzim dan kadar elektrolit), motilitas
a
b
dinding usus, proses penyerapan dan penggunaan makanan (Beveleander et al. 1988; Bringman et al. 1995; Gartner dan Hiatt 2001).
Gambar 4 Histologi lambung bagian fundus, abomasum kambing. Sel Chief (a); sel parietal (b); sel lendir leher (c). (Bacha & Bacha 2000).
Gambar 5 Histologi sel parietal (tanda panah hitam) dan sel chief (tanda panah warna kuning) lambung bagian fundus. (Dokumentasi pribadi 2007).
Submukosa
Di bawah lapisan mukosa terdapat lapisan submukosa. Lapisan submukosa umumnya lebih luas, bersifat fibroelastis dan terdiri dari kelenjar, pembuluh darah, pembuluh limfatika dan syaraf (Bringman 1995). Pada lapisan ini terdapat
kumpulan pembuluh darah kecil yang dikenal dengan pleksus Heller dan juga meliputi sebagian besar pembuluh limfatika dan pleksus syaraf (pleksus Meissner) (Beveleander et al. 1988).
Tunika muskularis
Tunika muskularis terdiri dari tiga lapis otot. Lapisan dalam berupa lapisan oblique, lapisan tengah berupa lapisan otot sirkuler dan lapisan luar berupa lapis otot longitudinal. Antara lapis sirkuler dan lapisan longitudinal dipisahkan oleh pleksus syaraf mesenterium dan sel ganglion parasimpatis (pleksus Auerbach’s) yang menginervasi kedua lapis otot (Gartner dan Hiatt. 2001).
Serosa
Lapisan paling luar yang melapisi saluran pencernaan adalah adventisia atau serosa. Adventisia atau serosa tersusun dari jaringan longgar yang sering mengandung lemak, pembuluh darah dan syaraf (Beveleander 1988).
Fisiologi Lambung
Lambung memiliki dua fungsi utama yaitu, fungsi pencernaan dan fungsi motorik. Fungsi pencernaan dan sekresi lambung berkaitan dengan pencernaan protein, sintesis dan sekresi enzim-enzim pencernaan. Selain mengandung sel-sel yang mensekresi mukus, mukosa lambung juga mengandung dua tipe kelenjar tubular yang penting yaitu kelenjar oksintik (gastrik) dan kelenjar pilorik. Kelenjar oksintik terletak pada bagian corpus dan fundus lambung, meliputi 80% bagian proksimal lambung. Kelenjar pilorik terletak pada bagian antral lambung. Kelenjar oksintik bertanggung jawab membentuk asam dengan mensekresikan mukus, asam hidroklorida (HCl), faktor intrinsik dan pepsinogen. Kelenjar pilorik berfungsi mensekresikan mukus untuk melindungi mukosa pilorus, juga beberapa pepsinogen, renin, lipase lambung dan hormon gastrin (Guyton dan Hall 1997).
Fungsi motorik lambung terdiri atas (1) penyimpanan sejumlah besar makanan sampai makanan dapat diproses dalam duodenum, (2) pencampuran makanan dengan sekresi lambung hingga membentuk suatu campuran setengah cair yang disebut kimus (chyme) dan (3) pengosongan makanan dari lambung ke dalam usus dengan lambat pada kecepatan yang sesuai untuk pencernaan dan absorbsi dalam usus halus (Wilson dan Lester 1994; Guyton dan Hall 1997).
Pertahanan Mukosa Lambung
Menurut Malik (1992), mukosa lambung merupakan barier antara tubuh dengan berbagai bahan, termasuk makanan, produk-produk pencernaan, toksin, obat-obatan dan mikroorganisme yang masuk lewat saluran pencernaan. Bahan-bahan yang berasal dari luar tubuh maupun produk-produk pencernaan berupa asam dan enzim proteolitik yang dapat merusak jaringan mukosa lambung. Oleh karena itu, lambung memiliki sistem protektif yang berlapis-lapis dan sangat efektif untuk mempertahankan keutuhan mukosa lambung. Proteksi (faktor pertahanan) tersebut dilakukan oleh adanya beberapa faktor:
1. Faktor pre-epitelial
Faktor pre-epitelial merupakan faktor proteksi paling depan saluran pencernaan yang letaknya meliputi secara merata lapisan permukaan sel epitel mukosa saluran pencernaan. Cairan mukus dan bikarbonat yang disekresikan oleh kelenjar-kelenjar dalam mukosa lambung berfungsi sebagai faktor pre-epitelial untuk proteksi lapisan epitel terhadap enzim-enzim proteolitik dan asam lambung. Bikarbonat berfungsi menetralisir keasaman di sekitar lapisan sel epitel. Suasana netral dibutuhkan agar enzim-enzim dan transpor aktif di sekeliling dan dalam lapisan sel epitel mukosa dapat bekerja dengan baik (Guyton dan Hall 1997).
Menurut Guyton dan Hall (1997), mukus adalah sekresi kental yang terutama terdiri dari air, elektrolit dan campuran beberapa glikoprotein, yang terdiri dari sejumlah besar polisakarida yang berikatan dengan protein dalam jumlah yang lebih sedikit. Menurut teori dua komponen barier mukus dari Hollander, lapisan mukus lambung yang tebal dan liat merupakan garis depan pertahanan terhadap autodigesti. Lapisan ini memberikan perlindungan terhadap trauma mekanis dan kimia (Wilson dan Lester 1994).
Mukus menutupi lumen saluran pencernaan yang berfungsi sebagai proteksi mukosa. Fungsi mukus sebagai proteksi mukosa: (a) pelicin yang menghambat kerusakan mekanis (cairan dan benda keras), (b) barier terhadap asam, (c) barier terhadap enzim proteolitik (pepsin) dan (d) pertahanan terhadap organisme patogen (Julius 1992).
2. Faktor epitelial
Integritas dan regenerasi lapisan sel epitel berperan penting dalam fungsi sekresi dan absorbsi dalam saluran pencernaan. Kerusakan sedikit pada mukosa (gastritis/duodenitis) dapat diperbaiki dengan mempercepat penggantian sel-sel yang rusak. Sel-sel epitel saluran pencernaan terus menerus mengalami pergantian dan regenerasi setiap 1-3 hari dipengaruhi oleh banyak faktor (Malik 1992).
3. Faktor sub-epitelial
Integritas mukosa lambung terjadi akibat penyediaan glukosa dan oksigen secara terus menerus. Aliran darah mukosa mempertahankan mukosa lambung melalui oksigenasi jaringan yang memadai dan sebagai sumber energi. Selain itu, fungsi aliran darah mukosa adalah untuk membuang atau sebagai buffer difusi balik ion H+ (Julius 1992; Setiawati 1992).
4. Proteksi oleh sistem imun lokal dan sistemik
Sistem pencernaan juga diproteksi oleh sistem imun baik lokal maupun sistemik serta sistem limfe terhadap berbagai toksin, obat dan bahan lainnya. Sistem imun lokal terdapat dalam saluran pencernaan, sedangkan sistem imun sistemik terdapat dalam sistem peredaran darah. Komponen dari sistem imun dalam saluran cerna adalah sel-sel radang lokal saluran cerna (sel plasma, limfosit, monosit) dan jaringan limpoid yang bersifat sistemik (Malik 1992).
Selain beberapa faktor pertahanan di atas, pada selaput lendir saluran pencernaan juga terdapat komponen protektif mukosa yaitu prostaglandin (PG) (Julius 1992; Kartasasmita 2002). Prostaglandin merupakan kelompok senyawa turunan asam lemak arakhidonat yang dihasilkan melaui jalur siklooksigenase (COX). Prostaglandin meningkatkan resistensi selaput lendir terhadap iritasi mekanis, osmotis, termis atau kimiawi dengan cara regulasi sekresi asam lambung, sekresi mukus, bikarbonat dan aliran darah mukosa. Dalam suatu telaah telah ditunjukkan, bahwa pengurangan prostaglandin pada selaput lendir lambung memicu terjadinya ulkus. Hal ini membuktikan salah satu peranan penting prostaglandin untuk memelihara fungsi barier selaput lendir (Kartasasmita 2002).
Patologi Lambung
Beberapa komponen pertahanan mukosa lambung dipengaruhi atau diperantarai oleh prostaglandin (PG), termasuk sekresi mukus dan bikarbonat, aliran darah, regenerasi sel epitel dan fungsi immunosit mukosa (Takeuchi et al. 1998). Adanya hambatan terhadap sintesis PG dapat menyebabkan penurunan kemampuan pertahanan mukosa lambung terhadap iritan (Takeuchi et al. 1998).
Menurut Widjaja (1973); Damjanov (2000); Guyton dan Hall (1997), beberapa gangguan lambung yang sering terjadi antara lain ulkus lambung dan gastritis. Menurut Julius (1992), adanya gangguan-gangguan pada lambung seperti gastritis, erosi dan ulkus turut dipengaruhi oleh faktor perimbangan antara faktor agresif (asam dan pepsin) dan faktor pertahanan (defensif) dari mukosa. Faktor pertahanan ini antara lain adalah pembentukan dan sekresi mukus, sekresi bikarbonat, aliran darah mukosa dan regenerasi epitel. Kejadian ulkus lambung lebih dipengaruhi oleh gangguan faktor pertahanan mukosa (defensif) saluran cerna dibandingkan faktor agresif (asam dan pepsin). Apabila pertahanan mukosa terganggu maka baru timbul ulkus peptik.
Di samping faktor agresif dan faktor pertahanan, ada faktor lain yang termasuk faktor predisposisi (kontribusi) untuk terjadinya ulkus peptik antara lain daerah geografis, jenis kelamin, faktor stress, herediter, merokok, obat-obatan dan infeksi bakteria (Julius 1992).
Menurut Widjaja (1973); Plumb (1995), AAS pada dosis terapeutik dapat menyebabkan iritasi lambung atau usus dalam berbagai tingkatan disertai dengan pendarahan saluran pencernaan. AAS juga dapat dapat menyebabkan terjadinya ulkus lambung yang bersifat akut. Ulkus akut umumnya multipel, dangkal, tidak sama besarnya; tidak mempunyai tempat tertentu (predileksi); membesarnya cepat; dapat pula menyebabkan kerusakan kapiler di lamina propia (mukosa) dan hemorrhagi. Ulkus akut lebih sering terjadi pada lambung daripada duodenum. Kebanyakan ulkus akut hanya superfisial mengenai mukosa dan submukosa, batas-batasnya tidak jelas, dan disertai tanda-tanda radang akut. Ulkus dapat sembuh tanpa bekas atau fibrosis, dengan re-epitelisasi sempurna.
Ulkus kronis disebut pula ulkus peptikum (ulcer pepticum), karena berhubungan dengan peptic juice, yaitu getah lambung yang asam. Ulkus peptik
lambung biasanya ditemukan di perbatasan daerah yang tidak membuat asam dan daerah yang membuat asam; daerah tersebut disebut acid line. Ulkus peptik biasanya tunggal, bulat atau lonjong (Widjaja 1973).
Gangguan lambung yang juga sering terjadi adalah gastritis. Gastritis adalah inflammasi (peradangan) dari mukosa lambung termasuk gastritis erosiva yang disebabkan oleh iritasi, refluks cairan kandung empedu dan pankreas, hemorrhagic gastritis, infectious gastritis dan atrofi mukosa lambung (Guyton dan Hall 1997; Shayne 2006; Karisyogya 2007). Mekanisme kerusakan mukosa pada gastritis diakibatkan oleh ketidakseimbangan antara faktor-faktor pencernaan, seperti asam lambung dan pepsin dengan produksi mukus, bikarbonat dan aliran darah (Julius 1992; Shayne 2006; Karisyogya 2007).
Gastritis dapat hanya superfisial atau dapat menembus lebih dalam ke mukosa lambung. Beberapa bahan yang dimakan seperti alkohol dan aspirin dapat sangat merusak barier pertahanan lambung. Bahan-bahan tersebut dapat merusak mukosa kelenjar dan sambungan epitel yang rapat (tight epithelial junctions) di antara sel pelapis lambung hingga sering menyebabkan gastritis akut atau kronis berat (Guyton dan Hall 1997).
Sedangkan menurut Damjanov (2000), gastritis dapat diklasifikasikan sebagai gastritis erosif dan nonerosif. Cohen (2007) mengklasifikasikan gastritis menjadi gastritis erosif dan nonerosif berdasarkan atas tingkat kerusakan mukosa lambung. Gastritis erosif biasanya bersifat akut dan ditandai oleh defek mukosa superfisial (erosi). Defek ini biasanya disebabkan oleh zat kimia dan obat misalnya aspirin, gangguan sirkulasi atau bakteri misalnya Helicobacter pylori. Gastritis nonerosif yang sering terjadi adalah gastritis atrofik. Umumnya gastritis atrofik berhubungan dengan penurunan jumlah sel parietal (Damjanov 2000).
Gastritis juga dapat diklasifikasikan berdasarkan perubahan histopatologi menjadi gastritis akut dan gastritis kronis. Gastritis akut dicirikan dengan adanya infiltrasi polymorphonuclearleucocytes (PMN) pada mukosa corpus dan antrum pilorus, edema dan erosi mukosa (Thomas 1979; Cohen 2007). Gastritis kronis ditandai dengan penurunan fungsi mukosa, seperti adanya nekrosa sel, atrofi sel atau metaplasia (Cohen 2007).
Kejadian gastritis akibat infeksi agen asing atau iritasi kimiawi diawali dengan kongesti dan fokus hemorrhagi pada mukosa lambung. Kerusakan tersebut kemudian akan segera diikuti dengan perubahan pada epitelium, hemorrhagi, edema dan erosi permukaan epitel. Kerusakan sel epitelial dapat memungkinkan terjadi difusi balik ion H+ ke mukosa (Van Kruininger 1995).
Obat Anti Inflamasi Non Steroid (OAINS)
Menurut Wimana (1995), OAINS merupakan suatu kelompok obat yang heterogen susunan kimiawinya akan tetapi memiliki kesamaan efek terapi dan efek samping. Hal ini dikarenakan efek terapi dan efek samping obat tergantung atas penghambatan sintesis enzim siklooksigenasee (COX) (Bishop 2005).
Menurut Hodgson (1999), kebanyakan OAINS terdiri atas karbosiklik atau asam enolat. Terdapat 6 macam OAINS yang diketahui antara lain salisilat, indenes, propionate, fermanate, pyrazolon dan oxicams. Golongan OAINS umumnya digunakan sebagai obat analgesik, antipiretik dan anti-inflamasi. Penghambatan sintesis enzim siklooksigenase akan mengganggu konversi asam arakidonat menjadi prostaglandin G2 (PGG2) (Wimana 1995). Prostaglandin berperanan penting dalam proses timbulnya rasa nyeri, demam dan reaksi-reaksi peradangan (melalui COX-2). Pada saluran pencernaan, prostaglandin berperanan dalam mekanisme pertahanan mukosa lambung (Julius 1992; Kartasasmita 2002).
Absorbsi OAINS ke dalam epitel mukosa lambung dapat meningkatkan kemungkinan terjadinya efek samping obat khususnya pada saluran pencernaan bagian atas. Kelainan terbanyak terjadi pada lambung dan duodenum, dalam stadium ringan terjadi hyperemia, stadium sedang terjadi erosi/lesi mukosa dan pada stadium berat muncul ulkus tanpa atau dengan hemorrhagi.
Dari suatu telaah diperoleh hasil bahwa peluang terjadinya erosi mukosa khususnya lambung adalah 50-70%, sisanya tidak mengalami kelainan. Hal ini berkaitan erat dengan kualitas mukosa dan ketahanan mukosa (sitoproteksi). Teori Sun dan Shay (1904) diacu dalam Halter et al. (2001), menyebutkan bahwa peluang terjadi erosi mukosa berdasarkan teori keseimbangan (Balanced Theory) yang meliputi faktor agresif dan faktor defensif. Keseimbangan antara faktor agresif dalam bentuk asam lambung, pepsin, empedu, enzim, makanan,
obat-obatan terutama golongan OAINS. Faktor defensif yang terdiri dari pre-epitel, epitel dan sub-epitel yang mempunyai kemampuan dalam mempertahankan keutuhan mukosa terhadap pengaruh luminal; ketiga faktor defensif ini dipengaruhi oleh PG (Halter et al. 2001). Adanya hambatan terhadap sintesis PG oleh OAINS dapat menyebabkan penurunan kemampuan pertahanan mukosa lambung terhadap iritan (Takeuchi et al. 1998).
Asam Asetil Salisilat
Nama lain AAS adalah asetosal atau umumnya lebih dikenal dengan nama dagang aspirin, merupakan salah satu sediaan OAINS yang paling banyak digunakan (Wimana 1995). Berikut merupakan struktur kimia aspirin disajikan dalam Gambar 6.
Asam asetil salisilat (aspirin®)
O
OH O
O CH3
Nama Kimia 2-(acetyloxy)benzoic acid Formula Kimia C9H8O4;
C6H4(OCOCH3)COOH Gambar 6 Struktur kimia Aspirin. (Anonimus 2006).
Umumnya sediaan AAS ini digunakan sebagai analgesik (obat untuk menghilangkan rasa nyeri), antipiretik (obat penurun demam) dan anti-inflamasi. Ia bekerja menghambat prostaglandin (PG) yang terbentuk dari hasil metabolisme asam arakhidonat melalui isoenzim siklooksigenase (COX) melalui mekanisme irreversible (Wimana 1995; Hodgson 1999).
Farmakokinetik
Obat yang masuk ke dalam tubuh melalui berbagai cara pemberian umumnya mengalami absorbsi, distribusi dan pengikatan pada target kerja hingga menimbulkan efek. Dengan atau tanpa biotransformasi, obat kemudian akan diekskresi dari tubuh (Bustami 1995).
Pada pemberian oral, sebagian salisilat diabsorbsi dengan daya absorbsi 70% dalam bentuk utuh dalam lambung, tetapi sebagian besar absorbsi terjadi dalam usus halus bagian atas. Sebagian AAS dihidrolisa, kemudian didistribusikan ke seluruh tubuh. Salisilat segera menyebar ke seluruh tubuh dan cairan transeluler setelah diabsorbsi. Kecepatan absorbsi tergantung dari kecepatan disintegrasi dan disolusi tablet, pH permukaan mukosa dan waktu pengosongan lambung. Salisilat dapat ditemukan dalam cairan sinovial, cairan spinal, liur dan air susu. Kadar tertingggi dicapai kira-kira 2 jam setelah pemberian (Wimana 1995).
Menurut Plumb (1995) dan Hodgson (1999), metabolisme obat ini di dalam hati melalui konjugasi dengan glisin dan asam glukoronat melalui glucuronil transferase. Salisilat dan metabolitnya diekskresikan dengan cepat oleh ginjal melalui filtrasi dan sekresi renal tubuli.
Farmakodinamik
Menurut Roder (2004) dan Kartasasmita (2002), OAINS contohnya AAS adalah golongan obat yang terutama bekerja perifer. Sediaan OAINS memiliki aktivitas penghambat radang dengan mekanisme kerja menghambat biosintesis prostaglandin dari asam arakhidonat melalui penghambatan aktivitas enzim siklooksigenase (Nadi 1992). Berbeda dengan OAINS lainnya, AAS merupakan inhibitor irreversibel siklooksigenase (COX) (Kartasamita 2002).
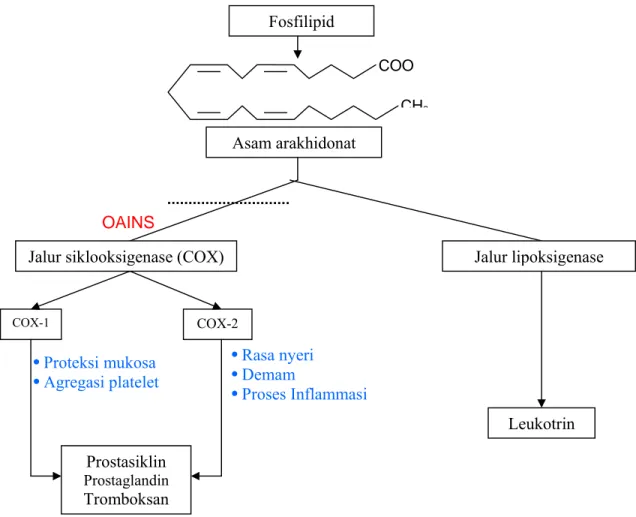
Asam arakhidonat mulanya merupakan komponen normal yang disimpan pada sel dalam bentuk fosfolipid dan dibebaskan dari sel penyimpan lipid oleh asil hidrosilase. Terdapat dua jalur utama reaksi-reaksi yang dialami oleh asam arakidonat pada metabolismenya, yaitu jalur siklooksigenase serta jalur lipoksigenase. Reaksi tahap pertama jalur siklooksigenase dikatalisis oleh dua jenis enzim, yaitu siklooksigenase dan hidroperoksidase. Jalur siklooksigenase menghasilkan prostaglandin, prostasiklin dan tromboksan, sementara jalur lipoksigenase menghasilkan HPETE (Hydroperoxieicosatetraenoic) dan leukotrin.
Prostaglandin yang dihasilkan melalui jalur siklooksigenase berperan dalam proses timbulnya nyeri, demam dan reaksi-reaksi peradangan. Selain itu, prostaglandin juga berperanan penting pada proses-proses fisiologis normal dan
pemeliharaan fungsi regulasi berbagai organ. Pada selaput lendir saluran pencernaan, prostaglandin berefek protektif dengan meningkatkan resistensi selaput lendir terhadap iritasi mekanis, osmotis, termis atau kimiawi. Karena prostaglandin berperan dalam proses timbulnya nyeri, demam, dan reaksi peradangan, maka AAS melalui penghambatan aktivitas enzim siklooksigenase mampu menekan gejala-gejala tersebut. Pengurangan prostaglandin pada selaput lendir lambung memicu terjadinya ulkus (Kartasasmita, 2002). Mekanisme AAS sebagai OAINS dapat diterangkan dengan mengikuti alur metabolisme asam arakhidonat (Gambar 7).
Gambar 7 Bagan mekanisme penghambatan mediator peradangan oleh obat anti- inflamasi non steroid (OAINS). (Mustchler 1991).
Efek samping
Sediaan AAS dosis terapi bekerja cepat dan efektif sebagai antipiretik. Pada dosis terapi laju metabolisme juga meningkat. Pada dosis toksis, obat ini
Prostasiklin Prostaglandin Tromboksan
Leukotrin Asam arakhidonat
Jalur siklooksigenase (COX) Jalur lipoksigenase
OAINS COX-1 COX-2 •Proteksi mukosa • Agregasi platelet • Rasa nyeri • Demam • Proses Inflammasi Fosfilipid COO CH3
justru memperlihatkan efek pireutik sehingga terjadi demam dan hiperhidrosis pada keracunan berat (Wimana 1995).
Menurut Wallace et al. 1995 dan Takeuchi et al. 1998), AAS mempunyai efek samping dapat menyebabkan kerusakan topikal lambung. Ada 2 komponen utama yang dapat menyebabkan efek ulcerogenik dari AAS pada lambung yaitu aksi iritasi topikal pada epitelium dan hambatan sintesis prostaglandin (PG) (Takeuchi et al. 1998).
Pada dosis terapeutik, AAS dapat menyebabkan iritasi lambung atau usus dalam berbagai tingkatan disertai dengan pendarahan saluran pencernaan. Iritasi saluran cerna tersebut dapat menyebabkan vomiting atau anorexia. Pendarahan tersebut dapat menyebabkan anemia atau hipoproteinemia (Plumb 1995).
Keracunan salisilat yang berat dapat berakibat fatal, tetapi umumnya ditemukan gejala keracunan salisilat yang ringan. Keracunan salisilat berat memiliki gejala mirip dengan gejala nyeri kepala, pusing, tinnitus, gangguan pendengaran, penglihatan kabur, rasa bingung, lemas, rasa kantuk, banyak berkeringat, haus, mual, muntah dan terkadang diare. Pada kasus keracunan yang lebih berat, gejala SSP menjadi lebih jelas disertai timbulnya kegelisahan, iritatif, inkoherensi, rasa cemas, vertigo, tremor, diplopia, delirium, halusinasi, koma, erupsi kulit dan gangguan keseimbangan asam basa (Wimana 1995).
Overdosis
Gejala yang muncul apabila overdosis adalah muntah, anoreksia, hipertermia, frekuensi nafas meningkat (hiperventilasi). Respirasi alkalosis seringkali muncul sebagai respon kompensasi terjadinya hiperventilasi. Apabila tidak diberikan treatment terhadap efek samping obat ini, dapat muncul gejala kelemahan otot, edema otak dan paru-paru, hipernatremia, hipokalemia, ataxia, seizure, koma kemudian mati (Plumb 1995).
Toksisitas gastointestinal berhubungan dengan penggunaan OAINS dapat bervariasi mulai dari dyspepsia ringan, komplikasi hingga mati. Resiko tertinggi dapat terjadi pada pemakaian obat dalam jangka panjang yang meliputi kerusakan mukosa dan muncul gejala klinis. Efek gastrotoksik persisten dapat muncul pada pemakaian obat dalam tahap kronis (Rodriguez et al. 2004).
MATERI DAN METODE
Waktu dan Tempat penelitian
Penelitian ini dilaksanakan pada bulan Januari-Agustus 2007 di Bagian Patologi, Departemen Klinik Reproduksi dan Patologi Veteriner, Fakultas Kedokteran Hewan Institut Pertanian Bogor.
Materi penelitian Hewan Coba
Penelitian ini bersifat eksperimental menggunakan hewan coba sebagai model. Hewan model yang digunakan adalah tikus putih Rattus norvegicus galur Sprague-Dawley sebanyak 20 ekor, jenis kelamin jantan berumur 2 bulan dengan bobot ± 250 gram. Hewan model diambil dari bagian Non Ruminansia dan Satwa Harapan (NRSH) Fakultas Peternakan IPB. Hewan model dibedakan menjadi dua kelompok, kelompok kontrol dan kelompok perlakuan. Masing-masing kelompok 10 ekor tikus.
Obat anti inflamasi non steroid (OAINS)
Pada penelitian ini digunakan golongan obat OAINS yaitu asam asetil salisilat (AAS) dengan dosis 400 mg per ekor tikus (Manan 2007). Sediaan AAS digunakan dalam bentuk murni berupa kristal putih.
Alat penelitian dan bahan
Alat dan bahan yang digunakan dalam penelitian ini adalah
1. Tikus putih galur Sprague Dawley jantan berumur 2 bulan sebanyak 20 ekor.
2. Kandang tikus sebanyak 40 buah dan 40 buah botol air minum. Kandang tikus modifikasi terbuat dari boks plastik ditutupi kawat ram, bedding kawat ram dan dialasi dengan menggunakan kertas buram.
3. Air minum AQUA®.
5. Sonde lambung untuk tikus (1,5 x 80 mm) Knopfkanule 370144, Germany
6. Spuit berukuran 1 ml dan 3 ml.
7. Antibiotik Tetracyclin 250 mg, anthelmintik Albendazole 5% dan asam asetil salisilat murni (AAS) serta 1 buah botol obat.
8. Timbangan digital Precisa 3000 D.
9. Alat nekropsi (gunting, scalpel, pinset anatomis, pinset fisiologis, jarum fiksator, alas nekropsi, stiroform, wadah penyimpan organ), kaca pembesar berlampu untuk pengamatan Patologi Anatomi serta larutan pengawet Buffer Neutral Formaldehyde (BNF) 10 %.
10. Bahan untuk processing jarinngan: alkohol dengan konsentrasi bertingkat. Alkohol absolut (p.a), xylol (p.a). p.a= pro analysis.
11. Bahan pewarnaan Hematoxylin Eosin (HE).
12. Bahan untuk pewarnaan khusus mukosa (Periodic Acid Schift-Alcian Blue).
13. Kamera digital untuk dokumentasi hasil pemeriksaan patologi anatomi (PA) dan histopatologi.
14. Mikoroskop cahaya binokuler. 15. Mikroskop Video Mikrometer 16. Counter
Metode kerja
Persiapan pakan dan adaptasi tikus dalam kandang
Sebelum tikus digunakan untuk penelitian, terlebih dahulu dipersiapkan pakan tikus berbentuk pelet dengan komposisi bahan : jagung (73,943 %), bungkil (14,505%), dedak (6,8 %), kapur (1,5 %), tepung tulang (1,263%), minyak (1%), metionin (0,362%), lisin (0,31%), garam (0,213%) dan vitamin+mineral mix (0,016%). (formulasi dan pembuatan pakan dilakukan di Bagian Non Ruminansia dan Satwa Harapan Fakultas Peternakan Institut Pertanian Bogor). Setiap hari tikus diberi 25 gram pakan per ekor. Pakan kemudian diiradiasi dengan kekuatan 10 KGray di BATAN, Jakarta Selatan untuk tujuan sterilisasi.
Adaptasi pada tikus dilakukan selama tiga minggu disertai dengan pemberian terapi obat antibiotik Tetracyclin 250 mg selama 3 hari dan anthelmintik Albendazole 5%. Tetracyclin 250 mg diberikan dengan dosis 100 mg/kgBB sedangkan Albendazole 5% (Sanbe) diberikan dengan dosis tunggal 10 mg/kgBB. Pemberian Albendazole diulangi dengan jarak pemberian 1 minggu. Dilanjutkan dengan pemberian anti Cryptococcus, Fluconazole 50 mg/KgBB satu kali pemberian selama 3 hari. Terapi obat bertujuan untuk menghilangkan bias yang dikhawatirkan akan mempengaruhi kondisi mukosa lambung dan saluran pencernaan lain. Berat badan tikus ditimbang seminggu sekali. Sisa pakan ditimbang setiap hari.
Perlakuan pemberian asam asetil sallisilat
Pemberian asam asetil salisilat (AAS) dilakukan pada kelompok tikus yang mendapat perlakuan terdiri dari 10 ekor tikus jantan secara per oral menggunakan sonde lambung dengan dosis tunggal 400 mg dalam 2 ml larutan aquadest selama 3 hari. Pemberian asam asetil salisilat dilakukan sekali dalam sehari pada sore hari. Sebelum pemberian, tikus dipuasakan sebelumnya selama 2-3 jam. Tikus kontrol diberi aquadest dengan sonde lambung.
Tahap nekropsi tikus
1. Pembiusan tikus
Anestesi memakai kapas yang telah dibasahi dengan eter dan dimasukkan ke dalam wadah kaca unaerobic jar. Tikus selanjutnya dinekropsi.
2. Teknik nekropsi
Tikus diletakkan di atas stiroform yang telah dilapisi aluminium foil pada posisi dorsal (terlentang) kemudian difiksasi dengan menggunakan jarum pentul pada keempat ekstremitasnya. Untuk mempermudah nekropsi, permukaan abdomen tikus dibasahi dengan alkohol 70%. Tahap nekropsi dilakukan pada linea alba dengan membuka lapisan kulit dan fascia. Rongga abdomen dibuka sampai batas bawah diafragma. Organ yang diambil adalah lambung. Organ tersebut dimasukkan ke dalam larutan BNF 10% dan disimpan sampai proses berikutnya.
3. Trimming organ dan prosesing jaringan
Sebelum dilakukan tahap dehidrasi dan embedding, organ dipotong tipis berukuran 3 mm sesuai dengan bagian yang akan diamati yaitu bagian lambung nonkelenjar, fundus, dan pylorus.
Potongan dilakukan sesuai dengan bagian seperti tertera dalam Gambar 3 dibawah ini potongan 1
Potongan 1 : bagian lambung nonkelenjar
Potongan 2 : bagian fundus potongan 2 Potongan 3 : bagian pilorus potongan 3
Gambar 8 Lambung monogastrik. (Anonim 2002). Potongan tipis organ kemudian dimasukkan ke dalam tissue cassette dan diproses secara otomatis dalam tissue processor (SakuraTM, Japan) untuk proses dehidrasi. Dalam proses dehidrasi digunakan alkohol bertingkat mulai dari alkohol 70 %, 80%, 90%, 95%, hingga 100% (absolute), diikuti clearing dengan larutan Xylene sebanyak 3 kali dan kemudian embedding menggunakan paraffin (ShendonTM, UK). Dilanjutkan dengan pembuatan blok jaringan dalam paraffin cair yang mempunyai titik leleh 56-57˚ C dalam mesin embedding tissue (SakuraTM, Japan). Setelah dingin blok disimpan hingga trimming.
4. Trimming
Blok yang telah mengeras kemudian disimpan dalam refrigerator hingga akan dipotong menggunakan mikrotom setebal 3-4 μm (Spencer, USA). Hasil potongan mikrotom dibentangkan di atas permukaan air dengan suhu
40˚ C, kemudian diletakkan di atas object glass yang telah dilapisi Ewitt sebagai pelekat dan dikeringkan.
Sebelum diwarnai, potongan organ di atas object glass diinkubasikan dalam inkubator Memert, Jerman dengan suhu 55˚ C selama semalam.
Kemudian diwarnai dengan Hematoxylin Eosin menurut metode Meyer (Humason 1985).
Fundus
Pemeriksaan Histopatologi (HP)
Pemeriksaan histopatologi organ lambung dilakukan secara kuantitatif dan kualitatif pada regio lambung nonkelenjar dan lambung kelenjar. Lambung kelenjar dibedakan menjadi dua regio, fundus dan pilorus.
Pemeriksaan kuantitatif organ lambung dilakukan dengan beberapa parameter antara lain:
1. Perhitungan jumlah sel goblet per satuan panjang 1000 µm menggunakan mikroskop videomikrometer pada 10 lapang pandang. Untuk mernghitung jumlah sel goblet digunakan pewarnaan PAS-AB.
2. Perhitungan jumlah sel perietal dan sel Chief dengan pewarnaan HE pada 10 lapang pandang.
3. Perhitungan jumlah infiltrasi sel radang pada tiap lapisan lambung pada 10 lapang pandang.
Pemeriksaan kualitatif dilakukan terhadap keutuhan lapisan epitel penutup, deskuamasi epitel, kongesti, hemorrhagi, edema pada ketiga regio lambung dengan pewarnaan Hematoxylin Eosin (HE). Hasil pemeriksaan kualitatif dikelompokkan menjadi tiga derajat keparahan yaitu ringan (+), sedang (++) dan berat (+++) yang disajikan secara deskriptif.
Deskuamasi epitel : Terjadi pelepasan sel epitel.
• Ringan (+) : Terdapat 25 % epitel vili yang mengalami deskuamasi • Sedang (++) : Terdapat 50 % epitel vili yang mengalami deskuamasi • Berat (+++) : Terdapat 75 % atau lebih epitel vili yang mengalami
deskuamasi
Kongesti : Pembuluh darah berdilatasi dan terisi butir-butir darah
merah.
• Ringan (+) : Terdapat 25 % pembuluh darah yang mengalami kongesti dari total jumlah pembuluh darah
• Sedang (++) : Terdapat 50 % pembuluh darah yang mengalami kongesti dari total jumlah pembuluh darah
• Berat (+++) : Terdapat 75 % atau lebih pembuluh darah yang mengalami kongesti dari total jumlah pembuluh darah.
Hemorraghi : Butir-butir darah keluar dari pembuluh darah dan tersebar
diantara jaringan.
• Ringan (+) : Terdapat 25 % fokus hemorrhagi pada lapisan mukosa dan submukosa dari keseluruhan lapang pandang.
• Sedang (++) : Terdapat 50 % fokus hemorrhagi pada lapisan mukosa dan submukosa dari keseluruhan lapang pandang.
• Berat (+++) : Terdapat 75 % atau lebih fokus hemorrhagi pada lapisan mukosa dan submukosa dari keseluruhan lapang pandang.
Edema : Terjadi akumulasi cairan dengan jumlah yang abnormal
pada kompartemen ekstrasel. Terjadi peregangan lapisan mukosa dan submukosa.
• Ringan (+) : Terdapat 25 % bagian lapisan mukosa dan submukosa yang mengalami edema dari keseluruhan lapang pandang. • Sedang (++) : Terdapat 50 % bagian lapisan mukosa dan submukosa
yang mengalami edema dari keseluruhan lapang pandang. • Berat (+++) : Terdapat 75 % atau lebih bagian lapisan mukosa dan
submukosa yang mengalami edema dari keseluruhan lapang pandang.
Evaluasi kuantitatif dan kualitatif tersebut dilakukan pada 10 lapang pandang dengan pembesaran 40× objektif dan 10× okuler.
INTREPETASI DATA
Data yang diperoleh secara kuantitatif berupa jumlah sel goblet, jumlah sel Chief, jumlah sel parietal dan jumlah sel radang dianalisis menggunakan uji sidik ragam rancangan acak lengkap (one-way ANOVA) dengan program SPSS 13 untuk membandingkan kelompok control (K) dan perlakuan (P). Jika perlakuan berpengaruh nyata, dilanjutkan dengan uji Duncan (p=0.05).
HASIL DAN PEMBAHASAN
Pemberian asam asetil salisilat (AAS) menimbulkan efek patologis pada organ lambung tikus. Menurut Takeuchi et al. (1998) dan Wallace et al. (1995), AAS mempunyai efek samping dapat menyebabkan kerusakan topikal mukosa lambung. Hal ini dikarenakan AAS dapat mengiritasi mukosa lambung. Berdasarkan pengamatan histopatologi, AAS berpengaruh terhadap perubahan histopatologi pada mukosa lambung. Respon histopatologi yang teramati dapat diklasifikasikan menjadi respon inflamasi dan respon inflammasi. Respon pra-inflammasi yang muncul yaitu proliferasi sel goblet dan deskuamasi epitel. Sedangkan respon inflammasi ditandai adanya erosi mukosa (ulkus), perubahan jumlah sel Chief dan sel parietal, kongesti, hemorrhagi, edema serta infiltrasi sel radang dengan derajat keparahan bervariasi pada tiap lapisan lambung.
Respon Pra-Inflammasi a. Proliferasi Sel Goblet
Salah satu komponen pertahanan mukosa lambung adalah sel goblet yang mensekresikan mukus. Menurut Setiawati (1992); Guyton dan Hall (1997), mukus disekresi oleh sel goblet dan kelenjar Brunner, berupa sekresi kental yang lengket, tidak larut dalam air. Mukus terdiri dari elektrolit dan campuran beberapa glikoprotein yang terdiri dari sejumlah besar polisakarida yang berikatan dengan protein dalam jumlah sedikit.
Pada saluran pencernaan, mukus memiliki beberapa sifat penting sebagai pelumas dan pelindung yang baik. Mukus mempunyai kemampuan mempermudah meluncurnya makanan di sepanjang saluran pencernaan dan mencegah eksorasi atau kerusakan kimiawi epitel. Sekresi mukus juga dapat melindungi mukosa lambung dari agen asing, berupa mikroorganisme, cacing, bahan yang bersifat asam dan lain-lain (Setiawati 1992; Guyton dan Hall 1997).
Fungsi mukus sebagai pertahanan pertama dipengaruhi oleh ketebalan dan kualitas mukus. Ketebalan mukus berhubungan erat dengan aktifitas sel goblet sebagai penghasil mukus. Gangguan dari sekresi dan fungsi mukus akan menyebabkan penetrasi obat akan mencapai epitel lambung. Kontak langsung
obat (dalam penelitian ini AAS) dengan epitel mukosa lambung akan terjadi bila lapisan mukus yang merupakan pertahanan terdepan tidak berfungsi dengan baik (Wallace et al. 1995 dan Halter et al. 2001).
Pemberian AAS berpengaruh terhadap perubahan histopatologi pada mukosa lambung yaitu peningkatan produksi mukus (jumlah sel goblet). Hasil analisis statistik pengaruh pemberian AAS terhadap jumlah sel goblet lambung kelenjar (regio fundus dan pilorus) disajikan dalam Tabel 1
Tabel 1 Pengaruh pemberian asam asetil salisilat (AAS) terhadap jumlah sel goblet pada regio fundus dan pilorus lambung tikus
Kelompok Sel goblet Fundus Sel goblet Pilorus
Kontrol (K) 11.800±6.088a 11.900±4.654a
Perlakuan (P) 18.600±10.058b 17.400±9.664b
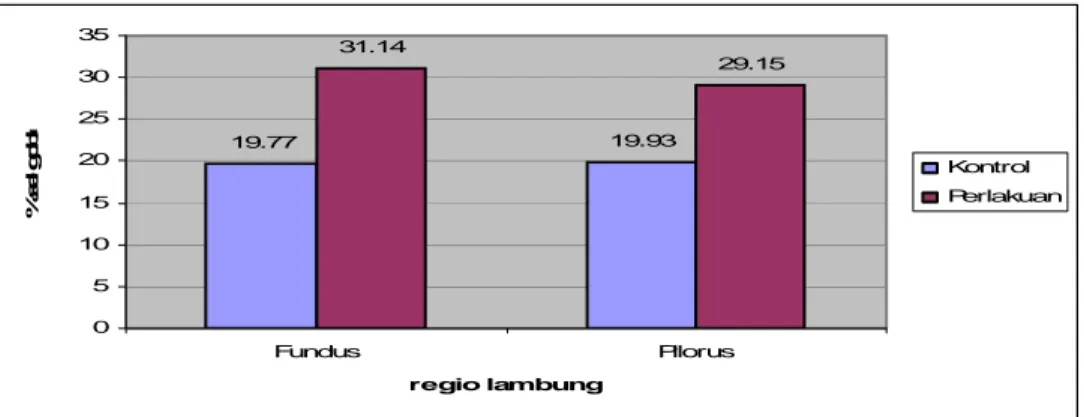
Keterangan: Huruf yang berbeda pada kolom yang sama nenunjukkan perbedaan yang nyata (p<0.05) 19.77 19.93 31.14 29.15 0 5 10 15 20 25 30 35 Fundus Pilorus regio lambung % s e l g o b le Kontrol Perlakuan
Gambar 9 Grafik persentase sel goblet pada lambung kelenjar regio fundus dan pilorus kelompok kontrol dan perlakuan
Data Tabel 1 menunjukkan jumlah sel goblet dengan perbedaan yang nyata (p<0.05) antara kedua kelompok. Kelompok perlakuan (P) memperlihatkan jumlah sel goblet regio fundus dan pilorus yang lebih tinggi dibandingkan dengan kelompok kontrol (K). Hal itu mengindikasikan bahwa AAS bersifat iritatif sehingga merangsang proliferasi sel goblet pada kelompok P. Peningkatan jumlah sel goblet tersebut merupakan respon untuk melindungi mukosa lambung. Peningkatan jumlah sel goblet akan menginduksi peningkatan sekresi mukus.
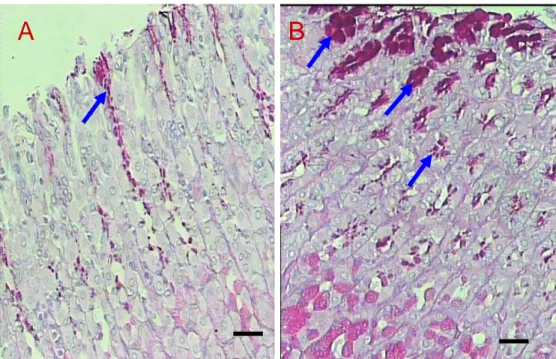
Menurut Smith et al. (1974), jumlah sel goblet pada mukosa bervariasi dan dapat meningkat apabila ada stimulan seperti pakan atau senyawa kimia iritatif. Gambaran histopatologi proliferasi sel goblet regio fundus dan pilorus lambung disajikan pada Gambar 10.
Gambar 10 Sel goblet (tanda panah) pada kelompok K (A) dan proliferasi sel goblet (tanda panah) pada kelompok P (B). Pewarnaan PAS, perbesaran 400 x, bar 20 µm.
Berdasarkan hasil yang diperoleh, meskipun terjadi proliferasi sel goblet pada kelompok P akan tetapi kemampuan mukus untuk melindungi mukosa lambung diduga menurun akibat pemberian AAS. Menurut Wilson dan Lester (1994), AAS dapat menyebabkan perubahan kualitas mukus lambung sehingga dapat mempermudah degradasi mukus oleh pepsin. Menurut Nadi (1992), pada binatang percobaan yang diberi aspirin terjadi kerusakan mukosa lambung disertai berkurangnya glikoprotein mukus dan hipersekresi lambung
.
Secara tidak langsung, tebal lapisan mukus akan berkurang dan mempermudah terjadi kerusakan atau erosi pada mukosa lambung (Gambar 12 dan 13). Hal ini dikarenakan AAS termasuk bahan efektif yang dapat menembus barier mukus dan masuk ke lapisan epitel mukosa dalam konsentrasi rendah sekalipun (Malik 1992).
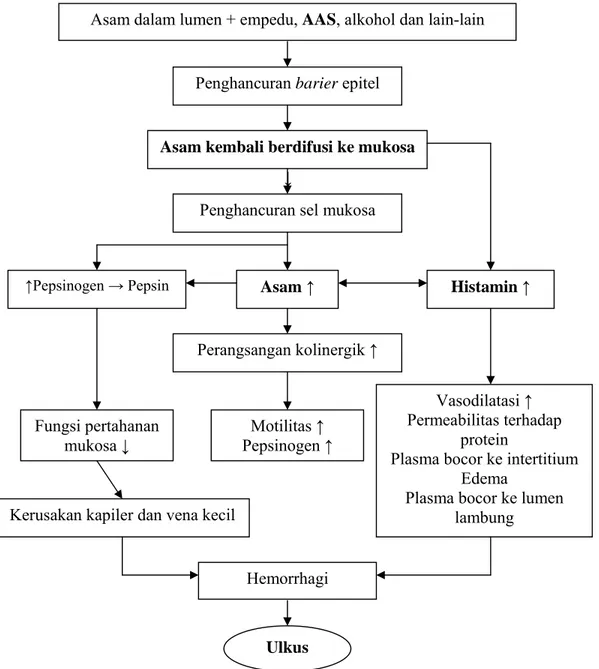
Tembusnya barier mukus dapat memungkinkan terjadinya difusi balik ion H+. Asam dalam konsentrasi tinggi dari arah lumen dapat kembali ke arah epitel mukosa sehingga merusak lapisan sel epitel (Wilson dan Lester 1994). Mekanisme patofisiologi mukosa lambung akibat difusi balik H+ dapat dilihat pada Gambar 11.
↓
Gambar 11 Konsekuensi patofisiologis dari difusi balik ion H+ lambung. (Wilson dan Lester 1994).
Penghancuran barier epitel
Asam kembali berdifusi ke mukosa
Penghancuran sel mukosa
↑Pepsinogen → Pepsin Asam ↑ Histamin ↑
Perangsangan kolinergik ↑ Fungsi pertahanan mukosa ↓ Motilitas ↑ Pepsinogen ↑ Vasodilatasi ↑ Permeabilitas terhadap protein
Plasma bocor ke intertitium Edema
Plasma bocor ke lumen lambung Kerusakan kapiler dan vena kecil
Hemorrhagi
Ulkus
Kerusakan barier mukus akan diikuti dengan respon deskuamasi epitel, erosi mukosa, kongesti, hemorrhagi, edema dan infiltrasi sel-sel radang. Gambaran perubahan histopatologi ketiga regio lambung tikus disajikan secara deskriptif dalam Tabel 2.
Tabel 2 Gambaran perubahan histopatologi lambung tikus pada kelompok kontrol dan perlakuan setelah pemberian AAS
Regio Lambung Lambung
nonkelenjar Fundus Pilorus
Perubahan histopatologi
K P K P K P Deskuamasi
epitel ^ - Ringan (+) Ringan (+) Sedang (++) Ringan (+) (+++) Berat Erosi
mukosa* - Ringan (+) Ringan (+) Sedang (++) Ringan (+) (+++) Berat
Kongesti * Ringan
(+) Sedang (++) Ringan (+) Ringan (+) Ringan (+) Ringan (+) Hemorrhagi * Ringan
(+) Ringan (+) Ringan (+) Ringan (+) Ringan (+) Ringan (+)
Edema * Ringan (+) Sedang (++) Ringan (+) Sedang (++) Ringan (+) Ringan (+)
Keterangan : Tanda (–) menunjukkan tidak ditemukan perubahan histopatologi;
Tanda ^ menunjukkan perubahan histopatologi sebagai respon pra-inflammasi; Tanda * menunjukkan perubahan histopatologi sebagai respon inflammasi
b. Deskuamasi epitel
Deskuamasi merupakan kejadian lepasnya sel epitel dari permukaan jaringan (Anonim 2006). Menurut Smith et al. (1974), deskuamasi epitel mukosa lambung merupakan respon pertahanan jaringan terhadap suatu rangsangan (iritan). Deskuamasi epitel juga turut dipengaruhi oleh adanya reaksi fisiologis tubuh. Dalam keadaan normal, lapisan sel-sel epitel saluran pencernaan terus menerus berganti dan regenerasi dengan cara deskuamasi setiap 1-3 hari (Malik 1992).
Berdasarkan data Tabel 2, pemberian AAS dapat menyebabkan deskuamasi epitel mukosa lambung dengan derajat keparahan yang berbeda pada kedua kelompok. Pada regio lambung nonkelenjar kelompok K tidak memperlihatkan deskuamasi epitel, sedangkan kelompok P memperlihatkan derajat deskuamasi epitel ringan. Hal ini dikarenakan pada regio lambung
nonkelenjar terdapat lapisan keratin tebal yang melapisi permukaan mukosa lambung. Pada regio lambung kelenjar (fundus dan pilorus), kelompok K memperlihatkan derajat deskuamasi epitel ringan, sedangkan kelompok P memperlihatkan derajat deskuamasi epitel sedang pada regio fundus dan berat pada regio pilorus.
Deskuamasi epitel pada kelompok K diduga karena respon fisiologis akibat proses regenerasi epitel. Sedangkan deskuamasi epitel pada kelompok P diduga berkaitan dengan pemberian AAS. Sediaan AAS yang bersifat asam dapat mengiritasi mukosa lambung sehingga merangsang terjadi deskuamasi epitel lambung. Deskuamasi epitel dengan derajat paling berat ditemukan pada regio pilorus lambung kelenjar kelompok P. Hal ini disebabkan regio pilorus lebih peka terhadap asam dibandingkan kedua regio lainnya. Gambaran histopatologi deskuamasi epitel lambung tikus disajikan pada Gambar 12.
Gambar 12 Deskuamasi epitel lambung kelenjar (fundus) dengan derajat keparahan ringan pada kelompok K (A), deskuamasi epitel dengan derajat keparahan sedang (B) dan berat (C) pada kelompok P. Pewarnaan HE, perbesaran 200 x, bar 30 µm.
Respon Inflammasi
Sediaan AAS merupakan salah satu bahan iritan yang dapat menyebabkan peradangan pada lambung (gastritis). Menurut Guyton dan Hall (1997), gastritis merupakan respon peradangan mukosa lambung terhadap cedera atau kerusakan
jaringan yang dapat bersifat akut, kronik, difus, atau lokal. Pada kejadian gastritis superfisial akut akibat pemberian AAS dapat ditemukan erosi mukosa, perubahan jumlah sel Chief dan sel parietal, kongesti, hemorrhagi, edema disertai dengan infiltrasi sel-sel radang pada tiap lapisan ketiga regio lambung.
a. Erosi mukosa lambung
Berdasarkan data Tabel 2, regio lambung nonkelenjar kelompok K tidak memperlihatkan erosi mukosa ditunjukkan dengan lapisan keratin yang utuh dan kontinu. Sedangkan kelompok P memperlihatkan erosi mukosa dengan derajat keparahan ringan. Disebut erosi apabila kerusakan mukosa yang terjadi memiliki kedalaman kurang dari 5 mm. Apabila kerusakan mukosa yang terjadi berupa diskontinuitas atau robekan mukosa dengan diameter 5 mm atau lebih hingga mencapai submukosa disertai dengan nekrosis disebut ulkus (Spechler 2002).
Terdapat persentasi 20% kejadian erosi mukosa pada lambung nonkelenjar kelompok P telah mengarah ke pembentukan ulkus dengan dua derajat keparahan, sedang dan berat. Secara mikroskopis, erosi mukosa pada lambung nonkelenjar dengan derajat keparahan sedang terlihat dengan adanya akumulasi cairan edema di bawah lapisan keratin, hemorrhagi, edema submukosa disertai dengan infiltrasi sel radang (Gambar 14 C). Sedangkan erosi mukosa dengan derajat keparahan berat telah mengarah ke pembentukan ulkus (Gambar 14 D). Secara mikroskopis, bentukan ulkus pada lambung nonkelenjar ditandai dengan diskontinuitas lapis keratin, atrofi lapis epitel, kongesti, hemorrhagi, edema submukosa dan infiltrasi sel radang yang didominasi sel radang netrofil. Gambaran histopatologi lambung nonkelenjar dapat dilihat pada Gambar 13 dan 14.
Pada regio lambung kelenjar (fundus dan pilorus) kedua kelompok memperlihatkan adanya erosi mukosa. Kelompok K memperlihatkan derajat erosi mukosa ringan pada regio fundus dan pilorus sedangkan kelompok P memperlihatkan erosi mukosa dengan derajat sedang pada regio fundus dan berat pada regio pilorus. Erosi mukosa lambung kelenjar yang terjadi pada kelompok K diduga disebabkan hewan coba yang digunakan adalah hewan non-Specific Pathogen Free (SPF). Umumnya hewan non-SPF dapat terpapar beberapa agen eksogenous yang menyebabkan gangguan non spesifik.
Erosi mukosa lambung kelenjar dengan derajat keparahan berat terjadi pada regio pilorus kelompok P. Pemberian AAS dosis toksik akut 400 mg dapat menyebabkan erosi mukosa lambung dan memugkinkan difusi balik ion H+ ke ke mukosa. Menurut Wilson dan Lesser (1994), mukosa pilorus lebih peka terhadap difusi balik ion H+, sehingga kerusakan mukosa lebih sering terjadi pada regio pilorus dibanding fundus. Terdapat persentasi 20% kejadian erosi mukosa pada lambung kelenjar regio pilorus kelompok P telah mengarah ke pembentukan ulkus. Secara mikroskopis, bentukan ulkus pada regio pilorus ditandai dengan diskontinuitas mukosa lambung meluas hingga lapis submukosa, nekrosa sel parietal dan sel Chief, kongesti, hemorrhagi dan infiltrasi sel radang yang didominasi sel radang netrofil (Gambar 16 B).
Pada daerah di sekitar erosi mukosa atau ulkus terdapat fokus erosi yang terdiri atas sel parietal dan sel Chief yang nekrosa. Menurut Abrams (1994), jika jaringan yang nekrosis terletak pada permukaan tubuh (misalnya, sepanjang epitel saluran pencernaan), maka jaringan itu akan dengan mudahnya mengelupas, sambil meninggalkan celah pada permukaan yang membentuk ulkus pada lambung kelenjar. Gambaran histopatologi erosi mukosa pada lambung kelenjar dapat dilihat pada Gambar 15 dan 16.
Mekanisme kerja AAS dalam menimbulkan peradangan dan kerusakan mukosa lambung nonkelenjar dan lambung kelenjar dikarenakan absorbsi AAS.
Sediaan AAS akan diabsorpsi oleh lambung bila pH intragastrik kurang dari 3,5 sehingga akan merusak mukosa lambung (Nadi 1992). Selain mengiritasi mukosa lambung secara langsung, AAS bekerja menghambat sintesis prostaglandin melalui penghambatan aktifitas enzim siklooksigenase (COX) (Hudson et al. 1997; Takeuchi et al. 1998; Kartasasmita 2002). Prostaglandin berefek positif pada mukosa saluran pencernaan, sehingga penghambatan sintesis prostaglandin akan menurunkan ketahanan mukosa dan memicu kerusakan mukosa lambung (Kartasasmita 2002). Menurut Nadi (1992), pada binatang percobaan yang diberi aspirin terjadi kerusakan mukosa Iambung disertai berkurangnya glikoprotein mukus dan hipersekresi lambung. Terjadinya hipersekresi getah lambung dan pepsin atau berkurangnya mikrosirkulasi dari lambung menjadi penyebab utama timbulnya lesi mukosa.
Gambar 13 Gambaran regio lambung nonkelenjar tanpa erosi mukosa pada kelompok K (A) dan kelompok P (B). Perbesaran 200 x, bar 30 µm.
Gambar 14 Gambaran regio lambung nonkelenjar dengan erosi mukosa (tanda panah) dengan derajat keparahan sedang (C) dan berat (D) pada kelompok P. K= lapis keratin; EP = epitel pipih banyak lapis; MM = muskularis mukosa; S= submukosa; TM= tunika muskularis. U= bentukan ulkus; A = atrofi epitel; H = hemorrhagi; E= edema; K= kongesti; dan S= infiltrasi sel-sel radang. Pewarnaan HE, perbesaran 40 x H TM SM TM SM K EP MM MM EP K K A S S E E A U
C D
SM TM EP MM K K EP MM SM TMA B
Gambar 15 Erosi mukosa (tanda panah) pada lambung kelenjar regio fundus (A) dan regio pilorus (B) kelompok P. FE= fokus erosi terdiri dari sel nekrosa dan piknosis. Pewarnaan HE, perbesaran 200x, bar 30 µm.
Gambar 16 Erosi mukosa lambung kelenjar regio pilorus (tanda panah). Derajat keparahan sedang (A) dan berat (B) pada kelompok P. FE = fokus erosi terdiri dari sel nekrosa dan piknosis. M= mukosa; MM=
muskularis mukosa; S= submukosa. Pewarnaan HE, perbesaran 200 x, bar 30 µm. M M M SM MM MM FE FE FE FE