BAB 2
TINJAUAN PUSTAKA
2.1 TUBERKULOSIS PARU 2.1.1 DEFINISI
Tuberkulosis paru adalah penyakit radang parenkim paru karena infeksi kuman
Mycobacterium Tuberculosis. Tuberkulosis paru mencakup 80% dari seluruh kejadian penyakit tuberkulosis, sedangkan 20% selebihnya merupakan tuberkulosis
extrapulmonar. Diperkirakan bahawa sepertiga penduduk dunia pernah terinfeksi
kuman M.Tuberkulosis (Djojodibroto, 2009).
2.1.2 KLASIFIKASI
Klasifikasi berdasarkan organ tubuh yang terkena
1. Tuberkulosis paru
:
Tuberkulosis paru adalah tuberkulosis yang menyerang jaringan (parenkim)
paru, tidak termasuk pleura (selaput paru) dan kelenjar pada hilus.
2. Tuberkulosis extra paru
Tuberkulosis yang menyerang organ tubuh lain selain paru, misalnya pleura,
selaput otak, selaput jantung (pericardium), tulang, persendian, kulit, usus,
ginjal, saluran kencing, alat kelamin, dan lain-lain.
1. Tuberkulosis paru BTA positif
Klasifikasi berdasarkan dahak pemeriksaan mikroskopis:
b) 1 spesimen dahak SPS hasilnya BTA positif dan foto toraks dada
menunjukkan gambaran tuberkulosis.
c) 1 spesimen dahak SPS hasilnya BTA positif dan biakan kuman tuberkulosis
positif.
d) 1 atau lebih spesimen dahak hasilnya positif setelah 3 spesimen dahak SPS
pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada perbaikan
setelah pemberian antibiotika non OAT.
2. Tuberkulosis paru BTA negatif
Kasus yang tidak memenuhi definisi pada tuberkulosis paru positif
Kriteria TB paru negatif harus meliputi yang berikut:
a) Paling tidak 3 spesimen dahak SPS yang hasilnya BTA negatif
b) Foto toraks abnormal menunjukan gambaran tuberkulosis
c) Tidak ada perbaikan setelah pemberian obat antibiotika non OAT.
d) Ditentukan (dipertimbangkan) oleh dokter untuk pemberian obat.
Klasifikasi berdasarkan tingkat keparahan penyakit
1.Tuberkulosis paru BTA negatif foto toraks positif
Dibagi berdasarkan tingkat keparahan penyakitnya, yaitu bentuk berat dan ringan.
Bentuk berat bila gambaran foto toraks memperlihatkan gambaran kerusakan paru
yang luas.
2.Tuberkulosis ekstraparu dibagi berdasarkan pada tingkat keparahan penyakitnya,
yaitu:
i. Tuberkulosis ekstra paru ringan, misalnya: tuberkulosis kelenjar limfe, tulang
ii. 2) Tuberkulosis ekstra-paru berat, misalnya: meningitis, milier, perikarditis,
peritonitis, pleuritis eksudativa bilateral, tuberkulosis tulang belakang,
tuberkulosis usus, tuberkulosis saluran kemih dan alat kelamin.
Klasifikasi berdasarkan tipe pasien ditentukan berdasarkan riwayat pengobatan
sebelumnya. Ada beberapa tipe pasien yaitu:
1. Kasus baru
Adalah pasien yang belum pernah diobati dengan OAT atau sudah pernah menelan
OAT kurang dari satu bulan (4 minggu).
2. Kasus kambuh (relaps)
Adalah pasien tuberkulosis yang sebelumnya pernah mendapat pengobatan
tuberkulosis dan telah dinyatakan sembuh tetapi kambuh lagi.
3. Kasus setelah putus berobat (default )
Adalah pasien yang telah berobat dan putus berobat 2 bulan atau lebih dengan BTA
positif.
4.Kasus setelah gagal (failure)
Adalah pasien yang hasil pemeriksaan dahaknya tetap positif atau kembali menjadi
positif pada bulan kelima atau lebih selama pengobatan.
5. Kasus lain
Adalah semua kasus yang tidak memenuhi ketentuan diatas, dalam kelompok ini
termasuk kasus kronik, yaitu pasien dengan hasil pemeriksaan masih BTA positif
2.1.3 EPIDEMIOLOGI
Tuberkulosis (TB) merupakan masalah kesehatan masyarakat yang penting di dunia
ini. Pada tahun 1992 World Health Organization (WHO) telah mencanangkan
tuberkulosis sebagai « Global Emergency ». Laporan WHO tahun 2004 menyatakan
bahwa terdapat 8,8 juta kasus baru tuberkulosis pada tahun 2002, dimana 3,9 juta
adalah kasus BTA (Basil Tahan Asam) positif. Setiap detik ada satu orang yang
terinfeksi tuberkulosis di dunia ini, dan sepertiga penduduk dunia telah terinfeksi
kuman tuberkulosis (Menkes RI, 2011).
Indonesia sekarang berada pada ranking kelima negara dengan beban TB tertinggi di
dunia. Estimasi prevalensi TB semua kasus adalah sebesar 660,000 (WHO, 2010) dan
estimasi insidensi berjumlah 430,000 kasus baru per tahun. Jumlah kematian akibat
TB diperkirakan 61,000 kematian per tahunnya.
Angka MDR-TB diperkirakan sebesar 2% dari seluruh kasus TB baru (lebih rendah
dari estimasi di tingkat regional sebesar 4%) dan 20% dari kasus TB dengan
pengobatan ulang. Diperkirakan terdapat sekitar 6.300 kasus MDR TB setiap
tahunnya.
Meskipun memiliki beban penyakit TB yang tinggi, Indonesia merupakan negara
pertama diantara High Burden Country (HBC) di wilayah WHO South-East Asian
yang mampu mencapai target global TB untuk deteksi kasus dan keberhasilan
pengobatan pada tahun 2006.
Pada tahun 2009, tercatat sejumlah sejumlah 294.732 kasus TB telah ditemukan dan
diobati (data awal Mei 2010) dan lebih dari 169.213 diantaranya terdeteksi BTA+.
selama 4 tahun terakhir adalah sekitar 90% dan pada kohort tahun 2008 mencapai
91%. Pencapaian target global tersebut merupakan tonggak pencapaian program
pengendalian TB nasional yang utama (Aditama, 2011).
2.1.4 MORFOLOGI
Mycobacterium tuberculosis berbentuk batang lurus atau agak bengkok dengan
ukuran 0,2 - 0,4 x 1 - 4 um. Pewarnaan Ziehl-Neelsen dipergunakan untuk
identifikasi bakteri tahan asam.
Kuman ini tumbuh lambat, koloni tampak setelah lebih kurang 2 minggu bahkan
kadang-kadang setelah 6-8 rninggu. Suhu optimum 37°C, tidak tumbuh pada suhu
25°C atau lebih dari 40°C. Medium padat yang biasa dipergunakan adalah
Lowenstein-Jensen. PH optimum 6,4- 7,0.
Mycobacterium tidak tahan panas, akan mati pada 6°C selama 15-20 menit. Biakan
dapat mati jika terkena sinar matahari langsung selama 2 jam. Dalam dahak dapat
bertahan 20-30 jam. Basil yang berada dalam percikan bahan dapat bertahan hidup 8
– 10 hari. Biakan basil ini dalam suhu kamar dapat hidup 6-8 bulan dan dapat
disimpan dalam lemari dengan suhu 20oC selama 2 tahun (Hiswani, 2004).
2.1.5 CARA PENULARAN
Penularan tuberkulosis dari seseorang penderita ditentukan oleh banyaknya kuman
yang terdapat dalam paru–paru penderita, persebaran kuman tersebut diudara melalui
dahak berupa droplet. Penderita TB- Paru yang mengandung banyak sekali kuman
dapat terlihat langung dengan mikroskop pada pemeriksaan dahaknya (penderita BTA
positif) adalah sangat menular.
Penderita TB paru BTA positif mengeluarkan kuman–kuman ke udara dalam bentuk
droplet yang sangat kecil pada waktu batuk atau bersin. Droplet yang sangat kecil ini
mengering dengan cepat dan menjadi droplet yang mengandung kuman tuberkulosis
dan dapat bertahan si udara selama beberapa jam.
Droplet yang mengandung kuman ini dapat terhirup oleh orang lain. Jika kuman
tersebut sudah menetap dalam paru dari orang yang menghirupnya, maka kuman
mulai membelah diri (berkembang biak) dan terjadilah infeksi dari satu orang ke
orang lain (Hiswani, 2004).
2.1.6 PATOGENESIS
2.1.6.1 TUBERKULOSIS PRIMER
Paru merupakan port d’entrée lebih dari 90% kasus infeksi TB. Karena ukurannya
sangat kecil (<5 µm), kuman TB dalam percik renik (droplet nuclei) yang terhirupnya
dapat mencapai alveolus. Pada sebagian kasus, kuman TB dapat dihancurkan
seluruhnya oleh mekanisme imunologis non spesifik, sehingga tidak terjadi proses
imunologis spesifik. Akan tetapi, pada sebagian kasus lainnya, tidak seluruhnya dapat
dihancurkan. Pada individu yang tidak dapat menghancurkan seluruh kuman,
makrofag alveolus akan menfagosit kuman TB yang sebagian besar dihancurkan.
Akan tetapi, sebagian kecil kuman TB yang tidak dapat dihancurkan akan terus
Selanjutnya, kuman TB membentuk lesi di tempat tersebut, yang dinamakan fokus
primer Gohn.
Dari fokus primer Ghon, kuman TB menyebar melalui saluran limfe menuju kelenjar
limfe regional, yaitu kelenjar limfe yang mempunyai saluran limfe ke lokasi fokus
primer. Penyebaran ini menyebabkan terjadinya inflamasi di saluran limfe
(limfangitis) dan di kelenjar limfe ( limfadenitis) yang terkena. Jika fokus primer terletak di lobus bawah atau tengah, kelenjar limfe akan terlibat adalah kelenjar limfe
parahilus (perihilier), sedangkan jika fokus primer terletak di apeks paru, yang akan
terlibat adalah kelenjar paratrakeal. Gambungan antara fokus primer, limfangitis, dan
limfadenitis dinamakan kompleks primer (primary complex).
Waktu yang diperlukan sejak masuknya kuman TB hingga terbentuknya kompleks
primer secara lengkap disebut sebagai masa inkubasi. Hal ini berbeda dengan
pengertian masa inkubasi pada proses infeksi lain, yaitu waktu yang diperlukan sejak
masuknya kuman hingga timbulnya gejala penyakit. Masa inkubasi TB bervariasi
selama 2-12 minggu, biasanya berlangsung selama 4-8 minggu. Selama masa
inkubasi tersebut, kuman berkembang biak hingga mencapai jumlah 10³-10⁴, yaitu
jumlah yang cukup untuk merangsang respons imunitas selular (Werdhani).
2.1.6.2 TUBERKULOSIS SEKUNDER
TB sekunder berasal dari reaktivasi fokus yang dorman. Pada 5% populasi yang
terinfeksi TB, reaktivasi endogen dapat terjadi beberapa tahun setelah infeksi primer.
Reaktivasi TB ini biasanya terjadi di apeks paru. Lesi di apeks ini didapatkan melalui
penyebaran hematogen selama infeksi primer beberapa tahun sebelumnya. Segmen
apikal dan posterior dari lobus superior serta segmen apikal lobus inferior merupakan
tempat reaktivasi sering terjadi. Hal ini diakibatkan tekanan oksigen di tempat
Penjelasan lain adalah sistem pengaliran limfatik di daerah tersebut yang kurang baik.
Lesi di apeks tersebut merupakan kelanjutan dari fokus Simon yang terjadi setelah
infeksi primer. Setelah reaktivasi, lesi di fokus Simon akan berkonfluens, dan
mengalami likuefaksi serta ekskavasi. Infeksi sekunder juga dapat terjadi akibat
reinfeksi, walaupun hal ini jarang terjadi bila pasien berdomisili di negara-negara
maju (Werdhani).
2.1.7 FAKTOR RESIKO
Untuk terpapar penyakit TBC pada seseorang dipengaruhi oleh beberapa faktor
seperti: status sosial ekonomi, status gizi, umur jenis kelamin, dan faktor toksis untuk
lebih jelasnya dapat kita jelaskan seperti uraian dibawah ini :
1. Faktor Sosial ekonomi
Disini sangat erat dengan keadaan rumah, kepadatan hunian, lingkungan perumahan,
lingkungan dan sanitasi tempat bekrja yang buruk dapat memudahkan penularan
TBC. Pendapatan keluarga sangat erat juga dengan penularan TBC, karena
pendapatan yang kecil membuat orang tidak dapat hidup layak dengan memenuhi
syarat – syarat kesehatan.
2. Status Gizi.
Keadaan malnutrisi atau kekurangan kalori, protein, vitamin, zat besi dan lain – lain
akan mempengaruhi daya tahan tubuh seseorang sehingga rentan terhadap penyakit
termasuk TB-Paru. Keadaan ini merupakan faktor penting yang berpengaruh di
negara miskin, baik pada orang dewasa maupun pada anak – anak.
3. Umur.
Penyakit TB-Paru paling sering ditemukan pada usia muda atau usia produktif
harapan hidup lansia menjadi lebih tinggi. Pada usia lanjut lebih dari 55 tahun sistem
imunologis seseorang menurun, sehingga sangat rentan terhadap berbagai penyakit,
termasuk penyakit TB Paru.
4. Jenis Kelamin.
Penyakit TB-paru cenderung lebih tinggi pada jenis pada jenis kelamin laki –laki
dibandingkan perempuan. Menurut WHO, sedikitnya dalam periode setahun ada
sekitar 1 juta perempuan yang meninggal akibat TB-paru, dapat disimpulkan bahwa
pada kaum perempuan lebih banyak terjadi kematian yang disebabkan oleh TB-Paru
dibandingkan dengan akibat proses kehamilan dan persalinan. Pada jenis kelamin
laki–laki penyakit ini lebih tinggi karena merokok tembakau dan minum alkohol
sehingga dapat menurunkan sistem pertahanan tubuh, sehingga lebih mudah
dipaparkan dengan agent penyebab TB-Paru (Hiswani, 2004).
2.1.8 MANIFESTASI KLINIS
Gejala penyakit TBC dapat dibagi menjadi gejala umum dan gejala khusus yang
timbul sesuai dengan organ yang terlibat.
Gejala sistemik/umum:
Batuk-batuk selama lebih dari 3 minggu (dapat disertai dengan darah)
Demam tidak terlalu tinggi yang berlangsung lama, biasanya dirasakan malam
hari disertai keringat malam. Kadang-kadang serangan demam seperti
influenza dan bersifat hilang timbul
Penurunan nafsu makan dan berat badan
Perasaan tidak enak (malaise), lemah
Gejala khusus:
Tergantung dari organ tubuh mana yang terkena, bila terjadi sumbatan
kelenjar getah bening yang membesar, akan menimbulkan suara
“mengi”,suara nafas melemah yang disertai sesak.
Kalau ada cairan dirongga pleura (pembungkus paru-paru), dapat disertai
dengan keluhan sakit dada.
Bila mengenai tulang, maka akan terjadi gejala seperti infeksi tulang yang
pada suatu saat dapat membentuk saluran dan bermuara pada kulit di atasnya,
pada muara ini akan keluar cairan nanah.
Pada anak-anak dapat mengenai otak (lapisan pembungkus otak) dan disebut
sebagai meningitis (radang selaput otak), gejalanya adalah demam tinggi,
adanya penurunan kesadaran dan kejang-kejang (Werdhani).
2.1.9 PEMERIKSAAN FISIS
Pemeriksaan pertama terhadap keadaan umum pasien mungkin ditemukan
konjungtiva mata atau kulit yang pucat karena anemia,suhu demam,badan kurus atau
berat badan menurun.
Pada pemeriksaan fisis pasien sering tidak menunjukkan suatu kelainan pun terutama
pada kasus-kasus dini atau sudah terinfiltrasi secara asimtomatik. Bila dicurigai
adanya infiltrate yang agak luas, maka di dapatkan perkusi yang redup dan auskultasi
suara napas bronchial. Akan didapatkan juga suara napas tambahan berupa ronki
basah,kasar dan nyaring. Tetapi bila infiltrate diliputi oleh penebalan pleura, suara
napasnya menjadi vesikuler melemah. Bila terdapat kavitas yang cukup besar, perkusi
memberi suara hipersonar atau timpani dan akultasi bersuara amforik (Crofton,
2.1.10 PEMERIKSAAN PENUNJANG
2.1.10.1 PEMERIKSAAN SPUTUM
Pemeriksaaan dahak berfungsi untuk menegakkan diagnosis, keberhasilan
pengobatan dan menentukan potensi penularan. Pemeriksaaan dahak untuk
penegakan diagnosis pada semua suspek TB dilakukan dengan mengumpul 3
spesimen dahak yang dikumpulkan dalam dua hari kunjungan yang berurutan berupa
dahak Sewaktu-Pagi-Sewaktu (SPS):
• S(Sewaktu)
Dahak dikumpulkan pada saat suspek TB datang berkunjung pertama kali.
Pada saat pulang, suspek membawa sebuah pot dahak untuk mengumpulkan
dahak pagi pada hari kedua.
• P(Pagi)
Dahak dikumpulkan di rumah pada pagi hari kedua, segera setelah bangun
tidue. Pot dibawa dan diserahkan sendiri kepada petugas Fasyankes.
• S(Sewaktu)
Dahak dikumpulkan di Fasyankes pada hari kedua, saat menyerahkan dahak
pagi.
Pemeriksaan dahak BTA lazimnya dilakukan 3 X berturut-turut untuk menghundari
faktor kebetulan. Bila hasil pemeriksaan dahak minimal 2 X positif, maka pasien
sudah dapat dipastikan sakit TB paru (Hudoyo, 2008). Untuk interpretasi
pemeriksaan mikroskopis dahak pasien dapat dibaca dengan skala IUATLD
(rekomendasi WHO). Skala IUATLD (International Union Against Tuberculosis and
Lung Disease) yaitu :
- Ditemukan 1-9 BTA dalam 100 lapang pandang, ditulis jumlah kuman yang
ditemukan
- Ditemukan 10-99 BTA dalam 100 lapang pandang disebut + (1+)
- Ditemukan 1-10 BTA dalam 1 lapang pandang, disebut ++ (2+)
- Ditemukan >10 BTA dalam 1 lapang pandang, disebut +++ (3+)
2.1.10.2 PEMERIKSAAN FOTO TORAKS
Pada sebagian besar TB paru, diagnosis terutama ditegakkan dengan pemeriksaan
dahak secara mikroskopis dan tidak memerlukan foto toraks. Namun pada kondisi
tertentu pemeriksaan foto toraks perlu dilakukan sesuai dengan indikasi sebagai
berikut:
• Hanya 1 dari 3 spesimen dahak SPS hasilnya BTA positif. Pada kasus ini
pemeriksaan foto toraks dada diperlukan untuk mendukung diagnosis TB paru
BTA positif.
• Ketiga spesimen dahak hasilnya tetap negatif setelah 3 spesimen dahak SPS pada pemeriksaan sebelumnya hasilnya BTA negatif dan tidak ada perbaikan
setelah pemberian antibiotika non OAT(non fluoroquinolon).
• Pasien tersebut diduga mengalami komplikasi sesak nafas berat yang
memerlukan penanganan khusus (seperti: pneumotorak, pleuritis eksudativa,
efusi pericarditis atau efusi pleural) dan pasien yang mengalami hemoptisis
2.1.10.3 PEMERIKSAAN RADIOLOGIS
Tuberkulosis dapat memberikan gambaran yang bermacam-macam pada foto rontgen
toraks, tetapi ada beberapa gambaran yang karakteristik untuk tuberkulosis paru
yaitu:
apabila lesi terdapat terutama di lapangan atas paru
bayangan berawan atau beracak
terdapat kavitas tunggal atau multipel
terdapat kalsifikasi
apabila lesi bilateral terutama bila terdapat pada lapangan atas paru
bayangan abnormal yang menetap pada foto toraks setelah foto ulang
beberapa minggu kemudian (Crofton, 2002)
2.1.10.4 BRONKOSKOPI
Pemeriksaan bronkoskopi adalah pemeriksaan sistem pernapasan dengan
menggunakan endoskop. Endoskop adalah alat untuk memeriksa rongga di dalam
organ. Endoskop yanh digunakan untuk pemeriksaan organ paru disebut bronkoskop.
Pemeriksaan bronkoskopi termasuk dalam golongan tindakan invasive. Ada dua
macam pemeriksaan bronkoskopi, yaitu pemeriksaan dengan bronkoskop rigid dan
pemeriksaan dengan bronkoskop serat-optik lentur dapat terlihat 85% dari
keseluruhan jumlah bronkus subsegmental turunan ke-5 dan 55% dari keseluruhan
humlah bronkus subsegmental turunan ke-6. Visualisasi dan washing (cuci bronkus)
merupakan prosuder standar pemeriksaan bronkoskopi. Prosedur lain yang dapat
dilakukan adalah: biopsi transbronkial(TBB), broncho alveolar lavage(BAL),
transbronkial needle aspiration(TBNA),ultrasonografi bronkoskopik, dan
Indikasi dilakukan bronkoskopi,yaitu:
• Pemeriksaan hemoptysis,mencari asal pendarahan
• Pengambilan benda asing(corpus alienum)
• Terapi pada atelectasis
• Penggunaan di ICU: Intubasi intratrakea, menghisap secret
• Mendiagnosis dan menentukan staging kanker paru
• Mendiagnosis nodul di perifer dan infiltrate
• Mendiagnosis penyakit paru interstial
• Mendiagnosis pneumonia dengan cara mendapatkan sekret atau mucus di
trakea atau bronkus
• Mendiagnosis penyebab batuk
• Mendiagnosis penyebab efusi pleura
Walaupun penggunaan bronkoskop dinilai dapat ditoleransi oleh pasien, terdapat
kemungkinan timbulnya komplikasi, yaitu hipoksemia, pendarahan, demam, aritmia
kordis, bronkospasme, pneumonia, dan pnuemotoraks. Pemeriksaan bronkoskopi
yang sampai menyebabkan kematian kejadiannya sangat kecil, yaitu 0,01%,
sedangkan penyebab komplikasi mayor, jumlahnya kurang dari 1%. Pemeriksaan
bronkoskopi dapat menyebabkan penurunan Pa02 antara 15-20mmHG (Djojodibroto,
2009).
2.1.10.5 Bronchoalveolar Lavage (BAL)
Bilas bronkoalveolar dilakukan (Bronkoalveolar Lavage) dilakukan untuk memperoleh konstituen alveolus. BAL berbeda dengan bronkial washing. Pada
bronkial washing, cairan garam fisiologik yang digunakan untuk mendapatkan sel bronkus hanya beberapa mL. Pada BAL, diperlukan 150-300mL cairan garam
untuk diperiksa. Cairan yang disemprotkan pertama sebanyak 20-30mL, dibuang
karena banyak mengandung sel bronki. Untuk menghindari sampling errors, dan menghindari kontaminasi oleh darah, BAL dilakukan sebelum brushing atau TBB. Bronkskop langsung mengarah ke perifer,yaitu ke bronkus subsegmental turunan
ke-4 atau turunan ke-5. Garam fisiologik disemprotkan dan langsung diisap kembali.
Komplikasi BAL adalah hipoksemia, demam, bronkospasme, dan pendarahan
(Djojodibroto, 2009).
2.1.11 DIAGNOSIS
Diagnosis TB Paru
• Semua suspek TB diperiksa 3 spesimen dahak dalam waktu 2 hari, yaitu
sewaktu - pagi - sewaktu (SPS).
• Diagnosis TB Paru pada orang dewasa ditegakkan dengan ditemukannya
kuman TB. Pada program TB nasional, penemuan BTA melalui pemeriksaan
dahak mikroskopis merupakan diagnosis utama. Pemeriksaan lain seperti foto
toraks, biakan dan uji kepekaan dapat digunakan sebagai penunjang diagnosis
sepanjang sesuai dengan indikasinya.
• Tidak dibenarkan mendiagnosis TB hanya berdasarkan pemeriksaan foto
toraks saja. Foto toraks tidak selalu memberikan gambaran yang khas pada
TB paru, sehingga sering terjadi overdiagnosis.
Diagnosis TB ekstra paru
• Gejala dan keluhan tergantung organ yang terkena, misalnya kaku kuduk pada
Meningitis TB, nyeri dada pada TB pleura (Pleuritis), pembesaran kelenjar
limfe superfisialis pada limfadenitis TB dan deformitas tulang belakang
(gibbus) pada spondilitis TB dan lain-lainnya.
• Diagnosis pasti ditegakkan dengan pemeriksaan klinis, bakteriologis dan atau
Diagnosis TB pada Orang Dengan HIV AIDS (ODHA)
Pada ODHA, diagnosis TB paru dan TB ekstra paru ditegakkan sebagai
berikut:
1. TB Paru BTA Positif, yaitu minimal satu hasil pemeriksaan dahak positif. 2. TB Paru BTA negatif, yaitu hasil pemeriksaan dahak negatif dan gambaran
klinis & radiologis mendukung Tb atau BTA negatif dengan hasil kultur TB
positif.
3. TB Ekstra Paru pada ODHA ditegakkan dengan pemeriksaan klinis, bakteriologis dan atau histopatologi yang diambil dari jaringan tubuh yang
terkena. (Menkes RI, 2011)
2.1.12 PENATALAKSANAAN
Pengobatan TB bertujuan untuk menyembuhkan pasien, mencegah kematian,
mencegah kekambuhan, memutuskan rantai penularan dan mencegah terjadinya
resistensi kuman terhadap Obat Anti Tuberkulosis (OAT).
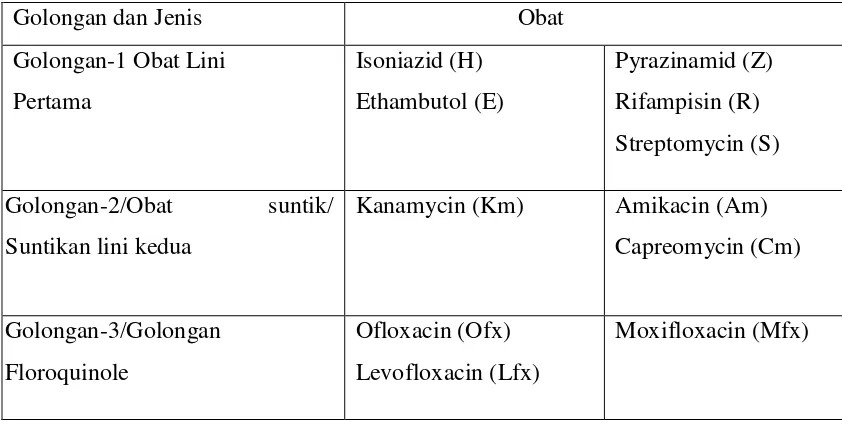
Tabel 2.1: Pengelompokkan OAT
Kanamycin (Km) Amikacin (Am)
(Strategi Nasional Pengendalian TB, 2011)
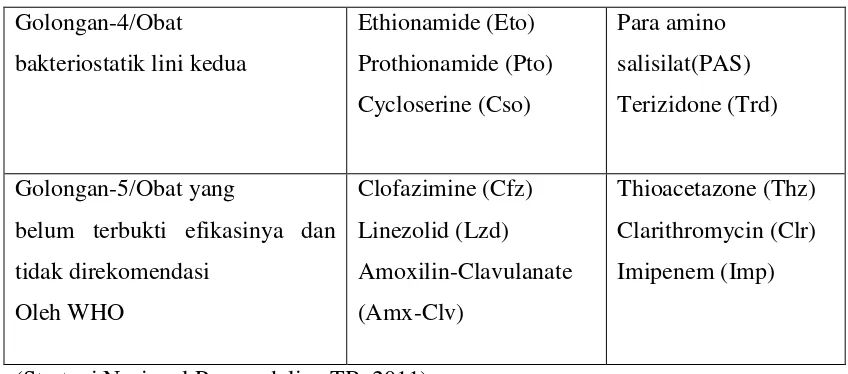
Tabel 2.2 : Efek Samping OAT
Efek Samping Penyebab Penatalaksanaan
Minor
Tidak nafsu makan,mual dan
sakit perut
Rifampisin Obat diminum malam sebelum
tidur
Nyeri sendi Pyranazinamid Beri aspirin/allopurinol
Kesemutan sehingga rasa
terbakar di kaki
INH Beri vitamin B6 (piridoksin)
100mg perhari
Warna kemerahan pada air
seni
Rifampisin Beri penjelasan,tidak perlu
diberi apa-apa
Mayor
Gatal dan kemerahan pada
kulit
Semua jenis OAT Beri antihistamin dan
dievaluasi ketat
Tuli Streptomisin Streptomisin dihentikan
Ikterik Hampir semua
OAT
Hentikan semua OAT
sehinnga ikterik hilang
Binggung dan muntah-muntah Hampir senua obat Hentikan semua OAT dan Golongan-4/Obat
belum terbukti efikasinya dan
lakukan uji fungsi hati
Gangguan penglihatan Ethambutol Hentikan ethambutol
Purpura dan renjatan (shok) Rifampisin Hentikan rifampisin
(Pedomen Diagnosis & Penatalaksanaan di Indonesia)
Pengobatan TB dilakukan dengan prinsip-prinsip sebagai berikut:
OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam jumlah cukup dan dosis tepat sesuai dengan kategori pengobatan.
Jangan gunakan OAT tunggal (monoterapi). Pemakaian OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan dan sangat dianjurkan.
Pengobatan TB diberikan dalam 2 tahap, yaitu tahap awal (intensif) dan lanjutan.
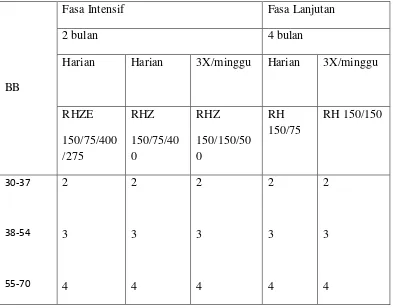
Tabel 2.3 : Dosis Obat AntiTuberkulosis Kombinasi Dosis Tetap
BB
Fasa Intensif Fasa Lanjutan
2 bulan 4 bulan
Harian Harian 3X/minggu Harian 3X/minggu
>71 5 5 5 5 5
(Perhimpunan Dokter Paru Indonesia, 2006. Tuberkulosis: Pedoman Diagnosis &
Penatalaksanaan di Indonesia.)
Available from:
Tahap Pengobatan TB Paru menurut Program Nasional Penanggulan TB di
Indonesia:
1. Tahap intensif
Pada tahap awal (intensif) pasien mendapat obat setiap hari dan perlu diawasi secara
langsung untuk mencegah terjadinya resistensi obat. Bila pengobatan tahap intensif
tersebut diberikan secara tepat, biasanya pasien menular menjadi tidak menular dalam
kurun waktu 2 minggu. Sebagian besar pasien TB BTA positif menjadi BTA negatif
(konversi) dalam 2 bulan.
2. Tahap lanjutan
Pada tahap lanjutan pasien mendapat jenis obat lebih sedikit, namun dalam jangka
waktu yang lebih lama. Tahap lanjutan penting untuk membunuh kuman persister
sehingga mencegah terjadinya kekambuhan.
Paduan OAT Yang Digunakan di Indonesia paduan pengobatan yang digunakan oleh
program nasional Penanggulangan TB oleh pemerintah Indonesia:
1. Kategori 1: 2 (HRZE) / 4 (HR)3
Tahap intensif diberikan untuk penderita baru TB paru BTA Positif, penderita TB
paru BTA negatif rontgen positif dan penderita TB ekstra paru terdiri dari Isonazid
setiap hari selama 2 bulan. Kemudian diteruskan dengan tahap lanjutan yang terdiri
dari HR diberikan tiga kali dalam seminggu selama 4 bulan.
2. Kategori 2: 2 (HRZE)S / (HRZE) / 5 (HR)3E3
Tahap intensif diberikan untuk penderita kambuh (relaps), penderita gagal (failure), dan penderita dengan pengobatan setelah lalai (after default) diberikan selama 3 bulan, yang terdiri dari 2 bulan dengan HRZE dan suntikan streptomisin (S),
diberikan setelah penderita selesai menelan obat. setiap hari. Dilanjutkan 1 bulan
dengan HRZE setiap hari. Setelah itu diteruskan dengan tahap lanjutan selama 5
bulan dengan HRE yang diberikan tiga kali dalam seminggu.
3. Kategori 3 : 2(HRZ) / 4(HR)3
Tahap intensif terdiri dari HRZ diberikan setiap hari selama 2 bulan (2HRZ),
diteruskan dengan tahap lanjutan terdiri dari HR selama 4 bulan diberikan 3 kali
seminggu. Obat ini diberikan untuk penderita baru BTA negatif dan rontgen positif
sakit ringan dan Penderita TB ekstra paru ringan.
Evaluasi penderita meliputi evaluasi klinik, bakteriologik, radiologik, dan efek
samping obat serta evaluasi keteraturan berobat.(PDPI,2006)
2.1.12.1 EVALUASI PENGOBATAN TUBERKULOSIS PARU
Evaluasi Klinik
• Penderita dievaluasi setiap 2 minggu pada 1 bulan pertama pengobatan
selanjutnya setiap 1 bulan
• Evaluasi : respons pengobatan dan ada tidaknya efek samping obat serta ada
tidaknya komplikasi penyakit
Evaluasi Bakteriologik (0-2-6/9)
• Tujuan untuk mendeteksi ada tidaknya konversi dahak
• Pemeriksaan & evaluasi pemeriksaan mikroskopik
- Sebelum pengobatan dimulai
- Setelah 2 bulan pengobatan (setelah fase intensif)
- Pada akhir pengobatan
• Bila ada fasiliti biakan : pemeriksaan biakan (0 - 2 – 6/9)
Evaluasi Radiologik (0-2-6/9)
Pemeriksaan dan evaluasi foto toraks dilakukan pada:
• Sebelum pengobatan
• Setelah 2 bulan pengobatan
• Pada akhir pengobatan
Evaluasi Efek Samping Secara Klinik
• Bila mungkin sebaiknya dari awal diperiksa fungsi hati, fungsi ginjal dan
darah lengkap
• Fungsi hati; SGOT,SGPT, bilirubin, fungsi ginjal : ureum, kreatinin, dan gula
darah , asam urat untuk data dasar penyakit penyerta atau efek samping
pengobatan
• Asam urat diperiksa bila menggunakan pirazinamid
• Pemeriksaan visus dan uji buta warna bila menggunakan etambutol.
• Penderita yang mendapat streptomisin harus diperiksa uji keseimbangan dan
audiometri
• Pada anak dan dewasa muda umumnya tidak diperlukan pemeriksaan awal
tersebut. Yang paling penting adalah evaluasi klinik kemungkinan terjadi efek
samping obat. Bila pada evaluasi klinik dicurigai terdapat efek samping, maka
dilakukan pemeriksaan laboratorium untuk memastikannya dan penanganan
Evaluasi Keteraturan Berobat
• Yang tidak kalah pentingnya selain dari paduan obat yang digunakan adalah
keteraturan berobat. Diminum / tidaknya obat tersebut. Dalam hal ini maka
sangat penting penyuluhan atau pendidikan mengenai penyakit dan
keteraturan berobat yang diberikan kepada penderita, keluarga dan lingkungan
• Ketidakteraturan berobat akan menyebabkan timbulnya masalah resistensi.
Kriteria Sembuh
• BTA mikroskopik negatif dua kali (pada akhir fase intensif dan akhir
pengobatan) dan telah mendapatkan pengobatan yang adekuat
• Pada foto toraks, gambaran radiologik serial tetap sama/perbaikan
• Bila ada fasiliti biakan, maka kriteria ditambah biakan negatif
2.1.13 PENCEGAHAN
Status sosial ekonomi rendah yang merupakan faktor menjadi sakit, seperti kepadatan
hunian, dengan meningkatkan pendidikan kesehatan. Tersedia sarana-sarana
kedokteran, pemeriksaan pnderita, kontak atau suspect gambas, sering dilaporkan,
pemeriksaan dan pengobatan dini bagi penderita, kontak, suspect, perawatan.
Pengobatan preventif, diartikan sebagai tindakan keperawatan terhadap penyakit
inaktif dengan pemberian pengobatan INH sebagai pencegahan. BCG, vaksinasi
diberikan pertama-tama kepada bayi dengan perlindungan bagi ibunya dan
keluarganya. Diulang 5 tahun kemudian pada 12 tahun ditingkat tersebut berupa
tempat pencegahan. Memberantas penyakit TBC pada pemerah air susu dan tukang
2.2 MULTI DRUG RESISTANCE/MDR (RESISTEN GANDA)
2.2.1 DEFINISI
Resistensi ganda menunjukkan M.tuberculosis resisten terhadap rifampisin dan INH dengan atau tanpa OAT lainnya. Secara umum resistensi terhadap obat tuberkulosis
dibagi menjadi :
• Resistensi primer ialah apabila penderita sebelumnya tidak pernah mendapat
pengobatan TB
• Resistensi inisial ialah apabila kita tidak tahu pasti apakah penderitanya sudah
pernah ada riwayat pengobatan sebelumnya atau tidak
• Resistensi sekunder ialah apabila penderita telah punya riwayat pengobatan
sebelumnya (PDPI, 2006).
Drug Resistance TB dikonfirmasi melalui uji laboratorium yang menunjukkan bahwa
isolate Mycobacterium Tuberculosis dapat tumbuh secara invitro meskipun dengan adanya satu atau lebih obat antituberkulosis(OAT). Empat kategori resistensi OAT
dapat dibedakan atas:
Mono-resistance: resistensi terhadap salah satu dari OAT
Poly-resistance: resistensi terhadap lebih dari satu OAT, selain isoniazid
(INH) dan rifampisin secara bersamaan
Multidrug-resistance: resisten terhadap sekurang-kurangnya INH beserta
rifampisin
Extensive drug-resistance: Multidrug-resistance ditambah resisteni terhadap
salah satu golongan fluroquinolon, dan sedikitnya satu dari tiga jenis obat lini
2.2.2 PATOGENESA TB-MDR
Kejadian resistensi M.Tuberculosis terhadap OAT adalah akibat mutasi alami. Amplifikasi M.Tuberculosis yang resisten selanjutnya terjadi akibat kesalahan manusia seperti:
Kesalahan pengelolaan OAT
Kesalahan manajemen kasus TB
Kesalahan proses penyampaian OAT kepada pasien
Kesalahan hasil uji DST
Pemakaian OAT dengan mutu rendah
Kurangnya keteraturan pengobatan atau pengobatan yang tidak selesai
TB yang rentan OAT dan TB yang resisten menular dengan cara yang sama yaitu
melalui droplet saluran nafas yang menyebar di udara (Yunita, 2011).
2.2.3 PENYEBAB
Ada beberapa penyebab terjadinya resitensi terhadap obat tuberkulosis,yaitu :
• Pemakaian obat tunggal dalam pengobatan tuberkulosis
• Penggunaan paduan obat yang tidak adekuat, baik karena jenis obatnya yang
tidak tepat misalnya hanya memberikan INH dan etambutol pada awal
pengobatan, maupun karena di lingkungan tersebut telah terdapat resistensi
yang tinggi terhadap obat yang digunakan, misalnya memberikan rifampisin
dan INH saja pada daerah dengan resistensi terhadap kedua obat tersebut
sudah cukup tinggi
• Pemberian obat yang tidak teratur, misalnya hanya dimakan dua atau tiga
mendapat obat kembali selama dua atau tiga bulan lalu stop lagi, demikian
seterusnya
• Fenomena “addition syndrome” (Crofton, 1987), yaitu suatu obat
ditambahkan dalam suatu paduan pengobatan yang tidak berhasil.
• Bila kegagalan itu terjadi karena kuman TB telah resisten pada paduan yang
pertama, maka “penambahan” (addition) satu macam obat hanya akan
menambah panjang nya daftar obat yang resisten
• Penggunaan obat kombinasi yang pencampurannya tidak dilakukan secara baik, sehingga mengganggu bioavailabiliti obat
• Penyediaan obat yang tidak reguler, kadang obat datang ke suatu daerah
kadang terhenti pengirimannya sampai berbulan-bulan
• Pemakaian obat antituberkulosis cukup lama, sehingga kadang menimbulkan
kebosanan
• Pengetahuan penderita kurang tentang penyakit TB
• Belum menggunakan strategi DOTS (PDPI, 2006)
2.2.4 FAKTOR RESIKO
Beberapa faktor resiko untuk terjadinya kasus TB-MDR adalah:
Pengobatan TB yang sebelumnya tidak berhasil(kasus kambuh, gagal, kronik)
Kontak erat dengan penderita TB-MDR
Orang dengan daya tahan tubuh yang rendah
Tinggal/lahir di tempat prevalensi TB-MDR yang tinggi
Pencegahan dan pengendalian infeksi yang tidak adekuat (Yunita, 2011)
2.2.5 MEKANISME RESISTENSI OAT Mekanisme Resistensi Terhadap INH
Isoniazid merupakan hdyrasilasi dari asam isonikotonik, molekul yang larut air
menghambat sintesis dinding sel asam mikolik (struktur bahan yang sangat penting
pada dinding sel mykobakterium) melalui jalur yang tergantung dengan oksigen
seperti rekasi katase peroksidase.
Mutan M.Tuberculosis yang resisten isoniazid terjadi secara spontan dengan kecepatan 1 dalam 10⁵-10⁶ organisme. Mekanisme resistensi isoniazid diperkirakan
oleh adanya asam amino yang mengubah gen katalase peroksidase (katG) atau
promotor pada lokus 2 gen yang dikenal sebagai inhA. Mutasi missense atau delesi katG berkaitan dengan berkurangya aktivitas katalase dan peroksidase (Syahrini,
2008).
Mekanisme Resistensi Rifampisin
Rifampisin merupakan turunan semisintetik dari Streptomyces mediterranei, yang bekerja sebagai bakterisid intraseluler maupun extraseluler. Obat ini menghambat
sintesis RNA dengan mengikat atau menghambat secara khusus RNA polymerase
yang tergantung DNA. Rifampisin berperan aktif invitro pada kokus gram positif dan
gram negatif, mikobakterium, chlamydia, dan poxvirus. Resistensi mutannya tinggi,
biasanya pada semua populasi miikobakterium terjadi pada frequensi 1: 10⁷ atau
lebih.
Resistensi terhadap rifampisin ini disebabkan oleh adanya permeabilitas barrier atau
adanya mutasi dari RNA polymerase tergantung DNA. Rifampisin menghambat RNA
polymerase tergantung DNA dari mikobakterium, dan menghambat sintesis RNA
bakteri yaitu pada formasi rantai (chain formation) tidak pada perpanjangan rantai (chain elongation), terapi RNA polymerase manusia tidak terganggu. Resistensi rifampisin berkembang karena terjadinya mutasi kromosom dengan frequensi tinggi
dengan kecepatan mutasi tinggi yaitu 10ˉ ⁷ sampai 10ˉ³, dengan akibat terjadi pada gen untuk beta subunit dari RNA polymerase dengan akibat terjadinya perubahan
Mekanisme Resistensi Terhadap Pirazinamid
Pirazinamid merupakan turunan asam nikotinik yang berperan penting sebagai
bakterisid jangka pendek terhadap terapi tuberkulosis. Obat ini bekerja efektif
terhadap bakteri tuberkulosis secara invitro pada pH asam (pH 5,0-5,5). Pada keadaan pH netral, pirazinamid tidak berefek atau hanya sedikit berefek. Obat ini merupakan
bakterisid yang memetabolisme secara lambat organisme yang berada dalam suasana
asam pada fagosit atau granuloma kaseosa. Obat tersebut akan diubah oleh basil
tuberkel menjadi bentuk yang aktif asam pirazinoat.
Mekanisme resistensi pirazinamid berkaitan dengan hilangnya aktivitas
pirazinamidase sehingga pirazinamid tidak banyak yang diubah menjadi asam
pirazinoat. Kebanyakan kasus resistensi pirazinamid ini berkaitan dengan mutasi pada
gen pncA, yang menyandikan pirazinamidase (Syahrini, 2008).
Mekanisme Resistensi Terhadap Etambutol
Etambutol merupakan turunan ethlyenediamine yang larut air dan aktif hanya pada
mycobakteria. Etambutol ini bekerja sebagai bakteriostatik pada dosis standar.
Mekanisme utamanya dengan menghambat enzim arabinosyltransferase yang
memperantarai polymerisasi arabinose menjadi arabinogalactan yang berada di dalam
dinding sel.
Resistensi etambutol pada M.Tuberculosis paling sering berkaitan dengan mutasi
Mekanisme Resistensi Terhadap Streptomisin
Streptomisin merupakan golongan aminoglikosida yang diisolasi dari Streptomyces griseus. Obat ini bekerja dengan menghambat sintesis protein dengan menggangu fungsi ribosomal.
Pada 2/3 strain M.Tuberkulosis yang resisten terhadap streptomisin telah diidentifikasi oleh karena adanya mutasi pada satu dari dua target yaitu pada gen 16S
rRNA (rrs) atau gen yang menyandikan protein ribosomal S12 (rpsl). Kedua target
diyakini terlibat pada ikatan streptomisin ribosomal. Mutasi yang utama terjadi pada
rpsl. Mutasi pada rpsl telh diindentifikasi sebanyak 50% isolate yang resisten
terhadap streptomisin dan mutasi pada rrs sebanyak 20%. Pada sepertiga yang
menjadi lainnya tidak ditemukan adanya mutasi. Frequensi resisten mutan terjadi
pada 1 dari 10⁵ sampai 10⁷ organisme. Strain M.Tuberculosis yang resisten terhadap streptomisin tidak mengalami resisten silang terhadap capreomisin maupun amikasin
(Syahrini, 2008).
2.2.6 DIAGNOSA SUSPEK TB-MDR
Menurut Menkes RI, (2011):
1. Pasien TB yang gagal pengobatan kategori 2 (kasus kronik)
2. Pasien TB tidak konversi pada pengobatan kategori 2.
3. Pasien TB dengan riwayat pengobatan TB di fasyankes Non DOTS.
4. Pasien TB gagal pengobatan kategori 1.
5. Pasien TB tidak konversi setelah pemberian sisipan.
6. Pasien TB kambuh.
7. Pasien TB yang kembali berobat setelai lalai/default.
8. Pasien TB dengan riwayat kontak erat pasien TB MDR
2.2.7 PENATALAKSANAAN
Secara umum, prinsip pengobatan TB resist obat, khususnya TB dengan MDR adalah
berikut:
• Pengobatan menggunakan minimal 4 macam obat OAT yang masih efektik
• Jangan menggunakn obat yang kemungkinan menimbulkan resisten silang
(cross-resistance)
• Membatasi penggunaan yang tidak aman
• Gunakan obat dari golongan/kelompok 1-5 secara hirarkis sesuai potensinya.
Penggunaan OAT golongan 5 harus didasarkan pada pertimbangan khusus
dari Tim Ahli Klinis (TAK) dan disesuaikan dengan kondisi program.
• Panduan pengobatan ini diberikan dalam dua tahap yaitu tahap awal dan tahap
lanjutan. Tahap awal adalah tahap pemberian suntikan dengan lama minimal 6
bulan atau 4 bulan setelah terjadi konversi biakan.
• Lama pengobatan minimal adalah 18 bulan setelah konversi biakan
Dikatakan konversi bila hasil pemeriksaan biakan 2 kali berurutan dengan
jarak pemeriksaan 30 hari.
• Pemberian obat selama periode pengobatan tahap awal dan tahap lanjutan
menganut prinsip DOT = Directly/Daily Observed Treatment, dengan PMO diutamakan adalah tenaga kesehatan atau kader kesehatan.
Pilihan panduan baku OAT untuk pasien TB dengan MDR saat ini adalah panduan
standar ( standardized treatment), yaitu:
Panduan ini diberikan pada pasien yang sudah terkonfirmasi TB MDR secara laboratoris dan dapat disesuaikan bila (Menkes RI, 2011):
a. Etambutol
sebelumnya menunjukkan kemungkinan besar terjadinya resistensi terhadap etambutol.
b. Panduan
OAT disesuaikan panduan atau dosis pada:
Pasien TB
MDR yang diagnosis awal menggunakan Rapid test, kemudian hasil konfirmasi DST menunjukkan hasil resistensi yang berbeda.
Bila ada
riwayat penggunaan salah satu obat tersebut diatas sebelumnya sehingga dicurigai telah ada resistensi.
Terjadi efek
samping yang berat akibat salah satu obat yang dapat diidentifikasi penyebabnya.
Terjadi