Angka Kejadian Hepatotoksisitas pada Penderita Tuberkulosis Paru
Pengguna Obat Anti Tuberkulosis Lini Pertama
Di RSUP Haji Adam Malik Tahun 2010
Oleh:
NITAYINI GOVINDAN
080100256
FAKULTAS KEDOKTERAN
UNIVERSITAS SUMATERA UTARA
MEDAN
2011
LEMBAR PENGESAHAN
Judul : Angka Kejadian Hepatotoksisitas pada Penderita Tuberkulosis Paru Pengguna Obat Anti Tuberkulosis Lini Pertama Di RSUP Haji Adam Malik Tahun 2010
Nama: Nitayini Govindan Nim: 080100256
Pembimbing, Penguji 1,
……….. ………. (dr. Soegiarto Gani,SpPD) (Prof.dr.Gontar Alamsyah NIP: 19710322200501 1 004 Siregar SP.PD, KGEH) NIP: 195402201980111001 Penguji 2
………. (Prof.dr.Haris Hasan, Sp.PD, SP.JP(K))
NIP: 19560405198303 1 004 Medan, 22 Disember 2011
Dekan
Fakultas Kedokteran Universitas Sumatera Utara
………
(Prof.dr.Gontar Alamsyah Siregar, Sp.PD,KGEH) NIP: 195402201980111001
ABSTRAK
Latar belakang: Tuberkulosis pulmonari (TB paru) ialah suatu penyakit infeksi yang
disebabkan oleh sejenis bakteri, yaitu Mycobacterium tuberculosis dan bisa juga disebabkan oleh bakteri-bakteri lain yaitu Mycobacterium bovis atau Mycobacterium africanum tetapi jarang. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya. Pengobatan TB paru dapat menyebabkan hepatotoksisitas pada pasien. Hepatotoksisitas adalah mempertimbangkan peningkatan dalam alanine transaminase (ALT)/SGOT atau aspartate aminotransferase (AST)/SGPT tingkat di atas batas tertentu.
Tujuan: Untuk mengetahui angka kejadian hepatotoksisitas pada penderita TB paru yang
mengkonsumsi Obat Anti Tuberkulosis (OAT) di RSUP H. Adam Malik pada tahun 2010.
Hasil: Jumlah total penderita TB paru yang dirawat inap dan mengambil OAT di RSUP H.
Adam Malik pada tahun 2010 adalah sebanyak 51 orang, dengan jumlah laki-laki adalah sebanyak 46 penderita (90.2%) dan perempuan sebanyak 5 penderita (9.8%). Kelompok umur yang terbanyak menderita TB paru dan yang mengkonsumsi OAT adalah kelompok umur antara 41-60 tahun (52.9%). Didapatkan bahawa jumlah pasien yang mengalami hepatotoksisitas akibat pengambilan OAT pada kelompok SGOT adalah sebanyak 12 orang, di mana 9 penderita (17.6%) menderita hepatotoksisitas ringan dan 3 penderita (5.9%) menderita hepatotoksisitas sedang. Tidak ada pasien yang menderita hepatotoksisitas berat. Didapatkan jumlah pasien yang mengalami hepatotoksisitas akibat pengambilan OAT pada kelompok SGPT pula adalah sebanyak 11 orang, di mana 7 penderita (13.7%) menderita hepatotoksisitas ringan dan 4 penderita (7.8%) menderita hepatotoksisitas sedang. Tidak ada pasien yang menderita hepatotoksisitas berat.
Kesimpulan: Jumlah pasien yang menderita hepatotoksisitas akibat pengambilan OAT secara
keseluruhan adalah sebanyak 21 penderita (41.2%) daripada total 51 penderita TB paru yang mengambil OAT.
ABSTRACT
Background: Pulmonary Tuberculosis (pulmonary TB) is an infectios disease caused by a bacteria, named Mycobacterium tuberculosis and can also be caused by other bacterias, named Mycobacterium bovis or Mycobacterium africanum, but very rare. Most of the TB germs attack the lungs, but can also on other organs. Treatment of pulmonary tuberculosis can cause hepatotoxicity in patients. Hepatotoxicity is considered an increase in alanine transaminase (ALT) / SGOT or Aspartate aminotransferase (AST) / SGPT level above a certain limit.
Objectives: To determine the number hepatotoxicity incidents in pulmonary tuberculosis patients who consume Anti-Tuberculosis Drugs in the General Hospital Haji Adam Malik in 2010.
Results: The total number of patients with pulmonary tuberculosis treated and who consumed Anti-Tuberculosis Drugs in the General Hospital H. Adam Malik in the year 2010 is 51 people, with the number of men are a total of 46 patients (90.2%) and females by 5 patients (9.8%). Age
group that suffers pulmonary tuberculosis the most with Anti-Tuberculosis drugs being consumed is between 41-60 years age group (52.9%). It was found that the number of patients who suffer hepatotoxicity due to Anti-Tuberculosis intake on SGOT group are 12 people, where 9 patients (17.6%) suffered mild hepatotoxicity and 3 patients (5.9%) suffered moderate hepatotoxicity. No patients suffered severe hepatotoxicity. It was found that the number of patients who suffer hepatotoxicity due to Anti-Tuberculosis intake on SGPT group are 11 people, in which 7 patients (13.7%) suffered mild hepatotoxicity and 4 patients (7.8%) suffered moderate hepatotoxicity . No patients suffered severe hepatotoxicity.
KATA PENGANTAR
Puji dan Syukur penulis ucapkan ke hadirat Tuhan Yang Maha Esa yang telah melimpahkan rahmat dan karunia-Nya sehingga penulis dapat menyelesaikan laporan hasil penelitian ini, yang merupakan salah satu tugas akhir dalam menyelesaikan program pendidikan S1 fakultas kedokteran USU.
Dengan selesainya proposal penelitian ini, penulis mengucapkan terima kasih dan penghargaan yang setinggi-tingginya kepada pembimbing penulisan karya tulis ilmiah, dr Soegiarto Gani,SpPD yang dengan sepenuh hati telah mendukung, membimbing, dan mengarahkan penulis mulai dari perencanaan penulisan sampai selesainya proposal ini. Ucapan terima kasih juga tidak lupa penulis ucapkan kepada keluarga dan teman-teman yang selalu mendukung dan memberikan semangat demi kelancaran pembuatan hasil penelitian ini. Hanya Tuhan Yang Maha Esa yang mampu memberikan balasan terbaik kepada orang-orang yang telah membantu penulis dalam menyelesaikan penulisan proposal penelitian ini.
Penulis menyadari bahwa laporan hasil penelitian ini belum sempurna, baik dari segi materi maupun tata cara penulisannya. Oleh karena itu, penulis mengharapkan kritik dan saran yang membangun untuk lebih menyempurnakan proposal hasil penelitian ini.
Medan, 30 Mei 2011 Penulis,
(Nitayini Govindan) 080100256
DAFTAR ISI
Halaman
LEMBAR PENGESAHAN……… i
ABSTRAK……….. ii
ABSTRACT………... iii
KATA PENGANTAR……….... iv
DAFTAR ISI………. v
DAFTAR TABEL……… vi
DAFTAR GAMBAR……… vii
DAFTAR LAMPIRAN……… viii
BAB 1 PENDAHULUAN……… 1
1.1 Latar Belakang……….. 1
1.2 Rumusan Masalah………. 3
1.3 Tujuan Penelitian……….. 3
1.4 Manfaat Penelitian……… 4
BAB 2 TINJAUAN PUSTAKA………. 5
2.1 Tuberkulosis Paru 2.1.1 Definisi……… 5
2.1.2 Morfologi dan struktur bakteri……… 5
2.1.3 Klasifikasi……… 6
2.1.5 Patogenesis……….. 8
2.1.6 Diagnosa………. 10
2.1.7 Komplikasi……….. 13
2.2 Pengobatan Tuberkulosis………. 15
2.2.1 Dosis Obat……….. 16
2.2.2 Evaluasi Pengobatan………... 19
2.3 Hepatotoksisitas Obat anti-Tuberkulosis……….. 19
2.3.1 Definisi dan klasifikasi……… 19
2.3.2 Mekanisme toksisitas hepar………. 21
2.3.3 Obat anti-Tuberkulosis………... 21
BAB 3 KERANGKA KONSEP DAN DEFINISI OPERASIONAL…... 41
3.1 Kerangka Konsep………. 41
3.2 Definisi Operasional………. 41
3.3 Cara Ukur………. 42
3.4 Alat Ukur……… 42
3.5 Kategori………... 43
3.6 Skala Pengukuran……… .….. 43
3.7 Interpretasi Hasil……….. 43
BAB 4 METODE PENELITIAN……….. 44
4.1 Jenis Penelitian………. 44
4.2 Waktu dan Lokasi Penelitian……….. 44
4.3 Populasi dan Sampel……….. 44
4.3 Pengolahan dan Analisa Data………... . 45
BAB 5 HASIL PENELITIAN DAN PEMBAHASAN 5.1 Hasil Penelitian……… 46
5.1.1 Deskripsi Lokasi Penelitian………. 46
5.1.2 Karakteristik sampel……… 46
5.1.3 Distribusi karakteristik sampel……… 46
5.2 Pembahasan………. 50
5.2.1Distribusi sampel berdasarkan jenis kelamin Penderita Tuberkulosis Paru yang menkonsumsi OAT……… 51
5.2.2 Distribusi sampel berdasarkan kelompok umur Penderita Tuberkulosis Paru yang menkonsumsi OAT……… 52
5.2.3 Distribusi sampel berdasarkan kelompok SGOT Penderita Tuberkulosis Paru yang mengkonsumsi OAT……….. 52
5.2.4 Distribusi sampel berdasarkan kelompok SGPT Penderita Tuberkulosis Paru yang menkonsumsi OAT……… 55
BAB 6 KESIMPULAN DAN SARAN 6.1 Kesimpulan………. 59
DAFTAR PUSTAKA……… 61
LAMPIRAN
DAFTAR TABEL
Nomor Judul Halaman 2.1 Interpretasi hasil pemeriksaan TB paru….. 12 2.2 Interpretasi pemeriksaan mikroskopis
TB paru mengikut skala IUATLD ……… 12 2.3 Jenis dan dosis OAT……… 16 2.4 Dosis obat antituberkulosis kombinasi
dosis tetap……… 17 2.5 Paduan obat anti tuberkulosis……….. 18 2.6 Derajat hepatotoksisitas……….. 20 5.1 Distribusi sampel berdasarkan jenis
Kelamin……….. 47 5.2 Distribusi Sampel Berdasarkan Umur……. 47 5.3 Distribusi Sampel Berdasarkan Kadar
SGOT……… 48 5.4 Distribusi Sampel Berdasarkan Kadar
SGPT………. 48 5.5 Distribusi Sampel yang Mengalami
Hepatotoksisitas Berdasarkan
Jenis Kelamin……… 49 5.6 Distribusi Sampel yang Mengalami
Hepatotoksisitas Berdasarkan Umur ……… 49
DAFTAR GAMBAR
Nomor Judul Halaman
Gambar 2.1 Struktur formula isoniazid……… 22
Gambar 2.2 Patofisiologi terjadinya hepatotoksisitas disebabkan oleh isoniazid……… 26
Gambar 2.3 Struktur formula rifampisin……….. 26
Gambar 2.4 Struktur formula pirazinamid……… 30
Gambar 2.5 Struktur formula streptomisin………... 34
Gambar 2.6 Struktur formula etambutol……….. 37
Gambar 3.1 Kerangka konsep tentang tuberkulosis paru dan hepatotoksisitas………. 41
DAFTAR LAMPIRAN
Lampiran Judul
1 Daftar Riwayat Hidup
2 Surat Izin Penelitian dari RSUP H. Adam Malik
3 Ethical Clearance
4 Data Induk
ABSTRAK
Latar belakang: Tuberkulosis pulmonari (TB paru) ialah suatu penyakit infeksi yang
disebabkan oleh sejenis bakteri, yaitu Mycobacterium tuberculosis dan bisa juga disebabkan oleh bakteri-bakteri lain yaitu Mycobacterium bovis atau Mycobacterium africanum tetapi jarang. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya. Pengobatan TB paru dapat menyebabkan hepatotoksisitas pada pasien. Hepatotoksisitas adalah mempertimbangkan peningkatan dalam alanine transaminase (ALT)/SGOT atau aspartate aminotransferase (AST)/SGPT tingkat di atas batas tertentu.
Tujuan: Untuk mengetahui angka kejadian hepatotoksisitas pada penderita TB paru yang
mengkonsumsi Obat Anti Tuberkulosis (OAT) di RSUP H. Adam Malik pada tahun 2010.
Hasil: Jumlah total penderita TB paru yang dirawat inap dan mengambil OAT di RSUP H.
Adam Malik pada tahun 2010 adalah sebanyak 51 orang, dengan jumlah laki-laki adalah sebanyak 46 penderita (90.2%) dan perempuan sebanyak 5 penderita (9.8%). Kelompok umur yang terbanyak menderita TB paru dan yang mengkonsumsi OAT adalah kelompok umur antara 41-60 tahun (52.9%). Didapatkan bahawa jumlah pasien yang mengalami hepatotoksisitas akibat pengambilan OAT pada kelompok SGOT adalah sebanyak 12 orang, di mana 9 penderita (17.6%) menderita hepatotoksisitas ringan dan 3 penderita (5.9%) menderita hepatotoksisitas sedang. Tidak ada pasien yang menderita hepatotoksisitas berat. Didapatkan jumlah pasien yang mengalami hepatotoksisitas akibat pengambilan OAT pada kelompok SGPT pula adalah sebanyak 11 orang, di mana 7 penderita (13.7%) menderita hepatotoksisitas ringan dan 4 penderita (7.8%) menderita hepatotoksisitas sedang. Tidak ada pasien yang menderita hepatotoksisitas berat.
Kesimpulan: Jumlah pasien yang menderita hepatotoksisitas akibat pengambilan OAT secara
keseluruhan adalah sebanyak 21 penderita (41.2%) daripada total 51 penderita TB paru yang mengambil OAT.
ABSTRACT
Background: Pulmonary Tuberculosis (pulmonary TB) is an infectios disease caused by a bacteria, named Mycobacterium tuberculosis and can also be caused by other bacterias, named Mycobacterium bovis or Mycobacterium africanum, but very rare. Most of the TB germs attack the lungs, but can also on other organs. Treatment of pulmonary tuberculosis can cause hepatotoxicity in patients. Hepatotoxicity is considered an increase in alanine transaminase (ALT) / SGOT or Aspartate aminotransferase (AST) / SGPT level above a certain limit.
Objectives: To determine the number hepatotoxicity incidents in pulmonary tuberculosis patients who consume Anti-Tuberculosis Drugs in the General Hospital Haji Adam Malik in 2010.
Results: The total number of patients with pulmonary tuberculosis treated and who consumed Anti-Tuberculosis Drugs in the General Hospital H. Adam Malik in the year 2010 is 51 people, with the number of men are a total of 46 patients (90.2%) and females by 5 patients (9.8%). Age
group that suffers pulmonary tuberculosis the most with Anti-Tuberculosis drugs being consumed is between 41-60 years age group (52.9%). It was found that the number of patients who suffer hepatotoxicity due to Anti-Tuberculosis intake on SGOT group are 12 people, where 9 patients (17.6%) suffered mild hepatotoxicity and 3 patients (5.9%) suffered moderate hepatotoxicity. No patients suffered severe hepatotoxicity. It was found that the number of patients who suffer hepatotoxicity due to Anti-Tuberculosis intake on SGPT group are 11 people, in which 7 patients (13.7%) suffered mild hepatotoxicity and 4 patients (7.8%) suffered moderate hepatotoxicity . No patients suffered severe hepatotoxicity.
BAB 1
PENDAHULUAN
1.1 Latar Belakang
Tuberkulosis pulmonari (TB paru) biasanya disebabkan oleh sejenis bakteri, yaitu Mycobacterium tuberculosis dan bisa juga disebabkan oleh bakteri-bakteri lain yaitu Mycobacterium bovis atau Mycobacterium africanum tetapi jarang(Kumar,2000). Antara tahun 1983-1993 telah dilakukan survei prevalensi di 15 propinsi dengan hasil 200-400 penderita tiap 100.000 penduduk. Terdapat sekitar 1/3 penderita TB paru disekitar puskesmas, 1/3 ditemukan di pelayanan rumah sakit/klinik pemerintahan swasta, praktek swasta dan sisanya belum terjangku unit pelayanan kesehatan. (Tjandra Yoga Aditama). Indonesia masih menempati urutan ke-3 di dunia untuk jumlah kasus TB paru setelah India dan Cina. Setiap tahun terdapat 250.000 kasus baru TB paru dan sekitar 140.000 kematian akibat TB paru. Diseluruh dunia tahun 2004, WHO melaporkan terdapat 3,8 juta kasus baru TB paru dengan 49% kasus terjadi di Asia Tenggara (WHO 2006). Sedangkan menurut laporan Penanggulangan TBC Global yang dikeluarkan pada tahun 2006, angka insidensi TBC pada tahun 2005 mencapai 555.000 kasus (256 kasus/100.000 penduduk), dan 46% diantaranya diperkirakan merupakan kasus baru (WHO 2006). Menurut juga Organisasi Kesehatan Dunia (WHO), hampir 2 miliar orang, sepertiga dari populasi dunia, memiliki TB paru. Sekitar 20-33% diperkirakan penduduk dunia terinfeksi Mycobacterium tuberculosis. Di Afrika hampir 2 kali lebih besar dari Asia Tenggara yang terinfeksi dengan Mycobacterium tuberculosis yaitu 350 per 100.000 penduduk. Pada tahun 2005, negara dengan estimasi kejadian TB paru tertinggi adalah Swaziland dengan 1.262 kasus per 100.000 orang. Jumlah infeksi tertinggi terjadi di India dengan lebih dari 1,8 juta kasus (WHO, 2007). Tingkat tertinggi di Eropa Barat berada di Portugal (42 per 100.000) dan Spanyol (20 per 100,000). Sekitar 113 per 100.000 di Cina dan 64 per 100.000 di Brasil. Di Amerika Serikat, keseluruhan tingkat kasus TB paru adalah 4,9 per 100.000 orang pada tahun 2004 (CDC, 2005). Tuberkulosis Pulmonari adalah yang paling sering.
Pengobatan tuberkulosis dilakukan dengan prinsip – prinsip sebagai berikut yaitu OAT harus diberikan dalam bentuk kombinasi beberapa jenis obat, dalam jumlah cukup dan dosis tepat sesuai dengan kategori pengobatan. OAT tunggal (monoterapi) tidak dibenarkan untuk digunakan. Pemakaian OAT-Kombinasi Dosis Tetap (OAT-KDT) lebih menguntungkan dan sangat dianjurkan. Untuk menjamin kepatuhan pasien menelan obat, dilakukan pengawasan langsung (DOT = Directly Observed Treatment) oleh seorang Pengawas Menelan Obat (PMO). Pengobatan TB diberikan dalam 2 tahap, yaitu tahap awal (intensif) dan lanjutan.
Pada tahap awal (intensif), pasien mendapat obat setiap hari dan perlu diawasi secara langsung untuk mencegah terjadinya resistensi obat. Bila pengobatan tahap intensif tersebut diberikan secara tepat, biasanya pasien menular menjadi tidak menular dalam kurun waktu 2 minggu. Sebagian besar pasien TB BTA positif menjadi BTA negatif (konversi) dalam 2 bulan. Pada tahap lanjutan, pasien mendapat jenis obat lebih sedikit, namun dalam jangka waktu yang lebih lama, tahap lanjutan penting untuk membunuh kuman persister sehingga mencegah terjadinya kekambuhan.
Untuk pengobatan empiris awal tuberkulosis (TB), pasien mulai pada rejimen 4-obat iatu isoniazid, rifampisin, pirazinamid, dan etambutol baik atau streptomisin. Setelah TB isolat diketahui sepenuhnya rentan, etambutol (atau streptomisin jika digunakan sebagai obat keempat) dapat dihentikan. Setelah 2 bulan terapi (untuk sepenuhnya rentan isolat), pirazinamid dapat dihentikan. Isoniazid dan rifampisin adalah lanjutan sebagai terapi harian atau intermittent selama 4 bulan lagi. Jika resistansi isoniazid terisolasi didokumentasikan, hentikan isoniazid dan meneruskan pengobatan dengan rifampisin, pirazinamid, dan etambutol selama 6 bulan seluruh. Terapi harus diperluas jika pasien memiliki penyakit kavitari atau tetap budaya-positif setelah 2 bulan pengobatan (Elsevier,2007).
biasanya selepas penggunaan isoniazid. Pemeriksaan SGOT/SGPT diperiksa 2 kali seminggu tiap minggu sampai tahapnya meningkat kemudian periksa tiap minggu sehingga tahapnya kembali normal. Pemberian OAT dihentikan jika tahap SGOT/SGPT meningkat > 10 kali di atas tahap normal (Leung,2008).
1.2 Rumusan masalah
Berapa angka kejadian hepatotoksisitas pada pasien tuberkulosis paru pengguna OAT di RSUP Haji Adam Malik?
1.3 Tujuan Penelitian
1.3.1 Tujuan Umum
Untuk mengetahui tentang angka kejadian elevasi kadar SGOT/SGPT (hepatotoksisitas) pada pasien TB pengguna OAT lini pertama.
1.3.2 Tujuan Khusus
Untuk mengetahui jenis OAT, berapa lama pasien telah mengkonsumsi OAT dan derajat hepatotoksisitas yang diderita pasien selepas menkonsumsi OAT.
1.4 Manfaat penelitian
1.4.1 Untuk Institusi Rumah Sakit
i) Bisa dijadikan sebagai rujukan dan perbandingan hasil dengan tahun-tahun sebelumnya dan juga yang akan datang.
ii) Supaya tenaga kesehatan di rumah sakit akan lebih prihatin terhadap pemeriksaan SGOT/SGPT pada pasien TB dan melakukannya setiap minggu sehingga tahapnya kembali kepada nilai normal,seperti yang telah dijelaskan di atas.
Bisa dijadikan sebagai bahan bacaan di perpustakaan besar Universitas Sumatera Utara, yang diharapkan bermanfaat sebagai pembanding dan referensi untuk penelitian lebih lanjut.
1.4.3 Untuk Peneliti
i) Bisa mengetahui besarnya angka kejadian hepatotoksisitas di kalangan pesakit TB.
ii)Sebagai sarana pengembangan diri dan penerapan pengetahuan yang diperoleh penulis tentang metodologi penelitian.
1.4.4 Untuk pembaca
Bisa berupa suatu kesadaran untuk masyarakat dan juga untuk pasien-pasien TB akan efek samping OAT supaya mereka akan menjalani follow up di puskesmas untuk mengelakkan komplikasi yang serius akibat hepatotoksisitas.
BAB 2
TINJAUAN PUSTAKA
2.1 Tuberkulosis Paru (TB paru)
2.1.1 Definisi
Tuberkulosis, adalah penyakit yang disebabkan oleh infeksi Mycobacterium tuberculosis komplex. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya (Simon, 2002).
2.1.2 Morfologi dan struktur bakteri
Bisa dijadikan sebagai bahan bacaan di perpustakaan besar Universitas Sumatera Utara, yang diharapkan bermanfaat sebagai pembanding dan referensi untuk penelitian lebih lanjut.
1.4.3 Untuk Peneliti
i) Bisa mengetahui besarnya angka kejadian hepatotoksisitas di kalangan pesakit TB.
ii)Sebagai sarana pengembangan diri dan penerapan pengetahuan yang diperoleh penulis tentang metodologi penelitian.
1.4.4 Untuk pembaca
Bisa berupa suatu kesadaran untuk masyarakat dan juga untuk pasien-pasien TB akan efek samping OAT supaya mereka akan menjalani follow up di puskesmas untuk mengelakkan komplikasi yang serius akibat hepatotoksisitas.
BAB 2
TINJAUAN PUSTAKA
2.1 Tuberkulosis Paru (TB paru)
2.1.1 Definisi
Tuberkulosis, adalah penyakit yang disebabkan oleh infeksi Mycobacterium tuberculosis komplex. Sebagian besar kuman TB menyerang paru, tetapi dapat juga mengenai organ tubuh lainnya (Simon, 2002).
2.1.2 Morfologi dan struktur bakteri
mikolat, lilin kompleks, trehalosa dimikolat yang disebut faktor kord, dan mycobacterial sulfolipids yang berperan dalam virulensi. Asam mikolat merupakan asam lemak berantai panjang (C60-C90) yang dihubungkan dengan arabinomanan. Struktur dinding sel yang kompleks tersebut menyebabkan bakteri Mycobacterium tuberculosis bersifat tahan asam, yaitu apabila sekali diwarnai akan tetap tahan terhadap upaya penghilangan zat warna tersebut dengan larutan asam –alkohol (Fhar, 2004).
Komponen antigen ditemukan di dinding sel dan sitoplasma yaitu komponen lipid, polisakarida dan protein. Karakteristik antigen Mycobacterium tuberculosis dapat diidentifikasi dengan menggunakan antibody monoklonal. Saat ini telah dikenal purified antigens dengan berat molekul 14 dKa (kiloDalton), 19 kDa, 38 kDa, 65 kDa, yang memberikan sensitiviti dan spesifisiti yang bervariasi dalam mengdiagnosis TB. Ada juga yang menggolongkan antigen Mycobacterium tuberculosis dalam kelompok antigen yang disekresi dan yang tidak disekresi (somatik). Antigen yang disekresi hanya dihasilkan oleh basil yang hidup, contohnya antigen 30.000 alpha, protein MTP 40 dan lain-lain (Fahr, 2004).
2.1.3 Klasifikasi
Berdasarkan tipe pasien pula ditentukan berdasarkan riwayat pengobatan sebelumnya. Ada beberapa tipe pasien yaitu, yang pertama adalah kasus baru, kedua adalah kasus kambuh (relaps), ketiga adalah kasus defaulted atau drop out, keempat adalah kasus gagal, kelima adalah kasus kronik dan keenam adalah kasus bekas TB. Kasus baru merangkumi pasien yang belum pernah mendapat pengobatan dengan obat anti tuberkulosis (OAT) atau sudah pernah menelan OAT kurang dari satu bulan. Kasus kambuh (relaps) merangkumi pasien TB yang sebelumnya pernah mendapat
pengobatan TB dan telah dinyatakan sembuh atau pengobatan lengkap, kemudian kembali lagi berobat dengan hasil pemeriksaan dahak BTA positif atau biakan positif. Bila BTA negatif atau biakan negatif tetapi gambaran radiologi dicurigai lesi aktif/perburukan dan terdapat gejala klinis maka harus dipikirkan beberapa kemungkinan yaitu lesi nontuberkulosis (pneumonia, bronkiektasis, jamur dan keganasan) dan TB paru kambuh yang ditentukan oleh dokter spesialis yang berkompeten menangani kasus TB. Seterusnya ialah kasus defaulted atau drop out dimana ia merangkumi pasien yang telah menjalani pengobatan lebih dari satu bulan dan tidak mengambil obat 2 bulan berturut-turut atau lebih sebelum masa pengobatan selesai. Kasus gagal pula merangkumi pasien BTA positif yang masih tetap positif atau kembali menjadi positif pada akhir bulan ke-5 (satu bulan sebelum akhir pengobatan) atau akhir pengobatan. Kasus kronik pula adalah pasien dengan hasil pemeriksaan BTA masih positif setelah selesai pengobatan ulang dengan pengobatan kategori 2 dengan pengawasan yang baik. Seterusnya yang terakhir adalah kasus bekas TB di mana hasil pemeriksaannya BTAnya negatif dan biakannya juga negatif bila ada dan gambaran radiologi paru menunjukkan lesi TB yang tidak aktif, atau foto serial menunjukkan gambaran yang menetap (Pedoman Nasional Penanggulangan Tuberkulosis, 2005).
TB ekstraparu adalah TB yang menyerang organ tubuh lain selain paru, misalnya kelenjar getah bening, selaput otak, tulang, ginjal, saluran kencing dan lain-lain (Jagirdar, 1996).
2.1.4 Manifestasi Klinis
batuk darah, sesak nafas, nyeri dada, badan lemah, nafsu makan menurun, berat badan menurun, rasa kurang enak badan (malaise), berkeringat
malam walaupun tanpa kegiatan dan demam meriang lebih dari satu bulan.(Melo, 2000).
2.1.5 Patogenesis
Tuberkulosis Primer
Kuman TB yang masuk melalui saluran napas akan bersarang di jaringan paru sehingga akan terbentuk suatu sarang pneumoni, yang disebut sarang primer atau afek primer. Sarang primer ini mungkin timbul di bagian mana saja dalam paru, berbeda dengan sarang reaktivasi. Dari sarang primer akan kelihatan peradangan saluran getah bening menuju hilus (limfangitis lokal). Peradangan tersebut diikuti oleh pembesaran kelenjar getah bening di hilus (limfadenitis regional). Afek primer bersama-sama dengan limfangitis regional dikenal sebagai kompleks primer. Kompleks primer ini akan mengalami salah satu nasib sebagai berikut yaitu sembuh dengan tidak meninggalkan cacat sama sekali (restitution ad intergrum), sembuh dengan meninggalkan sedikit bekas (antara lain sarang Gron, garis fibrotik, dan sarang perkapuran di hilus) dan menyebar dengan cara perkontinuitatum yaitu menyebar ke sekitarnya. Salah satu contoh adalah epituberkulosis, yaitu suatu kejadian penekanan bronkus, biasanya bronkus lobus medius oleh kelenjar hilus yang membesar sehingga menimbulkan obstruksi pada saluran napas bersangkutan, dengan akibat atelektasis. Kuman TB akan menjalar sepanjang bronkus yang tersumbat ini ke lobus yang atelektasis dan menimbulkan peradangan pada lobus yang atelektasis tersebut, yang dikenal sebagai epituberkulosis. Penyebaran juga berlaku dengan cara bronkogen, baik di paru bersangkutan maupun ke paru sebelahnya atau tertelan. Penyebaran juga berlaku dengan cara hematogen dan limfogen. Penyebaran ini berkaitan dengan daya tahan tubuh, jumlah dan virulensi kuman. Sarang yang ditimbulkan dapat sembuh secara spontan, akan tetapi bila tidak terdapat imuniti yang adekuat, penyebaran ini akan menimbulkan keadaan cukup gawat seperti tuberkulosis milier, tuberkulosis
pertumbuhan terbelakang pada anak setelah mendapat ensefalomeningitis atau tuberkuloma) atau komplikasinya atau penyebarannya berakhir dengan kematian. Semua kejadian di atas adalah perjalanan tuberkulosis primer (Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
Tuberkulosis Postprimer
Tuberkulosis postprimer akan muncul bertahun-tahun kemudian setelah tuberkulosis primer, biasanya terjadi pada usia 15-40 tahun. Tuberkulosis postprimer mempunyai nama yang bermacam-macam yaitu tuberkulosis bentuk dewasa, tuberkulosis lokalisasi dan tuberkulosis menahun. Bentuk tuberkulosis inilah yang terutama menjadi masalah kesehatan masyarakat, karena dapat menjadi sumber penularan. Tuberkulosis postprimer dimulai dengan sarang dini yang umumnya terletak di segmen apikal lobus superior maupun lobus inferior. Sarang pneumoni ini akan mengikuti salah satu jalan sebagai berikut yaitu diresopsi kembali dan sembuh tanpa meninggalkan cacat atau sarang tersebut akan meluas dan segere terjadi proses penyembuhan dengan penyebukan jaringan fibrosis. Selanjutnya akan terjadi pengapuran dan akan sembuh dalam bentuk perkapuran. Sarang tersebut akan dapat menjadi aktif kembali dengan membentuk jaringan keju dan menimbulkan kaviti bila jaringan keju dibatukkan keluar (Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
Satu lagi jalan yang akan diikuti oleh sarang pneumoni ialah sarang pneumoni tersebut akan meluas dan membentuk jaringan keju (jaringan kaseosa). Kaviti akan muncul dengan dibatukkannya jaringan keju keluar. Kaviti awalnya berdinding tipis,
dan menciut sehingga kelihatan seperti bintang (stellate shaped) (Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
2.1.6 Diagnosa
Diagnosa TB paru dapat ditegakkan berdasarkan gejala klinis, pemeriksaan fisis/jasmani, pemeriksaan bakteriologi, radiologi dan pemeriksaan penunjang lainnya. Gejala klinis TB dapat dibagi menjadi 2 golongan, yaitu gejala lokal dan gejala sistemik. Bila organ yang terkena adalah paru maka gejala lokal ialah gejala respiratori yaitu batuk lebih dari 2 minggu, batuk darah, sesak napas dan nyeri dada. Gejala respiratori ini sangat bervariasi, dari mulai tidak ada gejala sampai gejala yang cukup berat tergantung dari luas lesi. Kadang pasien terdiagnosis pada saat medical check up. Bila bronkus belum terlibat dalam proses penyakit, maka pasien mungkin tidak ada gejala batuk. Batuk yang pertama terjadi karena iritasi bronkus, dan selanjutnya batuk diperlukan untuk membuang dahak ke luar (Hopewell, 2000).
Gejala sistemiknya pula ialah demam,malaise, keringat malam, anoreksia dan berat badan menurun (Hopewell, 2000).
Pada pemeriksaan jasmani kelainan yang akan dijumpai tergantung dari organ yang terlibat. Pada TB paru, kelainan yang didapat tergantung luas kelainan struktur
paru. Pada permulaan (awal) perkembangan penyakit umumnya tidak (atau sulit sekali) menemukan kelainan. Kelainan paru pada umumnya terletak di daerah lobus superior terutama daerah apeks dan segmen posterior (S1 dan S2), serta daerah apeks lobus inferior (S6). Pada pemeriksaan jasmani dapat ditemukan antara lain suara napas bronkial, tanda-tanda penarikan paru, diafragma dan mediastinum (Edward, 1997).
dahak sewaktu kunjungan, pagi (keesokan harinya) dan pada saat mengantarkan dahak pagi atau setiap pagi 3 hari berturut-turut. Bahan pemeriksaan/spesimen yang berbentuk cairan dikumpulkan /ditampung dalam pot yang bermulut lebar, berpenampang 6 cm atau lebih dengan tutup berulir, tidak mudah pecah dan tidak bocor. Apabila ada fasiliti, spesimen tersebut dapat dibuat sediaan apus pada gelas objek (difiksasi) sebelum dikirim ke laboratorium. Pemeriksaan bakteriologi dari spesimen dahak dan bahan lain (cairan pleura, likuor cerebrospinal, bilasan bronkus, bilasan lambung, kurasan bronkoalveolar/ BAL, urin, feses dan jaringan biopsi, termasuk BJH) dapat dilakukan dengan cara mikroskopis dan biakan. Pemeriksaan mikroskopisnya dapat dibagi menjadi dua yaitu pemeriksaan mikroskopis biasa di mana pewarnaannya dilakukan dengan Ziehl-Nielsen dan pemeriksaan mikroskopis fluoresens di mana pewarnaannya dilakukan dengan auramin-rhodamin (khususnya untuk penapisan) (Hopewell, 2002).
Tabel 2.1. Interpretasi hasil pemeriksaan TB paru
3 kali positif atau 2 kali positif, 1 kali negative
BTA positif
1 kali positif, 2 kali negatif Ulang BTA 3 kali, kemudian Bila 1 kali positif, 2 kali negatif BTA positif
Bila 3 kali negative BTA negative
( Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
Interpretasi pemeriksaan mikroskopis dibaca dengan skala IUATLD (rekomendasi WHO). Mengikut Skala IUATLD (International Union Against Tuberculosis and Lung Disease),
Tabel 2.2 Interpretasi pemeriksaan mikroskopis TB paru mengikut skala IUATLD
Tidak ditemukan BTA dalam 100 lapang pandang
Negatif
pandang ditemukan Ditemukan 10-99 BTA dalam 100 lapang
pandang
+ (1+)
Ditemukan 1-10 BTA dalam 1 lapang pandang ++ (2+) Ditemukan >10 BTA dalam 1 lapang pandang +++ (3+)
( Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
Seterusnya pemeriksaan bakteriologi dapat juga dilakukan dengan cara biakan kuman, yaitu pemeriksaan biakan Mycobacterium tuberculosis dengan metode konvensional, dengan cara Egg Base media (Lowenstein-Jensen, Ogawa, Kudoh) dan agar base media (Middle brook) (Jacobs, 2001).
Seterusnya dilakukan pemeriksaan radiologi. Pemeriksaan standar ialah foto toraks PA. Pemeriksaan lain yang berdasrkan indikasi ialah foto lateral, top-lordotik, oblik, dan CT-scan. Pada pemeriksaan foto toraks, tuberkulosis dapat memberi gambaran bermacam-macam bentuk multiform. Gambaran radiologi yang dicurigai sebagai lesi aktif ialah bayangan berawan/nodular di segmen apikal dan posterior lobus atas paru dan segmen superior lobus bawah. Gambaran yang lain ialah kaviti, terutama lebih dari satu, dikelilingi oleh bayangan opak berawan atau nodular. Selain itu bisa juga dilihat bayangan bercak milier dan efusi pleura unilateral atau bilateral. Gambaran radiologi yang dicurigai lesi TB inaktif ialah gambaran yang berupa fibrotic, kalsifikasi atau penebalan pleura. Gambaran radiologi yang menunjukkan kerusakan jaringan paru yang berat, biasanya secara klinis disebut luluh paru. Gambaran radiologi luluh paru terdiri dari atelektasis, ektasis/ multikaviti dan fibrosis parenkim paru. Sulit untuk menilai aktiviti lesi atau penyakit hanya berdasarkan gambaran radiologi tersebut. Jadi perlu dilakukan pemeriksaan bakteriologi untuk memastikan aktiviti proses penyakit (Jacobs, 2001).
Ketiga ialah pemeriksaan serologi dengan berbagai metode yaitu Enzyme linked immunosorbent assay (ELISA), ICT, Mycodot, Uji peroksidae anti peroksidase (PAP) dan uji serologi yang baru/IgG TB (Jacobs, 2001).
Setelah diketahui bahwa TB paru terutama menyerang paru-paru, kerusakan paru-paru merupakan salah satu komplikasi yang paling sering, dan mungkin menyebabkan kegagalan paru-paru. Komplikasi TB paru antaranya ialah gangren paru. Selain daripada itu ditemukan juga trombosis vaskular dan arteritis. Komplikasi vaskular yang berlaku diperlukan untuk pengembangan gangren paru (jurnal CHEST). Dalam kasus-kasus di mana penyakit ini tidak diobati atau dalam kasus di
mana ia belum diobati tepat pada waktu dan dalam cara yang tepat, penyakit ini bisa menjadi sangat serius bahkan mengancam nyawa. Dalam kasus seperti itu, ia bisa menyebar ke bagian lain dari tubuh, sehingga membuat pengobatan lebih sulit, terutama jika menyebar ke tulang, karena kerusakan pada sendi diikuti dengan rasa sakit sangat mungkin harus dialami kemudian. Selain itu terjadi juga pneumotoraks dan efusi pleura ( Departemen Kesehatan Republik Indonesia, 2005).
Tuberkulosis di luar paru terjadi akibat tuberkulosis paru sebagai komplikasinya. Ginjal dan kelenjar getah bening adalah situs yang paling umum untuk tuberkulosis yang berkembang di luar paru-paru. Tuberkulosis juga dapat mempengaruhi tulang, otak, rongga perut, membran sekitar jantung (pericardium), sendi (pinggul dan lutu), dan organ reproduksi (Rasjid,2000). Dalam sebuah infeksi TB paru, bakteri mungkin merebak dari paru-paru ke kelenjar getah bening yang mengalirkan paru-paru. Jika pertahanan alami tubuh dapat mengendalikan infeksi, ia pergi tidak lebih jauh, dan bakteri menjadi aktif. Namun, anak-anak yang sangat muda memiliki pertahanan lemah, dan di dalamnya, kelenjar getah bening ini akan menjadi cukup besar untuk menekan tabung bronkial, menyebabkan batuk nakal dan mungkin paru-paru runtuh. Kadang-kadang, bakteri menyebar sampai pembuluh getah bening ke kelenjar getah bening di leher. Infeksi pada kelenjar getah bening di leher dapat menembus kulit dan pembuangan nanah (Edward C, 1997).
Tuberkulosis juga dapat menginfeksi otak itu sendiri, membentuk massa yang disebut tuberkuloma. Tuberkuloma ini dapat menyebabkan gejala seperti sakit kepala, kejang, atau kelemahan otot. Keseriusan
penyakit ini tersirat melalui fakta bahwa ia dapat menyebar ke seluruh tubuh, dan dalam kasus seperti itu, mengarah pada kegagalan ginjal, hati dan bahkan jantung, yang merupakan alasan untuk hasil yang fatal yang berhubungan dengan komplikasi ini (Tahaoglu, 2001).
Pada TBC perikarditis, terjadi kebocoran cairan ke dalam ruang antara perikardium dan jantung. Efek ini membatasi kemampuan jantung untuk memompa dan menyebabkan urat leher bengkak dan kesulitan bernafas. Di bagian dunia dimana TB adalah umum, perikarditis TB adalah penyebab umum dari gagal jantung (Tahaoglu, 2001).
Tuberkulosis usus terjadi terutama di negara-negara berkembang. Infeksi ini mungkin tidak menimbulkan gejala apapun tetapi dapat menyebabkan pembengkakan jaringan abnormal di perut (Tahaoglu, 2001).
2.2 Pengobatan Tuberkulosis
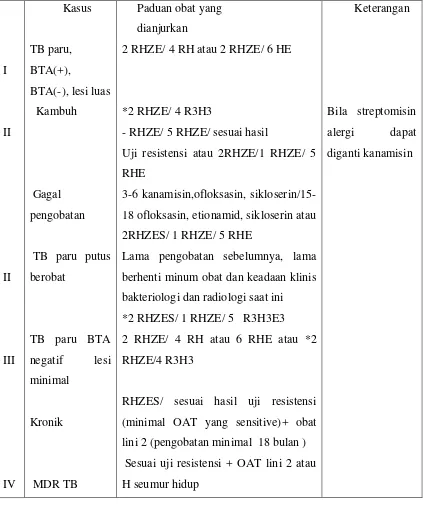
Pengobatan TB terbagi menjadi 2 fase yaitu fase intensif (2-3 bulan) dan fase lanjutan ( 4 atau 7 bulan). Paduan obat yang digunakan terdiri dari paduan obat utama dan tambahan. Obat anti tuberkulosis (OAT) lini pertama merupakan jenis obat utama yang digunakan. OAT lini pertama antaranya ialah Isoniazid, Rifampisin, Pirazinamid, Streptomisin dan Etambutol. Kemasan obat-obat tersebut merupakan obat tunggal,disajikan secara terpisah, masing-masing Isoniazid, Rifampisin, Pirazinamid dan Etambutol atau bisa juga sebagai obat kombinasi dosis tetap (Fixed Dose Combination-FDC). Kombinasi dosis tetap ini terdiri dari 3 atau 4 obat dalam satu tablet. Paduan Obat Anti Tuberkulosis (OAT) disediakan dalam bentuk paket, dengan tujuan untuk memudahkan pemberian obat dan menjamin kelangsungan (kontinuitas) pengobatan sampai selesai. Satu paket untuk satu pasien dalam satu masa pengobatan (Tahaoglu, 2003).
obat ganda dan mengurangi kesalahan penulisan resep dan jumlah tablet yang ditelan jauh lebih sedikit sehingga pemberian obat menjadi sederhana dan meningkatkan kepatuhan pasien (Tahaoglu, 2003).
2.2.1 Dosis obat
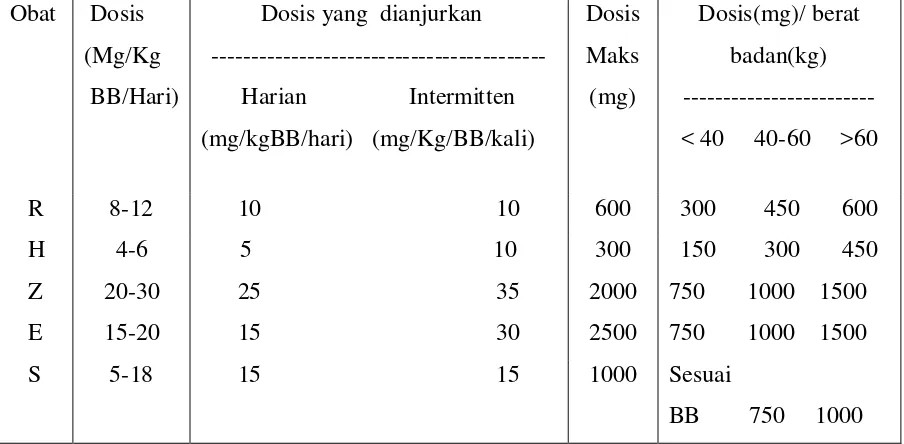
Tabel 2.3. Jenis dan dosis OAT
Pengembangan pengobatan TB paru yang efektif merupakan hal yang penting untuk menyembuhkan pasien dan menghindari MDR TB (multidrug resistant tuberculosis). Pengembangan strategi DOTS untuk mengontrol epidemi TB merupakan prioriti utama WHO. International Union Against Tuberculosis and Lung Disease (IUALTD) dan WHO menyarankan untuk menggantikan paduan obat
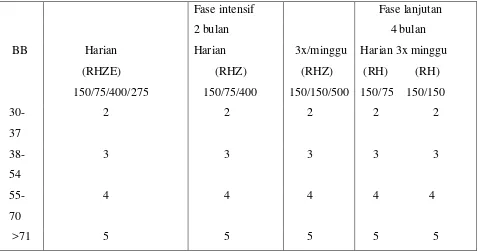
Tabel 2.4. Dosis obat antituberkulosis kombinasi dosis tetap
Fase intensif Fase lanjutan 2 bulan 4 bulan BB Harian Harian 3x/minggu Harian 3x minggu
(RHZE) 150/75/400/275
(RHZ) 150/75/400
(RHZ) 150/150/500
(RH) (RH) 150/75 150/150 30-
37
2 2 2 2 2
38- 54
3 3 3 3 3
55- 70
4 4 4 4 4
2.2.2 Evaluasi pengobatan
Evaluasi pasien meliputi evaluasi klinis, bakteriologi, radiologi dan efek samping obat, serta evaluasi keteraturan berobat. Dari segi evaluasi klinisnya pasien harus dievaluasi setiap 2 minggu pada bulan pertama pengobatan selanjutnya setiap 1 bulan. Evaluasinya harus merangkumi respons pengobatan dan ada tidaknya efek samping obat serta ada tidaknya komplikasi penyakit. Selain itu, harus juga diperiksa keluhan, berat badan, dan pemeriksaan fisis. Dari segi evaluasi bakteriologinya harus dalam masa 0 hingga 2 bulan dan 2 hingga 6 bulan/9 bulan. Tujuannya ialah untuk mendeteksi ada tidaknya konversi dahak. Pemeriksaan mikroskopis harus dilaksanakan sebelum pengobatan dimulai, setelah 2 bulan pengobatan yaitu setelah fase intensif dan pada akhir pengobatan. Evaluasi radiologinya harus dilaksanakan dalam durasi 0 hingga 2 bulan dan 2 hingga 6 bulan/9 bulan. Evaluasi foto toraks dilakukan sebelum pengobatan, setelah 2 bulan pengobatan dan pada akhir pengobatan. Evaluasi efek samping secara klinis pula merangkumi pemeriksaan fungsi hati. Pemeriksaan ini diperiksa dari awal, sebelum dan sesudah bermulanya pengobatan OAT. Fungsi hati selalunya dinilai dengan melihat kadar SGOT dan SGPT. Pemeriksaan kadar SGOT dan SGPT ini bertujuan untuk mengetahui apakah terjadinya hepatotoksisitas akibat pengambilan OAT ( Buku Pedoman Diagnosis dan Penatalaksanaan Di Indonesia, 2006).
2.3 Hepatotoksisitas Obat anti-Tuberkulosis
2.3.1 Definisi dan klasifikasi
normal untuk ALT adalah 5-40 U/L dan nilai normal untuk AST adalah 12-40 U/L (Kumar,
Elevasi SGOT/SGPT biasanya muncul kurang dari 2 minggu pertama setelah pengobatan tetapi dapat terjadi pada setiap saat selama terapi. Pada kebanyakan kasus, tingkat enzim kembali normal, dan umumnya, tidak ada keharusan untuk menghentikan pengobatan selama periode elevasi serum transaminase yang ringan. Dalam kasus sesekali, kerusakan hati yang progresif terjadi, dengan gejala yang menyertainya. Jika nilai SGOT/SGPT melebihi tiga sampai lima kali batas atas normal, penghentian dari isoniazid harus dipertimbangkan karena OAT yang utama yang menyebabkan hepatotoksisitas adalah isoniazid. Frekuensi kerusakan hati yang progresif meningkat dengan usia. Kadar SGOT/SGPT pada pasien harus diukur setiap minggu atau setiap 2-4 minggu setelah pemberian OAT (Gangadharan, 1999). Faktor predisposisi terjadinya hepatotoksisitas adalah defisit nutrisi dan faktor genetik.
2.3.2 Mekanisme toksisitas hepar
ALT (SGPT) dan AST (SGOT) adalah enzim-enzim dibuat didalam sel-sel hepar. Mereka juga dikenal sebagai transaminase. Hepar ini menggunakan enzim-enzim ini untuk metabolisme asam amino dan untuk membuat protein. Ketika sel-sel hepar rusak atau mati, ALT dan AST bocor ke dalam aliran darah dan menyebabkan kadar mereka meningkat dalam darah (Yee, 2003).
2.3.3 Obat anti-Tuberkulosis
Isoniazid(INH)
Isoniazid adalah antibakteri yang tersedia sebagai 100 mg dan tablet 300 mg untuk administrasi oral. Tiap tablet juga mengandung sebagai bahan aktif seperti silikon dioksida koloid, monohidrat laktosa, pati pregelatinized, povidone, dan asam stearat. Isoniazid secara kimiawi dikenal sebagai isonicotinyl hidrazin atau hidrazid asam isonikotinat. Ini memiliki rumus empiris C6H7N3O dan berat molekul 137,14 (Toman, 2004). Ini memiliki stuktur sebagai berikut,
Gambar 2.1: Struktur formula isoniazid
Isoniazid tidak berbau, dan terjadi sebagai bubuk kristal berwarna atau putih atau sebagai kristal putih. Obat ini secara bebas larut dalam air, sedikit larut dalam alkohol, dan sedikit larut dalam kloroform dan dalam eter. Isoniazid secara perlahan dipengaruhi oleh paparan udara dan cahaya (Toman, 2004).
10 mg/kgBB (8–12 mg/kgBB) 3 kali setiap minggu, maksimum 900 mg (Tripathi, 2007)
Farmakodinamik
Mekanisme kerja
Mekanisme yang tepat untuk tindakan INH tidak diketahui. INH dapat bertindak dengan inhibisi oleh sintesis asam mycolic dan gangguan dari dinding sel di rentan organisme. Oleh karena asam mycolic adalah unik untuk mikobakteri, tindakan ini menjelaskan tingkat tinggi dari selektivitas aktivitas antimikroba. Ada resistensi salib antara INH, rifampisin dan etambutol (Meyers, 2004).
Indikasi
INH adalah agen antimycobacterial yang bakterisida untuk kedua organisma ekstraseluler dan intraseluler. Ini adalah obat utama untuk pengobatan TB (Goodman & Gillman, 1990). Dalam kombinasi dengan rifampisin, etambutol atau pirazinamid, INH adalah agen lini pertama dalam pengobatan TB paru dan TB luar paru. INH dapat digunakan untuk profilaksis tuberkulosis (Frieden, 2000).
Kontraindikasi
Terjadi reaksi yang merugikan atau hipersensitivitas parah karena terhadap obat tersebut. INH tidak boleh digunakan pada pasien dengan penyakit hati akut. INH juga dapat menimbulkan porfiria (Frieden, 2000).
Efek samping
penderita diabetes), dan biasanya didahului oleh parestesia dari kaki dan tangan. Terjadi juga peningkatan serum transaminase (SGOT, SGPT), bilirubinemia, bilirubinuria, sakit kuning, dan hepatitis. Disfungsi hati yang ringan, dibuktikan muncul dengan elevasi ringan dan sementara kadar serum transaminase terjadi pada 10 sampai 20 persen pasien yang memakai Isoniazid. Terjadi reaksi alergi berat seperti ruam, gatal-gatal, gatal, kesulitan bernafas, sesak di dada, pembengkakan mulut, wajah, bibir, atau lidah. Terjadi juga menggigil atau demam, urin gelap, perasaan yang ketidaknyamanan, haus meningkat atau buang air kecil, nyeri sendi atau pembengkakan, hilangnya nafsu makan, masalah memori, perubahan mental atau suasana hati, mual, kejang, sakit perut, gejala kadar vitamin B6 rendah (misalnya, kebingungan, retak di sudut lekas marah, mulut, mulut kemerahan atau rasa sakit, ruam bersisik), rasa kesemutan atau mati rasa di tangan atau kaki, memar atau perdarahan yang tidak biasa (Eidus, 2003).
Farmakokinetik
Absorpsi
Isoniazid diserap dengan cepat dan hampir sepenuhnya dan peak plasma level atau puncak konsentrasi plasma adalah dalam waktu sekitar 1 sampai 2 jam. Bioavailabilitas berkurang ketika isoniazid diberikan dengan makanan. Obat ini segera diserap ke dalam semua cairan tubuh (termasuk cerebrospinal, pleura, dan asites) jaringan, organ, dan kotoran (air liur, dahak dan kotoran) (Kumar, 2000).
Distribusi
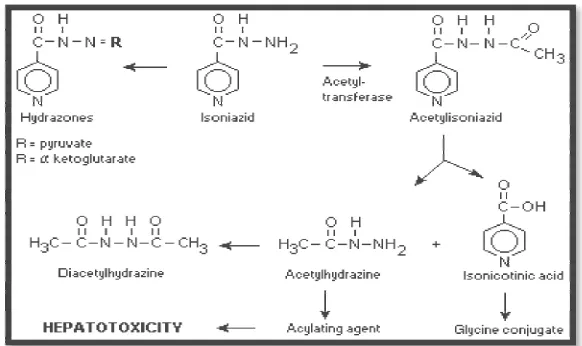
INH terikat kurang dari 10 sampai 15% pada protein plasma. INH didistribusikan ke seluruh jaringan tubuh dan cairan (pleural, asites cairan, air liur, CSF) dengan tingkat jaringan atau cairan mirip dengan tahap serum. Kulit mengandung sejumlah besar dan bertindak sebagai depot penyimpanan. INH mudah melintasi plasenta. Konsentrasi dalam susu kira-kira sama dengan konsentrasi plasma ibu. Volume jelas distribusi adalah 0,6 L / kg (Boxembaum, 2003).
Isoniazid dimetabolisme oleh hati terutama oleh asetilasi dan dehidrazinasi. Metabolit N-acetylhydrazine diyakini bertanggung jawab atas efek hepatotoksik yang terlihat pada pasien yang diobati dengan isoniazid. Tingkat asetilasi ditentukan secara genetik. Setengah-hayat asetilator yang bekerja dengan cepat adalah 1 sampai 2 jam sementara untuk asetilator yang bekerja lambat adalah 2 sampai 5 jam (Davies, 1997).
Ekskresi
Pada orang dewasa dengan fungsi ginjal normal, sekitar 50% sampai 70% dari 5 mg / kg dosis oral diekskresikan dalam urin dalam 24 jam sebagai obat yang tidak berubah dan sebagai metabolit. Persentase dari senyawa yang berbeda dikeluarkan dengan bervariasi bersama asetilator yang fenotipe (Kucers). Pada ASI, 0,75%-2,3% dari dosis diekskresikan ke dalam ASI dalam 24 jam. Hal ini terkait dengan 6%-20% dari dosis terapeutik pediatrik yang biasa. Sejumlah kecil obat diekskresikan ke dalam air liur, dahak dan tinja (Black, 1998).
Patofisiologi terjadinya hepatotoksisitas disebabkan oleh isoniazid
Gambar 2.2. Patofisiologi terjadinya hepatotoksisitas disebabkan oleh isoniazid
Rifampisin
Rifampisin merupakan turunan antibiotik semisintetik dari SV rifamisin. Rifampisin berada dalam bentuk bubuk kristal berwarna merah-coklat, sangat sedikit larut dalam air pada pH netral, bebas larut dalam kloroform, larut dalam etil asetat dan metanol. Berat molekul adalah 822,95 dan rumus kimianya adalah C43H5gN4Oi2 ( Toman, 2004). Struktur formulanya ialah,
Gambar 2.3. Struktur formula rifampisin
Dosis: 10 mg/kgBB (8–12 mg/kgBB) setiap hari
Farmakodinamik
Mekanisme kerja
Rifampisin memiliki aktivitas tinggi terhadap organisme mikobakteri, termasuk Mycobacterium tuberculosis dan Mycobacterium leprae. Rifampisin juga dilaporkan untuk menunjukkan suatu efek imunosupresif yang telah terlihat di beberapa hewan percobaan, namun ini mungkin tidak signifikan secara klinis pada manusia. Rifampisin bakteriostatik atau bakterisida tergantung pada konsentrasi obat yang dicapai di situ infeksi. Tindakan bakterisida adalah sekunder dalam mengganggu dengan sintesis asam nukleat dengan menghambat bakteri DNA-dependent RNA polimer di B-subunit sehingga mencegah inisiasi transkripsi RNA, tetapi bukan perpanjangan rantai (Fahr, 2004).
Indikasi
Indikasi utama untuk rifampisin adalah untuk pengobatan TB (paru dan luar paru lesi) dan untuk kusta. Hal ini juga berguna untuk penghapusan Neisseria meningokokus pada karrier (tetapi tidak direkomendasikan untuk infeksi aktif meningokokus) dan untuk infeksi bakteri Gram positif seperti Staphylococcus aureus, Streptococcus pyogenes, dan Streptococcus viridans dan untuk infeksi bakteri gram negatif tipe Haemophilus influenza tipe B (Van, 2003).
Kontraindikasi
Rifampisin merupakan kontraindikasi pada kasus yang diketahui hipersensitivitas terhadap obat tersebut. Obat ini juga kontraindikasi pada wanita yang hamil karena teratogenisitas akan muncul dan juga efek obat pada janin belum didirikan, tetapi dikecualikan pada penyakit TBC yang parah. Hal ini dikontraindikasikan pada pecandu alkohol dengan sangat terganggu fungsi hatinya dan dengan penyakit kuning (Van, 2003).
Terjadi efek hepatotoksisitas. Reaksi alergi yang serius muncul seperti ruam, gatal-gatal, kesulitan bernafas, sesak di dada, pembengkakan mulut, wajah, bibir, atau lidah. Efek yang lain ialah kencing berdarah atau gelap, dan perubahan jumlah urin yang diproduksi. Kemudian terjadi juga kebingungan, tinja berdarah, demam, menggigil, atau sakit tenggorokan, sakit sendi atau bengkak, sakit otot atau kelemahan, mual, kemerahan di tempat suntikan, kulit merah, bengkak, melepuh, atau mengelupas, diare berat, sakit perut, atau kram, sesak napas, pembengkakan lengan, wajah, atau kaki, dan kelelahan yang tidak biasa. Gejala pada masalah hati pula ialah urin gelap, kehilangan nafsu makan, tinja pucat, dan menguningnya mata atau kulit (Griffin, 2005).
Farmakokinetik
Absorpsi
Rifampisin siap diserap dari saluran gastrointestinal (90%). Peak plasma level atau puncak konsentrasi plasma terjadi pada 1,5jam-4 jam setelah dosis oral. Setelah dosis oral 450 mg, tingkat plasma mencapai 6mg/mL hingga 9 mg/mL sedangkan dosis 600 mg pada perut kosong mencapai 4-32 mg / mL (rata-rata 7 mg / mL). Makanan dapat mengurangi dan menunda penyerapan (Spalding, 2005).
Distribusi
Rifampisin intravena memiliki distribusi yang sama seperti pemberian obat secara oral. Sekitar 89% dari rifampicin yang beredar terikat dengan protein plasma. Ia berupa larut lipid. Obat ini tersebar luas di jaringan tubuh dan cairan. Ketika meninges meradang, rifampisin memasuki cairan serebrospinal (4.0 mg / mL setelah dosis 600 mg per oral). Ini mencapai tingkat terapeutik di paru-paru, bronkial sekret, cairan pleura, cairan rongga lain, hati, empedu, dan urin (Chow, 2004).
Sekitar 85% dari rifampicin dimetabolisme oleh enzim mikrosomal di hati kepada metabolit deasetilrifampisin yang aktif. Rifampisin mengalami enterohepatik resirkulasi tetapi tidak bentuk deasetilasi. Rifampisin meningkatkan laju metabolisme sendiri. Formilrifampisin adalah metabolit kemih yang secara spontan bentuk dalam urin. Setengah hayat rifampisin berkurang sebanyak 40% selama dua minggu pertama setelah terapi karena ekskresi empedu ditingkatkan dan induksi metabolisme sendiri. Setengah hayat plasma mungkin berkurang setelah pemberian berulang. Setengah hayat rifampisin menurun dari 3,5 jam pada awal terapi kepada 2 jam setelah pemberian, setiap hari selama 1 sampai 2 minggu, dan tetap konstan (Molavi, 1996).
Ekskresi
Metabolit deasetilrifampicin diekskresikan dalam empedu dan juga dalam urin. Sekitar 50% dari dosis rifampisin hilang dalam waktu 24 jam dan 6% sampai 30% obat yang diekskresikan tidak berubah dalam urin, sementara sebanyak 15% diekskresikan sebagai metabolit aktif. Sekitar 43% sampai 60% dari dosis oral diekskresikan dalam tinja. Clearance intrinsik tubuh total adalah 3,5 mL / min / kg, dikurangi dalam gagal ginjal. Clearance ginjal adalah 8,7 mL / menit / kg. Kadar rifampisin dalam plasma tidak dipengaruhi secara signifikan oleh hemodialisis atau dialisis peritoneal. Rifampicin diekskresikan dalam ASI (1 sampai 3 mg / ml) ( Molavi, 1996).
Patofisiologi terjadinya hepatotoksisitas disebabkan oleh rifampisin
Rifampisin bisa menyebabkan ketergantungan dosis dengan uptake bilirubin yang menyebabkan hyperbilirubinemia tidak terkonjugasi atau ikterus tanpa kerusakan sel-sel hepar. Hyperbilirubinemia terkonjugasi terjadi apabila rifampisin menginhibisi pump eksporter garam hempedu yang mayor. Elevasi bilirubin yang asimptomatik bisa menyebabkan persaingan ketergantungan dosis dengan bilirubin untuk pengeluaran di membrane sinusoidal atau daripada sekresi yang terhambat di tahap kanalikular (Kumar, 2000).
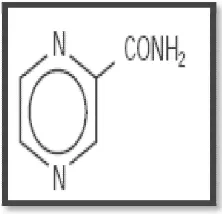
Pirazinamid, analog pirazine dari nicotinamide merupakan agen anti-TB. Obat ini berada dalam bentuk bubuk kristal putih, stabil pada suhu kamar, dan larut dalam air. Pirazinamid memiliki rumus struktur berikut yaitu, C5H5N3O (Toman, 2004).
Gambar 2.4. Struktur formula pirazinamid
Tiap tablet pirazinamid untuk administrasi oral mengandung 500 mg pirazinamid dan juga bahan aktif seperti koloid silikon dioksida, natrium croscarmellose, kalsium fosfat dibasic (dihidrat), selulosa mikrokristalin, dan asam stearat (Toman, 2004).
Dosis: 25 mg/kgBB (20–30 mg/kgBB) setiap hari
35 mg/kgBB (30–40 mg/kgBB) tiga kali setiap minggu. (Tripathi, 2007)
Farmakodinamik
Mekanisme kerja
menghambat fungsi transport membran pada pH asam pada Mycobacterium tuberculosis. Kegiatan antimycobacterial tampaknya sebagiannya bergantung pada konversi obat kepada POA. Rentan strain Mycobacterium tuberculosis menghasilkan pyrazinamidase, suatu enzim yang mendeaminasi pirazinamid untuk POA, dan kerentanan vitro strain organisme tertentu tampaknya sesuai dengan aktivitas pyrazinamidasenya. Bukti eksperimental menunjukkan bahwa pirazinamid berdifusi ke Mycobacterium tuberculosis secara pasif, diubah menjadi POA oleh pirazinamidase,dan karena sistem penghabisan yang tidak efisien,ia terakumulasi dalam jumlah besar dalam sitoplasma bakteri. Akumulasi dari POA menurunkan pH intraselular ke tingkat suboptimal yang mungkin akan menonaktifkan enzim target penting seperti asam lemak sintase. Penelitian terbaru (2007) menunjukkan bahwa pirazinamid dan perusahaan analog menghambat aktivitas FAS I yang dimurnikan (Mandel, 2004).
Indikasi
Pada pasien Tuberkulosis dan harus selalu menjadi administrasi dengan obat anti-TB lain (Mandel, 2004).
Kontraindikasi
Pada kerusakan hati yang parah, gout akut dan hipersensitivitas (Mandel, 2004).
Efek samping
Terjadi peningkatan serum transaminase (SGOT, SGPT). Terjadi juga reaksi alergi berat seperti ruam, gatal-gatal, kesulitan bernafas, sesak di dada, pembengkakan pada mulut, wajah, bibir, atau lidah, urin gelap, buang air kecil menurun, demam, hilangnya nafsu makan, mual, sakit atau bengkak pada persendian, pusing berat, sakit perut, kesulitan bernapas, perdarahan memar, kelelahan yang tidak biasa atau kelemahan, muntah, dan menguning pada kulit atau mata (Van Scoy, 2003).
Absorpsi
Penyerapannya cepat dan hampir lengkap di saluran pencernaan. Waktu maksimum adalah dalam waktu 2 jam dan peak plasma level atau puncak konsentrasi plasma adalah dalam sekitar 30-50 mcg / ml (Goldberger, 2005).
Distribusi
Didistribusikan secara luas kepada kebanyakan cairan dan jaringan, termasuk hati, paru-paru, ginjal, dan empedu. Penetrasi yang hebat ke dalam CSF (87% sampai 105%). Ikatan pada protein plasma adalah sekitar 10%. Didistribusi ke ASI (Goldberger et al., 2005).
Metabolisme
Dihidrolisis dengan deamidase mikrosoma ke metabolit aktif asam pirazinoik yang utama, yang kemudian dihidroksilasi oleh xanthine oksidase menjadi asam 5-hydroxypyrazinoic (Goldberger, 2005).
Eskresi
Di ginjal, 3% tidak berubah sebagai pirazinamid dan 33% sebagai asam pirazinoik. Sekitar 70% dari dosis oral yang diadministrasi diekskresikan dalam urin. Untuk distribusi ½ hayat adalah sekitar 1,6 jam. Untuk eliminasi pirazinamide, ½ hayatnya adalah sekitar 9,5 jam untuk fungsi ginjal sehat, sekitar 26 jam untuk gagal ginjal kronis, dan untuk asam pirazinoik pula sekitar 12 jam untuk fungsi ginjal sehat, dan sekitar 22 jam untuk gagal ginjal kronis (Goldberger, 2005).
Patofisiologi terjadinya hepatotoksisitas disebabkan oleh pirazinamid
nicotinamide acetyl dehyrogenase di dalam hepar di mana bisa menyebabkan pembentukan spesies radikal bebas. Terdapat persamaan dalam mekanisme lesi oleh isoniazid dan pirazinamid karena kedua-duanya mempunyai persamaan dalam struktur molekularnya. Pasien yang sebelumnya mengalami reaksi hepatotoksisitas dengan isoniazid ada reaksi serius yang berlebihan dengan rifampisin dan pirazinamide (Pande, 1996).
Streptomisin
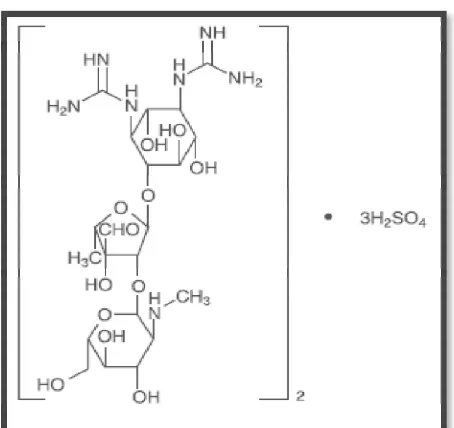
Streptomisin adalah aminoglikosida yang larut air yang berasal dari Streptomyces griseus. Hal ini dipasarkan sebagai garam sulfat streptomisin. Rumus molekul untuk Streptomisin Sulfat adalah (C21H39N7O12) 2-3H2SO4 dan berat molekul ialah 1.457,41. Ia memiliki rumus struktur berikut (Toman, 2004),
Gambar 2.5. Struktur formula streptomisin Dosis: 15 mg/kgBB (12–18 mg/kgBB) setiap hari
3 kali setiap minggu, dosis maksimum setiap hari ialah 1000mg (Tripathi, 2007)
Mekanisme kerja
Streptomisin bersifat bakterisid untuk organisma yang peka dengan cara penghambatan ireversibel sintesis protein. Proses awal ialah penetrasi melalui selubung sel. Proses ini sebagiannya berupa transpor aktif, sebahagian lain merupakan difusi pasif. Peristiwa terakhir ini akan ditingkatkan dengan adanya obat-obat yang aktif terhadap dinding sel karena transpor aktif merupakan proses yang bergantung pada oksigen. Setelah memasuki sel, streptomisin akan mengikatkan diri dengan reseptor pada subunit 30S ribosom bakteri. Reseptor ini, beberapa di antaranya telah dimurnikan merupakan protein di bawah kendali kromosom. Sintesis protein ribosom dihambat oleh streptomisin dengan 3 cara yaitu dengan mengganggu kompleks awal pembentukan peptida, dengan menginduksi kesalahan pembacaan kode pada template mRNA, yang menyebabkan penggabungan asam amino yang salah ke dalam peptide dan menyebabkan suatu pemecahan polisom menjadi monosom yang tidak berfungsi (Flanagan, 2004).
Indikasi
Streptomisin aktif terhadap infeksi Mycobacterium tuberculosis, Shigella, Proteus, Pseudomonas, H. Influenza, Brucella,Listeria dan Nocardia (Frieden, 2004).
Kontraindikasi
Hipersensitivitas terhadap aminoglikosida yang lain (Frieden, 2004).
Efek samping
Terjadi reaksi alergi yang berat seperti ruam, gatal-gatal, kesulitan bernafas, sesak di dada, pembengkakan pada mulut wajah, bibir, atau lidah. Efek yang lain ialah berkurangya pembuangan air kecil, pusing, sakit kepala, gangguan pendengaran, gatal-gatal, sakit kepala ringan, hilang keseimbangan, kelemahan otot, mual, mati rasa atau kesemutan, dering atau menderu di telinga, ruam kulit atau gatal-gatal, dan iritasi vagina (Goodman, 2002).
Absorpsi
Setelah injeksi intramuskular sebanyak 1 g streptomisin sebagai sulfat, peak serum level atau puncak konsentrasi serum sebanyak 25 sampai 50 mcg / ml dicapai dalam waktu 1 jam, dan berkurang dengan perlahan-lahan menjadi sekitar 50% setelah 5 sampai 6 jam (Baselt, 2002)
Distribusi
Konsentrasi yang cukup dapat ditemukan di seluruh jaringan organ kecuali otak. Jumlah yang signifikan telah ditemukan di rongga cairan dan kavitas tubekulosa. Streptomisin melewati plasenta dengan peningkatan kadar serum dalam tali darah mirip dengan tahap maternal (Baselt, 2002).
Eskresi
Sejumlah yang kecil dieksresikan di susu, air liur dan keringat. Setelah dosis tunggal sebanyak 600 mg, sebanyak 29% sampai 89% diekskresikan dalam urin dalam waktu 24 jam (Baselt, 2002)
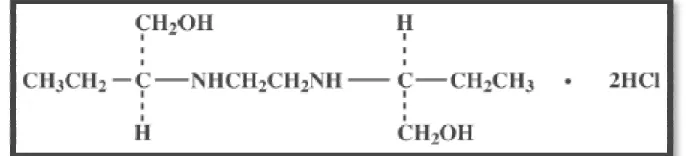
Etambutol
Myambutol, etambutol hidroklorida adalah agen kemoterapi oral yang secara khusus efektif terhadap mikroorganisme yang sedang tumbuh aktif dari genus Mycobacterium, termasukMycobacterium tuberculosis. Rumus strukturnya seperti berikut, (Toman K, 2004)
Myambutol 100 mg dan 400 mg dalam bentk sediaan tablet mengandung bahan aktif sebagai berikut yaitu Gelatin, Hidroksipropil, Metilselulosa, Magnesium Stearate, Asam Stearate, Sukrosa dan Titanium Dioxide (Toman, 2004).
Dosis: 15 mg/kgBB (15-20 mg/kgBB) setiap hari
30 mg/kgBB (25-35 mg/kgBB) 3 kali setiap minggu (Tripathi, 2007)
Farmakodinamik
Mekanisme kerja
Etambutol adalah agen kemoterapi oral yang secara khusus dan efektif dalam melawan aktif pertumbuhan mikroorganisme dari genus Mycobacterium, termasuk M. tuberculosis. Etambutol adalah bakteriostatik dan kerjanya adalah menghambat sintesis satu atau lebih metabolit, sehingga menyebabkan penurunan metabolisme sel, menginhibisi multiplikasi, dan kematian sel. Etambutol telah terbukti efektif terhadap strain Mycobacterium tuberculosis namun tampaknya tidak aktif terhadap jamur, virus, atau bakteri lainnya (Budavari, 2005).
Indikasi
Untuk tuberkulosis.
Kontraindikasi
Etambutol hidroklorida merupakan kontraindikasi pada pasien yang diketahui hipersensitif terhadap obat ini dan juga dikontraintraindikasikan pada fungsi penurunan ginjal, usia tua dan neuritis optik (Goldberger, 2005).
Terjadi reaksi alergi yang berat seperti ruam, gatal-gatal, kesulitan bernafas, sesak di dada, pembengkakan pada mulut, wajah, bibir, atau lidah. Efek lain ialah nyeri dada atau sesak, kebingungan, urin gelap, memar atau mudah terjadi pendarahan, demam, menggigil, atau sakit tenggorokan, halusinasi, nyeri sendi, bengkak, atau nyeri parah,, mati rasa atau kesemutan tangan atau kaki, sakit perut yang parah, kelenjar yang bengkak di leher atau ketiak, kehilangan penglihatan dan menguning pada kulit atau mata (Davies, 1997).
Farmakokinetik
Absorpsi
Etambutol hidroklorida, setelah dosis oral tunggal sebanyak 25 mg / kg berat badan, akan mencapai puncak hingga 5 mcg / mL dalam serum dalam waktu 4 jam setelah pemberian dan kurang dari 1 mcg/ ml dalam 24 jam. Bila obat ini diberikan setiap hari untuk waktu yang cukup lama pada dosis yang sama, tingkat serum adalah serupa. Sekitar 80% dari dosis oral etambutol diserap dari saluran gastrointestinal, dan sisanya yang muncul dalam tinja tidak berubah. Penyerapan tidak terganggu secara signifikan oleh makanan (Pande, 1996)
Distribusi
Etambutol mudah berdifusi ke dalam sel darah merah dan ke dalam cairan cerebrospinal saat meninges meradang. Konsentrasi di eritrosit pada steady state kira-kira dua kali konsentrasi plasma.Protein yang terikat pada plasma kurang dari 5% dan volume yang didistribusi adalah 1,6 L / kg. Etambutol akan menyeberangi plasenta dan diekskresikan dalam ASI. Konsentrasi etambutol dalam satu sampel air susu ibu yang dikumpulkan selama 2 jam setelah dosis 15 mg per kg-berat badan adalah 1,4 mcg / mL. (Pande, 1996).
Jalur utama metabolisme etambutol merupakan oksidasi alkohol ke aldehydic intermediate, diikuti dengan konversi asam dikarboksilat (Pande, 1996).
Eskresi
BAB 3
KERANGKA KONSEP DAN DEFINISI OPERASIONAL
3.1 Kerangka Konsep
Hubungan antara hepatotoksisitas dan tuberkulosis paru ternyata sering di seluruh dunia dengan elevasi SGOT/SGPT atau kedua-dunaya. Biasanya OAT yang menyebabkan hepatotoksisitas adalah Isoniazid, Rifampisin dan Pirazinamid. Walaupun masih diperdebatkan apakah terjadi hepatotoksisitas akibat OAT, tetapi teori yang benar dan sifat patologis yang biasanya berlaku pada pasien setelah mengkonsumsi OAT adalah elevasi SGOT/SGPT. OAT merupakan suatu drug-induced hepatotoxicity di mana obat-obat ini bisa merusakan sel-sel hepar. SGOT dan SGPT merupakan enzim yang dalam keadaan normal berada dalam sel-sel hepar, tapi ketika terjadinya luka dalam hati pada sel-sel hepar, maka enzim ini bocor ke dalam aliran darah. OAT merupakan obat-obat yang bisa merusakkan sel-sel hepar dan sekaligus terjadi kebocoran enzim SGOT/SGPT atau kedua-duanya ke dalam darah yang menyebakan peningkatan enzim-enzim tersebut di dalam darah.
Gambar 3.1. Kerangka Konsep tentang tuberkulosis paru dan hepatotoksisitas
3.2 Definisi Operasional
a) Tuberkulosis paru: Pasien datang ke poliklinik paru dan disahkan oleh dokter mengidap penyakit Tuberkulosis paru.
b) Pengobatan TB paru lini pertama: Pengobatan lini pertama adalah pengobatan Pengobatan tuberkulosis
paru lini pertama jkksjh
pada kasus baru TB paru di mana OAT diberikan kepada pasien TB paru
c) Hepatotoksisitas: bila pemeriksaan darah menunjukkan elevasi kadar SGOT/SGPT dan hepatotoksisitas diindikasi dengan hanya elevasi
3.3 Cara ukur: rekam medis dan hasil pemeriksaan laboratorium pasien
3.4 Alat ukur: dengan melihat hasil pemeriksaan darah pada pemeriksaan
laboratorium pasien
3.5 Kategori:- kadar SGOT/SGPT: terjadi elevasi atau normal
3.6 Skala Pengukuran: Data numerik
3.7 Interpretasi Hasil
3.2 Interpretasi Hasil:
ALT/SGOT (IU/L)
AST/SGPT (IU/L) Nilai normal
Hepatotoksisitas ringan
≤35 36-50
≤40 41-50 Hepatotoksisitas sedang 51-300 51-215 Hepatotoksisitas berat >300 > 215