1
Pelayanan kefarmasian di puskesmas terdiri dari pengelolaan obat dan bahan medis habis pakai dan pelayanan farmasi klinik (Kementerian Kesehatan RI, 2014b). Pelayanan farmasi klinik merupakan pelayanan obat berdasarkan resep dokter yang umumnya dimulai dari penerimaan resep, pengkajian resep, penyiapan perbekalan farmasi berupa peracikan obat, pemeriksaan, penyerahan disertai dengan pemberian informasi. Pada setiap tahap tersebut farmasis mampu melakukan upaya pencegahan terjadinya masalah dalam terapi obat (drug related problems) untuk keselamatan pasien (patient safety) (Kementerian Kesehatan RI, 2011). Pengambilan data dilakukan di Puskesmas Mlati 1, Puskesmas Mlati 2, Puskesmas Sleman dan Puskesmas Ngemplak 1 karena diperkirakan telah mampu menggambarkan keadaan ISPA di Kabupaten Sleman bagian barat, selatan dan timur.
Identifikasi drug related problems dan penyebabnya di puskesmas perlu dilakukan dalam upaya pencegahan terjadinya efek terapi yang tidak diharapkan sehingga pasien memperoleh manfaat maksimal dari terapi pengobatan yang diberikan (Cipolle et al., 2004). Farmasis memiliki peran yang sangat penting dalam upaya pencegahan kejadian drug related problems dengan meningkatkan penggunaan obat yang rasional. Penggunaan obat dapat dikatakan rasional apabila pasien menerima obat sesuai dengan kebutuhannya untuk periode waktu yang adekuat dengan harga yang paling murah untuk pasien, sedangkan penggunaan
obat dapat dikatakan tidak rasional apabila kemungkinan dampak negatif, berupa klinik maupun ekonomi, yang diterima oleh pasien lebih besar daripada manfaatnya (Kementerian Kesehatan RI, 2011). Penggunaan obat yang rasional diperlukan untuk meningkatkan kualitas hidup pasien, tetapi dalam pemberian obat ada kemungkinan terjadinya kesalahan pengobatan yang dapat mempengaruhi hasil terapi (Aslam, 2012).
Infeksi saluran pernapasan akut (ISPA) adalah penyakit infeksi akut yang penyebarannya luas, yaitu pada bayi, anak-anak, dewasa maupun usia lanjut (Departemen Kesehatan RI, 2005). Period prevalence ISPA di Indonesia pada tahun 2013 sebesar 25,0%, sedangkan period prevalence ISPA di D.I. Yogyakarta pada tahun 2013 cukup tinggi, yaitu 23,3% dimana tidak terjadi perubahan yang signifikan dibandingkan pada tahun 2007 (Kementerian Kesehatan RI, 2013a). Penyakit ISPA banyak terjadi pada anak-anak, terutama pada balita di Indonesia rata-rata mengalami sakit batuk dan pilek 3–6 kali dalam satu tahun (Departemen Kesehatan RI, 2008).
Pengobatan infeksi saluran pernapasan akut bertujuan untuk menghilangkan gejala yang berat atau mengganggu karena pada umumnya infeksi saluran pernapasan akut akan sembuh sendiri dalam 3–5 hari (Departemen Kesehatan RI, 2007a). ISPA menyebabkan peningkatan dalam penggunaan obat bebas
(antiinfluenza, obat batuk, multivitamin) dan antibiotik. Sebagian besar ISPA disebabkan oleh virus, sementara antibiotik ditujukan untuk pengobatan penyakit yang disebabkan oleh bakteri sehingga sering terjadi pemakaian antibiotik yang tidak tepat (Departemen Kesehatan RI, 2005).
Pengobatan yang berdasarkan pada keluhan yang muncul menyebabkan pasien infeksi saluran pernapasan akut menerima obat-obatan untuk mengurangi atau menghilangkan masing-masing keluhan sehingga berisiko menyebabkan terjadinya drug related problems. Masalah drug related problems yang mungkin terjadi, antara lain perlu tambahan terapi obat, pengobatan yang tidak diperlukan, dosis obat yang terlalu rendah atau terlalu tinggi dan reaksi obat yang merugikan (Cipolle et al., 2004). Kejadian drug related problems terkait penyakit ISPA di puskesmas Kota Pangkalpinang dengan jumlah sampel 134 pasien, antara lain: pemilihan obat yang tidak tepat (98,5%) dan dosis obat terlalu rendah (49,25 %) (Sudarsono, 2016). Persentase potensial terjadinya drug related problems pada pengobatan infeksi saluran pernapasan akut di instalasi rawat jalan RSU PKU Muhammadiyah Yogyakarta pada tahun 2004 menunjukkan dosis obat terlalu tinggi (3,67%), dosis obat terlalu rendah (2,00%), obat salah (9,33%) dan adanya interaksi obat (6,67%) (Hidayatullah, 2006).
Infeksi saluran pernapasan akut juga merupakan penyebab dari 40–60% kunjungan berobat di puskesmas dan 15–30% kunjungan berobat dibagian rawat inap maupun rawat jalan rumah sakit di Indonesia (Kementerian Kesehatan RI, 2012). Pusat kesehatan masyarakat (puskesmas) sebagai fasilitas kesehatan tingkat pertama (FKTP) merupakan gatekeeper pelayanan pengobatan penyakit dengan mengutamakan upaya promotif dan preventif untuk mencapai derajat kesehatan masyarakat yang setinggi-tingginya di wilayah kerjanya (Kementerian Kesehatan RI, 2014a). Pelayanan kesehatan tingkat pertama adalah pelayanan kesehatan perorangan yang bersifat non-spesialistik (primer) yang dilaksanakan di fasilitas
kesehatan tingkat pertama, meliputi pelayanan rawat jalan maupun rawat inap. Pelayanan obat di fasilitas kesehatan tingkat pertama (FKTP) mengacu pada daftar obat Formularium Nasional dan harga obat yang tercantum dalam e-katalog obat. BPJS kesehatan wajib membayar atas pelayanan kesehatan yang diberikan kepada pasien dengan tarif kapitasi dan non-kapitasi yang telah ditetapkan oleh pemerintah (Kementerian Kesehatan RI, 2014d).
Tarif kapitasi adalah besaran pembayaran per-bulan yang dibayar kepada FKTP berdasarkan jumlah peserta yang terdaftar tanpa memperhitungkan jenis dan jumlah pelayanan kesehatan yang diberikan, sedangkan tarif non-kapitasi adalah besaran pembayaran klaim kepada FKTP berdasarkan jenis dan jumlah pelayanan kesehatan yang diberikan. Standar tarif kapitasi di FKTP (puskesmas atau fasilitas kesehatan yang setara) sebesar Rp 3.000,00 (tiga ribu rupiah) sampai Rp 6.000,00 (enam ribu rupiah) (Kementerian Kesehatan RI, 2014d). Dana kapitasi yang diterima dari Badan Penyelenggara Jaminan Sosial Kesehatan dimanfaatkan seluruhnya untuk pembayaran jasa pelayanan kesehatan (60%) dan biaya operasional pelayanan kesehatan (40%). Pembayaran jasa pelayanan kesehatan diberikan kepada tenaga kesehatan dan tenaga non-kesehatan dengan mempertimbangkan kehadiran, serta jenis ketenagaan dan/atau jabatan, sedangkan biaya operasional pelayanan kesehatan dimanfaatkan untuk obat, alat kesehatan, bahan medis habis pakai dan kegiatan operasional pelayanan kesehatan lainnya (Kementerian Kesehatan RI, 2014c). Daftar obat, alat kesehatan dan bahan medis habis pakai dituangkan dalam Daftar Obat Esensial Nasional (DOEN) dan Formularium Nasional yang telah ditetapkan oleh menteri (Kementerian Kesehatan
RI, 2013b). Berdasarkan standar tarif kapitasi yang ditetapkan oleh pemerintah, biaya pengobatan untuk semua jenis penyakit yang dilayani di puskesmas memiliki tarif yang sama.
Biaya peresepan tiap jenis penyakit merupakan salah satu faktor yang harus diperhatikan untuk menghitung persentase komponen obat dalam besaran tarif kapitasi di puskesmas (Lampert, 2007). Pada era JKN saat ini, biaya pengobatan seluruhnya ditanggung oleh pemerintah sehingga anggaran pemerintah untuk biaya kesehatan menjadi meningkat dibandingkan tahun sebelumnya. Pada penelitian ini dilakukan analisis biaya peresepan agar alokasi dana kesehatan di puskesmas maupun pemerintah menjadi lebih efisien.
B. Rumusan Masalah
Berdasarkan uraian latar belakang di atas, dapat ditarik permasalahan sebagai berikut :
1. Berapakah persentase kejadian setiap kategori drug related problems pada pasien infeksi saluran pernapasan akut di beberapa puskesmas Kabupaten Sleman tahun 2016?
2. Apakah terdapat perbedaan nilai biaya peresepan akibat adanya drug related problems pada peresepan pasien infeksi saluran pernapasan akut di beberapa puskesmas Kabupaten Sleman tahun 2016?
C. Tujuan Penelitian
1. Mengetahui persentase kejadian setiap kategori drug related problems pada pasien infeksi saluran pernapasan akut di beberapa puskesmas Kabupaten Sleman tahun 2016.
2. Mengetahui apakah terdapat perbedaan nilai biaya peresepan akibat adanya drug related problems pada peresepan pasien infeksi saluran pernapasan akut di beberapa puskesmas Kabupaten Sleman tahun 2016.
D. Tinjauan Pustaka 1. Pelayanan Kefarmasian di Puskesmas
Puskesmas merupakan unit pelaksana teknis dinas kesehatan kabupaten/kota yang menyelenggarakan upaya kesehatan yang bersifat menyeluruh, terpadu, merata, dapat diterima dan dijangkau oleh masyarakat dengan peran serta aktif masyarakat (Kementerian Kesehatan RI, 2014a).
Pelayanan kefarmasian adalah pelayanan langsung dan bertanggung jawab kepada pasien berkaitan dengan sediaan farmasi untuk meningkatkan mutu kehidupan pasien. Pelayanan kefarmasian bertujuan untuk mengidentifikasi, mencegah dan menyelesaikan masalah obat dan masalah yang berhubungan dengan kesehatan. Pelayanan kefarmasian di puskesmas harus mendukung tiga fungsi pokok puskesmas, yaitu sebagai pusat penggerak pembangunan berwawasan kesehatan, pusat pemberdayaan masyarakat dan pusat pelayanan kesehatan strata pertama, meliputi pelayanan kesehatan perorangan dan pelayanan kesehatan masyarakat. Standar pelayanan kefarmasian di puskesmas, meliputi standar pengelolaan obat dan bahan medis habis pakai, serta pelayanan farmasi klinik (Kementerian Kesehatan RI, 2014b). Pelayanan farmasi klinik di puskesmas bertujuan untuk:
a. Meningkatkan mutu dan memperluas cakupan pelayanan kefarmasian di puskesmas.
b. Memberikan pelayanan kefarmasian yang dapat menjamin efektivitas, keamanan dan efisiensi obat dan bahan medis habis pakai.
c. Meningkatkan kerjasama dengan profesi kesehatan lain dan kepatuhan pasien yang terkait dalam pelayanan kefarmasian.
d. Melaksanakan kebijakan obat di puskesmas dalam rangka meningkatkan penggunaan obat secara rasional (Kementerian Kesehatan RI, 2014b). Evaluasi penggunaan obat adalah kegiatan untuk mengevaluasi penggunaan obat secara terstruktur dan berkesinambungan untuk menjamin obat yang digunakan sesuai indikasi, efektif, aman dan terjangkau (rasional) (Kementerian Kesehatan RI, 2014b).
2. Drug Related Problems
Drug related problems adalah suatu kejadian yang tidak diharapkan terjadi pada pasien yang disebabkan atau yang diduga akibat terapi obat yang terjadi atau memiliki potensi untuk mengganggu hasil terapi yang diharapkan. Kejadian ini masih dapat dicegah dan tidak semua pasien mengalami efek samping (adverse drug reaction) (Cipolle et al., 2004; PCNE, 2006; Kementerian Kesehatan RI, 2011).
Farmasis harus memiliki kemampuan untuk mengidentifikasi drug related problems aktual maupun potensial, mengatasi drug related problems aktual dan mencegah terjadinya drug related problems potensial dalam melaksanakan pelayanan kefarmasian (Bezverhni et al., 2012).
Tabel I. Jenis Drug Related Problems dan Penyebabnya (Koda-Kimble et al., 2009) Nomor Kategori Drug Related Problems Penyebab 1 Membutuhkan tambahan terapi obat
Obat diindikasikan, tetapi tidak diresepkan untuk pasien. Penyakit pasien telah terdiagnosis, tetapi tidak diberikan terapi (kemungkinan terapi obat tidak perlu).
Obat yang diresepkan telah tepat, tetapi tidak dikonsumsi pasien (kepatuhan).
2 Obat tidak tepat Penggunaan obat tanpa indikasi.
Tidak ada penyakit yang mengindikasikan penggunaan obat tersebut.
Penyakit sudah sembuh. Duplikasi dari terapi lain.
Obat dengan harga yang lebih murah tersedia. Obat tidak termasuk dalam formularium.
Gagal untuk mendeteksi status kehamilan, usia pasien atau kontraindikasi lainnya.
Penggunaan obat OTC yang tidak tepat. Penggunaan obat psikotropik.
3 Dosis yang tidak tepat
Dosis obat yang diresepkan terlalu tinggi (pengaturan terhadap fungsi ginjal, hepar, usia dan ukuran tubuh). Dosis obat yang diresepkan telah tepat, tetapi pasien menggunakan obat secara berlebihan (kepatuhan).
Dosis obat yang diresepkan terlalu rendah (pengaturan terhadap usia dan ukuran tubuh).
Dosis obat yang diresepkan telah tepat, tetapi pasien tidak menggunakan obat secara tepat (kepatuhan).
Interval dosis yang tidak tepat, tidak sesuai atau kurang optimal (pada penggunaan bentuk sediaan sustained-release).
4 Reaksi obat yang merugikan
Pasien memiliki alergi terhadap obat (hipersensitif). Penggunaan obat menyebabkan suatu penyakit.
Penggunaan obat menyebabkan perubahan pada hasil tes laboraturium.
Reaksi yang belum diketahui penyebabnya (idiosyncratic). 5 Interaksi obat Interaksi obat dengan obat.
Interaksi obat dengan makanan. Interaksi obat dengan tes laboratorium. Interaksi obat dengan penyakit.
Kemampuan farmasis dalam mengidentifikasi dan membuat rencana yang tepat untuk pengobatan pasien harus diawali dengan penggalian informasi pasien yang sangat spesifik dan lengkap. Ketika farmasis dapat mengidentifikasi drug related problems maka tindakan yang dapat dilakukan
farmasis adalah mengganti obat, meningkatkan dosis, menurunkan dosis, menambah obat baru, menghentikan terapi obat atau melakukan tindakan lain dengan izin dari penulis resep dan/atau pasien (Cipolle et al., 2004).
Drug related problems dapat diatasi atau dicegah jika penyebabnya diketahui dengan jelas sehingga perlu dilakukan identifikasi kategori drug related problems dan penyebabnya. Dengan mengidentifikasi penyebabnya, farmasis dan pasien dapat menyusun rencana pengobatan yang rasional sehingga pasien menyadari manfaat maksimal dari terapi (Cipolle et al., 2004). Selain itu, upaya pencegahan yang dapat dilakukan oleh farmasis di fasilitas pelayanan kesehatan, berupa menetapkan guideline pengobatan yang merujuk pada panduan nasional dan melakukan identifikasi obat-obat high alert (Kementerian Kesehatan RI, 2011).
3. Infeksi Saluran Pernapasan Akut bagian Atas
a. Definisi
Penyakit infeksi saluran pernapasan bagian atas, meliputi sinusitis, faringitis, laringitis, epiglotitis, tonsillitis dan otitis (Departemen Kesehatan RI, 2005). Pada anak-anak, usia lanjut dan orang yang memiliki daya tahan rendah cenderung menderita komplikasi, seperti infeksi bakteri sekunder. Penularannya melalui percikan udara pada saat batuk, bersin dan tangan yang tidak dicuci setelah kontak dengan cairan hidung/mulut (Departemen Kesehatan RI, 2007b).
b. Klasifikasi
(1) Faringitis adalah infeksi atau inflamasi pada membran faring, umumnya diderita anak-anak usia 5-15 tahun di daerah dengan iklim panas (Departemen Kesehatan RI, 2005; Departemen Kesehatan RI, 2007a).
(2) Otitis media adalah radang pada telinga tengah yang diawali dengan infeksi saluran pernapasan bagian atas dan umumnya terjadi pada bayi atau anak-anak, serta terbagi menjadi otitis media akut, otitis media efusi dan otitis media kronik (Departemen Kesehatan RI, 2005; Departemen Kesehatan RI, 2007a).
(3) Sinusitis adalah suatu peradangan pada sinus (hidung) yang terjadi akibat alergi atau infeksi virus, bakteri maupun jamur dan terbagi menjadi sinusitis akut, sinusitis subakut dan sinusitis kronik (Departemen Kesehatan RI, 2005; Departemen Kesehatan RI, 2007a).
(4) Tonsilitis adalah suatu peradangan pada tonsil (amandel) yang dapat terjadi pada semua golongan umur. Tonsil merupakan kelenjar getah bening dibagian belakang mulut yang berfungsi membantu menyaring bakteri dan mikroorganisme lainnya untuk mencegah infeksi (Departemen Kesehatan RI, 2007a).
c. Etiologi
Infeksi saluran pernapasan akut dapat disebabkan oleh virus, seperti Rhinovirus, Coronavirus, Parainfluenza, Adenovirus, Epstein-barr virus, Herpes virus, Influenza A dan B, atau oleh bakteri, seperti A-B Hemolytic
Streptococcus, Chlamydia, Corynebacterium diphtheria dan Hemophilus influenza, atau jamur, seperti Candida pada pasien HIV-AIDS. Faktor pencetus yang paling sering pada faringitis adalah akibat iritasi makanan. Peradangan pada sinusitis dapat disebabkan oleh ostium sinus yang tersumbat atau rambut-rambut pembersih (ciliary) rusak sehingga sekresi mukus tertahan dalam rongga sinus (Departemen Kesehatan RI, 2005; Departemen Kesehatan RI, 2007a).
d. Gejala Klinis dan Diagnosis
Gejala yang muncul pada pasien infeksi saluran pernapasan akut, yaitu gejala sistemik berupa demam, sakit kepala, nyeri otot, nyeri sendi dan nafsu makan hilang, serta gejala lokal berupa rasa gatal sampai nyeri pada tenggorokan, terkadang batuk kering, hidung tersumbat, bersin dan sekret encer maupun nanah berwarna kuning atau hijau. Gejala yang dialami dapat sembuh sendiri dalam 3–5 hari bergantung pada adanya infeksi sekunder, virulensi kuman dan daya tahan tubuh pasien. Jika ada infeksi sekunder maka sekret akan bersifat serus, seromukus atau mukopurulen. Pada tonsillitis, gejala yang timbul umumnya adalah tonsil tampak membengkak dan merah (Departemen Kesehatan RI, 2007a). Gejala sinusitis yang disebabkan oleh virus menetap lebih dari 10 hari namun kualitas dan warna sekret hidung jernih dan cair (Departemen Kesehatan RI, 2005). Gejala berlangsung 2–7 hari, tetapi pada hari ke-10 gejala berkurang walaupun masih terdapat batuk dan gangguan pernapasan pada anak-anak dan bayi selama lebih dari 2 minggu (Cloutier, 1983).
Sinusitis dapat mempengaruhi maxillary antrum sehingga menyebabkan nyeri pada rahang atas akibat penyumbatan dari sinus menuju rongga hidung (Anonim, 2015b).
Diagnosis dapat ditegakkan dengan melihat gejala yang muncul dan hasil pemeriksaan fisik. Pemeriksaan lebih lanjut yang dapat dilakukan adalah foto rontgen, auskultasi paru-paru, status telinga pada anak dan EKG pada yang mengalami nyeri dada (Departemen Kesehatan RI, 2007a). Otitis media dapat didiagnosis dengan otoscope, tympanometer, x-ray dan CT-scan (Departemen Kesehatan RI, 2005).
e. Penatalaksanaan
Tujuan penatalaksanaan infeksi saluran pernapasan akut adalah menghilangkan gejala yang terasa berat atau mengganggu. Terapi non-farmakologi yang dianjurkan adalah istirahat yang cukup dan banyak minum air putih. Untuk mengurangi rasa tidak nyaman pada sinus dapat dilakukan dengan menghirup uap dari semangkuk air panas dan kompres hangat pada daerah sinus yang terkena (Departemen Kesehatan RI, 2007a). Hal lain yang perlu dilakukan adalah menghindari minuman dingin, makanan yang berminyak dan udara malam. Jika mengalami demam maka dapat diberikan kompres dengan air hangat (Departemen Kesehatan RI, 2007b).
Terapi farmakologi yang umumnya digunakan adalah golongan obat over-the-counter, seperti antihistamin, dekongestan, antitusif dan ekspektoran yang dapat digunakan secara tunggal atau dengan kombinasi
(Simasek dan Blandino, 2007). Terapi farmakologi yang diberikan untuk meredakan nyeri dan demam yang dialami pasien (analgetik-antipiretik), serta jika mengalami infeksi sekunder maka dapat diberikan antibiotik (Departemen Kesehatan RI, 2007a).
Tabel II. Terapi Farmakologi Infeksi Saluran Pernapasan Akut bagian Atas (Departemen Kesehatan RI, 2005; Departemen Kesehatan RI, 2007a)
No Golongan
Obat Nama Zat Aktif Dosis Pemakaian
1. Analgetik antipiretik Parasetamol/ Asetaminofen Dosis anak-anak: < 1 tahun = 60 mg (3 × sehari) 1-3 tahun = 60-120 mg (3 × sehari) 3-6 tahun = 120-170 mg (3 × sehari) 6-12 tahun = 170-300 mg (3 × sehari) Dosis dewasa: 250-500 mg (4 × sehari) jika perlu
Dosis maksimal: 4 g/hari Asetosal/ Aspirin Dosis anak-anak:
2-3 tahun = 50-150 mg (4-6 × sehari) 4-5 tahun = 150-200 mg (4-6 × sehari) 6-8 tahun = 200-375 mg (4-6 × sehari) 9-11 tahun = 375-500 mg (4-6 × sehari) >11 tahun = 500 mg (4-6 × sehari) Dosis dewasa: 200-400 mg (4-6 × sehari) maksimal 4 hari
Dosis maksimal: 3,2 g/hari
Ibuprofen Dosis anak-anak (berat badan minimal 7 kg):
1-2 tahun = 50 mg (3-4 × sehari) 3-7 tahun = 250 mg (3-4 × sehari) 8-12 tahun = 500 mg (3-4 × sehari) Dosis dewasa: 200 mg (4 × sehari) maksimal 10 hari, jika perlu
Dosis maksimal: 2,4 g/hari 2. Antihistamin Klorfeniramin
maleat (CTM)
Dosis anak-anak:
<1 tahun = tidak direkomendasikan 1-2 tahun = 1 mg ( 2 × sehari) 2-5 tahun = 1 mg (4-6 × sehari) dengan dosis maksimal 6 mg/hari 6-12 tahun = 2 mg (4-6 × sehari) dengan dosis maksimal 12 mg/hari Dosis dewasa: 4 mg (4-6 × sehari) dengan dosis maksimal 24 mg/hari
Tabel II. Lanjutan.
No. Golongan
Obat Nama Zat Aktif Dosis Pemakaian
2. Antihistamin Setirizin Dosis anak-anak:
< 2 tahun = 2,5 mg (1 × sehari) 2-5 tahun = 2,5 mg (2 × sehari) Dosis dewasa: 5-10 mg (1 × sehari) Loratadin Dosis anak-anak:
2-5 tahun = 5 mg (1 × sehari) >5 tahun = 10 mg (1 × sehari) Dosis dewasa: 10 mg (1 × sehari) 3. Antitusif Dekstrometorfan
HBr (DMP HBr)
Dosis bayi: 2,5-5 mg (3 × sehari) Dosis anak-anak: 5-10 mg (3× sehari) Dosis dewasa: 10-20 mg (3× sehari) Difenhidramin HCl Dosis anak usia 6-12 tahun: 12,5-25
mg (3-4 × sehari)
Dosis dewasa: 25-50 mg (3 × sehari) maksimal 4 hari
Dosis maksimal: 150 mg/hari
4. Dekongestan Fenilpropanolamin Dosis anak-anak: 7,5 mg (3–4 × sehari)
Dosis dewasa: 15 mg (3–4 × sehari) Fenilefrin Dosis anak-anak:
<6 tahun = 2,5 mg (3 × sehari) dengan dosis maksimal 15 mg/hari
6-12 tahun = 5 mg (3 × sehari) dengan dosis maksimal 30 mg/hari
Dosis dewasa: 10 mg (3 × sehari) dengan dosis maksimal 60 mg/hari Durasi maksimal: 7 hari
Pseudoefedrin Dosis anak-anak:
<2 tahun = 4 mg/kgBB/hari (4 × sehari)
2–5 tahun = 15 mg (4 × sehari) dengan dosis maksimal 60 mg/hari
6–12 tahun = 30 mg (4 × sehari) dengan dosis maksimal 120 mg/hari Dosis dewasa: 30-60 mg (4 × sehari) dengan dosis maksimal 240 mg/hari Efedrin Dosis anak-anak: 3 mg/kgBB/hari
(4-6 × sehari)
Dosis dewasa: 25–30 mg (6–8 × sehari)
5. Ekspektoran Gliseril guaiakolat (GG)
Dosis anak-anak:
6 bulan–2 tahun = 25-50 mg (3 × sehari); dosis maksimal 300 mg/hari 2–6 tahun = 50-100 mg (3 × sehari); dosis maksimal 600 mg/hari
6–12 tahun = 100–200 mg (3 × sehari); dosis maksimal 1,2 g/hari Dosis dewasa: 200-400 mg (3–4 × sehari); dosis maksimal 2,4 g/hari
Tabel II. Lanjutan.
No. Golongan
Obat Nama Zat Aktif Dosis Pemakaian
6. Mukolitik Asetilsistein Dosis anak-anak:
< 2 tahun = 50 mg (2 × sehari) 2-4 tahun = 100 mg (2 × sehari) > 4 tahun = 100 mg (3 × sehari) Dosis dewasa: 200 mg (3 × sehari) Durasi maksimal: 5-10 hari 7. Bronkodilator Salbutamol Dosis anak-anak:
< 2 tahun = 100 µg/kgBB (4 × sehari) 2-6 tahun = 1-2 mg (3 × sehari) dengan dosis maksimal 12 mg/hari 6-12 tahun = 2 mg (3-4 × sehari) dengan dosis maksimal 24 mg/hari Dosis dewasa: 2-4 mg (3-4 × sehari) dengan dosis maksimal 32 mg/hari Aminofilin Dosis dewasa: 100 mg (3-4 × sehari) 8. Antibiotik Kotrimoksazol Dosis anak-anak: 6-12 mg TMP/
30-60 mg SMX/kgBB/hari (2 × sehari) Dosis dewasa: 2 tablet dewasa (2 × sehari)
Amoksisilin Dosis anak-anak: 25-50 mg/kg BB/hari (3 × sehari)
Dosis dewasa: 500 mg (3 × sehari) Eritromisin Dosis anak-anak: 30-50 mg/kg
BB/hari
Dosis dewasa: 500 mg (3 × sehari) Ampisilin Dosis anak-anak: 25 mg/kgBB (4 ×
sehari), durasi tergantung stadium OMA
Dosis dewasa: 500 mg (4 × sehari), durasi tergantung stadium OMA Doksisiklin Dosis anak usia > 8 tahun: 100 mg
(2 × sehari)
Dosis dewasa: 100 mg (2 × sehari) 4. Biaya Peresepan
Biaya selalu menjadi pertimbangan penting karena adanya keterbatasan sumber daya, terutama dana, dalam kajian farmakoekonomi. Keterbatasan ini menyebabkan perlunya pemilihan prioritas yang dibuat secara obyektif dan mengalokasikan sumber daya yang tersedia seefisien mungkin. Biaya kesehatan melingkupi lebih dari sekedar biaya pelayanan kesehatan, tetapi juga termasuk biaya pelayanan lainnya dan biaya yang diperlukan oleh pasien
sendiri. Analisis biaya adalah metode atau cara untuk menghitung besarnya pengorbanan (biaya) dalam unit moneter (rupiah), baik yang langsung (direct cost) maupun tidak langsung (indirect cost), untuk mencapai suatu tujuan (Kementerian Kesehatan RI, 2013c).
Terdapat beberapa kategori dalam analisis biaya: a. Biaya medik langsung (direct medical cost)
Biaya medik langsung merupakan semua barang, jasa dan sumber daya lainnya yang berfungsi memberikan perawatan kesehatan dan pelayanan kesehatan lainnya, termasuk biaya dokter, jasa rumah sakit, obat-obatan dan lain-lain yang terlibat dalam penyediaan perawatan kesehatan (Cramer dan Spilker, 1998; Walley et al., 2004).
b. Biaya medik tidak langsung (indirect medical cost)
Biaya medik tidak langsung kadang-kadang dikenal sebagai productivity lost. Hal ini termasuk dalam biaya pekerjaan yang hilang akibat ketidakhadiran, gangguan produktivitas di tempat kerja dan kehilangan atau mengalami penurunan aktivitas waktu luang (Cramer dan Spilker, 1998; Walley et al., 2004).
c. Biaya non-medik langsung (direct nonmedical cost)
Biaya non-medik langsung adalah biaya yang dikeluarkan pasien yang tidak terkait langsung dengan pelayanan medis, seperti transportasi ke rumah sakit, makanan dan jasa pelayanan lainnya yang diberikan rumah sakit (Vogenberg, 2001).
d. Biaya tidak teraba (intangible cost)
Biaya tidak berwujud, seperti rasa sakit, penderitaan dan kesedihan adalah nyata, namun sulit untuk diukur dan seringkali dihilangkan dari analisis biaya (Bootman et al., 1996; Walley et al., 2004).
Biaya peresepan atau prescription cost merupakan nilai nominal obat yang dituliskan pada resep untuk tiap pasien yang ditetapkan sebagai patokan harga dasar obat per-resep maksimal yang dapat diberikan oleh puskesmas kepada pasien dengan jaminan pasien yang berobat dapat memperoleh pengobatan yang rasional (Park et al., 2007). Biaya peresepan tiap jenis penyakit merupakan salah satu faktor yang harus diperhatikan untuk menghitung persentase komponen obat dalam besaran tarif kapitasi di puskesmas (Lampert, 2007).
E. Landasan Teori
Infeksi saluran pernapasan akut (ISPA) merupakan salah satu penyakit dengan period prevalence yang cukup tinggi di D.I. Yogyakarta pada tahun 2013 sebesar 23,3%, sedangkan di Indonesia pada tahun 2013 sebesar 25,0% dan banyak terjadi pada anak-anak dengan usia 1-4 tahun (Kementerian Kesehatan RI, 2013a). ISPA merupakan penyebab dari 40-60% kunjungan berobat di puskesmas (Kementerian Kesehatan RI, 2012).
Pemberian terapi obat pada ISPA bertujuan untuk menghilangkan gejala yang berat dan mengganggu sehingga menyebabkan peningkatan dalam penggunaan obat bebas dan antibiotik (Departemen Kesehatan RI, 2005). Penggunaan obat bebas dan antibiotik yang tidak tepat dapat menyebabkan
terjadinya drug related problems (DRPs). Pada penelitian Hidayatullah (2006), pengobatan ISPA di instalasi rawat jalan RSU PKU Muhammadiyah Yogyakarta tahun 2004 menunjukkan kejadian dosis obat terlalu tinggi sebesar 3,67%, dosis obat terlalu rendah sebesar 2,00%, obat salah sebesar 9,33% dan interaksi obat sebesar 6,67%.
Kejadian DRPs tidak hanya mempengaruhi luaran dari terapi, tetapi dapat mempengaruhi aspek ekonomi maupun sosial. Adanya DRPs pada peresepan dapat menyebabkan kegagalan dalam terapi sehingga pasien memerlukan terapi lebih lanjut dan biaya yang dibutuhkan dalam pengobatan pun meningkat. Pada penelitian yang dilakukan oleh Ernst dan Grizzle tahun 2001 menunjukkan bahwa kejadian DRPs dapat mengakibatkan kegagalan dalam terapi dan meningkatkan biaya, serta beban kesehatan di Amerika.
F. Kerangka Konsep Penelitian
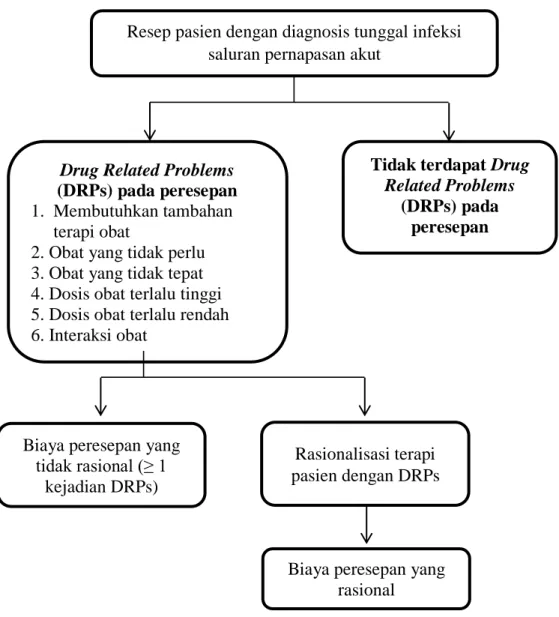
Untuk mengetahui kerangka konsep pada penelitian ini dapat dilihat pada Gambar 1.
G. Keterangan Empiris
Dari penelitian ini akan diperoleh gambaran kejadian drug related problems pada pasien dengan diagnosis infeksi saluran pernapasan akut dan perbedaan biaya peresepan akibat adanya drug related problems pada peresepan pasien infeksi saluran pernapasan akut di beberapa puskesmas Kabupaten Sleman tahun 2016.
Gambar 1. Kerangka Konsep Penelitian
Resep pasien dengan diagnosis tunggal infeksi saluran pernapasan akut
Drug Related Problems
(DRPs) pada peresepan
1. Membutuhkan tambahan terapi obat
2. Obat yang tidak perlu 3. Obat yang tidak tepat 4. Dosis obat terlalu tinggi 5. Dosis obat terlalu rendah 6. Interaksi obat
Tidak terdapat Drug
Related Problems
(DRPs) pada peresepan
Biaya peresepan yang tidak rasional (≥ 1
kejadian DRPs)
Rasionalisasi terapi pasien dengan DRPs
Biaya peresepan yang rasional