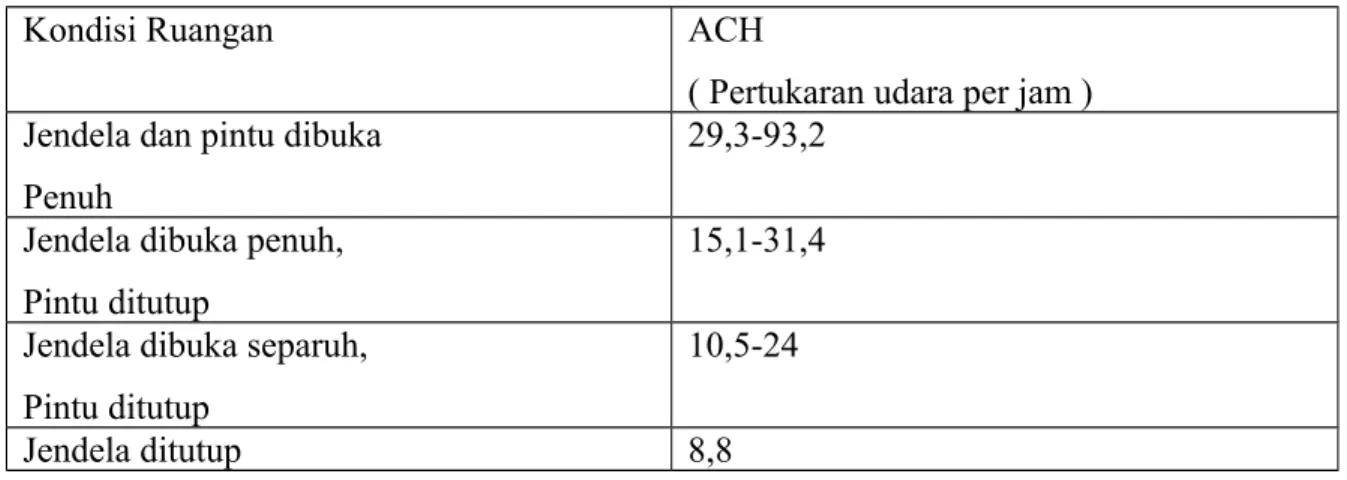
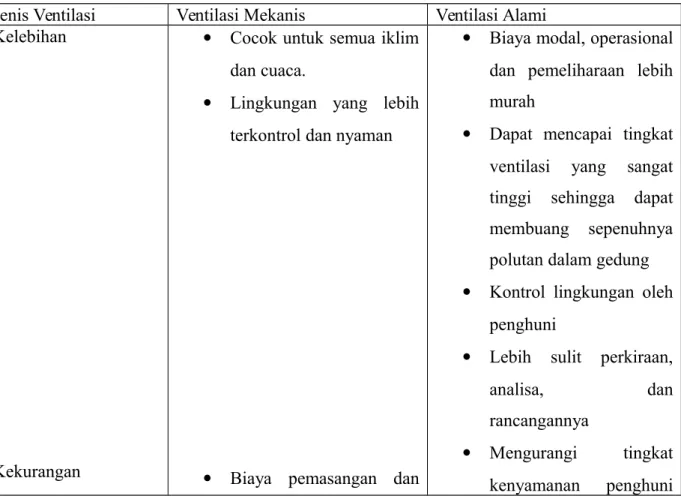
BAB I PENDAHULUAN
A. Latar Belakang
Pencegahan dan pengendalian infeksi (PPI) sangat penting untuk dilaksanakan di rumah sakit sebagai tempat fasilitas pelayanan kesehatan, disamping sebagai tolak ukur mutu pelayanan juga untuk melindungi pasien, petugas, pengunjung dan keluarga serta lingkungan dari resiko tertular penyakit infeksi karena perawatan, bertugas dan berkunjung ke rumah sakit. Rumah Sakit sebagai salah satu sarana kesehatan yang memberikan pelayanan kesehatan kepada masyarakat diharapkan dapat memberikan pelayanan yang bermutu sesuai standar yang sudah ditentukan.
Kebersihan program dan kegiatan PPI di rumah sakit memerlukan keterlibatan semua pihak yaitu keterlibatan semua profesional dan unit kerja ( Dokter, Perawat, Ahli Laboratorium, K3, Farmasi, Ahli Gizi, Sanitasi, CSSD dan Loundry, IPSRS, dan bagian Rumah Tangga Rumah Sakit ), sehingga diperlukan wadah untuk pengorganisasiannya berupa komite PPI. Kerjasama organisasi PPI dalam pelaksanaannya harus didukung komitmen tinggi manajerial sehingga menentukan terlaksananya program dan kegiatan dengan baik semuanya itu akan menjamin mutu pelayanan Rumah Sakit.
Infeksi rumah sakit merupakan masalah serius bagi semua serius bagi semua rumah sakit, dampak yang muncul sangat membebani rumah sakit maupun pasien. Adapun factor yang mempengaruhinya antara lain, Banyaknya pasien yang dirawat sebagai sumber infeksi bagi lingkungan pasien lainnya maupun petugas kontak langsung antara pasien dengan pasien lainnya maupun petugas kontak langsung antara pasien dengan pasien lainnya, kontak langsung antara petugas dengan pasien yang tercemar, penggunaan peralatan medis yang tercemar kuman, kondisi pasien yang lemah.
Kegiatan pencegahan dan pengendalian infeksi di rumah sakit harus dilaksanakan secara menyeluruh dengan baik dan benar disemua sarana kesehatan rumah sakit, dengan prosedur yang baku untuk setiap tindakan pencegahan dan pengendalian infeksi tersebut, untuk itu perlu adanya suatu pedoman yang digunakan di Rumah Sakit Proklamasi Kabupaten Karawang.
Pedoman pencegahan dan pengendalian infeksi merujuk pada pedoman manajerial dan pedoman pencegahan dan pengendalian infeksi dari Departemen Kesehatan 2009, Infeksi yang berasal dari lingkungan rumah sakit dikenal dengan istilah infeksi nosokomial mengingat seringkali tidak bias secara pasti ditentukan asal infeksi, maka sekarang istilah infeksi nosokomial diganti dengan istilah baru yaitu “Healthcare – associated infections” (HAis).
Diharapkan dengan adanya Pedoman pencegahan dan pengendalian infeksi ini, seluruh petugas Rumah Sakit Proklamasi Kabupaten Karawang memiliki sikap dan
perilaku yang mendukung standar pencegahan dan pengendalian infeksi di Rumah Sakit Proklamasi Kabupaten Karawang.
B. Tujuan
Tujuan Umum :
Menyiapkan agar Rumah Sakit Umum Proklamasi kabupaten Karawang dengan sumber daya terbatas dapat menerapkan pencegahan dan pengendalian infeksi, sehingga dapat melindungi tenaga kesehatan dan masyarakat dari penularan penyakit menular ( Emerging Infectious Diseases ) yang mungkin timbul, khususnya dalam menghadapi kemungkinan pandemic influenza.
Tujuan Khusus :
Membuat standar pelaksanaan Pencegahan dan pengendalian infeksi bagi petugas kesehatan di Rumah Sakit Umum Kabupaten Tangerang meliputi :
1. Konsep dasar penyekit infeksi
2. Fakta – fakta penting beberapa penyakit menular 3. Kewaspadaan isolasi
4. Pelaksanaan pencegahan dan pengendalian infeksi di RSU Kabupaten Karawang 5. Kesiapan menghadapi pandemi penyakit menular
6. Surveilans Pencegahan dan Pengendalian infeksi
C. Ruang Lingkup
Pedoman ini memberi panduan bagi petugas kesehatan di Rumah Sakit Umum Proklamasi dalam melaksanakan pencegahan dan pengendalian infeksi pada pelayanan terhadap pasien yang menderita penyakit menular melalui udara, kontak droplet atau penyakit menular melalui udara, kontak, droplet atau penyakit infeksi lainnya.
BAB II KEBIJAKAN PELAYANAN PENCEGAHAN DAN PENGENDALIAN INFEKSI DI RUMAH SAKIT UMU PROKLAMASI
A. VISI
Menjadikan Pelayanan pencegahan dan pengendalian infeksi yang bermutu menuju rumah sakit rujukan spesialistik yang terbaik untuk wilayah Kabupaten Karawang yang bertempat lokasi di Rengasdengklok.
B. MISI
1. Melaksanakan program pencegahan dan pengendalian infeksi disemua bagian/ instalasi yang terkait.
2. Memberikan Pelayanan sesuai pedoman pencegahan dan pengendalian infeksi kepada pasien, petugas kesehatan, dan pengunjung rumah sakit.
3. Melindungi pasien, petugas kesehatan dan pengunjung dari infeksi rumah sakit. 4. Tersedianya pelatihan dan pendidikan pencegahan dan pengendalian infeksi
C. Falsafah dan Tujuan
Kegiatan pencegahan dan pengendalian infeksi Rumah sakit umum Proklamasi Kabupaten Karawang merupakan suatu pelayanan yang harus dilaksanakan untuk melindungi pasien, petugas kesehatan dan pengunjung dari kejadian infeksi dengan memperhatikan cost effectiveness, dalam bentuk upaya pencegahan, surveilans dan pengobatan tradisional.
D. Dasar Hukum
1. Surat Keputusan Menteri Kesehatan Nomor : 270/MenKes/2007, tentang Pedoman Manajerial PPI di Rumah sakit dan Fasilitas pelayanan Kesehatan lainnya.
2. Surat keputusan Menteri Kesehatan Nomor : 382/MenKes/SK/III/ 2007 : Tentang Pedoman PPI di Rumah Sakit dan Fasilitas pelayanan kesehatan lainnya.
3. Surat Keputusan Menteri Kesehatan Nomor : 129/MenKes/SK/II/2008, tentang standar Pelayanan Minimal Rumah Sakit.
4. Surat Keputusan Menteri Kesehatan Nomor : 1165.A/MenKes/SK/X/2004, tentang Komisi Akreditasi Ruamh Sakit
5. Surat Edaran Dirjen Bina Pelayanan Medis nomor :HK.03.01/III/3744//2008, tentang pembentukan Komite PPI RS dan Tim PPI RS
6. Surat Keputusan Direktur Rumah Sakit Umum Proklamasi Nomor : 821/4954/TU/07/2008, tentang Pembentukan Komite Pencegahan dan Pengendalian Infeksi (KPPI ) dan Tim Pencegahan dan Pengendalian Infeksi (TPPI ) pada Rumah Sakit Umum Proklamasi.
E. Organisasi pencegahan dan pengendalian infeksi 1. Struktur Organisasi
Berdasarkan Keputusan Direktur RSU. Proklamasi nomor 821/5131/TU/08/2011
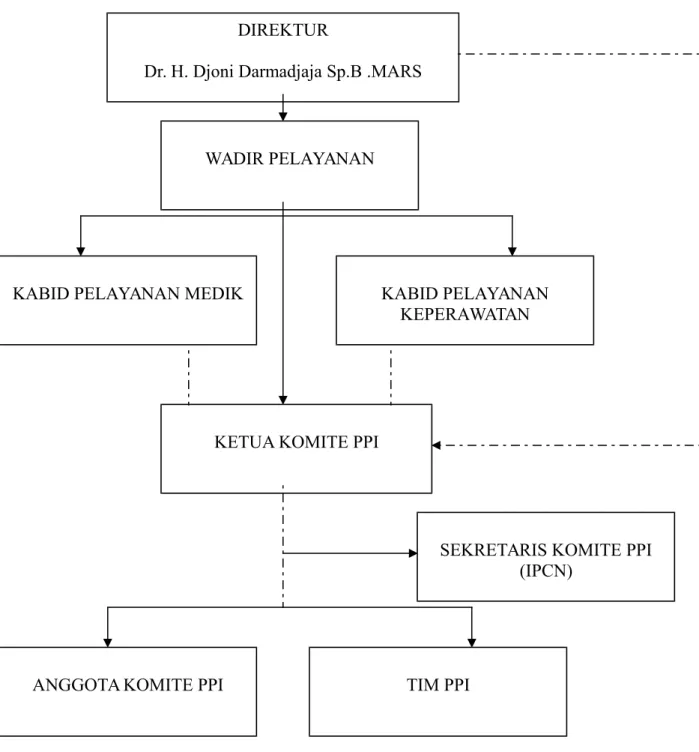
Gambar 1 : Struktur Organisai Pencegahan dan Pengendalian Infeksi DIREKTUR
Dr. H. Djoni Darmadjaja Sp.B .MARS
WADIR PELAYANAN
KABID PELAYANAN KEPERAWATAN KABID PELAYANAN MEDIK
KETUA KOMITE PPI
SEKRETARIS KOMITE PPI (IPCN)
TIM PPI ANGGOTA KOMITE PPI
a. Komite Pencegahan dan Pengendalian Infeksi pada Rumah Sakit Umum Proklamasi Kabupaten Karawang.
Pengarah/ Penanggung Jawab : Wakil Direktur Pelayanan RSU. Proklamasi
Ketua : Sekretaris : Anggota : 1. 2. 3. 4. 5. 6. 7. 8. 9. 10.
b. susunan Tim Pencegahan dan Pengendalian infeksi pada Rumah Sakit Umum Proklamasi Kabupaten Karawang.
Ketua :
Sekretaris :
Anggota : Seluruh Wakil Kepala Ruangan
2. Tugas dan Tanggung Jawab a. Direktur
Membentuk Komite dan Tim PPIRS Dengan Surat Keputusan.
Bertanggung jawab dan miliki komitmen yang tinggi terhadap penyelenggaraan upaya pencegahan dan Pengendalian HAIs
Bertanggung jawab terhadap tersedianya fasilitas sarana dan prasarana termasuk anggaran yang dibutuhkan.
Menentukan kebijakan pencegahan dan pengendalian HAIs
Mengadakan evaluasi kebijakan pencegahan dan pengendalian HAIs berdasarkan saran dari tim PPIRS.
Mengadakan evaluasi kebijakan pemakaian antibiotik yang rasional dan disinfektan di rumah sakit berdasarkan saran dari Tim PPIRS.
Dapat menutup suatu unit perawatan atau instalasi yang dianggap berdasarkan saran dari Tim PPIRS.
b. Ketua Komite PPIRS
Bertanggung jawab langsung kepada Direktur . Tugas dan tanggung jawab :
1. Membuat dan mengevaluasi kebijakan pencegahan dan pengendalian Infeksi. 2. Melaksanakan sosialisasi kebijakan PPIRS, agar kebijakan dapat dipahami dan
dilaksanakan oleh petugas kesehatan Rumah Sakit.
3. Membuat Prosedur tetap Pencegahan dan Pengendalian Infeksi yang bersifat umum untuk semua unit kerja.
4. Menyusun dan mengevaluasi Program pemantauan kejadian infeksi di rumah sakit, baik dirawat inap maupun rawat jalan.
5. Memberikan usulan kepada Direktur untuk mengembangkan dan meningkatkan cara pencegahan dan pengendalian infeksi.
6. Secara periodik memberikan usulan kepada Direktur tentang standar penggunaan antibiotik berdasarkan hasil pemantauan kejadian infeksi di rumah sakit.
7. Bersama Tim Pencegahan dan Pengendalian Infeksi (TPPI) melakukan investigasi terhadap Kejadian Luar Biasa (KLB) infeksi di rumah sakit.
8. Mengusulkan kepada Direktur penetapan karantina, penutupan atau isolasi suatu ruangan/ unit kerja sebagai hasil investigasi KLB infeksi.
9. Menerima laporan berkala dari Tim Pencegahan dan Pengndalian Infeksi (TPPI) dan melaporkan hal – hal yang penting kepada Direktur.
c. Tim Pencegahan dan Pengendalian Infeksi ( TPPI)
Bertanggung jawab kepada Ketua Komite Pencegahan dan Pengendalian Infeksi Tugas dan Tanggung jawab :
1. Melaksanakan dan melakukan sosialisasi kebijakan Pencegahan dan Pengendalian Infeksi kepada seluruh unit kerja
2. Membantu dan membimbing unit-unit kerja untuk membuat prosedur tetap Pencegahan dan Pengendalian Infeksi yang sesuai dengan kondisi dan sifat pekerjaan tiap unit kerja.
3. Melaksanakan pemantauan rutin kejadian Infeksi di rumah sakit dan secara berkala melaporkan kepada Komite Pencegahan dan Pengendalian Infeksi (KPPI) 4. Membimbing, memberikan pelatihan dan konsultasi kepada petugas kesehatan
pada unit-unit kerja sesuai kondisi dan sifat pekerjaan tiap unit kerja.
5. Bersama Komite Pencegahan dan Pengendalian Infeksi (KPPI) melakukan investigasi dan melakukan penanggulangan terhadap Kejadian Luar Biasa (KLB) Infeksi Rymah Sakit.
6. Melakukan identifikasi masalah infeksi di unit kerja serta mengusulkan pengadaan alat dan bahan yang sesuai dengan prinsip Pencegahan dan Pengendalian Infeksi melalui Komite Pencegahan dan Pengendalian Infeksi ( KPPI).
d. IPCN ( Infection Prevention and Control Nurse )
Tugas dan Tanggung Jawab
1. Mengunjungi ruangan setiap hari untuk memonitor kejadian infeksi yang terjadi dilingkungan kerjanya.
2. Memonitor pelaksanaan PPI, Penerapan SOP, kewaspadaan isolasi. 3. Melaksanakan surveilans infeksi dan melaporkan kepada komite PPI
4. Bersama Komite PPI melakukan pelatihan petugas kesehatan tentang PPI di Rumah Sakit Umum Proklamasi.
5. Melakukan investigasi terhadap KLB dan bersama-sama Komite PPImemperbaiki kesalahan yang terjadi.
6. Memonitor kesehatan petugas kesehatan untuk mencegah penularan infeksi dari petugas kesehatan ke pasien atau sebaliknya.
7. Bersama komite menganjurkan prosedur isolasi dan memberi konsultasi tentang pencegahan dan pengendalian infeksi yang diperlukan pada kasus yang terjadi di Rumah Sakit.
8. Audit Pencegahan dan Pengendalian infeksi termasuk terhadap Limbah Laundry, Gizi,dan lain-lain dengan menggunakan daftar titik
9. Memonitor Kesehatan Lingkungan
10. Memonitor terhadap pengendalian penggunaan antibiotika yang rasional
11. Mendesain, melaksanakan, memonitor, dan mengevaluasi surveilans infeksi yang terjadi di rumah sakit.
12. membuat laporan surveilans dan melaporkan ke Komite PPI
13. Memberikan motivasi dan teguran tentang pelaksanaan kepatuhan PPI
14. Memberikan saran desain ruangan rumah sakit agar sesuai dengan prinsip PPI 15. Meningkatkan kesadaran pasien dan pengunjung rumah sakit tentang PPIRS
16. Memprakarsai penyuluhan bagi petugas kesehatan, pengunjung dan keluarga tentang topik infeksi yang sedang berkembang di masyarakat, infeksi dengan insiden tinggi.
17. Sebagai koordinator antara departemen/ unit dalam mendeteksi, mencegah dan mengendalikan infeksi di rumah sakit.
e. IPCLN ( Infektion Prevention and Control Link Nurse ) Tugas dan Tanggung Jawab :
1. Mengisi dan mengumpulkan formulir surveilans setiapa pasien di unit rawat inap masing-masing, kemudian menyerahkan- Nya kepada IPCN ketika pasien pulang. 2. Memberikan motivasi dan teguran tentang pelaksanaan kepatuhan pencegahan
dan pengendalian infeksi pada setiap personil ruangan di unit rawat masing-masing.
4. Berkoordinasi dengan IPCN saat terjadi infeksi potensial KLB, penyuluhan bagi pengunjung di ruang rawat masing-masing, konsultasi prosedur yang harus dijalankan bila belum paham.
5. Memonitor kepatuhan petugas kesehatan yang lain dalam menjalankan standar isolasi.
BAB III KONSEP DASAR PENYAKIT INFEKSI DAN PENYAKIT MENULAR
A. KONSEP DASAR PENYAKIT INFEKSI
Penyakit infeksi masih merupakan salah satu masalah kesehatan di dunia, termasuk indonesia, ditinjau dari asal atau didapatnya infeksi berasal dari Komunitas ( Community acquired infection )atau berasal dari lingkungan rumahsakit ( Hospital Acquired infection ) yang sebelumnya dikenal dengan istilah infeksi nosokomial. Dengan berkembangnya system pelayanan kesehatan khusus dalam bidang perawatan pasien, sekarang perawatan tidak hanya di rumah sakit saja, melainkan juga di fasilitas pelayanan kesehatan lainnya, bahkan perawatan di rumah ( Home Care).
Tindakan medis yang dilakukan oleh tenaga kesehatan yang di maksudkan untuk tujuan perawatan atau penyembuhan pasien, baik bagi pasien atau bahkan pada petugas kesehatan itu sendiri. Karena seringkali tidak bisa secara pasti ditentukan asal infeksi, maka sekarang instilah infeksi nosokomial ( Hospital acquired infection ) diganti dengan istilah baru yaitu ” Healthcare- associated infections” (HAIs) dengan pengertian yang lebih luas tidak hanya di rumah sakit tetapi juga difasilitasi pelayanan kesehatan lainnya. Juga tidak terbatas infeksi pada pasien saja, tetapi juga infeksi pada petugas kesehatan yang terjadi didapat pada saat melakukan tindakan perawatan pasien. Khusus infeksi yang terjadi atau didapat di rumah sakit, selanjutnya disebut sebagai infeksi rumah sakit ( Hospital infection )
1. Beberapa Batasan / Definisi a. Kolonisasi
Merupakan suatu keadaan dimana ditemukan adanya agen infeksi, dimana organisme tersebut hidup, tumbuh, dan berkembang biak, tanpa disertai adanya respon imun atau gejala klinik. Pada kolonisasi, tubuh penjamu tidak dalam keadaan suseptibel. Pasien atau petugas kesehatan bisa mengalami kolonisasi dengan kuman pathogen tanpa menderita sakit, tetapi dapat menularkan kuman tersebut keorang lain. Pasien atau petugas kesehatan tersebut dapat bertindak sebagai ”Carrier”.
b. Infeksi
Merupakan suatu keadaan dimana ditemukan adanya agen infeksi (organism), dimana terdapat respon imun, tetapi tidak disertai gejala klinik.
c. Penyakit Infeksi
Merupakan suatu keadaan dimana ditemukan adanya agen infeksi (organism) yang disertai adanya respon imun dan gejala klinik.
d. Penyakit menular atau infeksius
Adalah penyakit infeksi tertentu yang dapat berpindah dari satu orang keorang lain, baik secara langsung maupun tidak langsung
e. Inflamasi
Merupakan bentuk respon tubuh terhadap suatu agen karena infeksi, trauma, pembedahan atau luka bakar yang ditandai dengan adanya sakit/ nyeri (dolor), panas (calor), kemerahan (rubor), pembengkakan (tumor) dan gangguan fungsi.
f. ”Systemic Inflammatory Response Syndrome”(SIRS)
Sekumpulan gajala klinik atau kelainan laboratorium yang merupakan respon tubuh (inflamasi) yang bersifat sistemik. Kriteria SIRS bila ditemukan 2 atau lebih keadaan berikut :
Hipertermi/ hipotermi/suhu tidak stabil,(2) takikardi (sesuai usia) ,takipnoe(sesuai usia),serta (4) Leukositosis atau leukopenia atau hitung jenis leukosit jumlah sel muda lebih dari 10% pada dewasa dan 20% pada bayi.SIRS dapat disebabkan karena infeksi atau non infeksi seperti trauma, pembedahan, luka bakar, pankreatitis,atau gangguan metabolik.SIRS yang disebabkan infeksi disebut ”sepsis”.
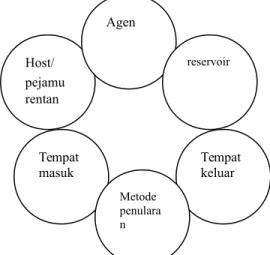
2. Rantai Penularan
Untuk melakukan tindakan pencegahan dan pengendalian infeksi perlu mengetahui rantai penularan.Apabila satu rantai dihilangkan atau di rusak, maka infeksi dapat di cegah atau di hentikan.Komponen yang di perlukan sehingga terjadi penularan tersebut adalah :
a. Agen infeksi ( infectious agent)adalah mikroorganisme yang dapat menyebabkan infeksi.Pada manusia agen infeksi dapat berupa bakteri, virus, ricketsia, jamur dan parasit.Ada tiga faktor pada agen penyebab yang mempengaruhi terjadinya infeksi yaitu : patogenitas,virulensi, dan jumlah (dosis, atau ”load”).
b. Reservoir atau tempat agen infeksi dapat hidup, tumbuh, berkembang biak dan siap di tularkan kepada orang. Reservoir yang paling umum adalah manusia,binatang, tumbuh-tumbuhan, tanah, air dan bahan-bahan organik lainnya.Pada orang sehat permukaan kulit, selaput lendir saluran nafas atas,usus dan vagina merupakan reservoir yang umum.
c. Pintu keluar ( portal of exit ) adalah jalan dari mana agen infeksi meninggalkan reservoir. Pintu keluar meliputi saluran pernafasan, pencernaan, saluran kemih dan kelamin, kulit dan membran mukosa,transplasenta dan darah serta cairan tubuh lain.
d. Transmisi ( cara penularan ) adalah mekanisme bagaimana transport agen infeksi dari reservoir ke penderita yang susep tibel.Ada beberapa cara yaitu : (1) Kontak langsung dan tidak langsung, (2) Droplet, (3 ) airbone, (4) melalui venikulum ( makanan , air / minuman , darah ) dan ( 5 ) melalui vector biasanya serangga dan binatang pengerat .
e. Pintu masuk ( portal of entri ) adalah tempat dimana agen infeksi memasuki pejamu yang suseptibel . Pintu masuk bisa melalui saluran pernafasan , pencernaan , saluran kemih dan kelamin, selaput lendir, serta kulit yang tidak utuh ( luka ).
f. Pejamu ( host ) yang susptibel adalah orang yang tidak memiliki daya tahan tubuh yang cukup untuk melawan agen infeksi serta mencegah terjadinya infeksi atau penyakit. Faktor yang khusus dapat mempengaruhi adalah umur, status gizi, status imunisasi, penyakit kronis, luka bakar yang luas, trauma atau pembedahan, pengobatan dengan imunosupresan.Faktor lain yang mungkin berpengaruh adalah jenis kelamin , ras atau etnis tertentu, status ekonomi, gaya hiduo, pekerjaan dan herediter.
Gambar 2 . Skema rantai penularan penyakit infeksi
3. Faktor Risiko ” healthcare- associated infections” (HAIs) a. Umur : neonatus dan lanjut usia lebih rentan
b. Status imun yang rendah/terganggu (imuno-kompromais) : penderita dengan penyakit kronik, penderita keganasan, obat-obatan imunosupresan c. Interupsi barier anatomis :
Keteter urine : meningkatkan kejadian infeksi saluran kemih (ISK).
Prosedur operasi : dapat menyebabkan infeksi luka operasi atau ” Surgical site infection (SSI) ”
Intubasi pernapasan : meningkatkan kejadian ”Hospital acquired Pneuminia”(HAP/VAP).
Kanula vena dan arteri : menimbulkan infeksi luka infus (ILI), ” Blood Stream Infection ”(BSI).
Luka bakar dan Trauma
Host/ pejamu rentan Agen reservoir Tempat keluar Tempat masuk Metode penulara n
d. Implantasi benda asing : Indwelling catheter” ”Surgical suture material” ”Cerebrospinal fluid shunts” ”Valvular/ vascular prostheses”
e. Perubahan mikroflora normal : pemakaian antibiotik yang tidak bijaksana menyebabkan timbulnya kuman yang resisten terhadap berbagai antimikroba.
4. Pencegahan dan pengendalian infeksi
Proses terjadinya infeksi tergantung kepada interaksi antara suseptibilitas pejamu, agen infeksi (patogenitas, virulensi dan dosis ) serta cara penularan, identifikasi faktor risiko pada pejamu dan pengendalian infeksi tertentu dapat mengurangi insiden terjadinya HAIs, baik pada pasien ataupun pada petugas.
5. Strategi pencegahan dan pengendalian infeksi terdiri dari : a. Peningkatan daya tahan pejamu
Dengan pemberian imunisasi aktif ( contoh vaksinasi hepatitis B ), imunisasi pasif ( immunoglobulin), dan promosi kesehatan secara umum termasuk nutrisi adekuat yang dapat meningkatkan daya tahan tubuh. b. Inaktivasi agen penyebab infeksi
Dilakukan dengan metode fisik maupun kimiawi, contohnya metode fisik adalah : pemanasan ( pasteurisasi dan sterilisasi) dan memasak makanan metode kimiawi termasuk klorisasi air, desinfeksi dll.
c. Memutus rantai penularan
Merupakan cara yang paling mudah untuk pencegahan penularan penyakit infeksi, tetapi hasilnya tergantung dari ketaatan petugas dalam melaksanakan prosedur yang telah ditetapkan. Tindakan pencegahan ini dengan cara melaksanakan ” Isolation Precautions” ( Kewaspadaan isolasi ) yang terdiri dari dua pilar/ tingkatan yaitu ” Standard precautions” ( kewaspadaan berdasarkan cara penularan)
d. Tindakan pencegahan paska pajanan ( ”Post exposure prophilaxis”/PEP) terhadap petugas kesehatan. Pencegahan agen infeksi yang ditularkan melalui darah dan cairan tubuh lainnya, yang sering terjadi karena luka tusuk jarum bekas pakai atau pajanan lainnya. Penyakit yang perlu mendapatkan perhatian adalah hepatitis B, Hepatitis C, dan HIV
B. FAKTA-FAKTA PENTING PENYAKIT MENULAR
1. INFLUENZA
1.1. Influenza musiman dan influenza A (H5NI) a. Pengertian
Influenza adalah penyakit virus acute yang menyerang saluran pernapasan, ditandai demam, sakit kepala, mialgia, coryza, lesu, dan batuk.
b. Penyebab
Virus influenza A, B, C, Tipe A terdiri dari banyak subtipe yang berpotensi terjadinya Kejadian Luar Biasa (KLB) atau endemi/ pandemi. Subtipe virus influenza A dapat menyerang unggas dan mamalia, bila terjadi pencampuran antara 2 subtipe dapat terjadi subtipe baru yang sangat virulen dan mudah menular serta berpotensi menyebabkan pandemi.
c. Epidemiologi
Influenza dapat ditemukan diseluruh dunia terutama pada musim penghujan di wilayah 2 musim dan pada musim dingin di wilayah empat musim. Biasa terjadi epidemi tahunan berulang yang disebabkan oleh virus yang mengalami ”antigenic drift”, namun dapat terjadi pandemi global akibat virus yang mengalami ”antigenic drift”.
d. Cara Penularan
Melalui udara atau kontak langsung dengan bahan yang terkontraminasi. Masa inkubasi biasanya 1-3 hari.
e. Gejala Klinis
Gejala Influenza yang umum adalah demam, nyeri otot dan malaise. Biasanya influenza akan sembuh sendiri dalam beberapa hari.
f. Masa Penularan
mungkin dapat berlangsung selama 3-5 hari sejak timbulnya gejala kliniks, pada anak muda sampai 7 hari
g. Kerentanan dan Kekebalan
Infeksi dan vaksinasi menimbulkan kekebalan terhadap virus spesifik. Lamanya antibody bertahan paska infeksi dan luasnya spektrum kekebalan tergantung tingkat perubahan antigen dan banyaknya infeksi sebelumnya.
Menjaga kebersihan perorangan terutama melalui pencegahan penularan melalui batuk, bersin, dan kontak tidak langsung melalui tangan dan selaput lendir saluran pernapasan.
Vaksinasi menggunakan virus inaktif dapat memberikan 70-80% perlindungan pada orang dewasa muda apabila antigen dalam vaksin sama atau mirip dengan strain virus yang sedang beredar ( musim), pada orang usia lanjut vaksinasi dapat mengurangi beratnya penyakit, kejadian komplikasi dan kematian. Obat anti virus (penghambat neuraminidase seperti aseltamivir
dan penghantar M2 channel rimantadin, amatadin) dapat dipertimbangkan terutama pada mereka yang beresiko mengalami komplikasi ( orang tua, orang dengan penyakit jantung/ paru menahun). Akhir-akhir ini dilaporkan terjadinya resistensi terhadap amantadin, rimantadin yang semakin meningkat.
Isolasi umumnya tidak dilakukan karena tidak praktis. Pada saat epidemi isolasi dilakukan terhadap pasien dengan cara menempatkan mereka secara kohort.
1.2. Influenza A ( H5N1) atau Flu burung a. Pengertian
Flu burung adalah salah satu penyakit yang di khawatirkan dapat Menyebabkan pandemi. Penyakit flu burung penting untuk di Ketahui sebagai Emerging infectious Diseases.
b. Penyebab
Flu burung ( Avian influenza ) disebabkan virus influenza subtipe H5N1, flu burung dapat terjadi secara alami pada semua burung. Burung membawa virus kemudian menyebarkan melalui saliva, sekresi patuk, dan feses.
Burung yang kontak dengan burung pembawa virus, dapat tertular dan menimbulkan sakit, sekretnya akan tetap infeksius selama sepuluh hari. Faeses burung yang terinfeksi dapat mengeluarkan virus dalam jumlah besar.
c.Epidemiologi
Flu burung pada manusia sampaisaat ini telah dilaporkan di banyak negara terutama di Asia. Di daerah dimana terdapat interaksi tinggi antara populasi hewan khususnya unggas dan manusia ( animal- human interface ) risiko terjadi penularan pada manusia. Saat ini flu burung dianggap sangat potensial sebagai penyebab terjadinya pandemi influenza.
Sebagian besar kasus infeksi flu burung pada manusia yang dilaporkan, terjadi akibat dekat dan kontak erat dengan
unggas terinfeksi atau benda terkontaminasi. Angka kematian tinggi, antara 50-80 %. Meskipun terdapat potensi penularan virus H5N1 dari manusia ke manusia,model penularan semacam ini belum terbukti.
d Kelompok usia yang beresiko
Virus H5N1 menyerang dan membunuh kelompok usia muda. Sebagian besar kasus terjadi pada anak-anak dan dewasa muda yang sebelumnya sehat.
e.Mengapa virus H5N1 perlu mendapat perhatian khusus dari 15 subtipe virus flu burung, virus H5N1 menjadi perhatian khusus, dengan alasan sebagai berikut :
Sejak tahun 2003, H5N1 menyebar luas di Asia pada populasi unggas dan bergerak ke Eropa pada tahun 2005. Selain itu terjadi perluasan host (pejamu) dari burung ke mamalia.
Risiko manusia dan terinfeksi H5N1 tinggi, dipedesaan Asia unggas di ternakkan dekat wilayah pemukiman dan dibiarkan berkeliaran secara bebas.
Virus ini telah menyebabkan penyakit yang parah pada manusia dengan kematian tinggi ( dilaporkan mencapai sekitar 50%, meskipun data surveilans mungkin tidak lengkap )
Fakta terpenting bahwa H5N1 dapat bermutasi secara cepat dan berkemampuan memperoleh gen dari virus yang menginfeksi spesies hewan lain.
f. Cara penularan ke manusia
kontak langsung dengan unggas terinfeksi atau benda yang terkontaminasi, oleh feses burung saat ini sebagai jalur utama penularan terhadap manusia.
g. Masa Inkubasi
Masa inkubasi virus influenza pada manusia sangat singkat yaitu 2 sampai 3 hari, berkisar 1 sampai 7 hari. Pada influenza A (H5N1) masa inkubasi 3 hari berkisar 2 sampai 8 hari.
h. Gejala-gejala pada manusia
Demam tinggi (suhu ≥38o C ) Batuk Pilek Nyeri Tenggorokan Nyeri Otot Nyeri Kepala
Gangguan pernapasan atau sesak napas
Gejala tambahan yang mungkin ditemukan : Infeksi selaput mata
Diare atau gangguan saluran cerna Fatigue/ letih
Catatan :
Bila menemukan kasus demam ( suhu tubuh≥38o C ) ditambah 1 atau lebih gejala dan tanda diatas patut dicurigai sebagai kasus flu burung ; terutama bila dalam anamnesa diperoleh keterangan salah satu atau lebih dibawah ini :
Dalam 7 hari sebelum timbul gejala, pernah kontak dengan penderita influenza A/ H5N1 yang tealah di konfirmasi
Dalam 7 hari sebelum timbul gejala, pernah kontak dengan unggas, termasuk ayam mati karena penyakit Dalam 7 hari sebelum timbul gejala, pernah bekerja
memproses sample dari orang atau hewan yang diduga mengalami infeksi virus flu burung patogen tinggi ( High Patogenic Avian Influenza / HPAI).
Tinggal diwilayah / dekat dengan kasus HPAI yang dicurigai atau telah dikonfirmasi.
Khusus dalam kasus wabah flu burung perlu;
Menghindari kontak dengan burung terinfeksi atau benda terkontraminasi
Menghindari peternakan unggas Hati-hati ketika menangani unggas
Memasak unggas dengan baik ( 60o selama 30 menit atau 80o selama 1 menit ).
Menerapkan tindakan untuk menjaga kebersihan tangan :
o Setelah memegang unggas
o Setelah memegang daging unggas o Setelah memasak
o Sebelum makan j. pengobatan anti virus untuk influenza
obat anti virus bekerja menghambat replikasi virus, sehingga dapat mengurangi gejala dan komplikasi orang yang terinfeksi. Obat anti virus influenza tersebut yaitu :
Amantadine Rimantadine
Oseltamivir ( Tamiflu) Zanamivir ( Relenza )
k. Penularan di Rumah Sakit
Virus mungkin masuk ke rumah sakit melalui cairan tubuh ( terutama dari pernapasan ) pasien yang sudah didiagnosis menderita flu burung atau masih suspek maupun probable.
Semua tenaga kesehatan, laboratorium, radiologi, petugas kebersihan, atau pasien lain dan pengunjung rumah sakit beresiko terpajan flu burung.
Penularan lewat udara, droplet dan kontak. l. Penatalaksanaan
Identifikasi dan isolasi pasien
Semua pasien yang datang kerumah sakit dengan demam, dan gejala infeksi pernapasan harus ditangani sesuai dengan tindakan hygiene saluran pernapasan seperti yang dibahas dalam buku ini. Pasien dengan riwayat perjalanan kedaerah yang terjangkit flu burung dalam waktu 10 hari terakhir,
dirawat inap dengan infeksi saluran pernapasan berat atau berada dalam pengamatan untuk flu burung, harus ditangani dengan menggunakan kewaspadaan standar dan kewaspadaan penularan lewat kontak, droplet dan udara seperti pada pasien SARS. Kewaspadaan ini harus dilakukan selama 7 hari setelah turun demam pada orang dewasa, 21 hari sejak onset penyakit pada anak-anak dibawah 12 tahun, sampai diagnosis alternatif ditegakkan atau hasil uji diagnostik menunjukkan bahwa pasien tidak terinfeksi oleh virus influenza A. Langkah penting pencegahan dan pengendalian
infeksi
Pencegahan dan pengendalian penyebaran flu burung di Rumah Sakit Umum Proklamasi :
- penempatan pasien diruang isolasi khusus flu burung dengan tekanan negatif.
- Pengawasan terhadap implementasi kewaspadaan standard dan kewaspadaan penularan lewat udara, droplet dan kontak
2. HIV – AIDS
a. Pengertian
AIDS ( Acquaired Immuno Deficiency Syndrome ) merupakan kumpulan gejala penyakit yang disebabkan oleh penurunan kekebalan tubuh akibat terserang virus Human Immunodeficiency Virus (HIV)
b. Penyebab
Human Immunodeficiency Virus (HIV), termasuk retrovirus yang terdiri atas 2 tipe : tipe 1 (HIV-1) dan tipe 2 (HIV-2)
c.Cara Penularan
Penularan HIV dri orang ke orang melalui kontak seksual yang tidak dilindungi, baik homo maupun heteroseksual, pemakaian jarum suntik yang terkontraminasi, kontak kulit yang lecet dengan bahan infeksius, transfusi darah atau komponenjnya yang terinfeksi, transplantasi organ dan jaringan. Sekitar 15-35% bayi yang lahir dari ibu yang HIV (+) terinfeksi, transplantasi organ dan jaringan. Sekitar 15-35% bayi yang lahir dari ibu yang HIV (+) terinfeksi melalui placenta dan hampir 20% bayi yang disusui oleh ibu HIV (+) dapat tertular. Penularan dapat juga terjadi pada petugas kesehatan yang tertusuk jarum suntik yang mengandung darah yang terinfeksi.
d. Masa Inkubasi
Bervariasi tergantung usia dan pengobatan antivirus. Waktu antara terinfeksidan terdeteksinya antibody sekitar 1-3 bulan namun untuk terjadinya AIDS sekitar<1tahun hingga >15 tahun. Tanpa pengobatan efektif, 50% orang dewasayang terinfeksi akan menjadi AIDS dalam waktu 10 tahun.
e. Gejala Klinis
Biasanya tidak ada gejala klinis yang khusus pada orang yang terinfeksi HIV dalam waktu 5 sampai 10 tahun. Setelah terjadi penurunan sel CD4 secara bermakna baru AIDS mulai berkembang dan menunjukkan gejala-gejala seperti :
Penurunan berat badan secara drastis Diare yang berkelanjutan
Pembesaran kelenjar leher dan atau ketiak Batuk terus menerus
Gejala klinis lainnya tergantung pada stadium klinis dan jenis infeksi oportunistikyang terjadi.
f. Pengobatan
Pemberian anti virus (Highly Active Anti Retroviral Therapy, HAART ) dengan 3 obat atau lebih dapat meningkatkan prognosis dan harapan hidup pasien HIV. Angka kematian di negara maju menurun 80% sejak digunakannya kombinasi obat antivirus.
g. Masa Penularan
Tidak diketahui pasti, diperkirakan mulai sejak terinfeksi dan berlangsung seumur hidup.
h. Kerentanan dan Kekebalan
Diduga semua orang rentan. Terutama pada PMS ( Penyakit Menular Seksual ) dan pria yang tidak dikhitan kerentanan meningkat.
i. Cara Pencegahan
Menghindari perilaku risiko tinggi seperti seks bebas tanpa perlindungan, menghindari penggunaan alat suntik bergantian, melakukan praktek transfusi dan donor organ yang aman serta praktek medis dan prosedur laboratorium yang memenuhi standar.
j. Profilaksis paska pajanan
Diberikan obat ARV untuk mengurangi risiko penularan HIV terhadap petugas kesehatan setelah terpajan. Studi kasus kelola menyatakan bahwa pemberian ARV segera setelah pejanan perkutan menurunkan resiko infeksi HIV sebesar 80% ( Cardo dkk. N.Engl J Med 1997). Efektifitas ARV apabila diberikan dalam 1 jam setelah pejanan selama 28 hari.
Pemeriksaan antibodi pada bulan ke3 dan ke 6
Petugas yang terpajan dimonito oleh dokter penyakit dalam atau anak dan perlu dukungan psikologis.
3. ANTRAKS a. Pengertian
Antraks adalah penyakit bakteri akut yang biasanya mengenai kulit, saluran pernapasan atau saluran pencernaan.
b. Epidemiologi
Penyakit antraks pada manusia terdapat diseluruh dunia. Umumnya didaerah pertanian dan industri. Mereka yang berisiko terkena antraks adalah :
Orang yang kontak dengan binatang yang sakit Digigit serangga tercemar antraks
Orang yang mengkonsumsi daging binatang terinfeksi
Orang yang kontak dengan kulit, bulu, tulang binatang yang mengandung spora antraks.
a. Penyebab
Bacillus anthracis, bakteri gram positif berbentuk batang, berspora.
b. Cara Penularan
Penularan melalui kontak dengan jaringan, bulu binatang yang sakit dan mati atau tanah yang terkontraminasi (antraks kulit). Infeksi juga dapat melalui inhalasi spora (antraks paru) atau memakan daging tercemar yang tidak dimasak dengan baik (antraks saluran pencernaan). Jarang terjadi penularan dari orang ke orang.
c. Masa Inkubasi
Antara 1-7 hari, bisa sampai 60 hari
d. Gejala klinis
Gejala klinis antraks sangat tergantung patogenesis dan organ yang terkena (kulit, paru, saluran pencernaan, meningitis). Di Indonesia terbanyak ditemukan antraks kulit.
Gejala antraks kulit : 3-5 hari setelah endospora masuk kedalam kulit timbul makula kecil warna merah yang berkembang menjadi papel gatal dan tidak nyeri. Dalam 1-2 terjadi vesikel, ulkus dan ulcerasi yang dapat sembuh spontan dalam 2-3 minggu. Dengan antibiotika mortalitas antraks kulit kurang dari 1%.
Gejala antraks saluran pencernaan : mual, demam, nafsu makan menurun, abdomen akut, hematemesis, melena. Bila tidak segera diobati dapat mengakibatkan kematian.
o Antraks pada daerah orofaring akan menimbulkan demam, sukar menelan, limfadenopati regional.
o Antraks pada paru ada 2 tahap. Tahap pertama ringan berlangsung 3 hari pertama muncul gejala flu, nyeri tenggorok, demam ringan, batuk non produktif, nyeri otot, mual, muntah, tidak terdapat coryza. Tahap kedua ditandai gagal napas, stridor, penurunan kesadaran dan sepsis sampai syok sering berakhir dengan kematian. Meningitis antraks terjadi pada 50% kasus antraks paru.
g. Masa Penularan
Tanah dan bahan yang tercemar spora dapat infeksius sampai puluhan tahun
h. Kerentanan dan Kekebalan
kekebalan setelah terinfeksi tidak jelas. Infeksi kedua kemungkinan terjadi tetapi tidak ada gejala.
i. Cara Pencegahan
Pencegahan penyakit antraks dengan :
Pencegahan pada manusia dengan menjaga kebersihan tangan, memasak daging yang matang.
Memberikan vaksinasi kepada kelompok risiko tinggi
Pemberian antibiotika profilaksis paksa pajanan selama 60 hari tanpa waksin atau selama 30 hari ditambah 3 kali dosis vaksin, dapat dimulai sampai 24 jam paska pajanan.
Pemberian antibiotika jangka panjang diperlukan untuk mengatasi spora yang menetap lama dijaringan paru dan kelenjar getah bening. Antibiotika yang dipakai adalah siprofloksasin 500mg dua kali sehari atau doksisiklin 100mg dua kali sehari. Kewaspadaan standar terutama terhadap penyebaran melalui
inhalasi dengan :
o Peralatan bedah harus segera di sterilkan setelah digunakan
o Petugas kesehatan menggunakan APD, dan segera mandi menggunakan sabun dan air mengalir yang cukup banyak o Petugas tidak perlu diberikan vaksinasi dan profilaksis
antibiotika
o APD bekas pakai dimasukkan kedalam kantong plastik dan dibuang kesampah medis untuk dimasukkan ke incinerator/ dibakar
o Jenazah pasien antraks dibungkus dengan kantong plastik, dimasukkan kedalam peti mati yang ditutup rapat dan disegel. Bila memungkinkan dibakar.
o Tempat tidur dan alat yang terkontraminasi harus dibersihkan dan disterilkan dengan autoklaf 120 o c selama 30 menit
o Limbah padat, cair dan limbah laboratorium diolah dengan semestinya.
5. TUBERKULOSIS a. Penyebab
Tuberkulosis (TB) disebabkan oleh kuman atau basil tahan asam (BTA) yakni mycobacterium tuberculosis. Kuman ini cepat mati bila terkena sinar matahari langsung, tetapi dapat bertahan hidup beberapa jenis mycobacterium dapat menyebabkan penyakit pada manusia dan menyerang semua organ tubuh bakteri ini seperti kulit, kelenjar, otak, ginjal, tulang, dan yang paling sering paru.
b. Epidemiologi
penyakit tuberkulosis masih menjadi masalah kesehatan masyarakat baik di Indonesia maupun di dunia. Indonesia menduduki peringkat ke 3 dunia dalam hal jumlah pasien TB setelah India dan Cina. Sekitar 9 juta kasus baru terjadi setiap tahun diseluruh dunia. Sepertiga penduduk dunia terinfeksi TB secara laten. Sekitar 95% pasien TB berada di negara sedang berkembang, dengan angka kematian mencapai 3 juta orang pertahun. Di Indonesia diperkirakan terdapat 583.000 kasus baru dengan 140.000 kematian tiap tahun. Umumnya sekitar 75-85% pasien TB berasal dari kelompok usia produktif.
Faktor risikonya yaitu penderita HIV/AIDS, Diabetes, gizi kurang dan kebiasaan merokok.
c. Cara Penularan
Penularan penyakit TB paru melalui percikan dahak ( droplet) dari orang keorang, sekali batuk terdapat 3000 percikan dahak (droplets) yang mengandung kuman TB dan dapat menulari orang sekitarnya.
d. Masa Inkubasi
Sejak masuknya kuman hingga timbul gejala adanya lesi primer atau reaksi test tuberkolosis positif memerlukan waktu 2-10 minggu. Risiko menjadi TB paru (breakdown) dan TB ekstrapulmoner progresif setelah infeksi primer umumnya terjadi pada tahun pertama dan kedua. Infeksi laten bisa berlangsung seumur hidup. Pada pasien dengan imun defisiensi seperti HIV, masa inkubasi bisa lebih pendek.
e. Masa Penularan
Pasien TB berpotensi menular selama penyakitnya masih aktif dan dahaknya mengandung BTA. Penularan berkurang apabila pasien yang tidak diobati atau diobati tidak adekuat dan pasien dengan ”persistent AFB positive” dapat menjadi sumber penularan dalam waktu lama. Tingkat penularan tergantung pada jumlah basil yang dikeluarkan, virulensi kuman, terjadinya aerosolisasi waktu batuk atau bersin dan tindakan medis berisiko tinggi seperti intubasi, bronhoskopi.
f. Gejala Klinis
Gejala klinis penyakit TB paru yang utama adalah batuk terus menerus disertai dahak selama 3 minggu atau lebih, batuk darah, sesak napas, nyeri dada, badan lemah, sering demam, nafsu makan menurun dan penurunan berat badan.
g. Pengobatan
Pengobatan spesifik dengan kombinasi anti tuberkulosis (OAT), dengan metode DOTS (Directly Observed Treatment Shortcourse), pengobatan dengan regimen jangka pendek dibawah pengawasan langsung Pengawas Minum Obat (PMO).
Untuk pasien baru TB BTA (+),WHO menganjurkan pemberian 4 macam obat setiap hari selama 2 bulan terdiri dari Rifampisisn, INH, PZA dan ethambutol diikuti INH dan rifampisisn 3 kali seminggu selama 4 bulan. h. Cara Pencegahan
Penemuan dan pengobatan pasien merupakan salah satu cara pencegahan dengan menghilangkan sember penularan.
Imunisasi BCG sedini mungkin
Perbaikan lingkungan, status gizi dan kondisi sosial ekonomi
Setiap pasien TB paru BTA positif ditempatkan dalam ruangan bertekanan negatif.. setiap orang yang kontak diharuskan memakai pelindung pernapasan yang dapat menyaring partikel yang berukuran submikron.
BAB IV PELAKSANAAN PENCEGAHAN DAN PENGENDALIAN INFEKSI DI RUMAH SAKIT UMUM PROKLAMASI KABUPATEN KARAWANG
Pelaksanaan pencegahan dan pengendalian infeksi di Rumah Sakit Umum Proklamasi meliputi :
A. Kewaspadaan Standar 1. Kebersihan tangan
2. Penggunaan Alat pelindung diri
3. Pemrosesan peralatan pasien dan penatalaksanaan linen 4. Pengelolaan Limbah
5. Pengendalian Lingkungan Rumah Sakit
6. Kesehatan karyawan/ perlindungan petugas kesehatan 7. Penempatan Pasien
8. Hygiene respirasi/ etika Batuk 9. Praktek menyuntik yang aman 10. Praktek untuk lumbal punksi
1. Kebersihan Tangan a. Definisi
Kebersihan tangan dari sudut pandang pencegahan dan pengendalian infeksi, adalah praktek membersihkan tangan untuk mencegah infeksi yang ditularkan melalui tangan.
Mencuci tangan : proses yang secara mekanik melepaskan kotoran dan debris dari kulit tangan dengan menggunakan sabun biasa dan air
Flora transien dan flora residen pada kulit : Flora transien pada tangan diperolah melalui kontak dengan pasien, petugas kesehatan lain dan permukaan lingkungan ( misalnya meja periksa, lantai, atau toilet ). Organisme ini tinggal dilapisan luar kulit dan terangkat dengan mencuci tangan menggunakan sabun biasa dan air mengalir. Flora Residen tinggal dilapisan kulityang lebih dalam serta didalam folikel rambut, dan tidak dapat dihilangkan seluruhnya, walaupun dengan pencucian dan pembilasan dengan sabun dan air bersih.
Air bersih : air yang secara alami atau kimiawi dibersihkan dan disaring sehingga aman untuk diminum, serta untuk pemakaian lainnya dan memenuhi
standar kesehatan yang telah ditetapkan. Pada keadaan normal minimal air bersih harus bebas dari mikroorganisme dan memiliki turbiditas rendah ( jernih, tidak berkabut ).
Sabun : produk-produk pembersih/ sabun cair yang menurunkan tegangan permukaan sehingga membantu melepaskan kotoran, debris dan mikroorganisme yang menempel sementara pada tangan, sabun niasa memerlukan gosokan untuk melepas mikroorganisme secara mekanik, sementara sabun antiseptik ( antimikroba) selain melepas juga membunuh atau menghambat pertumbuhan dari sebagian besar mikroorganisme.
Agen anti septik atau anti mikroba : bahan kimia yang digunakan untuk mencuci tangan dengan menghambat atau membunuh mikroorganisme, sehingga mengurangi jumlah bakteri.
Emollient : cairan organik seperti gliserol, propilen delikol, atau sorbitol yang ditambahkan pada handrub dan losion. Kegunaannya untuk melunakkan kulit dan membantu mencegah kerusakan kulit ( keretakan, kekeringan iritasi dan dermatitis ) akibat pencucian tangan.
b. Indikasi membersihkan tangan
Segera : setelah tiba ditempat kerja Sebelum :
o Kontak langsung dengan pasien
o Memakai sarung tangan sebelum pemeriksaan klinis dan tindakan invasif
o Menyediakan/ atau mempersiapkan obat-obatan o Mempersiapkan makanan
o Memberi makan pasien o Meninggalkan rumah sakit
Diantara : prosedur tertentu pada pasien yang sama dimana tangan terkontraminasi, untuk menghindari kontaminasi silang
Setelah :
Kontak dengan pasien Melepas sarung tangan Melepas alat pelindung diri
Kontak dengan darah, cairan tubuh, sekresi, eksudat luka dan peralatan yang diketahui atau kemungkinan terkontraminasi dengan darah, cairan tubuh, faeses/ urine apakah menggunakan atau tidak menggunakan sarung tangan
c. persiapan membersihkan tangan : Air mengalir
Sabun
Larutan antiseptik
Lap Tangan yang bersih dan kering d. Prosedur Standar Membersihkan Tangan
Tekhnik membersihkan tangan dengan sabun dan air harus dilakukan seperti di bawah ini :
1. Basahi tangan dengan air mengalir yang bersih 2. Tuangkan sabun secukupnya, pilih sabun cair 3. ratakan dengan kedua telapak tangan
4. gosok punggung dan sel-sel jari tangan kiri dengan tangan kanan dan sebaliknya
5. gosok kedua telapak dan sela-sela jari
6. jari-jari sisi dalam dari kedua tangan saling mengunci
7. gosok ibu jari kiri berputar dalam genggaman tangan kanan dan lakukan sebaliknya
8. gosok dengan memutar ujung jari-jari di telapak tangan kiri dan sebaliknyaBilas kedua tangan dengan air mengalir
9. Bilas kedua tangan dengan air mengalir
10. keringkan dengan handuk sekali pakai atau tissue towel sampai benar-benar kering
11. gunakan handuk sekali pakai atau tissue towel untuk menutup kran
e. Handrub antiseptik ( handrub berbasis alkohol )
1. teknik untuk menggosok tangan dengan antiseptik meliputi :
2. tuangkan secukupnya handrub berbasis alkohol untuk dapat mencakup seluruh permukaan tangan dan jari (kira-kira satu sendok teh)
3. ratakan dengan kedua telapak tangan
4. gosok punggung dan sela-sela jari tangan kiri dengan tangan kanan dan sebaliknya
5. gosok kedua telapak dan selasela jari
6. jari-jari dalam dari kedua tangan saling mengunci
7. gosok ibu jari berputar dalam genggaman tangan kanan dan lakukan sebaliknya
f. Hal –hal yang harus diperhatikan
Bila tangan kotor dan terkontraminasi harus cuci tangan dengan sabun dan air mengalir
Bila tidak jelas kotor atau terkontraminasi, cuci tangan dengan hancrub Pastikan tangan kering sebelum memulai kegiatan
Dispenser sabun harus dibersihkan terlebih dahulu sebelum pengisian ulang
Jangan mengisi sabun yang masih ada isinya, penambahan dapat menyebabkan kontaminasi bakteri pada sabun yang dimasukkan
Jangan menggunakan baskom yang berisi air, walaupun menggunakan antiseptik
Kiki harus dijaga tetap pendek, tidak lebih dari 3mm melebihi ujung jari Tidak boleh menggunakan kuku buatan karena dapat menimbulkan HAIs
( Hedderwick et al.2000) sebagai reservoar untuk bakteri gramn negatif. Tidak diperkenankan menggunakan cat kuku dan perhiasan.
2. Penggunaan Alat Pelindung Diri a. Definisi
Alat pelindung diri adalah alat pelindung sebagai barrier yang digunakan untuk melindungi pasien dan petugas dari mikroorganisme yang ada diRumah Sakit
b. Jenis-jenis Alat Pelindung Diri ( APD ) 1. Sarung tangan 2. Masker 3. Kaca Mata 4. Topi 5. Gaun 6. Apron 7. Pelindung Kaki 1) Sarung Tangan Definisi
Alat yang digunakan untuk melindungi tangan dari bahan yang dapat menularkan penyakit dan melindungi pasien dari mikroorganisme yang berada di tangan petugas kesehata. Sarung tangan merupakan Perhatian :
Lama penggosokan untuk pembersihan tangan dengan air dan sabun minimal selama 15 detik, sedangkan untuk pembersihan tangan dengan larutan berbahan dasar alcohol minimal selama 10 detik.
penghalang (barier) fisik paling penting untuk mencegah penyebaran infeksi. Sarung tangan harus diganti antara setiap kontak dengan satu pasien ke pasien lainnya, untuk menghindari kontraminasi silang.
Tujuannya :
a). Untuk menciptakan barier protektif dan mencegah kontaminasi yang berat. Misalnya untuk menyentuh darah, cairan tubuh, sekresi, ekresi, mukus membran, kulit yang tidak utuh.
b). Menghindari transmisi mikroba dari petugas nkepada pasien saat melakukan tindakan pada kulit pasien yang tidak utuh.
c). Mencegah transmisi mikroba dari pasien ke pasien lain melalui tangan petugas.
Penggunaan sarung tangan oleh petugas pada keadaan :
a). Kontak tangan dengan darah, cairan tubuh, membran atau kulit yang tidak utuh
b). Melakukan tindakan invasif
c). Menangani bahan-bahan bekas pakai yang terkontraminasi atau menyentuh bahan tercemar.
d). Menerapkan kewaspadaan berdasarkan penularan melalui kontak
Jenis-jenis tangan : a. sarung tangan bersih b. sarung tangan steril
c. sarung tangan rumah tangga
Ingat : Memakai sarung tangan tidak dapat menggantikan tindakan mencuci tangan atau pemakaian antiseptic yang digosokkan pada tangan.
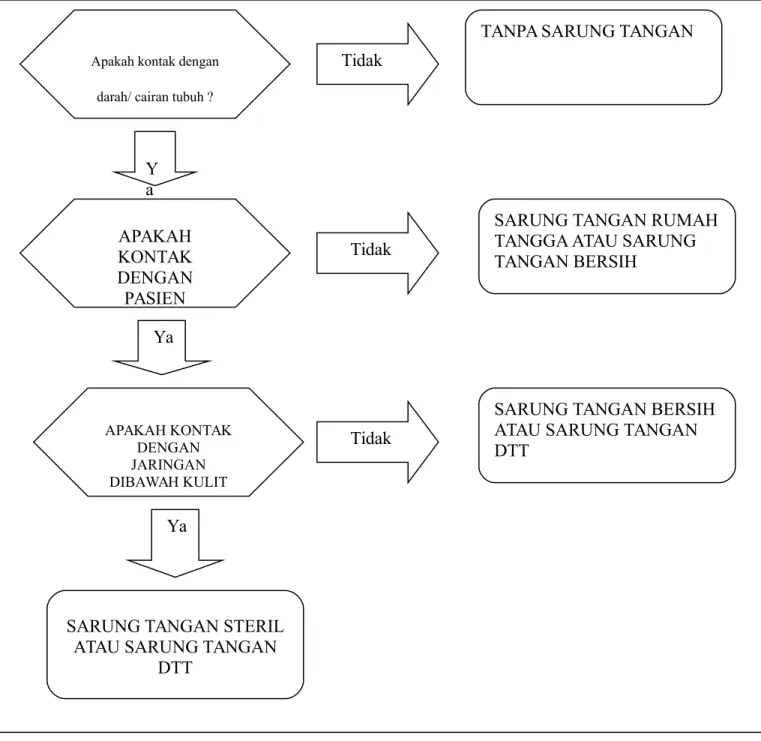
Gambar 3 : Bagan alur pemilihan jenis sarung tangan
Hal hal yang harus diperhatikan pada pemakaian sarung tangan :
Gunakan ukuran sarung tangan yang sesuai, khususnya untuk tindakan bedah, karena dapat mengganggu tindakan dan mudah robek.
Kuku harus pendek, agar tidak cepat robek
Tarik sarung tangan keatas manset gaun untuk melindungi pergelangan tangan Gunakan pelembab yang larut dalam air, untuk mencegah kulit tangan kering/
berkerut.
Apakah kontak dengan darah/ cairan tubuh ?
APAKAH KONTAK DENGAN JARINGAN DIBAWAH KULIT APAKAH KONTAK DENGAN PASIEN
SARUNG TANGAN STERIL ATAU SARUNG TANGAN
DTT Y a Ya Ya Tidak Tidak Tidak
TANPA SARUNG TANGAN
SARUNG TANGAN RUMAH TANGGA ATAU SARUNG TANGAN BERSIH
SARUNG TANGAN BERSIH ATAU SARUNG TANGAN DTT
Jangan gunakan lotion yang mengandung minyak, karena akan merusak sarung tangan bedah.
Jangan menggunakan lotion yang mengandung parfum karena dapat mengiritasi kulit
Jangan menyimpan sarung tangan ditempat dengan suhu terlalu panas atau terlalu dingin mislanya dibawah sinar matahari langsung, didekat pemanas AC, cahaya ultraviolet cahaya fluoresen atau mesin rongent, karena dapat merusak bahan sarung tangan sehingga mengurangi efektifitas sebagai pelindung.
2) Masker Definisi
Masker adalah alat yang digunakan untuk menutupi hidung, mulut, bagian bawah dagu dan rambut pada wajah (jenggot).
Tujuan
Untuk menahan cipratan yang keluar sewaktu petugas kesehatan atau petrugas bedah berbicara, batuk atau bersin.
Untuk mencegah percikan darah atau cairan tubuh lainnya memasuki hidung atau mulut petugas kesehatan.
Jenis- jenis Masker
a. Masker katun / kertas, sangat nyaman tetapi tidak dapat menahan cairan atau efektif sebagai filter.
b. Masker bedah, merupakan masker terbaik dapat menyaring partikel berukuran besar (>5µm), sekalipun tidak dirancang untuk menutup secara benar-benar menutup secara erat, sehingga tidak dapat secara efektif menyaring udara.
c. Masker N-95 merupakan masker khusus dengan efisiensi tinggi yang direkomendasikan untuk perawatan pasien flu burung/ SARS, berfungsi melindungi dari partikel dengan ukuran (>5µm). Pelindung ini menempel dengan erat pada wajah tanpa ada kebocoran, kelemahannya dapat mengganggu pernapasan dan harganya lebih mahal dari masker bedah sebelum digunakan masker dilakukan fit test.
Prosedur penggunaan masker bedah atau N-95/ respirator particulat
a. Genggamlah respirator/ masker bedah dengan satu tangan, posisikan sisi depan bagian hidung pada ujung jari-jari anda, biarkan tali pengikat respirator menjuntai bebas dibawah tangan anda.
b. Posisikan masker bedah/ respirator dibawah dagu anda dan sisi untuk hidung berada diatas.
c. Tariklah tali pengikat respirator yang atas dan posisikan tali agak tinggi dibelakang kepala anda diatas telinga. Tariklah tali pengikat respirator yang bawah dan posisikan tali dibawah telinga.
d. Letakkan jari-jari tangan anada diatas bagian hidung yang terbuat dari logam. Tekan sisi logam tersebut (gunakan dua jari dari masing-masing tangan) mengikuti bentuk hidung anda, jangan menekan respirator dengan satu tangan karena dapat mengakibatkan respirator bekerja kurang efektif
e. Tutup bagian depan respirator dengan kedua tangan, dan hati-hati agar posisi respirator tidak berubah.
Pemerikasaan segel positif
Hembuskan napas kuat-kuat. Tekanan positif didalam respirator berarti tidak ada kebocoran. Bila terjadi kebocoran atau posisi dan atau ketegangan tali. Uji kembali kerapan respirator. Ulangi langkah tersebut sampai respirator benar-benar tertutup rapat.
Pemeriksaan segel negatif
Tarik napas dalam-dalam. Bila tidak ada kebocoran, tekanan negatif didalam respirator akibat udara masuk melalui celah-celah pada segelnya.
3. Alat Pelindung Mata Definisi
Alat untuk melindungi petugas dari percikan darah atau cairan tubuh lain dengan cara melindungi mata.
Jenis – jenis alat pelindung mata : Kaca mata ( Goggles ) Kaca mata pengaman
Kaca mata pelindung wajah dan visor 4. Topi
Digunakan untuk menutup rambut dan kulit kepala sehingga serpihan kulit dan rambut tidak masuk kedalam luka selama pembedahan.
Tujuannya
Untuk melindungi petugas dari darah atau cairan tubuh yang terpercik atau menyemprot.
5. Gaun Pelindung
Digunakan untuk menutupi atau mengganti pakaian biasa atau seragam lain, pada saat merawat pasien yang diketahui atau dicurigai menderita penyakit menular melalui droplet/ airbone.
Tujuannya :
Untuk melindungi baju dan kulit petugas kesehatan dari sekresi respirasi Untuk melindungi dari penyakit menular
Untuk merawat pasien karena ada kemungkinan terpecik atau tersemprot darah, cairan tubuh, sekresi, atau eksresi.
Dapat menurunkan 20-100x dengan memakai gaun pelindung
Dapat menurunkan opron plastik saat merawat pasien bedah abdomen dibandingkan perawat yang memakai baju seragam dan ganti tiap hari.
6. Apron Definisi
Adalah alat yang terbuat dari karet atau plastik sebagai pelindung bagi petugas kesehatan dan tahan air.
Digunakan pada saat :
Merawat pasien langsung Membersihkan pasien
Melakukan prosedur dimana ada resiko tumpahan darah, cairan tubuh atau sekresi.
7. Pelindung Kaki
Digunakan untuk melindungi kaki dari cedera akibat benda tajam atau benda berat yang mungkin jatuh secara tidak sengaja keatas kaki.
Jenis – jenis pelindung kaki : Sepatu Boot Karet Sepatu Kulit Tertutup
c. Pemakaiaan Alat pelindung diri (APD) di Rumah Sakit :
1. Faktor – faktor yang harus diperhatikan pada pemakaian APD
Kenakan APD sebelum kontak dengan pasien, umumnya sebelum memasuki ruangan
Gunakan dengan hati-hati jangan menyebarkan kontaminasi
Lepas dan buang hati-hati ketempat limbah infeksius yang telah disediakan diruang ganti khusus. Lepas masker diluar ruangan Segera lakukan pembersihan tangan dengan langkah-langkah
membersihkan tangan sesuai pedoman.
2. Cara menggunakan APD
Langkah-langkah menggunakan APD pada perawatan ruang isolasi kontak dan airbrne adalah sebagai berikut :
a. Kenakan baju kerja sebagai lapisan pertama pakaian pelindung b. Kenakan pelindung kaki
c. Kenakan sepasang sarung tangan pertama d. Kenakan gaun luar
e. Kenakan celemek plastik
f. Kenakan sepasang sarung tangan kedua g. Kenakan masker
h. Kenakan penutup kepala i. Kenakan pelindung mata
3. Cara melepaskan APD Langkah-langkah adalah :
a. Disinfeksi sepasang sarung tangan bagian luar b. Disinfeksi celemek dan pelindung kaki
c. Lepaskan sepasang sarung tangan bagian luar d. Lepaskan celemek
e. Lepaskan gaun bagian Luar
f. Disinfeksi tangan yang mengenakann sarung tangan g. Lepaskan Pelindung Mata
h. Lepaskan Penutup Kepala i. Lepaskan Masker
j. Lepaskan Pelindung kaki
k. Lepaskan sepasang sarung tangan bagian dalam l. Cuci tangan dengan sabun dan air bersih
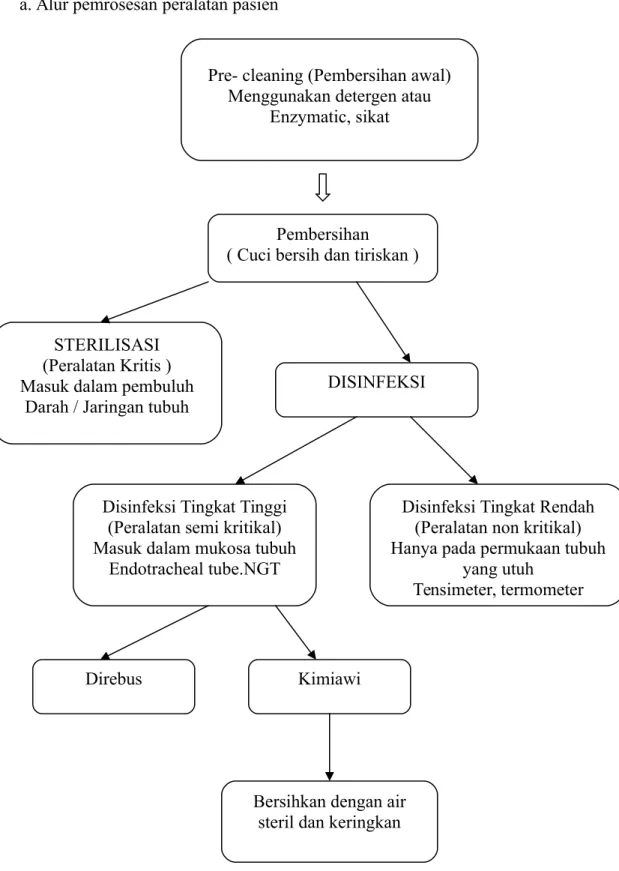
3.1. Pemrosesan Peralatan Pasien
a. Alur pemrosesan peralatan pasien
Gambar 4 : Alur pemprosesan peralatan pasien Pre- cleaning (Pembersihan awal)
Menggunakan detergen atau Enzymatic, sikat
Pembersihan ( Cuci bersih dan tiriskan )
Bersihkan dengan air steril dan keringkan
Kimiawi Direbus
Disinfeksi Tingkat Rendah (Peralatan non kritikal) Hanya pada permukaan tubuh
yang utuh
Tensimeter, termometer Disinfeksi Tingkat Tinggi
(Peralatan semi kritikal) Masuk dalam mukosa tubuh
Endotracheal tube.NGT
DISINFEKSI STERILISASI
(Peralatan Kritis ) Masuk dalam pembuluh
b. Tingkatan Proses Disinfeksi
1. Disinfeksi Tingakat Tinggi (DTT)
Mematikan kuman dalam waktu 20 menit -12 jam akan mematikan semua mikroba kecuali spora bakteri.
2. Disinfeksi Tingakat Sedang (DTS )
Mematikan mikrobakteria vegetatif, virus, jamur, tetapi tidak bisa mematikan spora bakteria.
3. Disinfeksi Tingkat Rendah (DTR)
Mematikan hampir semua bakteri vegetatif, beberapa jamur, beberapa virus dalam waktu < 10 menit.
c. Definisi
Preclenaing/ Prabilas : proses yang membuat mati lebih aman untuk ditangani oleh petugas sebelum dibersihkan (menginaktivasi HBV, HBC, dan HIV ) dan mengurangi, tapi tidak menghilangkan jumlah mikroorganisme yang mengkontraminasi.
Pembersihan : proses yang secara fisik membuang semua kotoran, darah atau cairan tubuh lainnya dari benda mati ataupun mikroorganisme untuk mengurangi resiko bagi petugas yang menyentuh kulit atau menangani objek tersebut.
Disinfeksi Tingkat Tinggi (DTT) : Proses menghilangkan semua mikroorganisme, kecuali beberapa endospora bakterial dari objek, dengan merebus, menguapkan atau memakai disinfektan kimiawi.
Sterilisasi : proses menghilangkan semua mikroorganisme ( bakteria, virus, fungi, dan parasit termasuk endospora bacterial) dari benda mati dengan uap tekanan tinggi ( otoklaf), pabas kering (oven), sterilisasi, kimiawi, atau radiasi.
3.2. Pengelolaan Linen
Definisi
Pengelolaan Linen adalah penanganan linen di rumah sakit meliputi proses pengimpanan, pendistribusian, pemisahan linen kotor, dan pencucian.
Tujuan
Mencegah terjadinya penularan melalui linen yang terkontraminasi dari pasien kepetugas maupun kepasien lain dan lingkungan sekitarnya.
Prinsip Umum :
Semua linen yang sudah digunakan harus dimasukkan kedalam kantong/ wadah yang tidak rusak saat diangkut.
Pengantongan ganda tidak diperlukan untuk linen yang sudah digunakan.
Linen yang kotor diletakkan dipisahkan linen yang infeksi dan non infeksi dengan menggunakan APD. Kantong kuning untuk yang infeksi, dan yang hitam untuk yang tidak infeksi atau linen yang bersih, kemudian diikat yang rapih.
Hilangkan bahan padat dari linen yang sangat kotor dengan menggunakan APD yang sesuai dan buang ketempatnya, kemudian linen masukkan kekantong cucian. Linen yang sudah digunakan harus dibawa dengan hati-hati dan menggunakan trolley linen dengan membedakan tempat linen bersih dan yang kotor, untuk mencegah kontaminasi permukaan lingkungan atau orang-orang disekitarnya. Jangan memilah linen ditempat perawatan pasien. Masukkan linen yang
terkontraminasi langsung kekantong cucian diruang isolasi dengan memanipulasi minimal atau mengibas-ibaskan untuk menghindari kontaminasi udara dan orang Linen dicuci sesuai prosedur pencucian biasa.
Cuci dab keringkan lenen sesuai dengan standar dan prosedur tetap di Rumah Sakit. Untuk pencucian dengan air panas, cuci linen menggunakan detergen/ disinfeksi dengan air 70o C ( 160 o F) selama 25 menit. Pilih bahan kimia yang cocok untuk pencucian temperatur rendah dengan konsentrasi yang sesuai temperatur air >70o C ( 160 o F).
4. Pengelolaan Limbah
Pengelolaan Limbah merupakan salah satu upaya kegiatan pencegahan dan pengendalian infeksi dirumah sakit. Limbah rumah sakit berupa limbah yang sudah terkontraminasi atau tidak terkontraminasi. Sekitar 85% limbah umum dihasilkan yang dihasilkan Rumah Sakit tidak terkontraminasi dan tidak berbahaya bagi petugas yang menangani, namun demikian penanganan limbah ini harus dikelola dengan baik dan benar.
4.1. Pengertian
Limbah rumah sakit adalah semua limbah yang dihasilkan dari kegiatan rumah sakit dalam bentuk padat, cair dan gas.
4.2. Tujuan Pengelolaan Limbah
Melindungi petugas pembuangan limbah dari perlukaan
Melindungi penyebaran infeksi terhadap para petugas kesehatan Mencegah penularan infeksi pada masyarakat sekitarnya
Membuang bahan-bahan berbahaya ( bahan Toksik dan radioaktif) dengan aman.
4.3. Jenis-jenis Limbah
a. Limbah padat rumah sakit adalah semua limbah rumah sakit yang berbentuk padat sebagai akibat kegiatan rumah sakit yang terdiri dari :
Limbah medis padat adalah : limbah padat yang terdiri dari limbah infeksius, limbah patologi, limah benda tajam, limbah farmasi, limbah
sitotoksis, limbah kimiawi, limbah radioaktif, limbah kontainer bertekanan, dan limbah dengan kandungan logam berat yang tinggi
Limbah pada non medis adalah : limbah padat yang dihasilkan dari kegiatan rumah sakit diluar medis yang berasal dari dapur perkantoran, taman, dan halaman yang dapat dimanfaatkan kembali apabila ada teknologinya.
b. Limbah cair adalah semua air buangan termasuk tinja yang berasal dari kegiatan rumah sakit yang kemungkinan mengandung mikroorganisme, bahan kimia beracun, dan radioaktif yang berbahaya bagi kesehatan.
c. Limbah gas adalah semua limbah yang berbentuk gas yang berasal dari kegiatan pembakaran dirumah sakit seperti insinerator, dapur, perlengkapan generator, anastesi, dan pembuatan obat sitotoksis.
d. Limbah infeksius adalah limbah yang terkontraminasi dengan darah, cairan tubuh pasien, eksresi, sekresi yang dapat menularkan kepada orang lain.
e. Limbah Sitotoksis adalah limbah dari bahan yang terkontaminasi dari persiapan dan pemberian obat sitotoksis untuk kemoterapi kanker yang mempunyai kemampuan untuk membunuh atau menghambat pertumbuhan sel hidup.
4.4. Pengelolaan Limbah a. Identifikasi Limbah : Padat Cair Tajam Infeksius Non infeksius b. Pemisahan
Pemisahan dimulai dari awal penghasilan Limbah Pisahkan limbah sesuai dengan jenis limbah Tempatkan limbah sesuai dengan jenisnya
Limbah cair segera dibuang ke westafel di spoelhok c. Labeling
Limbah padat infeksius : plastik kantong kuning atau warna lain tapi diikat tali kuning.
Limbah padat non infeksius : plastik kantong warna hitam Limbah benda tajam : wadah tahan tusuk dan air (safety box) d. Kantong pembuangan diberi label biohazard atau sesuai jenis limbah e. Packing
Tempatkan dalam wadah limbah tertutup
Tutup mudah dibuka, sebaliknya bisa dengan menggunakan kaki Kontainer dalam keadaan bersih
Kontainer terbuat dari bahan yang kuat, ringan dan tidak berkarat Tempatkan setiap kontainer limbah pada jarak 10-20meter
Ikat limbah jika sudah terisi ¾ penuh Kontainer limbah harus dicuci setiap hari f. Penyimpanan
Simpan limbah di empat penampungan sementara
Tempatkan limbah dalam kantong plastik dan ikat dengan kuat Beri label pada kantong plastik limbah
Setiap hari limbah diangkat dari tempat penampungan sementara Mengangkut limbah harus menggunakan kereta dorong khusus Kereta dorong harus kuat, mudah dibersihkan, tertutup
Tidak boleh ada yang tercecer
Sebaliknya lift pengangkut limbah berbeda dengan lift pasien Gunakan alat pelindung diri ketika menangani limbah
Tempat penampungan sementara harus di area terbuka, terjangkau oleh kendaraan, aman dan selalu dijaga kebersihannya dengan kondisi kering.
g. Pengangkutan
Mengangkut limbah harus menggunakan kereta dorong khusus Kereta dorong harus kuat, mudah dibersihkan, tertutup
Tidak boleh ada yang tercecer
Sebaliknya jalan pengangkut limbah berbeda dengan jalan pasien Gunakan alat pelindung diri ketika menangani limbah.
h. Treatment
Limbah infeksius dimasukkan dalam incenerator
Limbah non infeksius dibawa ketempat pembuangan limbah umum Limbah benda tajam dimasukkan dalam incenerator
Limbah cair dalam westafell diruang spoelhok Limbah Feces, urine kedalam WC
4.5. Penanganan Limbah Benda Tajam
Jangan menekuk atau mematahkan benda tajam
Jangan meletakkan limbah benda tajam sembarang tempat
Segera buang limbah benda tajam ke kontainer yang tersedia tahan tusuk dan tahan air dan tidak bisa dibuka lagi
Selalu buang sendiri oleh si pemakai
Tidak menyarungkan kembali jarum suntik habis pakai Kontainer benda tajam diletakkan dekat lokasi tindakan
4.6. Penanganan limbah pecahan kaca
Gunakan sarung tangan rumah tangga
Gunakan kertas koran untuk mengumpulkan pecahan benda tajam tersebut, kemudian bungkus dengan kertas
Masukkan dalam kontainer tahan tusukan beri label
4.7. Unit Pengelolaan Limbah Cair Kolam stabilisasi air limbah Kolamoksidasi air limbah
Sistem proses pembusukan anaerob Septik tank
4.8. Pembuangan Limbah Terkontaminasi
Menuangkan cairan atau limbah basah ke sistem pembuangan kotoran tertutup
Insinerasi (pembakaran) untuk menghancurkan bahan-bahan sekaligus mikroorganisme nya. Ini merupakan metode terbaik untuk pembuangan limbah terkontaminasi. Pembakaran juga akan mengurangi volume limbah dan memastikan bahwa bahan-bahan tersebut tidak akan dijarah dan dipakai ulang. Bagaimanapun juga pembakaran akan dapat mengeluarkan kimia beracun ke udara.
Mengubur limbah terkontaminasi agar tidak tersentuh lagi
4.9. Cara penanganan limbah terkontaminasi
Untuk limbah terkontaminasi, pakailah wadah plastik atau disepuh logam dengan tutup yang rapat.
Gunakan wadah tahan tembus untuk pembuangan semua benda-benda tajam
Tempatkan wadah limbah dekat dengan lokasi terjadinya limbah itu dan mudah dicapai oleh pemakai.
Peralatan yang dipakai untuk mengumpulkan dan mengangkut limbah tidak boleh dipakai untuk keperluan lain diklinik atau rumah sakit.
Cuci semua wadah limbah dengan larutan pembersih disinfektan dan bilas teratur dengan air
Jika mungkin, gunakan wadah terpisah untuk limbah yang akan dibakar dan yang tidak akan dibakar sebelum dibuang.
Gunakan alat perlindungan diri (APD) ketika menangani limbah
Cuci tangan atau gunakan penggosok tangan antiseptik berbahan dasar alkohol tanpa air setelah melepaskan sarung tangan apabila menangani limbah.
4.10. Cara Pembuangan Limbah
a. Enkapluasi : dianjurkan sebagai cara termudah membuang benda-benda tajam. Benda tajam dikumpulkan dalam wadah tahan tusukan dan antobocor. Sesudah ¾ penuh, bahan seperti semen, pasir, tau bahan-bahan menjadi padat dan kering., wadah ditutup, disebarkan pada tanah rendah, ditimbun dan dapat dikuburkan. Bahan-bahan sisa klimia dapat dimasukkan bersama dengan benda-benda tajam.
b. Insinerasi adalah proses dengan suhu tinggi untuk mengurangi berat dan isi limbah. Pross ini biasanya dipilih untuk menangani limbah yang tidak dapat didaur ulang, dipakai lagi, atau dibuang ke tempat pembuangan limbah atau tempat kebersihan pealatan tanah.
c. Pembakaran terbuka tidak dianjurkan karena berbahaya, batas pandangan tidak jelas, dan angin dapat menyebarkan limbah kesekitar kemana-mana d. Mengubur limbah difasilitasi kesehatan dengan sumber terbatas,
penguburan limbah secara aman pada atau dekat fasilitas mungkin merupakan satu-satunya alternatif untuk pembuangan limbah. Caranya : buat lubang sedalam 2,5m, setiap tinggi limbah 75cm ditutupi kapur tembok, kemudian diisi lagi dengan limbah sampai 75 cm ditutupi kapur tembok, kemudian diisi lagi dengan limbah samapai 75cm, kemudian dikubur. Untuk mengurangi risiko dan polusi lingkungan, beberapa aturan dasar adalah :
Batas akses ketempat pembuangan limbah tersebut
Tempat penguburan sebaiknya dibatasi dengan lahan dengan permeabilitas rendah (seperti tanah liat), jika ada
Pilih tempat berjarak setidak-tidaknya 50 meter dari sumber air untuk mencegah kontaminasi permukaan air
Tempat penguburan harus terdapat pengaliran yang baik, lebih rendah dari sumur, bebas genangan air dan tidak didaerah rawan banjir.
e. Membuang limbah berbahaya : bahan-bahan kimia termasuk sisa-sisa bahan-bahan sewaktu pengepakan, bahan-bahan kadaluarsa atau kimia dekomposisi, atau bahan kimia tidak dapat dipakai lagi. Bahan kimia yang tidak terlalu banyak dapat dikumpulkan dalam wadah dengan limbah