BAB II
TINJAUAN PUSTAKA
II.1. Sindroma Koroner Akut
II.1.1. Definisi
Organisasi kesehatan dunia memprediksi bahwa penyakit
kardiovaskuler, terutama SKA akan menjadi penyebab utama morbiditas dan
mortalitas di negara-negara berkembang sebelum tahun 2020 (Katz,2006).
World Health Organization (WHO)
(Tunstall H dkk,1994) dan
American Heart
Association (AHA)
pada akhir tahun 1950 menegakkan diagnosis SKA
berdasarkan 2 dari 3 kriteria yaitu manifestasi klinis nyeri dada, gambaran
EKG dan penanda enzim jantung (Luepker,2003).
Sindroma Koroner Akut (SKA) terdiri dari infark miokard akut
(IMA) disertai elevasi segmen ST (IMA STE), IMA tanpa elevasi segmen ST
(IMA non STE) dan angina pektoris tak stabil (APTS) (Braunwald,1989;
Christopher PC,2005).
Walaupun presentasi klinisnya berbeda tetapi memiliki
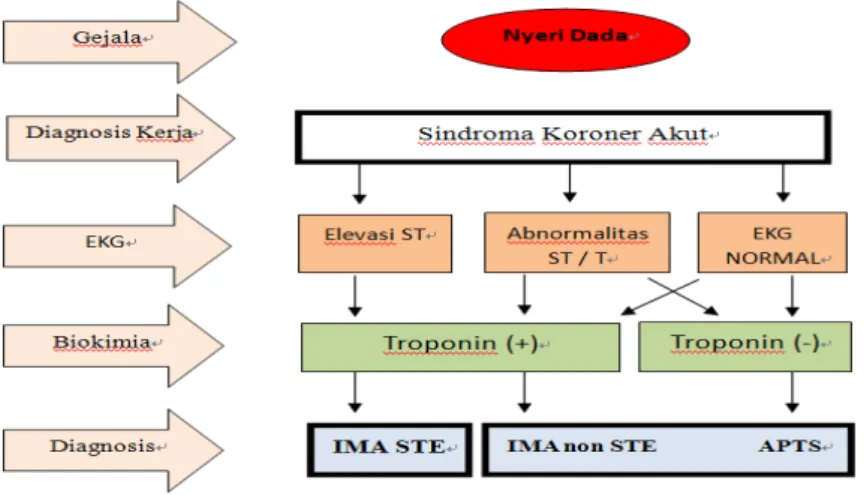
kesamaan patofisiologi (Libby,1995). Jika troponin T atau I positif tetapi
tanpa gambaran ST elevasi disebut IMA non STE dan jika troponin negatif
disebut APTS seperti yang ditunjukkan pada gambar 1. (Hamm dkk,2004;
PERKI,2012)
American College of Cardiology (ACC)
menyatakan bahwa adanya
peningkatan enzim jantung yaitu troponin ataupun
creatine kinase
MB
(otot,otak) (Luciano,2005) walaupun hanya sedikit merupakan penanda adanya
nekrosis miokard dan pasien harus dikategorikan sebagai IMA (Newby
dkk,2003).
Secara umum, IMA-STE menggambarkan oklusi koroner total akut
(Foo & De Bono,2000). Tujuan terapi adalah tindakan reperfusi segera,
komplit dan menetap dengan angioplasti primer (Levine dkk,2011) atau terapi
fibrinolitik (Antman dkk,2008). Sedangkan pada pasien dengan IMA non
STE/APTS, strategi awal pada pasien ini adalah meredakan iskemia dan gejala,
memantau pasien dengan EKG serial dan mengulangi pengukuran penanda
nekrosis miokard (Wright RS dkk,2011).
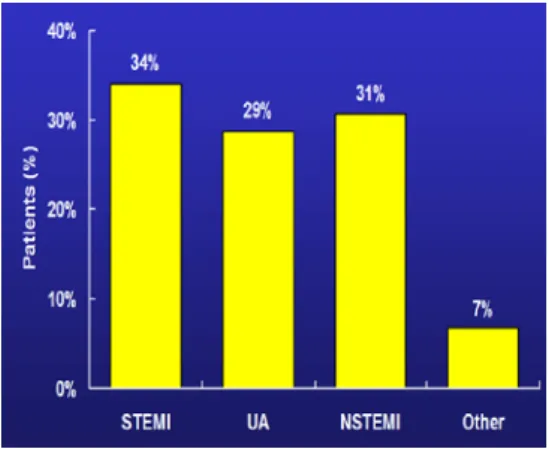
Data dari GRACE 2001, menunjukkan pasien yang datang ke rumah
sakit dengan keluhan nyeri dada ternyata yang terbanyak adalah IMA-STE
(34%), IMA non STE (31%) dan APTS (29%) (Budaj dkk,2003) seperti yang
ditunjukkan pada tabel 1.
II.1.2. Epidemiologi
Angka mortalitas dalam rawatan di rumah sakit pada IMA-STE
dibanding IMA non STE adalah 7% dibandingkan 4%, tetapi pada jangka
panjang (4 tahun), angka kematian pasien IMA non STE ternyata 2 kali lebih
tinggi dibanding pasien IMA-STE (Rationale and design of GRACE, 2001).
II.1.3. Patofisiologi
Lapisan endotel pembuluh darah yang normal akan mengalami kerusakan
oleh adanya faktor risiko antara lain, faktor hemodinamik seperti hipertensi,
zat-zat vasokonstriktor, mediator (sitokin) dari sel darah, asap rokok, peningkatan
gula darah dan oksidasi oleh
Low Density Lipoprotein-C
(LDL-C) (Libby,1995;
Hamm dkk,2004). Kerusakan ini akan menyebabkan sel endotel menghasilkan
cell molecule adhesion
seperti sitokin (interleukin-1), tumor nekrosis faktor
(TNF-
α), kemokin
(monocyte chemoatractant factor-I)
, dan
platelet derived
growth factor
. Sel inflamasi seperti monosit dan T-limfosit masuk ke permukaan
endotel dan bermigrasi dari endotelium ke sub endotel. Monosit kemudian
berproliferasi menjadi makrofag dan mengambil LDL teroksidasi yang bersifat
lebih aterogenik. Makrofag ini terus membentuk sel busa (Braunwald, 1989;
Libby,1995). LDL yang teroksidasi menyebabkan kematian sel endotel dan
menghasilkan respon inflamasi. Sebagai tambahan terjadi respon dari angiotensin
II yang menyebabkan gangguan vasodilatasi dan mengaktifkan efek protrombin
dengan melibatkan platelet dan faktor koagulasi. Akibat kerusakan endotel terjadi
respon protektif yang dipicu oleh inflamasi dan terbentuk lesi
fibrofatty
dan
fibrous.
Plak yang stabil bisa menjadi tidak stabil
(vulnerable)
dan mengalami
rupture (Libby, 1995).
Selanjutnya pada lokasi ruptur plak, berbagai agonis seperti kolagen,
adenosin diphosphate
(ADP), epinefrin dan serotonin memicu aktivasi trombosit,
yang selanjutnya akan memproduksi dan melepaskan tromboksan-A2
(vasokonstriktor lokal yang poten). Selain itu aktivasi trombosit memicu reseptor
glikoprotein II/IIIa yang mempunyai afinitas tinggi terhadap sekuen asam amino
pada protein adhesi yang larut
(integrin)
seperti faktor von Willebrand (vWF) dan
fibrinogen. Dimana keduanya adalah molekul multivalent yang dapat mengikat
platelet yang berbeda secara simultan, menghasilkan ikatan silang platelet dan
agregasi (Deckelbaum,1990; Foo dkk,2000).
Kaskade koagulasi diaktivasi oleh pajanan
tissue factor
pada sel endotel
yang rusak. Faktor VII dan X di aktivasi, mengakibatkan konversi protrombin
menjadi trombin yang kemudian mengkonversi fibrinogen menjadi fibrin. Arteri
koroner yang terlibat kemudian akan mengalami oklusi oleh trombus yang terdiri
dari agregat trombus dan fibrin (Findlay dkk, 2005; Braunwald, 1989).
Gambar 2. Patofisiologi aterosklerosis pada pembuluh darah (Findlay dkk,2005)
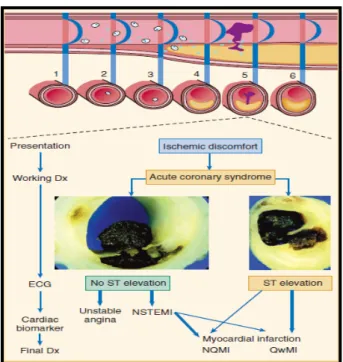
IMA STE umumnya terjadi jika aliran darah koroner menurun secara
mendadak setelah oklusi trombus pada plak aterosklerosis yang sudah ada
sebelumnya. Stenosis arteri koroner berat yang berkembang secara lambat
biasanya tidak memicu IMA STE karena timbulnya banyak kolateral sepanjang
waktu. Pada sebagian besar kasus, infark terjadi jika plak aterosklerotik
mengalami fisur, ruptur atau ulserasi dan jika kondisi ruptur lokal akan
menyebabkan oklusi arteri koroner. Penelitian histologi menunjukkan plak
koroner cenderung mengalami ruptur jika mempunyai
fibrous cap
yang tipis dan
inti kaya lipid. Pada IMA STE gambaran klasik terdiri dari
fibrin rich red trombus
yang dipercaya menjadi dasar sehingga IMA STE memberikan respon terhadap
terapi trombolitik (Gambar 3) ( Hamm dkk,2004)
Gambar 3. Patofisiologi terjadinya sindroma koroner akut (Hamm dkk,2004)
II.2. Faktor-faktor prognostik yang berperan terhadap mortalitas dan
morbiditas pada Sindroma Koroner Akut
II.2.1. Karakteristik Pasien
Data dari Amerika Serikat menunjukkan bahwa sebelum umur 60
tahun didapatkan 1 dari 5 laki-laki dan 1 dari 17 perempuan menderita SKA.
Ini berarti bahwa laki-laki mempunyai risiko 2-3 kali lebih besar dari
perempuan (Katz dkk,2006; Morrow dkk,2001).
Usia sering dihubungkan sebagai faktor determinan terhadap hasil
akhir pada kejadian SKA bahwa peningkatan usia dihubungkan dengan
peningkatan yang bermakna terhadap hasil akhir klinis (Jacobs dkk,1999;
Krumholz dkk, 1999). Pada penelitian GRACE ternyata menunjukkan bahwa
usia merupakan prediktor penduga yang independen terhadap kematian dalam
rawatan rumah sakit pada kejadian SKA dengan
odds ratio
1.70 setiap 10
tahun, dimana usia tua memiliki risiko tinggi kematian pada SKA
(Alexannder KP,2007). Penelitian yang dilakukan Antman dkk (2000)
menunjukkan hasil bahwa walaupun usia di atas 65 tahun merupakan bagian
dari penilaian skor risiko TIMI namun ternyata tindakan angiografi dan
revaskularisasi lebih sedikit dilakukan pada usia tua .
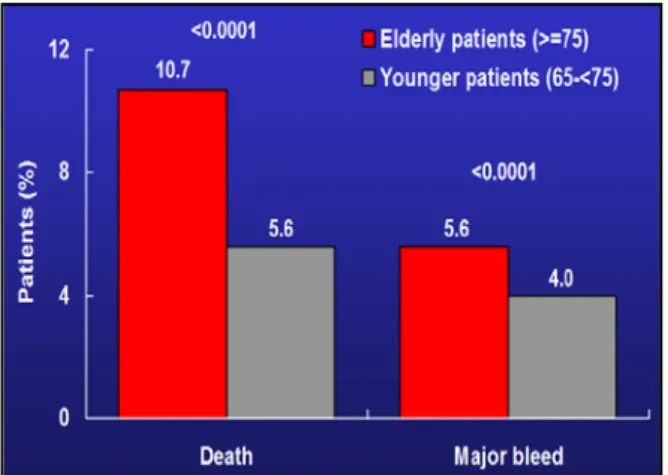
Hasil penelitian SPACE
di Arab Saudi menunjukkan bahwa pasien dengan usia
≥ 70 tahun memiliki
angka kematian di rumah sakit lebih tinggi (7%) dibandingkan dengan usia
< 70 tahun (1.6% - 3%) hal ini oleh karena pasien usia tua kurang mendapat
terapi secara agresif (Al-Saif dkk,2011)
.
Gambar 4. Faktor usia terhadap risiko kematian kardiovaskuler dan perdarahan mayor. (Budaj dkk,2003)
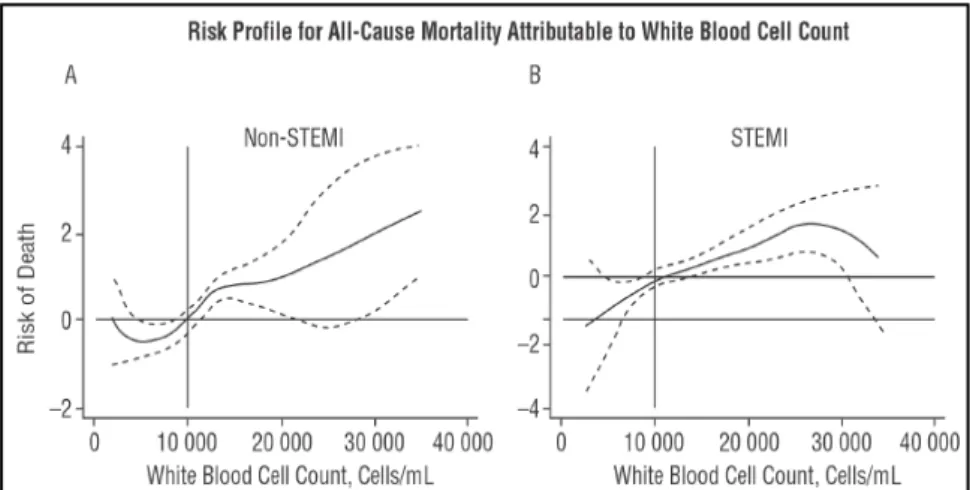
Cole dkk (1954) melaporkan bahwa pasien IMA yang datang ke
rumah sakit dengan kadar lekosit > 15.000/ml ternyata dalam 2 bulan
memiliki risiko kematian 4 kali lebih tinggi dibandingkan pasien IMA dengan
kadar lekosit yang normal (<10.000/ml). Peningkatan kadar lekosit
merupakan indikator inflamasi sistemik (Arnon dkk, 2002; Munir dkk, 2010)
dan telah diterima sebagai respon kejadian IMA serta merupakan prediktor
independen yang kuat untuk kematian jangka panjang pada IMA non STE
yang dilakukan tindakan revaskularisasi (Mueller dkk, 2003). Penelitian yang
dilakukan oleh Nunez J dkk,2005 juga menunjukkan bahwa peningkatan
kadar lekosit dalam darah sebagai salah satu prediktor jangka panjang
terhadap kejadian kematian kardiovaskuler (tabel 2).
Tabel 2 . Kadar lekosit berperan dalam risiko kematian jangka panjang pada IMA non STE (A) dan IMA STE (B). (Nunez J, 2005)
II.2.2. Faktor Risiko
Merokok merupakan faktor risiko mayor untuk terjadinya serangan
jantung dan stroke. Sekitar 24 % kematian akibat serangan jantung pada
laki-laki dan 11 % pada perempuan disebabkan karena kebiasaan merokok
(Huon dkk,2000).
Peningkatan kadar gula darah (hiperglikemia) pada saat serangan
nyeri dada merupakan faktor risiko independen yang kuat (Koon-Hou &
Topol EJ, 2000) dan prognostik yang jelek untuk pasien dengan SKA bahkan
pada pasien non diabetik (Bilal dkk,2007). Sean dkk (2007) menunjukkan
bahwa angka kematian dalam 30 hari lebih tinggi pada pasien diabetes
dibandingkan tanpa diabetes pada IMA non STE/APTS
(2.1% vs 1.1%,
P
<.001) dan IMA STE (8.5% vs 5.4%,
P
<.001).
Penelitian DIGAMI
(Malmberg dkk,1995) menunjukkan hasil bahwa pengontrolan metabolik
insulin secara intensif dengan mengunakan insulin dan infus glukosa pada
pasien dengan diabetes mellitus atau glukosa darah >11.0 mmol/l ternyata
memberikan keuntungan dalam menekan angka kematian setahun menjadi
lebih rendah (18.6% dibandingkan 26.1%).
tidak dilakukan terapi reperfusi ternyata didapatkan bermakna berhubungan
dengan peningkatan risiko kematian dalam 30 hari (tabel 3). Pada laki-laki
usia pertengahan (45-65 tahun) dengan tingkat serum kolesterol yang tinggi
(kolesterol : >240 mg/dL dan LDL kolesterol : >160 mg/dL) risiko terjadinya
SKA akan meningkat (Sacks dkk,1996).
Tabel 3. Analisis Univariat : prediktor kematian (Saman, 2007)
II.2.3. Manifestasi Klinis
Gambaran klinis awal sangat prediktif untuk prognosis awal.
Timbulnya gejala saat istirahat menandakan prognosis lebih buruk dibanding
gejala yang hanya timbul pada saat aktivitas fisik. Pada pasien dengan gejala
intermiten, peningkatan jumlah episode yang mendahului kejadian acuan juga
mempunyai dampak terhadap hasil akhir klinis. Adanya takikardia, hipotensi
atau gagal jantung pada saat masuk rumah sakit juga mengindikasikan
prognosis buruk dan memerlukan diagnosis serta tatalaksana
segera(PERKI,2012).Faktor risiko yang tinggi termasuk angina yang
memberat, nyeri dada yang berkelanjutan (> 20 menit), edema paru (Killip
klas
≥2 ), hipotensi dan aritmia seperti pada tabel 4. (Antman EM, 2005).
Tabel 4. Klasifikasi Killip terhadap angka kematian pada IMA-STE (Antman EM, 2005)
Scirica dkk (2002) melaporkan bahwa pasien dengan IMA non STE / APTS
yang mengalami serangan angina yang memberat akan memiliki risiko
kematian yang meningkat dalam 1 tahun.
II.2.4. Penanda Enzim Jantung
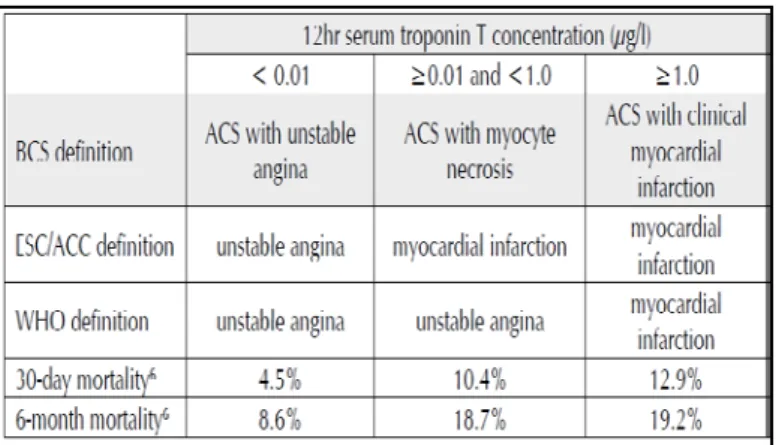
GRACE (2001) dan WHO (Tunstall dkk,1994) menggunakan kriteria
diagnostik dengan penanda enzim jantung untuk IMA dan APTS . Angka
kematian dalam 30 hari dan 6 bulan pada pasien SKA dijumpai signifikan
cukup tinggi dengan peningkatan kadar troponin yang tinggi pada pasien
dengan IMA non STE/APTS, seperti yang ditunjukkan pada tabel 5
(SIGN,2007). Troponin I atau T merupakan penanda biologis terpilih untuk
memprediksi hasil akhir klinis jangka pendek (30 hari) terkait IMA dan
kematian (PERKI,2012). Peningkatan kadar troponin merupakan prediktor
independen terhadap kematian 30 hari dan selama pengamatan jangka
panjang (1 tahun dan lebih). Nilai prognostik dari cTnT dan cTnI ternyata
sama (Ohman,1996; Luciano,2005). Peningkatan troponin dikaitkan dengan
prognosis yang lebih buruk. Pasien dengan IMA non STE jika disertai dengan
peningkatan kadar enzim jantung troponin dalam 12 jam, maka memiliki
risiko tinggi kejadian kematian (dalam 30 hari dengan angka kematian sampai
dengan 4 – 5 %) (Christenson RH,1998)
Tabel 5. Definisi dan prognosis SKA berdasarkan kadar serum enzim troponin T (SIGN,2007)
II.2.5. Elektrokardiografi
Gambaran EKG awal sangat berguna untuk menduga kejadian SKA.
Jumlah
lead
yang menunjukkan depresi ST dan magnitudonya, merupakan
indikasi adanya iskemia berat dan luas dan berkorelasi dengan prognosis
terhadap angka kematian dalam 1 tahun seperti yang di tunjukkan pada
tabel 6 (Hamm, 2004). Pemantauan segmen ST secara berkala pada EKG saat
istirahat memberi informasi prognostik tambahan, selain hasil troponin dan
variabel klinis lainnya (Hamm, 2004; PERKI,2012). Pada penelitian GRACE
(2001) juga dijumpai faktor yang berhubungan secara independen terhadap
peningkatan angka kematian yaitu pertambahan usia, klas Killip, peningkatan
denyut jantung, depresi segmen ST, tanda-tanda gagal jantung, tekanan darah
sistolik yang rendah, nyeri dada yang khas dan peningkatan enzim jantung.
Adanya gambaran segmen ST yang deviasi (Kaul dkk, 2003) merupakan
prediktor yang kuat untuk hasil akhir klinis dibandingkan dengan peningkatan
enzim jantung troponin pada pasien SKA (SIGN, 2007).
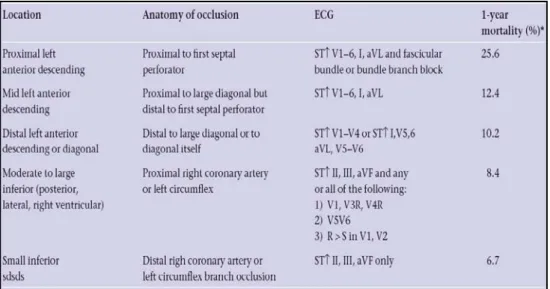
Tabel 6. Jumlah angka kematian dalam 1 tahun terhadap luasnya infark (Hamm,2004).
Penelitian dari
Fibrinolytic Therapy Trialists’ Collaboration (FTTC)
(1994) melaporkan bahwa gambaran EKG merupakan prediktor kematian
yang cukup memberikan manfaat apabila dijumpai adanya elevasi segmen-ST
atau
bundle branch block
yang dianggap baru. Go AS dkk (1998)
menunjukkan bahwa
right bundle branch block
(RBBB) ternyata banyak
dijumpai pada gambaran EKG namun memiliki angka kematian yang lebih
tinggi bila dibandingkan dengan
left bundle branch block
(LBBB).
II. 2.6. Stratifikasi risiko
Ada beberapa sistem penilaian stratifikasi risiko yang dapat
memprediksi kematian pada pasien dengan SKA yaitu
GRACE,TIMI,
PURSUIT
dan
FRISC
(Wallentin dkk, 2000) yang paling sering digunakan
adalah GRACE dan TIMI (Antman dkk, 2000)
.
Pada penilaian secara
prospektif, skor risiko GRACE memberikan stratifikasi paling akurat untuk
risiko pada saat awal rawat dan pulang, karena kekuatan diskriminatifnya
yang baik dan juga merupakan prediksi yang paling akurat terhadap hasil
akhir klinis dan digunakan sebagai data yang sah untuk penelitian-penelitian
selanjutnya (PERKI, 2012). Penerapan secara umum dan ketepatan hasil akhir
dari skor GRACE dapat digunakan sebagai stratifikasi risiko pada SKA.
Risiko skor TIMI untuk IMA non STE/APTS dibuat sebagai alat bantu
prognostik para klinisi (Antman dkk, 2000; Fransisco dkk, 2005) yang dapat
digunakan secara mudah dengan hanya menggunakan variabel-variabel dasar
(Morrow dkk, 2000) untuk mengevaluasi hasil akhir klinis jangka pendek (14
hari) dan jangka panjang (6 bulan) (Marc dkk, 2003). Nilai skor tersebut
dapat dihubungkan dengan luasnya penyempitan pada pembuluh darah
koroner (Lakhani dkk, 2010; Manoharan dkk, 2009)
Penentuan risiko berdasarkan skor risiko
Thrombolysis in
Myocardial Infarction (TIMI)
untuk IMA STE sebagai berikut (Morrow dkk,
2000) :
Tabel.7. A. Indikator klinis serta skor stratifikasi risiko pada IMA STE dan B. Angka kematian dalam 30 hari terhadap skor stratifikasi risiko. (Morrow DA, 2000)
Angka rata-rata kematian, IMA ataupun pasien dengan
revaskularisasi segera secara signifikan meningkat sesuai dengan peningkatan
jumlah skor risiko TIMI (Rathore dkk, 2005; Soiza dkk, 2006), mulai dari >
5% pada pasien dengan skor risiko 0-1 sampai dengan > 40% pada skor risiko
6 atau 7. (Marc dkk, 2003). Untuk IMA non STE/APTS, penilaian dibagi
menjadi skor 0-2 = risiko rendah, skor 3–4 = risiko sedang dan skor 5–7 =
skor tinggi. Penentuan risiko penting dilakukan untuk penentuan strategi
pengobatan (Antman dkk, 2000). Penentuan risiko berdasarkan skor risiko
TIMI untuk IMA non STE/ APTS seperti dalam tabel 8.
Tabel 8. Stratifikasi Risiko TIMI pada IMA STE (Morrow,2000)
Skor risiko TIMI untuk IMA STE (tabel 9) menunjukkan hubungan
yang kuat antara kematian dalam 30 hari, sebanyak > 40 kali lipat pada
kelompok dengan skor > 8 dibandingkan dengan skor 0. Sementara kelompok
skor > 5 hanya sebanyak 12% namun > 2 kali lipat dari jumlah populasi
(Morrow dkk, 2000)
Tabel 9. Hubungan antara skor TIMI pada IMA STE terhadap angka kematian dalam 30 hari (Morrow dkk,2000)
Pollack Jr dkk (2006) melakukan pemantauan dalam 30 hari
terhadap pasien dengan IMA non STE/ APTS yang datang ke unit gawat
darurat. Ternyata 43 pasien meninggal dalam 30 hari, 15 pasien kembali
masuk dengan IMA, 14 pasien dilakukan tindakan intervensi koroner
perkutan setelah berobat jalan, dan 10 pasien dilakukan tindakan CABG.
Hasil skor risiko TIMI saat pasien tiba di unit gawat darurat ternyata
menunjukkan korelasi terhadap hasil akhir klinis dalam 30 hari (tabel 10;
chi-square
, p < 0.001 dan Cochran-Armitage
trend test
, p < 0.001)
Tabel 10 . Hubungan antara skor TIMI pada IMA non STE /APTS terhadap angka kematian dan revaskularisasi dalam 30 hari (Pollack Jr,2006)
II.2.7. Komplikasi
Pasien dengan irama atrial fibrilasi (AF) yang baru muncul setelah
serangan IMA menunjukkan peningkatan angka risiko kejadian
kardiovaskuler dan kematian. AF merupakan aritmia yang paling sering
muncul setelah serangan IMA dan menjadi prediktor utama untuk hasil akhir
klinis pada pasien dengan SKA.
(Antoni dkk, 2010). Hasil GRACE
menunjukkan bahwa persentase kejadian kematian lebih tinggi pada IMA non
STE dibandingkan dengan IMA STE (13% vs 8%), namun pada kejadian
masuk kembali ke rumah sakit dijumpai persamaan persentase antara IMA
non STE dan APTS (20%) (gambar 5).
Gambar 5 . Hasil akhir klinis : mulai rawatan sampai jangka waktu 6 bulan (GRACE,1999)
II.2.8. Penatalaksanaan Sindroma Koroner Akut
II.2.8.1. Kombinasi pemberian aspirin dan clopidogrel
Pada penelitian CURE (Fox dkk, 2004) kombinasi aspirin (300 mg
saat awal dan 75-150 mg setiap hari) dan clopidogrel (300 mg saat awal dan
75 mg setiap hari) ternyata jauh lebih efektif dibandingkan dengan pemberian
aspirin tunggal. Manfaat kombinasi aspirin dan clopidogrel terlihat dalam 24
jam dan ternyata mengurangi kejadian infark miokard berulang atau iskemik
berulang (Yusuf dkk, 2003). Bila dibandingkan dengan plasebo, pemberian
aspirin ternyata bermakna untuk mengurangi rerata angka kejadian
kardiovaskuler (kematian kardiovaskuler, infark miokard yang tidak fatal dan
non-fatal stroke) pada pasien dengan APTS (
absolute risk reduction
; RR
5.3%,
relative
RR 46%) dan mengurangi hampir sepertiga angka kematian
(
absolute
RR 3.8%,
relative
RR 30%) pada pasien dengan IMA.
(Antithrombotic Trialists’ Collaboration, 2002).
Penelitian CLARITY-TIMI 28 (clopidogrel 300 mg saat awal dan
75 mg setiap hari) dan COMM IT/CCS (clopidogrel 75 mg setiap hari) pada
pasien dengan IMA STE memberikan hasil yang menurunkan angka kematian
bila dengan pemberian kombinasi aspirin dan clopidogrel dibandingkan
dengan hanya pemberian aspirin tanpa adanya komplikasi perdarahan mayor
(Fox dkk, 2004; Sabatine dkk, 2005)
II.2.8.2. Beta Blocker
Meta analisis kecil pada pasien APTS memberikan hasil bahwa beta
blocker akan menurunkan rata-rata progresi kejadian infark miokard sebesar
13% (Yusuf dkk, 1998). Penelitian meta analisis dari COMMIT/CCS dengan
pemberian beta blocker lebih awal pada pasien IMA STE dengan Killip klas I
(tidak ada tanda gagal jantung) disertai dengan tekanan darah sistolik > 105
mmHg dan denyut jantung > 65 kali/menit memperlihatkan bahwa pemberian
intravena yang diikuti pemberian oral akan menurunkan angka kematian
(
absolute
RR 0.7%,
relative
RR 13%), kejadian infark berulang (
absolute
RR
0.5%,
relative
RR 22%) dan serangan jantung (
absolute
RR 0.7%,
relative
RR 15%) (Chen dkk, 2005).
II.2.8.3. Terapi Antikoagulan
Pada pasien dengan IMA non STE, pemberian
unfractionated
heparin (UFH)
dalam 48 jam ternyata mengurangi angka kematian ataupun
infark miokard (
absolute
RR 2.5%;
relative
RR 33%). Pada pasien dengan
IMA STE, pemberian UFH yang diikuti dengan aspirin dan trombolitik
dengan agen spesifik –fibrin, ternyata memberikan hasil yang cukup baik
dengan menurunnya angka kejadian infark ulangan (0.3%
absolute
RR) dan
kematian (0.5%
absolute
RR) (Eikelboom dkk, 2000).
Penelitian secara RCT membandingkan pemberian
low molecular
weight heparin
(LMWH) dengan UFH pada IMA STE menunjukkan
beberapa manfaat pada penggunaan LMWH, terutama enoxaparin (Wong dkk,
2003). Secara meta analisis memastikan bahwa pasien yang diterapi dengan
trombolitik, LMWH (enoxaparin) memiliki hasil akhir klinis yang jauh lebih
baik pada kasus IMA, (
absolute
RR 2.3%,
relative
RR 41%); iskemik
berulang (
absolute
RR 2.0%,
relative
RR 30%); kematian ataupun infark
berulang (
absolute
RR 2.9%,
relative
RR 26%); dan kematian atau iskemik
berulang (
absolute
RR 4.8%,
relative
RR 28%) tapi tidak ada penurunan pada
angka kematian bila dibandingkan dengan penggunaan UFH. (Theroux P,
2003).
Gambar 6 . Membandingkan enoxaparin dengan UFH sebagai terapi tambahan pada pasien dengan STEMI yang telah mendapatkan fibrinolitik. A. angka rerata hasil akhir klinis primer (kematian atau non-fatal MI) dalam 30 hari secara bermakna lebih rendah pada kelompok enoxaparin dibandingkan dengan UFH (9.9% versus 12%; P < 0.001 by the log-rank test). B. Angka rerata hasil akhir klinis sekunder (kematian, non-fatal MI atau revaskularisasi segera) dalam 30 hari secara bermakna lebih rendah pada kelompok enoxaparin dibandingkan dengan UFH (11.7% versus 14.5%; P < 0.001 by the log-rank test). Perbedaannya terlihat bermakna pada 48 jam pertama (6.1% pada kelompok UFH versus 5.3% pada kelompok enox; P = 0.02 dengan tes log-rank). (Antman EM, 2006.)
II.2.8.4. Terapi Reperfusi
Pasien IMA STE yang datang ke rumah sakit yang memiliki fasilitas
tindakan intervensi koroner perkutan (IKP) harus dilakukan tindakan IKP
primer dalam 90 menit saat kontak medis pertama kali diberikan (Klas I,
Level of Evidence
:A). Pasien IMA STE yang datang ke rumah sakit yang
tidak memiliki fasilitas tindakan IKP dan tidak dapat dirujuk ke pusat IKP
dan tidak dapat dilakukan tindakan IKP dalam 90 menit saat kontak medis
pertama kali, harus diberikan terapi fibrinolitik dalam 30 menit setelah tiba di
rumah sakit, kecuali didapatkan kontraindikasi terapi fibrinolitik (Klas I,
Level of Evidence
:B) (Antman, 2007; Brodie dkk, 2001). Tujuannya adalah
untuk meningkatkan jumlah pasien yang mendapatkan tindakan IKP primer,
setidaknya 75% pasien dilakukan tindakan IKP dalam 90 menit setelah tiba di
rumah sakit, berdasarkan penggunaan strategi
evidenced-based
untuk
mengurangi keterlambatan (Bradley, 2006).
Meskipun ditemukan hubungan antara waktu pemberian terapi dan
hasil akhir klinis, hasil yang terbaik adalah pemberian trombolisis dalam jam
pertama saat pasien tiba di rumah sakit (Milaveta JJ, 1998; David OW, 2004) .
Hal ini juga ditunjukkan pada hasil penelitian yang dilakukan oleh De Luca,
dkk (2004) bahwa keterlambatan 30 menit dalam pemberian terapi reperfusi
akan memberikan 7,5% angka kematian dalam 1 tahun. Salah satu hal yang
penting adalah bahwa waktu untuk pemberian terapi dipengaruhi oleh
beberapa faktor, termasuk usia lanjut, jenis kelamin perempuan dan riwayat
diabetes ataupun tindakan revaskularisasi sebelumnya.
Pasien dengan SKA yang tidak mendapatkan terapi reperfusi
ternyata menunjukkan angka risiko kematian yang lebih tinggi. Pada pasien
IMA STE ternyata hal ini sangat mempengaruhi hasil akhir jangka pendek
dan jangka panjang (David OW,2004).
Gambar 7. Hubungan antar onset nyeri dada terhadap angka keberhasilan terapi reperfusi.(Boersma dkk, 1996)
Pada gambar 7 menunjukkan pentingnya kecepatan waktu yang
untuk tindakan reperfusi pada pasien dengan IMA STE ternyata dapat
menyelamatkan pasien. Data menunjukkan bahwa dari 1000 pasien hidup
yang diterapi dengan fibrinolitik bila dibandingkan dengan plasebo
keberhasilan terapi ternyata dipengaruhi oleh cepatnya pemberian setelah
onset nyeri dada timbul. Oleh karena angka keberhasilan hidup setelah
pemberian fibrinolitik adalah maksimal 4 jam, maka hal tersebut menjadi
“golden hour”
untuk reperfusi farmakologis (Carlo DM,2011). Dibandingkan
dengan placebo, terapi trombolitik akan mengurangi angka kematian dalam
35 hari (1.9%
absolute
RR, 18%
relative
RR) pada pasien dengan IMA STE
(Boersma dkk, 1996; van Der Welf, 2003)
Gambar 8. Hasil Meta analisis waktu terhadap pemberian terapi pada Fibrinolitik dan IKP (Zijlstra dkk,2002)
5.4 7.3 14.6 5.1 6.1 6.7 0 2 4 6 8 10 12 14 16 < 2 hrs (424/414) 2-4 hrs (523/512) > 4 hrs (315/297) D eat h at 6 m on th s (% )
TIme from Sx Onset to Randomization
Pemberian trombolitik dapat mengurangi angka kematian dalam 35
hari (1.9%
absolute
RR , 18%
relative
RR ) pada pasien dengan IMA STE
dengan onset < 12 jam (FTT,1998)
Beberapa penelitian terhadap
rescue
IKP dibandingkan dengan terapi
konservatif setelah trombolitik yang tidak berhasil memberikan hasil
penurunan angka kejadian gagal jantung yang berat (
absolute
RR 8%,
relative
RR 68%) dan penurunan angka kematian dalam 1 tahun pada pasien dengan
IMA (
absolute
RR 5%,
relative
RR 38%). Penelitian secara acak antara
rescue
IKP terhadap elektif IKP (rata-rata 12 hari setelah serangan IMA)
memberikan hasil bahwa tindakan
rescue
IKP menunjukkan adanya
penurunan angka kematian, serangan infark berulang, revaskularisasi dan
kejadian iskemik dalam 6 bulan (
absolute
RR 25%,
relative
RR 49%). (FTT
Group, 1994). Pasien dengan IMA STE onset dalam 6 jam, yang gagal
dilakukan trombolitik, harus segera dilakukan
rescue
IKP (Levine dkk, 2011;
Sohby dkk, 2010). Pasien dengan IMA non STE risiko sedang atau tinggi
untuk angka kejadian serangan kardiovaskuler berulang harus dilakukan
tindakan angiografi koroner dan revaskularisasi (Wright RS dkk, 2011)
Dari penelitian GUSTO I terhadap kejadian 30 hari kematian
menunjukkan hasil bahwa umur (31.2%) berperan cukup penting untuk
kejadian SKA, kemudian tekanan darah sistolik (24%), klas Killip (15%) dan
denyut jantung (12%) secara statistik ternyata bermakna. Faktor risiko
hipertensi (0.6%) dan riwayat penyakit kardiovaskuler sebelumnya (0.4%)
hanya memiliki persentase yang kecil.
II.6. Kerangka Teori
SINDROMA KORONER AKUT ENZIM JANTUNG EKG NYERI DADA TIPIKAL ANGINA PEKTORIS TAK STABILIMA STE
IMA non STE
MORTALITAS DAN MORBIDITAS
Tunstall dkk (1994): definisi WHO dalam menegakkan diagnosis SKA adalah dijumpai 2 dari 3 kriteria
Antman dkk (2008) : usia, jenis kelamin, peningkatan enzim jantung, manifestasi klinis yang berat, nilai risiko skor stratifikasi yang tinggi, pemberian terapi reperfusi yang terlambat serta komplikasi perdarahan dapat menyebabkan kejadian mortalitas dan morbiditas pada pasien IMA STE.
Wright dkk (2007) : usia, jenis kelamin, peningkatan enzim jantung, perubahan ST deviasi yang luas pada rekaman EKG, nilai risiko skor stratifikasi yang tinggi komplikasi aritmia serta pemberian terapi yang tidak cepat dan adekuat dapat menyebabkan kejadian mortalitas dan morbiditas pada pasien IMA non STE/ APTS.
II.7. Kerangka Konsep
MORTALITAS DAN
MORBIDITAS
• Usia • Jenis Kelamin • Faktor risiko • Killip Klas III-IV• Peningkatan enzim jantung • Aritmia
• Nilai risiko TIMI • Komplikasi
• Pemberian terapi & tindakan reperfusi