BAB II TINJAUAN TEORI
A. KONSEP DASAR 1. Kehamilan
a. Pengertian
Menurut Federasi Obstetri Ginekologi Internasional, kehamilan didefinisikan sebagai fertilisasi atau penyatuan dari spermatozoa dan ovum dan dilanjutkan dengan nidasi atau implantasi. Bila dihitung dari saat fertilisasi hingga lahirnya bayi, kehamilan normal akan berlangsung dalam waktu 40 minggu atau 10 bulan lunar atau 9 bulan menurut kalender internasional. Kehamilan terbagi dalam 3 trimester, dimana trimester kesatu berlangsung dalam 12 minggu, trimester kedua adalah 15 minggu (minggu ke 13 hingga ke 27), dan trimester ketiga adalah 13 minggu (minggu ke 28 hingga ke 40) (Adrians, 2008).
berlangsung dalam waktu 40 minggu. Kehamilan dibagi menjadi 3 trimester diantaranya dimulai dari trimester I berlangsung dalam 12 minggu, trimester ke II dalam 15 minggu (minggu 13 hingga 27), dan trimester ke III dalam 13 minggu (minggu 28 hingga ke-40).
b. Tanda kemungkinan kehamilan
Tanda-tanda kemungkinan kehamilan menurut Ambarwati (2009) adalah sebagai berikut:
1) Perut membesar
Setelah kehamilan 14 minggu, rahim dapat diraba dari luar dan mulai pembesaran perut.
2) Uterus membesar
Terjadi perubahan dalam bentuk, besar, dan konsistensi dari rahim. Pada pemeriksaan dalam dapat diraba bahwa uterus membesar dan bentuknya makin lama makin bundar.
3) Tanda Hegar
Konsistensi rahim dalam kehamilan berubah menjadi lunak, terutama daerah ismus. Pada minggu-minggu pertama ismus uteri mengalami hipertrofi seperti korpus uteri. Hipertrofi ismus pada triwulan pertama mengakibatkan ismus menjadi panjang dan lebih lunak.
Perubahan warna menjadi kebiruan atau keunguan pada vulva, vagina, dan serviks. Perubahan warna ini disebabkan oleh pengaruh hormon estrogen.
5) Tanda Piscaseck
Uterus mengalami pembesaran, kadang-kadang pembesaran tidak rata tetapi di daerah telur bernidasi lebih cepat tumbuhnya. Hal ini menyebabkan uterus membesar ke salah satu jurusan hingga menonjol jelas ke jurusan pembesaran.
6) Tanda Braxton-Hicks
Bila uterus dirangsang mudah berkontraksi. Tanda khas untuk uterus dalam masa hamil. Pada keadaan uterus yang membesar tetapi tidak ada kehamilan misalnya pada mioma uteri, tanda Braxton-Hicks tidak ditemukan.
7) Teraba ballotemen
Merupakan fenomena bandul atau pantulan balik. Ini adalah tanda adanya janin di dalam uterus.
8) Reaksi kehamilan positif
Cara khas yang dipakai dengan menentukan adanya human chorionic gonadotropin pada kehamilan muda adalah air kencing pertama pada pagi hari. Dengan tes ini dapat membantu menentukan diagnosa kehamilan sedini mungkin.
Menurut Prawiroharjo (2010) komplikasi yang dapat terjadi dalam kehamilan adalam sebagai berikut :
1) Hiperemesis gravidarum
Mual muntah dan muntah (emesis gravidarum) terjadi pada pagi hari. Gejala ini kurang lebih terjadi sampai 6 minggu setelah hari pertama haid terakhir dan berlangsung selama kurang lebih 10 minggu.
2) Pre eklamsia dan ekslamsia
Pre eklamsia merupakan penyakit dengan tanda-tanda hipertensi, odema dan proteinuria. Eklamsia biasanya timbul pada wanita atau dalam nifas dengan tanda-tanda pre eklamsia dan timbul serangan kejang dan koma.
3) Abortus
Pengeluaran hasil konsepsi sebelum janin hidup diluar kandungan. 4) Persalinan preterm
Persalinan yang terjadi pada 37 minggu atau kurang merupakan hal yang berbahaya karena mempunai dampak yang potensial meningkatkan kamatian perianal.
5) Perdarahan
menyebebkan nadi meningkat, tekanan darah menurun, sampai jatuh kedalam keadaan syok (Maryunani, 2009).
2. Abortus a. Pengertian
Abortus adalah dikeluarkannya hasil konsepsi sebelum mampu hidup diluar kandungan dengan berat badan kurang dari 1000 gram atau kehamilan kurang dari 28 minggu (Chandranita, 2010). Abortus ialah berakhirnya suatu kehamilan yang diakibatkan oleh faktor-faktor tertentu pada atau sebelum kehamilan atau keluarnya hasil konsepsi sebelum mampu hidup diluar kandungan dengan berat badan kurang dari 1000gr atau umur kehamiln kurang dari 28 minggu (Manuamba 2010).
Abortus merupakan pengeluaran hasil konsepsi sebelum janin dapat hidup diluar kandungan dengan berat badan dibawah 500 gram atau umur kehamilan kurang dari 20 minggu (Nanny, 2011). Peneliti mengambil kesimpulan bahwa abortus merupakan pengeluaran hasil konsepsi dengan umur kehamilan kurang dari 28 minggu sebelum janin dapat bertahan hidup.
b. Macam-macam abortus
1) Abortus spontan terjadi secara alamiah tanpa interfensi luar (buatan) untuk mengakhiri kehamilan tersebut. Berdasarkan gambaran kliniknya abortus dapat dibagi menjadi (Prawirohardjo, 2010):
a) Abortus completus (keguguran lengkap) adalah pengeluaran semua hasil konsepsi dengan umur kehamilan > 20 minggu kehamilan lengkap.
b) Abortus insipiens adalah perdarahan intrauterin sebelum kehamilan lengkap 20 minggu dengan dilatasi serviks berlanjut tetapi tanpa pengeluaran hasil konsepsi atau terjadi pengeluaran sebagian atau seluruhnya.
c) Abortus incomplit adalah pengeluaran sebagian tetapi tidak semua hasil konsepsi pada umur >20 minggu kehamilan lengkap.
d) Abortus imminens adalah perdarahan intrauteri pada umur < 20 minggu kehamilan lengkap dengan atau tanpa kontraksi uterus, tanpa dilatasi serviks dan tanpa pengeluaran hasil konsepsi. Hasil kehamilan yang belum viabel berada dalam bahaya tetapi kehamilannya terus berlanjut.
f) Abortus habitualis adalah kehilangan 3 atau lebih hasil kehamilan secara spontan yang belum viabel secara berturut-turut.
g) Abortus infeksiosus adalah abortus yang disertai infeksi genetalia interna sedangkan abortus sepsis adalah abortus terinfeksi dengan penyebaran bakteri melalui sirkulasi ibu. 2) Abortus Provocatus
Abortus provocatus adalah tindakan abortus yang disengaja dilakkukan untuk menghilangkan kehamilan sebelum umur 28 minggu atau berat janin 500 gram, abortus ini dibagi lagi menjadi sebagai berikut (Manuaba, 2010):
a) Abortus medisinalis adalah abortus yang dilakukan atas dasar indikasi vital ibu hamil jika diteruskan kehamilannya akan lebih membahayakan jiwa sehingga terpaksa dilakukan abortus buatan. Tindakan itu harus disetujui oleh paling sedikit tiga orang dokter.
b) Abortus kriminalis adalah abortus yang dilakukan pada kehamilan yang tidak diinginkan, diantaranya akibat perbuatan yang tidak bertanggung jawab, sebagian besar dilakukan oleh tenaga yang tidak terlatih sehingga menimbulkan komplikasi. c. Etiologi Abortus
1) Umur
Resiko abortus semakin tinggi dengan semakin bertambahnya usia ibu. Insiden abortus dengan trisomi meningkat dengan bertambahnya usia ibu. Resiko ibu mengalami aneuploidi yaitu diatas 35 tahun karena kelainan kromosom akan meningkat pada usia diatas 35 tahun.
2) Kelainan Pertumbuhan Hasil Konsepsi
Kelainan pertumbuhan hasil konsepsi dapat menyebabkan kematian janin dan cacat bawahan yang menyebabkan hasil konsepsi dikeluarkan. Gangguan pertumbuhan hasil konsepsi dapat terjadi seperti:
a) Faktor kromosom, gangguan terjadi sejak semula pertemuan kromosom, termasuk kromosom seks.
b) Faktor lingkungan endometrium
c) Endometrium yang belum siap untuk menerima implantasi hasil konsepsi.
d) Gizi ibu kurang karena anemia atau jarak kehamilan terlalu pendek
3) Pengaruh luar
a) Infeksi endometrium, endometrium tidak siap menerima hasil konsepsi
4) Kelainan Pada Plasenta
a) Infeksi pada plasenta dengan berbagai sebab, sehingga plasenta tidak dapat berfungsi.
b) Gangguan pada pembuluh darah plasenta yang diantaranya pada penderita diabetes mellitus
c) Hipertensi menyebabkan gangguan peredaran darah plasenta sehingga menimbulkan keguguran.
5) Penyakit Ibu
Penyakit mendadak seperti pneumonia, tifus abdominalis, malaria, sifilis, anemia dan penyakit menahun ibu seperti hipertensi, penyakit ginjal, penyakit hati, dan penyakit diabetesmilitus. Kelainan yang terdapat dalam rahim. Rahim merupakan tempat tumbuh kembangnya janin dijumpai keadaan abnormal dalam bentuk mioma uteri, uterus arkuatus, uterus septus, retrofleksia uteri, serviks inkompeten, bekas operasi pada serviks (konisasi, amputasi serviks ), robekan serviks postpartum (Manuaba, 2010).
6) Riwayat Abortus
7) Faktor anatomi
Faktor anatomi dapat memicu terjadinya abortus pada 10-15% kejadian yang ditemukan. Kejaian abortus dapat diesabkan oleh beberapa faktor, salah satunya adalah sebgai berikut:
a) Lesi anatomi kongenital yaitu kelainan duktus mullerian (uterus bersepta) kelainan pada duktus ini biasanya terjadi abortus pada kehamilan trimester kedua
b) Kelianan kongenital arteri uterina yang membahayakan aliran darah endometrium
c) Kelainan yang didapat misalnya adhesi intrauterin (synechia), leimioma dan endometritis.
8) Faktor Infeksi
Infeksi termasuk yang diakibatkan oleh TORC (toksoplasma, rubella, cytomegalovirus) dan malaria. Infeksi intrauterin sering dihubungkan dengan abortus.
9) Obat-obatan rekreasional dan toksin lingkungan
d. Tanda dan Gejala Abortus Inkomplit
Abortus inkomplit ditandai dengan dikeluarkannya sebagian hasil konsepsi dari uterus, sehingga sisanya memberikan gejala klinis sebagai berikut (Soepardan, 2010):
1) Amenore
2) Perdarahan dapat dalam jumlah sedikit atau banyak, perdarahan biasanya dalam darah beku
3) Sakit perut dan mulas-mulas dan sudah keluar jarinan atau bagian janin
4) Pemeriksaan dalam didapatkan servik terbuka, pada palpasi teraba sisa-sisa jaringan dalam kantung servikalis atau kavum uteri.
Gejala lain dari abortus incomplit yang dapat muncul adalah sebagai berikut:
1) Perdarahan biasa sedikit/banyak dan biasa terdapat bekuan darah . 2) Rasa mules (kontraksi) tambah hebat.
3) Ostium uteri eksternum atau serviks terbuka.
4) Pada pemeriksaan vaginal, jaringan dapat diraba dalam cavum uteri atau kadang-kadang sudah menonjol dari eksternum atau sebagian jaringan keluar.
e. Komplikasi Abortus
Komplikasi yang berbahaya pada abortus ialah perdarahan, perforasi, infeksi dan syok, sebagai berikut (Walsh, 2008):
1) Perdarahan
Perdarahan dapat diatasi dengan pengosongan uterus dari sisa-sisa hasil konsepsi dan jika perlu pemberian transfuse darah. Kematian karena perdarahan dapat terjadi apabila petolongan tidak diberikan pada waktunya.
2) Perforasi
Perforasi uterus pada kerokan dapat terjadi terutama pada uterus dalam posisi hiperrentrofleksi.
3) Infeksi
Infeksi dalam uterus dan adneksa dapat terjadi dalam setiap abortus tetapi biasanya didapatkan pada abortus inkomplit yang berkaitan erat dengan suatu abortus yang tidak aman.
4) Syok
Syok pada abortus bias terjadi karena perdarahan (syok hemoragik) dan karena infeksi berat.
f. Patofisiologi Abortus
pada kehamilan kurang dari 8 minggu, villi khorialis belum menembus desidua serta mendalam sehingga hasil konsepsi dapat keluar seluruhnya. Apabila kehamilan 8-14 minggu villi khorialis sudah menembus terlalu dalam hingga plasenta tidak dapat dilepaskan sempurna dan menimbulkan banyak perdarahan dari pada plasenta. Apabila mudigah yang mati tidak dikeluarkan dalam waktu singkat, maka dia dapat diliputi oleh lapisan bekuan darah. Pada janin yang telah meninggal dan tidak dikeluarkan dapat terjadi proses modifikasi janin mengering dan karena cairan amion menjadi kurang oleh sebab diserap dan menjadi agak gepeng. Dalam tingkat lebih lanjut menjadi tipis. Kemungkinan lain pada janin mati yang tidak lekas dikeluarkan ialah terjadinya maserasi, kulit terkelupas, tengkorak menjadi lembek, perut membesar karena terasa cairan dan seluruh janin bewarna kemerah-merahan (Prawiroharjo, 2010).
g. Gambaran Klinis dan Penanganan Abortus Inkomplit
1) Gambaran klinis abortus inkomplit, pada pemeriksaan dapat dijumpai gambaran sebagai berikut (Prawiroharjo, 2010):
a) Kanalis servikalis terbuka
b) Dapat diraba jaringan dalam rahim atau kanalis servikalis c) Dengan pemeriksaan inspekulum perdarahan bertambah d) Terlambat haid atau amenorhe kurang dari 20 minggu
denyut nadi normal atau cepat dan kecil, suhu badan normal atau meningkat.
f) Rasa mulas atau kram perut, didaerah atas simfisis, sering nyeri pingang akibat kontraksi uterus.
2) Penanganan Abortus Inkomplit
a) Lakukan penilaian secara cepat mengenai keadaan umum pasien, termasuk tanda-tanda vital.
b) Pengawasan pernafasan (jika ada tanda-tanda gangguan pernafasan seperti adanya takipnea, sianosis) bebaskan saluran nafas dari sumbatan kemudian berikan bantuan oksigen.
c) Berikan cairan infus (D5% dan atau NaCl 0,9%). d) Lakukan pemeriksaan laboratorium
e) Periksa tanda-tanda syok (pucat, berkeringat banyak, pingsan, tekanan sistolik kurang 90 mmHg, nadi lebih 112 kali per menit).
f) Jika perdarahan banyak atau terus berlangsung dan usia kehamilan < 16 minggu, evakuasi sisa hasil konsepsi dengan: 1) Aspirasi Vacum Manual merupakan metode evakuasi yang
terpilih. Evakuasi dengan kuret tajam sebaiknya hanya dilakukan jika AVM tidak tersedia.
perlu) atau misoprostol 400 mcg per oral (dapat diulangi setelah 4 jam jika perlu).
g) Jika kehamilan > 16 mingguan)
1) Berikan infus oksitosin 20 unit dalam 500 ml cairan IV (garam fisiologis arau RL) dengan kecepatan 40 tetes / menit sampai terjadi ekspulsi konsepsi.
2) Jika perlu berikan misoprostol 200 mg pervaginam setiap 4 jam sampai terjadi ekspulsi hasil konsepsi(maksimal 80 mg) 3) Evakuasi sisa hasil konsepsi yang tertinggal dalam uterus 4) Pastikan untuk tetap memantau kondisi ibu setelah
penanganan.
h. Terapi abortus dengan kuretase
Kuratase adalah cara membersihkan hasil konsepsi dengan alat kuretase (sendok kerokan). Sebelum melakukan kuretase, penolong harus melakukan pemeriksaan dalam untuk menentukan letak uterus, keadaan serviks dan besarnya uterus (Manuamba, 2010):
1) Persiapan sebelum kuretase a) Persiapan penderita
b) Lakukanlah pemeriksan dalam: tekanan darah, nadi, keadaan jantung dan paru-paru
d) Persiapan alat-alat kuratase
Alat-alat kuretase hendaknya telah tersedia dalam bak alat dalam keadaan aseptik.
e) Penderita ditidurkan dalam posisi litotomi f) Persiapan untuk anastesi regional
2) Teknik kuretase a) Persiapan pasien
b) Lakukan pemeriksaan tanda-tanda vital, jantung dan paru-paru. c) Pasang infus
d) Tentukan letak rahim yaitu dengan melakukan pemeriksaan dalam alat-alat yang umumnya dipakai biasanya terbuat dari alat-alat metal. Alat yang akan dimasukan harus disesuaikan dengan letak rahim sehingga tidak terjadi salah arah.
e) Penduga rahim (sandage), masukanlah penduga rahim sesuai dengan letak rahim dan tentukan panjang atau dalamnya penduga rahim.
f) Kuretase, pakailah sendok kuretase yang agak besar. Memasukannya bukan dengan kekuatan dan melakukan kerokan biasanya mulailah dibagian tengah. Pakailah sendok kuretase yang tajam karena pada dinding rahim dalam.
kuretase dapat dipakai untuk membersihkan sisa-sisa yang ketinggalan saja.
3) Perawatan paska tindakan kuretase
a) Periksa kembali tanda vital pasien, segara lakukan tindakan dan beri instruksi apabila terjadi kelainan dan komplikasi b) Catat kondisi dan buat laporan tindakan
c) Buat instruksi pengbatan lanjutan dan pemantauan kondisi pasien
d) Beritahu kepada pasien dan keluarganya bahwa tindakan telah selesai dilakukan tetapi pasien masih memerlukan perlakuan e) Jelaskan pada petugas jenis perawatan yang masih diperlukan,
lama perawatan dan kondisi yang diharapkan. f) Kaji dan kontrol nyeri post tindakan invasif
3. Nyeri
a. Pengertian
Teori nyeri yang diterima saat ini salah satunya adalah teori Gate Control. Menurut teori ini, sensasi nyeri dihantar sepanjang saraf sensoris menuju ke otak dan hanya sejumlah sensasi atau pesan tertentu dapat dihantar melalui jalur saraf ini pada saat bersamaan. Teori Gate Control menyatakan bahwa sinaps pada akar dorsal yang dikenal sebagai substansia gelatinosa berperan sebagai gerbang yang dapat meningkatkan atau menurunkan rangsang nyeri dari saraf perifer ke otak. Gerbang ini terbuka atau tertutup tergantung input dari serabut saraf besar dan kecil. Peningkatan aktivitas serabut saraf kecil akan membuka gerbang dan menyebabkan sensasi nyeri sampai ke otak. Sedangkan peningkatan aktifitas serabut saraf besar akan menutup pintu gerbang sehingga sensasi nyeri tidak sampai ke otak (Guyton, l990 dalam Tamsuri, 2007).
b. Kalsifikasi Nyeri
Klasifikasi nyeri menurut Tamsuri (2007) dibedakan menjadi, yaitu:
1) Berdasarkan sumber nyeri
2) Berdasarkan lokasi nyeri
Nyeri yang dialami dapat disebabkan oleh hal-hal tertentu. Penyebab nyeri dibedakan menjadi 2 yaitu fisik dan psikogenik. Penyebab dari fisik merupakan nyeri yang berasal dari bagian tubuh seseorang dan ini terjadi karena stimulus fisik serta nyeri ini dapat dilihat secara langsung dari morfologi tubuh yang berubah (Contoh fraktur femur). Nyeri psycogenic terjadi karena sebab yang kurang jelas/susah diidentifikasi, bersumber dari emosi/ psikis dan biasanya tidak disadari (Contoh orang yang marah-marah, tiba-tiba merasa nyeri pada dadanya).
3) Berdasarkan lama/ durasi nyeri
Nyeri ini bisa berlangsung terus sampai kematian (Purwandari, 2008).
4) Berdasarkan Lokasi
Berdasarkan lokasinya nyeri dapat dikategorikan sebagai berikut (Purwandari, 2008):
a) Radiating pain merupakan nyeri yang diakibatkan oleh efek radio aktif pada bagian tubuh yang terkena paparannya. b) Cardiac pain yakni nyeri menyebar dari sumber nyeri ke
jaringan di dekatnya.
c) Refered pain yakni nyeri dirasakan pada bagian tubuh tertentu yang diperkirakan berasal dari jaringan penyebab d) Intractabel pain yakni nyeri yang sangat susah dihilangkan
(contoh: nyeri kanker maligna)
e) Phantom pain yakni sensasi nyeri dirasakan pada bagian tubuh yang hilang (contoh: bagian tubuh yang diamputasi) atau bagian tubuh yang lumpuh karena injuri medulla spinalis
c. Faktor-faktor yang mempengaruhi Respon Nyeri
Faktor-faktor yang dapat mempengaruhi nyeri pada pasien, yaitu (Tamsuri, 2007) :
1) Usia
sehingga perawat harus mengkaji respon nyeri pada anak. Pada orang dewasa kadang melaporkan nyeri jika sudah patologis dan mengalami kerusakan fungsi. Pada lansia cenderung memendam nyeri yang dialami, karena mereka mengangnggap nyeri adalah hal yang harus dijalani dan mereka takut kalau mengalami penyakit berat atau meninggal jika nyeri diperiksakan.
2) Jenis kelamin
Mengungkapkan laki-laki dan wanita tidak berbeda secara signifikan dalam merespon nyeri.
3) Ansietas
Cemas meningkatkan persepsi seseorang terhadap nyeri dan nyeri bisa menyebabkan seseorang cemas. Hal ini merupakan hubungan timbal balik yang dapat dialami penderita nyeri. Bayangan akan rasa nyeri yang hebat tentu saja membuat cemas.
4) Pengalaman masa lalu
Seseorang yang pernah berhasil mengatasi nyeri dimasa lampau, dan saat ini nyeri yang sama timbul, maka ia akan lebih mudah mengatasi nyerinya. Mudah tidaknya seseorang mengatasi nyeri tergantung pengalaman di masa lalu dalam mengatasi nyeri.
5) Dukungan keluarga dan sosial
tentang apa yang akan dialami dan kesembuhan yang akan diperoleh setelah menjalani terapi dapat lebih efektif dalam proses mengatasi nyeri yang dialami oleh pasien.
d. Pengukuran Intensitas Nyeri
Tipe nyeri tersebut juga berbeda pada setiap waktu, oleh karena itu perlu dilakukan waktu pengukuran yang berbeda. pengukuran nyeri pada saat belum dilakukan terapi dan setelah pemberian terapi kepada pasien. Ada 3 cara mengkaji intensitas nyeri yang biasanya digunakan, antara lain (Dinisari, 2006 ) :
1) Visual analog scale
Alat pengukuran nyeri efisien yang telah digunakan secara luas dalam penelitian dan pengaturan klinis. Visual analog scale merupakan alat dengan garis 10 cm, orientasi biasanya disajikan secara horisontal. Pasien diintruksikan untuk menandai baris dengan pensil dengan bentuk garis pada titik sesuai dengan nyeri yang dirasakan sekarang.
2) Verbal Numerical Rating Scale
Alat ini sebenarnya hampir sama dengan visual analog scale hanya saja alat ini terdapat score dari 0-10. Daerah yang sakit kemudian diberi skor sesuai dengan angka yang ada pada alat ukur tersebut. 3) Kategori sakit
tidak dapat dibayangkan. Intensitas nyeri mengacu pada kehebatan nyeri itu sendiri.
B. PROSES KEPERAWATAN
Proses keperawatan pada pasien dengan post kuret abortus inkomplit sebagai berikut :
1. Pengkajian
Pada anamnesis yang dikaji adalah keluhan utama, riwayat penyait sekarang, dan riwayat terdahulu.
2. Riwayat Kesehatan Klien
a. Keluhan yang paling sering muncul adalah pada pasien dengan post kuret abortus inkomplit
Keluhan Nyeri merupakan manisfestasi akibat adanya perlukaan didalam jaringan tubuh dalam hal ini adalah perlukaan di daerah rahim akibat adanya peluruhan hasil konsepsi.
b. Riwayat Penyakit Sekarang
Pengkajian yang berisi serangkaian pertanyaan tentang kronologis keluhan utama (Ardiansyah, 2012).
c. Riwayat Penyakit Keluarga
d. Pemeriksaan Fisik
Pada pemeriksaan umum terhadap asien gagal jantung, biasanya pasien memiliki kesadaran yang baik (compos mentis).
1) Sistem reproduksi
Pemeriksaan ini dilakukan untuk mengetahui TFU, keadaan vagina (lokea, DC, dan kebersihan) dan payudara (keadaan bentuk dan warna aerola)
2) Sistem kardiovaskuler
Pemeriksaan ini dilakukan untuk mengetahui tekanan darah, nadi dan suhu tubuh pasien.
3) Sistem perkemihan
Pemeriksaan ini dilakukan untuk mengetahui frekuensi BAK dan BaB pasien dalam satu hari, warna dan bau
4) Sistem gastrointestinal
Pemeriksan ini dilakukan untuk mengetahui pola makan pasien dan masalah pencernaan yang muncul pada pasien seperti porsi makan pasien, mual dan muntah.
5) Sistem neurologis
pemeriksaan ini dilakukan untuk mengetahui sistem nurologis pasien. 6) Sitem imunologis
7) Sistem integumen
Pemeriksaan yang dilakukan untuk mengetahui keadaan integument pasien seperti akral, elastisitas, warna dan turgor kulit
8) Sistem muskuloskeletal
Pemeriksaan ini dilakukan untuk mengetahui kekuatan otot, kelemahan dan kekakuan otot pasien
C. PATHWAY
D. DIAGNOSA KEPERAWATAN
a. Rumusan Diagnosa Keperawatan (NANDA)
1) Gangguan keseimbangan cairan dan elektrolit berhubungan dengan output yang berlebihan
2) Nyeri
a). Definisi : Pengalaman sensori dan emosional yang tidak menyenangakan yang muncul akibat kerusakan jaringan yang aktual dan potensial atau digambarkan dalam hal kerusakan sedemikian rupa yang tiba-tiba atau lambat dari intensitas ringan hingga berat dengan akhir yang dapat diantisipasi atau diprediksi dan berlangsung kurang dari 6 bulan.
b). Batasan Karakteristik : (1) Perubahan selera makan (2) Perubahan tekanan darah (3) Perubahan frekuensi jantung (4) Perubahan frekuensi pernafasan (5) Laporan isyarat
(6) Diaforesis
(7) Perilaku distraksi (berjalan mondar mandir, mencari orang lain, dan aktivitas yang berulang)
(8) Mengekspreksikan perilaku (gelisah, merengek, menangis) (9) Masker wajah (mata kurang bercahaya, tampak kacau,
(10) Sikap melindungi area nyeri
(11) Fokus menyempit (gangguan persepsi nyeri, hambatan proses berpikir, penurunan interaksi dengan orang dan lingkungan)
(12) Indikasi nyeri yang dapat diamati
(13) Perubahan posisi untuk menghindari nyeri (14) Sikap tubuh melindungi
(15) Dilatasi pupil
(16) Melaporkan nyeri secara verbal (17) Fokus pada diri sendiri
(18) Gangguan tidur c). Faktor yang Berhubungan :
(1) Agens cedera (biologis, zat kimia, fisik, psikologis) d). Intervensi yang Disarankan :
(1) Analgesic Administration (2210)
(2) Environmental Management Comfort (6482) (3) Medications Administration (2300)
(4) Medication Management (2380) (5) Pain Management (1400) 3) Gangguan mobilisasi fisik
b). Batasan Karakteristik : (1) Penurunan waktu reaksi
(2) Kesulitan membolak balik posisi
(3) Melakukan aktivitas lain sebagai pengganti pergerakan (4) Dispnea setelah beraktivitas
(5) Perubahan cara berjalan (6) Gerakan bergetar
(7) Keterbatasan kemampuan melakukan ketrampilan motorik halus
(8) Keterbatasan kemampuan melakukan ketrampilan motorik kasar
(9) Keterbatasan rentang pergerakan sendi (10) Tremor akibat pergerakan
(11) Ketidakstabilan postur (12) Pergerakan lambat c). Faktor yang Berhubungan :
(1) Intoleran aktivitas
(2) Perubahan metabolisme seluler (3) Ansietas
(4) Indeks massa tubuh diatas persentik ke 75 sesuai usia (5) Gangguan kognitif
(6) Kontraktur
(8) Fisik tidak bugar
(9) Penurunan ketahanan tubuh (10) Penurunan kendali otot (11) Penurunan masa otot (12) Penurunan kekuatan otot
(13) Kurang pengetahuan tentang nilai aktivitas fisik (14) Keadaan mood depresif
(15) Keterlambatan perkembangan (16) Ketidaknyamanan
(17) Dissue (18) Kaku sendi
(19) Kurang dukungan lingkungan (fisik atau sosial) (20) Ketrbatasan ketahanan kardiovaskular
(21) Kerusakan integritas struktur tulang (22) Malnutrisi
(23) Gangguan musculoskeletal (24) Gangguan neuromuscular (25) Nyeri
(26) Agens obat
(27) Program pembatasan gerak (28) Keengganan memulai pergerakan (29) Gaya hidup monoton
d). Intervensi yang Disarankan :
(1) Exercise Therapy Ambulation (0221) (2) Exercise Therapy Joint Mobility (0224) (3) Exercise Promotion (0200)
(4) Exercise Therapy Muscle Control (0226) (5) Energy Management (0180)
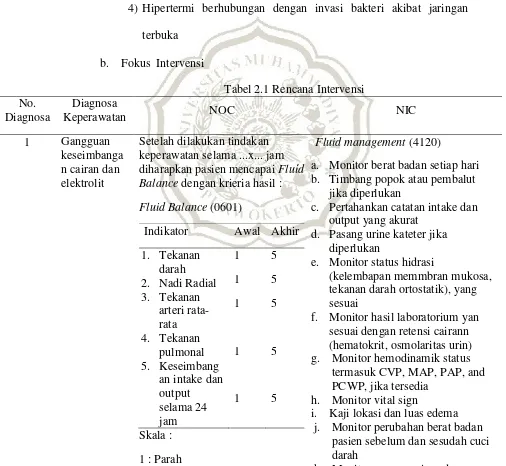
4) Hipertermi berhubungan dengan invasi bakteri akibat jaringan terbuka
b. Fokus Intervensi
Tabel 2.1 Rencana Intervensi No. keperawatan selama ...x... jam diharapkan pasien mencapai Fluid Balance dengan krieria hasil : Fluid Balance (0601)
Indikator Awal Akhir 1. Tekanan
a. Monitor berat badan setiap hari b. Timbang popok atau pembalut
jika diperlukan
c. Pertahankan catatan intake dan output yang akurat
d. Pasang urine kateter jika diperlukan
e. Monitor status hidrasi
(kelembapan memmbran mukosa, tekanan darah ortostatik), yang sesuai
f. Monitor hasil laboratorium yan sesuai dengan retensi cairann (hematokrit, osmolaritas urin) g. Monitor hemodinamik status
termasuk CVP, MAP, PAP, and PCWP, jika tersedia
h. Monitor vital sign
i. Kaji lokasi dan luas edema j. Monitor perubahan berat badan
2 : Berat 3 : Sedang 4 : Ringan 5 : Tidak ada
makanan yang tertelan
l. Kelola terapi IV, seperti yang ditentukan
m. Monitor status nutrisi n. Berikan cairan yang sesuai o. Berikan diuretik seperti yang
ditentukan
p. Berikan pendidikan kesehatan tentang keseimbangan cairan q. Kolaborasi dokter jika tanda
cairan berlebih muncul memburuk
Fluid monitoring (4310)
a. Tentukan riwayat jumlah dan tipe intake cairan dan eliminasi b. Tentukan kemungkinan faktor
resiko ketidakseimbangan cairan (hipertermia, terapi diuretik, kelainan renal, gagal jantung, diaporesis, disfungsi hati) c. Monitor berat badan
d. Monitor serum dan elektrolit urine
a. Monitor serum dan osmilali Monitor serum dan osmilalitas urine
b. Monitor BP, HR, dan RR c. Monitor darah orthostatic dan
perubahan irama jantung
d. Monitor parameter hemodinamik infasif
e. Catat secara akurat intake dan output
f. Monitor adanya distensi leher, oedem perifer dan penambahan BB
g. Monitor tanda dan gejala oedema h. Perhatikan ada atau tidak nya
vertigo yang meningkat
i. Kelola agen farmakologi untuk meningkatkan output urin j. Kelola cuci darah, yang sesuai,
catat respon pasien
2 Nyeri Akut Pain Level (2102)
Setelah dilakukan tindakan keperawatan selama ...x... jam diharapkan masalah nyeri klien teratasi dengan kriteria hasil :
Indikat frekuensi, kualitas, dan faktor presipitasi
2. Observasi reaksi non verbal dan ketidaknyamanan
3. Gunakan teknik komunikasi terapeutik untuk mengetahui pengalaman nyeri pasien 4. Kontrol lingkungan yang
dapat mempengaruhi seperti suhu ruangan, pencahayaan, dan kebisingan
5. Kurangi faktor presipitasi nyeri
6. Ajarkan teknik non farmakologi
7. Tingkatkan istirahat
8. Ciptakan lingkungan yang nyaman
9. Kolaborasi pemberian obat analgetik sesuai indikasi Analgesic administration (2210)
1. Monitor vital sign sebelum dan sesudah pemberian analgesic pertama kali 2. Cek riwayat alergi 3. Kolaborasikan analgesik
tergantung tipe dan beratnya nyeri
4. Berikan analgesic tepat waktu terutama saat nyeri hebat 5. Evaluasi efektivitas
analgesic, tanda, dan gejala 3 Hambatan
Mobilitas Fisik
Join Movement : Active
Setelah dilakukan tindakan keperawatan selama ...x... jam diharapkan masalah gangguan mobilitas fisik dapat teratasi
Exercise therapy : Ambulation (0221)
1. Monitor vital sign sebelum dan sesudah latihan dan lihat respon pasien saat latihan 2. Konsultasikan dengan terapi
dengan kriteria hasil :
Indikator Awal Akhir 1.Keseimba
ambulasi sesuai dengan kebutuhan
3. Bantu klien untuk menggunakan tongkat saat berjalan dan cegah terhadap cedera
4. Ajarkan pasien tentang teknik ambulasi
5. Kaji kemampuan pasien dalam mobilisasi
6. Latih pasien dalam pemenuhan kebutuhan ADLs secara mandiri sesuai kemampuan mendorong klien untuk meminta jika membutuhkan latihan, bantu identifikasi program latihan yang sesuai. 2. Perawatan bedrest:
- Pertahankan tempat tidur bersih dan nyaman. - Ubah posisi klien untuk
mencegah dekubitus - Berikan fasilitas pada klien
untuk aktivitas sesuai kesukaan klien di tempat tidur (membaca, dll)
3. Atur tempat klien atau posisi tubuh klien
4. Cegah faktor yang dapat memicu resiko injuri 5. Terapi latihan:
ambulasi/ROM:
atau kekuatan
- Berikan jadwal latihan aktivitas secara bertahap - Mulailah latihan dari gerakan
pasif menuju aktif pada semua ekstrimitas
- Sokong ekstrimitas pada
posisi fungsional
6. Evaluasi penggunaan alat bantu untuk pengaturan posisi selama periode keperawatan selama ...x... jam diharapkan hipertermi dalam batas normal dengan kriteria hasil : Rsik control: hyperthermia (3902)
5. Tidak ada keluhan
Fever treatment (3740)
1. Monitor suhu minimal tiap 2 jam 2. Monitor vital sign ( TD, nadi,
suhu, dan RR)
3. Monitor warna dan suhu kulit 4. Kompres pasien pada lipat paha
dan aksila
5. Tingkatkan intake cairan dan nutrisi
6. Ajarkan pasien dan keluarga untuk mempertahankan cairan dan nutrisi
7. Kolaborasi pemberian cairan intravena
8. Kolaborasi pemberian antipiretik
Temperature Regulation (3900) 1. Ukur suhu sesering mungkin 2. Monitor tanda-tanda hipertermi
dan hipotermi
3. Monitor warna dan suhu kulit 4. Berikan anti piretik
5. Selimuti pasien untuk mencegah hilangnya kehangatan tubuh 6. Ajarkan pada pasien cara