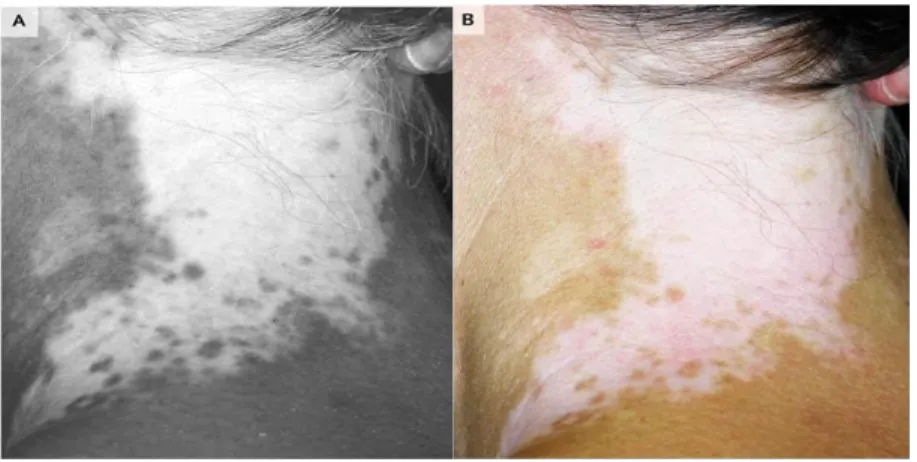
REFERAT
VITILIGO
Disusun Untuk Memenuhi Sebagian Persyaratan Program Pendidikan Profesi Kedokteraan Bagian Ilmu Penyakit Kulit dan Kelamin
Fakultas Kedokteran Universitas Trisakti Di Rumah Sakit Umum Kardinah Tegal
Pembimbing :
dr. Sri Primawati Indraswari, Sp. KK, MM
Disusun oleh:
Nama : Lidya Christy Agustine Bonita Nim : 030.10.161
KEPANITERAAN KLINIK ILMU PENYAKIT KULIT DAN KELAMIN RSUD KARDINAH TEGAL
PERIODE 16 MARET – 18 APRIL 2015
FAKULTAS KEDOKTERAN UNIVERSITAS TRISAKTI APRIL 2015
Kata Pengantar
Puji syukur kepada Tuhan Yang maha Esa karena atas rahmat dan karunia-Nya, penyusun dapat menyelesaikan referat tentang “Vitiligo” ini tepat pada waktunya.
Referat ini disusun dalam rangka memenuhi salah satu tugas kepanitraan klinik bagian Ilmu penyakit Kulit dan Kelamin Fakultas Kedokteran Universitas Trisakti di RSUD Kardinah Tegal periode 16 Maret 2015 - 18 April 2015.
Saya ingin mengucapkan terima kasih kepada dr. Sri Primawati Indraswari, Sp. KK, MM atas bimbingannya dalam menyusun referat ini serta teman - teman dan semua pihak yang ikut membantu dalam menyelesaikan referat ini sehingga dapat selesai pada waktunya.
Saya menyadari bahwa referat ini masih jauh dari sempurna, dan atas segala keterbatasan yang saya miliki, maka semua saran dan kritik yang membangun akan saya terima. Besar harapan saya semoga referat yang saya susun ini dapat memberikan manfaat yang besar bagi teman-teman klinik, pembaca dan saya sendiri.
Tegal, April 2015
DAFTAR ISI
1. PENDAHULUAN .………....…….. 1
2. ANATOMI DAN FISIOLOGI KULIT ……....………. 2
I. Anatomi Kulit ……….……….. 2
II. Fisiologi Kulit ………..…. 6
3. VITILIGO. ……...………...…………... 8 I. Definisi ...………..…... 8 II. Epidemiologi ………...……….. 8 III. Etiopatogenesis .………..……….. 10 IV. Klasifikasi ……….…….... 17 V. Gejala klinis ………. 18 VI. Histopatologi ……… 19 VII. Diagnosis …….………..….. 19
VIII. Diagnosis banding ………... 21
IX. Penatalaksanaan ………..…..……….….. 22
X. Prognosis ……….……….……….... 29
4. DAFTAR PUSTAKA …….……….... 30
PENDAHULUAN
Warna kulit manusia ditentukan oleh berbagai pigmen. Yang berperan pada penentuan warna kulit adalah karoten, melanin, oksihemoglobin dan hemoglobin bentuk reduksi. Diantara berbagai pigmen tersebut yang paling berperan adalah pigmen melanin. Pigmen
yang memberikan warna hitam pada kulit dan sekaligus sebagai salah satu faktor pelindung kulit terhadap paparan sinar ultraviolet. Salah satu kelainan yang melibatkan menyebabkan penurunan produksi melanin yaitu Vitiligo.
Vitiligo adalah kelainan pigmentasi yang didapat pada kulit dan membran mukosa, yang ditandai dengan makula hipopigmentasi dengan batas yang tegas dengan patogenesis yang kompleks. Pembagian vitiligo adalah vitiligo lokalisata, vitiligo generalisata, dan vitiligo universal.
Insidensi Vitiligo rata-rata hanya 1% di seluruh dunia. Penyakit ini dapat mengenai semua ras dan kedua jenis kelamin. Pernah dilaporkan bahwa vitiligo yang terjadi pada perempuan lebih berat daripada laki-laki, tetapi perbedaan ini dianggap berasal dari banyaknya laporan dari pasien perempuan oleh karena masalah kosmetik. Penyakit juga dapat terjadi sejak lahir sampai usia lanjut dengan frekuensi tertinggi (50% dari kasus) pada usia 10–30 tahun.1 Pada RSUD Kardinah Tegal terdapat jumlah kejadian Vitiligo pada tahun 2014
ialah sebanyak 178 kasus di mana jumlah kasus baru berjumlah 36 kasus. Penderita wanita lebih banyak dari pada penderita pria dan paling banyak ditemukan pada usia 25 - 44 tahun.
Penyebab vitiligo yang pasti sampai saat ini belum diketahui. Walaupun penyebab pasti vitiligo sepenuhnya belum diketahui. Namun, beberapa faktor diduga dapat menjadi penyebab timbulnya vitiligo pada seseorang, misalnya, faktor emosi/stress, faktor mekanis seperti trauma, faktor sinar matahari atau penyinaran sinar UVA, dan faktor hormonal.
Pengetahuan mengenai definisi, etiologi, patogenesis, manifestasi klinis, diagnosis dan penatalaksanaan dan prognosis untuk vitiligo, menjadi latar belakang disusunnya referat ini.
ANATOMI DAN FISIOLOGI KULIT
1.1. Anatomi Kulit
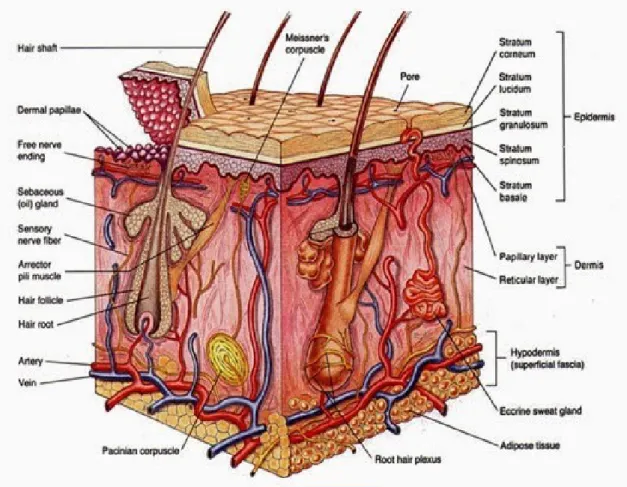
Kulit adalah suatu organ pembungkus seluruh permukaan luar tubuh, merupakan organ terberat dan terbesar dari tubuh. Seluruh kulit beratnya sekitar 16 % berat tubuh, pada orang dewasa sekitar 2,7 – 3,6 kg dan luasnya sekitar 1,5 – 1,9 meter persegi. Tebalnya kulit bervariasi mulai 0,5 mm sampai 6 mm tergantung dari letak, umur dan jenis kelamin. Kulit tipis terletak pada kelopak mata, penis, labium minus dan kulit bagian medial lengan atas. Sedangkan kulit tebal terdapat pada telapak tangan, telapak kaki, punggung, bahu dan bokong.2
Kulit melindungi tubuh dari trauma dan merupakan benteng pertahanan terhadap bakteri, virus dan jamur. Kehilangan panas dan penyimpanan panas diatur melalui vasodilatasi pembuluh darah kulit atau sekresi kelenjar keringat. Setelah kehilangan seluruh kulit, maka cairan tubuh yang penting akan menguap dan elektrolit-elektrolit yang penting akan menghilang dari tubuh dalam beberapa jam saja. Contoh dari keadaan ini adalah penderita luka bakar. Bau yang sedap atau tidak sedap dari kulit berfungsi sebagai pertanda penerimaan atau penolakan sosial dan seksual. Kulit juga merupakan tempat sensasi raba, tekan, suhu, dan nyeri berkat jalinan ujung-ujung saraf yang bertautan.
Secara embriologis kulit berasal dari dua lapis yang berbeda, lapisan luar adalah epidermis yang merupakan lapisan epitel berasal dari ektoderm sedangkan lapisan dalam yang berasal dari mesoderm adalah dermis atau korium yang merupakan suatu lapisan jaringan ikat.3
Secara anatomis kulit tersusun atas 3 lapisan pokok terdiri dari : a. lapisan epidermis, b. lapisan dermis, c. subkutis, sedangkan alat-alat tambahan juga terdapat pada kulit antara lain kuku, rambut, kelenjar sebasea, kelenjar apokrin, dan kelenjar ekrin. Keseluruhan tambahan yang terdapat pada kulit dinamakan appendices atau adneksa kulit.
1.1.1. EPIDERMIS
Epidermis adalah lapisan luar kulit yang tipis dan avaskuler. Terdiri dari epitel berlapis gepeng bertanduk (keratinosit), mengandung sel melanosit, Langerhans dan merkel. Tebal epidermis berbeda-beda pada berbagai tempat di tubuh, paling tebal pada telapak
tangan dan kaki. Ketebalan epidermis hanya sekitar 5 % dari seluruh ketebalan kulit. Terjadi regenerasi setiap 4-6 minggu.2
Epidermis terdiri atas lima lapisan (dari lapisan yang paling atas sampai yang terdalam) : 1. Stratum korneum (lapisan tanduk). Adalah lapisan kulit yang paling luar dan terdiri
atas beberapa lapis sel-sel gepeng yang mati, tidak berinti, dan protoplasmanya telah berubah menjadi keratin (zat tanduk).
2. Stratum lusidum. Terdapa langsung di bawah lapisan korneum, merupakan lapisan sel-sel gepeng tanpa inti dengan protoplasma yang berubah menjadi protein yang disebut eleidin. Lapisan tersebut tampak lebih jelas di telapak tangan dan kaki.
3. Stratum granulosum. Ditandai oleh 3-5 lapis sel poligonal gepeng yang intinya ditengah dan sitoplasma terisi oleh granula basofilik kasar yang dinamakan granula keratohialin yang mengandung protein kaya akan histidin. Terdapat sel Langerhans. 4. Stratum spinosum (Stratum malphigi). Disebut pula prickle cell layer (lapisan
akanta) terdiri atas beberapa lapis sel yang berbentuk poligonal yang besarnya berbeda-beda karena adanya proses mitosis. Protoplasmanya jernih karena banyak mengandung glikogen, dan inti terletak di tengah-tengah. Sel-sel ini makin dekat ke permukaan makin gepeng bentuknya. Di antara sel-sel stratum spinosum terdapat jembatan-jembatan antar sel (intercelullar bridge) yang terdiri atas protoplasma dan tonofibril atau keratin. Perlekatan antar jembatan-jembatan ini membentuk penebalan bulat kecil yang disebut nodulus Bizzozero. Di antara sel-sel spinosum terdapat pula sel Langerhans. Sel-sel Stratum spinosum mengandung banyak glikogen.
5. Stratum basale (Stratum germinativum).Terdiri atas sel-sel berbentuk kubus (kolumnar) yang tersusun vertikal pada perbatasan dermo-epidermal berbaris seperti pagar (palisade). Lapisan ini merupakan lapisan epidermis paling bawah.Terdapat aktifitas mitosis yang hebat dan bertanggung jawab dalam pembaharuan sel epidermis secara konstan. Epidermis diperbaharui setiap 28 hari untuk migrasi ke permukaan, hal ini tergantung letak, usia dan faktor lain. Merupakan satu lapis sel yang mengandung melanosit.2
Fungsi lapisan Epidermis diantaranya adalah proteksi barier, organisasi sel, sintesis vitamin D dan sitokin, pembelahan dan mobilisasi sel, pigmentasi oleh melanosit dan pengenalan alergen oleh sel Langerhans.2
1.1.2. DERMIS
Merupakan bagian yang paling penting di kulit yang sering dianggap sebagai “True Skin”. Lapisan dermis ini paling tebal dapat dijumpai di punggung dan paling tipis pada palpebra. Hubungan antara dermis dan epidermis ini tidaklah sebagai bidang yang rata, tetapi berbentuk gelombang. Bagian dermis yang menonjol ke dalam epidermis dinamakan pars papilare, sedangkan bagian epidermis yang menonjol ke dermis disebut pars retikulare(rete
ridge). Papila ini pada telapak tangan dan jari-jari terutama tersusun linier yang memberi
gambaran kulit yang berbeda-beda sebagai dermatoglyphic (sidik jari). Bagian dermis papiler ini tebalnya sekitar seperlima dari tebal dermis total. Bagian bawah dari dermis papiler ini dinamakan dermis retikuler yang mengandung pembuluh darah dan lymphe, serabut saraf, adneksa dan lainnya.
Dermis ini tersusun dari beberapa unsuratau organ yang meliputi: unsur seluler, unsur fibrous, substansi dasar, pembuluh darah dan limfe, dan sistem saraf. Kelima unsur atau organ yang menyusun dermis akan kita bahas satu demi satu.
1. Unsur seluler lebih banyak didapatkan pada stratum papillaris yang terdiri dari: a) Fibroblast: merupakan sel pembentuk unsur untuk fibrous dan substansi dasarnya b) Sel mast : merupakan sel pembentuk dan penyimpanan histamin dan histamine like
substance yang berperan dalam anafilaksis.
c) Makrofag : merupakan sel fagosit yang berfungsi memfagosit bahan-bahan asing dan mikroorganisme.
d) Leukosit : Banyak dijumpai pada proses-proses peradangan yang dapat berupa mononuklear ataupun granulosit.
2. Unsur fibrous lebih padat pada stratum retikularis dibandingkan pada stratum papilaris. Unsur fibrous terdiri dari :
a) Kolagen : merupakan 70% dari berat kering seluruh jaringan ikat, serabut ini terbentuk oleh fibroblast, tersusun atas fibrin dari rantai polypeptide. Serabut ini bertanggung jawab pada ketegangan kulit merupakan unsur pembentuk garis langer (cleavage line)
b) Elastin : Hanya 2 % dari berat kering jaringan ikat. Serabut elastin, ini juga dibentuk oleh fibroblast tetapi susunannya lebih halus dibandingkan dengan kolagen. Serabut elastin ini bertanggung jawab atas elastisitas kulit.
c) Retikulin : Merupakan serabut kolagen yang masih muda dan hanyalah dapat dilihat dengan pewarnakhusus.
3. Substansi dasar tersusun dari bahan mukopolisakaris (asam hialuronat dan dermatan sulfat) yang juga dibentuk oleh fibroblast. Substansi dasar hanya merupakan 0,1% dari berat kering jaringan ikat, tetapi substansi dasar ini mampu menahan sejumlah air sehingga akan menempati ruang terbesar dari dermis.
4. Pembuluh darah dan limfe
Fungsi Dermis : struktur penunjang, mechanical strength, suplai nutrisi, menahan shearing forces dan respon inflamasi.2
1.1.3. SUBKUTIS
Merupakan lapisan di bawah dermis atau hipodermis yang terdiri atas jaringan ikat longgar berisi sel-sel lemak di dalamnya. Sel-sel lemak merupakan sel bulat, besar, dengan inti terdesak ke pinggir sitoplasma lemak yang bertambah.
Sel-sel ini membentuk kelompok yang dipisahkan satu dengan yang lain oelh trabekula yang fibrosa. Lapisan sel-sel lemak disebut panikulus adiposa, berfungsi sebagai cadangan makanan. Di lapisan ini terdapat ujung-ujung saraf tepi, pembuluh darah, dan getah bening.Tebal tipisnya jaringan lemak tidak sama bergantung pada lokalisasinya. Di abdomen dapat mencapat 3 cm, di daerah kelopak mata dan penis sangat sedikit. Lapisan lemak ini juga merupakan bantalan.
Fungsi Subkutis/hipodermis antara lain sebagai melekat ke struktur dasar, isolasi panas, cadangan kalori, kontrol bentuk tubuh dan mechanical shock absorber.2
Gambar 1. Anatomi Kulit 1.2. FISIOLOGI KULIT
Kulit merupakan organ yang berfungsi sangat penting bagi tubuh diantaranya adalah memungkinkan bertahan dalam berbagai kondisi lingkungan, sebagai barier infeksi, mengontrol suhu tubuh (termoregulasi), fungsi persepsi, ekskresi dan metabolisme.
Sebagai fungsi proteksi, kulit menjaga bagian dalam tubuh terhadap gangguan fisik atau mekanis misalnya tekanan, gesekan, dan tarikan. Gangguan kimiawi misalnya oleh zat-zat kimia yang bersifat iritan seperti lisol dan karbol. Kulit juga melindungi dari gangguan infeksi luar seperti infeksi jamur dan bakteri. Hal ini dikarenakan kulit memiliki bantalan lemak, tebalnya lapisan kulit dan serabut-serabut jaringan penunjang yang berperan sebagai pelindung terhadap gangguan fisis. Kulit dilindungi dari radiasi ultraviolet oleh melanin. Melanin adalah produk dari melanosit yang memberikan warna (pigmen) kecoklatan pada kulit. Melanin dibentuk oleh melanosit dengan enzim tirosinase memainkan peranan penting
dalam proses pembentukannya.
Sebagai akibat dari kerja enzim tironase, tiroksin diubah menjadi 3,4 dihidroksiferil alanin (DOPA) dan kemudian menjadi dopaquinone, yang kemudian dikonversi dan melalui beberapa tahap transformasi menjadi melanin. Setelah terbentuk melanin akan ditransfer ke keratinosit yang merupakan sel-sel pembentuk jaringan epidermis. Melanin akan berakumulasi di dalam sitoplasma tepatnya di atas inti sel keratinosit. Akumulasi melanin di atas inti sel keratinosit bertujuan melindungi nukleus dari efek radiasi ultraviolet. Nukleus yang mengandung DNA di dalamnya dapat bermutasi apabila terpapar radiasi ultraviolet.
Sinar yang sampai ke kulit di absorbsi oleh stratum korneum yang mengandung protein (asam urokanik). Mekanisme proteksi berupa meningkatnya proses mitosis epidermis setelah mengalami pajanan sinar matahari, menyebabkan penebalan stratum korneum dalam waktu 4-7 hari. Meningkatnya kandungan melanin dalam epidermis merupakan proteksi kulit tehadap keadaaan terbakar matahari. Melanin dalam hal ini mepunyai peran mampu menyerap radiasi luar, mampu mengamburkan radiasi sinar, menstabilkan radikal-radikal bebas yang disebabkan radiasi sinar UV.
Proteksi rangsangan kimia dapat terjadi karena sifat stratum korneum yang impermeable terhadap berbagai zat kimia dan air, di samping itu terdapat lapisan keasaman kulit yang melindungi kontak-kontak zat kimia dengan kulit.
Sebagai fungsi ekskresi, kelenjar-kelenjar kulit mengeluarkan zat-zat yang tidak berguna lagi atau sisa metabolisme dalam tubuh berupa NaCl, urea, asam urat dan amonia. Kulit juga memiliki fungsi persepsi karena kulit mengandung ujung-ujung saraf sensorik di dermis dan subkutis. Terhadap rangsangan panas diperankan oleh badan-badan Ruffini di dermis dan subkutis. Terhadap dingin diperankan oleh badan-badan Krause yang terletak di dermis. Badan taktil Meissner terletak di papila dermis berperan terhadap rabaan, demikian pula badan Merkel Ranvier yang terletak di epidermis. Sedangkan terhadap tekanan diperankan oleh badan Paccini di epidermis.
Kulit melakukan peranan termoregulasi dengan cara mengeluarkan keringat dan kontraksi otot pembuluh darah kulit. Sebagai fungsi metabolisme, kulit dapat membentuk vitamin D dengan mengubah 7 dihidroksi kolesterol dengan pertolongan sinar matahari.2
VITILIGO
2.1 DEFINISI
Vitiligo adalah hipomelanosis idiopatik, didapat ditandai dengan adanya makula putih yang dapat meluas. Dapat mengenai seluruh bagian tubuh yang mengandung sel melanosit, misalnya rambut dan mata.4
2.2 EPIDEMIOLOGI
Vitiligo ditemukan pada 0,1-2,9% populasi penduduk dunia, di usia berapapun, tersering pada usia 10-40 tahun, dengan dominasi pada perempuan. Di Amerika, sekitar 2 juta orang menderita vitiligo. Di Eropa Utara dialami 1 dari 200 orang. Di Eropa, sekitar 0,5% populasi menderita vitiligo. Di India, angkanya mencapai 4%. Prevalensi vitiligo di China sekitar 0,19%. Sebagian besar kasus terjadi sporadis, sekitar 10-38% penderita memiliki riwayat keluarga dan pola pewarisannya konsisten dengan trait poligenik.5-8 Umumnya
vitiligo muncul setelah kelahiran, dapat berkembang di masa anak-anak, onset usia rata-ratanya adalah 20 tahun. Sementara ahli berpendapat vitiligo dijumpai baik pada pria maupun wanita, tidak berbeda signifikan dalam hal tipe kulit atau ras tertentu.9,10 Pada 25% kasus,
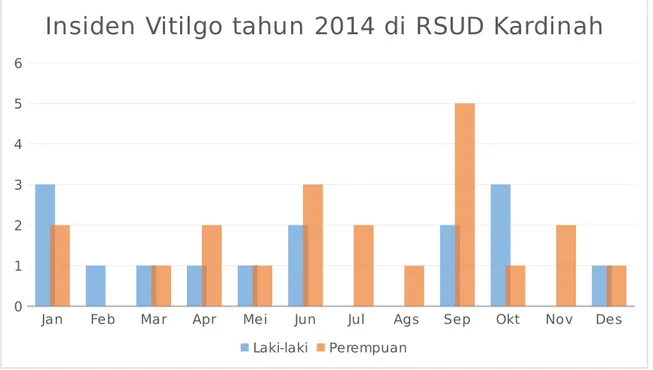
dimulai pada usia 14 tahun; sekitar separuh penderita vitiligo muncul sebelum berusia 20 tahun. Pada RSUD Kardinah Tegal terdapat total jumlah kejadian Vitiligo pada tahun 2014 ialah sebanyak 178 kasus di mana jumlah kasus baru berjumlah 36 kasus. Penderita wanita lebih banyak dari pada penderita pria dan paling banyak ditemukan pada kelompok usia 25 -44 tahun.
Jan Feb Mar Apr Mei Jun Jul Ags Sep Okt Nov Des 0 1 2 3 4 5 6
Insiden Vitilgo tahun 2014 di RSUD Kardinah
Laki-laki Perempuan
Gambar 3. Insiden Vitiligo tahun 2014 di RSUD Kardinah
0 2 4 6 8 10 12
Jumlah kasus berdasarkan kelompok usia
jumlah kasus
2.3 ETIOPATOGENESIS
Etiopatogenesis vitiligo multifaktorial. Misalnya: faktor defek genetik (pola poligenetik, multifactorial inheritance), berbagai jenis stres (stres emosional, stres oksidatif dengan akumulasi radikal bebas), kerusakan melanosit karena mekanisme autoimmunity (kekebalan tubuh), self-destructive, sitotoksik (keracunan tingkat seluler), ketidakseimbangan kalsium, peningkatan ROS (reactive oxygen species), oksidan-antioksidan, autotoksik/metabolik, penyakit autoimun, dan mekanisme biokimiawi yang diperantarai saraf.11,12 Vitiligo tidak hanya memengaruhi kulit, melainkan juga terkait dengan beragam
abnormalitas metabolik, termasuk intoleransi glukosa dan abnormalitas lemak, yang memperkuat sifat sistemik vitiligo. Melanosit, terutama yang dijumpai di jaringan adipose, karena mampu mengurangi inflamasi dan kerusakan oksidatif, dapat juga mencegah sindrom metabolik.13
Hipotesis genetik
Secara genetik vitiligo telah menunjukkan keterkaitan dengan dua sinyal asosiasi independen (rs11966200 dan rs9468925) di dalam major histocompatibility comlex (MHC) dengan kerentanan HLA (terkait dengan HLA-A3001, HLA-B1302, HLA-C0602 dan HLADRB1 * 0701 alel). Berbagai lokus yang berisiko pada genetik seperti 3p13 meliputi FOXP1 (rs17008723), 6q27 meliputi CCR6 (rs6902119), (rs2236313 dan RNASET2, FGFR1OP dan c6orf10-BTNL2 (rs7758128) telah dicurigai dalam vitiligo.
Ekspresi yang meningkat dari gen kandidat biologis, X-box binding protein 1 (XBP1, yang terletak dikromosom 22) dan modulasi transkripsi oleh regulasi polimorfisme kuman memiliki dampak pada perkembangan vitiligo. Ditemukan bahwa dalam lesi kulit pasien vitiligo membawa gen risiko C alel-rs2269577.
DDR1 dikemukakan sebagai gen kerentanan untuk vitiligo, karena melibatkan adhesi sel yang rusak dalam patogenesis vitiligo. Sebuah kecenderungan yang lebih besar untuk vitiligo adalah ditemukannya delesi homozigot dari GSTT1 dan / atau GSTM1. Vitiligo juga diyakini memiliki kecenderungan genetik pada perubahan katalase (perubahan katalase yand dimediasi SNP membuatnya lebih rentan terhadap ROS). FOXD3 (regulator utama diferensiasi melanoblast di neural crest embrio) bertanggung jawab untuk disregulasi banyak
gen yang terlibat dalam mengendalikan siklus sel, pembelahan sel, pertumbuhan sel, dan proliferasi yang menyebabkan vitiligo.
Faktor genetik juga berperan penting pada perkembangan vitiligo. MYG1 (Melanocyte proliferating gene 1) adalah gen yang memiliki fungsi spesifik pada melanosit. MYG1 adalah gen kandidat vitiligo. Beberapa studi replikasi menyatakan keterlibatan gen PTPN22 (1p13), kluster gen MHC (6p21.3), dan NALP (SLEV1; 17p13) berulang-ulang berasosiasi dengan vitiligo. Beberapa gen ini secara langsung berkaitan dengan regulasi respons imun.14 PTPN22 mengkode lymphoid protein tyrosine phosphatase, yang penting di
dalam kontrol negatif dari aktivasi limfosit T. NALP1 menyandi NACHT leucine-rich-repeat
protein 1, suatu regulator sistim imun bawaan.15 Major histocompatibility complex (MHC)
adalah daerah yang dipadati gen-gen imun dimana variasinya adalah kunci penentu kerentanan dan ketahanan terhadap sejumlah penyakit infeksi, autoimun, dan penyakit lainnya.16
Mitokondria yang berlokasi di MYG1 terlibat pada regulasi dari perubahan metabolism dan ketidakseimbangan antioksidan pada penderita vitiligo. Bukti selanjutnya memperlihatkan perubahan fungsi mitokondria.17
Sebuah studi berhasil menemukan beberapa lokus antara lain: AIS1 (1p31), AIS2 (7q), dan SLEV1 terutama dari beberapa keluarga yang terkait autoimun, dan efek linkage AIS3 lokus (8p) terutama dari keluarga yang tidak memiliki penyakit autoimun.18
Untuk mengetahui kerentanan gen/lokus pada vitiligo, telah dilakukan studi genom vitiligo berskala-luas yang disebut GWAS (a large-scale vitiligo genome-wide association
study) pada populasi Eropa (seperti Rumania) dan China.19,20 Kajian genetika dan
biomolekuler menyatakan beberapa lintasan gen pembawa vitiligo pada keturunan Eropa merupakan bagian dari kerentanan (diathesis) autoimun atau “isolasi”. Pada kelompok autoimun, telah teridentifikasi gen pengkode NACHT leucine-rich-repeat protein 1 (NALP1).15,19,20 Sejumlah faktor kerentanan genetik (genetic susceptibility) telah
teridentifikasi melalui studi. Hanya sedikit lokus, seperti: NLRP1 (pengkode famili NLR,
pyrin domain–containing 1 dan juga dikenal sebagai NALP1) dan beberapa alel HLA
(Human Leukocyte Antigen), yang telah diujicoba berkali-kali pada berbagai riset.15,19,20
related modular calcium binding 2), pada 6q27. Namun berdasarkan analisis GWAS
(genome-wide association study) terkini, lokus 6q27 teridentifikasi bebas dari lokus SMOC2.19,20
MYG1 (Melanocyte proliferating gene 1, pada manusia disebut juga C12orf10 merupakan protein nucleo-mitochondrial yang ada dimana-mana (ubiquitous). Gen MYG1 tersusun dari 7 exons yang menjangkau (span) 7,5 kb DNA genomik pada daerah kromosom 12q13, juga tersusun dari 10 polimorfisme yang sudah dikenal sebagai single nucleotide
polymorphisms (SNPs). Ekspresi MYG1 pada jaringan orang dewasa sehat bersifat stabil dan
dapat berubah terutama sebagai respons terhadap stres atau saat sakit. Ekspresi MYG1 mRNA ini meningkat pada kulit penderita vitiligo. MYG1 juga ditemukan up-regulated secara konsisten pada biopsi kulit penderita dermatitis atopik (eksim).22 MYG1 berada di
nukleus dan mitokondria, terlibat di dalam cellular pathways yang berimplikasi pada stres seluler, respons imun, perkembangan, dan metabolisme. Baik MYG1 promoter
polymorphism -119C/G dan Arg4Gln polymorphism di sinyal mitokondria memiliki pengaruh
pada fungsi gen dan protein MYG1. Studi analisis aktivitas promoter in vivo dan in vitro bersama analisis asosiasi mengkonfirmasikan bahwa polimorfisme -119C/G memengaruhi kadar MYG1 mRNA. -119C/G adalah risk-allele untuk perkembangan vitiligo dan risk-allele yang lebih spesifik untuk perkembangan penyakit.23,24,25
Bukti eksperimen menunjukkan bahwa tumor necrosis factor (TNF)-alpha berperan pada patogenesis vitiligo nonsegmental. Di masa depan, pewarnaan TNF-alpha pada lesi penderita vitiligo berpotensi sebagai biomarker untuk terapi potensial anti TNF-alpha pada kasus vitiligo nonsegmental yang refrakter terhadap terapi konvensional.26
Ketidakseimbangan melanosit
Penyebab lain antara lain: gangguan homeostasis melanosit (lemahnya kalsium intraseluler dan ekstraseluler), rusaknya melanosit karena produk metabolik sintesis melanin atau mediator neurokimiawi tertentu, akumulasi prekursor melanin yang toksik di melanosit (seperti: DOPA dopachrome, 5, 6-dihydroxyindole). Stres oksidatif berperan penting pada proses degradasi melanosit, juga paparan bahan kimia, seperti: monobenzileterhidrokinon pada sarung-tangan atau detergen yang mengandung fenol.8,12
Hipotesis biokimia
Hipotesis biokimiawi menyatakan terjadi peningkatan sintesis hydrobiopterin, suatu kofaktor hidroksilase tirosin yang menghasilkan peningkatan katekolamin dan reactive
oxygen species (ROS) toksik untuk melanosit. Penurunan kadar katalase dan peningkatan
konsentrasi H2O2 pada kulit penderita vitiligo memperkuat hipotesis biokimiawi. Riset dasar biokimiawi menemukan bahwa pada penderita vitiligo terjadi akumulasi H2O2, kadar
catalase di seluruh epidermis menurun, ekspresi catalase mRNA tetap tidak berubah.
Uniknya, limfosit darah tepi pada penderita vitiligo juga memiliki kadar catalase yang rendah dan sel ini rentan terhadap tekanan (stress) H2O2. H2O2 dapat memodulasi respons sel-sel Langerhans epidermis pada vitiligo. Didapatkan hubungan langsung antara tekanan H2O2 dan kerusakan sel serta onset respons imun seluler adaptif.28
Komponen fluorescent pada epidermis penderita vitiligo adalah oxidized pterins.
Defective sintesis 6BH4 (tetrahidrobiopterin) memicu produksi H2O2 dan 7BH4 pada
vitiligo. Defek sintesis pterin berpasangan dengan oxidative stress dapat langsung memengaruhi integritas dan populasi melanosit pada vitiligo terutama karena sitotoksisitas 6-biopterin dan oxidized pterins lainnya. Selain itu, kadar noradrenaline di kulit dan plasma pada penderita vitiligo aktif meningkat, kadar catecholamine metabolites di urin juga tinggi; peningkatan sintesis ini menyebabkan induksi catecholamine–degrading enzymes
monoamine oxidase A (MAO-A) dan catecholamine-O-methyl transferase (COMT).28
Mayoritas eumelanin disintesis di melanosit dari konversi autocrine L-phenylalanine menjadi L-tyrosine via PAH, gangguan (perturbation) homeostasis kalsium di sel-sel penderita vitiligo ini amat berperan penting pada hilangnya pigmen di vitiliginous
melanocytes.28 Dengan spektroskopi FT-Raman in vivo, 40% penderita vitiligo memiliki
metabolisme fenilalanin yang rendah dibandingkan orang sehat. Namun, 60% tidak memiliki problem saat memproduksi L-tyrosine dari L-phenylalanine melalui phenylalanine
hydroxylase. L-phenylalanine secara aktif diangkut menuju sel oleh mekanisme calciumdependent ATPase antiporter.28
teknik PCR (Polymerase Chain Reaction). Keberadaan DNA CMV pada specimen biopsi kulit penderita vitiligo menunjukkan potensi kerusakan yang diinduksi virus pada melanosit. Infeksi virus dapat memicu respons autoimun karena molecular mimicry dari sekuens peptide virus mengaktivasi subset T-cells. Keterlibatan virus lainnya, seperti: hepatitis C, HIV, dan virus Epstein-Barr juga pernah dilaporkan.29,30,31
Hipotesis neurogenik
Menurut teori neurogenik, gangguan pelepasan katekolamin dari ujung saraf otonom berperan penting dalam perkembangan vitiligo melalui produksi partikel toksik di
microenvironment melanosit area yang terkena; melalui aksi sitotoksik langsung dari
katekolamin; atau metabolite (produk–metabolisme)-nya. Peningkatan konsentrasi katekolamin juga menjadi fenomena sekunder karena stress yang berhubungan dengan vitiligo. Vitiligo melibatkan interaksi kompleks berbagai faktor lingkungan dan genetik yang pada akhirnya berkontribusi terhadap destruksi melanosit. Selain hilangnya fungsi melanosit, keratinosit dan sel-sel Langerhans juga terganggu pada penderita vitiligo. Peningkatan kadar neuropeptide Y juga dijumpai pada kulit penderita vitiligo. Hilangnya epidermal melanocytes memang merupakan tanda khas (hallmark) vitiligo. Meskipun demikian, mekanisme dasar kehilangan melanosit atau bagaimana melanosit kehilangan fungsi dan viability pada vitiligo, serta terbatasnya repigmentasi folikuler atau marginal masih belum jelas, sehingga peluang riset tetap terbuka dan menjanjikan.
Lymphocyte Mediated
Ekspresi berlebih dari B lymphocyte activating factor (BAF) dapat menghancurkan toleransi sistem imun diri sendiri pada vitiligo. BAF mengaktifkan sel-sel B yang reaktif untuk menghasilkan auto-antibodi terhadap melanosit, meningkatkan efek CD4+ T-helper pada aktivasi CD8+ T cells dan mempresentasikan antigen melanosit langsung ke CD8+ T
cells. Antibodi untuk Lamin A (VIT75, melanocyte membrane antigen) juga meningkat pada
vitiligo autoimun. Peningkatan Th1 / Th2 dan rasio IL-2 / IL-4, ketergantungan kuat terhadap IFN-γ dan CXCR3 dengan peningkatan signifikan IL-17 dan penurunan TGF-β, polimorfisme gen dari cluster / reseptor IL19 dan IL20RB semuanya telah tercatat dalam
vitiligo. Sel T CD8 + melanosit spesifik (sel CD8 + / CD45RO +) dan hilangnya melanosit pada vitiligo berkorelasi dengan aktivitas penyakit.
Transplantasi organ dikenal sebagai faktor risiko vitiligo melalui peningkatan penghancuran melanosit yang disebabkan oleh reaksi autoimun yang dipicu oleh
graft-versus-host-disease (GVHD) kronik. Dalam sebuah studi, enam kasus vitiligo generalista
terjadi setelah transplantasi sel hematopoietik alogenik / allogeneic hematopoietic cell
transplantation (AHCT). Laporan kasus lain menunjukkan vitiligo pasca transplantasi hati &
ginjal yang terduga sebagai penyebab kehancuran melanosit oleh sitotoksik alloreactive T-limfosit yang diturunkan donor atau antibodi yang ditransfer selama transplantasi. Seorang pasien dengan penyakit sickle-cell, yang menerima HCT alogenik dari HLA vitiligo identik nya, dapat terkena vitiligo.
Melanin / tirosinase Associated
Karakteristik depigmentasi diproduksi oleh haptogenic ortho-quinones yang mengikat tirosinase (enzim yang menghasilkan melanin) atau protein melanosomal lainnya dengan menghasilkan neo-antigen yang bertanggung jawab untuk hipersensitivitas tipe IV pada melanosit tertentu. Melanocyte-MART-1 (melanoma antigen yang dikenali oleh T-sel) ditemukan berkorelasi dengan mekanisme autoimun pada anak-anak dengan vitiligo. Di antara mediator melanogenic, stem cell factor (SCF) dan endothelin-1 (ET-1) mRNA secara signifikan berkurang pada lesi bila dibandingkan dengan epidermis di sekitar lesi. Melanin, hidrasi stratum korneum, dan indeks eritema telah terbukti secara signifikan rendah pada vitiligo dan pemulihan epidermal barrier juga tertunda.
Stres oksidatif
Antioksidasi oleh 5,6-Dihydroxyindole-2-carboxylic-acid (DHICA) memainkan peran penting dalam pemeliharaan respon rendah imun terhadap protein melanosomal. Pada keratinosit dari kulit di sekitar lesi vitiligo kadar tinggi p38 activated, NF-kB p65 subunit, p53, dan Smac / DIABLO protein dan rendahnya kadar ERK fosforilasi menunjukkan peran stres oksidatif dalam vitiligo. Terdapat bukti bahwa kadar superoxide dismutase (SOD) dan
menghasilkan peningkatan sensitivitas melanosit vitiligo terhadap stres oksidatif dan kematian sel.
Disfungsi mitokondria
Mitokondria telah diusulkan menjadi target stimuli, seperti pembangkit spesies oksigen reaktif, produksi sitokin, pelepasan katekolamin, perubahan metabolisme kalsium, yang semuanya mampu merangsang degenerasi melanosit. Pengurangan kadar cardiolipin dalam membran dalam mitokondria, peningkatan ekspresi HMGCoA reduktase dan kadar kolesterol, ekspresi subunit rantai transport elektron dan perubahan potensial transmembran mitokondria telah dicatat dalam vitiligo.
Kerusakan DNA
Terdapat bukti peningkatan kerusakan DNA dalam vitiligo. Dalam sebuah penelitian yang merinci kultur sel melanosit epidermal pada 18 pasien vitiligo, kerusakan DNA disebabkan oleh peningkatan kadar 8-oxoguanine, pengikatan DNA abnormal karena nitrasi protein penekan tumor p53 oleh epidermal peroxynitrite (ONOO-), peningkatan epidermis p53 (in-vitro dan in-vivo) dan p53 antagonis p76MDM2. Peningkatan regulasi mekanisme perbaikan DNA seperti perbaikan short-patch base-excision melalui hOgg1 (8-oxoguanine glikosilase DNA), apurinic / apyrimidinic endonuklease 1 (APE1), dan perbaikan DNA polimerase-β juga ditemukan.
Apoptosis
NACHT-leucine-rich-repeat protein-1 (NALP1) (NLR family of proteins) memainkan
peran kunci dalam apoptosis spontan dan mungkin menjadi bagian dari APAF 1 apoptosome. NALP1, bagian dari kaskade inflamasi, diidentifikasi memainkan peran penting dalam vitiligo. Maker atau penanda apoptosis secara signifikan meningkat pada biopsi kulit pasien vitiligo. Antibodi IgG serum dari pasien vitiligo dapat menembus ke dalam kultur in vitro melanosit, dan memicu apoptosis.
Metabolisme homosistein tergantung pada kedua asam folat dan vitamin B12, yang keduanya turun pada pasien dengan vitiligo. Peningkatan kadar homosistein serum ditemukan pada vitiligo yang luas dan mungkin merupakan penanda keparahan.
Hubungan dengan Tiroid
Bukti kuat menunjukkan bahwa adanya hubungan yang signifikan antara vitiligo dengan disfungsi tiroid. Dalam sebuah studi, insiden yang lebih tinggi pada disfungsi tiroid ditemukan pada orang-orang dengan vitiligo non-segmental dibandingkan dengan kontrol (11,8% vs 4,3%). Insiden antibodi anti-TPO dalam vitiligo juga tercatat tinggi. Vitiligo seringkali bermanifestasi sebelum perkembangan penyakit tiroid, maka itu skrining untuk fungsi tiroid dan kadar antibodi bermanfaat penting.
2.4 KLASIFIKASI
Lesi pada vitiligo dikelompokkan berdasarkan distribusi dan perluasan pada kulit. Secara umum Vitiligo dapat dibagi atas.34
2.4.1 Tipe lokalisata
- Fokal : Satu atau beberapa Makula depigmentasi yang tersebar pada satu daerah. Terutama terdapat pada daerah menurut distribusi N. Trigeminus, Leher dan trunkus.
- Segmental : Persebaran makula depigmentasi menurut distribusi dermatomal yang unilateral. Peptida neural biasanya terlibat dalam patogenesis vitiligo tipe ini. Anak-anak merupakan kelompok utama penderita.
- Mukosal : Makula depigmentasi hanya terdapat pada membran mukosa.
2.4.2 Tipe Generalisata
Tipe yang sering dijumpai, tersebar luas di bagian tubuh dan biasanya memiliki pola yang simetris dan bilateral.
- Akrofasial : Makula depigmentasi yang terdapat pada distal ekstremitas dan wajah.
- Vulgaris : Makula depigmetasi yang menyebar luas. - Campuran : Campuran antara akrofasial dan Vulgaris
Proses depigmentasi yang hampir mengenai seluruh tubuh dan hanya sedikit yang mengalami pigmentasi normal. Tipe ini jarang ditemukan.34 Menurut klasifikasi Nardlund,
dikatakan sebagai vitiligo universal apabila lesi >80% permukaan kulit tubuh.35
2.5 GEJALA KLINIS
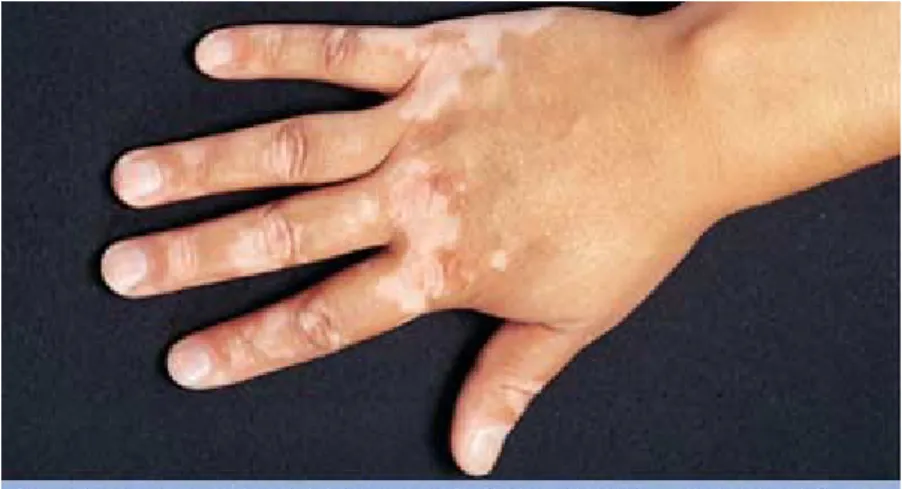
Bentuk yang paling umum dari vitiligo yaitu makula amelanosis yang dilapisi kulit normal. Makula-makula tersebut memiliki warna yang seragam yaitu putih susu atau layaknya seperti warna kapur. Berbatas tegas dan berbentuk konveks dengan perbatasan kulit normal seakan-akan menginvasi kulit normal. Memiliki ukuran bundar atau linear, ukuran beberapa millimeter sampai centimeter. Lesi biasanya meluas secara sentrifugal.34
Lesi yang ada biasanya asimptomatik atau tidak disertai gejala yang biasanya menyertai lesi kulit lainnya seperti gatal dan nyeri. Walaupun kadang pada lesi yang sering terpapar matahari dapat merasakan nyeri akibat luka bakar.34
Vitiligo dapat mengenai seluruh bagian tubuh tanpa pengecualian, namun daerah yang sering mengalami trauma atau mendapat paparan sinar matahari lebih rentan menjadi tempat predileksi. Tempat predileksi vitiligo diantaranya muka, bagian dorsum manus, axilla, nipple, umbilicus, sacrum , inguinal maupun daerah anogenital.34
Depigmentasi juga dapat terjadi pada rambut pada kulit kepala yang ditandai dengan perubahan warna pada rambut menjadi warna putih atau abu-abu. Pada awalnya hanya sebagian kecil rambut yang mengalami depigmentasi. Perubahan warna tersebut juga dapat terjadi pada rambut pada alis, bulu mata, ketiak dan pubis. Oleh karena itu rambut putih yang lebih dini muncul yaitu dibawah usia dekade ketiga mengindikasikan vitiligo. Pada kasus ini tidak terjadi repigmentasi spontan.34
Berikut merupakan variasi klinis pada vitiligo :
Trichrome vitiligo
Vitiligo dengan lesi kulit depigmentasi dan hipopigmentasi. Lesi hipopigmentasi cenderung akan menjadi depigmentasi total.
Quadricrhome vitiligo
Terdapat makula perifollikular atau batas hiperpigmentasi pada daerah yang mengalami proses repigmentasi.
Inflammatory vitiligo
Eritema pada tepi lesi makula depigmentasi.34
2.6 HISTOPATOLOGI
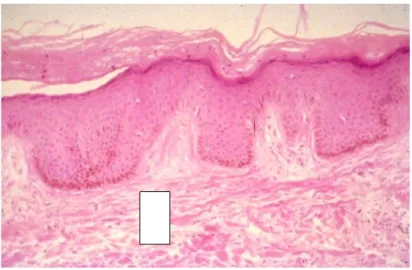
Gambar 5. Anak panah menunjukkan batas yang memisahkan kulit yang mempunyai
pigmen melanin (kiri) dan tidak (kanan).36
Pada lesi kulit depigmentasi dilakukan biopsi di sekitar pinggir lesi dan diperiksa dengan bantuan mikroskop cahaya. Hasilnya menunjukkan hilangnya sebagian atau seluruh melanosit pada epidermis dan pada batas epidermis terdapat dendrit yang besar dan panjang. Histokimia dengan menggunakan pewarnaan DOPA untuk mendeteksi adanya enzim tyrosinase yang merupakan enzim khusus pada melanosit, serta pewarnaan Fontana mason untuk mendeteksi melanin. Pada pemeriksaan mikroskop elektron, penemuan sel langerhans lebih banyak terdapat pada daerah basal epidermis dibandingkan dengan daerah tengah epidermis.
2.7 DIAGNOSIS
Penegakkan diagnosis vitiligo berdasarkan lesi kulit yang khas, yaitu makula depigmentasi berupa bercak putih dengan batas tegas serta distribusi yang jelas. Umur penderita saat lesi mulai muncul penting untuk menyingkirkan kausa kongenital. Pada keadaan kulit penderita yang berwarna putih sehingga sulit dibedakan antara vitiligo dengan
berupa makula amelanosis yang putih berkilau. Pemeriksaan histopatologi sangat penting untuk membedakan dengan kelainan depigmentasi lainnya.
Gambar 6. Pemeriksaan dengan menggunakan Lampu Wood.37
Lampu Wood merupakan alat pencahayaan yang menggunakan sinar ultraviolet A yang dipancarkan pada gelombang 365nm. Pemeriksaan ini dilakukan didalam ruang yang gelap. Pemeriksa dibiarkan beradaptasi dengan ruangan gelap selama 30s sebelum memulakan
pemeriksaan. Lampu Wood memberi kesan putih berkilau pada lesi hipopigmentasi (Gambar A) berbanding pada pencahayaan menggunakan sinar normal (Gambar B)
Skor Vitiligo disease activity (VIDA) digunakan untuk mengetahui derajat keparahan vitiligo dan keperluan terapi. Cara memberi skor VIDA adalah sebagai berikut:
Skor VIDA Aktivitas penyakit
+4 Aktif 6 minggu yang lalu +3 Aktif 3 bulan yang lalu +2 Aktif 6 bulan yang lalu +1 Aktif di tahun yang lalu
0 Tetap, stabil, atau tak berubah sekurangnya satu tahun -1 Repigmentasi (terbentuk pigmen) secara spontan
Yang dimaksud “aktif”: penampakan lesi baru atau meluasnya lesi yang sudah ada Tabel 1. Skor VIDA38
Skor lain yang juga dapat dipakai adalah Vitiligo European Task Force (VETF) dan
Vitiligo Area Scoring Index (VASI). VASI merupakan skor objektif kuantitatif. VASI dan
VETF menawarkan pengukuran yang lebih akurat dibandingkan fotografi klinis (bahkan jika dikombinasikan dengan computerized morphometry) sebaiknya dipakai pada riset. Penilaian VETF menambahkan dua parameter, yaitu: severity (staging) dan progression (spreading).39
2.8 DIAGNOSIS BANDING
Berikut beberapa penyakit yang memiliki lesi seperti vitiligo.34
Piebaldism
Merupakan bercak kulit yang tidak mengandung pigmen yang ditemukan sejak lahir dan menetap seumur hidup. Penyakit ini diturunkan secara dominan autosomal, akibat diferensiasi dan mungkin migrasi melanoblas. Gejala klinis berupa bercak kulit yang tidak mengandung pigmen terdapat di dahi, median atau paramedian, disertai pula rambut yang putih. Bercak putih tersebut kadang-kadang ditemukan pula di dada bagian atas, perut, dan tungkai. Pulau dengan warna kulit normal atau hipermelanosis terdapat di daerah yang hipermelanosis
Tinea Vesicolor
Merupakan infeksi kronik oleh Malassezia furfur, yang tampak sebagai hiperpigmentasi atau yang lebih umum yaitu makula hipopigmentasi dan bersisik. Biasanya menyerang usia muda antara 15- 35 tahun, dengan lesi terlokalisasi pada dada, leher, lengan atas dan punggung. Pada neonates dan anak-anak, beberapa kasus menyerang pada bagian muka dengan transmisi dari orangtua yang terinfeksi. Pemeriksaannya yaitu menggunakan Wood’s lamp atau pemeriksaan KOH dengan hasilnya tampak hifa dan spora
Pytiriasis Alba
Bentuk dermatitis yang tidak spesifik dan belum diketahui penyebabnya. Ditandai dengan adanya bercak kemerahan dan skuama halus yang akan menghilang serta meninggalkan area yang depigmentasi. Diduga adanya infeksi Streptococcus, tetapi belum dapat dibuktikan. Sering dijumpai pada anak berumur 3-16 tahun. Wanita dan pria sama banyak. Lesi berbentuk bulat, oval atau plakat yang tak teratur. Warna merah muda atau sesuai warna kulit dengan skuama halus.
Nevus depigmentosus
Merupakan bercak hipopigmentasi yang besar, dijumpai pada semua umur, tidak mengalami depigmentasi dan biasnaya tidak berkembang. Pada pemerikaan histologi dijumpai melanosit dan melanin tetapi dengan jumlah sel dan pigmen yang berkurang dibandingkan pada kulit yang normal.
Prinsip penatalaksanaan pada vitiligo yaitu repigmentasi dan menstabilkan proses depigmentasi.33 Proses repigmentasi yang dimaksud yaitu membentuk cadangan baru
melanosit yang diharapkan akan tumbuh dalam kulit dan menghasilkan pigmen melanin. Ada banyak pilihan terapi yang dapat memberikan hasil cukup memuaskan pada sebagian besar pasien. Walaupun begitu, pengobatan vitiligo membutuhkan waktu, karena sel yang baru terbentuk akan berproliferasi dan bermigrasi ke daerah yang mengalami depigmentasi. Oleh karenanya 3 bulan merupakan waktu minimal untuk melihat derajat respon terhadap pengobatan yang diberikan.33
Metode pengobatan vitiligo dapat dibagi atas:
2.9.1 Pengobatan secara umum
Memberikan keterangan mengenai penyakit, pengobatan yang diberikan dan menjelaskan perkembangan penyakit selanjutnya kepada penderita maupun orang tua.34
Penggunaan tabir surya (SPF12-30) pada daerah yang terpapar sinar matahari. Melanosit merupakan pelindung alami terhadap sinar matahari yang tidak dijumpai pada penderita vitiligo. Penggunaan tabir surya mempunyai beberapa alasan yaitu:
Kulit yang mengalami depigmentasi lebih rentan terhadap sinar matahari (sunburn) dan dapat mengakibatkan timbulnya kanker kulit
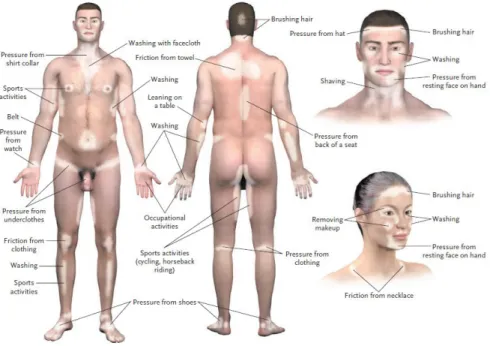
Trauma yang diakibatkan sinar matahari (sunburn) selanjutnya dapat memperluas daerah depigmentasi (Koebner phenomenon)
Pengaruh sinar matahari dapat mengakibatkan daerah kulit normal menjadi lebih gelap. Dianjurkan menghindari aktivitas diluar rumah pada tengah hari dan menggunakan tabir surya yang dapat melindungi dari sinar UVA dan UVB.33
Kamuflase kosmetik
Tujuan penggunaan kosmetik yaitu menyamarkan bercak putih sehingga tidak terlalu kelihatan. Yang biasa digunakan adalah Covermark dan Dermablend.34
Gambar 7. Koebner phenomenon 2.9.2 Repigmentasi vitiligo
Dapat dilakukan dengan berbagai cara dan melihat usia penderita yaitu: A. Anak-anak
Steroid topikal
Penggunaan steroid diharapkan dapat meningkatkan mekanisme pertahanan terhadap autodestruksi melanosit dan menekan proses immunologis. Steroid topikal merupakan bentuk pengobatan yang paling mudah. Steroid yang aman digunakan pada anak adalah yang potensinya rendah. Respon pengobatan dilihat minimal 3 bulan. Pengguaan steroid topikal yang berpotensi kuat dalam jangka waktu lama, dapat menimbulkan efek samping yaitu terjadinya atrofi pada kulit, telengiektasis.33.34
Golongan ini paling sering diresepkan. Steroid topikal kekuatan sedang (prednicarbate 0,25%) dua kali sehari untuk sedikitnya 4 bulan menghasilkan setidaknya 50% repigmentasi. Anak-anak dengan vitiligo non-segmental memiliki respons lebih baik bila dibandingkan dengan vitiligo segmental. Hati-hati dengan efek samping baik lokal maupun sistemik.32
Imunomodulator topikal (Penghambat calcineurin)
Penghambat calcineurin, seperti tacrolimus dan pimecrolimus, merupakan agen antiinflammasi nonsteroidal. FK506 (tacrolimus) dikombinasikan dengan endothelin (ET-3)
manajemen yang lebih baik. Krim pimecrolimus 1% menghasilkan repigmentasi hampir semua lesi pada kelopak mata dan genital.42
Tacrolimus adalah makrolid lakton yang diisolasi dari hasil fermentasi Streptomyces
tsukubaensis. Merupakan suatu immunosupressor yang poten dan selektif. Mekanisme kerja
berdasarkan inhibisi kalsineurin yang menyebabkan supresi dari aktivasi sel T dan inhibisi pelepasan sitokin. Tacrolimus 0,03% atau 0,1% ointment diberikan 1-2 x sehari untuk setidaknya 3 bulan, sebaiknya sebagai terapi pilihan untuk vitiligo di kepala dan leher, termasuk vitiligo segmental pada anak-anak, dan sebagai alternatif dari kortikosteroid topikal untuk vitiligo di daerah tubuh dan anggota gerak. Tacrolimus topikal efektif untuk anak dengan vitiligo. Kemanjuran pimecrolimus sebagai terapi vitiligo pada anak-anak memerlukan riset lanjutan.34
Berdasarkan penelitian, penggunaan tacrolimus topical 0.1% memberikan hasil yang baik pada daerah wajah dan memiliki efek samping yang lebih minimal dibandingkan dengan steroid topikal poten yaitu adanya rasa panas atau terbakar dan rasa gatal, namun biasanya menghilang setelah beberapa hari pengobatan.41
PUVA topikal
Diindikasikan pada anak yang berusia lebih dari 10 tahun dengan vitiligo tipe lokalisata atau pada lesi yang luasnya kurang dari 20% permukaan tubuh. Digunakan cream atau solution Methoxsalen (8-Methoxypsoralen, Oxsoralen) dengan konsentrasi 0,1-0,3%. Dioleskan 12-30 menit sebelum pemaparan pada lesi yang dpigmentasi. Pemaparan menggunakan UV-A dengan dosis awal 0,12 joule dan pada pemaparan berikutnya dosis dapat ditingkatkan sebanyak 0,12 joule sampai terjadi eritema yang ringan. Pemaparan dapat juga menggunakan sinar matahari. Lamanya pemaparan pada awal pengobatan selama 5 menit pada pengobatan berikutnya dapat ditambahkan 5 menit dan maksimum selama 15-30 menit. Pengobatan diberikan satu atau dua kali seminggu, tetapi tidak dalam 2 hari berturut – turut. Setelah selesai pemaparan, daerah tersebut dicuci dengan sabun dan dioleskan tabir surya. Efek samping yang dapat timbul adalah photoaging, reaksi fototoksik dan penggunaan yang lama dapat meningkatkan timbulnya resiko kanker kulit. Respon pengobatan dilihat selama 3-6 bulan.
Analog vitamin D3 efektif untuk terapi vitiligo sebagai terapi tunggal atau dikombinasikan dengan paparan fototerapi NB-UVB, cahaya matahari, atau kortikosteroid topikal. Studi prospektif dari 12 anak vitiligo (usia rata-rata:13,1 tahun) menunjukkan bahwa 10 anak mengalami sekitar 95% repigmentasi setelah menjalani terapi kombinasi kortikosteroid topikal di pagi hari dan calcipotriene ointment di sore hari selama sekitar 4,5 bulan (kisarannya: 2-7 bulan). Kombinasi dua terapi lebih efektif daripada kortikosteroid topical sebagai monoterapi.42
Terapi ultraviolet
Fototerapi narrowband UVB (NB-UVB) dipertimbangkan sebagai pilihan terapi yang aman dan efektif untuk vitiligo pada anak-anak. Paparan NB-UVB 2-3 kali seminggu pada hari yang tidak berurutan atau tak beraturan selama 6-12 bulan menghasilkan lebih dari 75% repigmentasi pada sekitar 50%-75% anak-anak. Respons terapi tergantung lokasi, luas, dan durasi vitiligo. Anak-anak dengan vitiligo dan/atau dengan lesi berlokasi di wajah dan leher memiliki respons yang lebih baik.
Helioterapi (paparan terhadap sinar UV alami) merupakan alternatif meskipun juga diperlukan perawatan untuk menghindari terbakar sinar matahari. Tak seperti fototerapi NB-UVB, peralatan laser 308 nm excimer mengirimkan radiasi hanya ke kulit yang dihinggapi vitiligo saja, sehingga ini diindikasikan untuk vitiligo lokal. Paparan sinar UV buatan (artificial), amat memakan waktu dan mengganggu aktivitas anak-anak di sekolah.43
B. Dewasa
PUVA sistemik
Indikasi penggunaan sistemik psoralen dengan pemaparan UV-A yaitu pada vitiligo tipe generalisata. Obat yang digunakan yaitu Methoxsalen (8-MOP, Oxsolaren), bekerja dengan cara menghambat mitosis yaitu dengan berikatan secara kovalen pada dasar pyrimidin dari DNA yang difotoaktivasi dengan UV-A. dosis yang diberikan 0,2 – 0,4 mg/kg/BB/oral, diminum 2 jam sebelum pemaparan. Pemaparan menggunakan UV-A yang berspektrum 320-400 nm. Dosis awal pemberian UV-A yaitu 4 joule. Pada setiap pngobatan dosis UV-A dapat ditingkatkan 2-3 joule sehingga lesi yang depigmentasi akan berubah menjadi merah jambu
sinar matahari. Lamanya pemaparan pada awal pengobatan selama 5 menit, pada pengobatan berikutnya dapat ditambahkan 5 menit sehingga dicapai eritema ringan dan maksimum 30 menit. Terapi ini biasanya diberikan satu atau dua kali seminggu tetapi tidak dilakukan 2 hari berturut-turut.
Efek samping yang dapat timbul yaitu mual, muntah, sakit kepala, kulit terbakar dan meningkatnya resiko terjadinya kanker kulit. Penderita mendapat pengobatan dengan psoralen secara sistemik, sebaiknya sewaktu dilakukan pemaparan menggunakan kacamata pelindung terhadap sinar matahari hingga sore hari, untuk menghindari terjadinya toksisitas pada mata. Terapi dilanjutkan minimum 3 bulan untuk menilai respon pengobatan.33,34
NB-UVB
Terapi lain yakni dengan NB-UVB, yaitu: narrowband ultraviolet B (NB-UVB) light (311+/-2e), biasa digunakan untuk vitiligo lokalisata. Ada tiga pilihan NB-UVB: nonfocused
NB-UVB, microphototherapy, NB excimer light. Beberapa keuntungan NB-UVB yaitu dapat
mencegah efek samping psoralen, mengurangi dosis kumulatif radiasi. Juga dapat digunakan untuk wanita hamil dan anak-anak tanpa efek fototoksik atau atrofi epidermis, dengan sedikit erythema dibandingkan dengan fototerapi lain. Masalah yang mungkin timbul adalah timbulnya kemerahan sementara (transient erythema), dengan deskuamasi.
Fototerapi NB-UVB direkomendasikan untuk vitiligo generalisata. Baru-baru ini, fototerapi NB-UVB telah dikombinasikan dengan suatu antioxidant pool yang mengandung
alpha-lipoic acid, vitamin C, vitamin E, dan polyunsaturated fatty acids, atau Polypodium leucotomos, suatu ekstrak tumbuhan yang berefek antioxidative dan immunomodulator,
dengan perbaikan respons yang objektif. Selain itu, ekstrak tanaman, dari Cucumis melo, memiliki properti antioksidan (menunjukkan aktivitas super-oxide dismutase dan catalaselike) yang berhubungan dengan focused NBUVB treatment.44
Kortikosteroid topikal
Obat golongan kortikosteroid, seperti: triamcinolone, hydrocortisone, atau prednisone, dipakai untuk menghentikan penyebaran vitiligo dan menyempurnakan pembentukan kembali pigmen kulit. Jika merupakan reaksi autoimun, maka dapat diberi kortikosteroid fluorinasi kuat.45
Problem penggunaan kortikosteroid topical yang umum adalah: jerawat dan erupsi acneiform, rosasea, atrofi kulit, gatal, erythema, teleangectasias, striae distensae,
hypertrichosis, blistering dan berisi cairan (vesciculation), bengkak, terbakar dan reaksi mirip terbakar sinar surya, photoaging, meningkatnya risiko berkembang menjadi kanker kulit nonmelanoma.8
Imunomodulator topikal
Pimecrolimus menghambat aktivasi T-cell, sehingga secara teoretis lebih efektif pada lesi yang aktif daripada di lesi yang stabil. Efek terapeutik pimecrolimus mirip dengan glukokortikosteroid topikal potensi sedang dan kuat. Repigmentasi awal dengan kortikosteroid topikal terlihat dari 2 minggu hingga 4 bulan setelah terapi dimulai. Untuk kasus vitiligo di wajah yang diterapi dengan tacrolimus, diperlukan waktu 6 minggu untuk repigmentasi. Namun dari segi efektivitas, pimecrolimus topikal 1% lebih aman dibandingkan dengan clobetasol propionate 0,05%.
Analog vitamin D
Kombinasi topical calcipotriene (analog vitamin D3 atau analog vitamin D topikal) dan terapi NB-UVB, juga antara analog vitamin D topikal dan terapi PUVA sebaiknya tidak digunakan sebagai terapi vitiligo. Begitu pula dexametason oral tidak direkomendasikan untuk menahan laju atau progresivitas vitiligo. Inhibitor calcineurin topikal umumnya lebih disukai untuk lesi wajah dan leher karena tidak menyebabkan atrofi kulit dan dapat meningkatkan repigmentasi tanpa penekanan respon/sistem kekebalan alamiah tubuh.46
Pembedahan
Pasien dengan area vitiligo yang tidak luas dan aktivitasnya stabil, dapat dilakukan transplantasi secara bedah. Tekniknya dapat secara punchgraft, minigraft, suction-blister,
autologouscultures dan autologous-melanocytes-grafts, micropigmentation, split thickness graft. Kini minigraft tidak lagi direkomendasikan karena tingginya efek samping dan hasil
kosmetik yang jelek, termasuk cobblestone appearance dan polka dot appearance. Teknik yang memiliki nilai rata-rata sukses tertinggi adalah split skin grafting dan epidermal blister
grafting.47
1. Autologous skin graft
Sering dilakukan pada pasien dengan bercak depigmentasi yang tidak luas. Tehnik ini menggunakan jaringan graft yang berasal dari pasien itu sendiri dengan pigmen yang
sendiri. Repigmentasi akan menyebar dalam waktu 4-6 minggu setelah dilakukan graft. Komplikasi yang dapat terjadi pada tempat donor yang resipien yaitu infeksi, parut,
cobblestone appearance ataupun dijumpainya bercak-bercak pigmentasi atau tidak terjadi
samasekali repigmentasi.
2. Suction Blister
Prosedur tekhnik ini yaitu dibentuknya bulla pada kulit yang pigmentasinya normal menggunakan vakum suction dengan tekanan 150 Hg ataupun menggunakan alat pembekuan. Kemudian atap bula yang terbentuk dipotong dan dipindahkan ke daerah depigmentasi. Komplikasi tekhnik ini adalah timbulnya jaringan parut, cobble stone
appearance ataupun terjadi repigmentasi yang tidak sempurna. Tetapi dengan tekhnik ini,
resiko timbulnya jaringan parut lebih sedikit dibandingkan prosedur graft yang lain.34
Efek samping pembedahan pada vitiligo antara lain: infeksi (reaktivasi herpes simpleks), hiperpigmentasi pasca-inflamasi, repigmentasi tak merata, jaringan parut berupa skar hipertrofik, thick grafts, dan permukaan tak teratur. Pembedahan boleh dilakukan pada area yang sensitif secara kosmetik jika tidak ada lesi baru, tidak ada fenomena Koebner, tidak ada perluasan lesi dalam 12 bulan sebelumnya.
Depigmentasi
Terapi ini merupakan pilihan pada pasien yang gagal terapi PUVA atau pada vitiligo yang luas dimana melibatkan lebih dari 50% area permukaan tubuh atau mendekati tipe vitiligo universal. Pengobatan ini menggunakan bahan pemutih seperti 20% monobenzyl ether dari hydroquinone (benzoquin 20%), yang dioleskan pada daerah normal (dijumpai adanya melanosit). Dilakukan sekali atau dua kali sehari. Efek samping yang utama adalah timbulnya iritasi lokal berupa kemerahan ataupun timbul rasa gatal. Oleh karena itu dilakukan test pengolesan hanya pada satu lengan bawah yang dioleskan sehari sekali. Apabila dalam 2 minggu tidak terjadi iritasi selanjutnya cream dapat dioleskan sehari 2 kali. Kemudian setelah 2 minggu pengolesan tidak terjadi iritasi maka krim tersebut dapat dioleskan pada tempat dimana saja pada tubuh. Bahan ini bersifat sitotoksik terhadap melanosit dan menghancurkan melanosit. Depigmentasi bersifat permanen dan irreversibel. Kulit penderita akan menjadi albinoid dan membutuhkan tabir surya.
Tato merupakan pigmen yang ditanamkan dengan menggunakan peralatan khusus yang bersifat permanen. Teknik ini memberikan respon yang terbaik pada daerah bibir dan pada daerah yang berkulit gelap. Efek sampingnya yaitu terdapat herpes simplex labialis.
2.10 PROGNOSIS
Perkembangan penyakit vitiligo sulit diramalkan, dimana lesi depigmentasi dapat menetap, meluas atau bahkan mengalami repigmentasi. Biasanya perkembangan penyakit vitiligo bertahap dan pengobatan dapat mencegah menetapnya lesi seumur hidup pada penderita. Perkembangan lesi depigmentasi sering kali responsif pada masa awal pengobatan. Repigmentasi spontan terjadi pada 10-20% penderita walaupun secara kosmetik hasilnya kurang memuaskan.48
DAFTAR PUSTAKA
1. Wolff K, Johnson RA. 2009. Fitzpatrick’s Color Atlas And Synopsis Of Clinical Dermatology. 6th Ed. Mcgraw Hill Medical: Newyork. 335-341.
2. Wasitaatmadja SM. Anatomi Kulit.Ilmu Penyakit Kulit Dan Kelamin. ed.5. Editor: Djuanda A, Hamzah M, Aisah S. Jakarta: Balai Penerbit FKUI; 2009. p.3-6 3. Wasitaatmadja SM. Hemangioma. ed.5. Editor: Djuanda A, Hamzah M,
Aisah S. Jakarta: Balai Penerbit FKUI; 2009. p.242-4
4. Soepardiman L. Vitiligo. In: Kelainan Pigmen. Ilmu Penyakit Kulit dan Kelamin. Bagian Ilmu Penyakit Kulit dan Kelamin Fakultas Kedokteran Universitas Indonesia; 2010.p296.
5. Howitz J, Brodthagen H, Schwartz M, Thomsen K. Prevalence of vitiligo. Epidemiological survey on the Isle of Bornholm, Denmark. Arch Dermatol 1977;113:47-52.
6. Xu YY, Ye DQ, Tong ZC, et al. An epidemiological survey on four skin diseases in Anhui. Chin J Dermatol 2002;35:406-7.
7. Handa S, Dogra S. Epidemiology of childhood vitiligo: a study of 625 patients from north India. Pediatr Dermatol 2003;20:207-10.
8. Schallreuter KU, Salem MMAEL. Vitiligo: Was ist neu? Hautarzt 2010;61:578-85.
9. Alkhateeb A, Fain PR, Thody A, Bennett DC, Spritz RA. Epidemiology of vitiligo and associated autoimmune diseases in Caucasia probands and their families. Pigment Cell Res 2003;16(3):208-14.
10. Nordlund JJ, Majumder PP. Recent investigations on vitiligo vulgaris. Dermatologic Clinics 1997;15:69-78.
11. Schallreuter KU, Bahadoran P, Picardo M, Slominski A, Elassiuty YE, Kemp EH, Giachino C, Liu JB, Luiten RM, Lambe T, Le Poole IC, Dammak I, Onay H, Zmijewski MA, Dell’Anna ML, Zeegers MP, Cornall RJ, Paus R, Ortonne JP, Westerhof W. Vitiligo pathogenesis: autoimmune disease, genetic defect, excessive reactive oxygen species, calcium imbalance, or what else? Exp Dermatol 2008;17(2):139-40.
12. Dell’Anna ML, Picardo M. A review and a new hypothesis for non-immunological pathogenetic mechanisms in vitiligo. Pigment Cell Res 2006;19(5):406-11.
13. Pietrzak A, Bartosinska J, Hercogova J, Lotti TM, Chodorowska G. Metabolic syndrome in vitiligo. Dermatologic Therapy 2012;25:S41-3.
14. Spritz RA, Gowan K, Bennett DC, Fain PR. Novel vitiligo susceptibility loci on chromosomes 7 (AIS2) and 8 (AIS3), conWrmation of SLEV1 on chromosome 17, and their roles in an autoimmune diathesis. Am J Hum Genet 2004;74:188-91.
15. Jin Y, Mailloux CM, Gowan K, Riccardi SL, LaBerge G, Bennett DC, Fain PR, Spritz RA. NALP1 in Vitiligo-Associated Multiple Autoimmune Disease. N Eng J Med 2007;356(12):1216-25.
16. Traherne JA. Human MHC architecture and evolution: implications for disease association studies. Int J Immunogenet 2008;35(3):179-92.
17. Prignano F, Pescitelli L, Becatti M, Di Gennaro P, Fiorillo C, Taddei N, Lotti T. Ultrastructural and functional alterations of mitochondria in perilesional vitiligo skin. J Dermatol Sci 2009;54:157-67.
18. Spritz RA, Gowan K, Bennett DC, Fain PR. Novel vitiligo susceptibility loci on chromosomes 7 (AIS2) and 8 (AIS3), confi rmation of SLEV1 on chromosome 17, and their roles in anautoimmune diathesis. Am J Hum Genet 2004;74:188-91.
19. Spritz RA. The genetics of generalized vitiligo and associated autoimmune diseases. Pigment Cell Res 2007;20:271-8.
20. Zhang XJ, Chen JJ, Liu JB. The genetic concept of vitiligo. J Dermatol Sci 2005;39:137-46.
21. Quan C,Ren YQ,Xiang LH,Sun LH,Xu AE,Gao XH,et.al. Genome-wide association study for vitiligo identifi es susceptibility loci at 6q27 and the MHC.Nat.Genet.2010;42(7):614-8.
22. Phillips MA, Vikesa J, Luuk H, Jonson L, Lillevali K, Rehfeld JF, Vasar E, Koks S, Nielsen FC. Characterization of MYG1 gene and protein: subcellular distribution and function. Biology of the Cell. 2009;101(6):361-73.
23. Kingo K, Phillips MA, Aunin E, Luuk H, Karelson M, Ratsep R, Silm H, Vasar E, Koks S. MYG1, novel melanocyte related gene, has elevated expression in vitiligo. J Dermatol Sci 2006;44(2):119-22.
24. Philips MA. Characterization of Myg1 gene and protein: expression patterns, subcellular localization, gene defi cient mouse and functional polymorphisms in human. Dissertation.University of Tartu, Tartu, Estonia. 2010.
25. Phillips MA, Kingo K, Karelson M, Ratsep R, Aunin E, Reimann E, Reemann P, Porosaar O, Vikesa J, Nielsen FC, Vasar E, Silm H, Koks S. Promoter polymorphim -119C/G in MYG1 (C12orf10)gene is related to vitiligo susceptibility and Arg4Gln aff ects mitochondrial entrance of Myg1. BMC Medical Genetics 2010;11(56):1-9.
26. Kim NH, Torchia D, Rouhani P, Roberts B, Romanelli P. Tumor necrosis factor-a in vitiligo: direct correlation between tissue levels and clinical parameters. Sep 2011;30(3):225-7 (doi:10.3109/15569527.2011.560913). Cited from: http://informahealthcare.com/doi/abs/10.3109/15569527.2011.560913
27. Ali R, Ahsan MS, Azad MAK, Ullah MDA, Bari W, Islam SN, Yeasmin S, Hasnat A. Immunoglobulin levels of vitiligo patients. Pak.J.Pharm.Sci.2010;23(1):97-102.
28. Schallreuter K, Moore J, Wood JM, et al. In vivo and in vitro evidence for hydrogen peroxide accumulation in the epidermis of patients with vitiligo and its successful removal by a UVBactivated pseudocatalase. J Invest Dermatol 1999;4:91. 29. Grimes PE, Sevall JS, Vojdani A. Cytomegalovirus DNA identifi ed in
skin biopsy specimens of patients with vitiligo. J Am Acad Dermatol 1996;35:21-6. 30. Akbayir N, Gukdemir G, Mansur T, et al. Is there any relationship
between hep C virus and vitiligo? J Clin Gastroenterol 2004;38:815-7.
31. Niamba P, Traore A, Taieb A. Vitiligo in a black patient associated with HIV infection and repigmentation under antiretroviral therapy. Ann Dermatolo Venereol
33. Lamerson C, Nordlund JJ. Vitiligo. In: Harper J, Oranje A, Prose N (Eds). Textbook of Pediatric Dermatology. Volume 1. Blackwell Science. 2000:880-88.
34. Boissy RE, Nordlund JJ,. Vitiligo. In: 20 Common Medicine and Surgery. Vol 2, W.B. Saunders Company, 1996; 1210-16
35. Vitiligo. Available at:
http://www.mayoclinic.org/diseases-conditions/vitiligo/multimedia/vitiligo/img-20007404
36. Available at: http://emedicine.medscape.com/article/1109642-overviewmedicine
37. Available at: http://content.nejm.org/cgi/ content/full/360/2/160
38. Njoo MD, Das PK, Bos JD, Westerhof W. Association of the Kobner phenomenon with disease activity and therapeutic responsiveness in vitiligo vulgaris. Arch Dermatol 1999;135:407-13.
39. Hamzavi I, Shapiro J. Parametric modelling of narrow band UV-B phototherapy for vitiligo using a novel quantitative tool. Arch Dermatol 2004;140:677-83. 40. Lan CC, Wu CS, Chen GS, Yu HS. FK506 (tacrolimus) and endothelin combined treatment induces mobility of melanoblasts: New insights into follicular vitiligo repigmentation induced by topical tacrolimus on sun-exposed skin. Br J Dermatol 2011;164:490-6.
41. Plettenberg H, Assmann T, Ruzicka T. Childhood vitiligo and tacrolimus. Immunomodulating treatment for an autoimmune disease. Arch Dermatol 2003;139:651-4 42. Kakourou T. Vitiligo in children. World J Pediatr 2009;5(4):265-8.
43. Roelandts R.Photo(chemo) therapy for vitiligo. Photodermatol Photoimmunol Photomed 2003;19:1-4.
44. Anbar TS, Westerhof W, Abdel-Rahman AT, El-Khayyat MA. Evaluation of the eff ects of NB-UVB in both segmental and non-segmental vitiligo aff ecting diff erent body sites. Photodermatol Photoimmunol Photomed 2006;22:157-63.
45. Tonsi A.Vitiligo and Its Management Update: A Review. Pak J Med Sci 2004;20(3):242-7.
46. Forschner T, Buchholtz S, Stockfl eth E. Current state of vitiligo therapy-evidence-based analysis of the literature. J Dtsch Dermatol Ges 2007;5:467-75.
47. Gawkrodger DJ, Ormerod AD, Shaw L, Mauri-Sole I, Whitton ME, Watts MJ, Anstey AV, Ingham J, Young K. Vitiligo: concise evidence based guidelines on diagnosis and management.Postgrad Med J 2010;86:466-71.
48. Gawkrodger DJ. Vitiligo: what general physicians need to know. Clinical Medicine 2009;9(5):408-9.