Tata laksana rujukan pasien Covid-19
Diah Handanyani
Manajemen Covid -19
Persentase kasus 40 % kasus ringan 40% perawatan pneumonia sedang 15% oksigen terapi 5% ventilatorDefinisi kasus
Kasus Probable (probable)
• Suspect atau terduga COVID-19 (ODP/PDP) dengan hasil laboratorium inkonklusif
• ATAU
• Pemeriksaan tidak dapat dilakukan dengan alasan apapun.
Kasus terkonfirmasi (Confirmed case)
Penyakit tanpa komplikasi, ODP
Gejala non spesifik
- Demam dan batuk dalam 10 hari
- Nyeri tenggorokan, hidung tersumbat atau rhinorea - Sakit kepala, nyeri otot atau malaise
- Diare atau muntah
- Tanpa disertai gejala dehidrasi, napas pendek dan sepsis
Gejala SARI (severe acuter respiratory infection
• Penurunan kemampuan aktivitas, dizziness, jumlah urin berkurang
• Kesulitan bernapas meningkat, sianosis, batuk darah or dahak kuning nyeri dada, suara napas tambahan (mengi, stridor, dll)
• Confusion, letargi, penurunan kesadaran (koma), lemas dan kejang
• Demam menetap dalam 3 hari tidak berkurang dengan obat demam
• Pada anak termasuk intake sulit, diare massif dan muntah
Edukasi pasien apabila mendapatkan gejala berikut segera ke IGD RS/RS rujukan
Tanda klinis SARI
• Respiratory distress (napas memberat, pendek, otot bantu napas, sianosis, grunting, napas pendek, wheezing, stridor
• Gangguan kardiovaskular dan sirkulasi
• CRT meningkat, nadi lemah, ekstremitas dingin, urin berkurang, TD turun
• Gangguan neurologi
• Penurunann status mental, kejang, iritabel, letargi
• Dehidrasi berat, stridor (mata cekung, turgor turun, ga kuat minum dan letargi
Rujuk segera ke IGD dan rawat intensif bila didapatkan
Kenali Risiko Tinggi
● Pasien usia lanjut● Semua orang dengan kondisi klinis berat ● Pasien dengan komorbid
Penyakit Penyerta Angka Kematian Kasus Konfirmasi
Penyakit kardiovaskular 10,5% 873
Diabetes 7,3% 1.120
Penyakit paru kronis 6,3% 511
Hipertensi 6% 2.683
Kanker 5,6% 107
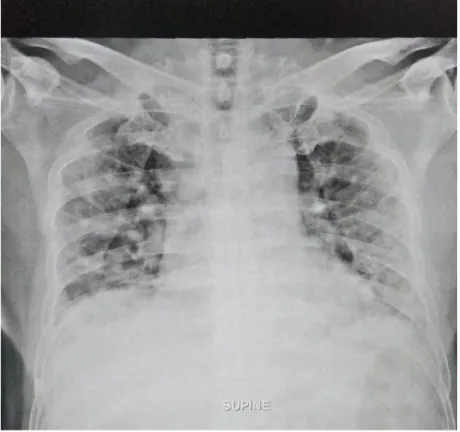
Gambaran radiologi
• Konsolidasi , tipikal, multifokal and bilateral
• bisa unilateral
• Efusi pleura jarang tapi bisa
• CXR normal50% of the 1st 18 cases in Singapore had normal CXR
• (: from MOH Circular No. 50/2020)
• CXR kurang sensitif dibanding CT: ground-glass and consolidation visible on CT
Peran radiologi
• Chest CT penting untuk deteksi dini, dan evaluasi manajeme terapi
• Low dose chest CT non contrast
• Pada daerah endemic bilateral ground-glass opacities atau
konsolidasi suggest diagnosis of COVID-19, meski RT-PCR negatif
• chest CT normal tidak mengeklusi diagnosis of COVID-19
Diagnosis
Serologi (Rapid Test) PCR SARS-CoV-2 Sequencing SARS CoV-2Pemeriksaan Pertama Kali
Anti SARS-CoV-2 IgM Anti SARS-CoV-2 IgG Interpretasi Saran+ + Reaktif Bila OTG dan ODP maka lakukan karantina mandiri dengan menerapkan PHBS (perilaku hidup bersih dan sehat) dan
physical distancing
Bila PDP, maka sesuai dengan gejala yang dijumpai
- Gejala ringan, lakukan isolasi di rumah
- Gejala sedang, lakukan isolasi di rumah sakit darurat - Gejala memberat, lakukan isolasi di rumah sakit rujukan
dengan pemeriksaan konfirmasi menggunakan RT-PCR
+ - Reaktif
- + Reaktif
- - Non Reaktif - Lakukan karantina mandiri dengan menerapkan PHBS
(perilaku hidup bersih dan sehat) dan physical distancing
Anti SARS-CoV-2 IgM Anti SARS-CoV-2 IgG Interpret asi Saran
+ + Reaktif Bila OTG dan ODP maka lakukan karantina mandiri dengan menerapkan PHBS (perilaku hidup bersih dan sehat) dan physical distancing
Bila PDP, maka sesuai dengan gejala yang dijumpai - Gejala ringan, lakukan isolasi di rumah
- Gejala sedang, lakukan isolasi di rumah sakit darurat
- Gejala memberat, lakukan isolasi di rumah sakit rujukan dengan pemeriksaan konfirmasi menggunakan RT-PCR
+ - Reaktif
- + Reaktif
- - Non Reaktif - Pasien tidak terpapar infeksi SARS-CoV-2
- Pasien imunokompromais sehingga antibodi tidak terbentuk karena ada gangguan pembentukan antibodi. saran: pemeriksaan RT-PCR
Derajat infeksi nCoV
Uncomplica ted illness
Gejala tidak spesifik: demam, batuk, nyeri tenggorokan, kongesti hidung, malaise, sakit kepala, nyeri otot.
Pasien usia tua dan immunocompromised gejala atipikal Pneumonia
ringan
Pasien dengan pneumonia dengan tidak ada tanda pneumonia berat Anak-anak : batuk atau sulit bernapas + takipneu
Pneumonia berat
Remaja atau dewasa: demam atau curiga infeksi saluran napas, ditambah RR>30x/menit, distress napas berat, SpO2 <90% udara ruangan
Anak-anak: Batuk/susah bernapas, ditambah setidaknya satu dari hal berikut: sianosis sentral atau SpO2<90%; distress napas berat (co: grunting, retraksi dinding dada sangat berat), tanda bahaya umum pneumonia: tidak mau nyusu atau minum, penurunan kesadaran, atau kejang; takipneu
Derajat infeksi nCoV
ARDS Onset baru atau gejala respirasi memburuk dalam satu minggu klinis diketahui Foto dada (X-ray; CT Scan; atau USG paru): opasitas bilateral, tidak
sepenuhnya oleh efusi, lobar atau kolaps paru, atau nodul
Asal edema: gagal napas tidak sepenuhnya oleh gagal jantung atau overload
cairan. Perlu penilaian objektif seperti echocardigrafi.
Sepsis Dewasa: disfungsi organ disebabkan disregulasi respon tubuh terhadap infeksi (Score SOFA).
Tanda organ disfungsi: perubahan status mental; susah napas atau napas cepat, saturasi oksigen rendah, urin output berkurang; HR meningkat; nadi teraba
lemah, ektremitas dingin, tekanan darah rendah, kulit mottling, hasil lab: koagulopati, trombositopenia, asidosis, tinggi laktat atau hyperbilirubinemia
Anak: curiga infeksi atau terbukti infeksi dan 2≥ SIRS kriteria, yang salah satunya suhu abnormal atau leukosit abnormal
Derajat infeksi nCoV
Syok Sepsis Dewasa: persisten hipotensi walaupun sudah dilakukan resusitasi cairan, membutuhkan vasopressor untuk mempertahankan MAP ≥ 65 mmHg dan serum laktat >2 mmol/L
Anak: hipotensi atau 2-3 dari berikut: perubahan status mental atau bradikardi atau CRT meningkat; vasodilatasi hangat dengan nadi bounding; takipnea; kulit motling atau petekie atau purpura; peningkatan laktat; oliguria; hiper atau hipotermia.
Terapi dan Monitoring
• Semua kasus (ringan-berat)
Isolasi
• Hand hygiene, APD lengkap, Kewaspadaan tertusuk benda tajam, pembersihan alat kesehatan dan lingkungan RS, waspada
pencegahan tindakan saluran napas
Implementasi PPI
• Untuk melihat perjalanan atau perkembangan penyakit
Serial foto toraks
• Target saturasi SpO2≥90% (tidak hamil) ≥92-95% (hamil)
• Anak dengan tanda kegawatan target SpO2 ≥94%, jika tidak ≥90%
Suplementasi oksigen
• Sesuai diagnosis klinis, berdasarkan epidemiologi lokal dan panduan tatalaksana
• Pemberian antibiotik dalam satu jam dari asesmen awal untuk pasien dengan sepsis
Antimikroba empiris
• Belum terbukti manfaatnya, cenderung harm, kecuali ada indikasi lain
kortikotiroid sistemik tidak diberikan
rutin untuk tatalaksana pneumonia virus atau ARDS
Terapi dan Monitoring
• Demam, batuk
Terapi simptomatik
• Terapi cairan konservatif jika tidak ada bukti syok
Terapi cairan
• Bila gagal napas
Ventilasi Mekanis
• Apabila syok sepsis
• norepinefrin, epinefrin, vasopresin, dan dopamin
Penggunaan vasopressor
• Perburukan klinis: gagal napas cepat progresif dan sepsis, dan penerapan tatalaksana suportif segera
Observasi
• Pemilahan terapi penyakit penyerta.
• Komunikasi dengan pasien dan keluarga: prognosis
Pahami kondisi co-morbid pasien untuk menyesuaikan tatalaksana kondisi kritis
Pencegahan komplikasi
Hasil antisipasi Intervensi
Mengurangi waktu pemakaian ventilasi mekanik invasif
- Penggunaan protocol penilaian setiap hari untuk menentukan kesiapan bernapas spontan
- Minimal sedasi berkelanjutan atau intermiten, targetkan titik akhir titrasi atau interupsi harian sedasi infus
Mengurangi insiden VAP
- Intubasi oral lebih baik - Posisi semi-recumbent
- Penggunaan system penyedot tertutup
- Penggunaan sirkuit ventilator baru untuk setiap pasiep
- Ganti penukar penghangat kelembaban ketika tidak berfungsi setiap 5-7 hari
Pencegahan komplikasi
Hasil antisipasi Intervensi
Mengurangi insiden infeksi terkait kateter
- Pemasangan sesuai SOP standar PPI dan pengingat pencabutan jika tidak dibutuhkan
Mengurangi insiden ulkus dekubitus
- Balikkan pasien setiap 2 jam
Mengurangi insiden ulkus peptikum dan perdarahan GI
- Pemberian nutrisi enteral dini (dalam 24-48 jam sejak masuk RS)
- Pemberian H2RB atau PPI pada pasien dengan risiko GI bleeding
Mengurangi insiden kelemahan terkait ICU
Tatalaksana spesifik anti-nCoV
• Belum ada!
• Dilaporkan pemakaian obat anti HIV, Chloroquine
• Ada institusi yang memberikan Oseltamivir
Contoh kasus
• Tn. N,36 thn
• Demam hari ke-5 dirasakan naik turun lebih tinggi malam hari. Keluhan disertai pusing (+), mual (+), muntah (+) >5x hari ini.
Keluhan tidak disertai batuk (-), pilek (-), nyeri menelan (-), sesak napas (-). BAB dan BAK t.a.k.
• Pasien memiliki riwayat HT(+) namun tidak minum obat.Riw
berpergian 2 mgg terakhir (-), riw. Kontak dgn susp covid (-)O:
• KU : Sedang, Kesadaran : CM, GCS : E4M6V5TD: 120/80 mmhgHR:
88x/menitRR: 21x/menitSuhu: 37,1 C Kepala: normocephalMata:
isokor , ca-/-, si -/-Tht: dbnThorax : Pulmo : ves +/+, rh -/-, wh -/-Cor : BJ I-II reg, murmur ), gallop
(-)Abdomen: supel, BU (+) N,NTE (+)Ekstremitas : akral hangat+/+, CRT < 2” +/+
Tata laksana
• Azitromisin
• Klorokuin
• Oseltamivir/avigan
ODP PDP Covid-19
probable/terkonfirmasi
Asimptomatik 1. Isolasi diri di rumah 14 hari
2. Tata laksana umum - Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik 4. Azitromisina 5. Klorokuin/hidroxi klorokuinb 6. Antivirusc 1. Oseltamivir 2. Avigan 3. Remdesivir 4. Lopinavir/rotanavir 7. Vitamin C 2 x 1000mg 8. Pemantauan oleh FKTP
Pengobatan
Infeksi saluran napas atas (ISNA) Tata laksana umum Tata laksana simptomatik 1. Isolasi di rumah
2. Tata laksana umum - Nutrisi
- Asupan cairan cukup 3. Tata laksana simptomatik 4. Azitromisn 1x 500mg
1. Isolasi diri di rumah 14 hari 2. Tata laksana umum
- Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik 4. Azitromisina 5. Klorokuin/hidroxi klorokuinb 6. Antivirusc A. Oseltamivir B. Avigan C. Remdesivir D. Lopinavir/rotanavir 7. Vitamin C 2 x 1000mg 8. Pemantauan oleh FKTP
Pengobatan
Pneumonia ringan
1. Rawat isolasi / Isolasi diri di rumah 14 hari ( rawat bila usia >60 tahun DAN ATAU terdapat komorbid
2. Tata laksana umum
- Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik
4. Azitromisina/levofloxacin 1 x 750mg (po) 5. Klorokuin/hidroxi klorokuinb 6. Antivirusc A. Oseltamivir B. Avigan C. Remdesivir D. Lopinavir/rotanavir 7. Vitamin C 2 x 1000mg
Pemantauan oleh FKTP bila isolasi di rumah
Pemantauan sesuai
pneumonia COvid -19 bila dirawat
1. Rawat isolasi / Isolasi diri di rumah 14 hari (rawat apabila usia>60 tahun
DAN ATAU ada komorbid)
2. Tata laksana umum
- Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik
4. Azitromisina /Levofloxacin 1 x 750 (iv/po) 5. Klorokuin/hidroxiklorokuin b 6. Antivirusc E. Oseltamivir F. Avigan G. Remdesivir H. Lopinavir/rotanavi r 7. Vitamin C 2 x 1000mg
Pemantauan oleh FKTP bila isolasi di rumah
Pemantauan sesuai
pneumonia COvid -19 bila dirawat
Pneumonia sedang-berat
1. Rawat isolasi
2. ata laksana umum - Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik 4. Azitromisina /Levofloxacin 1
x
750mg/meropenem/sesuai klinis dan kultur
5. Klorokuin/hidroxi klorokuinb 6. Antivirusc A. Oseltamivir B. Avigan C. Remdesivir D. Lopinavir/rotanavir 7. Vitamin C 2 x 1000mg
8. Pantau sesuai kondisi 9. Bila memberat
pertimbangkan suatu Probable COvid-19
10. Bila didapatkan tanda ARDS berikan kortikosteroid 1-2 mg/KgBB
1. Rawat isolasi
2. Tata laksana umum - Nutrisi
- Asupan cairan cukup
3. Tata laksana simptomatik 4. Azitromisina /Levofloxacin 1 x 750mg/meropenem sesuai klinis Klorokuin/hidroxi klorokuinb 5. Antivirusc E. Oseltamivir F. Avigan G. Remdesivir H. Lopinavir/rotanavi r 6. Vitamin C 2 x 1000mg 7. Pantau sesuai kondisi
8. Bila didapatkan tanda ARDS berikan kortikosteroid 1-2 mg/KgBB
Kasus kritis ARDS
1. Rawat ICU
2. Rawat sesuai pneumonia sepsis
3. Kortikosteroid 1-2mg/KgBB
4. Gagal napas membutuhkan ventilator, syok, atau
multiorgan failure atau
sepsis disesuaikan dengan protokol standar yang ada
1. Rawat ICU dengan standar isolasi COVID-19
2. Rawat sesuai pneumonia
sepsis
3. Kortikosteroid 1-2mg/kgBB
4. Gagal napas
membutuhkan ventilator, syok, atau multiorgan
failure atau sepsis:
5. Immunoglobulin A. IVIG/plasma) B. Plasma C. CRRT D. ECMO
Pengobatan
Ilustrasi kasus
• Nama pasien : Tn A, 63 tahun : Demam 1 miggu disertai dengan batuk dan kepala pusing, mual ada Keluhan saat ini : Demam masih, batuk tidak ada
• K/U : TSS, CM
TD : 150 / 87 MmHg
Nadi : 101 x/mnt RR: 20 x/mnt Suhu : 38.9 awal,
Pemulangan dan evaluasi
• Pasien dipulangkan bila telah sembuh dengan kriteria PCR 2x berturut dengan jarak minmal 3 hari negatif
• Perbaikan klinis, laboratorium penunjang NLR dan CRP normal
• Lanjutkan isolasi di rumah 14 hari Evaluasi pasca perawatan
- Lakukan pemeriksaan PCR ulang bila negatif pasien dinyatakan sembuh - Foto toraks untuk melihat proses perbaikan (bila fibrosis luas, anjuran
fisioterapi)
- Evaluasi antibody covid