PADA UNIT RAWAT INAP RUMAH SAKIT X
JAKARTA TAHUN 2014
DI SUSUN OLEH :
RENNY PUSPASARI
NPM: 12052039
PROGRAM STUDI ADMINISTRASI RUMAH SAKIT
PROGRAM PASCASARJANA
UNIVERSITAS RESPATI INDONESIA
JAKARTA
ii
Tesis ini talah di setujui, diperiksa dan dipertahankan dihadapan Tim Penguji Tesis Program Pascasarjana Universitas Respati Indonesia
Jakarta , 06 September 2014
Komisi Pembimbing
Pembimbing I Pembimbing II
Dr. Rokiah Kusumapradja, MHA Dr. Tri Suratmi, MPd.
Mengetahui,
Ketua Program Studi MARS URINDO,
iii
PENGARUH KOMUNIKASI EFEKTIF, PENGETAHUAN PATIENTS SAFETYDAN MOTIVASI KERJA PERAWAT
TERHADAP PELAKSANAANPATIENTS SAFETY PADA UNIT RAWAT INAP RUMAH SAKIT X
TAHUN 2014
Disusun Oleh: Renny Puspasari
NPM: 12052039
JAKARTA, 06 SEPTEMBER 2014
Dr. Rokiah Kusumapradja, MHA KETUA
Dr. Tri Suratmi, MPd. ANGGOTA
Yeyet Haryati,Skp.,MPH ANGGOTA
iv
Nama :Renny Puspasari
NPM :12052039
Program Studi :Managemen Administrasi Rumah Sakit
Judul Tesis : Pengaruh Komunikasi efektif, pengetahuan patient safety dan motivasi kerja pereawat terhadap pelaksanaan patient safety pada unit rawat inap RS X , jakarta 2014
Dengan ini saya menyatakan bahwa tesis Pengaruh komunikasi efektif, pengetahuan patients safety dan motivasi kerja perawat terhadap pelaksanaan patients safety pada unit rawat inap rumah sakit X Jakarta Tahun 2014 adalah karya saya sendiri dan belum pernah di ajukan dalam bentuk apapun kepada perguruan tinggi manapun.
Sumber informasi yang berasal atau dikutip dari karya yang saya terbitkan maupun yang tidak diterbitkan dari penulis lain telah di sebutkan dalam teks dan dicantumkan dalam daftar pustaka di bagian akhir tesis ini.
Demikian pernyataan ini saya buat dengan sebenarnya.
Dibuat di : Jakarta
Pada tanggal : 09 September 2014 Yang menyatakan,
v
SAFETYDAN MOTIVASI KERJA PERAWAT TERHADAP PELAKSANAAN PATIENTS SAFETY PADA UNIT RAWAT INAP RUMAH SAKIT X TAHUN
2014
Sebagai Civitas Akademik Universitas Respati Indonesia, saya yang bertanda tangan di bawah ini:
Nama : Renny Puspasari
NPM : 12052039
Progaram Studi : Manajemen Administrasi Rumah Sakit Jenis Karya : Tesis
Demi pengembangan ilmu pengetahuan, menyetujui untuk memberikan kepada Universitas Respati Indonesia hak bebas Royalti Non-Eksklusif (non-exclusive royalty free right) atas karya ilmiah saya yang berjudul : Pengaruh Komunikasi Efektif, Pengetahuan Patients Safety dan Motivasi Kerja Perawat terhadap Pelaksanaan Patient Safety pada Unit Rawat Inap Rumah Sakit X Jakarta beserta softcopy (CD) dan perangkat yang ada (bila diperlukan).
Dengan hak bebas royalty non eksklusif ini Universitas Respati Indonesia berhak menyimpan, mengalih media/ formatkan, mengelolanya dalam bentuk pangkalan data (data base), mendistribusikannya dan menampilkan/ mempublikasikan di internet atau media lain untuk kepentingan akademis tanpa perlu meminta ijin dari saya selama tetap mencantumkan nama saya sebagai penulis/pencipta dan sebagai pemilik hak cipta dalam karya ilmiah ini menjadi tanggung jawab saya pribadi.
Demikian pernyataan ini saya buat dengan sebenarnya.
Di buat di : Jakarta
Pada tanggal: 06 September 2014 Yang menyatakan,
vi
Nama : dr. Renny Puspasari
Tempa, tanggal lahir : Jakarta, 06 April 1977
Agama : Katolik
Alamat : Jl. Rajawali selatan I no 38, Jakarta Pusat 10720
Telepon : 08161945803, 08881995566
II. PENDIDIKAN
1984 – 1990 : SD ST ANTONIUS, JAKARTA 1990– 1993 : SMP BUDHAYA, JAKARTA
1993 – 1995 : SMUK PEMBANGUNAN DUA, JAKARTA
1998 – 2004 : UNIVERSITAS MALAHAYATI FAKULTAS KEDOKTERAAN, LAMPUNG
2004 – 2006 : UNIVERSITAS MALAHAYATI PROFESI DOKTER, MEDAN 2009 - 2010 : PTT DI KLINIK KERAWANG
III. PEKERJAAN
1. MAY 2006 : FREELANCE DOKTER PUSKESMAS 24 JAM
PADEMANGAN
2. MAY 2006 : FREELANCE DOKTER DI KLILNIK 24JAM KRAMAT
3. MAY- DEC 2006 : DOKTER UMUM DI RS BERSALIN PERJUANGAN, KEBON JERUK
4. DEC-APR 2007 : DOKTER UMUM DI RS BERSALIN PERJUANGAN, KEBON JERUK
5. APR 2007-APR 2008: KABID PENUNJANG MEDIS DAN PURCHASE
ORDER RS PARAMITA, BALARAJA TANGGERANG. 6. APR 2008- Nov 2013: CONSULTAN DOKTER/DIRECT SELLING ON CLINIC
INDONESIA , JAKARTA DAN BALI
7. Nov 2013-sekarang : BUSNIS RELATION PT Dunia Retalindo (busnis retail Apotik Zenith Healthcare).
vii
HALAMAN JUDUL ...i
PERNYATAAN PERSETUJUAN ...ii
PANITIA SIDANG ...iii
LEMBAR PERNYATAAN ORISINALITAS ...iv
LEMBAR PERNYATAAN PERSETUJUAN PUBLIKASI ...v
DAFTAR RIWAYAT HIDUP ...vi
KATA PENGANTAR ...vii
ABSTRAK ... viii
ABSTRACT... ix
DAFTAR ISI... x
DAFTAR TABEL ...xi
DAFTAR GAMBAR ... xii
DAFTAR LAMPIRAN ...xiii
BAB I PENDAHULUAN ...1
1.1. Latar Belakang Masalah ...1
1.2. Identifikasi Masalah ...8 1.3. Rumusan Masalah ...9 1.4. Pertanyaan Penelitian ...9 1.5. Pembatasan Masalah...10 1.6. Tujuan Penelitian...10 1.7. Manfaat Penelitian...11
BAB II TINJAUAN PUSTAKA ...13
2.1. KonsepPatient Safety...13
2.1.1. PengertianPatients Safety...13
2.1.2. Kebijakan DepKes tentang keselamatan pasien ...13
2.1.3. Kebijakan Komisi Akreditasi Rumah Sakit (KARS) tentangPatiens Safety...14
viii
2.1.8.Solusilive-savingkeselamatan pasien rumah sakit ...35
2.1.9.Indikator Patient Safety(IPS)...42
2.1.10. Strategi keselamatan bekerja (Fathoni, A. 2006)...44
2.1.11. Peran perawat dalam menerapkan keselamatan pasien ...45
2.1.12. Praktik MelaksanakanPatient Safety...46
2.2. Komunikasi Efektif ...50
2.3. Pengetahuan tentangPatients Safety...64
2.4. Motivasi Kerja Perawat ...70
2.5. Kerangka Teori ...77
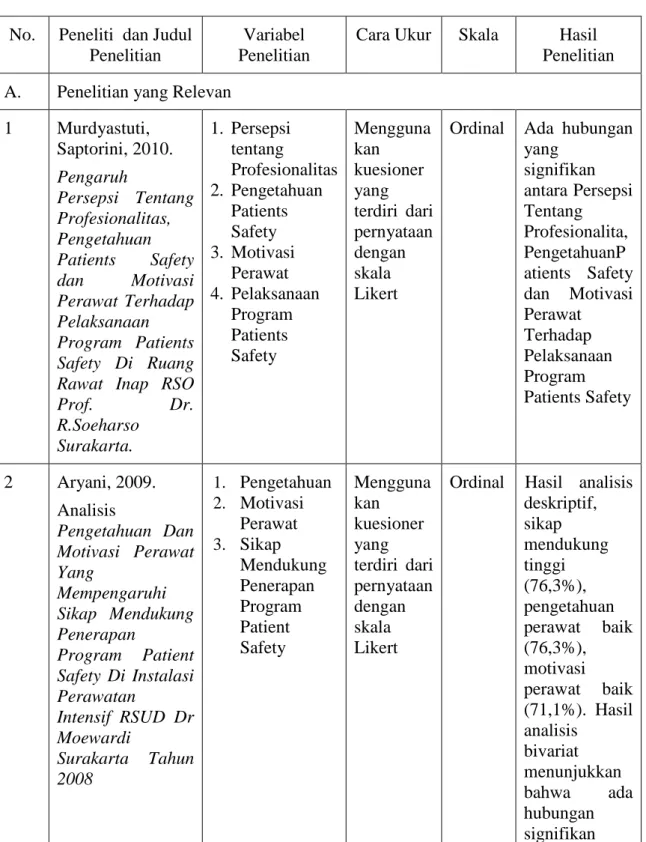
2.6. Penelitian Yang Relevan ...79
BAB III KERANGKA KONSEP, DEFINISI OPERASIONAL DAN HIPOTESIS PENELITIAN...83
3.1 Kerangka Konsep ...83
3.2 Definisi Operasional ...86
3.3 Hipotesis Penelitian ...Error! Bookmark not defined. BAB IV METODE PENELITIAN...94
4.1. Rancangan Penelitian ...94
4.2. Tempat dan Waktu Penelitian ...94
4.3. Populasi dan Sampel Penelitian ...94
4.4. Instrumen Penelitian ...96
4.5. Teknik Pengumpulan Data ...110
4.6. Analisis Data ...112
BAB V DATA DAN HASIL PENELITIAN 5.1. Gambaran Lokasi Penelitian ... 93
5.2. Deskripsi Data Penelitian... 96
ix
6.3. Hubungan antara Motivasi kerja perawat dengan pelaksanaan pasien safety….124
6,4 keterbatasan ... 125
BAB VII KESIMPULAN DAN SARAN...126
7.1 Kesimpulan ... 126
7.2 Saran ... 128
DAFTAR PUSTAKA ... 130
x
1 Gambar 2.1. Kerangka Teori 77
2 Gambar 2.2 Kerangka konsep Peneliti 83
3 Gambar 2.3 Distribusi Frekwensi Umur Responden . 119
4 Gambar 4.4 Distribusi Frekuensi Tingkat pendidikan 120 5 Gambar 4.5 Distribusi Frekuensi Golongan Kerja Responden 122 6 Gambar 4.6 Distribusi Frekuensi Komunikasi Efektif Responden 124 7 Gambar 4.7 Distribusi Frekuensi Pengetahuan Responden 125 8 Gambar 4.8 Distribusi Frekuensi Motivasi Responden 127
9 Gambar 4.9 Distribusi Frekuensi Pelaksanaan Program Patient Safety Responden
xi
1. Tabel 2.1 Tingkat pengetahuan 67
2. Tabel 2.2 Penelitian yang relevan 78
3. Tabel 3.2 Definisi Operasional 88
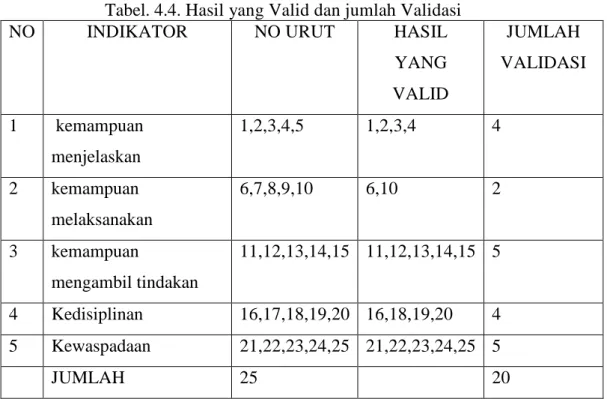
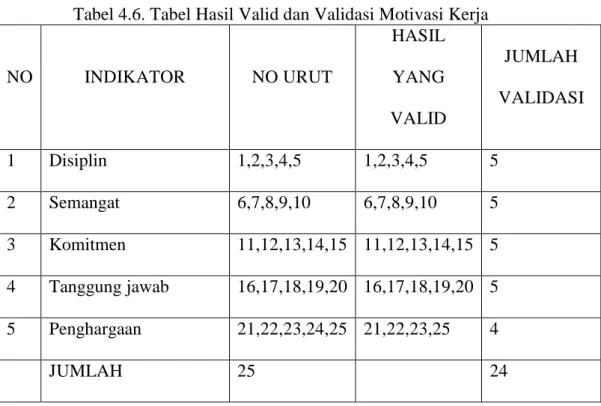
4. Tabel 4.1 Hasil Uji Validitas Variabel Komunikasi efektif 98 5. Tabel 4.2 Hasil Valid dan Jumlah validasi komunikasi efektif 100 6. Tabel 4.3 Hasil Uji Validitas Variabel Pengetahuan patient safety 100 7. Tabel 4.4 Hasil Valid dan Jumlah Validasi Pengetahuan Patient safety 102 8. Tabel 4.5 Hasil Uji Validitas Variabel Motivasi Kerja 103 9. Tabel 4.6 Hasil Valid dan Validasi Motivasi Kerja 104 10. Tabel 4.7 Hasil Uji Validitas Vaariabel Pelaksanaan Patient safety 105 11. Tabel 4.8 Hasil valid dan Validasi Pelaksanaan Patient safety 107
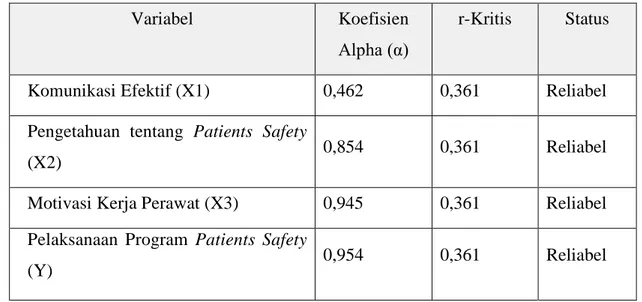
12. Tabel 4.8 Hasil Uji Reabilitas 108
13. Tabel 4.9 Teknik Pengumpulan data skala likert 109 14. Tabel 4.10 Teknik Pengumpulan data skala guttman 110
15. Tabel 5.1 Distribusi Umur Responden 119
16. Tabel 5.2 Distribusi Tingkat pendidikan Responden 120 17. Tabel 5.3 Distribusi Golongan Kerja Responden 122
18. Tabel 5.4 Distribusi Komunikasi efektif 124
19. Tabel 5.5 Distribusi Pengetahuan 125
20. Tabel 5.6 Distribusi Motivasi 127
xii
25. Tabel 5.11 Hasil Uji F 136
26. Tabel 5.12 Hasil Uji t 138
27. Tabel 5.13 Coefisien uji statik 138
28. Tabel 5.14 Uji t dua sisi / Paired sample t test 139
29. Tabel 5.15 Hasil Uji Regresi Berganda 140
30. Tabel 5.16 Rangkuman Hasil Sumbangan Efektif 141
xiii
Lampiran 2 Uji Coba Instrumen Lampiran 3 Data mentah Responden Lampiran 4 Data olah excel untuk validitas Lampiran 5 Data Hasil Deskriptif
Lampiran 6 Data Frequencies Lampiran 7 Data Reliability
Lampiran 8 Data Analisis Linear Berganda
Lampiran 9 Data tes homogenity / tes Normalitas kosmogolov-Smirnov Lampiran 10 t Test Berpasangan 2 sisi/ Paired Sampel test
BAB I PENDAHULUAN
1.1. Latar Belakang Masalah
Keselamatan (safety) telah menjadi isu global termasuk juga untuk rumah sakit. Ada lima isu penting yang terkait dengan keselamatan (safety) di rumah sakit yaitu: keselamatan pasien (patient safety), keselamatan pekerja atau petugas kesehatan, keselamatan bangunan dan peralatan di rumah sakit yang bisa berdampak terhadap keselamatan pasien dan petugas, keselamatan lingkungan (green productivity) yang berdampak terhadap pencemaran lingkungan dan keselamatan ”bisnis” rumah sakit yang terkait dengan kelangsungan hidup rumah sakit. Kelima aspek keselamatan tersebut sangatlah penting untuk dilaksanakan di setiap rumah sakit. Namun harus diakui kegiatan institusi rumah sakit dapat berjalan apabila ada pasien. Karena itu keselamatan pasien merupakan prioritas utama untuk dilaksanakan dan hal tersebut terkait dengan isu mutu dan citra perumahsakitan.
Pelayanan kesehatan pada dasarnya adalah untuk menyelamatkan pasien. Namun diakui, dengan semakin berkembangnya ilmu dan teknologi pelayanan kesehatan khususnya di rumah sakit menjadi semakin kompleks dan berpotensi terjadinya Kejadian Tidak Diharapkan (KTD) atau Adverse Event apabila tidak dilakukan dengan hati-hati. Hal ini beralasan, karena di rumah sakit terdapat ratusan macam obat, ratusan tes dan prosedur, banyak alat dengan teknologinya, bermacam jenis tenaga profesi dan non profesi yang siap memberikan pelayanan pasien 24 jam
terus menerus. Keberagaman dan kerutinan pelayanan tersebut apabila tidak dikelola dengan baik, maka berpotensi besar untuk terjadinya KTD.
Pada tahun 2000 Institute of Medicine di Amerika Serikat menerbitkan laporan yang mengagetkan banyak pihak: “TO ERR IS HUMAN”, Building a Safer Health System. Laporan itu mengemukakan penelitian di rumah sakit di Utah dan Colorado serta New York. Di Utah dan Colorado ditemukan KTD sebesar 2,9%, dimana 6,6% diantaranya meninggal. Sedangkan di New York KTD adalah sebesar 3,7% dengan angka kematian 13,6%. Angka kematian akibat KTD pada pasien rawat inap di seluruh Amerika yang berjumlah 33,6 juta per tahun, berkisar 44.000 – 98.000 per tahun. Publikasi WHO pada tahun 2004, mengumpulkan angka-angka penelitian rumah sakit di berbagai Negara yakni Amerika, Inggris, Denmark, dan Australia, ditemukan KTD dengan rentang 3,2 – 16,6%. Dengan data-data tersebut, berbagai negara bergegas dan segera melakukan penelitian dan mengembangkan Sistem Keselamatan Pasien.
Di Indonesia data tentang KTD apalagi Kejadian Nyaris Cedera (Near miss) masih langka, namun dilain pihak terjadi peningkatan tuduhan “mal praktek”, yang belum tentu sesuai dengan pembuktian akhir. Dalam rangka menyikapi hal tersebut, Perhimpunan Rumah Sakit Seluruh Indonesia telah mengambil inisiatif membentuk Komite Keselamatan Pasien Rumah Sakit (KKP-RS).Komite tersebut telah aktif melaksanakan langkah langkah penerapan keselamatan pasien rumah sakit dengan mengembangkanProgram Keselamatan Pasien Rumah Sakit(Depkes RI, 2006).
Kejadian Tidak Diduga (KTD) atau disebut pula Kejadian Tidak Diharapkan adalah suatu kejadian yang mengakibatkan cedera yang tidak diharapkan pada pasien
karena suatu tindakan (commision) atau karena tidak bertindak (ommision), dan bukan karena ”underlying disease” atau kondisi pasien (KKP-RS).
Masalah KTD bisa terjadi dikarenakan oleh beberapa hal, salah satunya adalah masalah komunikasi. Agency for Healthcare Research and Quality (AHRQ Publication No.04-RG005, Desember 2003), dalam publikasinya menegaskan bahwa penyebabmedical errorsyang paling umum adalahkegagalan komunikasi. Kegagalan tersebut terkait komunikasi verbal/tertulis, miskomunikasi antar staf, antar shif, informasi tidak didokumentasikan dengan baik/hilang. Selain itu, disebabkan oleh masalah-masalah komunikasi yang lain misalnya: tim layanan kesehatan di satu lokasi, antar berbagai lokasi, antar tim layanan dengan pekerja non klinis, dan antar staf dengan pasien. Hal ini diantaranya disebabkan oleh arus informasi yang tidak adekuat, ketersediaan informasi yang kritis saat akan merumuskan keputusan penting, komunikasi yang kurang tepat waktu dan tidak dapat diandalkan terutama saat pemberian hasil pemeriksaan yang kritis, koordinasi instruksi obat yang lemah saat transfer antara unit, informasi penting tidak disertakan saat pasien ditransfer ke unit lain/dirujuk ke RS lain.
Proses interaksi dalam asuhan keperawatan terjadi melalui komunikasi dalam bentuk komunikasi verbal dan non verbal, tertulis dan tidak tertulis, terencana maupun tidak terencana. Agar perawat efektif dalam berinteraksi, mereka harus memiliki ketrampilan komunikasi yang baik. Mereka harus menyadari kata-kata dan bahasa tubuh yang mereka sampaikan kepada pasien dan rekan kerja perawat atau petugas medis.
lainnya dalam peningkatan kinerja pegawai salah satunya ditentukan oleh suasana dalam organisasi yang diciptakan oleh tata hubungan atau komunikasi (interpersonal relationships)yang berlaku dilingkungan organisasi tersebut (Gibson, Ivancevich, dan Donelly, 1997).
Perawat sebagai salah satu komponen utama pemberi layanan kesehatan kepada masyarakat memiliki peran penting karena terkait langsung dengan pemberi asuhan keperawatan kepada pasien sesuai dengan kemampuan yang dimilikinya. Perawat sebagai ujung tombak pelayanan kesehatan yang ada dilapangan sangat menentukan dalam upaya pencegahan dan memutus rantai transmisi infeksi dalam rangka memenuhi kebutuhanpatients safety.
Dalam perkembangannya hingga kini, masih ditemui banyak kasus dimana tenaga kesehatan yang bekerja tanpa menghiraukanpatients safety, bekerja sekedar untuk mencari nafkah guna menghidupi keluarganya sehingga mengabaikan aturan-aturan yang ada. Masih ditemui kasus dimana para petugas kesehatan/perawat yang bekerja dengan tidak melaksanakan prosedur (protap) yang ada sehingga membahayakan keselamatan pasien. Hal yang kerap dijumpai misalnya mengawali tindakan tanpa cuci tangan terlebih dahulu, masuk kerja tidak tepat waktu dan bekerja sebagai formalitas tanpa adarasa bersalah kepada masyarakat. Hal tersebut dapat terlihat pada fakta yang didapat dilapangan yaitu masih banyaknya keluhan pasien yang ditujukan pada perawat tentang pelayanan yang tidak memuaskan baik secara langsung, lewat kotak saran, maupun lewat pesan elektronik.
Dengan demikian, untuk dapat melakukan pelayanan kesehataan yang baik, sangat dibutuhkan petugas kasehatan yang memiliki kinerja yang baik. Untuk dapat
melakukan kinerja dengan baik, maka dibutuhkan komunikasi yang baik dan efektif serta motivasi kerja yang baik pula. Karena apabila motivasi kerja seseorang tinggi, maka akan mencurahkan potensinya dalam melakukan pekerjaan dengan baik dan selalu berupaya untuk meningkatkan kinerjanya.Motivasi kerja perawat merupakan daya dorong bagi seseorang untuk memberikan kontribusi yang sebesar mungkin demi keberhasilan organisasi mencapai tujuannya. Demikian pula, apabila dalam diri karyawan memiliki motivasi kerja perawat yang tinggi untuk berprestasi, maka tujuan dan sasaran organisasi dapat tercapai. Dengan kata lain, organisasi hanya akan berhasil mencapai tujuan dan berbagai sasarannyasecara optimal, apabila semua komponen organisasi berupaya menampilkan kinerja atau memiliki motivasi kerja yang tinggi.
Tenaga kesehatan secara umum merupakan satu kesatuan tenagayang terdiri dari tenaga medis, tenaga perawatan, tenaga paramedis nonperawatan dan tenaga non medis. Dari semua kategori tenaga kesehatan yang bekerja di rumah sakit, tenaga perawatan merupakan tenaga terbanyak dan mereka mempunyai waktu kontak dengan pasien lebih lama dibandingkan tenaga kesehatan yang lain, sehingga mereka mempunyai peranan penting dalam menentukan baik buruknya mutu pelayanan kesehatan di rumah sakit.Namun demikian, harus diakui bahwa peran perawat dalam memberikan pelayanan yang bermutu masih membutuhkan perhatian dari pihak manajemen.
Sejalan dengan beberapa uraian diatas, Rumah Sakit X Jakarta telah berupaya untuk selalau menjaga dan mengembangkan mutu layanan dengan melaksanakan Program Patients Safety. Rs X menyadari bahwa untuk mencapai hal tersebut
diperlukan pengembangan citra baru profesi tenaga kesehatan yang handal yang memiliki pola komunikasi yang baik, selalu berupaya meningkatkan pengetahuan dan pemahaman terkait bidang tugasnya dan memiliki motivasi yang tinggi, penuh disiplin dan berkomitmen dalam memberikan pelayanan kesehatan yang selalu mengutamakan patients safety secara terpadu untuk mencapai pelayanan kesehatan yang optimal kepada masyarakat yang dilayaninya.
Namun demikian, dibalik upaya tersebut, ternyata masih terdapat sejumlah masalah atau tantangan terkait indikator mutu layanan terutama dalam hal praktik melaksanakanpatiens safetydi rumah sakit ini.
Hal ini dapat dilihat dari Data Kinerja (operasional) Rumah Sakit X Jakarta tahun 2011 – 2013 yang menunjukkan rendahnya capaian pada beberapa indikator kinerja operasional, diantaranya adalah: BOR (Bed Occupancy Ratio/Angka Pemanfaatan tempat tidur) yang menunjukkan angka 56,2% di tahun 2011, menurun menjadi 54,3% ditahun 2012 dan kembali membaik menjadi 56,1% di tahun 2013. Angka tiga tahun terakhir ini ternyata masih relatif kurang jika dibandingkan dengan Parameter Depkes RI, 2005 yang mensyaratkan BOR ideal yakni 60-85%.
Begitu pula dengan LOS (Length Of Stay/Lama Hari Menginap) yang menunjukkan angka 14,7 hari di tahun 2011, 14,6 hari di tahun 2012 dan semakin menurun menjadi 15,1 hari di tahun 2013. Angka ini masih di bawah standar Depkes 2005, yang menetapkan LOS yang baik adalah 5-13 hari.
Penurunan terjadi pada angka BTO (Bed Turn Over/angka perputaran tempat tidur). Meskipun masih dalam rentang normal sesuai Parameter Depkes RI, 2005 yakni 40-50 kali, namun data RS X menunjukkan terjadinya penurunan dalam kurun
waktu tiga tahun terkahir ini yakni dari angka 51 di tahun 2011, menurun menjadi 46 di tahun 2012 dan semakin menurun menjadi 47 di tahun 2013.
Penurunan tampak pula terjadi pada persentase Pasien Rawat Inap. Pada tahun 2011 mencapai 50,1%, menurun menjadi 45,9% di tahun 2012 dan semakin menurun menjadi 43,7% di tahun 2013. Indikator angka kematian pasien yang keluar mati kurang dari 48 Jam (NDR/Net Death Rate), telah mendekati angka ideal Depkes, yakni kurang dari 25%. Namun angka ini relatif menurun di tahun terakhir ini. Pada tahun 2011 telah meraih angka 19%, telah membaik menjadi 10% di tahun 2012,
namun kembali menurun menjadi 13% di tahun 2013.
Tingginya angka kematian pasien dikarenakan oleh banyak faktor misalnya kebanyakan yang meninggal adalah pasien rujukan dari rumah sakit lain di wilayah sekitar Jakarta atau daerah lain yang kegawatannya sudah mengancam nyawa. Namun demikian tingginya angka kematian pasien di Unit Rawat Inap perlu mendapat perhatian dalam kaitannya pelayanan asuhan keperawatan yang merujuk pada konsep patients safety.
Unit Rawat Inap dalam melayani pasien melibatkan banyak SDM (medis, keperawatan, non keperawatan, teknisi, analis, dan tenaga administrasi) juga menggunakan banyak peralatan dan obat-obatan. Hal ini dapat memicu tingginya kemungkinan terjadi error dalam pelaksanaannya. Berdasarkan survey dan wawancara awal yang dilakukan peneliti, ternyata di RS X masih dijumpai sejumlah kasus terkait sikap perawat yang kurang mendukung penerapan program patients safety, misalnya kasus kesalahan pemberian obat dan pasien jatuh.
perlu untuk melakukan penelitian tentang Pengaruh Komunikasi, Pengetahuan Patients Safety dan Motivasi Perawat terhadap Pelaksanaan program Patients Safety di Ruang Rawat Inap Rumah Sakit X Jakarta dalam upaya meningkatkan mutu pelayanan kesehatan.
1.2. Identifikasi Masalah
Mengingat begitu luasnya makna tentang patients safety terhadap pelayanan yang diterimanya sehingga banyak sekali faktor-faktor yang akan berpengaruh terhadap patients safety itu sendiri. Di antara faktor-faktor tersebut kemudian dapat diidentifikasi masalah-masalah sebagai berikut:
1. Perawat kurang memiliki kemampuan komunikasi yang baik dalam penerapan program patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta dalam upaya meningkatkan mutu pelayanan kesehatan.
2. Terdapat perawat yang berkerja kurang menghiraukan patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta.
3. Perawat kurang memiliki pengetahuan yang cukup tentang patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta
4. Perawat kurang memiliki pengetahuan yang memadai tentang patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta
5. Motivasi kerja perawat kurang mendukung pelaksanaan program patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta.
1.3. Rumusan Masalah
Rumah Sakit X Jakarta merupakan salah satu Rumah Sakit terkemuka di Jakarta. Dengan lokasi yang strategis, seharusnya rumah sakit ini menjadi pilihan masyarakat dalam mendapatkan layanan kesehatan. Namun kenyataannya, masih terdapat sejumlah masalah yang dihadapi Rumah Sakit X Jakarta. Dari sejumlah masalah yang ada, terdapat sejumlah tantangan yang dihadapi terkait pelaksanaan program patients safety, diantaranya adalah masih dijumpai sejumlah temuan terkait kurangnya kemampuan komunikasi perawat dalam penerapan programpatients safety dalam upaya meningkatkan mutu pelayanan kesehatan. Di lain sisi, masih dijumpai pula adanya perawat yang berkerja tanpa menghiraukan patients safety. Hal ini bisa terjadi diantaranya karena kurangnya pengetahuan perawat tentang patients safety, namun juga bisa terjadi oleh karena rendahnya motivasi perawat untuk mendukung pelaksanaan programpatientssafetydi Ruang Rawat Inap Rumah Sakit X Jakarta.
1.4. Pertanyaan Penelitian
Berdasarkan uraian di atas, maka pertanyaan yang dapat diajukan pada penelitian ini adalah sebagai berikut:
1. Apakah komunikasi efektif perawat berpengaruh terhadap pelaksanaan program patients safetydi Ruang Rawat Inap Rumah Sakit X Jakarta?
2. Apakah pengetahuan perawat tentang patients safety berpengaruh terhadap pelaksanaan program patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta?
3. Apakah motivasi kerja perawat berpengaruh terhadap pelaksanaan programpatients safetydi Ruang Rawat Inap Rumah Sakit X Jakarta?
4. Apakah komunikasi efektif, pengetahuan patients safety dan motivasi kerja perawat secara bersama-sama berpengaruh terhadap pelaksanaan program patients safetydi Ruang Rawat Inap Rumah Sakit X Jakarta?
1.5. Pembatasan Masalah
Penelitian ini dibatasi dan terfokus pada:
1. Peranan sumber daya manusia, dalam hal ini adalah perawat Ruang Rawat Inap .
2. Penelitian dilakukan terbatas pada perawat di Ruang Rawat Inap Rumah Sakit X Jakarta.
3. Penelitian dilakukan mengacu hanya pada empat variabel yang ada yaitu tentang: komunikasi efektif terkait patients safety, pengetahuan tentang patients safety, motivasi kerja perawat dalam praktik melaksanakan programpatients safety,pelaksanaan programpatients safety.
1.6. Tujuan Penelitian
Tujuan penelitian ini adalah sebagai berikut:
1. Mengkaji pengaruh komunikasi efektif terhadap pelaksanaan program patients safetydi Ruang Rawat Inap Rumah Sakit X Jakarta.
2. Mengkaji pengaruh pengetahuan perawat tentang patients safety terhadap pelaksanaan program patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta.
3. Mengkaji pengaruh motivasi kerja perawat terhadap pelaksanaan program patients safetydi Ruang Rawat Inap Rumah Sakit X Jakarta.
4. Mengkaji pengaruh yang paling dominan di antara komunikasi efektif, pengetahuan patients safety dan motivasi kerja perawat terhadap pelaksanaan program patients safety di Ruang Rawat Inap Rumah Sakit X Jakarta.
1.7. Manfaat Penelitian
Manfaat yang dapat di petik dari hasil penelitian ini adalah sebagai berikut: 1.7.1 Manfaat Praktis
1. Sebagai sumbangan informasi bagi Rumah Sakit X Jakarta yang bermanfaat untuk meningkatkan mutu pelayanan kesehatan dalam memberikan keselamatan kepada pasien (patients safety).
2. Memberikan gambaran yang lebih konkrit dan dapat di jadikan sumber pijakan atau input alternatif dalam memecahkan masalah dan mengelola mutu pelayanan kesehatan melalui pelaksanaan programpatients safety. 3. Sebagai bahan masukan untuk meningkatkan mutu pelayanan kesehatan
bagi para petugas kesehatan khususnya para perawat sebagai ujung tombak pemberi layanan kesehatan di rumah sakit.
4. Sebagai tolok ukur tentang keberhasilan program patiens safetyyang sedang dilaksanakan di Rumah Sakit Rumah Sakit X Jakarta, serta dijadikan bahan pemantauan dan evaluasi selanjutnya.
1.7.2. Manfaat Teoritis
1. Mengembangkan konsep dan kajian yang lebih mendalam tentang manajemen peningkatan mutu perilaku perawat tenaga kesehatan melalui komunikasi, pengetahuan patients safety dan motivasi perawat, sehingga diharapkan dapat menjadi dasar dan pendorong dilakukannya penelitian yang sejenis tentang masalah tersebut dimasa mendatang. 2. Penelitian ini bermanfaat, terutama bagi penulis, dalam menerapkan teori,
membandingkan teori dan pengalaman praktis di lapangan serta mendapatkan gambaran tentang perilaku organisasi pelayanan kesehatan.
BAB II
TINJAUAN PUSTAKA
2.1. KonsepPatient Safety
2.1.1. PengertianPatients Safety
Patient safety adalah pasien bebas dari cedera yang tidak seharusnya terjadi atau bebas dari cedera yang potensial akan terjadi (penyakit, cedera fisik/sosial psikologis, cacat, kematian ) terkait dengan pelayanan kesehatan (KKP-RS, 2008). Patient Safety (keselamatan pasien) rumah sakit adalah suatu sistem dimana rumah sakit membuat asuhan pasien lebih aman. Hal ini termasuk: assesment resiko, identifikasi dan pengelolaan hal yang berhubungan dengan risiko pasien, pelaporan dan analisis insiden, kemampuan belajar dari insiden dan tindak lanjutnya serta implementasi solusi untuk meminimalkan timbulnya resiko. Sistem ini mencegah terjadinya cedera yang di sebabkan oleh kesalahan akibat melaksanakan suatu tindakan atau tidak mengambil tindakan yang seharusnya diambil (DepKes, 2006).
2.1.2. Kebijakan DepKes tentang keselamatan pasien
Kebijakan Depkes RI tentang keselamatan pasien rumah sakit antara lain: a. Terciptanya budaya keselamatan pasien dirumah sakit.
c. Menurunnya Kejadian Tak Diharapkan (KTD).
d. Terlaksananya program pencegahan sehingga tidak terjadi pengulangan KTD.
2.1.3. Kebijakan Komisi Akreditasi Rumah Sakit (KARS) tentangPatiens Safety Komisi Akreditasi Rumah Sakit (KARS), telah mengeluarkan kebijakanStandar Akreditasi Rumah Sakit Versi 2012, yang memuat tentang Instrumen Akreditasi Rumah Sakit. Dalam Standar Akreditasi Rumah Sakit Versi 2012 ini, patients safety ditempatkan sebagai salah satu komponen penting dalam Intrumen akreditasi Rumah Sakit di Indonesia. Standar ini disusun dengan mengacu pada standar JCI (Joint Commission International) yakni International Patient Safety Goals atau Sasaran Internasional Keselamatan Pasien (SIKP) yangberisikan Enam Sasaran Keselamatan Pasien. Enam Sasaran Keselamatan Pasien (KARS, 2012:336) tersebut adalah sebagai berikut:
Sasaran I : Ketepatan identifikasi pasien
Sasaran II : Peningkatan komunikasi yang efektif
Sasaran III : Peningkatan keamanan obat yang perlu diwaspadai (high-alert medications)
Sasaran lV : Kepastian tepat-lokasi, tepat-prosedur, tepat-pasien operasi Sasaran V : Pengurangan risiko infeksi terkait pelayanan kesehatan
Instrumen Akreditasi Rumah Sakit, Standar Akreditasi Versi 2012, Edisi – 1, Tahun 2012
Uraian Keenam Sasaran Keselamatan Pasien adalah sebagai berikut: Sasaran I: Ketepatan identifikasi pasien
Standar SKP.I.
Rumah sakit mengembangkan pendekatan untuk memperbaiki/ meningkatkan ketelitian identifikasi pasien.
Maksud dan Tujuan SKP.I.
Kesalahan karena keliru-pasien sebenarnya terjadi di semua aspek diagnosis dan pengobatan. Keadaan yang dapat mengarahkan terjadinya error/kesalahan dalam mengidentifikasi pasien, adalah pasien yang dalam keadaan terbius / tersedasi, mengalami disorientasi, atau tidak sadar sepenuhnya; mungkin bertukar tempat tidur, kamar, lokasi di dalam rumah sakit; mungkin mengalami disabilitas sensori; atau akibat situasi lain.
Maksud ganda dari sasaran ini adalah : pertama, untuk dengan cara yang dapat dipercaya/reliable mengidentifikasi pasien sebagai individu yang dimaksudkan untuk mendapatkan pelayanan atau pengobatan; dan kedua, untuk mencocokkan pelayanan atau pengobatan terhadap individu tersebut. Kebijakan dan/atau prosedur yang secara kolaboratif dikembangkan untuk memperbaiki proses identifikasi, khususnya proses yang digunakan untuk mengidentifikasi pasien ketika pemberian obat, darah atau produk darah; pengambilan darah dan spesimen lain untuk
pemeriksaan klinis; atau memberikan pengobatan atau tindakan lain.
Kebijakan dan/atau prosedur memerlukan sedikitnya dua cara untuk mengidentifikasi seorang pasien, seperti nama pasien, dengan dua nama pasien, nomor identifikasi menggunakan nomor rekam medis, tanggal lahir, gelang (identitas pasien) dengan bar-code, atau cara lain. Nomor kamar atau lokasi pasien tidak bisa digunakan untuk identifikasi.
Kebijakan dan/atau prosedur juga menjelaskan penggunaan dua pengidentifikasi/penanda yang berbeda pada lokasi yang berbeda di rumah sakit, seperti di pelayanan ambulatori atau pelayanan rawat jalan yang lain, unit gawat darurat, atau kamar operasi. Identifikasi terhadap pasien koma yang tanpa identitas, juga termasuk. Suatu proses kolaboratif digunakan untuk mengembangkan kebijakan dan/atau prosedur untuk memastikan telah mengatur semua situasi yang memungkinkan untuk diidentifikasi. Elemen Penilaian Sasaran I:
1. Pasien diidentifikasi menggunakan dua identitas pasien, tidak boleh menggunakan nomor kamar atau lokasi pasien.
2. Pasien diidentifikasi sebelum pemberian obat, darah, atau produk darah.
3. Pasien diidentifikasi sebelum mengambil darah dan spesimen lain untuk. pemeriksaan klinis.
4. Pasien diidentifikasi sebelum pemberian pengobatan dan tindakan/prosedur.
5. Kebijakan dan prosedur mengarahkan pelaksanaan identifikasi yang konsisten pada semua situasi dan lokasi.
Sasaran II: Peningkatan komunikasi yang efektif Standar SKP.II.
Rumah sakit mengembangkan pendekatan untuk meningkatkan efektivitas komunikasi antar para pemberi layanan.
Maksud dan Tujuan SKP.II.
Komunikasi efektif, yang tepat waktu, akurat, lengkap, jelas, dan yang dipahami oleh resipien/penerima, akan mengurangi kesalahan, dan menghasilkan peningkatan keselamatan pasien. Komunikasi dapat secara elektronik, lisan, atau tertulis.
Komunikasi yang paling mudah mengalami kesalahan adalah perintah diberikan secara lisan dan yang diberikan melalui telpon, bila diperbolehkan peraturan perundangan.
Komunikasi lain yang mudah terjadi kesalahan adalah pelaporan kembali hasil pemeriksaan kritis, seperti laboratorium klinis menelpon unit pelayanan pasien untuk melaporkan hasil pemeriksaan segera/cito.
Rumah sakit secara kolaboratif mengembangkan suatu kebijakan dan/atau prosedur untuk perintah lisan dan melalui telepon termasuk: menuliskan (atau memasukkan ke komputer) perintah secara lengkap atau hasil pemeriksaan oleh penerima informasi; penerima membacakan kembali (read back) perintah atau hasil pemeriksaan; dan mengkonfirmasi bahwa
apa yang sudah dituliskan dan dibacakan ulang dengan akurat untuk obat-obat yang termasuk obat-obat NORUM/LASA dilakukan eja ulang.
Kebijakan dan/atau prosedur mengidentifikasi alternatif yang diperbolehkan bila proses pembacaan kembali (read back) tidak memungkinkan seperti di kamar operasi dan dalam situasi gawat darurat/emergensi di IGD atau ICU.
Elemen Penilaian Sasaran II:
1. Perintah lengkap secara lisan dan yang melalui telepon atau hasil pemeriksaan dituliskan secara lengkap oleh penerima perintah.
2. Perintah lengkap lisan dan telpon atau hasil pemeriksaan dibacakan kembali secara lengkap oleh penerima perintah.
3. Perintah atau hasil pemeriksaan dikonfirmasi oleh pemberi perintah atau yang menyampaikan hasil pemeriksaan
4. Kebijakan dan prosedur mengarahkan pelaksanaan verifikasi keakuratan komunikasi lisan atau melalui telepon secara konsisten. Sasaran III:Peningkatan keamanan obat yang perlu diwaspadai ( high-alert medications)
Standar SKP.III.
Rumah sakit mengembangkan suatu pendekatan untuk memperbaiki/ meningkatkan keamanan obat-obat yang perlu diwaspadai(high-alert).
Maksud dan Tujuan SKP.III.
Bila obat-obatan adalah bagian dari rencana pengobatan pasien, maka penerapan manajemen yang benar penting/krusial untuk memastikan keselamatan pasien.
Obat-obatan yang perlu diwaspadai (high-alert medications) adalah obat yang persentasinya tinggi dalam menyebabkan terjadi kesalahan/error dan/atau kejadian sentinel (sentinel event), obat yang berisiko tinggi menyebabkan dampak yang tidak diinginkan (adverse outcome) demikian pula obat-obat yang tampak mirip/ucapan mirip (Nama Obat, Rupa dan Ucapan Mirip/NORUM, atauLook-Alike Sound-Alike/ LASA).
Daftar obat-obatan yang sangat perlu diwaspadai tersedia di WHO. Yang sering disebut-sebut dalam isu keamanan obat adalah pemberian elektrolit konsentrat secara tidak sengaja (misalnya, kalium/potasium klorida [sama dengan 2 mEq/ml atau yang lebih pekat]), kalium/potasium fosfat [(sama dengan atau lebih besar dari 3 mmol/ml)], natrium/sodium klorida (lebih pekat dari 0.9%), dan magnesium sulfat (sama dengan 50% atau lebih pekat).
Kesalahan ini bisa terjadi bila staf tidak mendapatkan orientasi dengan baik di unit asuhan pasien, bila perawat kontrak tidak diorientasikan sebagaimana mestinya terhadap unit asuhan pasien, atau pada keadaan gawat darurat/emergensi.
Cara yang paling efektif untuk mengurangi atau mengeliminasi kejadian tersebut adalah dengan mengembangkan proses pengelolaan
obat-obat yang perlu diwaspadai termasuk memindahkan elektrolit konsentrat dari unit pelayanan pasien ke farmasi. Rumah sakit secara kolaboratif mengembangkan suatu kebijakan dan/atau prosedur untuk menyusun daftar obat-obat yang perlu diwaspadai berdasarkan datanya sendiri.
Kebijakan dan/atau prosedur juga mengidentifikasi area mana yang membutuhkan elektrolit konsentrat secara klinis sebagaimana ditetapkan oleh petunjuk dan praktek profesional, seperti di IGD atau kamar operasi, serta menetapkan cara pemberian label yang jelas serta bagaimana penyimpanannya di area tersebut sedemikian rupa, sehingga membatasi akses untuk mencegah pemberian yang tidak disengaja/kurang hati-hati. Elemen Penilaian Sasaran III:
1. Kebijakan dan/atau prosedur dikembangkan agar memuat proses identifikasi, menetapkan lokasi, pemberian label, dan penyimpanan elektrolit konsentrat.
2. Implementasi kebijakan dan prosedur.
3. Elektrolit konsentrat tidak berada di unit pelayanan pasien kecuali jika dibutuhkan secara klinis dan tindakan diambil untuk mencegah pemberian yang kurang hati-hati di area tersebut sesuai kebijakan. 4. Elektrolit konsentrat yang disimpan pada unit pelayanan pasien harus
diberi label yang jelas, dan disimpan pada area yang dibatasi ketat (restricted).
Standar SKP.IV.
Rumah sakit mengembangkan suatu pendekatan untuk memastikan tepat lokasi, tepat prosedur, dan tepat pasien operasi.
Maksud dan Tujuan SKP.IV.
Salah-lokasi, salah-prosedur, salah-pasien operasi, adalah kejadian yang mengkhawatirkan dan biasa terjadi di rumah sakit. Kesalahan ini adalah akibat dari komunikasi yang tidak efektif atau tidak adekuat antara anggota tim bedah, kurang/ tidak melibatkan pasien di dalam penandaan lokasi (site marking), dan tidak ada prosedur untuk memverifikasi lokasi operasi.
Di samping itu juga asesmen pasien yang tidak adekuat, penelaahan ulang catatan medis tidak adekuat, budaya yang tidak mendukung komunikasi terbuka antar anggota tim bedah, permasalahan yang berhubungan dengan resep yang tidak terbaca (illegible handwriting) dan pemakaian singkatan adalah merupakan faktor-faktor kontribusi yang sering terjadi.
Rumah sakit perlu untuk secara kolaboratif mengembangkan suatu kebijakan dan/atau prosedur yang efektif di dalam mengeliminasi masalah yang mengkhawatirkan ini. Kebijakan termasuk definisi dari operasi yang memasukkan sekurang-kurangnya prosedur yang menginvestigasi dan/atau mengobati penyakit dan kelainan/disorderpada tubuh manusia dengan cara
menyayat, membuang, mengubah, atau menyisipkan kesempatan diagnostik/terapeutik. Kebijakan berlaku atas setiap lokasi di rumah sakit dimana prosedur ini dijalankan.
Praktek berbasis bukti, seperti yang diuraikan dalamSurgical Safety Checklist dariWHO Patient Safety (2009), juga di The Joint Commission’s Universal Protocol for Preventing Wrong Site, Wrong Procedure, Wrong Person Surgery. Penandaan lokasi operasi melibatkan pasien dan dilakukan dengan tanda yang segera dapat dikenali. Tanda itu harus digunakan secara konsisten di seluruh rumah sakit; dan harus dibuat oleh orang yang akan melakukan tindakan; harus dibuat saat pasien terjaga dan sadar; jika memungkinkan, dan harus terlihat sampai pasien disiapkan dan diselimuti. Lokasi operasi ditandai pada semua kasus termasuk sisi (laterality), struktur multipel (jari tangan, jari kaki, lesi), atau multiple level (tulang belakang). Maksud dari proses verifikasi praoperatif adalah untuk: memverifikasi lokasi, prosedur, dan pasien yang benar; memastikan bahwa semua dokumen, foto(images), dan hasil pemeriksaan yang relevan tersedia, diberi label dengan baik, dan dipampang, memverifikasi keberadaan peralatan khusus dan/atauimplant-implantyang dibutuhkan.
Tahap “Sebelum insisi”/ Time outmemungkinkan setiap pertanyaan yang belum terjawab atau kesimpang-siuran dibereskan.Time outdilakukan di tempat tindakan akan dilakukan, tepat sebelum tindakan dimulai, dan melibatkan seluruh tim operasi. Rumah sakit menetapkan bagaimana proses itu didokumentasikan (secara ringkas, misalnya menggunakanchecklist).
Elemen Penilaian Sasaran IV:
1. Rumah sakit menggunakan suatu tanda yang jelas dan dimengerti untuk identifikasi lokasi operasi dan melibatkan pasien di dalam proses penandaan.
2. Rumah sakit menggunakan suatu checklist atau proses lain untuk memverifikasi saat preoperasi tepat lokasi, tepat prosedur, dan tepat pasien dan semua dokumen serta peralatan yang diperlukan tersedia, tepat, dan fungsional.
3. Tim operasi yang lengkap menerapkan dan mencatat prosedur “sebelum insisi/time-out” tepat sebelum dimulainya suatu prosedur/tindakan pembedahan.
4. Kebijakan dan prosedur dikembangkan untuk mendukung proses yang seragam untuk memastikan tepat lokasi, tepat prosedur, dan tepat pasien, termasuk prosedur medis dan dental yang dilaksanakan di luar kamar operasi.
Sasaran V: Pengurangan risiko infeksi terkait pelayanan kesehatan Standar SKP.V.
Rumah sakit mengembangkan suatu pendekatan untuk mengurangi risiko infeksi yang terkait pelayanan kesehatan.
Maksud dan Tujuan SKP.V.
Pencegahan dan pengendalian infeksi merupakan tantangan praktisi dalam kebanyakan tatanan pelayanan kesehatan, dan peningkatan biaya
untuk mengatasi infeksi yang berhubungan dengan pelayanan kesehatan merupakan keprihatinan besar bagi pasien maupun para profesional pelayanan kesehatan.
Infeksi umumnya dijumpai dalam semua bentuk pelayanan kesehatan termasuk infeksi saluran kemih-terkait kateter, infeksi aliran darah (blood stream infections) dan pneumonia (sering kali dihubungkan dengan ventilasi mekanis). Pokok dari eliminasi infeksi ini maupun infeksi lain adalah cuci tangan(hand hygiene)yang tepat.
Pedoman hand hygiene yang berlaku secara internasional bisa diperoleh dari WHO, Rumah sakit mempunyai proses kolaboratif untuk mengembangkan kebijakan dan/atau prosedur yang menyesuaikan atau mengadopsi pedoman hand hygiene yang diterima secara umum untuk implementasi pedoman itu di rumah sakit.
Elemen Penilaian Sasaran V:
1. Rumah sakit mengadopsi atau mengadaptasi pedoman hand hygiene terbaru yang diterbitkan dan sudah diterima secara umum (al.dariWHO Patient Safety).
2. Rumah sakit menerapkan programhand hygieneyang efektif.
3. Kebijakan dan/atau prosedur dikembangkan untuk mengarahkan pengurangan secara berkelanjutan risiko dari infeksi yang terkait pelayanan kesehatan.
Sasaran VI: Pengurangan risiko pasien jatuh Standar SKP.VI.
Rumah sakit mengembangkan suatu pendekatan untuk mengurangi risiko pasien dari cedera karena jatuh.
Maksud dan Tujuan SKP.VI
Jumlah kasus jatuh menjadi bagian yang bermakna penyebab cedera pasien rawat inap. Dalam konteks populasi/masyarakat yang dilayani, pelayanan yang diberikan, dan fasilitasnya, rumah sakit perlu mengevaluasi risiko pasien jatuh dan mengambil tindakan untuk mengurangi risiko cedera bila sampai jatuh.
Evaluasi bisa meliputi riwayat jatuh, obat dan telaah terhadap obat dan konsumsi alkohol, penelitian terhadap gaya/cara jalan dan keseimbangan, serta alat bantu berjalan yang digunakan oleh pasien.
Program ini memonitor baik konsekuensi yang dimaksudkan atau yang tidak sengaja terhadap langkah-langkah yang dilakukan untuk mengurangi jatuh. Misalnya penggunaan yang tidak benar dari alat penghalang aau pembatasan asupan cairan bisa menyebabkan cedera, sirkulasi yang terganggu, atau integrasi kulit yang menurun. Program tersebut harus diterapkan di rumah sakit.
Elemen Penilaian Sasaran VI:
1. Rumah sakit menerapkan proses asesmen awal atas pasien terhadap risiko jatuh dan melakukan asesmen ulang pasien bila diindikasikan
terjadi perubahan kondisi atau pengobatan, dan lain-lain.
2. Langkah-langkah diterapkan untuk mengurangi risiko jatuh bagi mereka yang pada hasil asesmen dianggap berisiko jatuh.
3. Langkah-langkah dimonitor hasilnya, baik keberhasilan pengurangan cedera akibat jatuh dan dampak dari kejadian tidak diharapkan.
4. Kebijakan dan/atau prosedur dikembangkan untuk mengarahkan pengurangan berkelanjutan risiko pasien cedera akibat jatuh di rumah sakit.
2.1.4. Kewajibanpatient safetybagi setiap rumah sakit
Kebijakan patient safety merupakan kewajiban bagi setiap rumah sakit untuk melaksanakanpatient safety, yakni:
1. Rumah Sakit wajib melaksanakan sistem keselamatan pasien.
2. Rumah Sakit wajib melaksanakan 7 langkah menuju keselamatan pasien. 3. Rumah Sakit wajib menerapkan standart keselamatan pasien.
4. Evaluasi pelaksanaan keselamatan pasien akan dilakukan melalui program akreditasi rumah sakit.
2.1.5. Sistem keselamatan pasien rumah sakit:
1. Pelaporan insiden, laporan bersifat anonim dan rahasia. 2. Analisa, belajar, riset masalah dan pengembangan taxonomy. 3. Pengembangan dan penerapan solusi serta monitoring/evaluasi.
pasien berdasarkan pengetahuan dan riset.
5. Keterlibatan serta pemberdayaan pasien dan keluarganya. 2.1.6. Standar patient safety (DepKes.2006 dan Permenkes, 2011)
Standar I. Hak pasien
Pasien dan keluarganya mempunyai hak untuk mendapatkan informasi tentang rencana dan hasil pelayanan termasuk kemungkinan terjadinya kejadian tak diharapkan.
Kriteria:
a. Harus ada dokter penanggung jawab pelayanan.
b. Dokter penanggung jawab pelayanan wajib membuat rencana pelayanan.
c. Dokter penanggung jawab pelayanan wajib memberikan penjelasan secara jelas dan benar kepada pasien dan keluarganya tentang rencana dan hasil pelayanan, pengobatan dan prosedur untuk pasien termasuk kemungkinan KTD.
Standar II. Mendidik pasien dan keluarga.
Rumah sakit harus mendidik pasien dan keluarganya tentang kewajiban dan tanggung pasien dalam asuhan pasien. Keselamatan pasien dalam pemberian pelayanan dapat di tingkatkan dengan keterlibatan pasien yang merupakan patner dalam proses pelayanan. Karena itu di rumah sakit harus ada sistem dan
mekanisme mendidik pasien dan keluarganya tentang kewajiban dan tanggung jawab pasien dalam asuhan pasien.
Kriteria:
a. Memberi informasi yang benar, jelas, lengkap dan jujur.
b. Mengetahui kewajiban dan tanggung jawab pasien dan keluarga.
c. Mengajukan pertanyaan-pertanyaan untuk hal yang tidak dimengerti.
d. Mengkaji dan menerima konsekuensi pelayanan.
e. Mematuhi instruksi dan menghormati peraturan rumah sakit. f. Memperlihatkan sikap menghormati dan tenggang rasa. g. Memenuhi kewajiban finansial yang disepakati.
Standar III. Keselamatan pasien dan kesinambungan pelayanan rumah sakit, menjamin kesinambungan pelayanan dan menjamin koordinasi antar tenaga dan antar unit pelayanan.
Kriteria:
a. Terdapat koordinasi pelayanan secara menyeluruh mulai dari saat pasien masuk, pemeriksaan, diagnosis, perencanaan pelayanan, tindakan pengobatan, rujukan dan saat pasien keluar dari rumah sakit.
b. Terdapat koordinasi pelayanan yang di sesuaikan dengan kebutuhan pasien dan kelayakan sumber daya secara berkesinambungan sehingga pada seluruh tahap pelayanan transaksi antar unit pelayanan dapat berjalan baik dan lancar. c. Terdapat koordinasi pelayanan yang mencakup peningkatan
komunikasi untuk memfasilitasi dukungan keluarga, pelayanan keperawatan, pelayanan sosial, konsultasi dan rujukan, pelayanan kesehatan primer dan tindak lanjut lainnya. d. Terdapat komunikasi dan transfer informasi antar profesi kesehatan sehingga dapat tercapainya proses koordinasi tanpa hambatan, aman dan efektif.
Standar IV. Rumah sakit harus mendesain proses baru atau memperbaiki proses yang ada, memonitor dan mengevaluasi kinerja melalui pengumpulan data, menganalisis secara intensif , dan melakukan perubahan untuk meningkatkan kinerja serta keselamatan pasien. Kriteria:
a. Setiap rumah sakit harus melakukan proses perencanaan yang baik, mengacu pada visi, misi, dan tujuan rumah sakit, kebutuhan pasien petugas pelayanan kesehatan, kaidah klinis terkini, praktik bisnis yang sehat dan faktor-faktor lain yang berpotensi resiko bagi pasien sesuai dengan ” langkah
menuju keselamatan pasien rumah sakit”
b. Setiap rumah sakit harus melakukan pengumpulan data kinerja antara lain yang terkait dengan : pelaporan insiden, akreditasi, menejemen resiko, utilisasi, mutu pelayanan, keuangan.
c. Setiap rumah sakit harus melakukan evaluasi intensif terkait dengan semua KTD/KNC, dan secara proaktif melakukan evaluasi suatu proses kasus resiko tinggi.
d. Setiap rumah sakit harus menggunakan semua data dan informasi hasil analisis untuk menentukan perubahan sistem yang di perlukan, agar kinerja dan keselamatan pasien terjamin.
Standar V. Peran kepemimpinan dalam meningkatkan keselamatan pasien. 1. Pimpinan mendorong dan menjamin implementasi program
keselamatan pasien secara terintegrasi dalam organisasi melalui penerapan ”7 langkah menuju keselamatan pasien rumah sakit”.
2. Pimpinan menjamin berlangsungnya program proaktif untuk identifikasi risiko keselamatan pasien dan program menekan atau mengurangi KTD/KNC.
3. Pimpinan mendorong dan menumbuhkan komunikasi dan koordinasi antar unit dan individu berkaitan dengan
pengambilan keputusan tentang keselamatan pasien.
4. Pimpinan mengalokasikan sumber daya yang adekuat untuk mengukur, mengkaji dan meningkatkan kinerja rumah rakit serta meningkatkan keselamatan pasien.
5. Pimpinan mengukur dan mengkaji efektifitas kontribusinya dalam meningkatkan kinerja Rumah Sakit dan keselamatan pasien.
Kriteria:
a. Terdapat tim antar disiplin untuk mengelola program keselamatan pasien.
b. Tersedia program proaktif untuk identifikasi risiko keselamatan dan program meminimalkan insiden, yang mencakup jenis kejadian yang memerlukan perhatian, mulai dari KNC (Near miss) sampai dengan KTD (Adverse event). c. Tersedia mekanisme kerja untuk menjamin bahwa semua
komponen dari rumah sakit terintegrasi dan berpartisipasi dalam program keselamatan pasien.
d. Tersedia prosedur ”cepat tanggap” terhadap insiden, termasuk asuhan kepada pasien yang terkena musibah, membatasi risiko pada orang lain dan penyampaian informasi yang benar dan jalas untuk keperluan analisis. e. Tersedia mekanisme pelaporan internal dan eksternal
berkaitan dengan insiden termasuk penyediaan informasi yang benar dan jelas tentang analisis akar masalah (RCA) kejadian pada saat program keselamatan pasien mulai di laksanakan.
f. Tersedia mekanisme untuk menangani berbagai jenis insiden atau kegiatan proaktif untuk memperkecil resiko, termasuk mekanisme untuk mendukung staf dalam kaitan dengan kejadian.
g. Terdapat kolaburasi dan komunikasi terbuka secara sukarela antar unit dan antar pengelola pelayanan di dalam Rumah Sakit dengan pendekatan antar disiplin.
h. Tersedia sumber daya dan sistem informasi yang di butuhkan dalam kegiatan perbaikan kinerja rumah sakit dan perbaikan Keselamatan Pasien, termasuk evaluasi berkala terhadap kecukupan sumber daya tersebut.
i. Tersedia sasaran terukur dan pengumpulan informasi menggunakan criteria obyektif untuk mengevaluasi efektifitas perbaikan kinerja rumah sakit dan keselamatan pasien, termasuk rencana tindak lanjut dan implementasinya.
Standar VI. Mendidik staf tentang keselamatan pasien.
1. Rumah sakit memiliki proses pendidikan, pelatihan dan orientasi untuksetiap jabatan mencakup keterkaiatan jabatan dengan keselamatan pasien secara jelas.
2. Rumah sakit menyelenggarakan program pendidikan dan pelatihan yang berkelanjutan untuk meningkatkan dan memelihara kompetensi staf sertamendukung pendekatan interdisiplin dalam pelayanan pasien.
Kriteria:
a. Setiap rumah sakit harus memiliki program pendidikan, pelatihan dan orientasi bagi staf baru yang memuat topik tentang keselamatan paien sesuai dangan tugasnya masing-masing.
b. Setiap rumah sakit harus mengintegrasikan topik keselamatan pasien dalam setiap kegiatan inservice training dan memberi pedoman yang jelas tentang pelaporan insiden. c. Setiap rumah sakit harus menyelenggarakan pelatihan
tentang kerjasama kelompok guna mendukung pendekatan interdisiplin dan kolaburatif dalam rangka melayani pasien. Standar VII. Komunikasi merupakan kunci bagi staf untuk mencapai
keselamatan pasien.
informasi keselamatan pasien untuk memenuhi kebutuhan informasi internal dan eksternal
2. Transmisi data dan informasi harus tepat waktu dan akurat. Kriteria:
a. Perlu di sediakan anggaran untuk merencanakan dan mendesain proses manajemen untuk memperoleh data dan informasi tentang hal- hal terkait dengan keselamatan pasien. b. Tersedia mekanisme identifikasi masalah dan kendala
komunikasi untuk merevisi manajemen informasi yang ada. 2.1.7. Langkah penerapan patient safety
Menurut DepKes RI (DepKes.2006) penerapan program patient safety, terdiri dari:
1. Membangun kesadaran akan nilai keselamatan pasien.
2. Membangun komitmen dan fokus yang jelas tentang keselamatan pasien. 3. Membangun sistem dan proses managemen resiko serta melakukan
identifikasi dan assessmen terhadap potensial masalah. 4. Membangun sistim pelaporan.
5. Melibatkan dan berkomunikasi dengan pasien.
6. Belajar dan berbagi pengalaman tentang keselamatan pasien dengan melakukan analisis akar masalah.
dengan menggunakan informasi yang ada. 2.1.8. Solusilive-savingkeselamatan pasien rumah sakit
Pada tahun 2006, Seiden dan kawan-kawan mempublikasikan hasil penelitiannya dalam sebuah jurnal bedah (Arch Surgery, 2006), untuk mengetahui banyak kesalahan yang terjadi berhubungan dengan tindakan bedah. Dari 236.300 tindakan operasi, yang diperoleh melalui data base dari NPDB, ASA, PUDF, dan the Florida Code 15 mandatory reporting system (sistem laporan wajib), periode tahun 1990-2003 yang dilakukan di Amerika Serikat, dilaporkan bahwa 2.217 pasien (0,94%) mengalami cedera/KTD akibat operasi pada tempat tubuh yang salah (wrong-body part surgical). Pada tahun 2002, the MEDMARX mempelajari 8.196 kasus salah obat yang berhubungan dengan kesalahan identifikasi pasien. Syukur bahwa 7,284 (89%) kesalahan tidak sampai merugikan pasien, hanya 1,4% yang membahayakan pasien.
Menurut studi dari SHOT(Serious Hazard of Transfusion)selama lebih lima tahun memperlihatkan bahwa 61% dari insiden reaksi transfusi yang terjadi berkaitan dengan pemberian transfusi pada pasien yang salah. Sebagai akibatnya, 11 pasien meninggal dan sebagian kasus lain harus dirawat di ICU. Dari 15.503 kesalahan dalam laboratorium, kesalahan identifikasi terjadi pada 287 kasus. Berdasarkan laporan dari Carraro daan Plebani kesalahan identifikasi laboratorium pada fase preanalitik terjadi sebesar 8,8%. Melihat persoalan di atas WHO Collaborating Centre for Patient Safety pada tanggal 2 Mei 2007 resmi menerbitkan “Nine Life Saving Patient Safety Solutions” (“SembilanSolusi Life-Saving Keselamatan Pasien Rumah Sakit”). Panduan ini mulai disusun sejak tahun
2005 oleh pakar keselamatan pasien dan lebih 100 negara, dengan mengidentifikasi dan mempelajari berbagai masalah keselamatan pasien. Secara lengkap program sembilan solusi tersebut (Penta: 2013; KKPRS:2007) adalah sebagai berikut:
1. Perhatikan nama obat terdengar atau terlihat mirip (sound and alike) 2. Identifikasi pasien
3. Meningkatkan efektivitas dalam berkomunikasi 4. Prosedur benar, posisi benar
5. Kendalikan cairan elektrolit konsentrat 6. Pastikan akurasi pemberian obat 7. Penggunaan jarum sekali pakai
8. Hindari kesalahan pemasangan kateter dan salah pasang slang 9. Tingkatkan kebersihan tangan untuk mencegah infeksi nosokomial.
Solusi keselamatan pasien adalah sistem atau intervensi yang dibuat, mampu mencegah atau mengurangi cedera pasien yang berasal dari prosespelayanan kesehatan. Sembilan Solusi ini merupakan panduan yang sangat bermanfaat membantu rumah sakit memperbaiki proses asuhan pasien yang berguna untuk menghindari cedera maupun kematian yang dapat dicegah. Rincian solusi-solusi tersebut di atas, adalah sebagai berikut:
1. Perhatikan nama obat, rupa dan ucapan mirip (look-alike, sound-alike medication names).
Nama Obat Rupa dan Ucapan Mirip (NORUM), yang membingungkan staf pelaksana adalah salah satu penyebab yang paling sering dalam kesalahan obat (medication error) dan ini merupakan suatu keprihatinan di seluruh dunia. Puluhan ribu obat yang ada saat ini di pasar, maka sangat signifikan potensi terjadinya kesalahan akibat bingung terhadap nama merek dagang atau generik serta kemasan.
2. Pastikan identifikasi pasien.
Kegagalan yang meluas dan terus menerus untuk mengidentifikasi pasien secara benar sering mengarah kepada kesalahan pengobatan, transfusi maupun pemeriksaan, pelaksanaan prosedur yang keliru, orang penyerahan bayi kepada bukan keluarganya. Rekomendasi ditekankan pada metode untuk verifikasi terhadap identitas pasien, termasuk keterlibatan pasien dalam proses ini, standardisasi dalam metode identifikasi di semua rumah sakit dalam suatu sistem layanan kesehatan, dan partisipasi pasien dalam konfirmasi ini, serta penggunaan protokol untuk membedakan identifikasi pasien dengan nama yang sama.
Berdasarkan kisah pengalaman Linda McDouglas (Penta: 2013: 108-109) AdA Dua hal penting yang harus dilakukan agar kesalahan identifikasi pasien dapat dihindari. Pertama, rumah sakit atau organisasi pelayanan kesehatan harus merancang sistem sedemikian rupa agar tidak terjadi kesalahan identifikasi pasien. Kedua, rumah sakit harus
memberikan edukasi kepada pasien dan keluarganya agar berperan aktif dalam proses identifikasi. Pasien dan keluarganya harus dianggap sebagai barrier dalam keselamatan pasien. Karena berbagai bentuk kesalahan identifikasi pasien dapat dijumpai dalam pelayanansebagai berikut:
1. Pemberian obat pada pasien yang salah.
2. Pembedahan dilakukan pada salah pasien (wrong-person surgery). 3. Pembedahan pada sisi yang salah (wrong-site surgery), misal operasi
pada ginjal yang sehat, amputasi pada tungkai yang sehat. 4. Pemeriksaan patologi anatomi pada pasien yang salah. 5. Pemeriksaan imaging pada pasien yang salah.
6. Pemberian transfusi darah pada pasien yang salah.
7. Pengambilan spesimen (darah, dsb.) pada orang yang salah. 8. Penyerahan bayi pada orang tua yang salah.
Meskipun kesalahan identifikasi pasien relatif tidak terlalu sering terjadi tetapi dampak yang terjadi sering berakibat fatal. Seperti yang dikatakan oleh dr. Daniel Foley, seorang Direktur Rumah Sakit di salah satu rumah sakit di Amerika: "Meskipun Anda telah benar 99,999%, Anda tidak ingin mengalami kesalahan 0,01% yang mengakibatkan cedera serius, yang diharapkan adalah kebenaran 100%". Pada tahun 1999, Meinberg dan kawan kawan melakukan survei untuk mengetahui seberapa banyak dokter spesialis ortopedi (bidang hand surgery) telah melakukan pembedahan pada sisi yang salah.Sebanyak 21% responden mengatakan
pernah, setidaknya satu kali selama kariernya melakukan kesalahan.Suatu analisis dari tuntutan malpraktik memperlihatkan ada 331 tuntutan dalam kurun 10 tahun berhubungan dengan pembedahan pada sisi yang salah.
Solusi keselamatan pasien adalah sistem atau intervensi yang dibuat, mampu mencegah atau mengurangi cedera pasien yang berasal dari proses
pelayanan kesehatan. Sembilan Solusi ini merupakan panduan yang sangat bermanfaat membantu rumah sakit memperbaiki proses asuhan pasien yang berguna untuk menghindari cedera maupun kematian yang dapat dicegah. Solusi tersebut antara lain adalah:
3. Komunikasi secara benar saat serah terima/pengoperan Pasien.
Kesenjangan dalam komunikasi saat serah terima/pengoperan pasien antara unit-unit pelayanan, dan didalam serta antar tim pelayanan, bisa mengakibatkan terputusnya kesinambungan layanan, pengobatan yang tidak tepat, dan potensial dapat mengakibatkan cedera terhadap pasien. Rekomendasi ditujukan untuk memperbaiki pola serah terima pasien termasuk penggunaan protokol untuk mengkomunikasikan informasi yang bersifat kritis; memberikan kesempatan bagi para praktisi untuk bertanya dan menyampaikan pertanyaan-pertanyaan pada saat serah terima,dan melibatkan para pasien serta keluarga dalam proses serah terima.
4. Pastikan tindakan yang benar pada sisi tubuh yang benar.
Penyimpangan pada hal ini seharusnya sepenuhnya dapat dicegah. Kasus-kasus dengan pelaksanaan prosedur yang keliru atau pembedahan sisi tubuh
yang salah sebagian besar adalah akibat dan miskomunikasi dan tidak adanya informasi atau informasinya tidak benar. Faktor yang paling banyak kontribusinya terhadap kesalahan-kesalahan macam ini adalah tidak ada atau kurangnya proses pra-bedah yang distandardisasi.
Rekomendasinya adalah untuk mencegah jenis-jenis kekeliruan yang tergantung pada pelaksanaan proses verifikasi prapembedahan; pemberian tanda pada sisi yang akan dibedah oleh petugas yang akan melaksanakan prosedur; dan adanya tim yang terlibat dalam prosedur ’Time out” sesaat sebelum memulai prosedur untuk mengkonfirmasikan identitas pasien, prosedur dan sisi yang akan dibedah.
5. Kendalikan cairan elektrolit pekat (concentrated).
Sementara semua obat-obatan, biologis, vaksin dan media kontras memiliki profil risiko, cairan elektrolit pekat yang digunakan untuk injeksi khususnya adalah berbahaya. Rekomendasinya adalah membuat standardisasi dari dosis, unit ukuran dan istilah, dan pencegahan atas campur aduk / bingung tentang cairan elektrolit pekat yang spesifik.
6. Pastikan akurasi pemberian obat pada pengalihan pelayanan.
Kesalahan medikasi terjadi paling sering pada saat transisi/pengalihan. Rekonsiliasi (penuntasan perbedaan) medikasi adalah suatu proses yang didesain untuk mencegah salah obat (medication errors) pada titik-titik transisi pasien. Rekomendasinya adalah menciptakan suatu daftar yang paling lengkap dan akurat dari seluruh medikasi yang sedang diterima pasien juga disebut sebagai “home medication list", sebagai
perbandingan dengan daftar saat admisi, penyerahan dan/atau perintah pemulangan bilamana menuliskan perintah medikasi, dan dikomunikasikan daftar tersebut kepada petugas layanan yang berikut dimana pasien akan ditransfer atau dilepaskan.
7. Hindari salah kateter dan salah sambung slang (tube).
Slang, kateter, dan spuit (syringe) yang digunakan harus didesain sedemikian rupa agar mencegah kemungkinan terjadinya KTD yang bisa menyebabkan cedera atas pasien melalui penyambungan spuit dan slang yang salah, serta memberikan medikasi atau cairan melalui jalur yang keliru. Rekomendasinya adalah menganjurkan perlunya perhatian atas medikasi secara detail / rinci bila sedang mengerjakan pemberian medikasi serta pemberian makan (misalnya slang yang benar), dan bilamana menyambung alat-alat kepada pasien (misalnya menggunakan sambungan & slang yang benar).
8. Gunakan alat injeksi sekali pakai.
Salah satu keprihatinan global terbesar adalah penyebaran dan HIV, HBV, dan HCV yang diakibatkan oleh pakai ulang dari jarum suntik.Rekomendasinya adalah perlunya melarang pakai ulang jarum di fasilitas layanan kesehatan, pelatihan periodik para petugas di lembaga-lembaga layanan kesehatan khususnya tentang prinsip-pninsip pengendalian infeksi, edukasi terhadap pasien dan keluarga, mengenai penularan infeksi melalui darah, dan praktek jarum sekali pakai yang aman.
9. Tingkatkan kebersihan tangan (hand hygiene) untuk pencegahan infeksi nosokomial.
Diperkirakan bahwa pada setiap saat lebih dari 1,4 juta orang di seluruh dunia menderita infeksi yang diperoleh di rumah-rumah sakit. Kebersihan tangan yang efektif adalah ukuran preventif yang primer untuk menghindarkan masalah ini. Rekomendasinya adalah mendorong implementasi penggunaan cairan “alcohol-based hand-rubs" tersedia pada titik-titik pelayan, tersedianya sumber air pada semua kran, pendidikan staf mengenai teknik kebarsihan tangan yang benar mengingatkan penggunaan tangan bersih di tempat kerja, dan pengukuran kepatuhan penerapan kebersihan tangan melalui pemantauan/observasi dan tehnik-tehnik yang lain. 2.1.9. Indikator Patient Safety(IPS)
Indikator patient safety merupakan ukuran yang digunakan untuk mengetahui tingkat keselamatan pasien selama dirawat di rumah sakit. Indikator patient safety bermanfaat untuk menggambarkan besarnya masalah yang dialami pasien selama dirawat di rumah sakit, khususnya yang berkaitan dengan berbagai tindakan medik yang berpotensi menimbulkan risiko di sisi pasien. Dengan mendasarkan pada IPS ini maka rumah sakit dapat menetapkan upaya-upaya yang dapat mencegah timbulnya outcome klinik yang tidak diharapkan pada pasien. (Dwiprahasto, 2008). Secara umum IPS terdiri atas 2 jenis, yaitu IPS tingkat rumah sakit dan IPS tingkat area pelayanan.
1. Indikator tingkat rumah sakit (hospital level indicator) digunakan untuk mengukur potensi komplikasi yang sebenarnya dapat dicegah saat pasien
mendapatkan berbagai tindakan medik di rumah sakit. Indikator ini hanya mencakup kasus-kasus yang merupakan diagnosis sekunder akibat terjadinya risiko pasca tindakan medik.
2. Indikator tingkat area mencakup semua risiko komplikasi akibat tindakan medik yang didokumentasikan di tingkat pelayanan setempat (kabupaten/kota). Indikator ini mencakup diagnosis utama maupun diagnosis sekunder untuk komplikasi akibat tindakan medik.
Indikator patient safety antara lain: Komplikasi anesthesi, angka kematian yang rendah, ulkus dekubitus, kematian oleh karena komplikasi pada pasien rawat inap, benda asing tertinggal selama prosedur, pneumotoraks iatrogenic, Infeksi akibat perawatan, patah tulang pascaoperasi, pendarahan atau hematoma pascaoperasi, gangguan fisiologis dan metabolik pascaoperasi, kegagalan pernapasan pascaoperasi, pulmonary embolism atau deep vein thrombosis, sepsis pascaoperasi, luka pada pasien bedah abdominopelvik, luka tusukan dan laserasi, reaksi transfusi, trauma lahir - cedera pada neonatus, trauma kebidanan oleh karena persalinan dengan instrument, trauma kebidanan oleh karena persalinan tanpa instrument, trauma kebidanan - kelahiran sesaria.
Elemen patient safety meliputi: Kesalahan pengobatan yang merugikan, menggunakan restraint, infeksinosokomial, kecelakaan bedah, luka karena tekanan (dicubitus), keamanan produk darah, resistensi antimikrobial, Imunisasi, falls (jatuh), darah stream(aliran), perawatan kateter pembuluh darah serta tindak lanjut dan pelaporan insiden keselamatan pasien.
antara lain: Masalah komunikasi, kurangnya informasi, masalah manusia, pasien yang berhubungan dengan isu-isu, transfer pengetahuan dalam organisasi, staffing pola/alur kerja, kegagalan teknis, kurangnya kebijakan dan prosedur. Tujuan umum atau sasaran keselamatan pasien, yakni: mengidentifikasi pasien dengan benar, meningkatkan komunikasi yang efektif, meningkatkan keamanan obat, hilangkan salah tempat, salah-pasien, prosedur tindakan yang salah, mengurangi resiko infeksi terkait perawatan kesehatan dan mengurangi risiko bahaya pasien dari jatuh (AHRQ dan KARS, 2012).
2.1.10. Strategi keselamatan bekerja (Fathoni, A. 2006)
Strategi keselamatan dalam bekerja sangat berhubungan erat dengan pengenalan dan pengendalian bahaya-bahaya yang ditimbulkan oleh kelelahan, tekanan batin (stres), kebisingan, radiasi maupun zat-zat beracun lainnya, terhadap kondisi fisik manusia, pikiran dan sikap tingkah laku para pegawai.
Faktor penyebab kecelakaan dapat dilihat dari dimensi pokok, yaitu:
1. Berkaitan dengan sistem kerja yang merupakan penyebab utama dari kecelakaan yang terjadi pada suatu organisasi.
2. Berkaitan dengan pekerjaannya selaku manusia biasa, yang dalam hal akibat sistim kerja, tetapi bisa juga terjadi kelalaian dari manusianya selaku pekerja. Sistem kerja yang merupakan faktor penyebab suatu kecelakaan karena akibat: tempat yang tidak baik, alat atau mesin-mesin yang tidak punya sistem pengamanan yang sempurna, pembuatan alat atau mesin yang tidak aman, kerusakan tempat kerja, bahan-bahan, kondisi kerja yang kurang tepat, kondisi kebersihan yang kurang baik,
kondisi penerangan yang kurang mendukung, gelap atau silau., saluran udara atau pembuangan asap yang kurang baik, fasilitas pengamanan pakaian atau peralatan lainnya yang kurang mendukung.
Faktor – faktor yang mempunyai hubungan yang sangat erat dengan sistem kerja yang bersumber pada kesalahan manusianya, sehingga factor manusia yang mengakibatkan kecelakaan tersebut adalah karena menggunakan peralatan yang tidak aman, menjalankan peralatan kerja yang tidak tahu caranya, .menempatkan bahan-bahan yang tidak aman pada kondisi lingkungan, merusak alat-alat keselamatan kerja sehingga berakibat tidak baik, salah menggunakan alat kerja karena gangguan orang lain. Kesalahan di atas ditimbulkan oleh manusianya karena antara lain: ceroboh, kurang pertimbangan, malas, tidak tenang, kurang hati–hati, kurang terlatih, kurang terampil, kurang pengawasan, merasa sudah tahu padahal tidak tahu.
Tindakan pencegahan yang harus dilakukan untuk menghindari kecelakaan kerja antara lain mencakup tindakan. Memperhatikan faktor-faktor keselamatan. Melakukan pengawasan yang teratur. Melakukan tindakan koreksi terhadap kejadian. Melakukan program diklat keselamatan kerja dan menghadapi kemungkinan timbulnya kecelakaan.
2.1.11. Peran perawat dalam menerapkan keselamatan pasien
Sebagai pemberi pelayanan keperawatan, perawat mematuhi standart pelayanan dan SOP yang ditetapkan. Menerapkan prinsip-prinsip etik dalam pemberian pelayanan keperawatan. Memberikan pendidikan kepada pasien dan keluarga tentang asuhan yang diberikan. Menerapkan kerjasama tim kesehatan yang handal dalam pemberian pelayanan kesehatan. Menerapkan komunikasi yang baik
terhadap pasien dan keluarganya. Peka, proaktif dan melakukan penyelesaian masalah terhadap kejadian tidak diharapkan. Mendokumentasikan dengan benar semua asuhan keperawatan yang diberikan kepada pasien dan keluarga.
Manfaat penerapan sistim keselamatan pasien antara lain : budaya safety meningkat dan berkembang komunikasi dengan pasien berkembang Kejadian tidak diharapkan menurun. peta KTD selalu ada dan terkini, resiko klinis menurun, keluhan dan litigasi berkurang, mutu pelayanan meningkat, citra rumah sakit dan kepercayaan masyarakat meningkat.
Kewajiban perawat secara umum terhadap keselamatan pasien adalah mencegah malpraktek dan kelalaian dengan mematuhi standart, melakukan pelayanan keperawatan berdasarkan kompetensi, menjalin hubungan empati dengan pasien mendokumentasikan secara lengkap asuhan, teliti, obyektif dalam kegiatan, mengikuti peraturan dan kebijakan institusi, peka terhadap terjadinya cedera.
2.1.12. Praktik MelaksanakanPatient Safety
Praktik melaksanakan patients safety terkait erat dengan perilaku para petugas kesehatan. Perilaku mencakup 3 domain, yakni: pengetahuan (knowledge), sikap (attitude) dan tindakan atau praktik (practice) (Notoatmodjo, 2003). Mengukur perilaku dan perubahannya khususnya perilaku perawat dalam praktik menerapkan patient safety juga mengacu kepada 3 domain tersebut, secara rinci dikaitkan dengan programpatient safetydapatdijelaskan sebagai berikut:
1. Pengetahuan tentangpatients safety