BAB II
TINJAUAN PUSTAKA
A. Konsep Teori Tuberkulosis (TBC)
1. Pengertian
Tuberkulosis merupakan penyakit infeksi yang menyerang parenkim paru-paru yang disebabkan oleh Mycobacterium tuberculosis.Penyakit ini
dapat juga menyebar ke bagian tubuh lain seperti meningen, ginjal, tulang, dan nodus limfe. (Somantri, 2007).
Tuberkulosis (TB) adalah penyakit infeksimenular langsung yang
disebabkan oleh Mycobacteriumtuberculosis.Kuman ini paling sering menyerangorgan paru dengan sumber penularan adalah pasienTB BTA positif.(Bagiada &Putri, 2010).
Tuberkulosis adalah penyakit infeksi menular yang disebabkan oleh
Mycobacterium tuberculosis yang menyerang paru-paru dan hampir seluruh
organ tubuh lainnya. Bakteri ini dapat masuk melalui saluran pernapasan dan saluran pencernaan (GI) dan luka terbuka pada kulit. Tetapi paling banyak
2. Anatomi dan Fisiologi
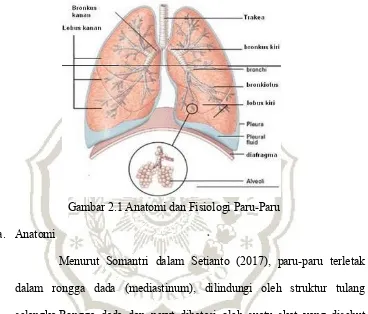
Gambar 2.1 Anatomi dan Fisiologi Paru-Paru
a. Anatomi
Menurut Somantri dalam Setianto (2017), paru-paru terletak dalam rongga dada (mediastinum), dilindungi oleh struktur tulang
selangka.Rongga dada dan perut dibatasi oleh suatu skat yang disebut diafragma.Berat paru-paru kanan sekitar 620 gram, sedangkan paru-paru kiri sekitar 560 gram. Masing-masing paru-paru dipisahkan satu sama lain oleh jantung dan pembuluh besar serta struktur-struktur lain di dalam
rongga dada. Selaput yang membungkus yang disebut pleura.Paru-paru terbenam bebas dalam rongga pleura itu sendiri. Pada keadaan normal, kavum pleura ini hampa udara, sehingga paru-paru kembang kempis, dan
permukaan pleura, menghindari gesekan antara paru-paru dan dinding dada sewaktu ada gerakan napas.
Paru-paru kanan sedikit lebih besar dari paru-paru kiri dan terdiri
atas tiga gambar (lobus) yaitu gelambir atas (lobus superior), gelambir tengah (lobus medius), dan gelambir bawah (lobus inverior).Sedangkan paru-paru kiri terdiri atas dua gelambir yaitu gelambir atas (lobus
superior) dan gelambir bawah (lobus inverior).Tiap-tiap lobus terdiri dari belahan yang lebih kecil bernama segmen. Paru-paru kiri mempunyai 10 segmen yaitu lima buah segmen pada lobus superior, dan 5 buah segmen pada lobus inverior. Paru-paru kanan mempunyai 10 segmen yaitu 5 buah
segmen pada superior, 2 buah segmen pada lobus medial, dan 3 buah segmen pada lobus inverior. Tiap-tiap segmen terbagi lagi menjadi belahan-belahan yang bernama lobulus.Diantara lobulus satu dan lainnya
dibatasi oleh jaringan ikat yang berisi pembuluh darah getah bening dan syaraf dalam pada tiap-tiap lobulus terdapat sebuah bronkiolus.Di dalam lobulus, bronkiolus ini bercabang-cabang yang disebut duktus alveolus.Tiap-tiap duktus alveolus berakhir pada alveolus yang
diameternya antara 0.2 sampai 0.3 mm. b. Fisiologi
Paru-paru dan dinding dada adalah struktur yang elastis.Dalam
dada.Tekanan pada ruangan antara paru-paru dan dinding dada berada di bawah tekanan atmosfer (Guyton, 2007).
Fungsi utama paru-paru yaitu untuk pertukaran gas antara darah
dan atmosfer.Pertukaran gas tersebut bertujuan untuk menyediakan oksigen bagijaringan dan mengeluarkan karbondioksida.Kebutuhan oksigen dan karbon dioksida terus berubahsesuai dengan tingkat aktivitas
dan metabolisme seseorang, tapi pernafasan harus tetap dapat memelihara kandungan oksigen dan karbon dioksida tersebut (West, 2004).
Udara masuk ke paru-paru melalui sistem berupa pipa yang menyempit (bronchi dan bronkiolus) yang bercabang di kedua belah
paru-paru utama (trachea).Pipa tersebut berakhir di gelembung-gelembung paru-paru (alveoli) yang merupakan kantong udara terakhir dimana oksigen dan karbondioksida dipindahkan dari tempat dimana darah
mengalir.Ada lebih dari 300 juta alveoli di dalam paru-paru manusia bersifat elastis.Ruang udara tersebut dipelihara dalam keadaan terbuka oleh bahan kimia surfaktan yang dapat menetralkan kecenderungan alveoli untuk mengempis (McArdle,2006).Untuk melaksanakan fungsi tersebut,
pernafasan dapat dibagi menjadi empamekanisme dasar, yaitu:
1. Ventilasi paru, yang berarti masuk dan keluarnya udara antara alveoli dan atmosfer
3. Transport dari oksigen dan karbon dioksida dalam darah dan cairan tubuh ke dan darisel
4. Pengaturan ventilasi (Guyton, 2007)
Pada waktu menarik nafasdalam, maka otot berkontraksi, tetapi
pengeluaran pernafasan dalam proses yang pasif. Ketika diafragma menutup dalam, penarikan nafasmelalui isi rongga dada kembali memperbesar paru-paru dan dinding badan bergerak hingga diafragma dan tulang dada menutup ke posisi semula.Aktivitas bernafasmerupakan dasar
yang meliputi gerak tulang rusuk sewaktu bernafasdalam dan volume udara bertambah (Syaifuddin, 2001).
Inspirasi merupakan proses aktif kontraksi otot-otot. Inspirasi menaikkan volume intratoraks.Selama bernafastenang, tekanan intrapleura kira-kira 2,5mmHg relatif lebih tinggi terhadap atmosfer. Pada permulaan,
inspirasi menurun sampai 6mmHg dan paru-paru ditarik ke posisi yang lebih mengembang dan tertanam dalam jalan udara sehingga menjadi sedikit negatif dan udara mengalir ke dalam paru-paru.Pada akhir
inspirasi, recoil menarik dada kembali ke posisi ekspirasi dimana tekanan recoil paru-paru dan dinding dada seimbang.Tekanan dalam jalan pernafasan seimbang menjadi sedikit positif sehingga udara mengalir ke
Selama pernafasan tenang, ekspirasi merupakan gerakan pasif akibat elastisitas dinding dada dan paru-paru.Pada waktu otot interkostalis eksternus relaksasi, dinding dada turun dan lengkung diafragma naik ke
atas ke dalam rongga toraks, menyebabkan volume toraks berkurang.Pengurangan volume toraks ini meningkatkan tekanan intrapleura maupun tekanan intrapulmonal.Selisih tekanan antara saluran
udara dan atmosfir menjadi terbalik, sehingga udara mengalir keluar dari paru-paru sampai udara dan tekanan atmosfir menjadi sama kembali pada akhir ekspirasi (Price,2005).
5. Etiologi
Penyebab tuberculosis adalah Mycobacterium tuberculosis.Basil ini
tidak berspora sehingga mudah dibasmi dengan pemanasan, sinar matahari, dan sinar ultraviolet (Jong dalam Huda &Kusuma, 2015).
Setelah organism terinhalasi, dan masuk paru-paru bakteri dapat bertahan hidup dan menyebar kenodus limfatikus lokal. Penyebaran melalui
aliran darah ini dapat menyebabkan TB pada organ lain, dimana infeksi laten dapat bertahan sampai bertahun-tahun (Davey dalam Huda &Kusuma, 2015).
6. Klasifikasi
a. Tuberkulosis paru BTA positif
1) Sekurang-kurangnya 2 dari 3 spesimen dahak SPS hasilnya BTA positif
2) 1 spesimen dahak SPS hasilnya BTA positif dan foto toraks dadamenunjukkan gambaran tuberkulosis
3) 1 spesimen dahak SPS hasilnya BTA positif dan biakan kuman TB
positif
4) 1 atau lebih spesimen dahak hasilnya positif setelah 3 spesimendahak SPS pada pemeriksaan sebelumnya hasilnya BTA negative dan tidak ada perbaikan setelah pemberian antibiotika non OAT.
b. Tuberkulosis paru BTA negative
Kasus yang tidak memenuhi definisi pada TB paru BTA positif.Kriteria diagnostik TB paru BTA negatif harus meliputi:
a. Paling tidak 3 spesimen dahak SPS hasilnya BTA negatif b. Foto toraks abnormal sesuai dengan gambaran tuberculosis
c. Tidak ada perbaikan setelah pemberian antibiotika non OAT, bagi pasien dengan HIV negative
d. Ditentukan (dipertimbangkan) oleh dokter untuk diberi pengobatan.
7. Manifestasi Klinis
Menurut Kemenkes(2011) bahwa manifestasi klinis tuberculosis yaitu:
dahak bercampur darah/batuk darah, hal ini dikarenakan pembuluh darah yang pecah pada kavitas atau bisa juga terjadi pada ulkus dinding bronkus; b. Sesak napas, penderita yang sesak napas sering kali tampak sakit dan berat
badannya turun. Kadang-kadang terdengar mengi setempat, hal ini disebabkan bronchitis tuberculosis atau akibat tekanan darah kelenjar getah bening pada broncus;
c. Nyeri dada, bukan hal yang jarang ditemukan pada tuberculosis. Kadang-kadang hanya berupa nyeri menetap yang ringan yang disebabkan regangan otot karena batuk, kadang-kadang lebih sakit sewaktu menarik napas. Hal ini timbul bila infiltrasi radang sampai ke pleura hingga
menimbulkan pleuritis;
d. Demam biasanya subfebris menyerupai influenza kadang panas dapat mencapai 40-41oC. Panas menjadi lebih tinggi bila proses penyakitnya
berkembang (pogresif);
e. Malaise (rasa kurang enak badan), TB paru bersifat radang menahun, gejala malaise sering ditemukan disertai anoreksia. Badan semakin kurus (BB turun), sakit kepala, nyeri otot, dan keringat malam. Hal ini terjadi
hilang timbul secara tidak teratur.
Gejala-gejala tersebut diatas dijumpai puka pada penyakit paru selain tuberculosis. Oleh sebab itu setiap orang yang datang ke unit
seorang “suspek tuberculosis”, dan perlu dilakukan pemeriksaan dahak secara mikrokopis langsung (Kemenkes, 2011).
8. Patofisiologi
Infeksi diawali karena seseorang menghirupbasil M. tuberculosis. Bakteri menyebar melalui jalan napas menuju alveoli lalu berkembang biak dan terlihat tertumpuk. Perkembangan M. tuberculosis juga dapat menjangkau
sampai ke arah lain dari paru-paru (lobus atas). Basil juga menyebar melalui sistem limfe dan aliran darah ke bagian tubuh lain (ginjal, tulang, dan korteks serebri) dan area lain dari paru-paru (lobus atas). Selanjutnya, sistem kekebalan tubuh memberikan respons dengan melakukan reaksi
inflamasi.Neurotrofl dan makrofag melakukan aksi fagositosis (menelan bakteri), sementara limfosit spesifik tuberculosis menghancurkan (melisiskan) basil dan jaringan normal.Reaksi jaringan ini mengakibatkan terakumulasinya
eksudat dalam alveoli yang menyebabkan bronkopneumonia.Infeksi awal biasanya timbul dalam waktu 2-10 minggu setelah terpapar bakteri (Soemantri, 2007).
Bila bakteri Tuberkulosis terhirup dari udara melalui saluran
pernapasan dan mencapai alveoli atau bagaian terminal saluran pernapasan. Jika pada proses ini, bakteri ditangkap oleh makrofag yang lemah, maka bakteri akan berkembang biak dalam tubuh makrofag yang lemah itu dan
menghancur bakteri, makrofag harus diaktifkan terlebih dahulu oleh limfoksin yang dihasilkan limfosit T. Bakteri Tuberkulosis menyebar melalui saluran pernapasan ke kelenjar getah bening regional (hilus) membentuk epiteloid
granuloma.Granuloma mengalami nekrosis sentral sebagai akibat timbulnya hipersensitivitas seluler terhadap bakteri Tuberkulosis. Hal ini terjadi sekitar 2-4 minggu dan akan terlihat pada tes tuberkulin. Hipersensitivitas seluler
terlihat sebagai akumulasi lokal dari limfosit dan makrofag.(Muttaqin, 2008). Peradangan terjadi di dalam alveoli (parenkim) paru, dan pertahanan tubuh alami berusaha melawan infeksi itu. Makrofag menangkap organism itu, lalu dibawa ke sel T. proses radang dan reaksi sel menghasilkan sebuah
nodul pucat kecil yang disebut tuberkel primer. Dibagian tengah nodul terdapat basil tuberkel.Bagian luarnya mengalami fibrosis, bagian tengahnya kekurangan makanan, mengalami nekrosis. Proses terakhir ini dikenal sebagai
perkijuan. Bagian nekrotik tengah ini dapat mengapur atau mencair.(Tambayong, 2000).
Setelah infeksi awal, jika respons sistem imun tidak adekuat maka penyakit akan menjadi lebih parah. Penyakit yang kian parah dapat timbul
akibat infeksi ulang atau bakteri yang sebelumnya tidak aktif kembali menjadi aktif.Pada kasus ini, ghon tubercle mengalami ulserasi sehingga menghasilkan necrotizing caseosa di dalam bronchus.Tuberkel yang ulserasi selanjutnya
membentuk tuberkel, dan seterusnya.Pneumonia seluler ini dapat sembuh dengan sendirinya. Proses ini berjalan terus dan basil terus difagosit atau berkembang biak di dalam sel. Makrofag yang mengadakan infiltrasi menjadi
lebih panjang dan sebagian bersatu membentuk sel tuberkel epiteloid yang dikelilingi oleh limfosit (membutuhkan 10-20 hari). Daerah yang mengalami nekrosis dan jaringan granulasi yang dikelilingi sel epiteloid dan fibroblast
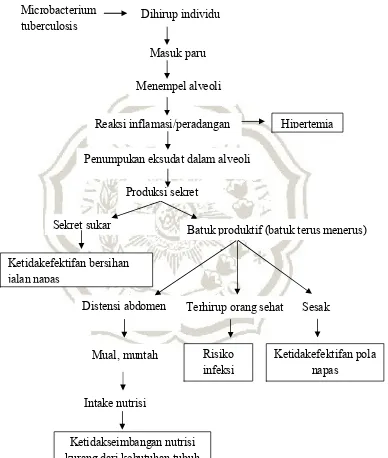
9. Pathway
Sumber : Aplikasi NANDA NIC-NOC (2015)
Gambar 2.2. Pathway Microbacterium
tuberculosis Dihirup individu rentan
Masuk paru
Menempel alveoli
Reaksi inflamasi/peradangan
Penumpukan eksudat dalam alveoli
Hipertemia
Sekret sukar
Produksi sekret
Batuk produktif (batuk terus menerus)
Ketidakefektifan bersihan jalan napas
Terhirup orang sehat Distensi abdomen
Mual, muntah
Sesak
Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh
Intake nutrisi
Risiko
10.Pemeriksaan Penunjang
Pemeriksaan penunjang menurut Huda & Kusuma (2015):
a. Laboratorium darah rutin: Laju Endap Darah (LED) meningkat,
limfositosis;
b. Pemeriksaan sputum BTA: untuk memastikan diagnostic TB paru, namun pemeriksaan ini tidak spesifik karena hanya 30-70 % pasien yang dapat
didiagnosis berdasarkan pemeriksaan ini;
c. Tes PAP (Peroksidase Anti Peroksidase): merupakan uji serologi imunoperioksidase memakai alat histogen staining untuk menentukan adanya IgG spesifik terhadap basil TB;
d. Teknik Polymerase Chain Reaction: deteksi kuman secara spesifik melalui amplifikasi dalam meskipun hanya satu mikroorganisme dalam specimen juga dapat mendeteksi adanya resistensi;
e. Chest X-ray: dapat memperlihatkan infiltrasi kecil pda lesi awal dibagian atas paru-paru. Perubahan yang mengindikasikan TB yang lebih berat dapat mencakup area berlubang dan fibrosa;
f. Bronkografi: merupakan pemeriksaan khusus untuk melihat kerusakan
bronchus atau kerusakan paru-paru karena TB.
11.Penatalaksanaan
Menurut Huda & Kusuma (2015):
b. Pengobatan Suportif/Simptomatik: pengobatan yang diberikan kepada penderita TB perlu diperhatikan keadaan klinisnya. Bila keadaan klinis baik dan tidak ada indikasi rawat, dapat rawat jalan;
c. Terapi pembedahan 1) Indikasi mutlak
a) Semua penderita yang telah mendapat OAT adekuat tetapi dahak
tetap positif
b) Penderita batuk darah yang massif tidak dapat diatasi dengan cara konservatif
2) Indikasi relative
a) Penderita dengan dahak negatif dengan batuk darah berulang b) Kerusakan satu paru atau lobus dengan keluhan
c) Sisa kaviti yang menetap
d. Tindakan invasif (selain pembedahan) 1) Bronkoskopi
2) Punksi pleura
B. Asuhan Keperawatan
1. Pengkajian
a. Identitas
1) Identitas pasien meliputi nama, umur, agama, jenis kelamin, status perkawinan, pendidikan, pekerjaan, alamat, tanggal masuk, nomer register, dan diagnosa medis.
2) Identitas penanggung jawab meliputi nama, umur, alamat, hubungan dengan pasien, dan pekerjaan.
b. Status Kesehatan 1) Keluhan utama
Keluhan yang paling dirasakan pasien pada saat pengkajian biasanya mengalami batuk, batuk darah, sesak napas, nyeri dada, demam, keringat malam, anoreksia, penurunan berat badan, dan malaise.
(Muttaqin, 2008)
2) Riwayat kesehatan sekarang
Mengutip dari Muttaqin (2008)keluhan batuk timbul paling awal dan merupakan gangguan yang paling sering dikeluhkan,
mula-mula nonproduktif kemudian berdahak bahkan bercampur darah bila sudah terjadi kerusakan jaringan.
Jika keluhan utama adalah sesak napas, maka pengkajian
a) ProvokingIncident: apakah ada peristiwa yang menjadi faktor penyebab sesak napas, apakah sesak napas berkurang apabila beristirahat?
b) Quality of Pain: seperti apa rasa sesak napas yang dirasakan atau digambarkan klien. Sifat keluhan (karakter), dalam hal ini perlu ditanyakan kepada klien apa maksud dari keluhan-keluhannya.
Apa rasa sesaknya seperti tercekik atau susah dalam melakukan inspirasi atau kesulitan dalam mencari posisi yang enak dalam melakukan pernapasan?
c) Region: dimana rasa berat dalam melakukan pernapasan? Harus
ditunjukkan dengan tepat oleh klien;
d) Time: berapa lama rasa nyeri berlangsung, kapan, apakah bertambah buruk pada malam hari atau siang hari. Sifat mula
timbulnya (onset), tentukan apakah gejala timbul mendadak, perlahan-lahan atau seketika itu juga. Tanyakan apakah timbul gejala secara terus-menerus atau hilang timbul (intermiten).
3) Riwayat kesehatan dahulu
Apakah sudah pernah sakit dan dirawat dengan penyakit yang sama. 4) Riwayat kesehatan keluarga
Secara patologi TB paru tidak diturunkan, tetapi perawat perlu
lainnya sebagai faktor predisposisi penularan di dalam rumah. (Muttaqin, 2008)
5) Pemeriksaan fisik
Pemeriksaan fisik pada pasien tuberculosis seperti dikutip dari Muttaqin(2008) adalah:
a) B1 (Breathing)
(1) Inspeksi: Peningkatan usaha dan frekuensi pernapasan yang disertai penggunaan otot bantu pernapasan. Gerakan pernapasan ekspansi dada yang asimetris (pergerakan dada tertinggal pada sisi yang sakit), iga melebar, rongga dada
asimetris (cembung pada sisi yang sakit).
(2) Palpasi: Palpasi trachea. Adanya pergeseran trachea menunjukkan-meskipun tetapi tidak spesifik-penyakit dari
lobus atas paru. Pada TB paru yang disertai adanya efusi pleura massif dan pneumothoraks akan mendorong posisi trachea ke arah berlawanan dari sisi sakit.
(3) Perkusi: Pada klien dengan TB paru minimal tanpa komplikasi,
biasanya akan didapatkan bunyi resonan atau sonor pada seluruh lapang paru. Pada klien dengan TB paru yang disertai komplikasi seperti efusi pleura akan didapatkan bunyi redup
(4) Auskultasi: Pada klien dengan TB paru didapatkan bunyi napas tambahan (ronkhi) pada sisi yang sakit. Klien dengan TB paru yang disertai komplikasi seperti efusi pleura dan
pneumothoraks akan didapatkan penurunan resonan vocal pada sisi yang sakit.
b) B2 (Blood)
(1) Inspeksi: Inspeksi tentang adanya perut dan kelemahan fisik (2) Palpasi: denyut nadi perifer melemah
(3) Perkusi: batas jantung mengalami pergeseran pada TB paru dengan efusi pleura massif mendorong kesisi sehat
(4) Auskultasi: tekanan darah biasanya normal. Bunyi jantung tambahan biasanya tidak didapatkan
c) B3 (Brain)
Kesadaran biasanya compos mentis, ditemukan adanya sianosis perifer apabila gangguan perfusi jaringan berat.Pada pengkajian objektif, klien tampak dengan wajah meringis, menangis, merintih, meregang, dan menggeliat.Saat dilakukan
d) B4 (Bladder)
Pengukuran volume output urine dilakukan dalam hubungannya dengan intake cairan. Oleh karena itu, perawat perlu
memonitor adanya oliguria, karena itu merupakan tanda awal syok. e) B5 (Bowel)
Pada saat inspeksi, hal yang perlu diperhatikan adalah
apakah abdomen membuncit atau datar, tepi perut menonjol atau tidak, umbilicus menonjol atau tidak, selain itu juga perlu diinspeksi ada tidaknya benjolan-benjolan atau massa. Pada klien biasanya didapatkan indikasi mual dan muntah, penurunan nafsu
makan, dan penurunan berat badan. f) B6 (Bone)
Hal yang perlu diperhatikan adalah adakah edema
peritiabel, feel pada kedua ekstremitas untuk mengetahui tingkat fungsi perifer, serta dengan pemeriksaan capillary refill time.Selanjutnya dilakukan pemeriksaan kekuatan otot untuk
kemudian dibandingkan antara bagian kiri dan kanan.
2. Analisa Data
3. Diagnosa Keperawatan
Diagnosa keperawatan pada pasien tuberkulosis seperti dikutip dari Muttaqin (2008) adalah:
a. Ketidakefektifan bersihan jalan napas berhubungan dengan sekresi mucus yang kental, hemoptisis, kelemahan, upaya batuk buruk, dan edema tracheal/faringeal;
b. Ketidakefektifan pola napas berhubungan dengan menurunnya ekspansi paru sekunder terhadap penumpukan cairan dalam rongga pleura;
c. Gangguan pertukaran gas yang berhubungan dengan kerusakan
membran alveolar-kapiler;
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan keletihan, anoreksia, dispnea, peningkatan metabolisme tubuh.
4. Perencanaan Keperawatan
a. Ketidakefektifan bersihan jalan napas berhubungan dengan perubahan pola napas
Tujuan:Dalam waktu 2x24 jam setelah diberikan intervensi kebersihan
jalan napas kembali efektif. Kriteria hasil:
2) Pernapasan klien normal(16-20 kali per menit) tanpa ada penggunaan otot bantu napas, bunyi napas normal, dan pergerakan pernapasan normal.
Intervensi:
1) Kaji fungsi respirasi antara lain suara, jumlah, irama, dan ke dalaman napas serta catatan pula mengenai penggunaan otot napas
tambahan;
2) Kaji kemampuan untuk mengeluarkan sekret/batuk secara efektif; 3) Berikan posisi tidur semi atau high fowler. Membantu pasien
untuk berlatih batuk secara efektif dan menarik napas dalam;
4) Bersihkan sekret dari dalam mulut dan trakhea, suction jika memungkinkan;
5) Berikan minum kurang lebih 2500 ml/hari, menganjurkan untuk
minum dalam kondisi hangat jika tidak ada kontra indikasi; 6) Berikan O2 udara inspirasi yang lembab (kolaborasi).
b. Ketidakefektifan pola napas berhubungan dengan menurunnya ekspansi paru sekunder terhadap penumpukan cairan dalam rongga
pleura.
Tujuan: Dalam waktu 3x24 jam setelah diberikan intervensi pola napas efektif.
Kriteria hasil:
b) Irama, frekuensi, dan kedalaman pernapasan berada pada batas normal, pada pemeriksaan rontgen dada tidak ditemukan adanya akumulasi cairan, dan bunyi napas terdengar jelas.
Intervensi:
1) Identifikasi faktor penyebab;
2) Kaji fungsi pernapasan, catat kecepatan pernapasan, dipsnea,
sianosis, dan perubahan tanda vital;
3) Berikan posisi fowler/semi fowlertinggi dan miring pada sisi yang sakit, bantu klien latihan napas dalam dan batuk efektif;
4) Auskultasi bunyi napas;
5) Kaji pengembangan dada dan posisi trachea.
c. Gangguan pertukaran gas berhubungan dengan penurunan jaringan efektif paru, atelektasis, kerusakan membrane alveolar-kapiler, dan
edema bronchial.
Tujuan: Dalam waktu 3x24 jam setelah diberikan gangguan pertukaran gas tidak terjadi.
Kriteria hasil:
1) Melaporkan tidak adanya/penurunan dipsnea;
2) Klien menunjukkan tidak ada gejala distress pernapasan;
3) Menunjukkan perbaikan ventilasi dan kadar oksigen jaringan
Intervensi:
1. Kaji dipsnea, takipnea, bunyi napas, peningkatan upaya pernapasan, ekspansi thoraks, dan kelemahan;
2. Evaluasi perubahan tingkat kesadaran, catat sianosis, dan perubahan warna kulit, termasuk membrane mukosa dan kuku; 3. Tunjukkan dan dukung pernapasan bibir selama ekspirasi
khususnya untuk klien dengan fibrosis dan kerusakan parenkim paru;
4. Tingkatkan tirah baring, batasi aktivitas, dan bantu kebutuhan perawatan diri sehari-hari sesuai keadaan klien;
5. Kolaborasi pemeriksaan AGD;
6. Pemberian oksigen sesuai kebutuhan tambahan.
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan keletihan, anoreksia atau dipsnea, dan peningkatan metabolisme tubuh.
Tujuan:Dalam waktu 3x24 jam setelah diberikan tindaan keperawatan, intake nutrisi klien terpenuhi.
Kriteria hasil:
a) Klien mempertahankan status gizinya dari yang semula kurang menjadi adekuat;
c) Berat badan pasien tidak mengalami penurunan drastis dan cenderung stabil;
d) Pasien terlihat dapat menghabiskan porsi makan yang disediakan;
e) Hasil analisis laboratorium menyatakan protein darah/albumin darah dalam rentang normal.
Intervensi:
1) Kaji status nutrisi pasien, serta mencatat turgor kulit, berat badan saat ini, tingkat kehilangan berat badan, integritas mukosa mulut, tonus perut, dan riwayat nausea/vomit atau diare;
2) Monitor intake-outputdan berat badan secara terjadwal;
3) Berikan oral care sebelum dan sesudah penatalaksanaan respiratori;
4) Anjurkan makan sedikit, tapi sering dengan diet TKTP;
5) Anjurkan keluarga untuk membawa makanan dari rumah terutama yang disukai oleh pasien dan kemudian makan bersama pasien jika tidak ada kontra indikasi.
5. Implementasi Keperawatan
a. Ketidakefektifan bersihan jalan napas berhubungan dengan perubahan pola napas.
1) Mengkaji fungsi respirasi antara lain suara, jumlah, irama, dan ke dalaman napas serta catatan pula mengenai penggunaan otot napas tambahan;
2) Mengkaji kemampuan untuk mengeluarkan sekret/batuk secara efektif;
3) Memberikan posisi tidur semi atau high fowler. Membantu pasien
untuk berlatih batuk secara efektif dan menarik napas dalam; 4) Membersihkan sekret dari dalam mulut dan trakhea, suction jika
memungkinkan;
5) Memberikan minum kurang lebih 2500 ml/hari, menganjurkan
untuk minum dalam kondisi hangat jika tidak ada kontra indikasi; 6) Memberikan O2 udara inspirasi yang lembab (kolaborasi).
b. Ketidakefektifan pola napas berhubungan dengan menurunnya
ekspansi paru sekunder terhadap penumpukan cairan dalam rongga pleura.
Implementasi:
1) Mengidentifikasi faktor penyebab;
2) Mengkaji fungsi pernapasan, catat kecepatan pernapasan, dipsnea, sianosis, dan perubahan tanda vital;
3) Memberikan posisi fowler/semi fowlertinggi dan miring pada sisi
5) Mengkaji pengembangan dada dan posisi trachea.
c. Gangguan pertukaran gas berhubungan dengan penurunan jaringan efektif paru, atelektasis, kerusakan membrane alveolar-kapiler, dan
edema bronchial. Implementasi:
1) Mengkaji dipsnea, takipnea, bunyi napas, peningkatan upaya
pernapasan, ekspansi thoraks, dan kelemaha;
2) Mengevaluasi perubahan tingkat kesadaran, catat sianosis, dan perubahan warna kulit, termasuk membrane mukosa dan kuku; 3) Menunjukkan dan dukung pernapasan bibir selama ekspirasi
khususnya untuk klien dengan fibrosis dan kerusakan parenkim paru;
4) Meningkatkan tirah baring, batasi aktivitas, dan bantu kebutuhan
perawatan diri sehari-hari sesuai keadaan klien; 5) Melakukan kolaborasi pemeriksaan AGD;
6) Memberikan oksigen sesuai kebutuhan tambahan.
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan
dengan keletihan, anoreksia atau dipsnea, dan peningkatan metabolisme tubuh.
1) Mengkaji status nutrisi pasien, serta mencatat turgor kulit, berat badan saat ini, tingkat kehilangan berat badan, integritas mukosa mulut, tonus perut, dan riwayat nausea/vomit atau diare;
2) Memonitor intake-outputdan berat badan secara terjadwal;
3) Memberikan oral care sebelum dan sesudah penatalaksanaan respiratori;
4) Menganjurkan makan sedikit, tapi sering dengan diet TKTP; 5) Menganjurkan keluarga untuk membawa makanan dari rumah
terutama yang disukai oleh pasien dan kemudian makan bersama pasien jika tidak ada kontra indikasi.
6. Evaluasi
Menurut Craven dan Hirnle (2000)evaluasi keperawatan didefinisikan sebagai keputusan dari efekvitas asuhan keperawatan antara
dasar tujuan keperawatan klien yang telah ditetapkan dengan respons perilaku klien yang tampil.Sementara itu, menurut Potter dan Perry (2005)evaluasi keperawatan adalahkategori perilaku keperawatan dalam menentukan pembuatan dan pencatatan hasil ndakan keperawatan yang
telah dicapai.
a. Ketidakefektifan bersihan jalan napas berhubungan dengan perubahan pola napas:
2) Pernapasan klien normal (16-20 kali per menit) tanpa ada penggunaan otot bantu napas, bunyi napas normal, dan pergerakan pernapasan normal.
b. Ketidakefektifan pola napas berhubungan dengan menurunnya ekspansi paru sekunder terhadap penumpukan cairan dalam rongga pleura:
1) Klien mampu melakukan batuk efektif;
2) Irama, frekuensi, dan kedalaman pernapasan berada pada batas normal, pada pemeriksaan rontgen dada tidak ditemukan adanya akumulasi cairan, dan bunyi napas terdengar jelas.
c. Gangguan pertukaran gas berhubungan dengan penurunan jaringan efektif paru, atelektasis, kerusakan membrane alveolar-kapiler, dan edema bronchial:
1) Tidak adanya/penurunan dipsnea;
2) Klien menunjukkan tidak ada gejala distress pernapasan;
3) Perbaikan ventilasi dan kadar oksigen jaringan adekuat dengan gas darah arteri dalam rentang normal.
d. Ketidakseimbangan nutrisi kurang dari kebutuhan tubuh berhubungan dengan keletihan, anoreksia atau dipsnea, dan peningkatan metabolisme tubuh:
2) Berat badan pasien tidak mengalami penurunan drastis dan cenderung stabil;
3) Hasil analisis laboratorium menyatakan protein darah/albumin
darah dalam rentang normal.
C. Posisi Semi Fowler
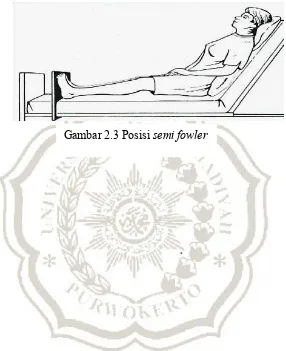
1. Pengertian
Posisi semi fowler adalah posisi setengah duduk dimana bagian kepala tempat tidur lebih tinggi atau dinaikan.Posisi ini untuk mempertahankan kenyamanan dan memfasilitasi fungsi pernapasan pasien (Aziz, 2008 dalam Indah, 2014).
Posisi semi fowler adalah posisi yang bertujuan untuk meningkatkan curah jantung dan ventilasi serta mempermudah eliminasi fekal dan berkemih, dalam posisi ini tempat tidur ditinggikan 45-60o dan lutut klien agak diangkat
agar tidak ada hambatan sirkulasi pada ekstremitas (Perry dan Grifin, 2005 dalam Indah, 2014).
2. Tujuan
Tujuan pemberian posisi semi fowleradalah untuk membantu mengatasi
masalah kesulitan pernapasan dan pasien dengan gangguan jantung (Suparmi, 2008).
3. Manfaat
4. Indikasi
Menurut Ari (2017), indikasi posisi semi fowler yaitu: a. Pasien dengan sesak napas;
b. Pasien pasca operasi trauma, hidung, thorak;
c. Pasien dengan gangguan tenggorokan yang memproduksi sputum, aliran gelembung dan kotoran pada saluran pernapasan;
d. Pasien imobilisasi, penyakit jantung, asma bronkhial, post partum.
5. Kontraindikasi
Menurut Ari (2017), kontraindikasi posisi semi fowler yaitu: a. Pasien dengan post operasi servikalis vertebra;
b. Contusion serebriatau gagar otak; c. Memar otak.
6. Mekanisme Semi Fowler
Salah satu tindakan mandiri keperawatan guna mempertahankan pertukaran gas adalah mengatur posisi klien. Pengaturan posisi ini dapat membantu paru mengembang secara maksimal sehingga membantu meningkatkan pertukaran gas (Black & Hawks, 2005).
Posisi yang tepat juga dapat meningkatkan relaksasi otot-otot tambahan sehingga dapat mengurangi usaha bernafas/dispnea (Monahan &Neighbors,2000 dalam Ritianingsih, 2011).
paru-paru semakin meningkat sehingga memperingan kesukaran napas. Posisi iniakan mengurangi kerusakan membrane alveolus yang di akibatkan tertimbunnya banyak cairan.Hal tersebut dipengaruhi oleh gaya gravitasi
sehingga oksigen menjadi lebih optimal, sesak nafas akan berkurang dan akhirnya proses perbaikan kondisi pasien akan lebih cepat.
7. Prosedur
Menurut Kozier dan Erb (2009) dalam Indah (2014),prosedur dalam memberikan posisi semi fowler yaitu:
a. Posisikan pasien terlentang dengan kepalanya dekat dengan bagian kepala tempat tidur;
b. Elevasi bagian kepala tempat tidur sekitar 45-60˚;
c. Letakan kepala pasien di atas kasur atau di atas bantal yang sangat kecil; d. Gunakan bantal sebagai penyokong lengan dan tangan pasien jika pasien
tidak dapat mengontrol secara sadar;
e. Posisikan bantal pada bagian punggung bawah pasien; f. Letakan bantal kecil atau gulungan pada bagian paha pasien; g. Letakan bantal kecil atau gulungan kain di bawah mata kaki pasien;