BAB 2
TINJAUAN PUSTAKA
2.1. Pemberian ASI
2.1.1. Definisi
Menyusui adalah cara normal memberi bayi nutrisi yang mereka butuhkan untuk pertumbuhan dan perkembangan yang sehat. Kolostrum yang terdapat dalam air susu ibu (ASI) diproduksi pada saat akhir kehamilan, direkomendasikan oleh World Health Organization (WHO) sebagai makanan sempurna untuk bayi yang baru lahir, dan pemberian makanan harus dimulai dalam satu jam pertama setelah lahir. Pemberian ASI eksklusif direkomendasikan sampai usia 6 bulan, dengan tetap menyusui bersama dengan makanan pendamping yang tepat hingga dua tahun atau lebih (WHO, 2013).
2.1.2 Epidemiologi
Di seluruh dunia, diperkirakan bahwa hanya 34,8% bayi ASI eksklusif untuk 6 bulan pertama kehidupan, mayoritas menerima makanan atau cairan lainnya pada awal bulan. Data dari 64 negara yang meliputi 69% kelahiran di negara berkembang menunjukkan bahwa telah terjadi perbaikan dalam situasi ini. Pada tahun 1996 dan 2006, tingkat pemberian ASI eksklusif untuk 6 bulan pertama meningkat dari 33% menjadi 37%. Peningkatan tersebut berada di Afrika sub-Sahara, di mana terjadi peningkatan dari 22% menjadi 30%, dan Eropa, dengan peningkatan dari 10% menjadi 19%. Di Amerika Latin dan Karibia, termasuk Brasil dan Meksiko, persentase bayi yang mendapat ASI ekslusif meningkat dari 30% pada sekitar tahun 1996 menjadi 45% di sekitar tahun 2006 (WHO, 2009).
menjadi 25,5% (CDC, 2012).
2.1.3 Anatomi Payudara
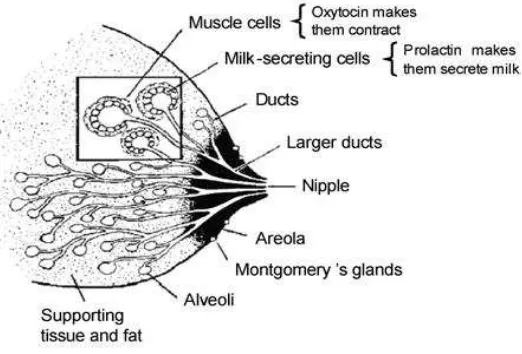
Struktur payudara mencakup puting dan areola, jaringan susu, jaringan ikat dan lemak, pembuluh darah dan limfatik, dan saraf (WHO, 2009).
a. Jaringan Susu
Jaringan ini meliputi alveoli, yang merupakan kantung kecil yang terbuat dari sel-sel yang mensekresi susu, dan saluran yang membawa susu ke luar. Alveoli dikelilingi oleh sekeranjang mioepitel, atau sel-sel otot, yang berkontraksi dan membuat aliran susu sepanjang saluran (WHO, 2009).
b. Puting dan Areola
Puting rata-rata memiliki sembilan saluran susu yang menuju ke luar, dan juga serat otot dan saraf. Puting dikelilingi oleh bagian berpigmen melingkar yang disebut areola, di mana terletak kelenjar Montgomery. Kelenjar ini mengeluarkan cairan berminyak yang melindungi kulit puting dan areola selama menyusui, dan menghasilkan aroma individu ibu yang menarik bayi menuju payudara. Saluran bawah areola terisi oleh susu dan menjadi lebih luas selama disusui, ketika refleks oksitosin aktif (WHO, 2009).
2.1.4 Fisiologi Menyusui
Ada dua hormon yang secara langsung mempengaruhi ASI yaitu prolaktin dan oksitosin. Ketika bayi menyusui, sensorik impuls pergi dari puting ke otak. Sebagai tanggapan, lobus anterior dari kelenjar hipofisis mengeluarkan prolaktin dan lobus posterior mengeluarkan oksitosin (WHO, 2009).
a. Hormon Prolaktin
Hormon prolaktin diperlukan untuk sekresi susu oleh sel-sel alveoli. Tingkat prolaktin dalam darah meningkat secara nyata selama kehamilan, dan menstimulasi pertumbuhan dan perkembangan jaringan payudara, dalam persiapan untuk produksi susu. Namun, ASI tidak dikeluarkan karena progesteron dan estrogen yang merupakan hormon kehamilan menghambat aksi prolaktin. Setelah melahirkan, tingkat progesteron dan estrogen menyusut secara cepat dan prolaktin tidak lagi dihambat, dan sekresi susu dimulai. Menyusui mempengaruhi pelepasan hormon hipofisis lainnya, termasuk Gonadotropin Releasing Hormone
(GnRH), Folikel Stimulating Hormone (FSH), dan Luteinising Hormon (LH), yang menyebabkan penekanan ovulasi dan menstruasi. Oleh karena itu, menyusui dapat membantu untuk menunda kehamilan baru.
b. Hormon Oksitosin
Hormon oksitosin membuat sel-sel mioepitel sekitar alveoli untuk berkontraksi. Hal ini membuat susu, yang telah dikumpulkan di alveoli, mengalir dan mengisi saluran susu. Oksitosin diproduksi lebih cepat daripada prolaktin. Hal ini membuat susu yang sudah berada di payudara dapat mengalir dan membantu bayi untuk mendapatkan ASI dengan mudah. Oksitosin membuat rahim ibu kontraksi setelah melahirkan dan membantu mengurangi perdarahan.
c. Hormon Feedback Inhibitor of lactation (FIL)
2.1.5 Komposisi Air Susu Ibu (ASI)
ASI mengandung semua nutrisi yang bayi butuhkan dalam 6 bulan pertama kehidupan, termasuk lemak, karbohidrat, protein, vitamin, mineral dan air. ASI juga mengandung faktor bioaktif yang meningkatkan sistem kekebalan tubuh yang belum matang pada bayi, menyediakan perlindungan terhadap infeksi, dan faktor lainnya yang membantu pencernaan dan penyerapan nutrisi (WHO, 2009)
a. Lemak
ASI mengandung sekitar 3,5 g lemak per 100 ml susu, yang menyediakan sekitar satu setengah energi dari isi susu. Sebagai hasilnya, hindmilk dikeluarkan menjelang akhir menyusui kaya akan lemak dan terlihat berwarna putih krem, sedangkan foremilk pada awal menyusui mengandung sedikit lemak dan berwarna agak abu-abu kebiruan. Lemak pada ASI mengandung DHA (docosahexaenoic acid), dan ARA (arachidonic acid) yang tidak tersedia dalam susu lainnya. Hal ini sangat penting untuk perkembangan neurologis seorang anak.
b. Karbohidrat
Karbohidrat utama dalam ASI adalah laktosa. ASI mengandung sekitar 7 g laktosa per 100 ml, yang lebih banyak daripada susu kebanyakan, dan merupakan sumber penting dari energi. Jenis karbohidrat lain yang hadir dalam ASI adalah oligosakarida, yang menyediakan perlindungan terhadap infeksi.
c. Protein
Protein ASI berbeda dalam kuantitas dan kualitas dari susu hewan, dan mengandung keseimbangan asam amino yang membuatnya jauh lebih cocok untuk bayi. Konsentrasi protein dalam ASI (0,9 g per 100 ml) lebih rendah daripada di susu hewan. Protein lebih tinggi dalam susu hewan dapat membebani ginjal bayi yang belum matang dengan limbah nitrogen dari produk. ASI mengandung sedikit protein kasein, dan kasein dalam ASI memiliki struktur molekul yang berbeda. Membuat jauh lebih lembut dan lebih mudah dicerna daripada yang di susu lainnya.
d. Vitamin dan mineral
membutuhkan paparan sinar matahari untuk menghasilkan endogen vitamin D atau jika hal ini tidak mungkin, maka diberikan suplemen. Mineral besi dan seng hadir dalam konsentrasi yang relatif rendah, tapi bioavailabilitas dan penyerapan mereka tinggi. Menunda pemutusan tali pusat sampai denyutan telah berhenti (sekitar 3 menit) telah disarankan untuk meningkatkan status zat besi bayi selama 6 bulan pertama kehidupan.
e. Faktor anti infeksi
ASI mengandung banyak faktor yang membantu melindungi bayi terhadap infeksi termasuk imunoglobulin, terutama imunoglobulin sekretorik A (sIgA), yang melapisi mukosa usus dan mencegah bakteri masuk ke dalam sel. Sel darah putih dapat membunuh mikroorganisme, bakteri, virus dan jamur, oligosacccharides mencegah bakteri melekat pada permukaan mukosa. Perlindungan ini sangat penting untuk bayi. Pertama, mereka melindungi tanpa menyebabkan efek peradangan, seperti demam, yang bisa berbahaya bagi bayi. Kedua, sIgA mengandung antibodi yang terbentuk dalam tubuh ibu untuk melawan bakteri dalam usus dan melawan infeksi.
f. Kolostrum
Kolostrum adalah susu khusus yang disekresikan dalam 2-3 hari pertama setelah melahirkan. Kolostrum dihasilkan dalam jumlah kecil yaitu sekitar 40-50 ml pada hari pertama. Kolostrum kaya akan sel darah putih dan antibodi, terutama IgA. Kolostrum memberikan perlindungan kekebalan tubuh yang penting pada bayi ketika ia pertama kali terkena mikroorganisme, dan epidermal faktor pertumbuhan membantu mempersiapkan lapisan usus untuk menerima nutrisi dalam susu (WHO, 2009).
2.1.6 Klasifikasi Pemberian ASI
WHO dan UNICEF membuat rekomendasi dunia untuk pemberian makanan bayi yang optimal sebagaimana tercantum dalam Strategi Global adalah:
ASI eksklusif selama 6 bulan (180 hari).
Pemberian ASI eksklusif berarti bahwa bayi menerima ASI dan tidak ada cairan lain atau makanan padat, bahkan air, dengan pengecualian untuk rehidrasi oral dan pemberian sirup yang mengandung vitamin, mineral suplemen atau obat-obatan.
Makanan pendamping ASI didefinisikan sebagai proses awal ketika ASI tidak lagi cukup untuk memenuhi kebutuhan gizi bayi, dan karenanya makanan dan cairan pendamping dibutuhkan, bersama dengan ASI. Target untuk makanan pendamping ASI umumnya diambil menjadi 6-23 bulan, meskipun ASI dapat berlanjut setelah dua tahun (WHO, 2009).
a. Pemberian ASI eksklusif selama 6 bulan
Pemberian ASI eksklusif selama 6 bulan telah ditemukan untuk mengurangi risiko diare dan penyakit pernapasan dibandingkan dengan menyusui selama masing-masing 3 bulan dan 4. Jika teknik menyusui memuaskan, menyusui secara ekslusif selama 6 bulan pertama kehidupan dapat memenuhi sebagian besar kebutuhan energi dan gizi bayi. Tidak ada makanan atau cairan lainnya yang diperlukan. ASI itu sendiri adalah 88% air, dan cukup untuk memenuhi haus bayi. Untuk ibu, ASI eksklusif dapat menunda kembalinya kesuburan, dan mempercepat pemulihan berat badan sebelum hamil.
b. Makanan pendamping ASI dari 6 bulan
Sejak usia 6 bulan, kebutuhan bayi untuk energi dan nutrisi mulai melebihi apa yang disediakan oleh ASI, dan saling melengkapi sehingga makanan pendamping diperlukan untuk mengisi energi dan kesenjangan gizi. Bahkan setelah makanan pendamping telah diperkenalkan, ASI tetap menjadi sumber nutrisi bagi bayi muda dan anak. ASI terus memasok lebih banyak kualitas nutrisi daripada makanan pendamping, dan juga faktor pelindung. Makanan pendamping harus berupa nutrisi yang adekuat, aman, dan tepat dalam rangka memenuhi energi anak dan kebutuhan gizi (WHO, 2009).
2.2. Kanker Payudara
2.2.1 Definisi
duktus atau lobulus payudara (Harrison, 2008). Kanker payudara adalah tumor ganas yang dimulai pada sel-sel payudara. Sebuah tumor ganas adalah sekelompok sel kanker yang dapat tumbuh menyerang jaringan sekitarnya atau menyebar ke daerah yang jauh dari tubuh. Penyakit ini terjadi hampir seluruhnya pada wanita, tetapi pria bisa mendapatkannya (ACS, 2013).
2.2.2. Epidemiologi
Menurut WHO tahun 2008, kanker merupakan penyebab utama kematian di seluruh dunia dan menyumbang 7,6 juta kematian (sekitar 13% dari semua kematian) pada tahun 2008. Jenis-jenis utama kanker adalah:
Kanker Paru (1,37 juta kematian) Kanker Hati (695 000 kematian) Kanker Kolorektal (608 000 kematian) Kanker Payudara (458 000 kematian) Kanker Serviks (275 000 kematian)
Sekitar 70% dari semua kematian akibat kanker terjadi di negara berpenghasilan rendah dan menengah. Kematian akibat kanker di seluruh dunia diproyeksikan akan terus meningkat menjadi lebih dari 13,1 juta pada tahun 2030. Meskipun kejadian penurunan telah diamati di beberapa negara industri selama beberapa tahun terakhir, negara-negara lain di antaranya China dan India dengan populasi yang sangat besar, mereka mengalami peningkatan terus menerus dan konstan dalam insiden kanker payudara (Tot, 2011).
2.2.3. Etiologi
a. Mutasi gen yang diturunkan
b. Mutasi gen acquired
Kebanyakan mutasi DNA yang berhubungan dengan kanker payudara terjadi pada sel payudara tunggal selama kehidupan wanita. Mutasi diperoleh dari onkogen atau gen supresor tumor akibat dari faktor-faktor lain, seperti radiasi atau bahan kimia. Sebagian besar kanker payudara memiliki gen yang mengakuisisi beberapa mutasi (ACS, 2013).
2.2.4. Klasifiksi
Ada beberapa jenis kanker payudara menurut American Cancer Society, tetapi beberapa dari mereka cukup langka. Dalam beberapa kasus tumor payudara tunggal dapat merupakan kombinasi dari jenis ini atau menjadi campuran invasif dan kanker in situ.
a. Kanker payudara yang umum terjadi: 1) Karsinoma Duktal In Situ
Karsinoma Duktal In Situ adalah jenis yang paling umum dari kanker payudara non-invasif. Sel-sel kanker ini berada di dalam saluran tetapi belum menyebar melalui dinding duktus ke jaringan payudara di sekitarnya. Ketika Karsinoma Duktal In Situ didiagnosis, ahli patologi akan mencari daerah sel kanker yang mati atau sekarat yang disebut tumor nekrosis, dalam sampel jaringan. Jika nekrosis hadir, tumor cenderung lebih agresif.
2) Karsinoma Duktal Invasif
Ini adalah jenis yang paling umum dari kanker payudara. Karsinoma Duktal Invasif dimulai di saluran susu, menerobos dinding duktus, dan tumbuh ke dalam jaringan lemak payudara. Pada titik ini, mungkin dapat menyebar ke bagian lain dari tubuh melalui sistem limfatik dan aliran darah. Sekitar 8 dari 10 kanker payudara adalah Karsinoma Duktal Invasif .
3) Karsinoma Lobular Invasif
Lobular invasif mungkin lebih sulit untuk dideteksi dengan mammogram dibanding Karsinoma Duktal Invasif.
b. Kanker payudara yang jarang terjadi:
1) Kanker payudara Triple-Negatif [ER (-), PR (-), dan HER2 (-) ]
Istilah ini digunakan untuk menggambarkan kanker payudara (biasanya Karsinoma Duktal Invasif) dengan sel yang kekurangan Reseptor Estrogen (ER) dan Reseptor Progesteron (PR), dan tidak memiliki kelebihan protein Human Epidermal Growth Factor Receptor (HER2) pada permukaan mereka. Kanker dengan karakteristik ini cenderung lebih sering terjadi pada wanita muda dan Perempuan Afrika-Amerika. Kanker payudara triple-negatif cenderung tumbuh dan menyebar lebih cepat daripada kebanyakan kanker payudara jenis lain. Karena sel-sel tumor ini kekurangan reseptor tertentu, baik terapi hormon atau obat yang targetnya HER2 tidak efektif tapi kemoterapi masih bisa berguna jika diperlukan.
2) Penyakit Paget pada puting
Jenis kanker payudara ini dimulai di saluran payudara dan menyebar ke kulit puting dan kemudian ke areola, lingkaran gelap di sekitar puting. Sangat jarang, hanya sekitar 1% dari semua kasus kanker payudara. Kulit dari puting dan areola sering muncul berkulit, bersisik, dan merah, dengan daerah pendarahan atau mengalir. Penyakit Paget hampir selalu terkait dengan Karsinoma Duktal In Situ atau Karsinoma Duktal Invasif.
2.2.5 Faktor Risiko
a. Faktor risiko yang tidak dapat diubah (ACS, 2013) 1) Jenis kelamin
Cukup menjadi seorang wanita adalah faktor risiko utama untuk menjadi kanker payudara. Pria dapat terkena kanker payudara, tetapi penyakit ini sekitar 100 kali lebih umum di kalangan wanita dibandingkan laki-laki.
2) Usia
Risiko terkena kanker payudara meningkat seiring bertambahnya usia. Sekitar 1 dari 8 kanker payudara invasif yang ditemukan pada wanita yang lebih muda dari 45, sementara sekitar 2 dari 3 invasif kanker payudara ditemukan pada wanita usia 55 atau lebih tua.
3) Faktor risiko genetik
Sekitar 5-10% dari kasus kanker payudara dianggap turun-temurun, yang dihasilkan secara langsung dari mutasi gen yang diwarisi dari orangtua. Mutasi gen BRCA1 dan BRCA2 adalah penyebab paling umum dari kanker payudara herediter. Ada risiko sebanyak 80% bagi anggota keluarga dengan mutasi BRCA. Kanker ini cenderung terjadi pada wanita muda dan lebih sering mempengaruhi kedua payudara. 4) Riwayat keluarga kanker payudara
Risiko kanker payudara lebih tinggi pada wanita dengan keluarga dekat memiliki penyakit ini. Memiliki satu tingkat relatif pertama (ibu, saudara perempuan, atau anak perempuan) dengan kanker payudara memiliki risiko sekitar dua kali lipat pada wanita. Secara keseluruhan, kurang dari 15% wanita dengan kanker payudara memiliki anggota keluarga dengan penyakit ini.
b. Faktor risiko yang dapat diubah (ACS, 2013) 1) Memiliki anak
payudara. Kehamilan mengurangi jumlah siklus menstruasi pada wanita, yang mungkin menjadi alasan untuk efek ini.
2) Penggunaan kontrasepsi oral
Studi telah menemukan bahwa wanita yang menggunakan kontrasepsi oral (pil KB) memiliki risiko sedikit lebih besar terkena kanker payudara dibanding wanita yang tidak pernah menggunakan.
3) Menyusui
Beberapa studi menunjukkan bahwa menyusui mungkin sedikit menurunkan risiko kanker payudara, terutama jika menyusui dilanjutkan selama 1 ½ sampai 2 tahun. Satu penjelasan untuk efek ini mungkin adalah menyusui mengurangi jumlah total siklus menstruasi wanita (ACS, 2013). Ada beberapa faktor bahwa menyusui dapat mempengaruhi risiko terjadinya kanker payudara.
Penurunan tingkat estrogen. Tingkat estrogen yang lebih rendah mungkin mengurangi risiko wanita terkena kanker payudara.
Menurut beberapa penelitian, wanita yang memiliki lebih sedikit siklus ovulasi selama perjalanan hidup reproduksi mungkin memiliki penurunan risiko untuk terjadinya kanker payudara (BCERF, 1999).
Mengurangi paparan hormon siklik dari reproduksi akibat penekanan ovulasi
Pengurangan konsentrasi organoklorin beracun pada payudara dengan meningkatnya durasi kumulatif menyusui
Ekspresi transformasi growth factor-b selama menyusui. Hormon ini mengatur faktor pertumbuhan negatif pada sel kanker payudara manusia (Awatef et al, 2009).
4) Alkohol
2.2.6. Staging Kanker payudara (AJCC, 2010) dan Karnofsky Score Performance
(Karnofsky, 1949)
Tabel 2.1. Tumor primer (T) TX Primary tumor cannot be assessed.
T0 No evidence of primary tumor. Tis Carcinoma in situ.
Tis (DCIS) DCIS (Ductal Carcinoma In Situ) Tis (LCIS) LCIS (Lobular Carcinoma In Situ) Tis
(Paget)
Paget disease of the nipple NOT associated with invasive carcinoma and/or carcinoma in situ (DCIS and/or LCIS) in the underlying breast parenchyma. Carcinomas in the breast parenchyma associated with Paget disease are categorized based on the size and characteristics of the parenchymal disease, although the presence of Paget disease should still be noted.
T1 Tumor ≤20 mm in greatest dimension. T1mi Tumor ≤1 mm in greatest dimension.
T1a Tumor >1 mm but ≤5 mm in greatest dimension. T1b Tumor >5 mm but ≤10 mm in greatest dimension. T1c Tumor >10 mm but ≤20 mm in greatest dimension. T2 Tumor >20 mm but ≤50 mm in greatest dimension. T3 Tumor > 50 mm in greatest dimension.
T4 Tumor of any size with direct extension to the chest wall and/or to the skin (ulceration or skin nodules).c
T4a Extension to the chest wall, not including only pectoralis muscle adherence/invasion.
T4b Ulceration and/or ipsilateral satellite nodules and/or edema (including peau d'orange) of the skin, which do not meet the criteria for inflammatory carcinoma.
Tabel 2.2. Kelenjar Getah Bening Regional (N) NX Regional lymph nodes cannot be assessed (e.g., previously removed).
N0 No regional lymph node metastases.
N1 Metastases to movable ipsilateral level I, II axillary lymph node(s).
N2 Metastases in ipsilateral level I, II axillary lymph nodes that are clinically fixed or matted.
OR
Metastases in clinically detectedb ipsilateral internal mammary nodes in the absence of clinically evident axillary lymph node metastases.
N2a Metastases in ipsilateral level I, II axillary lymph nodes fixed to one another (matted) or to other structures.
N2b Metastases only in clinically detectedb ipsilateral internal mammary nodes and in the absence of clinically evident level I, II axillary lymph node meta stases.
N3 Metastases in ipsilateral infraclavicular (level III axillary) lymph node(s) with or without level I, II axillary lymph node involvement.
OR
Metastases in clinically detectedb ipsilateral internal mammary lymph node(s) with clinically evident level I, II axillary lymph node metastases.
OR
Metastases in ipsilateral supraclavicular lymph node(s) with or without axillary or internal mammary lymph node involvement.
N3a Metastases in ipsilateral infraclavicular lymph node(s).
N3b Metastases in ipsilateral internal mammary lymph node(s) and axillary lymph node(s). N3c Metastases in ipsilateral supraclavicular lymph node(s).
Tabel 2.3. Patologis (pN)
pNX Regional lymph nodes cannot be assessed (e.g., previously removed or not removed for pathologic study).
pN0 No regional lymph node metastasis identified histologically. pN0(i–) No regional lymph node metastases histologically, negative IHC.
pN0(i+ ) Malignant cells in regional lymph node(s) ≤0.2 mm (detected by H&E or IHC including ITC).
pN0(mol–) No regional lymph node metastases histologically, negative molecular findings (RT-PCR).
pN1 Micrometastases. OR
Metastases in 1–3 axillary lymph nodes. AND/OR
Metastases in internal mammary nodes with metastases detected by sentinel lymph node biopsy but not clinically detected.c
pN1mi Micrometastases (> 0.2 mm and/or > 200 cells but none > 2.0 mm). pN1a Metastases in 1–3 axillary lymph nodes, at least one metastasis > 2.0 mm. pN1b Metastases in internal mammary nodes with micrometastases or macrometastases
detected by sentinel lymph node biopsy but not clinically detected.c
pN1c Metastases in 1–3 axillary lymph nodes and in internal mammary lymph nodes with micrometasta ses or macrometastases detected by sentinel lymph node biopsy but not clinically detected.
pN2 Metastases in 4–9 axillary lymph nodes. OR
Metastases in clinically detectedd internal mammary lymph nodes in the absence of axillary lymph node metastases.
pN2a Metastases in 4–9 axillary lymph nodes (at least 1 tumor deposit > 2 mm).
pN2b Metastases in clinically detectedd internal mammary lymph nodes in the absence of axillary lymph node metastases.
pN3 Metastases in ≥10 axillary lymph nodes. OR
Metastases in infraclavicular (level III axillary) lymph nodes. OR
Metastases in clinically detectedc ipsilateral internal mammary lymph nodes in the presence of one or more positive level I, II axillary lymph nodes.
OR
Metastases in > 3 axillary lymph nodes and in internal mammary lymph nodes with micrometastases or macrometastases detected by sentinel lymph node biopsy but not clinically detected.c
OR
Metastases in ipsilateral supraclavicular lymph nodes.
pN3a Metastases in ≥10 axillary lymph nodes (at least 1 tumor deposit >2.0 mm). OR
Metastases to the infraclavicular (level III axillary lymph) nodes.
pN3b Metastases in clinically detectedd ipsilateral internal mammary lymph nodes in the presence of one or more positive axillary lymph nodes;
OR
Metastases in > 3 axillary lymph nodes and in internal mammary lymph nodes with micrometastases or macrometastases detected by sentinel lymph node biopsy but not clinically detected.c
Tabel 2.4. Metastasis (M) M0 No clinical or radiographic evidence of distant metastases.
cM0(i+ ) No clinical or radiographic evidence of distant metastases, but deposits of molecularly or microscopically detected tumor cells in circulating blood, bone marrow, or other
nonregional nodal tissue that are ≤0.2 mm in a patient without symptoms or signs of metastases.
M1 Distant detectable metastases as determined by classic clinical and radiographic means and/or histologically proven > 0.2 mm
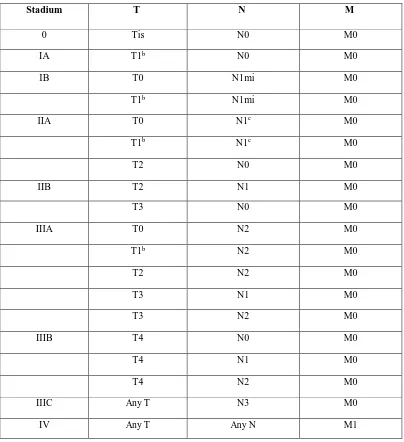
Tabel 2.5. Pengelompokan Stadium
Stadium T N M
0 Tis N0 M0
IA T1b N0 M0
IB T0 N1mi M0
T1b N1mi M0
IIA T0 N1c M0
T1b N1c M0
T2 N0 M0
IIB T2 N1 M0
T3 N0 M0
IIIA T0 N2 M0
T1b N2 M0
T2 N2 M0
T3 N1 M0
T3 N2 M0
IIIB T4 N0 M0
T4 N1 M0
T4 N2 M0
IIIC Any T N3 M0
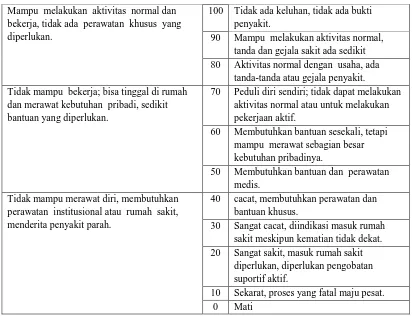
Tabel 2.6. Karnofsy Score performance
Mampu melakukan aktivitas normal dan bekerja, tidak ada perawatan khusus yang diperlukan.
100 Tidak ada keluhan, tidak ada bukti penyakit.
90 Mampu melakukan aktivitas normal, tanda dan gejala sakit ada sedikit 80 Aktivitas normal dengan usaha, ada
tanda-tanda atau gejala penyakit. Tidak mampu bekerja; bisa tinggal di rumah
dan merawat kebutuhan pribadi, sedikit bantuan yang diperlukan.
70 Peduli diri sendiri; tidak dapat melakukan aktivitas normal atau untuk melakukan pekerjaan aktif.
60 Membutuhkan bantuan sesekali, tetapi mampu merawat sebagian besar kebutuhan pribadinya.
50 Membutuhkan bantuan dan perawatan medis.
Tidak mampu merawat diri, membutuhkan perawatan institusional atau rumah sakit, menderita penyakit parah.
40 cacat, membutuhkan perawatan dan bantuan khusus.
30 Sangat cacat, diindikasi masuk rumah sakit meskipun kematian tidak dekat. 20 Sangat sakit, masuk rumah sakit
diperlukan, diperlukan pengobatan suportif aktif.
10 Sekarat, proses yang fatal maju pesat. 0 Mati
2.2.7. Tanda dan gejala
Gejala yang paling umum dari kanker payudara adalah benjolan atau massa baru. Massa yang tidak menyakitkan dan memiliki tepi yang tidak teratur lebih mungkin untuk menjadi kanker, tapi benjolan pada kanker payudara dapat lembut, bulat, atau lunak. Benjolan ini bahkan bisa menyakitkan. Untuk alasan ini, penting untuk setiap massa payudara baru atau benjolan diperiksa oleh perawatan kesehatan yang berpengalaman mendiagnosis penyakit payudara. Tanda-tanda lain yang mungkin merupakan gejala kanker payudara meliputi:
Pembengkakan seluruh atau sebagian payudara (bahkan jika tidak ada benjolan yang berbeda dirasakan)
Iritasi kulit atau dimpling
Kemerahan, atau penebalan pada puting atau kulit payudara Nippledischarge (selain ASI)
Kadang-kadang kanker payudara dapat menyebar ke kelenjar getah bening di bawah lengan dan menyebabkan benjolan atau pembengkakan di sana, bahkan sebelum tumor asli di jaringan payudara cukup besar untuk dirasakan (ACS, 2013).
2.2.8. Pemeriksaan
a. Pemeriksaan Penunjang 1) Mammografi
Terdapat 2 tipe pemeriksaan mamografi: skrining dan diagnostik. Skrining mamografi dilakukan pada wanita yang asimptomatik. Skrining mamografi direkomendasikan setiap 1-2 tahun untuk wanita berusia 40 tahun dan setiap tahun untuk wanita usia 50 tahun atau lebih. Untuk skrining mamografi, masing-masing payudara dibuat dalam posisi cranio-caudal (CC) dan medo-lateral oblique (MLO). Mammografi diagnosis dilakukan pada wanita yang simptomatik. Hal ini digunakan untuk menentukan ukuran yang tepat, lokasi abnormalitas payudara, untuk evaluasi jaringan sekitar dan kelenjar getah bening sekitar payudara. Untuk mamografi diagnosis, masing-masing payudara difoto dalam posisi cranio-caudal (CC), medo-lateral oblique (MLO), dan dapat ditambah dengan latero-medial
(LM) atau medio-lateral (ML) (Suyatno & Pasaribu, 2010). 2) Magnetic ResonanceImaging (MRI)
MRI scan merupakan instrumen yang sensitif untuk deteksi kanker payudara, karena itu MRI sangat baik untuk deteksi local recurrence
(Suyatno & Pasaribu, 2010). 3) USG Payudara
Biasanya, USG payudara digunakan untuk menargetkan area spesifik yang ditemukan pada mammogram. USG membantu membedakan antara kista dan massa solid dan kadang-kadang dapat membantu membedakan antara tumor jinak dan kanker (ACS, 2013).
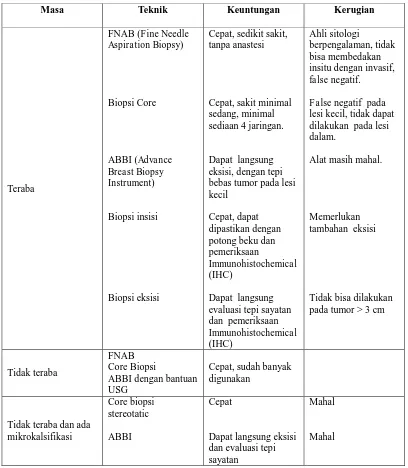
b. Biposi
Tabel 2.7. Perbandingan Berbagai Jenis Biopsi
Masa Teknik Keuntungan Kerugian
Teraba
Sumber: Bedah Onkologi Diagnostik dan Terapi (Suyatno & Pasaribu, 2010)
c. Pemeriksaan Laboratorium
Kadar yang tinggi dalam darah mengindikasikan kerusakan atau metastasis pada liver. Tumor marker untuk kanker payudara adalah carcinoembryonic
antigen (CEA), cancer antigen (CA) 15-3, dan CA 27.29 (Suyatno dan Pasaribu, 2010).
2.2.9. Penatalaksanaan
Menurut American Cancer Society, jenis utama dari pengobatan untuk kanker payudara adalah:
Bedah : Classic Radical Mastectomy (CRM) Modified Radical Mastectomy (MRM), Skin Sparing Mastectomi, Nipple Sparing Mastectomy dan Breast Conserving Treatment (BCT) (Suyatno & Pasaribu, 2010)
Terapi radiasi Kemoterapi Terapi hormon Terapi Target
2.3. Hubungan Lama Menyusui dengan Terjadinya Kanker payudara
payudara secara tidak langsung dengan menunda pembentukan ovulasi kembali (Jernströ et al., 2004).
Dari beberapa mekanisme yang diusulkan untuk menjelaskan efek menyusui terhadap risiko kanker payudara, masih belum jelas yang mana yang terbaik dalam menjelaskan pengamatan epidemiologi. Penekanan hormon ovulator yang terjadi dengan menyusui berkepanjangan dapat mengurangi paparan siklik hormon reproduksi. Pengaruh perilaku dan lingkungan pada ekspresi faktor-faktor ini mungkin penting karena mereka terkait dengan onkogen, proto-onkogen, dan penekanan tumor ekspresi. Perubahan fisik langsung dalam payudara yang menyertai produksi susu juga dapat berkontribusi pada efek perlindungan (Newcomb et al., 1999).
Beberapa hipotesis telah diusulkan untuk menjelaskan hubungan timbal balik antara menyusui dan risiko kanker payudara. Salah satu mekanisme yang berkaitan dengan wanita ialah mengurangi paparan hormon ovarium selama menyusui. Estrogen dan progesteron mungkin memainkan peran dalam risiko kanker payudara dengan meningkatkan aktivitas mitosis sel-sel payudara, mengurangi paparan hormon ovarium selama menyusui mungkin menawarkan efek perlindungan. Laktasi juga dapat mencegah kanker payudara melalui apoptosis, dimana sel-sel disintergrasi menjadi partikel yang akan difagositosis oleh sel lain. Setelah seorang wanita berhenti menyusui, payudaranya mengalami involusi sambil sel-sel diserap kembali ke dalam tubuh. Reabsorpsi sel ini mungkin membuat penurunan risiko kanker payudara. Hipotesis lain menunjukkan bahwa efek perlindungan dari laktasi terjadi melalui perubahan struktural dalam jaringan payudara. Laktasi menyebabkan sel epitel untuk berdiferensiasi, berpotensi mengurangi kerentanan terhadap sel karsinogen (Furberg et al., 1999).